Базовые (скрининговые) тесты
Базовые (скрининговые) тесты. Введение.
Нарушения базовых (скрининговых) тестов свертывания крови — Протромбинового времени (ПВ), Активированного Частичного Тромбопластинового времени (АЧТВ), Тромбинового времени (ТВ), Фибриногена — могут свидетельствовать о риске тромбогеморрагических состояний, что особенно важно при предстоящем операционном вмешательстве или инвазивных процедурах. Однако данные тесты могут иметь и нормальные результаты даже у лиц со значительными расстройствами гемостаза, поскольку лабораторные тесты in vitro могут и не отражать основной механизм гемостаза. (см.Теории и модели свертывания)
Внешний путь свертывания принято моделировать тестом протромбинового времени (ПВ), когда к исследуемой цитратной плазме, бедной тромбоцитами, добавляют так называемый тромбопластин, представляющий собой липидизированный тканевый фактор, полученный либо солевой экстракцией тканей, либо генно-инженерным путем.
Чаще всего определение ПВ и АЧТВ показаны при наличии симптоматики кровотечения и с целью контроля свертываемости при антикоагулянтной терапии. При выявлении удлинения ПВ или АЧТВ у пациентов с соответствующей симптоматикой или без таковой, следует провести более тщательное обследование с целью исключения приобретенной или наследственной патологии свертываемости крови, особенно если планируется оперативное вмешательство.
Своевременная и, желательно, как можно более ранняя диагностика нарушений системы гемостаза позволяет определить характер и степень выраженности нарушений, а также подобрать адекватную терапию диагностированного патологического состояния. Для выявления нарушений свертывания крови на уровне амбулаторного скрининга в настоящее время широко применяются базовые тесты, определяющие состояние каждого из указанных выше путей свертывания крови.
Эти тесты легко выполнимы и достоверно указывают на нарушения в плазменном компоненте гемостаза. Необходимыми условиями достижения правильности коагулологической диагностики является стандартизация базовых тестов, соблюдение соответствующих требований преаналитического и лабораторного этапов, проведение внешней оценки качества проводимых лабораторных исследований и использование адекватных контролей и стандартов.
Назначение скрининговых тестов гемостаза без предварительного тщательного анамнеза и осмотра пациента (кожных покровов, видимых слизистых, определения размеров печени, селезенки и пр.
При выявлении отклонений результатов базовых тестов от нормы, либо несоответствии их результатов клинической картине следует провести уточняющее обследование системы гемостаза, а также необходимых функционально-диагностических тестов.
Также, параллельно с проведением базовых тестов рекомендуется определять количество тромбоцитов.
Для облегчения точной диагностики характера тромбогеморрагических состояний разработаны структурированные опросники и алгоритмы диагностики, которые значительно облегчают постановку диагноза и позволяют вовремя скорректировать имеющиеся нарушения гемостаза.
| ПВ | АЧТВ | ТВ | Фибриноген | Интерпретация тестов |
| Норма | Норма | Норма | Норма | Нормальное состояние гемостаза.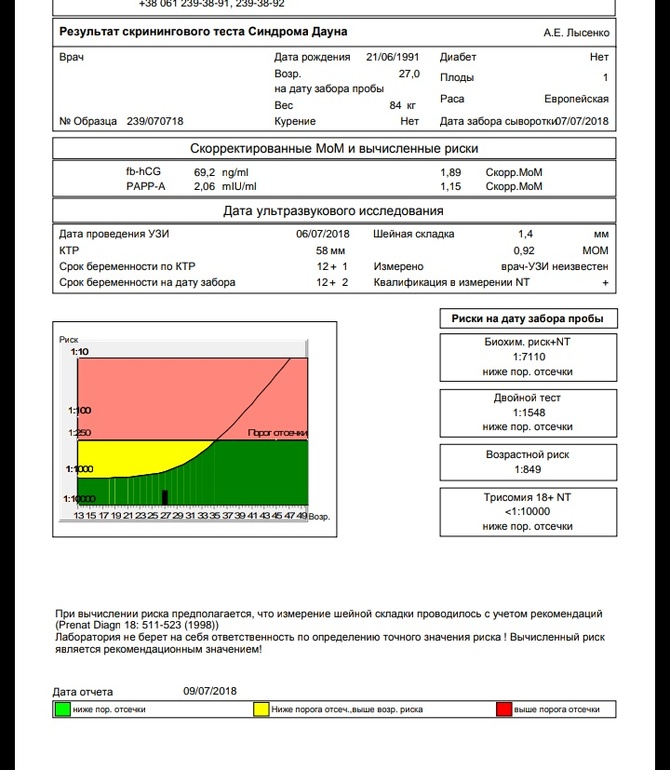 |
| ↑ | Норма | Норма | Норма | Дефицит ф.VII. Прием варфарина или других антагонистов витамина К. |
| Норма | ↑ | Норма | Норма | Дефицит ф.VIII (включая некоторые типы болезни Виллебранда), ф.IX, ф.XI или ф.XII, высокомолекулярного кининогена, прекалликреина. Наличие ВА (волчаночного антикоагулянта). Терапия НМГ (низкомолекулярными гепаринами). Прием прямых ингибиторов тромбина или ф.X. |
| ↑* | ↑ | Норма | Норма | Дефицит факторов общего пути свертывания (ф.II, ф.V, ф. X). Комбинированный дефицит ф.V и ф.VIII. Прием варфарина или других антагонистов витамина К. Дефицит витамина К (генетически детерминированный, либо приобретенный). Заболевания печени (нарушение синтеза витамина К, факторов свертывания крови и др. 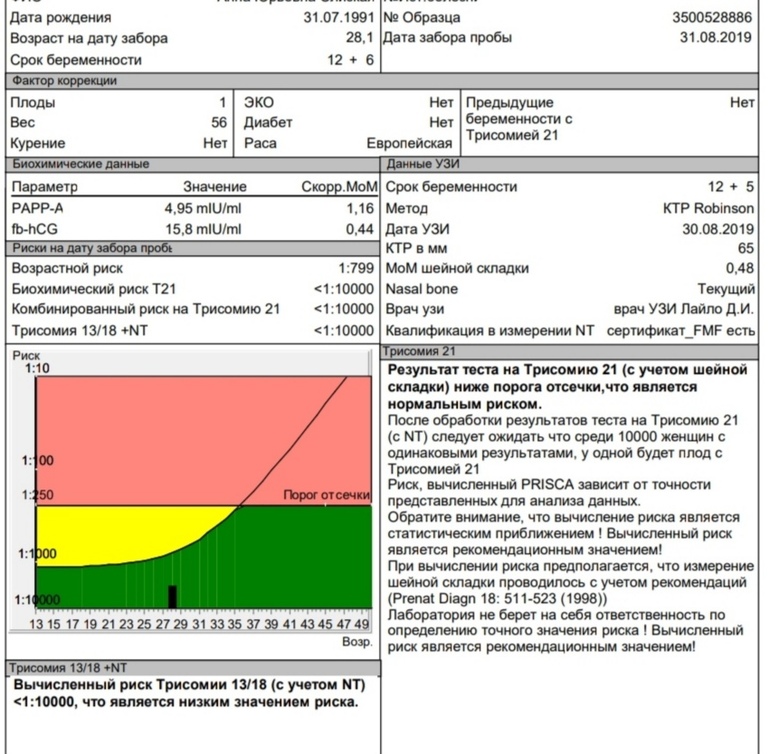 ). ).*При высоком уровне (активности) ВА, либо при наличии антипротромбиновой активности ВА, возможно удлинение ПВ. При массивной терапии НФГ (нефракционированного гепарина) или приеме прямых ингибиторов тромбина возможно удлинение ПВ |
| ↑ | ↑ | ↑ | ↓ | ДВС-синдром. Заболевания печени (нарушение синтеза витамина К, факторов свертывания крови и др.). Массивная трансфузионная терапия. Тромболитическая терапия. |
Укорочение ПВ, АЧТВ, ТВ, так же как и повышенный уровень фибриногена следует интерпретировать как гиперкоагуляционное состояние при тромбозах, онкологических заболеваниях и других состояниях.
Изолированное укорочение ПВ может свидетельствовать о лечении рекомбинантным активированным ф.VII (rVIIa).
Изолированное укорочение АЧТВ может свидетельствовать о высоком уровне ф.VIII, о резистентности ф.V к активированному протеину С.
См. Правила стандартизации базовых тестов.
При подготовке раздела использованы данные научного сайта www. practical—hemostasis.com.
practical—hemostasis.com.
Насколько эффективен скрининг на COVID-19?
Почему скрининг имеет значение?
Скрининг направлен на выявление состояния у людей, у которых могут отсутствовать какие-либо симптомы. У некоторых людей может быть вирус COVID-19, но они выглядят здоровыми или имеют лишь легкие симптомы. Важно идентифицировать инфицированных людей, чтобы они могли держаться подальше от других и обращаться за соответствующей помощью. Неправильное определение COVID-19 у здоровых людей может привести к ненужным самоизоляции и дальнейшему тестированию. Неправильное определение отсутствия инфекции у инфицированных людей, будет способствовать распространению вируса.
Скрининг на предмет COVID-19 может включать в себя измерение температуры, или опрос о международных поездках или контакте с подтвержденными случаями COVID-19, или быстрые тесты. Скрининг можно проводить по телефону, через Интернет или лично, на дому, клиниках, на рабочих местах, в аэропортах или школах.
Что было изучено в этом обзоре?
Мы хотели выяснить:
— пользу и негативное влияние скрининга очевидно здоровых людей на инфекцию COVID-19;
— может ли скрининг правильно идентифицировать лиц с вирусом и без него.
Чтобы быстро ответить на эти вопросы, мы сократили некоторые этапы обычного процесса разработки Кокрейновского обзора. Мы уверены, что эти изменения не влияют на наши общие выводы.
Что мы сделали?
Мы провели поиск исследований, в которых проводили скрининг среди людей, которые не обращались за помощью по поводу возможных симптомов COVID-19
Этот обзор включает доказательства по состоянию на май 2020 года.
Основные результаты
Мы обнаружили 22 исследования; 17 оценивали людей (когортные исследования) и пять были компьютерными моделями (модельные исследования). Исследования были проведены в США, Европе и Азии.
Польза и негативные эффекты
В двух модельных исследованиях сообщили о пользе и негативных последствиях скрининга. В одном из них предположили, что опросы о симптомах в аэропортах могут немного замедлить, но не остановить ввоз зараженных людей.
Согласно другой модели, еженедельный или проводимый раз в две недели скрининг медицинских работников может уменьшить передачу инфекции пациентам и другим медицинским работникам в отделениях неотложной помощи.
Ни в одном из исследований не сообщали о негативных последствиях скрининга.
Выявление инфицированных людей
Семнадцать когортных исследований и три модельных исследования сообщили, может ли скрининг корректно идентифицировать людей с вирусом и без него. Исследования широко различались между собой по исходному уровню COVID-19, условиям проведения и методам. Во всех когортных исследованиях сравнивали стратегии скрининга с тестом «золотого стандарта» под названием RT-PCR (ПЦР — полимеразная цепная реакция).
когортные исследования
Все скрининговые стратегии (17 исследований, 17 574 человека), неправильно определили:
— от 20 до 100 из 100 инфицированных людей как здоровых
— от 0 до 38 человек из 100 здоровых людей как инфицированных
Опрос о симптомах (13 исследований, 16 762 человека), неправильно определили:
— от 40 до 100 из 100 инфицированных людей как здоровых
— от 0 до 34 из 100 инфицированных людей как здоровых
Измерения температуры, опросы о международных поездках, контакт с подтверждёнными инфицированными людьми и контакт с подтверждёнными или предполагаемыми инфицированными людьми (6 исследований, 14 741 человек), неправильно определили:
— от 77 до 100 из 100 инфицированных людей как здоровых
— от 0 до 10 из 100 инфицированных людей как здоровых
Опрос о симптомах с измерением температуры (2 исследования, 779 человек), неправильно определили:
— от 31 до 88 из 100 инфицированных людей как здоровых
— от 0 до 10 человек из 100 здоровых людей как инфицированных
Из двух небольших исследований по экспресс-лабораторным тестам и повторной оценке симптомов было недостаточно данных для того, чтобы сказать, насколько точно они выявляли здоровых и инфицированных людей.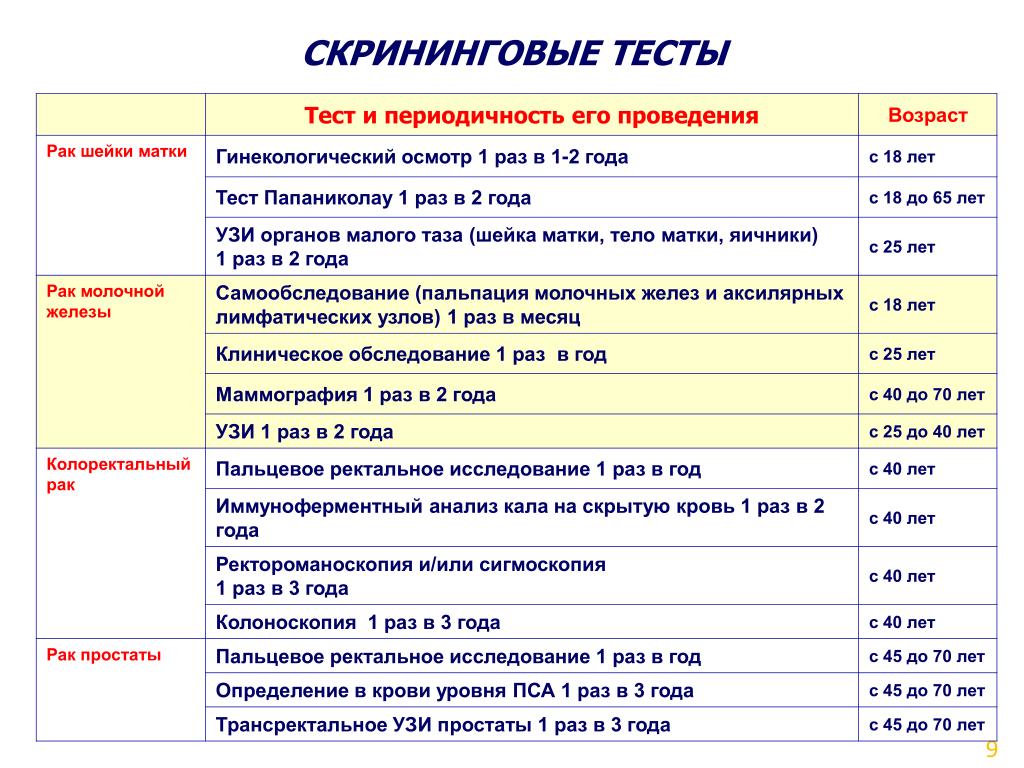
Модельные исследования
Три исследования моделировали входной и выходной скрининг в аэропортах. В одном исследовании пропустили 70% инфицированных путешественников. В другом — выявили 90% инфекций, но использовали нереалистичный сценарий. В третьем — использовали очень ненадежные методы, поэтому мы не можем использовать данные из этого исследования.
Насколько мы уверены в результатах этого обзора?
Наша уверенность в этих результатах ограничена, поскольку в большинстве исследований не были четко описаны их методы скрининга, некоторые обнаружили очень мало случаев инфекций, а типы участников и обстановки значительно отличались, что затрудняет суждение о том, применимы ли результаты в широком смысле.
Выводы авторов
При одноразовом скрининге очевидно здоровых людей, скорее всего, инфицированные люди будут пропущены (не выявлены). Мы не уверены, будут ли полезны комбинированные скрининги, повторная оценка симптомов или быстрые лабораторные тесты.
По мере того, как все больше людей заражаются, скрининг выявляет все больше случаев. Однако, поскольку скрининг может пропустить инфицированных людей, меры общественного здравоохранения, такие как покрытие лица, физическое дистанцирование и карантин для тех, кто, по-видимому, здоров, продолжают оставаться очень важными.
Заметки по переводу:
Перевод: Зиганшин Айрат Усманович. Редактирование: Зиганшина Лилия Евгеньевна. Координация проекта по переводу на русский язык: Кокрейн Россия — Cochrane Russia, Cochrane Geographic Group Associated to Cochrane Nordic. По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]
Какие скрининговые тесты на рак проверяют на наличие рака?
Рекомендуемые скрининговые тесты на рак
Некоторые скрининговые тесты на рак признаны эффективными и рекомендованы экспертными группами.
Капли для скрининга рака во время пандемии COVID-19
COVID-19 создал препятствия и возможности для улучшения скрининга.
Скрининг рака молочной железы
Доказано, что скрининговая маммография снижает смертность от рака молочной железы среди женщин в возрасте от 40 до 74 лет, особенно в возрасте от 50 до 69 лет..
Экспертные группы обычно рекомендуют начинать скрининг в возрасте 50 лет для женщин со средним риском.
Для получения дополнительной информации см. информационный бюллетень о маммографии и сводку скрининга рака молочной железы PDQ.
Скрининг рака шейки матки
Тесты на вирус папилломы человека (ВПЧ) и мазки Папаниколау рекомендуются для скрининга рака шейки матки, которые можно использовать отдельно или в комбинации. Эти тесты предотвращают заболевание, потому что они позволяют обнаруживать и лечить аномальные клетки до того, как они перерастут в рак.
Экспертные группы обычно рекомендуют начинать тестирование в возрасте 21 года и заканчивать в возрасте 65 лет (для женщин, которые ранее прошли адекватный скрининг и не относятся к группе высокого риска развития рака шейки матки).
Для получения дополнительной информации см. Скрининг рака шейки матки.
Скрининг колоректального рака
Было показано, что несколько скрининговых тестов, включая колоноскопию, сигмоидоскопию и анализы кала (высокочувствительные анализы кала на скрытую кровь и анализы ДНК кала), снижают риск смерти от колоректального рака. В дополнение к раннему выявлению колоректального рака, колоноскопия и ректороманоскопия могут помочь предотвратить развитие заболевания. Это потому, что эти тесты могут обнаружить аномальные новообразования толстой кишки (полипы), которые можно удалить до того, как они перерастут в рак.
Группы экспертов обычно рекомендуют, чтобы люди со средним риском развития колоректального рака проходили скрининг с помощью одного из этих тестов в возрасте от 45 или 50 до 75 лет.
Для получения дополнительной информации см. информационный бюллетень «Скрининговые тесты для выявления колоректального рака и полипов» и сводку скрининга колоректального рака PDQ.
Скрининг рака легких
Было показано, что низкодозовая спиральная компьютерная томография, тип компьютерной томографии, снижает смертность от рака легких среди заядлых курильщиков.
Экспертные группы обычно рекомендуют проводить скрининг некоторых нынешних или бывших заядлых курильщиков в возрасте от 50 до 80 лет.
Для получения дополнительной информации см. страницу Национального испытания скрининга легких и сводку скрининга рака легких PDQ.
Прочие скрининговые тесты
Скрининг-тесты, эффективность которых не доказана, все же могут быть предложены, особенно людям, о которых известно, что они подвержены повышенному риску некоторых видов рака.
Анализ крови на альфа-фетопротеин
Анализ крови на альфа-фетопротеин иногда используется вместе с УЗИ печени, чтобы попытаться обнаружить рак печени на ранней стадии у людей с высоким риском заболевания.
Для получения дополнительной информации см. сводку скрининга рака печени (гепатоцеллюлярной) с помощью PDQ.
сводку скрининга рака печени (гепатоцеллюлярной) с помощью PDQ.
МРТ молочной железы
МРТ груди часто используется для женщин, которые являются носителями вредной мутации в гене BRCA1 или BRCA2 ; эти мутации увеличивают риск рака молочной железы, а также других видов рака.
Для получения дополнительной информации см. информационный бюллетень «Мутации гена BRCA: риск рака и генетическое тестирование» и сводку скрининга рака молочной железы PDQ.
CA-125 тест
Анализ крови СА-125, который часто проводится вместе с трансвагинальным УЗИ, может быть использован для раннего выявления рака яичников, особенно у женщин с повышенным риском заболевания. Хотя этот тест может помочь диагностировать рак яичников у женщин с симптомами и может использоваться для оценки рецидива рака у женщин, у которых ранее было диагностировано это заболевание, он не показал себя как эффективный скрининговый тест на рак яичников.
Для получения дополнительной информации см. сводку скрининга рака яичников PDQ.
сводку скрининга рака яичников PDQ.
Клинические осмотры молочных желез и регулярные самообследования молочных желез
Не было доказано, что рутинное обследование молочных желез медицинскими работниками (клиническое обследование молочных желез) или самими женщинами (самообследование молочных желез) снижает смертность от рака молочной железы. Однако, если женщина или ее лечащий врач заметят уплотнение или другое необычное изменение в груди, важно проверить его.
Для получения дополнительной информации см. сводку скрининга рака молочной железы PDQ.
Скрининг многих видов рака с помощью одного теста
Многие тесты на раннее обнаружение рака находятся в разработке, но необходимы дополнительные исследования.
Тесты на раннее выявление множественных раковых заболеваний
Тесты раннего обнаружения множественных раковых заболеваний (MCED) — это тесты, которые измеряют биологические сигналы в жидкостях организма, которые могут выделяться раковыми клетками. Эти сигналы также известны как биомаркеры или опухолевые маркеры. В зависимости от того, какие сигналы измеряет тест MCED, он может выявить несколько различных типов рака. Неизвестно, эффективны ли тесты MCED для скрининга рака у людей без симптомов, и их необходимо оценить с помощью рандомизированных клинических испытаний.
Эти сигналы также известны как биомаркеры или опухолевые маркеры. В зависимости от того, какие сигналы измеряет тест MCED, он может выявить несколько различных типов рака. Неизвестно, эффективны ли тесты MCED для скрининга рака у людей без симптомов, и их необходимо оценить с помощью рандомизированных клинических испытаний.
Никакие тесты MCED не были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США. Тем не менее, поставщик медицинских услуг может заказать тест MCED для пациента.
Для получения дополнительной информации см. разделы «Онкомаркеры» и «Вопросы и ответы — скрининг рака с помощью тестов на раннее обнаружение нескольких видов рака».
Тест ПСА
Анализ крови на простат-специфический антиген (ПСА) часто используется вместе с пальцевым ректальным исследованием для скрининга рака предстательной железы. Тем не менее, группы экспертов больше не рекомендуют рутинное тестирование на ПСА для большинства мужчин, потому что многие виды рака предстательной железы, обнаруженные с помощью теста на ПСА, не смертельны, а раннее выявление и лечение рака, обнаруженного с помощью ПСА, не снижает вероятность смерти от рака предстательной железы.
Для получения дополнительной информации см. информационный бюллетень о тесте на простат-специфический антиген (ПСА) и сводку скрининга рака простаты PDQ.
Осмотр кожи
Врачи часто рекомендуют людям с риском развития рака кожи регулярно осматривать кожу или обращаться к медицинскому работнику. Не было доказано, что такие обследования снижают риск смерти от рака кожи, и они могут привести к чрезмерному лечению. Тем не менее, люди должны знать об изменениях на своей коже, таких как новая родинка или изменение существующей родинки, и незамедлительно сообщать об этом своему врачу.
Для получения дополнительной информации см. информационный бюллетень «Обычные родинки, диспластические невусы и риск меланомы» и сводку скрининга рака кожи PDQ.
Трансвагинальное УЗИ
Трансвагинальное ультразвуковое исследование, позволяющее получить изображения яичников и матки женщины, иногда используется у женщин с повышенным риском развития рака яичников (поскольку они несут вредную мутацию гена BRCA1 или BRCA2 ) или эндометрия. рак (потому что у них есть состояние, называемое синдромом Линча). Но не было показано, что он снижает смертность ни от одного из видов рака.
рак (потому что у них есть состояние, называемое синдромом Линча). Но не было показано, что он снижает смертность ни от одного из видов рака.
Для получения дополнительной информации см. сводку скрининга рака яичников PDQ и сводку скрининга рака эндометрия PDQ.
Виртуальная колоноскопия
Виртуальная колоноскопия позволяет исследовать толстую и прямую кишку снаружи тела. Хотя не было показано, что он снижает смертность от колоректального рака и может выявить возможные проблемы за пределами толстой кишки, которые затем необходимо исследовать дополнительно, этот тест может быть рекомендован, если это единственный скрининговый тест на колоректальный рак, который человек считает приемлемым.
Для получения дополнительной информации см. информационный бюллетень «Скрининговые тесты для выявления колоректального рака и полипов» и сводку скрининга колоректального рака PDQ.
Вопросы к врачу о скрининге рака
Информация о том, следует ли вам проходить скрининговый тест на рак, когда и как часто вам следует его проходить, а также в каком возрасте его следует прекратить, может привести к путанице. Обсуждение следующих вопросов с вашим врачом может помочь вам понять лучший план скрининга рака для вас.
Обсуждение следующих вопросов с вашим врачом может помочь вам понять лучший план скрининга рака для вас.
- Рекомендуются ли мне какие-либо скрининговые тесты на рак? Какие?
- Как часто нужно проходить тест? В каком возрасте я должен перестать его есть?
- Какова цель теста?
- Требуется ли подготовка к тесту и как это сделать?
- Что происходит во время теста?
- Есть ли риски при проведении теста?
- Сколько времени нужно, чтобы получить результаты теста?
- Как вы сообщите мне о результатах теста? Например, электронная почта, онлайн-портал здоровья, телефон?
- Если я не получу результаты теста, к кому мне обратиться? Есть ли номер телефона, я могу позвонить?
- Что произойдет, если результаты не соответствуют норме?
Скрининг-тесты на колоректальный рак | CDC
Колоноскопия является одним из нескольких скрининговых тестов на колоректальный рак. Поговорите со своим врачом о том, какой тест подходит именно вам.
Целевая группа по профилактическим услугам США (Task Force) рекомендует, чтобы взрослые в возрасте от 45 до 75 лет проходили скрининг на колоректальный рак. Решение о скрининге в возрасте от 76 до 85 лет должно приниматься на индивидуальной основе. Если вы старше 75 лет, поговорите со своим врачом о скрининге. Люди с повышенным риском развития колоректального рака должны поговорить со своим врачом о том, когда начинать скрининг, какой тест им подходит и как часто проходить тестирование.
Для выявления полипов или колоректального рака можно использовать несколько скрининговых тестов. Целевая группа описывает следующие стратегии скрининга колоректального рака. Важно знать, что если ваш результат теста положительный или ненормальный при некоторых скрининговых тестах (анализ кала, гибкая сигмоидоскопия и КТ-колонография), колоноскопия необходима для завершения процесса скрининга. Поговорите со своим врачом о том, какой тест подходит именно вам.
Анализы кала
- Анализ кала на скрытую кровь на основе гваяковой кислоты (gFOBT) использует гваяковую кислоту для обнаружения крови в стуле.
 Делается один раз в год. Для этого теста вы получите набор для тестирования от вашего поставщика медицинских услуг. Дома вы используете палочку или щетку, чтобы получить небольшое количество стула. Вы возвращаете тест-набор врачу или в лабораторию, где образцы стула проверяются на наличие крови.
Делается один раз в год. Для этого теста вы получите набор для тестирования от вашего поставщика медицинских услуг. Дома вы используете палочку или щетку, чтобы получить небольшое количество стула. Вы возвращаете тест-набор врачу или в лабораторию, где образцы стула проверяются на наличие крови. - В фекальном иммунохимическом тесте (FIT) используются антитела для обнаружения крови в стуле. Это также делается один раз в год так же, как и gFOBT.
- Тест FIT-DNA (также называемый тестом на ДНК кала) объединяет FIT с тестом, обнаруживающим измененную ДНК в стуле. Для этого теста вы собираете все движения кишечника и отправляете их в лабораторию, где их проверяют на измененную ДНК и наличие крови. Делается один раз в три года.
Гибкая сигмоидоскопия
Для этого исследования врач вводит в прямую кишку короткую тонкую гибкую трубку с подсветкой. Врач проверяет наличие полипов или рака в прямой кишке и нижняя треть ободочной кишки.
Как часто: Каждые 5 лет или каждые 10 лет с FIT каждый год.
Колоноскопия
Аналогичен гибкой ректороманоскопии, за исключением того, что врач использует более длинную, тонкую, гибкую трубку с подсветкой для проверки наличия полипов или рака в прямой и всей толстой кишке. Во время теста врач может найти и удалить большинство полипов и некоторые виды рака. Колоноскопия также используется в качестве последующего теста, если во время одного из других скрининговых тестов обнаруживается что-то необычное.
Как часто: Каждые 10 лет (для людей без повышенного риска колоректального рака).
КТ-колонография (виртуальная колоноскопия)
Компьютерная томография (КТ) колонографии, также называемая виртуальной колоноскопией, использует рентгеновские лучи и компьютеры для получения изображений всей толстой кишки, которые отображаются на экране компьютера для анализа врачом.
Как часто: Каждые 5 лет.
