Вспышка коклюша среди привитых детей в организованном коллективе
Белорусский государственный медицинский университет, Минск, Беларусь, Республиканский центр гигиены, эпидемиологии и общественного здоровья, Минск, Беларусь, 3РНПЦ эпидемиологии и микробиологии Минздрава Республики Беларусь, Минск, Беларусь
Описана вспышка коклюша у детей, возникшая весной 2016 г. в одной из школ Республики Беларусь. Проана-лизированы 8 случаев заболевания коклюшем у детей в возрасте от 7 до 11 лет. Первой заболела девочка 10 лет, не привитая по медицинским противопоказаниям, она явилась источником инфекции для 7 детей, привитых цельноклеточной вакциной АКДС. У привитых детей прошло в среднем 7 [6—8] лет с момента ревакцинации. Все 8 случаев коклюша были подтверждены лабораторно. Течение инфекции было гладким и протекало в легкой и средней степени тяжести с нивелированием основных клинических симптомов типич-ного коклюша. Лабораторные данные общего анализа крови у большинства детей не имели специфических для коклюша изменений.
Ключевые слова: коклюш, вспышка, дети, цельноклеточная вакцина.
Проблема заболеваемости коклюшем в XXI веке остается по-прежнему актуальной, несмот-ря на то, что инфекция относится к вакцино- управляемым. Увеличение заболеваемости де-тей и взрослых по всему миру связывают с антигенным дрейфом возбудителя, особенно-стями иммунного ответа на различные виды вакцин, низким охватом населения вакцинацией, а также совершенствованием методов специфической лабораторной диагностики [1, 2]. Учитывая увеличение доли подростков среди заболевших детей, что подтверждается многочисленными данными литературы, существует вопрос о введении 2-й и даже 3-й ревакцинации, разрабатываются новые вакцины для интраназального введения, проводятся их клинические испытания, результаты которых оказываются ус-пешными и перспективными [3, 4]. Однако несмотря на признание коклюша как проблемы и, соответственно, разработку новых методов ее решения, в последние годы многие страны на разных континентах отмечают увеличение вспышечной заболеваемости коклюшем.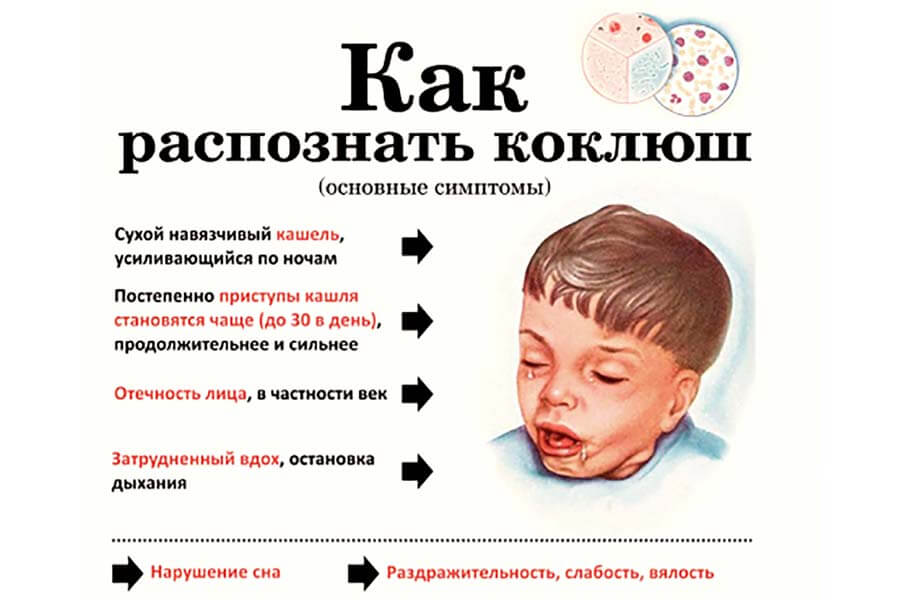
Вопросы эффективности вакцинопрофилак- тики рассматривались в литературе на примере вспышки коклюша среди учащихся медицинского факультета в студенческом городке в Японии в 2015 г. [5]. Описаны эпидемии коклюша в последние годы в некоторых штатах США и Австралии [6—8]. Однако чаще в публикациях упоминаются вспышки коклюша среди непривитых детей или привитых ацеллюлярными вакцинами. По данным отечественных исследователей, снижение поствакцинального иммунитета к коклюшу происходит через 7—10лет после введения цельноклеточных вакцин [9].
В данной публикации описывается вспышка коклюша среди привитых вакциной АКДС детей — учащихся одной школы, произошедшая весной 2016 г. в Республике Беларусь.
Цель исследования — описать клиническую картину заболевания и лабораторные данные у привитых школьников, заболевших коклюшем в организованном коллективе.
М а т е р и а л и м е т о д ы
Проанализированы 8 случаев заболевания коклюшем у детей — учащихся одной школы в возрасте от 7 до 11 лет. Изучены истории бо-лезни, собрана информация о прививках. Все 8 пациентов были обследованы серологически методом ИФА для определения титров IgG к коклюшному токсину. Для этого использовали тест-систему SERION ELISA classic Bordetella Pertussis toxin IgG («Virion/Serion», Германия). Диагностическим считался титр антител IgG 100 МЕ/мл и более [10].
Изучены истории бо-лезни, собрана информация о прививках. Все 8 пациентов были обследованы серологически методом ИФА для определения титров IgG к коклюшному токсину. Для этого использовали тест-систему SERION ELISA classic Bordetella Pertussis toxin IgG («Virion/Serion», Германия). Диагностическим считался титр антител IgG 100 МЕ/мл и более [10].
Проведенные исследования по диагностике коклюшной инфекции на основе титров IgG к коклюшному токсину в одной сыворотке крови методом ИФА продемонстрировали, что титр IgG к коклюшному токсину выше 100 МЕ/мл может достоверно считаться подтверждением коклюшной инфекции [11—13]. Использование данного метода позволяет подтверждать диагноз коклюшной инфекции как у непривитых детей, так и у привитых, при условии, что прошло 3 года и более после проведения ревакцинации. Так как у всех пациентов в данном исследовании от ревакцинации прошло от 6 до 8 лет, то титр IgG к коклюшному токсину выше 100 МЕ/мл однозначно свидетельствовал об острой инфекции коклюша.
Р е з у л ь т а т ы и о б с у ж д е н и е
Согласно Санитарным нормам и правилам, вспышкой коклюша считается 2 случая заболевания и более, возникших в организованном коллективе. Вспышка коклюша началась с непривитой девочки, которая явилась источником инфекции для 2 привитых братьев, от которых в дальнейшем произошло инфицирование еще 5 детей — учащихся той же школы. По представленным медицинским документам, 7 детей были привиты и ревакцинированы АКДС в сроки, предусмотренные календарем прививок Республики Беларусь.
Пациент № I. Первой заболела девочка 10 лет, когда 23.02.2016 г. у нее появился мало-продуктивный кашель. В момент появления первых признаков заболевания она находилась на санаторно-курортном лечении в санатории-профилактории для детей с заболеваниями органов дыхания по поводу бронхиальной астмы (БРА).
В течение 1 мес с момента появления кашля ребенка неоднократно осматривал врач санатория и участковый врач-педиатр. Амбу-латорно девочка получала амоксициллина клавуланат, азитромицин, муколитические препараты. Эффекта от проводимого лечения не было, оставались жалобы на кашель, который усилился и стал приступообразным. После очередного обращения к педиатру выдано направление на госпитализацию для стационарного лечения с диагнозом ОРИ, острый обструктивный бронхит. БРА, аллергическая, легкая персистирующая, обострение, ДН 0 степени.
Амбу-латорно девочка получала амоксициллина клавуланат, азитромицин, муколитические препараты. Эффекта от проводимого лечения не было, оставались жалобы на кашель, который усилился и стал приступообразным. После очередного обращения к педиатру выдано направление на госпитализацию для стационарного лечения с диагнозом ОРИ, острый обструктивный бронхит. БРА, аллергическая, легкая персистирующая, обострение, ДН 0 степени.
В день поступления в стационар (30.03.2016) врач-педиатр приемного отделения выявил жалобы на малопродуктивный приступообразный кашель без повышения температуры. Объективно: состояние средней степени тяжести, температура 36,7°С, кожа обычной окраски, зев чистый, не гиперемирован, периферические лимфатические узлы не увеличены, тоны сердца ритмичные, громкие, ЧСС 92 уд./мин, в легких выслушивается жесткое дыхание, сухие хрипы на выдохе с двух сторон, перкуторно — легочной звук, ЧД 18 в 1 минуту, живот мягкий, безболезненный при глубокой пальпации, физиологические отправления не изменены.
Учитывая жалобы на длительный малопродуктивный кашель в течение 1 мес без общеинфекционного синдрома, отсутствие прививок против коклюша и эффекта от проводимой терапии антибиотиками, девочка была госпитализирована в инфекционное отделение с подозрением на коклюш, где ей были назначены кларитромицин в возрастной дозировке курсом 9 сут, ингаляции с «Беродуалом» и физиологическим раствором. В 1-е сутки стационарного лечения в общем анализе крови (ОАК) патологические изменения не выявлены (табл. 1). К 7-м суткам стационарного лечения малопродуктивный кашель беспокоил реже по сравнению с 1-ми сутками, приступов спазматического кашля не отмечалось. Через 1 нед после поступления получены результаты анализа сыворотки крови на коклюш методом ИФА: титр IgG к коклюшному токсину 280 МЕ/мл.
Пациент № 2. Вторым заболел полностью привитой родной брат девочки 9 лет, получивший ревакцинацию в декабре 2008 г. После кон-такта с длительно кашляющей сестрой у него 09.03.2016 появился сухой кашель, по поводу которого он лечился амбулаторно без антибио-тиков. Через 3 нед кашель приобрел приступообразный характер, ночью приступы периодически заканчивались рвотой (1—2 раза за ночь). Учитывая вышеописанные жалобы, а также кон-такт с сестрой, предположительно больной кок-люшем, 31.03.2016 ребенок госпитализирован в инфекционное отделение для стационарного лечения с подозрением на коклюш.
После кон-такта с длительно кашляющей сестрой у него 09.03.2016 появился сухой кашель, по поводу которого он лечился амбулаторно без антибио-тиков. Через 3 нед кашель приобрел приступообразный характер, ночью приступы периодически заканчивались рвотой (1—2 раза за ночь). Учитывая вышеописанные жалобы, а также кон-такт с сестрой, предположительно больной кок-люшем, 31.03.2016 ребенок госпитализирован в инфекционное отделение для стационарного лечения с подозрением на коклюш.
При объективном обследовании: состояние удовлетворительное, температура 36,7°С, органы и системы организма без патологии. Назначен азитромицин в возрастной дозировке курсом 5 сут, амброксол. В 1-е сутки стационарного лечения отмечалась однократная рвота в конце ночного приступа кашля, днем продолжал беспокоить сухой приступообразный кашель, в ОАК— лейкоцитоз с нейтрофиллезом. При серологическом обследовании на коклюш (22-й день болезни) методом ИФА выявлены IgG к коклюшному токсину 270 МЕ/мл. К 7-м суткам стационарного лечения приступы кашля исчезли, рвоты нет, периодически беспокоит сухой нечастый кашель.
Пациент № 3. Третий заболевший ребенок в семье — привитой родной брат 7 лет, получивший ревакцинацию в июле 2010 г. С 10.03.2016 на фоне нормальной температуры его начал беспокоить сухой кашель, который стал приступообразным к 31.03.2016. Вследствие этого, а также учитывая контакт по коклюшу, ребенок 31.03.2016 направлен на госпитализацию. Объективно в приемном отделении: состояние удовлетворительное, температура 36,6°С, органы и системы без патологии. Назначен азитромицин в возрастной дозировке курсом 5 сут, амброксол. В 1-е сутки стационарного лечения сухой приступообразный кашель усилился, однократно ночью была рвота после приступа кашля. В ОАК отмечался нейтрофиллез, БАК — без патологии. Приступы кашля, оканчивающиеся рвотой, беспокоили ребенка до 04.
Таким образом, учитывая длительный тесный контакт детей между собой в семье, не избежали заболевания родные братья заболевшей девочки, привитые цельноклеточной вакциной в срок согласно календарю профилактических прививок Республики Беларусь. У них прошло от 5 до 7 лет с момента ревакцинации против коклюша до начала заболевания. Источником инфекции явилась непривитая сестра, у которой источник инфекции остался не выявленным. Отсутствие типичного для коклюшной инфекции гиперлейкоцитоза с выраженным лимфоцитозом не позволило полагаться на изменения в OAK при постановке диагноза. Выявление антител к коклюшному токсину с помощью ИФА позволило верифицировать диагноз коклюша в различные сроки от начала заболевания. Родители заболевших детей не имели жалоб на кашель, в связи с этим не были обследованы на коклюш.
Родители заболевших детей не имели жалоб на кашель, в связи с этим не были обследованы на коклюш.
Остальными заболевшими являлись привитые против коклюша дети разного возраста, обучавшиеся в той же школе, которую посещали братья заболевшей девочки. Структура учебного заведения, где произошла вспышка, такова, что учебные классы всех заболевших располагались на одном этаже, что создало возможность тесного общения детей между собой в перерывах между уроками. Таким образом, непривитая девочка явилась источником инфекции для своих братьев, а они в свою очередь — еще для 5 детей одноклассников и учеников других классов. В итоге из 8 заболевших учеников 3 учились в четвертом классе, двое— в третьем, по одному заболевшему было в первом, во втором и шестом классах (табл. 2).
В санатории-профилактории для детей с заболеваниями органов дыхания, где заболела первая девочка, проследить наличие заболеваемости коклюшем не представилось возможным в связи с поздним сроком установления диагноза, а также наличием респираторного синдрома у всех пациентов данного учреждения.
Пациент № 4. Следующим 14.03.2016 заболел полностью привитой ребенок 8 лет (получил ревакцинацию в сентябре 2009 г.) — одноклассник пациента № 2. K концу марта кашель у него усилился, появились приступы кашля, количество которых к 21-му дню заболевания достигло 15 приступов в сутки с чувством тошноты, а иногда и до рвоты. На протяжении этого времени родители за медицинской помощью не обращались. Так, учитывая вышеописанные жалобы, контакт с больным коклюшем, несмотря на отсутствие патологии при объективном обследовании, 04.04.2016 ребенок был госпитализирован в стационар, где ему назначили кларитромицин в возрастной дозировке курсом на 11 сут, амброксол. На 7-е сутки стационарного лечения количество приступов кашля уменьшилось до 6 в сутки, однако некоторые из них все еще заканчивались рвотой; OAK — без изменений. K 10-м суткам лечения приступообразный характер кашля и посткашлевая рвота ликвидированы. Диагноз коклюша подтвержден по результатам исследования сыворотки крови, взятой на 28-й день болезни: выявлены IgG к коклюшному токсину в титре 230 МЕ/мл.
Пациент № 5. Следующим в школе заболел ребенок 11 лет (получил ревакцинацию в январе 2006 г.), который 23.03.2016 обращался к врачу-педиатру с жалобами на малопродуктивный кашель с вязкой мокротой. Он поступил в стационар 19.04.16 с жалобами на приступообразный кашель до 10 эпизодов в сутки, протекающих с чувством тошноты. Так же при объективном обследовании в приемном отделении органы и системы — без патологии. На фоне лечения кларитромицином и амброксолом в первые 2 сут пребывания в стационаре ребенок отметил 4 ночных приступа кашля, 2 из них — с ощущением нехватки воздуха, от которых просыпался. В OAK от 19.04.2016 также отсутствовали патологические изменения. При серологическом обследовании на коклюш на 27-й день болезни методом ИФА выявлены IgG к коклюшному токсину в титре 340 МЕ/мл.
Пациенты №6 и № 7. Мальчик 11 лет, получивший ревакцинацию в июне 2007 г. и девочка 9 лет, получившая ревакцинацию в апреле 2008 г., заболели практически одновременно — 29.03.2016 и 30.03. 2016 соответственно. У них появился кашель, который через 2 нед стал приступообразным, беспокоил в том числе ночью, иногда провоцировал рвоту, у каждого из детей к моменту поступления в стационар было около 6 приступов спазматического кашля в сутки, 2 из которых заканчивались рвотой. Объективно: органы и системы — без патологии. У обоих детей отсутствовали патологические изменения в OAK, взятых в первые сутки заболевания (см. табл. 1). Оба получали кларитромицин и амброксол. Диагноз коклюша был верифицирован методом ИФА: IgG на 15-й день болезни к коклюшному токсину 500 МЕ/мл у пациента № 6, IgG на 18-й день болезни к коклюшному токсину 480 МЕ/мл у пациентки № 7.
2016 соответственно. У них появился кашель, который через 2 нед стал приступообразным, беспокоил в том числе ночью, иногда провоцировал рвоту, у каждого из детей к моменту поступления в стационар было около 6 приступов спазматического кашля в сутки, 2 из которых заканчивались рвотой. Объективно: органы и системы — без патологии. У обоих детей отсутствовали патологические изменения в OAK, взятых в первые сутки заболевания (см. табл. 1). Оба получали кларитромицин и амброксол. Диагноз коклюша был верифицирован методом ИФА: IgG на 15-й день болезни к коклюшному токсину 500 МЕ/мл у пациента № 6, IgG на 18-й день болезни к коклюшному токсину 480 МЕ/мл у пациентки № 7.
Пациент № 8. Последним заболел ребенок 10 лет, кашель у которого появился 11.04.2016, через неделю кашель стал приступообразным до 3—4 приступов за ночь, длящихся по 1 — 2 мин, сопровождающихся чувством тошноты. В связи с клинической картиной, а также учитывая контакт по коклюшу, 18.04.2016 мальчик госпитализирован в инфекционный стационар. При поступлении объективно органы и системы — без патологии. В OAK, взятом в 1-е сутки пребывания в стационаре, отмечался незначительный лейкоцитоз с лимфоцитозом (см. табл. 1). На 8-й день взят носоглоточный мазок, который при исследовании ПЦР дал положительный результат на ДНK В. pertussis. Также положительной была сыворотка крови — выявлены IgG к коклюшному токсину в титре 110 МЕ/мл.
При поступлении объективно органы и системы — без патологии. В OAK, взятом в 1-е сутки пребывания в стационаре, отмечался незначительный лейкоцитоз с лимфоцитозом (см. табл. 1). На 8-й день взят носоглоточный мазок, который при исследовании ПЦР дал положительный результат на ДНK В. pertussis. Также положительной была сыворотка крови — выявлены IgG к коклюшному токсину в титре 110 МЕ/мл.
Таким образом, описанная вспышка коклюша у детей демонстрирует сложности клинической диагностики и недостаточную настороженность амбулаторного звена в отношении коклюшной инфекции при постановке диагноза у первого заболевшего ребенка, несмотря на то, что выявленные данные соответствуют определению клинического случая коклюша: у непривитого ребенка отмечался малопродуктивный приступообразный кашель, длительность которого была больше 1 мес. Вследствие поздней диагностики и несвоевременной изоляции первой заболевшей девочки произошло дальнейшее распространение заболевания, что привело к инфицированию 7 детей, потребовавшему госпитализации в стационар. Средний возраст заболевших привитых детей 9,5 [8,5; 10,5] года (данные представлены как медиана и интерквартильный размах), у всех детей прошло 7,0 [6,0; 8,0] лет с момента введения последней дозы вакцины, что согласуется с современными данными о снижении поствакцинального иммунитета после введения цельноклеточной вакцины.
Средний возраст заболевших привитых детей 9,5 [8,5; 10,5] года (данные представлены как медиана и интерквартильный размах), у всех детей прошло 7,0 [6,0; 8,0] лет с момента введения последней дозы вакцины, что согласуется с современными данными о снижении поствакцинального иммунитета после введения цельноклеточной вакцины.
Все 8 случаев коклюша были подтверждены серологическим методом (см. табл. 2), один из случаев также подтвержден молекулярно-биологическим методом. Такой низкий процент обследования детей методом ПЦР связан с решением лечащего врача, которое продиктовано, вероятно, поздними сроками госпитализации для стационарного лечения. Коклюш у всех детей протекал с приступообразным малопродуктивным кашлем, однако приступы были недлительными и нетяжелыми, у 5 (62,5%) из 8 была рвота после приступов кашля и отмечался ночной его характер, у 2 — чувство тошноты без рвоты, 1 ребенок жаловался на нехватку воздуха по ночам. Течение инфекции было гладким и протекало в легкой или средней форме с нивелированием основных симптомов типичного коклюша.
Лабораторные данные OAK в большинстве случаев не имели специфических для коклюшной инфекции изменений: у 2 детей из 8 был невыраженный лейкоцитоз (14,7 и 12,1 -109/л соответственно), только у 1 пациента отмечался лимфоцитоз 49% (см. табл. 1).
Oписанный случай коллективной заболеваемости демонстрирует необходимость настороженного отношения к коклюшу в возрастной группе школьного возраста, несмотря на то, что инфекция традиционно раньше встречалась в дошкольном возрасте. Требуется повышать информированность медицинских работников, особенно первичного амбулаторного звена здравоохранения, относительно изменившейся возрастной структуры подверженных заболеванию, особенностей клинического течения и значения современных лабораторных данных для диагностики коклюша.
Контактная информация:
Гаврилова Ольга Александровна — ассистент кафедры детских инфекционных болезней.
Белорусский государственный медицинский университет. 220018, г. Минск, ул. Якубовского, 53; сл. тел. 375 17 36S-55-40.
тел. 375 17 36S-55-40.
Участие авторов:
Концепция и дизайн исследования: А. А. А., О. А. Г.
Сбор и обработка материала: О. А. Г., Н. Д. Ш., В. Л. К., В. С. М.
Статистическая обработка материала: О. А. Г.
Написание текста: А. А. А., О. А. Г.
Редактирование: А. А. А.
Конфликт интересов отсутствует.
R Е F Е R Е N С Е S
1. Nikolaeva V. N., Shajhieva G. S. Whooping cough at the present stage. Vestn. sovremen. klinich. mediciny. 2016; 9(2): 2S—9. (in Russian)
2. Liko J., Robison S. G., Cieslak P. R. Priming with whole- cell versus acellular pertussis vaccine. N. Engl. J. Med. 2013; 368(6): S81—2.
3. Jahnmatz M., Amu S., Ljungman M., et al. B-cell responses after intranasal vaccination with the novel attenuated Bordetella pertussis vaccine strain BPZE1 in a randomized phase I clinical trial. Vaccine. 2014; 32(27): 33S0—6.
4. Thorstensson R., Trollfors B., Al-Tawil N., et al. A phase I clinical study of a live attenuated Bordetella pertussis vaccine-BPZE1; a single centre, double-blind, placebo- controlled, dose-escalating study of BPZE1 given intranasally to healthy adult male volunteers. PloS One. 2014; 9(1): e83449.
PloS One. 2014; 9(1): e83449.
5. Hara M., Fukuoka M., Tashiro K., et al. Pertussis outbreak in university students and evaluation of acellular pertussis vaccine effectiveness in Japan. BMC Infect. Dis. 201S; S: 4S.
6. Sheridan S. L., Frith K., Snelling T. L., et al. Waning vaccine immunity in teenagers primed with whole cell and acellular pertussis vaccine: recent epidemiology. Expert Rev. Vaccines. 2014; 13(9): 1081—106.
7. Witt M. A., Arias L., Katz P. H., et al. Reduced risk of pertussis among persons ever vaccinated with whole cell pertussis vaccine compared to recipients of acellular pertussis vaccines in a large US cohort. Clin. Infect. Dis. 2013; S6(9): 1248—S4.
8. Koepke R., Eickhoff J. C., Ayele R. A., et al. Estimating the effectiveness of tetanus-diphtheria-acellular pertussis vaccine (Tdap) for preventing pertussis: evidence of rapidly waning immunity and difference in effectiveness by Tdap brand. J. Infect. Dis. 2014; 210(6): 942—S3.
9. Bogvilene Ja. , Martynova G., Kutishheva I., et al. Clinical and epidemiological characteristics of pertussis in children in conditions of mass immunization. Vrach. 201S; 2: 69—72. (in Russian)
, Martynova G., Kutishheva I., et al. Clinical and epidemiological characteristics of pertussis in children in conditions of mass immunization. Vrach. 201S; 2: 69—72. (in Russian)
10. Requirements to organization and undertaking of sanitary and anti-epidemic measures aimed at prevention of introduction, emergence and spread of pertussis: public health regulations: approved. Decree No. 70 dated 13.06.2012. / Ministry of Public Health of the Republic of Belarus. Minsk; 2012. 11 s. (in Russian)
11. DeMelker H. E., Versteegh F. G., Conyn-Van Spaendonck M. A., et al. Specicity and sensitivity of high levels of immunoglobulin G antibodies against pertussis toxin in a single serum sample for diagnosis of infection with Bordetella pertussis. J. Clin. Microbiol. 2000; 38: 800—6.
12. Versteegh F. G. A., Mertens P. L. J. M., de Melker H. E., et al. Age-specific long-term course of IgG antibodies to pertussis toxin after symptomatic infection with Bordetella pertussis. Epidemiol. Infect. 200S; 133(4): 737—48.
Infect. 200S; 133(4): 737—48.
13. Kolodkina V. L., Martynov V. S., Denisevich T. N. Detection of antibodies to pertussis toxin in the population of Belarus. Zdravookhranenie. 2012; 9: 3S—8. (in Russian)
Поступила 05.11.16.
Автор(ы): Гаврилова О. А., Астапов А. А., Шмелева Н. Д., Колодкина В. Л., Мартынов В. С.
Лабораторная диагностика коклюша
Коклюш — патология инфекционного генеза, которая чаще встречается у детей. Заболевание обладает специфической симптоматикой и требует соответствующего лечения. Патогенез болезни заключается в нарушении дыхательной функции, а в процессе развития болезни происходит поражение слизистой оболочки дыхательных путей. Болезнь является довольно сложной и, до изобретения вакцины и лечения, была значительной причиной в структуре детской смертности.
На сегодня болезнь также является довольно опасной. Ежегодно около 300 000 людей умирает от этой патологии. Смертельными являются осложнения болезни, которые чаще наблюдаются у пациентов детского и преклонного возраста, в силу анатомо-физиологических и иммунных особенностей. Это говорит о том, насколько важно знать симптомы болезни и особенности лечения.
Смертельными являются осложнения болезни, которые чаще наблюдаются у пациентов детского и преклонного возраста, в силу анатомо-физиологических и иммунных особенностей. Это говорит о том, насколько важно знать симптомы болезни и особенности лечения.
Особенности симптомов зависят от периода болезни. Они бывают следующие:
-
инкубационный;
-
катаральный;
-
спазматический;
-
разрешения;
-
восстановительный.
Рассмотрим их подробнее.
Инкубационный период длится с момента поступления возбудителя в организм до появления первых симптомов. Как правило, это от 3 до 20 суток. За это время дыхательные пути поражаются возбудителем настолько, что организм перестаёт компенсировать состояние и начинается клиническая картина болезни.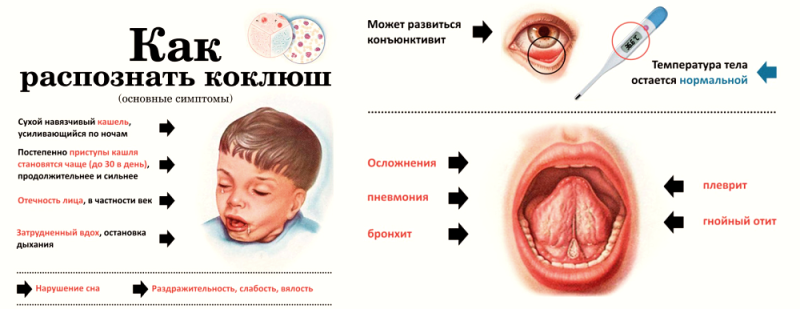
Катаральный период соответствует степени поражения организма патогенным агентом, а значит развивается постепенно. Пациент даже не может сразу определить начало болезни, настолько размытыми являются первые симптомы. Первый знак — сухой кашель или даже небольшое откашливание. Может быть насморк, при котором из носовых ходов выделяется слизь в незначительном количестве. Пациенты младшего возраста более тяжело переносят этот период, так как их анатомическое строение дыхательных путей способствует более быстрому развитию болезни. В целом, начало болезни напоминает ОРВИ, что часто сбивает с толку как пациентов, так и специалистов. Кашель постепенно становится все сильнее, к нему присоединяется раздражительность и беспокойное состояние пациента.
Далее развивается период спазматического кашля, что, обычно, совпадает с 2 неделей катарального периода. Длительность этого отрезка болезни — несколько недель, 3-4. В это время наблюдаются наиболее яркие проявления болезни, а именно спазматический кашель, который возникает приступами. Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью.
Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью.
Как распознать приступ кашля? Он состоит из сильных толчков, которые сменяют судорожные вдохи. Такой вдох сопровождается слабым стоном и свистом и называется репризой. Этот звук возникает при прохождении воздуха через сильно суженные дыхательные пути. По окончанию приступа у пациента начинает отходить вязкая прозрачная мокрота.
Если болезнь доходит до тяжёлой степени, могут появляться рвота, судороги, тахикардия, дыхательная недостаточность.
Внешне такой приступ сопровождается отёчностью тканей лица, цианозом, набуханием сосудов шеи. Может наблюдаться покраснение глаз, в повышенном количестве отходит слюна и слёзная жидкость.
Между приступами кашля ребёнок находится в нормальном состоянии, играет, кушает с аппетитом, не испытывает какого-либо дискомфорта. Из характерных симптомов, которые бывают при коклюше: язва белого цвета на уздечке языка, которая бывает при его повреждении зубами, кровоизлияния в конъюнктиву, склонность к носовым кровотечениям.
Из характерных симптомов, которые бывают при коклюше: язва белого цвета на уздечке языка, которая бывает при его повреждении зубами, кровоизлияния в конъюнктиву, склонность к носовым кровотечениям.
Стадия разрешения болезни постепенно сменяет предыдущий этап. Кашель возникает все реже, становится менее специфичным, исчезают приступы и репризы. Пациент становится слабым, астеничным, ощущает раздражительность и усталость. Это состояние истощённости может удерживаться некоторое время после болезни.
Период восстановления или реконвалесценции занимает около полугода. Пациент устаёт при физических нагрузках, детям трудно даются уроки, наблюдается капризность и эмоциональная лабильность. В этот период несколько снижена иммунная функция организма и пациент становится более склонный к ОРВИ, во время которых опять возникает типичный кашель для коклюша.
Такие периоды характерны для типичной клинической картины коклюша. Но есть и атипичные формы заболевания. Это абортивная и стёртая форма. Они могут наблюдаться у тех, кто вакцинирован, а также у взрослых, чей иммунитет более развит, чем у детей и пожилых людей.
Но есть и атипичные формы заболевания. Это абортивная и стёртая форма. Они могут наблюдаться у тех, кто вакцинирован, а также у взрослых, чей иммунитет более развит, чем у детей и пожилых людей.
Стёртая форма сопровождается обычным сухим кашлем, который не проходит на фоне приёма противокашлевых средств. Характерных приступов при этом нету. такой кашель может беспокоить пациента от нескольких недель до нескольких месяцев, однако состояние остаётся стабильным, осложнения не проявляются.
Абортивная форма характеризуется молниеносным течением, при котором симптомы внезапно появляются и так же внезапно проходят через несколько дней.
Когда необходима диагностика коклюша?
Показаниями к диагностике коклюша являются клинические проявления болезни, которые необходимо подтвердить или опровергнуть. Так как патология имеет инфекционный характер, постановка диагноза на основе клинических данных невозможны — необходимы результаты лабораторного исследования. Если у пациента есть характерные приступы кашля — анализ обязателен.
Если у пациента есть характерные приступы кашля — анализ обязателен.
Существуют также эпидемические показания к диагностике. Необходимо сдавать анализы всем лицам, которые посещают или находились в детских учреждениях, больницах, родильных отделениях, где были обнаружены пациенты с коклюшем и есть риск заражения.
Кроме того, диагностика требуется для дифференциального диагноза при таких состояниях, как муковисцидоз, инородное тело дыхательных путей, астма, острые бронхиты, лимфогранулематоз, корь, пневмония, ОРЗ.
Современные методы диагностики патологииНа сегодня используются такие методы исследования:
-
Бактериологический метод;
-
Серологический метод;
-
Иммуноферментный метод;
-
ПЦР;
-
гематологический.

Рассмотрим подробнее эти виды диагностики.
Бактериологический метод
Исследование проводится на 5-7 день болезни, именно в это время оно обладает наибольшей информативностью. Также следует учесть то, что лучше всего проводить забор материала до начала приёма антибактериальной терапии, иначе результат может быть ложноотрицательным. Перед сдачей анализа нельзя принимать пищу, полоскать рот, пить, чистить зубы. Забор материала проходит с задней стенки глотки с помощью специального тампона. Иногда к пациенту подносят посуду с питательной средой во время кашля. Полученный материал сеют на питательный среды, которые подходят для жизнедеятельности и роста микроорганизма. Через несколько суток после получения материала можно сделать предварительной заключение, а через неделю — точный результат анализа.
Серологический метод
Данная методика применяется на более поздних сроках болезни, через несколько недель после появления характерных симптомов. К этому времени бактериологический метод теряет свою эффективность, так как возбудитель практически исчезает из дыхательных путей, а вот антитела к нему циркулируют по организму. Определяются титры антител к патогену и их тип. Различают три класса иммуноглобулинов, М, А и G. Антитела класса М появляются на 2 неделе заболевания, иммуноглобулины А говорят о том, что болезнь развивается больше 2-3 недель, а иммуноглобулины G можно обнаружить после 4 недель болезни.
К этому времени бактериологический метод теряет свою эффективность, так как возбудитель практически исчезает из дыхательных путей, а вот антитела к нему циркулируют по организму. Определяются титры антител к патогену и их тип. Различают три класса иммуноглобулинов, М, А и G. Антитела класса М появляются на 2 неделе заболевания, иммуноглобулины А говорят о том, что болезнь развивается больше 2-3 недель, а иммуноглобулины G можно обнаружить после 4 недель болезни.
Иммуноферментный метод
Это основной метод из серологической диагностики. Для исследования требуется венозная кровь. Полученный материал соединяют с лабораторным реактивом, который содержит патоген. Если в крови есть антитела, происходит возникновение иммунокомплекса, что говорит о наличии заболевания. Перед сдачей анализов пациент не должен принимать пищу, медикаменты, подвергаться физическим нагрузкам. Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней. Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
ПЦР
Метод полимеразно-цепной реакции — наиболее современный и качественный способ подтверждения или исключения диагноза. Для реакции необходимо сдать кровь. В лабораторных условиях проводится её исследование на предмет фрагментов аминокислот генетического материала возбудителя. Далее подтверждается или исключается принадлежность полученной структуры именно к тому типу возбудителя, который вызывает коклюш. Для анализа требуются специфические дорогостоящие реактивы и соответствующее оборудование лаборатории, а также навыки персонала.
Гематологический анализ
Имеется в виду обычный анализ крови, который не обладает специфическими результатами. На его основе можно только уверенно сказать про наличие воспалительного процесса бактериального генеза, так как наблюдается лейкоцитоз с типичным сдвигом лейкоцитарной формулы. Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Схема диагностики отличается по возрасту пациента, а также по наличию прививки от болезни.
Схема диагностики для тех, кто не прививался:
-
в первые две недели болезни эффективно проведение бактериологического обследования или ПЦР;
-
на 3-4 неделе болезни применяют ПЦР или серологическое исследование;
-
более 4 недель болезни — показание для серологического обследования.
На фоне приёма антибиотиков применяется ПЦР.
Для привитых лиц применяется такая схема обследования:
-
на 1-2 неделе болезни — метод ПЦР, бактериологический анализ;
-
на 3-4 неделе используют ПЦР;
-
срок болезни более 4 недель требует серологической диагностики.

Результаты бактериологического метода однозначны: наличие микроорганизмов в материале говорит о том, что именно они являются причиной патологии.
Гематологический метод является неспецифичным, диагностическое значение имеет повышение лейкоцитов более чем 9·109/л.
Результаты ПЦР являются положительными, если в организме есть фрагменты генетического материала бактерии.
Результаты серологической диагностики расшифровываются следующим образом:
-
менее 10,0 — отрицательный результат, отсутствие антител. Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;
-
от 10,0 до 50,0 — слабоположительная реакция, недостоверный результат, который требует повторной диагностики;
-
более 50,0 — реакция положительная, антитела обнаружены.
 Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Профилактика коклюша заключается в плановой вакцинации. Применяется вакцина АКДС, которая содержит компоненты против коклюша, дифтерии и столбняка и применяется в возрасте 3, 4, 5, 6 месяцев, а после этого в 1,5 и 6 лет. Существует также экстренная профилактика, которая заключается в введении специфического иммуноглобулина после контакта непривитого ребёнка или ребёнка до года с носителем бактерии.
Вакцина обладает высокой эффективностью, однако она не исключает возможного заболевания. Обратите внимание на то, что болезнь в таком случае будет более лёгкой формы, не принесёт осложнений, а также не приведёт к тяжёлым последствиям, ограничившись лишь стёртыми симптомами болезни. Вакцина необходимо не столько для предотвращения самой болезни, сколько для профилактики её тяжёлого течения и смертельных осложнений. Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Лечение проводится в амбулаторных условиях для пациентов с лёгким течение болезни, а госпитализируют тех, кто тяжело переносит болезнь, детей маленького возраста. Применяется антибактериальная терапия, глюкокортикоиды, антигистаминные средства, витамины, препараты, которые влияют на дыхательную функцию. В тяжёлых случаях требуется дополнительное введение кислорода, ноотропов, психостимулирующих препаратов.
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Забытая инфекция — коклюш
Многие молодые родители не знают о таком инфекционном заболевании, как коклюш. Думают, что оно было актуально во времена детства их бабушек и дедушек.
К сожалению, это не так.
За 2015г. в Заводском районе г.Минска зарегистрировано 15 случаев заболевания, три из них на территории обслуживания 10 детской поликлиники. Дети, привитые против коклюша, перенесли заболевание в легкой форме, а не привитые болели тяжелее. К сожалению, двое детей были не привиты ввиду отказа родителей и заболевание протекало тяжелее.
Что же такое КОКЛЮШ?
Коклюш – острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Отличительный признак болезни – спазматический кашель.
Коклюшем болеют только люди, поэтому источником инфекции может являться только больной человек. Период заразности длится с одной недели до появления кашля и 3 недели после.
Поскольку, до появления характерного кашля, отличить коклюш от других инфекций тяжело, в течение одной недели инфицированные успевают заразить свое окружение. Заражение происходит воздушно-капельным путем при непосредственном общении с больным, поскольку микроб неустойчив во внешней среде. Инкубационный период составляет от 3 до 14 дней, в среднем 5-8 дней.
Коклюшем болеют и дети, и взрослые, однако, отличить инфекцию у последних, удается довольно редко.
После заболевания развивается практически пожизненный иммунитет.
Типичные признаки коклюша:
- упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком.
 У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой; - одутловатость лица, кровоизлияния в склеры;
- язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).
Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.
Единственной надежной профилактикой против коклюша является вакцинация АКДС — вакциной или комбинированными вакцинами, в состав которых входит коклюшной компонент. Вакцинация против коклюша включена в Национальный календарь прививок.
Отказываясь от проведения прививок своим детям, Вы подвергаете их риску заражения.
Будьте благоразумны!
Сергеева Р.М. – врач- педиатр 10 детской поликлиники.
Профилактика коклюша | uzalo48.lipetsk
Управление Роспотребнадзора по Липецкой области информирует, что на территории области сложилась крайне неблагополучная ситуация по заболеваемости коклюшем. За 8 месяцев зарегистрировано 238 случаев коклюша, показатель заболеваемости составил 20,56 на 100 тыс. населения и превысил уровень прошлого года в 3,7 раза.
Заболеваемость зарегистрирована на 11 территориях Липецкой области, наиболее высокие уровни в Добровском районе (46,8 на 100 тыс. нас.), Липецком районе (29,94), Лебедянском районе (24,5), г. Липецке (34,11).
В структуре заболевших коклюшем доля детей до 14 лет составила 89%, в том числе до 2-х лет — 39%, 3-6 лет – 18,5%, школьников – 36%. Наиболее высокие показатели заболеваемости среди непривитых против коклюша детей.
Коклюш– это инфекционное заболевание дыхательных путей, которое вызывает коклюшная палочка. Характерным симптомом болезни является спазматический кашель, возникающий периодически в виде приступов.
Характерным симптомом болезни является спазматический кашель, возникающий периодически в виде приступов.
Преимущественно коклюшем болеют дети. Наиболее тяжело болезнь протекает у новорожденных, детей первого года жизни и не привитых до 2-х лет. В более старшем возрасте дети переносят заболевание легче. В редких случаях коклюш возникает у взрослых и чаще протекает в стертой форме (не выражены характерные приступы кашля), за счет чего диагноз устанавливается не всегда.
Вызывает коклюш бактерия, которую называю коклюшной палочкой (Bordetella pertussis – бордетелла). Заразиться можно от больного человека, который является источником инфекции с последних двух дней инкубации и до конца четвертой недели болезни. Источником инфекции могут быть здоровые носители этой палочки.
Инфекция передается воздушно-капельным путем (с капельками слюны через воздух). Заражение в большинстве случаев происходит при близком контакте с больным, так как бактерии рассеиваются вокруг на 2–2,5 метра и быстро погибают вне организма человека.
Симптомы коклюша
Инкубационный период при коклюше длиться от 3 до 14 дней – это время, которое проходит от момента заражения до появления симптомов болезни.
В начальном периоде заболевания, который длится от 10 до 14 дней, повышается температура тела до 37–37,8 градусов, появляются слабость, снижение аппетита, повышенная раздражительность. На фоне этих симптомов отмечается насморк, чихание, кашель, иногда бывает слезотечение.
Далее наступает спазматический (судорожный) период коклюша. Он продолжается от двух до восьми недель. Основным симптомом является периодические приступы спазматического кашля, которые следуют друг за другом, не давая даже возможности сделать полноценный вдох. Когда такая возможность появляется, воздух стремительно поступает в легкие через суженную голосовую щель, что сопровождается свистящим звуком. Приступ заканчивается выделением вязкой, слизистой мокротой. Во время приступа кашля лицо больного ребенка краснеет, язык высовывается, поэтому возможна травматизация уздечки языка. Иногда возникает кровоизлияние под слизистую оболочку конъюнктивы глаз. У грудных детей может быть кратковременная остановка дыхания, апноэ. Это опасно для жизни.
Иногда возникает кровоизлияние под слизистую оболочку конъюнктивы глаз. У грудных детей может быть кратковременная остановка дыхания, апноэ. Это опасно для жизни.
К приступу кашля может привести яркий свет, внезапный шум, испуг, боль, волнение, сильный смех или плач, любой раздражитель.
У взрослых симптомы коклюша мало выражены (стертая форма заболевания). Кашель продолжается длительное время и плохо поддается лечению, но характерные приступы кашля отсутствуют.
Чем опасно?
При коклюше могут быть следующие осложнения: пневмония, бронхиты, ателектаз, эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, энцефалопатия. У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпадение прямой кишки.
Лечение коклюша
Если коклюш протекает тяжело, то ребенка госпитализируют в стационар. Дети первого года жизни подлежат обязательной госпитализации. При легкой форме болезни (дети старшего возраста) можно лечиться дома (амбулаторно).
Помещение, где находится больной ребенок, необходимо часто проветривать, а также использовать увлажнитель воздуха. Не должно быть яркого света, громких звуков, которые могут спровоцировать приступ кашля. Кормить нужно часто и небольшими порциями. Если ребенок находится дома и у него нет температуры, то рекомендуются частые прогулки на свежем воздухе.
При подозрении на коклюш незамедлительное обращение к врачу. Это опасное инфекционное заболевание и лечение должно проводиться под медицинским контролем. Единственным надежным средством специфической профилактики является вакцинация. Согласно Национального календаря прививок вакцинацию проводят трехкратно в 3, 4,5 и 6 месяцев, ревакцинацию в 18 месяцев. В более 90% случаев вакцинация защищает от заражения, но если ребенок и заболеет, то заболевание протекает легче и без осложнений.
Берегите свое здоровье!
Информация подготовлена ГУЗОТ «ЦМП»
*****
Коклюш у детей.
 Лабораторные методы диагностики
Лабораторные методы диагностики15.09.2020
Чаще всего коклюшу подвержены дети от 2-х до 5 лет и младенцы. Не хотим пугать, но от того насколько своевременно диагностирована болезнь зависит жизнь маленького человека.
Причины коклюша
Болезнь вызывает грамотрицательная бактерия палочковидной формы Bordetella pertussis. Впервые эпидемия коклюша была зафиксирована документально в XVI веке французским врачом Гийомом де Байю. Официальная статистика заболеваемости ведется с 1920 года. Первая вакцина от коклюша была разработана в 1926 году. С 1959 года прививки от коклюша в нашей стране стали обязательными.
Попав в организм, вредоносная бактерия начинает размножаться и постепенно поражает клетки бронхов, бронхиол и альвеол с выделением токсина, который и провоцирует сильный спастический, приступообразный кашель. Такие приступы нередко являются причиной недостаточности дыхания и приводят к гипоксии — состоянию, когда кислорода не хватает. Это отрицательно сказывается на работе головного мозга и может привести к сильнейшим судорогам и нарушению в работе центральной нервной системы.
Это отрицательно сказывается на работе головного мозга и может привести к сильнейшим судорогам и нарушению в работе центральной нервной системы.
Симптомы и течение коклюша
Выделяют две формы болезни: с выраженным кашлем спазматического характера (типичная) и с обычным кашлем (атипичная). Выраженность симптомов при типичной форме может отличаться. Различают несколько стадий коклюша, каждая последующая усугубляет состояние ребенка. Приступов может становиться больше, они протекают тяжелее, малыш перестает нормально спать, у него пропадает аппетит, начинаются проблемы с дыханием.
В среднем от момента проникновения инфекции в организм до появления первых симптомов болезни проходит от 5 до 8 дней. В последующие 2-3 недели коклюш развивается медленно и циклично с прохождением определенных стадий. Катаральная — незначительно повышается температура тела, ребенок может шмыгать носом и кажется, что это обычная «простуда». Спазматическая — появляются первые повторяющиеся приступы кашля. При этом заметно краснеет кожа лица, кашель сопровождается слезотечением и может заканчиваться рвотой.
При этом заметно краснеет кожа лица, кашель сопровождается слезотечением и может заканчиваться рвотой.
Лабораторная диагностика коклюша
Первый раз ребенка вакцинируют от коклюша в 3 месяца, а затем повторяют трижды с интервалом в 1-1,5 месяца. Важно понимать, иммунная защита после этой процедуры все еще несовершенна. Поэтому ревакцинацию проводят вновь через 1,5-2 года.
Чаще других заболевают именно не привитые дети, а также дети постарше и даже взрослые из-за ослабления поствакцинального иммунитета.
Что важно в диагностике коклюша? В первую очередь дифференцировать его от других возможных заболеваний, протекающих с кашлем (ОРВИ, туберкулезный бронхоаденит, паракоклюш).
В СИТИЛАБ вы можете выполнить все необходимые исследования и не только выявить возбудителя коклюша Bordetella pertussis, но и провести анализ на наличие антител IgM — для установления факта болезни и антител IgG — для выяснения вопроса о ревакцинации.
Для выявления возбудителя можно сдать мазки из носоглотки, ротоглотки и слюну (ПЦР-диагностика). А для определения уровня антител берется кровь. Процедуру проводят детские медсестры с помощью специальных систем: все проходит быстро и комфортно для ребенка.
А для определения уровня антител берется кровь. Процедуру проводят детские медсестры с помощью специальных систем: все проходит быстро и комфортно для ребенка.
62-92-710 — Выявление ДНК возбудителя коклюша (Bordetella pertussis) /носоглотка;
62-96-710 — Выявление ДНК возбудителя коклюша (Bordetella pertussis) /ротоглотка;
62-80-710 — Выявление ДНК возбудителя коклюша (Bordetella pertussis) /слюна;
45-20-104 — Антитела к Bordetella pertussis IgG (возбудитель коклюша) /кровь;
45-20-105 — Антитела к Bordetella pertussis IgM (возбудитель коклюша) / кровь
Во время коклюша малыш плохо себя чувствует, может быть раздражен и взволнован поездкой в медицинский центр. Напоминаем всем заботливым родителям: вы можете вызвать бригаду медсестер СИТИЛАБ на дом, чтобы сдать анализы в привычной, домашней обстановке и не ехать с заболевшим ребенком в медицинский центр!
После процедуры взятия медсестра забирает весь биоматериал и самостоятельно доставляет в лабораторию. Вам ехать не нужно. Результаты придут оперативно на e-mail и будут доступны в личном кабинете на сайте citilab.ru; их также можно получить с курьером.
Вам ехать не нужно. Результаты придут оперативно на e-mail и будут доступны в личном кабинете на сайте citilab.ru; их также можно получить с курьером.
Крепкого здоровья вашим детям!
Коклюш у детей раннего возраста Текст научной статьи по специальности «Клиническая медицина»
12. Frean I., BlumbergL. Tick bite fever and Q-fever — a South African perspective. South Afr. Med. J. 2007; 97 (1): 1198-1202.
13. HartzellI. D., Wood-MorrisR. N., MartinezL. J., FrottaR. F. Q-fe-ver: epidemiology, diagnosis and treatment. Mayo Clin. Proc. 2008; 83 (5): 574-579.
14. Haskova V., Kaslik J., Mathejcova J. Novy zpusob stanoveni circulji-cich imunocomplexu v lidskych serech. Ces. Lek. Ces. 1977; 116 (14): 436-437.
15. Kazar I. Coxiella burnetii infection. Ann. N. Y. Acad. Sci. 2005; 1063: 105-114.
N. Y. Acad. Sci. 2005; 1063: 105-114.
Поступила 05.09.12
Сведения об авторах:
Галимзянов Халил Мингалиевич, д-р мед. наук, проф., зав. каф. инфекционных болезней АГМА, e-mail: agma@ astranet.ru; Касимова Нина Борисовна, д-р мед. наук, проф., зав. клинико-иммунологической лаб. НИИ краевой инфекционной патологии АГМА; Рубальский Олег Васильевич, д-р мед. наук, проф., зав. каф. микробиологии АГМА; Красков Александр Владимирович, зав. отд-нием № 3 ОИКБ; Горева Ольга Николаевна, зав. отд-нием № 1 ОИКБ.
© КОЛЛЕКТИВ АВТОРОВ, 2012 уДК 616.921.8-053.3-078
М. С. Петрова, О. П. Попова, О. Ю. Борисова, Е. Н. Абрамова, Р. В. Вартанян, Е. И. Келли
КОКЛЮШ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
ФБУН Московский научно-исследовательский институт микробиологии и эпидемиологии им. Г. Н. Габричевского, Москва, ул. Адмирала Макарова, 10
Г. Н. Габричевского, Москва, ул. Адмирала Макарова, 10
Среди детей раннего возраста по-прежнему наиболее часто регистрируются тяжелые формы коклюша, которые могут привести к летальным исходам. Несвоевременная диагностика и неправильная оценка тяжести заболевания обусловливают ошибки в лечении и существенно отражаются на его исходе. Анализ особенностей течения коклюша у детей раннего возраста основывается на наблюдениях за 670 детьми, госпитализированными в ИКБ № 1 Москвы. Изучение клиники коклюша в эволюционном сравнительном контексте на современном этапе позволило выявить основные причины неблагоприятного течения коклюша и летальности. Основными факторами, способствующими развитию тяжелых форм коклюшной инфекции у детей раннего возраста, являются анатомо-физиологические особенности, отягощенные преморбидные состояния, сопутствующие инфекционные заболевания и микробиологические свойства циркулирующих штаммов коклюшного микроба. Коклюш у детей раннего возраста имеет свои клинические особенности, характеризуясь прежде всего тяжестью течения. Наиболее значимыми вариантами микстинфекции являются сочетание коклюша с цитомегаловирусной и респираторно-синцитиальной инфекцией.
Наиболее значимыми вариантами микстинфекции являются сочетание коклюша с цитомегаловирусной и респираторно-синцитиальной инфекцией.
Ключевые слова: коклюш, кашель, инфекция, приступы, коклюшный микроб, сероварианты, цитомегаловирусная инфекция, респираторно-синцитиальная инфекция
M.S.Petrova, O.P.Popova, O.Yu. Borisova, E.N. Abramova, R.V Vartanyan, E.I. Kelli PERTUSSIS IN CHILDREN OF EARLY AGE
Federal Budgetary Institution of Science «Moscow Scientific Research Institute ofEpidemiology and Microbiology named after G.N. Gabrichevsky» of the Federal Service for the Oversight of Consumer Protection and Welfare, 10, Ul. Admirala Makarova, Moscow, Russian Federation, 125212
Among children of early age still severe forms of a disease -which can lead to lethal outcomes are registered still most often. Untimely diagnostics and the wrong assessment of the severity of pertussis cause mistakes in treatment and are significantly impact on a disease outcome. The analysis of features of a course of pertussis in children of early age is based on supervision over 670 children hospitalized in Moscow Infectious Clinical Hospital No. 1. Studying of clinicpicure of pertussis in comparative evolutionary aspect allowed to establish the main reasons for an adverse course of pertussis a lethality at the present stage. The main factors promoting development of severe forms of a Bordetella pertussis infection in children of early age are the anatomical and physiological features, the burdened premorbid background, accompanying infectious diseases and biological properties of circulating strains of a Bordetella pertussis microbe. Pertussis in children of early age has own the clinical features, being characterizedfirst of all by severity of the disease course. The most significant options of a mixtinfection are a combination of pertussis with CMV infection, the RS-infection.
Untimely diagnostics and the wrong assessment of the severity of pertussis cause mistakes in treatment and are significantly impact on a disease outcome. The analysis of features of a course of pertussis in children of early age is based on supervision over 670 children hospitalized in Moscow Infectious Clinical Hospital No. 1. Studying of clinicpicure of pertussis in comparative evolutionary aspect allowed to establish the main reasons for an adverse course of pertussis a lethality at the present stage. The main factors promoting development of severe forms of a Bordetella pertussis infection in children of early age are the anatomical and physiological features, the burdened premorbid background, accompanying infectious diseases and biological properties of circulating strains of a Bordetella pertussis microbe. Pertussis in children of early age has own the clinical features, being characterizedfirst of all by severity of the disease course. The most significant options of a mixtinfection are a combination of pertussis with CMV infection, the RS-infection.
Key words: pertussis, cough, infection, fits, bacillus Bordetella pertussis, serovariants, cytomegaloviral (CMV) infection, RS infection
Коклюш остается актуальной проблемой детской инфекционной патологии [1-3]. Дети раннего возраста по-прежнему составляют группу, угрожаемую по развитию тяжелых и осложненных форм заболевания, которые могут привести к летальным
Для корреспонденции: Петрова Марина Семеновна, канд. мед. наук, вед. науч. сотр. МНИИЭМ им. Г. Н. Габричевского
исходам [4, 5]. Хотя на протяжении многих лет клиника коклюша хорошо изучена, правильный диагноз устанавливается несвоевременно, что обусловливает ошибки в лечении и существенно отражается на исходе заболевания [6].
В условиях широкого распространения коклюша, сохранения летальности, а также учитывая низкий уровень диагностики, остается актуальной разработка клинических критериев диагностики различных форм коклюша, особенно у детей раннего возраста.
Материалы и методы
Базой клинического изучения коклюша является инфекционная клиническая больница № 1 (гл. врач, доктор мед. наук, проф. Н. А. Малышев). Всего под наблюдением было 330 детей в возрасте от 1 мес до 1 года. Помимо этого, для оценки динамики тяжести коклюша у детей раннего возраста использованы материалы исследований, проводившихся в 1993-2010 гг. (670 детей).
Возрастное распределение выглядело следующим образом: детей в возрасте 1-3 мес было 147 (44,5%), 4-6 мес — 120 (36,4%) , 7-12 мес — 63 (19,1%). Диагноз коклюша устанавливался на основании клинико-эпидемиологических данных, бактериологических и серологических исследований. доля бактериологического подтверждения за наблюдаемый период составила 16,2-19,6%, 52 ребенка были обследованы серологически методом иммуноферментного анализа.
Тяжесть коклюша оценивалась на основании общепринятой классификации, которая предусматривает распределение заболевания по типу, тяжести клинических форм [7].
При анализе прививочного анамнеза установлено, что 80,9% детей не были привиты против коклюша, лишь 19,1% детей были вакцинированы согласно календарю прививок.
Результаты и обсуждение
Изучение клиники коклюша позволило выявить в эволюционном сравнительном контексте динамику клинических проявлений инфекции, на современном этапе — основные причины неблагоприятного течения коклюша и летальности. Основными фак-
торами, способствующими развитию тяжелых форм коклюшной инфекции у детей раннего возраста, являются анатомо-физиологические особенности, отягощенные преморбидные состояния, сопутствующие инфекционные заболевания и микробиологические свойства циркулирующих штаммов коклюшного микроба. У детей, родившихся недоношенными, перенесшими внутриутробную инфекцию, с поражениями ЦНС и пороками развития чаще развиваются расстройства дыхания, проявления их тяжелее и течение коклюша, как правило, затяжное.
Как и в прежние годы, в настоящее время наиболее тяжелое течение коклюша наблюдается в группе детей в возрасте 0-3 мес. Так, если соотношение тяжелых и среднетяжелых форм среди детей этого возраста составляет 57,1 ± 9,4 и 25,0 ± 8,2%, то у детей 4-6 мес — 4,2 ± 4,1 и 75,0 ± 8,8% соответственно. Тяжелые формы заболевания среди детей 7-12 мес не наблюдаются, а удельный вес среднетяжелых форм достигает 85,7 ± 6,6%, легких — 14,3±6,4%. Следовательно, сохраняется тенденция, характерная для коклюша: чем младше ребенок, тем тяжелее течение болезни.
Слежение за тяжестью коклюша среди детей в возрасте до 1 года на протяжении более чем 15 лет не выявило существенных изменений (табл.1). Удельный вес тяжелых форм болезни среди детей первых трех месяцев жизни варьировал в пределах 35,2 ± 6,5 — 46,6 ± 5,9%, т. е. не менее 1/3 больных коклюшем этого возраста переносили заболевание в тяжелой форме. Для детей 3-6 и 7-12 мес наиболее характерны были среднетяжелые формы заболевания, наблюдавшиеся у 74,2 ± 5,5 — 87,9 ± 4,3% больных коклюшем.
Таблица 1
Сравнительная характеристика тяжести коклюша у детей в возрасте до 1 года (1993-2008)
форма коклюша
Годы наблюдения Возраст, мес. Число детей тяжелая среднетяжелая легкая
абс. % ±т абс. % ±т абс. % ±т
1993-1996 1-3 54 19 35,2 6,5 30 55,6 6,7 5 9,2 3,9
4-6 58 5 8,6 37,0 51 87,9 4,3 2 3,4 2,3
7-12 56 2 3,6 2,4 45 80,4 5,3 9 16,1 4,9
Всего… 168 26 15,5 2,7 126 75,0 3,3 16 9,5 2,2
1997-2000 1-3 71 33 46,5 5,9 30 42,3 5,8 8 11,3 3,7
4-6 61 6 9,8 3,8 47 77,0 5,4 8 13,1 4,3
7-12 41 5 12,2 5,1 31 75,6 6,7 5 12,2 5,1
Всего… 173 44 26,4 3,3 108 62,4 3,6 21 12,3 2,5
2001-2004 1-3 138 64 46,3 4,2 63 45,6 4,2 11 7,9 3,7
4-6 99 17 17,2 3,8 74 74,7 4,3 8 8,1 4,3
7-12 62 2 3,2 2,2 46 74,2 5,5 14 22,5 5,1
Всего… 299 83 27,8 2,6 183 61,2 2,8 33 11,0 2,5
2005-2009 1-3 127 49 38,6 4,9 63 49,6 5,0 15 11,8 3,0
4-6 93 10 10,8 3,6 69 74,2 4,9 14 15,0 3,9
7-12 60 2 3,3 1,9 44 73,8 6,2 14 23,3 6,0
Всего… 280 61 21,8 3,2 176 62,8 3,2 43 15,3 2,3
Клинические формы коклюша и сероварианты коклюшного микроба
Годы исследо- форма коклюша
Сероварианты n тяжелая среднетяжелая легкая
вания абс. % ± m абс. % ± m абс. % ± m
1990-е 1.0.3 1.2.3 118 52 22 22 18,6 ± 3,6 42,3 ± 6,8 82 24 69,5 ± 4,2 46,1 ± 6,9 14 6 11,9 ± 2,9 11,5 ± 4,4
1.2.0
2000-е
Итого … 170 44 25,9 ± 3,3 106 62,4 ± 4,7 20 11,7 ± 2,4
1.0.3 95 41 43,2 ± 5,0 48 50,5 ± 5,1 6 6,3 ± 2,5
1.2.3 28 10 35,7 ± 9,0 16 57,1 ± 9,3 2 7,1 ± 4,8
1.2.0
Ито го
123
51
41,5 ± 4,4
64
52,0 ± 4,5
Течение коклюша у детей первых месяцев, помимо значительной тяжести, имеет ряд особенностей. Продромальный период укорочен до нескольких дней и мало заметен, тогда как спазматический период удлиняется до 1,5-2 мес. Особенностью спазматического кашля является отсутствие характерных репризов. Приступы кашля состоят из коротких выдыхательных толчков. Появляется сначала гиперемия надбровных дуг и орбит глаз, затем гиперемия лица, которая сменяется разлитым цианозом лица и слизистой оболочки полости рта. Приступы кашля сопровождаются задержкой дыхания вплоть до возникновения апноэ при тяжелых формах заболевания. Апноэ у детей до трех месяцев наблюдается в 45,0 ± 4,1% случаев, а у детей второго полугодия — лишь в 4,3 ± 2,6%, что способствует тому, что у детей раннего возраста в 6 — 8 раз чаще развиваются неврологические расстройства, явления энцефалопатии.
Приступы кашля чаще возникают в ночное время, уменьшаются на свежем воздухе, провоцируются приемом пищи, болевыми ощущениями. Частым симптомом при коклюше у детей раннего возраста является отечность лица, особенно век, которая обнаруживает-
4,30
Дети от 1 года до 14 лет
0,00
30,40
16,70
8,30
16,70
58,30
Грипп
39,10
Щ Парагрипп
Аденовирусная инфекция
Щ РС-инфекция Смешанная инфекция
Рис. 1. Этиологическая структура ОРВИ (в %) у детей с коклюшем различного возраста.
6,5 ± 2,2
функций сердечно-
Таблица 2 ся более чем у половины (73,8 ± 2,4
больных. Геморрагический синдром проявляется обычно в виде единичных петехий на коже, а носовые кровотечения и кровоизлияния в склеры наблюдаются редко (8,0 ± 1,5% больных). У 20,4 ± 6,1% детей раннего возраста может развиваться диарейный синдром.
Многолетний опыт наблюдения за больными коклюшем позволил разработать основные критерии тяжести коклюша:
— длительность продромального периода;
— частота приступов кашля в сутки;
— цианоз лица при кашле, особенно появление его на 1-й неделе заболевания;
— апноэ;
— сохранение дыхательных нарушений вне приступа кашля;
— степень нарушения сосудистой системы;
— энцефалические расстройства.
Вышеперечисленные симптомы могут быть использованы для правильной своевременной оценки тяжести коклюша, особенно у детей раннего возраста. Определенную роль играют показатели периферической крови. обнаружение количества лейкоцитов свыше 30-40 • 109 г/л в крови и лимфоцитов, достигающих 70-80% в лейкоцитарной формуле, могут свидетельствовать в пользу развития тяжелых форм коклюша.
Как показали предшествовавшие исследования, биологические свойства коклюшного микроба являются одним из факторов, оказывающих влияние на тяжесть течения болезни. Ранее наши наблюдения, а также данные других авторов показали, что заболевания, вызванные серовариантами 1.2.3 и 1.2.0, протекали тяжелее. Так, если удельный вес тяжелых форм в этой группе детей составлял 42,3 ± 6,8%, то среди больных коклюшем, вызванным серовариантом 1.0.3, — 18,6 ± 3,6% (табл.2). Однако результаты изучения влияния серовариантов коклюшного микроба на тяжесть коклюшной инфекции в 2000-е годы показали, что и в группе больных коклюшем, у которых заболевание вызывалось серовариантом 1.0.3, достаточно часто регистрировались среднетяжелые и тяжелые формы болезни, составляя 43,2 ± 5,0 и 50,5 ± 5,1% соответственно. Данное обстоятельство послужило поводом для более углубленного изучения генотипических свойств возбудителя коклюшной инфекции. В результате мониторинга штаммов В. pertussis были выявлены различия в генетической структуре циркулирующих штаммов по сравнению с В. pertussis c «вакцинными» аллелями генов, циркулировавшими в допрививочный период и первые 10 лет проведения массовой иммунизации детского населения АКДС-вакциной. Исследования показали, что современная популяция штаммов В. pertussis, характеризующаяся новыми, «невакцинными» аллеля-
ми основных генов патогенности, обладает высокой патогенностью, что обусловливает тяжелые формы клинического течения коклюша [8].
К существенным факторам, влияющим на тяжесть течения коклюша у детей раннего возраста, относится наслоение других инфекционных заболеваний, прежде всего острых респираторных вирусных (ОРВИ) и цитомегаловирусной (ЦМВИ) инфекций. Ассоциация коклюша с острыми респираторными инфекциями является наиболее часто регистрируемым вариантом микстинфекции. Наши клинические наблюдения показали, что этиологическая структура ОРВИ у детей раннего возраста несколько отличалась от таковой у больных старшей возрастной группы (рис. 1). Так, у детей до 1 года чаще регистрировалась респираторно-синцитиальная (РС) вирусная инфекция (39,1 ± 3,5%), у 30,4 ± 3,3% больных коклюш сочетался с парагриппом, у 4,3 ± 1,4% — с аденовирусной инфекцией, у 2 ± 1,0% — с гриппом, а у 23,9 ± 3,0% этиология ОРВИ носила смешанный характер. В зависимости от этиологии ОРВИ клиническая картина коклюша менялась в соответствии с клинической картиной, свойственной данной инфекции. Общим явилось усиление тяжести коклюша и затягивание выздоровления. Анализ влияния различных вирусных инфекций в сравнительном аспекте показал, что наиболее неблагоприятное влияние на течение коклюша у детей раннего возраста оказывали грипп и РС-вирусная инфекция (табл. 3).
РС-инфекция оказывает особенно существенное влияние на течение коклюша у детей первых месяцев жизни, что обусловлено развитием бронхобронхио-литов. Клиническая картина коклюша дополнялась явлениями дыхательной недостаточности, менялся характер кашля. Наряду с приступообразным кашлем появлялся навязчивый малопродуктивный кашель. Существенно нарушалось самочувствие детей, появлялась сонливость, вялость, ухудшался аппетит. Наслоение РС-инфекции удлиняло период спазматического кашля и обусловливало наибольшую частоту разви-
Коклюш и ЦМВИ
10,7
Коклюш
42,2
11,4
25,0
47,6 -1 63,6
Щ Тяжелая форма ЦЦ Среднетяжелая форма
| | Легкая форма
Рис. 2. Степень тяжести коклюша в обеих группах детей (в %).
тия пневмоний — у 26,7 ± 5,0% детей с РС-инфекцией против 7,9-12,7 ± 3,0% при других ОРВИ.
Наиболее значимым вариантом микстинфекции, определяющим тяжесть течения и прогноз коклюшной инфекции у детей раннего возраста, является сочетание с ЦМВИ. Клинический анализ особенностей течения коклюша с ЦМВИ основывался на наблюдениях за 104 детьми, среди которых преобладали дети до 3 мес, составившие 84,5%.
Из анамнестических сведений, помогающих заподозрить ЦМВИ у больных коклюшем, обращали на себя внимание факторы, отягощающие акушерский анамнез, — предшествующие выкидыши у матерей, мертворождения, ранняя детская смертность, наличие хронической патологии, осложняющей течение беременности (угрозы прерывания беременности, преждевременные роды). В группе детей с микстинфекцией достоверно чаще отмечались нарушения в преморбид-ном фоне: «затянувшаяся физиологическая желтуха», гипотрофия, недоношенность, поражения ЦНС (нарушения мозгового кровообращения, гидроцефальный синдром), пороки развития, анемия, нейтропения и пр.
Таблица 3
Влияние острых респираторных вирусных инфекций на течение коклюша (% больных)
Вирусные инфекции
Симптом грипп (п = 3) парагрипп (п = 61) аденовирусные (п = 77) РС-инфекции (п = 73) смешанные вирусные (п = 34) всего больных с ОРВИ (п = 248) чистый коклюш (п = 263)
Нарушение самочувствия 3 79,3 68,4 80,0 71,8 79,9 71,7
Усиление приступов кашля 3 79,3 67,1 73,3 75,0 80,3 —
Апноэ 2 14,3 3,9 26,7 12,5 20,1 19,5
Энцефалические расстройства 2 7,9 2,6 10,0 9,3 10,3 4,3
Бронхит — 28,6 56,6 20,0 28,1 25,9 15,2
Бронхиолит — 14,3 6,6 26,7 9,3 11,6 1,7
Бронхообструктивный синдром — 19,0 15,8 33,3 31,2 20,1 2,5
Астматический синдром — 3,2 2,6 3,3 — 3,1 —
Пневмония 1 12,7 7,9 26,7 12,5 16,1 0,8
Отит 1 3,2 3,9 — 3,1 4,9 —
Примечание. п — число больных. 22
Анорексия и отсутствие прибавки массы тела
Энцефалические расстройства
Упорный цианоз лица при кашле
Длительность апноэ > 3 дней
И,5
35,7
И,5
26,2
113,6
15,5
О
~г
~г
Апноэ
Анемия
45,2
Гепатомегалия
Диарейный синдром
| 8,3 1 11,3
] 6,8
38,1
¡40,5
10 20 30 40 50 0 20
Коклюш и ЦМВИ Ц§ Коклюш
Рис.М — у 30,0 ± 14,5% детей.
Сравнительный анализ клинических форм в группах детей с микстинфекцией (1-я группа) и переносивших коклюш как моноинфекцию (2-я группа) показал, что частота тяжелых форм болезни была значительно выше в 1-й группе, чем во 2-й группе (42,2 ± 5,4% против 25,0 ± 6,5%) (рис. 2). Это свидетельствовало о существенном влиянии ЦМВИ на течение коклюша. Как показали наши наблюдения, в группе детей с сочетанной инфекцией достоверно чаще отмечался упорный цианоз лица во время приступа кашля (45,2 ± 5,4 и 13,6 ± 5,2% соответственно; р < 0,001) (рис. 3). Апноэ в группе детей с микстинфекцией также наблюдались значительно чаще (у 75,0 ± 4,7% против 38,2 ± 7,3%;р < 0,001). При этом, несмотря на своевременно начатую адекватную терапию, в этой группе у 15,5 ± 3,9% больных апноэ сохранялись свыше трех дней, тогда как среди детей в группе сравнения с подобного течения коклюша мы не наблюдали. Обращала на себя внимание и большая частота энцефаличе-ских расстройств в 1-й группе — 26,2 ± 4,8% против 4,5 ± 3,1% (р < 0,001) во 2-й группе. Следовательно, при сочетанном течении коклюша и ЦМВИ чаще регистрировались симптомы, характеризующие тяжесть течения коклюшной инфекции.
Наличие ЦМВИ оказывало влияние на нутритив-ный статус ребенка. У 35,7 ± 5,2% детей отмечалась упорная анорексия, сопровождавшаяся длительным отсутствием прибавки массы тела. Диарейный синдром, который наблюдается у 20,4±6,1% больных коклюшем детей раннего возраста, при сочетанной инфекции встречался в 2 раза чаще (40,5 ± 5,3%). У 40,5±5,3% течение сочетанной инфекции сопровождалось гепатомегалией, а у 26,2 ± 4,8% — гепа-тоспленомегалией. Увеличение размеров печени у большинства детей было умеренным, сопровожда-
лось умеренным повышением уровня трансаминаз и гамма-глутамилтранспептидазы в крови.
Все единичные случаи летальных исходов, которые наблюдались в нашей клинике на протяжении последних 10 лет, были связаны только с ассоциацией коклюша с ЦМВИ. Этих больных отличает бурное развитие пневмонии, которая быстро принимает распространенный характер, геморрагический синдром с множественными участками кровоизлияний в различные органы и вещество головного мозга. обращают на себя внимание значительные изменения в тимусе. Эти изменения трактуются как акциденталь-ная инволюция ГУ-У степени с почти полным отсутствием кортикального слоя. При летальных исходах у больных коклюшем данные изменения свидетельствуют об иммуносупрессии.
Анализ летальных исходов при неосложненном течении коклюша (2 случая за 30 лет) показал, что основную роль в танатогенезе играет гипоксический отек головного мозга. У детей первых месяцев жизни в случае незрелости структур головного мозга причиной смерти может явиться нарушение центральной регуляции дыхания под влиянием токсинов возбудителя коклюша. Решающее значение в исходах коклюша имеет осложненное течение, вызванное наслоением оРВИ с последующем присоединением вторичной бактериальной флоры или наличием сопутствующей ЦМВИ.
Таким образом, коклюш у детей раннего возраста имеет свои клинические особенности, характеризуясь прежде всего тяжестью течения. Развитию тяжелых форм коклюша у детей первого года жизни способствует ряд факторов: морфофункциональные особенности, отягощенный преморбидный фон, микробиологические свойства возбудителя коклюшной инфекции, микстинфекция.
Наиболее значимым вариантом микстинфек-ции, определяющим тяжесть течения коклюша и прогноз болезни, является сочетание коклюшной инфекции и ЦМВИ. Существенную роль в развитии тяжелых форм и осложнений при коклюше в
случаях ассоциации с острыми респираторными вирусными инфекциями играет РС-вирусная инфекция.
ЛИТЕРАТУРА
1. Петрова М. С., Попова О. П. и др. Коклюш: современные клинико-эпидемиологические аспекты и новые подходы к терапии. Новые лекарственные препараты. 2001; вып. 3: 13-28.
2. Бабаченко И. В. Клинико-лабораторные особенности коклюшной инфекции у привитых детей в Санкт-Петербурге. Детские инфекции. 2006; т. 2: 22-26.
3. Селезнева Т. С. Коклюш: современные проблемы и пути их решения. Эпидемиология и вакцинопрофилактика. 2002; 2: 18-20.
4. Тимченко В. Н., Бабаченко И. В., Ценёва Г. Я. Эволюция коклюшной инфекции у детей. СПбГПМА, ЭЛБИ-СПб; 2005.
5. Бабаченко И. В., Ярв Н. Э., Калинина Н. М., Давыдова Н. И. Особенности иммунной реактивности детей первого года жизни, больных коклюшем. Педиатрия. 2008; 87 (3): 62-67.
6. Петрова М. С., Крючкова Г. С., Келли Е. И., Попова О. П.
Клинико-морфологические параллели при коклюше у детей. Эпидемиология и инфекционные болезни. 2003; 4: 38-42.
7. Петрова М. С., Попова О. П. и др. Коклюш (клиника, диагностика, лечение): Метод. рекомендации. М.; 2009.
8. Борисова О. Ю., Петрова М. С., Мазурова И. К. и др. Особенности коклюшной инфекции в различные периоды эпидемического процесса в Москве. Эпидемиология. 2010 ; 4 (53): 33-39.
Поступила 10.09.12
Сведения об авторах:
Попова Ольга Петровна, канд. мед. наук, ст. науч. сотр. клин. отд. МНИИЭМ им. Г. Н. Габричевского; Борисова Ольга Юрьевна, д-р мед. наук, гл. науч. сотр. лаб. диагностики дифтерийной инфекции МНИИЭМ им. Г. Н. Габричевского; Абрамова Елена Николаевна, зав. отд. 2-го отд. ИКБ № 1; Вартанян Раиса Викторовна, канд. мед. наук, вед. науч. сотр. клин. отд. НИИ вирусологии им. Д. И. Ивановского; Келли Елена Ивановна, зав. патолого-анатомическим отд-нием ИКБ № 1.
ОБМЕН ОПЫТОМ
© КОЛЛЕКТИВ АВТОРОВ, 2012 УДК 616.98:579.834.114]=036.2(470.342)
О. Н. Любезнова1, А. Л. Бондаренко1, Л. В. Опарина2, Е. В. Ламбринаки2
ЭПИДЕМИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ Б0РРЕЛИ0ЗН0Й ИНФЕКЦИИ НА ТЕРРИТОРИИ КИРОВСКОЙ ОБЛАСТИ
ТБОУ ВПО Кировская государственная медицинская академия Минздравсоцразвития России, 610027, Киров, ул. К. Маркса, 112; 2Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Кировской области, 610027, г. Киров, ул. Красноармейская, 45
Кировская область является одним из лидеров по заболеваемости Лайм-боррелиозом (ЛБ). Абсолютные и средние показатели заболеваемости на 100 000 населения в 5-7раз превышают общефедеральные. На территории области располагается активный природный очаг данной инфекции. Значимыми резервуарами ЛБ являются мелкие животные — зайцы-беляки, лисы. Основной переносчик инфекции — таежный клещ, инфицированность которого достигает 47%. Активный очаг ЛБ сконцентрирован в подзоне южной и средней тайги. В последние годы происходит смещение заболеваемости в центральные и северные районы области. Среди заболевших преобладают жители городов, в последнее время их заболеваемость увеличивается.
К л ю ч е в ы е с л о в а : Лайм-боррелиоз, Кировская область, заболеваемость O.N. Lyubeznova1, A.L. Bondarenko1, L.V. Oparina2, E.V. Lambrinaki2
EPIDEMIOLOGICAL FEATURES OF A BORRELIAL INFECTION IN THE TERRITORY OF THE KIROV REGION
1Federal State Budgetaty Educational Institution of Higher Professional Education Kirov State Medical Academy of the Ministry of Health care and Social Development, 112, Ul. K. Marksa, Kirov, Russian Federation, 610027; 2Federal Service for the Oversight of Consumer Protection and Welfare in the Kirov Region, 45, Ul. Krasnoarmeyskaya, Kirov, Russian Federation, 610027
Kirov Region is one of the leaders of the incidence of Lyme borreliosis. Absolute and average incidence rates per 100 000 population is 5-7 times higher than the general federal ones. In the region the active natural nidus of infection is resided. Significant reservoirs of Lyme borreliosis are small animals — the hares and the foxes. Main vector of infection — the taiga tick infection reaches 47%. Active center of Lyme borreliosis is concentrated in the southern and central subzone of the taiga. In recent years, the incidence is shifted to the central and northern areas. Among the diseased patients inhabitants of cities are dominated, in recent years their incidence is increasing. Keywords: Lyme borreliosis, Kirov region, morbidity
Для корреспонденции: Любезнова Ольга Николаевна, доц. каф. инфекционных болезней КГМА, канд. мед. наук, e-mail: [email protected]
Лайм-боррелиоз (ЛБ) — актуальная для России природно-очаговая зоонозная инфекция с трансмиссивным путем передачи. Природные очаги ЛБ пред-
Областной кожно-венерологический диспансер г. Липецка
Коклюш — бактериальное заболевание, передающееся воздушно-капельным путем от больного человека к здоровому. Бактерии во время кашля вылетают из дыхательных путей зараженного и через носовую полость проникают на слизистую бронхов находящегося рядом человека. Там они раздражают рецепторы и вызывают безудержный кашель, буквально переходящий в рвоту.
Прививки от коклюша начинают делать с 3-месячного возраста вместе с прививками от дифтерии и столбняка — используется, как правило, вакцина АКДС. Из трех компонентов вакцины коклюшный переносится наиболее тяжело. И нередко бывает так, что ослабленным детям или детям, у которых ранее отмечались выраженные реакции на прививку, вакцинацию делают препаратом АДС, не содержащим коклюшного компонента.
Вовремя поставленная прививка позволяет на 80 процентов снизить риск заболевания, а если заражение все-таки происходит, протекает заболевание легче.
Возбудитель коклюшаПочему возникает коклюш, и что это такое? Так называется инфекционное, очень заразное заболевание, которое поражает органы дыхания и нервную систему, и сопровождается характерными приступами конвульсивного кашля. Возбудитель коклюша — Борде-Жангу (коклюшная палочка), передающаяся от больных к здоровым воздушно-капельно, при кашле.
Коклюшные палочки могут быть трех основных подтипов – агрессивный и тяжело протекающий первый тип инфекции, и более благоприятные и средней тяжести – второй и третий типы палочек. Однако, в развитии коклюша также не последнюю роль играет еще и возраст и предыдущее состояние здоровья ребенка.
Периоды болезни:
- инкубационный период – 2-14 дней,
- начальный или катаральный период – 2-14 дней,
- период судорожного кашля – от 1 месяца и более,
- выздоровление – 1-2 месяца.
Передается коклюш воздушно-капельным путем, распространяясь от своего хозяина на 2.5 метра в стороны. Через предметы ухода палочка не передается, и восприимчивость к коклюшу составляет от 70 до 100%, в зависимости от степени плотности групп и длительности пребывания в коллективе. Коклюшем можно заболеть в любом возрасте с периода новорожденности, особенно часто болеют дети в холодное время года – с ноября по март, когда практически не бывают на прогулках и сидят дома или в садике. Подъемы заболеваемости проходят примерно раз в три-пять лет, перенесенный коклюш дает пожизненный стойкий иммунитет.
В возрасте до года коклюш протекает очень тяжело, высок уровень летального исхода (смерти) – 50-60% заболевших среди невакцинированных детей. После проведения прививки от коклюша заболевание если развивается, то протекает не так выражено, без характерных приступов.
Симптомы коклюша
Инкубационный период коклюша составляет 6-20 дней (как правило, 7 дней). В случае возникновения коклюша у ребенка, главным симптомом являются приступы сильного спазматического кашля, повторяющиеся в течение длительного времени (см. фото).
Однако, первые признаки коклюша у детей напоминают обычное ОРЗ: недомогание, снижение аппетита, легкий насморк, редкий сухой кашель, повышение температуры (чаще всего до 37-37,5 градусов, в некоторых случаях – до 39 градусов).
День за днем кашель усиливается, на 12-14 день заболевания он носит спазматический, приступообразный характер. Ночью приступы кашля, как правило, учащаются, мешая малышу спокойно спать. В зависимости от течения заболевания, приступы могут длиться по 4-5 минут и повторяться до 20 раз в день. По окончании приступа кашля ребенок может жаловаться на боль в области груди и живота. В ряде случаев болезнь сопровождается рвотой.
Заболевание протекает в три стадии (катаральная, пароксизмальная и стадия выздоровления). В целом, болезнь длится 6-8 недель.
Тяжелое течение коклюша у детей может привести к серьезным последствиям и осложнениям, в частности развивается гипоксия, в результате которой нарушается кровоснабжение мозга и сердечной мышцы. При неправильной методике лечения коклюша у детей могут быть осложнения в работе органов дыхательной системы, развивается плеврит, эмфизема, пневмония. Так же в застоявшейся легочной ткани могут развиваться другие бактерии.
Течение болезни у детей раннего возраста
Коклюш у детей раннего возраста протекает очень тяжело, инкубационный период короче. Короткая катаральная стадия переходит в продолжительный пароксизмальный период.
Классического приступа кашля может не быть, он заменяется чиханием, беспокойством, криком, ребенок принимает позу эмбриона. Репризы, если они есть, определяются нечетко. Может быть апноэ (остановка дыхания) во время приступа или между приступами, особенно опасно апноэ во сне. У младших детей очень высокий риск развития осложнений.
Анализ крови на коклюш
На ранней стадии, когда симптомы коклюша у детей ещё не выражены, диагностировать заболевание помогает анализ на коклюш. Он проводится бактериологическим методом, когда из взятой в носоглотке больного слизи выращивают колонию бактерий и определяют их видовую принадлежность, или, при необходимости получения результата в короткие сроки, методом ПЦР, который позволяет выявить наличие коклюшной палочки непосредственно в мазке.
Кроме этого, применяются серологические анализы, показывающие наличие в крови или слизи зева антитела к коклюшу.
Лечение коклюша у детей
Большее число больных детей лечится в домашних условиях, но под наблюдением врача. Однако существуют случаи, когда госпитализация в стационар – жизненная необходимость. Это:
- грудные дети до шести месяцев жизни;
- осложнившееся течение коклюша;
- коклюш в сочетании с другими заболеваниями;
- коклюш у ослабленных детей;
- все тяжелые формы коклюша.
В первую очередь при коклюше необходим карантин (25 дней от первого дня болезни). Это необходимо, чтобы заболевание не получило дальнейшее распространение, кроме этого больного нельзя подвергать другим инфекциям, чтобы не получить осложнение. В связи с этим оградите других детей от заболевшего и примите все меры по нераспространению болезни.
Пищу и питье следует давать ребенку часто, небольшими порциями, а при рвоте — кормить повторно. Облегчению приступов способствует свежий воздух, поэтому малышу необходимо организовать прогулки. Лечение должно проходить в спокойной обстановке, так как приступы кашля провоцируются нервными напряжением и эмоциональными срывами.
Лечение коклюша у детей в обязательном порядке включает в себя антибактериальную терапию. От правильно выбора препарата зависит срок течения заболевания и тяжесть состояния малыша. Также для лечения заболевания врачи назначают прием противосудорожных, противокашлевых и отхаркивающих средств, успокаивающие препараты, гомеопатические лекарства.
Если не лечить коклюш, то через 2-3 недели он может перерасти в пневмонию. Кроме того, если ребенок перенес тяжелую форму коклюша, то могут появиться задержки в развитии нервной системы (задержка речи, рассеянное внимание).
Профилактика коклюша — только прививка
Главная мера по профилактике коклюша – вакцинация. Сколько бы ни высказывались противники обязательной вакцинации против коклюша, факт остается фактом: если ребенка не привить, риск заболеть у него довольно высок, особенно если малыш активно контактирует с другими детьми. И этот риск неуклонно возрастает одновременно с ростом отказов и необоснованных медицинских отводов от прививок.
Сегодня коклюш часто диагностируют на поздних стадиях, что затрудняет лечение и приводит к осложнениям. Есть еще один, административный фактор. Если на участке у педиатра обнаружен коклюш, это ЧП, которое требует заполнения многих бумаг, «выяснения отношений» с санэпидемстанцией и т. п. Поэтому диагноз «коклюш» стараются не афишировать.
Вакцинация, выполненная здоровому (или почти здоровому, не имеющему противопоказаний) ребенку практически безопасна. Наиболее частый неприятный эффект от нее – это температура и боли в месте введения вакцины, но и этих эффектов можно избежать в случае применения современных очищенных вакцин (таких, как «Инфанрикс» или «Пентаксим»)
Коклюш у детей | Бэбицентр
Коклюш, также известный как коклюш, — очень заразная бактериальная инфекция, вызывающая воспаление легких и дыхательных путей. Бактерии коклюша также поражают дыхательное горло, вызывая стойкий сильный кашель.
Название коклюш происходит от странных птичьих «коклющих» звуков, которые дети обычно издают, когда болеют и пытаются глубоко вдохнуть между кашлями.
Слушайте: Коклюш с криком
Не сыграешь? Кликните сюда.
Слушайте: Коклюш без коклюша
Не сыграешь? Кликните сюда.
Какие симптомы коклюша?
Ранние симптомы
Коклюш часто начинается с симптомов простуды или гриппа, которые длятся 1-2 недели, но иногда продолжаются до 3 недель. Эти симптомы могут включать:
- Чихание
- Насморк
- Легкий или эпизодический кашель
- Низкая температура
Симптомы поздней стадии
Через неделю или две у ребенка с коклюшем обычно развиваются более явные симптомы болезни, такие как:
- Быстрые приступы кашля в течение 20 или 30 секунд без перерыва, за которыми следует крик, когда они изо всех сил пытаются дышать, прежде чем начнется следующее заклинание кашля.Кашель часто усиливается ночью.
- Кашель или рвота слизью
- Истощение после приступа кашля
- Губы и ногти становятся синеватыми из-за недостатка кислорода во время приступов кашля.
Обратите внимание, что у младенцев симптомы могут быть другими и более серьезными. Подробнее читайте в нашей статье о коклюше у младенцев.
Как долго длится коклюш?
Коклюш может длиться до 10 недель или даже дольше, хотя приступы кашля обычно начинают уменьшаться в течение шести недель, если не раньше.
Типичное прогрессирование болезни:
- Первая стадия: Симптомы простуды в течение 1–2 недель
- Вторая стадия: Приступы кашля еще 1–6 недель
- Третья стадия: Постепенное выздоровление с периодическими приступами кашля в течение 2–3 недель
Обратите внимание, что болезнь обычно менее тяжелая и проходит быстрее у людей, которым была сделана вакцина против коклюша.
Как дети заболевают коклюшем?
Коклюш очень заразен.Ваш ребенок мог заразиться при прямом контакте с кем-то, инфицированным бактериями, или просто вдыхая воздух, зараженный бактериями. Бактерии обычно попадают в нос или горло.
Люди с коклюшем наиболее заразны на ранних стадиях болезни, примерно до 2 недель после начала приступов кашля.
Можно ли заболеть коклюшем, если вы сделали прививку?
Да, потому что вакцина от коклюша не эффективна на 100 процентов. Однако у вас гораздо меньше шансов заболеть коклюшем, если вы были вакцинированы, а если вы подхватите его, симптомы обычно более легкие.
Большинство детей получают несколько прививок от коклюша в рамках серии вакцины АКДС, которая также защищает от дифтерии и столбняка. Прививки начинаются с 2-месячного возраста и продолжаются до тех пор, пока ребенку не исполнится 4-6 лет. Позже, в возрасте 11 или 12 лет, ваш ребенок получит дополнительную дозу защиты от коклюша в составе вакцины TdaP.
Защита вашего ребенка от болезни увеличивается с каждой прививкой, поэтому риск ее получения будет минимальным после того, как он получит пятую прививку из серии, в возрасте от 4 до 6 лет.
Случаев коклюша резко снизилось после внедрения противококлюшных вакцин в 1940-х годах, хотя за последние несколько десятилетий их число несколько увеличилось. В 2018 году в США было зарегистрировано более 15000 случаев коклюша. Большинство этих инфекций было у детей до 1 года.
Как диагностируется коклюш?
Чтобы узнать, есть ли у вашего ребенка коклюш, врач может:
- послушайте кашель вашего ребенка
- возьмите мазок из носа, чтобы проверить клетки на бактерии коклюша
Как лечится коклюш?
Если врач подозревает, что у вашего ребенка коклюш, он сразу же пропишет вашему ребенку антибиотик для борьбы с инфекцией.Он не будет ждать результатов анализов, так как это может занять некоторое время, и важно как можно скорее вылечить коклюш.
Антибиотики могут помочь облегчить симптомы, если их назначить на ранней стадии. Если они будут введены позже, они не могут сократить течение болезни, но они все же могут удалить бактерии из выделений вашего ребенка, не давая ему передать инфекцию другим.
Кроме того, вы ничего не можете сделать, кроме как ждать, пока кашель утихнет.
Конечно, если кашель усиливается даже после приема антибиотиков, немедленно обратитесь к врачу.
Некоторым очень маленьким детям с коклюшем требуется лечение в больнице из-за замедленного или остановленного дыхания или пневмонии. Госпитализированным детям может потребоваться введение кислорода и внутривенное введение жидкости, чтобы избежать обезвоживания.
Уход за коклюшем в домашних условиях
Если вашему ребенку поставлен диагноз коклюш, вы можете сделать несколько вещей, чтобы помочь ему вылечиться и чувствовать себя комфортно:
- Следуйте графику приема антибиотиков точно так, как прописал врач вашего ребенка.
- Используйте увлажнитель с холодным туманом, чтобы воздух в комнате вашего ребенка оставался влажным.
- Не допускайте попадания в дом таких раздражителей, как дым и пыль.
- Убедитесь, что ваш ребенок хорошо гидратирован. Немедленно сообщайте врачу о любых признаках обезвоживания.
- Если ваш ребенок ест твердую пищу, поощряйте его небольшими порциями каждые несколько часов, чтобы предотвратить рвоту.
НЕ давайте ребенку средство от кашля, если это не рекомендует врач. Лекарства от кашля обычно не рекомендуются детям младше 6 лет.Кашель — это то, что организм делает естественным образом, когда ему нужно очистить легкие от слизи. Если вы подавляете эту реакцию, вы можете препятствовать способности вашего ребенка к заживлению.
Профилактика коклюша
Вакцинация — лучший способ защиты от коклюша. Ниже приведены рекомендации по вакцинам для каждой возрастной группы.
- Для детей: Сделайте вакцину DTaP по графику.
- Для подростков и взрослых: Сделайте бустерную вакцину Tdap. Tdap может предотвратить заражение коклюшем от коклюша и его передачу детям.
- Для беременных: Делайте вакцину Tdap во время каждой беременности, предпочтительно на сроке от 27 до 36 недель.
Другие способы предотвращения коклюша включают:
- Антибиотики. Если вашему ребенку поставлен диагноз коклюша, всем его близким нужно будет лечить антибиотиками.
- Правильная стирка рук. Протрите руки водой с мылом не менее 20 секунд или воспользуйтесь дезинфицирующим средством для рук.
- Прикрывать рот и нос салфеткой при кашле или чихании. Если у вас нет салфетки, используйте верхний рукав или локоть, а не руку.
Нужно ли делать прививки моему ребенку после коклюша?
Да. К сожалению, больной коклюшем может снова заболеть им. Поскольку ваш ребенок по-прежнему подвержен заболеванию — и поскольку прививка DTaP также содержит важную защиту от дифтерии и столбняка, — убедитесь, что она завершила серию.
Коклюш (коклюш): 10 вещей, которые вам нужно знать
Примерно в это время года кашель слышен практически на каждом углу. За соседним столиком в ресторанах рубятся дети. Товарищи по магазинам лают у рядов продуктовых магазинов. Большинство видов кашля непродолжительное и доставляют больше неприятностей. Другие задерживаются намного дольше и могут быть совершенно утомительны. Один из видов кашля, который может быть особенно опасен для родителей, вызван коклюшем (также называемым «коклюшем»).
Вы, наверное, уже знаете, что коклюш — очень заразная бактериальная инфекция дыхательных путей. Он распространяется, как и другие инфекции верхних дыхательных путей, когда инфицированный человек кашляет или чихает. Но вот 10 важных лакомых кусочков коклюша, о которых вы, не можете знать, которые могут помочь вам и вашим близким лучше защитить себя в этом сезоне.
1. Коклюш опасно вернулся в последнее десятилетие.
В Соединенных Штатах от коклюша ежегодно умирало около 9000 человек, пока в 1940-х годах вакцина не стала доступной по всей стране.Теперь из-за вакцины от коклюша в среднем умирают менее 30 человек. Но в последние годы количество случаев коклюша снова начало расти.
В 2014 г. в Центры по контролю и профилактике заболеваний (CDC) было зарегистрировано около 33000 случаев заболевания в США. По оценкам, во всем мире ежегодно регистрируется 16 миллионов случаев коклюша — да, 16 миллионов, и около 195 000 детей умирают.2. Кашель от коклюша может звучать на
несколько иначе, чем при остальном кашле.Он известен как «коклюш» из-за тревожного «коклюша», который часто издают инфицированные дети старшего возраста, подростки и взрослые, когда в конце приступа кашля глотают воздух. Хотя у многих младенцев и детей младшего возраста с коклюшем развиваются приступы кашля и сопровождающий его возглас, не у всех. Но как только вы слышите характерный беспокоящий «коклюш», особенно если он выходит из легких вашего малыша, его трудно забыть.
№3. Коклюш наиболее серьезно действует на младенцев (особенно до 6 месяцев).
У младенцев могут развиться тяжелые и потенциально опасные для жизни осложнения (например, пневмония, обезвоживание, затрудненное дыхание и апноэ — когда они на короткое время перестают дышать). младенцы особенно уязвимы для инфекции, потому что они обычно не получают первую дозу вакцины против столбняка, дифтерии и бесклеточного коклюша (DTaP), пока им не исполнится 2 месяца — и им делают только две прививки до своего первого дня рождения. . В целом, дети обычно получают пять доз вакцины до достижения 6-летнего возраста, после чего делают комбинированную бустер-вакцину (Tdap) в возрасте 11–12 лет для дополнительной защиты.
Итак, в младенчестве, младенчестве и дошкольном возрасте достаточно много времени, когда дети не полностью защищены.И хотя он наиболее серьезно поражает младенцев, в последние годы коклюш также был замечен у детей старшего возраста, детей, особенно в возрасте 7–10 лет и подростков 13–15 лет.
4. Коклюш может передаваться младенцам и детям младшего возраста от
собственных членов семьи. Верно. Вы можете задаться вопросом, был ли виноват тот ребенок, который взламывал фуд-корт торгового центра или каждую игрушку на вашем последнем свидании.Но на самом деле это могло быть вы, — или ваш супруг, бабушка, дедушка, или ваш старший ребенок или подросток.Любой из вас мог заразиться инфекцией и передать ее своему малышу, даже не подозревая об этом. Но вы, вероятно, думаете: «Подождите, я почти уверен, что нам уже сделали прививки». Ну, может быть, , но …
5. Эффективность коклюшной вакцины со временем может снизиться.
Другими словами, даже если вы получили вакцину в детстве или подростковом возрасте, ваша защита могла стереть с .Это означает, что взрослые, которые были вакцинированы в детстве, все еще могут заразиться, а затем передать инфекцию младенцам и маленьким детям, которые еще не были полностью иммунизированы. В зависимости от уровня иммунного ответа вашего организма и времени, прошедшего с момента вакцинации, вы — и другие люди вокруг вас — не можете быть полностью защищены. Это , почему…
6. Любой взрослый должен пройти бустерную прививку Tdap, если он находится в тесном контакте с младенцем в возрасте 1 года или младше.
Сюда входят родители, бабушки и дедушки, работники по уходу за детьми, няни, няни и т. Д.И любой взрослый, который не получил его в подростковом или подростковом возрасте, должен получить ревакцинацию. Беременным женщинам также следует получать вакцину Tdap во второй половине каждой беременности, даже если они ранее получали вакцину.
7. Сначала коклюш может показаться простудой или гриппом.
У детей с коклюшем могут начаться насморк, чихание, легкий кашель и субфебрильная температура. Но через неделю или две кашель часто постепенно становится более частым, с «приступами» (или «приступами») сильного, быстрого кашля.Приступы могут длиться до минуты и вызывать рвоту и / или рвоту.
Младенцы могут истощаться от заклинаний — они могут выглядеть так, как будто они задыхаются. А во время особенно сильных приступов кашля они могут посинеть из-за недостатка кислорода и даже перестать дышать.Между заклинаниями дети обычно чувствуют себя нормально. Симптомы у взрослых и подростков могут быть более легкими или разными — например, у них может быть кашель без характерного возгласа или продолжительный кашель, но не повторных приступов кашля.
8. После контакта с коклюшем может пройти некоторое время, прежде чем симптомы исчезнут.
Признаки обычно появляются в течение 7–10 дней после контакта с коклюшем, но это может занять больше времени (до 21 дня). Немедленно позвоните своему врачу, если вы считаете, что у вашего ребенка коклюш или у него был коклюш или , даже если ваш ребенок уже прошел все запланированные прививки от коклюша.
Антибиотики используются для лечения коклюша.Ключевым моментом является назначение антибиотиков на любой стадии болезни, потому что они могут не дать вам передать инфекцию другим — товарищам по играм, коллегам и всем остальным посетителям и покупателям. Ваш врач также может сообщить вам, нужны ли другим членам семьи профилактические антибиотики или бустеры вакцины. Маленьким детям, которые еще не получили все дозы вакцины, может потребоваться бустерная доза, если они контактировали с инфицированным членом семьи.
9. Некоторым младенцам и детям младшего возраста с коклюшем может потребоваться пребывание в больнице.
Это потому, что у них больше шансов получить такие осложнения, как пневмония.
Младенцы младше 6 месяцев почти всегда нуждаются в лечении в больнице, потому что коклюш может быть опасным для жизни младенцев.10. Коклюш длится
долгое время — дети (и взрослые) могут болеть коклюшем в течение месяцев .Обычно наблюдаются симптомы простуды от одной до двух недель, за которыми следует до трех месяцев сильного кашля, а затем еще несколько недель (иногда месяцев) выздоровления по мере того, как симптомы постепенно проходят.
Итак, если вы не можете вспомнить, когда и делали ли вы в последний раз прививку от коклюша или ревакцинацию, вероятно, будет хорошей идеей сделать ее — как можно скорее.Вы будете защищать не только себя, но и младенцев и маленьких детей, а также пожилых людей и всех (молодых и старых) с респираторными заболеваниями, такими как астма. Быстрый укол может спасти вас и многих других — одних вы знаете и любите, других никогда не встречали — от страшного «100-дневного кашля».
Узнать большеОзнакомьтесь с этими статьями экспертов Nemours ’KidsHealth.org:
Департамент здравоохранения штата Вашингтон
Разделы
О коклюше
О вакцинах от коклюша
Насколько хорошо действуют вакцины
Безопасность и мониторинг вакцин
Где получить вакцину
Как платить за вакцины
Для беременных и молодых родителей
Для медицинских работников и поставщиков
О коклюше
Что такое коклюш (также известный как коклюш)?
Коклюш (коклюш) — очень заразная бактериальная инфекция.Коклюш легко распространяется при кашле и чихании и в основном поражает дыхательную систему (органы, которые помогают вам дышать, например легкие).
Насколько серьезен коклюш?
Коклюш — очень серьезное заболевание, особенно для младенцев и маленьких детей. Коклюш может вызвать пневмонию, судороги, повреждение мозга и смерть. Младенцы младше одного года, заболевшие коклюшем, могут быть госпитализированы или даже умереть.
Каковы симптомы коклюша?
Симптомы коклюша различаются в зависимости от вашего возраста.У младенцев и маленьких детей могут быть сильные приступы кашля, из-за которых им трудно есть, пить, дышать или спать. Некоторые дети могут посинеть из-за того, что не могут отдышаться. Они могут совсем не кашлять, но могут иметь опасные для жизни паузы в дыхании. У детей старшего возраста и взрослых могут быть только насморк и низкая температура, за которыми следует постоянный кашель, который может длиться несколько недель или месяцев и часто усиливается ночью. Название «коклюш» происходит от звука, который издают многие младенцы и дети, пытаясь вдохнуть воздух после приступа кашля.Важно знать, что не все больные коклюшем издают звук «коклюша». Лучший способ узнать, есть ли у вас коклюш, — это обратиться к врачу, медсестре или клиницисту.
Как скоро появляются симптомы?
Симптомы обычно появляются через 5–21 день после заражения коклюшем. В среднем от 7 до 10 дней после заражения.
Как лечится коклюш?Как правило, коклюш лечат антибиотиками. Важно начать лечение как можно скорее, чтобы не допустить распространения болезни на других.Раннее лечение также может сделать симптомы более быстрыми и менее серьезными.
Как предотвратить коклюш?
Вакцинация — лучший способ снизить риск коклюша. Также важно мыть руки, прикрывать кашель и оставаться дома, когда вы заболели.
Есть ли у некоторых людей повышенный риск коклюша?
К людям с наибольшим риском коклюша относятся:
- Младенцы до одного года.
- Беременные (особенно в третьем триместре).
- Люди, страдающие хроническими респираторными заболеваниями.
Можно ли распространять коклюш, даже если у меня нет сильного кашля?
Да. Вы можете заболеть коклюшем, не осознавая этого, и заразить других. Это особенно важно знать людям, которые собираются находиться рядом с младенцами или беременными женщинами. Каждый раз, когда у вас насморк или кашель, вам следует держаться подальше от людей из группы высокого риска и убедиться, что вы вакцинированы, прежде чем увидеть их.
Насколько распространен коклюш в Вашингтоне?
Коклюш в нашем штате всегда активен.В среднем за год в Вашингтоне регистрируется от 184 до 1026 случаев коклюша, но в 2012 году у нас была эпидемия с почти 5000 случаями. За последние 20 лет коклюш стал причиной двух смертей в одни годы и ни одного случая смерти в другие годы. Большинство вспышек в Вашингтоне носят локальный характер, а число случаев варьируется от округа к округу. В некоторых регионах зарегистрировано большое количество случаев, а в других — нет. Найдите текущее количество случаев коклюша в Вашингтоне (PDF) или количество случаев коклюша, зарегистрированных за последние годы.
В Вашингтоне все еще эпидемия коклюша?
Наше общее количество случаев заболевания во время эпидемии 2012 года, составившее 4918 человек, было намного выше, чем мы ожидали увидеть в среднем за год — это самый высокий уровень с 1941 года, когда было зарегистрировано 4960 случаев. Темпы новых случаев коклюша замедлились после эпидемии 2012 года, но в некоторых сообществах снова наблюдается рост. Даже когда количество случаев уменьшается, важно помнить, что коклюш никогда не проходит полностью.Сделать вакцинацию и держаться подальше от других, когда вы больны, — лучший способ замедлить распространение коклюша и защитить людей из группы повышенного риска, таких как младенцы и беременные женщины. Найдите текущее количество случаев коклюша в Вашингтоне (PDF) или количество случаев коклюша, зарегистрированных за последние годы.
Есть ли больше случаев коклюша, чем сообщается?
Случаев коклюша всегда больше, чем сообщается. Лишь об одном из каждых 10 случаев сообщается в органы здравоохранения, потому что:
- Иногда коклюш диагностируют иначе.
- Некоторые люди болеют коклюшем, не подозревая об этом, поэтому они могут не обращаться к врачу, и это может остаться невыявленным и незарегистрированным.
Что делать, если я контактировал с кем-то, у кого коклюш?
Поговорите со своим врачом, медсестрой или в клинике, как только узнаете, что подверглись заражению. Вам могут назначить антибиотики, чтобы вылечить инфекцию и сделать инфекцию менее серьезной, особенно если вы начнете ее рано. Постарайтесь держаться подальше от других людей, пока вы не завершите первые 5 дней лечения (или пока не будет поставлен другой диагноз кашля и вы не узнаете, что не заразны).
Что мне делать, если я думаю, что у кого-то из членов моей семьи коклюш?
Если вы считаете, что у вас или у кого-то из членов вашей семьи коклюш, позвоните своему врачу, медсестре или в клинику и попросите пройти обследование на коклюш. Любой, у кого может быть коклюш, должен держаться подальше от других людей, пока болезнь не будет излечена (или другой диагноз кашля не докажет, что он не заразен).
Как работодатели должны обращаться с возвращающимися на работу работниками, перенесшими коклюш?
Работодатели должны поговорить со своим отделом кадров, чтобы понять политику, процедуры и трудовые соглашения своей компании, а также сотрудничать с местным агентством здравоохранения, если у них есть вопросы о том, когда человек, больной коклюшем, может безопасно вернуться на работу.Работодатели не должны делиться информацией о здоровье отдельных сотрудников с другими.
Какой метод очистки лучше всего предотвращает распространение коклюша?
Хотя коклюшные бактерии могут жить на поверхности или предмете в течение нескольких дней, у большинства людей коклюш не возникает при контакте с поверхностями или предметами. Они получают его при непосредственном контакте с людьми, у которых коклюш.
Где я могу получить дополнительную информацию о коклюше?
В начало
О вакцинах от коклюша
Что такое вакцина от коклюша?
Существуют две вакцины, защищающие от коклюша:
- DTaP предназначена для младенцев и детей младше семи лет.
- Tdap предназначен для детей от семи лет и старше, подростков и взрослых (включая беременных женщин).
Кому нужна вакцина от коклюша?
Людям всех возрастов следует делать прививку от коклюша. Какая вакцина вам нужна, зависит от вашего возраста. Вакцинация — лучшая защита от коклюша и помогает снизить риск для вас самих, уязвимых младенцев и беременных женщин.
Взрослые 19 лет и старше (кто еще не получил бустер Tdap Особенно:
| Tdap; одна доза |
| Беременные (даже если вы ранее были вакцинированы) | Tdap; одна доза как можно раньше в течение третьего триместра (между 27 и 36 неделями беременности) каждой беременности |
| Подростки от 11 до 18 лет (желательно в возрасте 11 или 12 лет) | Tdap; одна доза |
Дети от 7 до 10 лет (кто не получил все 5 доз АКДС, перечисленных ниже) | Tdap; одна доза |
| Дети от 2 месяцев до 7 лет | DTaP Одна доза для каждого возраста:
|
Как скоро моему новорожденному ребенку сделают вакцину?
Первая доза вакцины DTaP рекомендуется через два месяца.Поговорите со своим лечащим врачом, если вы считаете, что у вашего ребенка повышенный риск коклюша.
Что произойдет, если дети и подростки не получили все запланированные прививки от коклюша?
Несвоевременное получение рекомендованных вакцин подвергает детей и подростков более высокому риску заражения и распространения коклюша. Вакцинация — лучшая защита от коклюша, которая у нас есть, поэтому важно, чтобы человек, человек — дети и взрослые — получили запланированные прививки от коклюша.
- Если вашему ребенку меньше семи лет и он не в курсе, немедленно поговорите с его или ее лечащим врачом о том, что он может попасть на вакцины DTaP.
- Если вашему ребенку от семи до десяти лет и он не следовал рекомендованному графику прививок, ему или ей нужна вакцина Tdap.
Как часто взрослым следует делать прививку от коклюша?
Все взрослые должны получить одну дозу вакцины Tdap. Беременным женщинам Tdap требуется при каждой беременности.Если вам сделали вакцину Tdap в подростковом возрасте (11 лет и старше), вам не нужна еще одна вакцина, если вы не беременны. В этом случае вам следует сделать вакцину Tdap еще раз на 27–36 неделе беременности, желательно. как можно раньше в этом окне. Посоветуйтесь со своим врачом, медсестрой или в клинике, чтобы убедиться, что вы в курсе всех прививок.
Если у моего ребенка коклюш, нужно ли ему делать прививки?
Да. Когда кто-то заболевает коклюшем, его организм вырабатывает естественный иммунитет.Однако неизвестно, как долго этот иммунитет сохраняется у каждого человека, поэтому плановая вакцинация против коклюша по-прежнему рекомендуется для людей, перенесших коклюш.
Зачем мне делать прививки, если я не контактирую с младенцами?
Хотя у вас может не быть прямого контакта с младенцами, вы можете находиться рядом с ними в общественных местах, таких как продуктовый магазин или библиотека. Младенцы часто заражаются коклюшем от взрослых или членов семьи, которые могут даже не подозревать, что у них это заболевание.Младенцы, которые болеют коклюшем, часто должны быть госпитализированы и могут умереть.
Сколько людей вакцинированы в Вашингтоне?
По данным Национального исследования иммунизации (ННГ), вот показатели вакцинации детей и подростков в Вашингтоне в 2016 году:
85,8% (+ 4,8%) | Дети 19-35 месяцев | 4 или более дозы DTaP |
86.8% (+ 4,6%) | 13-17 лет | 1 доза или более Tdap |
Данные о показателях вакцинации взрослых против Tdap в нашем штате отсутствуют. По данным Национального опроса о состоянии здоровья, в 2014 году национальный показатель Tdap среди взрослых составлял 22 процента.
Узнайте больше о показателях вакцинации от коклюша в Центре контроля заболеваний:
Сколько людей необходимо сделать иммунизацией, чтобы добиться иммунитета сообщества (или группы)?
Как правило, более 90 процентов населения должны быть вакцинированы против болезни, чтобы обеспечить общую защиту населения.Поскольку вакцины от коклюша не действуют всю жизнь и потому, что он так легко распространяется, мы не можем полагаться на иммунитет сообщества, чтобы защитить нас от этого заболевания. Убедитесь, что вы и окружающие знаете о вакцине от коклюша, — это ваш лучший шанс защитить себя и свою семью от этого серьезного заболевания.
В начало
Насколько хорошо работают вакцины
Действительно ли вакцина от коклюша работает?
Несмотря на то, что вакцина от коклюша не идеальна, она является наилучшей доступной защитой от этой болезни.Это помогает защитить как человека, которому сделана вакцина, так и окружающих, которые наиболее уязвимы для тяжелого коклюша или осложнений (например, младенцы и беременные женщины). Мы знаем, что защита, получаемая от любой из доступных вакцин против коклюша, является довольно хорошей (эффективность от 73 до 98 процентов) в первый год после вакцинации, но со временем она проходит. Таким же образом люди, перенесшие коклюш в прошлом, постепенно становятся восприимчивыми к этой болезни примерно через пять-десять лет.
Могут ли вакцинированные люди болеть коклюшем?
Иногда, когда вакцинированные люди подвергаются заражению, они все равно заболевают коклюшем, хотя обычно у них более легкие симптомы, более короткое заболевание и вероятность распространения болезни на других меньше.
Как долго действует вакцина для детей младшего возраста (АКДС)?
Недавние исследования показывают, что вакцина против коклюша для детей младшего возраста (АКДС) действует не так долго, как ожидалось, и защита со временем исчезает.Защита высока — около 98 процентов — в течение первого года после получения пятой дозы АКДС. Через пять лет он снизится примерно до 70 процентов, а после этого может постепенно снижаться.
В 1990-х годах Соединенные Штаты перешли с вакцины АКДС на новую вакцину от коклюша для детей. Новая вакцина (АКДС) вызывает меньше побочных эффектов, чем старая, но защита от АКДС длится не так долго, как от АКДС. Это может объяснить, почему коклюш чаще встречается у детей старшего возраста.Сегодняшние подростки — первая группа детей, которые в младенчестве получили только новую вакцину DTaP; они не получали доз старой вакцины.
Как долго действует вакцина для детей старшего возраста, подростков и взрослых (Tdap)?
Исследование, проведенное здесь, в штате Вашингтон, во время эпидемии коклюша 2012 года, показало, что в целом вакцина Tdap обеспечивает защиту от коклюша на 64%, а в течение первого года после вакцинации — на 73%. Количество зарегистрированных случаев коклюша среди подростков — изменяющаяся тенденция по всей стране, указывающая на то, что продолжительность защиты от коклюша вакциной Tdap короче, чем ожидалось.Через четыре года после вакцинации эффективность защиты может упасть ниже 50%. Это показывает, почему беременным женщинам так важно проходить вакцинацию в конце каждой беременности.
Если вакцина действует недолго, зачем мне ее делать?
Вакцина работает очень хорошо первые пару лет. Даже после пяти лет у детей все еще есть умеренная защита от коклюша. Младенцы обычно болеют коклюшем от члена семьи или опекуна и подвергаются наибольшему риску серьезного заболевания и потенциально смерти от коклюша.Люди, которые прошли вакцинацию и все еще болеют коклюшем, обычно болеют более легкими и короткими формами и с меньшей вероятностью передают болезнь другим людям, например младенцам и беременным женщинам.
Следует ли мне сделать еще одну прививку, если я получил вакцину Tdap несколько лет назад?
Текущая рекомендация заключается в том, что все люди в возрасте 11 лет и старше должны получить одноразовую дозу вакцины Tdap. Беременным женщинам следует делать вакцину Tdap при каждой беременности.
Изменится ли рекомендации по вакцинации?
Рекомендации для беременных изменились, и не исключено, что другие рекомендации могут измениться.Центры по контролю и профилактике заболеваний разрабатывают и корректируют рекомендации на основе того, что они узнают, отслеживая отчеты о заболеваниях и безопасности.
Какая самая лучшая профилактика для людей, которые недавно получили вакцину от коклюша?
Если нет новых рекомендаций по вакцине Tdap или новой вакцине, всем следует мыть руки, прикрывать кашель и оставаться дома, когда они болеют. Лучше избегать тесного контакта с людьми, у которых есть симптомы кашля или простуды.
Влияет ли вакцина против гриппа на эффективность вакцины против коклюша?
Нет никаких доказательств того, что вакцина от коклюша работает иначе, если вам сделана вакцина от гриппа. Мы рекомендуем делать прививку от гриппа каждому человеку от шести месяцев и старше каждый год. Узнайте больше о вакцине от гриппа.
В начало
Безопасность и мониторинг вакцин
Безопасны ли вакцины против коклюша?
Исследования и постоянный надзор за безопасностью вакцин показали, что вакцины от коклюша безопасны.Дополнительную информацию о безопасности вакцин против коклюша можно получить в Центрах по контролю и профилактике заболеваний (CDC).
Как проверяется безопасность вакцин?
Вакциныпроходят тестирование до того, как они будут лицензированы для использования. После использования вакцины CDC и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов всегда контролируют вакцину через национальную систему VAERS (Система сообщений о побочных эффектах вакцины) и другие системы на основе поставщиков, чтобы убедиться, что вакцина по-прежнему безопасна для использования.
Есть ли побочные эффекты от вакцин?
Как и любое лекарство, вакцины могут вызывать побочные эффекты. Большинство из них мягкие:
- Боль, покраснение или припухлость в месте инъекции (у детей это чаще встречается после четвертой и пятой доз DTaP, чем после первых трех доз).
- Легкая лихорадка
- Головная боль
- Усталость
- Тошнота, рвота, диарея или боль в животе
- Озноб, ломота в теле, болезненные суставы, сыпь или опухание желез (редко)
Умеренные реакции на вакцину от коклюша редки, но могут включать плач в течение трех часов и более у детей.Единственная известная серьезная реакция на вакцину DTaP (детская) — это аллергическая реакция на вакцину, которая встречается очень редко, менее 1 на 1 миллион доз. Нет известных умеренных или серьезных реакций на вакцину Tdap (для подростков и взрослых).
Я не уверен, была ли мне сделана вакцина Tdap. Можно получить его снова?
Для большинства людей преимущества защиты от коклюша перевешивают риск любых побочных эффектов, которые могут возникнуть после приема второй дозы. Если у вас есть особые опасения, посоветуйтесь со своим врачом, медсестрой или в клинике.
В начало
Где получить вакцину от коклюша
Где я могу получить вакцину от коклюша?
Есть много мест, где предлагают вакцину от коклюша:
- Ваш лечащий врач
- Большинство аптек (в некоторых есть ограничения по возрасту обслуживания)
- Ваше местное агентство здравоохранения
Для вашего ребенка вакцинация часто назначается во время плановых посещений врача и будет сделана его лечащим врачом.Если вам нужна помощь в поиске поставщика медицинских услуг или у вас нет медицинской страховки, позвоните на горячую линию по вопросам семейного здоровья по телефону 1-800-322-2588 или посетите веб-сайт ParentHelp123.
Есть ли пункты вакцинации?
В вашем районе могут быть клиники вакцинации. Обратитесь в местное агентство здравоохранения.
Будут ли школы вакцинации?
В некоторых школах есть пункты вакцинации. Информацию могут предоставить местный школьный округ или агентство здравоохранения.
В начало
Как платить за вакцину от коклюша, если вы взрослый
Оплачивает ли моя частная медицинская страховка вакцину?
Дети до 18 лет получают вакцины бесплатно в Вашингтоне в рамках Программы детских вакцин. Взрослые: позвоните по номеру обслуживания клиентов, указанному на обратной стороне вашей страховой карты, чтобы узнать, будет ли вам покрываться вакцина Tdap.
Покрывает ли Medicare вакцину?
Medicare Part D покрывает стоимость вакцины для взрослых (Tdap) для взрослых в возрасте 65 лет и старше.Поскольку это пособие на лекарства, отпускаемые по рецепту, страховое покрытие зависит от использования этого пособия в течение года. Позвоните по телефону 1-800-633-4227, чтобы задать вопросы о программе Medicare. Медицинские работники с вопросами должны обращаться в план Части D своих пациентов, чтобы получить информацию о вакцине Части D.
Покрывает ли компания Washington Apple Health (Medicaid) вакцину?
Washington Apple Health (Medicaid) покрывает вакцину против коклюша в соответствии с рекомендуемым графиком иммунизации. Щелкните здесь, чтобы получить дополнительную информацию о вакцинах, покрываемых Apple Health.
Как я могу оплатить вакцину, если я не застрахован?
Могут быть программы, которые могут вам помочь. Позвоните на горячую линию по вопросам здоровья семьи по телефону 1-800-322-2588 или посетите веб-сайт parenthelp123 для получения дополнительной информации. Вы также можете связаться с вашим местным агентством здравоохранения, чтобы узнать, планируются ли бесплатные прививки в вашем районе.
В начало
Для беременных и молодых родителей
Какая вакцина рекомендуется беременным женщинам?
Центры по контролю и профилактике заболеваний рекомендуют беременным женщинам получать одну вакцину Tdap при каждой беременности как можно раньше, между 27 и 36 неделями беременности (третий триместр).Проконсультируйтесь с врачом, если у вас есть вопросы о том, что вам подходит.
Зачем беременным женщинам делать прививки от коклюша?
Прививка во время беременности помогает вашему ребенку двумя способами: (1) ребенок получает некоторую краткосрочную защиту от вашей вакцинации, потому что вы передаете ему вакцину до того, как он родится; и (2) вы сами снижаете риск коклюша и подвергаете своего новорожденного заражения инфекцией.
Почему беременным следует вакцинироваться при каждой беременности?
Женщин следует вакцинировать во время каждой беременности, потому что мать передает ребенку некоторую защиту еще до его рождения, а также потому, что защита от Tdap наиболее эффективна в течение первого года после вакцинации.Коклюш может быть серьезным заболеванием для младенцев, и большинство из них передается от родителей, братьев и сестер или опекунов. Вакцинация матери при каждой беременности обеспечивает наилучшую защиту для каждого ребенка.
Если я недавно родила, могу ли я получить вакцину от коклюша?
Если вы только что родили и никогда не получали Tdap (вакцина против коклюша для подростков и взрослых), вам следует сделать ее немедленно. Ваш ребенок уязвим для коклюша, потому что дети слишком малы для вакцинации примерно до двухмесячного возраста и не защищены полностью до тех пор, пока не будут введены первые четыре дозы вакцины DTaP (вводимые в 2, 4, 6 и 15-18 лет). месяцев возраста).Вашему ребенку также понадобится пятая доза вакцины DTaP в возрасте от четырех до шести лет.
Коклюш очень опасен для младенцев и детей младшего возраста, и наиболее распространенный способ заразиться им — от родителей, опекунов и других членов семьи. Лучший способ защитить вашего ребенка — это сделать вакцину и вовремя сделать прививки другим вашим детям.
Следует ли вакцинировать новых пап, братьев и сестер?
Всем членам семьи, живущим в вашем доме, и всем, кто будет проводить время с вашим новорожденным — например, бабушкам и дедушкам и воспитателям детей — следует сделать прививку от коклюша, если они еще не сделали этого.Посоветуйтесь со своим врачом, чтобы убедиться, что ваша семья в курсе последних событий.
Могу ли я получить вакцину от коклюша, если я кормлю грудью?
Принимать Tdap во время грудного вскармливания безопасно. Если вы кормите грудью и не получали Tdap во взрослом возрасте, вам следует получить его немедленно.
Защищает ли грудное вскармливание моего ребенка от коклюша?
Матери, вакцинированные Tdap, могут передавать своим детям некоторые антитела против коклюша через грудное молоко, но это не обеспечивает полной защиты.По-прежнему важно защитить ребенка, который еще слишком мал для вакцинации, ограничив его или ее подверженность коклюшу. Попросите больных держаться подальше и убедитесь, что вы и все, кто находится рядом с вашим ребенком, вакцинированы. Затем, как только ваш ребенок станет достаточно взрослым, сделайте ему прививку, следуя рекомендуемому графику иммунизации (PDF).
В начало
Для медицинских работников и медработников
Требуется ли вакцина против коклюша для медицинских работников?
Все медицинские работники должны получить одну дозу вакцины Tdap.Это помогает защитить рабочих и их пациентов. Это особенно верно, если медицинский работник будет работать с младенцами и беременными женщинами. Не существует закона штата, который требовал бы от медицинских работников делать прививку от коклюша, но некоторые медицинские организации придерживаются правил, требующих вакцинации персонала. Уточните у своего работодателя правила вакцинации на рабочем месте.
Были ли зарегистрированы случаи коклюша у медицинских работников во время эпидемии 2012 года?
Да, во время эпидемии коклюша в Вашингтоне в 2012 г. было несколько случаев коклюша среди медицинских работников.Мы рекомендуем всем медицинским работникам сделать прививку Tdap, оставаться дома, когда они больны, и использовать соответствующие средства индивидуальной защиты для предотвращения инфекции при уходе за пациентами с респираторными инфекциями, такими как коклюш и грипп.
Сообщают ли медицинские работники в Вашингтоне всех людей, прошедших тестирование на коклюш?
В Вашингтоне коклюш является заболеванием, о котором необходимо сообщать, и даже о подозреваемом случае медицинские работники должны сообщать в местные органы здравоохранения.Некоторые поставщики не знают о требовании сообщать. Некоторые случаи коклюша диагностируются как другие состояния и не регистрируются. Некоторые люди с коклюшем не обращаются за медицинской помощью и им не ставят диагноз. По оценкам, об одном из 10 случаев коклюша сообщается в органы здравоохранения.
В начало
Коклюш (коклюш)
Обзор
Что такое коклюш?
Коклюш, широко известный как коклюш, — респираторная инфекция, которая очень заразна.Обычно это приводит к продолжительным и повторяющимся приступам (пароксизмам) кашля у детей и взрослых. Эти приступы кашля могут продолжаться в течение недель или даже месяцев после начала болезни. При продолжительном кашле воздух выходит из легких. Когда человек задыхается после приступа кашля, вдыхание воздуха может сопровождать громкий пронзительный «коклюш». Вот почему коклюш называют коклюшем. Тем не менее, у кого-то может быть коклюш, но он не издает коклюша.
Вместо приступов кашля инфицированные коклюшем младенцы могут испытывать затрудненное дыхание, например, паузу в дыхании (апноэ). Около 50 процентов детей в возрасте до одного года, заболевших коклюшем, должны быть госпитализированы. В редких случаях может наступить смерть.
Насколько распространен коклюш?
Коклюш — распространенное заболевание. Ежегодно во всем мире регистрируется около 16 миллионов случаев коклюша, в результате которых умирает около 195 000 человек. В США в 2012 году было зарегистрировано более 48000 случаев коклюша.Однако произошло еще много случаев, о которых не сообщалось. Число зарегистрированных случаев коклюша увеличивается с 1980-х годов.
Коклюшем могут заболеть люди любого возраста, но чаще всего он встречается у детей и подростков. Даже взрослые и дети, которые были вакцинированы против него, могут заразиться, хотя их симптомы обычно более легкие.
Младенцы особенно восприимчивы к инфекции, потому что их нельзя вакцинировать от коклюша до достижения ими возраста 2 месяцев.Они могут заразиться коклюшем от родителей, взрослых или других детей.
Симптомы и причины
Что вызывает коклюш?
Коклюш вызывается бактериями Bordetella pertussis , которые могут проникать в дыхательную систему. Если человек, инфицированный этой болезнью, кашляет или чихает, крошечные капельки жидкости, содержащие бактерии, могут вдохнуть находящийся поблизости человек.Бактерии растут на слизистой оболочке дыхательных путей и увеличивают секрецию слизи.
Больной коклюшем может быть заразным еще до появления симптомов и оставаться заразным в течение 2 недель после начала кашля.
Каковы симптомы коклюша?
Ранние симптомы коклюша могут напоминать симптомы простуды. Эти симптомы могут сохраняться в течение 1-2 недель.
Они могут включать:
- Легкая лихорадка
- Легкий или периодический кашель
- Насморк
- Пауза в дыхании у младенцев
Симптомы коклюша по прошествии первой или второй недели обычно включают:
- Продолжительные, повторяющиеся или сильные приступы кашля (пароксизмы), периодически повторяющиеся на срок до 10 недель и более
- Коклюш при вдохе после прекращения кашля
- Рвота
- Истощение от продолжительного кашля
Симптомы начинают уменьшаться через 4 недели, хотя приступы кашля могут повторяться в течение нескольких месяцев после начала.
Диагностика и тесты
Как диагностируется коклюш?
Врач проведет медицинский осмотр и задаст вопросы о вас или симптомах вашего ребенка. Образец выделений из носа можно взять ватным тампоном для сбора жидкости из носа.Образец также можно собрать, наполнив шприц физиологическим раствором и пропустив его через нос и заднюю стенку глотки. Образцы будут проанализированы на наличие бактерий Bordetella . Также могут быть выполнены анализы крови.
Ведение и лечение
Как лечится коклюш?
Лекарства, используемые для лечения инфекции, включают антибиотики, которые помогают предотвратить распространение заболевания инфицированными людьми, а также могут уменьшить более поздние симптомы коклюша, если их вводить на ранней стадии болезни.Лечение следует начинать как можно скорее после постановки диагноза. Людей, которые были в тесном контакте с кем-то, кто инфицирован коклюшем, также следует лечить антибиотиками в течение 3 недель после заражения.
Младенцы и младенцы, у которых развивается коклюш, могут нуждаться в госпитализации, так как они могут испытывать опасные для жизни осложнения, такие как пневмония или проблемы с дыханием.
Профилактика
Как предотвратить коклюш?
Прививка от коклюша — лучший способ его предотвратить.Всем детям следует сделать прививку от дифтерии, столбняка и коклюша (АКДС). Это комбинированная вакцина, которая также защищает их от дифтерии и столбняка. Это безопасно и эффективно.
Дети должны получить пять инъекций вакцины DTaP в соответствии со следующим графиком вакцинации.
- Первая доза — 2 месяца
- Вторая доза –4 месяца
- Третья доза — 6 месяцев
- Четвертая доза — от 15 до 18 месяцев
- Пятая доза — от 4 до 6 лет
Бустерная вакцина рекомендуется взрослым, поскольку они являются наиболее вероятным источником коклюшной инфекции у младенцев.Взрослые в возрасте от 19 до 64 лет должны получить одноразовую бустерную вакцину против коклюша под названием Tdap.
Взрослые старше 64 лет также должны получить ревакцинацию, если они будут находиться в тесном контакте с младенцами младше 12 месяцев. Беременным женщинам следует делать инъекцию Tdap в третьем триместре (между 27-й и 36-й неделями) беременности. Им необходимо делать инъекцию Tdap во время каждой беременности.
Вакцина помогает обеспечить младенцам краткосрочную защиту от коклюша, а также может защитить их от серьезных осложнений, связанных с инфекцией.Если вы беременны, вам также следует убедиться, что члены семьи и лица, осуществляющие уход, были вакцинированы от коклюша.
Коклюш | NHS inform
Коклюш, также называемый коклюшем, — очень заразная бактериальная инфекция легких и дыхательных путей.
Он вызывает повторяющиеся приступы кашля, которые могут длиться от двух до трех месяцев и более, и может привести к тяжелым заболеваниям младенцев и детей младшего возраста.
Коклюш распространяется каплями при кашле или чихании инфицированного человека.
На этой странице:
Симптомы
Кто в группе риска
Когда обращаться за медицинской помощью
Лечение
Остановить распространение инфекции
Прививки
Осложнения
Симптомы коклюша
Первые симптомы коклюша схожи с симптомами простуды, например, насморк, красные и слезящиеся глаза, боль в горле и немного повышенная температура.
Приступы сильного кашля начинаются примерно через неделю.
- Приступы обычно длятся несколько минут и чаще происходят ночью.
- При кашле обычно выделяется густая слизь, за которым может последовать рвота.
- Между кашлем вы или ваш ребенок можете задыхаться — это может вызвать крик, хотя не у всех он есть.
- Из-за напряжения кашля лицо может сильно покраснеть, а под кожей или в глазах может появиться небольшое кровотечение.
- Маленькие дети иногда могут ненадолго посинеть (цианоз), если у них проблемы с дыханием — это часто выглядит хуже, чем есть на самом деле, и их дыхание должно возобновиться быстро.
- У очень маленьких детей кашель может быть не особенно заметным, но могут быть короткие периоды, когда они перестают дышать.
Приступы со временем станут менее серьезными и менее частыми, но может пройти несколько месяцев, прежде чем они полностью прекратятся.
Кто подвержен коклюшу
Коклюш может поражать людей любого возраста, в том числе:
- младенцы и дети младшего возраста — младенцы в возрасте до шести месяцев подвергаются особенно высокому риску осложнений коклюша
- детей старшего возраста и взрослых — в этих случаях это обычно менее серьезно, но все же может быть неприятным и расстраивающим
- человек, которые уже болели коклюшем раньше — вы не застрахованы от коклюша, если уже переносили его раньше, хотя во второй раз он становится менее серьезным, около
- человек, вакцинированных от коклюша в детстве — защита от коклюша обычно проходит через несколько лет
Вы можете заразиться коклюшем, если вступите в тесный контакт с инфицированным человеком.
Человек с коклюшем заразен примерно через шесть дней после заражения — когда у него просто симптомы простуды — до трех недель после начала приступов кашля.
Лечение антибиотиками может сократить продолжительность заражения человека.
Когда обращаться за медицинской помощью
Обратитесь к терапевту или позвоните в NHS 24 ‘111’, если вы или ваш ребенок:
- Есть симптомы коклюша
- кашляют более трех недель
- имеют особенно сильный или ухудшающийся кашель
Позвоните по номеру 999 или обратитесь в ближайшее отделение неотложной помощи (A&E), если вы или ваш ребенок:
- имеют значительные затруднения дыхания, такие как длительные периоды одышки или удушья, поверхностное дыхание, периоды остановки дыхания или темная синяя кожа
- развиваются признаки серьезных осложнений коклюша, таких как припадки (судороги) или пневмония
Лечение коклюша
Лечение коклюша зависит от вашего возраста и продолжительности инфицирования.
- Тяжелобольные дети младше шести месяцев и люди с тяжелыми симптомами обычно попадают в больницу для лечения.
- Людям, у которых диагностирована инфекция в течение первых трех недель, могут быть прописаны антибиотики для приема дома — они помогут остановить распространение инфекции среди других, но не уменьшат симптомы.
- Людям, у которых коклюш длился более трех недель, обычно не требуется никакого специального лечения, поскольку они больше не заразны, а антибиотики вряд ли помогут.
Пока вы выздоравливаете дома, вы можете много отдыхать, пить много жидкости, смывать слизь и слизь изо рта вашего или вашего ребенка, а также принимать обезболивающие, такие как парацетамол или ибупрофен, от лихорадки.
Избегайте использования лекарств от кашля, так как они не подходят для маленьких детей и вряд ли окажут большую помощь.
Прекращение распространения инфекции
Если вы или ваш ребенок принимаете антибиотики от коклюша, вы должны быть осторожны, чтобы не передать инфекцию другим людям.
- Не посещайте детский сад, школу или работу в течение пяти дней с начала лечения антибиотиками или трех недель после начала приступов кашля (в зависимости от того, что наступит раньше).
- При кашле и чихании прикрывайте рот и нос себя или своего ребенка салфеткой.
- Немедленно утилизируйте использованные салфетки.
- Регулярно мойте руки и руки ребенка водой с мылом.
Другим членам вашей семьи также могут быть введены антибиотики и доза вакцины против коклюша, чтобы они не заразились.
Прививки от коклюша
Существует три плановых вакцинации, которые могут защитить младенцев и детей от коклюша:
- вакцина против коклюша при беременности — это может защитить вашего ребенка в течение первых нескольких недель жизни; Лучшее время для этого — вскоре после 16-й недели беременности
- вакцина 5-в-1, предлагаемая детям в возрасте 8, 12 и 16 недель
- усилитель для дошкольных учреждений 4-в-1 — предлагается детям до 3 лет и 4 месяцев
Эти вакцины не обеспечивают пожизненной защиты от коклюша, но они могут помочь предотвратить его заражение у детей, когда они молоды и более уязвимы к воздействию инфекции.
Детей старшего возраста и взрослых обычно не вакцинируют, за исключением случаев беременности или вспышки коклюша.
Осложнения коклюша
Младенцы и дети младше шести месяцев обычно наиболее серьезно страдают от коклюша.
Они подвергаются повышенному риску:
- обезвоживание
- затрудненное дыхание
- потеря веса
- пневмония — инфекция легких
- припадков (изъятий)
- проблемы с почками
- Повреждение мозга, вызванное недостатком кислорода, поступающего в мозг
- смерть — хотя это очень редко
Дети старшего возраста и взрослые, как правило, страдают менее серьезно, хотя могут испытывать проблемы, вызванные повторяющимся кашлем, например, носовое кровотечение, ушибы ребер или грыжу.
Коклюш (коклюш) — бактериальная инфекция дыхательных путей. Он очень заразен и легко передается от человека к человеку через капли, когда инфицированный человек кашляет, чихает или разговаривает. При коклюше в дыхательных путях образуется густая слизь. Это приводит к сильным приступам кашля, которые издают «коклюш» (резкий вдох). Большинство младенцев и детей в США получают серию вакцин для предотвращения коклюша.Но младенцы, слишком маленькие для полной иммунизации, уязвимы для инфекции. Иногда коклюш может возникнуть у детей, которым была сделана полная серия прививок. Защита от вакцины или болезни также со временем исчезнет. Это может подвергнуть риску старших детей, подростков и взрослых.
Каковы симптомы?
Сначала коклюш кажется простудой. Симптомы включают насморк, чихание, легкий жар и легкий кашель.
Через 1-2 недели кашель становится сильным.Часто это происходит в виде заклинаний, которые длятся минуту или больше и заканчиваются пронзительным криком. Сильный кашель может вызвать у ребенка сломанное ребро, рвоту, посинение или даже потерю сознания. Этот этап может длиться от 1 до 6 недель или дольше.
Со временем кашель улучшается. Но в менее тяжелой форме он может сохраняться на месяцы. Ребенок может распространять инфекцию, пока длится кашель.
Каковы осложнения коклюша?
Коклюш может вызвать другие проблемы, в том числе:
Младенцы и дети младше 2 лет более подвержены риску серьезных проблем и даже смерти.
Кто подвергается риску?
Дети, получившие все вакцины, часто защищены от коклюша. Но другие подвержены риску, в том числе:
Младенцы в возрасте 6 месяцев и младше, не получившие хотя бы 3 дозы вакцины против коклюша
Дети и подростки в возрасте от 11 до 18 лет, не получившие ревакцинацию вакцина
Любой, кто не был вакцинирован или не прошел ревакцинацию
Как диагностируется коклюш?
Лечащий врач вашего ребенка спросит об истории болезни вашего ребенка и проведет медицинский осмотр.Небольшой образец материала может быть взят из носа или горла вашего ребенка. Образец отправляется в лабораторию и проверяется на наличие бактерий, вызывающих коклюш. У вашего ребенка также могут быть анализы крови или рентген грудной клетки.
Как лечится коклюш?
Детей старшего возраста и подростков часто лечат дома, чтобы они чувствовали себя комфортно до исчезновения симптомов. Младенцы и дети ясельного возраста более подвержены осложнениям. Поэтому их часто лечат в больнице. Во время пребывания в больнице дети с коклюшем:
Могут быть назначены лекарства для облегчения воспаления дыхательных путей
Внимательно следят за их дыханием
Могут отсасывать дыхательные пути для удаления слизи
Принимают антибиотики через капельницу (внутривенно) в вену на руке
Если назначены антибиотики
Антибиотики могут сократить течение болезни, но только при раннем введении.В большинстве случаев они не вылечивают коклюш. Но они все равно могут быть прописаны, чтобы помочь вашему ребенку стать менее заразным. В этом случае:
Убедитесь, что ваш ребенок принимает все лекарства, даже если он или она чувствует себя лучше. В противном случае инфекция может вернуться.
Убедитесь, что ваш ребенок принимает лекарство в соответствии с указаниями. Например, некоторые антибиотики следует принимать во время еды.
Спросите у лечащего врача или фармацевта, какие побочные эффекты может вызвать лекарство и что с ними делать.
Ваш ребенок должен оставаться дома и не ходить в школу до тех пор, пока он или она не завершит как минимум 5-дневный курс лечения антибиотиками. Если соответствующее лечение антибиотиками не используется, ему следует подождать 3 недели или 21 день после начала кашля.
Уход за ребенком дома
Чтобы помочь вашему ребенку полностью вылечиться от коклюша:
Дайте много жидкости, например воды, сока или теплого супа. Жидкости помогают разжижать слизь, чтобы вашему ребенку было легче дышать.Они также помогают предотвратить обезвоживание.
Предлагайте небольшие обеды. При сильном кашле легче есть небольшое количество пищи.
Убедитесь, что ваш ребенок достаточно отдыхает. Спросите у врача, где лучше всего спать, чтобы улучшить дыхание.
Включите увлажнитель воздуха в спальне ребенка, чтобы облегчить кашель и разжижить слизь в дыхательных путях. Обязательно регулярно очищайте увлажнитель, чтобы предотвратить рост плесени и бактерий.
Следите за тем, чтобы в доме не было раздражителей, которые могут вызвать приступы кашля. К ним относятся табачный дым и дым от каминов.
Не давайте ребенку сиропы от кашля, отпускаемые без рецепта. Они не облегчат кашель вашего ребенка и могут быть вредными.
Не водите ребенка с коклюшем в школу или детский сад, пока медработник не разрешит ему это делать.
Спросите у врача, могут ли другие в вашем доме сделать бустерную прививку, чтобы они не заболели.
Позвоните
911Позвоните 911 , если у вашего ребенка:
Проблемы с дыханием
Прекращает дыхание даже на мгновение
Кожа или губы синего или фиолетового цвета , или серый
Приступ
Показывает внезапную нехватку энергии или не может двигаться
Без сознания или не реагирует
Имеет лихорадку (см. «Лихорадка и дети» ниже )
Имеются признаки обезвоживания, такие как запавшие глаза, сухость во рту, темная или сильно пахнущая моча, или отсутствие диуреза в 6-8 часов
Когда звонить поставщику медицинских услуг
Позвоните своему ребенку Поставщик медицинских услуг сразу же, если ваш ребенок:
Истощение после приступов кашля
Потеря аппетита и плохое питание
Рвота после приступов кашля
Слабость и тошнота
Имеются признаки обезвоживания, такие как запавшие глаза, сухость во рту, темная или сильно пахнущая моча, или отсутствие выделения мочи в течение от 6 до 8 часов
Лихорадка и дети
Всегда используйте цифровой термометр для измерения температуры вашего ребенка.Никогда не используйте ртутный термометр. Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке.Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Спросите у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба составляет 100,4 ° F (38 ° C) или выше, или по указанию врача.
Температура подмышек 99 ° F (37,2 ° C) или выше, или в соответствии с указаниями поставщика.
Детский возраст от 3 до 36 месяцев:
Температура прямой кишки, лба или уха составляет 102 ° F (38,9 ° C) или выше, или по указанию врача.
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию поставщика.
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или в соответствии с указаниями врача.
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Профилактика коклюша
Большинство детей получают вакцину от коклюша с 2 месяцев. Его часто сочетают с вакцинами от двух других болезней, дифтерии и столбняка. Комбинированная вакцина (называемая DTaP) вводится сериями из 5 прививок в этом возрасте:
Убедитесь, что ваш ребенок получил полную серию прививок от коклюша. Если ваш ребенок пропустил укол, поговорите с лечащим врачом вашего ребенка о графике макияжа.Эффект вакцины может начать ослабевать к 11 годам. По этой причине медицинские работники рекомендуют ревакцинацию большинству детей в возрасте от 11 до 12 лет. Некоторым взрослым также рекомендуются бустерные инъекции. И не забывайте держаться подальше от взрослых и детей с коклюшем.
Американская академия педиатрии рекомендует делать прививки подросткам, беременным подросткам и беременным женщинам. Разовая доза также рекомендуется взрослым (даже старше 65 лет), контактирующим с младенцами. Поговорите с врачом вашего ребенка, чтобы узнать больше.
Коклюш (коклюш) | Пациент
Что такое коклюш?
Коклюш — это инфекция, вызываемая микробом (бактерией) под названием Bordetella pertussis . Коклюш также известен как «коклюш». Бактерия передается другим людям через зараженные капли в воздухе, образующиеся во время кашля. Он также может передаваться при тесном контакте с пострадавшим. Бактерия прикрепляется к клеткам, выстилающим дыхательные пути. Затем он размножается и вызывает симптомы.
Bordetella pertussis бактерии влияют на слизистую оболочку дыхательных путей, вызывая продолжительный кашель после того, как бактерии исчезли.
Каковы симптомы коклюша?
Болезнь обычно развивается по определенной схеме.
Ранняя стадия (катаральная фаза)
Сначала часто возникает ангина. В течение дня или около того развивается легкий, сухой, обычный кашель. На этом этапе вы можете почувствовать легкое недомогание и немного повысить температуру (жар).У вас также может быть насморк. Через несколько дней кашель может стать более продуктивным с выделением мокроты (мокроты), но сначала это все еще кажется обычным кашлем.
Основная стадия кашля (пароксизмальная фаза)
Через несколько дней, обычно через 7–14 дней от начала заболевания, кашель усиливается и становится приступообразным. Это означает, что возникают приступы (пароксизмы) сильного кашля. Иногда их называют удушающим кашлем.
- Во время приступа кашля вы многократно кашляете снова и снова.Лицо часто краснеет, а тело напрягается. В конце концов, делается отчаянная попытка вдохнуть, что может вызвать кричащий звук. Примечание : кричащий звук в конце приступа кашля случается только в половине случаев.
- Некоторые дети могут перестать дышать в конце приступа кашля и на короткое время посинеть. Это выглядит хуже, чем есть на самом деле, поскольку дыхание обычно быстро возобновляется.
- Каждый приступ кашля обычно длится 1-2 минуты.
- Несколько приступов кашля могут происходить вместе и длиться в общей сложности несколько минут.
- Часто бывает тошнота (рвота) в конце приступа кашля.
- Количество приступов кашля в день варьируется от случая к случаю. У вас может быть всего несколько боев в день, но у некоторых людей может быть до 100 боев в день. В среднем около 12-15 схваток в день.
Между приступами кашля вы, вероятно, будете здоровы (если только у вас не разовьются осложнения, которые встречаются нечасто). Симптомы лихорадки, насморка и других симптомов болезни обычно проходят на этой основной стадии кашля.Однако каждый приступ кашля может причинять боль.
Эта основная кашляющая стадия болезни обычно длится не менее двух недель, а часто и дольше.
Стадия ослабления (фаза выздоровления)
Приступы кашля затем постепенно уменьшаются в течение периода, который может длиться до трех месяцев или более. (В некоторых странах коклюш известен как кашель на сто дней.) По мере того, как ситуация, кажется, улучшается, у вас все еще могут быть странные приступы сильного кашля.
Коклюш может быть очень неприятным, так как приступы кашля могут причинять страдания.Однако в некоторых случаях симптомы более легкие, чем описано выше. Могут быть только прерывистые приступы кашля, которые не так уж и плохи, без коклюша или рвоты.
Кто заболевает коклюшем?
Коклюш может заболеть любой человек любого возраста. Обычно это более серьезное заболевание у детей младше 6 месяцев.
Дети
В странах, где не проводится вакцинация, у большинства детей на той или иной стадии развивается коклюш. В Великобритании до того, как стала доступна иммунизация, каждые 3-4 года возникала эпидемия.Около 8 из 10 детей заболели коклюшем к 5 годам.
После того, как в 1950-х годах в Великобритании была введена иммунизация, количество случаев заболевания резко упало. После паники 1970-х годов, когда возникли опасения по поводу побочных эффектов вакцины, произошел спад в иммунизации. Это привело к еще двум эпидемиям. Каждая эпидемия затронула примерно 400 000 детей. Затем показатели иммунизации снова выросли, и теперь иммунизируют большинство детей. Коклюш в настоящее время нечасто встречается у детей Великобритании, но остается основной причиной заболеваний у детей в странах с низким уровнем иммунизации.
Взрослые и дети старшего возраста
Коклюш — это не только детская болезнь. Взрослые могут заболеть коклюшем. Действительно, из-за иммунизации большинство случаев в Великобритании сейчас происходит у детей старшего возраста и у взрослых. Это потому, что некоторые взрослые не были иммунизированы. Кроме того, у некоторых людей защита от иммунизации от коклюша может со временем ослабнуть. Таким образом, даже если вы были вакцинированы в раннем детстве, вы все равно можете заразиться коклюшем в старшем или взрослом возрасте.
Трудно однозначно подтвердить диагноз коклюша с помощью анализов (см. Ниже).Коклюш, вероятно, является частой причиной многих «таинственных кашлей», которые длятся несколько недель.
Насколько заразен коклюш?
Он очень заразен на ранней стадии болезни, то есть в течение первых трех недель. Симптомы развиваются через 5-21 день после заражения. Обычно вы передаете инфекцию большинству членов семьи, которые не прошли вакцинацию (или у которых ранее не было коклюша). Чтобы избежать передачи инфекции, при кашле прикрывайте рот, немедленно выбрасывайте использованные салфетки и регулярно мойте руки.
Нужно ли моему ребенку не ходить в школу?
Правительство Великобритании рекомендует детям не посещать детские сады и школы в течение:
- Через два дня после начала курса антибиотиков; OR
- При отсутствии антибиотиков в течение трех недель после появления симптомов (даже если приступы кашля все еще сохраняются).
Нужно ли мне не работать?
В Великобритании советуют следующим образом:
- Если вы работаете с детьми (например, в детском саду или школе), вам следует не работать в течение двух дней после начала приема антибиотиков.Если вы не принимаете антибиотики, откажитесь от работы в течение трех недель после появления симптомов.
- Если вы медицинский работник, вам следует не работать в течение двух дней после того, как закончит прием антибиотиков (т.е. на более длительный срок). Если вы не принимаете антибиотики, не работайте в течение трех недель после появления симптомов.
- Если вы работаете не с детьми, не с уязвимыми людьми или не в сфере здравоохранения, вам не обязательно отказываться от работы.
Как диагностируется коклюш?
Коклюш часто диагностируется по типичным симптомам.При подозрении на это можно пройти тест для подтверждения диагноза. Однако для получения результатов может потребоваться некоторое время, поэтому, если у вас типичные симптомы, вас обычно будут лечить, не дожидаясь результата.
На ранних стадиях существует тест, который может идентифицировать микроб (бактерию) для подтверждения диагноза. Для этого нужно взять мазок с задней части носа и отправить его в лабораторию для анализа. Тампон очень похож на ватную палочку на длинной палке или проволоке. Это проходит прямо через ноздри к задней части носа, и это довольно неудобно.Однако во многих случаях «кашель в течение нескольких недель» бактерия, вызывающая коклюш, исчезает, но обычно кашель продолжается еще несколько недель. Таким образом, отрицательный тест, при котором бактерии не обнаружены, не исключает диагноз коклюша у человека, который кашлял в течение нескольких недель.
Также можно использовать анализ крови, особенно у взрослых. Этот тест определяет защитные белки, вырабатываемые вашей иммунной системой (антитела) в ответ на бактерию коклюша.Эти антитела также можно обнаружить в образце жидкости изо рта, и это также можно проверить. Эти тесты на антитела проводятся у людей, у которых симптомы проявляются более двух недель.
Каковы возможные осложнения?
Большинство людей полностью выздоравливают, но у некоторых развиваются осложнения. Осложнения чаще всего развиваются у малышей в возрасте до 6 месяцев. Возможные осложнения:
- Инфекция легких (пневмония). Другие микробы (бактерии) могут легче заразить легкие, если у вас коклюш.Так, иногда возникает пневмония, вызванная другими микробами (вторичные инфекции). Пневмонию подозревают у младенца или ребенка, если они заболевают, у них высокая температура (жар), учащенное дыхание или затрудненное дыхание между приступами кашля. Тяжелые легочные инфекции могут иногда вызывать более длительные проблемы с легкими, такие как бронхоэктазы.
- Давление при сильном кашле в редких случаях может привести к некоторым осложнениям. Например, это может вызвать разрыв кровеносных сосудов, что приведет к кровотечению из носа, крови в глазах (субконъюнктивальное кровотечение) или кожным синякам.Также в редких случаях повышенное давление может вызвать разрыв ребер (перелом) или отверстие в легком (пневмоторакс). Повышение давления в животе (животе) во время приступов кашля может вызвать разрыв мышечной стенки, называемый грыжей. Это также может вызвать недержание мочи.
- В редких случаях возникает инфекция или повреждение головного мозга.
Осложнения, такие как тяжелая пневмония или повреждение мозга, иногда могут стать причиной смерти.
Как лечить коклюш?
Антибиотики
Микроб (бактерия), вызывающий коклюш, можно убить антибиотиками.Однако после начала приступов кашля лечение антибиотиками практически не влияет на течение болезни. Фактически, бактерии сделают то, что им нужно сделать с дыхательными путями, чтобы вызвать приступы кашля на следующие несколько недель.
Тем не менее, курс антибиотиков обычно назначают, если болезнь диагностирована в первые три недели болезни. Это потому, что через два дня после того, как вы закончите курс антибиотиков, вы больше не заразны. Без антибиотиков вы можете оставаться заразным в течение примерно трех недель после начала приступов кашля.
Антибиотики, обычно используемые при коклюше, — это кларитромицин, азитромицин или эритромицин.
Общие меры
К сожалению, не было доказано, что для смягчения или предотвращения приступов кашля действовало какое-либо действие.
Общие меры включают:
- Общие успокаивающие.
- Удаление слизи и рвоты во время приступов кашля, чтобы ребенок не вдохнул их.
- Обратите внимание на более серьезные осложнения, например, пневмонию.
- Убедиться, что больной ребенок получает достаточно еды и питья.
Можно ли предотвратить коклюш?
Антибиотики
Неиммунизированным людям, которые вступили в тесный контакт с больным коклюшем, можно назначить курс антибиотиков. Это может предотвратить развитие болезни. Это особенно используется для маленьких детей, поскольку они больше всего подвержены риску более серьезной формы болезни. Его также можно использовать для людей, которые могут контактировать с маленькими детьми.
Кроме того, антибиотики, которые назначают больным коклюшем, служат скорее для профилактики, чем для лечения. Они делают этого человека менее заразительным для других. Это также означает, что ребенок или человек с коклюшем могут быстрее вернуться в школу или на работу.
Иммунизация
В Великобритании вакцинация против коклюша обычно проводится всем детям. Это часть тройной вакцины. Три дозы обычно назначаются в возрасте 2, 3 и 4 месяцев, а затем — ревакцинация в дошкольном возрасте в возрасте 3-5 лет.Иммунизация — это хорошо, но не на 100%. Вот почему некоторые вакцинированные дети все еще болеют коклюшем. Кроме того, как упоминалось выше, эффект от иммунизации может со временем ослабевать. Это причина того, что у некоторых детей старшего возраста и взрослых, которые были вакцинированы в раннем возрасте, развивается коклюш.
Чтобы защитить маленьких детей от заражения коклюшем, в 2012 году была начата программа вакцинации беременных женщин от коклюша. Вакцина помогает беременной женщине вырабатывать антитела, которые передаются ребенку в утробе матери.
