Младенческая гемангиома — СПб ГБУЗ КДЦД
Младенческая (инфантильная) гемангиома – это доброкачественная опухоль сосудов, которая может быть врождённой у ребёнка, или вырастать в первые недели его жизни. (International Society for the Study of Vascular Anomalies)
Младенческие гемангиомы встречаются примерно у 3 – 5% доношенных новорожденных и у около 22% недоношенных детей, у которых вес при рождении был менее 1 кг. Девочки болеют примерно в три раза чаще, чем мальчики.Инфантильные гемангиомы, которые вырастают только на одном ограниченном участке (локальная гемангиома)
встречаются гораздо чаще – 90% случаев, чем обширные по площади гемангиомы (сегментарные гемангиомы) — 10%
Стадии:
- начальных проявлений,
- пролиферации (активного роста),
- начала инволюции (остановки роста, или стабилизации),
- выраженной инволюции,
- резидуальных проявлений.
Классификация:
По типу:
- Поверхностная
- Глубокая Смешанная
(поверхностная + глубокая) - Ретикулярная (абортивная)
- с минимальным ростом и др.

По форме:
- Очаговая
- Множественная
- Сегментарная
- Пограничная
Особые формы:
- врождённая быстро самопроходящая гемангиома ;
- врождённая не инволюционирующая ;
- доброкачественный неонатальный гемангиоматоз;
Лечение:
Варианты
- медикаментозное лечение бета-блокаторами (препарат пропраналол)
- лазерная терапия
- криотерапия
- операция
Если гемангиома растёт на несложном анатомическом участке тела и она не ограничивает жизненно важные функции (например, гемангиомы на руках, на ногах, на туловище), то необходимости в лечении нет.
Если же они быстро растут на сложных критических участках ,то их необходимо лечить, чтобы избежать осложнений.Например инфантильная гемангиома области глаз (угроза снижения/потери зрения), области губ (проходят не полностью, либо исчезаютмедленно) и области носа (у детей повышенная угроза деформации носа). Основные цели лечения:
- избежать осложнений, связанных с серьёзным косметическим дефектом или с ограничением жизненно важных функций
- пролечить некрозы (изъязвления гемангиом),
- замедлить/остановить рост гемангиом,
- ускорить процесс восстановления больших по площади младенческих гемангиом.

Протокол обследования и ведения пациентов состоит из 4 этапов.
На I этапе выявляются показания к системному лечению младенческих гемангиом пропранололом, проводится базовое обследование, включающее обследование сердечно-сосудистой системы, и при отсутствии противопоказаний назначается терапия пропранололом с постепенным титрованием дозы препарата. Параллельно контролируется наличие или отсутствие нежелательных эффектов на фоне терапии. Одно из важнейших исследований на данном этапе – УЗИ( определяется толщина сосудистого образования и количество сосудов; в доплеровском режиме оценивается линейная скорость кровотока (ЛСК) и индекс резистентности в питающих и интрапаренхиматозных сосудах.
II этап лечения осуществляется в амбулаторных условиях под наблюдением педиатра и детского кардиолога. Заключается в правильном и регулярном приеме препарата, коррекции его дозы на фоне изменяющейся массы тела ребенка, проведении регулярных обследований и фотодокументировании.
III этап – динамическое стационарное обследование, которое осуществляется каждые 3 мес в течение всего периода лечения, а также после его завершения. III этап включает кардиологическое и общеклиническое обследование, а также динамическое УЗИ сосудов. Кроме этого, корректируется доза препарата, регистрируются возможные нежелательные кардиальные и экстракардиальные эффекты, а также принимается решение о сроках завершения терапии.
III этап включает кардиологическое и общеклиническое обследование, а также динамическое УЗИ сосудов. Кроме этого, корректируется доза препарата, регистрируются возможные нежелательные кардиальные и экстракардиальные эффекты, а также принимается решение о сроках завершения терапии.
IV этап начинается после отмены терапии пропранололом, когда ребенок вновь проходит обследование. На данном этапе важно исключить наличие синдрома отмены (рецидивов).
Лазерная терапия
Импульсный лазер на красителях с лампой-вспышкой (система FDPL)
и импульсная лампа IPL рекомендуется использовать тогда, когда младенческие гемангиомыплоские, маленького размера и они растут на ограниченном участке тела Криотерапия
В Германии криотерапия является стандартным методом
лечения для маленьких плоских младенческих гемангиом, размер которых в диаметре
составляет максимум 1 см.
Операция
Операцию проводят если у ребёнка есть угроза осложнений и в его ситуации другие методы лечения неэффективны.
Если гемангиомы росли в области губ и носа, то когда закончится стадия
восстановления, с помощью операции можно удалить остатки опухоли. Также с помощью
операции пролечивают остатки опухоли ребёнку старше 4-5 лет и изменений в росте гемангиом больше не ожидается.
Прогноз у детей с младенческой гемангиомой хороший. Чаще всего опухоль начинает
„рассасываться“ в первые годы жизни ребёнка (обратное развитие гемангиомы). Как
правило к 9 году гемангиома полностью исчезает.
Детская инфантильная гемангиома: методы лечения младенческой гемангиомы
Инфантильная гемангиома, также называемая младенческой, достаточно частая кожная патология, встречающаяся у детей. Это доброкачественное образование, которое присутствует у новорожденных или может появиться у младенца в первые месяцы жизни. В большинстве случаев, это сосудистое образование не требует лечения. Но иногда необходимость удаления патологии обусловлена ее большими размерами или анатомическим расположением.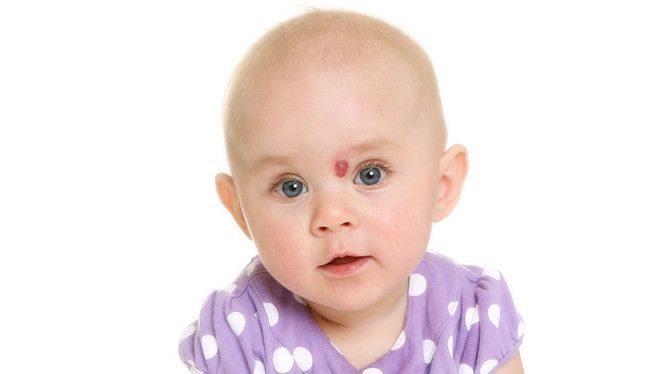 К примеру, обширная инфантильная гемангиома на лице может привести к проблемам со зрением, развитием мускулатуры. А еще она может стать причиной повышенного внимания окружающих к ребенку, что впоследствии разовьется в комплексы.
К примеру, обширная инфантильная гемангиома на лице может привести к проблемам со зрением, развитием мускулатуры. А еще она может стать причиной повышенного внимания окружающих к ребенку, что впоследствии разовьется в комплексы.
Медицинская статистика: Младенческая гемангиома встречается у 5% доношенных младенцев и у 20% недоношенных новорожденных. Патология сосудов этого типа встречается у девочек чаще, чем у мальчиков.
Причины появления младенческой гемангиомы
Причины возникновения такого образования, как детская гемангиома, объясняются дефицитом кислорода, его неполучением в нужных объемах кровеносными сосудами. Ученые среди причин развития патологии называют плацентарную недостаточность, многоплодную беременность, перенесенные инфекционные заболевания, нестабильный гормональный фон и анемию у матери во время вынашивания ребенка.
Клиническая картина
Чаще всего гемангиома младенческая появляется в первые дни после рождения. Первым симптомом выступает расширение сосудов кожного покрова на небольшом участке тела.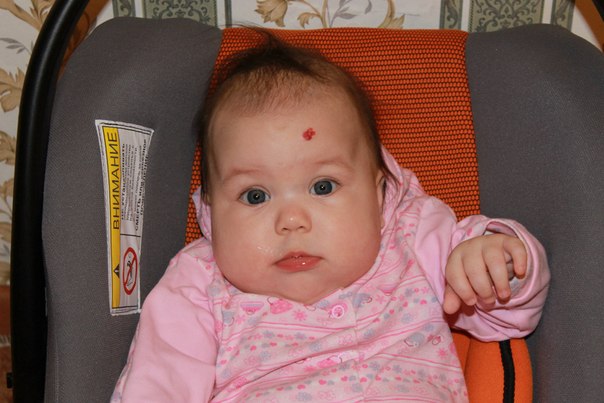 Проявляется это светлым пятнышком с проступающими капиллярами посредине. Первая стадия развития образования может занять несколько месяцев. В это время оно растет. Через 3-4 месяца новообразование становится ярко-красного цвета. При напряжении малыша, к примеру, крике, принятии горячей ванны пятно выглядит набухшим. На следующем этапе рост образования замедляется. В возрасте 12 месяцев пятно прекращает увеличиваться. Далее начинается стадия инволюция.
Проявляется это светлым пятнышком с проступающими капиллярами посредине. Первая стадия развития образования может занять несколько месяцев. В это время оно растет. Через 3-4 месяца новообразование становится ярко-красного цвета. При напряжении малыша, к примеру, крике, принятии горячей ванны пятно выглядит набухшим. На следующем этапе рост образования замедляется. В возрасте 12 месяцев пятно прекращает увеличиваться. Далее начинается стадия инволюция.
Пятно светлеет, уменьшается в размерах. В девяти из десяти случаев происходит самоизлечение. К 9-летнему возрасту образование может полностью исчезнуть. Точнее новообразование приобретает цвет кожи. В некоторых случаях на месте патологии остается светлое пятно, шрам.
Классификация образований этого вида
Образования этого вида могут быть одиночными или множественными. Локализуются новообразования на любых участках кожи и слизистой. Врачи разделяют детские гемангиомы на следующие виды:
- Локальная форма приходится на 90% всех случаев.
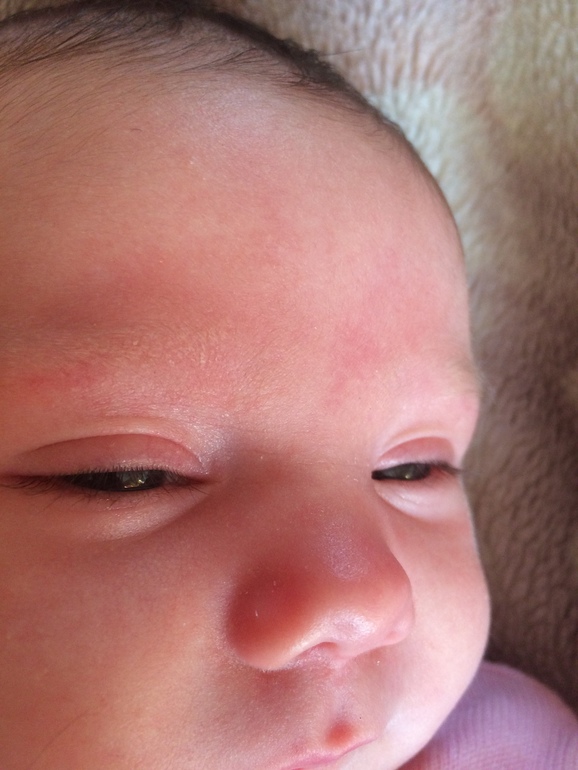 Образование имеет четкие границы. Гемангиома вырастает из одной точки. Локальные новообразования бывают поверхностными, не прорастающими в ткани, глубокими подкожными и комбинированными, растущими на поверхности кожи и в глубине ее.
Образование имеет четкие границы. Гемангиома вырастает из одной точки. Локальные новообразования бывают поверхностными, не прорастающими в ткани, глубокими подкожными и комбинированными, растущими на поверхности кожи и в глубине ее. - Сегментарная форма патологии характеризуется обширным размером. Появляются такие образования гораздо реже локальных. Они не видны при рождении, но быстро проявляются в первые недели жизни. При выявлении сегментарной формы рекомендуется тщательное обследование ребенка, так как патология часто является свидетельством серьезных проблем со здоровьем.
- Особую форму образования называют «врожденной», так как младенец появляется на свет с уже полностью сформированным образованием. Особенностью заболевания является полное самоизлечение к третьему году жизни.
- Врожденная неисчезающая гемангиома присутствует у малыша на момент рождения, но не исчезает с годами. Ее особенностью является постоянный размер. Нарост не растет и не уменьшается со временем.
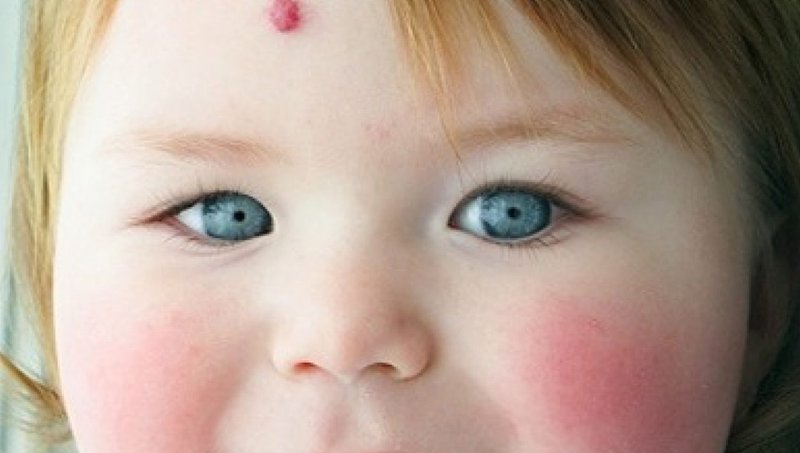
Как правило, образования не беспокоят малышей. Однако в некоторых случаях физиологическое расположение гемангиомы требует обязательного лечения. К примеру, при расположении патологии в области глаз она может снижать зрение, при появлении ее на лице могут возникнуть сложности с правильной работой мимических мышц. Гемангиома на ухе приводит к деформации раковины, ее увеличению. Глубокая гемангиома наружных половых органов приводит к изъязвлению кожного покрова. А это чревато присоединением вторичной инфекции.
Диагностика инфантильной гемангиомы
Диагноз устанавливается после клинического осмотра. При диагностике патологии врач должен идентифицировать гемангиому, исключив другие опухолевые и сосудистые заболевания (огненный невус, пиогенную гранулему, сосудистые мальформации и другие новообразования). Также доктор определяет стадию болезни. Для уточнения состояния ребенка может потребоваться ангиография, оценка кровотока и анализ свертываемости крови. Как правило, гистология при данной аномалии не проводится.
Лечение младенческой гемангиомы
Решение о необходимости лечения инфантильной гемангиомы принимают родители после консультации с дерматологом. Если образование растет на неосложненном участке тела, не затрудняет жизненно важный функционал, необходимости лечения нет. Будет достаточным динамического наблюдения, чтобы не пропустить опасных осложнений. Выжидательная тактика предусматривает регулярный контроль у врача с фиксацией изменений.
Важно: Родители часто переживают, что образование растет, а педиатр или дерматолог не занимается ее лечением. При детских гемангиомах эта тактика оправдана, так как высока вероятность самоизлечения с минимальными эстетическими осложнениями.
При росте новообразования на сложных участках (область глаз, губ, носа, половых органов), удалить образование необходимо. Такая мера помогает предупредить сложности со здоровьем в дальнейшем.
Действенными методами удаления аномалии являются лазерная терапия, криотерапия (замораживание жидким азотом), хирургическая операция. Использование жидкого азота и хирургия уступают лазерной терапии, так как только она дает высокоэффективный результат без побочных эффектов и осложнений. Интенсивность и глубину воздействия луча опытный врач легко контролирует. После операции не остается шрамов и рубцов. Процедура проводится без общего наркоза. Важно и то, что лазерное лечение исключает риски кровотечения, инфицирования. Но в каждом случае подход к выбору метода лечения определяется врачом с учетом ожидаемой эффективности, рисков.
Использование жидкого азота и хирургия уступают лазерной терапии, так как только она дает высокоэффективный результат без побочных эффектов и осложнений. Интенсивность и глубину воздействия луча опытный врач легко контролирует. После операции не остается шрамов и рубцов. Процедура проводится без общего наркоза. Важно и то, что лазерное лечение исключает риски кровотечения, инфицирования. Но в каждом случае подход к выбору метода лечения определяется врачом с учетом ожидаемой эффективности, рисков.
Важно: Лечение младенческих гемангиом лазером имеет хорошие прогнозы. Образование исчезает без следа. Чтобы убедиться в этом, достаточно посмотреть фото кожного покрова наших маленьких пациентов до и после операции.
Лечение детских гемангиом в Харькове
Центр диагностики родинок «Лазерсвіт» предлагает диагностику, наблюдение и удаление младенческой гемангиомы лазерным методом. Приглашаем вас записаться на консультацию дерматолога, если вы обнаружили у своего ребенка данную патологию. Врач проведет осмотр, определит вид заболевания, и оценит, нужно ли лечить образование у конкретного маленького пациента.
Врач проведет осмотр, определит вид заболевания, и оценит, нужно ли лечить образование у конкретного маленького пациента.
Важно: Срочная операция потребуется, если выявлена кровоточивость гемангиомы. Сосудистое образование может начать кровоточить спонтанно или при травматизме. В этом случае лазерная терапия становится самым быстрым, безопасным, эффективным способом лечения.
Наша клиника в Харькове является лучшим специализированным центром, преимущества которого в квалифицированном персонале. Мы применяем современный лазер для лечения различных кожных патологий и демонстрируем умеренные цены на все процедуры.
Детская гемангиома | Johns Hopkins Medicine
Что такое детская гемангиома?
Инфантильные гемангиомы состоят из кровеносных сосудов, которые формируются неправильно и размножаются больше, чем должны. Эти кровеносные сосуды получают сигналы к быстрому росту в раннем возрасте ребенка. Большинство инфантильных гемангиом появляются при рождении или в течение первых нескольких недель после рождения.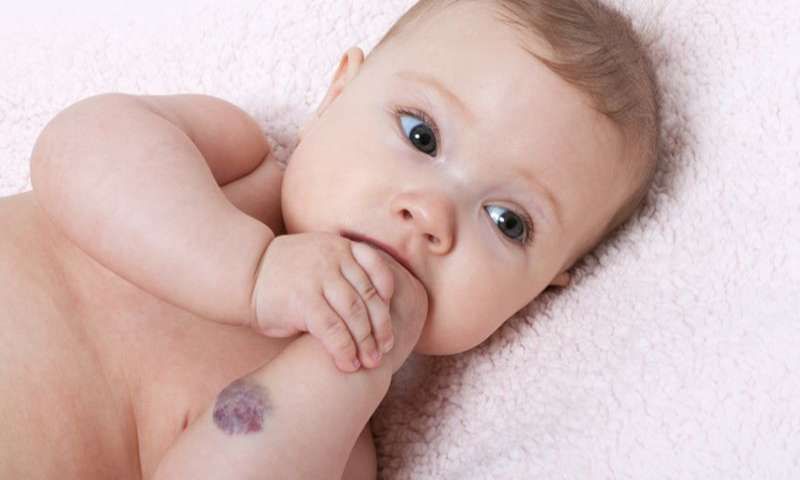
В течение первых пяти месяцев жизни ребенка инфантильная гемангиома быстро растет. Это время называется пролиферативной фазой или фазой роста. У большинства детей примерно к 3-месячному возрасту инфантильная гемангиома достигает 80% своего максимального размера.
В большинстве случаев они перестают расти и начинают уменьшаться к первому дню рождения ребенка. Он начнет сглаживаться и казаться менее красным. Эта фаза, называемая инволюцией, продолжается с позднего младенчества до раннего детства.
Наибольшее уменьшение младенческой гемангиомы происходит к тому времени, когда ребенку исполняется от 3 1/2 до 4 лет. Почти у половины всех детей с инфантильной гемангиомой на коже может остаться рубцовая ткань или дополнительные кровеносные сосуды.
Детская гемангиома — наиболее распространенная опухоль, поражающая младенцев. Инфантильные гемангиомы чаще встречаются у девочек, чем у мальчиков, и чаще встречаются у детей европеоидной расы.
Младенцы, рожденные преждевременно (недоношенными) или имеющие низкий вес при рождении, чаще имеют детскую гемангиому.
Иллюстрация ребенка с детской гемангиомой над глазом. © Элеонора Бейли
Какие бывают виды детской гемангиомы?
Большинство гемангиом появляются на поверхности кожи и имеют ярко-красный цвет. Их называют поверхностными инфантильными гемангиомами, а иногда их называют «родинками клубничного цвета».
Некоторые находятся глубоко под кожей и выглядят либо синими, либо телесного цвета; их называют глубокими детскими гемангиомами.
Когда присутствуют глубокая и поверхностная части, они называются смешанными детскими гемангиомами.
Иллюстрация группировки сосудов, вызывающей детскую гемангиому. © Элеонора Бейли
Как диагностируются младенческие гемангиомы?
Врачи могут диагностировать большинство гемангиом, проведя осмотр и спросив о беременности и здоровье ребенка. Гемангиомы, расположенные глубоко под кожей, иногда бывает труднее диагностировать. Поскольку гемангиома растет в пролиферативной фазе (от рождения до 1 года), диагностика будет проще.
Гемангиомы, расположенные глубоко под кожей, иногда бывает труднее диагностировать. Поскольку гемангиома растет в пролиферативной фазе (от рождения до 1 года), диагностика будет проще.
Большинство гемангиом не требуют специального обследования.
Если врач считает, что у вашего ребенка инфантильная гемангиома, он или она может использовать ультразвук, чтобы увидеть больше деталей под кожей. В некоторых случаях, особенно при больших гемангиомах головы и шеи, врач может назначить МРТ для осмотра детской гемангиомы, головного мозга и кровеносных сосудов головного мозга.
МРТ — это сканирование или изображение внутренней части тела пациента. МРТ поможет врачу увидеть размер и расположение детской гемангиомы и проверить наличие других возможных проблем.
PHACE Association
Крупные младенческие гемангиомы иногда могут быть частью синдрома, называемого синдромом PHACE. Каждая буква обозначает состояние:
P – Порок развития задней черепной ямки (части головного мозга)
H – Гемангиома
A – Аномалии артерий головного мозга или крупных кровеносных сосудов около сердца Коарктация происходит, когда часть аорты становится слишком узкой для прохождения достаточного количества крови).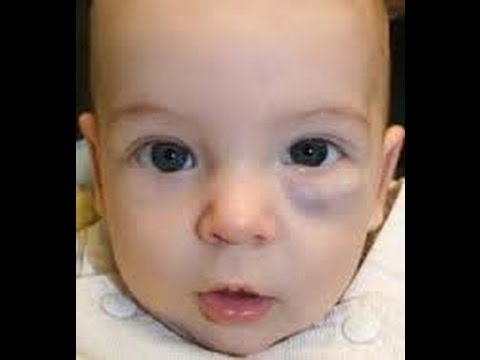 грудина сформирована неправильно или имеется рубец на коже над грудью.
грудина сформирована неправильно или имеется рубец на коже над грудью.
В редких случаях большая гемангиома — обычно головы или шеи — возникает вместе с одной или несколькими из этих проблем в головном мозге, сердце, глазах или кровеносных сосудах. Когда это происходит, у ребенка диагностируют синдром PHACE. Если ваш врач подозревает синдром PHACE, будет проведена специальная МРТ, эхокардиограмма (УЗИ сердца) и осмотр глаз.
Как лечат детские гемангиомы?
Лечением гемангиомы вашего ребенка занимается педиатр, дерматолог, а иногда и гематолог или хирург. Большинство гемангиом не нуждаются в лечении. Те, что есть, будут управляться специалистом. Гемангиомы должны находиться под наблюдением вас и педиатра или специалиста вашего ребенка.
В течение первого года жизни, когда гемангиома растет, врачи будут часто проверять гемангиому. Количество посещений врача будет зависеть от того, насколько он велик, где он расположен на теле и вызывает ли он какие-либо проблемы. Если инфантильная гемангиома начинает вызывать проблемы, будет рекомендовано лечение.
Если инфантильная гемангиома начинает вызывать проблемы, будет рекомендовано лечение.
Большинству детей после первого дня рождения и до школьного возраста посещения должны происходить реже.
Лекарства для лечения детской гемангиомы
Большинство гемангиом, нуждающихся в медикаментозном лечении, лечат с помощью лекарств, называемых бета-блокаторами.
Пропранолол — это бета-блокатор (часть класса препаратов, используемых для лечения проблем с сердцем), одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения детской гемангиомы. Пропранолол доступен в виде жидкого лекарства, принимаемого внутрь. Было доказано, что младенческие гемангиомы уменьшаются в размерах.
Вы и ваш врач должны учитывать риски и преимущества приема пропранолола перед началом лечения. Медицинская команда, имеющая опыт использования пропранолола для лечения гемангиом у младенцев, обеспечит наилучший уход.
Тимолол — еще одно бета-блокирующее лекарство, родственное пропранололу и доступное в виде глазных капель (хотя его применяют на гемангиоме, а не в глазу).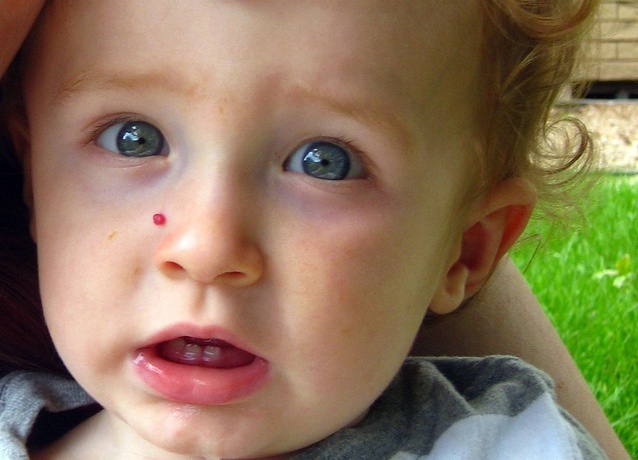 Его можно наносить непосредственно на поверхность гемангиомы на коже. Он используется для лечения небольших, тонких, инфантильных гемангиом.
Его можно наносить непосредственно на поверхность гемангиомы на коже. Он используется для лечения небольших, тонких, инфантильных гемангиом.
Хирургические процедуры для лечения детской гемангиомы
Большинство детских гемангиом не требуют хирургического лечения. Хирургия сейчас менее распространена, чем в прошлые годы, из-за доступных сейчас лекарств, которые являются безопасными и эффективными. Гемангиомы, которые имеют заметную рубцовую ткань, оставшуюся после сокращения, могут нуждаться в хирургическом вмешательстве. Ваш врач сообщит вам, нужно ли вашему ребенку обратиться к хирургу.
Очень немногие дети нуждаются в хирургическом вмешательстве в первый год жизни. Когда необходима операция, ее обычно проводят до школьного возраста для устранения повреждений или шрамов, вызванных детской гемангиомой. Некоторые родители предпочитают подождать, пока ребенок станет достаточно взрослым, чтобы решить, делать ли ему операцию.
До половины детских гемангиом оставляют неизгладимый след или рубец. Иногда это можно удалить или исправить хирургическим путем. Большинство операций по поводу гемангиом можно проводить амбулаторно. Это означает, что дети могут вернуться домой в тот же день, когда им сделали операцию.
Иногда это можно удалить или исправить хирургическим путем. Большинство операций по поводу гемангиом можно проводить амбулаторно. Это означает, что дети могут вернуться домой в тот же день, когда им сделали операцию.
Осложнения детской гемангиомы
Изъязвление является наиболее частым осложнением гемангиом. Язва — это язва или рана, которая может развиться на коже над гемангиомой. Изъязвленные гемангиомы могут быть очень болезненными, и их необходимо лечить, чтобы помочь им зажить.
В зависимости от локализации детской гемангиомы могут возникнуть другие осложнения:
- Зрение, при расположении на глазу или вокруг него
- Кормление, когда он находится во рту или вокруг него
- Дыхание при нахождении в дыхательных путях
- Подгузник в зоне подгузника
- Очень большие младенческие гемангиомы, особенно расположенные в печени, могут вызывать сердечную недостаточность
- Инфантильные гемангиомы, связанные с синдромом PHACE, подвержены риску воздействия на многие функции организма
Детская гемангиома > Информационные бюллетени > Yale Medicine
Обзор
Некоторые дети рождаются с родимым пятном, называемым детской гемангиомой. Это новообразование образовано скоплением дополнительных кровеносных сосудов в коже и считается одним из наиболее распространенных сосудистых родимых пятен. Около 4–5% младенцев имеют детскую гемангиому, а некоторые дети рождаются с более чем одной. Их конкретная причина неизвестна, но они, как правило, чаще встречаются у девочек, недоношенных детей, а также у близнецов и тройняшек.
Это новообразование образовано скоплением дополнительных кровеносных сосудов в коже и считается одним из наиболее распространенных сосудистых родимых пятен. Около 4–5% младенцев имеют детскую гемангиому, а некоторые дети рождаются с более чем одной. Их конкретная причина неизвестна, но они, как правило, чаще встречаются у девочек, недоношенных детей, а также у близнецов и тройняшек.
Как выглядит детская гемангиома?
Гемангиомы обычно выглядят как ярко-красные шишки, пятна или голубоватые шишки в любом месте на поверхности кожи, – говорит детский дерматолог Йельского университета Ричард Дж. Антайя, доктор медицинских наук. Эти наросты имеют тенденцию быстро расти и исчезать очень медленно.
Гемангиомы отмечаются примерно в 30% случаев при рождении в виде небольших пятен красного цвета. В противном случае они сначала появляются у младенцев в возрасте от 2 недель до 2 месяцев, довольно быстро растут в течение первого месяца или около того, а затем продолжают расти примерно до 5 или 6 месяцев.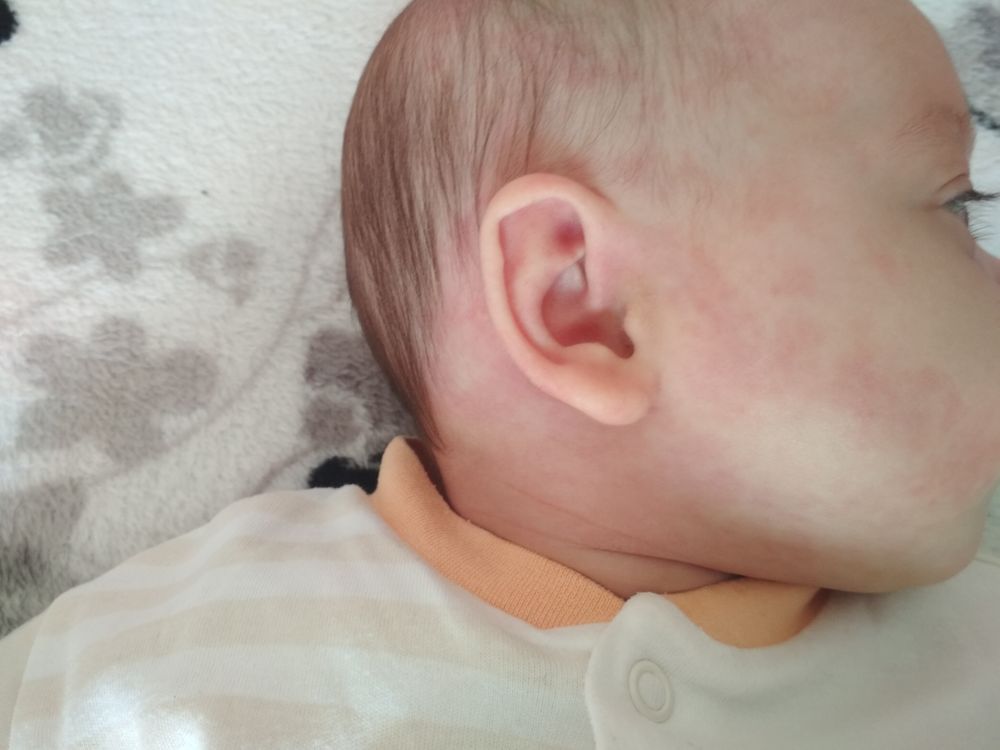 Период времени, когда они растут, называется пролиферацией.
Период времени, когда они растут, называется пролиферацией.
Около 80 процентов гемангиом перестают расти примерно через 5 месяцев, говорит доктор Антайя. После достижения этой фазы плато они остаются неизменными в течение нескольких месяцев, а затем начинают медленно исчезать с течением времени (так называемая инволюция). К тому времени, когда дети достигают 10-летнего возраста, гемангиомы обычно исчезают.
Каковы риски для детей с гемангиомами кожи?
В большинстве случаев гемангиомы безвредны. Но в некоторых случаях наросты изъязвляются или образуют язвы, которые могут быть очень болезненными для младенцев. Изъязвления могут появиться где угодно, но наиболее опасными местами являются губы, шея, область подгузника, нижняя часть спины и складки, такие как подмышки. Гемангиомы в области подгузника имеют более высокую вероятность развития язвы.
Если у ребенка с детской гемангиомой образовалась язва, она обязательно оставит шрам. Если он находится на косметически чувствительной области, такой как лицо, шрам, оставшийся после того, как гемангиома уменьшится, может оставить постоянный след.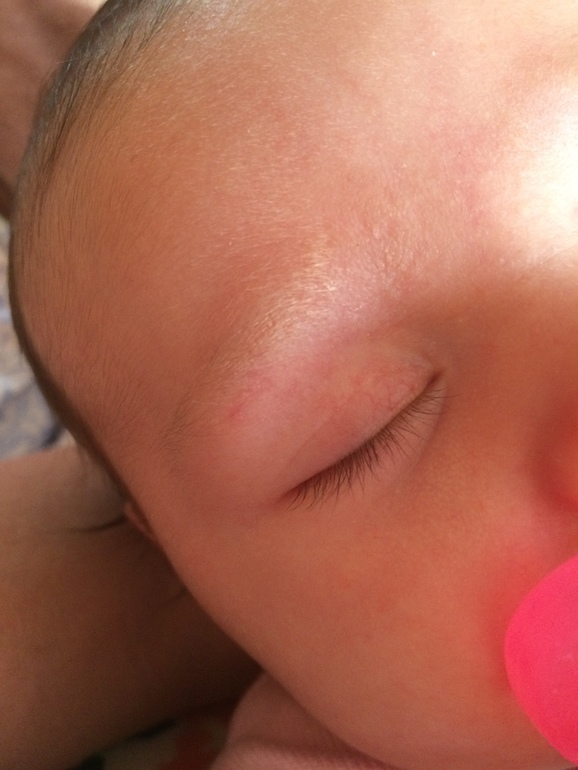
Гемангиомы возле глаза могут поставить под угрозу зрение младенца, либо полностью закрыв веко, либо давя на глаз и затуманивая зрение. По словам доктора Антая, если у ребенка есть гемангиома на глазу или рядом с ним, родители должны обратиться к детскому офтальмологу, который проведет специальное обследование, чтобы убедиться, что острота зрения ребенка не нарушена.
И хотя сообщать врачу о любой гемангиоме – хорошая идея, особую тревогу вызывают большие гемангиомы на лице, голове и/или шее. Несмотря на редкость, младенцы с большими младенческими гемангиомами в этих местах могут иметь несколько других врожденных дефектов. Это состояние называется синдромом PHACE. PHACE — это аббревиатура, которая означает:
- . P задняя черепная ямка (относится к возможным аномальным структурам головного мозга, особенно к мозжечку)
- H эмангиома
- A rterial (относится к возможным аномальным артериям в головном мозге, шее, глазах или сердце)
- C сердечный (относится к возможным аномалиям сердца)
- E да (относится к возможным аномалиям зрения)
Если у ребенка большая гемангиома в нижней части спины, это может быть признаком сопутствующих аномалий спинного мозга.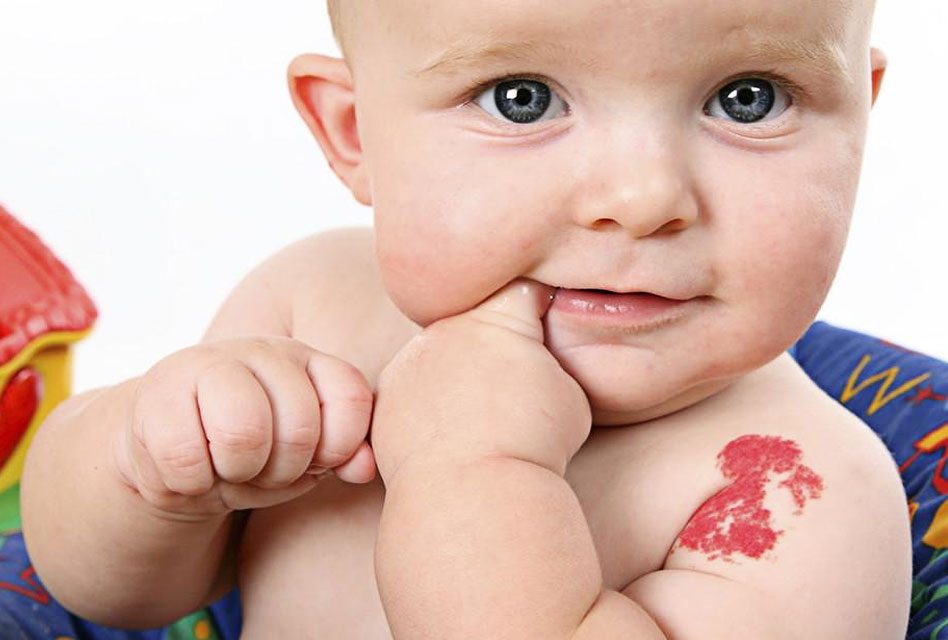 Даже если состояние выглядит так, как будто оно не вызывает у ребенка никаких проблем, дети, у которых могут быть такие состояния, должны быть незамедлительно осмотрены врачом.
Даже если состояние выглядит так, как будто оно не вызывает у ребенка никаких проблем, дети, у которых могут быть такие состояния, должны быть незамедлительно осмотрены врачом.
Что вызывает детскую гемангиому?
К сожалению, многие родители винят себя в гемангиоме своего ребенка, но правда в том, что нет никаких известных связей между этим состоянием и питанием матери, генетикой, факторами окружающей среды или поведением родителей. Причина появления этих родимых пятен неизвестна.
Как диагностируется детская гемангиома?
Обычно врачу достаточно увидеть отметины на коже, чтобы диагностировать детскую гемангиому. Состояние имеет довольно простой вид и характер роста и окраски с гемангиомами вблизи поверхности кожи, которые превращаются из маленьких красных пятен в ярко-красные папулы или бугорки. Гемангиомы без ярко-красного цвета и/или с пурпурным или голубоватым оттенком, вероятно, возникают глубже под кожей.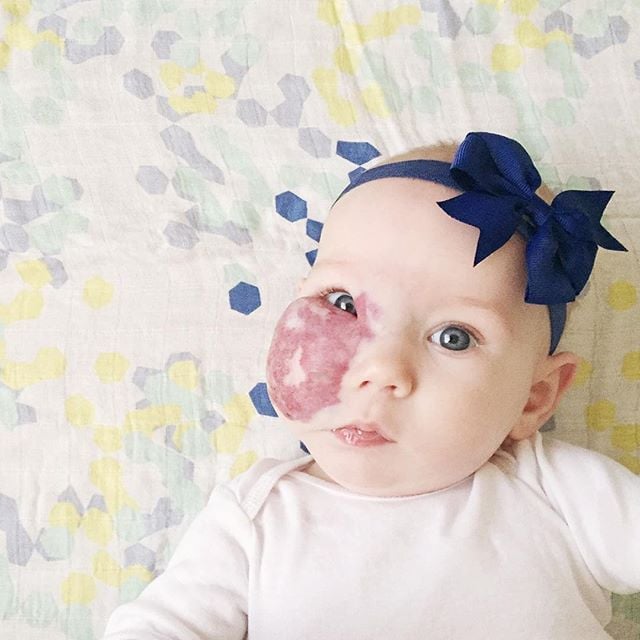
Хотя большинство диагнозов можно поставить в кабинете врача, некоторые гемангиомы в более глубоких тканях требуют дальнейшего обследования с помощью ультразвука с доплером или магнитно-резонансной томографии (МРТ). Клиника детских сосудистых аномалий (PVAC) в отделении детской дерматологии Йельского университета использует портативную допплеровскую технологию для обнаружения повышенного кровотока в гемангиоме, что помогает в раннем выявлении, диагностике и лечении в некоторых случаях.
Йельская медицина практикует, что если младенец поступает с множественными гемангиомами на поверхности кожи и моложе 6 месяцев, врачи проводят УЗИ печени, чтобы убедиться, что у ребенка нет печени (или другие внутренние) гемангиомы. (Хотя внутренние гемангиомы встречаются редко, чаще всего они появляются на печени.)
Как лечится детская гемангиома?
На протяжении многих лет лечение детской гемангиомы обычно проводилось по принципу «наблюдай и жди». Для большинства гемангиом это все еще нормально. Но в более серьезных с медицинской или косметической точки зрения случаях, таких как гемангиомы средней части лица, гемангиомы, которые появляются на свободных краях или изъязвлены, гемангиомы, расположенные рядом с глазами или очень большие, врачи теперь лечат их классом препаратов, называемых бета-блокаторами.
Для большинства гемангиом это все еще нормально. Но в более серьезных с медицинской или косметической точки зрения случаях, таких как гемангиомы средней части лица, гемангиомы, которые появляются на свободных краях или изъязвлены, гемангиомы, расположенные рядом с глазами или очень большие, врачи теперь лечат их классом препаратов, называемых бета-блокаторами.
Наиболее широко используемым бета-блокатором является пероральный препарат пропранолол, который можно начинать, когда ребенку всего несколько недель, и обычно его принимают в течение одного года. Другой мощный бета-блокатор, тимолол, который выпускается только в виде глазных капель, можно использовать «не по прямому назначению» и наносить местно на поверхность кожи определенных типов гемангиом, чтобы помочь им уменьшиться. В идеале, это местное лекарство может уменьшить их настолько, что младенцу не потребуются пероральные бета-блокаторы.
Другим вариантом лечения является лечение импульсным лазером на красителе.

