Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.

Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.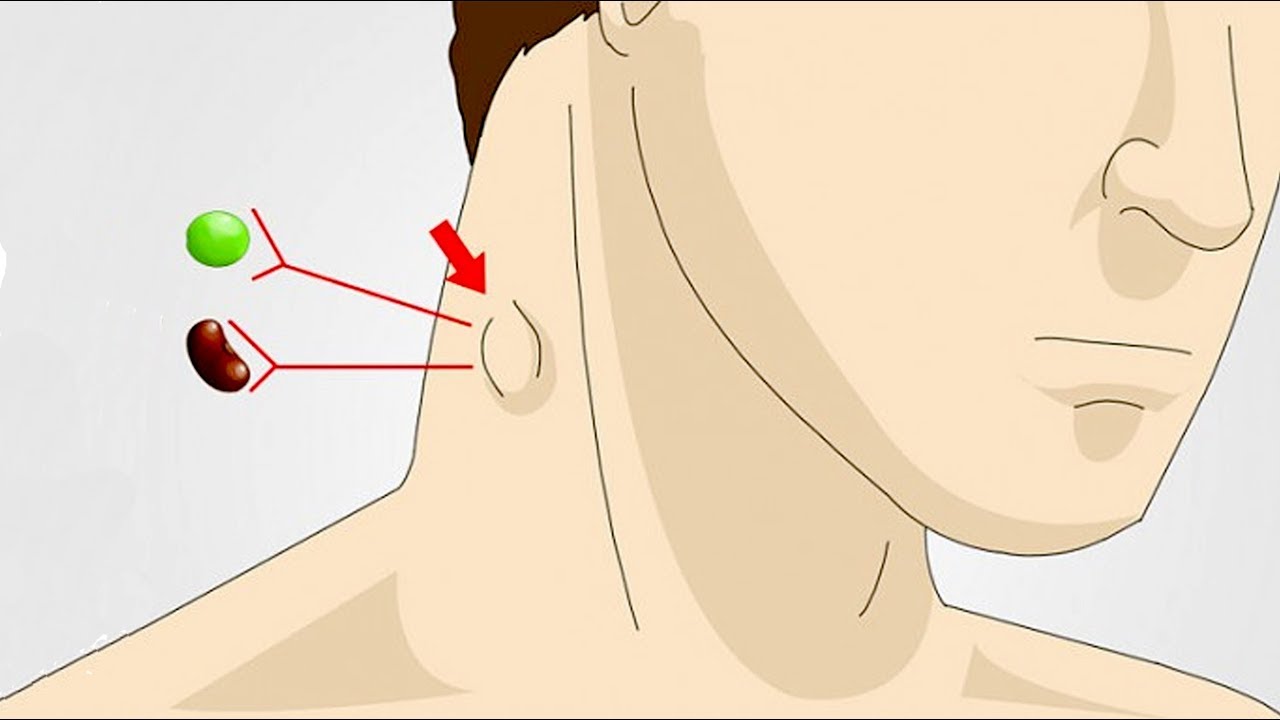
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте.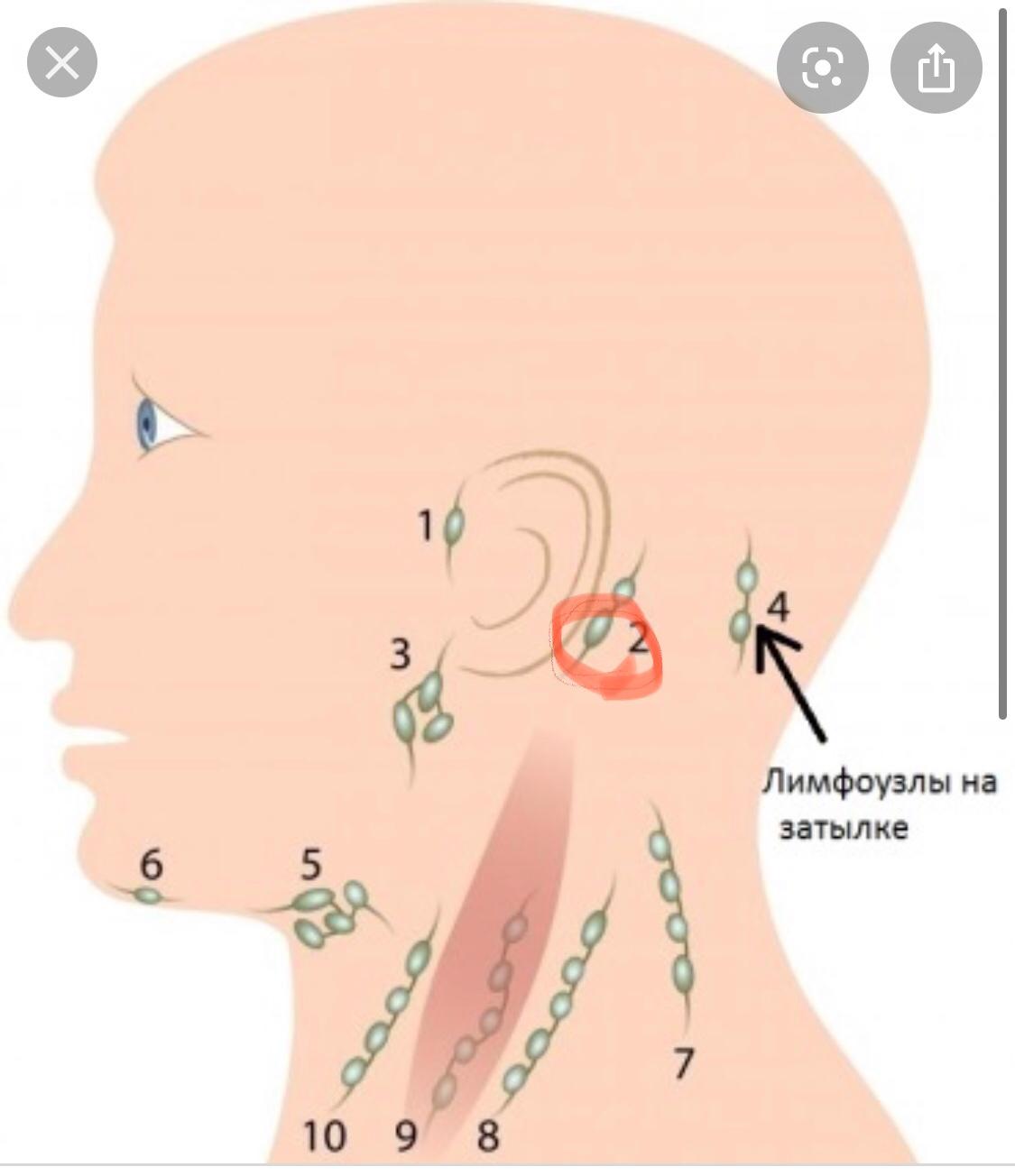 Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.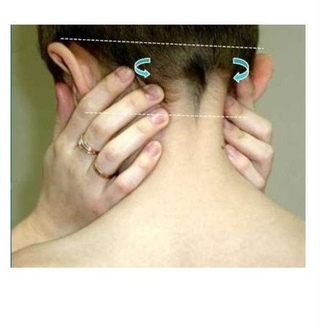
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.

Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к врачу-терапевту, а ребенка и подростка осматривает педиатр. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов: Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
ключевые моменты диагностики — клиника «Добробут»
Лимфаденопатия у детей: ключевые моменты диагностики
Пересада Лариса Анатолиевна, детский гематолог, кандидат медицинских наук ведет прием в:
Детская клиника, Киев, ул. Татарская, 2-Е
Детская клиника на Левом берегу, Киев, ул. Драгоманова, 21-А
Лимфаденопатия – это состояние гиперплазии (увеличения) лимфоузлов.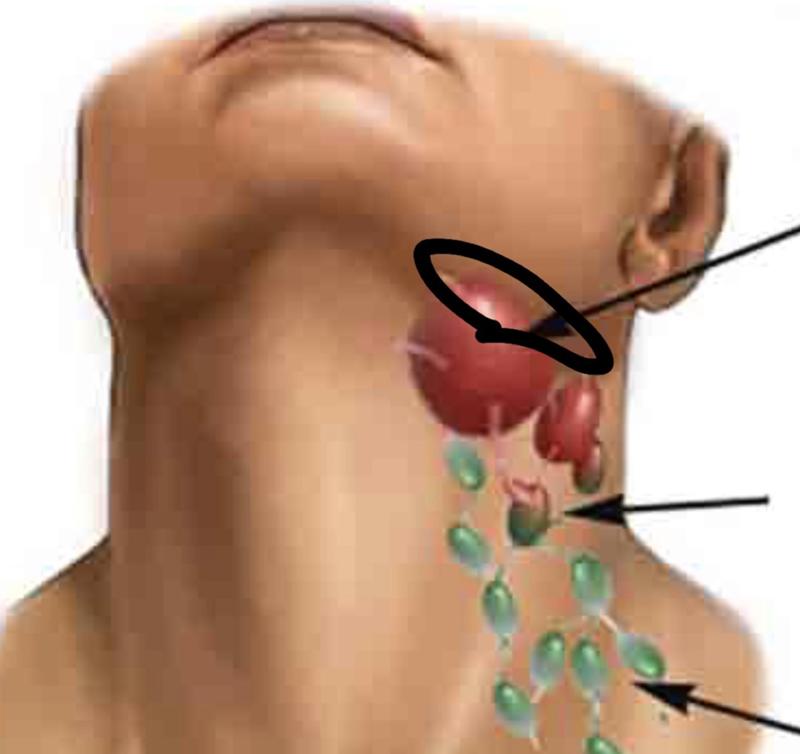 Этот термин является предварительным диагнозом, требующим дальнейшего уточнения при клинико-лабораторном обследовании и наблюдении в динамике.
Этот термин является предварительным диагнозом, требующим дальнейшего уточнения при клинико-лабораторном обследовании и наблюдении в динамике.
Основные причины гиперплазии лимфоузлов у детей можно объединить в следующие группы:
- инфекционные, которые в свою очередь бывают вирусной, бактериальной, грибковой, паразитарной природы,
- ассоциированные со злокачественным заболеванием (лейкемия, лимфома, метастазы солидной опухоли),
- в рамках иммунологических нарушений: гемофагоцитарный лимфогистиоцитоз, гистиоцитоз из клеток Лангерганса, синдром Кавасаки, а также при аутоиммунных заболеваниях: аутоиммунный лимфопролиферативный синдром, системная красная волчанка, ювенильный идиопатический артрит, саркоидоз, врожденные иммунологические дефекты,
- врожденные заболевания обмена веществ – болезни накопления (например, болезнь Нимана-Пика, болезнь Гоше),
- ассоциированные с приемом определенных медикаментов (фенитоин, гидралазин, прокаинамид, изониазид, аллопуринол, дапсон).

В процессе дифференциальной диагностики принципиально важным является для врача ответить на ряд вопросов. Являются ли лимфоузлы реально увеличенными? Идет речь о локализованной или генерализованной гиперплазии лимфоузлов? Прогрессирует ли процесс с течением времени? Есть ли данные в пользу инфекционной этиологии? Есть ли подозрение на злокачественный процесс? Например, по локализации лимфоузлов – надключичные всегда дают основания для подозрения злокачественной этиологии. Наиболее частой задачей в педиатрической практике является необходимость отличить инфекционную от злокачественной природы гиперплазии лимфоузлов. Для этого существует определенный ступенчатый алгоритм, так как отличить возрастную норму постинфекционного состояния лимфоузлов клинически не во всех случаях возможно.
Итак, признаки типичных физиологичексих лимфоузлов в возрасте до 10 лет: пальпаторно определяемы в шейной, подчелюстной, паховой областях, размер менее 1 см (подчелюстные менее 2 см), консистенция мягко-эластичная, подвижные, безболезненные.
У детей инфекционная этиология лимфаденопатии обнаруживается в большинстве случаев. При этом как локальная инфекция, так и системный инфекционный процесс могут приводить к увеличению лимфоузлов.
Признаки, указывающие на инфекционную природу состояния:
- видимые локальные входные ворота инфекции (зубы, миндалины, афты на слизистой ротовой полости, следы расчесов при аллергическом дерматите, другие повреждения кожи),
- локальные боль/гиперемия (покраснение),
- есть указание на системную детскую инфекцию (например, краснуха, скарлатина).
Первичной оценке, как уже упоминалось, подлежит выявление локализации увеличенных лимфоузлов. Важно определить, гиперплазированы лимфоузлы одной группы или процесс распространенный. У детей наиболее часто вовлечена зона шеи. При этом билатеральное (двухстороннее) поражение лимфоузлов шеи характерно преимущественно для вирусной этиологии (аденовирус, цитомегаловирус, Эпштейн-Барр вирус, герпес-вирус 6 типа, ВИЧ), а также подобная картина может возникать при стрептококковой ангине.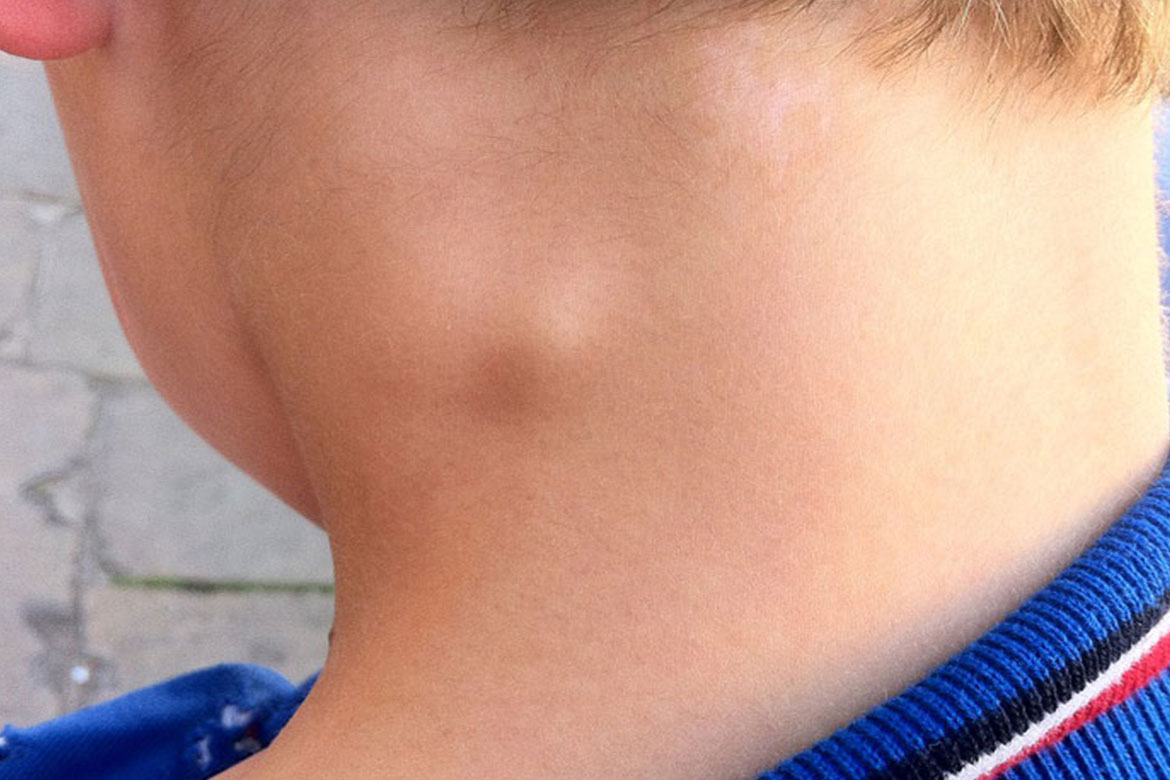 Острое одностороннее поражение лимфоузлов в области шеи преимущественно характерно для стафилококковой природы заболевания, при этом входные ворота инфекции – миндалины.
Острое одностороннее поражение лимфоузлов в области шеи преимущественно характерно для стафилококковой природы заболевания, при этом входные ворота инфекции – миндалины.
Подострое (хроническое) течение болезни встречается, например, при болезни кошачей царапины, атипичных микобактериях, туляремии (о которой редко, кто вспоминает, однако факты регистрации данного заболевания в настоящее время в Европе есть).
Вспомогательными для диагностики являются гемограмма (общий анализ крови) + СОЭ, определение С-реактивного белка, а также УЗИ лимфоузлов. Как анализы крови, так и УЗИ-картина, имеют свои особенности при воспалительном процессе.
Одной из ступеней алгоритма дифференциальной диагностики является назначение антибактериальной терапии, обоснованное и целесообразное при гиперплазии шейной группы лимфоузлов. При инфекционной этиологии несомненный эффект наступает в течение 10-14 дней. Эта ситуация трактуется как лимфаденит.
Средний период наблюдения, как правило, длится 2 недели. Этого времени достаточно, чтобы определить, имеет ли место регрессия, остается ли состояние без изменений либо заболевание прогрессирует.
Этого времени достаточно, чтобы определить, имеет ли место регрессия, остается ли состояние без изменений либо заболевание прогрессирует.
Если самостоятельной или после антибактериальной терапии положительной динамики не наступает либо изначально трудно объяснить гиперплазию лимфоузлов чѐткой инфекционной причиной, алгоритм предусматривает расширение диагностических мероприятий. Сюда относятся:
- определение уровня ЛДГ (лактатдегидрогеназы), ферритина, мочевой кислоты в крови, т.к. повышение этих параметров могут являться косвенными маркерами неопроцесса;
- углубленный поиск инфекционных агентов, вызывающих порой подострое/хроническое состояние гиперплазии лимфоузлов (при соответствующем анамнезе и клинической картине!) – обследование на Эпштейн-Барр вирус, цитомегаловирус, герпес-вирус 6 типа, а также бактерии, вызывающие болезнь кошачей царапины, бруцеллез;
- обследование на ВИЧ — при сохранении лимфаденопатии более 1 месяца;
- реакция Манту;
- УЗИ + доплерография вовлеченной группы лимфоузлов;
- УЗИ органов брюшной полости;
- рентгенография органов грудной клетки.
Здесь представлена ориентировочная схема диагностики, которая подлежит коррекции в каждом конкретном случае.
Особое внимание вызывают лимфоузлы более 1,5 см в диаметре, плотные при пальпации, особенно, если им сопутствует так называемая В-симптоматика. Здесь следует пояснить, что к В-симптомам относятся: а) профузный ночной пот, б) повышение температуры более 38°C, в) снижение массы тела на 10% и более в течение 6 мес. Такие симптомы могут регистрироваться при туберкулѐзе, СПИДе, инвазивных кишечных заболеваниях (амѐбиаз, например), лимфоме Ходжкина. Как правило, в таких ситуациях для наблюдения нет времени, а целесообразно проведение открытой биопсии лимфоузла с диагностической целью.
Кроме этого, есть случаи, когда гиперплазии лимфоузлов сопутствуют изменения в анализе крови – анемия и тромбоцитопения. Если аутоиммунные заболевания и врожденные иммунные дефекты исключены, необходимо проведение пункции костного мозга с диагностической целью.
В обзоре приведены далеко не все, но наиболее частые причины лимфаденопатии. Важно также помнить, что знания и клинический опыт врача порой важнее педантичного выполнения схем, и диагностика у каждого пациента может иметь индивидуальные особенности.
Важно также помнить, что знания и клинический опыт врача порой важнее педантичного выполнения схем, и диагностика у каждого пациента может иметь индивидуальные особенности.
По материалам немецкого общества педиатрической онкологии и гематологии:
Минисимпозиума по инфекционным болезням у детей (Университетская клиника Берн, Швейцария, 2012)
Management der Lymphadenitis Minisymposium Infektiologie 25. Oktober 2012.
Причины увеличения лимфатических узлов у детей
Лимфатические узлы относятся к органам иммунитета.
Роль лимфатических узлов:
Барьерная. Лимфоузлы (ЛУ) – это “первая линия обороны” на пути проникновения различных чужеродных агентов в организм ребенка. Закономерной реакцией на это “знакомство” является увеличение лимфатических узлов.
Фильтрационная. В ЛУ оседают различные вещества, микробные клетки, частички собственных тканей организма.
Родители очень часто увеличенные лимфоузлы называют “желёзками”.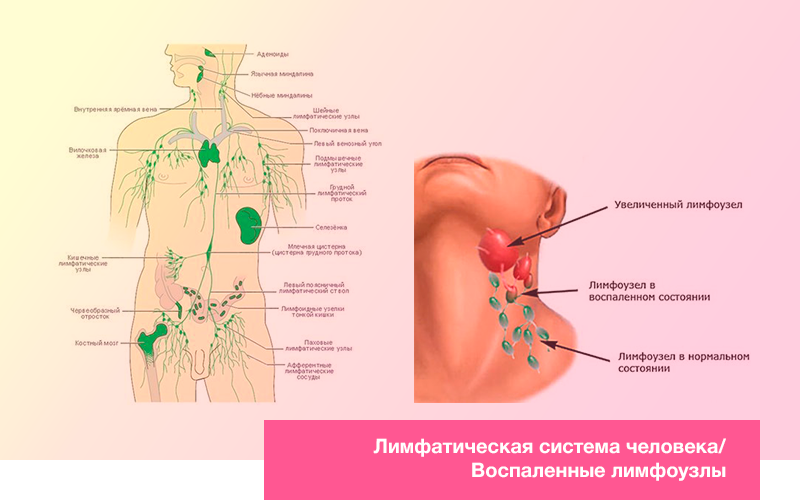
Сам по себе лимфатический узел – это овальное образование небольшого размера (несколько миллиметров в диаметре). Снаружи он покрыт специальной капсулой из соединительной ткани, а внутри разделен перегородками на отдельные секции. Расположены эти элементы системы иммунитета группками по всему организму в местах слияния нескольких лимфатических сосудов. У новорожденных детей капсула лимфатических узлов еще очень нежная и тонкая, поэтому их трудно прощупать под кожей. К годовалому возрасту лимфоузлы уже можно прощупать почти у всех здоровых детей.
Максимальное число лимфатических узлов появляется к 10 летнему возрасту. У взрослого человека общее количество их составляет 420-460.
Оценку размеров и состояния лимфатических узлов проводится с помощью ощупывания. При этом необходимо прощупывать лимфоузлы во всех группах (а их 15) – от затылочных до подколенных. При значительном увеличении лимфатических узлов родители или ребенок могут сами обратить внимание на этот симптом. При воспалении лимфоузла (лимфадените) за счет появления боли дети четко указывают локализацию процесса.
При воспалении лимфоузла (лимфадените) за счет появления боли дети четко указывают локализацию процесса.
В норме у здоровых детей обычно прощупывается не более трех групп ЛУ.
Не должны прощупываться:
- подбородочные;
- надключичные;
- подключичные;
- грудные;
- локтевые;
- подколенные лимфатические узлы.
Признаки нормального состояния лимфатических узлов:
- их размер не превышает диаметра мелкой горошины,
- они единичные,
- мягкой эластичной консистенции.
- подвижные,
- не соединены с кожей и между собой (врачи говорят “не спаяны”),
- безболезненные.
Увеличение размеров ЛУ с изменением их консистенции называют лимфаденопатией, количественное увеличение ЛУ – полиаденией (от aden- железа, так как ранее ЛУ ошибочно считали железами).
Причины увеличения лимфатических узлов у детей:
- инфекции;
- опухолевые процессы;
- особое нарушение обмена веществ, которое называют “болезнями накопления”.

Локальное (регионарное) изолированное увеличение лимфоузлов всегда обусловлено изменениями в соответствующей зоне (регионе) тела, от которой поступает лимфа.
Во всех случаях необычного локального увеличения лимфоузлов необходимо тщательное обследование ребенка для определения, насколько произошла генерализация (распространение) процесса.
Этапы диагностики при изолированном увеличении лимфоузлов:
Клиническая диагностика. Она заключается в том, что вначале врач ставит диагноз по жалобам ребенка или родителей, клиническим данным и результатам исследования крови, мочи, рентгена и т.д.
Туберкулинодиагностика. Необходима для исключения вероятности туберкулеза.
Специальные (серологические) исследования крови (проводят при подозрении на другую инфекцию).
Обычно при изолированном увеличении какой-либо группы ЛУ назначают антибактериальные средства на 8-10 дней. Улучшение состояния ребенка и уменьшение припухлости ЛУ расценивают как подтверждение бактериальной природы заболевания.
Биопсия лимфатического узла или его пункция с исследованием ткани лимфоузла под микроскопом. Проводится в самых сложных диагностических случаях.
Особенности поражения лимфоузлов в отдельных зонах:
Увеличение затылочных лимфатических узлов: обнаруживают при воспалительных процессах волосистой части головы (гнойная сыпь, фурункулы, остеомиелит костей свода черепа, грибковое поражение). При краснухе, помимо затылочных, увеличивают в меньшей степени и другие группы ЛУ.
Увеличение околоушных лимфатических узлов: характерно для воспаления среднего и наружного уха, гнойного воспаления волосистой части головы (пиодермия), вшивости, фурункулеза. Нередко эти группы ЛУ реагируют на инфицирование аллергической сыпи при атопическом дерматите и экземе, особенно при локализациии ее за ушами.
Увеличение лимфатических узлов за углом нижней челюсти и по ходу задних мышц шеи. Развивается при воспалительных процессах в носоглотке или после них: ангины, инфекционный мононуклеоз (как проявление генерализованного процесса), при хроническом тонзиллите и аденоидных разрастаниях, при туберкулезе миндалин.
Увеличение лимфатических узлов за углом нижней челюсти и в срединном треугольнике шеи: тяжелые формы ангины, скарлатина. При дифтерии миндалин происходит симметричное увеличение ЛУ до размеров яблока. При этом они эластичные, болезненные. Развивается отек окружающих тканей с увеличением размеров шеи. В случае тяжелого течения ангины может развиться острое воспаление ЛУ – лимфаденит и даже его гнойное поражение. При болезни кошачьей царапины (вызывает особый микроорганизм) может увеличиваться данная группа ЛУ. Сочетание ангины, лимфаденита и шелушения ладоней и стоп характерно для стрептококковой инфекции (стрептококковая ангина, скарлатина). Еще несколько причин реакции этой группы ЛУ: синдром Кавасаки (сочетается с поражением глаз, кожи, коронарных артерий, температурой, сыпью), токсоплазмоз, опухоли крови и лимфосистемы (болезнь Ходжкина – лимфогранулематоз, неходжкинская лимфома — лимфосаркома).
Увеличение лимфатических узлов в боковом треугольнике шеи может быть признаком инфекции в полости носоглотки, туберкулеза лимфатических узлов, опухолей.
Увеличение лимфатических узлов в подбородочной зоне развивается при абсцессе в участках челюсти, при поражении передних зубов – резцов, стоматите, воспалении нижней губы.
Увеличение подчелюстных лимфатических узлов характерно для воспаления челюсти из-за поражения зубов, стоматита и гингивита (воспаления десен). После лечения антибиотиками ЛУ уменьшаются и восстанавливают свою подвижность при ощупывании.
Увеличение подмышечных лимфатических узлов наступает при инфекционных заболеваниях различной причины в области руки и плеча (гнойное поражение кожи, ветряная оспа). Одностороннее увеличение ЛУ может развиться после вакцинации или повреждения руки, при болезни кошачьей царапины.
Увеличение локтевых лимфатических узлов является признаком инфекции на кисти или предплечье.
Увеличение паховых лимфатических узлов указывает на инфекцию на нижних конечностях с локализацией ее в костях, мышцах или на коже. Данный симптом появляется при воспалении суставов, при тяжелом течении пеленочного дерматита, при фурункулезе в ягодичной области, воспалении половых органов, после вакцинации БЦЖ при введении вакцины в область бедра. Причем, изолированное увеличение ЛУ на протяжении 3 месяцев после БЦЖ является нормальным, а более длительное сохранение симптома расценивают как косвенный признак снижения активности иммунной системы или высокой вирулентности прививочного материала, либо как индивидуальную особенность реактивности ребенка. При биопсии таких ЛУ могут обнаруживать большое число клеток крови, которые называются макрофагами. После БЦЖ ЛУ могут пропитываться известью и прощупывать через тонкую кожу на протяжении многих лет. В случае проникновения инфекции через кожу ноги при болезни кошачьей царапины также реагирует группа паховых ЛУ.
Причем, изолированное увеличение ЛУ на протяжении 3 месяцев после БЦЖ является нормальным, а более длительное сохранение симптома расценивают как косвенный признак снижения активности иммунной системы или высокой вирулентности прививочного материала, либо как индивидуальную особенность реактивности ребенка. При биопсии таких ЛУ могут обнаруживать большое число клеток крови, которые называются макрофагами. После БЦЖ ЛУ могут пропитываться известью и прощупывать через тонкую кожу на протяжении многих лет. В случае проникновения инфекции через кожу ноги при болезни кошачьей царапины также реагирует группа паховых ЛУ.
Частые ранения кожи ног и стоп, инфицирование этих ранок у детей дошкольного и школьного возраста приводят к тому, что у большинства из них в паховой области четко прощупываются значительно увеличенные ЛУ. Таких детей не считают больными при отсутствии других признаков патологии.
Очень много заболеваний начинаются с увеличения ЛУ в какой-либо одной зоне, а затем ЛУ увеличиваются практически во всех группах. Такая картина наблюдается при гриппе, кори, краснухе, инфекционном мононуклеозе, вирусной пневмонии, вирусном гепатите, распространенной экземе, врожденном сифилисе, токсоплазмозе и т.д.
Такая картина наблюдается при гриппе, кори, краснухе, инфекционном мононуклеозе, вирусной пневмонии, вирусном гепатите, распространенной экземе, врожденном сифилисе, токсоплазмозе и т.д.
Кроме ЛУ, приподнимать кожу и прощупываться под кожей могут и другие образования. Одна из причин этого — лимфангиома (родителям более знакомо близкое образование из кровеносных сосудов — гемангиома), мягкая припухлость под кожей без четких границ. Локализуется лимфангиома преимущественно на шее и может вызывать затруднения при родах, при глотании и дыхании. Нередко требует оперативного лечения.
Необходимо помнить, что ЛУ расположены и в грудной клетке и в брюшной полости.
Признаки увеличения ЛУ в грудной клетке:
- нарушения дыхания;
- затрудненное глотание;
- длительная икота.
Реакция ЛУ в брюшной полости на вирусную или бактериальную инфекцию может проявляться очень сильными болями в животе, что иногда требует проведения дифференциального диагноза с аппендицитом.
Родители должны знать, что при обнаружении одного или нескольких увеличенных ЛУ в одной группе нужно тщательно осмотреть ребенка и прощупать ЛУ в других зонах. До консультации врача и анализа крови нельзя греть лимфатические узлы. Дети, у которых выявлены увеличенные “желёзки” в большинстве групп обязательно должны быть обследованы с применением УЗИ внутренних органов для оценки состояния печени, селезенки и лимфатических узлов брюшной полости.
Пусть наши детки будут здоровы!
Врач Т.А. Конон
Увеличение шейных лимфоузлов у детей
Увеличение лимфоузлов на шее у ребенка – тревожный симптом, который может говорить о воспалительном процессе в организме. В иммунной системе лимфатические узлы играют роль «фильтра», который реагирует на болезнетворные бактерии и вирусы, участвует в формировании и поддержании иммунитета. В качестве «ответа» на вторжение микроорганизмов в лимфоузле повышается выработка лимфоцитов – клеток иммунной системы, что и вызывает изменение его размера.
При каких заболеваниях лимфоузлы увеличиваются
Чаще всего увеличение шейных лимфоузлов у детей бывает при:
- простудных заболеваниях – ОРВИ, ОРЗ, гриппе;
- гнойно-воспалительных болезнях полости рта и глотки – ангине, скарлатине, тонзиллите и других;
- заболеваниях десен и зубов – кариесе, стоматите, гингивите, а также при прорезывании зубов;
- снижение общего иммунитета после перенесенных заболеваний;
- нарушениях иммунной системы;
- болезнях ЛОР-органов – отите, воспалении слухового нерва, фурункуле в наружном слуховом проходе;
- воспалении миндалин при тонзиллите, ангине, фарингите.
Какой врач лечит увеличение лимфоузлов за ушами у детей
При опухании лимфатических узлов у ребенка следует в первую очередь обратиться к педиатру. Врач проведет осмотр, пальпировав подозрительный лимфоузел, оценит его размер и наличие болезненности. Заподозрив инфекционное заболевание, специалист выпишет направление на анализы и обследования: общий и развернутый анализ крови, общий анализ мочи, УЗИ.
При необходимости педиатр направит на консультацию к профильному специалисту. Например, если увеличение лимфоузлов на шее у детей проявилось на фоне воспаления десен, ребенка направят к стоматологу.
Какое лечение назначают
Терапия должна быть направлена на устранение причины, вызвавшей опухание лимфоузла. Например, при простудных заболеваниях педиатр подбирает препараты и физиопроцедуры для борьбы с вирусом, снятие воспаления, повышение иммунитета. Если причина в кариесе, необходимо залечить больной зуб и устранить очаг инфекции.
Иногда увеличение лифоузлов – это нормальная реакция организма, а иногда – симптом воспалительного процесса. Поэтому выяснять причину всегда должен только специалист. В детском медицинском центре «Здоровье человека» работают опытные педиатры, которые найдут подход даже к самому капризному и пугливому пациенту, помогут разобраться с причинами увеличения лимфоузлов и проведут эффективную терапию.
Популярные вопросы
Можно ли самостоятельно вылечить лимфоузлы дома?
Для выяснения причины требуется обследование и диагностика. Любое самостоятельное лечение без консультации врача может вызвать серьезные осложнения.
Любое самостоятельное лечение без консультации врача может вызвать серьезные осложнения.
Почему лимфоузел отек, а вокруг него покраснение?
Эти симптомы говорят о воспалительном процессе в самом лимфатическом узле. При покраснении тканей вокруг, сильного отека и повышения температуры необходимо немедленно обратиться к врачу.
Почему ребенок перестал болеть, а лимфоузлы все еще увеличенные?
Увеличение лимфоузлов после перенесенной болезни – нормальная реакция организма. Ослабленный иммунитет провоцирует выработку большого количества лимфоцитов для поддержания иммунной системы, что и является причиной изменения размера узлов.
«подводные камни» и роковые ошибки – ГБУЗРК «Республиканская детская клиническая больница»
Что же такое лимфаденопатия у ребенка? Это увеличение лимфатических узлов в одной или нескольких областях организма вследствие какого-либо заболевания. Для чего они нужны? Лимфоузлы – это «таможня» для большой территории человеческого организма. Хотя это мелкие округлые образования размерами с фасоль или горох, тем не менее им предназначено быть первым барьером для возбудителей инфекционных заболеваний: бактерий, вирусов, грибов, простейших, препятствуя распространению инфекции вглубь тела. Поэтому лимфатические узлы располагаются поодиночке или группами, но всегда в стратегически важных местах.
Лимфаденопатия – это симптом заболевания. Какого именно? На этот вопрос ответит врач. К сожалению, не всегда этот важный симптом оценивается адекватно и своевременно. Родители должны знать, что при обнаружении одного или нескольких увеличенных лимфоузлов в одной группе нужно проконсультировать ребенка у педиатра. В большинстве случаев причиной увеличения лимфоузлов являются инфекционные процессы (вирусные, бактериальные, грибковые, протозойные), реже – аутоиммунные заболевания, болезни накопления. Однако такими причинами могут быть и злокачественные новообразования.
Среди инфекционных причин чаще всего увеличение лимфоузлов обусловливают стафилококковая или стрептококковая инфекции – тонзиллит, фарингит, скарлатина, осложненный кариес, фурункулы, заболевания верхних дыхательных путей, реже – дифтерия, туберкулез, чума. В данном случае жалобы, тщательный осмотр, сбор анамнеза, анализ реакций Манту и календаря прививок помогут определиться и назначить лечение. Нередко причиной является болезнь «кошачьей царапины», когда у ребенка спустя несколько дней, а то и 2-3 недели после нанесения ребенку царапины на руках или ногах замученным им котом, увеличиваются и становятся болезненными лимфоузлы подмышечной или паховой областей соответственно. В таком случае врач назначит адекватную антибактериальную терапию.
В данном случае жалобы, тщательный осмотр, сбор анамнеза, анализ реакций Манту и календаря прививок помогут определиться и назначить лечение. Нередко причиной является болезнь «кошачьей царапины», когда у ребенка спустя несколько дней, а то и 2-3 недели после нанесения ребенку царапины на руках или ногах замученным им котом, увеличиваются и становятся болезненными лимфоузлы подмышечной или паховой областей соответственно. В таком случае врач назначит адекватную антибактериальную терапию.
Из вирусных инфекций следует думать о краснухе, ветрянке, паротите, цитомегаловирусе, инфекционном мононуклеозе, ВИЧ-инфекции. Для диагностики этих состояний будут иметь значение повышение температуры тела, сыпь на коже и слизистых, боль при открывании рта, одутловатость лица, храп по ночам, гнойная ангина, наличие контактов с больными накануне.
Однако при этом многообразии причин врач, проявляющий онконастороженность, выделит группу пациентов с подозрением на злокачественную опухоль или заболевание крови и направит ребенка к онкогематологу на консультацию.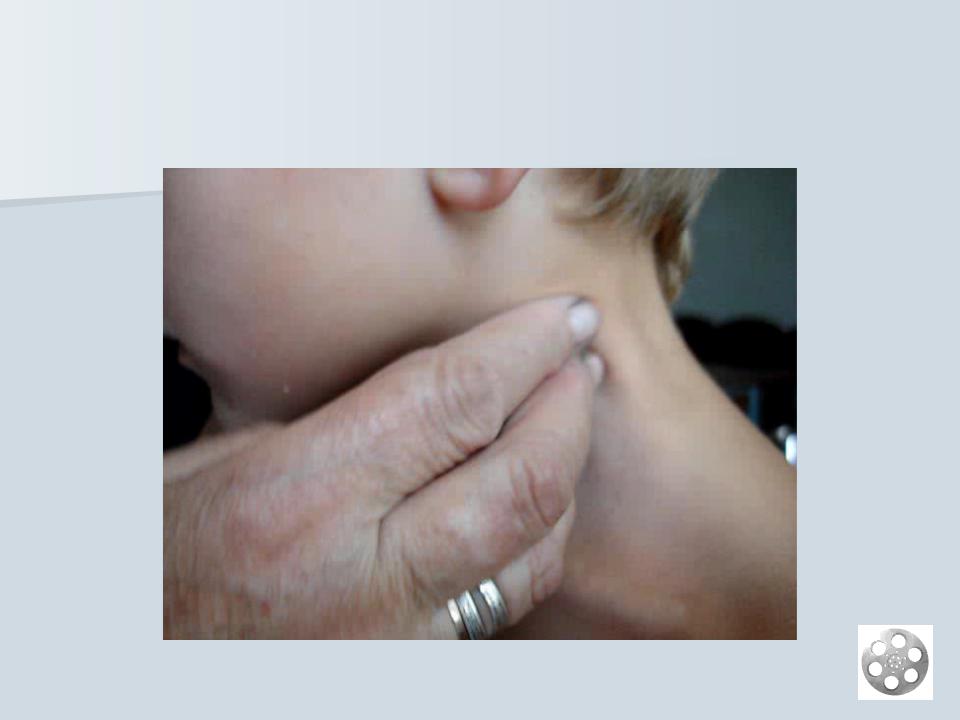
При лечении онкологического заболевания ранняя диагностика — это важнейший шаг на пути к выздоровлению. Лечение больного на первой стадии является самым перспективным и самым дешевым. К сожалению, многие люди убеждены, что у детей практически не встречаются злокачественные опухоли. Однако это не так. Являясь, к счастью, достаточно редким заболеванием, среди причин смертности детей в возрасте до 15 лет злокачественные опухоли занимают после травм второе место. Как показывают данные статистических исследований, ежегодно из 100 тысяч детей этого возраста у 14-15 выявляются злокачественные новообразования.
К симптомам, которые должны насторожить у ребенка с лимфаденопатией, относятся значительное похудание за короткое время, стойкое снижение аппетита, боли в костях, повышенная утомляемость (ребенок быстрее, чем обычно, утомляется, забывая даже о самых любимых играх), вялость, бледность кожи, синяки на теле без очевидных травм, кровоизлияния в слизистые оболочки, необъяснимые подъемы температуры тела.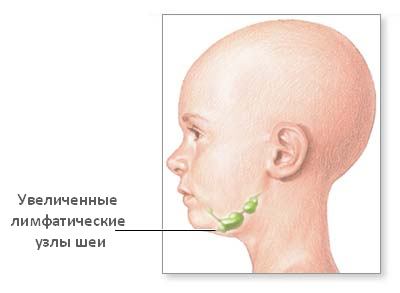
Но несмотря на наличие или отсутствие этих симптомов у ребенка, родители должны понимать, что до выяснения причин нельзя греть лимфоузлы, проводить какие-либо физиопроцедуры (электрофорез, аппликации и др.), смазывать чем-либо. Любые физиопроцедуры на область лимфоузлов противопоказаны, так как способны усугубить процесс, спровоцировав быструю прогрессию и снизив таким образом шансы на выздоровление при еще более затратном лечении. Известны случаи, когда такие ошибки становились фатальными.
Таким образом, в своевременной диагностике и начале лечения внимательность и благоразумие родителей играет огромную роль. Кто, как не родители, смогут вовремя заметить изменения в состоянии своего ребенка — и вовремя обратиться к специалистам, не наделав по дороге ошибок? Как писал американский ученый-онколог Чарльз Камерон: «Не будьте ни слишком беспечны относительно возможности заболевания раком у детей, ни слишком обеспокоены. Но будьте начеку!»
Врач гематолог детский КРУ «ДКБ» | Тарасенкова А. |
цены и отзывы в Оксфорд Медикал
Лимфаденит – это воспаление лимфоузлов, от которого чаще всего страдают узлы, находящиеся в паху и подмышечных впадинах. Вызвать болезнь могут как инфекции, так и бактерии, паразиты, грибки или опухоли.
СИМПТОМЫ И ПРИЧИНЫ ЛИМФАДЕНИТА
Болезнь несложно распознать по ряду характерных симптомов:
- увеличение лимфоузла;
- покраснение;
- место воспаления теплее, чем окружающая кожа.
В дальнейшем возможно появление отечности, озноб и повышение температуры всего тела. Из-за сильной боли, рука (при воспалении подмышечного лимфоузла) или нога (при воспалении пахового) принимает вынужденное положение, чтобы конечность не сдавливала воспаленный узел.
Множество причин, провоцирующих развитие лимфаденита, условно делят на две группы: инфекционные и неинфекционные. Инфекционные – вышеуказанные бактерии, вирусы, паразиты и грибки. Инфекции, проникая в организм, с током крови и лимфы достигают лимфоузлов, провоцируя лимфаденит. Некоторые из них относительно безобидны, как обычное ОРВИ, другие же (туберкулез) – опасные заболевания.
Инфекции, проникая в организм, с током крови и лимфы достигают лимфоузлов, провоцируя лимфаденит. Некоторые из них относительно безобидны, как обычное ОРВИ, другие же (туберкулез) – опасные заболевания.
Чаще всего лимфаденит наблюдается при следующих болезнях:
Неинфекционных причин лимфаденита немного: воспалительный процесс, как реакция на попадание инородного тела или же опухоль.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ЛИМФАДЕНИТА
Заподозрить, что у вас лимфаденит, можно самостоятельно, потому что его симптомы сложно спутать с проявлениями других болезней. Но понять, какая причина вызвала лимфаденит, самостоятельно не получится – нужно показаться семейному врачу для осмотра и обследования.
Кроме того, лимфаденит может осложняться периаденитом и аденофлегмоной, для диагностики которых также нужно вмешательство врача.
Почему важно обратиться к врачу при первых же симптомах лимфаденита? Дело в том, что на ранних стадиях болезнь можно вылечить без операции, с помощью медикаментов, режима покоя для пораженного органа и процедур. Для лечения могут назначаться:
Для лечения могут назначаться:
- антибиотики;
- обезболивающие препараты;
- противовоспалительные средства и другие препараты.
Если же болезнь запущена, лечение только одно – хирургическое вскрытие воспаленного лимфоузла и устранение гноя.
ЧЕМ ОПАСЕН ЛИМФАДЕНИТ?
Одна из функций лимфатической системы в организме – защитная. Лимфоузлы одновременно являются барьером для распространения инфекции и раковых клеток, и «фабриками» по производству лимфоцитов. Потому их поражение – удар по иммунной системе организма. Кроме того, воспаление лимфоузла – признак возможных проблем в зоне, в которой находится узел.
Даже в том случае, если пораженный лимфоузел был вскрыт хирургом, все равно необходимо обследование у семейного врача или терапевта, который найдет причину, спровоцировавшую развитие лимфаденита и устранит её, чтобы избежать рецидива в будущем.
Записывайтесь на прием к врачам отделения семейной медицины по телефону или через форму на сайте.
Часто задаваемые вопросы
Какой бывает лимфаденит?
Лимфаденит классифицируют по причине развития, локализации пораженных лимфоузлов и длительности заболевания. Он бывает инфекционного и неинфекционного характера. Может протекать в острой (гнойный или нет) или хронической форме. В зависимости от пораженных лимфоузлов выделяют подчелюстной, шейный, подмышечный и паховый лимфаденит.
Какой врач лечит лимфаденит?
При появлении симптомов лимфаденита нужно обратиться к семейному врачу или терапевту. На ранних стадиях эффективно медикаментозное лечение. На запущенной стадии (гнойной) может потребоваться помощь хирурга и вскрытие воспаленного лимфоузла для устранения гноя.
Сколько лечится лимфаденит?
Время лечения зависит от формы лимфаденита (острая, хроническая), наличия гноя в лимфоузлах и причины заболевания. При остром негнойном лимфадените применяют медикаментозную терапию – в среднем она длится около 2 недель. При гнойном лимфадените сначала нужна операция.
Лечение хронического лимфаденита может быть более длительным. Часто параллельно с ним лечат и основное заболевание, спровоцировавшее развитие воспаления в лимфоузле.
Какие анализы сдавать при лимфадените?
Врач может поставить диагноз лимфаденит на основе симптомов заболевания и визуального осмотра. Для его уточнения могут понадобиться инструментальные исследования: УЗИ, рентген, КТ или другое. Лабораторные анализы назначают как дополнительную диагностику. Они позволяют подтвердить наличие воспаления и инфекции в организме.
Лимфома Ходжкина (краткая информация)
Лимфома Ходжкина (болезнь Ходжкина) — это рак лимфатической системы. В этом тексте Вы получите важную информацию о болезни, о её формах, как часто ею заболевают дети и почему, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Dipl.-Biol. Maria Yiallouros, erstellt am: 2009/02/05, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Christine Körholz, Переводчик: Dr. Maria Schneider, Последнее изменение: 2018/03/18 doi:10.1591/poh.patinfo.mh.kurz.20101216
Что такое лимфома Ходжкина?
Лимфома Ходжкина – это злокачественное заболевание лимфатической системы [лимфатическая система]. У этой болезни также есть другие названия: болезнь Ходжкина, лимфогранулематоз, рак лимфатических узлов. Лимфомы бывают разные, но лимфома Ходжкина – это онкология.
Название „злокачественная лимфома“ дословно значит „злокачественная опухоль лимфатических узлов“. Этот медицинский термин объединяет большую группу онкологических болезней, которые начинаются в клетках лимфатической системы (то есть в лимфоцитах). Основной симптом — припухание (увеличение) лимфатических узлов (лимфомы).
Все злокачественные лимфомы делят на две большие группы болезней. Одна группа называется лимфома Ходжкина (часто можно встретить сокращение ЛХ) по имени врача и патолога Томаса Ходжкина, который впервые описал болезнь. Другая группа называется неходжкинские лимфомы (в сокращении НХЛ). Каким именно видом лимфомы заболел ребёнок, можно точно сказать только после того, как специалисты сделают анализ ткани опухоли.
Когда у ребёнка нашли болезнь Ходжкина, то это значит, что в организме произошла мутация (специалисты говорят о злокачественном изменении) В-лимфоцитов. В-лимфоциты — это разновидность лимфоцитов (группа белых кровяных телец/клеток крови). В основном, они находятся в лимфатических тканях. Поэтому лимфома Ходжкина может появляться везде, где есть лимфатическая ткань. Чаще всего болезнь находят в лимфоузлах (лимфатические узлы). Но её также могут найти и в других органах, таких, например, как печень, костный мозг, лёгкие или селезёнка. Как правило, это случается уже на поздних стадиях болезни. Если лимфому Ходжкина не лечить, то она смертельна.
Как часто у детей встречается лимфома Ходжкина?
У детей и подростков из всех видов лимфом лимфома Ходжкина — самая распространённая форма болезни. В Германии Детский Раковый Регистр (г. Майнц) ежегодно регистрирует около 80 детей и подростков в возрасте до 15 лет с диагнозом лимфома Ходжкина. А общее количество заболевших в возрасте до полных 18 лет ежегодно составляет примерно 180 человек. То есть статистика нам говорит о том, что всех форм рака эту болезнь находят примерно у 4,5% или 7,5% (зависит от возраста детей).
У грудничков и детей до трёх лет болезнь находят крайне редко. Чем старше ребёнок, тем тем больше вероятность заболеть. Пик заболеваемости приходится на 15-летних подростков (анализ возрастного диапазона от 0 до 17 лет). Мальчики болеют немного чаще, чем девочки.
Почему дети заболевают лимфомой Ходжкина?
Никто точно не знает, почему дети заболевают лимфомой Ходжкина. Мы знаем, что болезнь появляется тогда, когда клетки лимфатической системы мутируют (то есть злокачественно изменяются) и с этих повреждений начинается генетическая мутация клетки. Но остаётся непонятным, почему произошли генетические [генетический] изменения, и почему одни дети с такими изменениями заболели, а другие — нет. Сегодня специалисты считают, что сначала одновременно должны совпасть несколько разных факторов риска, прежде чем ребёнок заболевает.
Т.к. чаще всего болезнь находят у белокожих людей, то по всей вероятности есть определённая этническя и генетическая предрасположенность. Также известно, что у детей с некоторыми врождёнными болезнями иммунной системы [см. иммунная система] (такими, например, как синдром Вискотта-Олдрича, синдром Луи-Бар), или у детей с приобретёнными иммунодефицитными заболеваниями [см. дефекты иммунитета] (например, из-за заражения вирусом ВИЧ) увеличивается риск заболеть лимфомой Ходжкина.
Кроме того исследования показывают, что вирус Эпштейна-Барр, который вызывает инфекционный мононуклеоз, способен у некоторых детей привести к лимфоме Ходжкина. Также проводятся исследования, могут ли токсичные вещества из окружающей среды (например, пестициды) стать причиной появления болезни Ходжкина. Но у большинства детей не находят какую-то точную причину, которая спровоцировала появление лимфомы.
Какие бывают симптомы болезни?
Симптомы болезни Ходжкина начинают появляться медленно. Чаще всего первый симптом — это один увеличенный лимфоузел, или несколько. А сами лимфатические узлы вырастают очень медленно и, как правило, не болят. Увеличенные лимфоузлы можно заметить на шее и на затылке (чаще всего), в области подмышек, рядом с ключицей (надключичная впадина), в паху или одновременно в нескольких местах.
Но болезнь может начинаться и в тех местах в организме, где лимфоузлы не видны снаружи или их нельзя прощупать. Например, они могут увеличиваться за грудиной, в животе и/или в области таза вдоль позвоночника.
Если увеличенные лимфоузлы находятся, например, в грудной клетке в том месте, которое на языке врачей называется средостение (это пространство между обоими лёгкими), то они могут сдавливать соседние органы (лёгкие, трахея). Чем больше становятся лимфоузлы, тем сильнее они начинают давить. Поэтому у детей могут появляться приступы сухого кашля или одышка. Когда лимфатические узлы вырастают в верхней и в нижней части живота, то может болеть живот, появиться ощущение тяжести, как будто что-то давит, или понос.
Реже бывает, что у ребёнка увеличились печень и селезёнка из-за того, что туда попали лимфомные клетки (когда увеличена селезёнка, то врачи говорят о спленомегалии, если увеличена печень — то говорят о гепатомегалии). Если раковые клетки попали в костный мозг, то у ребёнка снижается уровень эритроцитов и у него может появиться анемия. Правда, это случается крайне редко.
Одновременно у детей могут появляться такие общие симптомы (врачи называют их неспецифическими) как высокая температура, потеря веса, ночной пот, слабость и усталость. Часто первые три симптома появляются вместе. Их принято дополнительно обозначать буквой «В», врачи так и называют их В-симптомы (когда определяют стадию болезни, обязательно смотрят, если ли у ребёнка В-симптомы).
Симптомы, которые встречаются очень часто:
Общие симптомы:
- высокая температура (выше 38°C), причина её появления непонятна [В-симптом]
- проливной ночной пот [В-симптом]
- необъяснимая потеря веса (больше 10 % за шесть месяцев) [В-симптом]
- утомляемость, общая слабость и состояние «ничего не хочется», отсутствие аппетита, болезненное самочувствие
- зуд кожи по всему телу
Специфические симптомы:
- у более 90% детей: на поверхности кожи появляются припухшие лимфатические узлы, они не болят, их можно прощупать. Они скапливаются, например, на шее и затылке (чаще всего), в области подмышек, над ключицей, в паху, или сразу в нескольких местах одновременно
- хронический кашель, одышка (если раковые клетки попали в лимфоузлы в грудной клетке, в лёгких или в плевре)
- болит живот, спина, ощущение тяжести в животе, или понос (если раковые клетки попали в лимфатические узлы или в другие органы в брюшной полости, например, в селезёнку и печень)
- бледная кожа, т.к. не хватает красных клеток крови [анемия] (если опухолевые клетки попали в костный мозг
- болят кости и суставы (если поражены кости)
Как правило, симптомы болезни Ходжкина появляются медленно, т.е. болезнь может проявлять себя от нескольких недель и до нескольких месяцев. Кроме того, у каждого ребёнка своя индивидуальная ситуация, поэтому и симптомы проявляются тоже индивидуально. У разных детей симптомы могут быть вообще не похожи, у кого-то они выражены более сильно, у кого-то — менее.
Полезно знать: если у Вашего ребёнка есть один, или даже несколько симптомов, то это ещё не значит, что у него лимфома Ходжкина. Многие из этих симптомов могут быть при инфекциях и при других болезнях, не таких коварных как лимфома Ходжкина. Как правило, именно у детей начинают припухать лимфатические узлы, если они заразились какой-то инфекцией, особенно вирусной инфекцией. Тем не менее мы рекомендуем как можно скорее обратиться к врачу, чтобы выяснить точную причину, почему у ребёнка появились какие-то жалобы (например, приступы кашля, которые долго не проходят).
Как диагностируется лимфома Ходжкина?
Если у педиатра появляется подозрение на болезнь Ходжкина, например, из истории болезни (анамнез) и после наружного осмотра [наружный осмотр], или когда ребёнку делали анализ крови, или он пришёл на ультразвуковое и/или на рентгеновское обследование, то врач направляет ребёнка в клинику, которая специализируется на лечении рака и болезней крови у детей и подростков (клиника детской онкологии и гематологии).
Потому что, если врачи подозревают болезнь Ходжкина, то необходимо сделать очень много анализов и исследований. Во-первых, чтобы подтвердить, действительно ли у ребёнка этот вид рака. Во-вторых, если диагноз подтверждается, то врачам надо точно знать, какой именно формой лимфомы Ходжкина заболел ребёнок и насколько болезнь успела распространиться по организму (то есть специалисты выполняют все те необходимые исследования, по результатам которых можно оценить стадию распространения опухоли).
Как исследуют ткань опухоли?
Окончательный диагноз лимфомы Ходжкина врачи ставят, как правило, только после биопсии. То есть у ребёнка берут один поражённый опухолью лимфоузел [лимфатические узлы] или какой-то другой кусочек ткани, в которую попали раковые клетки, и исследуют его под микроскопом. Только биопсия может дать точную информацию, заболел ли ребёнок лимфомой Ходжкина, и если да – то какой конкретно формой болезни. Информация о форме заболевания нужна врачам, когда они составляют план лечения.
Как ищут клетки лимфомы в других органах?
Как только диагноз «болезнь Ходжкина» подтвердили, то прежде чем составлять план лечения, специалистам надо знать, насколько лимфома Ходжкина успела разойтись по организму и в какие органы попали раковые клетки. Эту информацию можно получить из разных методов визуальной диагностики [методы исследования по снимкам]: ультразвуковое исследование (УЗИ) и рентген, магнитно-резонансная томография (МРТ), компьютерная томография(КТ), а также позитронно-эмиссионная томография (ПЭТ).
При этом всегда стандартно делают полное ПЭТ обследование всего организма вместе с КТ (коротко это исследование называется ПЭТ-КТ), а также/или полное ПЭТ обследование всего организма вместе с МРТ (коротко это исследование называется ПЭТ-МРТ). Специалисты предпочитают работать с МРТ, так как у МРТ лучевая нагрузка на организм меньше. Но для обследования лёгких, а также/или для того, чтобы максимально быстро выяснить стадию распространения болезни, надо делать КТ. В некоторых случаях, когда у врачей есть подозрения на то, что раковые клетки попали в кости, назначают дополнительное исследование, которое называется сцинтиграфия костей скелета.
Чтобы узнать, попали раковые клетки в костный мозг, или нет, тем детям, у которых болезнь нашли уже на поздней стадии, до недавнего времени также делали трепанобиопсию [трепанобиопсия] костного мозга. И в нём искали клетки лимфомы. В новом протоколе EuroNet-PHL-C2, по которому теперь стандартной стала диагностика ПЭТ, раковые клетки в костном мозге видны на снимках ПЭТ. Поэтому трепанобиопсию костного мозга больше не делают.
Какую диагностику надо выполнить до начала лечения?
Перед лечением у ребёнка проверяют, как работает сердце (выполняется электрокардиограмма, ЭКГ и эхокардиограмма, ЭхоКГ). Также специалисты делают много лабораторной диагностики, чтобы проверить общее состояние организма, как он работает. То есть они смотрят, как болезнь Ходжкина смогла повлиять на работу некоторых органов (например, как у ребёнка работают почки или печень). Или, возможно, у ребёнка появились какие-то нарушения обмена веществ (метаболические нарушения) и на это надо обратить внимание не только до лечения, но и особенно во время лечения.
Когда врачи знают, какие анализы были у ребёнка до лечения, они могут лучше понимать те изменения, которые могут произойти в организме во время лечения, а значит они могут лучше оценивать ситуацию в целом. Учитывая, что во время лечения, возможно, придётся делать переливание крови, у ребёнка обязательно заранее устанавливают группу крови [группа крови].
Полезно знать: Различных анализов и исследований очень много, но не все они обязательно делаются каждому ребёнку. Лечащий врач и специалисты, которые ведут ребёнка, расскажут Вам, какая именно диагностика запланирована и почему она необходима для Вашей индивидуальной ситуации.
Как составляют план лечения?
После того, как поставили окончательный диагноз, врачи составляют план лечения. Специалисты, которые ведут ребёнка, составляют индивидуальную программу лечения (т.н. риск-адаптированное лечение), в которой учитываются определённые моменты. Их называют факторами риска (также можно встретить термин «прогностические факторы»), и от них зависит прогноз болезни.
Важные прогностические факторы, а значит и важные критерии, по которым составляют план лечения, это:
- Гистологический тип лимфомы Ходжкина: Решение, по какому протоколу будут лечить ребёнка, зависит от того, какой конкретно вариант опухоли у него нашли (у болезни Ходжкина есть несколько форм).
- Стадия болезни: У специалистов есть определённые параметры, по которым они принимают решение, в какую терапевтическую группу попадёт ребёнок и терапию какой стадии он будет получать. Такими параметрами являются: в какой именно лимфоидной ткани (лимфатической ткани) нашли опухоль и в какие другие соседние ткани она успела попасть; какие другие факторы, важные для определения стадии, есть у ребёнка и каких факторов у ребёнка нет (В-симптомы, повышенный уровень СОЭ (скорость оседания эритроцитов), большой размер опухолевой массы). Сегодня детей лечат по трём терапевтическим группам: группа для пациентов на ранней стадии болезни, на средней стадии болезни и на поздней стадии болезни. Программы лечения в этих группах отличаются между собой по степени интенсивности. И таким образом удаётся достичь эффективности в лечении детей в том числе и на поздних стадиях болезни.
- влияют успела ли она уйти за пределы этой лимфатической ткани Насколько болезнь успела разойтись по лимфатическим тканям и лимфатическим органам, по каким другим тканям и органам она успела разойтись.
- Как болезнь отвечает на курсы химиотерапии: это важный критерий эффективности лечения, потому что в зависимости от ответа на лечение специалисты принимают решение о том, нужна ли ребёнку лучевая терапия лучевая терапия, или нет.
Ниже мы дадим важную информацию о том, на какие виды делится лимфома Ходжкина по гистологическим параметрам, и какие стадии бывают у болезни Ходжкина. Более подробнопо этим пунктам пока можно прочитать только на немецком языке.
Im Anschluss finden Sie die wichtigsten Informationen zur feingeweblichen Einteilung der Hodgkin-Lymphome sowie zu den Krankheitsstadien. Ausführliche Informationen zu allen Kriterien der Therapieplanung erhalten Sie in unserem ausführlichen Patiententext.
Как лечат лимфому Ходжкина?
Если диагноз болезни Ходжкина [лимфома Ходжкина] подтверждается, ребёнка необходимо лечить в специализированном детском отделении онкологии/гематологии. Именно там высококвалифицированный персонал (онкологи, гематологи, медсёстры) специализируется на лечении детей с онкологическими заболеваниями и владеет современными программами терапии. Врачи специализированных отделений постоянно находятся в тесном контакте. Детей лечат по планам, которые совместно разрабатывают профильные рабочие группы. Эти программы постоянно усовершенствуются. Цель терапии для пациентов с лимфомой Ходжкина – вылечить ребёнка в максимально щадящем режиме, т.е. с минимальными возможными осложнениями, отдалёнными последствиями и побочными эффектами.
Какие методы лечения применяются?
Центральное место в лечении лимфомы Ходжкина занимает химиотерапия. Химиотерапия — это лечение медикаментами (цитостатики), которые блокируют деление клеток или убивают опухолевые клетки. Так как одного препарата недостаточно, чтобы убить все лимфомные клетки, используют комбинации цитостатиков, которые по-разному действуют на клетки (полихимиотерапия). Такой способ позволяет добиться максимального эффекта в уничтожении раковых клеток. После химиотерапии [химиотерапия] у некоторых пациентов проводится лучевая терапия поражённых участков в низких дозах (облучение).
Полезно знать: Насколько интенсивным должен быть курс химиотерапии, как долго он длится, нужно ли проводить облучение или трансплантацию стволовых клеток, каков прогноз заболевания (т.е. как болезнь будет протекать и какие шансы выздороветь)? Ответы на эти вопросы зависят от того, насколько болезнь успела распространиться в организме к моменту её диагноза (стадия болезни) и как она реагирует на лечение. У детей конкретная форма лимфомы Ходжкина не так важна для выбора тактики лечения, как у взрослых пациентов (исключение составляет лишь форма болезни Ходжкина с преобладанием лимфоцитов).
В редких случаях, когда болезнь не реагирует на стандартную химио- и лучевую терапию, или когда происходит повторное заболевание (рецидив), назначается высокодозная химиотерапия. Доза цитостатиков в курсе высокодозной химиотерапии настолько высока, что способна убивать в организме даже самые резистентные и стойкие лимфомные клетки. Но одновременно этот вид лечения разрушает кроветворение в костном мозге [костный мозг]. Поэтому сразу после него необходимо как бы перенести в кроветворную систему стволовые клетки (т.е. трансплантировать). Обычно до начала высокодозной химиотерапии у пациентов из костного мозга или из крови берут гемопоэтические стволовые клетки, а после окончания курса лечения их снова вводят больному (так называемая аутологичная трансплантация костного мозга.
Особенности лечения болезни Ходжкина с преобладанием лимфоцитов: У детей и подростков с формой „лимфоидного преобладания“ болезнь Ходжкина лечат немного иначе, чем классическую болезнь Ходжкина. На ранней стадии заболевания (стадия IA или стадия IIА) можно отказаться от проведения курса химиотерапии (и лучевой терапии). Единственное условие: у ребёнка действительно поражён единственный лимфоузел [лимфатические узлы], который можно удалить полностью (это очень важно!) и без риска осложнений. Накопленный опыт в лечении этой формы болезни показывает, что приблизительно две трети таких пациентов выздоравливают без химио- и лучевой терапии. Они продолжают регулярно приходить на осмотр, врачи контролируют их состояние. Такая лечебная тактика называется тактикой выжидательного наблюдения. Если появляются признаки болезни, эту тактику прекращают и назначают другой вариант лечения. Почти у 90 % больных с формой болезни Ходжкина «лимфоидное преобладание» диагностируется стадия IA или стадия IIА. Пациентов на более поздних стадиях лечат также, как классическую болезнь Ходжкина.
Как проходит лечение?
Курс химиотерапии
Курс химиотерапии у больных с классической лимфомой Ходжкина принципиально состоит из нескольких терапевтических циклов (блоки химиотерапии). Количество циклов, их продолжительность и интенсивность в первую очередь зависят от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают:
- на ранних стадиях (терапевтическая группа 1): 2 цикла химиотрапии
- на средних стадиях (терапевтическая группа 2): 4 цикла химиотрапии
- на поздних стадиях (терапевтическая группа 3): 6 циклов химиотрапии
Каждый блок терапии проводится примерно две недели. В разных блоках частично применяются разные комбинации препаратов. Обычно делают курсы из преднизолона, винкристина, адриамицина (доксорубицина) и этопозида (такой курс сокращённо называется OEPA) или из преднизолона, винкристина, циклофосфамида и дакарбазина (такой курс сокращённо называется COPDAC). Между отдельными блоками делается примерно двухнедельный перерыв в лечении. В общей сложности курс химиотерапии длится от двух до шести месяцев, если во время лечения или после лечения нет рецидива.
Лучевая терапия
Для примерно половины больных современные протоколы рекомендуют сразу за химиотерапией проводить лучевую терапию опухоли в том месте организма, где она выросла. Делать облучение или нет, зависит не от стадии болезни, как было раньше, а от того, как болезнь отвечает на химиотерапию. Если у больных после двух блоков химиотерапии позитронно-эмиссионная томография (ПЭТ) показывает, что болезнь хорошо отвечает на лечение, то им больше не назначается облучение. Независимо от того, к какой терапевтической группе они относятся. (Хороший ответ на лечение предполагает, что опухоль уменьшилась минимум на 50 % по сравнению с её размерами во время постановки диагноза, и одновременно в остаточной опухоли больше нет живых опухолевых клеток, т.е. результаты ПЭТ отрицательные).
Лучевая терапия, как правило, проводится через две недели после завершения курса химиотерапии. Стандартная доза облучения составляет 20 грей. Если размер опухоли после двух первых блоков химиотерапии уменьшился меньше, чем на 75%, или ещё есть большая масса остаточной опухоли (больше 100 мл), то дозу облучения увеличивают до 30 грей. Чтобы не повредить здоровые ткани рядом с опухолью, общую дозу дают не за один сеанс, а за несколько. Больную зону облучают маленькими порциями по 1,8 грей. Лучевая терапия продолжается 2-3 недели. По выходным сеансы облучения обычно не проводятся.
По каким протоколам лечат детей?
В Германии детей и подростков с лимфомой Ходжкина лечат только по плану/ по программам, которые называются исследования оптимизации терапии. Это стандартизированные клинические исследования. Их цель — лечить больных по современным программам и одновременно повышать эффективность лечения.
До начала 2012 г. в Германии проводились два исследования (с международным участием):
- исследование EuroNet-PHL-C1: (European Network Paediatric Hodgkin’s Lymphoma – Европейская рабочая группа по лимфомам Ходжкина у детей) занималось лечением детей и подростков с классической болезнью Ходжкина
- исследование EuroNet-PHL-LP1: разработано для детей и подростков с вариантом лимфомы Ходжкина «нодулярная с лимфоцитарным преобладанием»
Какие шансы излечиться от лимфомы Ходжкина?
Шансы на выздоровление у детей и подростков с лимфомой Ходжкина очень хорошие. Сегодня благодаря высокоточным современным методам диагностики и стандартизированным протоколам интенсивной комбинированной терапии выздоравливают более 95% больных. Т.е. по статистике из 10 заболевших выздоравливает больше 9 человек независимо от того, на какой стадии была болезнь на момент постановки диагноза. Таких результатов удалось добиться благодаря тому, что интенсивность лечения (количество циклов химиотерапии, лучевой терапии) подбирается в зависимости от специфики индивидуальной ситуации пациента в соответствии с распределением по разным терапевтическим группам. Больных на более поздних стадиях (терапевтическая группа II и III) лечат более интенсивно, чем больных на ранних стадиях (терапевтическая группа I), чтобы у всех добиться сравнительно хорошего прогноза.
По данным центральной исследовательской группы по лимфоме Ходжкина (г. Галле) примерно у 11 % больных (до 18 лет) происходит рецидив. Обычно даже в случае рецидива можно получить хорошие результаты лечения. Но прогноз для каждого пациента зависит прежде всего от того, когда именно наступил рецидив. Если у ребёнка рецидив произошёл поздно (т.е. после окончания лечения прошло больше года), то второй курс химиотерапии и лучевой терапии дают очень хорошие результаты (10-летняя выживаемость у более 90% пациентов). Если у ребёнка, напротив, ранний рецидив (т.е. после окончания лечения прошло от 3 до 12 месяцев), то при определённых условиях требуется очень интенсивная терапия (высокодозная химиотерапия и аутологичная трансплантация костного мозга), чтобы иметь хорошие шансы на выздоровление.
Необходимое замечание: названные проценты выздоровевших — это статистические показатели. Они точно и достоверно описывают большую группу всех детей и подростков, заболевших лимфомой Ходжкина. Но статистика не может предсказать, выздоровеет конкретный ребёнок, или нет. Однако статистика даёт нам базовую оценку шансов на выздоровление.
Список литературы
- Suarez F, Mahlaoui N, Canioni D, Andriamanga C, Dubois d’Enghien C, Brousse N, Jais JP, Fischer A, Hermine O, Stoppa-Lyonnet D: Incidence, presentation, and prognosis of malignancies in ataxia-telangiectasia: a report from the French national registry of primary immune deficiencies. Journal of clinical oncology : official journal of the American Society of Clinical Oncology 2015 Jan 10; 33: 202 [PMID: 25488969] SUA2015
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html] KAA2014
- Kluge R, Körholz D: [Role of FDG-PET in Staging and Therapy of Children with Hodgkin Lymphoma. Klinische Padiatrie 2011, [Epub ahead of print] [PMID: 22012607] KLU2011a
- Purz S, Mauz-Körholz C, Körholz D, Hasenclever D, Krausse A, Sorge I, Ruschke K, Stiefel M, Amthauer H, Schober O, Kranert WT, Weber WA, Haberkorn U, Hundsdörfer P, Ehlert K, Becker M, Rössler J, Kulozik AE, Sabri O, Kluge R: [18F]Fluorodeoxyglucose positron emission tomography for detection of bone marrow involvement in children and adolescents with Hodgkin’s lymphoma. Journal of clinical oncology : official journal of the American Society of Clinical Oncology 2011, 10; 29: 3523 [PMID: 21825262] PUR2011
- Claviez A: Hodgkin-Lymphom. Interdisziplinäre Leitlinie der Deutschen Krebsgesellschaft und der Deutschen Gesellschaft für Pädiatrische Onkologie und Hämatologie 2007 [URI: http://www.awmf.org/ uploads/ tx_szleitlinien/ 025-012_S1_Hodgkin-Lymphom_abgelaufen.pdf] CLA2007
- Mauz-Körholz C, Gorde-Grosjean S, Hasenclever D, Shankar A, Dörffel W, Wallace WH, Schellong G, Robert A, Körholz D, Oberlin O, Hall GW, Landman-Parker J: Resection alone in 58 children with limited stage, lymphocyte-predominant Hodgkin lymphoma-experience from the European network group on pediatric Hodgkin lymphoma. Cancer 2007, 110: 179 [PMID: 17526010] MAU2007
- Gadner H, Gaedicke G, Niemeyer CH, Ritter J (Hrsg): Pädiatrische Hämatologie und Onkologie. Springer-Verlag 2006 [URI: http://www.springer.com/ medicine/ pediatrics/ book/ 978-3-540-03702-6] GAD2006
- Dörffel W, Schellong G: Morbus Hodgkin. in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie Springer-Verlag, 2006, 752 [ISBN: 3540037020] DOE2006
- Schellong G, Dörffel W, Claviez A, Körholz D, Mann G, Scheel-Walter HG, Bokkerink JP, Riepenhausen M, Luders H, Potter R, Ruhl U, DAL/GPOH: Salvage therapy of progressive and recurrent Hodgkin’s disease: results from a multicenter study of the pediatric DAL/GPOH-HD study group. Journal of clinical oncology 2005, 23: 6181 [PMID: 16135485] SCh3005l
- Claviez A: Morbus Hodgkin. in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen Deutscher Ärzte-Verlag Köln, 5. Aufl. 2004, 347 [ISBN: 3769104285] CLA2004b
- Körholz D, Claviez A, Hasenclever D, Kluge R, Hirsch W, Kamprad F, Dörffel W, Wickmann L, Papsdorf K, Dieckmann K, Kahn T, Mauz-Korholz C, Dannenberg C, Potter R, Brosteanu O, Schellong G, Sabri O: The concept of the GPOH-HD 2003 therapy study for pediatric Hodgkin’s disease. Klin Pädiatr 2004, 216: 150 [PMID: 15175959] KOE2004
- Körholz D, Kluge R, Wickmann L, Hirsch W, Lüders H, Lotz I, Dannenberg C, Hasenclever D, Dörffel W, Sabri O: Importance of F18-fluorodeoxy-D-2-glucose positron emission tomography (FDG-PET) for staging and therapy control of Hodgkin’s lymphoma in childhood and adolescence — consequences for the GPOH-HD 2003 protocol. Onkologie 2003, 26: 489 [PMID: 14605468] KOE2003
- Jaffe ES et al.: World Health Organization classification of tumours. Pathology and genetics of tumours of hematopoietic and lymphoid tissues. IARC Press, Lyon 2001 JAF2001
лимфатических узлов — опухшие
Это симптом вашего ребенка?
- Увеличение размера одного или нескольких лимфатических узлов. Большинство в шее.
- Также включает увеличенные лимфатические узлы в подмышечной впадине или паху.
- Он больше, чем тот же узел на другой стороне тела.
- Нормальные узлы обычно имеют диаметр менее ½ дюйма (12 мм). Это размер горошины или печеной фасоли.
Причины увеличения лимфатических узлов
- Шейные узлы. Чаще всего поражаются шейные (шейные) узлы. Это связано с множеством респираторных инфекций, возникающих в детстве.
- Вирусная инфекция горла. Это наиболее частая причина опухших узлов на шее. Увеличенные узлы обычно имеют диаметр от ½ до 1 дюйма (12-25 мм). Они одинаковые с каждой стороны.
- Бактериальная инфекция горла. Опухший узел при бактериальной инфекции горла обычно находится только с одной стороны. Он может быть довольно большим; более 1 дюйма (25 мм) в поперечнике.Это примерно размером с четверть. Чаще всего это узел, дренирующий миндалину.
- Разрушение или абсцесс зуба. Это вызывает опухший болезненный узел под челюстной костью. Задействован только один узел. Нижняя часть лица также может быть опухшей с этой стороны.
- Распухшие узлы подмышек. Причины включают кожные инфекции (например, импетиго). Сыпь (например, от ядовитого плюща) может сделать то же самое.
- Опухшие узлы в паху. Причины включают кожные инфекции (например, микоз).Причиной может быть оставшийся посторонний предмет (например, осколок).
- Бритье. Девочки-подростки могут вызвать легкие инфекции при бритье ног.
- Широко распространенные опухшие узлы. Повсюду опухшие узлы указывают на распространение инфекции в крови. Пример — инфекционное моно. Распространенные высыпания, такие как экзема, также могут вызывать увеличение всех узлов.
- Нормальные узлы. Лимфатические узлы всегда можно прощупать в области шеи и паха. Они размером с боб.Они никогда не уходят.
Лимфатические узлы: что они истощают
- Лимфатические узлы заполнены лейкоцитами. Они фильтруют лимфатическую жидкость, поступающую из определенных частей тела. Они борются с инфекциями.
- Передние шейные узлы . Они осушают нос, горло и нижнюю часть лица.
- Шейные узлы сзади. Осушают кожу головы.
- Узлы подмышек. Осушают руки и верхнюю стенку грудной клетки.
- Паховые узлы. Осушают ноги и нижнюю стенку желудка.
Общие предметы, используемые для определения размера
- Ластик для горошины или карандаша: дюйма или 6 мм
- Размер: дюйма или 1,8 см
- Четверть: 1 дюйм или 2,5 см
- Мяч для гольфа: 1 ½ дюйма или 3,8 см
- Теннисный мяч: 2 ½ дюйма или 6,4 см
Когда вызывать лимфатические узлы — опухшие
Позвоните врачу или обратитесь за помощью сейчас
- Узел на шее вызывает проблемы с дыханием, глотанием или питьем
- Лихорадка выше 40 ° C (104 ° F)
- Кожа над узлом красная
- Узел становится намного больше, чем 6 часов или меньше
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема срочная
Связаться с врачом в течение 24 часов
- 1 дюйм или более (2.5 см или более) размером по размеру
- Очень нежный на ощупь
- Возраст менее 3 месяцев
- Ограничения на движение шеи, руки или ноги
- Зубная боль с опухшим узлом под челюстной костью
- Лихорадка длится дольше более 3 дней
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной
Обратиться к врачу в рабочее время
- На шее, а также болит горло
- Большие узлы на 2 или более частях тело
- Причина опухшего узла не ясна
- Большой узел сохраняется более 1 месяца
- У вас есть другие вопросы или опасения
Самостоятельный уход на дому
- Слегка опухший лимфатический узел
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу за маленькими лимфатическими узлами
- Что следует знать о нормальных узлах:
- Если вы обнаружили узел размером с горошину или фасоль, это нормально. Нормальные лимфатические узлы меньше ½ дюйма или 12 мм.
- Не ищите лимфатические узлы, их всегда можно найти. Их легко найти в шее и паху.
- Что следует знать о опухших узлах, вызванных вирусной инфекцией:
- Вирусные инфекции горла и простуда могут привести к увеличению лимфатических узлов на шее.Они могут увеличиваться вдвое. Они также могут стать нежными.
- Это нормальная реакция. Это означает, что лимфатический узел борется с инфекцией и хорошо справляется со своей задачей.
- Вот несколько советов по уходу, которые могут помочь.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Не сжимайте:
- Не сжимайте лимфатические узлы.
- Причина: это может помешать им вернуться к нормальному размеру.
- Вернуться в школу:
- Одни только опухшие лимфатические узлы не могут быть переданы другим.
- Если опухшие узлы вызваны вирусным заболеванием, ваш ребенок может вернуться в школу. Подождите, пока температура не спадет. Ваш ребенок должен чувствовать себя достаточно хорошо, чтобы заниматься обычной деятельностью.
- Чего ожидать:
- После того, как заражение прошло, узлы медленно возвращаются к нормальному размеру.
- Это может занять от 2 до 4 недель.
- Однако полностью они никогда не исчезнут.
- Позвоните своему врачу, если:
- Узел получил 1 дюйм (2.5 см) или больше размером
- Большой узел сохраняется более 1 месяца
- Вы думаете, что вашему ребенку нужно быть на виду
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какая-либо Симптомы «позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021.Schmitt Pediatric Guidelines LLC.
опухших лимфатических узлов | Детская больница CS Mott
Обзор темы
Что такое лимфатические узлы?
Лимфатические узлы — это маленькие бобовидные железы по всему телу. Они являются частью лимфатической системы, которая переносит жидкость (лимфатическую жидкость), питательные вещества и отходы между тканями тела и кровотоком.
Лимфатическая система — важная часть иммунной системы, системы защиты организма от болезней.Лимфатические узлы фильтруют лимфатическую жидкость по мере ее прохождения, задерживая бактерии, вирусы и другие инородные вещества, которые затем разрушаются специальными лейкоцитами, называемыми лимфоцитами.
Лимфатические узлы могут быть обнаружены по отдельности или группами. И они могут быть размером с булавочную головку или величиной с оливку. Группы лимфатических узлов можно прощупать в области шеи, паха и подмышек. Лимфатические узлы обычно не болезненны. Большинство лимфатических узлов в теле не прощупываются.
Что вызывает увеличение лимфатических узлов?
Лимфатические узлы часто увеличиваются в одном месте, когда в лимфатическом узле или рядом с ним развивается такая проблема, как травма, инфекция или опухоль.Какие лимфатические узлы опухшие, могут помочь определить проблему.
- Железы по обе стороны шеи, под челюстью или за ушами обычно опухают при простуде или боли в горле. Железы также могут опухать после травмы, такой как порез или укус, рядом с железой или когда опухоль или инфекция возникают во рту, голове или шее.
- Подмышечные лимфатические узлы (подмышечные лимфатические узлы) могут увеличиваться в результате травмы или инфекции руки или кисти. Редкой причиной отека подмышек может быть рак груди или лимфома.
- Лимфатические узлы в паху (бедренные или паховые лимфатические узлы) могут увеличиваться в результате травмы или инфекции стопы, ноги, паха или половых органов. В редких случаях опухоль в этой области может быть вызвана раком яичка, лимфомой или меланомой.
- Железы над ключицей (надключичные лимфатические узлы) могут опухать из-за инфекции или опухоли в областях легких, груди, шеи или живота.
Распространенные места увеличения лимфатических узлов включают шею, пах и подмышки.
Что означает увеличение лимфатических узлов в двух или более частях тела?
Когда лимфатические узлы увеличиваются в двух или более частях тела, это называется генерализованной лимфаденопатией. Это может быть вызвано:
- Вирусным заболеванием, например корью, краснухой, ветряной оспой (ветряной оспой) или эпидемическим паротитом.
- Мононуклеоз (вирус Эпштейна-Барра), вызывающий лихорадку, боль в горле и усталость, или цитомегаловирус (ЦМВ), вирусная инфекция, которая вызывает симптомы, сходные с симптомами мононуклеоза.
- Бактериальное заболевание, такое как стрептококковая ангина (вызываемая бактериями Streptococcus) или болезнь Лайма (бактериальная инфекция, распространяемая определенными типами клещей).
- Побочные эффекты фенитоина (дилантина), лекарства, применяемого для предотвращения судорог.
- Побочные эффекты вакцинации против кори, паротита и краснухи.
- Рак, такой как лейкемия, болезнь Ходжкина и неходжкинская лимфома.
- Синдром приобретенного иммунодефицита (СПИД), который развивается после заражения человека ВИЧ (вирусом иммунодефицита человека).Этот вирус атакует иммунную систему, затрудняя организму борьбу с инфекциями и некоторыми заболеваниями.
- Сифилис, инфекция, передающаяся половым путем.
Как лечить увеличение лимфатических узлов?
Лечение опухших желез направлено на устранение причины. Например, бактериальную инфекцию можно лечить антибиотиками, а вирусная инфекция часто проходит сама по себе. Если есть подозрение на рак, для подтверждения диагноза может быть сделана биопсия.
Любые опухшие лимфатические узлы, которые не исчезают или не возвращаются к нормальному размеру в течение примерно месяца, должны быть проверены врачом.
Как долго лимфатические узлы будут увеличиваться в размерах?
Лимфатические узлы могут оставаться опухшими или твердыми еще долгое время после того, как первичная инфекция прошла. Это особенно верно для детей, чьи железы могут уменьшаться в размере, оставаясь твердыми и видимыми в течение многих недель.
Увеличение лимфатических узлов, когда у вашего ребенка
| Лимфатические узлы расположены по всему телу. Некоторые лимфатические узлы можно прощупать извне (заштрихованные участки). |
Лимфатические узлы помогают иммунной системе организма бороться с инфекциями. Эти узлы встречаются по всему телу. Лимфатические узлы могут увеличиваться в результате болезни или инфекции. Они также могут набухать по неизвестным причинам. В большинстве случаев увеличенные лимфатические узлы (также называемые опухшими железами) не являются серьезной проблемой. Они часто возвращаются к своему первоначальному размеру без лечения или после того, как болезнь или инфекция прошли.
Что вызывает увеличение лимфатических узлов?
Увеличение лимфатических узлов может быть вызвано:
- Распространенные болезни, такие как простуда или ушная инфекция
- Бактериальные инфекции, такие как ангина
- Вирусные инфекции, такие как мононуклеоз
- Некоторые редкие болезни, влияющие на иммунную систему
- В редких случаях рак
Как диагностируется причина увеличения лимфатических узлов?
- Медицинский работник спрашивает о симптомах и истории здоровья вашего ребенка.
- Вашему ребенку проведен медицинский осмотр. Врач проверит узлы на шее, за ушами, под мышками и в паху. Эти узлы часто можно прощупать извне, когда они опухли. Если врач считает, что у вашего ребенка инфекция, он может сдать дополнительные анализы.
Как лечат увеличенные лимфатические узлы?
- Лечение опухших лимфатических узлов зависит от основной причины.В большинстве случаев лечение не требуется.
- Медицинский работник может назначить лекарство для лечения инфекции. Ваш ребенок должен принимать все лекарства, даже если он или она начинает чувствовать себя лучше.
- Если лимфатические узлы болезненны или чувствительны, выполните следующие действия дома, чтобы облегчить симптомы у ребенка:
- Дайте ребенку безрецептурные лекарства, такие как ибупрофен или парацетамол, от боли и лихорадки. Не давайте ибупрофен младенцам в возрасте 6 месяцев или младше.Не давайте аспирин (или лекарство, содержащее аспирин) ребенку младше 19 лет, если только его врач не назначил. Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
- Приложите теплую влажную ткань (компресс) к болезненным или болезненным лимфатическим узлам.
Позвоните поставщику медицинских услуг
Позвоните поставщику медицинских услуг, если у вашего ребенка есть одно из следующего:
- Лихорадка (см. «Лихорадка и дети» ниже)
- У вашего ребенка припадок, вызванный лихорадкой
- Болезненные или болезненные увеличенные лимфатические узлы
- Лимфатические узлы, которые продолжают увеличиваться в размерах или длятся более 2 недель
- Большой лимфатический узел, который очень твердый или не движется под пальцами
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка.Не используйте ртутный термометр. Существуют разные виды цифровых термометров. К ним относятся те, которые предназначены для рта, ушей, лба (височного), прямой кишки или подмышек. Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Он может случайно проткнуть прямую кишку. Он может передавать микробы через стул. Следуйте инструкциям производителя продукта для правильного использования. Если вы чувствуете себя плохо с ректальным термометром, используйте другой тип.Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.
Младенец до 3 месяцев:
- Сначала спросите у лечащего врача вашего ребенка, как вам следует измерять температуру.
- Ректально или лоб: 100,4 ° F (38 ° C) или выше
- Подмышка: 99 ° F (37.2 ° C) или выше
Ребенок в возрасте от 3 месяцев до 36 месяцев (3 года):
- Ректально, лоб или ухо: 102 ° F (38,9 ° C) или выше
- Подмышка: 101 ° F (38,3 ° C) или выше
В таких случаях звоните поставщику медицинских услуг:
- Повторяющаяся температура 104 ° F (40 ° C) или выше
- Лихорадка, продолжающаяся более 24 часов у ребенка в возрасте до 2 лет
- Лихорадка, которая сохраняется в течение 3 дней у детей в возрасте 2 лет и старше
© 2000-2020 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Признаки и симптомы неходжкинской лимфомы у детей
Детская неходжкинская лимфома (НХЛ) может вызывать множество различных признаков и симптомов в зависимости от того, где она находится в организме. Общие симптомы включают:
- Увеличенные лимфатические узлы (видимые или ощущаемые как комочки под кожей)
- Вздутие живота (живота)
- Чувство сытости после небольшого количества еды
- Одышка или кашель
- Лихорадка
- Похудание
- Ночные поты
- Усталость (чувство сильной усталости)
Неходжкинская лимфома может расти в лимфатических узлах под кожей (по бокам шеи, в области подмышек, над ключицей или в области паха).Увеличенные узлы часто видны или ощущаются как комки под кожей и обычно не вызывают боли. Часто их впервые замечают ребенок, родитель или медицинский работник.
Увеличение лимфатических узлов у детей чаще вызывается инфекциями, чем НХЛ. Лимфатические узлы, которые увеличиваются в ответ на инфекцию, называются реактивными узлами или гиперпластическими узлами и часто чувствительны на ощупь.
Лимфома брюшной полости (живота)Лимфома, растущая внутри брюшной полости, может вызвать опухоль и болезненность.Также может быть скопление жидкости, которое вызывает еще больший отек.
Лимфома может иногда увеличивать селезенку и заставлять ее давить на живот. Это может вызвать чувство сытости у ребенка после того, как он съел лишь небольшое количество пищи.
Когда лимфома вызывает опухоль около кишечника, это может привести к блокировке дефекации, что может привести к боли в животе, тошноте и рвоте.
Лимфома также может блокировать выход мочи из почек. Это может привести к снижению диуреза, усталости, потере аппетита, тошноте или отекам рук или ног.
Лимфома грудной клеткиКогда лимфома начинается в вилочковой железе (небольшой орган в середине грудной клетки) или лимфатических узлах в груди, она может давить на соседнюю трахею (трахею). Это может привести к кашлю, одышке и затрудненному дыханию.
Верхняя полая вена (SVC) — это большая вена, по которой кровь от головы и рук переносится к сердцу. Он проходит рядом с вилочковой железой и лимфатическими узлами внутри грудной клетки. Лимфомы в этой области могут давить на ВПВ, в результате чего кровь возвращается в вены.Это может привести к отеку лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи). Это также может вызвать затрудненное дыхание, а также головные боли, головокружение и изменение сознания, если оно влияет на мозг. Это состояние, известное как синдром SVC , может быть опасным для жизни, поэтому его необходимо лечить немедленно.
Лимфома головного и спинного мозгаНекоторые типы лимфомы могут распространяться на область вокруг головного и спинного мозга.Это может вызвать такие проблемы, как головная боль, тошнота, изменение зрения, онемение лица и проблемы с разговором.
Лимфома на кожеНекоторые лимфомы могут поражать саму кожу. Они могут вызвать зудящие красные или фиолетовые комочки или узелки под кожей.
Общие симптомы лимфомы (симптомы B)Наряду с возникновением симптомов в той части тела, где она начинается, НХЛ также может вызывать общие симптомы, такие как:
- Лихорадка и озноб
- Потливость (особенно ночью)
- Необъяснимая потеря веса
Говоря о лимфоме, врачи иногда называют эти симптомы B.Симптомы B часто обнаруживаются при более быстро растущих лимфомах.
Другие симптомы могут быть вызваны низким количеством клеток крови. Показатели крови могут стать низкими, если лимфома распространяется на костный мозг и вытесняет нормальные здоровые клетки, из которых образуются новые клетки крови. Это может привести к таким проблемам, как:
- Тяжелые или частые инфекции (из-за низкого уровня лейкоцитов)
- Легкие синяки или кровотечения (из-за низкого количества тромбоцитов)
- Усталость и бледность кожи (из-за низкого количества эритроцитов; анемия)
Многие из вышеперечисленных признаков и симптомов, скорее всего, вызваны чем-то другим, а не лимфомой, например инфекцией.Тем не менее, если у вашего ребенка есть какие-либо из этих симптомов, проконсультируйтесь с врачом, чтобы найти причину и при необходимости лечить.
Лимфома Ходжкина | NHS inform
Лимфома Ходжкина — это разновидность рака крови. Это может повлиять на детей в любом возрасте, но чаще встречается у подростков старшего возраста и молодых людей. Ежегодно в Великобритании около 70 детей в возрасте 0-14 лет, 120 молодых людей в возрасте 15-19 лет и 180 молодых людей в возрасте 20-24 лет страдают лимфомой Ходжкина.
Больше детей, чем когда-либо, переживают детский рак.Существуют новые и более совершенные лекарства и методы лечения, и теперь мы также можем работать над уменьшением побочных эффектов от рака в прошлом.
Это ужасно слышать, что ваш ребенок болен раком, и временами это может подавлять, но есть много специалистов в области здравоохранения и организаций поддержки, которые помогут вам в это трудное время.
Более подробная информация о раке вашего ребенка и методах лечения, которые можно использовать, часто может помочь родителям справиться с этим. Мы надеемся, что эта информация окажется для вас полезной.Специалист вашего ребенка предоставит вам более подробную информацию, а если у вас есть какие-либо вопросы, важно спросить у врача-специалиста или медсестры, которые знают индивидуальную ситуацию вашего ребенка.
Что такое лимфома Ходжкина?
Лимфома Ходжкина — это тип рака, который возникает в лимфатической системе. Существует два основных типа лимфомы Ходжкина: классическая лимфома Ходжкина, которая поражает 95% пациентов, и лимфома с преобладанием лимфоцитов Ходжкина (LPHL), которая поражает только 5% пациентов.Эта информация относится к классической лимфоме Ходжкина, но включает небольшой раздел о ЛПХЛ.
Лимфатическая система
Лимфатическая система является частью иммунной системы, естественной защиты организма от инфекций и болезней.
Лимфатическая система состоит из костного мозга, тимуса, селезенки и лимфатических узлов (или лимфатических узлов). Лимфатические узлы связаны сетью крошечных лимфатических сосудов, содержащих лимфатическую жидкость. Лимфомы могут начаться где угодно в лимфатической системе, но лимфома Ходжкина, скорее всего, начнется в лимфатических узлах на шее.Другие области, где лимфатические узлы могут увеличиваться, находятся над ключицей, подмышкой, пахом и внутри грудной клетки. В этих областях железы могут набухать как часть реакции организма на инфекцию, а не только на рак, поэтому для диагностики лимфомы необходима биопсия.
Количество лимфатических узлов варьируется от одной части тела к другой. В некоторых частях тела очень мало лимфатических узлов, тогда как под мышкой их может быть 20-50.
Существует два основных типа лимфомы: неходжкинская лимфома (НХЛ) и лимфома Ходжкина (HL).Хотя это оба типа лимфомы, между ними есть различия, что означает, что они нуждаются в разном лечении.
Причины
Точная причина лимфомы Ходжкина неизвестна. У большинства людей лимфома Ходжкина не обнаруживается. Однако появляется все больше свидетельств того, что инфекции, такие как вирус, вызывающий железистую лихорадку, могут играть определенную роль в развитии лимфомы Ходжкина, особенно в детском возрасте. Слабый иммунитет также может быть фактором риска развития заболевания.Очень редко лимфома Ходжкина может развиться у более чем одного члена семьи, но она не передается по наследству от родителей, и вы не можете заразиться ею от другого человека.
Признаки и симптомы
Первым признаком лимфомы Ходжкина обычно является безболезненное опухание одной железы или группы лимфатических узлов, которое продолжается несколько недель или даже месяцев. Первые железы, которые могут быть поражены, находятся на шее или над ключицей, чаще всего только с одной стороны. Однако важно помнить, что детские железы также могут опухать, если у них есть обычная инфекция, вызывающая боль в горле или простуду.Если поражены грудные железы, это может вызвать кашель или одышку. Это вызвано давлением, которое железы оказывают на дыхательные пути.
Иногда у ребенка с лимфомой Ходжкина может быть высокая температура (жар), ночная потливость, потеря веса или кожный зуд.
Как диагностируют лимфому Ходжкина
Поскольку лимфатические узлы могут увеличиваться по разным причинам, для диагностики лимфомы Ходжкина проводится биопсия. Биопсия — это когда опухшая лимфатическая железа удаляется, а клетки исследуются под микроскопом.Это небольшая операция, которая обычно проводится под общим наркозом. Иногда необходимо удалить лишь небольшую часть лимфатической железы, что можно сделать под местной анестезией.
Если лимфома Ходжкина диагностируется после биопсии, проводятся дополнительные тесты, чтобы определить точный размер и положение лимфомы, а также определить, распространилась ли она за пределы исходной области. Эти тесты включают рентген, анализы крови, компьютерную томографию, МРТ и ПЭТ.
Очень часто берут образец костного мозга.Это связано с тем, что клетки лимфомы могут распространяться в костный мозг, а также в другие лимфатические узлы.
Выполняемые тесты называются промежуточными. Вам будут объяснены любые тесты и исследования, которые потребуются вашему ребенку. Группа Детского рака и лейкемии (CCLG) имеет больше информации о том, что включает в себя тесты и сканирование.
Стадия
Стадия лимфомы Ходжкина описывает размер и положение рака, а также его распространение. Стадия очень важна, потому что тип лечения, который получает ваш ребенок, будет зависеть от стадии заболевания.Система стадирования лимфомы Ходжкина следующая:
1 этап
Поражена только одна группа лимфатических узлов, а лимфома находится только на одной стороне диафрагмы (мышечный слой под легкими, который контролирует дыхание).
2 этап
Поражаются две или более группы лимфатических узлов, но они находятся только с одной стороны диафрагмы.
3 этап
Лимфома находится в лимфатических узлах выше и ниже диафрагмы.
4 этап
Лимфома распространилась за пределы лимфатических узлов на другие органы, такие как печень, легкие или костный мозг.
Помимо присвоения каждой стадии номера, врачи также используют буквенный код — A, B или E:
- A означает, что у вашего ребенка нет симптомов.
- B означает, что у вашего ребенка есть один или несколько из следующих симптомов: жар, ночная потливость или значительная потеря веса.
- E означает, что лимфома выросла из лимфатической железы в экстранодальную ткань (ткань в местах за пределами лимфатических узлов).
Число и буква используются при определении стадии каждого ребенка с лимфомой Ходжкина. Это поможет врачу определиться с планом лечения вашего ребенка.
Лечение
Детей с лимфомой Ходжкина обычно лечат химиотерапией, но иногда требуется и лучевая терапия. Тип и количество предоставляемого лечения зависят от стадии заболевания, на котором оно было диагностировано. Врач вашего ребенка обсудит с вами варианты лечения.
Химиотерапия
Это использование противораковых (цитотоксических) препаратов для уничтожения раковых клеток.
Обычно используется комбинация лекарств, которая часто назначается каждые несколько недель в течение нескольких месяцев. Используется комбинация лекарств, потому что каждый химиотерапевтический препарат действует по-своему. Совместное использование нескольких препаратов увеличивает эффективность лечения. Это также означает, что можно использовать более низкие дозы отдельных лекарств, что может снизить вероятность долгосрочных побочных эффектов.
Радиотерапия
Используется менее чем у половины людей с лимфомой Ходжкина.Он лечит рак, используя лучи высокой энергии, которые разрушают раковые клетки, причиняя как можно меньше вреда нормальным клеткам.
Побочные эффекты лечения
Лечение лимфомы Ходжкина может вызывать побочные эффекты, и врач вашего ребенка обсудит их с вами до начала лечения. Любые возможные побочные эффекты будут зависеть от конкретного лечения и той части тела, которая подвергается лечению.
Некоторые общие побочные эффекты химиотерапии, которые могут возникнуть во время лечения, включают:
- плохое самочувствие (тошнота) и тошнота (рвота)
- Выпадение волос
- низкий анализ крови, который может привести к повышенному риску инфицирования, синяков и кровотечений
- усталость
Также могут произойти изменения вкусовых ощущений у вашего ребенка и изменения в его кишечнике.Если у вашего ребенка возникают побочные эффекты от лечения, важно обсудить их с врачом или медсестрой. Они могут помочь уменьшить их.
Поздние побочные эффекты лечения
Излечимость лимфомы Ходжкина очень высока, что означает, что у некоторых детей могут развиваться побочные эффекты через много лет после лечения. Вероятность развития поздних побочных эффектов зависит от того, где находилась исходная опухоль, насколько далеко она распространилась, и от типа лечения, которое прошел ваш ребенок.
Эти поздние побочные эффекты могут влиять на нормальные органы, такие как сердце, почки и легкие.После лечения лимфомы Ходжкина наблюдается небольшое повышение риска развития другого рака в более позднем возрасте. Также есть вероятность, что это может повлиять на фертильность. Мальчики-подростки, которым поставлен диагноз после полового созревания, должны иметь возможность получить банк спермы до начала лечения. В этой ситуации сперму можно хранить для возможного использования в более поздние годы.
Врач или медсестра вашего ребенка расскажут больше о возможных поздних побочных эффектах.
Клинические испытания
Многие дети проходят лечение в рамках клинических исследований.Испытания направлены на улучшение нашего понимания наилучшего способа лечения болезни, обычно путем сравнения стандартного лечения с новой или модифицированной версией.
Целью лечения лимфомы Ходжкина является излечение рака с наименьшими возможными краткосрочными и долгосрочными побочными эффектами. Это особенно важно при детской лимфоме Ходжкина, где показатели излечения высоки. Важно найти правильный баланс между лечением рака и минимальным риском долгосрочных побочных эффектов.
При необходимости медицинская бригада вашего ребенка поговорит с вами об участии в клиническом исследовании и ответит на любые ваши вопросы.Письменная информация часто предоставляется, чтобы помочь в объяснении.
Участие в исследовании является полностью добровольным, и у вас будет достаточно времени, чтобы решить, подходит ли это вашему ребенку.
Рекомендации по лечению
Иногда клинические испытания опухоли вашего ребенка недоступны. Это может быть связано с тем, что недавно закончилось исследование, или потому, что опухоль встречается очень редко. В таких случаях вы можете ожидать, что ваши врачи и медсестры предложат наиболее подходящее лечение с использованием рекомендаций, подготовленных экспертами по всей стране.Детская группа по лечению рака и лейкемии (CCLG) — важная организация, которая помогает разрабатывать эти рекомендации.
Последующее наблюдение
Около 90% детей с лимфомой Ходжкина излечиваются. Когда ваш ребенок завершит лечение, он перейдет в фазу последующего наблюдения, посещая врачей и медсестер в амбулаторных клиниках, как правило, в течение примерно пяти лет. Вначале посещения клиники будут проводиться каждые 3-4 месяца, а в течение нескольких лет после завершения лечения будут периодически проводиться сканирование, рентген и анализы крови.
Если рак вернется, можно назначить другой курс лечения. Если у вас есть особые опасения по поводу состояния и лечения вашего ребенка, лучше всего обсудить их с лечащим врачом, который знает ситуацию.
Лимфома Ходжкина с преобладанием лимфоцитов (ЛПХЛ)
Это редкий тип лимфомы Ходжкина, которым страдают около 5% пациентов. ЛПХЛ обычно растет медленнее, чем классическая лимфома Ходжкина, и обычно требует менее интенсивного лечения.У молодых людей с LPHL может быть одна опухшая железа или группа опухших желез только в одной области, например, в шее или паху. Опухшая железа часто растет очень медленно и может присутствовать в течение многих месяцев, прежде чем будет проведена биопсия и поставлен диагноз. Биопсия и определение стадии будут проводиться так же, как при классической лимфоме Ходжкина. Назначенное лечение будет зависеть от стадии заболевания, но у большинства пациентов диагностируется ранняя стадия заболевания.
LPHL обычно лечат хирургическим вмешательством или низкодозной химиотерапией.Он может вернуться через много лет после лечения, и может потребоваться дальнейшее лечение, но это редко бывает опасным для жизни состоянием. В редких случаях пациенты имеют прогрессирующую ЛПХЛ и получают более интенсивную химиотерапию. Также существует связь между LPHL и развитием более агрессивной неходжкинской лимфомы.
Твои чувства
Как родитель, тот факт, что ваш ребенок болен раком, является одной из худших ситуаций, с которыми вы можете столкнуться. У вас может быть много эмоций, таких как страх, вина, печаль, гнев и неуверенность.Все это нормальные реакции и часть процесса, через который проходят многие родители в такое трудное время. Здесь невозможно описать все чувства, которые могут у вас возникнуть. Однако буклет CCLG «Рак для детей и молодежи»; В «Руководстве для родителей» рассказывается об эмоциональном воздействии ухода за ребенком, больным раком, и предлагаются источники помощи и поддержки.
Ваш ребенок может испытывать множество сильных эмоций на протяжении всего периода переживания рака. В Руководстве для родителей эти вопросы обсуждаются подробнее и рассказывается о том, как вы можете поддержать своего ребенка.
Увеличение лимфатических узлов — Tenafly Pediatrics
Определение симптома
- Увеличение размера лимфатического узла на шее, подмышке или паху
- Обычно больше, чем соответствующий узел на другой стороне тела
- Нормальные узлы обычно меньше 1/2 дюйма в поперечнике ( размером с горошек или печеную фасоль)
- Узлы с вирусной инфекцией обычно имеют диаметр от 1/2 до 1 дюйма
- Узлы с бактериальной инфекцией обычно имеют диаметр> 1 дюйма (размер четверти)
См. более подходящую тему
- Если опухший узел на шее и боль в горле является основным симптомом, см. Боль в горле
Позвоните своему врачу сейчас (ночью или днем) Если
- Ваш ребенок выглядит или ведет себя очень больным
- Узел на шее вызывает затруднения при дыхании, глотании или питье
- Лихорадка> 104 ° F (40 ° C)
- Кожа сверху красная
- Быстрое увеличение размера узла в течение нескольких часов 9 0013
- Вы считаете, что вашего ребенка нужно видеть
- Размер 1 или более дюймов по размеру
- Очень нежный на ощупь
- В области шеи а также болит горло
- Мешает двигать шеей, рукой или ногой
- Лихорадка длится> 3 дней
- У вас есть другие вопросы или проблемы
- Большие узлы в нескольких местах
- Причина опухшего узла неизвестна
- Возраст младше 1 месяца (новорожденный)
- Лимфатический узел слегка увеличен, и вы не думаете, что ваш ребенок должен быть замечено
- Уверенность при нормальных узлах.Если вы обнаружили узел размером с горошину или боб (менее 1/2 дюйма), это нормальный лимфатический узел. Не ищите лимфатические узлы, они всегда можно найти (особенно в шее и паху).
- Уверенность в том, что опухшие узлы от вирусной инфекции: вирусные инфекции горла и простуда могут вызвать увеличение лимфатических узлов на шее в два раза. Незначительное увеличение и легкая болезненность означают, что лимфатический узел борется с инфекцией и выполняет свою работу хорошо.
- Лекарство от лихорадки или боли: дайте ацетаминофен или ибупрофен по мере необходимости при лихорадке> 102 ° F (39 ° C) или боли.В противном случае никакого лечения не требуется.
- Избегайте сдавливания: не сдавливайте лимфатические узлы, потому что это может помешать им вернуться к нормальному размеру. Скажите ребенку, чтобы он не возился с ними.
- Инфекция: Увеличение лимфатических узлов не заразно.
- Ожидаемое течение: после исчезновения инфекции узлы медленно возвращаются к нормальному размеру в течение 2–4 недель. Однако они никогда не исчезнут полностью.
- Позвоните своему врачу, если
- Узел увеличился до размера более 1 дюйма
- Узел размером более 1/2 дюйма сохраняется> 1 месяца
- У вашего ребенка ухудшается состояние или появляются какие-либо из симптомов «Позвоните своему врачу»
Распространенные болезни, такие как простуда или ушная инфекция
Бактериальные инфекции, такие как ангина
Вирусные инфекции, такие как мононуклеоз
Некоторые редкие болезни, влияющие на иммунную систему
В редких случаях рак
Медицинский работник спрашивает о симптомах и истории здоровья вашего ребенка.
Ваш ребенок прошел медицинский осмотр. Врач проверит узлы на шее, за ушами, под мышками и в паху. Эти узлы часто можно прощупать извне, когда они опухли. Если врач считает, что у вашего ребенка инфекция, он может сдать дополнительные анализы.
Лечение опухших лимфатических узлов зависит от основной причины.В большинстве случаев лечение не требуется.
Медицинский работник может назначить лекарство для лечения инфекции. Ваш ребенок должен принимать все лекарства, даже если он или она начинает чувствовать себя лучше.
Если лимфатические узлы болезненны или чувствительны, выполните дома следующие действия, чтобы облегчить симптомы у ребенка:
Давайте ребенку лекарства, отпускаемые без рецепта, например ибупрофен или ацетаминофен, от боли и лихорадки.Не давайте ибупрофен младенцам в возрасте 6 месяцев или младше. Не давайте аспирин (или лекарство, содержащее аспирин) ребенку младше 19 лет, если только его врач не назначил. Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
Приложите теплую влажную ткань (компресс) к болезненным или болезненным лимфатическим узлам.
Лихорадка (см. Ниже «Лихорадка и дети»)
У вашего ребенка припадок, вызванный лихорадкой
Болезненные или болезненные увеличенные лимфатические узлы
Лимфатические узлы, которые продолжают увеличиваться в размерах или длятся более 2 недель
Большой лимфатический узел, который очень твердый или не движется под пальцами
Ректально, лоб или ухо: 38,9 ° C (102 ° F) или выше
Подмышка: 101 ° F (38.3 ° C) или выше
Повторяющаяся температура 104 ° F (40 ° C) или выше
Лихорадка, продолжающаяся более 24 часов у ребенка в возрасте до 2 лет
Повышение температуры тела в течение 3 дней у детей в возрасте 2 лет и старше
Позвоните своему врачу в течение 24 часов (от 9 до 4) Если
Позвоните своему врачу в будние часы работы офиса, если
Уход за родителями на дому Если
Консультации по уходу на дому при малых лимфатических узлах
, когда у вашего ребенка опухшие лимфатические узлы
| Лимфатические узлы расположены по всему телу.Некоторые лимфатические узлы можно прощупать извне (заштрихованные участки). |
Лимфатические узлы помогают иммунной системе организма бороться с инфекциями. Эти узлы встречаются по всему телу. Лимфатические узлы могут увеличиваться в результате болезни или инфекции. Они также могут набухать по неизвестным причинам. В большинстве случаев увеличенные лимфатические узлы (также называемые опухшими железами) не являются серьезной проблемой. Они часто возвращаются к своему первоначальному размеру без лечения или после того, как болезнь или инфекция прошли.
Что вызывает увеличение лимфатических узлов?
Увеличение лимфатических узлов может быть вызвано:
Как диагностируется причина увеличения лимфатических узлов?
Как лечат увеличенные лимфатические узлы?
Позвоните поставщику медицинских услуг
Позвоните поставщику медицинских услуг, если у вашего ребенка есть одно из следующего:
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка.Не используйте ртутный термометр. Существуют разные виды цифровых термометров. К ним относятся те, которые предназначены для рта, ушей, лба (височного), прямой кишки или подмышек. Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Он может случайно проткнуть прямую кишку. Он может передавать микробы через стул. Следуйте инструкциям производителя продукта для правильного использования. Если вы чувствуете себя плохо с ректальным термометром, используйте другой тип.Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.
Младенец до 3 месяцев:
Ребенок в возрасте от 3 месяцев до 36 месяцев (3 года):
В таких случаях звоните поставщику медицинских услуг:
Revisor médico: Liora C Adler MD
Revisor médico: Pat F Bass MD MPH
Последняя версия: 01.12.2019
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
.
 А.
А.