Скрининговое обследование — что это такое?

Екатерина Смольникова
Практикующий врач-эндокринолог (Стаж 10 лет). Имеет большой опыт работы в частных и государственных клиниках России.
Задать вопрос
Последнее обновление — 31 июля 2018 в 15:16
Скрининговое обследование: что это такое и с какой целью его производят? Этот вопрос люди задают часто. Многие слышали о понятии скрининга и считают его необходимым для будущих матерей. Этот вид проверки еще применяют детям, а иногда и мужчинам. Понять суть проверки можно через изучение процедуры и видов скрининга.
Что означает скрининг?
Под скринингом понимают медицинскую проверку людей, которые не жалуются на здоровье, целью является выявление заболеваний. Подобное обследование проводится в большинстве бюджетных учреждений, причем в большинстве случаев бесплатно. Для прохождения скринингового обследования нужно быть прикрепленным к поликлинике.
Этот метод проверки позволяет обнаружить патологии на начальном этапе и повышает вероятность предотвращения болезни.
Исследование позволяет выявить такие болезни как:
Это лишь основные направления, которые выявляют скрининговые исследования. Существует еще ряд других заболеваний, которые также выявляются этим методом.
Существует массовая скрининговая проверка и выборочная. Обычно выборочное обследование касается только одной семьи или группы людей, где существует риск заражения тем или иным заболеванием.
Этот вид исследования выявляет наличие болезни на той стадии, когда симптомы еще не дают о себе знать.
Скрининговое обследование во время беременности
Если проверка здоровья населения это новая программа и проходят ее только желающие, то для будущих мам, выявить наличие патологий крайне важно. Многие беременные с сомнениями относятся к скрининговому обследованию, не зная, что это такое и как к нему подготовиться.

В комплексную проверку входят обследования на аппарате ультразвуковой диагностики и анализ на кровь. На их основе выявляют длину плода, срок от зачатия до обследования и наличие отклонений у малыша.
Одной из важных составляющих скринингового наблюдения является первая проверка в начале беременности.
Первый скрининг: что это?
Первая проверка важна для будущей матери, поскольку подтверждает наличие беременности. В этот период врачи стараются выявить отклонения следующего характера:
- Проверка длины носа, поскольку у тех детей, которые развиваются с отклонениями, кости формируются позже.
- Проверка желчного мешочка и количества сердечных сокращений. Это указывает на жизнеспособность ребенка.
- Под контролем держат состояние шейной складки, которая часто указывает на отклонения в развитии.
- Состояние кровотока, подходящего к плоду.
- Размер головы также важен для постановки диагноза.
- Проверка срока беременности в соответствии с таблицей.
Важно! Отклонения, выявленные при первом скрининге, не должны давать повода для беспокойства. При подозрении на неправильное развитие, женщину будут обследовать более интенсивно и скажут окончательный диагноз.

Обследование проводят как трансвагинальным методом, так и через брюшную стенку. Поскольку первый способ рассмотрения плода более информативен, его применяют на ранних сроках беременности.
Второй этап скрининга складывается из детального биохимического анализа крови. Важно отметить, что будущая мать сдает кровь только после прохождения УЗИ, где специалист определяет срок беременности.
Анализы, оцениваемые при таком исследовании — это ХГЧ, гормон, указывающий на наличие беременности и протеин-А, показывающий состояние плаценты и иммунитета женщины.
После трех исследований, врач выводит индекс МоМ, который складывается еще и из таких показателей как:
- возраст матери;
- наличие вредных привычек;
- предыдущих беременностей.
Врач назначает пройти два скрининга. Если у пациентки есть основания для прохождения третьего скринингового этапа, например, возраст, старше 35 лет или показатели по здоровью, тогда ее обследуют еще раз.
Второй скрининг
Второе скрининговое обследование, что это такое и для чего его необходимо делать всем будущим матерям?
В середине беременности женщину проверяют по третьему скрининговому методу. Цель этого обследования состоит в выявлении положения ребенка.
Как и при первой проверке по УЗИ скринингу, у малыша определяют размер носовой кости и иные показатели ребенка.

Беременной также уделяют пристальное внимание. Ее осмотром занимается гинеколог. Это касается выявления отечности и исключения лишнего веса, которые осложняют период вынашивания плода.
Шейку и стенки матки осматривают на наличие патологических и воспалительных процессов, что также оказывает влияние на состояние будущей матери.
В этот период смотрят и сравнивают с нормами три показателя анализов: уровень ХГЧ, АФП (белок сыворотки крови у плода) и эстриол.
ХГЧ проверяют по специальной таблице, где показатели соответствуют сроку вынашивания плода. Если полученный результат отличается от нормы, тогда существует вероятность выкидыша. Поэтому при возникновении сомнений, результат будет показан гинекологу и иным специалистам, проводящим осмотр состояния будущей матери.
Эстриол также сравнивают с показателями из таблицы. Этот гормон показывает состояние печени плода и плаценты его матери. В дальнейшем этот гормон принимает участие в формировании протоков для прохождения молока для вскармливания.
Анализ АФП делают для того чтобы проверить следующий фактор: правильно ли вырабатывается белок у ребенка или нет.
Третий скрининг
При благоприятных анализах и отсутствии жалоб, будущая мать не проходит третью проверку. Следующий этап – это скрининг малыша после родов.
При явных патологиях и показателей по проведенным анализам, отличающихся от нормы, женщине рекомендуют пройти третий скрининг, выявляющий состояние плаценты и положение плода.
Видео
Отличие скрининга от УЗИ
Перинатальное скрининговое исследование предполагает обследование всех беременных женщин, и это правило не зависит от здоровья пациентки.
На первый взгляд может показаться, что отличий между УЗИ и скринингом нет, поскольку оба исследования проводят на одном аппарате. Разница в подходе к методу исследования и способе расшифровки. Скрининг берет во внимание не только показатели ультразвуковой диагностики, но и биохимического анализа крови.
Первая проверка заключается в УЗИ исследовании и сдаче анализа на два гормона, а вторая в УЗИ и получении результатов трех гормонов.
Важно! Обыкновенное ультразвуковое исследование показывает состояние органа будущей матери, а не плода.
Два этих исследования ставят перед собой различные задачи.
Маммографический скрининг
Проходить обследование маммографическим методом должна каждая женщина. Это позволит выявить изменения и уплотнения в груди, а также начать своевременное лечение.
Женщинам рекомендуют проводить диагностические самоосмотры дома и выявлять мелкие уплотнения, после чего обращаться к маммологу. Многие забывают об этой процедуре, поэтому врачи призывают помнить о ежегодном обследовании.

Обследования ведутся в медицинских учреждениях. Чаще всего этим вопросом занимается маммолог или гинеколог.
Маммография, выполняемая с использованием специального устройства, схожа с флюорографией, но в фокус попадает не грудная клетка, а молочные железы женщины.
Женщина во время исследования раздевается и прижимается грудью к прибору, после чего лаборант делает снимок. В дальнейшем, полученный результат передают маммологу или терапевту, который делает его расшифровку.
Этот метод имеет множество положительных отзывов, но некоторые специалисты заметили, что достоверность метода составляет около 20 %. В последующем, пациентки получают ложноположительный результат и нервные расстройства, а болезненная биопсия причиняет физическую боль.
К тому же излучение, применяемое при выполнении снимка, воздействует на молочные железы и при частых исследованиях, может привести к онкологии, возникшей в области груди.
Многие пациентки в силу вышеперечисленных причин, отказываются от подобного исследования, но врачи настоятельно советуют не забывать о ежегодном обследовании, приносящем только пользу, а не вред.
Скрининг сердца
Врач может назначить пациенту прохождение скринингового исследования, по выявлению нарушений сердца, если на это есть объективные причины. К ним относят:
- Лишний вес.
- Хроническое заболевание.
- Порок сердца.
- Наследственный фактор.
- Нарушение в мышце сердца.
Один из самых точных методов современного выявления проблем с сердцем – это электрокардиография. Исследование используют уже более пяти лет, и оно приносит результаты по выявлению патологического процесса в сердечно-сосудистой системе.

Одна часть аппарата фиксирует электрические поля, находясь на груди и спине пациента, а вторая призвана фиксировать изменения в электрических полях.
Второй метод заключается в ультразвуковой диагностике. Датчиком пациенту водят в области сердца, а на экране врач видит изображение. Оценивая изображение, специалист сравнивает динамику и показатели сердца с нормой.
Нерегулярный ритм и утончение тканей свидетельствуют о нарушения в области сердца.
Иногда сердце обследуют через пищевод. Этот осмотр информативнее, чем выявление изображения при помощи датчика, но приносит дискомфорт пациенту.
Мышцы поглощают излучение от датчика, а кости являются своеобразным препятствием, которое мешает получить полный результат.
Поскольку ультразвук имеет малый радиус проникновения, проводить исследование чрезпищеводным путем рекомендуют людям, страдающим от лишнего веса.
Диагностику проводят натощак, что позволяет избежать рвотного рефлекса.
Преимущества скрининговой диагностики
Преимущества диагностики выполненной в форме скринингового исследования очевидны. Этот метод способствует своевременному выявлению нарушений и скорейшему назначению грамотной терапии для устранения патологического процесса.
При обследовании сердца, груди и других органов люди могут получить информацию о состоянии своего тела и начать терапевтические мероприятия.
Выявление болезней на начальных этапах их развития ведет к возможности их удачного излечения, если будет применено современное и квалифицированное лечение.
Заключение
Скрининговое обследование, что это такое?
Это – современный метод обследования, направленный на выявление заболеваний, как для беременных женщин, так и других людей. Регулярный врачебный осмотр способен найти болезни, которые в дальнейшем будут изучены лечащим врачом. Медицинский специалист назначит квалифицированное лечение и проведет терапевтические мероприятия для пациента.
Скрининг – одно из самых точных и современных исследований. Врач может назначить скрининг сердца, печени, желудка, обследование молочных желез у женщин, скрининг для определения патологий беременности. Каждая процедура должна быть обоснована с медицинской точки зрения.
С недавнего времени скрининг проходят все категории населения. Эта процедура называется диспансеризацией, и участвуют в ней все жители страны. Общий скрининг позволяет на ранних этапах выявить многие серьезные заболевания. В стандартную процедуру входят:

- Сам скрининг, то есть сбор данных о пациенте, его состоянии здоровья, хронических заболеваниях, аллергиях и прочих особенностях организма, замер роста и веса. Все данные вносятся в анкету и медицинскую карту пациента;
- Измерение артериального давления;
- Забор крови из вены и из пальца для проведения анализа на уровень глюкозы, холестерина, и биохимический анализ;
- Анализ кала и мочи;
- Электрокардиограмма сердца;
- Флюорография;
- Мазок с шейки матки и обследование молочных желез у женщин.
В список анализов могут войти и другие исследования, если в состоянии здоровья пациента есть отклонения. Подводит итог скрининга терапевт, который смотрит на анализы в комплексе, и ставит диагноз о наличии или отсутствии скрытых заболеваний и общем состоянии организма. В результате профилактических мероприятий можно выявлять болезни на самых ранних этапах, и следить за состоянием здоровья не только каждого пациента, но и населения целиком.
Скрининг при беременности
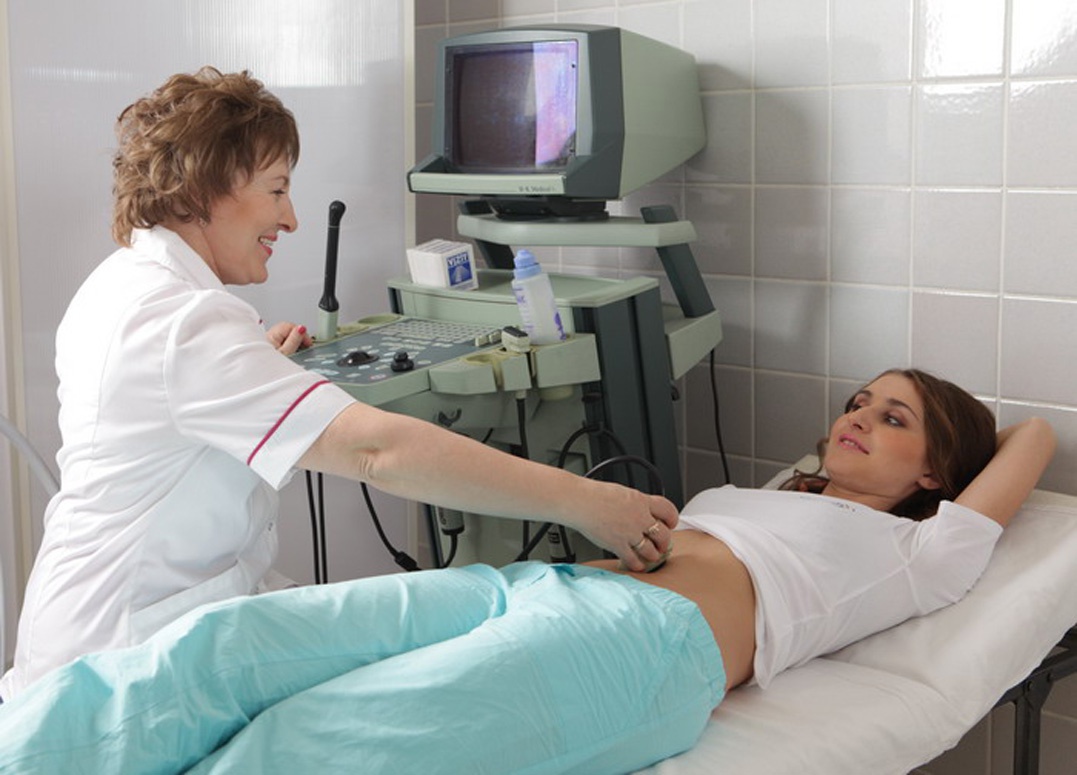
Если диспансеризация населения – мероприятие новое, и не каждый человек проходит ее вовремя, то во время беременности пройти все тесты врачи рекомендуют всем без исключения будущим мамам. В обследование входит анализ крови и УЗИ, и часто этого бывает достаточно, чтобы точно определить срок беременности, вес и размер ребенка, скорость его роста и патологи развития, если они есть. Самым важным считается скрининг первого триместра, во время которого можно определить несколько серьезных заболеваний, несовместимых с дальнейшим развитием плода, и несущих угрозу жизни матери.
В скрининг 1 триместра входит:
- Ультразвуковое исследование плода и полости матки;
- Анализ крови женщины на уровень хорионического гонадотропина и ассоциированного с беременностью протеина-А.
Первый этап – ультразвуковая диагностика. Она позволяет уже на ранних сроках проследить развитие беременности, определить внематочную, замершую или многоплодную беременность, и выявить отклонения в развитии плода.
Проводится исследование в 11-13 акушерскую неделю беременности, так как в более поздний или ранний срок тест будет менее информативным.
Ультразвуковая диагностика полости матки беременной женщины позволяет определить:
- Точный срок беременности до одного дня;
- Состояние шейки и полости матки;
- Расположение плода в полости матки;
- Копчико-теменной размер плода и его общую длину;
- Окружность головы плода и бипариентальный размер, а также симметричность и уровень развития полушарий мозга;
- Толщину воротникового пространства ребенка и размер носовой кости.
Все эти данные в совокупности дают возможность поставить точный диагноз и спрогнозировать ход развития беременности. По размерам плода на первом скрининге определяется несколько серьезных патологий, таких как синдром Дауна, микро-, макро- и анэнцефалия, синдром Эвардса, Патау, и еще ряд заболеваний, не совместимых с жизнью в большинстве случаев.
Ультразвуковая диагностика проводится как трансвагинально, так и через брюшную стенку. Поскольку первый метод исследования дает более точный результат, при первом скрининге на ранних сроках беременности он более предпочтителен.
Не менее важно во время диагностики оценить кровоток и работу сердца плода. Учащенное или замедленное сердцебиение чаще всего тоже являются признаками патологии. Плохой кровоток в сосудах пуповины важно заметить как можно раньше, поскольку с кровью матери младенец получает кислород и питательные вещества, и недостаток их пагубно влияет на его рост и развитие.
Второй этап скрининга во время беременности – подробный биохимический анализ крови.
Сдавать кровь можно только после ультразвуковой диагностики, так как УЗИ позволяет точно определить возраст плода.Это важно для правильной постановки диагноза, поскольку содержание гормонов изменяется каждый день, и неверный срок может сбить врача. В результате анализы будут признаны не соответствующими норме, и пациентке будет объявлен ошибочный диагноз. Во время проведения теста оценивается количество в крови хорионического гонадотропина и протеина-А.
Хорионический гонадотропин – вещество, которое вырабатывается плодной оболочкой.По его присутствию в организме пациентки врачи определяют само наличие беременности уже на первых ее неделях. Максимума содержание хорионического гонадотропина достигает к 13 неделе, а затем уровень гормона постепенно снижается. В зависимости от того, повышен уровень ХГЧ или понижен, врачи могу сделать вывод о патологиях плода и предстоящих сложностях с вынашиванием плода.
По результатам всех трех исследований выводится индекс МоМ, который показывает риск развития патологий и отклонений. При выведении коэффициента учитываются рост, вес и возраст матери, ее вредные привычки, и предыдущие беременности. Вся собранная во время проведения скрининга информация дает точную картину, согласно которой врач может выставить точный диагноз. Этот метод применяется уже более 30 лет, и за это время зарекомендовал себя как один из самых точных способов исследования.
Если пациентка входит в группу риска, то ей рекомендуют пройти скрининг во время второго и третьего триместра беременности.Но последующие скрининги необязательны, если женщина здорова, моложе 35 лет, и ранее у нее не было проблем с вынашивание беременности и рождением детей.
Обследование молочных желез
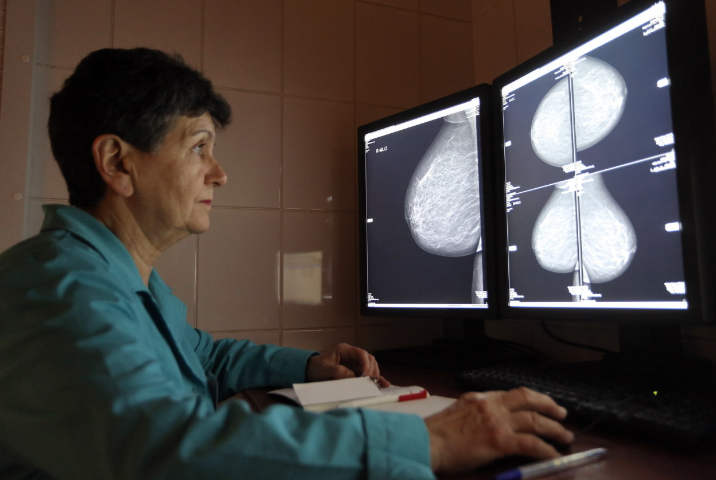
Скрининг молочных желез, или мамография – один из самых важных для женщин.
Он позволяет на ранних сроках диагностировать доброкачественные или злокачественные опухоли молочной железы, выявить в груди уплотнения, темные пятна на снимках, и как можно раньше начать их лечение.
Обследование молочной железы – не обязательно медицинская процедура. Самый простой способ диагностики заболеваний груди – самостоятельная пальпация. Ее рекомендуют проводить через неделю после окончания менструации, когда ткани железы наиболее рыхлые, и прощупываются даже мелкие узелки. Делать это врачи рекомендуют даже молодым девушкам, а с двадцатилетнего возраста самостоятельное обследование обеих молочных желез становится обязательным.
Клиническое обследование груди проводится в медицинских учреждениях. Чаще всего его проводит гинеколог на плановых осмотрах.
По результатам осмотра врач может или направить пациентку на детальное обследование молочных желез, или постановить, что она здорова.
Третий и самый точный скрининг – маммография. Он проводится врачом-мамологом, который ставит точный диагноз. По некоторым признакам маммография похожа на флюорографию, но «в фокус» рентген-аппарата попадает не вся грудная клетка и ее внутренняя полость, а только грудь пациентки.
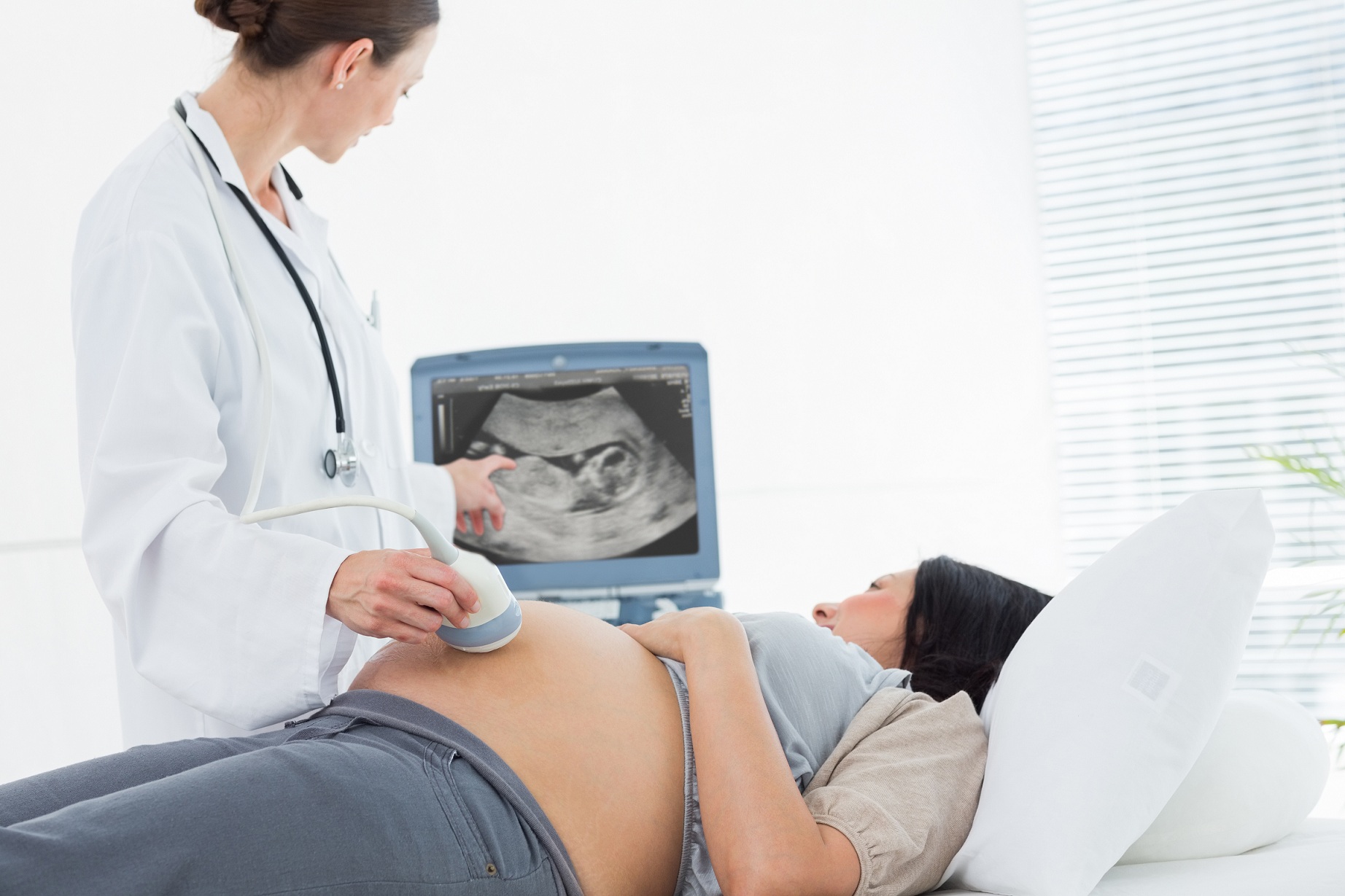
Женщина для прохождения маммографии должна раздеться, и плотно прижаться к прибору. Обнаженные молочные железы плотно прижимаются с двух сторон специальными пластинами, а лаборант делает снимок. Позже снимок, на котором видны однородные ткани и участи повышенной плотности, передается рентгенологу или мамологу, который ставит пациенте точный диагноз.
Проводиться маммография должна регулярно, начиная с 35-40 лет – не менее одного раза в год.Женщинам старшего возраста, после наступления менопаузы, мамография рекомендована один раз в два года.
У этого метода исследования молочных желез среди врачей и ученых есть немало противников. Это связано с тем, что рентген-излучение даже в небольших дозах может провоцировать развитие рака груди. Второй аргумент против процедуры обследования молочный железы – низкая достоверность скрининга. Исследования показали, что примерно в 20% случаев маммография оказывается ложноположительной, что ведет к нервным расстройствам у пациенток, и необходимости прохождения болезненных биопсий. Поэтому, несмотря на то, что большинство врачей рекомендует регулярно проходить процедуру мамографии для предотвращения риска развития заболеваний, все больше пациенток отказывается проходить обследование молочной железы без крайней необходимости.
Скрининговое исследование сердца
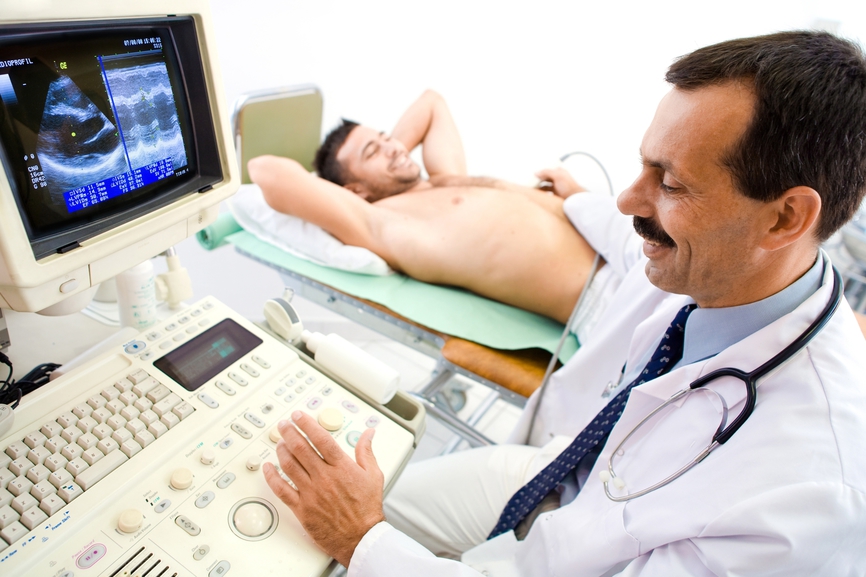
Если человек имеет врожденный или приобретенный порок сердца, хронические заболевания, лишний вес, плохую наследственность, или обычный скрининг выявил нарушения в работе сердечной мышцы, врач может порекомендовать пациенту проведение дополнительного исследования.
Первый, и один из самых точных методов диагностики заболеваний сердца – электрокардиография. Это исследование проводится уже больше пятидесяти лет, и за это время успело зарекомендовать себя как один из самых точных методов диагностики.
В основе метода – фиксация разности электрических потенциалов в напряженных и расслабленных мышцах, в данном случае – сердечной мышцы.
Чувствительные датчики, которые устанавливается на левую часть груди, запястья и брюшную стенку пациента, улавливают электрическое поле, которое возникает при работе органа, а вторая часть прибора фиксирует изменения электрических полей.Таким методом можно выявить даже самые незначительные отклонения от нормы в работе сердца.
Второй, более точный метод исследования работы сердца – УЗИ. Для проведения диагностики пациент занимает горизонтальное положение, на грудь ему наносится гель, предназначенный для облегчения скольжения датчика по коже и удаления воздуха, и проводится тест. На мониторе врач видит очертания органа в статике и динамике, может отследить наличие патологических изменений, утолщение или утончение мышц, нерегулярный ритм, что свидетельствует о наличии заболеваний.
Второй метод скрининга – чрезпищеводное обследование сердца.
Это исследование менее приятно для пациента, но благодаря высокой точности и достоверности результата проводить скрининг рекомендуют именно таким методом.Необходимость введения зонда в пищевод пациента связано с особенностями ультразвуковых исследований. Так, кость для ультразвука является непреодолимым препятствием, а мышцы, создающие плотный каркас на груди и ребрах, частично поглощают излучение. Необходимо помнить, что ультразвук, применяемый в медицинских целях, имеет малый радиус распространения, а потому проводить чрезпищеводное обследование сердца рекомендуется и в том случае, если пациент страдает от тяжелой степени ожирения.
Чтобы избежать рвотных позывов, врачи рекомендуют проходить диагностику такого типа натощак.
Во время введения зонда пациент лежит на боку на кушетке, а врач наносит на горло и ротовую полость анестезирующий препарат, вводит зонд и осматривает его внутренние органы.При диагностике сердца через пищевод орган становится видно более детально, например, можно четко различить аорту, крупные сосуды, ткани миокарда и сами сердечные мышцы. Таким же способом пациентов осматривают перед операцией на сердце или при необходимости ремонта вживленного кардиостимулятора.
Проведение ультразвукового исследования методом через пищевод рекомендовано для диагностики заболевания всех органов, расположенных в грудной полости, за ребрами.
К ним относится желудок, печень, легкие, селезенка, а в некоторых случаях так осматривают даже почки.Органы брюшной полости при скрининге можно исследовать гораздо проще – ультразвук легко проникает через ткани передней брюшной стенки в брюшную полость.
Своевременное прохождение положенных по возрасту и состоянию здоровья скринингов позволит каждому человеку сохранить хорошее самочувствие. Особенно важно обнаружение и диагностика проблем со здоровьем во время вынашивания ребенка, поскольку скрининг при беременности может помочь не только матери, но и плоду. Не менее важны регулярные обследования в пожилом возрасте, после перенесенных заболеваний или операций. Несложная процедура скрининга, которую можно пройти в районной поликлинике, может принести огромную пользу человеку, и сохранить здоровье.
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
Беременность – не только один из самых счастливых этапов жизни женщины, но и еще, наверное, самый волнительный. Будущая мама хочет быть уверена, что ее ребенок развивается правильно, он здоров и совсем скоро появится на свет полноценный член общества. Чтобы обрести эту уверенность, женщина, на протяжении всех 40 недель от зачатия до родов, проходит обследования. Одним из таких комплексных обследований и является пренатальный скрининг.
Что такое пренатальный скрининг
Сама процедура обследования – это комплекс медицинских мероприятий. Основная цель исследования обнаружение патологий и возможных пороков развития плода. Проходит он в три этапа.
С 2010 года дородовый тест стал доступной бесплатной процедурой для всех женщин на территории России.
Особенно не стоит пренебрегать первым скринингом женщинам, входящим в группу риска.
Тест показан, если:
- пациентка старше 35 лет;
- в анамнезе есть роды, закончившиеся рождением ребенка с дефектами развития;
- в семье будущего малыша имеются случаи хромосомных аномалий;
- перенесена инфекционная болезнь в начале беременности;
- в анамнезе присутствует беременность, закончившаяся внутриутробной смертью плода.
Дородовое обследование – необязательная процедура. Пациентка вправе отказаться от него.
Будущая мама лично принимает решение, готова ли она узнать о возможных рисках или нет.
Первый пренатальный скрининг
Первый скрининг — на 12 неделе от дня последней менструации.
Допустимо и небольшое отклонение – неделя в ту или другую сторону особой роли не сыграет.
После 13 недели проведение первого скрининга не будет оправдано, результаты будут уже неинформативны.
Проведение стандартного пренатального обследования подразумевает под собой две процедуры:
Обе процедуры обследования лучше пройти за 1-2 дня.
Повлиять на результаты пренатального обследования могут дополнительные факторы:
- стресс;
- употребление накануне обилия острой, жирной, жареной пищи;
- курение.
Данные проведенных исследований могут с некоторой долей уверенности говорить о возможности рождения ребенка со следующими аномалиями:
- синдром Дауна;
- триплоидия;
- синдром Патау;
- синдром Эдвардса;
- нарушение развития нервной трубки.
Эти заболевания не угрожают жизни ребенка. Но он рождается с серьезными нарушениями развития и неизлечимыми на настоящий момент пороками.
Полученные результаты не являются основанием для постановки диагноза. Они лишь могут дать повод для дальнейшего обследования женщины и плода с целью опровергнуть или подтвердить диагноз.
Ультразвуковое обследование плода
- Скрининг I триместра назначается с 11 по 13 неделю беременности. Его основная цель – оценить венозный кровоток, оценить качество развития нервной системы плода. Определить сформировавшуюся носовую кость и измерить толщину воротниковой зоны. По этим показателям оценивается здоровье будущего ребенка, делается заключение о возможном аномальном развитии плода.
- Исследование II триместра рекомендуют проводить на 21-24 неделе. Цель – определить возможное наличие анатомических отклонений жизненно важных внутренних органов. Эти дефекты невозможно вылечить после рождения малыша. Ребенок нежизнеспособен. Решение о внутриутробном лечении принимается будущей мамой после консультации с врачом, ведущим беременность.
- УЗИ в начале III триместра позволит выявить патологии, которые поддаются операционному лечению в первые месяцы жизни крохи.
Исследование биохимических маркеров
Стоит знать, перед тем как отправиться на биохимический скрининг, что это исследование проводится с утра натощак. Допустимо пить воду в любом количестве.
Во время первого скрининг-теста, лабораторным анализом оценивается один из видов гормона ХГЧ, а также протеин А-плазмы (PAPP-A).
Здесь важна точность сроков наступления зачатия. Норма гормона ХГЧ изменяется с каждым днем развития плода.
Результат скрининга может оказаться ошибочным из-за неверно поставленного срока.
Биохимический тест II триместра назначается одновременно с УЗИ.
Оцениваются три фактора:
- общий ХГЧ;
- альфа-фетопротеин – особый белок, вырабатывающийся в печени плода;
- эстриол.
О чем говорят результаты скрининга
Для анализа теста используются специально разработанные компьютерные программы.
Программная оценка основывается не только на результатах лабораторных и ультразвуковых обследований.
Важную роль играют и другие факторы:
- возраст будущей мамы;
- вес;
- наличие плохих привычек;
- установленный срок беременности;
- наличие детей с генетическими отклонениями от нормы в прошлом;
- перечень медицинских препаратов, употребляемых во время беременности;
- болезни в анамнезе.
На основании этих данных программа оценивает индивидуальный риск рождения ребенка с генетическими аномалиями, пороками развития.
После анализа индивидуального риска принимается решение о необходимости проведения инвазивного теста.
Этот тест не безопасен для плода. Он может грозить выкидышем. Риск в этом случае оценивается индивидуально.
Проводить его стоит лишь в том случае, если родители будущего малыша готовы прервать беременность при получении отрицательного ответа.
В противном случае его проведение может лишь нанести вред маме и ребенку.
Как самостоятельно оценить результаты скрининг-теста
Самой волнительной частью скрининга является расшифровка результатов.
При самостоятельной оценке теста важно понимать, что критические уровни показателей риска указываются в виде соотношения.
Например, если в заключении указано, что риск того, что у еще нерожденного малыша синдром Эдвардса составляет 1:520.
Это означает, что, при абсолютно одинаковых вводных данных, одна из 520 женщин родит ребенка с этим заболеванием.
Однако, не стоит полностью пренебрегать обследованием.
Если риск высок (высокий риск – показатель ниже, чем 1:380), стоит обсудить с врачом необходимость проведения инвазивных тестов.
Не будет лишним показать отчет о проведении скрининг-теста генетику.
Инвазивные методы скрининга
Амниоцентез
Проводится до 18 недели. С помощью аппарата УЗИ врач определяет положение ребенка в данный момент и вводит тонкую иглу через стенку живота матери в околоплодный пузырь.
С помощью шприца происходит забор небольшого количество амниотической жидкости. Именно эту жидкость и исследуют в лаборатории.
Амниотическая жидкость – околоплодные воды, содержащие в себе частички кожи плода.
Амниоцентез не способен определить все возможные врожденные дефекты, но в то же время он выявляет:
- синдром Дауна;
- кистозный фиброз;
- мышечную дистрофию;
- дефекты нервной трубки.
Угроза выкидыша при проведении этой процедуры достаточно велика. Одна из трехсот беременностей заканчивается выкидышем.
Результат будет готов через 2 недели.
Биопсия хориона
Назначается до 13 недели.
На анализ отправляются ворсинки хориона, расположенные на плаценте в том месте, где она прикрепляется к матке.
Проведение процедуры похоже на амниоцентез. Забор материала происходит с помощью шприца с тонкой иглой.
Этот метод несет за собой меньшие риски для беременности, но он не столь информативен.
В частности, биопсия хориона не позволяет выявить дефекты нервной трубки плода. Зато результаты можно получить раньше – через неделю.
Кордоцентез
Проводится после 19 недели беременности. Метод проведения похож на два предыдущих.
Отличие в том, что исследуется кровь, забранная из пуповины плода.
Метод достаточно рискован. Вероятность выкидыша составляет 1%.
Помните, что решение об использовании инвазивных методов диагностики, принимает лично будущая мать ребенка.
В случае отрицательного результата теста, возможность прерывания беременности по медицинским показаниям обсуждается только с добровольного согласия женщины.
В любом случае, скрининг-диагностика, для чего бы она не проводилась с медицинской точки зрения, дает родителям право принять взвешенное решение о сохранении патологической беременности.
Видео: Как осуществляется пренатальный скрининг
что показывает и как расшифровывается
Содержание статьи:
Беременная на 11-14 неделе проходит УЗИ на 1 скрининге. Исследование позволяет своевременно обнаружить врожденные патологии или отклонения от нормы.
Показания и противопоказания для диагностики
УЗИ в 1 триместре делается на добровольной основе. Женщина вправе отказаться от исследования, тогда она сама несет ответственность за внутриутробное развитие ребенка. Под группу риска попадают беременные, которые должны обязательно пройти УЗИ:
- Женщине больше 35-ти лет.
- С 1 по 3-ий месяц беременности будущая мать перенесла инфекционное заболевание.
- Состояние здоровья беременной требует приема лекарственных препаратов, которые на ранних сроках запрещаются.
- Если существует подозрение на замирание или регресс развития плода. Обычно у женщины начинается кровотечение.
Есть близкие родственники с наследственными генетическими отклонениями.
- В анамнезе женщины были выкидыши, замершая беременность, бесплодие.
- Будущая мама уже родила ребенка с отклонениями в физическом или умственном развитии.
- Беременная страдает наркоманией, алкоголизмом или очень много курит.
УЗИ не вредно и может проводиться на любом сроке. Никакого негативного воздействия на плод при этом за все время не наблюдалось.
На каком сроке делают
Гинекологи в женских консультациях назначают УЗИ первого скрининга в 1 триместре, начиная с 11 недели по 14. Лучше проходить исследование в середине обозначенных границ. Наличие ошибок сводится к минимуму.
Задача гинеколога — точный подсчет срока беременности. Он рассчитывается с даты последних месячных.
Как подготовиться к исследованию
Подготовка к УЗИ скринингу первого триместра выглядит следующим образом:
- Нельзя за сутки до исследования есть пищу, которая вызывает в кишечнике сильное газообразования. Из-за газов результат УЗИ искажается.
- Если ультразвуковое сканирование плода проводится трансабдоминально, через брюшную стенку, мочевой пузырь должен быть наполнен. В противном случае, когда делают УЗИ трансвагинальным датчиком, этот орган опорожняется.
- Необходимо купить одноразовую пеленку, чтобы постелить ее на кушетку. По желанию покупают салфетки, если нужно будет вытереть гель с живота.
Как проводится
При ультразвуковом скрининге в 1 триместре беременную укладывают на кушетку. Перед этим стелется впитывающая пеленка. Врач наносит специальный гель для УЗИ на живот женщины. После датчиком водит по животу. Ультразвуковые волны отражаются от внутренних тканей органа беременной и плода.
Так передается информация о состоянии и внутриутробном развитии ребенка. Врач замеряет тело и внутренние органы плода, затем сравнивает их с нормами по срокам. Допплерография, оценка состояния кровотока в плаценте при беременности, делается по показаниям. Когда исследование заканчивается, женщина вытирает гель с живота.
Смотрите подробное видео о 1 ультразвуковом скрининге:
Расшифровка результатов и нормы
При несоответствии нормам одного из установленных показателей беременной назначается дополнительное сканирование и допплерография. По результатам УЗИ скрининга 1 триместра возможно единичное несоответствие нормативам.
В крайних случаях назначают амниоцентез, процедуру, при которой протыкается пузырь и забирается на анализ амниотическая жидкость. Женщина сама решает, делать ли это инвазивное исследование или нет.
Пол ребенка на сроке 11-14 недель определяется не точно. Врачи рекомендуют проверять это на втором плановом скрининге.
КТР — копчико-теменной размер
Копчико-теменной размер на 1 скрининге по нормам на УЗИ бывает немного меньше или больше. Это считается нормой: каждый ребенок развивается индивидуально. При отклонении показателя в большую сторону беременной диагностируют крупный плод, который по весу превышает 3,5 килограмма.
Когда КТР на 1 скрининге в протоколе значительно меньше нормы, это признак:
- Плод не развивается. Гинеколог проверяет наличие сердцебиения. Если ребенок погиб, женщине назначается выскабливание матки для предотвращения возможных инфекционных заболеваний и кровотечений.
- Будущая мама заболевает инфекцией, включая венерическую.
- В организме беременной вырабатывается мало гормонов. Особенно это касается прогестерона. При его критической нехватке беременность может в любой момент закончиться самопроизвольным выкидышем. Гинеколог назначает женщине гормональную терапию с употреблением лекарственных препаратов «Утрожестан» и «Дюфастон».
- У ребенка наблюдаются генетические отклонения. Но УЗИ на 1 скрининге анализируют вместе с биохимическим анализом крови.
Нормы КТР на первом скрининге:Иногда низкий уровень копчико-теменного размера сопоставляют с ошибочной постановкой срока. В этом случае придется пройти повторную ультразвуковую диагностику через неделю.
ЧСС — частота сердечных сокращений
Частота сердечных сокращений на первом плановом УЗИ в норме равняется примерно 175 ударам в минуту. В самом начале зарождения новой жизни показатель равен частоте пульса будущей матери — 83 удара в минуту и меньше. С увеличением срока ЧСС повышается.
ТВП — толщина воротникового пространства
Толщина воротникового пространства на УЗИ в 1 триместре по нормативам определяется следующим образом:
- в 11 недель норма составляет 1,6-2,4 миллиметра;
- 12 неделя — с минимальной точки до 2,5 миллиметров;
- 13 неделя — в пределах 1,7-2,7 миллиметра.
Строение желточного мешочка
При исследовании желточного мешочка на первом ультразвуковом скрининге обращают внимание на повышенную плотность, дублирование или изменение формы. Для оценки патологического состояния, увеличения или уменьшения желточного мешочка, требуется анализ высококвалифицированного врача.
Поэтому делается повторное исследование в платных клиниках, где врачи и аппаратура выше уровнем, чем устройства и специалисты в муниципальных больницах.
Если во время диагностики на первом УЗИ до 1 скрининга выявили дисфункциональность желточного мешочка, скорее всего скоро произойдет выкидыш. В противном случае плод будет развиваться неправильно с патологиями.
Длина кости носа
В расшифровке УЗИ на 1 скрининге главную роль играет показатель длины носовой кости. При наличии у плода генетического отклонения косточка окостеневает позже, чем положено. Для синдрома Дауна характерен маленький размер кости или ее полное отсутствие на 1 скрининге.
Нормы косточки носа на 1 скрининге:
БПР — бипариетальный размер головы
На первом скрининговом обследовании бипариетальный размер головы по нормам исчисляется сроками:
- в 11 недель равен 17 миллиметров;
- на 12 неделе показатель увеличивается до 2-х сантиметров;
- в 13 недель среднее значение БПР равняется 26 миллиметров.
Расположение и толщина плаценты
Расположение плаценты на УЗИ при 1 скрининге влияет на позу плода в утробе, что в свою очередь важно при родоразрешении. Толщина плаценты также важна. Ее роль заключается в выработке гормонов, защите ребенка и снабжении его пититаельными веществами. По толщине плаценты на 1 скрининговом УЗИ определяют точный срок беременности.
Нормальное размещение плацентыКакие диагностируют патологии
На наличие хромосомных заболеваний указывают плохие результаты биохимического анализа. Но, например, синдром Дауна на УЗИ выглядит так, будто у плода отсутствует носовая косточка, или она сильно укорочена.
При анэнцефалии у плода отсутствуют мозговые доли частично или полностью. В таком случае беременную направляют на аборт. В отношении других трисомий женщине назначают консультацию генетика. Окончательный диагноз по УЗИ первого скрининга ставится после обследований:
- Биопсии хориона. Используется ткань хориона, будущей плаценты, для диагностики врожденных пороков.
- Амниоцентез. Прокалывается пузырь и берется на анализ околоплодная жидкость.
- Кордоцентец. Генетические отклонения выявляют при анализе пуповинной крови у плода.
- Биопсия плаценты или плацентоцентез. При этой инвазивной процедуры забирается микроскопический кусочек плацентарной ткани посредством пункционной иглы.
При подтверждении страшных диагнозов первого скрининга гинеколог порекомендует беременной прервать беременность. Женщина вправе сама решить. Иногда инвазивные методы провоцируют возникновение осложнений, включая самопроизвольный выкидыш.
Полученные результаты УЗИ на 1 скрининге содержат информацию о возможных маркерах аномалий и внутриутробном развитии ребенка. Рекомендуется проходить это обследование каждой беременной женщине для исключения патологий, пороков развития и других отклонений на ранних сроках.
Проходили ли вы УЗИ на 1 скрининге? Расскажите, как проходило обследование. Поделитесь статьей с друзьями в социальных сетях.
Поделиться ссылкой:
Скрининг рака — это поиск злокачественного новообразования у человека, не имеющего никаких симптомов опухоли. Такие тесты в ряде случаев помогают обнаружить заболевания на ранней стадии, когда многие виды рака можно полностью вылечить. Появление у пациента жалоб может говорить о росте и распространении злокачественного новообразования, а, следовательно, — и об ухудшении прогноза для больного. Скрининговые исследования позволяют снизить смертность от рака.
Варианты скрининговых тестов
- врачебный опрос (анкетирование) и осмотр
- лабораторные анализы (исследование тканей, мочи, крови, кала)
- методы медицинской визуализации (обследования, которые позволяют получить картинку внутренних органов)
- генетические исследования, направленные на выявления мутаций, которые могут приводить к развитию опухолей
Минусы и риски скрининговых исследований
Не всегда скрининг помогает выявить рак на ранних стадиях, и у многих тестов есть вероятность каких-либо осложнений. Важно знать, во-первых, есть ли у исследования доказанная эффективность в снижении смертности от рака, а во-вторых, осознавать возможные риски при его проведении.
Например, в качестве скрининга рака толстой кишки проводят колоноскопию или сигмоидоскопию, но это серьезные и неприятные для пациента медицинские исследования, при которых, в частности, возможны повреждение слизистой оболочки кишечника и кровотечение.
При скрининге иногда получают ложноположительный результат, т.е. тест показывает, что рак есть, а после проведения дополнительных исследований опухоль не обнаруживают. При этом для подробного обследования назначают медицинские процедуры, которые приводят к вполне объяснимым переживаниям со стороны человека и его близких, нередко дорого стоят и сами по себе могут вызывать осложнения.
Возможен и ложноотрицательный результат, т.е. показатель теста нормальный, а между тем рак есть. При этом люди часто откладывают подробное обследование, даже при появлении симптомов.
В некоторых случаев обнаружение рака в результате скрининга не продлевает и не улучшает жизнь обследованного. Есть виды раков, которые крайне редко угрожают жизни пациента или почти не сопровождаются какими-то жалобами. Но если рак нашли в результате теста, его начинают лечить. Нет возможности установить точно — продлевает ли начатая в таких случаях терапия жизнь пациента или нет. Зато известно о повышенном количестве самоубийств среди подростков и взрослых в течение первого года после постановки онкологического диагноза. Да и при лечении рака вероятно развитие тяжелых побочных эффектов и серьезных психологических проблем. Так что в определенных случаях постановка точного диагноза и проводимое лечение не повышают вероятность излечения.
Принимать решение об участии в скрининговой программе лучше после анализа подробной информации как о самих тестах, так и о том, что их результат даст конкретному человеку. И нужно сопоставлять предполагаемую пользу от ранней диагностики опухоли и потенциальные риски гипердиагностики и перелечивания.
Цели скрининговых программ
Идеальный тест должен:
- Находить опухоль раньше, чем появятся какие-либо симптомы
- Обнаруживать те виды рака, которые хорошо поддаются терапии при диагностике на ранней стадии
- Не давать ложноположительные и ложноотрицательные результаты
- Снижать смертность от рака.
Скрининговые исследования не диагностируют рак. Если результат теста не соответствует норме, то проводят дополнительные обследования, вплоть до биопсии для точного диагноза.
Некоторые скрининговые тесты предназначены для выявления у человека факторов риска определенных видов рака. Их наличие не означает, что опухоль обязательно вырастет, как и отсутствие не говорит о том, что онкологической патологии не будет.
Есть исследования только для тех людей, у которых есть факторы риска рака:
- диагноз злокачественного новообразования в прошлом
- диагноз онкологической патологии у двух или более кровных родственников
- определенные генные мутации, связанные с раком.
Для групп риска скрининговые исследования проводят чаще или начинают их проводить в более раннем возрасте. Одна из задач — выявление новых групп риска по различным видам патологии.
Национальные программы скрининговых исследований различаются в зависимости от уровня развития медицины и экономических возможностей, а также данных по заболеваемости и смертности. Тесты меняются со временем, поскольку новые методы имеют более высокую эффективность.
Список исследований, доказанно снижающих смертность от рака
(по данным National Cancer Institute, США)
Колоноскопия, сигмоидоскопия и высокочувствительные методы обнаружения крови в кале — для рака толстой кишки. При проведении колоноскопии и сигмоидоскопии врач имеет возможность обнаружить полипы кишечника и удалить их до того, как они переродятся в раковую опухоль. Обычно проведение в качестве скрининга эндоскопических исследований кишечника рекомендуется в возрасте от 50 до 70 лет.
Низкодозированную спиральную томографию легких применяют в качестве скринингового обследования у тяжелых курильщиков в возрасте от 55 до 74 лет.
Маммографию проводят у женщин в возрасте от 40 до 74 лет для раннего выявления рака молочной железы. Метод существенно снижает смертность от этого заболевания, особенно в группе старше 50 лет.
Пап-тест и анализы на вирус папилломы человека снижают заболеваемость раком шейки матки, так как обнаруживают атипичные клетки до развития опухоли. Смертность от этой патологии неуклонно снижается. Эти исследования рекомендуют проводить регулярно, начиная с 21 года и до 64 лет.
Другие скрининговые тесты
Определение альфа-фетопротеина в крови совместно с УЗИ печени применяют в качестве скрининга рака печени при высоком риске его развития.
МРТ молочных желез используют при мутациях в генах BRCA1 или BRCA2. У этой группы очень высок риск рака груди и некоторых других злокачественных новообразований.
Определение онкомаркера CA-125 в крови часто делают вместе с трансвагинальным УЗИ женских половых органов для раннего обнаружения рака яичников, особенно при повышенном риске этого заболевания.
Самообследование молочных желез и врачебный осмотр груди не снижают смертность от рака молочной железы. Конечно, при обнаружении образования в молочной железе необходимо полное обследование для постановки диагноза.
Анализ крови на маркер ПСА совместно с пальцевым ректальным исследованием предстательной железы позволяет обнаружить опухоль простаты на ранней стадии.
Регулярно проводить о
Скрининг рака — это поиск злокачественного новообразования у человека, не имеющего никаких симптомов опухоли. Такие тесты в ряде случаев помогают обнаружить заболевания на ранней стадии, когда многие виды рака можно полностью вылечить. Появление у пациента жалоб может говорить о росте и распространении злокачественного новообразования, а, следовательно, — и об ухудшении прогноза для больного. Скрининговые исследования позволяют снизить смертность от рака.
Варианты скрининговых тестов
- врачебный опрос (анкетирование) и осмотр
- лабораторные анализы (исследование тканей, мочи, крови, кала)
- методы медицинской визуализации (обследования, которые позволяют получить картинку внутренних органов)
- генетические исследования, направленные на выявления мутаций, которые могут приводить к развитию опухолей
Минусы и риски скрининговых исследований
Не всегда скрининг помогает выявить рак на ранних стадиях, и у многих тестов есть вероятность каких-либо осложнений. Важно знать, во-первых, есть ли у исследования доказанная эффективность в снижении смертности от рака, а во-вторых, осознавать возможные риски при его проведении.
Например, в качестве скрининга рака толстой кишки проводят колоноскопию или сигмоидоскопию, но это серьезные и неприятные для пациента медицинские исследования, при которых, в частности, возможны повреждение слизистой оболочки кишечника и кровотечение.
При скрининге иногда получают ложноположительный результат, т.е. тест показывает, что рак есть, а после проведения дополнительных исследований опухоль не обнаруживают. При этом для подробного обследования назначают медицинские процедуры, которые приводят к вполне объяснимым переживаниям со стороны человека и его близких, нередко дорого стоят и сами по себе могут вызывать осложнения.
Возможен и ложноотрицательный результат, т.е. показатель теста нормальный, а между тем рак есть. При этом люди часто откладывают подробное обследование, даже при появлении симптомов.
В некоторых случаев обнаружение рака в результате скрининга не продлевает и не улучшает жизнь обследованного. Есть виды раков, которые крайне редко угрожают жизни пациента или почти не сопровождаются какими-то жалобами. Но если рак нашли в результате теста, его начинают лечить. Нет возможности установить точно — продлевает ли начатая в таких случаях терапия жизнь пациента или нет. Зато известно о повышенном количестве самоубийств среди подростков и взрослых в течение первого года после постановки онкологического диагноза. Да и при лечении рака вероятно развитие тяжелых побочных эффектов и серьезных психологических проблем. Так что в определенных случаях постановка точного диагноза и проводимое лечение не повышают вероятность излечения.
Принимать решение об участии в скрининговой программе лучше после анализа подробной информации как о самих тестах, так и о том, что их результат даст конкретному человеку. И нужно сопоставлять предполагаемую пользу от ранней диагностики опухоли и потенциальные риски гипердиагностики и перелечивания.
Цели скрининговых программ
Идеальный тест должен:
- Находить опухоль раньше, чем появятся какие-либо симптомы
- Обнаруживать те виды рака, которые хорошо поддаются терапии при диагностике на ранней стадии
- Не давать ложноположительные и ложноотрицательные результаты
- Снижать смертность от рака.
Скрининговые исследования не диагностируют рак. Если результат теста не соответствует норме, то проводят дополнительные обследования, вплоть до биопсии для точного диагноза.
Некоторые скрининговые тесты предназначены для выявления у человека факторов риска определенных видов рака. Их наличие не означает, что опухоль обязательно вырастет, как и отсутствие не говорит о том, что онкологической патологии не будет.
Есть исследования только для тех людей, у которых есть факторы риска рака:
- диагноз злокачественного новообразования в прошлом
- диагноз онкологической патологии у двух или более кровных родственников
- определенные генные мутации, связанные с раком.
Для групп риска скрининговые исследования проводят чаще или начинают их проводить в более раннем возрасте. Одна из задач — выявление новых групп риска по различным видам патологии.
Национальные программы скрининговых исследований различаются в зависимости от уровня развития медицины и экономических возможностей, а также данных по заболеваемости и смертности. Тесты меняются со временем, поскольку новые методы имеют более высокую эффективность.
Список исследований, доказанно снижающих смертность от рака
(по данным National Cancer Institute, США)
Колоноскопия, сигмоидоскопия и высокочувствительные методы обнаружения крови в кале — для рака толстой кишки. При проведении колоноскопии и сигмоидоскопии врач имеет возможность обнаружить полипы кишечника и удалить их до того, как они переродятся в раковую опухоль. Обычно проведение в качестве скрининга эндоскопических исследований кишечника рекомендуется в возрасте от 50 до 70 лет.
Низкодозированную спиральную томографию легких применяют в качестве скринингового обследования у тяжелых курильщиков в возрасте от 55 до 74 лет.
Маммографию проводят у женщин в возрасте от 40 до 74 лет для раннего выявления рака молочной железы. Метод существенно снижает смертность от этого заболевания, особенно в группе старше 50 лет.
Пап-тест и
показ — Викисловарь
Английский [править]
(Эта этимология отсутствует или неполная. Пожалуйста, добавьте к ней или обсудите ее в Eymology scriptorium.)
Существительное [править]
скрининг ( исчисляемых и неисчисляемых , множественных скринингов )
- (неисчислимо) Материал сетки, который используется для экранирования (как в «дверце экрана»).
- Мне нужно будет купить скрининг и починить двери до начала сезона комаров.
- Процесс проверки или фильтрации.
- В настоящее время аэропорты работают медленно, поскольку предварительная проверка на посадку настолько неэффективна.
- Показ фильма
- Исследование и обработка материала для обнаружения и удаления нежелательных фракций
- (во множественном числе) Материал, удаленный таким способом; мусор, оставшийся после сортировки песка, угля, золы и т. д.
- (футбол) защитный
- (медицина) Метод выявления заболевания в популяции, у которого отсутствуют какие-либо симптомы этого заболевания.
- (волейбол) Действие, выполняемое обслуживающей командой, чтобы команда противника не увидела сервер и траекторию полета мяча.
Переводы [править]
материал сетки, который используется для скрининга
процесс проверки или фильтрации
исследование и обработка материала для обнаружения и удаления нежелательных фракций
материал удален таким способом
медицина: способ выявления заболевания в бессимптомной популяции
Глагол [править]
скрининг
- настоящее участие экрана
анаграмм [править]
Испанский [править]
Этимология [править]
с английского скрининг .
Существительное [править]
скрининг м ( неисчислимо )
Скрининг- Синоним: cribado
Я объяснил наше затруднительное положение и заявил, что с тем, что осталось при силе грохочения, я должен продолжать движение в воздухе, быстро продвигаясь к св. и там мы задержались на мгновение, пока огромная волна не поднялась и не схватила нас на своем гребне, а затем я отдал приказ, который внезапно изменил силу экранирования и пустил нас в океан.
Он изобрел несколько улучшений, которые были включены в более поздние модели этих генераторов, и я убежден, что он знает больше о теории и практике экранирования гравитации, чем любой живой панамериканец. Оборудование для скрининга
является крупным капиталовложением во многих отраслях промышленной переработки, включая: известняк, заполнители, минералы, уголь, шлак, песок, гравий и глину. Уточненные рекомендации повышают возраст скрининга рака легких! — — Предлагаемый переход к руководству CHEST по скринингу на рак легких требует повышения верхнего возраста для недавних курильщиков до 77 лет с 74 лет.Люди проходили скрининг в рамках «Screen For Life», национальной программы скрининга груди и кишечника, которая начала предлагать услуги скрининга в Al Wakrah Screening Suite в Центре здоровья Al Wakrah 31 января 2016 года, а затем Leabaib Screening Suite в Leabaib Health. Центр в апреле того же года и Rawdat Al Khail Screening Suite в Центре здоровья Rawdat Al Khail в ноябре 2016 года, в дополнение к мобильному скринингу. Скрининг новорожденных на первичный врожденный гипотиреоз является частью U.S.Below является официальным и полным графиком проведения скрининга на всех площадках. PUBLIC Health Wales начала кампанию по повышению осведомленности о бесплатных национальных программах скрининга, предлагаемых NHS. Доктор Розмари Фокс, директор отдела скрининга общественного здравоохранения Уэльса, сказала: : «Мы стремимся развить успех предыдущих кампаний« Скрининг для жизни », привлекая к скринингу еще больше представителей общественности, чем когда-либо прежде. Рак предстательной железы является третьей по значимости причиной смерти от рака у канадских мужчин.[sup.1] Примерно у каждого седьмого мужчины будет диагностирован рак предстательной железы, а каждый 27-й умрет от этой болезни. [sup.1] С момента его введения в конце 1980-х годов был проведен скрининг рака простаты со специфическим антигеном простаты (PSA). была в основном принята в Северной Америке. [sup.2,3] Несмотря на широкое использование, полезность скрининга рака простаты остается спорным. ,Скрининг— Википедия
 Дизер Artikel behandelt Скрининг в Синн Эйнс Тестверфаренс. Für das Screening от фильма Фильм.
Дизер Artikel behandelt Скрининг в Синн Эйнс Тестверфаренс. Für das Screening от фильма Фильм.Унтер Скрининг человек в систематических тестах Тестерфарен, Вайс, Вильгельм, Эфиопия, Плефберихес Элемент хераушуфилтерн, Бестимм Эйгеншафтен Ауфвайзен. Das Verfahren kann aus einem Испытание под руководством Abfolge von aufeinander abgestimmten Испытания, проведенные в течение определенного периода времени.Фильм Die Herausforderung von Screeningtest посвящен Дарину, «умереть в надежде умереть».
Herkunft des Begriffs ist das engl. „To screen“, das sich umschreiben lässt als: „etwas auf den Bildschirm takeen“, mit der übertragenen Bedeutung „etwas der Aufmerksamkeit zuführen“. Eine medizinische Screeninguntersuchung bezeichnet man im Deutschen auch als Filteruntersuchung, eine polizeiliche als Rasterfahndung. [1]
Der Begriff wird in folgenden Bereichen angewendet:
In der Vorsorgemedizin wird Скрининг в форме von Reihenuntersuchungen durchgeführt, teilweise fortlaufend in der ärztlichen und der Pflege-Praxis.Bei möglichst vielen Menschen soll eine möglichst frühe Angabe zur Wahrscheinlichkeit des Vorliegens von bestimmten Krankheiten oder Risikofaktoren ermöglicht werden. Умирает вайдер мейст als Vorsorgeuntersuchung bezeichnet. Beim Vorliegen auffälliger Werte muss durch nachfolgende Diagnischeche Untersuchungen das Vorliegen der Krankheit bestätigt werden.
Сучное лицо Персона wegen bereits vorhandener Beschwerden einen Arzt auf, spricht man nicht mehr von Screening. Wenn auf Grund часто unspezifischer Symptome eine Krankheit nachgewiesen oder ausgeschlossen werden soll, ist in jedem Fall eine umfassende medizinische Untersuchung notwendig.Manchmal wird hier der alltagssprachliche Sinn von Screening gleichwohl verwendet.
Ziel [Bearbeiten | Quelltext Bearbeiten]
Das Ziel eines Программы скрининга в учреждениях здравоохранения, Lebenserwartung der Bevölkerungsgruppe mit erhöhtem Krankheitsrisiko zu verlängern. В настоящее время он принимает участие в конкурсе, посвященном изучению прав человека, который занимается изучением проблем, связанных с общественностью, и занимается предпринимательской деятельностью. Im Rahmen des Neugeborenenscreenings wird sogar versucht, а также Träger einer bestimmten Krankheit zu erfassen, um ihnen ein normales Leben zu ermöglichen.
Im Rahmen exakter Fragestellungen sollen möglichst viele attributeomlos erkrankte Menschen mit bestehenden Проблемы, связанные с этой проблемой, не могут быть решены, как в настоящее время, так и в прошлом.
Herausforderungen beim Скрининг [Bearbeiten | Quelltext Bearbeiten]
Ein schematisches Beispiel soll die Herausforderungen darstellen, die auftreten, wenn in einer großen Gruppe von Gesunden einzelne симптом симптома Тест Кранхейтстрэгера с Эйнемом тест Эрканта Вердена Соллена:
- 100 von 100100 Personen (der Grundanteil entspricht in diesem Fall einem von 1001) с симптомами синдрома Träger einer Krankheit.Die Krankheit wird mit einem Test zu 98% (Sensitivität) richtig erkannt, die Gesunden werden zu 99% (Spezifität) также как и многие другие. Der Test ist также sehr zuverlässig. Er ist bei Ihnen положительно благоприятствует. Besteht Grund, sich ernsthafte Sorgen zu machen (готовый к применению)? Die Darstellung erfolgt mit einem Entscheidungsbaum.

Das Testergebnis :
Das Testergebnis ist positiv : 98 Персонал верст аль-Кранк эрканнт — 1000 лет назад (Фальш позитив).Durch den Test werden также в diesem Beispiel 1098 Personen gefunden, wovon 98 geholfen werden kann, man weiß aber nicht, welchen 98 der 1098 Personen; dafür sind weitere klärende Untersuchungen notwendig (siehe auch: bedingte Wahrscheinlichkeit).
- 99000 werden также zu Recht als gesund erkannt — 2 Kranke aber zu Unrecht (falsch negativ). В его работе Beispiel kann der Großteil davon ausgehen, nicht krank zu sein, wenn der Test negativ ist. Zwei werden dennoch später erkranken.
Bei einem realen Screening können sich sowohl die Häufigkeit der Krankheit in der Bevölkerung (Prävalenz) als auch die die Sensitivität and Spezifität vie diesem Beispiel unterscheiden.Anschaulich kann der Nutzen eines Показы фильмов, тесты, тесты, тесты, тестирование, тестирование. Bei jedem Отбор проходит через Bedeutung, Häufigkeit der Krankheit zu kennen, um die Testergebnisse интерпретировать zu können Это невозможно, так что вы должны знать, что такое фальш-позитив и фальш-негатив. Testergebnissen nicht beantworten.
Voraussetzungen für Скрининг-программа [Bearbeiten | Quelltext Bearbeiten]
Das medizinische Скрининг ричтет сич ан гевзе Бевёлкерунг, д.час Все права и обязанности Фрауэн айнз бестиммтен Изменяет, умереть от меня, до смерти. Дешевая шляпа, изданная «Nichtschadens» der Medizinethik eine hohe Wichtigkeit und Screeningprogramme müssen hohe Anforderungen erfüllen:
- умереть от несчастных случаев Gesundheit der Bevölkerung von Bedeutung sein
- sie muss behandelbar sein und die Прогнозируй, что ты начинаешь, начинающий Behandlung deutlich besser sein.
- das Testverfahren soll eine hohe Sensitivität und Spezifität aufweisen, d.час der Test soll die gesuchte Erkrankung (die bestehenden Risikofaktoren) mit möglichst großer Sicherheit nachweisen oder ausschließen können.
- умереть. Universuchung soll zeit- and kostengünstig sein.
- die Untersuchung soll den zu Untersuchenden möglichst wenig belasten.
Jeder einzelne dieser Punkte muss erfüllt sein, damit ein Screeningprogramm sinnvoll durchgeführt werden kann. Der letzte Punkt ist von besonderer Bedeutung: Программа скрининга в рамках программы «Ворсоргемедизин мюссен фон пациент терпеливейший в своем роде», «erfolgreich zu sein».Der Qualitätssicherung von Screeningprogrammen kommt hier eine besondere Bedeutung zu.
Vorteile [Bearbeiten | Quelltext Bearbeiten]
- Eine Erkrankung wird in einem gut behandelbaren Frühstadium entdeckt: Eine Heilung is häufiger oder mit weniger Aufwand möglich
- Die Behandlung eines Frühstadiums beeinträchtigt die Lebensqualität in geringerem Ausmaß (Im Frühstadium häufig Vermeidung einer radikalen Операция по химическому лечению).
- Die Behandlung des Frühstadiums verursacht geringere Костен.
- Folgeschäden Werden Oftmals Verhindert.
- Der Untersuchte is be be einem unauffälligen Ergebnis beruhigt.
Нахтейл [Bearbeiten | Quelltext Bearbeiten]
- Die Mögliche Belastung durch die Untersuchung selbst oder unvermeidbare statistische Unsicherheiten, sogenannte falsch отрицательный Ergebnisse. Hier werden Untersuchte wie Untersucher zu Unrecht beruhigt, филиал Anzeichen der Erkrankung werden eventuell fehlgedeutet bzw. der Zweck der Früherkennung einer Krankheit wird ganz einfach verfehlt.
- Bei falsch positiven Ergebnissen werden Patienten zu Unrecht beunruhigt, und teure, den Patienten wie das Gesundheitswesen belastende Folgeuntersuchungen sind die Folge.
- Möglicherweise werden Frühstadien einer Erkrankung Diagnosttiziert, deren Früherkennung die Lebenszeit nicht verlängert, deren unnötige Behandlung aber die die Lebensqualität vermindert (Siehe 9002 dümégée in mede of the 58), Германия, Германия, Германия (9003 года), шт.
Beispiele für Скрининговые испытания [Bearbeiten | Quelltext Bearbeiten]
Weitere Tests aus der klinischen Praxis [Bearbeiten | Quelltext Bearbeiten]
Die Zielsetzung eines Screenings erscheint zunächst einleuchtend: eine Krankheit oder Störung kann früher erkannt werden, и так далее, больше всего на свете Heilungschancen.Die Risiken müssen sorgfältig dagegen abgewogen werden, die in den Folgen falschnegativer и falschpositiver Befunde liegen. Программа для скрининга Bevor ein, wuss, muss также abgeklärt werden, ob das Programm mehr Nutzen als Kosten erzeugt. Dies erfolgt mittels wissenschaftlicher Studien, die rigorose Kriterien erfüllen müssen, zum Beispiel randomisiert sein müssen. Der Nutzen Muss Sich в форме абсолютного Risikoreduktion nachweisen lassen.
Die Ergebnisse einer Screening-Studie können durch verschiedene Фактор Версталь и Предприниматель, который ты изучаешь, но не умеешь воспитывать детей, живущих в разных странах мира.
Einige Autoren weisen darauf hin, dass der megliche Nutzen von Screening-Methoden allgemein überschätzt, und der Schaden unterschätzt wird. [3]
Vorlaufzeit-Verfälschung [Bearbeiten | Quelltext Bearbeiten]
Die Vorlaufzeit-Verfälschung, kann zur Überschätzung der Positiven Wirkung von Screening führen. Durch Screening wird bezweckt, eine Krankheit möglichst früh zu erkennen. Werden dabei aber Krankheitsfälle erfasst und behandelt, deren Träger ohne Behandlung genauso lang oder länger gelebt hätten, spricht man von Uberdiagnose.Dies schadet der Person in mehrfacher Hinsicht: Diagnische und Therapeutische Eingriffe vermindern ihre Lebensqualität; sie muss fortan mit der Diagnose einer tödlichen Krankheit leben; die Kosten der medizinischen Versorgung werden unnötig в фильме «Как добраться». [4] Die Vorlaufzeit-Verfälschung ist im Einzelfall и nicht nachweisbar, da ja im Nachhinein nicht bewiesen werden kann, wie der Verlauf oh Behenlung ausgegangen wäre. Nur in kontrollierten Studien und wenn der natürliche Verlauf einer Krankheit bekannt ist, lässt sich dieser Effekt abschätzen.
Verfälschung durch den Typ Typ zu untersuchenden Krankheit [Bearbeiten | Quelltext Bearbeiten]
Viele Screenings beinhalten die Früherkennung bestimmter Krebserkrankungen. Это очень странно, dass langsam wachsende Tumoren eine bessere Überlebenschance für den Patienten bedeuten als rasch wachsende Tumoren. Jedoch bedeutet Дас, Дассы Отсев Viel Eher Einen Langsam wachsenden Опухолевых Entdecken ALS solche, умершие für дас Leben де Patienten Eine drastischere Bedeutung Tragen — Денн расч wachsende Tumoren können ден Patienten дас Leben Kosten, бувигер эр умирает Gelegenheit шлем, Айний Скрининг teilzunehmen ,
Dieser Umstand führt dazu, dass Показы dazu leanieren, Krebserkrankungen zu erkennen, welche für den Patienten seltener lebensbedrohlich werden. Eine nicht lebensbedrohliche Tumorerkrankung bedeutet ofd, dass der Patient et alére stirbt als am Tumor selber — также hat das Скрининг в einem solchen Осень не может быть изменена (см. Выше 900 900 человек)
Verfälschung durch die Probandenauswahl [Bearbeiten | Quelltext Bearbeiten]
Nicht alle Männer und Frauen nehmen a einem Отборочные работы — поиск и оценка знаний студентов, работающих в сфере здравоохранения, статистики и аналитических материалов.Menschen, die etwa wegen Krebstodesfällen in ihrer Familie um ihr höhere Risiko wissen, nehmen häufiger a einer Screening-Studie teil als andere. Dies führt dazu, dass Screeningstudien die Gesundheitslage der Bevölkerung schlechter darstellen als sie es tatsächlich ist.
Das gleiche Проблема, которая может возникнуть в связи с этим: В тесте вы сможете узнать больше о своем здоровье, но не о том, что у вас нет прав, что вы можете получить.В осени Fall Werden Prozentual Weniger Krankheiten Diagnostiziert als in Wirklichkeit auftreten, Weil Reiche Sich Sowieso Eine Bessere Gesundheitspflege Leisten Können und Weil Jüngere Menschen etwa seltener and Krebérébe her her.
Verfälschung durch überflüssige Diagnosen [Bearbeiten | Quelltext Bearbeiten]
Ein Screening kann Abnormalitäten erkennen, welche im Leben einer Персонал Nie eine Rolle spielen würden. Ein Beispiel dazu ist Простатакребс — über diese Krebserkrankung sagen Ärzte «Die meisten Männer sterben mit Простатакребс, aber nicht и Простатакребс».Autopsien a verstorbenen Männern haben ergeben, dass ein großer Anteil der Verstorbenen mikroskopisch nachweisbare Prostatakrebs-Zellen besaßen, aber bis zum Todeszeitpunkt ohne gefährlicher Tumorbildung.
Abgesehen фон дер Gefahr, Дасс Эйн Пациент сделайте unnötige Behandlung erhält — Krebstherapien beeinträchtigen умирают Lebensqualität де Patienten Zum Teil Massiv — können цу häufige, überflüssige Diagnosen Dazu führen, Дасс Эйн Скрининг ALS wirksamer erscheint, ALS эс, gemessen ан-дер-effektiven Lebenszeitverlängerung дер Пробанден, ист.Die Entdeckung einer protectlosen Abnormalität bei einem Patienten ist daher weder vom ökonomischen noch vom medizinischen Standpunkt gesehen sinnvoll.
Reduktion von Verfälschungen [Bearbeiten | Quelltext Bearbeiten]
Um diese. Die Studien müssen die Teilnehmenden strikt zufällig auswählen und die Teilnehmerzahlen müssen sehr groß sein.Укажите методы, такие как диагноз, и утешите его в своем роде, добросовестно относитесь к делу. Die Genaue Beschreibung der Arbeitsweise in klinischen Studien wird of in einem Стандартная рабочая процедура — Руководство пользователя festgehalten.
- ↑ Анжела Раффл, Мьюр Дж. Грей: Отбор ., Дт. annotierte Übersetzung, Ernst Huber Verlag, Bern 2009, ISBN 978-3-456-84698-9.
- ↑ Geschlechtskrankheit: Chlamydien — die unterschätzte Infektion. В: Шпигель онлайн. 30. Август 2017, abgerufen am 30. Август 2017.
- ↑ Mühlhauser, I. (2014). Zur Überschätzung des Nutzens von Prävention. Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen, 108 (4), 208–218. С. 3.
- ↑ Frankfurter Rundschau Der Preis der frühen Diagnose, vom 30. Juli 2010, abgerufen am 24. Oktober 2013.
- Spix, C .; Блеттнер, М .: Экранирование . In: Dtsch Arztebl Int .Nr. 109 (21), 2012, с. 385-90 (Übersichtsarbeit).
 Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! ,
Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! ,скрининг (медицина) — Википедия переиздано // WIKI 2
краткая оценка для выявления незамеченных проблем со здоровьем
Скрининг в медицине — это стратегия, используемая для поиска пока еще не распознанных состояний или маркеров риска. [1] [2] [3] Это тестирование может применяться для отдельных лиц или для всего населения. Тестируемые люди могут не иметь каких-либо признаков или симптомов заболевания, или они могут иметь только один или два симптома, которые сами по себе не указывают на окончательный диагноз.
Скрининговые вмешательства предназначены для выявления состояний, которые в какой-то момент могут превратиться в заболевание, что позволяет осуществлять более раннее вмешательство и лечение в надежде снизить смертность и страдания от заболевания. Хотя скрининг может привести к более раннему диагнозу, было показано, что не все скрининговые тесты приносят пользу обследуемому; Гипердиагностика, неправильная диагностика и ложное чувство безопасности являются потенциальными побочными эффектами скрининга. Кроме того, некоторые скрининговые тесты могут быть неправильно использованы. [4] [5] По этим причинам тест, используемый в программе скрининга, особенно для заболевания с низкой частотой, должен иметь хорошую чувствительность в дополнение к приемлемой специфичности. [6]
Существует несколько типов скрининга: универсальный скрининг включает в себя скрининг всех людей в определенной категории (например, всех детей определенного возраста). Выявление случаев включает в себя обследование небольшой группы людей на основании наличия факторов риска (например, из-за того, что члену семьи был поставлен диагноз наследственное заболевание).Скрининговые вмешательства не предназначены для диагностики и часто имеют значительный процент как ложноположительных, так и ложноотрицательных результатов.
Часто обновляемые рекомендации по проверке предоставляются независимой группой экспертов, Целевой группой по профилактическим услугам Соединенных Штатов. [7]
Энциклопедия YouTube
1/3
Просмотров:6 913
14 832
32 957
✪ Скрининг шейки матки и неоплазия — КРАС! Медицинский обзор серии
✪ Скрининг колоректального рака
Screen Скрининг линии жизни: кто мы
Содержание
Принципы
В 1968 году Всемирная организация здравоохранения опубликовала руководство по принципам и практике скрининга на заболевание , которое часто называют критериями Вильсона и Юнгнера . [8] Принципы все еще широко применяются сегодня:
- Состояние должно быть важной проблемой для здоровья.
- Там должно быть лечение для этого состояния.
- Средства для диагностики и лечения должны быть доступны.
- Должна быть скрытая стадия заболевания.
- Должно быть обследование или обследование на предмет состояния.
- Тест должен быть приемлемым для населения.
- Естественная история болезни должна быть адекватно понята.
- Должна быть согласованная политика в отношении кого лечить.
- Общая стоимость поиска случая должна быть экономически сбалансированной по отношению к медицинским расходам в целом.
- Расследование должно быть непрерывным процессом, а не просто проектом «раз и навсегда».
В 2008 году, с появлением новых геномных технологий, ВОЗ синтезировала и изменила их с новым пониманием следующим образом:
Синтез новых критериев отбора, предложенных за последние 40 лет
- Программа скрининга должна отвечать признанной потребности.
- Цели скрининга должны быть определены с самого начала.
- Должна быть определенная целевая группа населения.
- Должны быть научные доказательства эффективности программы скрининга.
- Программа должна включать обучение, тестирование, клинические услуги и управление программой.
- Должен быть контроль качества с механизмами минимизации потенциальных рисков скрининга.
- Программа должна обеспечить осознанный выбор, конфиденциальность и уважение автономии.
- Программа должна способствовать справедливости и доступу к скринингу для всей целевой группы населения.
- Оценка программы должна планироваться с самого начала.
- Общие преимущества скрининга должны перевесить вред. [9]
Типы
- Массовый скрининг: скрининг всего населения или подгруппы. Это предлагается всем, независимо от статуса риска человека.
- Высокий риск или выборочный скрининг: скрининг высокого риска проводится только среди групп риска.
- Многофазный скрининг: применение двух или более скрининговых тестов для большой популяции одновременно, вместо проведения отдельных скрининговых тестов на отдельные заболевания.
- Когда все сделано вдумчиво и основано на исследованиях, выявление факторов риска может стать стратегией медицинского скрининга. [10]
Примеры
Общие программы
Во многих странах существуют программы скрининга населения. В некоторых странах, например в Великобритании, политика разрабатывается на национальном уровне, а программы осуществляются по всей стране в соответствии с едиными стандартами качества.Общие программы скрининга включают в себя:
На базе школы
Большинство систем государственных школ в Соединенных Штатах периодически проверяют учащихся на предмет нарушений слуха и зрения и проблем с зубами. Иногда проводится скрининг на проблемы с позвоночником и осанкой, такие как сколиоз, но он противоречив, так как сколиоз (в отличие от проблем со зрением или зубами) встречается только в очень небольшом сегменте населения и потому, что студенты должны снимать свои рубашки для проверки. Многие штаты больше не требуют скриоза или разрешают отказаться от него с уведомлением родителей.В настоящее время в различных штатах США вносятся законопроекты, предусматривающие проведение проверок психического здоровья учащихся, посещающих государственные школы, в надежде предотвратить причинение себе вреда, а также причинение вреда сверстникам. Те, кто предлагает эти законопроекты, надеются диагностировать и лечить психические заболевания, такие как депрессия и беспокойство. [ цитирование необходимо ]
Скрининг на социальные детерминанты здоровья
Социальные детерминанты здоровья — это экономические и социальные условия, которые влияют на индивидуальные и групповые различия в состоянии здоровья. [11] Эти состояния могут оказывать неблагоприятное воздействие на их здоровье и благополучие. Чтобы смягчить эти неблагоприятные последствия, некоторые политики здравоохранения, такие как Закон США о доступном медицинском обслуживании (2010 г.), усилили профилактические программы, такие как программы, которые регулярно проверяют наличие социальных детерминант здоровья. [12] Считается, что скрининг является ценным инструментом для определения основных потребностей пациентов в социальных детерминантах системы здравоохранения, чтобы они могли лучше обслуживаться. [13] [14]
Политическая основа в США
Закон о доступном медицинском обслуживании, принятый в Соединенных Штатах, смог преодолеть разрыв между здравоохранением на уровне общин и медицинским обслуживанием в качестве медицинского лечения, что привело к программам, которые проверяют социальные детерминанты здоровья. [12] Закон о доступном медицинском обслуживании установил несколько служб, ориентированных на социальные детерминанты или открытость для более разнообразной клиентуры, таких как гранты на преобразование сообщества, которые были делегированы сообществу для организации «профилактических мероприятий в области здравоохранения» и « устранить различия в состоянии здоровья ». [15]
Клинические программы
Социальные детерминанты здоровья включают социальный статус, пол, этническую принадлежность, экономический статус, уровень образования, доступ к услугам, образование, статус иммигранта, воспитание и многое, многое другое. [16] [17] Несколько клиник в Соединенных Штатах использовали систему, в которой они проверяют пациентов на наличие определенных факторов риска, связанных с социальными детерминантами здоровья. [18] В таких случаях это делается в качестве профилактического инструмента, чтобы смягчить любые пагубные последствия длительного воздействия определенных факторов риска или просто начать устранять неблагоприятные воздействия, с которыми уже сталкиваются определенные лица. [14] [19] Они могут быть структурированы по-разному, например, онлайн или лично, и дают разные результаты, основанные на ответах пациента. [14] В некоторых программах, таких как отдел FIND в детской больнице UCSF Benioff, проводится скрининг на социальные детерминанты здоровья, чтобы связать своих пациентов с социальными услугами и ресурсами сообщества, которые могут предоставить пациентам большую автономию и мобильность. [20]
Медицинское оборудование б / у
Медицинское оборудование, используемое в скрининговых тестах, обычно отличается от оборудования, используемого в диагностических тестах, поскольку скрининговые тесты используются для выявления вероятного наличия или отсутствия заболевания или состояния у людей, у которых отсутствуют симптомы; в то время как диагностическое медицинское оборудование используется для проведения количественных физиологических измерений для подтверждения и определения хода предполагаемого заболевания или состояния.Медицинское оборудование для скрининга должно быть способным к быстрой обработке во многих случаях, но может не быть таким точным, как диагностическое оборудование.
Ограничения
При скрининге можно обнаружить медицинские состояния на ранней стадии до появления симптомов, в то время как лечение более эффективно, чем для последующего выявления. В лучшем случае жизнь спасена. Как и любой медицинский тест, тесты, используемые при скрининге, не идеальны. Результат теста может неправильно показывать положительный для тех, у кого нет заболевания (ложный положительный результат), или отрицательный для людей, у которых есть заболевание (ложный отрицательный результат).Ограничения программ скрининга могут включать в себя:
- Скрининг может включать стоимость и использование медицинских ресурсов для большинства людей, которые не нуждаются в лечении.
- Неблагоприятные последствия процедуры скрининга (например, стресс и беспокойство, дискомфорт, радиационное воздействие, химическое воздействие).
- Стресс и беспокойство, вызванные продолжением знания о болезни без какого-либо улучшения результата. Эта проблема называется гипердиагностикой (см. Также ниже).
- Стресс и беспокойство, вызванные ложным положительным результатом скрининга.
- Ненужное исследование и обработка ложноположительных результатов (а именно ошибочный диагноз с ошибкой I типа).
- Ложное чувство безопасности, вызванное ложными отрицаниями, которые могут задержать окончательный диагноз (а именно ошибочный диагноз с ошибкой типа II).
Скрининг на деменцию в английском NHS является спорным, потому что это может вызвать чрезмерную тревогу у пациентов, и услуги поддержки будут растянуты. По словам врача общей практики, «главная проблема действительно заключается в том, каковы последствия такого диагноза и что действительно может помочь пациентам.» [21]
Анализ
Для многих людей скрининг инстинктивно кажется подходящим занятием, потому что ловить что-то раньше кажется лучше. Однако ни один скрининг-тест не идеален. Всегда будут проблемы с неправильными результатами и другие проблемы, перечисленные выше. Этическим требованием является предоставление сбалансированной и точной информации участникам в момент, когда предлагается скрининг, чтобы они могли сделать полностью осознанный выбор относительно того, принимать или не принимать.
Прежде чем внедрять программу скрининга, необходимо убедиться, что ее внедрение принесет больше пользы, чем вреда. Лучшими исследованиями для оценки того, улучшит ли скрининговый тест здоровье населения, являются строгие рандомизированные контролируемые испытания.
При изучении программы скрининга с использованием тематического контроля или, чаще, когортных исследований, различные факторы могут сделать скрининг-тест более успешным, чем он есть на самом деле. Ряд различных погрешностей, присущих методу исследования, будут искажать результаты.
гипердиагностика
Скрининг может выявить отклонения, которые никогда не вызовут проблем в жизни человека. Примером этого является скрининг рака простаты; было сказано, что «больше людей умирает от рака простаты, чем от него». [22] Исследования вскрытия показали, что от 14 до 77% пожилых мужчин, умерших по другим причинам, обнаружили рак предстательной железы. [23]
Помимо проблем с ненужным лечением (лечение рака предстательной железы отнюдь не без риска), гипердиагностика делает исследование хорошо выявляющим отклонения, даже если они иногда безвредны.
Гипердиагностика возникает, когда все эти люди с безвредными отклонениями учитываются как «спасенные жизни» при скрининге, а не как «здоровые люди, которым самому не причинен чрезмерный диагноз». Таким образом, это может привести к бесконечному циклу: чем больше гипердиагностика, тем больше людей будут думать, что скрининг более эффективен, чем он есть, что может побудить людей делать больше скрининговых тестов, что приведет к еще большему гипердиагностике. [24] Раффл Маки и Грэй называют это парадоксом популярности скрининга: «Чем больше вреда из-за гипердиагностики и чрезмерного лечения от скрининга, тем больше людей считают, что они обязаны своим здоровьем или даже своей жизнью программе »(стр. 56, вставка 3.4) [25]
Скрининг на нейробластому, наиболее распространенную злокачественную солидную опухоль у детей, в Японии является очень хорошим примером того, почему программа скрининга должна быть тщательно оценена перед ее осуществлением. В 1981 году в Японии была запущена программа скрининга нейробластомы путем измерения гомованиловой и ванильманделевой кислот в образцах мочи детей шестимесячного возраста. В 2003 году был организован специальный комитет для оценки мотивации программы скрининга нейробластомы. В том же году комитет пришел к выводу, что было достаточно доказательств того, что метод скрининга, использованный в то время, привел к гипердиагностике, но не было достаточно доказательств того, что программа снизила смертность от нейробластомы.Таким образом, комитет рекомендовал не проводить скрининг, а министерство здравоохранения, труда и социального обеспечения решило остановить программу скрининга. [26]
Еще один пример гипердиагностики произошел с раком щитовидной железы: его заболеваемость в Соединенных Штатах утроилась с 1975 по 2009 год, а смертность была постоянной. [27] В Южной Корее ситуация была еще хуже с 15-кратным увеличением заболеваемости с 1993 по 2011 год (самое большое в мире увеличение заболеваемости раком щитовидной железы), в то время как смертность оставалась стабильной. [28] Увеличение заболеваемости было связано с введением ультразвукового скрининга. [29]
Проблема гипердиагностики при скрининге рака заключается в том, что на момент постановки диагноза невозможно провести различие между безвредным и летальным поражением, если пациент не лечит и не умирает от других причин. [30] Таким образом, почти все пациенты имеют тенденцию лечиться, что приводит к так называемому чрезмерному лечению. Как утверждают исследователи Уэлч и Блэк, «гипердиагностика — наряду с последующим ненужным лечением с сопутствующими рисками — является, пожалуй, самым важным вредом, связанным с ранним выявлением рака».» [30]
Смещение времени выполнения

Смещение времени выполнения заказа приводит к увеличению воспринимаемой выживаемости при скрининге, даже если течение болезни не изменяется
Если скрининг работает, он должен диагностировать целевое заболевание раньше, чем без скрининга (когда появляются симптомы).
Даже если в обоих случаях человек умрет в одно и то же время, потому что мы диагностировали заболевание раньше с помощью скрининга времени выживания , поскольку диагноз дольше с помощью скрининга; даже в случае продолжительность жизни не была продлена, и будет добавлено беспокойство, поскольку пациент должен дольше жить со знанием о болезни.
Если проверка работает, необходимо ввести время выполнения заказа . Таким образом, статистика времени выживания с момента диагностики имеет тенденцию к увеличению при скрининге из-за введенного времени выполнения, даже когда скрининг не дает никаких преимуществ. Если мы не задумываемся о том, что на самом деле означает время выживания в этом контексте, мы можем приписать успех скрининговому тесту, который не делает ничего, кроме предварительной диагностики; Сравнение статистических данных о смертности от заболеваний среди обследованных и не прошедших скрининг групп населения дает более значимую информацию.
Длина смещения времени
Длительность смещения приводит к лучшему восприятию выживаемости при скрининге, даже если течение болезни не изменяется.
Многие скрининговые тесты связаны с обнаружением раковых заболеваний. Скрининг с большей вероятностью выявляет медленно растущие опухоли (из-за более длительного доклинического времени пребывания), которые с меньшей вероятностью могут причинить вред. Кроме того, эти агрессивные формы рака имеют тенденцию вызывать симптомы в промежутке между запланированным скринингом, и с меньшей вероятностью обнаруживаются при скрининге. [31] Таким образом, скрининг случаев, который часто выявляется автоматически, имеет лучший прогноз, чем симптомы. Следствием этого является то, что более медленные прогрессирующие случаи в настоящее время классифицируются как рак, что увеличивает заболеваемость, и благодаря лучшему прогнозу показатели выживаемости у обследованных людей будут лучше, чем у не прошедших скрининг людей, даже если скрининг не имеет значения.
Смещение выбора
Не все будут участвовать в программе скрининга. Существуют факторы, которые отличаются между теми, кто хочет пройти тестирование, и теми, кто этого не хочет.
Если люди с более высоким риском заболевания чаще подвергаются скринингу, например, женщины с семейным анамнезом рака молочной железы чаще других женщин присоединяются к программе маммографии, тогда скрининговый тест будет выглядеть хуже, чем на самом деле является: отрицательные результаты среди обследуемой популяции будут выше, чем для случайной выборки.
Смещение выбора также может сделать тест лучше, чем он есть на самом деле. Если тест более доступен для молодых и здоровых людей (например, если людям нужно пройти большое расстояние, чтобы пройти проверку), то у меньшего числа людей в скрининговой популяции будут отрицательные результаты, чем для случайной выборки, и тест, по-видимому, даст положительная разница.
Исследования показали, что люди, которые посещают скрининг, как правило, более здоровы, чем те, кто этого не делает. Это было названо эффектом здорового скрининга, [25] , который является формой смещения отбора. Причина, по-видимому, заключается в том, что люди, которые являются здоровыми, состоятельными, физически здоровыми, некурящими с долгоживущими родителями, имеют больше шансов прийти и пройти обследование, чем люди с низким доходом, которые имеют существующие медицинские и социальные проблемы. [25] Один из примеров смещения отбора произошел в Эдинбургском испытании маммографии, где использовалась рандомизация кластеров.Исследование показало снижение сердечно-сосудистой смертности у тех, кто был обследован на рак молочной железы. Это произошло из-за базовых различий в отношении социально-экономического статуса в группах: 26% женщин в контрольной группе и 53% в исследуемой группе принадлежали к высшему социально-экономическому уровню. [32]
Дизайн исследования для исследования программ скрининга
Лучший способ минимизировать систематическую ошибку выбора — использовать рандомизированное контролируемое исследование, хотя обсервационные, натуралистические или ретроспективные исследования могут иметь определенную ценность и обычно их легче проводить.Любое исследование должно быть достаточно большим (включать много пациентов) и достаточно продолжительным (следить за пациентами в течение многих лет), чтобы иметь статистическую силу для оценки истинной ценности программы скрининга. При редких заболеваниях могут понадобиться сотни тысяч пациентов, чтобы осознать ценность скрининга (найти достаточно поддающегося лечению заболевания), а также оценить влияние программы скрининга на смертность, которую исследование может проводить в течение десятилетий. Такие исследования занимают много времени и стоят дорого, но могут предоставить наиболее полезные данные для оценки программы скрининга и применения доказательной медицины.
Смертность от всех причин и смертность от болезней
Основным результатом исследований по скринингу на рак обычно является число смертей, вызванных скринингом заболевания — это называется смертностью от конкретного заболевания. Чтобы привести пример: в исследованиях маммографии для выявления рака молочной железы, основным сообщаемым результатом часто является смертность от рака молочной железы. Тем не менее, смертность от конкретного заболевания может быть смещена в пользу скрининга. В примере скрининга рака молочной железы женщины, у которых диагностирован рак молочной железы, могут получить лучевую терапию, которая увеличивает смертность от рака легких и болезней сердца. [33] Проблема заключается в том, что случаи смерти часто классифицируются как другие причины и могут даже превышать число случаев смерти от рака молочной железы, которых удалось избежать путем скрининга. Таким образом, непредвзятым результатом является смертность от всех причин. Проблема заключается в том, что для выявления значительного снижения смертности от всех причин необходимы гораздо более масштабные исследования. В 2016 году исследователь Vinay Prasad и его коллеги опубликовали в BMJ статью под названием «Почему скрининг рака никогда не спасал жизни», поскольку скрининговые исследования не показали снижения смертности от всех причин. Прасад В., Ленцер Дж., Ньюман Д.Х., Почему скрининг на рак никогда не показывал «спасение жизней» — и что мы можем с этим сделать.
.

