Стрептодермия у детей — причины появления, первые симптомы, способы профилактики
Стрептодермия (пиодермия стрептококковая) представляет собой инфекционно-аллергическое заболевание, возникающее при попадании в толщу кожи стрептококка и продуктов жизнедеятельности этого микроорганизма.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. В зависимости от размеров патологического очага, их количества и зоны распространения различают клинические формы заболевания.
Причины
- Нарушение целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости).
- Изменение местного иммунитета.
- Нарушение активности иммунной системы организма в целом.
В организм ребенка микроорганизм может попасть контактно-бытовым путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержаться стрептококки.
Симптомы
- Появление на поверхности кожи небольших пузырьков, наполненных прозрачной, но быстро мутнеющей жидкостью – чаще всего на лице, спине, конечностях, нижней части туловища.
- Кожный зуд (часто возникает нестерпимое жжение).
- Пигментация кожи на месте «старых» очагов заболевания.
- Общее недомогание – нарушение самочувствия, вялость, слабость, отсутствие аппетита.
Стрептодермию можно легко перепутать с крапивницей, атопическим дерматитом, отрубевидным лишаем, пиодермиями и экземой, поэтому ни в коем случае не занимайтесь самолечением. Чтобы получить своевременное лечение, обратитесь к специалисту для быстрого диагностирования болезни.
Профилактика
- Соблюдать правила личной гигиены.
- Питаться пищей с высоким содержанием витаминов.
- Закаляться, вести здоровый образ жизни.
- При повреждениях кожи, даже незначительных, тщательно промывать и обрабатывать ранку. Равномерно распределять нагрузку, избегать стрессовых ситуаций.
Подробнее о детской дерматологии в клинике «ЮгМед»
Оставляя свои персональные данные, Вы даете добровольное согласие на обработку своих персональных данных. Под персональными данными понимается любая информация, относящаяся к Вам, как субъекту персональных данных (ФИО, дата рождения, город проживания, адрес, контактный номер телефона, адрес электронной почты, род занятости и пр). Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.
Стрептодермия у детей — причины, симптомы, диагностика и лечение стрептодермии
Стрептодермией называют группу кожных заболеваний инфекционной природы. Эпидермис поражается сыпью и пузырьковыми высыпаниями (фликтенами). Их диаметр варьируется в среднем от 1,5 мм до 2 сантиметров. Болезнь отличается высокой контагиозностью. Как правило, дети переносят стрептодермию тяжелее, чем взрослые.
Это происходит потому, что иммунная система ребенка недостаточно сформирована и хуже справляется с патогенами. Пузырьки с гнойным содержимым вызывают сильный зуд. Расчесывая их, ребенок переносит стрептококковую инфекцию на другие участки кожи. Если вовремя не приступить к лечению, болезнь может перейти в хроническую форму и вызвать серьезные осложнения.
Пузырьки с гнойным содержимым вызывают сильный зуд. Расчесывая их, ребенок переносит стрептококковую инфекцию на другие участки кожи. Если вовремя не приступить к лечению, болезнь может перейти в хроническую форму и вызвать серьезные осложнения.
Причины стрептодермии у детей
Болезнь вызывает анаэробный паразит ― стрептококк группы А. Он селится на коже, в дыхательных путях, ЖКТ, органах мочеполовой системы. Патоген достаточно устойчив к воздействию окружающей среды. Он способен выдерживать температуру в 60° С в течение получаса.
Стрептококк ― типичный представитель условно-патогенной микрофлоры. Хорошо развитый иммунитет и целостные кожные покровы сдерживают его распространение. Однако в ослабленном организме он активизируется. Развитию стрептодермии у ребенка всегда предшествуют повреждения эпидермиса:
- раны,
- царапины,
- ссадины,
- расчесы.
Распространению патогена способствуют, с одной стороны недостаточная гигиена кожи, а с другой ― слишком частый контакт пораженных участков с водой.
Эпидемические вспышки болезни то и дело наблюдаются в детских коллективах (детсадах, школах, летних лагерях, спортивных секциях). Инфекция активно передается в условиях телесного контакта, использовании общих игрушек и снарядов, недостаточной санобработки посуды и постельного белья. Болезнь может передаваться не только через человека, но и через животных.
Инкубационный период
Попавший в рану патоген никак не проявляет себя в течение 2-10 дней. По истечении инкубационного периода на коже появляется легкая сыпь, которой часто не придают должного значения, принимая за обычное раздражение кожи. Это усложняет процесс лечения стрептодермии и увеличивает его срок на несколько недель. По мере прогрессирования заболевания кожные поражения приобретают специфические признаки, по которым врач может поставить диагноз уже при первичном осмотре.
Симптоматика и классификация стрептодермий
На начальном этапе болезни сыпь развивается в пузырьки, заполненные гнойно-серозным экссудатом.
Стрептодермия у детей часто сопровождается:
- подъемом температуры до 38-39 °C;
- воспалением лимфоузлов;
- общей интоксикацией организма;
- ощущением слабости;
- нарушениями сна из-за сильного зуда.
В зависимости от локализации и типа поражения выделяют несколько форм заболевания:
| стрептококковое импетиго (поверхностная стрептодермия) | Болезнь проявляется красными пятнами на коже. Спустя 2-3 дня на их месте появляются фликтены, которые сильно увеличиваются в размере, достигая в диаметре до 1,5-2 см. После того, как пузырьки вскрываются, образуются сухие корочки желтоватого цвета. Ребенок страдает от нестерпимого кожного зуда и расчесывает их. Из-за этого процесс заживления замедляется. После схождения корочек кожа полностью заживает. На ней не остается рубцов и других косметических дефектов. Из-за этого процесс заживления замедляется. После схождения корочек кожа полностью заживает. На ней не остается рубцов и других косметических дефектов. |
| стрептококковая эктима (сухая стрептодермия) | Заболевание чаще наблюдается у мальчиков. Патоген обычно локализуется на лице, ушах, шее, руках и ногах. Кожа покрывается белыми и розовыми пятнами диаметром до 5 см, которые превращаются в струпья. Эктима ― одна из форм глубокой стрептодермии. Болезнь затрагивает ростковый слой дермы, поэтому сразу после выздоровления ребенка на коже видны шрамы. Пораженные участки не имеют естественной пигментации и не загорают под воздействием ультрафиолета. Однако со временем эти дефекты исчезают. |
| щелевидное импетиго (стрептококковая заеда) |  Болезнь проявляется сначала покраснением эпидермиса, затем образованием гнойных валиков, а после них желтых корочек. Движение губ вызывает боли во время разговора или еды. Ребенок жалуется на сильный зуд и обильное слюноотделение. Щелевидное импетиго может также локализоваться в крыльях носа, вызывая неприятные ощущения и заложенность носа, а также в наружных уголках глаз. Болезнь проявляется сначала покраснением эпидермиса, затем образованием гнойных валиков, а после них желтых корочек. Движение губ вызывает боли во время разговора или еды. Ребенок жалуется на сильный зуд и обильное слюноотделение. Щелевидное импетиго может также локализоваться в крыльях носа, вызывая неприятные ощущения и заложенность носа, а также в наружных уголках глаз. |
| Турниоль (поверхностный панариций) | Болезнь поражает ногтевые валики. Обычно панацирий развивается у детей с вредной привычкой грызть ногти. Впоследствии фликтены вскрываются, образуя на коже подковообразные очаги поражения. |
| Стрептококковые опрелости | Данная форма встречается в основном у грудничков. Фликтены образуются в складках кожи (обычно паховых) и по мере развития болезни сливаются в большое пятно. На месте их вскрытия остаются мокнущие участки неестественно розового цвета. |
| Буллезное импетиго | Кожа покрывается полушаровидными пузырями диаметром около 2 см, наполненными мутноватым экссудатом, иногда с примесью крови. |
Диагностика стрептодермии у ребенка
Характер патологии определяет детский дерматолог. Опытному врачу для постановки диагноза достаточно изучить клинические проявления стрептодермии. Однако для исключения других заболеваний требуются дополнительные обследования. Пораженный участок осматривают под лампой Вуда. Затем проводят лабораторные анализы:
- микроскопическое исследование соскобов с кожи на грибы;
- бактериологический посев (исследование кожных покровов на питательные среды).
Оба анализа нужно сделать до приема антибактериальных препаратов.
Если же болезнь приобрела рецидивирующий характер, необходимо провести комплексное обследование пищеварительной системы, в которое входит:
- консультация с детским гастроэнтерологом,
- копрограмма,
- ФГДС,
- УЗИ органов брюшной полости,
- анализ кала на яйца гельминтов.

Похожие заболевания
При недостатке опыта внешние проявления стрептодермии можно спутать с симптомами:
- простого герпеса,
- ветряной оспы,
- кандидоза,
- экземы,
- стафилококковой пиодермии,
- пузырчатки новорожденных.
Язвы при вульгарной эктиме похожи на кожные поражения при сифилисе или колликвативном туберкулезе. Для дифференциации этих заболеваний пациенту назначают RPR-тест и туберкулиновые пробы.
Лечение стрептодермии у детей
Выбор метода зависит от тяжести болезни. Ребенку могут потребоваться местные процедуры, воздействующие только на очаг поражения, или системная терапия. При локальном наружном лечении фликтены и язвы вскрывают, гной удаляют, кожу обрабатывают антисептиками и растворами анилиновых красителей, а затем накладывают мазевые повязки.
Системная терапия предполагает назначение:
- антибиотиков пенициллинового ряда,
- макролидов,
- пробиотиков,
- иммуномодулирующей терапии,
- поливитаминов,
- физиотерапии.

Для эффективного лечения стрептодермии у детей важно, чтобы пораженные ткани не контактировали с водой. Здоровую кожу следует регулярно протирать ромашковым настоем. Кроме того, на время лечения следует отказаться от одежды из синтетики, поскольку она усиливает потоотделение и не отводит влагу от тела.
Чтобы ускорить процесс выздоровления, детям рекомендуют гипоаллергенную диету, ограничивающую употребление сладких, острых и жирных продуктов. Дополнительно врач прописывает курс витаминов для повышения общего иммунитета и минимизации вероятности рецидива.
Возможные осложнения
У детей с ослабленным иммунитетом или хроническими патологиями стрептодермия может перейти в рецидивирующую форму. Вследствие активного распространения патогена у них также может развиться:
- каплевидный псориаз;
- микробная экзема;
- фурункулы и флегмоны;
- септицемия;
- гломерулонефрит;
- ревматизм;
- миокардит.
Кроме того, после глубокой формы болезни на коже остаются косметические дефекты.
Причины рецидивов и осложнений
Тяжелее и дольше стрептодермия протекает у детей, страдающих:
- хроническими заболеваниями дермы,
- аллергией,
- нарушениями обменных процессов,
- ринитами и отитами,
- диспепсией,
- анемией,
- авитаминозом,
- гельминтозом.
Осложнения также могут быть вызваны серьезными повреждениями кожи (ожоги и обморожения). Даже при полном подавлении симптомов болезни есть риск сохранения патогена в глубоких слоях дермы и его последующей активизации. Вероятность рецидива повышается, если во время терапии пренебрегать рекомендациями врача.
Прогноз лечения и профилактика стрептодермии у детей
Если терапия подобрана правильно, через 1-2 недели симптомы исчезают. Обычно стрептодермия у детей излечивается полностью. Рецидивы наблюдаются только у детей с ослабленным иммунитетом. Поэтому важно укреплять его полноценным питанием, витаминными комплексами, умеренными физическими нагрузками.
Рецидивы наблюдаются только у детей с ослабленным иммунитетом. Поэтому важно укреплять его полноценным питанием, витаминными комплексами, умеренными физическими нагрузками.
Комплекс профилактических мер включает в себя:
- поддержание достаточной гигиены кожи;
- отказ от частого использования мыла и гелей, смывающих защитный слой;
- антисептическая обработка ранок, порезов, ссадин;
- своевременное лечение дерматозов и сопутствующих патологий.
Для предотвращения эпидемических вспышек стрептодермии дети с подтвержденным диагнозом должны быть изолированы до полного выздоровления. Всем контактным лицам необходимо находиться в карантине в течение 10 дней.
Лечение стрептодермии в клинике «Чудо-Доктор»
Мы заботимся не только о полном снятии симптомов болезни, но и об укреплении иммунитета у наших маленьких пациентов. Подбирая схемы лечения, дерматологи клиники учитывают максимум факторов, влияющих не течение болезни.
Опытные врачи
В клинике работают детские дерматологи с практическим стажем более 15 лет
Комплексное обследование
Клиника оснащена передовым оборудованием для дифференцированной диагностики
Качественный сервис
Выполняем лечебные процедуры в клинике и на дому в удобное для вас время
Забота о пациентах
Разрабатываем индивидуальный курс терапии для каждого ребенка
Вы можете записаться на прием к дерматологу на сайте клиники или по телефону.
Причины и патогенез стрептодермии
Стрептодермия – заболевание, с которым сталкивался почти каждый из нас, хотя и не все подозревали об этом. Причины и патогенез стрептодермии во многом сходны с этиологией и механизмом развития других инфекционных заболеваний, но все же имеют свои особенности. Высокая распространенность инфекции не может не настораживать. [1], [2] Относясь к разряду кожных заболеваний, эта патология имеет большое разнообразие своих проявлений и далеко не безобидна, чаще всего поражая детей и людей со слабым иммунитетом.
Это инфекция?
Многие ли из нас, обнаружив ранку в носу или раздражение в уголках губ, называемое в народе «задёй», заподозрили инфекционное заболевание? Собственно, это могут быть проявления стрептодермии – заболевания, вызываемого кокковой микрофлорой, к которой относятся стрептококки, пневмококковые стафилококки и некоторые другие представители бактериальной микрофлоры, обитающей рядом с нами. При этом контакт с бактериями может быть настолько тесным и продолжительным, что диву даешься, как этот человек так долго остается здоровым.,
Рассматривая причины и патогенез стрептодермии, мы сталкиваемся с тем, что хотя кокковая микрофлора имеет достаточно большое разнообразие, эта патология, как и любое другое инфекционное заболевание, имеет своих характерных возбудителей. Считается, что симптомы стрептодермии возникают под влиянием стрептококков, поражающих преимущественно кожу, с чем и связано название болезни.
Стрептококки представляют собой шаровидные бактерии с более чем тысячелетней историей. Как и другие микроскопические организмы, они существовали еще до появления растений, животных и человека. Неудивительно, что за долгое время своего развития бактерии научились хорошо приспосабливаться к различным условиям внешней среды и сохранять свой внешний вид даже в условиях активной борьбы с ними людей.
Как и другие микроскопические организмы, они существовали еще до появления растений, животных и человека. Неудивительно, что за долгое время своего развития бактерии научились хорошо приспосабливаться к различным условиям внешней среды и сохранять свой внешний вид даже в условиях активной борьбы с ними людей.
Стрептококки считаются «коренными» обитателями нашей кожи и слизистых оболочек, то есть сосуществуют с нами до поры до времени, не напоминая о себе. По этой причине их относят к условно-патогенной микрофлоре, представители которой провоцируют заболевания только при определенных условиях, а именно при ослаблении защитных сил организма, что позволяет микробам активно развиваться и проникать в более глубокие слои кожи и слизистых оболочек.
Следует понимать, что стрептококки – это общее название различных видов и штаммов бактерий, сходных по строению. Однако их действие может существенно различаться. Некоторые виды стрептококков не несут опасности, мирно сосуществуя с человеком на протяжении всей его жизни. Другие могут даже помочь в поддержании нормальной микрофлоры организма. Но есть такие, с которыми связано большинство инфекционных заболеваний (и не только кожных).
Другие могут даже помочь в поддержании нормальной микрофлоры организма. Но есть такие, с которыми связано большинство инфекционных заболеваний (и не только кожных).
К таким скрытым паразитам относится бета-гемолитический стрептококк группы А (Streptococcus pyogenes), который способен разрушать эритроциты (эритроциты) и относится к гноеродным бактериям, наряду с золотистым стафилококком. Именно гноеродный стрептококк считается основным возбудителем стрептодермии и других инфекционных патологий, характеризующихся достаточно тяжелым течением (тонзиллит, скарлатина, эндокардит, гломерулонефрит и др.).
Но в чем особенность этого паразита, и как он влияет на ткани организма, вызывая их разрушение? Изучая патогенез стрептодермии и других заболеваний, виновником которых становится Streptococcus pyogenes, ученые установили, что бета-гемолитический стрептококк представляет собой бактерию, которая за время своего существования выделяет ряд ядов и токсинов, опасных для организма человека. К ним относятся специфический яд стрептолизин, способный разрушать эритроциты, а также особый фермент лейкоцидин, разрушающий клетки иммунной системы.[3]
К ним относятся специфический яд стрептолизин, способный разрушать эритроциты, а также особый фермент лейкоцидин, разрушающий клетки иммунной системы.[3]
Кроме того, Streptococcus pyogenes синтезирует ферменты стрептокиназу, гиалуронидазу, амилазу, протеиназу, которые способствуют поддержанию активности микроорганизма и способствуют разрушению здоровых тканей на пути инфицирования. [4]
Борьба с таким нарушителем здоровья ведется только с помощью противомикробных препаратов (антисептики и антибиотики). Но стойкий к радиоактивному излучению стрептококк группы А также постепенно учится сопротивляться противомикробным препаратам. Польза штаммов пиогенного стрептококка с антибиотикорезистентностью значительно меньше, чем среди стафилококков и пневмококков.
Факторы риска стрептодермии
Кожные инфекции — одна из самых многочисленных групп кожных патологий. Это связано с большим количеством их возбудителей (бактерий, вирусов, грибов, простейших), которые проникают в верхние слои кожи извне или обитают на поверхности кожи, приобретая патогенный эффект только при активном размножении, что характерно кокковой микрофлоры.
Обычно иммунитет человека подавляет активное размножение кокков, и некоторые малоактивные особи не представляют особой опасности. Но есть определенная часть микроорганизмов, способных ослабить защитные силы организма. Это характерно и для гемолитического стрептококка, который считается виновником стрептодермии и других инфекционных патологий. Оказывается, даже хороший иммунитет не всегда помогает избежать развития заболевания, хотя и значительно снижает его вероятность.
Рассмотрение причин и патогенеза стрептодермии позволяет определить факторы риска, которые делают одних людей более восприимчивыми к воздействию инфекции, а другие не испытывают проблем от соседства с микробами:
- Один из основных и Наиболее частыми причинами стрептодермии является наличие на поверхности кожи мелких или крупных очагов, нарушающих естественный защитный барьер и позволяющих микробам проникать в организм.
- Вторая причина – недостаточная гигиена кожи и слизистых оболочек, ведь нарушение целостности кожи еще не является гарантом раневой инфекции.
 Но с другой стороны, чрезмерная гигиеничность может сыграть злую шутку, нарушив рН кожи и тем самым снизив ее защиту от микроорганизмов.
Но с другой стороны, чрезмерная гигиеничность может сыграть злую шутку, нарушив рН кожи и тем самым снизив ее защиту от микроорганизмов. - Хотя стрептококки научились несколько снижать местный иммунитет, у них все же меньше шансов на беспрепятственное размножение при согласованной работе иммунной системы, а слабый общий иммунитет вряд ли сдержит этот процесс.
- Неадекватная работа иммунной системы вызывает у человека развитие аллергии. Если последний имеет вид (сыпь и зуд на коже), есть риск расцарапывания тканей с нарушением целостности кожных покровов. Но микроскопические организмы способны проникать даже в самые маленькие ранки, невидимые невооруженным глазом.[5]
Но остановимся на иммунной системе, так как она является главным защитником от всевозможных инфекций, и рассмотрим, какие факторы могут сделать ее работу недостаточной для выполнения основной функции:
- Как известно, самый большой удар по иммунная система обусловлена хроническими заболеваниями, регулярно ослабляющими наш организм.
 Именно поэтому люди с длительно текущими заболеваниями имеют более высокий риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее уязвимы к инфекции те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых на коже образуются раны (например, сахарный диабет). При этом стрептодермия, возникающая на фоне подобных заболеваний, также будет носить хронический характер.
Именно поэтому люди с длительно текущими заболеваниями имеют более высокий риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее уязвимы к инфекции те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых на коже образуются раны (например, сахарный диабет). При этом стрептодермия, возникающая на фоне подобных заболеваний, также будет носить хронический характер. - Полноценное сбалансированное питание, оптимально распределенное по времени, чтобы организм регулярно получал необходимые ему питательные вещества для поддержки работы всех систем, в том числе иммунной, снижает риск инфекционных заболеваний. Если питание нерегулярное, обедненное витаминами и микроэлементами, рассчитывать на крепкий иммунитет не приходится, а значит, возрастает риск инфекций.
- Различные виды интоксикации ослабляют не только нервную систему, но и другие системы организма, которыми она управляет. Неудивительно, что после отравления иммунитет заметно ослабевает и человек может легко подхватить инфекцию.
- Особое внимание следует уделить своему психическому здоровью. То, что стрессовые факторы негативно влияют на работу иммунной системы, известно многим. Но не все знают, что частое нервное перенапряжение может вызывать и внешние реакции, так называемые аутоиммунные заболевания кожи (например, псориаз или экзему), при которых нарушается барьерная функция кожи, что дает инфекции широкий простор для развития.
- Иммунитет может быть снижен в период респираторных инфекционных заболеваний. Особо опасными в этом отношении считаются вирусные инфекции, сильно ослабляющие иммунитет. Если во время и после болезни не принять мер по ее восстановлению после контакта с больным стрептодермией, кожные проявления болезни можно увидеть уже через несколько дней.
Более того, стрептодермию можно спокойно заработать во время болезни. Например, обычным явлением считается стрептодермия после ветряной оспы — острое вирусное заболевание с множественными высыпаниями по всему телу, которым большинство людей болеет в раннем детстве.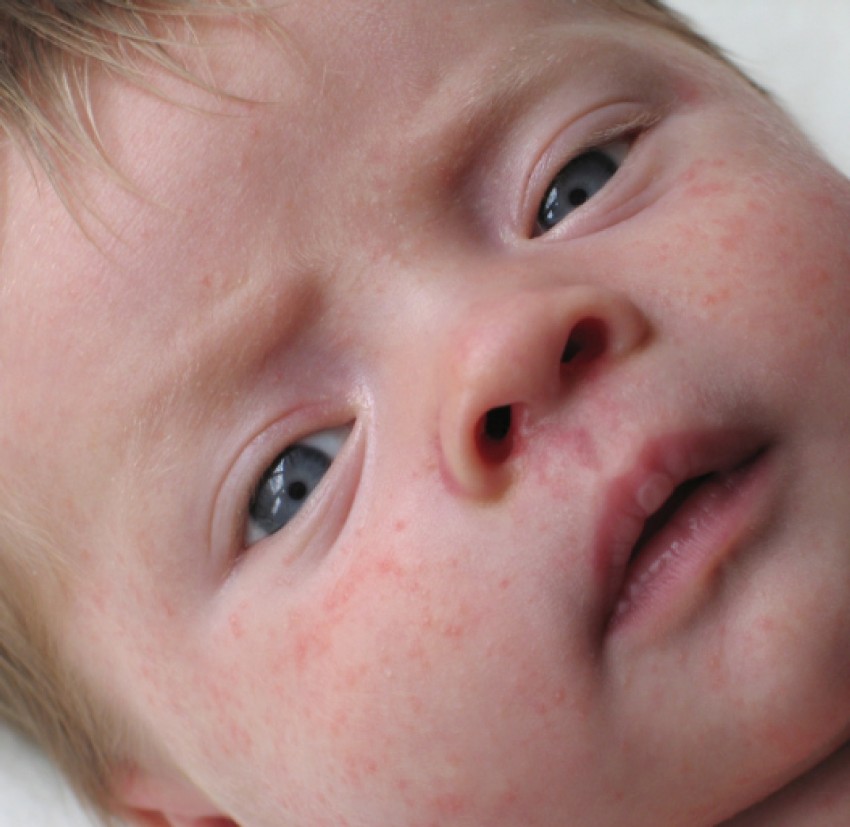
Язвочки и ранки, образующиеся на месте папул и везикул, являются легким путем проникновения инфекции, а поскольку они появляются в большом количестве, коренным жителям кожи и слизистых оболочек не стоит проникать ими вглубь организма в нескольких местах, что свидетельствует о развитии тяжелой формы заболевания. При этом ветряная оспа уже может пойти на убыль (высыпания появляются через 2-9дней), при этом неожиданно появляются первые симптомы стрептодермии.
Дефицит витаминов (авитаминоз), заражение гельминтами, воздействие негативных факторов внешней среды (радиация, химические и термические повреждения, подсушивающее действие на кожу ветра) наряду с вышеперечисленными факторами влияют на защитные свойства нашего организма и могут рассматриваться как Факторы риска стрептодермии. Таким образом, избавить себя от болезни можно только при одновременном выполнении обоих основных условий:
- профилактика острых и хронических заболеваний,
- укрепление иммунитета, чему способствует правильное питание и активный образ жизни без вредных привычек,
- гигиена кожи.

Правда, такие меры профилактики более актуальны для взрослых и подростков, чем для малышей, иммунная система которых еще находится в стадии формирования, поэтому самостоятельно справиться с инфекцией она не может.
Кто чаще всего болеет?
Причины и патогенез стрептодермии помогают понять, кто из людей находится в группе риска. Несмотря на то, что статистика утверждает наличие стрептококков на коже и слизистых практически у 100% населения нашей планеты, болезнь не развивается вовсе.
Чаще всего стрептодермию диагностируют у детей дошкольного возраста в связи с недостаточностью иммунитета и особенностями кожи ребенка. Детская кожа нежная и тонкая, поэтому на ней очень легко образуются всевозможные микроповреждения. А если учесть, что барьерная функция кожи у ребенка еще слаба, то риск стрептодермии, как одной из инфекций, будет особенно высок.
Кроме того, маленькие дети не всегда тщательно соблюдают гигиену рук и лица, не говоря уже о других участках кожи.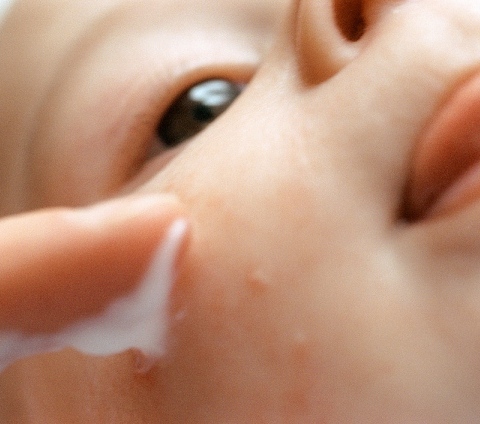 Те, кто еще не в состоянии позаботиться о себе, зависят от родителей, а мамы и папы часто стремятся навредить своим детям, у которых нарушен рН кожи и не сформирована крепкая иммунная система, в погоне за излишней чистоплотностью и бесплодие.
Те, кто еще не в состоянии позаботиться о себе, зависят от родителей, а мамы и папы часто стремятся навредить своим детям, у которых нарушен рН кожи и не сформирована крепкая иммунная система, в погоне за излишней чистоплотностью и бесплодие.
Женщины также подвержены риску, поскольку их кожа также более нежная, чем у мужчин. Это вызывает частое поражение кожи, и стрептококку ничего не стоит проникнуть в организм через раны. Риск заражения взрослых женщин и девушек возрастает во время беременности, когда в организме будущей мамы происходят гормональные изменения, а защитные силы организма ослабевают.
Не расслабляются и мужчины, чья профессиональная деятельность или хобби связаны с большим риском травмирования кожи, особенно рук, где всегда достаточно бактерий.
Укусы животных и насекомых, расчесы, потница и опрелости, раны, царапины и ожоги, трещины, образующиеся на чрезмерно сухой коже, способствуют проникновению инфекции в организм и повышают риск развития стрептодермии независимо от пола и возраста.
Понятно, что высок риск заражения у лиц с иммунодефицитом, хроническим авитаминозом, хроническими заболеваниями, кожными заболеваниями любой природы, особенно в период обострения и появления внешних симптомов.
Стрептодермия заразна или нет?
Инфекционных заболеваний сегодня существует великое множество, и большинство из них считаются опасными для окружающих. Неудивительно, услышав о такой инфекции, как стрептодермия, у нас возникнет закономерный вопрос о том, передается ли заболевание от человека к человеку и каковы пути заражения?
Говоря о патогенезе и причинах стрептодермии, мы упомянули, что стрептококк – это бактерия, обитающая на поверхности кожи и слизистых оболочек человека, а значит, ей не стоит менять хозяина, переселяясь в организм другого человека. У больного бактерии на коже уже не находятся в единичном количестве, поэтому при контакте с другим человеком или предметом они могут оставаться на коже и поверхностях большими группами, готовые к действию в соответствующих условиях.
Учитывая микроскопические размеры паразитов, мы не можем этого увидеть, а стоит только дотронуться до этого скопления поврежденной кожи, как бактерии ухватятся за возможность паразитировать в условиях человеческого организма, подходящих для их жизни и размножения.
Говоря о путях заражения Streptococcus pyogenes, следует отметить, что в большинстве случаев речь идет о контактном пути передачи, а это означает, что не только кожа больного, но и постельное белье, игрушки, одежда, т.е. любые предметы обихода, с которыми контактировал больной. Этим объясняется высокая распространенность инфекции в детских коллективах (детских садах, яслях).
Воздушно-капельный путь, при котором инфекция может осесть на слизистых оболочках носа и рта (особенно в уголках губ), также не исключен, но такие случаи встречаются реже.
Кто представляет опасность для окружающих? Во-первых, больные непосредственно стрептодермией, поскольку их кожа является рассадником инфекции, особенно в области локальных поражений. Во-вторых, в качестве источника стрептококковой инфекции можно рассматривать больных респираторными инфекциями, например ангиной, часто вызванной Streptococcus pyogenes. Идентичная ситуация наблюдается со скарлатиной, которая также является тяжелым заразным заболеванием.[6]
Во-вторых, в качестве источника стрептококковой инфекции можно рассматривать больных респираторными инфекциями, например ангиной, часто вызванной Streptococcus pyogenes. Идентичная ситуация наблюдается со скарлатиной, которая также является тяжелым заразным заболеванием.[6]
Источником инфекции можно считать не только тех людей, у которых есть кожные проявления стрептодермии, а также тех, кто заразился, но еще не знает о своем заболевании. Человека можно считать заразным с момента заражения, а первые симптомы могут проявиться только через 7-10 дней. В то же время у людей, однажды перенесших стрептококковую инфекцию, может выработаться иммунитет к ней, и если они заразятся повторно, то будут бессимптомными носителями инфекции.[7], [8]
То же самое касается людей с крепким иммунитетом и отсутствием повреждений кожи. При контакте с больным человеком они могут стать переносчиками инфекции и представлять опасность для окружающих, чей иммунитет не так силен, например, для людей из группы риска.
Любой дерматолог скажет, что стрептодермия, хотя и вызывается условно-патогенной микрофлорой, является высококонтагиозным заболеванием. А учитывая, что крепкий иммунитет для многих является скорее мечтой, чем реальностью, остается большой риск заражения, если больного не изолировать. И тут начинаются проблемы, ведь от начала заражения до появления первых признаков заболевания обычно проходит около недели, значит, в этот период носитель мог заразить других людей, у которых также не будет симптомов в течение 7-9 лет.дней.
По этой причине в больших детских коллективах при выявлении случая стрептодермии назначается карантин, который длится около 10 дней. В этот период у всех зараженных уже есть симптомы заболевания, а дети не посещают образовательные учреждения и бассейн до полного излечения. Желательно ограничить пребывание больного, а также лиц, ухаживающих за ним, в любых общественных местах, чтобы не способствовать распространению инфекции.
Сколько стрептодермий заразны? Исходя из того, что инфекция имеет внешние проявления, имея возможность передачи контактно-бытовым путем, врачи считают, что человек остается заразным с момента заражения до исчезновения характерных признаков болезни (во время лечения симптомы исчезают через 3-14 дней). Исчезновение внешних симптомов говорит о прекращении инфекции, т.е. резком снижении ее активности и гибели большинства микробных частиц. Малоподвижные выжившие особи остаются относительно безопасными обитателями кожи и слизистых оболочек и не несут опасности для окружающих.
Исчезновение внешних симптомов говорит о прекращении инфекции, т.е. резком снижении ее активности и гибели большинства микробных частиц. Малоподвижные выжившие особи остаются относительно безопасными обитателями кожи и слизистых оболочек и не несут опасности для окружающих.
Но мы уже отмечали, что у людей со слабым иммунитетом и хроническими заболеваниями стрептодермия может протекать длительно с периодами ремиссии и обострения болезни. При латентном течении такие больные считаются незаразными, но при появлении острых симптомов вновь становятся опасными для окружающих. Такой человек становится постоянным источником заражения для близких.
Изучив патогенез и причины возникновения стрептодермии, можно сделать вывод, что даже привычные нам обычные условно-патогенные микроорганизмы, наши близкие и вроде бы вполне безопасные «соседи» при определенных условиях могут быть злейшими врагами, способными вызывать более или менее серьезные нарушения здоровья человека. Человечество пока не знает способов мирного сосуществования с бактериями, кроме поддержания сильного иммунитета, не дающего микробам размножаться на поверхности и внутри организма. Так что еще не время расслабляться и переставать следить за своим здоровьем.
Так что еще не время расслабляться и переставать следить за своим здоровьем.
Стрептодермия у детей (28 фото): лечение и симптомы — с чего начинается болезнь, как лечить в домашних условиях на лице, симптомы
Различные кожные заболевания нередки в детском и подростковом возрасте. Иммунитет ребенка не такой крепкий, как у взрослого, и поэтому часто не может дать достойный иммунный ответ на нашествие патогенной микрофлоры. Так начинается стрептодермия – заболевание, широко распространенное в детском возрасте.
О заболевании
Стрептодермия относится к инфекционным заболеваниям кожи. Вызывает ее стрептококковая микрофлора. Стрептококки живут повсеместно и считаются паразитами. Больше всего их в пищеварительном тракте, во рту, в носу и толстой кишке. Размеры стрептококка небольшие – около 1 мкм в диаметре. Размножаются очень быстро. В процессе размножения бактерии выделяют токсины, и именно этот факт вызывает заболевание – на коже появляются гнойные округлые участки. Очаги стрептодермии могут быть мелкими — всего несколько миллиметров и крупными — до 20-30 сантиметров в диаметре.
Очаги стрептодермии могут быть мелкими — всего несколько миллиметров и крупными — до 20-30 сантиметров в диаметре.
Поскольку видов стрептококков много, то под стрептодермией следует понимать несколько видов заболевания:
- контагиозное импетиго;
- буллезное импетиго;
- ангулярный стоматит;
- простой лишайник;
- турнирол;
- стрептококковая опрелость.
В мире нет точных данных о том, как распространена стрептодермия, поскольку больные не всегда обращаются с ней к врачам. Многие предпочитают лечить легкие формы самостоятельно, а потому данные о заболевших нигде не фиксируются.
Известно, что стрептококки больше «любят» женщин и детей. По оценкам ВОЗ, распространенность стрептодермии у детей и подростков с дерматологическими проблемами достигает 60%.
Как происходит заражение?
На вопрос, заразна ли стрептодермия или нет, ответ один — это заболевание очень заразно . Путь его распространения называется контактно-бытовым.
Путь его распространения называется контактно-бытовым.
Ребенок может заразиться инфекцией от других детей и взрослых, играя с некоторыми игрушками, находясь в тактильном контакте, при пользовании общими вещами, посудой, полотенцами, предметами.
Именно поэтому чаще всего болезнь поражает сразу весь детский коллектив — в детском саду или школе, в группе в санатории или детском лагере. Точно так же заражаются и взрослые.
Следует понимать, что стрептококку для развития нужна оптимальная среда обитания – температура около 37 градусов со знаком плюс, особая влажность. Этой средой является тело человека. Чтобы попасть в подходящую среду для размножения, микроб должен преодолеть внешний слой кожи. Облегчает задачу любой ранки, царапины, ссадины на коже ребенка . Инфекция распространяется очень быстро.
Чаще всего пик заболеваемости приходится на теплое время года — весну и лето. Именно в эти сезоны увеличивается потоотделение, что само по себе увеличивает вероятность микротравм эпидермиса.
Инкубационный период сложно определить в конкретные сроки, все очень индивидуально. С момента попадания стрептококка на кожу, при наличии очагов поражения на коже, до развития клинических симптомов заболевания (когда на коже появляются характерные признаки) проходит от 7 до 10 дней.
Ребенок остается заразным до тех пор, пока на его коже есть очаги стрептококковой инфекции.
Чаще всего одна из групп стрептококковых заболеваний развивается при наличии у ребенка или подростка сопутствующих кожных заболеваний:
- педикулез;
- дерматиты и дерматозы;
- чесотка;
- аллергия;
- подростковые угри;
- сниженный иммунитет;
- наличие анемии;
- хронические болезни;
- паразитарные инфекции;
- нарушение правил гигиены.
Заболевание встречается у детей раннего и старшего возраста практически с одинаковой частотой, но у малышей протекает тяжелее, протекает дольше. Это возрастные особенности иммунитета. Причины возникновения не всегда можно.
Это возрастные особенности иммунитета. Причины возникновения не всегда можно.
Помимо контактного пути передачи существует воздушно-капельный, но таким путем стрептококк передается достаточно редко.
Симптомы и признаки
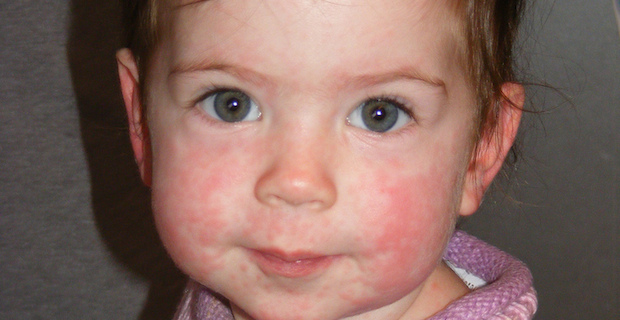
Определить время заражения обычно очень сложно, так как в инкубационный период отсутствуют признаки заболевания. Только через 7-10 дней проявляется начальная стадия заболевания — стрептококковые образования. Каждый выглядит как округлый розоватый цвет. Не обязательно, чтобы этот элемент имел правильную круглую или овальную форму, часто пятна не имеют ровных краев.
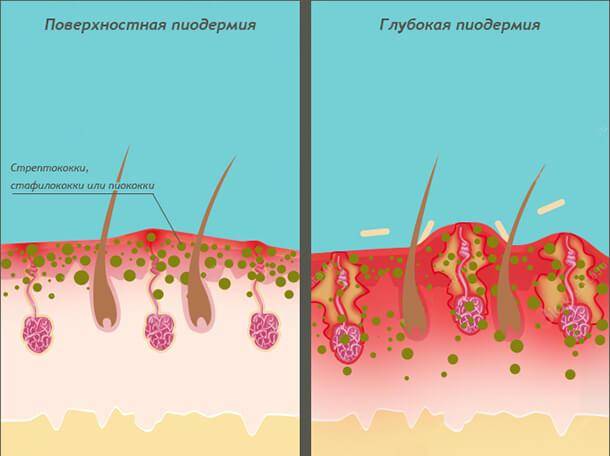
Через несколько дней они начинают перерождаться в гнойные пузырьки. Именно наличие гноя позволяет отличить стрептодермию от герпеса или аллергического дерматита. . В зависимости от того, насколько глубоко проникли микробы, различают несколько клинических проявлений: при поверхностной стрептодермии (например, при импетиго) пузырьки быстро лопаются и после заживления не оставляют следов, шрамов или шрамов, а при глубоких формах При заболевании поражается не только эпидермис, но и ростковый слой кожи, что в дальнейшем может привести к образованию некрасивых кожных дефектов.
У взрослых заболевание почти не связано с какими-либо серьезными жалобами на изменение самочувствия. А вот у детей стрептодермия более выражена: может быть легкий зуд в области пораженных участков, а также сухость кожи в месте поражения . При обширных поражениях у ребенка может подняться до 37,0-37,7 градусов , может быть увеличение лимфатических узлов.
Стрептодермияна ногах часто бывает локализованной, но такое расположение высыпаний и любое другое вполне может распространиться на все тело в короткие сроки. Отдельные элементы могут сливаться, образуя еще более обширные участки поражения. Если изначально поражены только кожные складки, например, на попе, в локтевых сгибах на руках, то есть все шансы, что дальше складок бактериальное поражение не выйдет.
Даже если поражение обширное, следует знать, что ногти и волосы никогда не подвержены стрептодермии.
Если пораженный участок кожи регулярно подвергать травмам, растираниям, то заболевание может перейти в хроническую форму. Для хронической стрептодермии обязательно необходимы предпосылки. Чаще всего эта форма заболевания развивается при сахарном диабете, при болезнях почек, при любых хронических заболеваниях у ребенка, при генетических заболеваниях. В этом случае болезнь будет появляться и отступать волнами. В промежутках между приступами кожа пораженного участка становится грубой, шелушится, становится сухой и может незначительно отличаться от здорового цвета.
Для хронической стрептодермии обязательно необходимы предпосылки. Чаще всего эта форма заболевания развивается при сахарном диабете, при болезнях почек, при любых хронических заболеваниях у ребенка, при генетических заболеваниях. В этом случае болезнь будет появляться и отступать волнами. В промежутках между приступами кожа пораженного участка становится грубой, шелушится, становится сухой и может незначительно отличаться от здорового цвета.
В первое время при первом заражении стрептодермия всегда локализована, и задача родителей сделать все возможное, чтобы инфекция не распространилась на здоровый эпидермис.
Вода опасна. Именно контакт с ней позволит пятнам расползаться по телу. Особенно это заметно в том случае, когда на лице появляются первые элементы стрептококковых высыпаний (щека, подбородок, губы, на носу).
При мытье через несколько часов образуются новые очаги инфекции на голове (на носу, на веке и др.)д.), а также на руках, с небольшим отеком эпидермиса между затронутые старые элементы и новые.
Как распознать вид болезни?
По характерным симптомам легко определить не только факт стрептококковой инфекции, но и ее внешний вид.
Это признаки наиболее распространенных разновидностей этой бактериальной болезни:
Стрептококковая импетиго
Наиболее частая форма болезни, которая в подавляющем большинстве случаев развивается в носу, на лице, на кистях и стопах, на открытые части кузова . Это поверхностная стрептодермия, которая практически никогда не имеет негативных последствий с точки зрения эстетики внешнего вида кожи.
На начальной стадии заболевание представляет собой небольшой пузырь с мутным содержимым, кожа вокруг него быстро краснеет. Довольно быстро он вскрывается, образуя сухую или влажную корку желтовато-коричневого цвета. Когда корочка отпадает, кожа под ней имеет более яркую окраску, гиперпигментация (синюшно-розовая) держится некоторое время, а затем бесследно проходит.
Чем раньше будет начато лечение, тем больше шансов, что болезнь не будет распространяться. Лечение может занять до нескольких недель. Ребенок остается заразным в течение 28 дней с момента появления первого везикулоконфликта (именно так называется первичный стрептококковый элемент).
Щелевидное импетиго (заеда)
Эту форму стрептодермии спутать с другой практически невозможно — всегда располагается в углу рта, и только в единичных случаях описывается расположение в углу глаза или на крыльях носа . Фликтены в этом случае отличаются небольшими размерами и вялостью – пузырь быстро лопается и оставляет щелевидную рану-трещину с желтоватой коркой. Она отрывается, и рана снова обнажается. Заболевание часто вызывает у ребенка жалобы на боли при приеме пищи, улыбке, разговоре, слюнотечение, зуд в пораженном месте. Очень часто заеда носит хронический характер.
Крайне редко такая стрептодермия распространяется в другом месте от места своего первоначального появления. Хорошо поддается лечению, но может осложниться присоединением грибковой инфекции, особенно при наличии кариеса, кандидоза полости рта.
Хорошо поддается лечению, но может осложниться присоединением грибковой инфекции, особенно при наличии кариеса, кандидоза полости рта.
Буллезная импетиго
Эта форма инфекционного заболевания, характеризующаяся тяжелым течением, обычно поражает стопы, кисти и колени . Сначала у ребенка в этих местах будут образовываться крупные волдыри, наполненные гноем и серозной жидкостью. Они очень дряблые, мягкие, легко рвутся. После разрыва образуются не струпья с шелушением, а настоящие эрозии; у детей весь этот процесс часто протекает на фоне повышения температуры и увеличения регионарных лимфатических узлов.
Если инфекция начинается у грудного ребенка (у грудных детей, новорожденных), не исключены признаки общей интоксикации. Чем младше ребенок, тем выше вероятность сопутствующих клинических признаков ухудшения общего состояния.
Простой лишай
Этой формой дети болеют чаще, чем взрослые. Чаще всего заболевание начинается в детских коллективах осенью и весной. Наиболее часто может появляться на лице вокруг рта, на подбородке, щеках, на руках и реже всего — на ноге. . Пузырьки с жидкостью или гноем при этом не образуются, поэтому часто лишай называют сухой стрептодермией.
Чаще всего заболевание начинается в детских коллективах осенью и весной. Наиболее часто может появляться на лице вокруг рта, на подбородке, щеках, на руках и реже всего — на ноге. . Пузырьки с жидкостью или гноем при этом не образуются, поэтому часто лишай называют сухой стрептодермией.
Проявляется в виде поражений беловатого или розоватого цвета с очерченными границами. Внутри очаг покрыт сероватыми чешуйками. Сыпь чешется и чешется .
Если ребенок какое-то время загорает на солнце, проявления простого лишая уменьшаются, но не проходят совсем.
Сам загар распределяется неравномерно, кожа приобретает пестрый вид — в очаге поражения кожа остается более светлой.
Turniol
Второе название этого вида стрептодермии импетиго ногтевые валики . У детей встречается нечасто. Первичный волдырь появляется фликтен на коже рядом с ногтевой пластиной . Это достаточно болезненное состояние. Внутри волдыря серозная жидкость переходит в гнойную в течение 2-3 дней. Есть у болезни и другое название, с которым люди лучше знакомы – поверхностный панариций.
У детей встречается нечасто. Первичный волдырь появляется фликтен на коже рядом с ногтевой пластиной . Это достаточно болезненное состояние. Внутри волдыря серозная жидкость переходит в гнойную в течение 2-3 дней. Есть у болезни и другое название, с которым люди лучше знакомы – поверхностный панариций.
Часто далее развивается эрозия или язва, может произойти потеря ногтевой пластины. У детей раннего возраста при этой форме стрептококковой инфекции развивается лихорадка, могут увеличиваться регионарные лимфатические узлы.
Стрептококковая опрелость
Эта форма заболевания чаще всего поражает детей раннего возраста. Стрептококк поражает кожу, уже имеющую признаки опрелостей или атопического дерматита. Такая болезнь чаще всего возникает в ушах и за ушами, в паховой области, под мышками . Кожа, которая чаще всего подвергается трению, также может быть заражена стрептококком (у женщин — под молочными железами, на внутренней поверхности бедер), у детей — в области ягодиц .
Появляется несколько мелких пузырьков с серозной жидкостью, которые быстро сливаются. Они болезненны, могут чесаться и чесаться. После их вскрытия образуются кожные трещины и эрозии. При отсутствии адекватного лечения и при несоблюдении правил гигиены возможно хроническое течение заболевания с периодическими обострениями.
Диагностика
Определение стрептодермии не вызывает особого труда даже по визуальным признакам. Но диагноз в любом случае должен быть подтвержден, а потому родителям, наблюдающим на коже ребенка образования, напоминающие инфекционное кожное заболевание, следует обязательно обратиться к педиатру. Лучше всего нанести визит в инфекционную больницу, а не в обычную поликлинику Ведь есть возможности быстро лабораторно подтвердить или опровергнуть стрептодермию.
Как только начинается заболевание, появляется возможность установить наличие стрептококка при микроскопическом исследовании бактериологического посева соскоба. Этот анализ проводится в первую очередь. При соскобе выявляют стрептококки с соответствующим диагнозом. Важно сделать этот анализ до лечения, а потому любое самолечение в домашних условиях крайне нежелательно. . Если мать пыталась лечить болезнь у ребенка самостоятельно, а потом обратилась к врачу, соскоб может быть отрицательным, тогда как стрептодермия действительно возникнет. Но даже в этом случае опытный врач отличит это заболевание от других дерматологических недугов по совокупности клинических проявлений.
Специалист сможет отличить ее от крапивницы, отрубевидного лишая, пиодермии или дерматита. В домашних условиях это не всегда так. Также в условиях стационара или поликлиники можно определить осложнения стрептококковой инфекции – грибковые поражения.
Если у ребенка за последний год выявлено два и более эпизода стрептодермии, настоятельно рекомендуется провести его комплексное обследование — обследовать состояние желудочно-кишечного тракта, сделать УЗИ органов брюшной полости, сдать анализы на глисты яиц, провести лабораторные исследования крови на сахар, гормоны щитовидной железы, а также сделать общие анализы крови и мочи.
Лечение
Если с иммунитетом у ребенка все в порядке (нет ВИЧ, тяжелые аутоиммунные заболевания), а очаги заболевания единичные и нераспространенные, обычно назначают местные средства. Помимо таких средств, которыми непосредственно обрабатывают пораженные участки, рекомендуется прием витаминов, УФ-терапия.
Пока родители будут лечить ребенка по рекомендациям врача, купать ребенка нельзя . При необходимости проведения гигиенических процедур здоровую кожу можно протереть влажным тампоном, стараясь ни в коем случае не задевать пораженные участки. Можно использовать для таких обтираний не воду, а слабый отвар ромашки. На время лечения ребенку нельзя носить одежду из синтетических тканей, так как она вызывает потливость, а потливость в этот период повышает вероятность распространения очагов. инфекции. Чтобы предотвратить это, нужна не только одежда из натуральных тканей, в которой кожа будет хорошо дышать, но и оптимальная температура воздуха в помещении . В квартире, где жарко, ребенок все равно будет потеть.
В квартире, где жарко, ребенок все равно будет потеть.
У ребенка с первого дня болезни должна быть своя чашка, тарелка, свое белье и полотенца. Он не должен играть с другими детьми, а тем более пользоваться с ними одними и теми же игрушками и теми же вещами.
Карантин на стрептодермию 10 дней. Поэтому после обнаружения заболевания у ребенка необходимо обязательно сообщить в детский сад или школу, которую посещает ребенок. Для всех, кто контактировал с ребенком, должен быть установлен десятидневный карантин.
Для ребенка щадящая диета, рекомендованная в период лечения , лишенная продуктов с повышенной аллергенностью. Также следует исключить из рациона острую и жирную пищу. Пищевая аллергия в этот период может привести к увеличению экссудата и обострению заболевания.
Рекомендуется обрабатывать очаги поражения несколько раз в день. . При наличии невскрывшихся пузырей их осторожно вскрывают стерильной иглой и обрабатывают анилиновыми красителями. Для этих целей всем подойдет всем известная зеленка (раствор бриллиантовой зелени), мелитеновая синь, «Фукорцин». После такой обработки на место воспаления накладывается чистая сухая повязка с мазью, обладающей обеззараживающим действием.
Для этих целей всем подойдет всем известная зеленка (раствор бриллиантовой зелени), мелитеновая синь, «Фукорцин». После такой обработки на место воспаления накладывается чистая сухая повязка с мазью, обладающей обеззараживающим действием.
Если у ребенка образовались твердые корочки, ни в коем случае нельзя пытаться отделить их вручную, это может привести к формированию тяжелой формы экземы . Корочки смазывают салициловым вазелином и примерно через сутки легко снимаются при следующей обработке.
Если стрептодермия имеет затяжной и вялотекущий характер, применяется лечение антибиотиками. Срок обычно не превышает 6-7 дней.
Лекарства для терапии
Стрептодермия у детей лечится достаточно хорошо и быстро, если все делать правильно. Распространенной ошибкой родителей является прекращение лечения, как только появляются признаки улучшения. Назначенный врачом курс лечения должен быть пройден полностью в обязательном порядке.
Для местного лечения, как уже было сказано, используются следующие препараты.
Бриллиантовый зеленый раствор — популярный антисептик, который выпускается не только в жидком виде, но и в более удобной форме — в виде карандаша. Он оказывает действие не только против бактерий, но и частично справляется с некоторыми грибками, поэтому может применяться для местного лечения даже при осложненной стрептодермии. Обрабатывайте поражения два раза в день.
«Фукорцин» — второе название — «жидкость Костелляни», имеет ярко-малиновый цвет. Состав эффективен против стрептококков и некоторых видов грибков. Обработку кожи проводят от 2 до 4 раз в сутки. Перед нанесением мази рекомендуется дать малиновой жидкости полностью высохнуть на коже.
Метиленовый синий или просто синий . Данным красителем обрабатывают пораженные участки кожи до 2 раз в сутки. Спиртовой раствор анилинового красителя доступен в любой аптеке.

Не следует применять сразу несколько красителей — лечение от этого не станет более эффективным. Выберите один инструмент и не пропускайте время обработки.
Если поражения большие, их можно дополнительно рекомендовать для предварительной обработки перед лечением мирамистином и хлоргексидином.
Мази, которые часто назначают при стрептодермии у детей.
Ихтиол — препарат-антисептик, который особенно эффективен при стрептококковой экземе. Применять 2-3 раза в день.
Тетрациклин — Популярный антибактериальный препарат для лечения кожных и глазных болезней. Для лечения стрептодермии применяют мазь с тетрациклиновой концентрацией 3%. Необходимо использовать пораженный участок после обработки анилиновыми красителями 1-2 раза в день.

Цинк . Основное действующее вещество – оксид цинка, обладающий выраженным антисептическим и подсушивающим действием. На основе этого вещества существуют и другие препараты, например, «Зиндол». Особенно эффективен при мокнущей экземе.
Серная мазь — Популярный антисептик, активен в отношении большинства возбудителей. Наносить на предварительно подготовленную поверхность 1-2 раза в день.
При склонности ребенка к аллергии на время лечения также назначают антигистаминные препараты, такие как Кларитин, Супрастин. Точную дозировку и количество приемов в сутки назначает врач в зависимости от возраста больного. Если рекомендованы системные антибиотики, то чаще всего выбирают такие средства, как «Амоксиклав» и «Флемоксин Солютаб». Если у ребенка по каким-то причинам резистентность к пенициллиновой группе антибиотиков, рекомендуется Азитромицин или Суммамед. Кроме того, могут быть назначены пребиотики и пробиотики, чтобы сохранить здоровье кишечника во время лечения антибиотиками.
Детям с иммунодефицитом (например, ребенок незадолго до стрептодермии перенес тяжелый грипп или ОРВИ или имеет хронические заболевания с частыми рецидивами) терапия может быть рекомендована врачом для поддержания иммунитета. Помимо витаминов включает «Ликопид» в таблетках различной дозировки (для малышей по 1,0 мг, для детей от 15 лет – по 10 мг).
Мнение доктора Комаровского
Известный педиатр и телеведущий Евгений Комаровский уверен, что стрептококк восприимчив ко всему и вся — заболевание может встречаться у младенцев и подростков, но более вероятно, что оно проявится у ребенка посещение детского сада или школы, занимающихся контактными видами спорта. Вне зависимости от того, есть ли на пальце или в любом другом месте признаки стрептококковой инфекции, быстро вылечить недуг помогут антибиотики. Евгений Олегович категорически не советует отказываться от антибактериальной терапии.
К сожалению, многие мамы ошибочно полагают, что справиться со стрептококком можно отварами ромашки и календулы, а также другими «бабушкиными» средствами, но это не так. Стрептодермия при этом только распространяется и переходит в хроническую форму. Современные антибиотики вовсе не так страшны, а вред от них во многом преувеличен, считает Евгений Комаровский, и это еще и самое эффективное и быстрое лечение.
Стрептодермия при этом только распространяется и переходит в хроническую форму. Современные антибиотики вовсе не так страшны, а вред от них во многом преувеличен, считает Евгений Комаровский, и это еще и самое эффективное и быстрое лечение.
Прогноз по стрептодермии благоприятный, заболевание излечивается полностью, легко. Именно поэтому совершенно бесполезно экспериментировать с народными средствами, если есть эффективные и быстрые способы избавления.
Профилактика
Стрептококки – естественные обитатели нашей кожи. Они есть у всех — и у больных, и у здоровых людей. Они не причиняют вреда человеку до тех пор, пока иммунитет достаточно силен. Но если она ослабевает или возникают повреждения на коже, человек автоматически попадает в группу риска по стрептодермии. Зная это, стоит заранее позаботиться о профилактике заражения. В этом вам помогут простые советы.
- Приучайте ребенка к гигиене с раннего возраста .
 Внимательнее следите за гигиеной малыша. Как только ребенок пришел домой, следует немедленно вымыть руки, подойти к младенцу с чистыми, вымытыми руками. Если ребенок длительное время находится в людном месте, например, едет с мамой в поезде или самолете, то следует не только вымыть руки, но и обработать их антисептиком, например, «Мирамистином» .
Внимательнее следите за гигиеной малыша. Как только ребенок пришел домой, следует немедленно вымыть руки, подойти к младенцу с чистыми, вымытыми руками. Если ребенок длительное время находится в людном месте, например, едет с мамой в поезде или самолете, то следует не только вымыть руки, но и обработать их антисептиком, например, «Мирамистином» . - Любые царапины, ссадины и язвочки у ребенка лучше сразу обрабатывать антисептиком. Например, перекисью водорода, не дожидаясь инфекции или нет. При травме можно нанести крем «Банеоцин» или другой лечебно-профилактический препарат.
- Хронические заболевания повышают вероятность восприимчивости к бактериям, поэтому оставлять их на самотек ни в коем случае нельзя. № ребенок должен получать своевременную и надлежащую медицинскую помощь.
- Укрепить детский иммунитет . Дети, выросшие в «тепличных» условиях, чаще всего страдают различными заболеваниями, в том числе кожными инфекциями.
 Адекватная физическая нагрузка, спорт, прогулки на свежем воздухе, закаливание и здоровое питание без перекармливания – лучший способ поддержать иммунитет ребенка.
Адекватная физическая нагрузка, спорт, прогулки на свежем воздухе, закаливание и здоровое питание без перекармливания – лучший способ поддержать иммунитет ребенка. - Детей с раннего возраста следует приучать не брать чужие предметы. , игрушки и не давать в пользование незнакомым людям свои вещи.
Особенно следует быть внимательным в том случае, если ребенок уже переболел стрептодермией. Этот специфический возбудитель не вырабатывает иммунитета, вакцины от него нет, поэтому повторное заражение весьма и весьма вероятно. Поэтому очень важно чутко относиться к новостям из детского сада, школы. Если речь о карантине, будьте особенно бдительны, ежедневно осматривайте ребенка. Если ваш малыш заболел, не медлите – обязательно сообщите об этом руководству дошкольного или образовательного учреждения.
Соблюдать ограничительные меры — не возить больного ребенка в общественном транспорте, с ним можно гулять, но не на площадке, где гуляют другие дети, а на расстоянии, в парке или сквере, где ребенок не контакт сверстников, сенсорные горки, карусели, скамейки.


