новая прививка в календаре • ГБУЗ СК «Городская клиническая поликлиника № 5» города Ставрополя
Почему так важно защитить детей от этой инфекции? Потому что пневмококк является виновником повально распространенных проблем у детей: когда дети, начавшие посещать детский сад, начинают постоянно болеть, то на первом месте как причина бактериальных ОРЗ – это пневмококк. Помимо этого, пневмококк — виновник очень опасных состояний (пневмококковые менингиты самые тяжелые).
Пневмококк – это другое название бактерии Streptococcus pneumoniae (стрептококк пневмонии). Эти бактерии часто находили в легких и поэтому так назвали. Пневмококк выявляется почти у 90% детей, госпитализированных с пневмонией. Однако эти микробы поражают не только легкие, но и другие органы, вызывая инфекционно-воспалительный процесс в глотке, отиты, синуситы, бронхиты, менингиты, сепсис (генерализованная инфекция), воспаление суставов.
У детей в возрасте 24-59 месяцев, посещающих детские учреждения, уже в первые 2-3 месяца риск отита и пневмонии возрастает в 2-3 раза.
Пневмококки передаются воздушно-капельным путем при чихании и кашле или контактно через игрушки, чашки и.т.д. Регулярное мытье рук может уменьшить распространение инфекции. Пневмококк — очень распространенный микроб. Так что вероятность того, что ваш ребенок столкнется с этой инфекцией, крайне высока. Из-за того, что существуют различные разновидности (серотипы) этого микроба, эта инфекция у ребенка может повторяться.
Какие существуют виды вакцин, и когда они используются?
Пневмококк покрыт слоем сложных сахаров, называемых полисахаридами. Защиту от пневмококка обеспечивают антитела, вырабатываемые на эти сахара. Полисахаридные вакцины содержит эти полисахариды, имитируя пневмококк. Таким образом, в вакцине нет самого микроба, а только крошечная высокоочищенная часть его оболочки, поэтому эти вакцины не могут вызвать у ребенка болезнь. Эффективную пневмококковую вакцину было непросто создать из-за обилия серотипов этого микроба.
Эффективность вакцины у детей и взрослых в возрасте до 55 лет составляет 93%. Максимальная концентрация вырабатываемых защитных антител достигается только к 3 мес. после вакцинации. Она сохраняется около 5 лет и медленно снижается. Вакцина прекрасно защищает от отитов, что связано с проникновением защитных антител из сыворотки крови в полость среднего уха и формированием также иммунитета на уровне слизистой. Эффективность иммунизации по предупреждению ОРЗ, бронхитов и пневмоний составила 93%, что сократило заболеваемость в 14 раз.
После вакцинации в организованных коллективах заболеваемость любыми пневмониями снизилась в 3 раза, острыми бронхитами и ОРЗ — в 2 раза, острыми средними отитами и синуситами — в 4 раза. У детей с аденоидами 2-3 степени, сопровождающимися кондуктивной тугоухостью, в 85% случаев аденоидная ткань сокращалась до 1-2 степени.
В России мы используем конъюгированную пневмококковую вакцину Превенар 7 с очищенными полисахаридами 7 серотипов пневмококка и сменяющую ее вакцину Превенар 13 (фирма «Pfizer»), защищающую уже от 13 серотипов пневмококка. Превенар применяется с 2000 г и зарегистрирована более чем в 80 странах.

В таблице приведены некоторые данные из нашего национального руководства, касающиеся эффективности применения пневмококковой конъюгированной вакцины в США и странах Западной Европы за 8 лет.
| Показатели | Эффект вакцины |
| Инвазивные пневмококковые инфекции: менингит, сепсис, пневмония. | Общее снижение заболеваемости детей на 78%. Снижение заболеваемости, вызываемой серотипами, входящими в состав вакцины, на 97% |
| Пневмония | Сокращение госпитализации детей до 2 лет в связи с пневмониями любой этиологии на 39 — 54%. |
| Острый средний отит | Сокращение частоты осложненных случаев отита на 17 — 28%. Уменьшение числа амбулаторных визитов к врачу и выписываемых рецептов на 42%. |
| Пневмококковые инфекции, резистентные к антибиотикам | Снижение заболеваемости у детей младше 2 лет на 81%. |
Отиты – это очень частая и серьезная проблема часто болеющих детей.
Первый эпизод отита вызывается, как правило, пневмококком, при последующих присоединяется и другая микрофлора (прежде всего — гемофильная инфекция). Частота отитов в детских коллективах после вакцинации уменьшается в 3 раза, частота пневмоний — в 9 раз. Введение вакцины Превенар-7 позволило на 7,3% реже применять антибиотики у привитых детей. Это очень важно, так как в России, как и во всем мире постоянно растет доля пневмококков, обладающих устойчивостью к антибиотикам. Вакцинация пневмококковыми конъюгированными вакцинами способствует сокращению носительства пневмококка на слизистой носа и глотки.
Показания к применению вакцины Превенар:
- дети до 5 лет;
- все пациенты с хроническими заболеваниями (поражение кровеносной и дыхательной системы, почек, хроническая почечная недостаточность, нефротический синдром, сахарный диабет), отсутствующей или нефункционирующей селезенкой), врожденным и приобретенным иммунодефицитом.
- в России вакцина дополнительно рекомендована часто болеющим, детям с хроническими очагами инфекции, отитами, снижением слуха, тубинфицированным и людям с латентным туберкулезом.
Противопоказания к применению вакцины Превенар:
- острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний;
- повышенная чувствительность на предыдущее введение препарата;
- гиперчувствительность к компонентам, входящим в состав вакцины.
Острые инфекционные и неинфекционные заболевания, а также обострения хронического заболевания — временные противопоказания; в этом случае вакцинацию проводят через 2-4 недели после выздоровления в период реконвалесценции или ремиссии. При легком клиническом течении ОРЗ, а также кишечных инфекционных заболеваний допускается проводить иммунизацию сразу после нормализации температуры тела и состояния.
Таким образом, в настоящее время в России появилась возможность с первого года защитить ребенка от очень распространенной и серьезной инфекции, чтобы наши дети, общаясь со своими сверстниками, поменьше болели.
Вакцинация против пневмококковой инфекции
Восемь из десяти заболевших пневмонией и каждый третий, перенесший менингит, — жертвы этой инфекции. Streptococcus pneumonia – так на латыни звучит название виновника тяжелейших болезней, уже закончившихся трагически для полутора миллионов жителей Земли.
Быстро распространяясь с кровотоком по организму, пневмококковая инфекция поражает не только легочную ткань, но и другие жизненно важные органы:
- Мозг – с дальнейшим развитием гнойного менингита.
- ЛОР-органы – с развитием отитов, синуситов, фарингитов, ангин.
- Кишечник, где под ее влиянием возникает перитонит.
- Сердце – с поражением эндокарда.
- Кроветворную систему – с возникновением сепсиса
Как происходит заражение
Пневмококком можно заразиться от уже болеющих людей и от бактерионосителей, которые сами здоровы, но выделяют инфекцию с дыханием или при чихании. У них инфекция гнездится в носоглотке, однако барьерные органы не дают ей опуститься вниз, к легким. Препятствуют ее размножению и распространению также носовая слизь, слюна, реснитчатые клетки органов дыхания и вырабатываемый ими секрет, который способствует очищению слизистых от патогенных организмов.
Препятствуют ее размножению и распространению также носовая слизь, слюна, реснитчатые клетки органов дыхания и вырабатываемый ими секрет, который способствует очищению слизистых от патогенных организмов.
Эту систему иногда нарушает влияние внешних и внутренних факторов:
- Переохлаждение
- Переутомление
- Психические стрессы
- Недостаток витаминов
Все вместе или по отдельности они ослабляют иммунитет и очередная атака пневмококковой инфекции заканчивается болезнью.
Кому особенно необходима прививка
Воспаление легких, вызванное Streptococcus pneumonia, знает, куда нужно целиться наверняка: его добычей чаще всего становятся дети-дошкольники и пожилые люди, перешагнувшие шестидесятилетний рубеж.
Обязательно прививают детей с такими заболеваниями:
- Хроническими патологиями сердца и почек
- Серповидно-клеточной анемией
- Иммунодефицитными состояниями
Взрослым (пожилым) людям очень рекомендуется пройти вакцинацию при любых хронических заболеваниях, способных угнетать иммунитет:
- Сахарном диабете
- Заболеваниях крови
- Болезнях печени
- ВИЧ-инфицированным
В России каждый год до 70 тысяч детей заболевают пневмококковой пневмонией.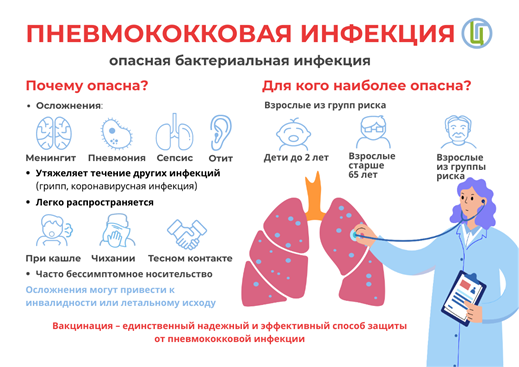
Еще примерно 2,5 миллиона попадают к врачу с симптомами отита – крайне неприятного инфекционного заболевания, которое чревато опасными осложнениями вплоть до развития полной глухоты. Даже для такой большой страны, как Россия, это очень серьезные цифры.
Самый лучший и простой способ уберечь ребенка или пожилого члена семьи – сделать прививку от пневмококковой инфекции, которая доступна в любой поликлинике.
А также она необходима тем, кто перенес операцию по удалению селезенки – важного кроветворного органа, который выполняет и защитную функцию в организме.
Прививку от пневмококковой инфекции обязательно делают детям, воспитывающимся в детский домах, и старикам, которые живут в домах престарелых. Это связано с кучностью проживания и высокой вероятностью возникновения вспышек крупозной пневмонии, если вдруг заболевает кто-то один.
Преимущества вакцинации
- Исследования показывают, что при условии проведения массовых прививочных кампаний частота заболевания крупозной пневмонией, гнойным менингитом и другими вариантами течения пневмококковой инфекции уменьшается в шесть раз.

- Реже болеют привитые дети и взрослые и другими формами респираторных заболеваний – гриппом, ОРВИ, бронхитами. Значительно снижается число отитов, синуситов и ангин.
- Даже если пневмококковое заражение все-таки наступает, болезнь протекает куда легче и никогда не заканчивается летально, а время лечения существенно укорачивается. Кроме того, в терапевтических схемах не приходится использовать сильные и дорогие препараты.
- Доза вакцины стоит очень дорого и покупать ее самим разорительно для семейного бюджета. Государство берет на себя все затраты и дает возможность привиться бесплатно – так зачем ее упускать и подвергать себя риску тяжело заболеть?
Когда делать прививку
Первая пневмококковая прививка рекомендуется еще в грудном возрасте – ее назначают, когда малышу исполняется два — три месяца, после чего он с интервалом в 1,5 месяца получает еще два укола. Затем очень желательна ревакцинация в полуторагодовалом возрасте.
Так же рекомендуется прививание пожилых людей по достижении ими 60-летнего возраста. Вакцинация взрослым проводится однократно.
Вакцинация взрослым проводится однократно.
А как же люди более молодого возраста? У них тоже есть риск заболеть пневмонией – особенно если они работают в больницах, учебных заведениях, на торговых предприятиях и на транспорте. Прививка от пневмококковой инфекции станет надежной защитой от тяжелой и опасной болезни, поэтому если ваша профессия связана с людьми, лучше найти время для вакцинации.
Как подготовиться к вакцинации
Если взрослому или ребенку предстоит вакцинация от пневмококка , то нужно выполнить ряд важных условий, которые помогут избежать осложнений в будущем.
- На момент прививки здоровый ребенок или взрослый не должен иметь никаких признаков простуды – кашля, насморка или температуры. Чтобы знать это наверняка, лучше сдать основные клинические анализы крови и мочи.
- Хронические заболевания нужно перед вакцинацией пролечить, чтобы добиться стойкой ремиссии.
Прививка от пневмококковой инфекции детям должна проводиться только в день здорового ребенка – контакты с заболевшими детьми, ожидающими своей очереди в поликлиничных коридорах, могут привести к заражению другими инфекциями, которые через несколько дней обязательно дадут о себе знать и будут выглядеть как осложнения после полученной прививки.
Противопоказания
Пневмококковую прививку можно делать без опасений за собственное здоровье. Применяемые для этого вакцины высококачественны и имеют только стандартные противопоказания:
- Непереносимость компонентов прививочного материала.
- Ранее отмечавшаяся аллергия на такую же прививку, если по времени уже пора делать ревакцинацию.
- Первые два триместра беременности, если нет отдельных рекомендаций врача.
- Респираторные заболевания на момент вакцинации.
- Обострение хронических патологий.
- Лихорадочные состояния любого происхождения.
Возможные побочные эффекты
После прививки от пневмококковой инфекции у большинства детей и взрослых каких-либо выраженных побочных явлений обычно не бывает, однако врачи предупреждают о возможных недомоганиях, которые могут проявиться в первые 12-24 часа после вакцинации:
- Кратковременный подъем температуры.
- Реакции в месте инъекции – покраснение, болезненность, слабый зуд.

- Общая картина недомогания – слабость, сонливость или, наоборот, бессонница
Все эти симптомы проходят максимум за сутки. Если они появляются спустя два-три дня после выполнения прививки от пневмококка , то можно сказать с уверенностью: вакцина тут точно не виновата. Очевидно, в день прививки ребенок или взрослый уже был слегка простужен, а небольшая доза препарата лишь ускорила болезнь – ту же ОРВИ или грипп.
Вот почему медики особенно настаивают на обследовании перед любыми прививками: во-первых, чтобы не спровоцировать начало другого инфекционного заболевания, а во-вторых – чтобы не дискредитировать саму идею вакцинации.
После прививки
Как вести себя после прививки? Вот несколько рекомендаций:
- В первые сутки больше отдыхать.
- Если температура поднялась выше 38, принять жаропонижающее.
- Место укола ничем не обрабатывать.
- Мыть малыша или мыться взрослому вполне можно: вода никак не влияет на кожу вокруг прививки
Обязательно обратиться к врачу придется, если температура держится или тем более нарастает дольше суток, а на месте инъекции появился отёк больше пяти сантиметров, уплотнение и выделения.
По материалам сайта pro-privivku.ru
Прививку можно сделать во всех подразделениях Токсовской МБ.
Вакцинацию против пневмококковой инфекции в 2018 году
Рекомендации по пневмококковой вакцине | CDC
- Плановая вакцинация младенцев, детей и взрослых в возрасте 65 лет и старше
- Вакцинация детей старшего возраста и взрослых по определенным показаниям
- Рекомендации для здоровых детей в возрасте от 4 месяцев до 4 лет
- Противопоказания и меры предосторожности 444 Ниже приведены резюме рекомендаций Консультативного комитета CDC по практике иммунизации (ACIP). Полный текст рекомендаций см. в Рекомендации по пневмококковой вакцине ACIP.
- Вводить ПКВ13 или ПКВ15 детям в серия из 4 доз, по одной дозе в каждом из следующих возрастов: 2 месяца, 4 месяца, 6 месяцев и от 12 до 15 месяцев.

- Дети, которые пропустили прививку или начали серию позже, все равно должны быть вакцинированы. Рекомендуемое количество доз и интервалы между дозами будут зависеть от возраста ребенка на момент начала вакцинации. Дополнительную информацию см. в руководстве по наверстыванию.
- Если используется ПКВ15, необходимо соблюдать дозой PPSV23 через год. Минимальный интервал составляет 8 недель, и его можно рассматривать у взрослых с иммунодефицитом†, кохлеарным имплантом или утечкой спинномозговой жидкости.
- Если используется PCV20, доза PPSV23 НЕ указывается.
- См. «Вакцинация против пневмококка: Краткий обзор того, кто и когда вакцинировать», чтобы получить рекомендации CDC по вариантам вакцинации для взрослых, которые ранее получали конъюгированную пневмококковую вакцину.

- Пневмококковая конъюгированная вакцина (ПКВ). Рекомендации для здоровых детей в возрасте от 4 месяцев до 4 лет [3 страницы]
- Человеку, у которого когда-либо была тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы ПКВ7, ПКВ13, ПКВ15 или ПКВ20 или любой вакцины, содержащей дифтерийный анатоксин
- Человек с тяжелой аллергией на любой компонент этих вакцин
- Человеку, у которого когда-либо была тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы
- Человек с тяжелой аллергией на любой компонент этой вакцины
- Человеку с умеренным или тяжелым острым заболеванием с лихорадкой или без нее
- первая в возрасте 2 месяцев
- затем в 4 месяца, 6 месяцев и 12-15 месяцев
- болезни сердца, легких или печени
- диабет
- почечная недостаточность
- слабая иммунная система (например, из-за рака, ВИЧ-инфекции или проблем с селезенкой)
- кохлеарные импланты
- утечка спинномозговой жидкости
Плановая вакцинация младенцев, детей и взрослых в возрасте 65 лет и старше
CDC рекомендует рутинное введение пневмококковой конъюгированной вакцины (ПКВ13 или ПКВ15) всем детям младше 2 лет:
Посмотреть текущие расписания для детей, подростков и взрослых.
CDC рекомендует рутинное введение пневмококковой конъюгированной вакцины (ПКВ15 или ПКВ20) всем взрослым в возрасте 65 лет и старше, которые никогда не получали пневмококковой конъюгированной вакцины или чья предыдущая вакцинация неизвестна:
Сноска
† Иммунодефицитные состояния включают хроническую почечную недостаточность, врожденную или приобретенную асплению, генерализованное злокачественное новообразование, ВИЧ-инфекцию, болезнь Ходжкина, ятрогенную иммуносупрессию, лейкемию, лимфому, множественную миелому, нефротический синдром, серповидно-клеточную анемию или другие гемоглобинопатии, а также заболевания паренхиматозных органов. пересадка.
Вакцинация детей старшего возраста и взрослых по определенным показаниям
В определенных ситуациях дети в возрасте 2 лет и старше и взрослые моложе 65 лет также должны получать пневмококковые вакцины. Все рекомендации по вакцинации против пневмококка в зависимости от вакцины и возраста см. в разделе Вакцинация против пневмококка: сводка о том, кого и когда вакцинировать.
Вспомогательное руководство для здоровых детей в возрасте от 4 месяцев до 4 лет
PneumoRecs VaxAdvisor доступен для загрузки на мобильные устройства iOS и Android.
В следующем «Рабочем пособии» содержатся рекомендации по наверстыванию ЦВС-13 или ЦВС-15 для здоровых детей в возрасте от 4 месяцев до 4 лет. Он включает подробные сценарии по возрастным группам и предыдущему количеству полученных доз. Это должно помочь клиницистам в интерпретации рисунка 2 графика догоняющей иммунизации детей/подростков.
Противопоказания и меры предосторожности
Не вводить пневмококковую конъюгированную вакцину:
Не назначайте PPSV23:
Клиницисты могут вводить пневмококковые вакцины, если медицинский работник и родитель или пациент считают, что польза от вакцинации перевешивает риски:
Иммунизация вашего ребенка: пневмококковые вакцины (PCV, PPSV) (для родителей)
Рассмотрено: Elana Pearl Ben-Joseph, MD
на испанском языке Las vacunas de su hijo: Vacunas antineumocócicas (PCV и PPSV)
Пневмококковая конъюгированная вакцина (PCV13) и пневмококковая полисахаридная вакцина (PPSV23) защищают от пневмококковых инфекций.
Бактерии, вызывающие эти инфекции, распространяются от человека к человеку. Они могут привести к серьезным инфекциям, таким как пневмония, инфекции крови и бактериальный менингит.
PCV13 защищает от 13 типов пневмококковых бактерий, вызывающих наиболее распространенные пневмококковые (new-muh-KOK-uhl) инфекции у детей. PPSV23 защищает от 23 типов. Эти вакцины предотвращают инфекции у детей, которые их получают, и помогают остановить распространение инфекций среди других.
Когда делают прививки от ПКВ и ППСВ?
Младенцы получают иммунизацию против ЦВС-13 в виде серии из четырех инъекций:
Некоторым детям старше 2 лет также может потребоваться прививка PCV13, если они пропустили одну или несколько прививок, особенно если у них хроническое заболевание или состояние, ослабляющее иммунную систему.
Врач может решить, когда и как часто ребенку следует прививаться PCV13.
Врачи также рекомендуют прививки от PPSV23 детям в возрасте от 2 до 18 лет с некоторыми видами хронических заболеваний. К ним относятся:
Почему рекомендуются вакцины PCV и PPSV?
Дети младше 2 лет, взрослые старше 65 лет и люди с некоторыми заболеваниями подвергаются высокому риску серьезных пневмококковых инфекций. Эти вакцины очень эффективны для предотвращения тяжелых заболеваний, госпитализации и даже смерти.
Каковы возможные побочные эффекты вакцин PCV и PPSV?
У детей может быть покраснение, болезненность или отек в месте укола. У ребенка также может быть жар после прививки. Вероятность аллергической реакции на любую вакцину очень мала.
Пневмококковые вакцины содержат только небольшой кусочек микроба и поэтому не могут вызывать пневмококковую инфекцию.
