Антигистаминные препараты в дерматологии
Антигистаминные препараты (АГП) широко применяют в медицине и относят к первой линии терапии многих аллергических состояний. В дерматологии АГП также рекомендованы при различных заболеваниях. В последних клинических рекомендациях РОДВК (2015) применение АГП предписано при лечении таких аллергодерматозов, как крапивница, атопический дерматит, контактный дерматит и токсикодермия. АГП также рекомендованы в терапии герпетиформного дерматита, почесухи, многоформной эритемы, себорейного дерматита, розового лишая. Эти заболевания, несмотря на различия в патогенезе и клинических проявлениях, объединяет общий симптом — зуд. Зуд является важным симптомом не только многих дерматозов, но и целого ряда соматических нарушений. Болезни внутренних органов, паразитарные, заболевания нервной системы, медикаментозные и другие интоксикации также могут сопровождаться зудом. Зуд обусловливает появление расчесов кожи, которые могут воспаляться, что сопровождается дегидратацией кожи, присоединением вторичных инфекций.
Зуд определяется как ощущение, вызывающее сознательное или рефлекторное желание расчесывания. Единой классификации зуда на сегодняшний момент нет. Основные причины зуда можно классифицировать как пруритосептивный кожный зуд, нейропатический и нейрогенный зуд, возникающий как следствие патологии нервной системы и нейрохимической активности, и психогенный зуд, развивающийся при бредовых состояниях.
Ощущение зуда, но не боли, прямо связано с кожей. В коже имеются свободные нервные окончания, которые являются прямыми сенсорами боли и зуда. По классификации Эрлангера—Гассера существует два типа сенсоров, проводящих сигнал зуда: волокна A и C типов [3]. Волокна типа A покрыты миелином и подразделяются на Aa, Аβ, Аg и Аδ подтипы, различающиеся размером (примерно 15, 6, 3 и 3 мкм соответственно) и скоростью проведения сигнала (примерно 100, 50, 25 и 12 м/с соответственно), из них только самые мелкие по размеру и медленные по скорости проведения сигнала Aδ-волокна задействованы в проведение сигнала зуда [3].
В проведении сигналов гистамина, ферментов и ряда других медиаторов через нервные волокна участвует семейство сцепленных с G-белком рецепторов (G protein coupled receptors, GPCRs) [10]. Одним из наиболее описанных рецепторов зуда является Mrgpr (от Мas-related G protein–coupled receptor, где Mas относится к рецепторам к ангиотензину 1—7). Mrgprs (иногда обозначают как Mrg/SNSR) входит в семейство GPCRs, включающее более 50 белков у мыши и 10 — у человека, преимущественно экспрессированных на мелких нейронах спинных ганглиев и отсутствующих в центральной нервной системе и других тканях тела [11, 12]. Кроме Mrgprs, на нейронах экспрессированы PARs, гистаминовые Н
Одним из наиболее описанных рецепторов зуда является Mrgpr (от Мas-related G protein–coupled receptor, где Mas относится к рецепторам к ангиотензину 1—7). Mrgprs (иногда обозначают как Mrg/SNSR) входит в семейство GPCRs, включающее более 50 белков у мыши и 10 — у человека, преимущественно экспрессированных на мелких нейронах спинных ганглиев и отсутствующих в центральной нервной системе и других тканях тела [11, 12]. Кроме Mrgprs, на нейронах экспрессированы PARs, гистаминовые Н
Зуд связан с продукций гуморальных факторов, спектр которых различен при разных заболеваниях.
Атопический дерматитАтопический дерматит (АтД) является дерматозом, при котором основным симптомом и важным диагностическим критерием, характеризующим заболевание, является зуд. Кожа контактирует с большим количеством патогенов и экзогенных веществ, подвержена физическим и химическим воздействиям, что требует значительной плотности нервных окончаний. В 1 см
АтД относится к атопической триаде (АтД, аллергические риноконъюнктивиты, атопическая бронхиальная астма) и возникает в результате сочетанного влияния факторов окружающей среды и генетической предрасположенности [21]. У 30% больных АтД наблюдается дефект кожного покрова и сниженная экспрессия белка филаггрина (от
 У детей, имеющих одного или двух родителей с аллергией, предрасположенность к атопическому процессу составляет 50 и 80% соответственно [23]. У 10—30% АтД провоцируется пищевыми продуктами — яйцами, молоком, арахисом, соей, пшеницей [24].
У детей, имеющих одного или двух родителей с аллергией, предрасположенность к атопическому процессу составляет 50 и 80% соответственно [23]. У 10—30% АтД провоцируется пищевыми продуктами — яйцами, молоком, арахисом, соей, пшеницей [24].Дефект кожного барьера снижает влажность и прочность кожи и способствует проникновению различных ирритантов. При АтД наблюдается активация Т-хелперов 2-го типа (Тх2), продуцирующих ИЛ-4, ИЛ-5, ИЛ-13 при обострении, а также цитокины Тх1, интерферон-γ и ИЛ-12 при хроническом течении [25]. Вызванный цитокинами зуд обусловливает расчесывание кожи и выброс кератиноцитами фактора некроза опухоли и провоспалительных цитокинов ИЛ-1 и ИЛ-6. В коже больных АтД снижена продукция антимикробных пептидов β-дефензинов и кателицидина, что приводит к повышенной колонизации кожи Staphylococcus aureus у 90% больных. Результаты последних исследований MeDALL, объединивших 44 научных работы и включивших 44 тыс. детей от рождения и до 20 лет, показали, что формирование
 Таким образом, зуд при АтД может быть вызван разными факторами.Контактный дерматит
Таким образом, зуд при АтД может быть вызван разными факторами.Контактный дерматитКонтактный дерматит (КД) является одной из разновидностей аллергической реакции I типа, опосредованной формированием антител IgE к веществам, входящим в состав различных изделий или средств бытовой химии, имеющим контакт с кожей. Наиболее известна аллергия на перчатки из латекса, шампуни, некоторые мази и т. д. Механизм аллергизации опосредован формированием Тх2 и продукцией
Крапивница характеризуется зудом, волдырями, иногда отеком Квинке, может быть острой и хронической. Основными эффекторами крапивницы являются тучные клетки, секретирующие ряд факторов, из которых основным является гистамин [27]. При крапивнице антитела IgE часто не регистрируют. Дегрануляция тучных клеток может быть спровоцирована различными физическими и химическими факторами (холод, свет и т.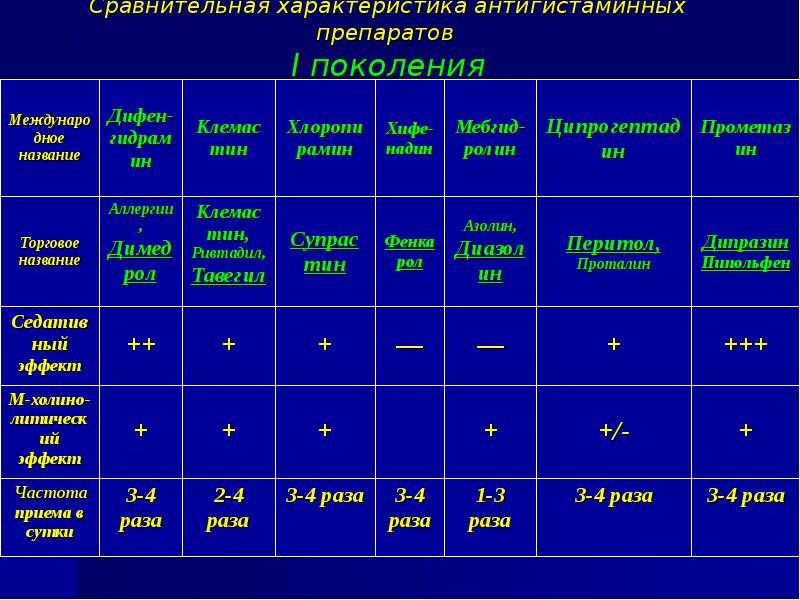
Токсикодермия возникает при попадании аллергена в кожу гематогенным путем, при этом аллергическая реакция наблюдается не только в коже, но и во всем организме. Примерами токсикодермии являются синдромы Стивена—Джонсона и Лайела, мультиформная эритема, эпидермальный некролиз и др. Токсикодермия является системным заболеванием, формирующимся по I (IgE-опосредованному) или IV (IgG-опосредованному) типам [28]. Из-за системного характера реакции требуется использование системной терапии. Часто наблюдаются реакции на сульфаниламиды, антибиотики, барбитураты, витамины. Реже возникает алиментарная токсикодермия, вызванная пищевыми продуктами и добавками. При легких формах IgE-опосредованной токсикодермии кожные проявления можно купировать АГП. Предпочтительным является элиминация агента, вызвавшего токсикодермию.
Гистамин и его роль в организмеГистамин (имидазолил-2-этиламин) — это биогенный амин (C5H9N3), образующийся в организме из гистидина при декарбоксилировании гистидиндекарбоксилазой. Гистамин входит в состав гранул тучных клеток, эозинофилов и базофилов в виде комплекса с гепарином. Свободный гистамин быстро окисляется под действием гистаминазы. В состав гранул входит также ряд других медиаторов зуда — серотонин, лизанды TLR, ИЛ-31 и др. Гистамин в организме человека выполняет ряд физиологических функций, играет роль нейротрансмиттера и участвует во многих патобиологических процессах воспалительного характера. Гистамин стимулирует секрецию слизистой оболочки носа, способствует сокращению гладких мышц бронхов и кишечника. Гистамин вызывает гиперемию тканей, дилатацию мелких кровеносных сосудов, повышение сосудистой проницаемости для воды, белков, нейтрофилов, воспалительный отек и зуд. При аллергических заболеваниях и любых патологических процессах с выраженным воспалительным компонентом уровень гистамина в организме всегда повышен. Это показано при хронических инфекционно-воспалительных заболеваниях органов дыхательного и урогенитального трактов, острых респираторных вирусных инфекциях, гриппе.
Гистамин входит в состав гранул тучных клеток, эозинофилов и базофилов в виде комплекса с гепарином. Свободный гистамин быстро окисляется под действием гистаминазы. В состав гранул входит также ряд других медиаторов зуда — серотонин, лизанды TLR, ИЛ-31 и др. Гистамин в организме человека выполняет ряд физиологических функций, играет роль нейротрансмиттера и участвует во многих патобиологических процессах воспалительного характера. Гистамин стимулирует секрецию слизистой оболочки носа, способствует сокращению гладких мышц бронхов и кишечника. Гистамин вызывает гиперемию тканей, дилатацию мелких кровеносных сосудов, повышение сосудистой проницаемости для воды, белков, нейтрофилов, воспалительный отек и зуд. При аллергических заболеваниях и любых патологических процессах с выраженным воспалительным компонентом уровень гистамина в организме всегда повышен. Это показано при хронических инфекционно-воспалительных заболеваниях органов дыхательного и урогенитального трактов, острых респираторных вирусных инфекциях, гриппе. При этом суточное количество гистамина в моче при гриппе примерно такое же, как и при обострении аллергических заболеваний. Следовательно, патогенетически обоснованным и клинически полезным шагом является снижение активности гистаминовой системы в условиях ее повышенной активности. Принципиально подавить гистаминергическую активность организма можно либо через уменьшение количества свободного гистамина (торможение синтеза, активация метаболизма, торможение высвобождения из депо), либо через блокаду сигналов гистаминовых рецепторов.
При этом суточное количество гистамина в моче при гриппе примерно такое же, как и при обострении аллергических заболеваний. Следовательно, патогенетически обоснованным и клинически полезным шагом является снижение активности гистаминовой системы в условиях ее повышенной активности. Принципиально подавить гистаминергическую активность организма можно либо через уменьшение количества свободного гистамина (торможение синтеза, активация метаболизма, торможение высвобождения из депо), либо через блокаду сигналов гистаминовых рецепторов.
Существует четыре типа гистаминовых рецепторов, обозначаемых h2, h3, h4 и Н4, выполняющих различные функции и распределенных в организме в зависимости от их функций. Так, Н1-рецепторы экспрессированы на гладких мышцах, эндотелиальных клетках сосудов, на постсинаптических мембранах нервных клеток ЦНС. Н2-рецепторы экспрессированы преимущественно на париетальных клетках желудка, где контролируют выброс желудочного сока. Н3-рецепторы экспрессированы на пресинаптических мембранах нервных клеток, где регулируют выброс нейромедиаторов ацетилхолина, серотонина, норадреналина, γ-аминомасляной кислоты и т. д. Н4 были открыты в 2000 г. [29, 30]. Эти рецепторы экспрессированы на клетках костного мозга, лейкоцитах, эпителии различных органов. Данный вид рецепторов участвует в хемотаксисе клеток, выбросе нейтрофилов из костного мозга, воспалительных реакциях, в том числе аллергических [30, 31]. В аллергических реакциях участвуют Н1, Н2 и Н4-рецепторы гистамина. Одним из наиболее значимых механизмов снижения активности гистаминовой системы является блокада сигналов гистаминовых рецепторов.
д. Н4 были открыты в 2000 г. [29, 30]. Эти рецепторы экспрессированы на клетках костного мозга, лейкоцитах, эпителии различных органов. Данный вид рецепторов участвует в хемотаксисе клеток, выбросе нейтрофилов из костного мозга, воспалительных реакциях, в том числе аллергических [30, 31]. В аллергических реакциях участвуют Н1, Н2 и Н4-рецепторы гистамина. Одним из наиболее значимых механизмов снижения активности гистаминовой системы является блокада сигналов гистаминовых рецепторов.
Механизм действия АГП основан на блокаде связывания гистамина с рецептором Н1, экспрессированном на поверхности эндотелиальных клеток. Современные антигистаминные препараты имеют более высокое сродство к Н1-рецептору, что приводит к преимущественному связыванию рецептора с препаратом, а не с гистамином. Основной мишенью действия АГП является блокада воспалительного процесса, вызванного связыванием антител IgE с аллергеном. В результате действия АГП снижается зуд и отек.
В результате действия АГП снижается зуд и отек.
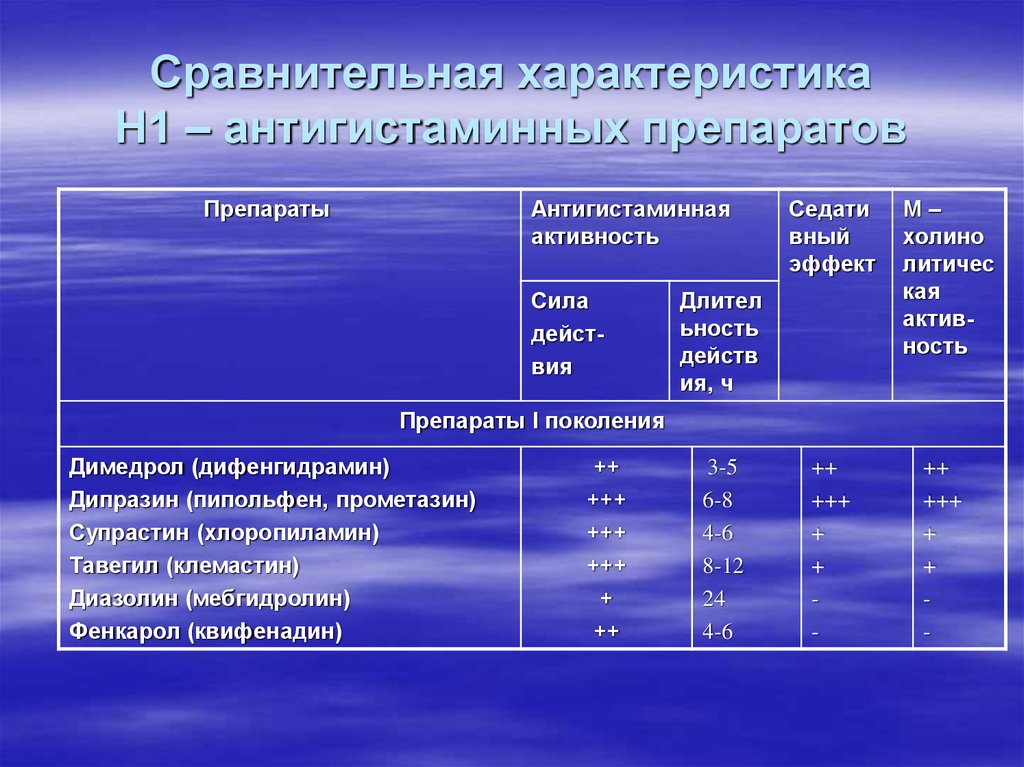
Согласно классификации, принятой Европейской академией аллергологов и клинических иммунологов, все АГП подразделяются на два поколения в зависимости от их влияния на ЦНС. h2-антагонисты I поколения проникают через гематоэнцефалический барьер (ГЭБ) и могут как стимулировать, так и подавлять работу ЦНС. При приеме АГП I поколения, помимо седативного эффекта, отмечается влияние на когнитивные функции. Значимым отличием АГП II поколения является отсутствие седативного действия, так как препараты этой группы не проникают через ГЭБ. К важным показателям эффективности АГП относятся объем распределения, занятость Н1-гистаминовых рецепторов, скорость наступления эффекта и селективность в отношении Н1-рецепторов. При приеме АГП I поколения отмечаются кратковременный эффект, быстрое развитие тахифилаксии, низкая избирательность действия. Препараты этой группы, помимо гистаминовых Н1-рецепторов, блокируют рецепторы ацетилхолина, адреналина, серотонина, дофамина и ионные каналы, вызывая множество побочных эффектов: тахикардию, сухость слизистых оболочек, повышение вязкости мокроты. В отличие от АГП I поколения АГП II поколения практически не проникают через ГЭБ и не вызывают седативного эффекта. АГП II поколения способны селективно блокировать h2-рецепторы, быстро оказывать клинический эффект на протяжении 24 ч, практически не вызывают тахифилаксию и имеют высокий профиль безопасности. Безопасность АГП зависит также от их метаболизма в печени. При приеме препаратов, которые не метаболизируются в печени, нет опасности лекарственного взаимодействия, т. е. эффективность не зависит от сопутствующей терапии, а максимальная концентрация достигается в кратчайшие сроки, что обеспечивает быстрое наступление терапевтического эффекта.
В отличие от АГП I поколения АГП II поколения практически не проникают через ГЭБ и не вызывают седативного эффекта. АГП II поколения способны селективно блокировать h2-рецепторы, быстро оказывать клинический эффект на протяжении 24 ч, практически не вызывают тахифилаксию и имеют высокий профиль безопасности. Безопасность АГП зависит также от их метаболизма в печени. При приеме препаратов, которые не метаболизируются в печени, нет опасности лекарственного взаимодействия, т. е. эффективность не зависит от сопутствующей терапии, а максимальная концентрация достигается в кратчайшие сроки, что обеспечивает быстрое наступление терапевтического эффекта.
Особое место среди препаратов II поколения занимает левоцетиризин. Наряду со всеми преимуществами неседативных АГП, левоцетиризин обладает не только высокой селективностью к Н1-рецепторам, но и самым быстрым и длительным антигистаминным эффектом при однократном приеме в день. Преимуществом левоцетиризина является отсутствие метаболитов, что обеспечивает возможность его сочетания с другими препаратами. Отмечается высокая приверженность больных лечению за счет высокого профиля безопасности препарата и возможности его длительного приема. Так, в исследовании M. Ferrer и соавт. [32] проведен анализ выбора АГП при терапии аллергодерматозов различного генеза у детей 2—12 лет методом анкетирования родителей. Оценивали удовлетворенность АГП, используемыми в настоящее время, а также намерение родителей в будущем продолжать данную терапию. Показатели удовлетворенности родителей эффективностью и переносимостью терапии АГП были первичными результатами исследования, показатели удовлетворенности врачей — вторичными, оценка родителями влияния АГП на сон и успеваемость в школе их ребенка, а также готовность родителей и врачей использовать/рекомендовать тот же АГП в будущем были третьей целью исследования. В общей сложности в исследование был включен 4581 пациент; 67% из них имели аллергический ринит, 15% — крапивницу, 33% — астму, 18% — АтД, 5% — пищевую аллергию, 2% — лекарственную гиперчувствительность.
Отмечается высокая приверженность больных лечению за счет высокого профиля безопасности препарата и возможности его длительного приема. Так, в исследовании M. Ferrer и соавт. [32] проведен анализ выбора АГП при терапии аллергодерматозов различного генеза у детей 2—12 лет методом анкетирования родителей. Оценивали удовлетворенность АГП, используемыми в настоящее время, а также намерение родителей в будущем продолжать данную терапию. Показатели удовлетворенности родителей эффективностью и переносимостью терапии АГП были первичными результатами исследования, показатели удовлетворенности врачей — вторичными, оценка родителями влияния АГП на сон и успеваемость в школе их ребенка, а также готовность родителей и врачей использовать/рекомендовать тот же АГП в будущем были третьей целью исследования. В общей сложности в исследование был включен 4581 пациент; 67% из них имели аллергический ринит, 15% — крапивницу, 33% — астму, 18% — АтД, 5% — пищевую аллергию, 2% — лекарственную гиперчувствительность. Было однозначно показано преимущество АГП II поколения. Левоцетиризин (n=2339) и фексофенадин (n=42) показали лучшую эффективность, переносимость, глобальное удовлетворение, меньше влияли на способность ребенка функционировать в школе, на качество сна. Кроме того, более 97% родителей и врачей указали на свое желание продолжать или рекомендовать использование левоцетиризина в будущем [32].
Было однозначно показано преимущество АГП II поколения. Левоцетиризин (n=2339) и фексофенадин (n=42) показали лучшую эффективность, переносимость, глобальное удовлетворение, меньше влияли на способность ребенка функционировать в школе, на качество сна. Кроме того, более 97% родителей и врачей указали на свое желание продолжать или рекомендовать использование левоцетиризина в будущем [32].
Применение Н1-блокаторов является стандартом при лечении аллергических заболеваний и терапией первой линии при хронической идиопатической крапивнице легкой и средней степени. Данные вещества являются обратными агонистами Н1-гистаминовых рецепторов: в результате их приема уменьшаются зуд, сосудистая проницаемость, кожные высыпания. АГП II поколения рекомендованы в качестве базовой терапии первой линии при острой и хронической крапивнице. Назначение h2-гистаминоблокаторов I поколения в терапии крапивницы в настоящее время ограничено из-за их низкой эффективности и риска побочных эффектов (седация, антихолинергические эффекты, расстройства сна и т. д.) и показано только в ряде исключительных случаев.
д.) и показано только в ряде исключительных случаев.
Антагонисты h2-гистаминовых рецепторов широко применяют для лечения зуда при АтД (степень рекомендации 1, уровень доказательности B) в целях улучшения качества жизни пациентов путем ингибирования сосудистых и неврологических эффектов. Так, в ходе рандомизированного плацебо-контролируемого параллельного исследования, включившего 510 детей с АтД, показана эффективность левоцетиризина в купировании высыпаний и зуда [33, 34].
АГП эффективны также при крапивнице. В обзоре Sharma и соавт. проведен анализ баз данных Cochrane Skin Group Specialised Register, CENTRAL, MEDLINE, EMBASE и PsycINFO, включивших 9759 участников: сравнивалась эффективность АГП при крапивнице. Среди известных АГП левоцетиризин был эффективен в дозе 5 и 10 мг при относительно длительном приеме; в дозе 20 мг — при использовании коротким курсом [35]. При сравнении эффективности левоцетиризина и дезлоратадина в дозах 2 и 5 мг обнаружена лучшая эффективность левоцетиризина (р<0,02).
Влияние Н1-антигистаминных средств на зуд варьирует у пациентов с АтД и отличается от эффектов крапивницы, которая лучше отвечает на АГП, что связано с более сложным механизмом патогенеза АтД. В настоящее время проводятся исследования II фазы эффективности Н4-гистаминоблокаторов. Результаты показали, что Н4-антагонист JNJ-39758979 также подавляет зуд, но и его действие не полностью эффективно [36].
В основных международных документах EADV (2012) и AAD (2014), РОДВК (2015) рекомендовано кратковременное прерывистое применение седативных АГП при лечении пациентов АтД [37]. Терапевтическая ценность АГП I поколения заключается, главным образом, в их седативных свойствах за счет нормализации ночного сна и уменьшения интенсивности зуда.
Другую точку зрения высказывают многие исследователи, которые поддерживают терапию АГП при АтД, и рекомендуют препараты этой группы в качестве адъювантной терапии в комбинации с противовоспалительными препаратами (топические стероиды, ингибиторы кальциневрина) и увлажняющими средствами. В работах ряда японских авторов показано, что АГП уменьшают зуд, связанный с AтД, понижают класс кортикостероидов для наружного применения [38—40]. Переход к топическим кортикостероидам более низкой степени активности приводит к уменьшению возможности развития побочных эффектов, что значительно повышает комплаентность лечения [40].
В работах ряда японских авторов показано, что АГП уменьшают зуд, связанный с AтД, понижают класс кортикостероидов для наружного применения [38—40]. Переход к топическим кортикостероидам более низкой степени активности приводит к уменьшению возможности развития побочных эффектов, что значительно повышает комплаентность лечения [40].
В ряде последних исследований [41—45] показано, что седативные и неседативные АГП II поколения показывают одинаковую противозудную эффективность при лечении больных АтД. Отсутствие антихолинергических воздействий, незначительная частота встречаемости нежелательных реакций, таких как сонливость, недомогание и ухудшение работоспособности, свидетельствуют о преимуществах АГП II поколения.
Можно отметить еще один фактор, который позволяет говорить о преимуществе использования в лечении АтД неседативных АГП. АтД часто сочетается с другими заболеваниями аллергической природы. Это является еще одним важным показанием в пользу выбора неседативных АГП.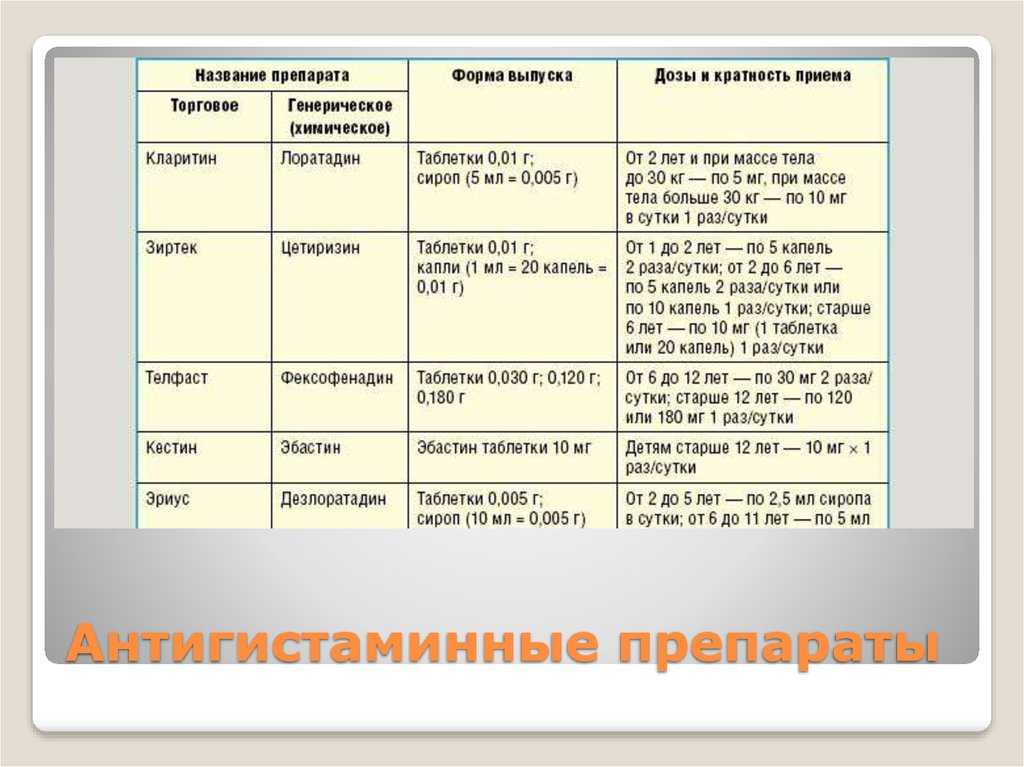 Неседативные АГП рекомендуются в качестве стандартного лечения АтД при наличии крапивницы или других атопических состояний (аллергический ринит и/или конъюнктивит) [41, 42].
Неседативные АГП рекомендуются в качестве стандартного лечения АтД при наличии крапивницы или других атопических состояний (аллергический ринит и/или конъюнктивит) [41, 42].
Недавно в РФ появился левоцетиризин под торговым названием Аллервэй (компания «Д-р Редди’с Лабораторис Лтд.», Индия), доступный в виде таблеток в дозировке 5 мг, рекомендованных к применению у детей с 6 лет, подростков и взрослых для лечения симптомов аллергического ринита, крапивницы и других аллергических дерматозов, сопровождающихся зудом и высыпаниями [46].
Аллервэй, являясь АГП последнего поколения, обладает рядом преимуществ. Он оказывает мощный антигистаминный эффект за счет самого высокого среди АГП II поколения сродства с Н1-рецепторами и низкого объема распределения [47, 48]; начинает действовать уже через 12 мин [49]; обеспечивает стойкий эффект на 24 ч при приеме 1 раз в день [46]; безопасен при длительном применении [50]. На основании результатов исследования биоэквивалентности было сделано заключение, что препарат Аллервэй биоэквивалентен оригинальному препарату левоцетиризина (ксизал). Оба средства продемонстрировали удовлетворительный профиль безопасности, каких-либо различий в частоте и виде нежелательных побочных реакций не обнаружено.
Оба средства продемонстрировали удовлетворительный профиль безопасности, каких-либо различий в частоте и виде нежелательных побочных реакций не обнаружено.
АГП рекомендованы в качестве адъювантной терапии для лечения зуда при АтД в комбинации с противовоспалительными препаратами и эмолентами. При выборе АГП предпочтение отдается группе неседативных препаратов. Неседативные АГП рекомендуются в качестве стандартного лечения АтД при наличии крапивницы или других атопических состояний. Аллервэй (левоцетиризин) обладает высокой эффективностью, безопасностью, оптимальным фармакоэкономическим индексом, обеспечивающим терапию с гарантированным качеством для большего числа пациентов.
Авторы заявляют об отсутствии конфликта интересов.
1e-mail: [email protected]
2e-mail: [email protected]
Антигистаминные препараты: первое и второе поколения
Аллергия готовься!
Для начала выясним, что способствует развитию аллергической реакции. От чего у нас могут появится внезапный кожный зуд, отек слизистой дыхательных путей, боли в животе и прочие проявления острой аллергии? Виной тому — выброс гистамина, медиатора, который выделяется в ответ на попадание аллергена.
От чего у нас могут появится внезапный кожный зуд, отек слизистой дыхательных путей, боли в животе и прочие проявления острой аллергии? Виной тому — выброс гистамина, медиатора, который выделяется в ответ на попадание аллергена.
Поэтому в борьбе с проявлениями аллергии важное место занимает прием препаратов, блокирующих рецепторы гистамина, снижающих его влияние на организм. Они называются антигистаминными. Существует два поколения антигистаминных лекарственных препаратов.1, 2 Рассмотрим их подробнее.
Антигистаминные препараты 1 поколения
Каждое их поколение – это своеобразный эволюционный виток в развитии лекарственных средств. Чем они новее, тем благоприятнее их профиль безопасности, риск формирования лекарственной устойчивости ниже, а продолжительность действия выше.2
Первое поколение появилось в начале 20 века, и их эффекты связаны с блокирующим действием на гистаминовые рецепторы. Однако, к сожалению для аллергиков, связь с этими рецепторами очень непрочная и легко обратимая, и именно по этой причине клинический эффект данных препаратов быстро снижается, и требуется частый прием этих лекарств. В среднем, он появляется через 30 минут после приема, а длительность его действия ограничена 4-12 часами. Связано это с тем, что эти препараты быстро метаболизируются и выводятся с мочой.1
В среднем, он появляется через 30 минут после приема, а длительность его действия ограничена 4-12 часами. Связано это с тем, что эти препараты быстро метаболизируются и выводятся с мочой.1
К сожалению, у антигистаминных препаратов 1 поколения есть ряд серьезных побочных эффектов, значительно ограничивающих их применение. Дело в том, что действующие вещества проникают через гематоэнцефалический барьер (своего рода физиологический фильтр между кровеносной системой и центральной нервной системой, через который в мозг поступают питательные, биоактивные вещества и часть лекарственных средств), где происходит их связывание с рецепторами головного мозга, развивается блокада центральных серотониновых и м-холинорецепторов. Это может стать причиной развития седативного эффекта разной степени выраженности, от незначительного до сильного.
Есть и другие побочные эффекты — сухость во рту, усиление обструкции (непроходимости) дыхательных путей, повышение вязкости мокроты, тахикардия, нечеткость зрения. Из негативных свойств стоит отметить развитие тахифилаксии, то есть снижения эффекта через определенный промежуток приема, обычно через 15-20 дней.1, 2
Из негативных свойств стоит отметить развитие тахифилаксии, то есть снижения эффекта через определенный промежуток приема, обычно через 15-20 дней.1, 2
Наиболее известные антигистаминные препараты 1 поколения:
-
Димедрол.
-
Мебгидролин.
Может вызывать чувство головокружения, торможение психической активности. Из-за раздражающего влияния на слизистую желудка рекомендуется принимать после еды. -
Хлоропирамин.
Может использоваться при конъюнктивите и аллергии на коже. Для быстрого эффекта назначается в инъекциях.1, 2
Антигистаминные препараты 2 поколения
Препараты 2 поколения отличаются минимальным влиянием на серотониновые и, так называемые, м-холинорецепторы, а также тем, что к ним очень чувствительны гистаминовые рецепторы. Эти препараты действуют продолжительнее — до 48 часов, поэтому их можно принимать реже, что может снизить риск побочных эффектов. 1
1
Они практически не вызывают седативного действия, нет у них и эффекта тахифилаксии, поэтому они могут назначаться длительно (по рекомендации врача). Однако стоит помнить, что препараты 2 поколения могут оказывать нежелательное воздействие на сердце, поэтому при их длительном приеме необходимо контролировать работу сердечной мышцы.1
Антигистаминные препараты второго поколения:
-
Лоратадин
Действует длительно, до 24 часов. Снимает зуд, отеки, нормализует проницаемость капилляров. -
Цетиризин
Применяется для предотвращения и снижения симптомов аллергии. Действует быстро, эффект отмечается примерно через 20 минут и сохраняется больше суток.3 -
Эбастин.
Назначается при проявления аллергии на коже и слизистой глаз. Не проникает в головной мозг, поэтому на нервную систему и психические реакции влияние Эбастина минимально.
Активные метаболиты препаратов 2 поколения
Существуют абсолютно современные разработки, которые практически лишены недостатков лекарств от аллергии предыдущих поколений. Они не влияют на сердце и центральную нервную систему, не подавляют психические реакции, не приводят к привыканию.
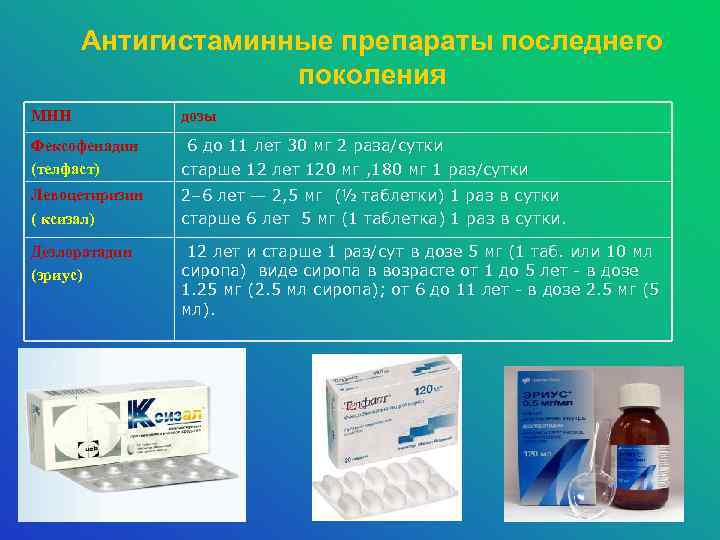
К этим препаратам можно отнести фексофенадин и дезлоратадин. Первый показан при сезонном аллергическом рините и при хронической крапивнице, препятствует выбросу гистамина и развитию реакций на аллерген. При этом действие начинается примерно через 1 час после приема дозы, и длится до суток. Второй препарат назначается при аллергическом насморке, крапивнице. Он блокирует выброс биологически-активных факторов аллергии и предупреждает симптомы заболевания. Снимает спазм, уменьшает отеки и зуд, нормализует проницаемость капилляров. Эффект появляется относительно быстро, примерно в течение 30 минут после приема дозы и продолжается до 24 часов.
Антигистамины: использование, типы и побочные эффекты
в этой серии Аллергии Анафилаксия Angio-OEDEMA Домашняя пыль и пепетка Allergy , имея в сфере Allergic Allergic Allergic Rececult Drue Allergy с Allergic Allergic Rececual 40004. Тест на аллергию
Тест на аллергию
Антигистаминные препараты представляют собой группу лекарственных средств, блокирующих действие химического вещества, называемого гистамином, в организме. Рецепторы гистамина h2 или h3 могут быть заблокированы лекарствами, но группа, широко известная как антигистаминные препараты, блокирует рецептор h2. Они имеют ряд применений, но чаще всего используются для лечения аллергии.
Что такое антигистаминные препараты?
Антигистаминные препараты — это лекарства, используемые для лечения сенной лихорадки. Они также могут быть использованы для решения различных других проблем. Например:
- Крапивница (крапивница).
- Зуд (зуд).
- Тошнота (тошнота) и тошнота (рвота).
- Тяжелые аллергические реакции (анафилаксия).
Для лечения каких состояний используются антигистаминные препараты?
Антигистаминные препараты обычно используются для облегчения симптомов, связанных с сенной лихорадкой (сезонный аллергический ринит). Среди них могут быть:
Среди них могут быть:
- Воспаление носа и глаз (аллергический ринит и аллергический конъюнктивит).
- Чихание.
- Зуд глаз, носа и горла.
- Насморк (ринорея).
- Для уменьшения выраженности сыпи и зуда, связанных с сыпью типа крапивницы, такой как крапивница (крапивница) и генерализованный зуд (зуд).
- Для облегчения сыпи и зуда после укусов или укусов насекомых.
- Для предотвращения укачивания и других причин плохого самочувствия (тошноты).
- Иногда для лечения тяжелой утренней тошноты во время беременности.
- При уходе за неизлечимо больными из-за их седативного и противорвотного действия.
- При неотложной терапии тяжелых аллергических реакций.
Как предотвратить влияние раздражения половых органов на вашу сексуальную жизнь
Мы рассматриваем факторы образа жизни, которые могут быть триггером кожной аллергии и раздражения половых органов…
Как действуют антигистаминные препараты?
Гистамин — это химическое вещество, естественным образом вырабатываемое различными клетками вашего тела. Он имеет множество различных функций. Большое количество гистамина вырабатывается в клетках, называемых тучными клетками, в местах, где тело вступает в контакт с внешней средой. Например, в носу, горле, легких и коже. Здесь тучные клетки и гистамин являются частью вашей иммунной системы защиты. (В то время как в желудке гистамин, вырабатываемый клетками, выстилающими желудок, помогает вырабатывать кислоту для переваривания пищи.)
Он имеет множество различных функций. Большое количество гистамина вырабатывается в клетках, называемых тучными клетками, в местах, где тело вступает в контакт с внешней средой. Например, в носу, горле, легких и коже. Здесь тучные клетки и гистамин являются частью вашей иммунной системы защиты. (В то время как в желудке гистамин, вырабатываемый клетками, выстилающими желудок, помогает вырабатывать кислоту для переваривания пищи.)
Клетки вашей иммунной системы следят за вашей кровью и слизистыми оболочками на наличие всего (например, микробов, таких как бактерии или вирусы), которые не вырабатываются вашим телом. (Слизистые оболочки — это мембраны, выстилающие полости тела, такие как рот, нос и пищеварительный тракт.) Если ваша кожа повреждена или ваша иммунная система обнаруживает инородное вещество, гистамин высвобождается из тучных клеток. Гистамин связывается со специальными участками (рецепторами) на других клетках, называемыми Н2-рецепторами. Это запускает цепную реакцию, в результате которой кровеносные сосуды в этой области становятся немного негерметичными. Специализированные клетки и химические вещества, которые защищают ваше тело, теперь могут получить доступ к этой области. Хотя это полезная реакция, она также вызывает покраснение, отек и зуд.
Специализированные клетки и химические вещества, которые защищают ваше тело, теперь могут получить доступ к этой области. Хотя это полезная реакция, она также вызывает покраснение, отек и зуд.
Другое применение антигистаминных препаратов
Антигистаминные препараты также используются для лечения плохого самочувствия (тошноты) и тошноты (рвоты). Однако точный способ, которым они облегчают эти симптомы, до конца не изучен. В мозгу есть несколько ключевых областей, которые контролируют рвоту. Считается, что антигистаминные препараты блокируют Н2-рецепторы в области мозга, что вызывает тошноту в ответ на химические вещества в организме.
Некоторые антигистаминные препараты могут также оказывать антимускариновый эффект. Это означает, что лекарство также может блокировать другой тип рецепторов, находящихся на поверхности определенных клеток. Если эти рецепторы затронуты, у вас могут возникнуть некоторые побочные эффекты антигистаминных препаратов, например, сухость во рту, помутнение зрения и задержка мочи. Эти эффекты в основном вызываются более старыми антигистаминными препаратами первого поколения, которые описаны ниже.
Эти эффекты в основном вызываются более старыми антигистаминными препаратами первого поколения, которые описаны ниже.
Примечание : антигистаминные препараты не следует путать с блокаторами Н3, которые снижают выработку желудочной кислоты. Хотя оба типа лекарств блокируют действие гистамина, они воздействуют на разные рецепторы в разных системах организма.
Что вызывает аллергическую реакцию?
Аллергические реакции, такие как сенная лихорадка (сезонный аллергический ринит), вызваны повышенной чувствительностью или чрезмерной реакцией иммунной системы на конкретный аллерген. Аллерген – это чужеродное для организма вещество, которое у некоторых людей может вызвать аллергическую реакцию. Например, пыльца, перхоть, плесень, некоторые микробы. У большинства людей иммунная реакция на эти чужеродные вещества является нормальной и соответствующей. Но у аллергиков он избыточен. Например, у людей с сенной лихорадкой контакт с пыльцой в носу, горле и глазах заставляет тучные клетки выделять гораздо больше гистамина, чем обычно. Это чрезмерное высвобождение гистамина вызывает сопутствующие симптомы зуда, отека, слезотечения и т. д.
Это чрезмерное высвобождение гистамина вызывает сопутствующие симптомы зуда, отека, слезотечения и т. д.
Антигистаминные препараты физически блокируют рецепторы h2, не позволяя гистамину достичь цели. Это снижает реакцию вашего организма на аллергены и, следовательно, помогает уменьшить неприятные симптомы, связанные с аллергией.
Где я могу получить антигистаминные препараты?
Некоторые из этих лекарств можно купить без рецепта у вашего фармацевта. Другие доступны только по рецепту.
Как принимать антигистаминные препараты?
Эти лекарства выпускаются в различных формах, как упоминалось выше. Ваш врач или фармацевт посоветует вам, как принимать лекарство, в том числе в какой дозе и как часто. Для получения дополнительной информации прочитайте брошюру, прилагаемую к вашему конкретному бренду.
Существуют ли различные типы антигистаминных препаратов?
Как правило, антигистаминные препараты подразделяются на две группы:
Антигистаминные препараты первого поколения или седативные препараты Они могут вызывать сильную сонливость и, как правило, больше связаны с антимускариновыми побочными эффектами, упомянутыми выше. К ним относятся алимемазин, хлорфенамин, клемастин, ципрогептадин, гидроксизин, кетотифен и прометазин. Эти лекарства могут быть использованы из-за их седативного эффекта, если ваш сон будет нарушен зудом.
К ним относятся алимемазин, хлорфенамин, клемастин, ципрогептадин, гидроксизин, кетотифен и прометазин. Эти лекарства могут быть использованы из-за их седативного эффекта, если ваш сон будет нарушен зудом.
Это более новые препараты, которые обычно вызывают меньшую сонливость. Тем не менее, любой, кто принимает эти лекарства при выполнении квалифицированных работ — например, вождении автомобиля — должен знать, что седативный эффект все же может проявляться и, в частности, в сочетании с алкоголем. Антигистаминные препараты второго поколения включают акривастин, цетиризин, дезлоратадин, фексофенадин, левоцетиризин и лоратадин.
Какое антигистаминное средство лучше?
Все антигистаминные препараты хорошо справляются с симптомами аллергии. Ваш врач или фармацевт может посоветовать или назначить определенный антигистаминный препарат в зависимости от причины вашей аллергии и от того, требуется ли вам седативное или неседативное лекарство. Например:
Например:
В целом, антигистаминные препараты примерно одинаково эффективны в уменьшении симптомов сенной лихорадки (сезонный аллергический ринит) и крапивницы (крапивницы). Тем не менее, неседативные антигистаминные препараты, как правило, используются чаще, поскольку они вызывают меньшую сонливость.
Антигистаминные препараты второго поколения обычно рекомендуются при большинстве аллергических ситуаций, поскольку они вызывают меньшую сонливость.
- Цетиризин, фексофенадин или лоратадин часто рекомендуются при крапивнице.
- Антигистаминные глазные капли могут быть рекомендованы, когда зуд в глазах является особой проблемой, например, глазные капли азеластина или кетотифена.
- Седативное антигистаминное средство может быть особенно полезным перед сном для детей с аллергическими симптомами. Лекарства от кашля, содержащие седативные антигистаминные препараты, не подходят для детей в возрасте до 6 лет, а для детей в возрасте от 6 до 12 лет необходима консультация фармацевта.
При других состояниях можно использовать специфические антигистаминные препараты. Например, циклизин и прометазин теоклат используются при плохом самочувствии (тошноте) и тошноте (рвоте), а не при сенной лихорадке. Хлорфенамин является антигистаминным средством, наиболее часто используемым в экстренных ситуациях, таких как анафилаксия, и в этой ситуации его можно вводить в виде инъекций. Дифенгидрамин (Nytol®) продается без рецепта как снотворное.
Как можно принимать антигистаминные препараты?
Антигистаминные препараты бывают:
- Таблетки (чаще всего).
- Жидкое лекарство (для тех, кто не может глотать таблетки — например, дети).
- Инъекции (при серьезных аллергических реакциях, требующих немедленного лечения).
- В глазных каплях.
- Капли в нос и спрей.
- В кремах и мазях.
Через какое время начинают действовать антигистаминные препараты?
Таблетка антигистаминного препарата обычно начинает действовать в течение 30 минут после приема. Пик эффективности обычно наступает через 1-2 часа после приема.
Пик эффективности обычно наступает через 1-2 часа после приема.
Как долго необходимо лечение?
Это может варьироваться в зависимости от причины обращения к вам. Если у вас сенная лихорадка, вы можете принимать лекарство в течение всего сезона пыльцы.
Побочные эффекты антигистаминных препаратов
Большинство людей, принимающих антигистаминные препараты, не имеют серьезных побочных эффектов. Если побочные эффекты и возникают, то обычно они незначительны. Наиболее распространены:
- Сонливость.
- Головная боль.
- Головокружение.
- Агитация.
- Сухость во рту.
- Затуманенное зрение.
- Затрудненное мочеиспускание (задержка мочи).
- Расстройства желудка и кишечника (желудочно-кишечный дискомфорт).
Полный список всех побочных эффектов и возможных взаимодействий, связанных с вашим лекарством, см. в листке-вкладыше, прилагаемом к вашему лекарству.
Как пользоваться программой «Желтая карточка»
Если вы считаете, что у вас возник побочный эффект от одного из ваших лекарств, вы можете сообщить об этом в программе «Желтая карточка».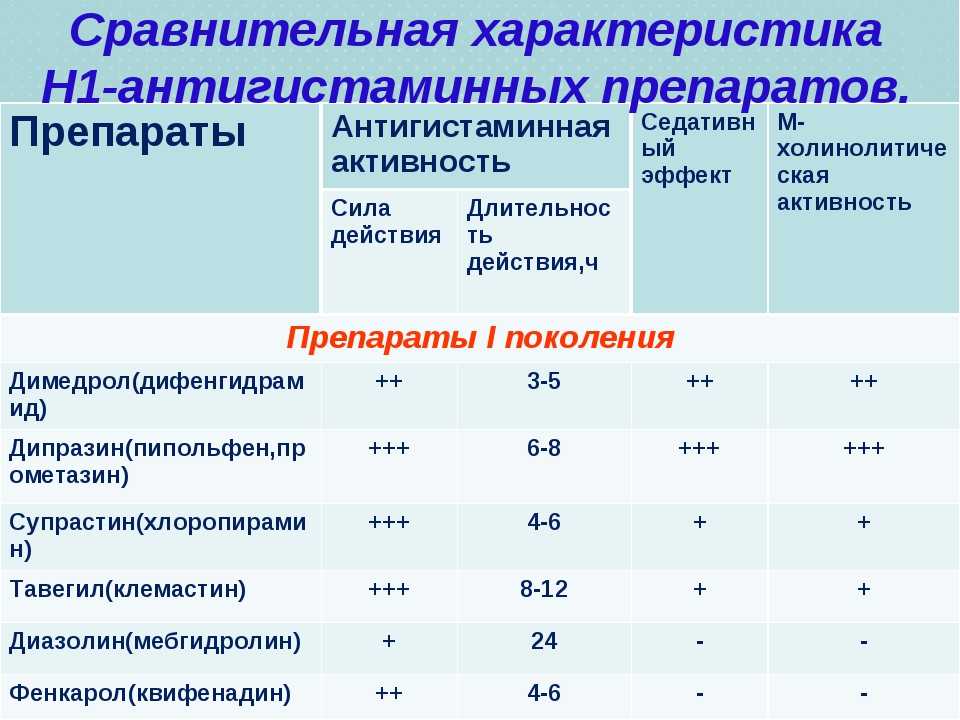 Вы можете сделать это онлайн на сайте www.mhra.gov.uk/yellowcard.
Вы можете сделать это онлайн на сайте www.mhra.gov.uk/yellowcard.
Схема желтой карточки используется для информирования фармацевтов, врачей и медсестер о любых новых побочных эффектах, которые могут быть вызваны лекарствами или любыми другими продуктами медицинского назначения. Если вы хотите сообщить о побочном эффекте, вам необходимо предоставить основную информацию о:
- Побочный эффект.
- Название лекарства, которое, по вашему мнению, вызвало это.
- Человек, у которого был побочный эффект.
- Ваши контактные данные в качестве репортера побочного эффекта.
Полезно, если у вас есть лекарство и/или прилагаемый к нему листок, пока вы заполняете отчет.
Кому не следует принимать антигистаминные препараты?
Большинство людей могут безопасно принимать антигистаминные препараты. Антигистаминные препараты не следует использовать людям с редким нарушением обмена веществ, называемым острой порфирией. Кроме того, они могут не подходить людям с заболеваниями печени или почек. Антигистаминные препараты первого поколения могут не подходить мужчинам с увеличением предстательной железы (доброкачественной гиперплазией предстательной железы). Они также могут не подходить людям с повышенным внутриглазным давлением (острая глаукома) или людям с риском развития глаукомы.
Антигистаминные препараты первого поколения могут не подходить мужчинам с увеличением предстательной железы (доброкачественной гиперплазией предстательной железы). Они также могут не подходить людям с повышенным внутриглазным давлением (острая глаукома) или людям с риском развития глаукомы.
Беременным или кормящим женщинам обычно не рекомендуется принимать антигистаминные препараты. Это связано с тем, что неизвестно, наносят ли они какой-либо вред, и на всякий случай нельзя проводить исследования на женщинах в этой ситуации. Однако известно, что они не причиняют вреда. Если определенные состояния, такие как сенная лихорадка или утренняя тошнота, вызывают у вас сильное недомогание во время беременности, польза от лечения может быть больше, чем очень небольшой риск какого-либо вреда. Ваш врач обсудит это с вами и назначит один из антигистаминных препаратов, который считается безопасным при беременности, если вы решите его принимать. Точно так же у кормящих женщин в некоторых случаях пользы может быть больше, чем риска. Антигистаминные препараты в небольших количествах проникают в грудное молоко, хотя известно, что они не причиняют никакого вреда.
Антигистаминные препараты в небольших количествах проникают в грудное молоко, хотя известно, что они не причиняют никакого вреда.
Полный список людей, которым не следует принимать антигистаминные препараты, включен в информационный листок, входящий в комплект с лекарством. Если вам прописали или вы купили антигистаминный препарат, прочтите это, чтобы убедиться, что вы можете безопасно его принимать.
Насколько эффективны антигистаминные препараты?
Обычно можно найти антигистаминный препарат, который держит ваши симптомы под контролем. Иногда вам может понадобиться поэкспериментировать и попробовать несколько, чтобы найти тот, который лучше всего подходит для вас. При сенной лихорадке, иногда, если одной антигистаминной таблетки недостаточно, вам могут понадобиться глазные капли и/или назальный спрей, чтобы полностью устранить все ваши симптомы.
Антигистаминные препараты обычно более эффективны, если принимать их постоянно, а не периодически. Это особенно актуально для людей с сенной лихорадкой (сезонный аллергический ринит). В летние месяцы количество пыльцы обычно выше, и вы можете регулярно контактировать с аллергеном. Регулярный прием лекарства может помочь держать ваши симптомы под контролем. Их эффективность также будет зависеть от принимаемой дозы и формы выпуска лекарства.
В летние месяцы количество пыльцы обычно выше, и вы можете регулярно контактировать с аллергеном. Регулярный прием лекарства может помочь держать ваши симптомы под контролем. Их эффективность также будет зависеть от принимаемой дозы и формы выпуска лекарства.
Можно ли принимать антигистаминные препараты во время беременности?
Большинство производителей антигистаминных препаратов советуют избегать их применения во время беременности и кормления грудью. Однако нет никаких доказательств какого-либо неблагоприятного воздействия на ребенка. Обсудите это со своим врачом, который расскажет вам о возможных вариантах. Если считается, что преимущества лечения перевешивают любые возможные риски, обычно рекомендуется лоратадин.
Можно ли принимать антигистаминные препараты вместе с алкоголем?
Алкоголь взаимодействует с антигистаминными препаратами. Вероятно, эффект больше для седативных антигистаминных препаратов, но это может произойти с любым типом. Алкоголь и антигистаминные препараты в комбинации с большей вероятностью вызовут у вас сонливость, чем каждый из них по отдельности. Так что ответ — будьте осторожны и не переусердствуйте!
Так что ответ — будьте осторожны и не переусердствуйте!
Безопасно ли принимать антигистаминные препараты вместе с другими лекарствами?
Некоторые лекарства могут взаимодействовать с антигистаминными средствами, усиливая побочные эффекты одного или обоих лекарств. Обычно лучше избегать приема антигистаминных препаратов одновременно с некоторыми лекарствами, включая:
- Некоторые виды антидепрессантов. Трициклические антидепрессанты, такие как амитриптилин и лофепрамин, могут взаимодействовать с антигистаминными препаратами. Другие антидепрессанты, такие как моклобемид.
- Антациды, которые могут препятствовать всасыванию антигистаминных препаратов, снижая их эффективность.
- Другие таблетки, вызывающие сонливость, так как их комбинация может быть слишком сильной. Например, опиоидные обезболивающие или бензодиазепины и Z-препараты.
- Группа лекарств, называемых антимускариновыми препаратами. Сюда входят такие лекарства, как гиосцин, оксибутинин, пропантелин и толтеродин.
 Поскольку эти лекарства могут вызывать схожие побочные эффекты, такие как сухость во рту или проблемы с мочеиспусканием, их комбинация может сделать побочные эффекты более серьезными.
Поскольку эти лекарства могут вызывать схожие побочные эффекты, такие как сухость во рту или проблемы с мочеиспусканием, их комбинация может сделать побочные эффекты более серьезными.
Если вы покупаете антигистаминный препарат в аптеке, обязательно сообщите об этом фармацевту, если вы принимаете другие лекарства, чтобы он мог дать соответствующие рекомендации.
Также следите за составом других средств, отпускаемых без рецепта. Например, средства от кашля и простуды могут содержать антигистаминные препараты, и в этом случае вы можете по ошибке принять двойную дозу.
[Сравнительное антигистаминное и противоаллергическое действие различных антигистаминных препаратов]
Сравнительное исследование
. 2002;74(3):67-72.
[Статья в русский]
Д.Г. Фридлянд, И.С. Гущин, Ю.А. Порошина, А.Е. Шульженко
- PMID: 11980129
Сравнительное исследование
[Статья в Русский]
DG Fridliand et al.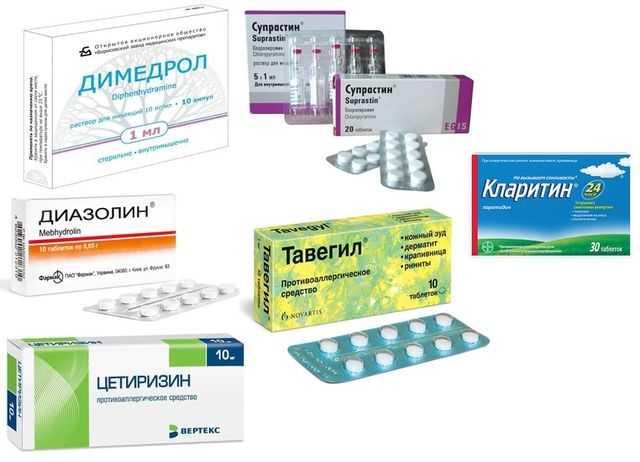 Тер Арх.
2002.
Тер Арх.
2002.
. 2002;74(3):67-72.
Авторы
Фридлянд Д.Г., Гущин И.С., Порошина Ю.А., Шульженко А.Е.
- PMID: 11980129
Абстрактный
Цель: Сравнить антигистаминную и противоаллергическую активность антигистаминных препаратов последнего поколения (эбастин, цетиризин, фексофенадин, лоратадин) и антигистаминных препаратов первого поколения (клемастин) у одних и тех же больных полленозом.
Материал и методы: Прик-титрование кожи гистамином в 10-м разведении и специфическим аллергеном, провокационное назальное титрование гистамином в 2-м разведении и аллергеном до и после однократного приема Н2-антагонистов проводили у 30 больных в стойкой клинической ремиссии полленоза в период максимальной антигистаминной активности препарата. выше наркотиков.
выше наркотиков.
Полученные результаты: Системное введение известных Н2-антагонистов в одинаковой степени подавляет чувствительность к гистамину как кожи, так и слизистой оболочки носа. Препараты с более выраженным антигистаминным действием (фексофенадин и цетиризин) более эффективно ингибировали аллерген-индуцированные реакции. Порядок исследуемых препаратов по подавлению аллерген-спровоцированных кожных и назальных реакций (за счет снижения противоаллергической активности) следующий: фексофенадин и цетиризин > эбастин и лоратадин > клемастин.
Вывод: Вышеуказанные препараты последнего поколения, по-видимому, обладают противоаллергической активностью не только за счет антигистаминного действия, но и за счет других механизмов. Различное угнетающее действие Н2-антагонистов отражает также индивидуальную чувствительность к разным препаратам.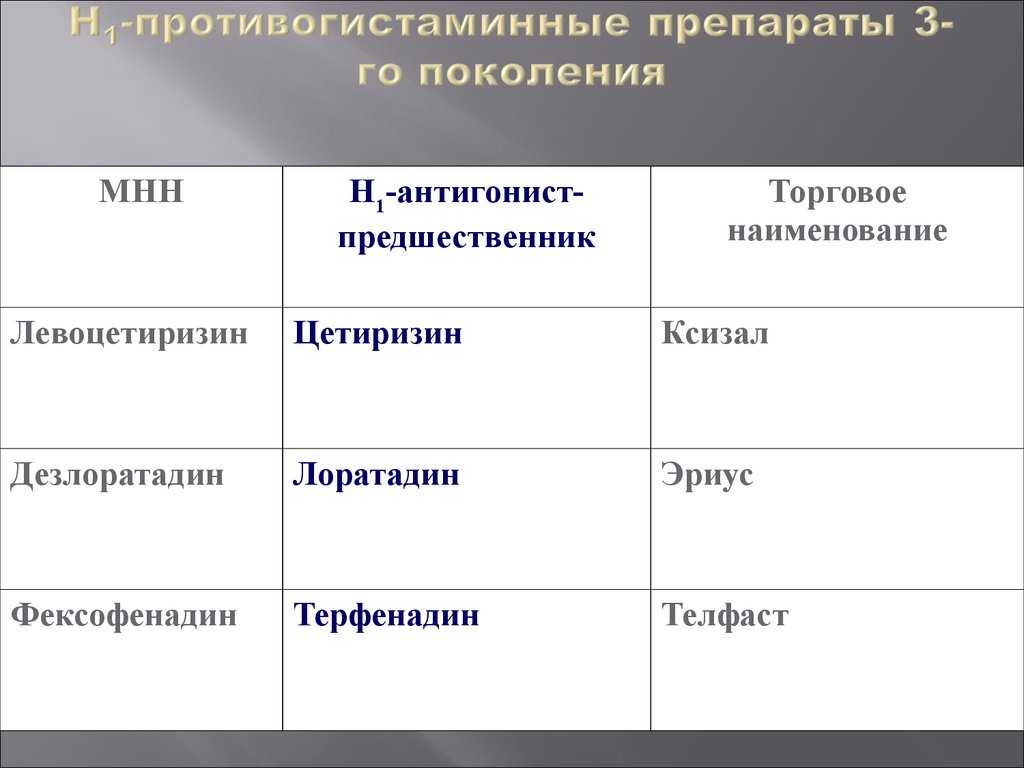 Фактор индивидуальной чувствительности больных к фармакологическому действию препарата может иметь решающее значение при выборе наиболее эффективного лекарства для каждого больного. Это подтверждается данными индивидуальной чувствительности больного к антигистаминному и противоаллергическому действию Н2-антагонистов. Иллюстрированный метод может быть полезен для индивидуального подбора h2-антагонистов для лечения больных с аллергическими заболеваниями.
Фактор индивидуальной чувствительности больных к фармакологическому действию препарата может иметь решающее значение при выборе наиболее эффективного лекарства для каждого больного. Это подтверждается данными индивидуальной чувствительности больного к антигистаминному и противоаллергическому действию Н2-антагонистов. Иллюстрированный метод может быть полезен для индивидуального подбора h2-антагонистов для лечения больных с аллергическими заболеваниями.
Похожие статьи
Противоаллергические свойства антигистаминных средств.
Негро-Альварес Х.М., Фунес Э., Гарсия Кановас А., Эрнандес Х., Гарсия-Сельес Ф.Х., Паган Х.А., Лопес-Санчес Х.Д. Негро-Альварес Дж. М. и соавт. Аллергол Иммунопатол (Мадр). 1996 г., июль-август; 24(4):177-83. Аллергол Иммунопатол (Мадр). 1996. PMID: 8939275 Обзор.
[h2-антагонисты гистамина].
Дюшато Дж., Хенен М., Стернон Дж. Дюшато Дж. и соавт. Преподобный Мед Брукс. 2003 апр; 24 (2): 95-100. Преподобный Мед Брукс. 2003. PMID: 12806876 Обзор. Французский.
Влияние Е-4716, нового антигистаминного средства с противоаллергическими свойствами, на индукцию химических медиаторов иммунологических реакций.
Гутьеррес Б., Дордаль А., Форт М., Галисия Дж., Фарре А.Дж. Гутьеррес Б. и соавт. Методы Find Exp Clin Pharmacol. 1996 июль-август; 18(6):397-406. Методы Find Exp Clin Pharmacol. 1996. PMID: 8892269
Описательный анализ применения и стоимости антигистаминных препаратов нового поколения при лечении аллергического ринита: ретроспективный анализ базы данных.
Ли Дж.

