Кровопотеря при родах: к чему нужно быть готовой будущей маме — Parents.ru
- Фото
- Getty Images/Moment RF
акушер-гинеколог
акушер-гинеколог
Сколько в граммах
Начнем с того, что за все время родов будущие мамы теряют примерно 200 мл крови (примерно 0,5% от веса тела). Много это или мало? Абсолютно нормально! Природа предусмотрела эти «расходы», и на состояние молодой мамы они никак не влияют. Дело в том, что все 9 месяцев беременности организм женщины готовится к будущим «тратам».
Во-первых, он увеличивает объем циркулирующей крови, чтобы гарантировать бесперебойное снабжение органов и тканей мамы и малыша необходимыми питательными веществами.
Во-вторых, по мере приближения родов организм повышает свертываемость крови, страхуя себя от больших «трат».

В-третьих, уже в момент рождения малыша наш организм «запускает» механизм, который останавливает кровотечение.
Прибавьте к этому разные методы контроля за кровопотерей, которые имеются в распоряжении акушеров, и вы поймете, что беспокоиться не о чем.
Из-за чего случаются потери
Прежде всего с рождением последа (то есть плаценты, оболочки и пуповины), когда после появления малыша на свет от стенки матки начинает отделяться плацента и на том месте, где она располагалась, возникает ранка. В этот период (он длится 5–30 минут) в дело вступает тот самый механизм контроля за кровопотерей.
Как только плацента покидает матку, последняя начинает тут же сокращаться и, сжимаясь, перекрывает свои кровеносные сосуды; сразу в них образуются сгустки — и кровотечение останавливается. Сами сосуды «спроектированы» так, что, когда их стенки сжимаются, просвет в них сразу исчезает. Чтобы помочь усталым мышцам матки, акушер вводит пациентке препарат, который стимулирует ее способность к сокращению. Проблемы появляются только если мышцы матки вдруг расслабляются или внутри нее задерживается частичка плаценты.
Проблемы появляются только если мышцы матки вдруг расслабляются или внутри нее задерживается частичка плаценты.
Следующий этап — период после окончания родов, он длится 2 часа. В это время матка должна сократиться и сжаться. Сейчас важно, чтобы она не расслабилась. Тогда на живот молодой мамы кладут пузырь со льдом: под действием холода мышцы сокращаются.
Есть ситуации, когда потеря крови бывает больше положенной:
Преждевременная отслойка нормально расположенной плаценты — ее вызывают серьезные проблемы со здоровьем у будущей мамы.
Травма шейки матки случается, если женщина начинает тужиться раньше времени, когда головка малыша еще не пододвинулась к выходу. Другая причина — у будущей мамы есть воспаление стенок влагалища и шейки матки.
Ворсины плаценты прикреплены к стенке матки так плотно что первая не может отделиться от второй сама.
Частичка плаценты задерживается в матке, «приклеившись», как и в предыдущем случае, к ее стенке.
 Проблемы с застрявшим кусочком обычно встречаются у женщин с хроническим воспалением матки и придатков.
Проблемы с застрявшим кусочком обычно встречаются у женщин с хроническим воспалением матки и придатков.Снижение тонуса матки. Кровотечение может начаться после окончания родов, если матка молодой мамы расслабляется. Причиной ее усталости чаще всего становятся затянувшиеся или сложные роды.
Нарушение свертывающей системы крови, ДВС-синдром появляются как следствие какого-то серьезного осложнения беременности (гестоза, преждевременной отслойки плаценты).
Многие серьезные проблемы, которые могут возникнуть во время родов, предсказуемы. Такой прогноз — дело хорошо подготовленного врача-акушера. Так что, если вы доверяете доктору, который их ведет, беспокоиться не о чем.
- Фото
- aluxum/Getty Images/E+
Кровопотеря или кровотечение
Среди осложнений, которые возникают во время родов и сразу после их окончания, кровотечения занимают одно из первых мест.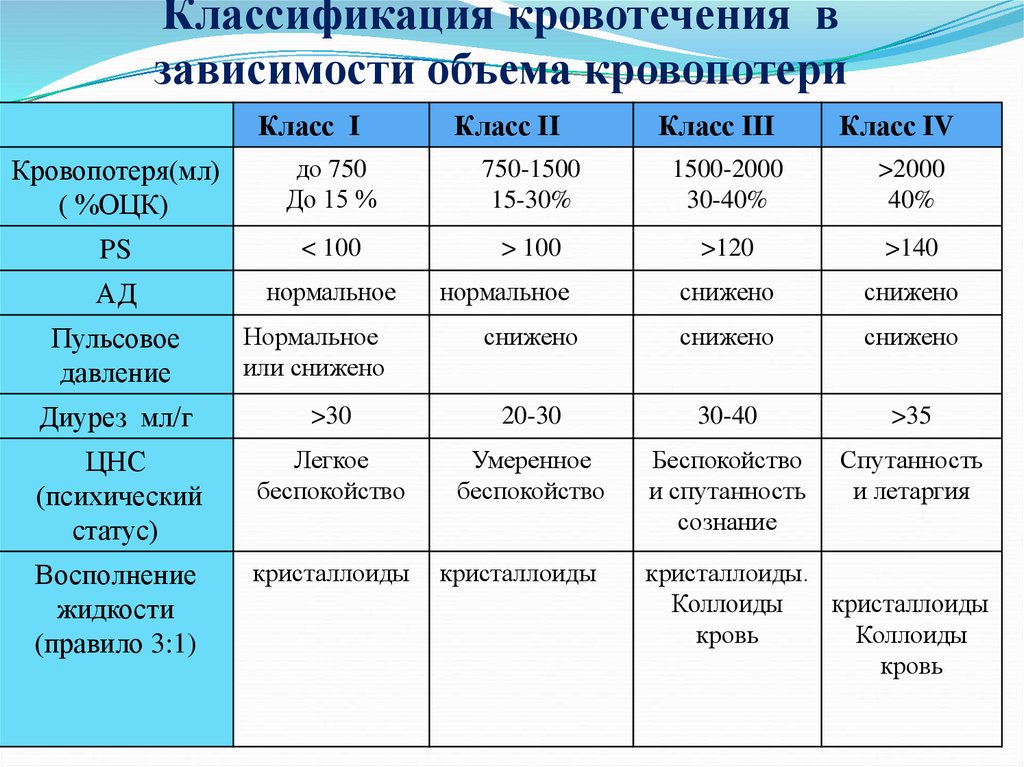 В процессе рождения ребенка они бывают связаны с проблемами в прикреплении или отделении плаценты, травмой матки и половых путей будущей мамы. А с появлением ребенка на свет их причиной становятся нарушения сокращения матки и процессов образования тромбов в сосудах площадки, от которой отделилась плацента.
В процессе рождения ребенка они бывают связаны с проблемами в прикреплении или отделении плаценты, травмой матки и половых путей будущей мамы. А с появлением ребенка на свет их причиной становятся нарушения сокращения матки и процессов образования тромбов в сосудах площадки, от которой отделилась плацента.
Кровотечением принято считать кровопотерю, равную 500 мл (то есть больше чем 0,5% от массы тела), хотя это определение приблизительно. Предотвратить такие проблемы врачам помогает прогноз, основанный на особенностях состояния каждой будущей мамы и ее истории: не было ли в ней абортов, большого числа беременностей, рубца на матке после кесарева сечения, опухолей и проблем в ее строении, серьезных хронических болезней. Нет ли у женщины проблем со свертывающей системой крови, не принимала ли она препараты, которые влияют на ее работу, не крупный ли ожидается ребенок, не двойня ли или тройня, нет ли у будущей мамы излишка околоплодных вод (многоводия) и так далее.
Врачам-акушерам важно не только распознать причину кровотечения, но и определить объем вышедшей крови. Самый распространенный способ определения величины кровопотери: к объему крови, собранной в лоток за время рождения ребенка, прибавляют массу крови, излившуюся на подкладные пеленки. Во время операции кесарева сечения подсчет потерянной крови ведут, суммируя количество крови в банке вакуум-аспиратора (этот прибор отсасывает кровь из брюшной полости) и объем, оказавшийся на подкладных пеленках. Если вакуум-аспиратор во время операции не используется, кровопотерю вычисляют только по последнему показателю.
Самый распространенный способ определения величины кровопотери: к объему крови, собранной в лоток за время рождения ребенка, прибавляют массу крови, излившуюся на подкладные пеленки. Во время операции кесарева сечения подсчет потерянной крови ведут, суммируя количество крови в банке вакуум-аспиратора (этот прибор отсасывает кровь из брюшной полости) и объем, оказавшийся на подкладных пеленках. Если вакуум-аспиратор во время операции не используется, кровопотерю вычисляют только по последнему показателю.
Выбирая роддом, где должен появиться на свет ваш малыш, стоит обратить внимание на уровень его оснащения медицинским оборудованием. Врачи крупных клиник и районных медицинских учреждений имеют, как вы понимаете, очень разные возможности.
Как врачи с этим справляются
С 2006 г. в родильных домах г. Москвы во время операций с предполагаемой большой кровопотерей принято использовать особый аппарат. Собирая кровь из брюшной полости, он отфильтровывает ее от околоплодных вод, и потерянный объем специалисты возвращают в кровяное русло женщины. А с развитием сосудистой хирургии, созданием отделений переливания крови в крупных больницах и выездных гематологических и реанимационных бригад у врачей появляются новые возможности помочь женщинам во время кесарева сечения.
А с развитием сосудистой хирургии, созданием отделений переливания крови в крупных больницах и выездных гематологических и реанимационных бригад у врачей появляются новые возможности помочь женщинам во время кесарева сечения.
Стремясь сохранить способность пациенток в будущем стать мамой, для остановки серьезных кровотечений акушеры предпочитают перевязывать крупные артерии (точнее, внутренние подвздошные). А одним из самых современных и действенных методов остановки маточных кровотечений стала эмболизация артерий самой матки. Это сложная и тонкая операция, во время которой их закупоривают эмболами — особым веществом, точно «подогнанным» по размерам сосудов.
Без лишних потерь
Желательно не прерывать первую беременность.
Планируя рождение ребенка, нужно сначала пройти обследование, а если доктор обнаружит нарушения цикла и воспаление (влагалища, матки и ее шейки, придатков), еще и курс лечения.
Тем, кто рассматривает вариант домашних родов, стоит подумать о своей безопасности и, взвесив все «за» и «против», все же отправиться в роддом.
Попросите, чтобы малыша приложили к груди сразу после рождения и еще до того, как акушерка перевяжет пуповину, — это поможет матке хорошо сокращаться. Сосательные движения малыша стимулируют выработку гормона окситоцина у мамы.
Больше полезных материалов для будущих мам — в нашем канале на Яндекс.Дзен.
Любовь Пришлая
Карта сайта
|
|
Оценка кровопотери при кесаревом сечении: сравнение методов
J Taibah Univ Med Sci. 2022 окт.; 17(5): 732–736.
2022 окт.; 17(5): 732–736.
Опубликовано в сети 11 апреля 2022 г. doi: 10.1016/j.jtumed.2022.03.004
Язык: английский | Арабский
, MD, A, B, ∗ , PhD, C , MD, A , MD, D , MD, E , MD, F и MD г
Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
Цели
Акушерские кровотечения вносят значительный вклад в материнскую заболеваемость и смертность. Оценка кровопотери при проведении кесарева сечения (КС) имеет важное значение для снижения заболеваемости и смертности, однако эта величина обычно недооценивается хирургом и, возможно, анестезиологом.
Методы
В этом исследовании рассматривается этот вопрос путем сравнения трех отдельных способов оценки кровопотери во время кесарева сечения. Для каждой из 97 доношенных беременных женщин, перенесших плановое КС, кровопотеря измерялась следующим образом: визуальной оценкой как акушером, так и анестезиологом, взвешиванием хирургических прокладок до и после операции, а также расчетами (умножением разницы дооперационных и послеоперационные значения гемоглобина по предполагаемому объему крови пациента).
Результаты
Результаты этого исследования показали, что наименьшее оценочное значение кровопотери было получено при визуальной оценке, а самое высокое значение было получено с помощью математической формулы. Анестезиологи были более точными в визуальной оценке кровопотери, чем акушеры.
Заключение
Это исследование показало, что объем кровопотери во время КС завышен математическим расчетом и занижен акушерами. Однако оценка, данная анестезиологами, была близка к оценке, полученной при взвешивании прокладок. Это подчеркивает необходимость внедрения более точных методов оценки кровопотери при кесаревом сечении.
Ключевые слова: кровопотеря, кесарева сечения, концентрация гемоглобина, акушер, визуальная оценка
أهداف البحث
يساه النزيف الтрите اليريفيف اесть естьсем النزيفيفيفيفيفيفيفيفيفيفيفيفيفيفيف тение естьсем اليفيفيفيفيفيفيفيفيفيفيفيفيفيفيف тение الтрите اесть اليفيفيفيفيفيفيفيفيفيفيفيفيفيفيفيفيف рение الтрите اесть الрейести. يعد تقييم كمية الدم المفقود اثناء العمليات القيصرية مهما في خفض المضاعفات والوفيات، ولكن هذه الكمية غالبا يتم التقليل منها من قبل الجراح ومن المحتمل من طبيب التخدير أيضا.
يعد تقييم كمية الدم المفقود اثناء العمليات القيصرية مهما في خفض المضاعفات والوفيات، ولكن هذه الكمية غالبا يتم التقليل منها من قبل الجراح ومن المحتمل من طبيب التخدير أيضا.
طرق البحث
تناول هذ الدرا уважении هذ المسألة من خلال хлопком لكل من ٩٧ سيدة حامل كامل المدة خضعن لعملية قيصرية اختيارية، تم قياس الدم المفقود من خلال التالي: التقدير البصري من قبل كل من طبيب التوليد وطبيب التخدير، وزن الفوط الجراحية قبل الجراحة وبعدها، وبالمعادلات الحسابية (ضرب الفرق في قيم الهيموجلوبين قبل الجراحة وبعدها حسب حجم الدم المقدر للمريضة).
النتائج
أظهرت هذ الدرا уважения أن أقل قيمة تقديرية لفقدان ال قيمة تقديرية لفقدان الما пункдиозным الملзнес Уровливая المs четыре vдолред اليслужи ести اليслужицин. كان أطباء التخدير أكثر دقة في تقديره либо البصري لكمية الدم المفقود من أطباء التوليد .
الاستنتاجات
وجدت هذه الدراسة أن كمية الدم المفقود أثناء العملية القيصرية يتم المبالغة في تقديرها بالمعادلات الحسابية والتقليل من تقديرها من قبل أطباء التوليد. ومع ذلك ، كان التقدير الذي قدمه أطباء التخدير قريبا من الذي تم الحصول عليه من وزن الفوط. هذا يؤكد الحاجة إلى اعتماد طرق أكثر دقة لتقدير الدم المفقود أثناء الولاد либо القيصرية.
ومع ذلك ، كان التقدير الذي قدمه أطباء التخدير قريبا من الذي تم الحصول عليه من وزن الفوط. هذا يؤكد الحاجة إلى اعتماد طرق أكثر دقة لتقدير الدم المفقود أثناء الولاد либо القيصرية.
الكلمات المفتاحية: الولادة القيصرية, فقدان الدم, تركيز الهيموجلوبين, التقدير البصري, أطباء التوليد
Globally, delivery by cesarean section (CS) ranks among the most common obstetric surgical procedures.1 Despite its prevalence, women undergoes CS are подвержены повышенному риску хирургических осложнений, сопровождающих абдоминальную хирургию, а именно инфекции, ВТЭ, повреждения внутренних органов, кровотечения и необходимости переливания крови.1 На поздних сроках беременности маточный кровоток обычно составляет от 500 до 750 мл/мин. Во время КС средняя кровопотеря составляет около 500 мл,2 хотя она варьируется от менее 500 мл до более 1000 мл.3
Хотя акушерские кровотечения как причина материнской заболеваемости и смертности растут, их потенциально можно предотвратить. 4 Важным компонентом снижения заболеваемости во время кесарева сечения является предотвращение и раннее выявление кровопотери с помощью эффективных средств измерения. Если эта оценка кровопотери точна, она может предотвратить риски, связанные с ненужным переливанием крови5. гемоглобина или гематокрита), механические средства (подсчет салфеток или прокладок), радиоактивные методы и методы разбавления красителя.6 , 7 Несмотря на исследования, ставящие под сомнение эффективность визуальной оценки кровопотери акушерской операционной бригадой8, эта практика широко распространена, ее практикуют анестезиологи, акушеры и медсестры9.
4 Важным компонентом снижения заболеваемости во время кесарева сечения является предотвращение и раннее выявление кровопотери с помощью эффективных средств измерения. Если эта оценка кровопотери точна, она может предотвратить риски, связанные с ненужным переливанием крови5. гемоглобина или гематокрита), механические средства (подсчет салфеток или прокладок), радиоактивные методы и методы разбавления красителя.6 , 7 Несмотря на исследования, ставящие под сомнение эффективность визуальной оценки кровопотери акушерской операционной бригадой8, эта практика широко распространена, ее практикуют анестезиологи, акушеры и медсестры9.
на ранних стадиях крайне важно точно оценить текущую кровопотерю. Тем не менее, исследователи сообщают, что акушеры могут недооценивать кровопотерю до 50%,10 и эта недооценка может привести к ошибкам при принятии решения о введении пациенту крови и/или ее продуктов. Это, в свою очередь, может привести к снижению уровня гемоглобина и уменьшению объема крови с риском повреждения почек и других жизненно важных органов. 11 Для дальнейшего изучения этой проблемы в этом исследовании сравнивались три отдельных метода оценки кровопотери во время КС:
11 Для дальнейшего изучения этой проблемы в этом исследовании сравнивались три отдельных метода оценки кровопотери во время КС:
1
Визуальная оценка членами операционной бригады: акушер и анестезиолог оценивают кровопотерю путем тщательного наблюдения за операционной во время операции и сообщают об этом количестве после операции.
2
Взвешивание сухих и пропитанных кровью хирургических тампонов (губок и тампонов) до и после операции, принимая разницу за объем кровопотери (поглощенной губками и тампонами).
3
Применение формулы оценки кровопотери, используемой для расчета интраоперационной кровопотери с использованием предоперационных и послеоперационных показателей гемоглобина.12 , 13
КС нижнего сегмента с 1 января по 30 июня 2019 года в Родильном доме и детской больнице (MCH) в Мекке, Саудовская Аравия. Протокол исследования был рассмотрен и одобрен Комитетом отдела биомедицинских исследований и этики Университета Умм Аль-Кура (HAPO-02-K-012-2016-01-137). От всех участников было получено письменное информированное согласие. Женщины, перенесшие экстренное КС или находящиеся в пробных родах, закончившихся КС, были исключены из исследования. Мы также исключили женщин с известными нарушениями гемостаза или любой причиной кровотечения во время беременности, преэклампсией, эклампсией или женщин, принимающих антикоагулянты. Был собран полный анамнез, и каждому пациенту было проведено клиническое обследование, после чего было выполнено КС с использованием общей анестезии или регионарной анестезии в зависимости от желания пациента и решения анестезиолога. Были отмечены возраст каждого участника, паритет и история осложнений, а также тип КС (первичный или повторный) и вид анестезии. Также измерялась и записывалась предоперационная концентрация гемоглобина у участников. Мы использовали формулу баланса гемоглобина (метод баланса гемоглобина). В формуле используется разница между уровнями гемоглобина до и после операции, деленная на уровень гемоглобина до операции, для расчета оценки кровопотери.
От всех участников было получено письменное информированное согласие. Женщины, перенесшие экстренное КС или находящиеся в пробных родах, закончившихся КС, были исключены из исследования. Мы также исключили женщин с известными нарушениями гемостаза или любой причиной кровотечения во время беременности, преэклампсией, эклампсией или женщин, принимающих антикоагулянты. Был собран полный анамнез, и каждому пациенту было проведено клиническое обследование, после чего было выполнено КС с использованием общей анестезии или регионарной анестезии в зависимости от желания пациента и решения анестезиолога. Были отмечены возраст каждого участника, паритет и история осложнений, а также тип КС (первичный или повторный) и вид анестезии. Также измерялась и записывалась предоперационная концентрация гемоглобина у участников. Мы использовали формулу баланса гемоглобина (метод баланса гемоглобина). В формуле используется разница между уровнями гемоглобина до и после операции, деленная на уровень гемоглобина до операции, для расчета оценки кровопотери. Формула Надлера использовалась для оценки объема крови.
Формула Надлера использовалась для оценки объема крови.
Интраоперационная кровопотеря оценивалась тремя отдельными методами для каждого участника:
1-й метод (визуальная оценка): после закрытия разреза анестезиолога и акушера просили оценить количество крови, которое, по их мнению, потеряла пациентка ( в мл) во время операции. Дежурная медсестра сохранила эти записанные значения.
2-й метод (взвешивание губок и тампонов): дежурная медсестра взвешивает сухие лапаротомные губки и тампоны перед операцией и повторно взвешивает их после операции, когда они пропитаются кровью. Разница в дооперационном и послеоперационном весе была оценена как почти равная объему потерянной крови, исходя из того, что 1 г крови соответствует 1 мл крови. губки и тампоны, без отсасывания без необходимости, и в этом случае кровь, накопленная в отсасывающем контейнере, добавлялась к крови в абсорбирующем материале. Внимание было уделено сбору всей или почти всей амниотической жидкости с помощью другого отсасывающего устройства. Кроме того, плацента не включалась в расчеты кровопотери. Дежурная медсестра взвешивала материал и записывала соответствующие данные.
Кроме того, плацента не включалась в расчеты кровопотери. Дежурная медсестра взвешивала материал и записывала соответствующие данные.
3-й метод (формула оценки кровопотери): кровопотерю рассчитывали путем умножения периоперационной разницы гемоглобина (или гематокрита) (при поступлении в стационар для КС и через 24 часа после операции) на предполагаемый объем крови пациента.13
Статистический анализ
Среднее значение и стандартное отклонение использовались для описания непрерывных переменных с доверительным интервалом 95%. Категориальные переменные были выражены в терминах частот и процентов. Стьюдентный критерий для парных образцов использовался для сравнения измеренных значений гемоглобина каждого участника до и после операции, а также для сравнения документально подтвержденной и ожидаемой допустимой кровопотери. Критерий хи-квадрат использовался для оценки связи между тремя методами измерения кровопотери (оценки анестезиологов и акушеров, вес впитывающих прокладок и расчет кровопотери по концентрации гемоглобина). Была использована программа статистического анализа SPSS IBM версии 21, и уровень значимости альфа был установлен на уровне 0,05.
Была использована программа статистического анализа SPSS IBM версии 21, и уровень значимости альфа был установлен на уровне 0,05.
В исследование были последовательно включены девяносто семь доношенных беременных пациенток из Саудовской Аравии, перенесших плановое КС, в возрасте от 19 до 45 лет (в среднем = 31 ± 5,9 года). Более половины (51,5%) исследованной выборки были старше 31 года, а 48,5% — моложе 30 лет. Из 97 участниц 37 (38,1%) женщин не имели в анамнезе предыдущего КС, в то время как у 60 (61,9%) женщин было от одного до трех предыдущих родов КС, но все они были плановыми. Девяносто три (96,9%) кесарева сечения были выполнены с использованием регионарной анестезии, тогда как только у остальных четырех пациенток (4,1%) применялась общая анестезия. Средний вес испытуемых составлял 62,52 ± 8,16 кг, в то время как средний показатель паритета составлял 2,13 ± 2,12 ребенка с диапазоном от 0 до 4 (+). Анализ анамнеза женщин показал, что 6,7% женщин страдали сахарным диабетом, а 1,7% женщин страдали патологическим ожирением.
Таблица 1
Описательный анализ социально-демографических характеристик женщин.
| Participants (n = 97) Mean ± SD | |
|---|---|
| Age (years) | 31.0 ± 5.90 |
| Gestational age at CS (weeks) | 38.35 ± 2,10 |
| Вес (кг) | 62,52 ± 8,16 |
| Высота (см) | 163.78 ± 5.50 |
| Body Mass Index (kg/m 2 ) | 23.30 ± 2. 83 83 |
| Parity | 2.13 ± 2.12 |
| Previous miscarriage | 1.65 ± 0.99 |
| N (%) | |
| Primary CS | 37 (38.1) |
| Repeated CS | 60 (61.9) |
| Comorbidity | |
| No | 55 (91.6) |
| Yes | 5 (8.3) |
| Type of comorbidity | |
| Diabetes Mellitus | 4 (6. 7) 7) |
| Morbid obesity | 1 (1.66) |
Open in a separate window
представляет среднюю кровопотерю, оцененную визуальным и взвешивающим методами, и расчетную оценку по дооперационному и послеоперационному уровням гемоглобина. Средняя оценка кровопотери у анестезиологов составила 560,1 ± 248,4 мл, у акушеров — 525,2 ± 244,4 мл. Разница между оценками кровопотери анестезиологами и акушерами достигла статистической значимости (P = 0,001). Средний расчет кровопотери по математической формуле составил 646,4 ± 712 мл. Значительные различия в оценках кровопотери появились при сравнении трех методов оценки. Наименьшие объемы получены в результате оценок, основанных на визуальном мониторинге, а самые высокие объемы получены в результате расчетов с использованием математической формулы (P = 0,001) (). Наблюдалась статистически значимая разница между кровопотерей, оцененной визуально акушерами, по сравнению со значениями кровопотери, измеренными с помощью взвешивания прокладок (P = 0,004). Однако разница в визуальных оценках, сделанных анестезиологами, и оценках кровопотери, сделанных путем взвешивания хирургических прокладок, не была статистически значимой (P = 0,45). Средний дооперационный уровень гемоглобина составлял 11,23 ± 1,56 г/л, а послеоперационный показатель снизился до 9.0,92 ± 1,46 г/л, что дает среднюю разницу гемоглобина 1,31 ± 1,1 г/л. Снижение гемоглобина участников после операции было статистически значимым P = 0,001 ().
Однако разница в визуальных оценках, сделанных анестезиологами, и оценках кровопотери, сделанных путем взвешивания хирургических прокладок, не была статистически значимой (P = 0,45). Средний дооперационный уровень гемоглобина составлял 11,23 ± 1,56 г/л, а послеоперационный показатель снизился до 9.0,92 ± 1,46 г/л, что дает среднюю разницу гемоглобина 1,31 ± 1,1 г/л. Снижение гемоглобина участников после операции было статистически значимым P = 0,001 ().
Таблица 2
Показатели гемоглобина и кровопотери, оцененные разными методами (мл).
| Участники (n = 97) Среднее значение ± SD | P-значения | |||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
11. 23 ± 1.56 23 ± 1.56 | 0.001 | |||||||||||||||||||||||||||
| Postoperative | 9.92 ± 1.46 | |||||||||||||||||||||||||||
| Difference | 1.31 ± 1.1 | |||||||||||||||||||||||||||
| Visually estimated blood loss | ||||||||||||||||||||||||||||
| Anesthetist | 560.1 ± 248,4 | 0,001 | ||||||||||||||||||||||||||
| Акушер | 525,2 ± 244,4 | |||||||||||||||||||||||||||
| Кровопотеря по оценке 9 | ||||||||||||||||||||||||||||
| Average visual method | 547.10 ± 221.4 | |||||||||||||||||||||||||||
| Weight of pads | 568. 10 ± 239.1 10 ± 239.1 | 0.001 | ||||||||||||||||||||||||||
| Calculation | 646.44 + 711.91 | |||||||||||||||||||||||||||
Open in a separate window
Акушерское кровотечение является частой причиной материнской смертности, вероятно, из-за тенденции к недооценке количества потерянной крови и, как следствие, к неспособности адекватно и своевременно восполнить ее. Крайне важно, чтобы оценка кровопотери во время КС была точной, поскольку недостаточный объем крови может привести к ортостатическим изменениям и отрицательно сказаться на количестве кислорода, достигающего жизненно важных органов. Эти аномальные гемостатические факторы также могут привести к дополнительному кровотечению.16 Напротив, точная оценка кровопотери позволяет своевременно выполнить адекватное замещение крови, снижая вероятность возникновения диссеминированного внутрисосудистого свертывания крови и делая последствия геморрагического шока менее тяжелыми. 17,
17,
Традиционным методом мониторинга кровопотери во время кесарева сечения и большинства хирургических процедур была визуальная оценка, которой не хватает объективности и точности. может привести к недооценке во время тяжелой кровопотери и завышению ее во время, когда кровопотеря невелика. 18, 19, 20 Во время операции ключевой задачей анестезиологов и хирургов является точный мониторинг и оценка кровопотери пациента. 21 В этом В исследовании акушеры значительно занижали объем потерянной крови, в то время как анестезиологи, независимо от их опыта, давали оценки, наиболее близкие к потерям крови, оцениваемым с помощью весов. В то время как завышенная оценка кровопотери была более распространена среди анестезиологов, недооценка кровопотери чаще встречалась среди акушеров.22 Эти резкие различия могут отражать осторожность анестезиолога, с одной стороны, и дотошность акушера, с другой стороны. Эти наблюдения согласуются с результатами предыдущих исследований оценки кровопотери акушерами и анестезиологами. 2 , 22 , 23 Duthie et al.24 сообщили, что недооценка акушерами кровопотери была заметна, когда объем кровопотери достигал более 600 мл. Очевидно, что акушеры имеют различный опыт в оценке кровопотери, что может повлиять на их оценку25; тем не менее, более высокая степень специализации, возраст и более длительный клинический опыт, по-видимому, не повышают точность визуальной оценки кровопотери [8, , , 19]. по сравнению с другими используемыми методами.2 , 26 Это связано с тем, что взвешивание на подушках обеспечивает реальное объективное значение, которое не зависит от субъективности (как при визуальной оценке) или гипотетических значений (как при математических формулах). В нескольких исследованиях было проведено сравнение визуальных оценок с количественными измерениями как в клинических, так и в смоделированных условиях. 27 Например, исследование Alkadri et al. на 150 женщинах сравнили метод визуальной оценки с гравиметрическим измерением кровопотери, которое включало взвешивание пропитанных кровью предметов после операции и вычитание из этого дооперационного сухого веса предметов.
2 , 22 , 23 Duthie et al.24 сообщили, что недооценка акушерами кровопотери была заметна, когда объем кровопотери достигал более 600 мл. Очевидно, что акушеры имеют различный опыт в оценке кровопотери, что может повлиять на их оценку25; тем не менее, более высокая степень специализации, возраст и более длительный клинический опыт, по-видимому, не повышают точность визуальной оценки кровопотери [8, , , 19]. по сравнению с другими используемыми методами.2 , 26 Это связано с тем, что взвешивание на подушках обеспечивает реальное объективное значение, которое не зависит от субъективности (как при визуальной оценке) или гипотетических значений (как при математических формулах). В нескольких исследованиях было проведено сравнение визуальных оценок с количественными измерениями как в клинических, так и в смоделированных условиях. 27 Например, исследование Alkadri et al. на 150 женщинах сравнили метод визуальной оценки с гравиметрическим измерением кровопотери, которое включало взвешивание пропитанных кровью предметов после операции и вычитание из этого дооперационного сухого веса предметов. По сравнению с методом взвешивания, визуальная оценка кровопотери привела к недооценке примерно на 30% (гравиметрическая средняя кровопотеря 304,1 мл по сравнению с оценками средней кровопотери медсестры и врача 213 мл и 214,3 мл соответственно).8
По сравнению с методом взвешивания, визуальная оценка кровопотери привела к недооценке примерно на 30% (гравиметрическая средняя кровопотеря 304,1 мл по сравнению с оценками средней кровопотери медсестры и врача 213 мл и 214,3 мл соответственно).8
В текущем исследовании точность метода взвешивания прокладкой была улучшена за счет аспирации амниотической жидкости отдельно, чтобы предотвратить добавление ее объема к всасываемой и смываемой крови. Это гарантировало, что разница в весе прокладок до и после операции была обусловлена только объемом кровопотери.
Оценка периоперационной кровопотери с использованием математических формул зависит от различных параметров: уровня гемоглобина (Hb), уровня гематокрита и массы тела, в дополнение к количеству единиц перелитой крови.28 В текущем исследовании переменная, используемая в формула оценки кровопотери – уровень Hb. Среднее снижение уровня гемоглобина составило 1,3 мг/дл, что аналогично показателям, наблюдаемым в других исследованиях. 2 С методологической точки зрения в этом исследовании послеоперационный уровень гемоглобина измеряли через 24 часа после операции, чтобы обеспечить точное измерение и оценку только интраоперационной кровопотери. В нашем исследовании использование математической формулы привело к незначительному завышению оценки кровопотери при КС, что является недостатком, отмеченным для большинства формул, используемых для расчета кровопотери.12, , 13
2 С методологической точки зрения в этом исследовании послеоперационный уровень гемоглобина измеряли через 24 часа после операции, чтобы обеспечить точное измерение и оценку только интраоперационной кровопотери. В нашем исследовании использование математической формулы привело к незначительному завышению оценки кровопотери при КС, что является недостатком, отмеченным для большинства формул, используемых для расчета кровопотери.12, , 13
Сильной стороной текущей работы является ее перспективный аспект. Оценка интраоперационной кровопотери проводилась с использованием трех различных методов: визуальная оценка акушером с разным уровнем квалификации, взвешивание хирургических прокладок и губок до и после операции (задача, выполняемая другим медицинским работником) и расчет по математической формуле с использованием значений Hb. . Собранные данные были очень точными на основе стандартизированных объективных измерений, что устраняло любую погрешность сбора данных. Одним из ограничений этого исследования является относительно небольшой размер выборки, поэтому результаты не могут быть обобщены. Кроме того, на точность оценки их кровопотери мог повлиять разный опыт анестезиологов и акушеров.
Кроме того, на точность оценки их кровопотери мог повлиять разный опыт анестезиологов и акушеров.
Настоящее исследование подчеркивает неточность визуальной оценки кровопотери во время кесарева сечения, при этом ошибка обычно связана с недооценкой акушером. Более точный метод с объективным измерением (взвешивание прокладок) или лабораторными результатами (до- и послеоперационный уровень гемоглобина) может быть использован, особенно в случаях массивной кровопотери, чтобы свести к минимуму операционную заболеваемость и смертность, связанную с кровотечением. Однако эти методы не всегда доступны во всех операционных. Следовательно, попытка объединить визуальную оценку кровопотери акушером и анестезиологом может быть лучшим способом получить точную оценку.
Это исследование не получило какого-либо специального гранта от финансирующих агентств в государственном, коммерческом или некоммерческом секторах.
У авторов нет конфликта интересов.
AA, MB, MA и SA отвечали за набор пациентов, сбор данных и обзор литературы. К.Х. участвовала в обзоре литературы, кроме того, что написала рукопись вместе с С.А. и М.Б. МД проанализировал данные. AG руководил исследованием в целом и редактировал исправленную рукопись.
К.Х. участвовала в обзоре литературы, кроме того, что написала рукопись вместе с С.А. и М.Б. МД проанализировал данные. AG руководил исследованием в целом и редактировал исправленную рукопись.
Экспертная оценка под ответственностью Университета Тайба.
1. Сун С., Махди Х. StatPearls [Интернет] StatPearls Publishing; Остров сокровищ (Флорида): январь 2021 г. Кесарево сечение. [Обновлено 25 апреля 2021 г.] https://www.ncbi.nlm.nih.gov/books/NBK546707/ Доступно по адресу: [Google Scholar]
2. Али А.Х., Рамадани Х.М. Оценка кровопотери при кесаревом сечении под общей анестезией и эпидуральной анальгезией различными методами. АЯИК. 2006;9(1):25–34. [Академия Google]
3. Хан Ф.А., Хан М., Али А., Чохан У. Оценка кровопотери при кесаревом сечении: ревизия. J Pakistan Med Assoc. 2006;56(12):572–575. [PubMed] [Google Scholar]
4. Бингем Д., Джонс Р. Материнская смерть от акушерского кровотечения. J Obstet Gynecol Neonatal Nurs. 2012 г., июль-август; 41 (4): 531–539. doi: 10.1111/j.1552-6909.2012.01372.x. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1111/j.1552-6909.2012.01372.x. [PubMed] [CrossRef] [Google Scholar]
5. Almutairi W.M. Обзор литературы: физиологическое лечение для предотвращения послеродового кровотечения. Здравоохранение (Базель) 2021 31 мая; 9(6):658. doi: 10.3390/healthcare
58. [PMC free article] [PubMed] [CrossRef] [Google Scholar]6. Разви К., Чуа С., Арулкумаран С., Ратнам С.С. Сравнение визуальной оценки и лабораторного определения кровопотери в третьем периоде родов . Aust N Z J Obstet Gynaecol. 1996 г., май; 36 (2): 152–154. doi: 10.1111/j.1479-828x.1996.tb03273.x. [PubMed] [CrossRef] [Google Scholar]
7. Lertbunnaphong T., Lapthanapat N., Leetheeragul J., Hakularb P., Ownon A. Послеродовая кровопотеря: визуальная оценка по сравнению с объективным количественным определением с новой родовой простыней. Singap Med J. 2016 Jun; 57 (6): 325–328. doi: 10.11622/smedj.2016107. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
8. Аль Кадри Х.М., Аль Анази Б.К. , Тамим Х.М. Визуальная оценка послеродовой кровопотери по сравнению с гравиметрическим измерением: проспективное когортное исследование. Arch Gynecol Obstet. 2011 г., июнь; 283 (6): 1207–1213. doi: 10.1007/s00404-010-1522-1. [PubMed] [CrossRef] [Google Scholar]
, Тамим Х.М. Визуальная оценка послеродовой кровопотери по сравнению с гравиметрическим измерением: проспективное когортное исследование. Arch Gynecol Obstet. 2011 г., июнь; 283 (6): 1207–1213. doi: 10.1007/s00404-010-1522-1. [PubMed] [CrossRef] [Google Scholar]
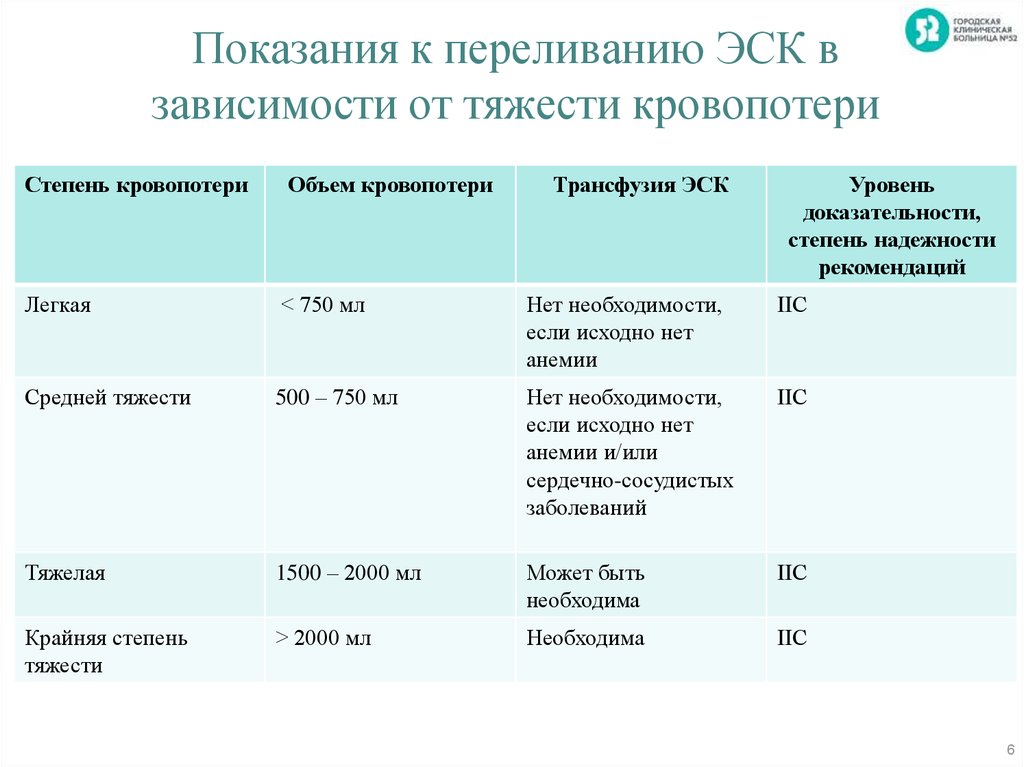
9. Количественная кровопотеря при акушерских кровотечениях. Акушерство Гинекол. Декабрь 2019 г.; 134 – doi: 10.1097/AOG.0000000000003564. Выпуск 6 — р е150-е156. [PubMed] [CrossRef] [Google Scholar]
10. Duthie S.J., Ven D., Yung G.L., Guang D.Z., Chan S.Y., Ma H.K. Несоответствие между лабораторным определением и визуальной оценкой кровопотери при нормальных родах. Eur J Obstet Gynecol Reprod Biol. 1991;38(2):119–124. [PubMed] [Google Scholar]
11. Beattie W.S., Karbouti K., Wijeysundera D.N., Tait G. Риск, связанный с предоперационной анемией при внесердечной хирургии: одноцентровое когортное исследование. Анестезиология. 2009; 110: 574–581. [PubMed] [Google Scholar]
12. Флордал П. Измерение кровопотери в клинических исследованиях. Евр Дж Анаэстезиол. 1997; 14:35–37. [PubMed] [Google Scholar]
Евр Дж Анаэстезиол. 1997; 14:35–37. [PubMed] [Google Scholar]
13. Джарамилло С., Монтане-Мунтан М., Капитан Д. и др. Согласование методов оценки хирургической кровопотери. Переливание. 2019;59:508–515. [PubMed] [Google Scholar]
14. Амбардекар С., Шохет Т., Бракен Х., Кояджи К., Виникофф Б. Калиброванная простыня для родов в сравнении с непрямым гравиметрическим методом для измерения кровопотери после родов: рандомизированное исследование. BMC Беременность Роды. 2014;14:276. дои: 10.1186/1471-2393-14-276. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
15. Fan D., Xia Q., Liu L., Wu S., Tian G., Wang W., et al. Частота послеродовых кровотечений у беременных с предлежанием плаценты: систематический обзор и метаанализ. ПЛОС Один. 2017; 12(1) doi: 10.1371/journal.pone.0170194. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
16. Gutierrez G., Reines H.D., Wulf-Gutierrez M.E. Клинический обзор: геморрагический шок. Критический уход. 2004;8(5):373–381. doi: 10.1186/cc2851. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
2004;8(5):373–381. doi: 10.1186/cc2851. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
17. Bose P., Regan F., Paterson-brown S. Повышение точности оценки кровопотери при акушерском кровотечении с использованием клинических реконструкций. Br J Акушер-гинеколог. 2006;113(8):919–924. [PubMed] [Google Scholar]
18. Hancock A., Weeks A.D., Lavender D.T. Является ли точная и надежная оценка кровопотери «решающим шагом» в раннем выявлении послеродового кровотечения: комплексный обзор литературы. BMC Беременность Роды. 2015;28(15):230. doi: 10.1186/s12884-015-0653-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
19. Andrikopoulou M., D’Alton M.E. Послеродовое кровотечение: проблемы ранней идентификации. Семин Перинатол. 2019 фев; 43 (1): 11–17. doi: 10.1053/j.semperi.2018.11.003. [PubMed] [CrossRef] [Google Scholar]
20. Natrella M., Di Naro E., Loverro M., Benshalom-Tirosh N., Trojano G., et al. Чем больше теряешь, тем больше пропускаешь: точность визуальной оценки послеродовой кровопотери. Систематический обзор литературы. J Matern Fetal Neonatal Med. 2018 янв; 31 (1): 106–115. doi: 10.1080/14767058.2016.1274302. [PubMed] [CrossRef] [Академия Google]
Систематический обзор литературы. J Matern Fetal Neonatal Med. 2018 янв; 31 (1): 106–115. doi: 10.1080/14767058.2016.1274302. [PubMed] [CrossRef] [Академия Google]
21. Баттерворт Дж. Ф., Макки Д. С., Васник Дж. Д. Макгроу-Хилл; Нью-Йорк: 2013. Клиническая анестезиология Моргана и Михаила. [Google Scholar]
22. Адкинс А.Р., Ли Д., Вуди Д.Дж., Уайт В.А., мл. Точность оценки кровопотери среди анестезиологов. AANA J (младшая медсестра Анест), 2014 г., август; 82 (4): 300–306. [PubMed] [Google Scholar]
23. Джагун О.Э., Акадри А.А., Шорунму Т.О., Сотунса Дж.О., Попула М. Точность оценки кровопотери при кесаревом сечении. Res J медицинских наук. 2016;4(2):141–147. [Академия Google]
24. Дути С.Дж., Гош А., Нг А., Хо П.К. Интраоперационная кровопотеря при плановом кесаревом сечении в нижнем сегменте. Br J Obstet Gynecol. 1992; 99(5):364–367. [PubMed] [Google Scholar]
25. Вимала Н., Миттал С., Кумар С. Сублингвальное введение мизопростола в сравнении с инфузией окситоцина для снижения кровопотери при кесаревом сечении. Int J Obstet Gynecol. 2005;90(1):322–329. [PubMed] [Google Scholar]
Int J Obstet Gynecol. 2005;90(1):322–329. [PubMed] [Google Scholar]
26. Lilley G., Burkett-St-Laurent D., Precious E., et al. Измерение кровопотери при послеродовом кровотечении. Int J Obstet Анест. 2015;24(1):8–14. [PubMed] [Академия Google]
27. Шорн М.Н. Измерение кровопотери: обзор литературы. J Акушерское здоровье женщин. 2010;55:20–27. [PubMed] [Google Scholar]
28. Гуднаф Л.Т., Паниграхи А.К. Оценка кровопотери. Анест Анальг. 2017; 125:13–14. [PubMed] [Google Scholar]
Почему женщины кровоточат и как их спасают: перекрестное исследование осложнений после кесарева сечения | BMC Беременность и роды
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- С.
 Масвайм
ORCID: orcid.org/0000-0003-4013-5164 1 и
Масвайм
ORCID: orcid.org/0000-0003-4013-5164 1 и - Э. Дж. Бухманн 2
BMC Беременность и роды том 17 , номер статьи: 15 (2017) Процитировать эту статью
4468 доступов
9 цитирований
11 Альтметрический
Сведения о показателях
Abstract
Исходная информация
Материнская смертность от «кровотечения во время и после кесарева сечения» (BDACS) увеличилась в Южной Африке и в настоящее время стала основной причиной смерти от акушерских кровотечений. Целью этого исследования было описание факторов риска и причин критических ситуаций, связанных с BDACS, и вмешательств, используемых для остановки кровотечения и лечения его последствий.
Целью этого исследования было описание факторов риска и причин критических ситуаций, связанных с BDACS, и вмешательств, используемых для остановки кровотечения и лечения его последствий.
Методы
Поперечное проспективное исследование в 13 городских государственных больницах в Южной Африке, с июля по декабрь 2014 г.
Результаты
Было зарегистрировано 93 случая предаварийной смерти и 7 материнских смертей, связанных с BDACS. Частота критических исходов составила 2,1/1000 живорождений, а коэффициент летальности – 3,5/10 000 кесаревых сечений. Сопутствующими факторами риска критических ситуаций были предшествующее кесарево сечение у 60% повторнородящих, предоперационная анемия (55%), отслойка плаценты (20%) и предлежание и/или приращение плаценты (20%). Атоническая матка (43%) была наиболее частой анатомической причиной кровотечения при критических состояниях, за ней следовала хирургическая травма (29%). %). Средняя продолжительность операций, приведших к опасным последствиям, составила 90 минут, при этом 81 % были отмечены хирургом как сложные. Вмешательства в случаях критического состояния включали повторную лапаротомию (46 %), гистерэктомию (41 %), наложение швов B-Lynch (9 %), госпитализацию в отделение интенсивной терапии (32 %) и переливание эритроцитарной массы ≥3 единиц (21 %). %).
%). Средняя продолжительность операций, приведших к опасным последствиям, составила 90 минут, при этом 81 % были отмечены хирургом как сложные. Вмешательства в случаях критического состояния включали повторную лапаротомию (46 %), гистерэктомию (41 %), наложение швов B-Lynch (9 %), госпитализацию в отделение интенсивной терапии (32 %) и переливание эритроцитарной массы ≥3 единиц (21 %). %).
Заключение
Случаи критического состояния матери после BDACS часто были связаны с предоперационными факторами риска. Потребовались обширные спасательные вмешательства во время и после операций. Важным фактором в инициировании последовательности вмешательств является осознание хирургом того, что кесарево сечение сложно, так что можно остановить прогрессирование от операции без осложнений до состояния, близкого к смертельному исходу.
Отчеты экспертной оценки
История вопроса
Безопасность кесарева сечения в Южной Африке недавно была поставлена под сомнение. Материнская смертность в результате «кровотечения во время и после кесарева сечения» (BDACS) становится все более частой. Трехгодичные отчеты государственных конфиденциальных расследований случаев материнской смертности зафиксировали 78 таких смертей в 2002–2004 гг., 140 — в 2005–2007 гг., 180 — в 2008–2010 гг. и 221 — в 2011–2013 гг. [1–4]. Материнская смертность от BDACS в настоящее время является основной причиной смерти от акушерских кровотечений в Южной Африке [4]. Увеличение материнской смертности было связано с ростом частоты кесарева сечения в стране, но этот рост превысил рост частоты кесарева сечения, который увеличился с 12,7% в 2001/02 г. до 20,8% в 2012/13 г. [5]. Другие возможные причины, по которым отсутствуют данные, связаны с изменениями качества медицинской помощи, такими как более низкие стандарты хирургического мастерства с повышенным риском кровотечения [6], невозможность выявления дородовых факторов риска и, возможно, некачественное ведение родов, анестезия и послеоперационный уход.
Материнская смертность в результате «кровотечения во время и после кесарева сечения» (BDACS) становится все более частой. Трехгодичные отчеты государственных конфиденциальных расследований случаев материнской смертности зафиксировали 78 таких смертей в 2002–2004 гг., 140 — в 2005–2007 гг., 180 — в 2008–2010 гг. и 221 — в 2011–2013 гг. [1–4]. Материнская смертность от BDACS в настоящее время является основной причиной смерти от акушерских кровотечений в Южной Африке [4]. Увеличение материнской смертности было связано с ростом частоты кесарева сечения в стране, но этот рост превысил рост частоты кесарева сечения, который увеличился с 12,7% в 2001/02 г. до 20,8% в 2012/13 г. [5]. Другие возможные причины, по которым отсутствуют данные, связаны с изменениями качества медицинской помощи, такими как более низкие стандарты хирургического мастерства с повышенным риском кровотечения [6], невозможность выявления дородовых факторов риска и, возможно, некачественное ведение родов, анестезия и послеоперационный уход.
Во всем мире недостаточно данных о материнской смертности, связанной с BDACS, особенно с точки зрения клинических и хирургических подробностей. Даже с учетом недавнего роста смертности эти события настолько редки, что проведение значимых проспективных исследований затруднено. Полезной альтернативой является изучение «промаха», связанного с BDACS. Материнский несчастный случай — это женщина, которая пережила тяжелые осложнения во время беременности, родов или послеродового периода. Изучение критических ситуаций становится все более полезным инструментом акушерского клинического аудита из-за большего числа случаев, доступных для изучения, по сравнению с материнской смертностью, а также из-за того, что можно получить ценную информацию о том, как преодолеваются клинические и хирургические препятствия и препятствия клинического ведения после родов. возникновение острого осложнения [7].
Насколько нам известно, не было опубликовано ни одной научной работы, посвященной авариям у матерей, связанным с BDACS. Исследования или аудит критических состояний могли бы улучшить понимание эволюции тяжелого кровотечения при кесаревом сечении и описать использованные и упущенные возможности для остановки кровотечения и лечения его последствий. Полученная информация может помочь в улучшении качества и вмешательстве, чтобы уменьшить вероятность промаха и смертность от BDACS.
Исследования или аудит критических состояний могли бы улучшить понимание эволюции тяжелого кровотечения при кесаревом сечении и описать использованные и упущенные возможности для остановки кровотечения и лечения его последствий. Полученная информация может помочь в улучшении качества и вмешательстве, чтобы уменьшить вероятность промаха и смертность от BDACS.
Целью данного исследования было определение факторов риска и причин критических ситуаций, связанных с BDACS, и описание предпринятых клинических и хирургических вмешательств.
Methods
Это перекрестное проспективное исследование, проводившееся в 13 государственных больницах южной провинции Гаутенг, Южная Африка, с июля по декабрь 2014 года. На проведение этого исследования было получено одобрение этического комитета Комитета по этике исследований человека Университета Витватерсранда. От участников получено информированное письменное согласие.
Город Йоханнесбург является географическим и экономическим центром южной провинции Гаутенг. В южной части Гаутенга есть 18 государственных больниц с родильными домами, в которых ежегодно принимают около 100 000 родов. Три из этих больниц являются специализированными больницами третичного уровня при университетах. 13 больниц, участвовавших в исследовании, включали три больницы третичного уровня, а также семь региональных специализированных больниц и три районные больницы. Районные больницы укомплектованы врачами-неспециалистами и имеют относительно небольшую нагрузку. Во всех региональных больницах есть как минимум один специалист, а также медицинские работники, которые отвечают за большую часть повседневной клинической деятельности. Больницы третичного уровня лучше обеспечены ресурсами с точки зрения оборудования и помещений, и в них работают преподаватели университетов и ординаторы, готовящиеся стать специалистами.
В южной части Гаутенга есть 18 государственных больниц с родильными домами, в которых ежегодно принимают около 100 000 родов. Три из этих больниц являются специализированными больницами третичного уровня при университетах. 13 больниц, участвовавших в исследовании, включали три больницы третичного уровня, а также семь региональных специализированных больниц и три районные больницы. Районные больницы укомплектованы врачами-неспециалистами и имеют относительно небольшую нагрузку. Во всех региональных больницах есть как минимум один специалист, а также медицинские работники, которые отвечают за большую часть повседневной клинической деятельности. Больницы третичного уровня лучше обеспечены ресурсами с точки зрения оборудования и помещений, и в них работают преподаватели университетов и ординаторы, готовящиеся стать специалистами.
Критерии вмешательства Всемирной организации здравоохранения (ВОЗ) использовались для выявления случаев критических состояний и были изменены для соответствия данной популяции [7]. В это исследование были включены только критические случаи, связанные с BDACS. К критическим случаям, связанным с BDACS, относилась любая женщина с гестационным возрастом ≥24 недель или родившая ребенка весом ≥500 г, у которой было кесарево сечение с комбинированной интраоперационной и послеоперационной кровопотерей ≥1000 мл и по крайней мере одним из следующие: переливание эритроцитарной крови ≥3 единиц, экстренная гистерэктомия, повторная лапаротомия, перевод на более высокий уровень помощи, начатая или возобновленная послеоперационная вентиляция легких, применение инотропных препаратов, острый диализ, сердечно-легочная реанимация и госпитализация в отделение интенсивной терапии. Женщины с разрывом матки, внематочной беременностью и другой причиной кровотечения были исключены.
В это исследование были включены только критические случаи, связанные с BDACS. К критическим случаям, связанным с BDACS, относилась любая женщина с гестационным возрастом ≥24 недель или родившая ребенка весом ≥500 г, у которой было кесарево сечение с комбинированной интраоперационной и послеоперационной кровопотерей ≥1000 мл и по крайней мере одним из следующие: переливание эритроцитарной крови ≥3 единиц, экстренная гистерэктомия, повторная лапаротомия, перевод на более высокий уровень помощи, начатая или возобновленная послеоперационная вентиляция легких, применение инотропных препаратов, острый диализ, сердечно-легочная реанимация и госпитализация в отделение интенсивной терапии. Женщины с разрывом матки, внематочной беременностью и другой причиной кровотечения были исключены.
Исследователь обучил акушерский персонал в каждой больнице тому, как определить потенциальную опасность от BDACS. Каждый раз, когда такой случай выявлялся, сотрудник уведомлял исследователя по телефону.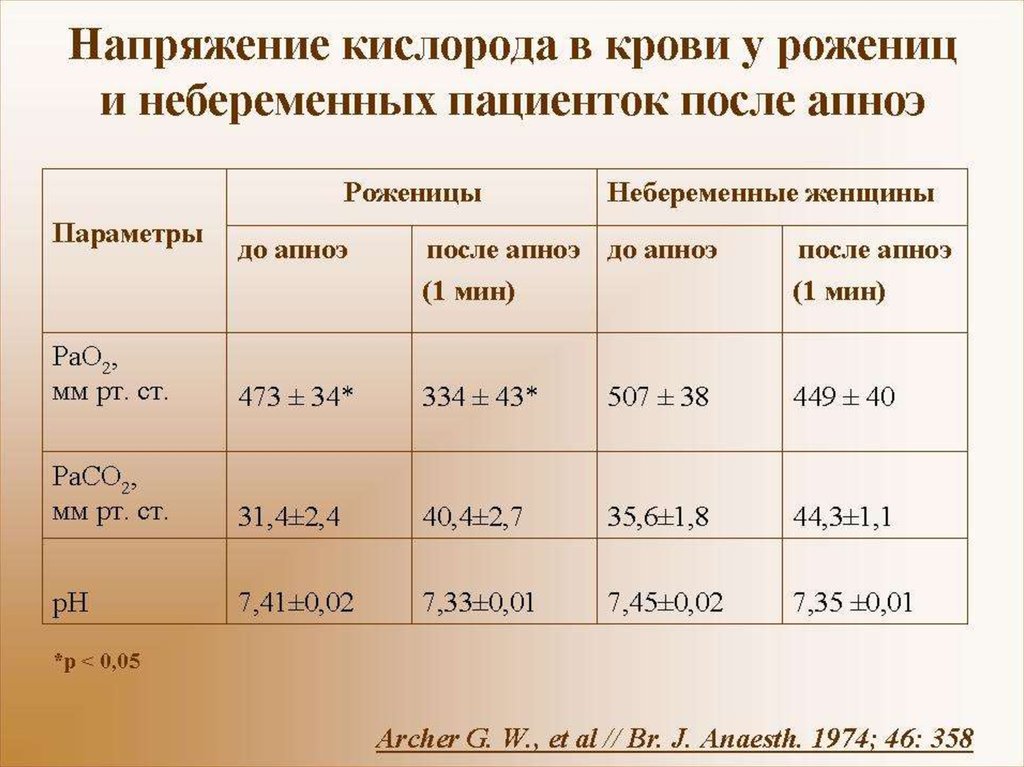 Затем исследователь отправился в больницу и проверил файл на соответствие требованиям исследования. Данные были собраны из историй болезни матерей и дополнены, при необходимости, от самих пациенток или от персонала. От пациентов было получено информированное согласие. Данные, собранные из клинических записей, включали антенатальный анамнез, сведения о предыдущей беременности и результаты анализов крови, причину госпитализации, клиническое ведение и события, приведшие к решению о кесаревом сечении. Регистрировались подробности о кесаревом сечении, находках и осложнениях, а также послеродовые наблюдения и вмешательства. Исследователь регулярно посещал все больницы, чтобы обеспечить постоянное наблюдение. Также было зарегистрировано количество материнских смертей, связанных с BDACS.
Затем исследователь отправился в больницу и проверил файл на соответствие требованиям исследования. Данные были собраны из историй болезни матерей и дополнены, при необходимости, от самих пациенток или от персонала. От пациентов было получено информированное согласие. Данные, собранные из клинических записей, включали антенатальный анамнез, сведения о предыдущей беременности и результаты анализов крови, причину госпитализации, клиническое ведение и события, приведшие к решению о кесаревом сечении. Регистрировались подробности о кесаревом сечении, находках и осложнениях, а также послеродовые наблюдения и вмешательства. Исследователь регулярно посещал все больницы, чтобы обеспечить постоянное наблюдение. Также было зарегистрировано количество материнских смертей, связанных с BDACS.
Предусмотрена выборка из 100 критических случаев, связанных с BDACS, для обеспечения разумных доверительных интервалов для наблюдаемых процентных частот. При выборке из 100 субъектов наблюдаемый процент имеет 95% доверительные интервалы, которые не более чем на 10% выше и ниже его. Для анализа данных использовались количественные методы с использованием программного обеспечения Stata версии 11 (Statacorp, College Station, TX, USA). Описательные данные были проанализированы с использованием медиан, диапазонов и межквартильных диапазонов для непрерывных переменных и пропорций с процентами для категориальных переменных. Сравнения категориальных переменных частот были сделаны с использованием точного критерия Фишера. А p -значение <0,05 использовали для определения статистической значимости.
Для анализа данных использовались количественные методы с использованием программного обеспечения Stata версии 11 (Statacorp, College Station, TX, USA). Описательные данные были проанализированы с использованием медиан, диапазонов и межквартильных диапазонов для непрерывных переменных и пропорций с процентами для категориальных переменных. Сравнения категориальных переменных частот были сделаны с использованием точного критерия Фишера. А p -значение <0,05 использовали для определения статистической значимости.
Результаты
Больницы сообщили о 93 критических ситуациях, связанных с BDACS, а также о 7 случаях материнской смерти. Общее количество родов во всех стационарах составило 46 775, из них 20 527 кесаревых сечений (43%). Таким образом, частота промахов, связанных с BDACS, составила 2,1 на 1000 (93/43474) живорождений, а коэффициент летальности, связанный с BDACS, составил 3,4 на 10 000 кесаревых сечений.
Акушерские данные и факторы риска угрожающих жизни осложнений показаны в Таблице 1. Подростковая беременность ( n = 2) и четность ≥4 ( n = 5) встречались нечасто. 20 женщин были нерожавшими и 73 повторнородящими. У 44 (60,3%) повторнородящих женщин было ранее проведено кесарево сечение. Анемия до кесарева сечения (уровень гемоглобина <11,0 г/дл) была обнаружена у 49 из 89 обследованных женщин (55,1%). ВИЧ-инфицированы 36 женщин (40,4%). Клинические факторы риска включали гипертензивные нарушения во время беременности у 26 (28,0%), отслойку плаценты у 19 (20,4%), предлежание и/или приращение плаценты у 19.женщины (20,4%) Девять из 19 женщин с отслойкой плаценты страдали гипертонической болезнью. Основными первичными показаниями к кесареву сечению были дистресс плода ( n = 14; 15,1%), отслойка плаценты ( n = 13; 14,0%) и предлежание плаценты ( n = 12; 12,9%). У 11 женщин было проведено кесарево сечение по поводу затяжных родов, у 7 в первом периоде родов (7,5%) и у 4 во втором периоде (4,3%). Двадцать четыре младенца родились мертвыми, 17 из них в связи с отслойкой плаценты.
Подростковая беременность ( n = 2) и четность ≥4 ( n = 5) встречались нечасто. 20 женщин были нерожавшими и 73 повторнородящими. У 44 (60,3%) повторнородящих женщин было ранее проведено кесарево сечение. Анемия до кесарева сечения (уровень гемоглобина <11,0 г/дл) была обнаружена у 49 из 89 обследованных женщин (55,1%). ВИЧ-инфицированы 36 женщин (40,4%). Клинические факторы риска включали гипертензивные нарушения во время беременности у 26 (28,0%), отслойку плаценты у 19 (20,4%), предлежание и/или приращение плаценты у 19.женщины (20,4%) Девять из 19 женщин с отслойкой плаценты страдали гипертонической болезнью. Основными первичными показаниями к кесареву сечению были дистресс плода ( n = 14; 15,1%), отслойка плаценты ( n = 13; 14,0%) и предлежание плаценты ( n = 12; 12,9%). У 11 женщин было проведено кесарево сечение по поводу затяжных родов, у 7 в первом периоде родов (7,5%) и у 4 во втором периоде (4,3%). Двадцать четыре младенца родились мертвыми, 17 из них в связи с отслойкой плаценты. Хирурги, начавшие кесарево сечение, не были специалистами в 29случаев (31,2%), резидентов в 54 случаях (58,1%) и специалистов в 7 случаях (7,5%). В районных больницах выполнено 7 кесаревых сечений (7,5%), в районных больницах — 22 (23,7%), в больницах третичного уровня — 64 (68,9%).
Хирурги, начавшие кесарево сечение, не были специалистами в 29случаев (31,2%), резидентов в 54 случаях (58,1%) и специалистов в 7 случаях (7,5%). В районных больницах выполнено 7 кесаревых сечений (7,5%), в районных больницах — 22 (23,7%), в больницах третичного уровня — 64 (68,9%).
Полная таблица
Наиболее частая причина (анатомическая локализация ) кровотечения была атоническая матка ( н = 40; 43,0%), с последующим маточным послеоперационным кровотечением ( n = 27; 29,0%), кровотечением из плаценты ( n = 16; 17,2%), кровотечением в области рефлекторного отдела мочевого пузыря ( n = 8; 8,6%), кровотечение из лозовидных венозных сплетений ( n = 5; 5,4%) и кровотечение в брюшную стенку ( n = 4; 4,3%). У некоторых женщин возникали две или более причины кровотечения. У 14 женщин (15,1%) причина кровотечения не уточнялась. Причины кровотечения сравнивали между женщинами, перенесшими кесарево сечение в анамнезе, предлежанием/приращением плаценты, отслойкой плаценты и остальными женщинами (считавшимися не имеющими хирургического риска). Выявлена значительная связь между предлежанием/приращением плаценты и кровотечением из плаценты (9).0554 p < 0,01), а также между отслойкой плаценты и атоничной маткой ( p = 0,04). Отмечена тенденция к более частым кровотечениям из лозовидных сплетений и брюшной стенки у женщин, перенесших кесарево сечение в анамнезе (таблица 2).
У некоторых женщин возникали две или более причины кровотечения. У 14 женщин (15,1%) причина кровотечения не уточнялась. Причины кровотечения сравнивали между женщинами, перенесшими кесарево сечение в анамнезе, предлежанием/приращением плаценты, отслойкой плаценты и остальными женщинами (считавшимися не имеющими хирургического риска). Выявлена значительная связь между предлежанием/приращением плаценты и кровотечением из плаценты (9).0554 p < 0,01), а также между отслойкой плаценты и атоничной маткой ( p = 0,04). Отмечена тенденция к более частым кровотечениям из лозовидных сплетений и брюшной стенки у женщин, перенесших кесарево сечение в анамнезе (таблица 2).
Полноразмерная таблица
Хирурги отметили сложность 76 операций (81,7%). Продолжительность операции поддавалась оценке в 80 случаях и составляла <60 мин в 14 (17,5%), 60–119мин у 34 (42,5%) и ≥120 мин у 32 (40,0%). Средняя продолжительность составляла 90 минут с диапазоном от 23 до 345 минут. Сорок девять женщин (52,7%) получили гемотрансфузии во время операции кесарева сечения. Лекарства и процедуры, используемые для остановки кровотечения (в дополнение к обычному внутривенному введению окситоцина), включали эргометрин, мизопростол, простагландин F2-альфа, транексамовую кислоту, шов B-Lynch, систематическую перевязку маточных сосудов (деваскуляризацию) и внутриматочные баллоны (таблица 3). Медиана кровопотери при кесаревом сечении (оценка хирургов в 69случаев) составлял 1000 мл с диапазоном 250–3600 мл. Повторная экстренная лапаротомия была выполнена у 43 женщин, из которых 18 подверглись гистерэктомии (общее количество гистерэктомий: n = 38; 40,9%) и 8 наложили компрессионные швы B-Lynch (из которых 4 оказались неудачными, что потребовало гистерэктомии). Четырнадцати женщинам было выполнено только повторное наложение швов или перевязка маточных сосудов, а 5 не потребовалось специальной гемостатической процедуры.
Средняя продолжительность составляла 90 минут с диапазоном от 23 до 345 минут. Сорок девять женщин (52,7%) получили гемотрансфузии во время операции кесарева сечения. Лекарства и процедуры, используемые для остановки кровотечения (в дополнение к обычному внутривенному введению окситоцина), включали эргометрин, мизопростол, простагландин F2-альфа, транексамовую кислоту, шов B-Lynch, систематическую перевязку маточных сосудов (деваскуляризацию) и внутриматочные баллоны (таблица 3). Медиана кровопотери при кесаревом сечении (оценка хирургов в 69случаев) составлял 1000 мл с диапазоном 250–3600 мл. Повторная экстренная лапаротомия была выполнена у 43 женщин, из которых 18 подверглись гистерэктомии (общее количество гистерэктомий: n = 38; 40,9%) и 8 наложили компрессионные швы B-Lynch (из которых 4 оказались неудачными, что потребовало гистерэктомии). Четырнадцати женщинам было выполнено только повторное наложение швов или перевязка маточных сосудов, а 5 не потребовалось специальной гемостатической процедуры.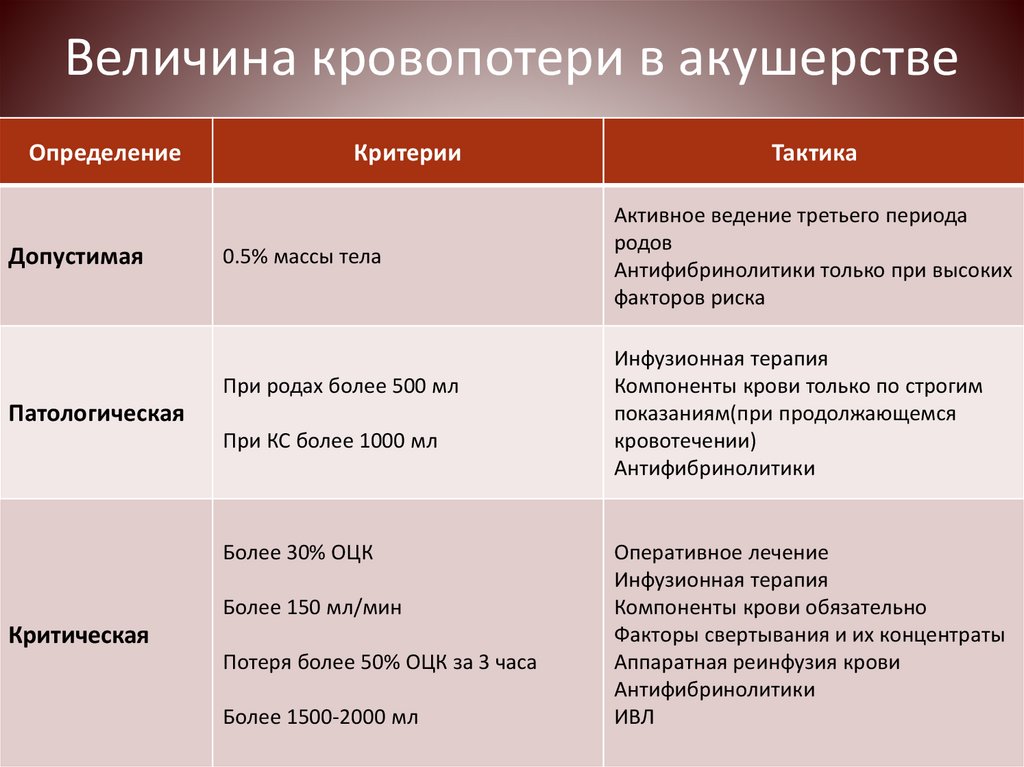 Семьдесят четыре женщины (79,6%) получили три или более единиц переливания эритроцитарной массы во время пребывания в стационаре. Медиана самого низкого послеоперационного уровня гемоглобина составляла 6,05 г/дл ( n = 90), с диапазоном 2,8–12,5 г/дл. Тридцать шесть из 78 женщин, у которых измеряли количество тромбоцитов, имели послеоперационную тромбоцитопению <100 000/мкл. У семи женщин было тяжелое острое повреждение почек (креатинин сыворотки ≥250 мкмоль/л), и 6 нуждались в диализе. В послеоперационном периоде в отделения реанимации поступили 30 женщин (32,3%). Инотропные препараты получали 11 женщин (11,8%). Десять женщин (10,8%) были переведены машиной скорой помощи на более высокий уровень помощи.
Семьдесят четыре женщины (79,6%) получили три или более единиц переливания эритроцитарной массы во время пребывания в стационаре. Медиана самого низкого послеоперационного уровня гемоглобина составляла 6,05 г/дл ( n = 90), с диапазоном 2,8–12,5 г/дл. Тридцать шесть из 78 женщин, у которых измеряли количество тромбоцитов, имели послеоперационную тромбоцитопению <100 000/мкл. У семи женщин было тяжелое острое повреждение почек (креатинин сыворотки ≥250 мкмоль/л), и 6 нуждались в диализе. В послеоперационном периоде в отделения реанимации поступили 30 женщин (32,3%). Инотропные препараты получали 11 женщин (11,8%). Десять женщин (10,8%) были переведены машиной скорой помощи на более высокий уровень помощи.
Полноразмерная таблица
Семь материнских смертей включали случай приращения плаценты при предшествующем кесаревом сечении, которому потребовалась гистерэктомия, и одна женщина с отслойкой плаценты, которая умерла через четыре дня после операции от полиорганной дисфункции . У остальных пяти женщин не было хирургических факторов риска, и у всех была интраоперационная кровопотеря ≤700 мл.
У остальных пяти женщин не было хирургических факторов риска, и у всех была интраоперационная кровопотеря ≤700 мл.
Обсуждение
Это исследование, проведенное в городских условиях со средним уровнем дохода, показало, что примерно одно из 216 кесаревых сечений осложняется тяжелым течением кровотечения, и что примерно у 1 из 14 женщин тяжелое заболевание прогрессирует до материнской смерти. Определение близкого к промаху казалось подходящим применительно к этому исследованию, предоставляя выборку женщин, сильно пострадавших от кровотечения, о чем свидетельствует очень низкий средний послеоперационный уровень гемоглобина 6,05 г/дл.
Наиболее важными распространенными факторами риска критических состояний, связанных с BDACS, были предоперационная анемия (более половины имели гемоглобин <11,0 г/дл) и предшествующее кесарево сечение (более чем у половины повторнородящих). Рост частоты кесарева сечения увеличивает не только количество кесаревых сечений в настоящее время, но и добавляет женщин с предыдущим кесаревым сечением к тем, кто забеременеет в будущем. Это одна из причин призывов не допускать первого кесарева сечения у женщин [8]. Уровень ВИЧ-инфекции, хотя и высокий, статистически не превышает 28,7% распространенности среди беременных женщин в этой части Южной Африки (9).0554 p = 0,05) [9]. Анемия ограничивает реакцию организма на кровопотерю и делает любое кесарево сечение потенциально опасным. Предшествующее кесарево сечение хорошо известно как причина общих хирургических трудностей [10]. Соответственно, у женщин, перенесших кесарево сечение в анамнезе, были обнаружены множественные причины кровотечения, включая внематочные причины, такие как лозовидное сплетение и повреждение брюшной стенки. Две другие важные категории факторов риска, отслойка плаценты и предлежание/приращение плаценты, являются необычными состояниями, однако встречались в большом количестве в этой серии исследований. Опубликованная литература подтверждает наш вывод о том, что атония матки является наиболее частой причиной послеродового кровотечения и кровотечения из плаценты, связанного с предлежанием/приращением плаценты [11].
Это одна из причин призывов не допускать первого кесарева сечения у женщин [8]. Уровень ВИЧ-инфекции, хотя и высокий, статистически не превышает 28,7% распространенности среди беременных женщин в этой части Южной Африки (9).0554 p = 0,05) [9]. Анемия ограничивает реакцию организма на кровопотерю и делает любое кесарево сечение потенциально опасным. Предшествующее кесарево сечение хорошо известно как причина общих хирургических трудностей [10]. Соответственно, у женщин, перенесших кесарево сечение в анамнезе, были обнаружены множественные причины кровотечения, включая внематочные причины, такие как лозовидное сплетение и повреждение брюшной стенки. Две другие важные категории факторов риска, отслойка плаценты и предлежание/приращение плаценты, являются необычными состояниями, однако встречались в большом количестве в этой серии исследований. Опубликованная литература подтверждает наш вывод о том, что атония матки является наиболее частой причиной послеродового кровотечения и кровотечения из плаценты, связанного с предлежанием/приращением плаценты [11]. Само предыдущее кесарево сечение также связано с предлежанием/приращением плаценты [12]. У ряда женщин не было специфических хирургических факторов риска, и у них были сильные кровотечения из различных источников. Отсутствие факторов риска не дает гарантии неосложненного кесарева сечения и послеоперационного течения.
Само предыдущее кесарево сечение также связано с предлежанием/приращением плаценты [12]. У ряда женщин не было специфических хирургических факторов риска, и у них были сильные кровотечения из различных источников. Отсутствие факторов риска не дает гарантии неосложненного кесарева сечения и послеоперационного течения.
В 76% критических случаев, связанных с BDACS, кесарево сечение было отмечено хирургами как сложное, и ранние вмешательства проводились интраоперационно. Для устранения источника и последствий кровотечения использовался ряд жизненно важных вариантов, обычно в комбинации. Медикаментозное лечение включало утеротоники, транексамовую кислоту, инотропную поддержку и переливание крови с обращением в случае необходимости к неотложной транспортировке и интенсивной терапии, предполагая элементы хорошо обеспеченной ресурсами функциональной службы здравоохранения. Хирургические варианты включали частое использование перевязки маточных сосудов, компрессионных швов B-Lynch и гистерэктомии, как при кесаревом сечении, так и при повторной экстренной лапаротомии, что предполагает присутствие квалифицированных акушерских хирургов. Немногочисленные попытки внутриматочной баллонной тампонады в основном были безуспешными, но это может отражать особенности этой группы женщин. Баллонная тампонада лучше всего работает при раннем послеродовом кровотечении после вагинальных родов [13].
Немногочисленные попытки внутриматочной баллонной тампонады в основном были безуспешными, но это может отражать особенности этой группы женщин. Баллонная тампонада лучше всего работает при раннем послеродовом кровотечении после вагинальных родов [13].
Это исследование имеет определенные преимущества и ограничения. Сильные стороны заключались в надежном определении вероятности промаха и размере выборки, позволяющем описать распространенность и взаимосвязь. Еще одним преимуществом являются клинические детали, полученные в результате изучения клинических записей всех женщин акушером-специалистом. Зависимость от просмотра записей для получения клинической информации также является ограничением, поскольку некоторые данные отсутствуют. Ограничения включают возможность того, что некоторые критические случаи не были включены, потому что исследователь и обученные контакты в больницах не могли присутствовать при всех родах. Однако несомненно, что все материнские смерти от BDACS были включены, потому что они подлежат обязательному конфиденциальному расследованию.
Дальнейшие исследования должны быть сосредоточены на деталях факторов риска, хирургических данных и вмешательств. Идеальным дизайном было бы исследование типа «случай-контроль», в котором сравнивают критические случаи с некритическими случаями кесарева сечения на предмет факторов риска, хирургических находок и вмешательств. Аналогичное исследование также следует провести в условиях ограниченных ресурсов, где доступ к технологическим и специализированным вмешательствам ограничен и где, вероятно, будет больше случаев материнской смертности.
Вывод
Наши результаты показывают, что случаи смерти матери от BDACS встречаются редко, но достаточно серьезны, чтобы потребовать обширных спасательных вмешательств. Для этого требуются квалифицированные или специализированные медицинские работники и функциональная акушерская служба с доступом к лекарствам, переливанию крови, экстренной транспортировке и отделениям интенсивной терапии. Важным фактором в инициировании последовательности вмешательств является осознание хирургом того, что кесарево сечение сложно, так что можно остановить прогрессирование от операции без осложнений до состояния, близкого к смертельному исходу.
Сокращения
- BDACS:
Кровотечение во время и после кесарева сечения
- г:
Грамм
- г/дл:
Грамм/децилитр
- ВИЧ:
Вирус иммунодефицита человека
- мл:
Миллилитр
- номер:
Номер
- т.:
Вероятность
- тел.:
против
- ВОЗ:
Всемирная организация здравоохранения
Справки
- «>
Департамент здравоохранения. Спасение матерей 2002–2004: Третий отчет о конфиденциальных расследованиях материнской смертности в Южной Африке. Претория: Министерство здравоохранения; 2006.
Google ученый
Департамент здравоохранения Департамент здравоохранения. Спасение матерей, 2005–2007 гг.: Четвертый отчет о конфиденциальных расследованиях случаев материнской смертности в Южной Африке. Претория: Министерство здравоохранения; 2009 г..
Google ученый
Департамент здравоохранения. Спасение матерей, 2008–2010 гг.: Пятый отчет о конфиденциальных расследованиях случаев материнской смертности в Южной Африке. Претория: Министерство здравоохранения; 2011.
Google ученый
Департамент здравоохранения. Спасение матерей, 2011–2013 гг.: шестой отчет о конфиденциальных расследованиях случаев материнской смертности в Южной Африке.
 Претория: Министерство здравоохранения; 2015.
Претория: Министерство здравоохранения; 2015.Google ученый
Massyn N, Day C, Dombo M, et al. Районный барометр здоровья 2012/13. Дурбан: Фонд систем здравоохранения; 2013.
Gebhart G, Fawcus S, Moodley X, et al. Материнская смертность и кесарево сечение в Южной Африке: результаты с 2011 по 2013 гг. Спасение матерей, отчет национального комитета по конфиденциальным расследованиям случаев материнской смертности. S Afr Med J. 2015; 105 (4): 287–91.
Артикул Google ученый
Сэй Л., Соуза Дж., Паттинсон Р. Материнство на грани несчастного случая – к стандартному инструменту для мониторинга качества охраны здоровья матерей. Best Pract Res Clin Obstet Gynaecol. 2009; 23: 287–96.
Артикул Google ученый
Spong C, Berghella V, Wenstrom K, Mercer B, Saade G.
 Предотвращение первого кесарева сечения. Акушерство Гинекол. 2012; 120:1181–93.
Предотвращение первого кесарева сечения. Акушерство Гинекол. 2012; 120:1181–93.Артикул Google ученый
Deirdre J, Lyell M. Спайки и периоперационные осложнения повторного кесарева сечения. Am J Obstet Gynecol. 2011;205(6 Дополнение):S12–7.
Google ученый
Предотвр. Южная Африка ВИЧ и статистика. http://www.avert.org/south-africa-hiv-aids-statistics.htm. По состоянию на 7 октября 2015 г.
Уолфиш М., Нойман А., Влоди Д. Материнское кровотечение. Бр Джей Анаст. 2009; 103 (дополнение 1): i47–56.
Артикул Google ученый
De Souza R. Кесарево сечение по просьбе матери по немедицинским показаниям: рассмотрение рекомендаций Национального института здравоохранения и клинического совершенства Великобритании в перспективе.
 Best Prac Res Clin Obstet Gynaecol. 2013;27:165–77.
Best Prac Res Clin Obstet Gynaecol. 2013;27:165–77.Артикул Google ученый
Бакри Ю., Арулкумаран С. Внутриматочная баллонная тампонада для остановки послеродового кровотечения. UpToDate, Post TW (Ed), UpToDate, Waltham, MA; 2015 г. https://www.uptodate.com/contents/intrauterine-balloon-tamponade-for-control-of-postpartum-hemorrhage. По состоянию на 12 декабря 2016 г.
Ссылки на скачивание
Благодарности
Неприменимо
Финансирование
• Корпорация Карнеги, Нью-Йорк, Грант B8749.R01.
• Исследование, представленное в этом отчете, было поддержано Южноафриканским советом по медицинским исследованиям в рамках самостоятельного исследовательского гранта.
Работа выполнена при поддержке Корпорации Карнеги в Нью-Йорке и SA MRC, однако высказанные взгляды и мнения принадлежат не Корпорации Карнеги или SA MRC, а авторам.
Наличие данных и материалов
Данные будут доступны у соответствующего автора.
Вклад авторов
SM: внес существенный вклад в разработку концепции и дизайна, сбор данных и интерпретацию данных; Принимал участие в составлении рукописи, критически пересматривая ее на предмет важного интеллектуального содержания; Получено финансирование для исследования. Э.Б.: Внес существенный вклад в разработку концепции и дизайна, а также в анализ и интерпретацию данных; Руководил исследованием. SM и EB: Дали окончательное одобрение версии для публикации; Согласен нести ответственность за все аспекты работы, обеспечивая надлежащее расследование и решение вопросов, связанных с точностью или целостностью любой части работы.
Информация об авторах
Неприменимо.
Конкурирующие интересы
Это исследование было проведено в рамках докторской диссертации в Университете Витватерсранда. Финансирование для защиты докторской диссертации было получено от Корпорации Карнеги в Нью-Йорке. Финансирование исследования было получено от Корпорации Карнеги в Нью-Йорке и Южноафриканского совета медицинских исследований.
Согласие на публикацию
Неприменимо.
Одобрение этики и согласие на участие
Одобрение по этике, полученное Исследовательским комитетом по этике человека Университета Витватерсранда. Свидетельство о допуске: M140137. Все несчастные случаи дали письменное согласие на участие в исследовании, для материнских смертей согласие не требовалось.
Информация о авторе
Авторы и принадлежности
остроумия акушерство и гинекологическое отделение клинических исследований, Йоханесбург, Южная Африка
S. Maswime
Кафедра акушерства и гинекологии, Университет, Университет, Университет, Университет.0003
E. J. Buchmann
Авторы
- S. Maswime
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- E. J. Buchmann
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за переписку
С.


 Практика
Практика