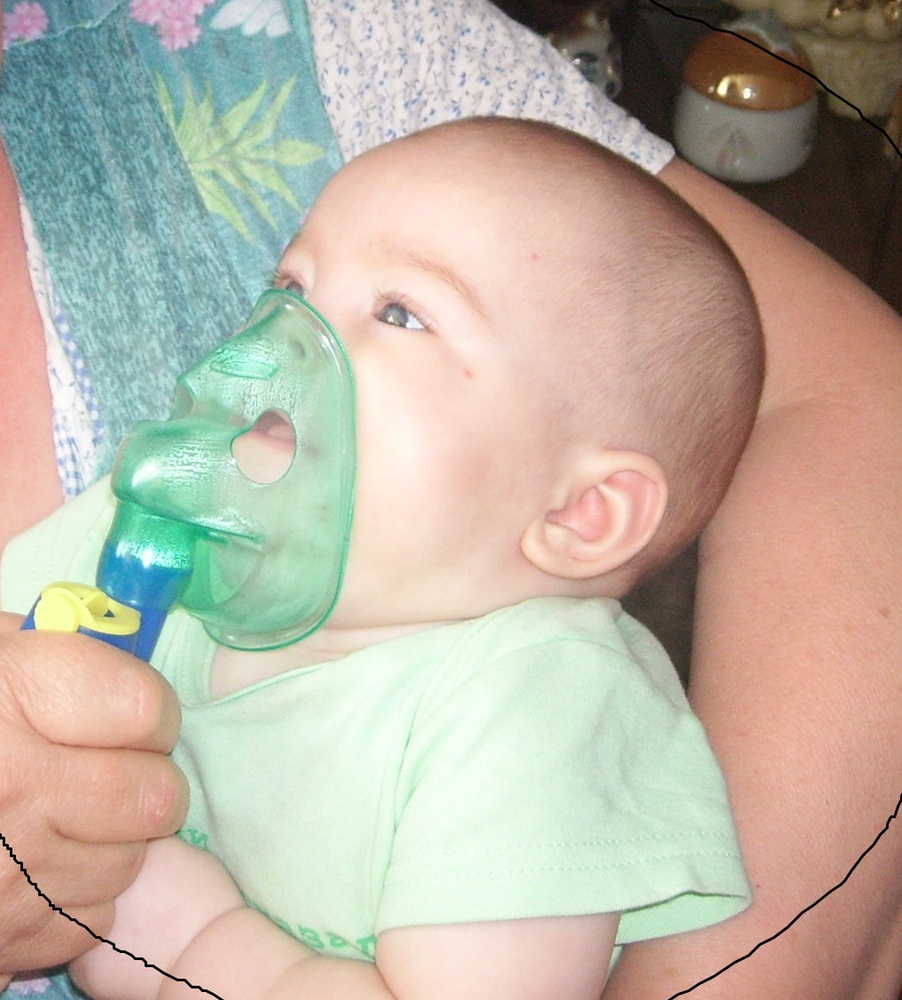
Ингаляции небулайзером при температуре
Одной из разновидностей ингаляционной терапии является применение небулайзера. Использование аппарата эффективно при лечении системы органов дыхания.
Устройство преобразовывает заполненный в него раствор лекарства в аэрозоль. Лечебная дымка облегчает доступ лекарственных средств к слизистым органов дыхания, легко проникает к труднодоступным воспаленным участкам бронхов и легких. Помогает бороться с инфекциями и возбудителями, вызывающими заболевания легочной системы.
Ингаляции небулайзером – прекрасное профилактическое средство, особенно для детей и взрослых страдающие хроническими заболеваниями дыхательной системы. Но любая процедура, связанная с вмешательством в работу организма, должна быть строго под контролем или наблюдением специалиста.
Можно ли делать ингаляции небулайзером при температуре?
Человек в нормальном состоянии имеет температуру 36,6°С. Если протекание процессов в организме исправно, то температура держится в пределах этой нормы. Но когда организму необходимо бороться с болезнетворными микробами и инфекциями, повышается температура тела, что свидетельствует о подобной борьбе.
При температуре тела свыше 37,5°С запрещено проведение паровых ингаляций, т.к. горячий пар может спровоцировать дальнейшее повышение температуры. Поэтому, при необходимости снятия сухости и воспаления верхних дыхательных путей (для чего и предназначен паровой ингалятор), следует прибегнуть к другим способам.
Небулайзеры
Ингаляции небулайзером при температуре практикуется в лечебных программах. Такая ингаляция не спровоцирует повышения жара еще больше, так как система аппарата рассчитана на распыление аэрозольного облака комнатной температуры – будет только положительный лечебный эффект без дополнительных последствий.
Тем не менее некоторые врачи настоятельно рекомендует прекратить любые ингаляции при температуре выше 37,5°С без назначения специалиста. Поэтому, если вы уверены в необходимости ингаляции, следует предварительно сбить температуру лекарствами или физическими методами, а затем приступить к процедуре. Исключения составляют такие заболевания как астма, хроническая обструктивная болезнь легких (ХОБЛ) – введение бронходилятаторов и гормональных препаратов (по назначению врача) жизненно важны для таких больных и температура не является противопоказанием.
Поэтому, если вы уверены в необходимости ингаляции, следует предварительно сбить температуру лекарствами или физическими методами, а затем приступить к процедуре. Исключения составляют такие заболевания как астма, хроническая обструктивная болезнь легких (ХОБЛ) – введение бронходилятаторов и гормональных препаратов (по назначению врача) жизненно важны для таких больных и температура не является противопоказанием.
Следует помнить, что, если есть серьезное острое воспаление или состояние лихорадки, нужна помощь специалистов и госпитализация. Домашнее лечение небулайзером должно согласоваться с врачом, т.к у каждого могут свои особые реакции на один и тот же лекарственный компонент. Врач подберет правильные компоненты для ингаляции и определит дозировку лекарства, рассмотрит всю картину заболевания и учтет возможные аллергические реакции.
Пять фактов об ингаляторах, которые должен знать каждый
Ингаляции считаются самым эффективным способом лечения заболеваний дыхательных путей. Процедура охватывает всю поверхность слизистой оболочки, действующее вещество быстро всасывается в кровь, чего нельзя сказать о таблетках. Да и зачем подвергать нагрузке желудок и печень, если можно избавиться от микробов, мокроты и слизи в дыхательной полости быстрее? Однако у ингаляторов есть немало противопоказаний и особенности, которые следует учитывать всем без исключения. Как правильно выбрать ингалятор, чтобы не навредить здоровью, корреспонденту «МИР 24» рассказал кандидат медицинских наук, врач-оториноларинголог Владимир Зайцев.
Компрессионный не самый лучший
Современный рынок медицинской техники предлагает три типа ингаляторов: компрессорный, ультразвуковой и небулайзерный. Если необходимо справиться с заболеванием, которое затронуло легкие, бронхи и трахеи, то лучше всего выбрать набулайзерный инголятор, а вот от компрессороного стоит отказаться.
«Компрессор – это самый простой и не самый лучший на сегодняшний день. Ультразвуковой – это неплохой вариант, но, если мы говорим про заднюю стенку глотки и носоглотку, то лучше всего выбрать небулайзерный. Он лучше всего производит дробление, что подходит для бронхов, легких и трахеи», – сказал врач.
Показаний к применению очень много
Медики настоятельно рекомендуют держать ингаляторы в каждой семье из-за большого количества показаний к применению. Среди основных: заболевания лор-органов, бронхолегочной системы, трахеи и легких.
«Ингалятор должен быть в каждом доме исемье, потому что показаний много. Во-первых, это заболевания лор-органов: для слизистой оболочки полости носа, при воспалении слизистой, для задней стенки глотки, для нёбных миндалин, при хроническом тонзиллите, для носоглотки, при аденоидах у детей, при синуситах – тоже назначаются для того, чтобы разжижить слизь в носу, при ларингитах. Далее – это для бронхолегочной системы. Это заболевания трахеи – трахеиты, бронхов – бронхиты, и заболевания легких – это воспаление легких и пневмония», – сказал Зайцев.
Если у вас нет вышеперечисленных заболеваний, а просто сильный кашель, то ингаляторами тоже можно пользоваться.
«Можно использовать ингаляции с антисептиком или с препаратами, которые разжижают слизь, можно комбинировать. При сильном кашле тоже очень неплохо они помогают, потому что есть препараты, которые снимают напряжение слизистой оболочки. Уходит напряжение слизистой, а с ним активный кашель», – добавил оториноларинголог.
Спасут не только от сухого воздуха
Также ингаляторы необходимы детям, у которых по ночам возникает ложный круп. Это острое воспаление гортани. Проявляется оно сухим «лающим» кашлем и хрипом.
«Ложный круп, как правило, возникает у детей. Ингалятор может помочь. Он будет увлажнять слизистую гортани и трахеи, снимет симптомы. А если добавить препараты кортикостероидные ингаляционные и подышать ими, то отек и воспаление быстро будут купированы», – пояснил Зайцев.
Кроме того, ингаляторы хорошо помогают увлажнить слизистую и привести ее в норму, если в помещении слишком сухой воздух.
«При сухом воздухе тоже возникает желание кашлять. Сухой воздух возникает, например, во время ремонта или зимой, когда работает паровое отопление. Вот тогда ингаляторы спасают от сухости и увлажняет слизистую, приводят ее в норму», – сказал он.
Есть и противопоказания
Если у вас появился отек, симптомы ангины или температура тела поднялась выше 38,5 градусов, то ингаляторы категорически запрещено использовать.
«Если есть выраженный отек, то ингалятор использовать не надо, поскольку увлажнение может вызвать еще больший отек. При ангине, например, когда высокая концентрация бактериального вещества (стрептококковые, стафилококковые инфекции) ингаляции делать не нужно. При хроническом тонзиллите, в обострение – тоже запрещено. Иначе из миндалин бактериальное вещество разнесется по всей бронхолегочной системе. При высокой температуре тела (38,5-39 градусов) и выше ингаляции могут привести к выраженному отеку и состоянию удушья. В этом случае можно проводить только небулайзерные ингаляции, от остальных нужно отказаться», – сказал Зайцев.
Без назначения врача
Любое применение ингаляторов необходимо обсудить с врачом. Он назовет точную дозировку, тип ингалятора и препарата, который подойдет лично вам. Однако если речь идет о ложном крупе у детей или необходимости отхаркивания, то применять ингаляторы можно самостоятельно.
«Самостоятельно можно использовать без назначения, если возникает ложный круп у ребенка. Тут уж не до назначений: просто применить ингалятор с физраствором и вызывать бригаду скорой помощи. Второй случай – это когда ребенку нужно хорошее отхаркивание. Нужно использовать физраствор в качестве лекарственного начала и к нему добавлять препарат, который разжижает мокроту, в соотношении 1:10 (1 мл препарата, 10 мл физраствора) Все остальное, тем более, если это касается гормональных препаратов, должен назначать врач в клинике.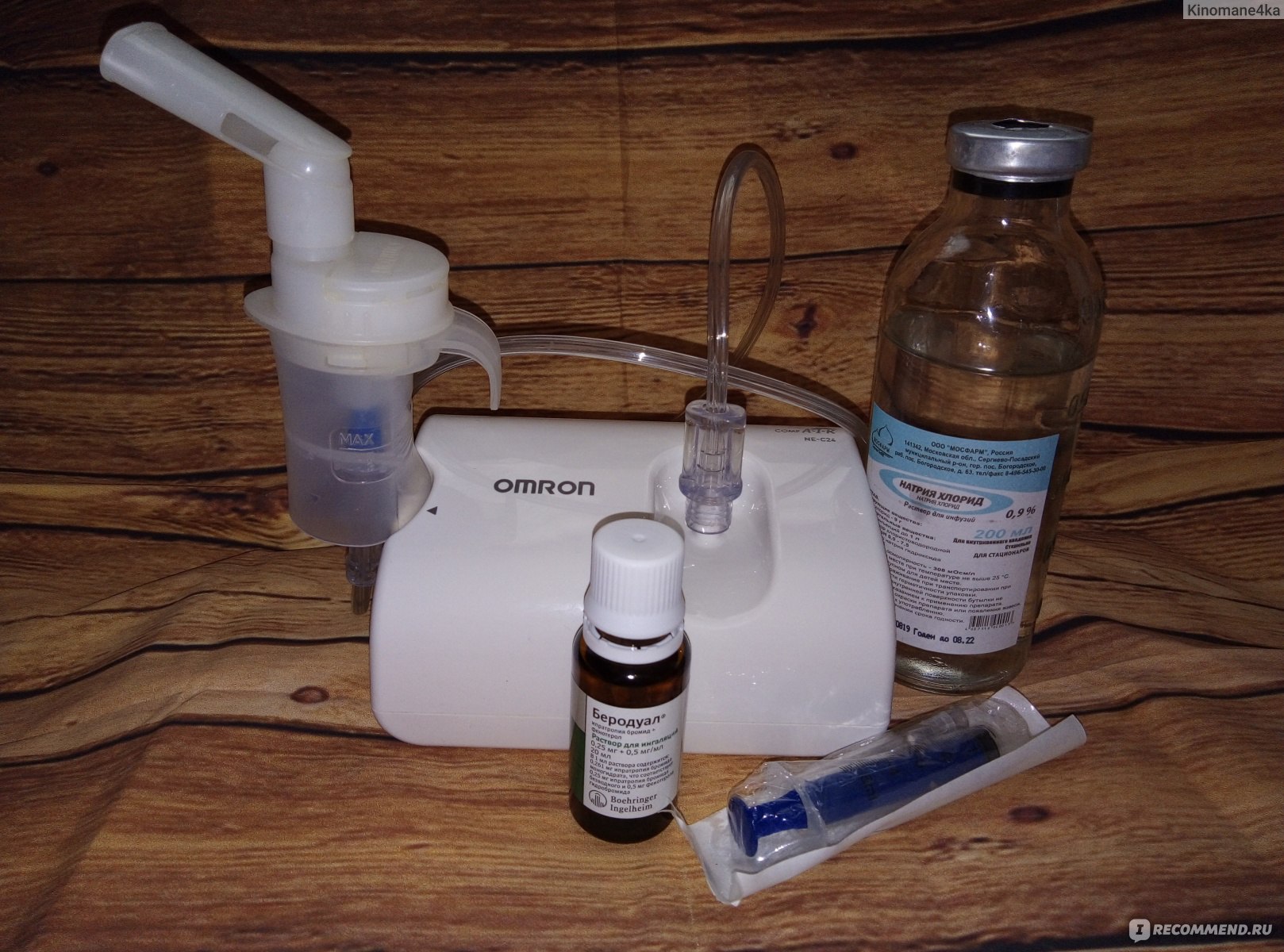
Что заливать в ингалятор | Med-magazin.ua
Ингаляции – эффективный способ лечения в домашних условиях различных заболеваний органов дыхания. С помощью небулайзера (ингалятора) жидкое лекарство преобразовывается в аэрозоль и быстро доставляется к очагу воспаления в носовых проходах, в горле или в бронхах. Что нужно заливать в ингалятор, как часто проводить сеансы и сколько длится курс лечения, определяет только медик после диагностики больного. Но стоит учесть, что ингалятор применим к большому спектру лекарственных препаратов: гомеопатические средства, антисептики, антибиотики, противогрибковые медпрепараты, муколитики, бронхолитики, гормональные лекарства, противоаллергические средства, физраствор.
Если говорить об ограничениях, то далеко не во все модели ингаляторов можно заливать маслянистые растворы, настои трав и минеральную воду. Информацию о том, что можно заливать в ингалятор стоит изучить еще до покупки прибора.
Ингаляции при кашле
Небулайзер используется для лечения сухого, мокрого кашля. Он также незаменим для аллергиков, астматиков, курильщиков, которые постоянно испытывают приступы удушливого кашля. Что заливать в ингалятор при кашле:
- Бронхит – растворы (с применением физраствора) фурацилина, мирамистина, диоксидина, флуимуцила.
-
Общее воспаление дыхательных путей – растворы (с применением физраствора) ротокан, эвкалипт, календула, малавит.

- Влажный кашель – синупрет, мукалтин, пертуссин, лазолван. Все эти препараты соединяются с физраствором.
- Сухой кашель – физраствор соединяется с одним из следующих медикаментов: беротека, сальгима, тровента, беродуал.
Пропорции лекарственного препарата и физраствора подбираются медиком индивидуально, исходя из возраста больного, его массы тела и диагноза.
Заложен нос? Ингалятор поможет!
С помощью небулайзера эффективно и быстро лечится насморк. И все благодаря тому, что струя влажной лекарственной дымки доставляется непосредственно на слизистую и в носовые проходы. Тем самым способствует их очищению, увлажнению, отхождению слизи. Что заливать в ингалятор от насморка может назначать только семейный доктор. Существуют общие медицинские рекомендации для лечения насморка ингалятором:
- Насморк по причине стафилококка – раствор из 1мл хлорфиллипта + 10мл физраствора.
- Острая инфекция в носовых проходах – аптечный раствор фурацилина.
- Профилактика вирусного насморка – раствор из 3мл физрасвтора + 1 ампула лиофизиата.
- Воспаление слизистой носа – раствор из аптечной настойки прополиса и физраствора в соотношении 1 к 20.
Общая рекомендация: температура раствора для ингаляции должна быть комнатной, но не холоднее 20С.
Можно ли при температуре делать ингаляции небулайзером?
Сегодня мы будем разбираться в следующем вопросе медицинского характера. Можно ли при температуре делать ингаляции небулайзером?
Для чего нужен небулайзер?
УвеличитьНебулайзер – это современный ингалятор, который позволяет получить очень мелкий аэрозоль с лекарственным средством. Всем известен, например, «домашний» ингалятор – вареная картошка в кастрюле, накрытой полотенцем.
Поэтому основная цель использования небулайзеров – это лечение заболеваний дыхательных путей на всем протяжении. К таким заболеваниям относятся бронхит, трахеит, ларингит, пневмония, гайморит, грипп.
Можно ли делать ингаляции небулайзером при высокой температуре?
Известно, что чаще всего причиной повышения температуры у взрослых и детей являются острые респираторные заболевания (ОРЗ), которые обычно вызываются различными вирусами. При этом антибиотики являются неэффективным методом борьбы с вирусами, а могут быть использованы только в случае развития бактериальных осложнений. Лечащий врач может направить пациента на УЗИ внутренних органов.
Эксперты говорят
На сегодняшний момент лучшим способом лечения ОРЗ являются как раз небулайзеры. С их помощью можно подводить необходимые лекарства прямо к месту воспаления – к бронхам, трахее. Рекомендуется начинать делать ингаляции небулайзером при температуре и первых признаках ОРЗ – кашле, насморке, чихании.
Особенно эффективны небулайзеры у детей: их бронхи имеют маленький просвет и при воспалении быстро забиваются образующейся мокротой.
Поэтому ответ на вопрос: можно ли делать ингаляцию небулайзером у детей при высокой температуре (например, 38 и более градусов), однозначно положительный. Эффект наблюдается буквально в течение первых минут после ингаляции: начинает отходить мокрота, появляется влажный кашель, улучшается состояние, а через некоторое время начинается снижение температуры.
При этом лекарства, вводимые через небулайзер, используются в таких низких дозировках, что не оказывают никакого системного действия на организм человека.
Можно ли при температуре делать ингаляции небулайзером? Можно! Делать ингаляции данным прибором при температуре можно не только при ОРЗ, но и при других острых и хронических болезнях легких у взрослых и детей, например, пневмониях, обострениях хронического бронхита, муковисцидозе. Во всех случаях отмечается сокращение продолжительности температурного периода, быстрое улучшение самочувствия, ускоряется выздоровление, уменьшается потребность в приеме лекарств.
Подпишитесь на наши новости, чтобы быть в курсе:
Похожие статьи:
Ошибки при использовании ингалятора, небулайзера, как правильно делать ингаляции
Ингаляция – эффективная процедура при заболеваниях дыхательных путей. Но иногда ингаляции усложняют ситуацию, и причина этому − неправильное применение прибора. Расскажем, какие ошибки при использовании небулайзеров нельзя допускать.Семь ошибок при использовании небулайзера
Выбор лекарственного препарата, длительности и кратности проведения процедур зависит от вида и тяжести заболевания. А диагностика и назначение лечения – это прерогатива врача.- Использование масляных растворов
Для проведения ингаляций можно использовать только специальные лекарства, предназначенные для небулайзерной терапии.
- Использование небулайзера сразу после другого члена семьи
- Несоблюдение времени и кратности выполнения ингаляций

- Отмена процедуры при повышенной температуре тела
Гипертермия является противопоказанием для паровых ингаляций, но небулайзеры работают по другому принципу.
- Проведение ингаляций для лечения заболеваний, при которых небулайзерная терапия неэффективна
- Применение формированного дыхания
Ингаляции при ангине: небулайзер для детей, ингаляции при гнойной ангине
Можно ли делать ингаляцию при ангине? Этот метод лечения оправдан, поскольку помогает быстрее избавиться от налета и снять воспаление. Применять его следует в составе комплексной терапии, то есть вместе с антибиотиками и полосканиями.
Преимуществом ингаляции является то, что больной может провести процедуру самостоятельно в домашних условиях. Однако без назначения врача прибегать к данному методу не следует.
Способы проведения процедуры
Ингаляции при ангине делают разными методами, самый простой из которых — дышать паром, накрыв голову полотенцем. Заваренные лекарственные растения при этом помещаются в обычную кастрюлю.
Можно использовать и специальный ингалятор при ангине. С ним процедура становится более комфортной.
Небулайзер при ангине
Небулайзер представляет собой специальный аппарат для вдыхания лекарственных средств. Он позволяет делать так называемые влажные ингаляции, которые, в отличие от прочих (паровых, сухих, масляных), абсолютно безопасны. Можно ли при ангине делать ингаляцию небулайзером? Бесспорно, да, кроме того, при правильном использовании этот аппарат подходит даже для лечения грудничков. Небулайзер действует следующим образом: в него засыпается сухая лекарственная смесь, заливается физиологический раствор, далее прибор преобразует эту жидкость в аэрозоль.
Можно ли при ангине делать ингаляцию небулайзером? Бесспорно, да, кроме того, при правильном использовании этот аппарат подходит даже для лечения грудничков. Небулайзер действует следующим образом: в него засыпается сухая лекарственная смесь, заливается физиологический раствор, далее прибор преобразует эту жидкость в аэрозоль.
При ангине можно дышать данным ингалятором при помощи трубки или мундштука. Раствор распыляется непосредственно на очаг инфекции и охватывает все пораженные болезнью участки. Есть несколько видов небулайзеров:
- компрессорный;
- ультразвуковой;
- меш-небулайзер.
Средства для ингаляций
Лучше дышать над свежеприготовленным лечебным средством, поскольку его активные вещества в этом случае будут действовать более эффективно. Ингаляции при тонзиллите можно делать с использованием шалфея, ромашки, зверобоя, мази «Звездочка», а также эфирных масел.
Смягчить боли в горле позволит и простая вода с добавлением соды. Традиционный способ лечения при ангине — дышать над вареной картошкой. Ее варить нужно до тех пор, пока вода не приобретет характерный картофельный запах. Для усиления эффекта можно добавить корицу или пихтовое масло.
При ангине хороший эффект дают ингаляции с луковым соком. Его необходимо развести раствором хлорида натрия в пропорции 1:2.
Для ингаляций с помощью небулайзера следует использовать медикаментозные средства — антибиотики, антисептики, препараты для укрепления иммунитета. Они при этом дают не менее выраженный эффект, чем при традиционных полосканиях. Если лечащий врач назначил определенные препараты из этой группы, проверить наличие лекарств в аптеках Киева можно через наш ресурс.
Ингаляции при гнойной ангине
Обычно именно данная форма заболевания причиняет наибольшее беспокойство. Ингаляции при гнойной ангине в острой форме делать нельзя. Направленный тепловой поток может спровоцировать прорыв гнойного содержимого, которое в результате разнесется по кровотоку. В результате патогенная флора способна вызвать опасный патологический процесс в любом участке организма.
В результате патогенная флора способна вызвать опасный патологический процесс в любом участке организма.
Лучшее средство от гнойной ангины — это антибиотики, которые воздействуют непосредственно на причину болезни. Они уничтожают патогенные микроорганизмы и предотвращают осложнения.
Хорошо использовать лекарство от гнойной ангины, которое действует местно, но в острый период это могут быть полоскания либо таблетки для рассасывания. Если гнойники прорвались либо их рост остановился, что сопровождается снижением температуры, то ингаляции уже безопасны. И все же лучше проконсультироваться с врачом прежде, чем начинать их применять.
Ингаляции при ангине у детей
Горячий пар маленьким детям противопоказан, так как он может травмировать нежные ткани слизистой оболочки. Лучше всего делать ингаляции при ангине у детей небулайзером.
Растворы с антибиотиками или гормональными средствами при лечении ребенка следует применять осторожно. Можно использовать для ингаляции при ангине небулайзером препараты Ротокан и Тонзилгон-Н, а также календулу, настойку эвкалипта или прополиса. Ингаляции с обычной минеральной водой очень хорошо увлажняют и убирают воспаление.
Ингаляции небулайзером при ангине у детей до 6 месяцев без контроля специалиста применять нельзя. Для ребенка постарше длительность процедуры не должна превышать 5 минут.
Показания к проведению ингаляции у детей. Особенности процедуры
Применение ингаляций для детей – когда нужно делать, технология процесса, особенности процедуры
Лечение простуды у детей – дело хлопотное, но если пользоваться не только современными лекарственными препаратами, а и хорошо знакомыми, проверенными методами, то можно значительно упростить этот процесс. Применение ингаляций для детей во время простуды всегда считалось оправданным – и народная медицина, и официальные научные мужи одобряют подобные процедуры, а такое единодушие встретишь редко.
Родители должны понимать, что ингаляции – лечебная процедура, поэтому ее нужно проводить с соблюдением некоторых правил.
Особенности проведения ингаляций детям
Очень важно понимать, что ингаляции должны делаться ребенку только после консультации с врачом – специалист не только оценит возможные риски проведения такой процедуры, но и подробно расскажет, какие делать ингаляции ребенку, как долго и в каких дозировках. Но если врача «под рукой» нет, то стоит запомнить следующие рекомендации:
- Ингаляции будут полезными при любом виде кашля – сухом или мокром. Воздействуя непосредственно на слизистые дыхательных путей, ингаляционный пар способствует образованию и полноценному отхождению мокроты.
- Простуда, как правило, сопровождается не только кашлем, и многие родители задаются вопросом, делать ли ребенку ингаляции при насморке. Ответ специалистов однозначный – обязательно! Причем, одинаково эффективными будут ингаляции на отварах лекарственных трав, на эфирных маслах и назначенных врачом медикаментах. Кстати, родители могут совмещать ингаляции от кашля и насморка, лечебный эффект все равно будет оказываться.
- Делать ингаляции нужно только через пару часов после приема пищи. Нужно приложить усилия, чтобы ребенок делал правильные вдохи и выдохи, не рекомендуется отвлекать его книжкой или мультфильмами, разговаривать во время процедуры больному также нельзя.
Более подробную информацию о том, сколько дней можно делать ингаляции ребенку, какие лекарственные растения и эфирные масла могут использоваться, можно получить на страницах нашего сайта Добробут. ком.
Очень важно понимать, что даже такие безобидные, на первый взгляд, процедуры, имеют противопоказания к проведению. Например, ингаляции для ребенка будут находиться под запретом в случае частого возникновения у него носовых кровотечений, при ангине и диагностированных заболеваний сердца. Многие родители задаются вопросом, можно ли делать ингаляции при температуре детям? Ответ категоричен – нет! Даже незначительное повышение температуры тела (до субфебрильных показателей) является строгим противопоказанием к проведению ингаляций.
Как правильно проводить ингаляции
Ингаляции могут проводиться старым способом – в кастрюлю или другую посуду наливается подготовленный раствор с лекарственным средством, ребенок наклоняется над сосудом, а сверху его накрывают одеялом. Родители должны быть предельно внимательны и не допускать нахождения в таком «укрытии» ребенка одного, стоит вместе с ним пройти процедуру. Температура воды должна быть не выше 40 градусов, а максимальное расстояние между лицом ребенка и водой должно быть 30 см. В связи с развитием современной медицины и введением в эксплуатацию многочисленных инструментов и приборов возникает закономерный вопрос, можно ли делать ингаляции небулайзером ребенку. Да, врачи разрешают такие процедуры, тем более этот прибор просто в применении и позволяет обеспечить направленное воздействие лечебного пара.
Какие средства лучше использовать для ингаляций:
- эфирные масла ментола, сосны, эвкалипта, можжевельника и герани помогут избавиться от заложенности носа и снизят отечность слизистой при насморке;
- чабрец, душица, лаванда, мать-и-мачеха эффективны при першении в горле и сухом кашле;
- листья дуба, березы, цветки ромашки лекарственной, можжевельник и листья черной смородины помогают в начальной стадии ринита, когда из носовых ходов выделяется прозрачная слизь;
- раствор пищевой соды, сбор из листьев малины и перечной мяты, липовый цвет, мать-и-мачеха целесообразно использовать при проведении ингаляций против кашля (и влажного, и сухого).
Обратите внимание: все перечисленные ингредиенты относятся к категории аллергенов, поэтому перед проведением ингаляционных процедур нужно обязательно исключить неадекватную реакцию детского организма на них.
Обычно ингаляции назначаются детям старше 2 лет, но есть ситуации, когда именно эта лечебная процедура может быстро облегчить состояние больного, имеется четкая инструкция, как делать ингаляции детям до года, но целесообразно будет доверить эту работу профессионалам.
Ингаляции могут стать единственно эффективным способом быстро вылечить простуду у ребенка или облегчить его состояние, снизив интенсивность кашля. Самое главное – правильно их проводить, чтобы выздоровление не сопровождалось неприятными последствиями.
Связанные услуги:
Консультация педиатра
Влияние ингаляционного гипертонического (7%) физиологического раствора на функциональный тест легких у детей дошкольного возраста с муковисцидозом: результаты перекрестного рандомизированного клинического исследования | Итальянский педиатрический журнал
Настоящее двойное слепое рандомизированное перекрестное исследование 12 детей дошкольного возраста с муковисцидозом в клинически стабильных условиях показывает, что вдыхание HS два раза в день является безопасным лечением. Насколько нам известно, это первое исследование, в котором проверяется методика Rint, объективное измерение функции легких в этом диапазоне возрастов [10, 12, 13, 14], в течение курса лечения HS у детей с муковисцидозом.Наши данные, по-видимому, подтверждают краткосрочные и среднесрочные преимущества ГС для небольшой группы молодых людей на ранней стадии поражения легких, широко описанные в литературе по взрослым пациентам [1, 2, 7, 15, 16]. Фактически после 16-недельной терапии HS было зарегистрировано значительное улучшение спирометрических показателей, тогда как в группе NS было обнаружено их ухудшение. Аналогичным образом Rosenfeld et al. продемонстрировали значительное улучшение ОФВ0,5 в группе 7% детей младше 6 лет с муковисцидозом, даже если не было достигнуто снижения легочных обострений [6].Эти небольшие изменения могут отражать тенденцию к улучшению работы дыхательных путей, что может иметь клинически значимые последствия. Суббарао и др. [4] было пилотным исследованием, в котором анализировались полезность, безопасность и переносимость ГВ у детей. Единственное предыдущее исследование функций легких (с помощью спирометрии и техники быстрой торакоабдоминальной компрессии с повышенным объемом) у детей дошкольного возраста (5,7 ± 0,8 лет) с муковисцидозом, получавших терапию HS, было проведено Dellon et al. [5].
[5].
Благоприятное воздействие вдыхаемого HS на дыхательные пути осуществляется несколькими постулированными молекулярными механизмами: HS разрушает ионные связи в слизи и экранирует отрицательные заряды, тем самым снижая вязкость секрета; регидратирует поверхность дыхательных путей, улучшая реологию слизи; наконец, вызывает кашель [1, 17, 18].Кроме того, HS способствует улучшению экспираторного, а также инспираторному снижению сопротивления дыхательных путей за счет уменьшения воспалительного отека дыхательных путей.
В нашей небольшой серии HS оказался безопасным и переносимым препаратом. Наиболее частыми нежелательными явлениями, ожидаемыми при введении терапии, были кашель, раздражение горла и неприятный соленый привкус [2]. В нашем исследовании два пациента указали на усиление кашля, а один пожаловался на раздражение ротоглотки. Кашель обычно уменьшается со временем.Однако мы использовали премедикацию бронходилататорами для предотвращения сужения бронхов дыхательных путей.
Настоящее исследование может представлять интерес также с методологической точки зрения, поскольку оно является первым, в котором для оценки функции легких у детей дошкольного возраста используется метод сопротивления прерыванию — золотой стандарт для этой возрастной группы. Фактически, измерение функции легких у детей младшего возраста может быть затруднено и подвержено увеличению частоты отказов и повышенной вариабельности. Обычные функциональные тесты легких, такие как спирометрия и бодиплетизмография, имеют ограниченное применение, потому что эти методы требуют высокой степени понимания и сотрудничества субъекта [19, 20].
Дети этой возрастной группы слишком стары, чтобы получать седативные препараты, но они не могут активно сотрудничать во многих физиологических маневрах, необходимых для функциональных тестов легких. Вероятно, по этой причине не было получено статистически значимых результатов измерения ОФВ1 с помощью спирометрии.
Ринт и спирометрия отражают различные аспекты функции легких и не совсем взаимозаменяемы: Ринт больше зависит от функции крупных дыхательных путей, и он измеряет общую систему сопротивления и некоторое дополнительное сопротивление грудной стенки. Более того, это быстрая неинвазивная мера респираторного сопротивления во время приливного дыхания, которую дошкольникам легче выполнить, чем спирометрию [21, 22]. Этот метод оказался надежным инструментом при диагностике легочной функции у молодых пациентов с МВ [10, 12, 13, 14], даже если его использование, стандартизированное рабочей группой ERS / ATS, сообщило мало доказательств, подтверждающих клиническая польза для дошкольников с МВ [22]. Мы считаем, что Rint и спирометрия могут сыграть роль в оценке детей дошкольного возраста с CF, потому что они могут улучшить нашу способность выявлять и лечить ранние заболевания легких и обострения, особенно в детских респираторных центрах, где другие более дорогие методы недоступны.
Более того, это быстрая неинвазивная мера респираторного сопротивления во время приливного дыхания, которую дошкольникам легче выполнить, чем спирометрию [21, 22]. Этот метод оказался надежным инструментом при диагностике легочной функции у молодых пациентов с МВ [10, 12, 13, 14], даже если его использование, стандартизированное рабочей группой ERS / ATS, сообщило мало доказательств, подтверждающих клиническая польза для дошкольников с МВ [22]. Мы считаем, что Rint и спирометрия могут сыграть роль в оценке детей дошкольного возраста с CF, потому что они могут улучшить нашу способность выявлять и лечить ранние заболевания легких и обострения, особенно в детских респираторных центрах, где другие более дорогие методы недоступны.
В настоящее время терапию HS нельзя рассматривать как альтернативу рчДНазе, которая продемонстрировала большую способность улучшать функцию легких [3, 23,24,25] и уменьшать легочные осложнения, но мы всегда должны помнить, что терапия рчДНазой стоит дорого, и его использование в настоящее время ограничено во многих странах только для пациентов с умеренным или тяжелым респираторным усилием.
Лечение гипертоническим раствором достаточно дешево и безопасно и позволяет хотя бы на кратковременное и среднесрочное улучшение дыхательной функции.Появление в последнее время рецептуры HS вместе с гиалуроновой кислотой может быть полезным для дальнейшего предотвращения кашля и жжения, вызванных единственным HS [26]. Однако у детей с МВ, чтобы избежать потенциального риска, связанного с загрязнением растворов ГВ, мы должны рекомендовать использовать стерильные единичные лекарственные формы [27].
В нашем исследовании могут быть выявлены некоторые ограничения, в частности, небольшое количество серий, набор в один центр и отсутствие периода вымывания между базовыми показателями.
Кроме того, мы решили обследовать детей с МВ в стабильных условиях с вполне нормальными спирометрическими показателями и параметрами Rint при зачислении. Наконец, мы ограничили функциональные тесты легких спирометрией и ринтом, поскольку были недоступны многократные вдохи инертного газа и техника принудительных колебаний.
Наконец, мы ограничили функциональные тесты легких спирометрией и ринтом, поскольку были недоступны многократные вдохи инертного газа и техника принудительных колебаний.
Ингаляционный гипертонический физиологический раствор, безопасный, эффективный для младенцев с CF
В исследовании, проведенном в Германии, было показано, что лечение ингаляционным гипертоническим солевым раствором безопасно и эффективно для улучшения дыхания у младенцев с муковисцидозом (МВ).
Изменение индекса клиренса легких (LCI) от исходного уровня до 52 недели было больше у младенцев, получавших гипертонический раствор, на -0,6 по сравнению с -0,1 у младенцев, получавших изотонический физиологический раствор ( P <0,05), Mirjam Stahl, MD, of Гейдельбергский университет в Германии и его коллеги сообщили.
Два раза в день ингаляции 6,0% гипертонического раствора и 0,9% изотонического раствора в целом хорошо переносились, и количество побочных эффектов не различалось между двумя группами ( P = 0.49), — написали они в Американском журнале респираторной медицины и реанимации .
Хотя было показано, что гипертонический раствор приносит пользу младенцам старшего возраста и детям с МВ, рандомизированное контролируемое исследование является первым, в котором изучается лечение, которое включает стерилизованный раствор гипертонического раствора, вдыхаемый в распыленной форме с целью разжижения слизи в дыхательных путях. — у младенцев с прогрессирующим наследственным заболеванием легких. Предыдущие исследования на мышах и детях с МВ показали, что лечение уменьшает закупорку слизистой, что может привести к обструкции дыхательных путей и инфекциям.
Это исследование также является первым, показывающим, что два показателя количественного результата — LCI и магнитно-резонансная томография (МРТ) грудной клетки — могут быть использованы в клинических испытаниях с участием очень маленьких детей с МВ.
«Несколько исследований групп по всему миру, исследующих младенцев и детей дошкольного возраста с МВ, выявленным при скрининге новорожденных, показали, что заболевание легких при МВ начинается в первые месяцы жизни, оставляя лишь узкое окно возможностей для профилактических терапевтических вмешательств», — говорится в заявлении Шталь.
Она отметила, что, задерживая начало и прогрессирование заболевания легких, связанного с МВ, гипертонический раствор может быть многообещающей терапевтической стратегией для младенцев и детей с этим заболеванием.
В исследовании PRESIS (Профилактическое вдыхание гипертонического раствора у младенцев с МВ) исследователи рандомизировали 42 младенцев (<4 месяцев) с МВ, проходящих лечение в одном из пяти учреждений в Германии, чтобы они получали гипертонический раствор с содержанием соли 6,0% дважды в день концентрации (n = 21) или изотонический солевой раствор в концентрации 0.9% (n = 21).
В дополнение к оценке эффективности лечения, исследователи изучили, можно ли безопасно выполнять LCI и МРТ грудной клетки (используемые для определения эффективности) у младенцев.
«До сих пор испытаниям, проверяющим безопасность и эффективность профилактических методов лечения, начинающихся в первые месяцы жизни у младенцев с МВ, мешало отсутствие количественных показателей исходов заболевания легких в этой сложной возрастной группе», — писали Шталь и его коллеги.
Они добавили, что серия недавних исследований показывает, что LCI, которая является мерой однородности вентиляции, полученной в результате вымывания нескольких вдохов, может быть полезной мерой функции легких, прогрессирования заболевания и ответа на терапию у младенцев.Аналогичным образом было показано, что МРТ грудной клетки является чувствительной для выявления ранних аномалий в структуре легких у младенцев с МВ.
Среди других ключевых результатов PRESIS:
- Прибавка в весе улучшилась у младенцев, получавших гипертонический раствор ( P <0,05)
- Обострения легких и результаты МРТ грудной клетки не различались между двумя группами
«PRESIS — первое рандомизированное контролируемое испытание, в котором проверяются осуществимость, безопасность и начальная эффективность профилактического лечения заболеваний легких, начатых в первые месяцы жизни у младенцев с МВ, с использованием LCI и МРТ в качестве количественных показателей исходов раннего заболевания легких », — пишут исследователи.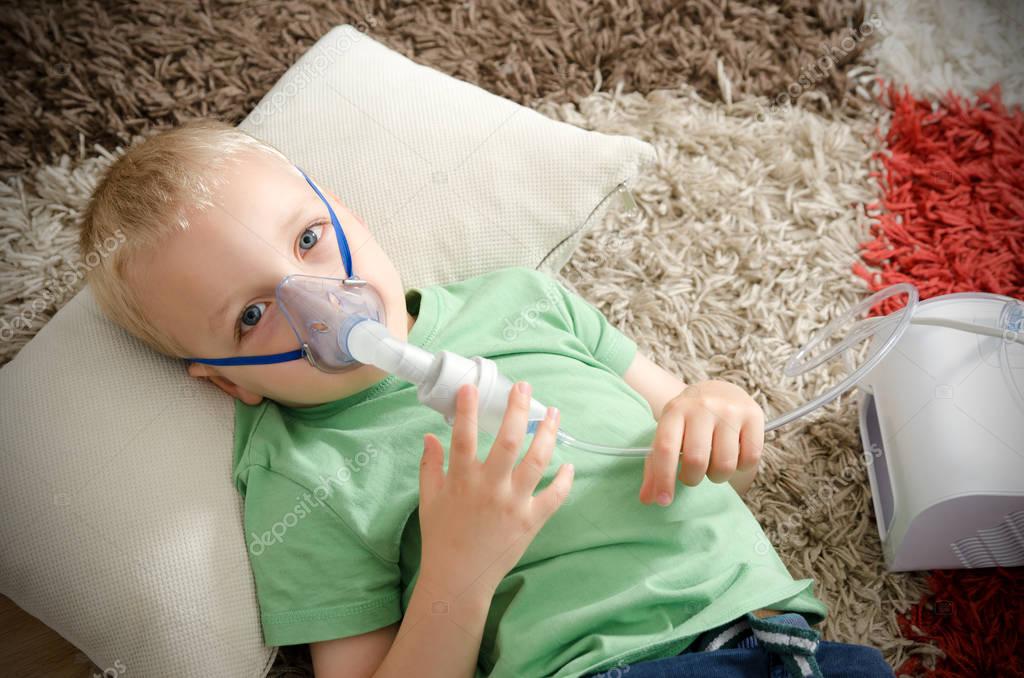 «Это исследование демонстрирует, что рандомизированные контролируемые испытания, начинающиеся в раннем младенчестве, включая регулярное лечение ингаляционными растворами и повторные измерения LCI и МРТ в течение 12 месяцев, осуществимы и хорошо приняты родителями».
«Это исследование демонстрирует, что рандомизированные контролируемые испытания, начинающиеся в раннем младенчестве, включая регулярное лечение ингаляционными растворами и повторные измерения LCI и МРТ в течение 12 месяцев, осуществимы и хорошо приняты родителями».
Результаты также показывают, что раннее вмешательство оказало благотворное влияние на функцию легких и благополучие среди младенцев с CF, и исследование показало, что LCI является более чувствительной мерой ответа на лечение, чем показатели морфологии МРТ или легочные обострения у младенцев с CF, исследователи написал.
«Это первоначальное рандомизированное контролируемое исследование подтверждает, что профилактическое лечение ингаляционным гипертоническим раствором, начиная с первых месяцев жизни, безопасно и оказывает терапевтическое воздействие на функцию легких и благополучие младенцев с МВ», — заключили Шталь и его коллеги. «Эти данные подтверждают проведение будущих рандомизированных контролируемых испытаний для определения безопасности и эффективности стратегий профилактического лечения, которые могут отсрочить или предотвратить прогрессирующее повреждение легких у пациентов с МВ.«
Последнее обновление 9 ноября 2018 г.
Раскрытие информации
Исследование было поддержано грантами Фонда Дитмара Хоппа и Федерального министерства образования и науки Германии. Растворы и ингаляционные устройства, использованные в исследовании, были предоставлены PARI Pharma.
Лучшие домашние средства для облегчения
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Вот наш процесс.
Когда внутренняя часть носа сухая, это может быть неудобно, а иногда и болезненно, но обычно человек может лечить это дома. Домашние средства от сухости в носу включают вдыхание пара, использование увлажнителя воздуха, а также спреи для носа или полоскания.
Медицинский термин для обозначения ощущения сухости в носовых ходах — сухой ринит. Часто возникает в результате простуды или аллергии.
Сухой нос обычно безвреден.Однако, если его не лечить, это может вызвать более неприятные симптомы, такие как:
- зуд
- жжение
- корка
- кровотечение из носа
- заложенность
Следующие домашние средства могут помочь предотвратить и облегчить симптомы сухости внутри носа.
Влажная среда помогает поддерживать влажность носовых ходов, что снимает заложенность носа и позволяет пазухам правильно дренировать.
Увлажнители могут заменить влагу, потерянную из-за кондиционирования воздуха и центрального отопления в домах и офисах.
В идеале человек должен чистить увлажнитель каждый день, чтобы предотвратить рост плесени и бактерий, которые могут быть вредными для здоровья.
Идеальная влажность в помещении составляет 30–50 процентов, в зависимости от температуры в помещении.
Важно отметить, что более высокий уровень влажности может способствовать росту пылевых клещей и других аллергенов, которые могут ухудшить симптомы.
Гигрометр, представляющий собой устройство для измерения относительной влажности, может помочь человеку решить, следует ли и когда использовать увлажнитель воздуха.
Люди, у которых нет доступа к увлажнителю, могут достичь аналогичных результатов, вдыхая пар из:
- чаши с горячей водой
- горячего душа или ванны
- сауны
Однако преимущества паровой ингаляции могут быть только быть временным. Чтобы не обжечь кожу, убедитесь, что вода не кипящая и не слишком горячая.
Употребление слишком малого количества воды может высушить ткани тела, в том числе ткани носовых ходов.
Раньше органы здравоохранения рекомендовали выпивать 8 стаканов воды в день.
Однако исследования 2018 года показывают, что лучший способ сохранить водный баланс человека — это просто пить всякий раз, когда он чувствует жажду, за исключением случаев особенно интенсивных упражнений.
Солевые назальные спреи увлажняют носовые ходы. Это помогает улучшить отток слизи и удалить раздражители, такие как пыль, грязь и пыльца, до того, как они вызовут воспаление.
Солевые назальные спреи обычно мягкие и продаются в аптеке без рецепта.Всегда внимательно читайте упаковку этих продуктов и обязательно следуйте инструкциям.
В качестве альтернативы человек может приготовить физиологический раствор дома, используя:
- не йодированную соль, которая в идеале не должна содержать агентов, препятствующих слеживанию, или консервантов, так как они могут раздражать носовые проходы
- пищевая сода
- 8 унций или 1 стакан дистиллированной воды, или такое же количество водопроводной воды, которое кипятилось в течение 3-5 минут
- небольшая бутылка с распылителем мелкодисперсного тумана
Для приготовления и использования физиологического раствора (для взрослых):
- Смешайте 3 чайные ложки соли с 1 чайной ложкой пищевой соды и храните смесь в небольшом герметичном контейнере.
- Добавьте 1 чайную ложку смеси в воду.
- При использовании кипяченой воды сначала дайте ей полностью остыть.
- Налейте раствор в распылитель.
- Наклоните голову вперед, медленно вдохните через нос и распылите раствор один или два раза в каждую ноздрю.
Приготовьте новый раствор и перед каждым использованием убедитесь, что распылитель чистый.
Человек также может осторожно промыть физиологический раствор через ноздри с помощью шприца с грушей или устройства, называемого нети-потом.
Удаляет раздражители и очищает носовую полость, чтобы она лучше впитывала другие лекарства.
Промывание носа можно приобрести без рецепта. Всегда внимательно читайте упаковку и следуйте инструкциям.
Человек также может промыть нос дома:
- Приготовьте солевой раствор, описанный выше.
- Наберите физиологический раствор в шприц с грушей или налейте его в нети-горшок.
- Наклонитесь над раковиной, глядя в таз.Наклоните голову влево так, чтобы левая щека была параллельна раковине.
- Поместите носик нети-пота или шприца прямо в правую ноздрю.
- Дышая нормально через рот, осторожно выдавите или влейте примерно половину физиологического раствора в правую ноздрю. Через несколько секунд раствор должен вытечь из другой ноздри.
- Выплюнуть любой раствор, стекающий в рот.
- Осторожно высморкайтесь, чтобы удалить остатки.
- Повторите этот процесс, используя противоположную ноздрю.
Обязательно наклоните голову, как описано, чтобы раствор не стекал по задней стенке горла или в глаза.
Приготовьте свежий физиологический раствор и перед каждым использованием убедитесь, что шприц с грушей или нети-пот чистые.
Сухость в носу часто возникает в результате слишком частого сморкания.
Некоторые лекарства, такие как назальные деконгестанты и антигистаминные препараты, также могут вызывать или усугублять сухость.
Редко стойкая сухость в носу может сигнализировать о более серьезном заболевании, например:
- Синдром Шегрена : это иммунное заболевание поражает железы, выделяющие жидкости, такие как слезы и слюна.Это вызывает сухость в глазах и во рту, а также может повлиять на нос и другие части тела.
- Атрофический ринит : Это состояние вызывает усадку слизистой оболочки носовых ходов и образование толстых сухих корок внутри носа. Осложнения могут включать потерю обоняния, кровотечение из носа и инфекции.
Если нос сильно или постоянно пересыхает, обратитесь к врачу.
Также рекомендуется обратиться за медицинской помощью, если сухость в носу сопровождает такие симптомы, как боль, частые носовые кровотечения или признаки инфекции.
Домашние средства, перечисленные в этой статье, можно приобрести в Интернете.
Лечение органов дыхания
Понимание того, как действуют эти лекарства и почему вы принимаете их в определенном порядке, поможет вам понять важность выбора времени. Поскольку лечение CF является индивидуальным, некоторым людям могут быть прописаны не все перечисленные лекарства, и в этом случае вы просто следуете порядку, исключая лекарства, которые вам не прописаны.
Шаг 1. Откройте дыхательные пути с помощью бронходилататора
(Пример: Альбутерол, ProAir, Вентолин, Провентил)
Бронходилататор расслабляет гладкие мышцы дыхательных путей, открывая их, обеспечивая лучший воздушный поток и облегчая очистку дыхательных путей.
Шаг 2: Увлажните дыхательные пути осмотическим агентом
(Пример: гипертонический солевой раствор)
Вдыхание 7% -ного гипертонического солевого раствора (HTS) помогает гидратировать густую слизь, облегчая ее движение. Поскольку HTS может вызвать бронхоспазм, рекомендуется всегда давать бронходилататор в первую очередь.
Шаг 3: Разжижайте слизь муколитиком
(Пример: Pulmozyme, Mucomyst)
Муколитики разжижают густую липкую слизь в легких. Когда слизь меньше липкой и липкой, ее легче мобилизовать, кашлять или выдыхать.
Шаг 4. Удалите слизь с помощью техники очистки дыхательных путей
(Пример: CPT, Vest, acapella, huffing, PEP)
После того, как дыхательные пути расслаблены и более открыты, а муколитик разжижает слизь, наступает время для техники очистки дыхательных путей (ACT).АКТ поможет мобилизовать слизь из более мелких дыхательных путей в более крупные, где ее удалит кашель или раздражение. Обычно при МВ слизь в легких содержит миллионы бактерий, поэтому, чтобы избавиться от нее, как обычно, можно выполнять шаги 1,2,3 в таком порядке, пока вы находитесь в жилете или принимаете CPT
Обычно обработка жилета занимает 20-30 минут. Настройки вашего жилета, возможно, со временем придется отрегулировать, как и размер вашего жилета. Обычно мы начинаем подбирать жилетки детям примерно в возрасте 2 лет, и размер жилета часто меняется в зрелом возрасте.Большинство страховых компаний теперь без проблем покрывают жилеты для всех пациентов, и компании, занимающиеся жилетом, будут работать с вами с любыми вашими трудностями, включая ремонт, обновление и т. Д.
Настройки вашего жилета, возможно, со временем придется отрегулировать, как и размер вашего жилета. Обычно мы начинаем подбирать жилетки детям примерно в возрасте 2 лет, и размер жилета часто меняется в зрелом возрасте.Большинство страховых компаний теперь без проблем покрывают жилеты для всех пациентов, и компании, занимающиеся жилетом, будут работать с вами с любыми вашими трудностями, включая ремонт, обновление и т. Д.
Шаг 5. Убейте бактерии вдыхаемым антибиотиком
(Пример: Tobi, Tobi podhaler, Colistin, Cayston)
После того, как очистка дыхательных путей и маневр кашля или грохота очистили ваши легкие от разрыхленной слизи, пришло время для вдыхания антибиотика, который помогает убить бактерии, оставшиеся в легких. .
Шаг 6. Уменьшите отек дыхательных путей с помощью противовоспалительного средства
Пример: Flovent, Advair)
CF дыхательные пути могут воспаляться из-за слизи и инфекции. Уменьшить отек помогут противовоспалительные препараты. Лучше всего принимать это в последнюю очередь после того, как будут приняты все другие лекарства. Всегда не забывайте полоскать рот после вдыхания стероидов.
Для получения более подробной информации о вышеуказанных лекарствах щелкните здесь.
Щелкните здесь, чтобы получить более подробные инструкции от CF Foundation по проведению дыхательных процедур с вашим младенцем или малышом
Щелкните здесь, чтобы получить инструкции по очистке небулайзера
Пожалуйста, задавайте команде CF любые вопросы, которые могут у вас возникнуть.
Ингаляционная терапия через небулайзер
Для получения дополнительной информации об этих небулайзерах:
Небулайзеры PARI
Компрессор InnoSpire Deluxe и небулайзер SideStream
InnoSpire Go, техническое описание
Небулайзеры FLAEM
Pari Sinus Видео с инструкциями
Сжатый воздух, подаваемый компрессором, проходит через сопло распылителя и создает аэрозоль на выходе из сопла (рис. 2). Созданный таким образом аэрозоль можно затем вдохнуть через мундштук или маску.
2). Созданный таким образом аэрозоль можно затем вдохнуть через мундштук или маску.
Рис. 2 Производство аэрозоля
Основными факторами, определяющими, где в дыхательных путях будет осаждаться распыленная капля лекарственного средства, являются:
Размер капель (см. Рис. 3 и 4)
Тип вентиляции
Возраст и / или состояние легких
Температура и влажность
Гравитация — осаждение наибольшее в основании в положении сидя, лежа на боку может увеличиваться апикальное отложение
Проще всего контролировать размер капель.Попадая в легкие, распыленные капли могут осаждаться посредством следующих механизмов:
Капли большего размера могут осаждаться в результате удара о разветвления дыхательных путей
Более мелкие аэрозоли осаждаются за счет осаждения и диффузии в более мелких дыхательных путях и альвеолах
Рис. 3 Размер частиц и осаждение
Рис. 4 Размер частиц и осаждение
Схема вентиляции также влияет на осаждение (см. Методику выше). Система PARI PIF (Peak Inspiratory Flow) (найденная в небулайзерах PARI) обеспечивает обратную связь с пациентами о правильном дыхании.Сопротивление ощущается при вдохе, если скорость потока слишком высока (выше 25 л / мин).
Дополнительная информация при использовании небулайзера:
Чистка всего оборудования небулайзера имеет важное значение и должна выполняться ежедневно, чтобы предотвратить заражение. См. Инструкции производителя для правильной процедуры для каждого устройства.
Очистка всех небулайзеров PARI и принадлежностей:
Автоклавируется до 136 ° Цельсия
Можно мыть посуду
Можно стерилизовать в кипящей воде
Можно стерилизовать в паровом стерилизаторе
Очистка небулайзеров SideStream:
НебулайзерыМыть после каждого использования теплой мыльной водой
Каждую неделю кипятить в течение 10 минут с несколькими каплями жидкого моющего средства
следует регулярно обслуживать и заменять детали в соответствии с инструкциями производителя. Признаком того, что может потребоваться замена, является то, что распыление раствора занимает значительно больше времени.
Признаком того, что может потребоваться замена, является то, что распыление раствора занимает значительно больше времени.
При распылении антибиотиков рекомендуется либо использовать прикрепленный к небулайзеру фильтр, который поглощает более 90% выдыхаемых антибиотиков, либо использовать устройство в хорошо вентилируемом помещении, например, рядом с открытым окном (PARI_Filter_Set_instructions) . При распылении антибиотиков следует также надевать очки на глаза.
Добавление устройств PEP к небулайзерам (рис. 5-9):
Пациенты могут выбрать или получить рекомендации добавить в небулайзер положительную экспираторную терапию для экономии времени.Нет достаточных исследований, чтобы рекомендовать эту практику. Это может быть целесообразно для пациентов с плохой приверженностью к терапии или принимающих несколько лекарств в небулайзере (Olsen 2015).
У пациентов с закупоркой слизью и долевым коллапсом комбинация PEP-терапии и изотонического или гипертонического солевого раствора может привести к эффективной мобилизации слизи.
Не используйте ПКП с ингаляционными антибиотиками, поскольку добавление ПКП значительно снижает осаждение аэрозоля в легких (Laube 2005).
| Рис.5 PARI Sprint с PARI PEP S | Рис.6 PARI LC Plus с PARI PEP |
| Рис.7 Аэробика с насадкой для небулайзера | Рис.8 Дуэт Acapella с небулайзером |
Рис.9 TheraPEP с небулайзером
Информацию о том, где купить небулайзеры в Австралии и Новой Зеландии, см. В разделе «Ресурсы».
Список литературы
Солевой назальный спрей: применение, дозы, меры предосторожности
Солевой назальный спрей — это простой раствор соленой воды, который можно использовать как детям, так и взрослым. Он может помочь вам избавиться от сухости в носу (помогает предотвратить кровотечение из носа), заложенности носа, связанной с простудой или аллергией, или даже от храпа. Это также может быть полезным дополнительным лечением, если у вас синдром обструктивного апноэ во сне. Обычно они выпускаются в виде шприцевых бутылочек или флаконов с помпой для непосредственного использования в носу и продаются без рецепта.Солевой назальный спрей имеет небольшой риск побочных эффектов и может использоваться сколько угодно часто.
Он может помочь вам избавиться от сухости в носу (помогает предотвратить кровотечение из носа), заложенности носа, связанной с простудой или аллергией, или даже от храпа. Это также может быть полезным дополнительным лечением, если у вас синдром обструктивного апноэ во сне. Обычно они выпускаются в виде шприцевых бутылочек или флаконов с помпой для непосредственного использования в носу и продаются без рецепта.Солевой назальный спрей имеет небольшой риск побочных эффектов и может использоваться сколько угодно часто.
Что такое назальный солевой спрей?
Большинство солевых спреев для носа содержат стерилизованную воду, соль (хлорид натрия), а иногда и консерванты, чтобы продлить срок их хранения. Обычная система доставки — это шприц или флакон с помпой. Точно так же есть солевые капли для носа для младенцев, в которых используется капельница.
Солевые назальные спреи можно купить без рецепта в большинстве аптек или даже в продуктовом магазине в проходе с лекарствами.Существует множество магазинов и торговых марок, включая вариации на несколько тем: Ocean Mist, Ocean Spray, Ocean, Simply Saline Nasal Mist и т. Д. Эти продукты не дорогие, часто доступны всего за несколько долларов, но всегда менее 10 долларов.
Вы также можете сделать свой собственный назальный спрей с солевым раствором и использовать его с маленькой бутылочкой для шприца.
использует
Есть ряд состояний, которые можно улучшить с помощью назального солевого спрея. К ним относятся:
- Сухость в носу
- Заложенность носа из-за простуды или инфекции носовых пазух
- Аллергия
- Профилактика носовых кровотечений (носовых кровотечений)
- Храп
- Постназальное выделение
Если у вас есть состояние, при котором назначают стероидные назальные спреи, ваш врач может порекомендовать использовать назальный спрей с солевым раствором перед каждым применением.
Некоторые люди с обструктивным апноэ во сне могут также использовать назальный солевой раствор, чтобы уменьшить заложенность носа ночью при использовании CPAP. Поскольку он может вымывать частицы, называемые аллергенами, это может уменьшить отек слизистой оболочки носа. Это может улучшить поток воздуха через нос и предотвратить дыхание через рот (что также может способствовать храпу).
Преимущество солевого спрея для носа заключается в том, что отсутствует риск возникновения заложенности носа (когда духота становится хронической по мере того, как действие лекарства прекращается).Эта проблема может возникнуть при длительном использовании противоотечных назальных спреев, таких как Африн (оксиметазолин).
Дозировка
Спрей с солевым раствором можно наносить через ноздри так часто, как того требуют симптомы. Его можно использовать ежедневно без потенциального вреда. Эффект может быть относительно кратковременным, требуя многократного использования в день. При чрезмерном использовании вы можете просто заметить насморк по мере того, как вытечет лишняя вода.
Модификации
Солевой назальный спрей безопасен для детей и взрослых.Для младенцев предпочтительны солевые капли в нос.
Он не взаимодействует с другими лекарствами, но если вы используете солевой назальный спрей вместе с лекарственными назальными спреями (такими как стероидный назальный спрей), его следует использовать в первую очередь. Если вы используете его после применения лечебного назального спрея, вы можете смыть лекарство и, следовательно, снизить его эффективность.
Как принимать назальный солевой спрей
Прочтите инструкции к продукту, чтобы определить, как лучше всего использовать спрей.
Для получения общих рекомендаций выполните следующие действия:
- Вы можете находиться в вертикальном положении, и вам не нужно запрокидывать голову назад.
- Очистите ноздри, осторожно высморкавшись.

- Закройте ноздрю, в которую не собираетесь распылять спрей, прижав к ней палец.
- Поместите баллончик с распылителем под ноздрю, на которую вы наносите его, так, чтобы прицелиться от перегородки (середины носа), чтобы не повредить ее.
- Закройте рот и слегка вдохните через ноздрю, осторожно сжимая или накачивая аппликатор спрея.Обычные инструкции заключаются в применении двух сжатий.
Сделай сам
Вы можете сделать свой собственный солевой назальный спрей из поваренной соли и водопроводной воды. Простой рецепт: смешайте 1 чайную ложку соли с 1 литром водопроводной воды. Для безопасности кипятите соленую воду в течение 20 минут, затем охладите ее, пока она не станет чуть теплой.Используйте чистую бутылку для отжима.
Побочные эффекты
Если вы заметили какое-либо жжение, это может быть связано с консервантами в солевом спрее для носа, который вы используете.В этом случае поищите продукты без консервантов или сделайте свой собственный физиологический раствор.
Альтернативы
В зависимости от ваших симптомов могут быть другие эффективные варианты лечения. Например, некоторым полезно использовать нети-пот с физиологическим раствором для снятия аллергии или для устранения заложенности носа.
Если у вас есть постоянные проблемы с заложенностью носа или пазух, обратитесь к врачу, чтобы ваша проблема могла быть правильно диагностирована и решена.
Использование других методов лечения аллергии или хирургического вмешательства, включая уменьшение носовых раковин, может быть даже возможным, в зависимости от характера проблемы.Поговорите со своим врачом о том, что лучше всего подойдет вам, но начать с назального солевого спрея — это безопасный и эффективный вариант.
Re: Пациентам с положительным результатом на SARS-COV-2 лечения небулайзером следует избегать
Уважаемый редактор
Недавнее исследование оценило стабильность SARS-CoV-2 и SARS-CoV-1 в аэрозолях и на различных поверхностях и оценило скорость их распада. Оба вируса оставались жизнеспособными в аэрозолях на протяжении всего эксперимента (3 часа) со снижением инфекционного титра с 103.От 5 до 102,7 TCID50 на литр воздуха (1).
Оба вируса оставались жизнеспособными в аэрозолях на протяжении всего эксперимента (3 часа) со снижением инфекционного титра с 103.От 5 до 102,7 TCID50 на литр воздуха (1).
В Италии, поскольку COVID-19 перегрузил систему здравоохранения по всей северной Италии, пациенты с легким заболеванием остаются дома, где лекарства с помощью небулайзера часто назначаются самостоятельно, физиологический раствор, муколитики, бронходилататоры, ингаляционные стероиды и другие препараты для облегчения состояния. кашель. К сожалению, во время распыления богатые вирусами частицы испускаются пациентом во время выдоха, кашля, чихания и разговора и могут часами оставаться жизнеспособными в аэрозолях в палате пациента, подвергая членов семьи и / или сожителей заражению SARS-COV-2.
Как указано в недавнем документе COVID-19: Руководство по профилактике инфекций и контролю за ними в медицинских учреждениях (1), «во время распыления аэрозоль поступает из не относящегося к пациенту источника (жидкость в камере распылителя) и не несет вирусные частицы. Если частица в аэрозоле сливается с загрязненной слизистой оболочкой, она перестанет переноситься по воздуху и, следовательно, не будет частью аэрозоля ». К сожалению, не все частицы слипаются на поверхности слизистых оболочек, и многие из них выводятся наружу во время выдоха, кашля, чихания и разговора.Эти частицы были в тесном контакте с вирусом и потенциально заразны. Если SARS-COV-2 может оставаться жизнеспособным в аэрозолях не менее 3 часов (1), лечение небулайзером инфицированного пациента может привести к распространению Covid-19. Следовательно, этого следует избегать с положительными людьми SARS-COV-2 в домашних условиях. Небулайзер следует использовать только в четко определенных ситуациях, поскольку текущая пандемия случаев COVID-19 требует более строгих мер инфекционного контроля (3). Наконец, такой же риск может представлять вдыхание пара.
1) Н. ван Дормален, Ph.D. Т. Бушмейкер, Д. Х. Моррис, М. Г. Холбрук, А.