ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ У ДЕТЕЙ: клиника, диагностика, лечение
Кудин А.П.
УЗ «Городская детская инфекционная больница» г. Минска.
Инфекционный мононуклеоз является полиэтиологичным заболеванием и может вызываться различными лимфотропными инфекциями. В соответствии с МКБ 10 выделяют ИМ, вызванный гамма-герпесвирусом (вирусом Эпштейна-Барр (ВЭБ) или герпесвирусом 4-го типа), цитомегаловирусный ИМ, ИМ другой этиологии (на фоне аденовирусной инфекции, токсоплазмоза; инфекции, вызванной герпесвирусом 6-го или 7-го типа; в острую стадию ВИЧ-инфекции и т.д.) и ИМ неуточненной этиологии (в тех случаях, когда у пациентов с клиническими признаками ИМ не удается обнаружить ни один из известных возбудителей данного заболевания). Однако, как правило, если отдельно вопрос этиологии ИМ не оговаривается, это заболевание связывают с ВЭБ-инфекцией (ВЭБИ). Считается, что более 80-95% всех случаев типичного ИМ ассоциировано с ВЭБИ.
ВЭБ обладает тропизмом к различным клеткам, но основной мишенью для него являются В-лимфоциты и дендритные клетки, несущие на себе рецептор CD21 (или CR2 – рецептор для C3d компонента системы комплемента).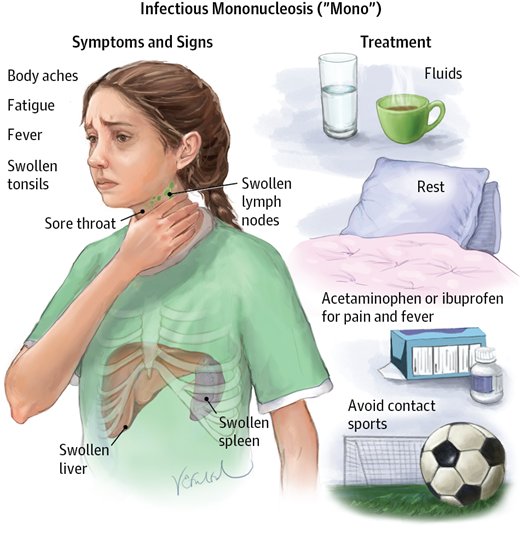
В организме человека ВЭБ может находиться в двух состояниях: в фазе активной инфекции и в латентном состоянии. Активная фаза ВЭБИ характеризуется значительным накоплением вирусных частиц, гибелью пораженных клеток, выходом вируса во внеклеточное пространство и инфицированием доступных для ВЭБ чувствительных клеток. Такой вариант развития вируса касается, в первую очередь, эпителиальных клеток ротоглотки и в значительно меньшей степени – В-лимфоцитов. Этот процесс имеет место при острой инфекции и при обострении хронической. Именно в этом цикле жизнедеятельности вируса возможно подавление его активности с помощью противовирусных препаратов, блокирующих вирусную ДНК-полимеразу и обрывающих синтез вирусной ДНК (ацикловир, валацикловир, ганцикловир, фоскарнет и др.
Латентная фаза ВЭБИ означает, что вирус находится в ядре инфицированной клетки (в первую очередь, это В-лимфоциты памяти]) в виде эписомы. При этом вирус продуцирует минимальное количество веществ, закодированных в его ДНК (латентные мембранные протеиды, ядерные белки, мелкие РНК), которые необходимы для репликации вируса вместе с клеткой-хозяином, но без образования дополнительных вирусных частиц и без гибели инфицированной клетки. Более того, вирус «заинтересован» в том, чтобы клетка-хозяин жила как можно дольше и чтобы вирус воспроизводился вместе с ней. Оказалось, что некоторые вирусные белки способны подавлять программу апоптоза ВЭБ(+) В-лимфоцитов, индуцируя феномен «клеточного бессмертия».
При отсутствии адекватного контроля со стороны основных факторов противовирусного иммунитета (цитотоксические лимфоциты, NK-клетки, Th2-зависимые механизмы иммунного ответа) возможна неконтролируемая пролиферация ВЭБ(+) В-лимфоцитов (т.е. клеток, несущих чужеродную генетическую информацию). Потенциально это может привести к развитию В-клеточной лимфопролиферативной болезни (нередко проявляющейся малигнизацией, особенно у людей с исходным иммунодефицитом). ВЭБ-ассоциированными более чем в половине случаев являются лимфома Беркитта (в странах Африки), назофарингеальная карцинома, смешанно-клеточная лимфома Ходжкина, ряд опухолей у больных со СПИД-ом (лимфомы головного мозга, гладко-мышечная опухоль, плазмобластная лимфома, ходжкинская лимфома им др.), внеузловая NK/T-лимфома, NK-лейкемия и др.
Потенциально это может привести к развитию В-клеточной лимфопролиферативной болезни (нередко проявляющейся малигнизацией, особенно у людей с исходным иммунодефицитом). ВЭБ-ассоциированными более чем в половине случаев являются лимфома Беркитта (в странах Африки), назофарингеальная карцинома, смешанно-клеточная лимфома Ходжкина, ряд опухолей у больных со СПИД-ом (лимфомы головного мозга, гладко-мышечная опухоль, плазмобластная лимфома, ходжкинская лимфома им др.), внеузловая NK/T-лимфома, NK-лейкемия и др.
Кроме того, ВЭБ способен вызывать поликлональную стимуляцию В-лимфоцитов, что в ряде случаев может привести к развитию аутоиммунных заболеваний (иммунные цитопении, рассеянный склероз и некоторые другие).
В тех случаях, когда происходит значительное (по экспансии и уровню вирусной нагрузки) инфицирование клеток, участвующих в защите от вируса, развиваются тяжелые, угрожающие жизни человека варианты течения ВЭБИ. Преимущественное инфицирование CD8+ лимфоцитов приводит к развитию гемофагоцитарного синдрома.
Хорошо известно, что у детей раннего возраста острая ВЭБИ в большинстве случаев протекает субклинически или в стертой форме, без развития клиники ИМ. По некоторым данным, наиболее распространенной формой первичной ВЭБИ у детей является ОРИ, на долю которой приходится более 40 % всех случаев. Однако этот вариант течения острой ВЭБИ не имеет каких-либо специфических проявлений и обычно не верифицируется. Наиболее известным вариантом острой ВЭБИ и вторым по частоте (около 18 % всех случаев инфекции) является ИМ, имеющий очень специфические клинические проявления. Эта форма острой ВЭБИ считается характерной, в первую очередь, для подростков и молодых людей.
Таким образом, главное, что следует помнить про патогенез ИМ – в основе развития заболевания лежит индуцированное вирусом иммунное воспаление (иммуно-патологический процесс), протекающее с поражением ВЭБ-инфицированных клеток, в первую очередь В-лимфоцитов и эпителиоцитов слизистой небных миндалин. В период разгара ИМ около 10-20 % всех циркулирующих в периферической крови В-лимфоцитов. С учетом того, что в периферической крови в каждый момент времени находится всего 0,2-2% всех лимфоцитов организма человека, основным местом поражающего действия вируса являются лимфоидные органы, а в них — В-зоны (где находятся В-лимфоциты) и дендритные клетки.
По мере выздоровления количество ВЭБ(+) В-лимфоцитов уменьшается до определенного стабильного минимального уровня и в последующем сохраняется пожизненно. В крови здоровых людей содержится от 1 до 50 инфицированных ВЭБ-ом клеток на один миллион В-лимфоцитов. При этом у здоровых носителей около 5% периферических мононуклеарных клеток (в первую очередь, Т-лимфоцитов) направлены против ВЭБ, что говорит о значимости для организма человека постоянного контроля над этой инфекцией.
При благоприятном течении острой ВЭБИ по мере снижения вирусной и антигенной нагрузки параллельно с этим основная часть активированных Т-лимфоцитов, выполнивших свою функцию, погибает по механизму апоптоза, а остальные превращаются в клетки памяти.
Клинические проявления ИМ складываются из признаков синдрома системного воспалительного ответа (ССВО), поражений лимфоидных органов и ангины. Манифестация происходит, как правило, бурно с резкого повышения температуры, появления признаков интоксикации (чаще умеренно выраженных), болей в горле, заложенности носа без насморка (вследствие аденоидита) и храпа во сне. Увеличиваются шейные (прежде всего, заднешейные) и подчелюстные лимфоузлы, и нередко может отмечаться генерализованная лимфоаденопатия. Иногда лимфоаденопатия предшествует появлению развернутой клиники ИМ, опережая ее на 5-7 дней. Часто, но не всегда, образуются налеты на миндалинах, которые могут плохо сниматься шпателем (т.к. представляют собой не только компоненты воспалительного экссудата, но и погибший эпителий слизистой).
Развитие всех клинических проявлений ИМ происходит в течение нескольких суток. В эти сроки симптоматика может нарастать и дополняться. Важно помнить, что развернутая клиника ИМ, все перечисленные симптомы у одного больного встречают редко. Обычно один или несколько симптомом отсутствуют. И в этом случае следует подтверждать диагноз лабораторно.
Как правило, большинство врачей ориентируется на наличие в общем анализе крови (ОАК) атипичных мононуклеаров (АМ) в количестве >10%. Это действительно позволяет констатировать ИМ. Однако, следует помнить, что АМ появляются в крови не сразу, часто с 4-5-го дня болезни, а иногда только на второй неделе заболевания.
Банальные стрептококковые тонзиллиты обычно вызывают выраженные воспалительные изменения в ОАК (лейкоцитоз, нейтрофилез, выраженный сдвиг лейкоцитограммы влево, когда молодые формы нейтрофилов составляют 15-20% и более). При ИМ небольшой сдвиг формулы крови влево тоже часто имеет место (обычно в пределах 6-12%, как одно из проявлений ССВО), однако при этом отмечается лимфомоноцитоз. Кроме того, некоторые инфекции, способные протекать с мононуклеозоподобным синдромом (аденовирусная, например), не сопровождаются лимфоцитозом в лейкоцитограмме, а протекают с нейтрофилезом или нормоцитозом [Melon2005].
Косвенным признаком ИМ можно считать повышение в крови содержания трансаминаз (АсАТ обычно больше, чем АлАТ). Эта, так называемая адаптивная ферментемия, связана с перестройкой метаболизма вследствие выраженного ССВО на фоне ИМ. Поэтому у пациентов с «подозрительной» ангиной имеет смысл проведение биохимического анализа крови.
Эта, так называемая адаптивная ферментемия, связана с перестройкой метаболизма вследствие выраженного ССВО на фоне ИМ. Поэтому у пациентов с «подозрительной» ангиной имеет смысл проведение биохимического анализа крови.
Следует помнить, что тяжелое поражение печени с развитием желтушной формы гепатита (и иногда даже фульминантного гепатита) связано не с вирусным цитолизом гепатоцитов (ВЭБ не имеет тропизма к этим клеткам), а с инфицированием в печени местных Т- и T/NK-лимфоцитов, которые и вызывают поражение гепатоцитов (клеточно-опосредованный цитолиз).
В качестве дополнительных лабораторных тестов для доказательства ВЭБИ могут быть использованы:
- методы определения титра гетерофильных антител (у нас – это реакция Пауль-Буннеля, за рубежом – monospot test). Диагностическая значимость его невелика, но в определенных ситуациях это исследование помогает в диагностике. Основным его достоинством является то, что гетерофильные антитела обнаруживаются при первичном ВЭБ-ассоциированном ИМ и не определяются при ИМ другой этиологии.
 Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников,
Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников, - серологические методы: обнаружение IgM к капсидному антигену (viral capsid antigen) и IgG к раннему антигену ВЭБ (Epstein-Barr early antigen), соответственно анти-VCA IgM и анти EB EA IgG,
- определение ДНК ВЭБ методом ПЦР в крови (плазме или сыворотке), что всегда свидетельствует об активной репликации вируса (в отличие от ее обнаружения в мононуклеарах – в основном, в В-лимфоцитах — периферической крови).
Из всех клинических проявлений ИМ, пожалуй, только изменения миндалин могут быть связаны с прямым цитопатогенным действием вируса на эпителий слизистой оболочки этих структур. Но и здесь свой вклад в местные изменения вносит иммунное воспаление. Это означает, что тонзиллит (включая варианты с образованием налетов на миндалинах) по сути является асептическим воспалением, часто протекающим без присоединения вторичной бактериальной инфекции (как бы «страшно» не выглядела ротоглотка при осмотре). Поэтому без наличия косвенных признаков бактериальной суперинфекции нет необходимости в назначении антибактериальной терапии (АБТ). Такими признаками можно считать (с некоторыми оговорками) выраженные воспалительные изменения в ОАК (о чем говорилось ранее). Из острофазовых показателей, по-видимому, следует иметь в виду повышение уровня СРБ более 70-100 мг/л. Что же касается повышения СОЭ, то ее уровень при ИМ часто превышает 30 мм/ч, очевидно, вследствие увеличения в крови глобулиновой фракции белков, отражающей поликлональную стимуляцию В-лимфоцитов. При отсутствии признаков бактериальной суперинфекции назначение АБТ неоправданно. Есть данные о том, что АБТ увеличивает продолжительность сохранения ангины.
Поэтому без наличия косвенных признаков бактериальной суперинфекции нет необходимости в назначении антибактериальной терапии (АБТ). Такими признаками можно считать (с некоторыми оговорками) выраженные воспалительные изменения в ОАК (о чем говорилось ранее). Из острофазовых показателей, по-видимому, следует иметь в виду повышение уровня СРБ более 70-100 мг/л. Что же касается повышения СОЭ, то ее уровень при ИМ часто превышает 30 мм/ч, очевидно, вследствие увеличения в крови глобулиновой фракции белков, отражающей поликлональную стимуляцию В-лимфоцитов. При отсутствии признаков бактериальной суперинфекции назначение АБТ неоправданно. Есть данные о том, что АБТ увеличивает продолжительность сохранения ангины.
При наличии показаний к АБТ следует применять цефалоспорины 1-2 поколения, макролиды или линкосамиды и помнить, что при ИМ НЕЛЬЗЯ применять аминопенициллины из-за высокого риска развития «ампициллиновой сыпи» — как правило, обильной мелко- и крупно-пятнистопапулезной сыпи, нередко с геморрагическим компонентом, внешне сходную с полиморфной экссудативной эритемой. В основе ее генеза лежит реакция гиперчувствительности замедленного типа. Поэтому в тяжелых случаях эта экзантема способна прогрессировать с развитием синдрома Стивенса-Джонсона или даже токсического эпидермального некролиза.
В основе ее генеза лежит реакция гиперчувствительности замедленного типа. Поэтому в тяжелых случаях эта экзантема способна прогрессировать с развитием синдрома Стивенса-Джонсона или даже токсического эпидермального некролиза.
Здесь будет уместно обратить внимание на то, что Н1-блокаторы не имеет смысла назначать не только при обычном течении ИМ, но и при появлении «ампициллиновой сыпи» (как бы кому-то этого не хотелось). Ни в том, ни в другом случае IgE-зависимые реакции не развиваются, «работают» Т-клеточные реакции, поэтому гистамин является одним из многих медиаторов такого воспаления и при этом типе реакций не играет существенной роли. Естественно, в случае развития крапивницы на какой-либо из применяемых препаратов, назначение Н1-блокаторов будет обосновано. Но только в этом случае.
Показанием к назначению АБТ могут быть и некоторые осложнения ИМ. Так вследствие аденоидита повышается вероятность развития отитов и синуситов. Поэтому наряду с применением средств улучшающих носовое дыхание (об этом речь пойдет ниже) в комплексную терапию следует включать и АБ, эффективны в отношении наиболее вероятных этиологических факторов этих осложнений (пневмококк, гемофильная палочка): цефалоспорины 2-3-го поколения, при их непереносимости – азитромицин.
В ситуации, когда налеты на миндалинах есть, а воспалительные изменения в общем анализе крови отсутствуют (лимфомоноцитоз с нейтропенией и отсутствием или незначительным – до 10-12% молодых форм нейтрофилов – сдвигом лейкоцитограммы влево) и уровень СРБ невысокий (до 50-70 мг/л), боль в горле незначительная или отсутствует высока вероятность участия в воспалении нормальной анаэробной флоры , активировавшейся на фоне заболевания. В этом случае можно попытаться включить в схему терапии метронидазол 7,5-10 мг/кг 3 раза в день на 7-10 дней (с оценкой эффекта через 3-4 дня: если налеты не уменьшились или уменьшились незначительно, препарат стоит отменить).
Отношение к назначению противовирусных препаратов в настоящее время уже достаточно однозначное: они не нужны во время острой ВЭБИ. Как уже говорилось, клинические проявления ИМ связаны, прежде всего, с иммуноопосредованным воспалением, а не с цитолитическим действием самого вируса. Фактически, чем сильнее иммунный ответ на ВЭБ, тем тяжелее клинические проявления ИМ (иногда даже возникает необходимость в подавлении очень выраженного, «избыточного» иммунного воспаления). Поэтому практические попытки применения противовирусных препаратов (ацикловира) не оказали влияния на тяжесть и продолжительность ИМ, хотя при этом и снижали уровень вирусной нагрузки в слюне и в лимфоидных образованиях ротоглотки, не влияя на этот показатель в В-лимфоцитах (там, в основном, вирус находится в фазе латентного цикла). После прекращения применения этих препаратов репликация вируса возобновляется до момента формирования надежного противовирусного иммунитета.
Поэтому практические попытки применения противовирусных препаратов (ацикловира) не оказали влияния на тяжесть и продолжительность ИМ, хотя при этом и снижали уровень вирусной нагрузки в слюне и в лимфоидных образованиях ротоглотки, не влияя на этот показатель в В-лимфоцитах (там, в основном, вирус находится в фазе латентного цикла). После прекращения применения этих препаратов репликация вируса возобновляется до момента формирования надежного противовирусного иммунитета.
Однако при хронических ВЭБ-ассоциированных заболеваниях, при которых вирус находится в литическом цикле развития, противовирусные препараты могут иметь эффект (волосатая лейкоплакия языка, хроническая активная ВЭБИ).
Кроме того, включение противовирусных препаратов, возможно, будет полезным при тяжелых атипичных формах острой ВЭБИ, протекающих с поражением внутренних органов (фульминантный гепатит, кардит, пульмонит) и ЦНС (энцефалит, менингоэнцефалит). По-видимому, это связано с тем, что развитие этих вариантов острой ВЭБИ обусловлено поражением вирусом нетипичных для этой инфекции клеток (CD8+ цитотоксических лимфоцитов, CD4+ клеток, NK-клеток, моноцитов/макрофагов).
Больше всего вопросов в лечении ИМ возникает в отношении применения глюкокортикостероидов (ГКС). В 50-60-х годах прошлого века эти препараты применялись широко и, как считалось, с хорошим эффектом. Затем в связи с потенциально онкогенными свойствами ВЭБ, иммуносупрессивным действием ГКС и неясными последствиями действия двух этих факторов на организм каждого конкретного больного, от применения ГКС при неосложненном течении ИМ отказались. Однако и в наше время проводятся исследования по оценке влияния ГКС на пациентов с ИМ. Существуют работы, в которых показывается как эффективность этих препаратов (по крайней мере, кратковременная и в отношении некоторых симптомов), так и отсутствие влияния ГКС на степень выраженности и продолжительность сохранения симптоматики ИМ.
Мнение автора этой статьи совпадает с мнением первой группы ученых, т.к. я неоднократно видел клинический эффект от применения ГКС у детей с ИМ. Исходя из патогенеза заболевания, такого эффекта ГКС следует ожидать. Другое дело, надо ли всем детям с ИМ назначать ГКС? Однозначно – нет! ИМ — это самолимитирующееся заболевание, которое в подавляющем большинстве случаев заканчивается выздоровлением в течение 7-14 дней (здесь речь идет об острых проявлениях инфекции, т.к. остаточные явления в виде полиаденопатии, гепатолиенального синдрома, гипертрофии миндалин могут сохраняться от нескольких недель до нескольких месяцев). Показаниями к назначению ГКС должны быть только тяжелые формы ИМ, сопровождающиеся тяжелой обструкцией верхних дыхательных путей (обычно, верхних в виде тяжелого аденоидита), различными цитопениями, поражениями нервной системы. Причем, если ГКС назначаются, это не должно быть одно-двукратное введение. Обычно рекомендуется 7-14-дневный курс терапии: в течение половины этого срока назначают ГКС из расчета 1 мг/кг/сут по преднизолону (максимум – 60 мг/сут), внутрь, а затем в течение оставшегося срока дозу постепенно снижают вплоть до отмены. В некоторых случаях при неэффективности обычных доз ГКС прибегают к пульс-терапии метилпреднизолоном (15-30 мг/кг, в/вено, в течение часа, 1 раз в день, 3 дня подряд) с последующей постепенной отменой (ежедневно доза снижается на 50% вплоть до отмены).
Другое дело, надо ли всем детям с ИМ назначать ГКС? Однозначно – нет! ИМ — это самолимитирующееся заболевание, которое в подавляющем большинстве случаев заканчивается выздоровлением в течение 7-14 дней (здесь речь идет об острых проявлениях инфекции, т.к. остаточные явления в виде полиаденопатии, гепатолиенального синдрома, гипертрофии миндалин могут сохраняться от нескольких недель до нескольких месяцев). Показаниями к назначению ГКС должны быть только тяжелые формы ИМ, сопровождающиеся тяжелой обструкцией верхних дыхательных путей (обычно, верхних в виде тяжелого аденоидита), различными цитопениями, поражениями нервной системы. Причем, если ГКС назначаются, это не должно быть одно-двукратное введение. Обычно рекомендуется 7-14-дневный курс терапии: в течение половины этого срока назначают ГКС из расчета 1 мг/кг/сут по преднизолону (максимум – 60 мг/сут), внутрь, а затем в течение оставшегося срока дозу постепенно снижают вплоть до отмены. В некоторых случаях при неэффективности обычных доз ГКС прибегают к пульс-терапии метилпреднизолоном (15-30 мг/кг, в/вено, в течение часа, 1 раз в день, 3 дня подряд) с последующей постепенной отменой (ежедневно доза снижается на 50% вплоть до отмены).
В русскоязычной литературе последние годы широко обсуждался вопрос о применении. Если исходить из представленных выше данных о патогенезе ИМ, становится понятным, что в острый период заболевания нет необходимости в дополнительной иммуностимуляции уже развившегося иммуноопосредованого воспаления. Такая необходимость может возникнуть в периоде поздней реконвалесценции (с 3-й недели до 3-х месяцев), т.к. в это время у людей, перенесших ИМ, развивается вторичный иммунодефицит, выраженный в разной степени. Резюмируя ту информацию, которая есть в литературе по применению иммуностимуляторов, следует сказать, что при наличии клинических признаков вторичного иммунодефицита (ребенок стал чаще и дольше болеть разными инфекционными заболеваниями после перенесенного ИМ) может возникнуть необходимость в иммунокоррекции. Но в настоящее время нет надежных и доступных методов оценки эффективности разных иммуностимуляторов у конкретного ребенка. Поэтому с учетом различной чувствительности иммунной системы ребенка к разным иммуномодуляторам, подбирать такую терапию придется эмпирически и без гарантии успеха. Успокаивает только то, что у большинства детей в течение 1,5-4 месяцев изменения в работе иммунной системы нивелируются. Хотя с учетом возможности формирования активной хронической ВЭБИ вопрос о необходимости и тактике применения иммуномодуляторов остается открытым.
Успокаивает только то, что у большинства детей в течение 1,5-4 месяцев изменения в работе иммунной системы нивелируются. Хотя с учетом возможности формирования активной хронической ВЭБИ вопрос о необходимости и тактике применения иммуномодуляторов остается открытым.
Еще один момент в клинике ИМ нередко тревожит врачей и заставляет предпринимать «героические» усилия по спасению больного. Это — поражение печени, точнее – повышение уровня трансаминаз. На самом деле, как уже говорилось, далеко не всегда повышение уровня АлАТ и АсАТ связано с развитием гепатита (тем более что нередко содержание АсАТ выше, чем АлАТ, что, вроде бы, не характерно для поражений печени). Но даже в тех случаях, когда имеет место преимущественное повышение концентрации АлАТ и можно думать о легкой безжелтушной форме гепатита, он проходит самостоятельно в течение 7-10 дней без всякого лечения. Поэтому использование желчегонных препаратов, гепатопротекторов, препаратов урсодезоксихолиевой кислоты является лишним и необоснованным. Не исключено, что при тяжелом желтушном варианте ИМ может быть поднят вопрос об использовании двух последних групп препаратов, но этот вопрос должен решаться в каждом случае индивидуально. К тому же, если помнить о механизмах развития поражений печени, то применение ГКС здесь будет более оправданным, особенно в случае развития фульминантного гепатита.
Не исключено, что при тяжелом желтушном варианте ИМ может быть поднят вопрос об использовании двух последних групп препаратов, но этот вопрос должен решаться в каждом случае индивидуально. К тому же, если помнить о механизмах развития поражений печени, то применение ГКС здесь будет более оправданным, особенно в случае развития фульминантного гепатита.
Говоря о поражении печени при ИМ, нельзя обойти стороной и вопрос о правильном питании таких пациентов. Нередко в нашей литературе указывают на необходимость назначения молочно-растительной диеты. Серьезных исследований по этому вопросу не поводилось. На самом деле для этого нет никаких оснований и ориентироваться нужно только на потребности ребенка, его пищевые пристрастия, аппетит и переносимость пищи. Естественно, какие-то разумные ограничения должны быть (не запрещение, а ограничение жирных и жареных продуктов, острых блюд и т.д.), однако такой образ питания полезен не только больному, но и здоровому человеку. Таким образом, пациент с ИМ должен просто правильно питаться без больших ограничений. Только больные с тяжелыми желтушными формами ИМ будут нуждаться в более строгой диете, как и больные с аналогичными формами вирусных гепатитов.
Только больные с тяжелыми желтушными формами ИМ будут нуждаться в более строгой диете, как и больные с аналогичными формами вирусных гепатитов.
Основное же место в лечении больных с ИМ занимает симптоматическая терапия. При высокой лихорадке назначают жаропонижающие препараты (у детей это обычно парацетамол 10-15 мг/кг до 4 раз в сутки и ли ибупрофен 5-10 мг/кг до 3 раз в сутки), лучше чередуя для сохранения эффекта. При выраженных болях в горле применяют ибупрофен в той же дозе 3 раза в день, не зависимо от температуры. Полоскать рот достаточно просто водой после каждого приема пищи (применение местных антисептиков не влияет на скорость выздоровления и выраженность клинической симптоматики). Тем пациентам, которым субъективно становится легче после соляно-содовых полосканий, не стоит запрещать это делать.
Одним из характерных признаков ВЭБ-ассоциированного ИМ является заложенность носа и храп во сне. В первую очередь это связано с асептическим (иммунным) воспалением глоточной миндалины. Небольшой вклад в нарушение носового дыхания может вносить и отечность слизистой носа, но без образования экссудата. Поэтому у таких детей обычно нет отделяемого из носа, и поэтому сосудосуживающие капли, как правило, неэффективны. Исходя из собственного опыта, можно предложить в тех случаях, когда носовое дыхание сильно затруднено, но других показаний для системного назначения ГКС нет, применять местно действующие ГКС (напр., «назонекс»). Курс его применения обычно составляет 5-14 дней.
Небольшой вклад в нарушение носового дыхания может вносить и отечность слизистой носа, но без образования экссудата. Поэтому у таких детей обычно нет отделяемого из носа, и поэтому сосудосуживающие капли, как правило, неэффективны. Исходя из собственного опыта, можно предложить в тех случаях, когда носовое дыхание сильно затруднено, но других показаний для системного назначения ГКС нет, применять местно действующие ГКС (напр., «назонекс»). Курс его применения обычно составляет 5-14 дней.
Таким образом, в основе клинической манифестации ИМ лежит иммунопатологическое воспаление, индуцированное ВЭБ-ом и опосредованное, прежде всего, факторами клеточного иммунитета. Заболевание в большинстве случаев протекает благоприятно и самостоятельно заканчивается выздоровлением. Основную роль в лечении больных с ИМ играет симптоматическая терапия, направленная на облегчение симптомов болезни. Применение антибиотиков должно быть хорошо обоснованным. Наличие налетов на миндалинах не является достаточным основанием для АБТ. В тяжелых и осложненных случаях терапия дополняется назначением короткого курса ГКС. Они показаны пациентам с обструкцией дыхательных путей, с различными цитопениями, с поражением нервной системы. Назначение Н1-блокаторов, витаминов, гепатопротекторов, местных антисептиков и т.д. в подавляющем большинстве случаев не требуется. Никакая специальная диета детям с ИМ, как правило, не нужна.
В тяжелых и осложненных случаях терапия дополняется назначением короткого курса ГКС. Они показаны пациентам с обструкцией дыхательных путей, с различными цитопениями, с поражением нервной системы. Назначение Н1-блокаторов, витаминов, гепатопротекторов, местных антисептиков и т.д. в подавляющем большинстве случаев не требуется. Никакая специальная диета детям с ИМ, как правило, не нужна.
КУДИН Александр Петрович, к.м.н., доцент, зав.отделением № 5 УЗ ГДИКБ.
Инфекционный мононуклеоз — симптомы, осложнения, лечение, профилактика
directions
Мононуклеоз – острое инфекционное заболевание, поражающее лимфоидную ткань. Вирус инфекционного мононуклеоза имеет широкое распространение, однако его течение в основном происходит в лёгких формах. Наиболее часто мононуклеоз встречается у детей старше 3-х лет и у взрослых до 40. Источником заражения является заболевший человек. Передача инфекции может произойти при поцелуях, через игрушки, либо воздушно-капельным путём, во время родов и при переливании крови.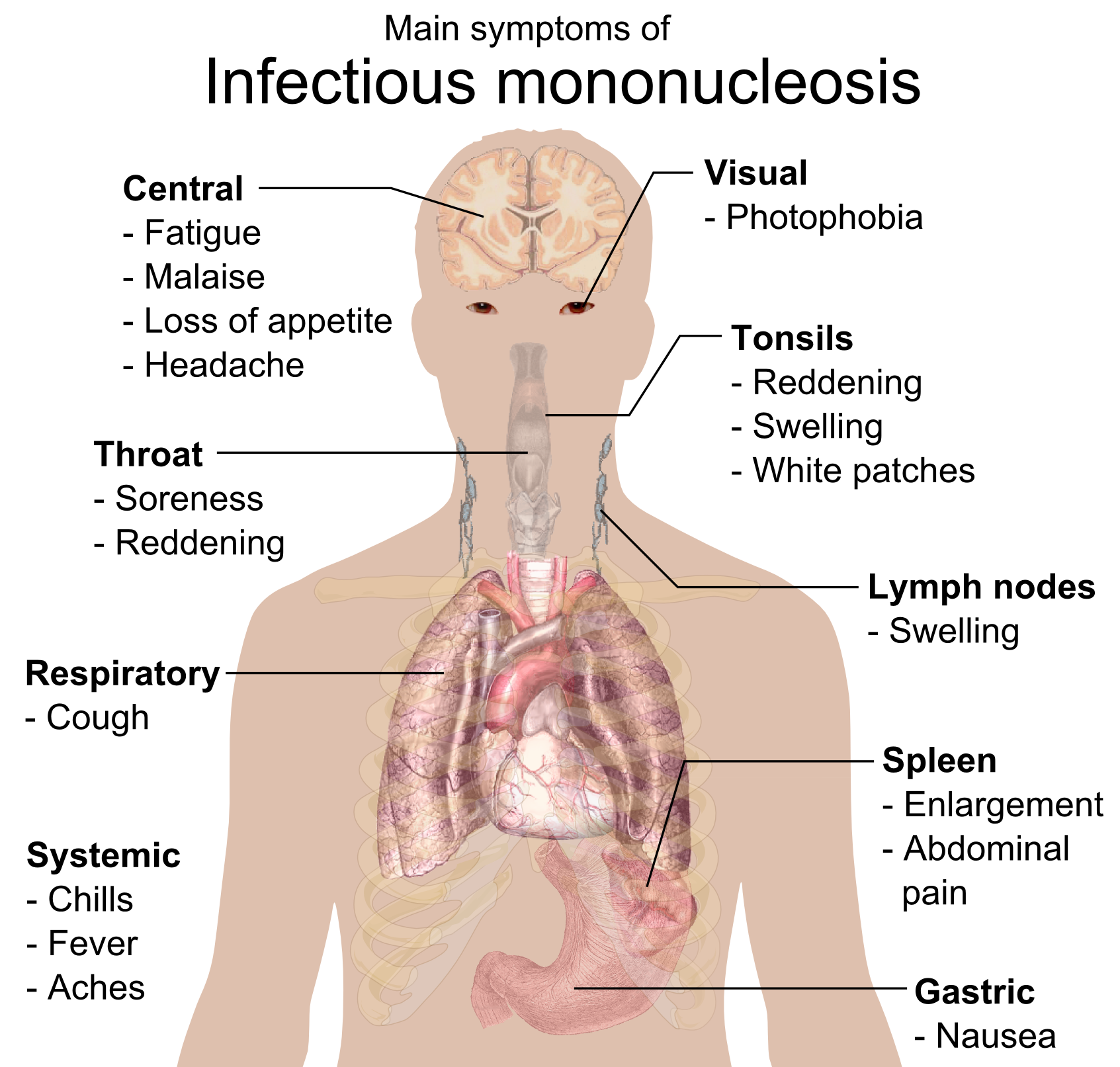 Даже спустя долгое время инфицированный человек может заразить своих близких. Для того, чтобы это не произошло, лучше всего сдать специальный анализ, способный подтвердить наличие заболевания и способствовать его диагностике.
Даже спустя долгое время инфицированный человек может заразить своих близких. Для того, чтобы это не произошло, лучше всего сдать специальный анализ, способный подтвердить наличие заболевания и способствовать его диагностике.
Врачи-специалисты
Старшая медицинская сестра
Медицинская сестра
Медицинская сестра эндоскопического кабинета
Врач-терапевт
Медицинская сестра процедурной
Анализ на коронавирус методом ПЦР. Результат в течение 3-х дней
Результат в течение 3-х дней
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Длительность инкубационного периода напрямую определяется состоянием иммунитета. В среднем он может составлять от 5 дней и до 2-х месяцев.
В среднем он может составлять от 5 дней и до 2-х месяцев.
Симптомы и течение заболевания
Первые симптомы заболевания похожи на обычное простудное заболевание:
- воспаление миндалин;
- дыхание через рот;
- храп;
- повышение температуры;
- отсутствие аппетита;
- боль при глотании;
- вялость;
- ломота в теле;
- увеличение всех лимфатических узлов;
В период, когда болезнь входит в активную стадию, отмечается увеличение селезёнки и печени, развивается желтушный синдром, иногда может появляться экзантема. Разгар болезни имеет продолжительность около 2-3х недель, после чего самочувствие больного начинает постепенно улучшаться. При хроническом течении заболевания периоды обострений и ремиссий могут сменяться, и болезнь может продолжаться на протяжении 1,5 лет.
Осложнения:
- изменения со стороны крови;
- разрыв селезёнки;
- аритмия, блокада, перикардит;
- менингит;
- острая печёночная и почечная недостаточность;
- воспаление лёгких;
- асфиксия;
- ангина;
- отит.

Поражение лимфоидной системы, а как следствие и иммунитета, может сделать человека уязвимым к другим инфекциям. Поэтому у больных мононуклеозом очень легко развивается и любое другое заболевание. При этом лечение осложнений может вызывать появление сыпи на кожных покровах. Вирус обладает онкогенной активностью, поэтому следует очень внимательно следить за состоянием здоровья перенёсшего заболевание.
Лечение
Точно установить диагноз поможет клинический анализ крови. Инфекционный мононуклеоз поражает клетки крови, создавая в её плазме атипичные мононуклеары. Больным необходимо проходить обследование во время всего течения болезни, а также сдавать анализ на ВИЧ, так как при его возникновении может развиваться мононуклеозоподобный синдром. После болезни детям на протяжении 6-12 месяцев прекращают прививки. Больных мононуклеозом в лёгкой форме можно лечить на дому. Лечение проводится симптоматическими и общеукрепляющими препаратами, при осложнениях прописывают антибиотики.
Заболевшим людям противопоказано долго быть на солнце, необходимо соблюдать диету и абсолютный покой, обильно пить и принимать витамины. Повторные заболевания мононуклеозом встречаются редко, так как считается, что у человека перенёсшего мононуклеоз устанавливается стойкий иммунитет.
При неправильном лечении инфекция может перейти в хроническую форму, что увеличивает вероятность заражения гепатитом, ВИЧ, поражается нервная система, печень и сердце.
Инфекционный мононуклеоз у беременных
При планировании беременности нужно учитывать все обстоятельства, в том числе и прошлые заболевания. После мононуклеоза организму нужно очень долгое время, чтобы полностью восстановиться. Наступление беременности крайне нежелательно, пока в крови проявляются остаточные явления заболевания. Этот период в среднем может длиться от 6 до 12 месяцев. Болезнь может повлиять как на здоровье матери, так и ребёнка, и привести к невынашиванию плода. В утробе матери у него могут появиться какие-либо уродства, нарушения в развитии.
У беременных инфекционный мононуклеоз проявляется в виде недомогания, ангины, увеличения лимфоузлов, лихорадки, в большинстве случаев наблюдается спленомегалия (увеличение селезёнки).
Профилактика
Особых мер профилактики специалистами не было разработано. Есть только неспецифический способ, заключающийся в поддержании иммунологической резистентности организма.
811,1307,1330,742,948,844
Выражаю благодарность офтальмологу Тотоевой Алене! Очень внимательный и сопереживающий доктор, назначила грамотное лечение,ничего лишнего.
Добрый день !
Хочу всех поздравить с наступившим Новым годом, пожелать всем хочу здоровья и благополучия.Но особенно хочу поздравить доктора клиники в Мурино , на Охтинской аллее-это доктор Султанга Валерия Дмитриевна.
Уважаемая Валерия Дмитриевна!
Хочу выразить Вам свою огромную благодарность за колоссальную помощь, за отзывчивость, за качественное лечение, за врачебную этику и за профессионализм своего дела. В нелегкий для моей жизни момент мне очень повезло встретить мудрого и чуткого специалиста. Спасибо Вам огромное за поддержку и профессиональное лечение.
Спасибо Вам за Вашу бесконечную доброту и теплое отношение. Желаю Вам всего самого наилучшего и только благодарных пациентов.От всей души хочу сказать Вам «большое спасибо». Вы — врач от Бога.Благодарю Вас за Ваше доброе сердце , за оказанную помощь, за возможность полноценной жизни и за добрую надежду моей души. Желаю Вам достатка и здоровья в Новом году , сил и безграничных возможностей, подаренных судьбой.
Очень хотелось бы , что бы руководство клиники замечала таких докторов и каким то образом премировала таких уникальных по своей доброте людей , ведь такие доктора как Валерия Дмитриевна-уникальны , несмотря на то что это молодой доктор- она к каждому пациенту относится как к родному, со своим подходом, и восхищает своей самоотдачей любимому делу!
Еще раз благодарю доктора и от всей души ей всех благ и сил и терпения.
В нелегкий для моей жизни момент мне очень повезло встретить мудрого и чуткого специалиста. Спасибо Вам огромное за поддержку и профессиональное лечение.
Спасибо Вам за Вашу бесконечную доброту и теплое отношение. Желаю Вам всего самого наилучшего и только благодарных пациентов.От всей души хочу сказать Вам «большое спасибо». Вы — врач от Бога.Благодарю Вас за Ваше доброе сердце , за оказанную помощь, за возможность полноценной жизни и за добрую надежду моей души. Желаю Вам достатка и здоровья в Новом году , сил и безграничных возможностей, подаренных судьбой.
Очень хотелось бы , что бы руководство клиники замечала таких докторов и каким то образом премировала таких уникальных по своей доброте людей , ведь такие доктора как Валерия Дмитриевна-уникальны , несмотря на то что это молодой доктор- она к каждому пациенту относится как к родному, со своим подходом, и восхищает своей самоотдачей любимому делу!
Еще раз благодарю доктора и от всей души ей всех благ и сил и терпения. С уважением Анна Н.
С уважением Анна Н.
medi-center.ru
Прошел эндоскопическое обследование у группы врачей в составе: Мордвинцевой Анны Ахатовны, Суйдюмова Тимура Руслановича, Локотковой Александры Владимировны. Отношение к пациенту внимательное, ответственное. Работу выполняют профессионально, уверенно, без суеты. Спасибо!
Хочу оставить благодарственный отзыв Таштемирову Тохиржону Махаматвосиловичу,который приходил к моему ребенку «по вызову на дом» несколько раз в рамках оказания неотложной помощи детям, он не является нашим педиатром, но так как наш педиатр на вызова не приходит,пришел он. Впечатления только самые положительные , видно что любит деток и хорошо с ними ладит, хоть и молодой, но разбирающийся и очень перспективный доктор В общении очень приятный и корректный.
Самое быстрое обслуживание в жизни. 20 минут экг+рентген. Минимум бумаг. Максимум результата. Для занятых людей- оптимально
Выражаю огромную благодарность Медиценру на Охтинской Аллее за быстрое и качественное предоставление услуг. Персонал очень приятный и высококвалифицированный. Особую благодарность хочу выразить Инессе и Александру, ребята быстро и качественно взяли кровь, при этом не забывая морально меня поддерживать, т.к. я с детства боюсь уколов, но все прошло на высшем уровне.
Противовирусные средства для лечения инфекционного мононуклеоза (железистой лихорадки)
Вопрос обзора
Мы исследовали пользу и побочные эффекты противовирусной терапии у людей с инфекционным мононуклеозом, по сравнению с «фиктивным» лечением или стандартной помощью.
Актуальность
Инфекционный мононуклеоз (железистая лихорадка) обычно вызывается вирусом Эпштейна-Барра. Хотя обычно это заболевание не является серьезным, оно может привести к значительному времени отсутствия в школе и на работе из-за сильной усталости/утомляемости. В редких случаях это заболевание может привести к жизне-угрожающим осложнениям Лечение людей с осложнениями является затратным, как в отношении затрат со стороны здравоохранения, так и затрат, связанных с временной нетрудоспособностью. Уменьшение осложнений могло бы принести пользу при оказании помощи пациентам, поэтому важно определить эффективные методы лечения для людей с инфекционным мононуклеозом (железистой лихорадкой).
Хотя обычно это заболевание не является серьезным, оно может привести к значительному времени отсутствия в школе и на работе из-за сильной усталости/утомляемости. В редких случаях это заболевание может привести к жизне-угрожающим осложнениям Лечение людей с осложнениями является затратным, как в отношении затрат со стороны здравоохранения, так и затрат, связанных с временной нетрудоспособностью. Уменьшение осложнений могло бы принести пользу при оказании помощи пациентам, поэтому важно определить эффективные методы лечения для людей с инфекционным мононуклеозом (железистой лихорадкой).
Противовирусные средства являются дорогостоящими, могут привести к побочным эффектам и устойчивости к противовирусным средствам. Необходимы хорошие обоснования, что использование противовирусных средств обеспечивает наилучшие исходы. В настоящее время нет согласия относительно эффективности применения противовирусных средств при лечении людей с инфекционным мононуклеозом.
Дата поиска
Апрель 2016 года.
Характеристика исследований
Мы включили семь исследований с участием всего 333 человек; два исследования были проведены в Европе и пять исследований — в США. Три исследования были проведены в больницах, одно исследование было проведено в студенческом медицинском центре, еще одно — в детской клинике, и в двух исследованиях условия проведения были неизвестны. Были изучены три различных противовирусных средства: ацикловир, валацикловир и валомацикловир, а также их режим дозирования, лечение сравнения («фиктивное» лечение или отсутствие лечения), а также период лечения и наблюдения пациентов.
Источники финансирования исследований
В одном из исследований не сообщали об источнике финансирования, но остальные шесть исследований показали наличие некоторой поддержки со стороны индустрии. Никто не заявил о конфликте интересов, но два автора из одного исследования были из фармацевтической компании.
Основные результаты
Мы хотели изучить несколько исходов: время выздоровления; побочные эффекты лечения; длительность лихорадки, боли в горле, увеличения лимфатических узлов, увеличения селезенки и печени; развитие осложнений инфекционного мононуклеоза; время элиминации вируса из горла; связанное со здоровьем качество жизни; пропущенные дни учебы или работы; и экономические исходы.
Мы обнаружили улучшение у участников, которые получали противовирусную терапию, в отношении двух исходов.
Было улучшение в пять дней в отношении времени выздоровления — у людей, которые получали противовирусное лечение, но этот результат был не очень точным, и способ его определения/измерения не был четко определен. Другие исследования показали, что может потребоваться месяц или более для разрешения симптомов, а усталость/утомляемость у приблизительно одного из каждых 10 пациентов может продолжаться спустя шесть месяцев. Это улучшение может иметь ограниченное клиническое значение.
В большинстве исследований, в которых изучали неблагоприятные эффекты, не нашли каких-либо различий между людьми, которые получали противовирусную терапию, и теми, кто ее не получал.
Было улучшение во времени разрешения увеличения лимфатических узлов до девяти дней при использовании противовирусных средств. Однако, в исследованиях, в которых сообщали об этом, измерение лимфатических узлов проводили различными способами, поэтому мы не можем быть уверены в точности этого результата.
Качество доказательств
Качество доказательство было оценено как очень низкое для всех результатов, что означает, что мы не можем знать действительный эффект от использования противовирусных средств при инфекционном мононуклеозе. Необходимы исследования лучшего качества, чтобы мы смогли сделать определенные выводы.
Инфекционный мононуклеоз у детей, симптомы
Такое заболевание, как инфекционный мононуклеоз – у детей оно встречается особенно часто – бывает спровоцировано проникновением в организм человека вируса Эпштейн-Барра. Он относится к разряду вирусов герпеса. Для этого вируса характерно скрытое пребывание в организме человека на протяжении длительного времени.
Чаще всего встречается именно мононуклеоз у детей. Впрочем, пациенты взрослого возраста – от 20 до 40 лет — также порой вынуждены страдать от проявлений этого заболевания. Особенно высок риск проявления этой болезни осенью. Инфекционный мононуклеоз относится к разряду таких заболеваний, которыми болеют один раз в жизни – стойкий иммунитет у того, кто уже переболел, защищает его от повторного заражения.
Как происходит заражение?
Источником заражения может являться как пациент в острой фазе заболевания, так и вирусоноситель, присутствие возбудителя болезни в организме которого никак не проявляется. Для того, чтобы вирус был передан от больного человека здоровому, необходим их достаточно тесный контакт. Это может быть не только объятие, поцелуй или сон в одной кровати, но и поездка в общественном транспорте в час пик, и использование чужого платка. Зарегистрированы случаи заражения мононуклеозом вследствие переливания крови.
Чаще всего жертвами становятся дети и подростки, иммунитет которых по каким-либо причинам снижен. Это может быть следствием перенесенного стресса, а также чрезмерной нагрузки на организм – как физической, так и умственной.
Мононуклеоз: симптомы болезни
Вот наиболее характерные признаки этого заболевания:
- повышение температуры;
- покраснение и отечность слизистой зева;
- увеличение размеров челюстных и шейных лимфоузлов;
- увеличение миндалин;
- боли в горле – как при глотании, так и неприменительно к нему;
- с распространением инфекции по организму могут увеличиться в объемах селезенка и печень пациента;
- человек может страдать от болей – головных, мышечных и суставных;
- на второй-четвертый день болезни на коже пациента может появиться характерная сыпь, которая через несколько дней исчезает сама собой;
- к вышеперечисленным симптомам мононуклеоза могут присоединиться также и нарушения работы органов ЖКТ – тошнота, рвота, боль в животе, жидкий стул и т.
 д.
д.
Выявление и лечение мононуклеоза в «ОН КЛИНИК в Рязани»
Несмотря на то, что это заболевание является широко распространенным, постановка диагноза может повлечь за собой определенные трудности. Заподозрив у пациента инфекционный мононуклеоз по результатам общего осмотра и сбора анамнеза, доктор может назначить лабораторное исследование крови и слюны пациента для выявления в них вируса.
Что касается лечения мононуклеоза, то оно предусматривает прежде всего направленную на устранение симптоматики этой болезни терапию. Это могут быть жаропонижающие и сосудосуживающие препараты, предписанные лечащим врачом. Кроме того, он может назначить больному прием по схеме какого-либо иммуномодулятора, а также противовирусных средств.
Покой и постельный режим, а также обильное питье помогут максимально облегчить течение болезни. В некоторых случаях – при вовлечении в патологический процесс печени – может понадобиться консультация с врачом-гепатологом.
Вас интересует цена лечения мононуклеоза в Рязани в нашей семейной клинике? Позвоните нам! Наши администраторы с радостью ответят на вопросы, связанные с оказанием нашими специалистами услуг.
Инфекционный мононуклеоз у детей — Статьи
!Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, моноцитарная ангина, болезнь Пфейфера и др.) — это инфекционное заболевание, наиболее распространенное у детей и людей молодого возраста. По данным различных авторов, до 90 процентов людей планеты инфицировано возбудителем этого заболевания — вирусом Эпштейна — Барра (ВЭБ). В социально неблагополучных и густонаселенных регионах большинство детей заражается уже в раннем и младшем возрасте.
В последние годы во всем мире, в том числе в Российской Федерации, отмечается увеличение количества заболевших. Более половины из этого числа в возрасте 2 — 20 лет, чаще подвержены дети с 1 до 5 лет жизни, преимущественно из организованных коллективов. Новорожденные и малыши первого года жизни, как правило, не болеют.
Более половины из этого числа в возрасте 2 — 20 лет, чаще подвержены дети с 1 до 5 лет жизни, преимущественно из организованных коллективов. Новорожденные и малыши первого года жизни, как правило, не болеют.
Вирус Эпштейна — Барра (ВЭБ), назван в честь двух канадских исследователей, открывших его в 1964 году. Он входит в одну группу с вирусом герпеса и подобно ему, однажды попав, навсегда остается в организме, но во внешней среде мало устойчив и быстро погибает. По этой причине никогда не наблюдается эпидемий инфекционного мононуклеоза (ИМН), отмечаются только отдельные случаи или небольшие локальные вспышки. Заболеваемость регистрируется круглый год, с подъемами весной и осенью. В настоящее время доказана роль вируса в развитии ряда злокачественных и аутоиммунных заболеваний, хронического гепатита, патологии нервной системы, синдрома хронической усталости, вторичных заболеваний у ВИЧ-инфицированных.
Источником заражения являются больные и здоровые вирусоносители, т. к. после перенесенного заболевания у 70 — 90 процентов наблюдается длительное (до 18 месяцев) выделение вируса. Передается вирус воздушнокапельным путем со слюной во время кашля, чихания, поцелуев и контактно-бытовым через предметы обихода — игрушки, посуду, полотенца. Возможна передача возбудителя при переливании крови и во время беременности от больной матери плоду.
к. после перенесенного заболевания у 70 — 90 процентов наблюдается длительное (до 18 месяцев) выделение вируса. Передается вирус воздушнокапельным путем со слюной во время кашля, чихания, поцелуев и контактно-бытовым через предметы обихода — игрушки, посуду, полотенца. Возможна передача возбудителя при переливании крови и во время беременности от больной матери плоду.
Вирус проникает в слизистую оболочку верхних дыхательных путей, там размножается, а затем с кровью разносится по всему организму, поражая миндалины, лимфатические узлы, печень, селезенку и другие органы. Признаки заболевания появляются через 7 — 14 дней после заражения. Иногда инкубационный период может увеличиваться до 1 — 1,5 месяца.
Заболевание, как правило, начинается остро: появляется слабость, недомогание, головная боль, боли в мышцах, суставах, животе, ухудшается аппетит, затем присоединяются боли в горле, заложенность носа. Повышенная температуры тела до 38 — 39 ˚С может держаться 5 — 7 и более дней. Характерно увеличение шейных, подчелюстных лимфатических узлов до значительных размеров, из-за чего изменяется конфигурация шеи.
Характерно увеличение шейных, подчелюстных лимфатических узлов до значительных размеров, из-за чего изменяется конфигурация шеи.
Наиболее частый и ранний симптом — ангина: покраснение и отечность миндалин, гнойные налеты. В тяжелых случаях миндалины покрываются пленчатыми налетами, смыкаются между собой, затрудняя дыхание. Поэтому часто ребенок шумно дышит через рот, а во время сна отмечается храпящее дыхание. Практически у всех больных наблюдается увеличение печени и селезенки. Нормализация размеров печени происходит медленно, через 1 — 2 месяца от начала заболевания. В разгар заболевания у некоторых больных (в 7 — 10 процентах случаев) на коже появляется красная пятнистая сыпь, которая сохраняется от 5 до 14 дней и проходит самостоятельно, без лечения. Нередко появляется одутловатость лица и отечность век. При лабораторном обследовании в общем анализе крови обнаруживаются специфические клетки — «атипичные мононуклеары».
Заболевание может протекать и в легкой или стертой форме, когда характерные симптомы не выражены или отсутствуют. В этих случаях, как правило, болезнь протекает под маской «ОРВИ». Лечение тяжелых форм инфекционного мононуклеоза проводится в инфекционном стационаре. Больных с легкими формами лечат дома. Очень важен в остром периоде постельный режим, а после выздоровления ограничение физической нагрузки в течение 6 месяцев. В острый период назначаются противовирусные, иммуномодулирующие и симптоматические средства. При развитии бактериальной ангины и фарингита применяют антибиотики, зев обрабатывают раствором антисептиков, спреями (гексорал, тантум-верде и др.). Обязательно обильное питье, жаропонижающие препараты (парацетамол), для улучшения носового дыхания сосудосуживающие капли в нос.
В этих случаях, как правило, болезнь протекает под маской «ОРВИ». Лечение тяжелых форм инфекционного мононуклеоза проводится в инфекционном стационаре. Больных с легкими формами лечат дома. Очень важен в остром периоде постельный режим, а после выздоровления ограничение физической нагрузки в течение 6 месяцев. В острый период назначаются противовирусные, иммуномодулирующие и симптоматические средства. При развитии бактериальной ангины и фарингита применяют антибиотики, зев обрабатывают раствором антисептиков, спреями (гексорал, тантум-верде и др.). Обязательно обильное питье, жаропонижающие препараты (парацетамол), для улучшения носового дыхания сосудосуживающие капли в нос.
Течение инфекционного мононуклеоза доброкачественное, заканчивается выздоровлением через 2 — 4 недели, но иногда может затянуться до полутора месяцев. Осложнения встречаются относительно редко. Иногда после перенесенного заболевания возникает иммунодефицитное состояние, ребенок попадает в группу «часто и длительно болеющих». Хроническое течение инфекционного мононуклеоза наблюдается у детей с отягощенным развитием во внутриутробном и раннем периодах развития. После перенесенного заболевания для укрепления иммунной системы проводится в течение 6 месяцев курс восстановительной терапии.
Хроническое течение инфекционного мононуклеоза наблюдается у детей с отягощенным развитием во внутриутробном и раннем периодах развития. После перенесенного заболевания для укрепления иммунной системы проводится в течение 6 месяцев курс восстановительной терапии.
Желательно на это время ограничить контакты ребенка с инфекциями, противопоказано пребывание на солнце, дальние поездки со сменой климатических зон, проведение профилактических прививок. После выздоровления в течение одного года необходимо регулярно посещать врача и выполнять все его рекомендации.
Вакцины для профилактики инфекционного мононуклеоза до настоящего времени не разработано. В качестве экстренной меры профилактики может применяться специфический иммуноглобулин. К общим профилактическим мероприятиям можно отнести любые оздоровительные процедуры, направленные на укрепление организма: правильное питание, достаточное пребывание на свежем воздухе, закаливание, соблюдение личной гигиены. Помните, выразить свою любовь к ребенку можно без поцелуя! Берегите здоровье своих детей!
Помните, выразить свою любовь к ребенку можно без поцелуя! Берегите здоровье своих детей!
Т.М. ЕРОФЕЕВА, врач-инфекционист высшей категории,
заведующая отделением МУЗ детская инфекционная больница № 2
По материалам газеты «На здоровье» (выпуск № 6 за апрель 2011)
Версия для печати
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболеванияЕдиной общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.

- Атипичный – стертая клиника, бессимптомное течение.
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Симптомы инфекционного мононуклеоза
После внедрения в организм вируса Эпштейна–Барр в течение месяца или полутора никаких симптомов не возникает, этот период называют инкубационным.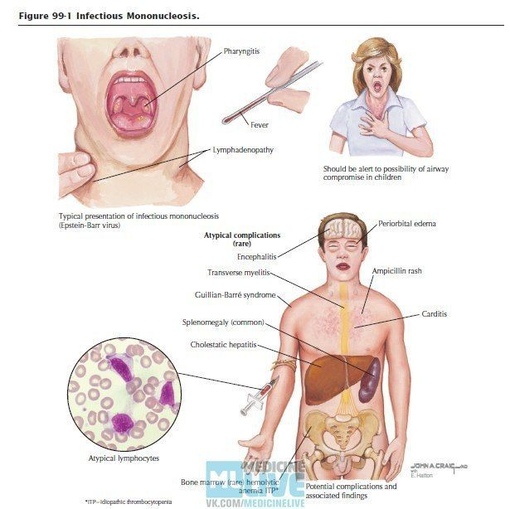 Затем пациента начинают беспокоить слабость, повышенная утомляемость, чувство общего недомогания, свойственные любой вирусной инфекции. В течение полутора недель все эти симптомы постепенно уменьшаются. Затем на фоне, казалось бы, полного выздоровления возникают сильная боль в горле, высокая лихорадка, слабость, увеличение лимфатических узлов. Эти симптомы могут беспокоить несколько недель, а недомогание и слабость – более месяца. Клиническая картина (боль в горле при глотании, увеличение лимфатических узлов) практически идентична таковой при ангине. Для постановки диагноза «инфекционный мононуклеоз» назначают анализ крови, при котором выявляются изменения, свойственные только этой болезни. У 10% больных в этот период на теле появляется сыпь (ее наличие или отсутствие не несет никакого прогностического значения). Из-за увеличения печени и селезенки возможно ощущение дискомфорта в животе, в подреберных областях.
Затем пациента начинают беспокоить слабость, повышенная утомляемость, чувство общего недомогания, свойственные любой вирусной инфекции. В течение полутора недель все эти симптомы постепенно уменьшаются. Затем на фоне, казалось бы, полного выздоровления возникают сильная боль в горле, высокая лихорадка, слабость, увеличение лимфатических узлов. Эти симптомы могут беспокоить несколько недель, а недомогание и слабость – более месяца. Клиническая картина (боль в горле при глотании, увеличение лимфатических узлов) практически идентична таковой при ангине. Для постановки диагноза «инфекционный мононуклеоз» назначают анализ крови, при котором выявляются изменения, свойственные только этой болезни. У 10% больных в этот период на теле появляется сыпь (ее наличие или отсутствие не несет никакого прогностического значения). Из-за увеличения печени и селезенки возможно ощущение дискомфорта в животе, в подреберных областях.
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Вирус Эпштейна–Барр поражает В-лимфоциты (разновидность лейкоцитов – белых кровяных телец, отвечающих за иммунитет, в частности, вырабатывающих антитела), в ответ в крови появляются клетки, характерные только для такого поражения и носящие название «атипичные мононуклеары», а общее количество лимфоцитов преобладает над количеством других лейкоцитов, возможно повышение или снижение общего количества белых кровяных телец, снижение гранулоцитов (подгруппы лейкоцитов, внутри которых есть специфические гранулы, где вырабатываются вещества для реализации иммунитета). К гранулоцитам относят, например, нейтрофилы, эозинофилы, базофилы. Все эти характерные для инфекционного мононуклеоза изменения выявляются при проведении клинического анализа крови.
Инфекционный мононуклеоз
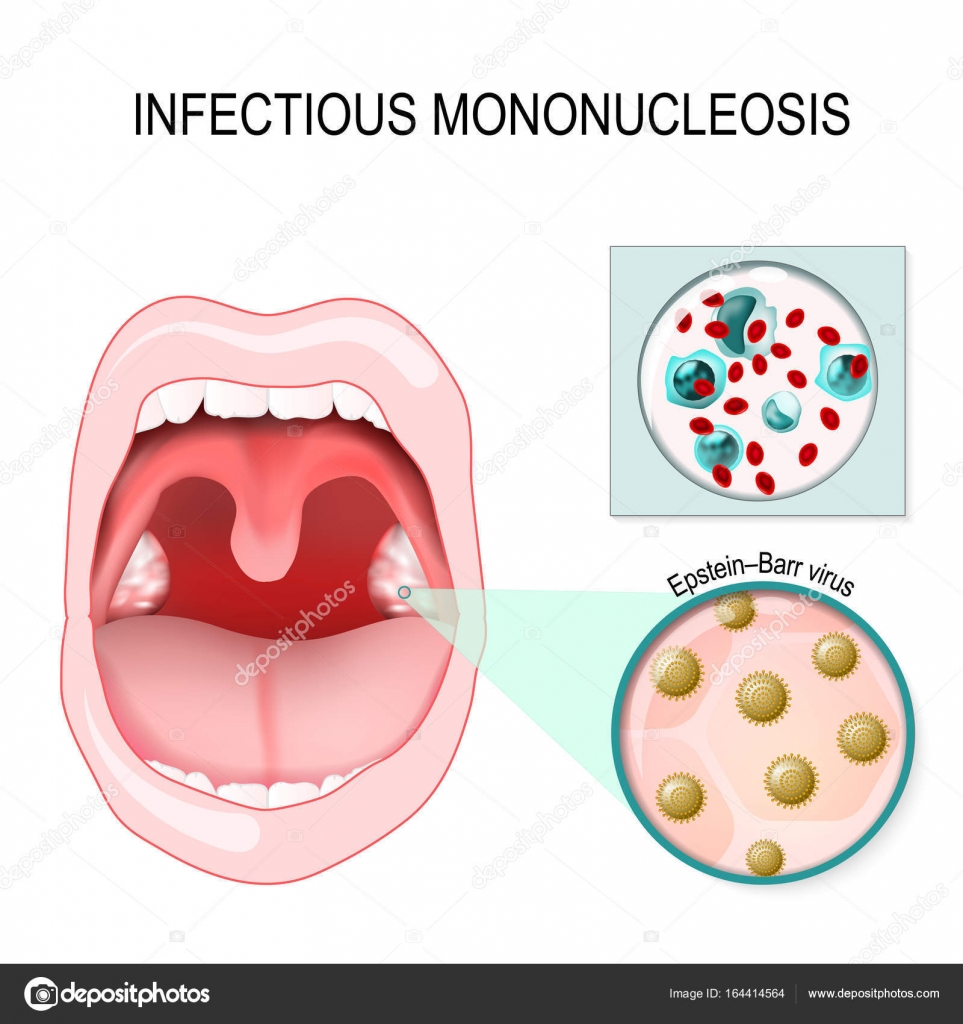
Инфекционный мононуклеоз – вирусное заболевание, вызываемое вирусом Эпштейн-Барра и характеризующееся лихорадкой, увеличением всех групп лимфатических узлов, печени, селезенки и появлением налетов на миндалинах.
Источником инфекции является больной человек или вирусоноситель. Передача заразного начала происходит воздушно-капельным путем при тесном контакте с источником болезни. Болеют чаще всего дети в возрасте 3-7 лет и подростки. После перенесенного заболевания вирус пожизненно остается в организме человека и возможно играет роль в возникновении злокачественных новообразований.
Клиническая картина.
Скрытый период болезни от 4 до 28 дней, но чаще 7-10 дней. Заболевание начинается с повышения температуры и появления заложенности носа без обильных слизистых выделений. В это же время можно заметить увеличение заднешейных лимфатических узлов, которые увеличиваются до 15-25 мм и хорошо заметны при повороте головы в противоположную сторону.
Лицо становится отечным, дыхание через нос затруднено, и ребенок вынужден дышать открытым ртом, так называемый «аденоидный» тип лица. Во время сна дыхание становится храпящим, что довольно часто пугает родителей. С 3-5 дня от начала заболевания появляются налеты на миндалинах грязно-серого цвета, рыхлые, легко снимаются и сохраняются в течение 1-2 недель, даже на фоне лечения антибиотиками, так как больному ребенку довольно часто ставят диагноз ангины.
У некоторых больных может появиться темный цвет мочи и легкая желтушность кожи и склер вследствие поражения печени. Иногда появляется сыпь на коже, особенно при лечении «ангины» ампициллином. Температура при инфекционном мононуклеозе, в отличие от ангин, может сохраняться в течение 2-3 недель высокой даже на фоне лечения антибиотиками и другими препаратами. Обнаруживается также увеличение селезенки и печени, которые выступают из-под края реберной дуги на 2-3 см, мягкие, плохо пальпируются.
Комплекс вышеперечисленных симптомов является опорным синдромом для диагностики мононуклеоза. При этом заболевании появляются характерные изменения со стороны общего анализа крови, которые адекватно может оценить только врач. Заболевание чаще всего продолжается в течение месяца, но могут быть затяжные и даже хронические формы болезни. Может быть активизация мононуклеоза, даже через несколько лет после перенесенного заболевания, при воздействии факторов, снижающих иммунитет. При тяжелом течении мононуклеоза встречается разрыв селезенки и возникновение удушья вследствие увеличения лимфоузлов вокруг трахеи и бронхов и миндалин кольца Вальдеера-Пирогова.
При этом заболевании появляются характерные изменения со стороны общего анализа крови, которые адекватно может оценить только врач. Заболевание чаще всего продолжается в течение месяца, но могут быть затяжные и даже хронические формы болезни. Может быть активизация мононуклеоза, даже через несколько лет после перенесенного заболевания, при воздействии факторов, снижающих иммунитет. При тяжелом течении мононуклеоза встречается разрыв селезенки и возникновение удушья вследствие увеличения лимфоузлов вокруг трахеи и бронхов и миндалин кольца Вальдеера-Пирогова.
Дифференциальная диагностика инфекционного мононуклеоза приводится с ангинами, заболеваниями крови, вирусными гепатитами, иерсиниозами, респираторной инфекцией.
Профилактика
После перенесенного мононуклеоза необходимо в течение 6 месяцев соблюдать диету, щадящую печень и находиться на диспансерном наблюдении со сдачей биохимических анализов. Заключительная дезинфекция на дому у больных не проводится и карантин не накладывается. Специфические средства профилактики инфекционного мононуклеоза не разработаны.
Специфические средства профилактики инфекционного мононуклеоза не разработаны.
Мононуклеоз (моно): симптомы, лечение и диагностика
Обзор
Что такое мононуклеоз (моно)?
Мононуклеоз — это болезнь, которая обычно поражает подростков и молодых людей, но может поражать и детей. Болезнь вызывают вирусы, чаще всего вирус Эпштейна-Барра (EBV), и некоторые инфекции.Моно иногда называют «болезнью поцелуев», потому что она легко распространяется через жидкости организма, такие как слюна.
Для большинства людей моно не является серьезным заболеванием, и его состояние улучшается без лечения. Тем не менее крайняя усталость, ломота в теле и другие симптомы могут мешать учебе, работе и повседневной жизни. С моно вы можете чувствовать себя плохо в течение месяца.
Насколько распространен мононуклеоз (моно)?
Вирус Эпштейна-Барра (EBV), вызывающий моно, чрезвычайно распространен.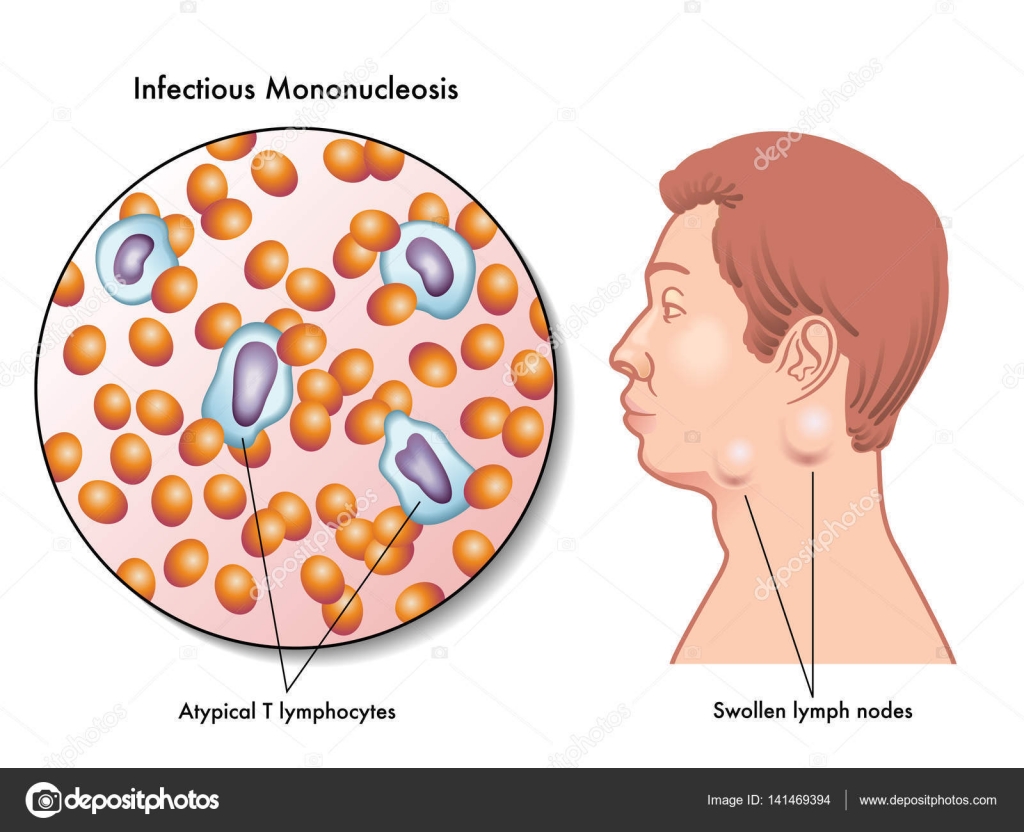 Около 90% американцев инфицированы им к 35 годам.Не у всех, у кого есть вирус, развиваются моносимптомы — некоторые люди только переносят вирус.
Около 90% американцев инфицированы им к 35 годам.Не у всех, у кого есть вирус, развиваются моносимптомы — некоторые люди только переносят вирус.
Кто может заболеть мононуклеозом (моно)?
Часто бывает два пика, когда люди заражаются ВЭБ: дети младшего школьного возраста и снова в подростковом / молодом возрасте. Маленькие дети часто протекают бессимптомно, тогда как подростки и люди в возрасте от 20 лет чаще заболевают моно. Примерно каждый четвертый человек в этой возрастной группе, заболевший EBV, заболевает моно, но любой может заразиться, независимо от его возраста.
Является ли моно инфекция, передающаяся половым путем?
Эпштейн-Барр — это вирус герпеса. Он отличается от вируса простого герпеса (ВПГ), вызывающего генитальный и оральный герпес. Оба вируса могут передаваться половым путем. Однако ВЭБ с большей вероятностью распространяется другими способами, такими как разделение напитков или поцелуи.
Заразен ли мононуклеоз (моно)?
Вирусы, вызывающие моно, очень заразны. Вы можете заразиться ими при контакте с жидкостями организма инфицированного человека, включая слюну.Эти вирусы распространяются через:
Вы можете заразиться ими при контакте с жидкостями организма инфицированного человека, включая слюну.Эти вирусы распространяются через:
Можно ли заболеть мононуклеозом (моно) более одного раза?
Вирус Эпштейна-Барра остается в организме в неактивной форме даже после исчезновения моносимптомов. Но большинство людей развивают моно только один раз.
Если ВЭБ реактивируется, симптомы возникают редко. Однако вы можете неосознанно передать реактивированный вирус другим. А у людей с ослабленной иммунной системой моносимптомы могут развиваться более одного раза.
Симптомы и причины
Что вызывает мононуклеоз (моно)?
Более 90% моно случаев вызваны вирусом Эпштейна-Барра.Другие вирусы и определенные инфекции также могут вызывать болезнь. Симптомы могут развиться из-за:
Симптомы могут развиться из-за:
Каковы симптомы мононуклеоза (моно)?
Симптомы мононуклеоза могут быть легкими или тяжелыми. Они имеют тенденцию появляться постепенно. Если вы заболели моно, это, вероятно, произойдет через четыре-шесть недель после того, как вы войдете в контакт с EBV. Эти симптомы могут длиться четыре недели или дольше:
Диагностика и тесты
Как диагностируется мононуклеоз (моно)?
Ваш лечащий врач оценит ваши симптомы, чтобы поставить диагноз.Они особенно проверит увеличение лимфатических узлов на шее и признаки увеличения селезенки или печени.
Анализы крови обнаруживают антитела, вырабатываемые вашим организмом для борьбы с вирусом Эпштейна-Барра. Ваш врач может также проверить наличие большого количества лейкоцитов (лимфоцитов), которые указывают на инфекцию.
Ведение и лечение
Как лечить или лечить мононуклеоз (моно)?
Не существует вакцины или лекарства от моно.Антибиотики для борьбы с бактериальной инфекцией и противовирусные препараты для уничтожения других вирусов не работают против моно. Вместо этого лечение направлено на то, чтобы помочь вам почувствовать себя лучше, облегчая симптомы. Ваша помощь может включать:
- Отдых: Моно очень утомляет. Сон помогает организму бороться с инфекциями.
- Гидратация: Пейте много жидкости, чтобы предотвратить обезвоживание.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП) облегчают жар, воспаление, головные боли и боли в мышцах.Эти препараты включают ибупрофен (Адвил®) и напроксен (Алеве®).
 Также действует ацетаминофен (Тайленол®).
Также действует ацетаминофен (Тайленол®). - Пустышки от боли в горле: Можно полоскать горло соленой водой и использовать леденцы для горла.
- Избегание занятий спортом: Физическая активность может оказывать слишком сильное давление на увеличенную селезенку, повышая риск ее разрыва. Вам следует избегать контактных видов спорта и физических упражнений во время болезни и в течение четырех недель после нее.
Каковы осложнения мононуклеоза (моно)?
Моносимптомы имеют тенденцию постепенно улучшаться примерно через четыре недели.Чувство усталости может сохраняться месяцами. Некоторые люди пропускают школу или работу, когда выздоравливают.
Увеличенная селезенка, которая разрывается (разрывается) — самая большая проблема при моно у ранее здоровых людей. Эта железа в верхнем левом углу живота (живота) помогает фильтровать кровь. Если ваша селезенка лопнет, она может кровоточить в брюшную полость. Внутреннее кровотечение из разрыва селезенки может быть опасным для жизни и требует неотложной операции. Ваш лечащий врач может посоветовать вам избегать физических упражнений, контактных видов спорта и тяжелой атлетики, пока вы не почувствуете себя лучше.
Ваш лечащий врач может посоветовать вам избегать физических упражнений, контактных видов спорта и тяжелой атлетики, пока вы не почувствуете себя лучше.
Профилактика
Как предотвратить мононуклеоз (моно)?
Нет вакцины против моно. Лучший способ предотвратить заражение вирусами, вызывающими моно, — это соблюдение правил гигиены. Не делитесь едой, напитками или жидкостями организма с людьми, у которых есть моно или какие-либо признаки вирусного заболевания, такие как жар, кашель, боль в горле или утомляемость.
Как мононуклеоз (моно) влияет на беременность?
Будущие мамы, у которых моно от ВЭБ развивается, обычно беременны здоровыми. Позвоните своему врачу, если у вас поднялась температура, которая может увеличить риск выкидыша и преждевременных родов. Хотя существует небольшая вероятность передачи вируса Эпштейна-Барра своему ребенку во время беременности или после родов во время грудного вскармливания, у большинства детей моносимптомы не развиваются. Если моно было вызвано ЦМВ-инфекцией во время беременности, есть вероятность, что ваш ребенок может быть затронут, и вам следует обсудить это со своим акушером.
Хотя существует небольшая вероятность передачи вируса Эпштейна-Барра своему ребенку во время беременности или после родов во время грудного вскармливания, у большинства детей моносимптомы не развиваются. Если моно было вызвано ЦМВ-инфекцией во время беременности, есть вероятность, что ваш ребенок может быть затронут, и вам следует обсудить это со своим акушером.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с мононуклеозом (моно)?
Моносимптомы могут быть серьезными. Они могут временно повлиять на вашу способность вести активный образ жизни. К счастью, эти симптомы постепенно улучшаются при лечении в домашних условиях.
Вы можете испытывать постоянную усталость в течение нескольких месяцев. Вам нужно будет защитить свое здоровье, достаточно отдыхая и пить в это время. Вам также следует избегать физических нагрузок, чтобы предотвратить разрыв селезенки.
Вам также следует избегать физических нагрузок, чтобы предотвратить разрыв селезенки.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас есть моно, и вы испытываете:
- Затрудненное дыхание или глотание.
- Головокружение или обморок.
- Сильная мышечная слабость рук или ног.
- Сильные боли в теле.
- Постоянная высокая температура.
- Сильные головные боли.
- Острая боль в левом верхнем углу живота.
Какие вопросы я должен задать своему врачу?
Если у вас моно, вы можете спросить своего врача:
- Каковы лучшие методы лечения моносимптомов?
- Как долго я заразен?
- Какие шаги я могу предпринять, чтобы не заразить других этим вирусом?
- Сколько времени потребуется на восстановление после моно?
- Когда я смогу вернуться на работу или в школу?
- Когда я смогу вернуться к упражнениям и физической активности?
- Могу ли я снова получить моно?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
В большинстве случаев мононуклеоз (моно) не вызывает серьезных проблем. Однако такие симптомы, как крайняя усталость, боль в горле и ломота в теле, могут мешать учебе, работе и жизни. Ваш лечащий врач может посоветовать, как найти облегчение. Отдых и лекарства, отпускаемые без рецепта, часто являются лучшим способом облегчить симптомы. Также важно избегать физических нагрузок, которые могут привести к разрыву увеличенной селезенки.
Однако такие симптомы, как крайняя усталость, боль в горле и ломота в теле, могут мешать учебе, работе и жизни. Ваш лечащий врач может посоветовать, как найти облегчение. Отдых и лекарства, отпускаемые без рецепта, часто являются лучшим способом облегчить симптомы. Также важно избегать физических нагрузок, которые могут привести к разрыву увеличенной селезенки.
Мононуклеоз: как лечить мононуклеоз
Мононуклеоз, или «мононуклеоз», имеет широкий спектр симптомов, которые могут затруднить диагностику.Вам нужно будет обратиться к врачу, чтобы узнать, есть ли оно у вас.
Ваш врач проведет вам полный медицинский осмотр. Вы можете сделать посев из горла, чтобы исключить стрептококк в горле, симптомы которого схожи с симптомами монотерапии. Ваш врач также может взять образец крови, чтобы проверить наличие аномальных лейкоцитов.
Вы также можете пройти тест на гетерофильные антитела. Он проверяет вашу кровь на наличие специальных антител, которые вырабатывает ваше тело для борьбы с вирусной инфекцией. Но это не относится к моно. Этот тест не всегда точен, особенно у детей младшего возраста, и требуется несколько дней, чтобы показать наличие антител после того, как ребенок начинает чувствовать себя плохо.«Моноспот» — это тест, который проверяет наличие гетерофильных антител.
Но это не относится к моно. Этот тест не всегда точен, особенно у детей младшего возраста, и требуется несколько дней, чтобы показать наличие антител после того, как ребенок начинает чувствовать себя плохо.«Моноспот» — это тест, который проверяет наличие гетерофильных антител.
Результаты этих тестов не всегда однозначны, поэтому вам может потребоваться еще больше тестов.
Вы также можете пройти тест на ВЭБ, если у вас нет типичного случая моно. Этот анализ крови проверяет наличие вируса Эпштейна-Барра. Докторам обычно не нужны результаты теста на ВЭБ для диагностики моно. Но это может помочь им выяснить, виноват ли вирус Эпштейна-Барра. Это обычный вирус, и хотя он может вызывать моно, вы можете заразиться вирусом и не заболеть.
Когда мне станет лучше?
Большинство людей начинают выздоравливать от мононуклеоза в течение 2 недель, хотя некоторые симптомы, такие как усталость, могут исчезнуть через 3-4 недели или даже дольше. Таким образом, общий план лечения моно — отдых с постепенным возвращением к нормальной активности. Цель состоит в том, чтобы облегчить симптомы и вылечить любые возникающие осложнения.
Цель состоит в том, чтобы облегчить симптомы и вылечить любые возникающие осложнения.
В дополнение к отдыху ваш врач может назначить ибупрофен или ацетаминофен при лихорадке, боли в горле и других неудобствах, связанных с болезнью.Если моно повлиял на вашу печень, посоветуйтесь с врачом, прежде чем принимать ацетаминофен.
Не давайте аспирин детям и подросткам. Это связано с заболеванием, которое называется синдромом Рея, серьезным заболеванием, которое может быть опасным для жизни. Позвоните в службу 911, если у вас или у вашего ребенка проблемы с дыханием.
Если боль в горле настолько сильна, что у вас проблемы с дыханием или едой, врач может прописать вам стероид преднизон.
Поскольку селезенка, которая является органом в брюшной полости, часто увеличивается, когда у вас моно, вероятность ее разрыва выше.Таким образом, вам нужно будет избегать контактных видов спорта, таких как футбол и футбол, вероятно, в течение 3-4 недель. Ваш врач может сообщить вам, когда можно будет вернуться к этим занятиям.
Мононуклеоз (моно) — familydoctor.org
Монотерапия
Нет лекарства от моно. Вирус уйдет сам по себе. Симптомы обычно длятся около 4 недель. Основная цель лечения — облегчить симптомы. Вот несколько шагов, которые помогут вам почувствовать себя лучше:
- Остальное. Сон помогает вашему телу бороться с инфекцией .
- Пейте много жидкости. Они помогают предотвратить обезвоживание .
- Успокойте боль в горле. Полощите горло соленой водой или рассосите леденцы, леденцы или ароматизированные замороженные десерты (например, фруктовое мороженое).

- Снимите боль. Примите ацетаминофен (Тайленол) или ибупрофен (Адвил, Мотрин) для снятия боли и лихорадки . Не давайте аспирин детям. Аспирин ассоциируется с редким заболеванием у детей, которое называется синдромом Рея.Синдром Рея — серьезное заболевание, которое может привести к смерти.
Нужен ли мне антибиотик?
Антибиотики не эффективны против моно. Mono вызван вирусом. Антибиотики не действуют против вирусов. Если у вас есть бактериальная инфекция (например, ангина) в дополнение к монотерапии, ваш врач может назначить вам антибиотик для лечения этой инфекции.
А как насчет спорта и физических упражнений?
Избегайте занятий спортом, физической активности или упражнений, пока врач не сообщит вам, что они безопасны.Слишком частое движение может привести к разрыву (разрыву) селезенки, особенно если она увеличена. Вам нужно будет избегать физических нагрузок и занятий спортом в течение 3-4 недель после приема монотерапии.
Мононуклеоз (моно) | Коннектикут Детский
Содержимое
Что такое мононуклеоз?
Мононуклеоз (моно) — это вирусная инфекция, вызывающая боль в горле и жар. Случаи часто случаются у подростков и молодых людей. Он проходит сам по себе после нескольких недель отдыха.
Что вызывает моно?
Мононуклеоз (mah-no-noo-klee-OH-sus), или инфекционный мононуклеоз , обычно вызывается вирусом Эпштейна-Барра (EBV). Большинство детей сталкиваются с ВЭБ в какой-то момент в процессе взросления. Младенцы и маленькие дети, инфицированные ВЭБ, обычно имеют очень легкие симптомы или вообще не имеют. Но у инфицированных подростков и молодых людей часто развиваются симптомы, определяющие моно.
Другие вирусы, такие как цитомегаловирус, также могут иногда вызывать моноподобное заболевание.
Каковы признаки и симптомы мононуклеоза?
Признаки моно обычно появляются примерно через 1-2 месяца после заражения вирусом. Его наиболее частые симптомы иногда ошибочно принимают за ангины или гриппа. К ним относятся:
Его наиболее частые симптомы иногда ошибочно принимают за ангины или гриппа. К ним относятся:
- лихорадка
- Боль в горле с опухшими миндалинами, которые могут иметь белые пятна
- Увеличение лимфатических узлов (желез) на шее
- очень устал
Человек также может иметь:
- головные боли
- боль в мышцах
- слабость
- Боль в животе с увеличением размеров печени или селезенки (орган в верхней левой части живота)
- Сыпь на коже
- потеря аппетита
Моно заразно?
Mono заразен.Он передается от человека к человеку через контакт со слюной (слюной). Его прозвали «болезнью поцелуев», потому что она может передаваться через поцелуй. Он также распространяется через кашель и чихание, или когда люди делятся чем-то с плевком (например, соломинкой, стаканом, столовой посудой или зубной щеткой).
Mono также может передаваться при половом акте и переливании крови, но это встречается гораздо реже.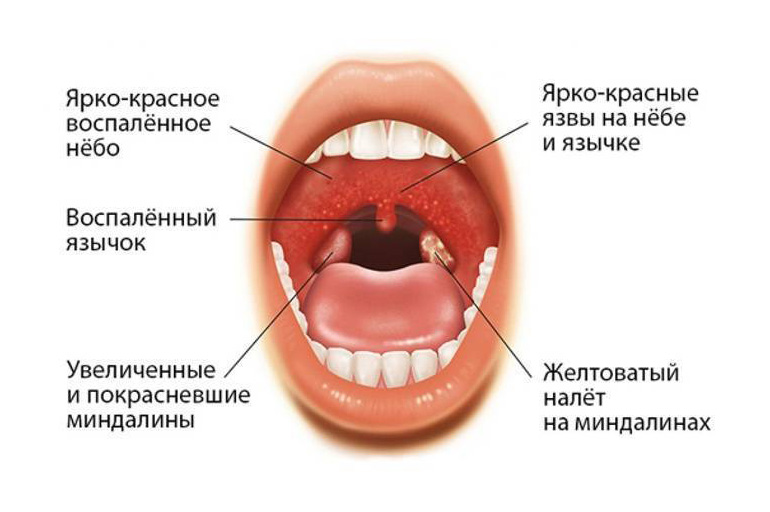
Зараженные люди несут вирус на всю жизнь, даже после исчезновения симптомов и даже при отсутствии симптомов.В этом случае вирус находится в «спящем» или неактивном состоянии. Иногда спящий вирус «просыпается» и попадает в слюну человека. Это означает, что они могут быть заразными время от времени, даже если у них нет симптомов.
Как диагностируется моно?
Чтобы диагностировать мононуклеоз, врачи проводят обследование для выявления таких вещей, как опухшие миндалины и увеличенная печень или селезенка, общие признаки инфекции. Иногда врач делает анализ крови.
Как лечится моно?
Лучшее лечение моно — это много отдыха и жидкости, особенно в начале болезни, когда симптомы наиболее серьезны.Специального лекарства для моно не существует, но ацетаминофен или ибупрофен могут помочь снять жар и снять боль в мышцах. Антибиотики не помогут, потому что они эффективны только против бактерий. У кого-то с монотерапией, принимающего антибиотики, часто появляется сыпь.
Никогда не давайте аспирин ребенку с вирусным заболеванием, потому что его употребление связано с синдромом Рейе, который может вызвать печеночную недостаточность или даже привести к летальному исходу.
Как долго держится моно?
Моносимптомы обычно проходят в течение 2–4 недель.Однако у некоторых подростков усталость и слабость могут длиться месяцами.
Можно ли предотвратить моно?
Не существует вакцины для защиты от вируса Эпштейна-Барра. Но вы можете помочь защитить своих детей от моно, убедившись, что они избегают тесного контакта с кем-либо, у кого он есть.
Многие люди, у которых есть моно, не имеют симптомов, но все же могут передавать их другим. Таким образом, дети должны мыть руки хорошо и часто, а не делиться напитками или столовыми приборами с другими людьми, даже с людьми, которые кажутся здоровыми.
Что еще мне нужно знать?
Mono может вызвать опухание селезенки на несколько недель или дольше. Увеличенная селезенка может разорваться, вызывая боль и кровотечение внутри живота, и требует неотложной операции. Поэтому врачи рекомендуют детям, у которых есть монотерапия, избегать контактных видов спорта как минимум в течение месяца после исчезновения симптомов. Вашему ребенку следует воздерживаться от грубых игр, подъема тяжестей и любых напряженных занятий, пока врач не разрешит его.
Поэтому врачи рекомендуют детям, у которых есть монотерапия, избегать контактных видов спорта как минимум в течение месяца после исчезновения симптомов. Вашему ребенку следует воздерживаться от грубых игр, подъема тяжестей и любых напряженных занятий, пока врач не разрешит его.
В большинстве случаев моносимптомы проходят в течение нескольких недель после большого количества отдыха и жидкости.Если кажется, что они не проходят или ухудшаются, или если у вас есть другие вопросы, позвоните своему врачу.
Мононуклеоз | Детский медпункт
Инфекция, вызванная вирусом Эпштейна-Барра (ВЭБ), широко известная как мононуклеоз или «мононуклеоз», может возникнуть в любом возрасте, но чаще всего встречается в подростковом и раннем взрослом возрасте. Как правило, чем моложе человек, когда он получает моно, тем лучше — дети меньше болеют им и выздоравливают быстрее, чем подростки, а подросткам, в свою очередь, легче, чем взрослым!
Mono работает в три этапа.Во-первых, продромальный период длится 1-2 недели с небольшими симптомами или вообще без них.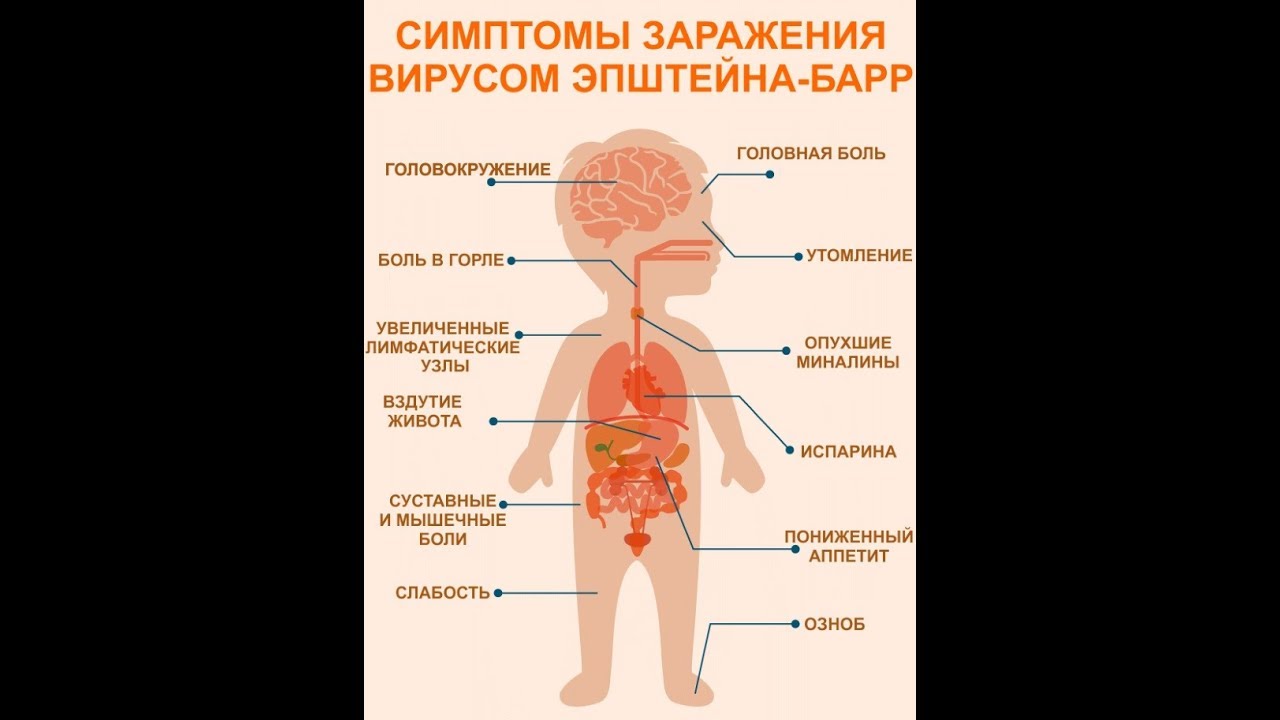 Во-вторых, острая фаза продолжительностью от 2 до 6 недель, во время которой человек может сильно заболеть лихорадкой, опухшими железами, сильной болью в горле и истощением. И в-третьих, фаза выздоровления, продолжающаяся от 2 до 6 месяцев, в течение которой острые симптомы исчезли, но пациент страдает пониженной физической и умственной энергией, выносливостью и легкой утомляемостью. Во время острой фазы и фазы выздоровления люди подвергаются повышенному риску разрыва селезенки в случае тупой травмы живота.Во время любой из этих фаз нет другого лечения, кроме поддерживающей терапии (жидкости, обезболивание, контроль температуры).
Во-вторых, острая фаза продолжительностью от 2 до 6 недель, во время которой человек может сильно заболеть лихорадкой, опухшими железами, сильной болью в горле и истощением. И в-третьих, фаза выздоровления, продолжающаяся от 2 до 6 месяцев, в течение которой острые симптомы исчезли, но пациент страдает пониженной физической и умственной энергией, выносливостью и легкой утомляемостью. Во время острой фазы и фазы выздоровления люди подвергаются повышенному риску разрыва селезенки в случае тупой травмы живота.Во время любой из этих фаз нет другого лечения, кроме поддерживающей терапии (жидкости, обезболивание, контроль температуры).
В большинстве случаев к моменту постановки диагноза ВЭБ острая фаза наступает через неделю или больше. На этом этапе полезны следующие меры:
- Примите ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), чтобы снизить температуру и уменьшить боль при боли в горле.
- Полоскать горло четыре раза в день теплой водой, смешанной с чайной ложкой антацида или соли.

- Если глотать больно, попробуйте более мягкую пищу. Особенно хороши молочные коктейли и холодные напитки. Избегайте апельсинового или грейпфрутового сока.
- Принимайте поливитамины каждый день.
- Не делитесь напитками или столовым серебром с другими.
- Пейте много жидкости, не менее 8 стаканов в день.
- Отдыхайте, когда чувствуете усталость. Вам не нужно оставаться в постели, если вы чувствуете себя достаточно хорошо, чтобы встать.
ВЭБ заразен, но только при тесном контакте, например, поцелуях, совместном использовании посуды или длительном домашнем контакте.Обычно это НЕ передается через случайные социальные контакты, которые могут произойти в классе. ВЭБ является членом семейства вирусов герпеса и, как и другие вирусы герпеса после первичной инфекции, живет в организме пациента (внутри субпопуляции лейкоцитов) всю оставшуюся жизнь. В этом латентном состоянии он безвреден, но периодически проходит фазы репликации, во время которых индивидуум-хозяин выделяет вирус и заразен для ВЭБ, несмотря на отсутствие симптомов на протяжении всей оставшейся жизни. Таким образом, вопрос о том, чтобы быть «более не заразным», не имеет большого значения и не имеет отношения к тому, когда человеку следует вернуться в школу.
Таким образом, вопрос о том, чтобы быть «более не заразным», не имеет большого значения и не имеет отношения к тому, когда человеку следует вернуться в школу.
Обычно мы рекомендуем, чтобы дети или подростки с ВЭБ возвращались в школу на этапе выздоровления, в основном, как только они «почувствуют себя готовыми»; но с некоторыми модификациями, чтобы компенсировать их пониженную выносливость. Самым важным из них является запрет на занятия всеми контактными видами спорта (футбол, борьба, хоккей и т. Д.) В течение 6 недель с момента начала заболевания (острая фаза) из-за риска разрыва селезенки.Отказ от тренажерного зала и других физических нагрузок в течение первых 4-6 недель после возвращения в школу также может быть разумным только из-за недостатка энергии. В тяжелых случаях следует также рассмотреть возможность уменьшения объема домашних заданий и / или сокращения учебного дня на некоторое время после возвращения. Дети, находящиеся на этапе выздоровления в монотерапии, должны иметь возможность пойти в кабинет медсестры, чтобы отдохнуть или вздремнуть, если они почувствуют в этом потребность и в течение учебного дня.
Мононуклеоз: признаки, симптомы и осложнения
Мононуклеоз (моно) — это вирусная инфекция, которая чаще всего поражает подростков и молодых людей.Типичными симптомами в этих возрастных группах являются боль в горле, лихорадка, опухшие шейные железы, увеличенные миндалины и утомляемость. У детей младшего возраста симптомы могут быть только легкими или отсутствовать совсем. Пожилые люди чаще страдают желтухой, при этом у них может не быть боли в горле или опухших желез. Обычно у людей наблюдаются различные комбинации симптомов, от легких до тяжелых.
© Verywell, 2018Частые симптомы
Инкубационный период мононуклеоза составляет от четырех до шести недель, что означает, что у вас или вашего ребенка симптомы могут появиться только через месяц после контакта с кем-то еще с инфекцией.
У большинства детей и подростков мононуклеоз начинается медленно, обычно от трех до пяти дней проявляются легкие симптомы, такие как головная боль, недомогание и усталость.
Далее следуют классические симптомы моно:
- Сильная боль в горле
- Красные опухшие миндалины, покрытые гноем
- Увеличение лимфатических узлов (лимфаденопатия) на шее и подмышках, но также возможно в паху
- Лихорадка от 104 до 105 градусов, которая может продолжаться до двух недель, и часто достигает пика днем или ранним вечером
- Постоянное недомогание и усталость, которые могут быть очень сильными
- Боль в мышцах и головная боль
- Сыпь розового цвета, напоминающая корь, чаще наблюдается после приема антибиотиков
- Тошнота
- Боль в животе
Комбинация симптомов, их тяжесть и продолжительность варьируются от человека к человеку.Чем младше ребенок, тем легче и короче болезнь.
У маленьких детей могут быть кратковременные легкие симптомы, которые длятся всего несколько дней. У подростков и молодых людей монотерапия печально известна своей длительностью, хотя обычный курс для этой возрастной группы составляет от двух до четырех недель.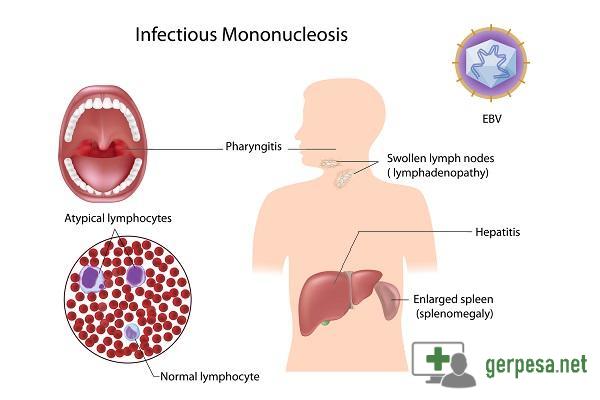 Некоторые симптомы, например усталость, могут длиться от нескольких недель до шести месяцев.
Некоторые симптомы, например усталость, могут длиться от нескольких недель до шести месяцев.
Редкие симптомы
Менее распространенные симптомы мононуклеоза включают боль в груди, кашель, одышку, учащенное сердцебиение, крапивницу, ригидность шеи, кровотечение из носа и чувствительность к свету.Также могут развиться опухшие или воспаленные яички.
Увеличенная селезенка (спленомегалия) или печень может развиться через две или три недели болезни. Увеличение селезенки наблюдается примерно в половине случаев на каком-то этапе болезни. Желтуха, которая вызывает желтый оттенок кожи и белков глаз, является признаком поражения печени.
Дети младшего возраста
У детей младшего возраста симптомы мононуклеоза обычно более легкие, чем у подростков и молодых людей.У младенца могут отсутствовать симптомы или симптомы легкой степени тяжести. Маленькие дети с моно могут быть немного раздражительными и иметь пониженный аппетит. С другой стороны, у них также могут быть легкие симптомы инфекции верхних дыхательных путей, такие как кашель, насморк или умеренная температура.
У некоторых детей бывают нетипичные или необычные случаи моно — например, у них развивается увеличенная железа, но нет боли в горле или лихорадки. Или единственные симптомы, которые у них есть, — это боль в горле или высокая температура. В любом случае один из признаков того, что эти симптомы могут быть связаны с моно, — это то, что они сохраняются намного дольше, чем кажется нормальным.
Моно часто остается незамеченным
Возможно, вы никогда не узнаете, что у ребенка есть моно, если у него не будут сданы анализы крови, показывающие атипичный лимфоцитоз или антитела, указывающие на моно. Позже положительный тест на вирус Эпштейна-Барра (ВЭБ) может выявить перенесенную инфекцию. Хорошая новость заключается в том, что при мононуклеозе обычно не проводят никакого лечения, кроме снятия симптомов, поэтому не было упущенной возможности для медицинского вмешательства.
Пожилые люди (40 лет и старше)
У пожилых людей часто наблюдается лихорадка, которая держится более двух недель, и могут не проявляться другие общие симптомы, такие как увеличение желез и боль в горле. Их симптомы могут сохраняться дольше. У них более высока вероятность желтухи, и лабораторные анализы покажут высокий уровень билирубина и ферментов печени, а количество лейкоцитов у них не будет таким повышенным или покажет такое количество лимфоцитов, как у молодых людей.
Их симптомы могут сохраняться дольше. У них более высока вероятность желтухи, и лабораторные анализы покажут высокий уровень билирубина и ферментов печени, а количество лейкоцитов у них не будет таким повышенным или покажет такое количество лимфоцитов, как у молодых людей.
Осложнения
Осложнения моно могут развиться и быть довольно серьезными. К ним относятся следующие.
- Анемия: Mono может привести к отмиранию эритроцитов и их удалению из кровотока селезенкой раньше, чем обычно.Ваш костный мозг может быть не в состоянии справиться с этим более быстрым обменом веществ, вызывая анемию.
- Гепатит с желтухой: Поражение печени обычно легкое, но из-за этого не следует употреблять алкоголь, пока у вас есть моносимптомы.
- Разрыв селезенки: Селезенка может увеличиваться из-за моносимптомов, хотя и редко. , может впоследствии разорваться — в экстренной ситуации, которая может вызвать массивное, часто опасное для жизни внутреннее кровотечение.
Важно избегать контактных видов спорта и физических нагрузок, когда у вас моно, поскольку они могут вызвать это осложнение.Селезенка не требуется для хорошего здоровья, но вы можете подвергнуться большему риску заражения Streptococcus pneumoniae и некоторыми другими микробами, если ее удалить.
- Осложнения со стороны нервной системы: Хотя это случается редко, но нервная система также может быть поражена моно. Связанные с этим осложнения включают синдром Гийена-Барре, судороги, менингит и паралич Белла.
- Фульминантная EBV-инфекция: Это редко, но люди с ослабленной иммунной системой из-за ВИЧ, иммуносупрессивной терапии для трансплантации органов или Х-сцепленных лимфопролиферативных расстройств могут получить неконтролируемую EBV-инфекцию и умереть от мононуклеоза.
- Воспаление сердца : Наиболее частым (хотя и редким) сердечным осложнением при монофункции сердца является воспаление мешка вокруг сердца, известное как перикардит.
 Это может привести к фибрилляции предсердий. Вирус также может поражать сердечную мышцу и вызывать миокардит.
Это может привести к фибрилляции предсердий. Вирус также может поражать сердечную мышцу и вызывать миокардит.
Есть также определенные осложнения, о которых следует знать для определенных групп людей:
Детский
Обструкция дыхательных путей из-за увеличенных миндалин возможна у маленьких детей и может потребовать госпитализации.Ваш педиатр может принять симптомы мононуклеоза за бактериальную инфекцию (например, ангины) и прописать антибиотики, такие как ампициллин, амоксициллин или аналогичные пенициллиноподобные антибиотики. Эти антибиотики не подействуют, потому что моно — вирусная инфекция. Более того, в результате приема этих лекарств у детей иногда появляется сильная сыпь.
Беременные и кормящие женщины
Инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барра, по-видимому, практически не влияет на исход беременности, хотя существует некоторая возможная корреляция с ранними родами и более низкой массой тела при рождении. Взаимодействие с другими людьми
Взаимодействие с другими людьми
У некоторых женщин во время беременности наблюдается реактивация ВЭБ. Эпштейн-Барр может быть передан новорожденному во время родов. Однако при заражении ВЭБ у младенцев часто отсутствуют симптомы, поэтому это не является проблемой для здоровья. Грудное молоко может содержать вирус, но неясно, может ли он вызвать инфекцию у ребенка.
Когда обращаться к врачу
При появлении симптомов мононуклеоза следует обратиться к врачу, чтобы поставить диагноз и исключить другие заболевания, для которых могут быть рекомендованы другие методы лечения.Не полагайтесь на самодиагностику.
Помимо EBV, другие вирусы могут вызывать моноподобные симптомы. К ним относятся цитомегаловирус (ЦМВ), аденовирус, вирус иммунодефицита человека (ВИЧ), краснуха, гепатит А и вирус герпеса-6 человека. Паразит Toxoplasma gondii также может вызывать моноподобные симптомы. Если вы беременны или можете забеременеть, некоторые из этих заболеваний могут представлять опасность для вас или вашего ребенка. Вам могут назначить дополнительные анализы для определения причины ваших моносимптомов.
Вам могут назначить дополнительные анализы для определения причины ваших моносимптомов.
Руководство по обсуждению с врачом по мононуклеозу
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
После постановки диагноза вы можете заразиться другими заболеваниями, требующими медицинской помощи. Например, вы можете получить стрептококковое горло поверх моно.Если у вас или у вашего ребенка сильная боль в горле, которая не проходит, или опухшие миндалины, затрудняющие дыхание или глотание, обратитесь к врачу. Стрептококковая ангина может быть диагностирована с помощью экспресс-теста на стрептококк. Антибиотики необходимы для лечения ангины и предотвращения осложнений. Вам также следует обратиться к врачу при затрудненном дыхании из-за увеличения миндалин.
Антибиотики необходимы для лечения ангины и предотвращения осложнений. Вам также следует обратиться к врачу при затрудненном дыхании из-за увеличения миндалин.
Признаки ЧС
Признаки разрыва селезенки включают внезапную резкую боль в животе слева вверху.Вам нужно немедленно попасть в больницу и позвонить по номеру 9-1-1. Разрыв селезенки обычно требует переливания крови и может потребовать операции спленэктомии для удаления селезенки и остановки внутреннего кровотечения.
Симптомы мононуклеоза обычно улучшаются через четыре-шесть недель. Если они не исчезнут, вам следует обратиться к врачу, поскольку на самом деле вы можете иметь дело с другой проблемой. Ваш врач может провести дополнительные тесты, чтобы определить причину ваших симптомов.
Что такое мононуклеоз? Симптомы, причины, диагностика, лечение и профилактика
Моно — это заразное заболевание, вызываемое в основном ВЭБ, согласно обзорной статье, опубликованной в декабре 2015 года в журнале « Current Topics in Microbiology and Immunology». (1,5) ВЭБ передается от человека к человеку через слюну, поэтому мононуклеоз называют «болезнью поцелуев». Наиболее эффективно он распространяется при прямом контакте, но врачи также советуют не делиться чашками, посудой или зубными щетками с людьми, у которых есть моно, чтобы не заразиться вирусом, который его вызывает. (2,3)
(1,5) ВЭБ передается от человека к человеку через слюну, поэтому мононуклеоз называют «болезнью поцелуев». Наиболее эффективно он распространяется при прямом контакте, но врачи также советуют не делиться чашками, посудой или зубными щетками с людьми, у которых есть моно, чтобы не заразиться вирусом, который его вызывает. (2,3)
Согласно другому обзору, опубликованному в феврале 2015 года в журнале Clinical and Translational Immunology , вирус также может передаваться половым путем или при переливании крови.(2,6)
Точно неизвестно, как долго человек может быть заразным после заражения вирусом. (9)
Врачи обычно рекомендуют интимным партнерам и членам семьи избегать контакта со слюной человека, у которого был моно в течение нескольких месяцев после исчезновения моносимптомов (включая избегание поцелуев и секса). ВЭБ может оставаться в слюне в течение многих месяцев, намного позже обычных четырех-шести недель, когда симптомы, как правило, сохраняются. Однако точный срок, в течение которого человек с ВЭБ заразен, может варьироваться.(9)
Однако точный срок, в течение которого человек с ВЭБ заразен, может варьироваться.(9)
«Люди могут выделять вирус с выделениями из ротовой полости в течение нескольких лет, и это распространение носит периодический характер», — говорит Бальфур. «Большинство людей заражаются вирусом от человека, у которого нет никаких симптомов». (1,2)
Но это не повод для паники и избегания контактов ни с кем и со всеми.
По оценкам, от 90 до 95 процентов взрослого населения во всем мире инфицированы ВЭБ — или были в какой-то момент своей жизни. (1,5,6) Но не у всех, кто заразился ВЭБ, разовьются симптомы. По данным Центров по контролю и профилактике заболеваний, только у каждого четвертого человека, инфицированного вирусом, развивается моно.(7)
После того, как вы заразитесь ВЭБ, вирус останется в вашем теле на всю оставшуюся жизнь, хотя в большинстве случаев он останется безвредным (и неактивным благодаря вашей иммунной системе). Пациенты со СПИДом и другие люди со слабой иммунной системой подвержены риску реактивации EBV и моносимптомов.
