Повышены лимфоциты в крови у ребенка: причины повышенного количества лимфоцитов

Любые изменения анализа крови ребенка вызывают у родителей переживания, особенно, если меняется количество лейкоцитов, ведь известно, что такие клетки являются представителями системы иммунитета. Если мама видит в бланке анализа превышение лимфоцитов или слышит от врача слово «лимфоцитоз», ей хочется узнать, что это, от чего повышены такие кровяные клетки и опасен ли высокий уровень лимфоцитов для ребенка.

Когда уровень лимфоцитов повышен
Лимфоцитами называют группу лейкоцитов, главной функцией которой в организме ребенка является участие в иммунных реакциях. Такие клетки защищают детей от вирусов и прочих отрицательных воздействий. Они производятся в костном мозге, тимусе, лимфатических узлах и некоторых других органах, затем выходят в кровоток или хранятся в лимфоидной ткани, а когда срок их «жизни» завершается, разрушаются в тканях селезенки.
Уровень лимфоцитов определяют с помощью клинического анализа крови, отображая в лейкограмме (лейкоцитарной формуле) в процентах от всех лейкоцитов. Хотя лимфоциты представляют собой группу клеток (выделяют В-лимфоциты, несколько типов Т-лимфоцитов и другие субпопуляции), общий анализ крови не определяет разные виды таких белых кровяных клеток по отдельности.

У только что родившихся малышей лимфоцитов не очень много, поскольку их иммунная система еще не функционирует в полной мере.
Примерно в 4-5 лет уровень лимфоцитов и нейтрофилов становится одинаковым, после чего число нейтрофилов начинает преобладать.
Верхней границей нормы лимфоцитов у детей считают:
Если результат анализа показал повышенное количество лимфоцитов, превышающее указанные цифры, это называют
Также встречается абсолютный лимфоцитоз, вызванный избыточным количеством лимфоцитов в периферическом кровотоке из-за их активного образования в костном мозге и других местах или недостаточного разрушения в селезенке.

Причины лимфоцитоза
Наиболее часто лимфоцитоз выступает признаком болезни, ведь повышенное число таких белых кровяных телец нужно для борьбы с инфекционным агентом или другим отрицательным воздействием на детский организм.
К заболеваниям, из-за которых в крови детей завышены лимфоциты, относят:
- ОРВИ.
- Вирусный гепатит.
- Корь.
- Инфекцию, вызванную аденовирусом.
- Ветряную оспу.
- Краснуху.
- Герпесную инфекцию.
- Токсоплазмоз.
- Заражение ВИЧ.
- Инфекционный мононуклеоз.
- Энтеровирусную инфекцию.
- Коклюш.
- Заражение цитомегаловирусом.
- Бруцеллез.
- Заражение паразитами или простейшими.
- Туберкулез.
- Лейкоз, который может быть как острым, так и хроническим лимфолейкозом.
- Злокачественную тимому.
- Неходжскинскую лимфому.
- Болезнь Смита – редкое инфекционное заболевание с лимфоцитозом.
- Болезнь Франклина. Так называется еще одна редкая патология, при которой разрастается лимфоидная ткань и повышается продукция иммуноглобулинов.
Тем не менее, высокий процент лимфоцитов не всегда связан с вирусной инфекцией или опухолевым процессом.

Также к неинфекционным причинам появления лимфоцитоза относят:
- Отравление мышьяком или свинцом, а также дисульфидом углерода или тетрахлорэтаном.
- Аутоиммунные болезни.
- Гипертиреоз.
- Бронхиальную астму.
- Авитаминоз.
- Удаление селезенки, в результате чего кровяные клетки не могут утилизироваться в нужном объеме.
- Действие некоторых лекарственных средств – медикаментов против эпилепсии, гормональных лекарств, антибиотиков, наркотических анальгетиков и других.
Отдельно следует отметить, что после выздоровления уровень лимфоцитов не сразу возвращается к нормальным показателям. У большинства детей в течение нескольких недель, а иногда и месяцев, после того, как болезнь завершилась, лимфоциты будут определяться в повышенном количестве, но постепенно их уровень снизится.

Мнение Комаровского
Известный педиатр считает определение лейкограммы у болеющего ребенка важным анализом, позволяющим узнать, какая именно инфекция у маленького пациента. В своей практике Комаровский не раз сталкивался с лимфоцитозом и подтверждает, что самой частой причиной повышения процента таких кровяных клеток в детском возрасте выступает вирусная инфекция.
Советуем посмотреть запись программы доктора Комаровского, в котором подробно освещается тема клинического анализа крови малышей:
Симптомы
Если лимфоцитоз спровоцирован вирусной инфекцией, у ребенка ухудшается общее состояние, появляется слабость, лихорадка, одышка. Ребенок хуже ест, возможны нарушения сна, а также появление сыпи. У грудных малышей симптоматика может быть невыраженной и ограничиваться лишь капризным поведением, плачем и повышенной температурой тела.
У некоторых детей с лимфоцитозом обнаруживается увеличение лимфатических узлов. Также может увеличиваться селезенка или печень, ведь при повышении количества кровяных клеток нагрузка на эти органы возрастает.

Что делать
Если у ребенка будут повышены не только лимфоциты, но и моноциты, это наведет врача на мысль о хронической вирусной инфекции. Также при затянувшемся инфекционном процессе детей направляют на анализ, определяющий активированные В-клетки. Если активированные лимфоциты в анализе крови у ребенка превышают нормальный показатель, это может быть признаком аутоиммунного процесса.
Как определить вид инфекции с помощью показателей уровня лимфоцитов, смотрите в видео программы Е.Комаровского:
Выраженный лейкоцитоз с высоким процентом лимфоцитов станет поводом более детального обследования работы иммунной системы ребенка. С целью выяснить, реактивный у ребенка лимфоцитоз (так называют увеличение лимфоцитов из-за вирусной инфекции) либо опухолевый (его также называют злокачественным), определяют по отдельности уровень Т- и В-лимфоцитов. Если необходимо, назначается обследование костного мозга.
Лечение
Узнав, почему у ребенка лимфоцитоз, врач назначит подходящую терапию. Во многих случаях такое изменение клеточного состава крови просто указывает на активное сопротивление иммунной системы ребенка инфекционному заболеванию. И поэтому никаких препаратов, уменьшающих число лимфоцитов, не требуется.
Ребенку обеспечивают правильный режим сна, достаточный отдых, прогулки на свежем воздухе, полноценное питание. Это способствует быстрому выздоровлению и нормализации самочувствия, поддерживает иммунитет малыша и помогает нормализовать количество лимфоцитов в его крови.
Среди медикаментозных средств по показаниям применяют противовирусные, противовоспалительные, жаропонижающие и другие лекарства, а если присоединяется осложнение в виде бактериальной инфекции, приходится давать ребенку и антибиотики.

Если лимфоцитоз оказался признаком опухолевого процесса, тактика врача будет определяться формой новообразования, его распространенностью и активностью. Таким детям рекомендуют постельный режим и ограничение контактов с другими людьми. Чаще всего им назначают химиотерапию, а в некоторых случаях — трансплантацию костного мозга.
Профилактика
Чтобы предотвратить повышение лимфоцитов в крови у ребенка, родителям следует сосредоточиться на укреплении иммунной системы дочки или сына:
- Обеспечить ребенку сбалансированный рацион.
- Поощрять умеренные физические нагрузки и занятия спортом.
- Одевать ребенка по погоде, не допуская переохлаждения.
- Не допускать появления у ребенка вредных привычек.
- Ежегодно проверять кровь для своевременного выявления заболеваний.

Лимфоциты повышены у ребенка в крови: что это значит
 Человеческий организм является довольно сложным механизмом, в котором тесно взаимосвязаны все процессы. При развитии тех или иных патологий меняется состав крови, что вполне объяснимо, ведь именно кровь обеспечивает такие важные функции, как дыхание и защита. В статье узнаем, почему могут быть повышены лимфоциты у ребенка в крови и что это значит?
Человеческий организм является довольно сложным механизмом, в котором тесно взаимосвязаны все процессы. При развитии тех или иных патологий меняется состав крови, что вполне объяснимо, ведь именно кровь обеспечивает такие важные функции, как дыхание и защита. В статье узнаем, почему могут быть повышены лимфоциты у ребенка в крови и что это значит?
Что это такое и для чего они нужны?
Лимфоцитами называют кровяные клетки, формирующиеся в вилочковой железе (тимусе) и костном мозге человека. Эти клетки являются очень важными, так как именно они обеспечивают защитную функцию человека и берут активное участие в уничтожении чужеродных микроорганизмов. В связи с этим любые изменения уровня этих телец при анализе крови могут свидетельствовать о серьезных проблемах в организме. Простыми словами, эти клетки отвечают за уничтожение инфекции.
Повышенный уровень лимфоцитов
Итак, мы выяснили, что лимфоциты – это группа кровяных клеток (лейкоцитов), принимающих участие в защите организма от различных патогенных вирусов, бактерий и грибов. Уровень защитных клеток определяется с помощью клинического анализа крови и специальной лейкоцитарной формулы. Она показывает процентное соотношение лимфоцитов от всех лейкоцитов.

У новорожденного младенца сразу после рождения количество этих телец пониженное, так как его иммунитет еще функционирует слабо и на данном этапе только формируется. Уже через 3-6 дней после появления ребенка на свет количество защитных телец растет и уже к 4 годам превышает количество всех оставшихся лейкоцитов человека. К 5 годам лимфоциты и нейтрофилы составляют приблизительно одинаковое количество, и уже скоро нейтрофилы начинают преобладать.
Хотите знать больше о повышении эозинофилов в крови у детей? Тогда наша статья будет вам интересной. Вся информация здесь.
Нормальные показатели у детей различного возраста
Напомним, что у новорожденного грудного малыша лимфоциты несколько завышены, а после 5-6 лет их уровень такой же, как у взрослого человека. Точные данные в процентах можно найти в таблице.
| Возраст | Количество в процентах |
| У грудничков с первых дней после рождения | 32 |
| 4-5 дней жизни | 50 |
| 10 дней жизни | 60 |
| От 1 до 5 лет | 65 |
| После 5-7 лет | 55 |
| У деток после 10 лет | 45 |
Если анализ крови показывает повышенные результаты, медики называют это лимфоцитозом. Различают относительный и абсолютный вид патологии, то есть абсолютное и относительное содержание этих клеток в крови.

В первом случае количество защитных клеток лишь кажется повышенным из-за уменьшения уровня других кровяных телец, таких как сегментоядерные нейтрофилы, тромбоциты, базофилы, моноциты, эозинофилы, эритроциты, гранулоциты и других. Абсолютный же вызван действительно большим количеством лимфоцитов.
Инфекционные причины
В связи с тем, что функция лимфоцитов в первую очередь направлена на защиту организма от различных инфекций и паразитов, повышенное содержание этих телец наблюдается у детей при тех или иных заболеваниях. К ним относят:
- Острые респираторно вирусные инфекции.
- Гепатит вирусного типа.
- Аденовирусные инфекции.
- Корь, паротит, краснуху.
- Грипп, ангину.
- Инфекцию, вызванную вирусами герпеса.
- Инфекционный мононуклеоз.
- Вирус иммунодефицита человека.
- Токсоплазмоз.
- Заражение энтеровирусами.
- Гельминты.
- Туберкулез всех типов.
- Острое или хроническое течение лейкоза.
Сильное превышение этих защитных клеток наблюдается при болезни Смита – редко встречающаяся патология, сопровождающаяся лимфоцитозом. Еще одна причина – болезнь Франклина, характеризующаяся повышенным образованием иммуноглобулинов и разрастанием лимфоидной ткани.

Относительный вид болезни встречается в результате различных нарушений состава крови, например, при анемии, дефиците витамина В12. Он может также возникнуть на фоне приема некоторых медикаментозных средств.
Неинфекционные причины
Пониженные или повышенные лимфоциты нередко являются следствием неинфекционных причин. К их числу относят:
- Интоксикация организма различными химическими веществами, такими как дисульфид углерода, свинец.
- Заболевания, которые носят аутоиммунный характер.
- Патологии щитовидной железы.
- Бронхиальную астму.
- Дефицит витаминов.
- Операция по удалению селезенки, вследствие чего кровяные клетки не синтезируются в нужном количестве.
- Длительное применение некоторых медикаментов.
Нельзя также забывать, что после перенесения того или иного заболевания уровень лимфоцитов на протяжении еще некоторого времени может оставаться выше нормы, а другие элементы крови, наоборот, снижены.
Характерные симптомы
Повышение защитных клеток крови у младенцев первых месяцев жизни, годовалого малыша или детей более старшего возраста развивается под влиянием различных болезней. При этом симптоматика будет зависеть именно от патологии, спровоцировавшей нарушение состава крови. Например, при вирусной инфекции ребенок будет испытывать слабость, повышение температуры, першение в горле, кашель.

Если тельца превышены немного, у пациента могут вовсе отсутствовать любые признаки. Иногда отмечается увеличение селезенки и лимфатических узлов, ведь нагрузка на эти органы увеличивается. Если лимфоциты повышены в моче, речь вполне может идти о патологиях мочевыделительной системы.
При развитии инфекционных болезней у ребенка также обнаруживается высокий уровень скорости оседания эритроцитов (СОЭ), что свидетельствует о воспалительном процессе.
Действия родителей
Если в результате лабораторного анализа у ребенка было обнаружено подобное отклонение, следует в обязательном порядке обратиться к специалисту. Педиатр обязан оценить общее состояние больного, выяснить, какие у него есть жалобы, а при необходимости направить пациента на дополнительное обследование.
Если постоянно повышены защитные клетки и моноциты, речь идет о хронической вирусной инфекции. Для подтверждения диагноза необходимо провести анализ на активированные В-клетки. Если они повышены, специалист может заподозрить аутоиммунное заболевание. При лимфоцитозе с высокими показателями ребенку необходимо тщательное медицинское обследование, которое поможет подтвердить или исключить опухолевые процессы. Обязательно проводится обследование на реактивные клетки. При этом может быть назначено обследование костного мозга пациента.

Читайте также о повышении уровня моноцитов у детей. Подробные данные в этой статье.
Особенности лечения
Терапия проводится в зависимости от того, какое заболевание спровоцировало у ребенка нарушение состава крови и увеличенное количество защитных клеток. В большинстве случаев изменение клеточного состава крови указывает на вирусную инфекцию, протекающую в организме. При этом никакого лечения, направленного на уменьшение лимфоцитов в крови, не требуется.
Больному достаточно организовать постельный режим, качественный сон, здоровое питание, а также симптоматическую терапию. При повышении температуры используются жаропонижающие средства. Если наблюдается боль в горле, назначаются обезболивающие препараты. При кашле используются муколитики и отхаркивающие средства.
Если инфекционное заболевание спровоцировано бактериями, пациенту необходим прием антибактериальных средств. Назначать их может исключительно специалист, так как эти медикаменты обладают довольно сильным действием. Важно помнить, что даже при обычной ОРВИ дети до 6 лет в обязательном порядке должны наблюдаться у педиатра. Самолечение может не дать результата и спровоцировать тяжелые осложнения.
Мнение эксперта
Ксения Дунаева
Эксперт по работе с пользователями и модератор комментариев. Высшее медицинское образование и наличие более 5 лет реальной практики.
Спросить у КсенииЕсли лимфоцитоз был спровоцирован новообразованием, ребенку необходимо пребывание в стационаре для выяснения формы опухоли, ее активности и типа. Больному рекомендуется постельный режим и ограничение общения с другими людьми. Таким больным назначается лечение в виде химиотерапии или хирургического вмешательства по пересадке костного мозга.
Профилактика
Предотвратить различные состояния, провоцирующие увеличение количества защитных телец в организме, усилия родителей должны быть направлены на укрепление защитной системы ребенка. Для этого следует прислушиваться к следующим рекомендациям:
- Соблюдение правильного и сбалансированного питания. На столе у сына или дочки должны быть все необходимые витамины и минералы для здорового роста и развития.
- Достаточная двигательная активность, поощрение занятий спортом. Следует чаще гулять на свежем воздухе в любую погоду.
- Нельзя допускать переохлаждения или перегревания ребенка. Одевать сына или дочку следует по погоде. Одежду лучше выбирать из натуральных материалов. Это поможет избежать повышенной потливости.
- Родители подростков должны следить за тем, чтобы у детей не появлялись вредные привычки. Старайтесь наладить доверительные отношения, чаще разговаривайте со своим чадом.
- Следует постараться исключить стрессы и переживания, так как это негативно сказывается на детском организме.
Кроме этого, специалисты рекомендуют сдавать анализ крови дважды в год.

Это поможет своевременно выявить те или иные патологии и начать их лечение.
Подводим итоги
Повышение лимфоцитов в крови у ребенка – это всегда тревожный признак. При его появлении следует обязательно искать причину такого состояния. Чем раньше диагностирована болезнь, тем легче ее излечить. Родители должны помнить это и не оттягивать с визитом к врачу при развитии негативных симптомов у своего чада. Берегите себя и будьте счастливы.
Видео
Хотите подробнее знать о расшифровке клинического анализа крови у детей? Своим опытом и мнением делится известный педиатр Евгений Олегович Комаровский.
Лимфоциты повышены у ребенка в крови: причины лимфоцитоза
Лимфоциты – это особые иммунные клетки, составляющие значительную часть от общего количества лейкоцитов. Норма количества этих клеток зависит от возраста человека. Лимфоциты “отвечают” за иммунитет, поэтому изменение их количества в анализе крови свидетельствует о патологических процессах в организме. Почему могут быть лимфоциты повышены у ребенка, и что необходимо предпринять для лечения, – в этом вопросе следует разобраться подробнее.
Норма лимфоцитов (таблица)

В основном, лимфоцитозу (повышеннию лимфоцитов в крови ) подвержены дети от 2 до 6 лет
Количество иммунных клеток зависит от возраста ребенка. Для определения количества лимфоцитов необходимо сдать анализ крови. Точное значение зависит от общего количества лейкоцитов и определяется в процентном соотношении по специальной формуле.
Наибольшее количество иммунных клеток – у новорожденных. Их количество достигает 70% в первые две недели жизни, а в течение года постепенно уменьшается до 50-60%. У детей дошкольного и младшего школьного возраста количество лимфоцитов находится в пределах 50%. Начиная с подросткового возраста и до самой старости это значение составляет 35-40%.
| Норма лимфоцитов по возрасту | |
| Возраст | Количество иммунных клеток, % |
| С рождения до 12 месяцев | 45-70 |
| 12-24 месяца | 35-60 |
| 2-5 лет | 30-60 |
| 6-9 лет | 26-55 |
| 11-15 лет | 24-46 |
| Старше 16 лет | 20-35 |
Норма лимфоцитов имеет широкие границы. При этом нормальным будет считаться количество иммунных клеток как в пределах нижней, так и верхней границы нормы, в соответствии с возрастом ребенка. Это обусловлено индивидуальными особенностями организма.
Что такое лимфоцитоз?
Повышенные лимфоциты в крови у ребенка – состояние, которое называется лимфоцитозом. Это нарушение не является самостоятельным заболеванием, но указывает на сбои в работе иммунной системы малыша.Выделяют две формы нарушения – абсолютный и относительный лимфоцитоз.
- Абсолютный лимфоцитоз у детей – это увеличение общего количества лимфоцитов и лейкоцитов, при этом их процентное соотношение остается в пределах нормы. В МКБ-10 такое нарушение обозначается кодом D72.8.
- Относительным лимфоцитозом у ребенка называется нарушение, при котором меняется количество других лейкоцитов, и на этом фоне лимфоцитов становится больше.
Относительный лимфоцитоз у детей характеризуется сохранением общего числа лейкоцитов в пределах нормы, а при абсолютном лимфоцитозе наблюдается общее увеличение количества этих клеток.
В зависимости от формы нарушения, лимфоциты могут быть повышены у ребенка по разным причинам. Своевременное выявление причины отклонений в составе крови – залог успешного лечения.
Причины абсолютного лимфоцитоза
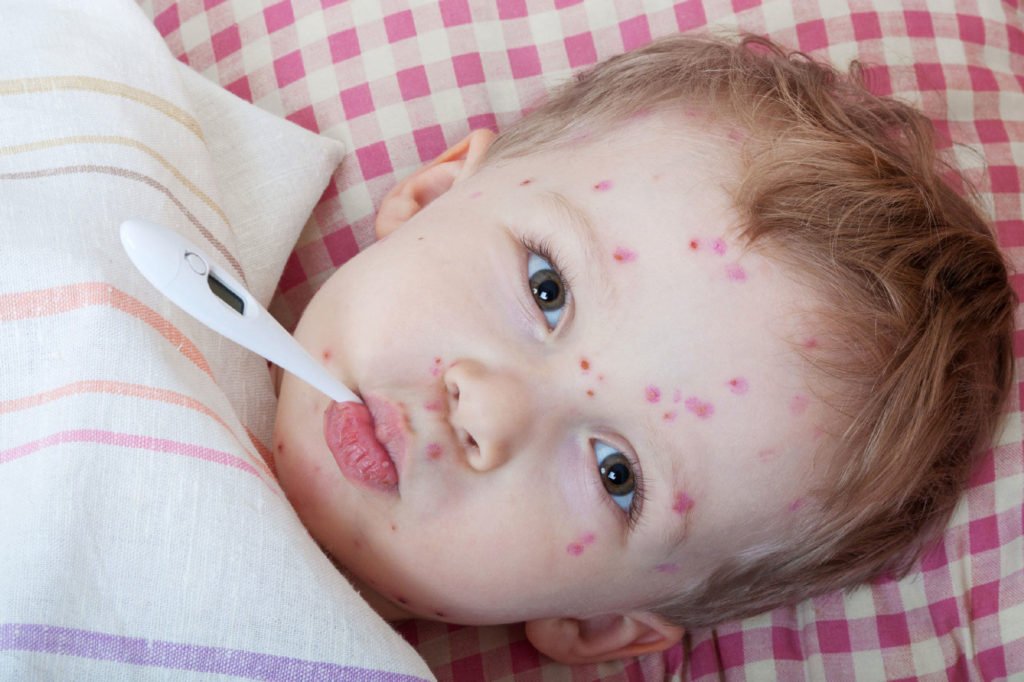
При таком инфекционном заболевании как корь, у ребенка будет наблюдаться лимфоцитоз
Точно ответить на вопрос о том, почему у ребенка повышены лимфоциты в крови, без комплексного обследования невозможно. Причин такого нарушения очень много – от инфекционных заболеваний до онкозаболеваний и врожденных патологий.
Абсолютный лимфоцитоз у детей может быть вызван следующими инфекционными заболеваниями:
- инфекционный мононуклеоз;
- коклюш;
- цитомегаловирусная инфекция;
- зоонозные инфекции;
- скарлатина;
- корь;
- туберкулез и др.
Инфекционный мононуклеоз (код по МКБ-10 B27.0) проявляется лихорадкой, воспалением зева, заметным увеличением лимфатических узлов. Болезнь вызывает вирус Эпштейна-Барра.
Коклюш, скарлатина и корь – это распространенные детские инфекции. Коклюш сопровождается приступообразным кашлем, корь – сыпью, скарлатина – сыпью и воспалением горла. Эти болезни очень заразны и сопровождаются специфическими изменениями в анализе крови, однако после выздоровления вырабатывается пожизненный иммунитет.
Зоонозные инфекции – это болезни, передающиеся человеку от животных (посредством укусов кошек, собак или крыс). Такие заболевания протекают в острой форме, сопровождаются лихорадкой, общим недомоганием и увеличением лимфоузлов. В общем анализе крови ребенка заметно, что лимфоциты повышены.
К основным причинам развития абсолютного лимфоцитоза относится туберкулез (код по МКБ-10 А15-А19). Заболевание вызывает палочка Коха. Проблема этой патологии заключается в высокой степени заразности и длительном бессимптомном течении. Человек может быть опасен для окружающих, сам того не подозревая. К начальным симптомам туберкулеза относят увеличение лимфатических узлов грудной клетки, шеи или подмышечных впадин. Наличие этого симптома должно насторожить родителей и заставить показать ребенка врачу.
Причины относительного лимфоцитоза
Лимфоциты в крови ребенка могут быть завышены при такой болезни, как брюшной тиф
Повышенные лимфоциты у ребенка в 2-3 года могут быть вариантом нормы. Так проявляется относительный лимфоцитоз у детей. Увеличение количества лимфоцитов в младшем возрасте связано с несовершенством иммунной системы малыша.
К патологическим причинам относительного лимфоцитоза относят:
- ОРВИ;
- гипертиреоз;
- болезнь Аддисона;
- патологии соединительной ткани;
- патологическое увеличение селезенки;
- тиф.
Наиболее распространенной причиной повышения лимфоцитов в крови у детей является острая респираторная вирусная инфекция (ОРВИ). Изменение уровня иммунных клеток обусловлено снижением иммунитета. Заболевания этой группы в МКБ-10 обозначаются кодами J00-J06.
Гипертиреозом называется гиперфункция щитовидной железы. Эта патология обозначается кодом Е05 и встречается у взрослых и детей, при этом девочки больше подвержены этому заболеванию, чем мальчики. Симптомы гипертиреоза: метаболические нарушения, сердечно-сосудистые нарушения, увеличение щитовидной железы, раздражительность, вспыльчивость и тревожность.
Болезнь Аддисона относится к редким заболеваниям. В МКБ-10 патология обозначается кодом Е27.1. Она проявляется хронической недостаточностью коры надпочечников, в результате которой развивается недостаток кортизона. Симптомы патологии: ортостатическая гипотензия, слабость, снижение аппетита, диспепсические расстройства, тремор, парестезии и нарушение способности глотать. Патология опасна и требует своевременного лечения. Болезнь развивается медленно и может длительное время не проявляться (вплоть до нескольких лет), однако общий анализ крови ребенка покажет, что повышены лимфоциты.
К заболеваниям соединительной ткани, при которых обнаруживаются повышенные лимфоциты в крови ребенка, относят красную волчанку и ревматоидный артрит. Обе патологии относятся к аутоиммунным нарушениям.
Лимфоциты в крови ребенка могут быть завышены при такой болезни, как брюшной тиф. Эта опасная патология сейчас редко встречается, но характеризуется высокой степенью заразности, поэтому при появлении таких симптомов, как воспаление лимфоузлов, лихорадка, интоксикация и понос, следует как можно скорее обратиться к врачу.
Лимфоциты у младенцев
Разобравшись, что такое лимфоцитоз у детей, следует обратить внимание на показатель нормы для ребенка младше 1 года.
У новорожденного ребенка в первые две недели жизни лимфоциты сильно повышены – до 70%. Это не должно беспокоить родителей, так как повышенные лимфоциты в крови являются нормой для грудничка.
Если у грудного ребенка показатели анализа крови значительно превышают уровень возрастной нормы, следует исключить врожденные патологии. У младенца и ребенка в возрасте до года повышенные лимфоциты могут выступать следствием внутриутробного инфицирования, врожденных патологий эндокринной системы или злокачественных новообразований.
Злокачественные заболевания лимфатической системы могут быть причиной повышения лимфоцитов у младенца в возрасте до года и у детей старшего возраста.
У ребенка в первый месяц жизни количество лимфоцитов постепенно снижается, однако внезапное повышение этого значения может свидетельствовать о наличии инфекции. Как правило, у младенцев все инфекционные заболевания протекают с выраженной лихорадкой, поэтому удается своевременно выявить заболевание и вовремя начать терапию.
Как распознать лимфоцитоз?
Повышение температуры тела и быстрая утомляемость – явные симптомы лимфоцитоза у ребенка
Высокие лимфоциты в крови у ребенка – это не заболевание, а закономерное изменение состава крови, проявляющееся на фоне различных патологий. При увеличении количества лимфоцитов в крови у грудного ребенка или малыша старшего возраста специфические симптомы отсутствуют.
Заподозрить неладное можно по симптомам общего характера:
- увеличение лимфоузлов;
- слабость и быстрая утомляемость;
- повышение температуры тела;
- воспаление горла;
- сыпь;
- симптомы интоксикации.
Специфические признаки зависят от причины лимфоцитоза у детей. Так, если лимфоциты повышены у подростков из-за ревматоидного артрита, пациент будет жаловаться на боль в суставах и ограничение подвижности. При лимфоцитозе на фоне ОРВИ наблюдаются симптомы инфекционного заболевания, а при вирусном гепатите – признаки интоксикации и нарушения в работе печени.
Точно определить, почему показатель лимфоцитов у ребенка выше нормы, может только педиатр.
Чем опасен лимфоцитоз?
Основная опасность лимфоцитоза – наличие скрытых очагов инфекции или воспалительных процессов, которые длительно остаются невыявленными. Сам по себе лимфоцитоз не является болезнью, но указывает на различные патологии, которые могут быть опасны для ребенка.
В некоторых случаях немного повышенные лимфоциты в крови у ребенка могут указывать на онкопатологии. Если не обратить внимание на результаты анализа крови и не выявить опасное заболевание своевременно, прогноз может быть неблагоприятен для жизни. Например, при запущенных злокачественных процессах в лимфатической системе спасти жизнь ребенку можно только путем трансплантации костного мозга.
Особенности лечения

Полноценное питание, правильный распорядок дня, хороший сон и прогулки на свежем воздухе, всё это способствует нормализации состояния и скорейшему выздоровлению ребенка
Повышенные лимфоциты в анализе крови у ребенка должны стать толчком к проведению комплексного обследования с целью выявления причины нарушения. Лечение зависит от основного заболевания.
Так, детские заболевания, такие, как корь, скарлатина, коклюш, требуют симптоматического лечения. Терапия подбирается для каждого малыша индивидуально, с учетом особенностей течения болезни.
При болезни Аддисона человеку необходима терапия стероидными гормонами (гидрокортизон). При ревматоидном артрите и системной красной волчанке также используют глюкокортикостероиды.
Следует помнить, что, если норма лимфоцитов в результатах анализа крови у ребенка превышена, не стоит пытаться лечить малыша самостоятельно. Нормализовать этот показатель можно только после устранения основной причины нарушения, выявить которую может только врач.
если у ребенка повышены лимфоциты в крови — 50 рекомендаций на Babyblog.ru
Общий анализ крови: чем болеет ребенок?
Чтобы с вами ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — общий анализ крови, поднялась температура — опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ему-то для чего почем зря пальцы колоть — он же плачет!

К тому же врачи, глубокомысленно в этот анализ взглянув, назначают всегда одно и то же — антибиотики. Тридцать лет тому назад назначали олететрин, десять лет назад — оспен, сейчас вот в моде аугментин и супракс. Скажу по секрету — оспен, супракс и аугментин хотя и разные по химическому составу, но работают абсолютно одинаково, да еще и против одних и тех же бактерий.
Можно конечно сколь угодно возмущаться по этому поводу, но давайте посмотрим немножко с другой стороны. Предположим, что анализ крови мы с вами уже сдали, малышу укололи пальчик, на следующий день, отстояв длиннющую очередь, вы забрали анализ в лаборатории. Пора в другую очередь, чтобы показать анализ врачу? Не спешите. Давайте сами заглянем туда и попробуем разобраться, что значат все эти латинские слова и загадочные цифры.
КРАСНАЯ КРОВЬ: ЧТО ЭТО ТАКОЕ?
Ага. Анализ крови делится на две части. Первая часть — так называемая красная кровь, то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта шатия отвечает за перенос кислорода в клетки и при инфекции не шибко-то и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
Нормы.
Гемоглолбин (он же Hb), измеряется в граммах на литр (!) крови и отвечает за перенос кислорода.
У месячного ребенка норма гемоглобина 115-175 (это вам не взрослый, тут все сложнее), в полгода — 110-140 — так же, как и у нас с вами, и так собственно, аж до 10-12 лет. 110-140 (145 по другим данным) грамм на литр крови.
Эритроциты, они же RBC — клетки, в которых гемоглобин и плавает в крови. Ага, это как раз они при помощи гемоглобина кислород и переносят. В месяц у ребенка нормой будет 3,8-5,6 — внимание! — триллионов эритроцитов на литр крови. У годовалого ребенка (как и у взрослого) этих самых триллионов уже поменьше — 3,5-4,9 на литр крови. Что делать — если выкачивать кровь для анализа литрами, все приходится считать в триллионах. Ничего, дальше будет попроще, вот увидите.
Ретикулоциты, они же RTC, измеряется их количество, слава Богу, в процентах. Это так сказать, юные эритроциты, их не должно быть более 15% у детей до года и не более 12 % у детей старше года или у взрослых. Нижний предел нормы для ретикулоцитов — 3%. Если их меньше, ребенок находится на пороге анемии, и меры необходимо принимать как можно скорее.
Тромбоциты. Английская аббревиатура PLT. Их существенно меньше, чем эритроцитов — их количество измеряют «всего лишь» в миллиардах на литр крови, норма от 180 до 400 для детей до года и от 160 до 360 для детей старше года или у взрослых. Тромбоциты — это собственно и не клетки вовсе, а так — обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы — например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
СОЭ (ESR). Это даже и не клетки вовсе, а показатель скорости оседания эритроцитов — чем быстрее эта самая скорость («быстро» это не как едет автомобиль, здесь скорость измеряется в мм в час), тем активнее воспалительный процесс, по поводу которого вам возможно и порекомендовали сдать анализ крови. Нормы СОЭ в 1 месяц — 4-10, в 6 месяцев 4-8, а вот от года и до 12 лет — от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Кроме этих показателей, есть еще множество других — гематокрит (НСТ), ширина распределения эритроцитов (RDWc), средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и даже средняя концентрация гемоглобина в эритроците (MCHC). Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Для нас гораздо важнее не система переноса кислорода, а система защиты организма от инфекций. Это так называемая белая кровь, лейкоциты. Вот на ней мы остановимся очень и очень подробно.
ЛЕЙКОЦИТЫ ИЛИ БЕЛАЯ КРОВЬ: ЭВОЛЮЦИЯ ИММУННОЙ СИСТЕМЫ
Лейкоциты бывают разные. Одни отвечают за борьбу с бактериями, другие расправляются с вирусами, третьи «специализируются» по вовсе уж крупным супостатам — например по растительным клеткам (такое бывает чаще, чем вы думаете — я имею в виду аллергию на пыльцу растений) или даже по многоклеточным мерзавцам-глистам.
Поэтому посмотреть общее число лейкоцитов при острой инфекции — это хорошо, но чертовски мало. В лучшем случае доктор определит, что инфекция есть. Но чтобы понять, что именно эту инфекцию вызвало, нужно смотреть, какие именно лейкоциты повышены. Называется такое исследование лейкоцитарной формулой.
Вот о ней мы и поговорим.
Нормы.
Основные изменения в красной крови у детей происходят не то что до года — до месяца, и связано это с тем, что в течение первого месяца жизни у ребенка еще сохраняются в крови следы перехода на дыхание легкими. С иммунной системой все гораздо сложнее — она изменяется непрерывно в течение первых шести лет жизни, причем крайне неравномерно. Так что приготовьтесь. Цифр будет побольше.
Лейкоциты. Они же WBC. Их количество измеряется в миллиардах на литр крови (что по сравнению с эритроцитами выглядит как-то даже и несерьезно). А поскольку при рождении ребенок переходит из стерильной среды (утроба матери) в среду крайне нестерильную — что ж тут поделать, никакие уборки и кварцевания в комнатке малыша не обеспечивают гибели ВСЕХ находящихся там микробов, количество лейкоцитов даже в норме у детей гораздо выше, чем у взрослых. Правда, это количество с возрастом снижается. У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых — от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
Нейтрофилы, они же NEU. Их количество считают не в абсолютных единицах (сколько на литр крови) а в процентах от общего числа лейкоцитов. Задача этих клеток — борьба с бактериями. Это довольно честная драка: нейтрофилы просто поедают зазевавшиеся бактериальные клетки и переваривают их. Правда, кроме бактериальных клеток нейтрофилы еще выступают и в роли своеобразных уборщиков — точно таким же образом они убирают из организма любой клеточный мусор, а не только микробов.
Нейтрофилы бывают разные: есть палочкоядерные нейтрофилы (это своего рода юниоры среди клеток-пожирателей), но их в крови не очень-то и много — такие дела, как уничтожение инфекций — задача не детская. Их количество почти не меняется с возрастом — и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага.
Но настоящие «рабочие лошадки» иммунной системы — это сегментоядерные нейтрофилы — кстати, именно они являются основной и почти единственной защитой для детей моложе 2 лет. У детей до года в норме их от 15 до 45%, а с года до шести лет (когда работы существенно прибавляется) то количество нейтрофилов существенно вырастает — от 25 до 60 %. Наконец, к семи годам, количество сегментоядерных нейтрофилов добирается таки до взрослой нормы. Правда, норма эта весьма размыта — от 30 до 60%. То есть и тридцать процентов — норма, и шестьдесят — норма тоже.
Моноциты, они же MON. Это — «младшие братья» нейтрофилов. До поры до времени они сидят в тканях, а в кровь выплывают исключительно редко. В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть — все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
Эозинофилы, они же EOS. Поговаривают, что эозинофилы ответственны за аллергические реакции. Мягко говоря, это не совсем так. Эозинофилы не производят иммуноглобулинов класса Е, уровень которого как раз и повышен у аллергиков. Эозинофилы, если хотите, — «высшая каста» клеток-пожирателей (до этого как о клетках-пожирателях мы говорили о нейтрофилах и моноцитах). Они способны сожрать все, что не способно сожрать их самих. Даже многоклеточные агрессоры (глисты, ага) и весьма крупные чужеродные клетки (например кишечные амебы) отчаянно боятся эозинофилов. Дело в том, что эозинофилы не заглатывают клетки — они присасываются к ним, впрыскивают внутрь клеток свои пищеварительные ферменты и затем высасывают содержимое этих клеток, как ребенок высасывает двухлитровый пакет сока. Только отвернись — и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного — от 0,5 до 6%
Лимфоциты, они же LYM. Это — основные клетки зрелой иммунной системы. Их специализация — борьба и с вирусами и с бактериями. Но особенно азартно лимфоциты расправляются или с вирусами или со своими же собственными клетками, по наивности этих вирусов приютивших. В норме в крови ребенка моложе года лимфоцитов от 40 до 72%, хотя работают они, право слово, вполсилы. А вот когда иммунная система малыша начинает таки развиваться (напоминаю, развитие иммунной системы после года и заканчивается в основном к 6-7 годам), число лимфоцитов в крови достаточно резко падает — до 26-60%. Наконец, после 7 лет лимфоциты «устаканиваются» на отметке в 22-50%.
Базофилы, BAS. Просто юные лимфоциты. Их число никогда не превышает 1%.
Все. Уф-ф-ф-ф…
НУ И КТО ВИНОВАТ В ИНФЕКЦИИ?
Когда знаешь, какие клетки крови за что отвечают, разобраться по анализу крови что за инфекция на этот раз у ребенка не просто, а элементарно просто. Высокая СОЭ и высокие лейкоциты — значит, инфекция в разгаре и лечить ее необходимо просто немедленно (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы — значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
Все просто, как видите. А теперь давайте посмотрим примеры. И чтобы не заморачиваться цифрами, будем просто говорить «много» или «мало». Попробуем?
Острая вирусная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества лимфоцитов, снижение количества нейтрофилов. Моноциты и эозинофилы могут незначительно повыситься.
Что делать? Чаще всего врачи назначают препараты, содержащие интерферон — виферон, кипферон или генферон.
ВАЖНО! Точно так же как вирусы, ведут себя так называемые внутриклеточные паразиты — хламидии и микоплазмы. Отличить их можно по клиническим проявлениям заболевания — «визитная карточка» и тех и других — длительный сухой кашель при крайне невнятной внешней картине — ребенок выглядит активным, в легких хрипов нет. Кашель, тем не менее, может долиться неделями.
Хроническая вирусная инфекция
Признаки. Ребенок часто болеет, в крови нормальная СОЭ и нормальные же (а то и пониженные) лейкоциты. В лейкоцитарной формуле на верхней границе нормы плавают лимфоциты и моноциты. Нейтрофилы на нижней границе нормы или даже еще ниже.
Что делать? Обследовать ребенка на антитела к вирусам Эпштейна-Бар и цитомегаловирусу. Скорее всего, виноваты эти двое.
ВАЖНО! Если ребенок только что переболел вирусной инфекцией, анализ крови будет точно таким же. Так что если ребенок болеет два раза в год и только что перенес вирусный насморк, бежать сдавать анализы на хронические вирусные инфекции несколько преждевременно.
Острая бактериальная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества нейтрофилов (а то и моноцитов вместе сними) на фоне снижения количества лимфоцитов. Внешне видны такие признаки воспаления как температура, гнойные выделения из носа, хрипы в легких или влажный кашель.
Что делать? Наиболее частые врачебные назначения с таким анализом крови — это антибиотики пенициллиновой группы (аугментин, флемоклав солютаб, супракс), реже — антибиотики группы азалидов (вильпрофен, сумамед).
Хроническая или местная бактериальная инфекция
Признаки. Все те же — повышенные нейтрофилы (не выше верхней границы нормы) и пониженные лимфоциты (тоже в границах нормы, только ближе к нижней). Если в анализах крови есть такие изменения, придется искать локальный не очень активный очаг инфекции (Осмотр ЛОР-врача или снимок околоносовых пазхух, при подозрении на инфекцию мочевыводящих путей — общий анализ мочи).
ВАЖНО! Точно так же выглядит анализ крови после недавно перенесенной бактериальной инфекции.
Автор статьи Иван Лесков, врач-отоларинголог
Повышены лимфоциты у грудничка — Педиатрия
анонимно (Мужчина, 7 месяцев)
Анизоцитоз микро незначительный у грудничка 7 5 месДоброго времени суток. Сыну 7.5 мес, рожден на 35.5 неделе. В мае (в возрасте 5 мес.) переболел ветрянкой. Анализ на момент появления последних высыпаний спустя 3 дня (снижен средний обЪем…
Оксана Романова (Женщина, 34 года)
Температура у грудничкаЗдравствуйте, ребенку 7 месяцев. Третью неделю держится температура 37,0-37,4. Ставили свечи виферон ставили 5 дней.Врач сказал лёгкие чистые, дыхание хорошее, симптомов болезни нет.Пропили амоксиклав 5 дней.Нл температура так и есть….
анонимно (Женщина)
Колики в 5месяцев у грудничкаЗдравствуйте! Прошу о помощи, я совсем уже в безысходности и отчаянии… Ребенку со дня на день будет 5 месяцев, девочка, рост при рождении 49 см, вес 3740 кг, ер, было…
анонимно (Женщина, 29 лет)
Бронхит у грудничкаЗдравствуйте! Моему ребенку 3 месяца. Так получилось, что череда семейных простуды докатилась до него, ходили к платному врачу, вызывали из детской поликлиники. Сказали оба, что легкие забиты мокротой, начинается бронхит(на…
Елена Гиляровская (Женщина, 36 лет)
Температура у грудничка уже 10 днейДобрый день! Очень прошу вашего мнения. У дочки (3 месяца) 29.08.15, Когда отдыхали в деревне, поднялась температура 38.3. Ребенок на гв. В тот день в 6 утра она поела, затем…
Татьяна Тарасик (Женщина, 26 лет)
Положительный ig g к цитомегаловирусу у грудничкаДобрый день! Моему ребенку 9 месяцев, ровно месяц назад поднялась температура, которая на протяжении 3х недель держалась на уровне 37,5, четвертую неделю держится на уровне 37-37,2. При этом отсутствуют какие-либо…
Мария Иванова
Повышены моноциты и эозинофилы у грудничкаДобрый день! Моему сыну 8 месяцев, вчера сдали общий анализ крови, сегодня получили результаты с повышенными моноцитами и эозинофилами: Гематокрит 31.2 * (норма %32.0 — 40.0) Гемоглобин 11.3 * (норма…
повышены лимфоциты в крови у ребенка — 45 рекомендаций на Babyblog.ru
Общий анализ крови: чем болеет ребенок?
Чтобы с вами ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — общий анализ крови, поднялась температура — опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ему-то для чего почем зря пальцы колоть — он же плачет!

К тому же врачи, глубокомысленно в этот анализ взглянув, назначают всегда одно и то же — антибиотики. Тридцать лет тому назад назначали олететрин, десять лет назад — оспен, сейчас вот в моде аугментин и супракс. Скажу по секрету — оспен, супракс и аугментин хотя и разные по химическому составу, но работают абсолютно одинаково, да еще и против одних и тех же бактерий.
Можно конечно сколь угодно возмущаться по этому поводу, но давайте посмотрим немножко с другой стороны. Предположим, что анализ крови мы с вами уже сдали, малышу укололи пальчик, на следующий день, отстояв длиннющую очередь, вы забрали анализ в лаборатории. Пора в другую очередь, чтобы показать анализ врачу? Не спешите. Давайте сами заглянем туда и попробуем разобраться, что значат все эти латинские слова и загадочные цифры.
КРАСНАЯ КРОВЬ: ЧТО ЭТО ТАКОЕ?
Ага. Анализ крови делится на две части. Первая часть — так называемая красная кровь, то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта шатия отвечает за перенос кислорода в клетки и при инфекции не шибко-то и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
Нормы.
Гемоглолбин (он же Hb), измеряется в граммах на литр (!) крови и отвечает за перенос кислорода.
У месячного ребенка норма гемоглобина 115-175 (это вам не взрослый, тут все сложнее), в полгода — 110-140 — так же, как и у нас с вами, и так собственно, аж до 10-12 лет. 110-140 (145 по другим данным) грамм на литр крови.
Эритроциты, они же RBC — клетки, в которых гемоглобин и плавает в крови. Ага, это как раз они при помощи гемоглобина кислород и переносят. В месяц у ребенка нормой будет 3,8-5,6 — внимание! — триллионов эритроцитов на литр крови. У годовалого ребенка (как и у взрослого) этих самых триллионов уже поменьше — 3,5-4,9 на литр крови. Что делать — если выкачивать кровь для анализа литрами, все приходится считать в триллионах. Ничего, дальше будет попроще, вот увидите.
Ретикулоциты, они же RTC, измеряется их количество, слава Богу, в процентах. Это так сказать, юные эритроциты, их не должно быть более 15% у детей до года и не более 12 % у детей старше года или у взрослых. Нижний предел нормы для ретикулоцитов — 3%. Если их меньше, ребенок находится на пороге анемии, и меры необходимо принимать как можно скорее.
Тромбоциты. Английская аббревиатура PLT. Их существенно меньше, чем эритроцитов — их количество измеряют «всего лишь» в миллиардах на литр крови, норма от 180 до 400 для детей до года и от 160 до 360 для детей старше года или у взрослых. Тромбоциты — это собственно и не клетки вовсе, а так — обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы — например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
СОЭ (ESR). Это даже и не клетки вовсе, а показатель скорости оседания эритроцитов — чем быстрее эта самая скорость («быстро» это не как едет автомобиль, здесь скорость измеряется в мм в час), тем активнее воспалительный процесс, по поводу которого вам возможно и порекомендовали сдать анализ крови. Нормы СОЭ в 1 месяц — 4-10, в 6 месяцев 4-8, а вот от года и до 12 лет — от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Кроме этих показателей, есть еще множество других — гематокрит (НСТ), ширина распределения эритроцитов (RDWc), средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и даже средняя концентрация гемоглобина в эритроците (MCHC). Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Для нас гораздо важнее не система переноса кислорода, а система защиты организма от инфекций. Это так называемая белая кровь, лейкоциты. Вот на ней мы остановимся очень и очень подробно.
ЛЕЙКОЦИТЫ ИЛИ БЕЛАЯ КРОВЬ: ЭВОЛЮЦИЯ ИММУННОЙ СИСТЕМЫ
Лейкоциты бывают разные. Одни отвечают за борьбу с бактериями, другие расправляются с вирусами, третьи «специализируются» по вовсе уж крупным супостатам — например по растительным клеткам (такое бывает чаще, чем вы думаете — я имею в виду аллергию на пыльцу растений) или даже по многоклеточным мерзавцам-глистам.
Поэтому посмотреть общее число лейкоцитов при острой инфекции — это хорошо, но чертовски мало. В лучшем случае доктор определит, что инфекция есть. Но чтобы понять, что именно эту инфекцию вызвало, нужно смотреть, какие именно лейкоциты повышены. Называется такое исследование лейкоцитарной формулой.
Вот о ней мы и поговорим.
Нормы.
Основные изменения в красной крови у детей происходят не то что до года — до месяца, и связано это с тем, что в течение первого месяца жизни у ребенка еще сохраняются в крови следы перехода на дыхание легкими. С иммунной системой все гораздо сложнее — она изменяется непрерывно в течение первых шести лет жизни, причем крайне неравномерно. Так что приготовьтесь. Цифр будет побольше.
Лейкоциты. Они же WBC. Их количество измеряется в миллиардах на литр крови (что по сравнению с эритроцитами выглядит как-то даже и несерьезно). А поскольку при рождении ребенок переходит из стерильной среды (утроба матери) в среду крайне нестерильную — что ж тут поделать, никакие уборки и кварцевания в комнатке малыша не обеспечивают гибели ВСЕХ находящихся там микробов, количество лейкоцитов даже в норме у детей гораздо выше, чем у взрослых. Правда, это количество с возрастом снижается. У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых — от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
Нейтрофилы, они же NEU. Их количество считают не в абсолютных единицах (сколько на литр крови) а в процентах от общего числа лейкоцитов. Задача этих клеток — борьба с бактериями. Это довольно честная драка: нейтрофилы просто поедают зазевавшиеся бактериальные клетки и переваривают их. Правда, кроме бактериальных клеток нейтрофилы еще выступают и в роли своеобразных уборщиков — точно таким же образом они убирают из организма любой клеточный мусор, а не только микробов.
Нейтрофилы бывают разные: есть палочкоядерные нейтрофилы (это своего рода юниоры среди клеток-пожирателей), но их в крови не очень-то и много — такие дела, как уничтожение инфекций — задача не детская. Их количество почти не меняется с возрастом — и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага.
Но настоящие «рабочие лошадки» иммунной системы — это сегментоядерные нейтрофилы — кстати, именно они являются основной и почти единственной защитой для детей моложе 2 лет. У детей до года в норме их от 15 до 45%, а с года до шести лет (когда работы существенно прибавляется) то количество нейтрофилов существенно вырастает — от 25 до 60 %. Наконец, к семи годам, количество сегментоядерных нейтрофилов добирается таки до взрослой нормы. Правда, норма эта весьма размыта — от 30 до 60%. То есть и тридцать процентов — норма, и шестьдесят — норма тоже.
Моноциты, они же MON. Это — «младшие братья» нейтрофилов. До поры до времени они сидят в тканях, а в кровь выплывают исключительно редко. В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть — все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
Эозинофилы, они же EOS. Поговаривают, что эозинофилы ответственны за аллергические реакции. Мягко говоря, это не совсем так. Эозинофилы не производят иммуноглобулинов класса Е, уровень которого как раз и повышен у аллергиков. Эозинофилы, если хотите, — «высшая каста» клеток-пожирателей (до этого как о клетках-пожирателях мы говорили о нейтрофилах и моноцитах). Они способны сожрать все, что не способно сожрать их самих. Даже многоклеточные агрессоры (глисты, ага) и весьма крупные чужеродные клетки (например кишечные амебы) отчаянно боятся эозинофилов. Дело в том, что эозинофилы не заглатывают клетки — они присасываются к ним, впрыскивают внутрь клеток свои пищеварительные ферменты и затем высасывают содержимое этих клеток, как ребенок высасывает двухлитровый пакет сока. Только отвернись — и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного — от 0,5 до 6%
Лимфоциты, они же LYM. Это — основные клетки зрелой иммунной системы. Их специализация — борьба и с вирусами и с бактериями. Но особенно азартно лимфоциты расправляются или с вирусами или со своими же собственными клетками, по наивности этих вирусов приютивших. В норме в крови ребенка моложе года лимфоцитов от 40 до 72%, хотя работают они, право слово, вполсилы. А вот когда иммунная система малыша начинает таки развиваться (напоминаю, развитие иммунной системы после года и заканчивается в основном к 6-7 годам), число лимфоцитов в крови достаточно резко падает — до 26-60%. Наконец, после 7 лет лимфоциты «устаканиваются» на отметке в 22-50%.
Базофилы, BAS. Просто юные лимфоциты. Их число никогда не превышает 1%.
Все. Уф-ф-ф-ф…
НУ И КТО ВИНОВАТ В ИНФЕКЦИИ?
Когда знаешь, какие клетки крови за что отвечают, разобраться по анализу крови что за инфекция на этот раз у ребенка не просто, а элементарно просто. Высокая СОЭ и высокие лейкоциты — значит, инфекция в разгаре и лечить ее необходимо просто немедленно (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы — значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
Все просто, как видите. А теперь давайте посмотрим примеры. И чтобы не заморачиваться цифрами, будем просто говорить «много» или «мало». Попробуем?
Острая вирусная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества лимфоцитов, снижение количества нейтрофилов. Моноциты и эозинофилы могут незначительно повыситься.
Что делать? Чаще всего врачи назначают препараты, содержащие интерферон — виферон, кипферон или генферон.
ВАЖНО! Точно так же как вирусы, ведут себя так называемые внутриклеточные паразиты — хламидии и микоплазмы. Отличить их можно по клиническим проявлениям заболевания — «визитная карточка» и тех и других — длительный сухой кашель при крайне невнятной внешней картине — ребенок выглядит активным, в легких хрипов нет. Кашель, тем не менее, может долиться неделями.
Хроническая вирусная инфекция
Признаки. Ребенок часто болеет, в крови нормальная СОЭ и нормальные же (а то и пониженные) лейкоциты. В лейкоцитарной формуле на верхней границе нормы плавают лимфоциты и моноциты. Нейтрофилы на нижней границе нормы или даже еще ниже.
Что делать? Обследовать ребенка на антитела к вирусам Эпштейна-Бар и цитомегаловирусу. Скорее всего, виноваты эти двое.
ВАЖНО! Если ребенок только что переболел вирусной инфекцией, анализ крови будет точно таким же. Так что если ребенок болеет два раза в год и только что перенес вирусный насморк, бежать сдавать анализы на хронические вирусные инфекции несколько преждевременно.
Острая бактериальная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества нейтрофилов (а то и моноцитов вместе сними) на фоне снижения количества лимфоцитов. Внешне видны такие признаки воспаления как температура, гнойные выделения из носа, хрипы в легких или влажный кашель.
Что делать? Наиболее частые врачебные назначения с таким анализом крови — это антибиотики пенициллиновой группы (аугментин, флемоклав солютаб, супракс), реже — антибиотики группы азалидов (вильпрофен, сумамед).
Хроническая или местная бактериальная инфекция
Признаки. Все те же — повышенные нейтрофилы (не выше верхней границы нормы) и пониженные лимфоциты (тоже в границах нормы, только ближе к нижней). Если в анализах крови есть такие изменения, придется искать локальный не очень активный очаг инфекции (Осмотр ЛОР-врача или снимок околоносовых пазхух, при подозрении на инфекцию мочевыводящих путей — общий анализ мочи).
ВАЖНО! Точно так же выглядит анализ крови после недавно перенесенной бактериальной инфекции.
Автор статьи Иван Лесков, врач-отоларинголог
Повышены лимфоциты в крови у грудничка — Педиатрия
анонимно (Мужчина, 7 месяцев)
Анизоцитоз микро незначительный у грудничка 7 5 месДоброго времени суток. Сыну 7.5 мес, рожден на 35.5 неделе. В мае (в возрасте 5 мес.) переболел ветрянкой. Анализ на момент появления последних высыпаний спустя 3 дня (снижен средний обЪем…
анонимно (Женщина, 25 лет)
Повышены лимфоциты у грудничкаЗдравствуйте, сдавали сегодня общий анализ крови, сыну 7 месяцев..сдавали в связи с тем что отправляет детский врач на узи сердца…нам сказали что не очень хороший результат анализа крови..повышены лимфоциты…и я…
Оксана Романова (Женщина, 34 года)
Температура у грудничкаЗдравствуйте, ребенку 7 месяцев. Третью неделю держится температура 37,0-37,4. Ставили свечи виферон ставили 5 дней.Врач сказал лёгкие чистые, дыхание хорошее, симптомов болезни нет.Пропили амоксиклав 5 дней.Нл температура так и есть….
анонимно (Женщина, 29 лет)
Бронхит у грудничкаЗдравствуйте! Моему ребенку 3 месяца. Так получилось, что череда семейных простуды докатилась до него, ходили к платному врачу, вызывали из детской поликлиники. Сказали оба, что легкие забиты мокротой, начинается бронхит(на…
Елена Гиляровская (Женщина, 36 лет)
Температура у грудничка уже 10 днейДобрый день! Очень прошу вашего мнения. У дочки (3 месяца) 29.08.15, Когда отдыхали в деревне, поднялась температура 38.3. Ребенок на гв. В тот день в 6 утра она поела, затем…
Татьяна Тарасик (Женщина, 26 лет)
Положительный ig g к цитомегаловирусу у грудничкаДобрый день! Моему ребенку 9 месяцев, ровно месяц назад поднялась температура, которая на протяжении 3х недель держалась на уровне 37,5, четвертую неделю держится на уровне 37-37,2. При этом отсутствуют какие-либо…
Мария Иванова
Повышены моноциты и эозинофилы у грудничкаДобрый день! Моему сыну 8 месяцев, вчера сдали общий анализ крови, сегодня получили результаты с повышенными моноцитами и эозинофилами: Гематокрит 31.2 * (норма %32.0 — 40.0) Гемоглобин 11.3 * (норма…
лимфоцитов: определение, количество и многое другое
Лимфоциты — это один из нескольких различных типов белых кровяных телец. Каждый тип лейкоцитов выполняет определенную функцию, и все они работают вместе, чтобы бороться с болезнями и недугами.
Лейкоциты — важная часть вашей иммунной системы. Они помогают вашему организму бороться с антигенами — бактериями, вирусами и другими токсинами, вызывающими заболевание. Если ваш врач говорит, что у вас ослабленная иммунная система, это означает, что в вашем кровотоке недостаточно белых кровяных телец (1).
Ваш костный мозг постоянно производит клетки, которые станут лимфоцитами. Некоторые из них попадут в ваш кровоток, но большая часть пройдет через лимфатическую систему. Лимфатическая система — это группа тканей и органов, таких как селезенка, миндалины и лимфатические узлы, которые защищают ваше тело от инфекции (1).
Около 25 процентов новых лимфоцитов остаются в костном мозге и становятся В-клетками. Остальные 75 процентов попадают в вилочковую железу и становятся Т-лимфоцитами (2).
Существуют разные виды В-клеток и Т-клеток.К ним относятся:
- эффекторных клеток, которые активируются антигенами для борьбы с активной инфекцией
- клеток памяти, которые находятся в вашем теле достаточно долго, чтобы распознать и «запомнить» прошлые инфекции и быстро начать действовать, если вы снова заразились вирусом. антиген
В-лимфоциты и Т-лимфоциты работают вместе, чтобы бороться с инфекцией.
В-лимфоциты распознают антигены и становятся плазматическими клетками, которые вырабатывают антитела для борьбы с ними.
Существует три типа Т-лимфоцитов, каждый из которых играет свою роль.К ним относятся:
- цитотоксические Т-клетки
- хелперные Т-клетки
- регуляторные Т-клетки
Цитотоксические Т-клетки, часто называемые Т-киллерами, разрушают клетки в вашем организме, которые были инфицированы антигеном, раковые и чужеродные клетки. клетки, подобные пересаженным органам. Хелперные Т-клетки направляют иммунный ответ В-клеток и других Т-клеток (2).
Регуляторные Т-клетки подавляют вашу иммунную систему, чтобы контролировать ее реакцию. Помимо предотвращения аутоиммунных заболеваний, они также предотвращают борьбу других лейкоцитов с реальными или предполагаемыми антигенами.Предполагаемые антигены включают такие вещества, как аллергены и бактерии нормальной флоры желудочно-кишечного тракта. Аллергены — это вещи, которые вызывают аллергическую реакцию, в том числе пыльцу, плесень или перхоть домашних животных (1, 2).
Если у вас наблюдаются симптомы инфекции и подозрение на заболевание крови, общее количество лимфоцитов ненормальное. Если это так, ваш врач может назначить анализ крови, называемый скринингом B- и T-клеток, чтобы подсчитать, сколько лимфоцитов находится в вашем кровотоке. Слишком высокое или слишком низкое количество лимфоцитов может быть признаком болезни.
Подробнее: Скрининг B- и T-клеток »
Для анализа кровь берется из вашей руки в кабинете врача или в лаборатории. Затем кровь отправляется в лабораторию, где она будет проанализирована. Результаты будут отправлены вашему врачу. Спросите своего врача, когда следует ожидать результатов. В зависимости от лаборатории время ожидания может варьироваться, но обычно занимает не более двух-трех дней.
Есть несколько вещей, которые могут повлиять на результаты вашего анализа крови. Сообщите своему врачу, если к вам относится любое из следующего:
В лабораториях часто используются разные способы измерения результатов анализа крови.Результаты также различаются по следующим параметрам:
- возраст
- пол
- наследие
- насколько высоко над уровнем моря вы живете
В следующей таблице приведены приблизительные диапазоны для взрослых, но вы хотите обсудить свои результаты со своим врачом. Некоторые факторы могут определить ваш нормальный диапазон.
Низкое количество лимфоцитов, называемое лимфоцитопенией, обычно возникает из-за того, что:
- ваше тело не производит достаточно лимфоцитов
- лимфоцитов разрушаются
- лимфоциты застревают в вашей селезенке или лимфатических узлах
Лимфоцитопения может указывать на количество состояний и болезней.Некоторые из них, например грипп или легкие инфекции, для большинства людей не представляют опасности. Но низкое количество лимфоцитов увеличивает риск заражения.
Другие состояния, которые могут вызвать лимфоцитопению, включают:
Лимфоцитоз или повышенное количество лимфоцитов — обычное явление, если у вас была инфекция. Сохраняющийся высокий уровень лимфоцитов может указывать на более серьезное заболевание или заболевание, например:
Если врач назначит обследование B- и T-клеток, вам может быть полезно задать следующие вопросы:
- Почему, по вашему мнению, мне нужно этот тест?
- Вы проверяете конкретное состояние?
- Нужно ли мне делать что-то особенное для подготовки к экзамену?
- Как скоро я получу результаты?
- Кто предоставит мне результаты и объяснит их мне?
- Если результаты теста нормальные, что делать дальше?
- Если результаты теста не соответствуют норме, что делать дальше?
- Какие меры по уходу за собой я должен предпринять, ожидая результатов?
Слишком низкое или слишком высокое количество лимфоцитов может означать, что у вас инфекция или легкое заболевание.Когда вы выздоровеете, уровень лимфоцитов вернется к норме. Если аномальное количество лимфоцитов сохраняется, ваш прогноз зависит от основного состояния.
.Лимфоидный гемопоэз и дифференцировка и созревание лимфоцитов
После того, как лимфоциты покидают тимус, они переносятся с кровью в периферические лимфоидные ткани, такие как лимфатические узлы, где клетки организуются, чтобы облегчить встречу с антигенными частицами и, как следствие, активацию лимфоцитов. Взаимодействия иммунных клеток с клетками обычно представляют собой подвижные интерфейсы, которые претерпевают постоянные архитектурные изменения. Контакт между Т- и В-лимфоцитами и антигенпрезентирующими клетками (APC) способствует обмену информацией между клетками, внося вклад в сборку, тип и объем иммунных ответов [72].
Теперь мы опишем различные классы лимфоцитов на основе экспрессии факторов транскрипции и их профиля секреции цитокинов, связанного с их статусом дифференцировки, функциональным профилем и пластичностью. Важно подчеркнуть, что каждый лимфоцит имеет уникальный рецептор антигена, который генерируется соматической рекомбинацией и распознает другой чужеродный компонент, и, таким образом, в совокупности лимфоциты обеспечивают практически безграничную защиту от широкого спектра антигенов.Недавние доказательства продемонстрировали, что лимфоцит может производить дочерние клетки с разной судьбой, которые выполняют разные функции. Основываясь на этих показаниях, кажется, что один лимфоцит обычно производит множество функциональных дочерних клеток и ему удается обновляться [73–76]. Для успешного иммунного ответа часто требуется более одного типа дифференцированной клеточной судьбы. Kelso и соавторы уже продемонстрировали в 1995 г., что предвзятые ответы Т-хелперов (Th) Th3 содержат следы экспрессии цитокинов Th2-типа [77].
Активированные CD4 + Т-клетки дифференцируются в иммуносупрессивные регуляторные Т (Treg) -клетки или воспалительные эффекторные Т-клетки, такие как Т-хелперы Th2, Th3, Th9, Th27, Th32 и фолликулярные хелперы Т (Tfh), каждый из которых имеет свой собственный характерные метаболические программы (рисунок 5). Эти различные субпопуляции CD4 + играют решающую роль в функциях иммунного и эффекторного ответа Т-клеток [78]. В ответ на различные антигенные воздействия и сигналы внеклеточных цитокинов каждая субпопуляция CD4 + Т-клеток обладает разными способностями к продукции цитокиновых и хемокиновых рецепторов и экспрессии поляризующих факторов транскрипции, а также их ассоциации со специфическими формами иммунной защиты.Новые инструменты и методы выявили способность поляризованных клеток изменять свой фенотип и реполяризоваться в сторону смешанных или альтернативных судеб. Те же цитокины, которые управляют поляризацией каждой субпопуляции Т-хелперных клеток во время начального прайминга, также управляют пластичностью установленных субпопуляций Т-хелперных клеток [79, 80].
1.2.3.1. Подмножества клеток CD4
С момента установления догмы Th2-Th3 в 1980-х [81, 82] были идентифицированы различные линии эффекторных Т-клеток, которые не только стимулируют, но и подавляют иммунные ответы.
КлеткиTh2 определяются на основе продукции провоспалительных цитокинов, таких как интерферон (IFN) -γ и фактор некроза опухоли (TNF) -α или TNF-β, для стимуляции врожденного и Т-клеточного иммунного ответа. Эти клетки индуцируются естественными киллерами (NK) и / или дендритными клетками посредством продуцирования IFN-γ, которые активируют сигнальный преобразователь и активатор транскрипции (STAT) STAT1, что приводит к активации клон-специфичного фактора транскрипции, кодируемого транскрипцией Т-бокса. коэффициент — TBX21 (T-бет) [83].IL-27, цитокин из семейства IL-12, способствует фосфорилированию STAT1 и активации T-bet. T-bet усиливает синтез рецептора IL-12, который активирует STAT4 и, как следствие, транскрипцию и продукцию IFN-γ. Цитокины Th2-типа ответственны за гибель внутриклеточных антигенов и за поддержание аутоиммунного ответа (рис. 6) [84, 85].
Рисунок 6.
Дифференциация субпопуляций CD4, цитокины и факторы транскрипции [78, 84–90, 121].
С одной стороны, клетки Th3 определяются как продуценты IL-4, IL-5 и IL-13, которые связаны с выработкой IgE и эозинофильными ответами при атопии.Дифференциация подмножества Th3 требует IL-4, продуцируемого посредством активации Notch-лиганда дендритных клеток, индуцируя STAT6, который активирует GATA-3. Этот фактор транскрипции активирует выработку цитокинов, определяющих клон Th3. Клетки Th3 контролируют иммунитет к внеклеточным паразитам и всем формам аллергических воспалительных реакций (рис. 6) [85, 86].
В последние годы стало очевидно, что более функциональные подмножества Т-хелперных клеток могут быть индуцированы различными стимулами in vivo, и in vitro. Индукция клона Th27 происходит, когда IL-6, IL-23 и TGF-β присутствуют в воспалительной среде без цитокинов Th2 или Th3 (Рисунок 6) [87]. Передача сигналов от Toll-подобных рецепторов, ведущих к передаче сигналов MyD88, является еще одним сигналом врожденного иммунитета, стимулирующим дифференцировку Th27 [88]. Цитокин IL-6 стимулирует STAT3, который индуцирует факторы транскрипции ретиноевого орфанного рецептора (ROR), RORα и RORγT, что приводит к продукции цитокинов Th27 IL-17, IL-17F и IL-22 [89, 90]. Функционально клетки Th27 играют роль в защите хозяина от внеклеточных патогенов, опосредуя рекрутирование нейтрофилов и макрофагов в инфицированные ткани.Более того, стало очевидным, что аномальная регуляция клеток Th27 может играть значительную роль в патогенезе множества аутоиммунных и воспалительных заболеваний, поскольку эти клетки могут вызывать повреждение тканей при аберрантной регуляции [85].
Другая недавно описанная популяция Т-хелперов включает клетки Th9. Эта субпопуляция клеток подвергается программе созревания, аналогичной клеткам Th3, с IL-4, индуцирующим активацию STAT6, и продуцирует цитокины Th3 IL-9 и IL-10, но в отличие от клеток Th3, для созревания им требуется TGF-β (рис. [91, 92].Передача сигналов IL-2-STAT5, включая экспрессию фактора регуляции интерферона (IRF) 4 , является критической для дифференцировки клеток Th9. Кроме того, клон-специфический фактор транскрипции для развития Th9 может быть фактором транскрипции семейства активаторных белков 1, BATF, ведущим к программе транскрипции, которая приводит к увеличению продукции IL-9 и IL-10 [85, 91, 93]. Также существует потребность в TGF-β-индуцированных белках SMAD и в SMAD-независимой индукции фактора транскрипции PU.1 в генерации Т-клеток, секретирующих IL-9. Хотя экспрессия GATA3 ниже в клетках Th9, чем в клетках Th3, STAT6 является важным геном-мишенью, участвующим в дифференцировке Th9. Эти клетки могут усугублять иммунный ответ, увеличивая выработку антител и увеличивая инфильтрацию и активность иммунных клеток в дыхательных путях, что способствует развитию астматического заболевания. Кроме того, IL-9 опосредует антипаразитарную активность, изменяя функцию эпителиальных клеток, увеличивая инфильтрацию иммунных клеток в инфицированные места и увеличивая иммунную функцию лейкоцитов.Кроме того, выработка IL-9 клетками Th9 нарушает процесс восстановления тканей во время колита, напротив, может ограничивать рост опухоли, стимулируя противоопухолевую активность лимфоцитов (рис. 6).
Клетки Th32 промотируются IL-6 и TNF-α, которые индуцируют STAT3 и экспрессию арилуглеводородного рецептора [94]. Клетки Th32 имеют специфический профиль Th2- и Th27-ассоциированных генов, таких как IFN-γ, IL17a, T-bet и RORγt [95]. В дополнение к созреванию аналога между субпопуляциями Th27 и Th32, в обеих популяциях клеток экспрессируются многочисленные фенотипические маркеры, включая CCR6, CCR4, дипептидилпептидазу IV, CD26 и CD90.Но, в отличие от Th27, клетки Th32 экспрессируют CCR10 и представляют собой отдельный подтип Т-клеток, который участвует в иммунитете эпидермиса. IL-22, цитокин из семейства IL-10, продуцируется не только клетками Th32, но также клетками Th2 и Th27 (рис. 6) [85, 96].
Подмножество человеческих CD4 + Т-клеток, которые специфически экспрессируют IL-22, было идентифицировано в коже, где синтез активного витамина D усиливает экспрессию IL-22, способствуя гомеостазу кожи, но также и патогенезу кожных заболеваний. , наблюдаемый у больных псориазом [97, 98].
Фолликулярные хелперные CD4 + T (Tfh) клетки были впервые обнаружены в миндалинах человека, но теперь ясно, что они локализуются в B-клеточном фолликуле и зародышевом центре (GC) и специализируются на облегчении B-клеточных ответов, повышая иммуноглобулин. производство [98, 99]. Клетки Tfh нуждаются в сильном сигнале TCR для индукции, который также необходим для ответов Treg [85, 100]. Спецификация Tfh требует активации индуцибельного костимулятора (ICOS), связанного с CD28 костимуляторного сигнала, обеспечиваемого активированными дендритными клетками или В-клетками, который инициирует транскрипцию MAF, одного фактора транскрипции, который индуцирует активацию IL-21.Лигирование костимулирующего сигнала OX-40 / CD134 необходимо для подавления CTLA-4, доминантной молекулы-супрессора активации Т-клеток (Рисунок 6) [101]. IL-6 и STAT3 необходимы для развития Tfh, как и клетки Th27, однако клетки Tfh могут генерироваться в отсутствие цитокинов Th27, IL-17, IL-17F или TGF-β [102].
Чтобы понять, как идентифицируются клетки Tfh, сначала необходимо понять миграцию Т- и В-клеток по участкам их взаимодействия, которые обычно имеют место во вторичных лимфоидных органах, таких как лимфатические узлы (ЛУ).Наивные Т-клетки мигрируют в зону Т-клеток в LN, отвечая на градиенты CCL19 и CCL21. После стимуляции антигеном дендритных клеток клетки Tfh активируют CXCR5, подавляют CCR7 и мигрируют в межфолликулярные области внутри LN, где они взаимодействуют с активированными B-клетками. Эти взаимодействия приводят к продукции антител короткоживущими плазмобластами, которые имеют место во внефолликулярных областях или в зародышевом центре. В обеих областях клетки Tfh поддерживают созревание В-клеток, переключение классов и селекцию по аффинности посредством секреции цитокинов или экспрессии поверхностных молекул.Ответы зародышевого центра стимулируют развитие В-клеток памяти и плазматических клеток. Затем клетки Tfh характеризуются в соответствии с паттернами экспрессии рецепторов, которые обеспечивают их движение, а также экспрессией других поверхностных белков, связанных с миграционными процессами [103–107].
Регуляторные Т-клетки (Treg) представляют собой гетерогенную популяцию CD4 + T-клеток, характеризующихся подавляющей способностью, которая может генерироваться в тимусе, называемых естественными Treg (nTreg), или адаптивными регуляторными T-клетками, индуцированными на периферии, вовлеченными в процесс. в поддержании оральной толерантности (клетки Th4) и регуляторных Т-клеток 1 типа (клетки Tr1), стимулируемых IFN-α, секретируемым соседними плазматическими дендритными клетками (pDC).По данным литературы, nTregs нуждаются в сильном сигнале TCR для своего развития. Они образуются при низкой костимуляции, поэтому распознавание антигена Т-лимфоцитами без надежного второго сигнала, обеспечиваемого членами семейства CD28, приводит к толерантности [85, 108]. Дифференциация индуцированных Treg, клеток Th4 и клеток Tr1 происходит на периферии и требует высоких концентраций TGF-β и отсутствия провоспалительных цитокинов [109]. Межклеточное взаимодействие и секреция IL-10 важны для функции супрессора Treg, опосредованной фактором транскрипции Foxp3 через активацию STAT5 (рис. 6) и одновременную понижающую регуляцию RORγt, который является фактором транскрипции Th27 [85, 110, 111] .
Человеческие Т-клетки можно разделить на функционально различные подмножества. Две основные категории — это наивные Т-клетки (TN), которые не подвергались воздействию антигена, и те, которые испытывают антиген (память). Наивные Т-клетки обычно характеризуются экспрессией CD45RA +, CD62L + и CCR7 +. CD45RA и CD45RO представляют собой белок с высокой и низкой молекулярной массой, полученный из варианта сплайсинга гена CD45, причем CD45RO в основном экспрессируется клетками памяти. Клетки CD45RO + редко обнаруживаются у новорожденных и постепенно увеличиваются с возрастом.Анализ рецепторов самонаведения показал, что Т-клетки гетерогенны и, в частности, наивные Т-клетки экспрессируют высокие уровни рецептора самонаведения лимфатических узлов CD62 L (L-селектин). CD4 + лимфоциты с долгоживущей памятью являются отличительной чертой адаптивной иммунной системы в ответ на патогены и опухоли [112]. Компартмент Т-клеток памяти неоднороден и был условно разделен на две подгруппы на основе экспрессии молекул самонаведения лимфатических узлов CD62 L и CCR7 [113]. Центральные Т-клетки памяти (клетки TCM) высоко экспрессируют CD45RO +, CD45RA-, CD62L + и CCR7 +, тогда как CD45RO +, CD45RA-, CD62L- CCR7- эффекторные Т-клетки памяти (TEM-клетки) считаются коммитированными клетками-предшественниками, которые подвергаются терминальной дифференцировке после ограниченное количество подразделений (рисунок 7) [114].CCR7 и CD62 L в основном коэкспрессируются на поверхности CD4 + и CD8 + Т-клеток, а клетки, экспрессирующие эти маркеры, почти равномерно экспрессируют CD27 и CD28, но обратное неверно. CD27 и CD28 являются основными костимулирующими молекулами, необходимыми для индукции активации Т-клеток, хотя Т-клетки памяти, по-видимому, в меньшей степени зависят от CD27 и CD28 для их реактивации, чем наивные Т-клетки [115, 116]. Клетки CCR7- / CD62L-, CD28 + обнаруживаются в периферической крови здоровых людей и известны как подмножество клеток переходной памяти (TM).Клетки TM кажутся более зрелыми, чем клетки TCM, но не настолько зрелыми, как TEM-клетки [117]. Введение IL-15 увеличивает количество клеток, которые повторно экспрессируют CD45RA (названные терминальными эффекторными клетками — TEMRA). Клетки TEMRA экспрессируют маркеры старения, такие как фосфорилирование KLRG-1, CD57 и h3AX, обладают низкой функциональной и пролиферативной способностью, что указывает на их терминальную дифференцировку [118].
Рисунок 7.
Подмножества памяти CD4 и CD8 [113, 114, 155].
1.2.3.2. CD8 + субпопуляции цитотоксических Т-лимфоцитов (CTL)
Подобно T CD4 + -клеткам, наивные CD8 + Т-клетки дифференцируются в эффекторные Т-клетки (CD62L- CD127-) при взаимодействии TCR с антигеном и костимуляции APC , но распознавание антигена происходит посредством MHC класса I в периферических лимфатических органах.Кроме того, CD8 + Т-клетки также приобретают разные профили в соответствии с костимулирующими молекулами и цитокинами, присутствующими в окружающей среде, что способствует индукции факторов транскрипции и специфической дифференцировке в Tc1, Tc2, Tc9, Tc17 или регуляторную судьбу CD8 + T, как мы наблюдаем у CD4 + Т-клеток [119].
Цитотоксические Т-лимфоциты (CTL), также называемые Tc1, являются наиболее хорошо охарактеризованной субпопуляцией CD8 + Т-клеток, которые отвечают за прямое уничтожение инфицированных, поврежденных и дисфункциональных клеток, включая опухолевые клетки.После дифференцировки эти клетки становятся зависимыми от IL-2 и IL-12 и обладают высокой цитотоксичностью, быстро экспрессируя высокие уровни IFN-γ, TNF-α, перфорина и гранзимов в иммунологическом синапсе после активации [120]. IL-12 способствует экспрессии T-bet и Id2, а IL-2 подавляет BCL-6 [121]. Начальная активация CD8 + Т-клеток связана с повышающей регуляцией CD44 и CD69, лектин-подобного рецептора G1 киллерных клеток (KLRG1) и субъединицы рецептора IL-2-α (CD25), хотя L-селектин ( CD62 L), субъединица рецептора IL-7-α (CD127) и CD27 уменьшены по сравнению с наивными клетками [119, 121].
В то время как большинство CD8 + Т-клеток умирают в результате апоптоза после клиренса антигена, есть редкие клетки, которые выживают как долгоживущие Т-клетки памяти. Память CD8 + Т-клетки были подразделены на две широкие подгруппы [113, 122], центральную память (CD62L + CD127 + CCR7 +) и эффекторную память (CD162L‐ CD127 + CCR7‐), которые различались по относительной экспрессии двух самонаводящихся молекул, CD62 L и CCR7. Эффекторные Т-клетки памяти имеют фенотип, более похожий на фенотип эффекторных клеток, характеризующийся потерей экспрессии CCR7 и промежуточным уровнем экспрессии CD62 L (фиг. 7).Эти клетки обладают быстрой эффекторной функцией, легко дифференцируясь в эффекторные Т-клетки, которые секретируют большое количество IFN-γ и обладают высокой цитотоксичностью при повторном воздействии родственного антигена. Напротив, центральные Т-клетки памяти менее дифференцированы, обладают повышенным пролиферативным потенциалом и большей способностью к самообновлению, могут продуцировать большие количества IL-2 и приобретать эффекторные функции менее быстро [120, 123, 124].
Клетки Tc2, подобно клеткам Th3, продуцируют IL-5, IL-13, но в ограниченной степени IL-4, помимо гранзимов и перфорина, и экспрессируют клон-специфичный фактор транскрипции GATA3.Этот профиль связан с распространением Th3-опосредованной аллергии и, вероятно, способствует развитию ревматоидного артрита [119, 125].
Дифференцировка CD8 + T-клеток в продуценты IL-9 (клетки Tc9), в соответствии с низкой экспрессией гранзима B, происходит в основном в кишечном эпителии за счет индукции IL-4 и TGF-β, что способствует их большей антибиотикотерапии. -Опухолевая активность. Факторы транскрипции STAT6 и IRF4 важны для продукции IL-9, а Foxp3 — для ингибирования [119, 126].
Клетки CD8 + T (Tc17), продуцирующие IL-17, дифференцируются IL-6 или IL-21 вместе с TGF-β, в то время как IL-23 стабилизирует их фенотип. Подобно клеткам Th27, они продуцируют IL-17 и IL-21, экспрессируют рецептор IL-23 и клон-специфические факторы транскрипции IRF-4, RORγt и RORα [127]. Tc17 имеет нарушенную цитотоксическую активность из-за низкого уровня продукции IFN-β, перфорина и гранзима B. Напротив, они способны повышать противоопухолевый иммунитет благодаря своим провоспалительным свойствам, которые, с другой стороны, могут способствовать аутоиммунным процессам [119, 128].
Супрессорные клетки CD8 + Treg, ограниченные неклассическими молекулами MHC класса Ib Qa-1 (мышь) или HLA-E (человек), представляют собой четко определенную субпопуляцию. Эти клетки имеют фенотип CD44 hi CD122 + Ly49 + Foxp3 + , и IL-15 важен для их активности [129]. Для подавления эти CD8 + Treg-клетки полагаются на различные механизмы, включая TGF-β, IL-10, гранзимы, перфорин и индоламин-2, 3-диоксигеназу (IDO) [129].
.Лимфоцитопения: причины, симптомы и лечение
Лимфоцитопения, также называемая лимфопенией, возникает, когда количество лимфоцитов в кровотоке ниже нормы. Тяжелые или хронические низкие показатели могут указывать на возможную инфекцию или другое серьезное заболевание и должны быть обследованы врачом.
Лимфоциты — это разновидность белых кровяных телец. Они часть вашей иммунной системы. Эти важные клетки циркулируют в крови и лимфатической жидкости. Они защищают ваше тело, нападая при первых признаках вторжения вредоносных организмов.Лимфоциты также играют ключевую роль в запуске других иммунных действий и помогают в укреплении иммунитета вашего организма после перенесенных инфекций и прививок.
Существует три основных типа лимфоцитов, которые работают вместе, помогая выявлять и устранять инфекции и другие заболевания:
- В-клетки вырабатывают антитела и сигнальные белки, которые помогают выявить или атаковать вторгшиеся бактерии, вирусы и токсины.
- Т-клетки ищут и уничтожают инфицированные или злокачественные клетки, а также связываются с В-клетками.
- Естественные клетки-киллеры (NK) содержат соединения, которые могут убивать раковые опухолевые клетки и клетки, инфицированные вирусом.
Низкий уровень Т-клеток или слишком мало NK-клеток может привести к неконтролируемым вирусным, грибковым и паразитарным инфекциям. В-клеточная лимфоцитопения может привести к увеличению вредных и различных инфекций.
Лимфоцитопения может быть признаком основного заболевания, состояния или другого фактора. Большинство причин приобретенные. Это означает, что вы их развиваете, а не наследуете.
Т-клетки составляют наибольшую долю лимфоцитов, и наиболее распространена Т-клеточная лимфоцитопения. Однако это состояние может повлиять на все три типа клеток.
Аутоиммунные расстройства
Аутоиммунные расстройства возникают, если иммунная система находится в состоянии перегрузки и неправильно атакует собственные клетки и ткани организма. К ним могут относиться:
Некоторые иммунодепрессанты, которые используются для лечения аутоиммунных заболеваний, могут дополнительно вызывать лимфоцитопению.
Рак и лечение рака
Рак, особенно рак крови или лимфатические раки, такие как лимфома (например, лимфома Ходжкина), саркома Капоши и лейкемия, может привести к снижению уровня лимфоцитов.
Следующие методы лечения рака также могут привести к лимфоцитопении:
Заболевания, поражающие кровь и костный мозг
Эти состояния могут вызывать низкий уровень лимфоцитов:
Инфекции
Вирусные, бактериальные, паразитарные и грибковые инфекции являются частой причиной лимфоцитопении. Любой тип серьезной инфекции может привести к падению количества лимфоцитов. Например:
Лимфоцитопения может быть признаком сепсиса или острой бактериемии. Первое — это тяжелая инфекция, вызывающая системное воспаление, а второе — присутствие бактерий в крови, которое может привести к сепсису.В обоих случаях требуется срочная медицинская помощь.
Наследственные причины
Наследственные или врожденные причины лимфоцитопении встречаются редко. Вот некоторые из них:
- атаксия-телеангиэктазия
- аномалия ДиДжорджи
- синдром тяжелого комбинированного иммунодефицита
- синдром Вискотта-Олдрича
Причины, связанные с питанием
Недоедание или недоедание — частая глобальная причина лимфоцитопении. Это происходит из-за того, что организму не хватает белка и других питательных веществ, необходимых для производства лимфоцитов.
Расстройство пищевого поведения, такое как нервная анорексия, может привести к лимфоцитопении с пониженной производительностью.
Заболевания желудочно-кишечного тракта
Заболевания, повреждающие стенку кишечника, могут повлиять на усвоение организмом питательных веществ и в некоторых случаях могут привести к лимфоцитопении. Их обычно называют энтеропатией с потерей белка и включают:
Согласно исследованиям, дефицит минерального цинка в вашем рационе может ослабить иммунное здоровье, вызывая Т-клеточную лимфоцитопению и другие нарушения функции иммунной системы.
Лекарства
В дополнение к лечению рака, несколько лекарств могут уменьшить количество лимфоцитов. Лимфоцитопения, вызванная лекарствами, варьируется от незначительной до тяжелой.
Следующие препараты могут снизить уровень лимфоцитов:
Заболевание почек
Заболевание почек, особенно поздняя стадия, хроническое заболевание, может снизить количество Т-клеток в крови, но лимфоцитопения также может возникнуть при остром повреждении почек.
Травма и хирургия
Травма, вызванная травмой или острой неотложной ситуацией, например сердечной недостаточностью, может снизить количество лимфоцитов.Операции, такие как шунтирование сердца, также могут вызвать лимфоцитопению.
Другие причины
К другим причинам лимфоцитопении относятся злоупотребление алкоголем и стресс.
Кроме того, существует редкое состояние, известное как идиопатическая CD4-положительная Т-лимфоцитопения, причина которого неизвестна.
Вы можете подвергаться риску лимфоцитопении, если:
- у вас была недавняя инфекция или операция
- у вас есть основное заболевание, которое может вызвать лимфоцитопению
- вы принимаете какие-либо лекарства, которые могут повлиять на количество лимфоцитов
Особому риску подвержены пожилые люди и люди, страдающие от недоедания.
Вы можете не замечать никаких симптомов лимфоцитопении. В некоторых случаях вы можете испытывать симптомы основной причины или состояния. Например:
Полный анализ крови (CBC) с дифференциалом может определить ваш уровень лимфоцитов. Ваш врач может также порекомендовать специальный анализ крови, называемый профилем лимфоцитов, также известный как панель подмножества лимфоцитов, для определения количества T, B и NK-клеток в организме.
Диагноз лимфоцитопения означает, что количество лимфоцитов в крови ниже 1 500 клеток / микролитр.У младенцев и детей больше лимфоцитов; менее 3000 клеток / микролитр в этом случае считается слишком низким.
Лечение зависит от причины, и лечение основного фактора обычно разрешает лимфоцитопению. Вам также может потребоваться терапия для предотвращения инфекций или других осложнений из-за ослабленной иммунной системы.
Если медикаментозная терапия вызывает низкие показатели, ваш врач может прекратить прием лекарства или изменить его. Лимфоцитопения, связанная с приемом лекарств, обычно проходит после прекращения приема препарата.
Для других причин ваш врач может прописать следующие лекарства:
- комбинированная антиретровирусная терапия для ВИЧ
- другие противовирусные средства, антибиотики, противогрибковые или противопаразитарные препараты для лечения конкретных инфекций
- гамма-глобулин для предотвращения инфекций, которые могут возникнуть из-за В-клеточной лимфоцитопении
- Трансплантация стволовых клеток костного мозга
Лимфоцитопения — это частый диагноз, который ставится на основании общего анализа крови. У некоторых людей значения могут быть немного меньше нормального без всякой причины.Низкое количество также часто встречается у пожилых людей без каких-либо симптомов.
Это состояние может отражать болезнь, недавнюю операцию или лекарственную терапию и обычно обратимо. Ваш врач изучит вашу текущую и предыдущую историю болезни, чтобы определить, является ли лимфоцитопения новым заболеванием. Большинство случаев разрешаются спонтанно без медицинской помощи.
Если вам поставили диагноз «острая лимфоцитопения», ваш врач будет внимательно следить за вашим уровнем с помощью последующих анализов крови. Для устранения основной причины вам могут потребоваться дополнительные анализы и лечение.Это может включать направление к специалистам, анализы крови, визуализацию или биопсию костного мозга.
Следуйте всем рекомендациям и поговорите со своим врачом или медсестрой, если что-то неясно. Лимфоцитопения может указывать на серьезное заболевание, которое может привести к летальному исходу, или привести к нему. Лечение и внимательное отношение к своему здоровью необходимы для восстановления ослабленной иммунной системы и сохранения здоровья.
Возможно, вы не сможете полностью предотвратить лимфоцитопению, но вы можете помочь укрепить свою иммунную систему и защитить себя от инфекций.Следуйте плану здорового питания, много отдыхайте и избегайте микробов, поскольку ваше тело восстанавливает уровень лимфоцитов.
Придерживайтесь диеты, богатой питательными веществами, чтобы чувствовать себя лучше и бодрее. Ваш врач или диетолог может помочь вам выбрать цельные продукты, которые подходят вам и богаты белками, целебными минералами и витаминами.
Ваш врач может также назначить специальную диету людям с ослабленной иммунной системой. Сюда входит руководство о том, как выбирать и готовить пищу, чтобы избежать микробов и связанных с ними заболеваний.
Тщательно мойте руки теплой мыльной водой несколько раз в день, чтобы предотвратить болезнь. Если вы на улице, используйте дезинфицирующее средство для рук и избегайте людных мест.
Держитесь подальше от животных или попросите кого-нибудь убрать за домашними животными. Кроме того, будьте очень осторожны или избегайте действий, которые могут вызвать порезы, царапины или даже порезы на коже.
Попросите друзей и членов семьи отложить визит к вам, если они заболели.
.CD4 + T-лимфоцитов и CD19 + B-лимфоцитов
Цель . Лимфоциты являются одними из основных эффекторных клеток в воспалительной реакции острого панкреатита (ОП). Целью исследования было оценить, изменяются ли субпопуляции лимфоцитов периферической крови (PBL) при поступлении во время AP на основании клинических исходов, и изучить, зависят ли эти изменения от этиологии AP. Таким образом, мы провели проспективное исследование, чтобы найти предиктор в подмножествах лимфоцитов, который мог бы позволить более легкое, раннее и более точное прогнозирование клинических исходов. Методы . Пациенты с AP были зарегистрированы с декабря 2017 года по июнь 2018 года в Первой дочерней больнице Нанкинского медицинского университета. При поступлении были определены возраст, пол, клинико-биохимические показатели и этиология ОП. Количество PBL оценивали в течение 24 часов после поступления. Клинические исходы рассматривались как конечные точки. Площади под кривой (AUC) различных предикторов были рассчитаны с использованием кривой рабочей характеристики приемника (ROC). Результаты .Всего было включено 133 пациента. Пациенты (n = 24) с органной недостаточностью (OF) имели значительно более низкие уровни CD4 + Т-лимфоцитов, чем пациенты (n = 109) без OF (NOF) (39,60 (33,94-46,13) против 32,41 (26,51-38,00), P = 0,004). Группа OF показала значительно больше CD19 + B-лимфоцитов, чем группа NOF (16,07 (10,67-21,06) против 23,78 (17,84-29,45), P = 0,001). 68,8% случаев ОП были вызваны желчными камнями; 10,1% — алкоголь; 16,5% были вызваны гиперлипидемией; и 4,6% имели другие причины.При всех этиологиях более низкий уровень CD4 + Т-лимфоцитов был значительно связан с ОП (P <0,05). Однако CD19 + B-лимфоциты были значимыми только при желчнокаменном панкреатите (P <0,05). Результаты кривой ROC показали, что значения AUC CD4 + T-лимфоцитов, CD19 + B-лимфоцитов и объединенных CD4 + T-лимфоцитов и CD19 + B-лимфоцитов были аналогичны значениям в традиционных оценочных системах, таких как APACHEII и Ranson. Выводы . CD4 + T и CD19 + B лимфоциты во время ранней фазы AP могут предсказать OF.
1. Введение
Острый панкреатит (ОП) — одно из самых распространенных заболеваний пищеварительной системы. За пределами Китая причина ОП в основном связана с чрезмерным употреблением алкоголя, тогда как в Китае многие случаи вызваны желчным пузырем или желчными камнями [1]. В настоящее время с улучшением уровня жизни панкреатит, вызванный гиперлипидемией, также имеет четкую тенденцию к росту. Согласно классификации Атланты, пересмотренной 2012 г., АП делится на легкую (САД), среднетяжелую (MSAP) и тяжелую (САД) категории [2].MAP не часто ассоциируется с органной недостаточностью (OF), поэтому смертность часто составляет менее 1%. Умеренный или тяжелый панкреатит часто связан с преходящей или стойкой органной недостаточностью, что приводит к увеличению смертности до 10-30% [3]. Из-за больших клинических различий в AP, для оценки пациентов с AP использовались системы оценки множественной степени тяжести, такие как оценка острого физиологического состояния и оценка хронического здоровья II (APACHE II), оценка прикроватного индекса тяжести острого панкреатита (BISAP), оценка Рэнсона. , и критериев Глазго-Имии [4].Однако эти системы оценки обычно включают много переменных, которые не всегда доступны. Например, оценка APACHE II включает 12 клинических или биохимических параметров, поэтому оценки APACHE II более подробны, а расчет более сложен; 11 переменных необходимо собрать при поступлении и через 48 часов после поступления в рейтинг Рэнсона. Балльная система Глазго основана на девяти переменных и требует 48 часов для завершения [5, 6]. Однако, если возникновение и развитие ОП при ОП можно предсказать на ранней стадии, раннее начало и нацеливание терапии можно предпринять как можно скорее для уменьшения осложнений.Прогнозирование развития ОП у пациентов можно проводить с помощью модифицированной балльной системы Маршалла [7].
Иммунная система играет роль иммунного надзора, защиты и регулирования. Эта система состоит из иммунных органов, иммунных клеток и иммунологически активных веществ и делится на врожденный иммунитет (также известный как неспецифический иммунитет) и адаптивный иммунитет (также известный как специфический иммунитет), который далее подразделяется на гуморальный иммунитет и клеточный иммунитет [8 ].Данные свидетельствуют о том, что существует важная взаимосвязь между врожденным иммунным компонентом патогенеза ОП и тяжестью заболевания [9–11]. Нейтрофилы и макрофаги служат первой линией защиты иммунной системы, а Т- и В-лимфоциты также играют центральную роль в иммунном ответе организма. В большом количестве исследований сообщалось о различных медиаторах воспаления, которые продуцируются на ранней стадии ОП, и об их влиянии на организм. Однако способы, с помощью которых активация субпопуляций лимфоцитов на ранней стадии AP модулирует баланс между провоспалительными и противовоспалительными иммунными ответами, все еще плохо изучены.Когда иммунная функция снижается, организм более предрасположен к инфекционным осложнениям и ОВ, хотя другие предполагают, что снижение количества CD4 + Т-лимфоцитов имеет значение при различных воспалительных и иммунных заболеваниях, таких как абдоминальный синдром у пациентов с ОП [12]. Однако у этих исследований есть некоторые ограничения; например, диагноз абдоминального синдрома при АП был ретроспективным. Таким образом, мы сначала наблюдали, изменились ли субпопуляции лимфоцитов периферической крови (т.е. CD3 + Т-лимфоциты, CD4 + Т-лимфоциты, CD8 + цитотоксические Т-лимфоциты, CD16 + CD56 + естественные клетки-киллеры, CD19 + B-лимфоциты и CD4 + / CD8 + Т-лимфоциты) при поступлении в больницу. ранняя стадия AP с целью изучения возникновения AP.Во-вторых, мы предположили, что файл activatio
.