Принципы терапии хронической Эпштейна–Барр вирусной инфекции и ассоциированных заболеваний | Якушина
1. Cohen J.I. Epstein-Barr virus infection. N Engl J Med 2000; 343: 481–492. DOI: 10.1056/NEJM200008173430707.
2. Феклисова Л.В., Савицкая Н.А., Каражас Н.В., Бошьян Р.Е. Клинико-лабораторная оценка обнаружения маркеров оппортунистических инфекций у детей, больных ОРЗ с обструкцией дыхательных путей. Детские инфекции 2008; 7(4): 13–17.
3. Гончарова Е.В., Сенюта Н.Б., Смирнова К.В., Щербак Л.Н., Гурцевич В.Э. Вирус Эпштейна–Барр (ВЭБ) в России: инфицированность населения и анализ вариантов гена LMP1 у больных ВЭБ-ассоциированными патологиями и здоровых лиц. Вопросы вирусологии 2015; 60(2): 11–17.
4. Holmes R.D., Sokol R.J. Epstein–Barr virus and post-transplant lymphoproliferative disease. Pediatr Transplant 2002; 6: 456–464. DOI: 10.1034/j.1399-3046.2002.02043.x
5. Price A.M., Dai J., Bazot Q., Patel L., Nikitin P.A., Djavadian R. et al. Epstein–Barr virus ensures B cell survival by uniquely modulating apoptosis at early and late times after infection. Elife 2017; 6: e22509. DOI: 10.7554/eLife.22509
6. Coleman C.B., Wohlford E.M., Smith N.A., King C.A., Ritchie J.A., Baresel P.C. et al. Epstein–Barr virus type 2 latently infects T cells, inducing an atypical activation characterized by expression of lymphocytic cytokines. J Virol 2015 89(4): 2301–2312. DOI: 10.1128/JVI.03001-14
7. Rickinson A. B., Kieff E.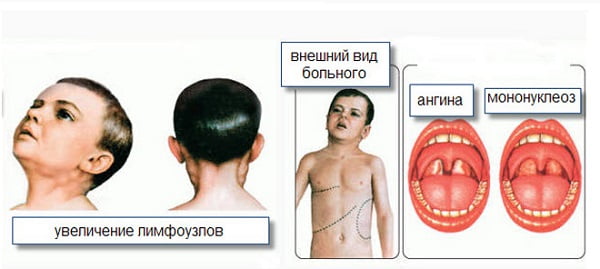 Epstein–Barr virus. In: D.M. Knipe, P.M. Howley (eds). Fields virology. Lippincott Williams & Wilkins, Philadelphia, PA, 2007; 2655–2700.
Epstein–Barr virus. In: D.M. Knipe, P.M. Howley (eds). Fields virology. Lippincott Williams & Wilkins, Philadelphia, PA, 2007; 2655–2700.
8. Maruo S., Yang L., Takada K. Roles of Epstein–Barr virus glycoproteins gp350 and gp25 in the infection of human epithelial cells. J Gen Virol 2001; 82(Pt 10): 2373–2383. DOI: 10.1099/0022-1317-82-10-2373.
10. Kimura H., Cohen J.I. Chronic Active Epstein–Barr Virus Disease. Front Immunol 2017; 8: 1867. DOI: 10.3389/fimmu.2017.01867
11. Cohen J.I. Optimal treatment for chronic active Epstein–Barr virus disease. Pediatr Transplant 2009; 13(4): 393–396. DOI: 10.1111/j.1399-3046.2008.01095.x
12. Якушина С.А., Кистенева Л.Б. Влияние персистенции вируса Эпштейна–Барр на развитие иммуноопосредованных соматических заболеваний. Российский вестник перинатологии и педиатрии 2018; 63(1): 22–27. DOI: 10.21508/1027–4065–2018–63–1–22–27.
13. Goudarzipour K., Kajiyazdi M., Mahdaviyani A. Epstein–Barr virus-induced hemophagocytic lymphohistiocytosis. Int J Hematol Oncol Stem Cell Res 2013; 7(1): 42–45.
14. Loebel M., Eckey M., Sotzny F., Hahn E., Bauer S., Grabowski P. et al. Serological profiling of the EBV immune response in Chronic Fatigue Syndrome using a peptide microarray. PLoS One 2017; 12(6): e0179124.
15. Rose C., Green M., Webber S., Kingsley L., Day R., Watkins S. et al. Detection of Epstein–Barr Virus Genomes in Peripheral Blood B Cells from Solid-Organ Transplant Recipients by Fluorescence In Situ Hybridization. J Clin Microbiol 2002; 40(7): 2533–2544. DOI: 10.1128/JCM.40.7.2533-2544.2002
17. Gershburg E., Pagano J.S. Epstein–Barr virus infections: prospects for treatment. J Antimicrob Chemother 2005; 56(2): 277–281. DOI: 10.1093/jac/dki240
18. Pagano J.S., Whitehurst C.B., Andrei G. Antiviral Drugs for EBV. Cancers 2018; 10(6): 197. DOI: 10.3390/cancers10060197
20. Rafailidis P.I., Mavros M.N., Kapaskelis A., Falagas M.E. Antiviral treatment for severe EBV infections in apparently immunocompetent patients. J Clin Virol 2010; 49(3): 151–157. DOI: 10.1016/j.jcv.2010.07.008
21. Hocker B., Bohm S., Fickenscher H., Kusters U., Schnitzler P., Pohl M. et al. (Val-) Ganciclovir prophylaxis reduces Epstein–Barr virus primary infection in pediatric renal transplantation. Transplant International 2012; 25: 723–731.
22. Coen N., Singh U., Vuyyuru V., Van den Oord J.J., Balzarini J., Duraffour S. et al. Activity and mechanism of action of HDVD, a novel pyrimidine nucleoside derivative with high levels of selectivity and potency against gammaherpesviruses. J Virol 2013; 87(7): 3839–3851. DOI: 10.1128/JVI.03338-12
24. Coen N., Duraffour S., Topalis D., Snoeck R., Andrei G. Spectrum of activity and mechanisms of resistance of various nucleoside derivatives against gammaherpesviruses. Antimicrobal Agents and Chemotherapy 2014; 58(12): 7312–7323. DOI: 10.1128/AAC.03957-14
25. Walling D.M., Flaitz C.M., Nichols C.M. 2003. Epstein–Barr virus replication in oral hairy leukoplakia: response, persistence, and resistance to treatment with valacyclovir. JID 2003; 188: 883–890. DOI: 10.1086/378072
26. Katano H., Ali M.A., Patera A.C., Catalfamo M., Straus S.E., Cohen J.I. et al. Chronic active Epstein–Barr virus infection associated with mutations in perforin that impair its maturation. Blood 2004; 103(4): 1244–1252. DOI: 10.1182/blood-2003-06-2171
27. Ito Y., Shibata-Watanabe Y., Ushijima Y., Kawada J., Nishiyama Y., Kojima S., Kimura H. Oligonucleotide microarray analysis of gene expression profiles followed by real-time reverse-transcriptase polymerase chain reaction assay in chronic active Epstein–Barr virus infection.
28. Sakai Y., Ohga S., Tonegawa Y., Takada H., Nakao F., Nakayama H. et al. Interferon-alpha therapy for chronic active Epstein–Barr virus infection: potential effect on the development of T-lymphoproliferative disease. J Pediatr Hematol Oncol 1998; 20(4): 342–346.
29. Kimura H., Cohen J.I. Chronic Active Epstein–Barr Virus Disease. Front Immunol 2017; 8: 1867. DOI: 10.3389/fimmu.2017.01867
30. Малашенкова И.К., Дидковский Н.А., Сарсания Ж.Ш., Жарова М.А., Литвиненко Е.Н., Щепеткова И.Н. и др. Клинические формы хронической Эпштейна–Барр вирусной инфекции: вопросы диагностики и лечения. Лечащий врач 2003; 11–19.
31. Roliński J., Grywalska E., Pyzik A., Dzik M., Opoka-Viniarska V., Surdacka A. et al. Interferon alpha as antiviral therapy in chronic active Epstein–Barr virus disease with interstitial pneumonia – case report. BMC Infect Dis 2018; 18(1): 190. DOI: 10.1186/s12879-018-3097-6
32. Imashuku S., Hibi S., Ohara T., Iwai A., Sako M., Kato M. et al. Effective control of Epstein–Barr virus-related hemo phagocytic lymphohistiocytosis with immunochemotherapy. Histiocyte Society Blood 1999; 93: 1869–1874.
33. Cohen J.I., Jaffe E.S., Dale J.K., Pittaluga S.P., Heslop H.E., Straus S.E. et al. Characterization and treatment of chronic active Epstein–Barr virus disease: a 28-year experience in the United States. Blood 2011; 117(22): 5835–5849. DOI: 10.1182/blood-2010-11-316745
34. Du F.H., Mills E.A., Mao-Draayer Y. Next-generation anti-CD20 monoclonal antibodies in autoimmune disease treatment. Autoimmunity Highlights 2017; 8(1): 12. DOI: 10.1007/s13317-017-0100-y
Du F.H., Mills E.A., Mao-Draayer Y. Next-generation anti-CD20 monoclonal antibodies in autoimmune disease treatment. Autoimmunity Highlights 2017; 8(1): 12. DOI: 10.1007/s13317-017-0100-y
35. Milone M.C., Tsai D.E., Hodinka R.L., Silverman L.B., Malbran A., Wasik M.A. et al. Treatment of primary Epstein–Barr virus infection in patients with X-linked lymphoproliferative disease using B-cell-directed therapy. Blood 2005; 105(3): 994–996. DOI: 10.1182/blood-2004-07-2965
36. Xu L.P., Liu D.H., Liu K.Y., Zhang C.L., Wang F.R., Wang J.Z. et al. The efficacy and safety of rituximab in treatment of EpsteinBarr virus disease post allogeneic hematopoietic stem-cell transplantation. Zhonghua Nei Ke Za Zhi 2012; 51(12): 966–970.
37. Burns D.M., Rana S., Martin E., Nagra S., Ward J., Osman H. et al. Greatly reduced risk of EBV reactivation in rituximabexperienced recipients of alemtuzumab-conditioned allogeneic HSCT. Bone Marrow Transplantation 2016; 51(6): 825–832. DOI: 10.1038/bmt.2016.19
38. Dotti G., Gottschalk S., Savoldo B., Brenner M.K. Design and development of therapies using chimeric antigen receptor-expressing T cells. Immunol Rev 2014; 257(1): 107–126. DOI: 10.1111/imr.12131
39. DiGiusto D., Cooper L. Preparing clinical grade Ag-specific Tcells for adoptive immunotherapy trials. Cytotherapy 2007; 9(7): 613–629. DOI: 10.1080/14653240701650320
40. Huang J., Fogg M., Wirth L.J., Daley H. Ritz J., Posner M.R. et al. Epstein–Barr virus-specific adoptive immunotherapy for recurrent, metastatic nasopharyngeal carcinoma. Cancer 2017; 123(14): 2642–2650. DOI: 10.1002/cncr.30541
Cancer 2017; 123(14): 2642–2650. DOI: 10.1002/cncr.30541
41. Savoldo B., Huls M.H., Liu Z., Okamura T., Volk H.D., Reinke P. et al. Autologous Epstein–Barr virus (EBV)-specific cytotoxic T cells for the treatment of persistent active EBV infection. Blood 2002; 100(12): 4059–4066. DOI: 10.1182/blood-2002-01-0039
42. Doubrovina E., Oflaz-Sozmen B., Prockop S.E., Kernan N.A., Abramson S., Teruya-Fildstein J. et al. Adoptive immunotherapy with unselected or EBV-specific T cells for biopsy-proven EBV+ lymphomas after allogeneic hematopoietic cell transplantation. Blood 2012; 119(11): 2644–2656. DOI: 10.1182/blood-2011-08-371971
43. Nijland M.L., Kersten M.J., Pals S.T., Bemelman F.J., Ten Berge I.J. Epstein–Barr Virus-Positive PosttransplantLymphoproliferative Disease After Solid Organ Transplantation: Pathogenesis, Clinical Manifestations, Diagnosis, and Management. Transplantation Direct 2015; 2(1): e48. DOI: 10.1097/TXD.0000000000000557
44. Papadopoulou A., Gerdemann U., Katari U.L., Tzannou I., Liu H., Martinez C. et al. Activity of broad-spectrum T cells as treatment for AdV, EBV, CMV, BKV, and HHV6 infections after HSCT. Science Translational Medicine 2014; 6(242): 242ra83. DOI: 10.1126/scitranslmed.3008825
45. Naik S., Nicholas S.K., Martinez C.A., Leen A.M., Hanley P.J., Gottschalk S.M. et al. Adoptive immunotherapy for primary immunodeficiency disorders with virus-specific T lymphocytes. J Allergy Clin Immunol 2016; 137(5): 1498–1505.e1. DOI: 10.1016/j.jaci.2015.12.1311
46. Heslop H.E., Slobod K.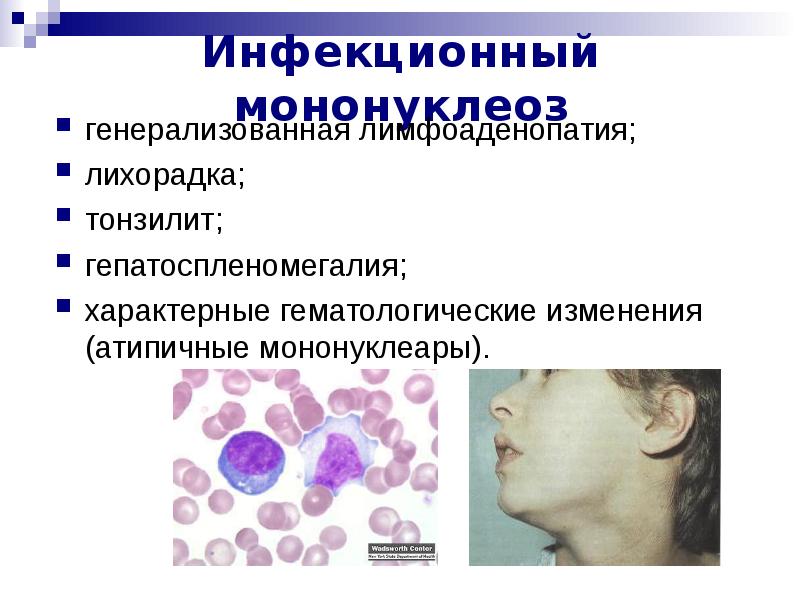 S., Pule M.A., Hale J.A., Rousseau A., Smith C.A. et al. Long-term outcome of EBV-specific T-cell infusions to prevent or treat EBV-related lymphoproliferative disease in transplant recipients. Blood 2010; 115(5): 925–935. DOI: 10.1182/blood-2009-08-239186
S., Pule M.A., Hale J.A., Rousseau A., Smith C.A. et al. Long-term outcome of EBV-specific T-cell infusions to prevent or treat EBV-related lymphoproliferative disease in transplant recipients. Blood 2010; 115(5): 925–935. DOI: 10.1182/blood-2009-08-239186
47. McLaughlin L.P., Bollard C.M., Keller M.D. Adoptive T Cell Therapy for Epstein–Barr Virus Complications in Patients With Primary Immunodeficiency Disorders. Front Immunol 2018; 9: 556. DOI: 10.3389/fimmu.2018.00556
48. Gotoh K., Ito Y., Shibata-Watanabe Y., Kawada J., Takahashi Y., Yagasaki H. et al. Clinical and virological characteristics of 15 patients with chronic active Epstein–Barr virus infection treated with hematopoietic stem cell transplantation. Clin Infect Dis 2008; 46(10): 1525–1534. DOI: 10.1086/587671
49. Afessa B., Peters S.G. Major complications following hematopoietic stem cell transplantation. Semin Respir Crit Care Med 2006; 27(3): 297–309. DOI: 10.1055/s-2006-945530
Инфекционный мононуклеоз
Инфекционный мононуклеоз — это инфекционное заболевание, вызванное вирусом Эпштейн-Барра, поражающие лимоидные органы (миндалины, аденоидные вегетации, печень, селезенка, лимфатические узлы). Источник заболевания — человек с манифестной или стёртой формой болезни, а также носитель возбудителя. Чаще вирус выделяется со слюной, заражение происходит при близком контакте (при поцелуях, половым путём, через руки, игрушки и предметы обихода). Возможна передача инфекции при переливаниях крови, а также во время родов. Заражению способствуют скученность, пользование общим бельём, посудой, тесные бытовые контакты.
Что происходит во время инфекционного мононуклеоза?
Проникновение вируса в верхние отделы дыхательных путей приводит к поражению эпителия и лимфоидной ткани рото- и носоглотки. Отмечают отёк слизистой оболочки, увеличение миндалин и регионарных лимфатических узлов. Вирус распространяется по всему организму, происходит гиперплазия(увеличение) лимфоидной и ретикулярной тканей, в связи с чем в периферической крови появляются атипичные клетки (мононуклеары). Развиваются лимфаденопатия (увеличение миндалин, аденоидов, печени, селезенки, лимфатических узлов). Иммунные клетки(Т-лимфоциты) уничтожают вирусные клетки.
Однако вирус остаётся в организме и может персистировать в нём в течение всей последующей жизни, обусловливая хроническое течение заболевания с реактивацией инфекции при снижении иммунитета.
Выраженность иммунологических реакций при инфекционном мононуклеозе позволяет считать его болезнью иммунной системы, поэтому его относят к группе заболеваний СПИД-ассоциированного комплекса.
Какие симптомы есть у инфекционного мононуклеоза
К сожалению, типичные клинические проявления инфекционного мононуклеоза встречаются редко. В настоящее время преобладает скрытое течение болезни.
Инкубационный период — от 5 до 1,5 мес.
- К типичному течению относится — высокая длительная фебрильная лихорадка(от нескольких дней до 1 мес.), выраженная слабость, боль в горле, выраженная заложенность носа (за счет отека аденоидной ткани), увеличение лимфоузлов, боли в животе (за счет увеличения печени и селезенки), иногда желтуха. При фарингоскопии отмечается гиперемия, отек миндалин, чаще всего на миндалинах определяются налеты.
- При атипичном течении болезни может наблюдаться резко возникшая заложенность носа и/или длительная субфебрильная лихорадка.
Так же инфекционный мононуклеоз часто имеет маску обычного респираторно-вирусного заболевания.
Иногда появляется экзантема (сыпь) пятнисто-папулёзного характера./GettyImages-562434173-5990767aaf5d3a00112b1630.jpg) Она не имеет определённой локализации, не сопровождается зудом и быстро исчезает без лечения, не оставляя изменений на коже.
Она не имеет определённой локализации, не сопровождается зудом и быстро исчезает без лечения, не оставляя изменений на коже.
Спустя 2-3 недели наступает период выздоровления, самочувствие улучшается, исчезают симптомы ангины, часто сохраняется длительная субфебрильная лихорадка, лимфоаденопатия (увеличение лимфоузлов, селезенки и печени) (до 6 мес).
Заболевание может протекать длительно, со сменой периодов обострений и ремиссий, из-за чего его общая продолжительность может затягиваться до 1,5 лет.
Каковы осложнения инфекционного мононуклеоза
Наиболее частое осложнение — присоединение бактериальных инфекций, вызванные условно-патогенными микроорганизмами, носоглотки, ротоглотки, с чем нередко связано назначение системной антибактериальной терапии.
Также возможны менингоэнцефалит, обструкция верхних отделов респираторного тракта увеличенными миндалинами.
В редких случаях отмечают двустороннюю интерстициальную инфильтрацию лёгких с тяжёлой гипоксией, тяжёлый гепатит (у детей), тромбоцитопению, разрывы селезёнки.
В большинстве случаев прогноз заболевания благоприятный.
Как поставить диагноз
Наиболее характерный признак — изменения клеточного состава крови. В клиническом анализе крови выявляют умеренный лейкоцитоз, относительную нейтропению со сдвигом лейкоцитарной формулы влево, значительное увеличение количества лимфоцитов и моноцитов (суммарно более 60%). Часто в крови присутствуют атипичные мононуклеары (появляется через 10-21 день после начала заболевания, не всегда обнаруживаются современными анализаторами, необходима микроскопия мазка крови).
Вирусологические методы диагностики (выделение вируса из ротоглотки) на практике применяют редко (так как достоверность этого исследования по разным данным 70-80%). Методом ПЦР можно выявлять вирусную ДНК в цельной крови, сыворотке, моче.
Разработаны серологические методы определения антител различных классов к капсидным (VCA) антигенам. Сывороточные IgM к VCA-антигенам можно обнаружить уже в инкубационный период; в дальнейшем их выявляют у всех больных (это служит достоверным подтверждением диагноза). Исчезают IgM к VCA-антигенам лишь через 2-3 мес после выздоровления. После перенесённого заболевания пожизненно сохраняются IgG к VCA-антигенам.
Сывороточные IgM к VCA-антигенам можно обнаружить уже в инкубационный период; в дальнейшем их выявляют у всех больных (это служит достоверным подтверждением диагноза). Исчезают IgM к VCA-антигенам лишь через 2-3 мес после выздоровления. После перенесённого заболевания пожизненно сохраняются IgG к VCA-антигенам.
Всем больным с инфекционным мононуклеозом или при подозрении на него нужно проводить 3-кратное (в острый период, затем через 3 и 6 мес) лабораторное обследование на антител к антигенам ВИЧ, поскольку в стадию первичных проявлений ВИЧ-инфекции также возможен мононуклеозоподобный синдром.
Как лечить инфекционный мононуклеоз
Больных лёгкими и средне-тяжёлыми формами инфекционного мононуклеоза можно лечить на дому. Необходимость постельного режима определяется выраженностью интоксикации. В случаях заболевания с проявлениями гепатита рекомендуют диету (стол №5).
Специфическая терапия не разработана. Проводят противовирусное лечение, дезинтоксикационную терапию, десенсибилизирующее, симптоматическое и общеукрепляющее лечение, полоскания ротоглотки растворами антисептиков. Антибиотики при отсутствии бактериальных осложнений не назначают. При наличие бактериальных осложнений антибактериальные препараты пенициллинового ряда строго противопоказаны (вызывают сыпь). При гипертоксическом течении заболевания, а также при угрозе асфиксии, обусловленной отёком глотки и выраженным увеличением миндалин, назначают короткий курс лечения глюкокортикостероидами (преднизолон внутрь в суточной дозе 1-1,5 мг/кг в течение 3-4 дней).
А нужно ли лечить?
Раньше бытовало мнение, что инфекционный мононуклеоз не требует лечения. Современные данные говорят об обратном.
Важно правильно провести лечение в острой фазе заболевания, чтобы избежать персистенции вируса (реактивации инфекции), что приводит к снижению иммунитета.
Вирус Эпштейн-Барра при хроническом персистирующем течении может приводить к синдрому хронической усталости, назофаренгиальной карциноме, лимфоме Беркета.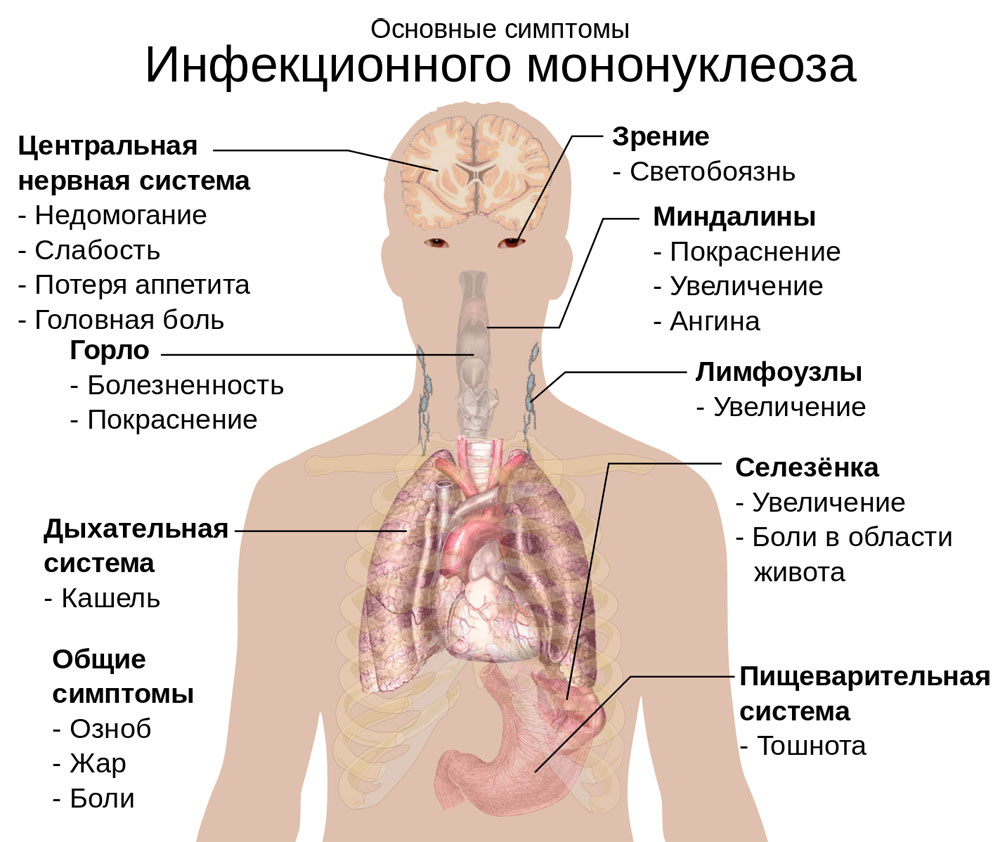
Профилактика инфекционного мононуклеоза
Общие меры профилактики аналогичны таковым при ОРВИ. Меры специфической профилактики не разработаны. Неспецифическую профилактику осуществляют повышением общей и иммунологической резистентности организма.
Пациента с инфекционным мононуклеозом наблюдает врач-отоларинголог совместно с инфекционистом. Доктора ЛОР-клиники №1 помогут правильно провести диагностику и назначат соответствующие лечение.
Мы работаем круглосуточно. Обращайтесь к врачу вовремя и будьте здоровы!
Инфекционный мононуклеоз.
Инфекционный мононуклеоз – это острая инфекционная болезнь, обусловленная вирусом Эпштэйна-Барр, которая характеризуется циклическим течением, длительной лихорадкой, поражением лимфотической системы, ангиной, фарингитом, увеличением печени и селезенки, характерными изменениями гемограммы.
Эпидемиология.
От больного человека к здоровому возбудитель инфекционного мононуклеоза передается воздушно-капельным путем, с капельками слюны, выделяемой носителем вируса Эпштейн-Бар или человеком, больным инфекционным мононуклеозом. Нередко заражение происходит в результате поцелуев (отсюда еще одно неофициальное название мононуклеоза — «болезнь поцелуев»). Допускается возможность контактного, алиментарного и трансфузионного пути распространения инфекции, что на практике реализуется крайне редко. Заболевание отличается низкой контагиозностью. Заражению способствуют скученность и тесное общение больных и здоровых людей.
Восприимчивость человека к вирусу Эпштейна — Барра высокая. Дети до 6 месяцев невосприимчивы в связи с наличием иммунитета, полученног от матери, до 1 года болеют очень редко. У детей до 3 лет первичное инфицирование чаще протекает с картиной ОРЗ или бессимптомно, поэтому основная масса заболевших — это дети от 3 до 14 лет, подростки и взрослые до 30 лет. Иммунитет после перенесенного заболевания. Повторные случаи инфекционного мононуклеоза не наблюдаются. Заболевание выявляется повсеместно максимумом в холодное время года. Возможны семейные и локальные групповые вспышки инфекционного мононуклеоза.
Повторные случаи инфекционного мононуклеоза не наблюдаются. Заболевание выявляется повсеместно максимумом в холодное время года. Возможны семейные и локальные групповые вспышки инфекционного мононуклеоза.
В последние годы в Республике Беларусь отмечается увеличение числа случаев заболевания инфекционным мононуклеозом. Первичная инфекция, вызванная вирусом Эпштейна-Барр, может отмечаться в любом возрасте: в детском, подростковом, у взрослых. В прежние годы у детей первого года жизни эта патология встречалась крайне редко. В настоящее время изменилось клиническое течение инфекционного мононуклеоза: возросло число атипичных и тяжелых форм болезней, заболевание стало чаще регистрироваться и у детей раннего возраста. Целью нашего исследования явилось изучение особенностей клинического течения инфекционного мононуклеоза у детей.
Клиническая картина.
От момента заражения до появления первых признаков заболевания проходит от 5 до 20 дней, иногда до 30-45 дней. Болезнь может начинаться постепенно, когда наблюдаются повышенная утомляемость, слабость, понижение аппетита, мышечные боли, сухой кашель. Но обычно же начало болезни острое, отмечаются высокая температура, головная боль, недомогание, потливость, боли в горле.
Основными признаками инфекционного мононуклеоза являются:
- Лихорадка — Температура тела повышается до 38-39 °С, у некоторых больных заболевание протекает при субфебрильной или нормальной температуре. Продолжительность лихорадочного периода колеблется от 4 дней до 1 мес. и более
- Полиаденопатия — раньше других увеличиваются лимфатические узлы подчелюстные, шейные и затылочные лимфатические узлы. Обычно они увеличены с обеих сторон, но встречаются и односторонние поражения (чаще слева). В некоторых случаях отмечаются одутловатость лица и пастозность век. С меньшим постоянством в процесс вовлекаются другие группы лимфатических узлов. Обратное развитие лимфатических узлов наблюдается к 15-20-му дню болезни, однако некоторая припухлость и болезненность могут держаться длительное время (до 2-3 месяцев и дольше).

- Увеличение печени, селезенки — закономерные проявления болезни. Это может проявлятся ухудшением аппетита, тошнотой, потемнением мочи, легкой желтушностью кожи, склер, Нормализуются размеры печени через 3-5 недель. Селезенка, увеличиваясь в первые дни болезни, сокращается на 3-4 недели болезни.
- Тонзиллит, фарингит — С первых дней заболевания, реже в более поздние сроки, развивается самый яркий и характерный признак инфекционного мононуклеоза -поражение зева, которое проявляется ангиной. Нередко в процесс вовлекается носоглоточная миндалина, в связи с чем у больных появляются затруднение носового дыхания, гнусавость, храп во сне.
- Изменение картины крови (появление атипичных мононуклеаров на 2-3-й день болезни и содержатся 3-4 нед, иногда несколько месяцев).У 3-25 % больных появляется сыпь. Сроки высыпаний различны.
Единой классификации клинических форм инфекционного мононуклеоза нет. Заболевание может протекать как в типичной, так и в атипичной форме. Последняя характеризуется отсутствием или, напротив, чрезмерной выраженностью какого-либо из основных симптомов инфекции.
Осложнения.
При инфекционном мононуклеозе осложнения возникают не очень часто, но могут быть очень тяжелыми. Наибольшее значение среди них имеют отиты, паратонзиллиты, синуситы, пневмония, возможны острая печеночная недостаточность, острая гемолитическая анемия, миокардит, менингоэнцефалит, неврит, полирадикулоневрит, аутоиммунная гемолитическая анемия, тромбоцитопения и гранулоцитопения. В очень редких случаях возможно разрыв селезенки.
Лечение.
Специфическая терапия инфекционного мононуклеоза не разработана. Основной акцент лечения приходится на симптоматическую терапию, уменьшающую выраженность клинических проявлений заболевания. Больные госпитализируются по клиническим показаниям. Специальная диета (стол № 5 (П)) показана только при наличии гепатита с желтухой (исключение жареного, соленого, острого, маринадов, шоколада, цитрусовых). При лихорадке показан постельный режим. Лечение определяет врач. При значительном увеличении селезенки ограничивают двигательный режим, заниматься спортом можно лишь через 6-8 нед после выписки из стационара.
Специальная диета (стол № 5 (П)) показана только при наличии гепатита с желтухой (исключение жареного, соленого, острого, маринадов, шоколада, цитрусовых). При лихорадке показан постельный режим. Лечение определяет врач. При значительном увеличении селезенки ограничивают двигательный режим, заниматься спортом можно лишь через 6-8 нед после выписки из стационара.
Профилактика.
Специфическая профилактика не разработана. Для предотвращения распространения заболевания достаточно соблюдения обычных санитарно-гигиенических требований, необходимых при уходе за инфекционным больным (проветривание, влажная уборка помещения, ограничение контакта со здоровыми членами семьи, тщательная стирка и проглаживание белья и одежды больного, обработка дезинфицирующими средствами вещей, с которыми контактировал больной и выделение отдельной посуды).
Прогноз.
При неосложненном течении болезни прогноз благоприятный. Выздоровление полное. При тяжелых осложнениях (разрыв селезенки, обструкция дыхательных путей, энцефалит) прогноз серьезный.
При наличии остаточных изменений периферической крови необходимо диспансерное наблюдение в течение 6-12 мес.
УЗ «1-я городская детская поликлиника».
Инфекционный мононуклеоз: Симптомы,Виды,Диагностика | Doc.ua
После того, как человек уже переболел инфекционным мононуклеозом, повторное заболевание не случается из-за выработки стойкого иммунитета к вирусу Эпштейн-Барр. Обычно это одиночная инфекция.
СимптомыВ самом начале инфицирования мононуклеоз проявляет себя как обычное простудное заболевание. У больного наблюдается:
- слабость во всем теле;
- недомогание;
- небольшое повышение температуры;
- легкий насморк.
Когда вирус распространяется по организму, начинают проявляться следующие симптомы инфекционного мононуклеоза:
- сильное повышение температуры и длительная лихорадка;
- увеличение лимфоузлов, которое может длиться до одного месяца;
- тонзиллит (воспаление миндалин), что приводит к затруднению дыхания через нос и глотания;
- боль в горле.

В период выздоровления болевые симптомы пропадают, температура тела нормализируется, печень, селезенка и лимфоузлы становятся нормальных размеров, улучшается общее самочувствие больного. Длительность выздоровления составляет от двух до четырех недель.
Виды
Мононуклеоз бывает типичной и атипичной формы. Типичная форма проходит с ярко выраженными симптомами инфекционного мононуклеоза. Во время атипичной формы заболевания симптомов может не быть или будут нехарактерные проявления:
- в основном поражаются внутренние органы, что приводит к их увеличению;
- незначительная симптоматика, которая быстро проходит;
- бессимптомная форма, при которой человек выступает только носителем инфекции и сам при этом никак не страдает от вируса (определяется только с помощью анализов).
Также классифицируют инфекционный мононуклеоз по степени тяжести (легкая, среднетяжелая и тяжелая формы) и по течению заболевания (острый, осложненный, хронический и затяжной).
Мононуклеоз у детей младше двух лет наблюдается редко. Чаще всего болеют дети от трех лет и взрослые до сорока. При выявлении мононуклеоза в детском саду или школе карантин необязателен. Достаточно ежедневно проводить качественную влажную уборку.
ПричиныОсновной причиной заболевания мононуклеозом становится инфицированный человек (заболевший или носитель). Так как вирус передается воздушно-капельным и контактно-бытовым путем, обезопасить себя возможно только при знании о болезни другого человека. Большая вероятность заразиться данным заболеванием у людей с ослабленной иммунной системой. Пики распространения мононуклеоза наблюдаются в весенне-осенний период года.
ДиагностикаМононуклеоз диагностируют с помощью общего осмотра больного, сопоставления симптомов. Обязательно в таком случае назначается лабораторный анализ крови (проверка на наличие специфических клеток – мононуклеаров). Также проводятся лабораторные тесты на наличие антител ИФА и ДНК возбудителя. Часто назначают консультацию у врача-инфекциониста.
Часто назначают консультацию у врача-инфекциониста.
При диагнозе инфекционный мононуклеоз лечение проводится в домашних условиях. Госпитализацию предлагают в основном детям и людям с острым течением болезни. Во время высокой температуры и лихорадки больным предписывается постельный режим. В случае сильного увеличения печени и проявления желтушности необходимо соблюдать диету под номером 5, при которой нужно исключить все жареные, копченые, жирные блюда, ограничить специи и потребление соли. Во всех случаях обязательно обильное потребление воды.
Для снятия болевых ощущений в горле необходимо полоскать рот антисептическими препаратами, которые назначит врач. Также врачом выписываются противовирусные, противоаллергические и жаропонижающие препараты. Для поддержания организма назначают прием витаминных комплексов. В случаях осложнений – антибактериальные средства. При тяжелом течении заболевания, а также в случаях угрозы развития осложнений могут быть назначены короткие курсы гормональной терапии.
Осложнения
У ослабленных больных может развиться инфекционный хронический мононуклеоз. При несоблюдении лечения или несвоевременном обращении за квалифицированной медицинской помощью могут возникнуть осложнения в виде разрыва селезенки, пневмонии, угнетения кроветворения, удушья из-за увеличения миндалин в носоглоточной части, ангины, менингита.
Вирус инфекционного мононуклеоза обладает онкогенной активностью. Это значит, что после мононуклеоза возможно развитие более серьезных заболеваний. Поэтому следует периодически проходить лабораторный анализ крови для выявления возможных отклонений и своевременного их устранения. Если вдруг после перенесения болезни в анализе находят атипичные мононуклеары, назначают обязательную консультацию у врача-гематолога.
Профилактика
Для профилактики инфекционного мононуклеоза специальных мероприятий не проводят, так как он передается воздушно-капельным путем и у многих протекает практически бессимптомно.
Для того чтобы уменьшить риск заболевания, необходимо:
- рациональное и сбалансированное питание с исключением жареного, жирного, копченого или минимального употребления такой пищи;
- своевременно лечить хронические инфекции и поддерживать иммунитет;
- избегать прямого контакта с инфицированными людьми.
Инфекционный мононуклеоз — симптомы и лечение у детей и взрослых
Инфекционный мононуклеоз — это острое инфекционное заболевание, вызываемое вирусом Эпштейна—Барр (ВЭБ — 4-й герпесвирус), относительно устойчивым во внешней среде. ВЭБ относится к первично хроническим инфекциям: из каждых 10 тысяч заразившихся этим вирусом примерно у 9999 она переходит в хроническую форму (пожизненное носительство вируса) без острого эпизода заболевания. Поэтому ИМ – достаточно редкое заболевание преимущественно детей и лиц молодого возраста. Взрослые и дети, у которых развилась хроническая ВЭБ-инфекция (около 98% взрослого населения Украины и других стран), уже никогда не заболеют его острой формой – ИМ. Заражение ВЭБ обычно происходит от клинически бессимптомных вирусовыделителей, которые сами не болеют, но вирус выделяют (со слюной). Среди детей, хронически инфицированных этим вирусом, здоровыми вирусовыделителями являются около 25%, среди взрослых – около 20%. Именно это обеспечивает вирусу Эпштейна-Барр столь массовое распространение в человеческой популяции, приближающееся в отдельных странах и регионах к 100%.
Как передается инфекционный мононуклеоз
Инфекция передается воздушно-капельным путем, заражение происходит через инфицированную слюну, в связи с чем инфекционный мононуклеоз в прошлом веке называли «болезнью поцелуев» или «болезнью заласканных детей». Хотя заболевание иногда протекает тяжело, смертельные исходы крайне редкие и могут быть связаны с разрывом значительно увеличенной во время заболевания селезенки или с токсическим шоком. После перенесенного ИМ (как и после бессимптомного заражения) вирус пожизненно остается в организме человека. Поэтому иммунитет после перенесенного ИМ не стерильный: он защищает от повторного заболевания ИМ, но возможна реактивация хронической ВЭБ-инфекции. Существует 5 классических клинических признаков инфекционного мононуклеоза: высокая температура, системно увеличенные лимфатические узлы, ангина, увеличение печени и селезенки, появление атипичных мононуклеаров в крови (более 10%).
Поэтому иммунитет после перенесенного ИМ не стерильный: он защищает от повторного заболевания ИМ, но возможна реактивация хронической ВЭБ-инфекции. Существует 5 классических клинических признаков инфекционного мононуклеоза: высокая температура, системно увеличенные лимфатические узлы, ангина, увеличение печени и селезенки, появление атипичных мононуклеаров в крови (более 10%).
Симптомы и признаки мононуклеоза у взрослых, у ребенка
Начало заболевания обычно острое с повышением температуры тела до высоких цифр (39-40 ?С), которая не проходит в течение 1-2 недель. Наблюдается небольшое или значительное (от горошины до ореха или даже до размеров куриного яйца) увеличение всех групп лимфоузлов с преобладанием заднешейных, являющееся иногда первым признаком болезни. Типично покраснение слизистой зева, затруднение носового дыхания. Ангина может развиваться с первых дней болезни или через 3-4 дня. У всех пациентов с мононуклеозом наблюдается увеличение печени и селезенки, причем увеличение селезенки часто даже более выражено. С первых дней заболевания в крови появляются особые клетки: атипичные мононуклеары, из-за чего ранее ИМ даже путали с гематологическими болезнями типа лейкоза. Возможно развитие специфического вирусного гепатита, признаки которого выражены незначительно и обычно исчезают в течение острого периода заболевания (1-2 недели).
Анализ крови при мононуклеозе
Лабораторным подтверждением диагноза ИМ являются: обнаружение в крови атипичных мононуклеаров (более 10%), антител IgM к вирусу Эпштейна-Барр, вирусной ДНК в крови и слюне методом ПЦР. Сегодня существует тотальная гипердиагностика ИМ, когда диагноз устанавливают больным с высокой лихорадкой без классической клинической картины ИМ (отсутствует ангина, локально увеличены только шейные группы лимфоузлов, нормальные размеры селезенки). Поэтому отсутствие атипичных мононуклеаров или их небольшое количество, а также выявление ядерных антител IgG (EBNA) в первые 2 месяца после начала заболевания практически полностью исключают диагноз ИМ.
Лечение мононуклеоза
Заболевание ИМ носит спорадический характер: больших или даже локальных вспышек заболевания, которые описывали в прошлом веке, сегодня практически не наблюдают. С учетом повсеместного распространения этого вируса и существования большого количества бессимптомных вирусовыделителей, заболевший ИМ для окружающих угрозы не представляет. Поэтому больного ИМ не изолируют, никаких эпидемиологических ограничений не применяют, дезинфекцию не проводят и карантин на окружающих не накладывают. Лечение проводят в домашних условиях. Госпитализация возможна при тяжелых и среднетяжелых формах заболевания, при наличии осложнений, а также при заболевании у детей раннего возраста. Диета молочно-растительная, обильное питье. Рекомендуется тщательно соблюдать гигиену полости рта: полоскать рот после каждого приема пищи, чаще чистить зубы. Применение антибиотиков возможно только при развитии тяжелой формы гнойной ангины. При высокой температуре применяют жаропонижающие средства, при затруднении носового дыхания — сосудосуживающие капли в нос. О выздоровлении свидетельствует нормализация температуры, исчезновение воспалительного процесса в носоглотке, сокращение лимфатических узлов, печени, селезенки до нормальных размеров, что наступает не ранее чем через 3-4 недели от начала заболевания. Врачебное наблюдение за детьми, перенесшими ИМ, проводят в течение полугода. Ребенка осматривает врач через 1, 3 и 6 месяцев после выздоровления, делают контрольные общие анализы крови и мочи, проводят биохимическое обследование (печеночные пробы). В течение полугода не рекомендуют поездки на юг, длительное пребывание на солнце.
Последствия мононуклеоза
После перенесенного ИМ практически в 100% случаев наступает полное клиническое выздоровление. Хронический ИМ, о котором было известно из медицинской литературы прошлого века, сегодня практически не встречается.
Клиника Маркова специализируется на помощи и лечении инфекционных заболеваний. При необходимости Вы можете обратиться в Киеве непосредственно в клинику Маркова или же получить индивидуальную интернет-консультацию.
Инфекционный мононуклеоз лечение в Минске
Инфекционный мононуклеоз – это широко распространенная вирусная инфекция, наиболее часто встречающаяся в раннем детстве или в позднем подростковом возрасте. Чаще всего возбудителем инфекционного мононуклеоза является вирус Эпштейна – Барр, относящийся к группе вирусов герпеса. Заболевание чаще развивается у молодых людей ранее не встречавшихся с данным вирусом. Очень редко болеют лица старше 40 лет.
Инфекционный мононуклеоз часто называют «болезнью поцелуев». Распространение инфекции происходит через контакт со слюной инфицированного человека: через поцелуи, реже вирус передается при кашле и чихании, совместном использовании посуды с человеком, инфицированным вирусом Эпштейна – Барр.
Инфекционный мононуклеоз может иметь как острое, так и постепенное развитие. Типичные симптомы заболевания обычно появляются через 4 – 6 недель после заражения вирусом.
Данные симптомы включают:
- головную боль,
- лихорадку,
- усталость,
- боли в горле,
- появление налета на миндалинах,
- увеличение лимфатических узлов в области шеи, подмышек и паха,
- увеличение селезенки, печени,
- сыпь.
Такие симптомы, как лихорадка и боли в горле, обычно проходят в течение двух недель, усталость, увеличенные лимфатические узлы и селезенка – в течение нескольких недель. В большинстве случаев заболевание имеет благоприятный исход.
Для подтверждения диагноза инфекционного мононуклеоза необходимо сдать кровь на анализы. В диагностике инфекции применяется определение вирус специфических иммуноглобулинов классов М и G с использованием иммуноферментного анализа (ИФА), а также ДНК вируса методом полимеразной цепной реакции (ПЦР). Выявление антител к определенным группам антигенов вируса Эпштейна – Барр позволяет дифференцировать вирусносительство от текущей инфекции. Предположить наличие инфекции также позволяет общий анализ крови (увеличение количества лейкоцитов, появление атипичных мононуклеаров). При УЗИ органов брюшной полости часто наблюдается увеличение печени и селезенки.
Терапия инфекционного мононуклеоза определяется лечащим врачом на основании:
- степени тяжести состояния;
- возраста;
- общего состояния здоровья, сопутствующих заболеваний;
- индивидуальной переносимости лекарственных препаратов и медицинских процедур.
Все необходимые исследования для диагностики инфекционного мононуклеоза Вы сможете пройти в медицинском центре «Биомедика», также у нас Вы сможете получить квалифицированную консультацию врача-инфекциониста по данному заболеванию.
Хронический вирус Эпштейн Барра — симптомы, диагностика и лечение.
Вирус Эпштейна-Барр (Epstein-Barr virus) – весьма распространенное заболевание, по своему происхождению схожее с широко известным вирусом герпеса. В литературе этот вирус можно встретить под сокращенной формой – ВЭБ или ВЭБИ.
Представляет собой опасность, поскольку провоцирует множество заболеваний организма человека, в частности, органов ЖКТ, центральной нервной системы, а также бактериальных и грибковых заболеваний и др. Инфицирование чревато возникновением серьезных осложнений для всего организма.
Заражение происходит бытовым путем, через слюну при поцелуях, а также половым путем.
Попадая в организм здорового человека, вирус Эпштейна-Барр проявляет себя не сразу, а лишь спустя месяц-два. За это время он активно размножается, а затем «разносится» кровеносной системой по всему организму.
Самая большая концентрация находится в слюне: именно по этой причине существует опасность заразиться через поцелуй, общую посуду и через использование других бытовых предметов.
Симптомы
Внешнее проявление заражения выражается:
- повышением температуры;
- появлением озноба;
- общей слабостью;
- увеличением лимфатических узлов;
- головными болями;
- быстрой утомляемостью;
- нарушением работы ЖКТ.
Иногда присутствие в организме протекает бессимптомно.
При ослабленной иммунной системе ВЭБ может перейти в одну из хронических форм:
- Стертая форма. Признаки: повышение и длительное удержание температуры тела в диапазоне 37-38 градусов, повышенная утомляемость, боли в мышцах и суставах, сонливость, увеличенные лимфоузлы.
- Активная форма. Признаки: рецидив симптомов мононуклеоза (ангина, лихорадка, воспаление лимфы и др.) с осложнениями на фоне грибковых и бактериальных инфекций. Возможны герпетические образования на коже, поражение ЖКТ (понос, тошнота, боли в животе).
- Генерализованная форма. Признаки: поражение ЦНС, сердца, легких, печени.
- Атипичная форма. Признаки: рецидив кишечных инфекций, болезней мочеполовой системы, повторные заражения ОРЗ. Заболевания, как правило, носят затяжной характер и с трудом поддаются лечению.
Инфекционный мононуклеоз, известный как болезнь Филатова, – самое распространенное проявление Эпштейна-Барр. Это схожее с обычной простудой состояние организма, когда у больного есть жалобы на боль в горле и повышенная температура. Тяжелая форма протекания серьезно поражает дыхательные пути (вплоть до пневмонии) и остальные внутренние органы, в частности печень и селезенку. Если вовремя не обратиться за медицинской помощью, инфекция может привести к летальному исходу. Страдают чаще всего дети и подростки.
Диагностика
Дифференцировать мононуклеоз от сходных заболеваний и выявить присутствие ВЭБИ в организме можно одним из методов:
- Серологическая диагностика. Позволяет установить титр антител IgM, к примеру, титр 1:40 характерен для симптоматики мононуклеоза.
- Определение титра специфических антител. Чаще всего применяется при исследовании детей, в организме которых гетерофильные антитела отсутствуют.
- Иммуноферментный анализ (ИФА). Позволяет определять различные соединения на основе реакции «антиген-антитело».
- Полимеразная цепная реакция (ПЦР).
- Культуральный метод. Проводится путем посева вирионов на питательную поверхность с целью последующего анализа лекарственной устойчивости.
Три последние методики позволяют обнаружить в крови или отдельно собранного материала ДНК и даже частицы вируса.
Важно знать, что при хронической форме метод ПЦР может показать в слюне наличие антител к ядерным антигенам (IgG-EBNA-1). Однако подобного исследования недостаточно для подтверждения диагноза, поэтому иммунологами проводится как минимум двойное тестирование всего спектра антител.
Лечение
На сегодняшний день схем лечения хронического вируса Эпштейна-Барр не существует. Тяжелые формы лечатся амбулаторно, чтобы оградить больного человека от здоровых людей.
Первым этапов является прием курса антиоксидантов и проведение детоксикации организма. Затем используются противовирусные препараты и препараты для повышения иммунитета. Немаловажным является соблюдение режима покоя, правильного питания, отказ от употребления алкогольных напитков и курения и др.
Рекомендуется проходить лечение в стационарных условиях с регулярной клинической проверкой показателей крови (раз в неделю-две). Биохимия проводится ежемесячно (при отдельных показаниях – чаще), а иммунологическое исследование – раз в 30-60 дней.
Генерализованная форма лечится строго в стационарных условиях под контролем невропатолога.
Латентная (стертая) — может лечиться амбулаторно.
Как правило, домашнее лечение основывается на приеме интерферона-альфа, к которому, в случае необходимости, подключаются противовирусные препараты, иммуноглобулины и иммунокорректоры.
Важно знать, что носители или так называемые обладатели «бессимптомной латентной инфекции» должны раз в квартал проходить лабораторный контроль, в частности, сдавать клинический анализ крови, биохимию, а также проходить ПЦР и иммунологическое обследование.
Установлено, что при среднетяжелой форме и в случаях латентного протекания заражения эффективность терапии возрастает до 70-80%: можно не только достигнуть клинического эффекта, но и подавить репликацию вируса. В этом случае больному рекомендуется провести дополнительное санаторно-курортное лечение.
Mono у детей | Norton Children’s
Инфекционный мононуклеоз, часто называемый «мононуклеозом», представляет собой гриппоподобное заболевание, которое часто встречается у подростков и молодых людей. Сертифицированные советом специалисты по педиатрическим инфекционным заболеваниям, прошедшие стажировку в отделении детских инфекционных болезней Norton, обладают опытом и навыками для лечения моно у детей.
Что такое моно?
Моно — вирусное заболевание, которое очень заразно и распространяется через слюну. Наиболее частой причиной моно является вирус Эпштейна-Барра (ВЭБ).Другие вирусы, включая цитомегаловирус, могут вызывать моно.
Как получить моно?
Mono часто передается через контакт с инфицированной слюной при поцелуях, кашле, чихании или совместном использовании стаканов или кухонных принадлежностей. Большинство детей сталкиваются с ВЭБ в какой-то момент своего детства и могут испытывать легкие симптомы или вовсе не испытывать их. У детей, подвергшихся воздействию ВЭБ, вероятность развития симптомов мононуклеоза составляет 50%.
Симптомы мононуклеоза у детей
У детей обычно появляются признаки мононуклеоза через 1-2 месяца после заражения.Симптомы инфекционного мононуклеоза могут быть разными, но общие симптомы включают:
- Сильная утомляемость (чувство сильной усталости)
- Лихорадка
- Головная боль и ломота в теле
- Боль в горле
- Увеличение лимфатических узлов в области шеи, подмышек и паха
- Опухание селезенки или печени
Менее распространенные симптомы могут включать опухшие глаза, тошноту, чувствительность к свету, боль в груди и затрудненное дыхание. У детей младшего возраста могут быть более легкие симптомы, такие как небольшая температура, чувство усталости и плохой аппетит.
Симптомы мононуклеоза у детей могут длиться от двух до четырех недель, но усталость может длиться несколько недель после исчезновения симптомов.
Монотерапия
Нет лекарства от моно. Антибиотики не лечат это заболевание и не помогут ребенку, если он не перенесет другую инфекцию, вызванную бактериями. Моно-симптомы могут исчезнуть сами по себе через несколько недель. Постельный режим, питье и здоровое питание могут помочь ребенку с мононуклеозом. Другие виды лечения могут включать:
- Ацетаминофен или ибупрофен для облегчения боли в теле или лихорадки. Не давайте аспирин , так как это может привести к серьезному заболеванию — синдрому Рейе.
- Стероидные препараты для лечения увеличенных миндалин или лимфатических узлов, вызывающих затруднение дыхания.
- Отдых от занятий спортом, поднятием тяжестей или тяжелой игрой до тех пор, пока медицинский работник не разрешит ребенку заниматься спортом.
Что нужно знать об инфекционном мононуклеозе
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей.Для получения регулярно обновляемой информации по различным вопросам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Am Fam Physician. 1 октября 2004 г .; 70 (7): 1289-1290.
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз (скажем: in-feck-shuss mon-oh-new-clee-oh-siss) или мононуклеоз часто вызывается вирусом Эпштейна-Барра. Моно обычно несерьезно, но некоторые люди с моно чувствуют себя очень усталыми и испытывают боль в суставах, которая длится несколько недель.
Кто получает моно и почему?
Моно чаще всего встречается у детей старшего возраста, подростков и молодых людей. Вирус распространяется при контакте со слюной человека, заразившегося в течение последних нескольких месяцев. Моно может передаваться при поцелуях инфицированного человека, при совместном использовании стакана, бутылки или столовой посуды.
Большинство людей получают моно к взрослому возрасту. Но у большинства людей очень легкая инфекция, которую можно принять за грипп.
Как мой врач может определить, что у меня моно?
Люди с моно обычно имеют боль в горле, лихорадку, опухшие железы и гной на миндалинах.Их печень и селезенка могут быть нежными и крупнее, чем обычно. Ваш врач может попросить вас сдать анализ крови. Он или она может захотеть проверить вас на наличие других болезней, подобных монотерапии.
Как лечится моно?
Самое важное, что вы можете сделать, когда у вас моно, — это много отдыхать и пить достаточно жидкости. Вы можете принять обезболивающее, такое как парацетамол (одна торговая марка: Тайленол) или ибупрофен (некоторые торговые марки: Адвил, Мотрин, Нуприн). Не давайте аспирин детям с моно.Если у вас сильно болит горло или опухли миндалины, врач может прописать лекарства, называемые кортикостероидами.
Поскольку моно вызывается вирусом, антибиотики не помогут вам поправиться. Но у некоторых людей с моно одновременно возникает ангина. Антибиотики помогут избавиться от ангины.
Чего мне ожидать?
Большинство людей с мононуклеозом чувствуют себя лучше через месяц. Некоторые люди чувствуют усталость и спят дольше обычного в течение шести месяцев.
Если у вас есть работа, рекомендуется сообщить в отдел кадров, что вы заболели моно.Если вы не можете работать в течение длительного времени, вы можете взять отпуск по болезни.
Если вы студент, поговорите со своим консультантом. Он или она поможет вам решить, что делать, если вы надолго не будете ходить в школу.
Является ли моно когда-либо опасным?
Иногда моно может вызвать серьезные проблемы. Одна проблема — с селезенкой. Селезенка — это орган в верхней части живота с левой стороны. У людей с моно иногда селезенка становится очень большой и разрывается.Это называется разрывом. Это случается только с одним из 1000 человек с моно. Примерно половина этих разрывов происходит во время контактных видов спорта, например, футбола. Если вы заболели моно, вам не следует заниматься спортом как минимум четыре недели. Ваш врач может попросить вас пройти ультразвуковое исследование, прежде чем вы вернетесь к спорту.
Mono также может повлиять на вашу печень. Если у вас моно, вам не следует употреблять алкоголь во время болезни. Если вы заметили желтый цвет кожи или у вас легко появились синяки, обратитесь к врачу.
Как предотвратить моно?
Лучший способ избежать заражения моно — избегать контакта со слюной инфицированных людей. Не делитесь бутылками, банками, стаканами, тарелками или столовыми приборами. Не целуйте человека, у которого недавно было моно.
Мононуклеоз (моно) | Детская больница CS Mott
Обзор темы
Что такое мононуклеоз?
Мононуклеоз, также называемый «мононуклеозом», — это распространенное заболевание, при котором вы чувствуете усталость и слабость на несколько недель или месяцев.Моно уходит само по себе, но отдых и забота о себе помогут вам почувствовать себя лучше.
Что вызывает моно?
Mono обычно вызывается вирусом Эпштейна-Барра (EBV). Это чаще всего наблюдается у подростков и молодых людей. Дети могут заразиться вирусом, но часто это остается незамеченным, поскольку симптомы у них легкие. Пожилые люди обычно не получают моно, потому что у них есть иммунитет к вирусу.
Mono может передаваться через слюну, слизь из носа и горла, а иногда и через слезы.Поскольку вирус может передаваться через поцелуи, он получил прозвище «болезнь поцелуев». Если у вас моно, вы можете избежать передачи вируса другим, не целовавшись с кем-либо и не делясь такими вещами, как стаканы, столовая утварь или зубные щетки.
Как только вы избавитесь от моно, ваши симптомы исчезнут навсегда, но вы всегда будете переносить вирус, который их вызвал. Время от времени вирус может проявлять активность, не вызывая никаких симптомов. Когда вирус активен, он может передаваться другим.Практически все были инфицированы моновирусом в зрелом возрасте.
Каковы симптомы?
Наиболее частыми симптомами мононуклеоза являются высокая температура, сильная боль в горле, увеличение лимфатических узлов (иногда называемых опухшими железами) и миндалин, а также слабость и утомляемость. Симптомы обычно появляются через 4-6 недель после контакта с вирусом.
Моно может вызвать отек селезенки. Сильная боль в верхней левой части живота может означать разрыв селезенки. Это срочно.
Как диагностируется моно?
Ваш врач задаст вам вопросы о ваших симптомах и осмотрит вас. Вам также могут потребоваться анализы крови, чтобы проверить наличие признаков моно. Анализы крови также могут помочь исключить другие причины ваших симптомов.
Как лечится?
Обычно для моно требуется только уход за собой.
- Больше отдыхайте. Вам нужен постельный режим, пока вы не почувствуете себя достаточно хорошо, чтобы встать. Это может ненадолго отвлечь вас от учебы или работы.
- Полощите горло соленой водой или используйте леденцы для горла, чтобы успокоить боль в горле. Это нормально для детей, пока они достаточно взрослые.
- Принимайте парацетамол (например, тайленол) или ибупрофен (например, адвил), чтобы снизить температуру и облегчить боль в горле и головные боли. Никогда не давайте аспирин лицам моложе 20 лет, поскольку он может вызвать серьезное заболевание — синдром Рейе. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Избегать контактных видов спорта и подъема тяжестей.Ваша селезенка может увеличиться, и удар или напряжение могут вызвать ее разрыв.
В тяжелых случаях можно использовать лекарства, называемые кортикостероидами, для уменьшения отека горла, миндалин или селезенки.
Причина
Mono обычно вызывается вирусом Эпштейна-Барра (EBV).
Как распространяется mono
Вирус Эпштейна-Барра (EBV) можно найти в слюне и слизи (а иногда и в слезах). ВЭБ не передается при случайном контакте. Вы можете жить в одном доме с человеком, у которого есть моно, и никогда не заразиться этим вирусом.Но человек с ослабленной иммунной системой может подвергаться более высокому риску мононуклеоза. Возможно, что люди, переболевшие моно, могут распространять вирус, даже если у них больше нет симптомов.
- ВЭБ живет и растет в носу и горле. Любая жидкость, поступающая из этих частей тела, включая слюну, слезы или слизь, может быть инфицирована вирусом. Вирус (EBV) распространяется, когда люди контактируют с инфицированными жидкостями.
- EBV может передаваться через интимный контакт или обмен слюной.(Кратковременный поцелуй в губы вряд ли приведет к распространению ВЭБ. Он распространяется, когда слюна инфицированного человека попадает в рот другого человека.)
- Вы можете заразиться ВЭБ, если разделите стакан или столовую посуду с инфицированным человеком ( через обмен слюной).
- В редких случаях кто-то может заразиться после переливания крови от человека, инфицированного ВЭБ.
- Большинство людей заражаются ВЭБ в какой-то момент своей жизни, но никогда не проявляют моносимптомов. ВЭБ «спит» (дремлет) в теле.Время от времени он может становиться активным и распространяться на других. Когда он снова активируется, у большинства людей симптомы отсутствуют. Многие здоровые люди являются носителями вируса и то и дело распространяют его на протяжении всей своей жизни. Пожизненные носители ВЭБ являются наиболее частым источником инфекции ВЭБ.
Инфекционный период и инкубационный период
- Вы можете передавать вирус Эпштейна-Барра (EBV) другим людям в течение нескольких недель или месяцев во время и после того, как вы впервые заразились EBV. Вирус также может активизироваться и время от времени распространяться среди других людей на протяжении всей вашей жизни.
- Существует небольшой риск распространения ВЭБ через продукты крови. Если вы знаете, что у вас моно, вам не следует сдавать кровь.
- Симптомы развиваются через 4–6 недель после контакта с ВЭБ. Это называется инкубационным периодом.
Симптомы
Не у всех инфицированных вирусом, вызывающим моно (вирус Эпштейна-Барра или EBV), есть симптомы. Это особенно актуально для маленьких детей, у которых может быть лихорадка, но нет других симптомов.У людей в возрасте от 15 до 24 лет чаще всего наблюдаются явные симптомы.
Наиболее частыми симптомами моно являются:
- Лихорадка, которая может варьироваться от 101 ° F (38,3 ° C) до 104 ° F (40 ° C), и озноб.
- Боль в горле, часто с белыми пятнами на миндалинах (которые могут выглядеть как ангина).
- Увеличение лимфатических узлов по всему телу, особенно лимфатических узлов на шее.
- Опухшие миндалины.
- Головная боль или ломота в теле.
- Усталость и недостаток энергии.
- Потеря аппетита.
- Боль в верхней левой части живота, которая может означать увеличение селезенки.
Эти симптомы обычно проходят примерно через 1-2 месяца.
У вас может появиться сыпь, если вы принимаете антибиотики амоксициллин или ампициллин, когда у вас моно. Эти антибиотики часто назначают при других причинах боли в горле, таких как ангина, и могут быть прописаны вам до того, как врач узнает, что у вас монотерапия.Сыпь не является аллергической реакцией. сноска 1
Моно может вызвать отек селезенки в 2 или 3 раза по сравнению с нормальным размером. Увеличение селезенки наблюдается у 75 из 100 человек с мононуклеозом. сноска 2 Удар в живот может вызвать разрыв увеличенной селезенки. Чтобы снизить этот риск, избегайте тяжелой атлетики и занятий спортом в течение нескольких недель после того, как вы заболели мононуклеаром, или пока ваш врач не скажет, что это безопасно. В очень редких случаях селезенка может разорваться сама по себе.
Симптомы моно могут быть более серьезными и продолжаться дольше у людей с ослабленной иммунной системой или редким генетическим заболеванием, называемым Х-сцепленным лимфопролиферативным синдромом.
Симптомы инфекционного мононуклеоза, такие как боль в горле и лихорадка, также обнаруживаются при многих других состояниях.
What Happens
Обычно мононуклеоз — это легкое заболевание, которое проходит без лечения через несколько недель. Когда у вас моно, ваши симптомы могут приходить и уходить, и со временем они могут измениться.
- Боль в горле усиливается в течение первых 3-5 дней и постепенно проходит в течение следующих 7-10 дней.
- Лихорадка может длиться от 10 до 14 дней. Обычно она легкая в течение последних 5-7 дней. Если у вас жар, не ходите на работу или в школу дома, пока температура не пройдет. Затем вы можете вернуться к своим обычным занятиям, если захотите.
- Увеличение лимфатических узлов (иногда называемое опухшими железами) может длиться до 4 недель.
- Для восстановления нормального уровня энергии может потребоваться несколько недель (даже месяцев).Не пытайтесь ускорить этот процесс. Излишняя нагрузка на себя может ухудшить ваше самочувствие. Дайте своему телу необходимый отдых.
Моно может вызвать увеличение селезенки, что сделает ее более уязвимой. Чтобы снизить риск травмы селезенки, избегайте подъема тяжестей и контактных видов спорта в течение нескольких недель после того, как вы заболели моно (или пока врач не скажет вам, что это нормально).
Если вы знаете, что у вас моно, вам не следует сдавать кровь. Вирус Эпштейна-Барра (EBV) может передаваться через продукты крови, хотя это не является обычным явлением.
Осложнения мононуклеоза редки, но чаще всего развиваются у очень маленьких детей, пожилых людей с плохим здоровьем и людей с ослабленной иммунной системой.
В прошлом считалось, что и инфекционный мононуклеоз, и миалгический энцефаломиелит / синдром хронической усталости (ME / CFS) вызываются вирусом Эпштейна-Барра. Но теперь считается, что хотя оба состояния имеют некоторые похожие симптомы, это разные заболевания, и ME / CFS не вызывается вирусом Эпштейна-Барра.
Что увеличивает ваш риск
Mono обычно вызывается вирусом Эпштейна-Барра (EBV). Вы подвергаетесь повышенному риску заражения моно, если вы:
- В возрасте от 15 до 24 лет, особенно если вы находитесь в тесном контакте со многими людьми. В Соединенных Штатах студенты колледжей, медсестры и военные чаще всего заболевают моно.
- Имейте близкий контакт с человеком, у которого есть моно или активная инфекция ВЭБ. (Кратковременный поцелуй в губы вряд ли приведет к распространению ВЭБ.Он распространяется, когда слюна инфицированного человека попадает в рот другого человека.)
- Совместно с инфицированным человеком стаканы, столовые приборы, тарелки или зубная щетка. Для распространения ВЭБ человеку не обязательно иметь симптомы моно.
После того, как вы заразились EBV, вирус может оставаться в вашем теле до конца вашей жизни. Но моно снова не получится.
EBV не распространяется по воздуху. Вы можете жить с человеком, у которого есть моно, и никогда не заразиться вирусом.
Большинство людей были инфицированы EBV раньше, поэтому они обычно не заболевают моно при контакте с человеком, у которого он есть.
Когда вам следует позвонить своему врачу?
Если вам поставили диагноз моно, немедленно обратитесь за медицинской помощью, если:
- У вас сильная боль в верхней левой части живота. Это может означать разрыв селезенки. Разрыв увеличенной селезенки, вызванный моно, встречается редко. Скорее всего, это произойдет из-за удара в живот.
- Ваши миндалины настолько опухают, что вам становится трудно дышать или глотать.
Если вам не был поставлен диагноз моно, и у вас сильная боль в горле, которая длилась более 2–3 дней после попытки домашнего лечения, позвоните своему врачу через 1–2 дня.
Если вам не поставили диагноз моно и вы пытались лечиться в домашних условиях в течение 7–10 дней, обратитесь к врачу, если у вас:
- Недостаток энергии.
- Боли в теле.
- Увеличение лимфатических узлов (иногда их называют опухшими железами).
Бдительное ожидание
В большинстве случаев монотерапия не требует лечения, но вам все равно нужно позаботиться о себе, пока болезнь не пройдет. Вам следует обратиться к врачу, чтобы убедиться, что ваши симптомы не вызваны излечимой инфекцией, такой как ангина.
К кому обратиться
Следующие специалисты в области здравоохранения могут диагностировать и лечить моно:
Экзамены и тесты
История болезни и физический осмотр — самые важные способы, которыми врач может поставить диагноз моно.Во время сбора анамнеза и медицинского осмотра ваш врач задаст вопросы о ваших симптомах и возможном контакте с заболеванием. Ваш врач также осмотрит вас на наличие признаков инфекции. Это может включать осмотр горла, кожу и надавливание на живот.
Анализы крови для подтверждения диагноза включают:
Другие анализы могут быть выполнены, если возникают осложнения мононуклеоза или если тесты на мононуклеоз отрицательны.
- Можно провести тесты печени, чтобы выяснить, повлиял ли вирус на вашу печень.
- Если тест на мононуклеоз отрицательный, ваш врач может проверить вас на инфекцию цитомегаловирусом (ЦМВ) или другими микроорганизмами. ЦМВ может вызвать заболевание, подобное мононуклеозу.
Обзор лечения
Обычно никакого лечения моно не требуется, кроме ухода за собой дома.
Большинство людей восстанавливаются после моно через несколько недель. Но некоторым может пройти несколько месяцев, прежде чем они вернутся к нормальному уровню энергии. Этот продолжительный период усталости отличается от миалгического энцефаломиелита / синдрома хронической усталости.
В тяжелых случаях можно использовать кортикостероиды для уменьшения отека горла, миндалин или селезенки. Этот тип использования стероидов может также уменьшить общую продолжительность и тяжесть заболевания, вызванного инфекционным мононуклеозом.
Для получения дополнительной информации см. Домашнее лечение.
Профилактика
Вирус, вызывающий моно (вирус Эпштейна-Барра), не распространяется так легко, как думает большинство людей. Если вы последуете этим советам, вы уменьшите вероятность распространения или поимки моно.
- Не целуйте и не делитесь посудой или столовыми приборами с людьми, у которых есть моно. (Кратковременный поцелуй в губы вряд ли приведет к распространению вируса Эпштейна-Барра. Он распространяется, когда слюна инфицированного человека попадает в рот другого человека.)
- Не сдавайте кровь, если у вас есть моно. Хотя распространение вируса Эпштейна-Барра через кровь является необычным, это возможно.
Домашнее лечение
Самостоятельное лечение — это обычно все, что требуется, если у вас монотерапия.Если у вас нет серьезного осложнения мононуклеоза (которое возникает редко), никакие лекарства или лечение не ускорит ваше выздоровление. Большинство людей, у которых есть моно, выздоравливают без проблем. Есть много шагов, которые вы можете предпринять, чтобы облегчить симптомы, пока вы не вернетесь к нормальной жизни.
- Слушайте свое тело. Не торопитесь, когда у вас моно. Если вы чувствуете усталость, важно отдохнуть и дать вашему телу шанс восстановиться.
- Отдых в постели. Возможно, вам все равно не захочется работать или ходить в школу, а отдых очень важен.
- Избегайте контактных видов спорта и тяжелой атлетики в течение 4 недель после того, как вы заболели моно (или пока врач не скажет вам, что это нормально), чтобы снизить риск повреждения селезенки.
- Принимайте парацетамол (например, тайленол) или ибупрофен (например, адвил), чтобы снизить температуру и облегчить головную боль и боль в горле. , а не давайте аспирин лицам младше 20 лет, потому что его употребление связано с синдромом Рейе, серьезным заболеванием. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Облегчите боль в горле прохладными жидкостями и полосканиями с соленой водой [1 чайная ложка (5 г) соли в 8 жидких унциях (237 мл) теплой воды]. Также могут помочь леденцы или леденцы от горла. Если у вашего ребенка болит горло, подойдут конфеты или леденцы, если ему или ей исполнилось 4 года. И большинство детей могут полоскать горло в возрасте 8 лет и старше.
- Пейте много жидкости, особенно если у вас жар. Это поможет предотвратить обезвоживание.
Ваши симптомы постепенно улучшатся в течение 2–3 недель.Вы сможете вернуться к своей обычной деятельности примерно через месяц. Пусть ваши симптомы будут вашим ориентиром. Возможно, вам придется скорректировать учебный и рабочий график, чтобы использовать время, когда вы чувствуете себя более энергичным. Если вы почувствуете себя лучше, постарайтесь скорее вернуться к привычному распорядку. Но помните, что не надо себя заставлять.
Лекарства
Не существует специальных лекарств, используемых для лечения моно. Лекарства, отпускаемые без рецепта, могут использоваться для лечения симптомов мононуклеоза.
Выбор лекарств
Безрецептурные обезболивающие, включая парацетамол (например, тайленол) и ибупрофен (например, адвил), могут использоваться для облегчения головных болей и боли в горле., а не давайте аспирин лицам младше 20 лет, потому что его употребление связано с синдромом Рейе, серьезным заболеванием.
В тяжелых случаях можно использовать кортикостероиды для уменьшения отека горла, миндалин или селезенки.
Прием антибиотиков, таких как амоксициллин или ампициллин, может вызвать сыпь у многих людей с моно. Сыпь, вызванная антибиотиками, часто может быть первым признаком мононуклеоза. Сыпь не является аллергической реакцией. сноска 3
Противовирусные препараты не улучшают симптомы монотерапии и не сокращают продолжительность болезни. сноска 4
Что думать
Лекарства, отпускаемые без рецепта, обычно используются для облегчения симптомов, но они не сокращают продолжительность болезни.
Хирургия
Не существует хирургического лечения моно. При возникновении этого осложнения может потребоваться экстренная операция для удаления разорванной селезенки.
Список литературы
Цитаты
- Американская академия педиатрии (2012).Инфекции вируса Эпштейна-Барра (инфекционный мононуклеоз). В LK Pickering et al., Eds., Красная книга: Отчет Комитета по инфекционным болезням 2012 г. , 29-е изд., Стр. 318–321. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
- Левин MJ, Вайнберг A (2012). Инфекции: вирусные и риккетсиозные. В WW Hay Jr и др., Ред., Текущая диагностика и лечение: педиатрия , 21-е изд., Стр. 1177–1219. Нью-Йорк: Макгроу-Хилл.
- Американская академия педиатрии (2012).Инфекции вируса Эпштейна-Барра (инфекционный мононуклеоз). В LK Pickering et al., Eds., Красная книга: Отчет Комитета по инфекционным болезням 2012 г. , 29-е изд., Стр. 318–321. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
- Хирш М.С. (2014). Герпесвирусные инфекции. В EG Nabel et al., Eds., Scientific American Medicine , гл. 224. Гамильтон, Онтарио: BC Decker. https://www.deckerip.com/decker/scientific-american-medicine/chapter/224/pdf/.По состоянию на 15 декабря 2016 г.
Консультации по другим работам
- Белазарян Л.Т. и др. (2012). Экзантематозные вирусные заболевания. В LA Goldman et al., Eds., Fitzpatrick’s Dermatology in General Medicine, 8th ed., Vol. 2. С. 2337–2366. Нью-Йорк: Макгроу-Хилл.
- Левин М. и др. (2014). Инфекции: вирусные и риккетсиозные. В WW Hay Jr и др., Под ред., «Текущая диагностика и лечение: педиатрия», 22-е изд., Стр. 1227–1270. Нью-Йорк: Макгроу-Хилл.
кредитов
Текущий по состоянию на: 23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт,
Джон Поуп, врач, педиатрия
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Кэролайн С.Роадс, доктор медицины — внутренние болезни
По состоянию на: 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач-терапевт и Джон Поуп, доктор медицины, педиатрия, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, и Кэролайн С. Роудс, доктор медицины, врач-терапевт,
Американская академия педиатрии (2012).Инфекции вируса Эпштейна-Барра (инфекционный мононуклеоз). В LK Pickering et al., Eds., Красная книга: Отчет Комитета по инфекционным болезням 2012 г. , 29-е изд., Стр. 318-321. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
Левин MJ, Вайнберг A (2012). Инфекции: вирусные и риккетсиозные. В WW Hay Jr et al., Eds., Current Diagnosis and Treatment: Pediatrics , 21th ed., Pp. 1177-1219. Нью-Йорк: Макгроу-Хилл.
Американская академия педиатрии (2012).Инфекции вируса Эпштейна-Барра (инфекционный мононуклеоз). В LK Pickering et al., Eds., Красная книга: Отчет Комитета по инфекционным болезням 2012 г. , 29-е изд., Стр. 318-321. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
Hirsch MS (2014). Герпесвирусные инфекции. В EG Nabel et al., Eds., Scientific American Medicine , гл. 224. Гамильтон, Онтарио: BC Decker. https://www.deckerip.com/decker/scientific-american-medicine/chapter/224/pdf/. По состоянию на 15 декабря 2016 г.
Mono: симптомы, диагностика и варианты лечения
Инфекционный мононуклеоз, в просторечии называемый «мононуклеозом», представляет собой доброкачественную инфекцию, характеризующуюся лихорадкой, увеличением лимфатических узлов и утомляемостью, которая может продолжаться в течение недель или месяцев. Моно также называют железистой лихорадкой и, в просторечии, «болезнью поцелуев».
Причины
По данным Центров по контролю и профилактике заболеваний (CDC), наиболее частой причиной моно является вирус Эпштейна-Барра (EBV), который встречается во всем мире и поражает большую часть населения какой-то момент в их жизни.По данным Американской академии семейных врачей, моно чаще всего встречается у людей в возрасте от 15 до 35 лет. По данным CDC, около 25 процентов подростков и молодых людей, инфицированных EBV, разовьются инфекционным мононуклеозом.
Инфекционный мононуклеоз также может быть вызван другими вирусами, по словам доктора Сола Р. Хаймса, доцента клинической педиатрии детской больницы Стоуни-Брук. «Это клиническое заболевание на самом деле может быть вызвано несколькими вирусами — вирусом Эпштейна-Барра, цитомегаловирусом (ЦМВ) — а также некоторыми, которые мы еще не можем диагностировать», — сказал он.«Часто мы говорим, что у кого-то есть« моноподобное заболевание », когда мы не можем найти причину, но клиническая картина соответствует моно. Независимо от причины, у всех этих пациентов наблюдается аналогичное медленное, но в конечном итоге улучшение возвращается к норме».
Моно известен как «болезнь поцелуев», потому что, по данным Национального института здоровья (NIH), он в основном передается через слюну. Он также может распространяться через общую посуду и капли аэрозоля при кашле и чихании. «Обмен этими телесными жидкостями, в том числе слюной, во время поцелуев является обычным способом передачи ВЭБ-инфекции в развитых регионах мира, особенно среди подростков», — сказал доктор.Амар Сафдар, доцент медицины Медицинского центра Лангоне при Нью-Йоркском университете, рассказал Live Science.
«Хорошая новость заключается в том, что моно не так заразно, как простуда», — сказал Live Science доктор Сэмпсон Дэвис, врач из Медицинского центра Сент-Майклс в Ньюарке, штат Нью-Джерси.
Симптомы
Согласно данным CDC, тремя классическими симптомами инфекционного мононуклеоза являются лихорадка, боль в горле и увеличение лимфатических узлов. Хотя он может в дальнейшем перерасти в опухоль селезенки, гепатит, желтуху и, в редких случаях, воспаление сердца (миокардит), инфекционный мононуклеоз почти никогда не заканчивается смертельным исходом.«Симптомы более выражены у подростков и подростков. Взрослые часто обладают иммунитетом к вирусу, и поэтому симптомы не такие агрессивные», — сказал Дэвис.
Утомляемость — частая жалоба пациентов с мононуклеозом. Британское исследование 2006 года изучило медицинские записи 1438 пациентов и показало, что у них в четыре раза больше шансов почувствовать усталость после инфекционного мононуклеоза, и это чувство обычно длится около восьми недель для большинства пациентов.
Диагностика и тесты
Согласно NIH, история болезни пациента, в дополнение к количеству лейкоцитов или тестам на антитела, должна подтверждать диагноз.Может быть проведен экспресс-тест на фарингит, поскольку стрептококковая инфекция иногда сопровождает боль в горле при инфекционном мононуклеозе.
Хотя врачи могут попытаться ощупать признаки увеличенной селезенки во время медицинских осмотров, эта практика дает точность только от 27 до 58 процентов при обнаружении действительно увеличенной селезенки, согласно статье 2004 года в журнале American Family Physician. Следовательно, невозможность почувствовать увеличенную селезенку не должна использоваться для исключения вероятности инфекционного мононуклеоза.
Осложнения
Хотя спонтанный разрыв селезенки является редким осложнением и, по оценкам, встречается в 0,1–0,5 процента случаев мононуклеоза, согласно статье 2007 года в журнале Pediatrics, он все еще вызывает серьезную озабоченность. Согласно статье 2008 года, написанной для Американского медицинского общества спортивной медицины, селезенка уязвима к разрывам в течение первых трех-четырех недель появления симптомов, независимо от размера селезенки. Поэтому спортсмены должны возобновить только легкую, бесконтактную деятельность после трех недель появления симптомов и отложить занятия контактными видами спорта на срок до семи недель или более, в зависимости от вида спорта.Согласно статье, занятия, связанные с нагрузкой на брюшной пресс, такие как гребля или тяжелая атлетика, заслуживают особого внимания.
Лечение
В настоящее время не существует одобренных правительством противовирусных препаратов для лечения острой ВЭБ-инфекции. «От моно нет лекарства. Это вирусная инфекция», — сказал Дэвис. «В конечном итоге вирус уходит, но это может занять несколько недель. Mono вызывается вирусом, и поэтому антибиотики бесполезны».
Большинство методов лечения инфекционного мононуклеоза направлено на уменьшение симптомов.Кортикостероиды могут быть полезны при лечении таких осложнений, как сильный отек горла и миндалин. По данным клиники Мэйо, можно использовать антибиотики, если у пациента также есть ангина, хотя ампициллин или амоксициллин могут вызвать сыпь.
Дэвис сказал Live Science, что поддерживающая терапия — лучший способ лечения моно. Он дал следующие советы:
- Побольше отдыхайте. Сон помогает организму бороться с инфекцией.
- Избегайте на время занятий спортом и физических упражнений, а также других физических нагрузок.Это помогает защитить селезенку. Удар или падение могут привести к разрыву селезенки, что может быть опасно для жизни.
- Предотвратите обезвоживание, выпив много жидкости. Обезвоживание может ухудшить ваше самочувствие.
- Полоскание с соленой водой и леденцы от боли в горле.
- Принимайте ацетаминофен (Тайленол) или ибупрофен (Адвил, Мотрин) от болей, болей и лихорадки. Не принимайте аспирин.
Пациенты с синдромом поствирусной хронической усталости, которые имеют высокие уровни антител, особенно против EBV-ассоциированного ядерного антигена, такого как вирусный капсидный антиген EBV (VCA), и других антигенов, таких как ранний антиген EBV, показали пользу от длительной терапии пероральными противовирусными препаратами. такие агенты, как валганцикловир, согласно исследованию, проведенному Медицинским центром Стэнфордского университета.«К этим типам лечения следует подходить с осторожностью, поскольку потенциальная токсичность лекарств и неопределенная польза делают эту рекомендацию далекой от того, чтобы стать стандартом лечения», — сказал Сафдар.
У пациентов с тяжелой иммуносупрессией реактивация ВЭБ и дисфункция органов, включая вирусные заболевания, поражающие головной мозг, печень, сердце и легкие, а в редких случаях — почки; системные противовирусные препараты, такие как ганцикловир и цидофовир, были использованы с неоднозначными результатами. Подобная терапия также использовалась для пациентов с подавлением функции костного мозга, связанным с ВЭБ; — снова с противоречивыми результатами, — пояснил Сафдар.
Recovery
«Люди считают, что хроническая моноинфекция, которая может вызывать проблемы в течение многих лет, является обычным явлением. На самом деле это не так, — сказал Хаймс. ВЭБ — вирусное заболевание в той же семье, что и герпес и ветряная оспа (ветряная оспа). Хаймс объяснил, что, как и другие представители семейства вирусов герпеса, вирус может оставаться в вашем теле. Однако вирус находится в спящем состоянии и очень редко повторно активируется, обычно во время стресса. «Хроническая активная инфекция Эпштейна-Барра — это то, что мы действительно видим только у людей с иммунными проблемами — пациентов с трансплантатами, пациентов с ВИЧ или людей, рожденных с отсутствием части их иммунной системы или иммунной функции», — сказал Хаймс.Лабораторное тестирование может выявить хроническое присутствие вируса и исключить его, поэтому его легко диагностировать.
Некоторые исследования показали, что острый инфекционный мононуклеоз и вирус Эпштейна-Барра могут навсегда изменить или ослабить иммунный ответ. Датское исследование 2007 года рассматривало возможную корреляцию между рассеянным склерозом и инфекционным мононуклеозом и показало, что риск рассеянного склероза постоянно увеличивался в течение более 30 лет после заражения инфекционным мононуклеозом.
Mono также может быть причиной синдрома хронической усталости.Согласно исследованию, проведенному Департаментом биохимии, стойкость EBV в образцах биопсии мышц у пациентов с поствирусной мышечной утомляемостью встречается гораздо реже (9%), чем у пациентов, выздоравливающих после энтеровирусных инфекций (24%). в Медицинской школе Чаринг-Кросс и Вестминстер, Лондон, Великобритания.
Дополнительные ресурсы
Железистая лихорадка | Симптомы, диагностика и лечение
Что такое железистая лихорадка?
Железистая лихорадка — это вирусная инфекция, вызываемая вирусом Эпштейна-Барра.Этот вирус может передаваться от человека к человеку при близком контакте (особенно при поцелуях). Его также можно заразить при совместном использовании чашек, зубных щеток и т. Д. Симптомы могут проявиться в течение шести недель после того, как человек впервые заразился этим вирусом. Это называется инкубационным периодом.
Кто заболевает железистой лихорадкой?
Железистая лихорадка может поражать людей любого возраста, но чаще всего встречается у молодых людей и подростков. Иммунная система вырабатывает антитела во время инфекции.Это обычно обеспечивает пожизненный иммунитет. Это означает, что редко бывает более одного эпизода железистой лихорадки.
Каковы симптомы железистой лихорадки?
Один или несколько из следующих симптомов обычно проявляются примерно в течение недели. Затем симптомы обычно постепенно проходят в течение следующей недели.
- Боль в горле . Хотя это может быть легко, ваше горло обычно очень болезненное, красное и опухшее. Обычно подозрение на железистую лихорадку возникает, когда тонзиллит тяжелый и длится дольше обычного.Глотание часто бывает болезненным, и во рту может скапливаться слюна.
- Набухшие железы . Когда иммунная система вашего тела борется с вирусом, он вызывает набухание лимфатических узлов. Могут быть поражены любые лимфатические узлы в организме. Однако железы на шее обычно наиболее заметны. Они могут стать довольно большими и нежными.
- Гриппоподобные симптомы . Как и другие вирусные инфекции, железистая лихорадка часто вызывает высокую температуру (жар), боли в мышцах и головные боли.Это может сильно ухудшить ваше самочувствие.
- Недомогание . Чувство сильной усталости часто возникает при железистой лихорадке. Часто это последний уходящий симптом.
- Отек вокруг глаз . Примерно у 1 из 5 человек с железистой лихорадкой появляются опухшие и опухшие вокруг глаз. Это происходит в короткие сроки.
- Селезенка . Это орган под ребрами на левой стороне живота. Это часть иммунной системы. Как и лимфатические узлы, он опухает и иногда может ощущаться ниже ребер, если у вас гландулярная лихорадка.Изредка возникает легкая боль в левом верхнем углу живота.
- Нет симптомов . Многие люди заражаются этим вирусом, но у них не развиваются симптомы. Это называется субклинической инфекцией. Это чаще встречается у детей и людей старше 40 лет.
Как диагностируется железистая лихорадка?
Симптомы, вызванные железистой лихорадкой, аналогичны симптомам, вызываемым различными другими вирусами. Поэтому может быть сложно диагностировать железистую лихорадку только врачом, который вас осматривает.Итак, обычно проводится анализ крови, который может обнаружить конкретное антитело и подтвердить, есть ли у вас железистая лихорадка. Если ваш анализ крови отрицательный, но ваш врач подозревает, что у вас гландулярная лихорадка, вам могут повторить анализ крови через несколько недель.
Осложнения и необычные симптомы
У большинства людей с железистой лихорадкой нет осложнений или редких симптомов. Если возникают осложнения, они могут включать:
- Поврежденная селезенка . Это серьезно, но редко.Селезенка — это орган под ребрами на левой стороне живота (брюшной полости). Опухшая селезенка более уязвима, чем обычно. Повреждение селезенки может произойти, если травмирована левая сторона груди или живота — например, после падения. Селезенка обычно достигает своего нормального размера примерно через три недели. Однако одно исследование показало, что у 3 из 19 человек на это потребовалось восемь недель. Поэтому, если вы хотите быть абсолютно уверены, вам не следует заниматься грубыми или контактными видами спорта, такими как регби, в течение восьми недель после заболевания желез.
- Сыпь . У некоторых людей с железистой лихорадкой возникает широко распространенная не вызывающая зуда красная сыпь. Обычно это быстро исчезает.
- Желтуха . Вирус Эпштейна-Барра вызывает легкое воспаление печени у 1 из 10 молодых людей и у 30 из 100 пожилых пациентов. Обычно он быстро проходит без лечения и может не вызывать никаких симптомов. В редких случаях это может вызвать пожелтение кожи (легкая желтуха).
- Недомогание и депрессия . Обычно во время болезни и в течение недели или около того после нее часто возникает чувство усталости и слабости.У некоторых людей развивается «поствирусная усталость» на разные периоды времени. Обычно это со временем проходит.
Как лечить железистую лихорадку?
Обычно специального лечения не требуется. Однако важно много пить. Часто возникает соблазн не пить слишком много, если глотать больно. Это может привести к небольшому недостатку жидкости в организме (обезвоживанию), особенно если у вас высокая температура (жар). Легкое обезвоживание может усилить головную боль и усталость.Возможно, стоит принять парацетамол или ибупрофен, чтобы облегчить боль, головную боль и жар.
В некоторых исследованиях изучалось использование стероидных препаратов для людей с железистой лихорадкой. Теория заключалась в том, что стероиды помогают уменьшить воспаление при различных состояниях, а также могут помочь при гландулярной лихорадке. Однако в настоящее время недостаточно данных, чтобы рекомендовать использование стероидов для лечения людей с железистой лихорадкой.
Чтобы предотвратить распространение, вам следует избегать поцелуев и тесного телесного контакта с другими людьми, пока вы больны.Также лучше не делиться чашками, полотенцами и т. Д., Пока вы больны. Если у вас гландулярная лихорадка, нет необходимости пропускать школу, если только вы не чувствуете себя плохо. Вам следует обратиться к врачу, если появятся какие-либо необычные, серьезные или необъяснимые симптомы.
Если вы употребляете алкоголь, когда у вас плохое самочувствие из-за железистой лихорадки, вы можете чувствовать себя намного хуже, чем обычно, из-за воздействия железистой лихорадки на печень. Поэтому вам не следует употреблять алкоголь, если у вас железистая лихорадка, пока вам не станет лучше.
Антибиотики обычно не используются, так как железистая лихорадка вызывается вирусом.Антибиотики не убивают вирусы. Иногда назначают антибиотики, если у вас развивается вторичная инфекция горла, вызванная микробом (бактерией), который затем реагирует на антибиотики.
Полное выздоровление обычно происходит в течение нескольких недель. У некоторых людей сохраняется стойкая усталость, которая длится несколько недель, а иногда и дольше. Повторное заболевание железистой лихорадкой бывает редко.
Мононуклеоз | Воробей
Мононуклеоз может длиться несколько недель, и вы будете оставаться дома на период выздоровления. Будьте терпеливы со своим телом, поскольку оно борется с инфекцией.
Для молодых людей мононуклеоз будет означать пропущенные занятия — занятия, групповые занятия и вечеринки. Без сомнения, вам нужно немного расслабиться. Учащимся необходимо сообщить своим школам, что они выздоравливают от мононуклеоза, и, возможно, потребуется особое внимание, чтобы не отставать от своей работы.
Если у вас мононуклеоз, вам не обязательно помещать в карантин. Многие люди уже имеют иммунитет к вирусу Эпштейна-Барра из-за контакта с ним в детстве.Но старайтесь не ходить в школу и не заниматься другими делами, пока не почувствуете себя лучше.
Обратитесь за помощью к друзьям и семье, когда вы выздоравливаете от мононуклеоза. Студенты колледжа также должны обращаться к сотрудникам медицинского центра студенческого городка за помощью или лечением, если это необходимо.
Запись на прием
Если вы подозреваете, что у вас мононуклеоз, обратитесь к семейному врачу. Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
- Запишите все симптомы, которые вы испытываете, включая любые, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, отметьте любые серьезные стрессы, недавние изменения в жизни, ваш распорядок дня, включая привычки сна, или контакты с кем-либо с мононуклеозом.
- Составьте список всех лекарств, витаминов и пищевых добавок, которые вы принимаете.
- Запишите вопросы, которые задайте своему врачу.
Подготовка списка вопросов поможет вам максимально эффективно проводить время с врачом. При мононуклеозе врачу следует задать следующие основные вопросы:
- Каковы наиболее вероятные причины моих симптомов или состояния?
- Каковы другие возможные причины моих симптомов или состояния, кроме наиболее вероятной?
- Какие тесты мне нужны?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли ограничения, которым я должен следовать?
- Должен ли я оставаться дома и не ходить на работу или в школу? Как долго я должен оставаться дома?
- Когда я смогу вернуться к активной деятельности и контактным видам спорта?
- Есть ли лекарства, которых мне следует избегать?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам ряд вопросов, в том числе:
- Когда у вас появились симптомы?
- Были ли вы контактировали с кем-нибудь с мононуклеозом?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Железистая лихорадка — Болезни и состояния
Большинство людей с железистой лихорадкой выздоравливают через две-три недели и больше не испытывают никаких проблем.
Однако в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений, связанных с этим заболеванием, описаны ниже.
Длительная утомляемость
Более 1 из 10 человек с железистой лихорадкой будут испытывать длительную усталость, которая длится в течение шести или более месяцев после первоначального заражения. Неизвестно, почему у некоторых людей утомляемость сохраняется дольше.
Некоторые эксперты считают, что это может быть форма синдрома хронической усталости (СХУ). Это плохо изученное состояние, которое вызывает стойкую усталость и ряд других симптомов, таких как головные боли и боли в суставах.
Постепенный план упражнений для восстановления сил и энергии может помочь предотвратить и уменьшить длительную усталость.
Уменьшение количества клеток крови
В некоторых случаях железистая лихорадка может привести к уменьшению количества клеток крови. Может снизить уровень:
- эритроциты (анемия) — из-за них вы чувствуете усталость и запыхание
- лейкоцитов (нейтропения) — это может сделать вас более склонным к развитию вторичной инфекции
- тромбоцитов — это может вызвать у вас синяки и кровотечение
В большинстве случаев уменьшение количества клеток крови невелико и вызывает лишь легкие симптомы.Эти проблемы должны исчезнуть сами по себе в течение нескольких недель или месяцев.
Разрыв селезенки
Около половины людей, у которых развивается железистая лихорадка, имеют опухшую селезенку. Это не представляет никаких непосредственных проблем со здоровьем, но есть небольшой риск разрыва (разрыва).
Главный признак разрыва селезенки — резкая боль в левой части живота (живота).
Обратитесь в местное отделение неотложной помощи (A&E) или наберите 999, чтобы вызвать скорую помощь, если у вас железистая лихорадка и у вас развиваются сильные боли в животе.
Риск разрыва селезенки невелик и встречается всего в 1 из каждых 500–1000 случаев железистой лихорадки, но это может быть опасно для жизни, поскольку может вызвать сильное внутреннее кровотечение.
В некоторых случаях может потребоваться экстренная операция для удаления увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки обычно возникает в результате повреждения, вызванного интенсивными физическими нагрузками, например, контактными видами спорта.
Поэтому очень важно избегать этих действий в течение как минимум месяца после появления симптомов железистой лихорадки.
Будьте особенно осторожны в течение второй и третьей недели болезни, так как именно тогда селезенка наиболее уязвима.
Неврологические осложнения
Менее чем в 1 из 100 случаев вирус Эпштейна-Барра (EBV) может поражать нервную систему и вызывать ряд неврологических осложнений, в том числе:
- Синдром Гийена-Барре — воспаление нервов, вызывающее такие симптомы, как онемение, слабость и временный паралич
- Паралич Белла — мышцы на одной стороне лица временно ослабляются или парализованы
- вирусный менингит — инфекция защитных оболочек, окружающих головной и спинной мозг; вирусный менингит, хотя и неприятен, гораздо менее опасен, чем бактериальный менингит, который опасен для жизни
- Энцефалит — инфекция головного мозга
Эти осложнения часто требуют специального лечения, но более четырех из каждых пяти человек с ними полностью выздоравливают.
