симптомы и признаки, методы лечения и профилактика
Анемия — или пониженный уровень гемоглобина в крови — не самостоятельное заболевание, а симптом, который встречается достаточно часто. Во всем мире около 2 миллиардов людей страдает от анемии. Причем чаще всего симптом диагностируется у детей. По данным ВОЗ, анемия в той или иной степени присутствует у 47,4% дошкольников и у 25,4% детей школьного возраста. Насколько анемия опасна, из-за чего она возникает и как с ней бороться?
Пару слов о детской анемии
Анемией называют понижение уровня гемоглобина и, как следствие, снижение количества эритроцитов — клеток крови, которые переносят гемоглобин.
Гемоглобин — это крайне важный железосодержащий белок, его задача — транспортировка кислорода к органам и тканям организма. При нехватке гемоглобина весь организм испытывает кислородное голодание. Именно поэтому симптомы анемии у детей так разнообразны.
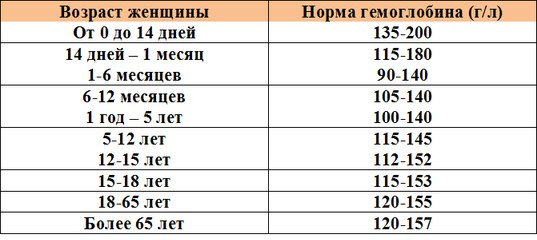
Нормальный уровень гемоглобина у детей отличается от показателей взрослых. У младенцев в первые дни жизни норма гемоглобина составляет 180–240 г/л, у детей до полугода — 115–175 г/л, от полугода до 5 лет — 110–140 г/л, с 5 до 12 лет — 110–145 г/л, с 12 до 15 лет — 115–150 г/л.
У младенцев в первые дни жизни норма гемоглобина составляет 180–240 г/л, у детей до полугода — 115–175 г/л, от полугода до 5 лет — 110–140 г/л, с 5 до 12 лет — 110–145 г/л, с 12 до 15 лет — 115–150 г/л.
Очень часто анализы выявляют признаки железодефицитной анемии у детей. Причина столь широкой распространенности этой патологии в том, что механизм кроветворения у детей еще не отлажен и на него могут повлиять даже самые, казалось бы, малозначительные факторы. Другая причина анемии у детей — быстрый рост, что требует большого количества питательных веществ.
Железодефицитная анемия отнюдь не безобидна. У детей, страдающих данной патологией, плохой аппетит и слабый иммунитет, что приводит к частым заболеваниям. Такие дети малоактивны, они медленно набирают вес. Кроме того, при железодефицитной анемии дети часто бывают раздражительными и плаксивыми.
Причины состояния
Почему возникает анемия у детей? Вот самые распространенные причины:
- У новорожденных анемия может возникнуть из-за проблем во время беременности — кровотечений, отслойки плаценты, угрозы выкидыша, инфекционных болезней у матери.
 Особенно опасен период с 28-ой по 32-ую неделю. Анемия у будущей мамы — также существенный фактор риска. Нередко анемия диагностируется у детей, появившихся на свет раньше срока, а также при многоплодной беременности.
Особенно опасен период с 28-ой по 32-ую неделю. Анемия у будущей мамы — также существенный фактор риска. Нередко анемия диагностируется у детей, появившихся на свет раньше срока, а также при многоплодной беременности. - Неправильное, несбалансированное или однообразное питание в любом возрасте — частая причина анемии. При погрешностях в питании в организм не поступает достаточное количество железа и витаминов, необходимых для его всасывания — в первую очередь витаминов С и В12.
- Анемия нередко вызывается регулярными кровотечениями.
- Аллергии, экссудативный диатез и нейродермит иногда могут приводить к железодефицитной анемии.
- Инфекционные заболевания (туберкулез, пиелонефрит и т.д.), глистные инвазии и микозы приводят к нарушению всасывания железа — ребенок может получать его в достаточном количестве, но микроэлемент попросту не усваивается.
Признаки анемии у детей
Чтобы точно диагностировать анемию, нужно проконсультироваться с врачом и сдать анализ крови. Но существуют признаки, позволяющие предположить нехватку железа:
- Кожа становится бледной и сухой, ногти и волосы — тусклыми и ломкими, в уголках рта возникают незаживающие язвочки. В запущенных случаях на ладонях и ступнях могут появиться трещинки.
- Поскольку дефицит железа вызывает снижение иммунитета, дети с железодефицитной анемией часто простужаются и «подхватывают» желудочно-кишечные инфекции.
- Вялость, сонливость, плаксивость и раздражительность, плохой сон и быстрая утомляемость — типичные признаки анемии у детей.
- Железодефицитная анемия у детей сказывается и на работе пищеварительной системы. Нехватка железа может проявляться тошнотой и рвотой, диареей или запорами, пониженным аппетитом. Некоторые родители отмечают, что при железодефицитной анемии дети иногда пытаются жевать известку, мел или землю.
- Давление при анемии обычно пониженное, отмечаются тахикардия и одышка, иногда ребенок падает в обморок.
- Дети с анемией нередко жалуются на головную боль, головокружения, шум в ушах.
Если у вашего ребенка наблюдаются похожие симптомы, не откладывайте визит к врачу. Диагностировать анемию легко, прогноз при правильно подобранном лечении также благоприятный. Но вот последствия запущенной железодефицитной анемии весьма серьезны.
Полезная информация
Суточная потребность в железе составляет 10–30 мг. Большинство современных горожан получают с пищей всего 1–3 мг железа — то есть около 10% от нормы.
Диагностика
Если вам кажется, что у вашего ребенка железодефицитная анемия, немедленно обращайтесь к врачу-педиатру. Он даст направление на анализы и, возможно, отправит к более узкому специалисту — гематологу.
Основной метод диагностики анемии у детей — лабораторные исследования, в частности — общий анализ крови. На наличие железодефицитной анемии могут указывать такие параметры, как пониженное содержание гемоглобина (нижний предел зависит от возраста ребенка), малое количество эритроцитов, а также понижение цветового показателя до 0,85 или ниже.
Для уточнения диагноза назначают и биохимический анализ крови. Помимо прочего, он показывает уровень ферритина (чем он ниже, тем дольше организм испытывает недостаток железа) и концентрацию сывороточного железа. Если оба эти параметра ниже нормы, железодефицитная анемия более чем вероятна. На тот же диагноз указывают повышение концентрации эритропоэтина и высокая железосвязывающая способность сыворотки крови.
В некоторых случаях требуется анализ кала — его проверяют на наличие эритроцитов (примеси крови).
Лечение анемии у детей
Как у детей раннего возраста, так и у школьников лечение анемии должно иметь комплексный характер. И самая важная его часть — пересмотр диеты и распорядка дня.
Необходимо организовать день ребенка так, чтобы он как можно больше времени проводил на свежем воздухе и играл в подвижные игры — умеренная физическая нагрузка крайне важна, так как она улучшает снабжение тканей кислородом. При этом важно следить и за тем, чтобы ребенок всегда ложился спать и просыпался в одно и то же время, так как недосып плохо сказывается на самочувствии детей с анемией.
Диета при анемии должна содержать большое количество продуктов, богатых железом. К ним относятся красное мясо и субпродукты, бобы и горох, гречневая крупа, яйца (особенно желток), какао, морская капуста, грибы, яблоки и гранаты, сухофрукты (курага, урюк, чернослив). Также необходимо пополнить рацион продуктами, которые содержат витамин С (болгарский перец, цитрусовые, шиповник, черная смородина, облепиха, брюссельская капуста, киви) и В12 (рыба и морепродукты, телячья печень, зеленые листовые овощи). Без этих витаминов железо не усваивается.
Иногда имеет смысл принимать витаминные комплексы и биодобавки. К последним, кстати, относится столь любимый детьми гематоген.
При серьезной железодефицитной анемии врач назначит точно дозированные препараты железа.
Профилактика
Важная часть профилактики железодефицитной анемии у детей — регулярные осмотры у врача и исследования крови. Нехватка железа легко выявляется даже на самых ранних стадиях, когда ее проще всего устранить. Особого внимания требуют дети, родившиеся недоношенными или с дефицитом массы тела, а также дети матерей, страдавших анемией во время беременности.
Чтобы избежать развития анемии, нужно строго следить за питанием ребенка, включая в меню железосодержащие продукты, а также фрукты и овощи. Чем разнообразнее рацион, тем меньше шансов, что ребенок будет испытывать недостаток в том или ином витамине или минерале.
Столкнулись ли ваши дети с такой проблемой, как анемия или нет, в любом случае, для полноценного развития ребенка необходимо поощрять активные игры и физические нагрузки, даже если ради этого придется проявить строгость и ограничить доступ малыша к телевизору, игровым приставкам и интернету. Многим родителям мультфильмы или видеоигры кажутся простым способом занять ребенка, однако благодаря развитию технологий около 30% современных детей ведут малоподвижный образ жизни. Это чревато не только анемией, но и набором лишнего веса, замедлением физического развития, проблемами с позвоночником, зрением и кровообращением.
Анемия у детей | Детская городская больница
Что такое анемия
Анемия – это снижение общей концентрации красных кровяных телец и гемоглобина в крови. Задача эритроцитов – доставлять кислород к тканям организма. Поэтому при уменьшении их численности, организм страдает от так называемой гипоксии – нехватки кислорода. Особенно чувствительны к снижению гемоглобина дети.
По статистике, анемия наблюдается у 15% детей. Анемии бывают самыми разными – одни связаны с нехваткой витаминов группы В, другие – с недостаточностью фолиевой кислоты. Но преимущественное большинство анемий развивается вследствие дефицита железа. Эти анемии называются железодефицитными, и именно они наиболее распространены (около 90% всех анемий). О железодефицитных анемиях сегодня и поговорим.
Причины и симптомы анемии
Причины железодефицитных анемии делятся на три группы.
Первая – это ситуации, связанные с потерей крови. Сюда относятся и кровотечения из желудочно-кишечного тракта, менструальные кровотечения, любые другие кровопотери.
Ко второй группе отнесем недополучение железа. И хотя такое возможно только при голодании, такое случается у детей. Например, когда родители-вегетарианцы намеренно лишают ребенка мясной пищи – основного источника гемного железа.
Следующая группа причин – нарушение всасывания железа. При некоторых заболеваниях желудка или кишечника, после полостных операций на ЖКТ. Дело в том, что железо всасывается в основном в 12-перстной кишке и в верхних отделах тонкой кишки. Поэтому любые проблемы с этими отделами ЖКТ способны спровоцировать анемию.
Анемия может также возникнуть и при недостаточной выработке эритроцитов, нарушении их функционирования и преждевременном разрушении красных кровяных телец.
Ваш ребенок бледен, быстро устает, жалуется на мышечную слабость, головокружения. Это первые признаки анемии. Такие ситуации характерны и для школьников, и для деток-дошколят. Внимательные родители сазу отправятся на прием к доктору. Если же анемию запустить, то вскоре ваше чадо станет малоподвижным, в уголках рта появятся трещины, язык станет гладким и глянцевым, перед глазами будут мелькать «мушки». Появятся извращения в пищевых желаниях, особенно – желание лизать гвозди и другие металлические предметы.
Появятся извращения в пищевых желаниях, особенно – желание лизать гвозди и другие металлические предметы.
Ваше задание, как родителей, а также вашего лечащего врача – выявить ее вид, причины и устранить дефицит железа.
Диагностика и лечение анемии
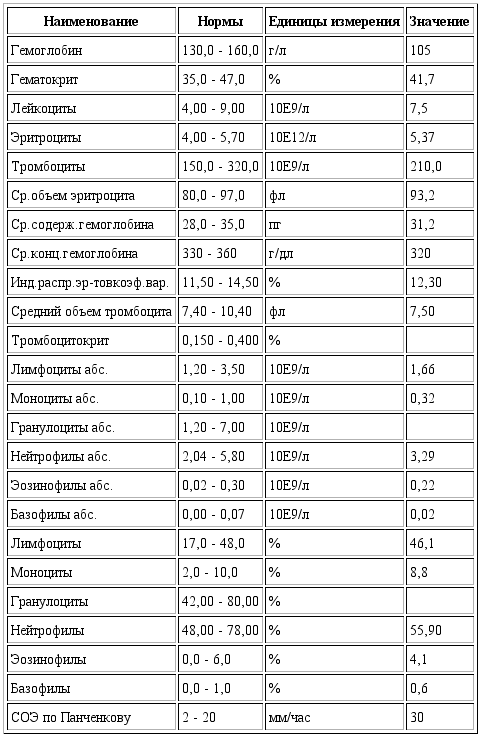
Для того чтобы подтвердить диагноз «анемия», нужно сдать элементарный общий анализ крови (из пальца). По его результатам будет видно насколько критично состояние ребенка. Если гемоглобин (HGB) в пределах от 90 до 110 – это легкая анемия; 90-70 – анемия средней тяжести; показатель ниже 70 – тревожный сигнал тяжелой анемии. Обратить внимание нужно и на количество эритроцитов в крови (RBC). Их норма для детей 4,0-7х1012 (в зависимости от возраста).
Очень важным индикатором анемии служит цветовой показатель крови. В норме он должен быть равен единице. Если его значение выше 1,05 – становится ясным, что анемия вызвана дефицитом витаминов группы В либо фолиевой кислоты. Если же ЦП меньше 0,85, подозревается железодефицитная анемия.
После постановки диагноза доктор должен установить причину анемии, и вы должны ему в этом помочь. Обязательно сообщите лечащему врачу, если вдруг ваш ребенок не ест мясо или рыбу, если у него есть заболевания ЖКТ (язвенные и предязвенные состояния кишечника). Очень важно выяснить и ликвидировать именно первопричину анемии, иначе никакое лечение не даст результатов, и уже через несколько месяцев анемия появится вновь. Лечение анемии должно быть комплексным. Диетой возможно устранить лишь небольшой недостаток железа, более серьезные ситуации требуют комплексного лечения, сочетающего в себе как специальную диету, так и лекарственные препараты. Но об этом позже.
Лечение должен назначать ТОЛЬКО врач. И лучше, если это будет квалифицированный гематолог. Избыток железа также опасен для детского организма, как и его недостаток. Поэтому, занимаясь самолечением, вы рискуете увидеть симптомы передозировки – судороги, рвоту и понос.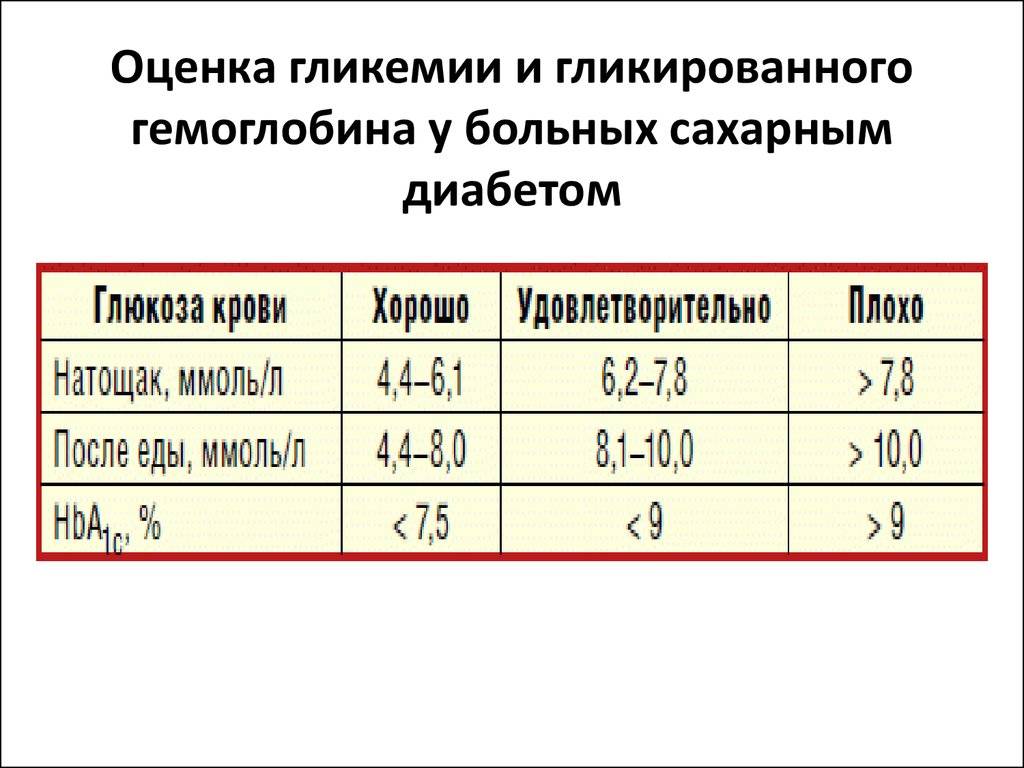
Современные препараты железа производятся в удобных для приема формах – в виде сиропов, капель и даже жевательных таблеток. При легкой анемии достаточно перорального приема лекарств. Причем, запивать их лучше соком, а принимать обязательно вне еды! Если анемия носит характер тяжелой,показано лечение в стационаре, парентеральное введение препаратов, а иногда даже переливание крови. Поэтому не рискуйте здоровьем детей и при малейших подозрениях обращайтесь за врачебной помощью.
Питание при анемии. Профилактика анемии
Для формирования правильных принципов питания ребенка важно понимать механизм всасывания железа из различных источников. Дело в том, то в красном мясе, печени и яйцах железо содержится в быстро усваиваемом виде – так называемое гемовое (гемное) железо. Растительная пища (бобовые, гречневая крупа, гранаты) – это кладезь негемового (негемного) железа, которое всасывается хуже. Поэтому в меню ребенка обязательно должно присутствовать мясо (говядина, кролик – 30 грамм в сутки), морская рыба, яйца (1-2 штуки), ягоды и соки, богатые аскорбиновой кислотой.
Ранее бытовало мнение, что много железа содержится в яблоках. Это не верно, так как в яблоках железа ровно столько, сколько и в гречневой крупе. Просто в яблоках содержится аскорбиновая кислота, которая улучшает всасываемость железа. Поэтому не нужно насильно кормить ребенка яблоками, а если он не любит ягоды и соки, лучше дать старую добрую витаминку-аскорбинку. Кстати, мало кто знает, что рекордсменом по содержанию железа являются сушенные белые грибы (35 мг на 100 г), морская капуста (16 мг на 100 г), какао-порошок (15 мг в 100 г), печень (9 мг на 100 г).
Не болейте!
Причины пониженного гемоглобина у детей — давайте разберемся :: Статті
Немного теории
Такой сложный белок, как гемоглобин, состоящий из двух компонентов — гема и глобина, является основой эритроцитов.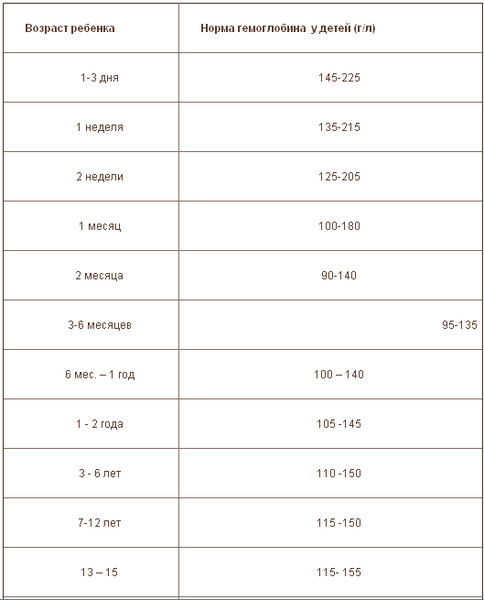 Его функциональное значение для организма человека удивительно большое — ведь именно он участвует в транспортировке молекул кислорода от легких к тканям, а также выводит углекислый газ и помогает регулировать кислотно-щелочной баланс.
Его функциональное значение для организма человека удивительно большое — ведь именно он участвует в транспортировке молекул кислорода от легких к тканям, а также выводит углекислый газ и помогает регулировать кислотно-щелочной баланс.
Из этого понятно, что гемоглобин играет огромную роль для жизнедеятельности организма и является важным показателем его нормального функционирования. Но в чем, же кроется причина недостатка этого компонента в крови?
Рассматриваем причины
В зависимости от возраста ребенка, причины снижения жизненно важного белка могут быть разными.
У новорожденных малышей, через кровопотери, повышенное разрушение или вообще нарушение выработки красных кровяных телец у ребенка может наблюдаться анемия.
В редких случаях (но все, же они есть) малыш может потерять значительное количество крови во время родов, а это происходит в том случае, когда начинается преждевременная отслойка плаценты или разрыв пуповины.
Также низкий уровень гемоглобина может быть и в случае усиленного распада эритроцитов, при этом костный мозг не справляется с выработкой новых белков, вследствие своей недоразвитости. Подобные явления часто наблюдаются у недоношенных детей в возрасте 1 — 2 месяцы.
Подобные явления часто наблюдаются у недоношенных детей в возрасте 1 — 2 месяцы.
В отдельных случаях некоторые заболевания также могут приводить к повышенному распаду гемоглобина. Например, гемолитическая болезнь новорожденных. При этом, в организме ребенка действуют антитела, которые он получил от матери. Именно они и разрушают эритроциты ребенка.
Такое наследственное заболевание, как сфероцитоз, также является причиной анемии у младенцев. В этом случае гемоглобин быстро распадается из-за неправильной, сферической формы эритроцитов.
Также причиной быстрого разрушения эритроцитов может стать и внутриутробная инфекция, полученная ребенком, например, краснуха, простой герпес или сифилис.
Но все эти причины встречаются довольно нечасто. Гораздо чаще причиной возникновения анемии стает раннее перевязывание пуповины после родов.
Среди поклонников естественных родов, которые настроены на то, чтобы максимально следовать естественным процессам и естественному течению родовой деятельности, есть много желающих пережимать пуповину только после того, как она отпульсировала. И это не просто необоснованные прихоти или дань моде.
Медики обнаружили, что если не перевязывать пуповину сразу после родов (а это делают в пределах одной-двух минут после появления малыша на свет), то в крови ребенка уровень железа будет значительно выше. Ученые заявляют, что слишком раннее пережатие пуповины лишает ребенка части крови, что идет к нему от матери через плаценту, а она нужна малышу в дальнейшем.
Например, в новых исследованиях австралийских медиков, результаты анализа данных 15 исследований с участием около 4 тысяч рожениц и их детей, описывают следующее: ученые интересовались общим состоянием здоровья детей, но акцент все же был сделан на уровне гемоглобина у новорожденных, и количества железа в их крови. Оказалось, что при позднем пережиме пуповины, дети продемонстрировали более «здоровые» показатели. Что касается гемоглобина, то его уровень в детей, которым перевязали пуповину не сразу, был выше в первые несколько дней и в дальнейшем они не страдали от железодефицитной анемии, как минимум полгода после рождения.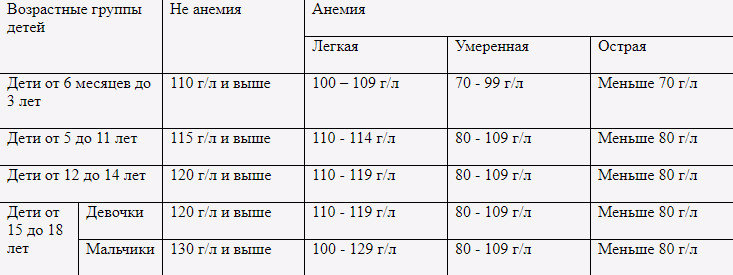 Они лучше и стабильнее набирали вес, реже болели другими заболеваниями.
Они лучше и стабильнее набирали вес, реже болели другими заболеваниями.
Гемоглобин у детей до года и симптомы
Чаще всего, от малокровия страдают дети, мамы которых во время беременности не позаботились о том, чтобы вылечить у себя железодефицитную анемию. Естественно, это передается и малышу, так как его и без того малые запасы быстро истощаются. Причиной ранней анемии, кроме вышеуказанных, могут стать и частые простудные заболевания матери во время вынашивания ребенка, или если беременность многоплодная. При этом при рождении все показатели малыша чаще всего бывают в норме, а вот после трех месяцев анализ крови может выявить низкий уровень гемоглобина.
Что касается некоторых симптомов, то у детей до года могут проявляться такие признаки:
• Кожа становится сухой, могут даже появиться небольшие трещины, особенно это заметно в уголках рта. Волосы и ногти плохо растут, выпадают и ломаются.
Малыш вялый, быстро устает, отстает в развитии, не начинает вовремя поднимать головку, переворачиваться на бок и ползать.
• Слизистая рта пересыхает, может появляться стоматит и молочница, аппетит часто бывает снижен, стул нарушен. Причем могут наблюдаться как поносы, так и запоры.
А какие нормы?
Границы нормы важного для жизни белка могут колебаться в зависимости от возраста ребенка. Тот показатель, который является адекватным для новорожденного малыша, будет завышенным для годовалого малыша. Именно поэтому, родителям следует ориентироваться в цифрах, указывающих на нормативные значения гемоглобина ребенка.
В первые 3 дня жизни уровень гемоглобина может колебаться в пределах между 145 до 225 г / л, а до месяца этот показатель становится уже значительно ниже — от 115 до 175 г / л. Начиная с двух месячного возраста и заканчивая годом, эта цифра колеблется в пределах между 110 до 145 г / л. Зная эти цифры, и регулярно, по предписанию врача сдавая кровь, можно отслеживать нормальный уровень гемоглобина и не допустить развития такой болезни, как железодефицитная анемия.
Это заболевание является достаточно коварное и может не выдавать себя, при этом ослабляя защитные силы организма младенца. Специалисты отмечают, что анемия довольно распространенное заболевание, с которым сталкиваются множество детей. Однако не стоит отчаиваться, ведь при своевременной диагностике и адекватном лечении, оно бесследно исчезает.
Специалисты отмечают, что анемия довольно распространенное заболевание, с которым сталкиваются множество детей. Однако не стоит отчаиваться, ведь при своевременной диагностике и адекватном лечении, оно бесследно исчезает.
Принимаем меры
Относительно профилактических мер, то они начинаются еще на том этапе, когда ребенок находится в утробе. Сюда относится сбалансированное питание, богатое витаминами и минералами, физическая активность и достаточно свежего воздуха. Новорожденным можно помочь только грудным вскармливанием — потому что это залог правильной микрофлоры кишечника, что влечет за собой усвоение всех необходимых веществ.
Немного старшим деткам нужно следить за рационом питания. Здесь основным моментом является то, что белки железа усваиваются только в сочетании с витамином С и антиоксидантами, а источником этих соединений являются свежие овощи и фрукты. Даже если вы принимаете препараты железа, это не очень эффективный способ через малую усвояемость синтетического аналога. Поэтому, в вашем рационе и рационе вашего ребенка должны быть такие блюда, как салаты из свежих фруктов, а перекусы на основе фруктов, а не булочки, пирожные и т.д.
Поэтому, в вашем рационе и рационе вашего ребенка должны быть такие блюда, как салаты из свежих фруктов, а перекусы на основе фруктов, а не булочки, пирожные и т.д.
Да, кстати, железо плохо усваивается и вымывается из организма при потреблении сахара и рафинированных продуктов, таких как белая мука и изделия из нее. Поэтому, как видим, лучшая профилактика (да и лечение проблемы, в том числе) — это здоровая пища на столе. Здоровье и баланса вам во всем!
Почему уровень гемоглобина в крови скачет то вверх, то вниз и как его держать в норме. — Верис
Гемоглобин в крови ниже нормы — это плохо. Выше нормы — ещё хуже. Почему его уровень в крови скачет и что делать, чтобы этот показатель всегда был в норме?
1. Главная функция гемоглобина — транспортировка кислорода во все органы и ткани. Понятия нормы гемоглобина у мужчин и женщин разнятся (для женщин нормальный уровень гемоглобина — 120-140 г/л, у мужчин — 130-160 г/л).

Для беременных женщин (организм которых работает за двоих) и для младенцев нормальным уровнем гемоглобина считается 110 г/л. Однако будущим мамам необходимо постоянно контролировать уровень гемоглобина. Его недостаток может вызвать преждевременные роды или задержку развития плода, а избыток — смерть ребёнка.
Даже у здоровых женщин при длительном снижении уровня гемоглобина может отмечаться слабость, головокружение, снижение аппетита, сонливость, падение работоспособности, сухость кожи, ломкость ногтей, хрупкость и выпадение волос.
Нередко это отмечается у пациентов с воспалительными заболеваниями желудочно-кишечного тракта: воспалённая слизистая желудка не может полноценно усваивать железо.
 Бледность — отличительная особенность пациентов, страдающих этими заболеваниями.
Бледность — отличительная особенность пациентов, страдающих этими заболеваниями. 3. Однако высокий уровень гемоглобина — это не повод для радости. Чаще всего это симптом опасных заболеваний (эритроцитоза, сгущения крови, врождённого порока сердца, последствий ожога, кишечной непроходимости, сердечной и лёгочной недостаточности, обезвоживания).
4. У детей высокие показатели гемоглобина — косвенный признак болезни крови или онкологических заболеваний. Поэтому оставлять без внимания высокий гемоглобин крайне опасно: нужно обязательно выяснять причину.
Непреходящая слабость, снижение аппетита, сонливость, головокружения, извращение вкуса, сухая кожа, ломкие ногти, выпадение волос, заеды в уголках рта.
6. Признаки высокого гемоглобина
Сходны с признаками гепатитов. Желтушное окрашивание кожи, склер, нёба и языка, зуд, увеличение печени, нарушение сердечного ритма, бледность, худоба.
Сдать анализ крови в лаборатории и оперативно получить консультацию врача-гематолога (взрослого или детского) можно у нас в Семейной клинике.

Имеет ли значение пороговый уровень гемоглобина при трансфузии у новорожденных с низким весом?
Актуальность
В ранее выполненных исследованиях получены ограниченные данные, что высокий порог гемоглобина для переливания эритроцитарной массы снижает риск когнитивных нарушений среди детей с чрезвычайно низким весом при рождении и анемией.
Дизайн исследования
В открытое мультицентровое исследование были включены младенцы с весом при рождении 1000 г и менее и гестационным возрастом от 22 недель 0 дней до 28 недель 6 дней. Младенцев рандомизировали в течение 48 часов после рождения в одну из 2 групп: переливание эритроцитарной массы согласно пороговому значению гемоглобина: низкое или высокое пороговое значение, до возраста 36 гестационный недель.
В качестве первичной конечной точки рассматривали комбинированы показатель, включающий смерть и нейрокогнитивные нарушения (задержка умственного развития, церебральный паралич или нарушение слуха или зрения) в возрасте 22-26 месяцев.
Результаты
- В финальный анализ включили 1824 младенца, средний вес при рождении составил 756 г, средний гестационный возраст 25,9 недели.
- Различие в показателе гемоглобина до терапии и после трансфузии составило 19 г/л.
- По данным анализа, смерть или нейрокогнитивные нарушения наблюдались у 50,1% младенцев в группе высокого порогового значения гемоглобина и у 49,8% младенцев в группе низкого порогового значения. Относительный риск составил 1, 95% ДИ 0,92-1,10; P=0,93).
- Через 2 года показатель смертности не различался между группами (16,2% в группе высокого порогового значения гемоглобина, по сравнению с 15%), так же как и частота нейрокогнитивных нарушений (39,6% и 40,3%, соответственно).
- На момент выписки из стационара показатель выживаемости без серьезных осложнений составил 28,5% в группе высокого порогового значения гемоглобина и 30,9% в группе низкого порогового значения гемоглобина. Распространенность серьёзных неблагоприятных событий составила 22,7% и 21,7%, соответственно.
Заключение
Согласно результатам исследования среди детей с экстремально низким весом при рождении использование высокого порогового значения гемоглобина при принятии решения о трансфузии эритроцитарной массы не улучшает выживаемость без нейрокогнитивных нарушений.
Источник: Haresh Kirpalani, Edward F. Bell, Susan R. Hintz, Sylvia Tan, et al. N Engl J Med 2020; 383:2639-2651.
СЛУЧАЙ ТЯЖЕЛОЙ МЕТГЕМОГЛОБИНЕМИИ У НЕДОНОШЕННОГО НОВОРОЖДЕННОГО РЕБЕНКА
Главная \ Публикации \ СЛУЧАЙ ТЯЖЕЛОЙ МЕТГЕМОГЛОБИНЕМИИ У НЕДОНОШЕННОГО НОВОРОЖДЕННОГО РЕБЕНКАСЛУЧАЙ ТЯЖЕЛОЙ МЕТГЕМОГЛОБИНЕМИИ У НЕДОНОШЕННОГО НОВОРОЖДЕННОГО РЕБЕНКА.
С.Б. Челноков, Е.А. Яковлева, Н.А. Пудина.
Отделение анестезиологии и реанимации новорожденных,
Муниципальная городская больница №1, главный врач Юрченко В.С., г. Сургут
Оценка кислородного статуса у больных, находящихся в критическом состоянии является одним из наиболее важных компонентов мониторинга, но эта проблема остается сложной до сих пор вследствие ее многогранного характера. Классический анализ газов крови (pH, pCO2, pO2) был, и все еще остается лучшим лабораторным средством для оценки кислотно-щелочного статуса и газового обмена в неотложной терапии. Проблема этого диагностического подхода находится в комплексности оксигенации, о которой классически думают как о наличии трех общих аспектов: поглощение кислорода в легких, транспорта кислорода кровью и освобождение его на уровне ткани, что представляет собой концепцию Глубокой Картины Крови (The Deep Picture), разработанную компанией РАДИОМЕТР (Дания). В то время как эти три аспекта концептуально разделяются, функционально они являются неотделимы.
Классический анализ газов крови (pH, pCO2, pO2) был, и все еще остается лучшим лабораторным средством для оценки кислотно-щелочного статуса и газового обмена в неотложной терапии. Проблема этого диагностического подхода находится в комплексности оксигенации, о которой классически думают как о наличии трех общих аспектов: поглощение кислорода в легких, транспорта кислорода кровью и освобождение его на уровне ткани, что представляет собой концепцию Глубокой Картины Крови (The Deep Picture), разработанную компанией РАДИОМЕТР (Дания). В то время как эти три аспекта концептуально разделяются, функционально они являются неотделимы.
В данном сообщении мы рассматриваем транспортную функцию крови, неразрывно связанную с эритроцитом и гемоглобином. Гемоглобин, сложный протеин, состоит из железосодержащих групп гема и белкового остатка (глобин). Динамическое взаимодействие гема с глобином придает гемоглобину уникальные свойства для обратимого процесса транспорта кислорода от легких до уровня тканей, протекающего без энергетических затрат. Содержание общего гемоглобина отражает кислородную емкость крови. Однако, нормальная концентрация гемоглобина – еще не гарантия нормальной транспортной способности крови, поскольку общая концентрация гемоглобина включает в себя также и дисгемоглобины, такие как карбокси-, мет- и сульфгемоглобин (CO2Hb, MetHb, SulHb), не способные связываться с кислородом. При значительном повышении уровня дисгемоглобинов снижается кислородная емкость крови, что в конечном итоге приводит к тканевой гипоксии.
Содержание общего гемоглобина отражает кислородную емкость крови. Однако, нормальная концентрация гемоглобина – еще не гарантия нормальной транспортной способности крови, поскольку общая концентрация гемоглобина включает в себя также и дисгемоглобины, такие как карбокси-, мет- и сульфгемоглобин (CO2Hb, MetHb, SulHb), не способные связываться с кислородом. При значительном повышении уровня дисгемоглобинов снижается кислородная емкость крови, что в конечном итоге приводит к тканевой гипоксии.
В нормальных условиях в эритроцитах при обменных процессах всегда образуются известные количества метгемоглобина. Биологическое восстановление метгемоглобина происходит медленно под воздействием фермента метгемоглобинредуктазы, так что в цельной крови здорового человека содержание метгемоглобин не превышает 2% общего содержания гемоглобина. У новорожденных активность этого энзима существенно снижена и достигает уровня взрослого к 4-месячному возрасту. По литературным данным референтные значения MetHb у взрослых составляют 0,03 – 0,6%. В доступной нам литературе обнаружить ссылки на референтные значения MetHb у новорожденных не удалось.
В доступной нам литературе обнаружить ссылки на референтные значения MetHb у новорожденных не удалось.
Метгемоглобинемия – состояние, характеризующееся увеличенным количеством гемоглобина, в котором отмечается окисление двухвалентного железа гемоглобина в трехвалентное с потерей способности к обратимой связи с кислородом и развитие гемической гипоксии различной степени. Большинство случаев метгемоглобинемии связаны с приемом лекарственных средств или химических соединений, содержащих нитро- и аминогруппы. Попадая в организм, метгемоглобинообразователи превращают гемоглобин в метгемоглобин. Как было указано выше, метгемоглобин не способен переносить кислород от легких к тканям, приводя к снижению кислородной емкости крови. Кроме того, он смещает кривую диссоциации оксигемоглобина влево, в результате чего снижается способность отдавать кислород тканям. Эти два механизма в результате приводят к тканевой гипоксии.
При отравлении метгемоглобинообразователями в клинической картине у взрослых наблюдаются следующие симптомы: цианоз, головная боль, поверхностное дыхание, диспноэ, головокружение, спутанность сознания, понижение артериального давления, судороги, кома.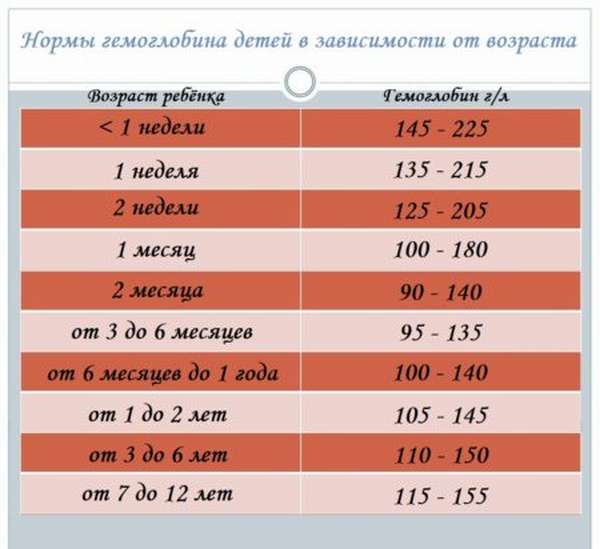
У взрослых различают 3 степени тяжести отравления:
- Легкой степени – содержание метгемоглобина 15-20% (слабость, головная боль, цианоз).
- Средней степени тяжести – содержание метгемоглобина 30-40% (сильная головная боль, оглушенность, мышечная слабость, тошнота, рвота, цианоз.
- Тяжелое отравление – содержание метгемоглобина 60-70% (полная потеря сознания, кома). Может закончиться фатально.
Таким образом, диагностика метгемоглобинемии является актуальной проблемой. В качестве иллюстрации мы приводим собственное наблюдение случая тяжелой метгемоглобинемии у недоношенного новорожденного ребенка.
Недоношенная девочка И. находилась на лечении в отделении анестезиологии и реанимации новорожденных (ОАРН), муниципальной городской больницы №1 г. Сургута с 5.03.02 по 14.03.02 с диагнозом: РДС 1 типа (отечный синдром в легких).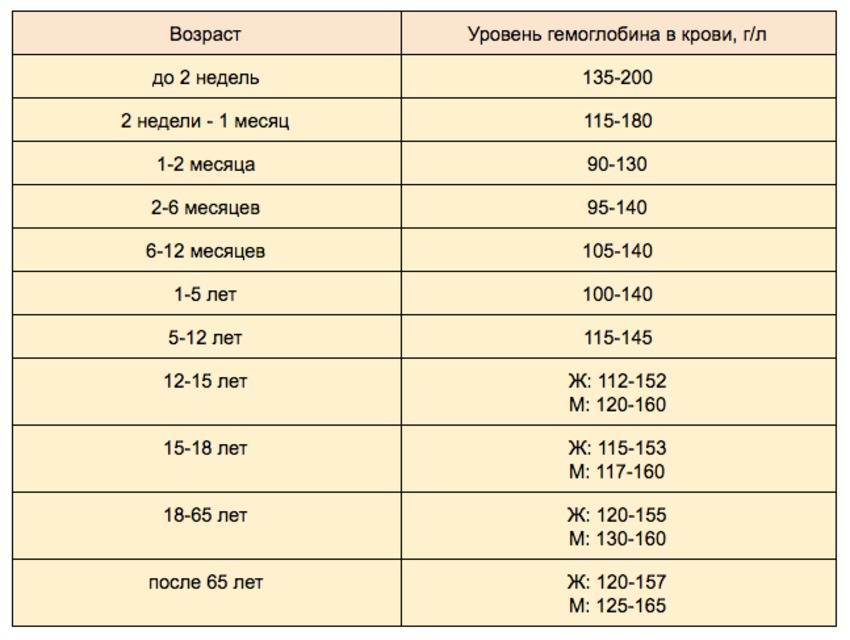 Церебральная ишемия 2 степени, синдром угнетения ЦНС. Конъюгационная желтуха 2 степени. ТДМ ЛЖ. Недоношенность 1 ст.
Церебральная ишемия 2 степени, синдром угнетения ЦНС. Конъюгационная желтуха 2 степени. ТДМ ЛЖ. Недоношенность 1 ст.
Из анамнеза известно, что девочка родилась от женщины 39 лет, от 3 беременности, 2 родов с массой тела 2300, рост 47 см. В анамнезе у женщины предыдущие беременности закончились одним медицинским абортом, одними оперативными родами. Настоящая беременность протекала на фоне анемии 1 степени в I и II половине, во II половине беременности отмечалась протеинурия. Роды преждевременные оперативные в 34 недели по поводу угрозы разрыва рубца на матке. Оценка по шкале Апгар при рождении 6/6 баллов. В связи с нарастающим РДС на 10 минуте жизни ребенку произведена интубация трахеи и применена искусственная вентиляция легких (ИВЛ). Ребенок переведен в ОАРН в очень тяжелом состоянии в возрасте 15 минут жизни, помещен в кувез, начата аппаратная ИВЛ респиратором “Babylog 8000 plus”.
С момента поступления в ОАРН ребенку проводилось следующее лечение: ИВЛ в режимах SIPPV, SIMV, инфузионная терапия 5% раствором глюкозы с добавлением электролитов, кардиотоническая терапия добутрексом с подбором доз, комплексная антибактериальная (зинацеф, гентамицин, роцефин) и симптоматическая терапия. Ребенок находился под постоянным контролем витальных функций (ЧСС, ЧД, АД, Sat, t), транскутанным мониторингом газов крови (ТСМ-3 TINA), показателей КОС.
Ребенок находился под постоянным контролем витальных функций (ЧСС, ЧД, АД, Sat, t), транскутанным мониторингом газов крови (ТСМ-3 TINA), показателей КОС.
Исследование проб крови проводилось на газоанализаторе ABL 735 фирмы РАДИОМЕТР (Дания), которым оснащена экспресс-лаборатория, находящаяся на территории ОАРН в непосредственной близости от постели больного. Данный газоанализатор позволяет проводить мониторинг ряда показателей, таких как показатели КОС, газовый состав крови, кислородный статус, общий гемоглобин и его дериваты (FO2Hb, FHHb, FCO2Hb, FMetHb, FHbF), осмолярность и электролиты (K, Na, Ca, Cl), глюкозу, лактат и билирубин.
За время пребывания ребенка в ОАРН проводилось обследование: контроль клинических анализов крови и мочи, рентгенологическое обследование, бактериологический мониторинг, мониторинг КЩС. Уровень МеtHb (метгемоглобин) при поступлении – 0,3%.
Состояние ребенка на фоне проводимого лечения с положительной динамикой. Проявления дыхательной и сердечно-сосудистой недостаточности купированы. На 6-е сутки жизни ребенок экстубирован, переведен на спонтанное дыхание, не требовал дополнительной оксигенации. В неврологическом статусе у ребенка отмечалась положительная динамика, стал активным, мышечный тонус и физиологические рефлексы в пределах возрастной нормы, крик был достаточно громкий, открывал глазки.
Проявления дыхательной и сердечно-сосудистой недостаточности купированы. На 6-е сутки жизни ребенок экстубирован, переведен на спонтанное дыхание, не требовал дополнительной оксигенации. В неврологическом статусе у ребенка отмечалась положительная динамика, стал активным, мышечный тонус и физиологические рефлексы в пределах возрастной нормы, крик был достаточно громкий, открывал глазки.
С 3 суток жизни начато зондовое энтеральное кормление смесью “Альпрем”. В связи с дисфункцией желудочно-кишечного тракта (периодические срыгивания, застойное содержимое в желудке), в комплекс лечения был добавлен метоклопрамид – metoclopramide hydrochloride (церукал) в дозе 0,05 мг/кг/сутки в/в струйно трехкратно. На фоне применения метоклопрамида срыгивания прекратились. Постепенно расширялся объем энтерального питания, стал сосать соску. В связи с периодическими застойными явлениями в желудке курс метоклопрамида продолжался.
На 9-й день жизни состояние ребенка резко ухудшилось. Появился цианоз носогубного треугольника, акроцианоз, обращал на себя внимание появившийся выраженный серый колорит кожи, нарастающий в динамике. В неврологическом статусе отмечалось выраженное угнетение ЦНС, снижение двигательной активности, снижение рефлексов, выраженная мышечная гипотония, перестал самостоятельно сосать. Однократно отмечался кратковременный приступ анпое. На основании данных транскутанного мониторинга газов крови потребовалась дополнительная оксигенация.
Появился цианоз носогубного треугольника, акроцианоз, обращал на себя внимание появившийся выраженный серый колорит кожи, нарастающий в динамике. В неврологическом статусе отмечалось выраженное угнетение ЦНС, снижение двигательной активности, снижение рефлексов, выраженная мышечная гипотония, перестал самостоятельно сосать. Однократно отмечался кратковременный приступ анпое. На основании данных транскутанного мониторинга газов крови потребовалась дополнительная оксигенация.
При обследовании: показатели КОС, газы крови, кислородный статус, электролиты, глюкоза в пределах нормы, лактат 1,1 ммоль/л, Нt – 48,6% , Нb – 157 г/л, выявлено выраженное повышение уровня МеtHb до 20,7%.
Учитывая выявленные изменения (метгемоглобинемию) нами проведен анализ проводимой медикаментозной терапии. Выявлено, что повышение уровня МеtHb совпало по времени с назначением метоклопрамида (диаграмма №1, стрелкой отмечен день назначения препарата).
Диаграмма №1
Метоклопрамид был отменен и внутривенно (в/в) капельно назначен 5% раствор аскорбиновой кислоты из расчета 200 мг/кг/сутки с 5% раствором глюкозы. После в/в капельного введения 250 мг 5% аскорбиновой кислоты (5,0 мл) в течении 6 часов при контрольном исследовании отмечено снижение МеtHb с 20,7 до 13,8%. После повторного капельного в/в введения 150 мг 5% аскорбиновой кислоты (3,0 мл) уровень МеtHb снизился с 13,8 до 1,9% (диаграмма №2). На фоне проведенного лечения и купирования метгемоглобинемии состояние ребенка улучшилось – исчез цианоз носогубного треугольника, акроцианоз, кожные покровы стали розовыми, в неврологическом статусе – наросла двигательная активность, отмечено оживление рефлексов и повышение мышечного тонуса, стал открывать глазки и сосать соску. По данным КОС и транскутанного мониторинга газов снижена зависимость от введения кислорода.
После в/в капельного введения 250 мг 5% аскорбиновой кислоты (5,0 мл) в течении 6 часов при контрольном исследовании отмечено снижение МеtHb с 20,7 до 13,8%. После повторного капельного в/в введения 150 мг 5% аскорбиновой кислоты (3,0 мл) уровень МеtHb снизился с 13,8 до 1,9% (диаграмма №2). На фоне проведенного лечения и купирования метгемоглобинемии состояние ребенка улучшилось – исчез цианоз носогубного треугольника, акроцианоз, кожные покровы стали розовыми, в неврологическом статусе – наросла двигательная активность, отмечено оживление рефлексов и повышение мышечного тонуса, стал открывать глазки и сосать соску. По данным КОС и транскутанного мониторинга газов снижена зависимость от введения кислорода.
Диаграмма №2
На 10-е сутки уровень MetHb – 0,7%, ребенок для дальнейшего лечения переведен в отделение патологии новорожденных, на 16 сутки жизни ребенок в удовлетворительном состоянии выписан домой.
Учитывая возникшую клиническую ситуацию и выявленную патологию, с целью выяснения причин метгемоглобинемии у данного ребенка, нами проведен анализ проводимой ему медикаментозной терапии. Известно, что метгемоглобинемию вызывают препараты, содержащие нитро- и аминогруппы. Из всех препаратов, которые получал ребенок аминогруппы содержали следующие препараты: метоклопрамид, зинацеф, гентамицин, роцефин, эуфиллин, кокарбоксилаза (ККБ). Анализ показателей МеtHb, позволил сделать вывод, что несмотря на применение перечисленных выше препаратов именно назначение метоклопрамида совпало по времени со стойким повышением МеtHb и развитием тяжелой метгемоглобинемии. Отмена этого препарата и проведенная этиотропная терапия привела к нормализации уровня МеtHb и улучшению состояния.
Известно, что метгемоглобинемию вызывают препараты, содержащие нитро- и аминогруппы. Из всех препаратов, которые получал ребенок аминогруппы содержали следующие препараты: метоклопрамид, зинацеф, гентамицин, роцефин, эуфиллин, кокарбоксилаза (ККБ). Анализ показателей МеtHb, позволил сделать вывод, что несмотря на применение перечисленных выше препаратов именно назначение метоклопрамида совпало по времени со стойким повышением МеtHb и развитием тяжелой метгемоглобинемии. Отмена этого препарата и проведенная этиотропная терапия привела к нормализации уровня МеtHb и улучшению состояния.
Далее нами проведен ретроспективный анализ историй болезни 20 новорожденных, находившихся в ОАРН и получавших препараты, содержащие в своем составе аминогруппы.
Все дети были разделены на 2 группы: контрольную группу составили 10 новорожденных, не получавших в комплексной терапии метоклопрамид и исследуемая группа – 10 детей, у которых в составе медикаментозной терапии применяли метоклопрамид (таблица №1).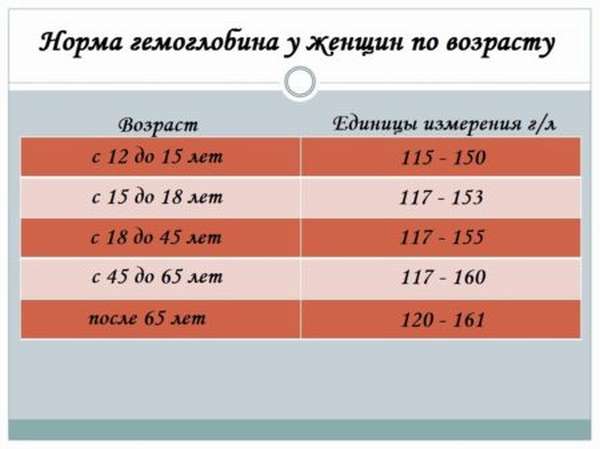
Таблица №1.
Группа | Больные | MetHb (%) |
Контрольная | 10 | 0,2 — 0,8 (среднее 0,5) |
Исследуемая | 10 | 4,6 — 31,5 (среднее 18,05) |
В контрольной группе у детей уровень МеtHb был в пределах нормы – 0,2–0,8%.
В исследуемой группе уровень МеtHb был в пределах 4,6–31,5%. У этой группы новорожденных отмечалось нарастание уровня МеtHb уже к концу первых суток после назначения именно метоклопрамида.
Следует отметить, что метоклопрамид достаточно широко используется в педиатрической практике, в том числе и в неонатологии у детей с дисфункцией желудочно-кишечного тракта. Представленный клинический случай и проведенный нами предварительный анализ показывает, что применение этого препарата далеко не безопасно у новорожденных детей. Следует подчеркнуть, что клиническая картина метгемоглобинемии весьма сходна с клиникой инфекционного токсикоза. По нашему мнению, ухудшение состояния у больных, получавших метоклопрамид, требует четкой дифференциальной диагностики собственно инфекционного процесса с развитием тяжелых метаболических нарушений в виде метаболического ацидоза и метгемоглобинемией. Проведение такой дифференциальной диагностики возможно только при использовании современных технологий, позволяющих в одной пробе крови и на одном газоанализаторе получать надежные измерения газов крови, насыщение кислорода, элекролитов, метаболитов и общего гемоглобина в том числе и его дериватов. Такими возможностями располагает газоанализатор ABL 735 фирмы РАДИОМЕТР, позволяющий в минимальном объеме пробы крови (95 микролитров) определять до 40 параметров, включающих показатели КОС, газового состава крови, гематокрит, фетальный гемоглобин и другие дериваты гемоглобина, осмолярность и электролиты (K, Na, Ca, Cl), глюкозу, лактат и билирубин.
Представленный клинический случай и проведенный нами предварительный анализ показывает, что применение этого препарата далеко не безопасно у новорожденных детей. Следует подчеркнуть, что клиническая картина метгемоглобинемии весьма сходна с клиникой инфекционного токсикоза. По нашему мнению, ухудшение состояния у больных, получавших метоклопрамид, требует четкой дифференциальной диагностики собственно инфекционного процесса с развитием тяжелых метаболических нарушений в виде метаболического ацидоза и метгемоглобинемией. Проведение такой дифференциальной диагностики возможно только при использовании современных технологий, позволяющих в одной пробе крови и на одном газоанализаторе получать надежные измерения газов крови, насыщение кислорода, элекролитов, метаболитов и общего гемоглобина в том числе и его дериватов. Такими возможностями располагает газоанализатор ABL 735 фирмы РАДИОМЕТР, позволяющий в минимальном объеме пробы крови (95 микролитров) определять до 40 параметров, включающих показатели КОС, газового состава крови, гематокрит, фетальный гемоглобин и другие дериваты гемоглобина, осмолярность и электролиты (K, Na, Ca, Cl), глюкозу, лактат и билирубин. Традиционные методики определения MetHb требует больших объемов проб крови, при этом время исследования достаточно длительно.
Традиционные методики определения MetHb требует больших объемов проб крови, при этом время исследования достаточно длительно.
Представленный клинический случай демонстрирует, что использование газоанализатора ABL 735 в нашем отделении позволило своевременно выявить тяжелую патологию в виде метгемоглобинемии, провести адекватную этиотропную терапию и мониторинг ее эффективности.
Проведенный нами анализ показателей метгемоглобина у 20 новорожденных является предварительным и рассматривается нами как повод для дальнейшего изучения дериватов гемоглобина у новорожденных, находящихся в критическом состоянии.
Литература:
- Гусель В.А., Маркова И.В. Справочник педиатра по клинической фармакологии. – Л.; Медицина, 1987. – С. 204.
- Маркова И.В., Калиничева В.И. Педиатрическая фармакология. – Л.; Медицина, 1987. – С. 309–310.
- Маркова И.В., Шабалов Н.П. Клиническая фармакология новорожденных. – СОТИС, С-П, 1993. – С. 183.

- Паничев К.В., Середняк В.Г, Каржан М.В. Отравление метгемоглобинообразователями у детей. // Анестезиол. и реаниматол. – 2000. – № 1. – С. 56–58.
- Педиатрия под редак. Р.Е. Бермана, В.К. Вогана. М.; Медицина, 1994. – Кн. 7. – С. 11, 64.
- Шабалов Н.П. Неонатология – С-П., 1996. – Т. 2 – С. 128.
- Хертх М. Дифференциальная диагностика в педиатрии. М., 1990. – Т. 1. – С. 396 – 397.
- Bolyai J.Z, Smith R.P, Gray C.T. Ascorbic acid and chemically induced methemoglobinemias. Toxical Appl Pharmacol 1972; 21: 176-185.
- Dean J., Schechter A.N. Sickle-cell anemia: molekular and lubar basis of therapeutic approaches. – (3 parts), N.E.Med., 1978. 299, 752, 804, 863.
- Finch C.A. Methemoglobin and sulfhemoglobin. N Engl J Med 1948; 239: 470-478.
- Gibson Q.H. The reduction of methemoglobin in red blood cells and studies on the cause of idiopathic methemoglobinemia. Biochem J., 1948; 42: 13-23.
- Moran R.F. Application of Hemoglobin Derivatives in STAT Analysis.
 – Blood Gas News, 1999. Vol. 8. No. 1. 4–11.
– Blood Gas News, 1999. Vol. 8. No. 1. 4–11. - Pollack E.S., Pollack C.V. Incidence of subclinical methemoglobinemia in infants with diarrhea. Ann Emerg Med 1994; 24: 652-656.[Medline]
- Rehman H.U. Methemoglobinemia. – West J Med., 2001, 174(3). 193–196.
Железодефицитная анемия у детей
Железодефицитная анемия (ЖДА) — гематологический синдром, характеризующийся нарушением синтеза гемоглобина вследствие дефицита железа и проявляющийся анемией и сидеропенией.
Железо — один из основных микроэлементов в организме человека и участвует во многих процессах организма. Дефицит железа проявляется нарушением общей сопротивляемости организма, частыми инфекциями органов дыхания, нарушением функции желудочно-кишечного тракта, центральной и периферической нервной системы, снижением работы и тонуса мышц, кожи и его придатков.
Причины дефицита железа у новорожденного малыша — это дефицит железа у матери в период вынашивания ребенка, дети родившиеся с большой массой тела или недоношенность, патологическое течение беременности (токсикозы, угроза прерывания, острые или обострение соматических и инфекционных заболеваний и др. ).
).
У детей основной причиной ЖДА является недостаточное поступление железа с пищей. При этом более всего страдают новорожденные, находящиеся на искусственном вскармливании неадаптированными молочными смесями, коровьим и козьим молоком. А у детей второго полугодия жизни причинами являются позднее введения прикормов (овощных, мясных пюре), раннее введение молочных продуктов(коровье молоко, кефир, Крепыш, Биолакт, Токтамыш, биойогурты) и большое количество их потребления (более 150-180 гр, и более одного раза в день), скудный однообразный рацион, присутствие в рационе чая до 3-х лет. Так же причиной ЖДА может стать наличие у ребенка синдрома мальабсорбции, хронические болезни кишечника, кровотечения в желудочно-кишечном тракте, глистные инвазии.
ЖДА проявляется общими симптомами. Один из главных и видимых признаков — бледность кожных покровов, слизистых оболочек, конъюнктив глаз. Обращают на себя внимание общая вялость, капризность, плаксивость, легкая возбудимость детей, снижение общего тонуса организма, потливость, отсутствие или снижение аппетита, поверхностный сон, срыгивание, рвота после кормления, понижение остроты зрения. Выявляются изменения со стороны мышечной системы: ребенок с трудом преодолевает физические нагрузки, отмечается слабость, утомляемость, поздно начинает сидеть, ползать, ходить. Во втором полугодии жизни и у детей старше года наблюдаются признаки поражения эпителиальной ткани — шершавость, сухость кожи, ангулярный стоматит, болезненные трещины в уголках рта, глоссит или атрофия слизистой оболочки ротовой полости, ломкость и тусклость волос, их выпадение, матовость, ломкость и расслаивание ногтей, разрушение зубов (кариес), отставание в физическом и психомоторном развитии.
Выявляются изменения со стороны мышечной системы: ребенок с трудом преодолевает физические нагрузки, отмечается слабость, утомляемость, поздно начинает сидеть, ползать, ходить. Во втором полугодии жизни и у детей старше года наблюдаются признаки поражения эпителиальной ткани — шершавость, сухость кожи, ангулярный стоматит, болезненные трещины в уголках рта, глоссит или атрофия слизистой оболочки ротовой полости, ломкость и тусклость волос, их выпадение, матовость, ломкость и расслаивание ногтей, разрушение зубов (кариес), отставание в физическом и психомоторном развитии.
В зависимости от степени тяжести заболевания выявляются симптомы поражения органов и систем: сердечно-сосудистой — в виде функционального шума в сердце, тахикардии; нервной системы — в виде головных болей, головокружений, обмороков, ортостатических коллапсов. Возможно увеличение размеров печени, селезенки. Со стороны ЖКТ наблюдается затрудненное глотание, вздутие кишечника, диарея, запоры, извращение вкуса — желание малыша есть глину, землю.
К сожалению вышеуказанные проявления начинаются постепенно и развиваются медленно и за частую родители долго не обращают на них внимания что приводит к усилению дефицита железа. Чаще ЖДА выявляются на профилактических осмотрах.
В ЦМиР в детской поликлинике с 01 января 2016 года ЖДА средней и тяжелой степени выставлен 86 детям до 3-х лет, и у 91% анемия алиментарного генеза.
Поэтому уважаемые мамы и папы обратите внимание на рацион вашего ребенка, следите за тем, чтобы ваше чадо получало все необходимое в соответствии с возрастом и присмотритесь к следующим пунктам:
- естественной профилактикой ЖДА у детей первых месяцев жизни является исключительно грудное вскармливание до 6 мес;
- c целью профилактики ЖДА при искусственном вскармливании целесообразно у детей из двойни, тройни, имеющих большую прибавку в массе и недонощенных, использовать смеси, обогащенные железом;
- начинать прикорм не позднее 6-ти месяцев;
- с 7-ми месячного возраста давать малышу ежедневно мясное пюре, далее постепенно добавлять в рацион печень, мясо курицы и рыбу;
- так же постепенно включить в рацион орехи, свежие овощи и фрукты, ягоды (местного происхождения), домашние компоты и морсы, фруктовые соки при отсутствии аллергии;
- включить в рацион малыша кефир и другие виды кисломолочных продуктов не ранее 8-ми месяцев, и не превышать кратность приема более 1-го раза в день (желательно в полдник) ;
- исключить из рациона чай до 3-х летнего возраста;
- не забывайте про профилактику глистных инвазии и своевременную санацию при их наличии;
-
проходить проф.
 осмотр до 1-го года ежемесячно, до 2-х лет ежеквартально, до 3-х лет раз в пол года;
осмотр до 1-го года ежемесячно, до 2-х лет ежеквартально, до 3-х лет раз в пол года;
- при выявлении у вашего ребенка ЖДА, выполнять все рекомендации врача, и знать что в любой стадии ЖДА основное лечение проводится только препаратами железа, а диета обогащенная железом часть лечения;
Участковый педиатр ЦМиР УПС: Серикболова Ж. К.
Анемия у новорожденных — проблемы здоровья детей
Кровопотеря — еще одна причина анемии. Кровопотеря у новорожденного может произойти по-разному. Например, кровь теряется при большом движении крови плода через плаценту (орган, соединяющий плод с маткой и обеспечивающий питание плода) и в кровообращение матери (это называется переливанием крови плода и матери). Кровь также может быть потеряна, если слишком много крови попадает в плаценту во время родов, что может произойти, когда новорожденного слишком долго удерживают над животом матери до того, как будет пережата пуповина.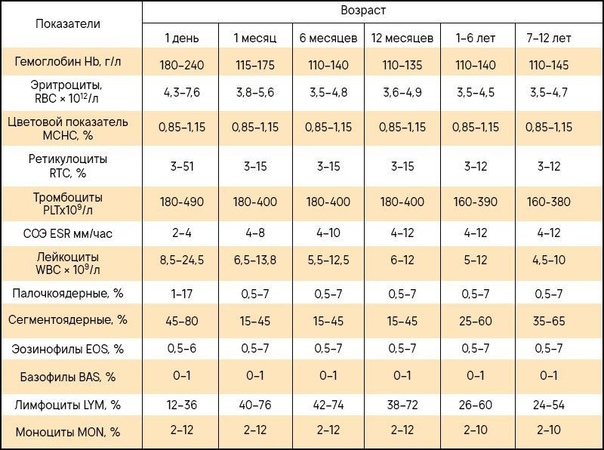
Переливание крови от одного ребенка к другому, при котором кровь перетекает от одного плода к другому, может вызвать анемию у одного близнеца и слишком много крови (полицитемию) у другого.
Плацента может отделяться от матки перед родами (отслойка плаценты), или плацента может прикрепляться не в том месте (предлежание плаценты), что приводит к потере крови у плода.
Кровопотеря может возникнуть при выполнении определенных инвазивных процедур с плодом для выявления генетических и хромосомных аномалий.Инвазивные процедуры — это те, которые требуют введения инструмента в тело матери. Эти процедуры включают амниоцентез, отбор проб ворсинок хориона и пуповинной крови.
Иногда кровопотеря происходит при травме новорожденного во время родов. Например, разрыв печени или селезенки во время родов может вызвать внутреннее кровотечение. В редких случаях кровотечение может возникнуть из-под кожи головы новорожденного, когда во время родов используется вакуум-экстрактор или щипцы.
Кровопотеря также может возникать у новорожденных с дефицитом витамина К.Витамин К — это вещество, которое помогает организму образовывать тромбы и помогает контролировать кровотечение. Недостаток витамина К может стать причиной геморрагической болезни новорожденного, которая характеризуется склонностью к кровотечениям. Новорожденные обычно имеют низкий уровень витамина К при рождении. Чтобы предотвратить кровотечение, новорожденным обычно делают инъекцию витамина К при рождении.
Частый забор крови у больного новорожденного также может способствовать развитию анемии.
Электрофорез гемоглобина | Детская больница CS Mott
Обзор теста
Электрофорез на гемоглобин — это анализ крови, который проводится для проверки различных типов гемоглобина в крови.Гемоглобин — это вещество в красных кровяных тельцах, переносящее кислород.
Наиболее распространенные типы нормального гемоглобина:
- Гемоглобин А .
 Это наиболее распространенный тип гемоглобина, обычно обнаруживаемый у взрослых. Некоторые заболевания, такие как тяжелые формы талассемии, могут вызывать низкий уровень гемоглобина А и высокий уровень гемоглобина F.
Это наиболее распространенный тип гемоглобина, обычно обнаруживаемый у взрослых. Некоторые заболевания, такие как тяжелые формы талассемии, могут вызывать низкий уровень гемоглобина А и высокий уровень гемоглобина F. - Гемоглобин F (гемоглобин плода) . Этот тип обычно встречается у плодов и новорожденных.Гемоглобин F заменяется гемоглобином A (взрослый гемоглобин) вскоре после рождения; после рождения вырабатывается очень небольшое количество гемоглобина F. Некоторые заболевания, такие как серповидноклеточная анемия, апластическая анемия и лейкоз, имеют аномальные типы гемоглобина и повышенное количество гемоглобина F.
- Гемоглобин A2 . Это нормальный тип гемоглобина, который в небольших количествах обнаруживается у взрослых.
Существует более 350 типов аномального гемоглобина. сноска 1 Наиболее распространенными являются:
- Гемоглобин S . Этот тип гемоглобина присутствует при серповидно-клеточной анемии.

- Гемоглобин С . Этот тип гемоглобина плохо переносит кислород.
- Гемоглобин E . Этот тип гемоглобина встречается у людей происхождения Юго-Восточной Азии.
- Гемоглобин D . Этот тип гемоглобина присутствует при некоторых серповидно-клеточных заболеваниях.
Гемоглобин S и гемоглобин C являются наиболее распространенными типами аномального гемоглобина, которые могут быть обнаружены с помощью теста электрофореза.
Электрофорез использует электрический ток для разделения нормального и аномального типов гемоглобина в крови. Типы гемоглобина имеют разные электрические заряды и движутся с разной скоростью. Измеряется количество каждого типа гемоглобина в токе.
Аномальное количество нормального гемоглобина или аномальный тип гемоглобина в крови может означать наличие болезни.Аномальные типы гемоглобина могут присутствовать без каких-либо других симптомов, могут вызывать легкие заболевания, не имеющие симптомов, или заболевания, которые могут быть опасными для жизни. Например, гемоглобин S обнаруживается при серповидно-клеточной анемии, которая представляет собой серьезную аномалию крови и вызывает серьезные проблемы.
Например, гемоглобин S обнаруживается при серповидно-клеточной анемии, которая представляет собой серьезную аномалию крови и вызывает серьезные проблемы.
Зачем это нужно
Электрофорез гемоглобина проводится для:
- Определите каждый тип гемоглобина в крови. Это можно использовать для диагностики определенных типов анемии (например, талассемии).
- Проверить лечение заболеваний, при которых в крови наблюдается аномальный уровень гемоглобина.
- Помогите парам выяснить, насколько вероятно, что у них будет ребенок с определенными формами анемии, которые могут передаваться от родителей к ребенку (по наследству).
Как это делается
Медицинский работник возьмет кровь на анализ:
- Оберните эластичную ленту вокруг вашего плеча, чтобы остановить кровоток. Это увеличивает размер вены под лентой, что упрощает введение иглы в вену.
- Очистите место для иглы спиртом.
- Введите иглу в вену. Может потребоваться более одной иглы.

- Присоедините к игле трубку, чтобы наполнить ее кровью.
- Снимите повязку с руки, когда наберется достаточно крови.
- Поместите марлевую салфетку или ватный диск на место иглы, когда игла будет удалена.
- Надавите на место, а затем наложите повязку.
Как это чувствуется
Образец крови берется из вены на руке.Плечо обернуто резинкой. Может ощущаться стеснение. Вы можете вообще ничего не чувствовать от иглы или можете почувствовать быстрое покалывание или защемление.
Риски
Очень мала вероятность возникновения проблемы из-за взятия пробы крови из вены.
- На этом участке может образоваться небольшой синяк. Вы можете снизить вероятность образования синяков, если надавите на участок кожи в течение нескольких минут.
- В редких случаях после взятия пробы крови вена может опухнуть.Эта проблема называется флебитом. Для лечения этого состояния можно использовать теплый компресс несколько раз в день.
Результаты
Электрофорез гемоглобина — это анализ крови, который проводится для проверки различных типов гемоглобина в крови. Результаты готовы через несколько дней.
Нормальный
Нормальные значения, перечисленные здесь, называемые эталонным диапазоном, являются лишь ориентировочными. Эти диапазоны варьируются от лаборатории к лаборатории, и ваша лаборатория может иметь другой диапазон от нормального. Отчет вашей лаборатории должен содержать диапазон, который использует ваша лаборатория.Кроме того, ваш врач оценит ваши результаты на основе вашего здоровья и других факторов. Это означает, что значение, выходящее за пределы нормальных значений, перечисленных здесь, может быть нормальным для вас или вашей лаборатории.
Гемоглобин A1: | 96,5% –98,5% от общей массы гемоглобина | 9851 90% от общей фракции гемоглобина А2 | 1. |
Гемоглобин F: | 0% –1% от общего гемоглобина или 0–0,01 массовая доля | ||
Аномальные типы гемоглобина : | Нет |
Высокие и низкие значения
- Повышенное, чем обычно, количество гемоглобина A2 и гемоглобина F может означать наличие легкой формы талассемии. Очень низкий уровень гемоглобина А и высокий уровень гемоглобина F может означать более тяжелую форму талассемии.Высокий уровень гемоглобина F может наблюдаться в редком состоянии, называемом наследственной персистентностью гемоглобина плода.
- Гемоглобин S в умеренных количествах может означать наличие серповидно-клеточного признака. Гемоглобин S в больших количествах означает серповидно-клеточную анемию.
- Гемоглобин C в небольших количествах может означать, что присутствует признак гемоглобина C. Гемоглобин С в больших количествах означает болезнь гемоглобина С, которая вызывает анемию и увеличение селезенки.
- Гемоглобин типов S и C означает болезнь гемоглобина S-C, которая вызывает легкую или умеренную форму серповидно-клеточной анемии.
- Гемоглобин E в малых количествах означает наличие признака гемоглобина E. Гемоглобин Е в больших количествах означает болезнь гемоглобина Е, которая вызывает анемию и эритроциты меньшего размера, чем обычно.
- Гемоглобин других типов, кроме S, C, D и E, встречается редко. Но было обнаружено более 350 типов аномального гемоглобина. сноска 2
Что влияет на тест
Причины, по которым вы не сможете пройти тест или почему его результаты могут оказаться бесполезными, включают:
- Переливание крови в течение последних 3 месяцев.
- Имея железодефицитную анемию. Это может привести к ложно заниженным результатам для гемоглобина А2.
О чем думать
Если вы планируете завести детей и у вас обнаруживается аномальный уровень гемоглобина в крови, вам следует обратиться за генетической консультацией. Это может помочь вам и вашему партнеру понять, насколько вероятно, что у вас будут дети с определенными наследственными формами анемии (например, серповидно-клеточной анемией или талассемией).
Это может помочь вам и вашему партнеру понять, насколько вероятно, что у вас будут дети с определенными наследственными формами анемии (например, серповидно-клеточной анемией или талассемией).
Список литературы
Цитаты
- Fischbach FT, Dunning MB III, ред.(2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Консультации по другим работам
- Chernecky CC, Berger BJ (2008). Лабораторные исследования и диагностические процедуры, 5-е изд. Сент-Луис: Сондерс.
- Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям, 8-е изд.
Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Pagana KD, Pagana TJ (2010). Руководство Мосби по диагностическим и лабораторным исследованиям, 4-е изд. Сент-Луис: Мосби Эльзевьер.
Кредиты
Текущий по состоянию на: 23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина
По состоянию на 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Мартин Дж. Габика, доктор медицины, семейная медицина
Fischbach FT, Dunning MB III, eds. (2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Филадельфия: Липпинкотт Уильямс и Уилкинс.
Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Нарушения гемоглобина | Марш десятицентовиков
Ваш ребенок проходит обследование новорожденного перед тем, как выписаться из больницы после рождения. Эти тесты предназначены для выявления редких, но серьезных и в основном поддающихся лечению нарушений здоровья, влияющих на работу организма. Скрининг новорожденного может включать в себя тестирование на определенные нарушения гемоглобина.
Нарушения гемоглобина (также называемые гемоглобинопатиями) — это редкие заболевания крови, которые вызваны проблемами с гемоглобином. Гемоглобин — это белок крови, переносящий кислород. В крови присутствуют разные виды гемоглобина, и есть много видов нарушений гемоглобина. Некоторые из них возникают, когда гемоглобин формируется неправильно или когда ваше тело не вырабатывает достаточное количество гемоглобина.
Эти условия передаются по наследству. Это означает, что они передаются от родителей к ребенку через гены.Гены — это части клеток вашего тела, в которых хранятся инструкции о том, как ваше тело растет и работает. В Соединенных Штатах все младенцы проходят скрининговое обследование новорожденных, чтобы определить, есть ли у них определенные наследственные заболевания при рождении.
При ранней диагностике и лечении большинство детей с этими заболеваниями выживают и могут вести здоровый образ жизни. Однако без лечения заболевания могут привести к серьезным проблемам со здоровьем и даже к смерти. Вот почему так важно обследование новорожденных сразу после рождения.
Дополнительную информацию об этих расстройствах можно найти на сайте genetests.org.
Какие нарушения гемоглобина проверяются при скрининге новорожденных?
The March of Dimes рекомендует проверять всех детей на эти нарушения гемоглобина, которые являются разновидностями серповидно-клеточной анемии (также называемой SCD):
- Болезнь гемоглобина SC (также называемая болезнью гемоглобина SC)
- Серповидноклеточная анемия (также называемая SS гемоглобина или Hb SS)
- Гемоглобин S-бета талассемия
Серповидно-клеточная анемия — это разновидность анемии. Анемия возникает, когда у вас недостаточно здоровых эритроцитов для доставки кислорода к остальному телу.
Анемия возникает, когда у вас недостаточно здоровых эритроцитов для доставки кислорода к остальному телу.
См. Также: Скрининг новорожденных
Последняя проверка: январь 2014 г.
Информация о семейном скрининге новорожденных: признак
На этой странице:
Что такое черта?
Сообщение о чертах гемоглобина
Почему важно знать, есть ли у вас черта гемоглобина
Информационные бюллетени
Часто задаваемые вопросы
Дополнительная информация и ресурсы
Характеристика гемглобина Контактная информация
Что такое черта?
Признак — это когда у человека нормальный гемоглобин и ненормальный гемоглобин.Гемоглобин входит в состав красных кровяных телец, и его задача — переносить кислород по всему телу. Один из видов тестирования, проводимого при скрининге новорожденных, — это поиск группы заболеваний, называемых гемоглобинопатиями.
Гемоглобинопатии — это наследственные заболевания, влияющие на структуру гемоглобина. Возможно, вы знакомы с самой распространенной гемоглобинопатией — серповидно-клеточной анемией. Однако, в отличие от серповидно-клеточной анемии, ожидается, что человек с признаками здоров и может прожить всю жизнь, не зная, что у них есть признаки.Хотя серповидно-клеточный признак является наиболее распространенным признаком, существует также много других признаков (например, признак C, признак E или признак D). Когда какая-либо черта наследуется вместе с нормальным гемоглобином, ожидается, что человек будет здоровым.
Связь с особенностями гемоглобина
Если при скрининге новорожденного будет установлено, что у ребенка есть какая-либо особенность, матери ребенка по почте будет отправлен пакет информации о конкретной особенности, которая была обнаружена у ребенка.
Мы напрямую свяжемся с лечащим врачом или клиникой, указанной в карточке обследования новорожденного, чтобы подтвердить, что они видели ребенка, и отправим им результаты обследования новорожденных. Это одна из причин, по которой больницам и родовспоможникам важно получить имя врача или поликлиники ребенка, чтобы результаты скрининга новорожденного могли быть быстро отправлены им.
Это одна из причин, по которой больницам и родовспоможникам важно получить имя врача или поликлиники ребенка, чтобы результаты скрининга новорожденного могли быть быстро отправлены им.
Родители малышей с особенностями должны:
- Обсудите с врачом ребенка результат, его следующие шаги и важность результата для них самих, их ребенка и их семьи.
- Убедитесь, что их ребенок повторно проверил признак, чтобы подтвердить результат.
- Сохраняйте записи результатов анализов и пакета информации из программы скрининга новорожденных для использования в будущем.
Почему важно знать, есть ли у вас гемоглобин
Гемоглобин передается по наследству от родителей, например, цвет волос или глаз. Если у одного из родителей есть признак гемоглобина, существует 50% (1 из 2) шанс с каждой беременностью иметь ребенка с признаком гемоглобина.
Если у обоих родителей есть гемоглобин, существует 25% (1 из 4) шанс при каждой беременности иметь ребенка с серьезным гемоглобиновым заболеванием, таким как серповидноклеточная анемия.
При каждой беременности у этой пары есть 25% (1 из 4) шанс иметь ребенка с серповидно-клеточной анемией, 50% (2 из 4) шанс иметь ребенка с чертой серповидноклеточной анемии и 25% (1 в 4) шанс иметь ребенка без каких-либо черт или болезней.
Информационные бюллетени
Вы можете найти наши информационные бюллетени о характеристиках на веб-странице «Болезни крови: информация и ресурсы»:
Часто задаваемые вопросы
A: Самая важная причина узнать, есть ли у вас черта характера, — это планирование семьи.Люди, у которых есть какая-либо особенность, подвергаются более высокому риску иметь ребенка с гемоглобиновой болезнью, такой как серповидно-клеточная анемия. Кроме того, есть некоторые редкие проблемы со здоровьем, которые могут возникнуть у людей с особенностями, поэтому для врачей может быть важно ежегодно обсуждать статус черты со своими пациентами. Чтобы узнать о своем индивидуальном риске, поговорите со специалистом в области здравоохранения или генетическим консультантом.
A: Младенцев проверяют при рождении на множество различных нарушений гемоглобина, включая серповидно-клеточную анемию.То, как проводится это тестирование, показывает младенцев, у которых есть особенность, хотя это не то, что искали. Поскольку эта черта наследуется в семье, важно сообщить опекуну ребенка и врачу, что это было обнаружено.
A: Люди любой расы или национальности могут иметь гемоглобин. Определенные типы гемоглобина чаще встречаются у людей определенных национальностей. Например, серповидно-клеточная анемия чаще всего встречается у лиц африканского происхождения к югу от Сахары, но также может быть обнаружена у людей из Южной Америки, Карибского бассейна, Центральной Америки, Италии, Греции, Турции, Саудовской Аравии и Индии.Другие черты, такие как гемоглобин Е, наиболее распространены у лиц юго-восточноазиатского происхождения. Признак гемоглобина D чаще всего встречается у людей восточно-индийского происхождения.
A: Единственный способ узнать, есть ли у вас гемоглобин, — это пройти анализ. Простой анализ крови, называемый электрофорезом гемоглобина, может сказать вам, есть ли у вас признак гемоглобина.
Ответ: Миннесота проводит скрининг на серповидноклеточную анемию с 1988 года.Тестирование также выявляет здоровых младенцев с серповидно-клеточными признаками и другими признаками гемоглобина. К сожалению, MDH требовалось уничтожить пятна крови и результаты анализов у всех людей, у которых пятна крови были собраны до 1 августа 2014 года. Единственное исключение — если родитель предоставил письменное согласие на долгосрочное хранение и использование своего ребенка или ребенка. пятна крови и результаты анализов.Мы понимаем, что NCAA требует, чтобы студенты-спортсмены сообщали свой статус серповидно-клеточных признаков до участия в межвузовской легкой атлетике.
Для студенческих спортсменов доступны следующие варианты:
- Обратитесь в медицинскую карту в больнице, где вы родились, и запросите копию результатов обследования новорожденного.
Возможно, у них уже нет результатов тестов.
- Обратитесь в клинику, в которой вы получали медицинскую помощь в младенчестве, чтобы узнать, есть ли у них копии результатов. Возможно, у них нет результатов тестирования.
- Запишитесь на прием, чтобы пройти анализ крови (электрофорез на гемоглобин) у вашего основного лечащего врача или в студенческой службе здравоохранения.
- Обсудите варианты отказа с отделом легкой атлетики вашего колледжа.
Мы надеемся, что эта информация окажется для вас полезной, и желаем вам больших успехов в учебе! Если у вас есть дополнительные вопросы о тестировании серповидно-клеточных признаков, вы можете поговорить с одним из наших генетических консультантов по телефону 651-201-3548 или написать нам по адресу [email protected]
Дополнительная информация и ресурсы
Вопросы? Позвоните нашим генетическим консультантам по телефону 651-201-3548 или напишите в службу здравоохранения. [email protected]
Полицитемия новорожденного: история вопроса, патофизиология, этиология
Jopling J, Henry E, Wiedmeier SE, Christensen RD. Референсные диапазоны гематокрита и концентрации гемоглобина в крови в неонатальный период: данные многобольничной системы здравоохранения. Педиатрия . 2009 Февраль 123 (2): e333-7. [Медлайн].
Кейтс Э.Х., Кейтс Дж.С. Анемия и полицитемия у новорожденного. Педиатр Ред. .2007 28 января (1): 33-4. [Медлайн].
Дживасанкар М., Агарвал Р., Чавла Д., Пол В.К., Деорари А.К. Полицитемия у новорожденного. Индиан Дж. Педиатр . 2008, январь, 75 (1): 68-72. [Медлайн].
Mimouni FB, Merlob P, Dollberg S, Mandel D. Неонатальная полицитемия: критический обзор и согласованное заявление Израильской ассоциации неонатологов. Acta Paediatr . 2011 Октябрь 100 (10): 1290-6. [Медлайн].
Acta Paediatr . 2011 Октябрь 100 (10): 1290-6. [Медлайн].
Дрю Дж. Х., Гуара Р. Л., Чичелло М., Хоббс Дж. Б..Гипервязкость цельной крови новорожденных: важным фактором, влияющим на последующие неврологические функции, является вязкость, а не полицитемия. Clin Hemorheol Microcirc . 1997 Янв-Фев. 17 (1): 67-72. [Медлайн].
Rosenkrantz TS. Полицитемия и повышенная вязкость у новорожденных. Гемост с семенным тромбом . 2003 октября, 29 (5): 515-27. [Медлайн].
O W, Омори К., Эммануилидес GC, Phelps DL. Переливание плаценты плоду ягненка в утробе матери при острой гипоксии. Am J Obstet Gynecol . 1 июня 1975 г. 122 (3): 316-22. [Медлайн].
Фогарти М., Осборн Д.А., Аски Л. и др. Отсроченное или раннее пережатие пуповины у недоношенных детей: систематический обзор и метаанализ. Am J Obstet Gynecol . 30 октября 2017 г. [Medline].
Am J Obstet Gynecol . 30 октября 2017 г. [Medline].
Ринкон Д., Фоге А., Рохас М. и др. [Время пережатия пуповины и неонатальные осложнения, проспективное исследование] [Испанский]. Педиатр (Barc) . 2014 сен.81 (3): 142-8. [Медлайн].
Mercer JS, Erickson-Owens DA, Collins J, Barcelos MO, Parker AB, Padbury JF. Влияние отсроченного пережатия пуповины на остаточный объем плацентарной крови, уровни гемоглобина и билирубина у доношенных детей: рандомизированное контролируемое исследование. Дж Перинатол . 2017 г., 37 (3): 260-264. [Медлайн].
Андерссон О., Хеллстром-Вестас Л., Андерссон Д. и др. Влияние отсроченного или раннего пережатия пуповины на исходы новорожденных и статус железа через 4 месяца: рандомизированное контролируемое исследование. BMJ . 2011 15 ноября. 343: d7157. [Медлайн]. [Полный текст].
[Медлайн]. [Полный текст].
Хирш Л., Эйтан М., Ашвал Э. и др. Несоответствие околоплодных вод при монохориальной диамниотической беременности двойней ассоциируется с повышенным риском развития последовательности двойная анемия-полицитемия. Пренат Диагностика . 2016 Декабрь 36 (12): 1099-103. [Медлайн].
Vlug RD, Lopriore E, Janssen M и др. Тромбоцитопения у новорожденных с полицитемией: частота, факторы риска и клинические исходы. Эксперт Рев Гематол . 2015 8 (1): 123-9. [Медлайн].
Демпси Е.М., Баррингтон К. Краткосрочные и долгосрочные результаты частичного обменного переливания крови у новорожденного с полицитемией: систематический обзор. Arch Dis Child Fetal Neonatal Ed . 2006, январь 91 (1): F2-6. [Медлайн].
ЭТТИНГЕР Л Младший, Миллз ВБ. Одновременное определение капиллярного и венозного гемоглобина у новорожденного. Дж. Педиатр . 1949 Сентябрь.35 (3): 362-5. [Медлайн].
Verbeek L, Slaghekke F, Sueters M, et al. Гематологические нарушения при рождении у осложненных однояйцевых близнецов. Эксперт Рев Гематол . 2017 июн 10 (6): 525-32. [Медлайн].
Санкар MJ, Agarwal R, Deorari A, Paul VK. Ведение полицитемии у новорожденных. Индиан Дж. Педиатр . 2010 Октябрь 77 (10): 1117-21. [Медлайн].
Сундарам М., Датта С., Наранг А. Добавление жидкости в сравнении с отсутствием добавления жидкости у недоношенных на поздних сроках и доношенных новорожденных с бессимптомной полицитемией: рандомизированное контролируемое исследование. Индийский педиатр . 2016 15 ноября. 53 (11): 983-6. [Медлайн].
[Рекомендации] AAP. Комитет Американской академии педиатрии по вопросам плода и новорожденного: стандартная оценка артериального давления, гематокрита и глюкозы у новорожденных. Педиатрия . 1993 Сентябрь 92 (3): 474-6. [Медлайн].
Morag I, Strauss T, Lubin D, Schushan-Eisen I, Kenet G, Kuint J. Ограничительное ведение неонатальной полицитемии. Am J Perinatol .2011 28 октября (9): 677-82. [Медлайн].
Sainz JA, Romero C, Garcia-Mejido J, Soto F, Turmo E. Анализ максимальной систолической скорости средней мозговой артерии при монохориальной беременности двойней как метод определения последовательности спонтанной анемии-полицитемии близнецов. J Matern Fetal Neonatal Med . 2014 июл.27 (11): 1174-6. [Медлайн].
Вейжоз М., Сананес Н., Северак Ф. и др. Оценка пренатальных и послеродовых диагностических критериев последовательности анемии-полицитемии близнецов. Пренат Диагностика . 2015 марта. 35 (3): 281-8. [Медлайн].
Awonusonu FO, Pauly TH, Hutchison AA. Курение матери и частичное обменное переливание крови при неонатальной полицитемии. Am J Perinatol . 2002 Октябрь 19 (7): 349-54. [Медлайн].
Дрю Дж. Х., Гуара Р. Л., Грауэр С., Хоббс Дж. Б.. Повышенная вязкость пуповинной цельной крови: измерение, определение, частота и клинические особенности. J Детский педиатр . 1991 27 декабря (6): 363-5.[Медлайн].
Паппас А., Делани-Блэк В. Дифференциальная диагностика и лечение полицитемии. Педиатрическая клиника North Am . 2004 августа 51 (4): 1063-86, x-xi. [Медлайн].
Schimmel MS, Bromiker R, Soll RF. Неонатальная полицитемия: оправдано ли частичное обменное переливание крови ?. Клин Перинатол . 2004 Сентябрь 31 (3): 545-53, ix-x. [Медлайн].
Шохат М., Рейснер С.Х., Мимуни Ф., Мерлоб П. Неонатальная полицитемия: II Определение, связанное со временем отбора проб. Педиатрия . 1984, январь 73 (1): 11-3. [Медлайн].
Werner EJ. Неонатальная полицитемия и повышенная вязкость. Клин Перинатол . 1995 22 сентября (3): 693-710. [Медлайн].
Wirth FH, Goldberg KE, Lubchenco LO. Неонатальная гипервязкость: I. Заболеваемость. Педиатрия . 1979 июн.63 (6): 833-6. [Медлайн].
Wong W, Fok TF, Lee CH, et al. Рандомизированное контролируемое исследование: сравнение коллоидов и кристаллоидов для частичного обменного переливания крови для лечения полицитемии новорожденных. Arch Dis Child Fetal Neonatal Ed . 1997 сентябрь 77 (2): F115-8. [Медлайн].
Watchko JF. Общие гематологические проблемы в отделении новорожденных. Педиатрическая клиника North Am . 2015 Апрель 62 (2): 509-24. [Медлайн].
Танигучи К., Сумиэ М., Сугибаяси Р., Вада С., Мацуока К., Саго Х. Последовательность анемии-полицитемии близнецов после лазерной операции по поводу синдрома переливания крови близнецов и материнской заболеваемости. Fetal Diagn Ther .2015. 37 (2): 148-53. [Медлайн].
Сундарам М., Датта С., Наранг А. Добавление жидкостей по сравнению с отсутствием жидкостей у поздних недоношенных и доношенных новорожденных с бессимптомной полицитемией: рандомизированное контролируемое исследование. Индийский педиатр . 2016 15 ноября. 53 (11): 983-986. [Медлайн].
Doshi H, Moradiya Y, Roth P, Blau J. Переменные, связанные со снижением риска внутрижелудочкового кровотечения в большой выборке новорожденных с респираторным дистресс-синдромом. Arch Dis Child Fetal Neonatal Ed . 2016 май. 101 (3): F223-9. [Медлайн].
Hopewell B, Steiner LA, Ehrenkranz RA, Bizzarro MJ, Gallagher PG. Частичное обменное переливание крови при синдроме гипервязкости полицитемии. Am J Perinatol . 2011 28 августа (7): 557-64. [Медлайн].
Уровни гемоглобина при рождении влияют на исходы недоношенных детей
Wikimedia Commons
Краткосрочные исходы, такие как кровоизлияние в мозг, кислородная зависимость, продолжительность пребывания в больнице и смертность недоношенных детей, зависят от целого ряда факторов.К ним относятся гестационный возраст, вес при рождении, пол, дородовые факторы и состояние младенца при рождении и в течение первых нескольких часов жизни.
Назначение дородовых стероидов, использование сурфактанта, лучший контроль температуры и влажности — все это способствовало увеличению выживаемости этих младенцев. С другой стороны, плохо контролируемая материнская гипертензия во время беременности, перинатальная инфекция и дистресс плода, как известно, являются факторами риска худших исходов.
Нормальный уровень гемоглобина при рождении для недоношенных детей колеблется в пределах 15-20 г / дл.Эти уровни и объем крови младенца можно улучшить, отложив пережатие пуповины на 30–120 секунд при родах. Хотя увеличение объема крови отмечается вскоре после родов, повышение гемоглобина становится очевидным через несколько минут или часов после рождения.
Обеспечение недоношенного ребенка дополнительной плацентарной кровью путем отсрочки пережатия пуповины, по-видимому, связано с лучшей стабильностью кровообращения и снижением риска респираторного дистресс-синдрома, кровоизлияния в мозг, некротизирующего энтероколита и необходимости переливания крови.Однако это не улучшило выживаемость недоношенных детей, и поэтому это было целью нашего исследования.
Мы изучили взаимосвязь между уровнем гемоглобина при рождении и краткосрочными исходами, а также смертностью недоношенных детей. В исследование были включены дети, родившиеся в возрасте ≤ 32 недель в больнице Хомертонского университета в Лондоне. В исследовании участвовало около 900 младенцев со средним гестационным возрастом 28,3 недели и массой тела при рождении 1140 г (около 2,5 фунтов).
Низкий уровень гемоглобина при рождении был связан с худшими исходами.
Низкий уровень гемоглобина при рождении был связан с худшими исходами, такими как кровоизлияние в мозг, некротизирующий энтероколит, кислородная зависимость на 36-й неделе (после зачатия), ретинопатия недоношенных и смерть до выписки из неонатального отделения.
После поправки на тяжесть недоношенности и массу тела при рождении низкий гемоглобин все еще ассоциировался с повышенной смертностью. Риск смерти возрастал в четыре раза, если уровень гемоглобина при рождении составлял 18 г / дл.Низкие уровни также были связаны с риском переливания крови, но не были связаны с продолжительностью пребывания в больнице или количеством дней в отделении интенсивной терапии.
Таким образом, наше исследование показало, что низкий уровень гемоглобина при рождении связан со смертностью и необходимостью переливания крови младенцам, родившимся на сроке менее 32 недель гестации. Отсрочка пережатия пуповины при родах может быть использована для улучшения объема крови младенца и уровня гемоглобина, что может улучшить общую выживаемость младенцев в исследуемой группе.
Связь между уровнем гемоглобина при рождении и отдаленными исходами развития нервной системы все еще требует дальнейших исследований. Между тем, измерение уровней гемоглобина при рождении может быть включено в оценки прогнозируемой смертности, такие как индекс клинического риска для младенцев (CRIB) и оценка острой физиологии новорожденных (SNAP), чтобы еще больше повысить чувствительность прогнозов.
Анемия новорожденных — обзор
Послеродовое кровотечение
Потеря крови плода в плаценту может произойти во время родов и может быть причиной неонатальной анемии малой степени.Сообщается, что это происходит, когда новорожденного удерживают значительно выше плаценты после рождения до того, как пуповина пережата. Однако такое расположение обычно не приводит к фетоплацентарному кровотечению; фактически, даже когда новорожденный находится на животе матери, незажатая пуповина обычно переливает кровь плода «в гору» от плаценты к новорожденному.
Новорожденные могут терять кровь при переливании через фетоплацентар, если они рождены с тугой затылочной пуповиной, которая позволяет перекачивать кровь через пупочные артерии к плаценте, одновременно сужая обратный ток от плаценты к ребенку через пупочную вену, что легче сжимается из-за его тонкой стенки.Однако на практике в серии Intermountain Healthcare большинство случаев затылочного пуповины не приводило к неонатальной анемии (Henry et al., 2013).
Кровоизлияние в подлепестковое пространство может произойти до, но гораздо чаще после рождения. Этот тип кровотечения чаще всего наблюдается при тяжелых родах, требующих помощи вакуума или щипцов (Uchil and Arulkumaran, 2003; Kilani et al., 2006; Christensen et al., 2011a). Подпалеальные кровоизлияния потенциально опасны для жизни и должны быть обнаружены как можно раньше, чтобы предотвратить значительную заболеваемость или смертность.В серии Intermountain Healthcare все случаи были диагностированы в течение нескольких часов после рождения, а самые последние — через 6-7 часов после рождения (Christensen et al., 2011a). Подпалеальное кровоизлияние возникает, когда вены, соединяющие подгалеальное пространство, разрываются, позволяя крови скапливаться в большом потенциальном пространстве между апоневротическим галеем и надкостницей черепа. Подпалеальное пространство простирается от орбитального гребня до основания черепа и может вместить объем, эквивалентный всему объему крови новорожденного (Chadwick et al., 1996; Teng and Sayre, 1997).
Подпалеальные гематомы могут образовываться или распространяться из-за таких факторов риска, как коагулопатия или асфиксия, но вакуум-экстракция сама по себе является фактором риска для их развития. Диагноз должен быть строго рассмотрен при наличии скопления жидкости для голосования в зависимых областях головы ребенка в сочетании с признаками гиповолемии. Лечение требует восстановления объема крови и остановки кровотечения. Сообщалось о смерти в результате обескровливания из-за субпалеального кровоизлияния.Один из предлагаемых способов оценки объема потерянной крови — это определить длину окружности головы: примерно 40 мл крови теряется на каждый 1 см увеличения окружности головы (Chadwick et al., 1996). Сообщается, что продолжительность применения вакуума является предиктором повреждения кожи головы, за ней следует продолжительность второго периода родов и установка парамедианной чашки. Из тех, у кого были сообщения о подгалевидных кровоизлияниях, у 80–90% в анамнезе были роды с вакуумной или инструментальной помощью.В серии Intermountain Healthcare все признанные случаи подгалеального кровоизлияния, которые были достаточно серьезными для переливания эритроцитов, произошли после введения вакуума или щипцов. Ограничение частоты и продолжительности вакуумной помощи у младенцев из группы высокого риска может снизить частоту возникновения подгалеальных гематом.
Анемия, возникающая после первых 24 часов жизни у здорового младенца, может быть признаком кровотечения. Кровоизлияния могут быть видимыми или скрытыми. Тазовые роды могут быть связаны со скрытым кровотечением в органы почек, надпочечников, печени или селезенки или в забрюшинное пространство.Рождение макросомных младенцев может привести к кровотечению. Младенцы с тяжелым сепсисом могут кровоточить в мягких тканях и органах на основании ДВС-синдрома.
Кровоизлияние в надпочечники не только вызывает анемию, но и может привести к коллапсу кровообращения из-за потери функции надпочечников. Частота кровоизлияния в надпочечники составляет 1,7 на 1000 рождений (Felc, 1995). Кровоизлияние в надпочечники также может повлиять на окружающие органы. Сообщалось о кишечной непроходимости и дисфункции почек (Pinto and Guignard, 1995).Диагноз можно установить с помощью ультразвукового исследования, во время которого отмечаются кальцификаты или кистозные образования. Кровоизлияние в надпочечники можно отличить от тромбоза почечной вены (RVT) с помощью ультразвукового исследования, поскольку RVT обычно приводит к образованию твердой массы. Иногда обе сущности сосуществуют.
Печень новорожденного склонна к ятрогенным разрывам, что приводит к высокой заболеваемости и высокой смертности (Davies, 1997). Новорожденные с этой проблемой могут протекать бессимптомно, пока не появится гемоперитонеум. Эта проблема может возникать у доношенных и недоношенных детей (Emma et al., 1992) и был связан с компрессиями грудной клетки во время сердечно-легочной реанимации. Сообщалось, что хирургическое вмешательство спасло некоторых младенцев, но смертность высока. Разрыв селезенки может возникнуть в результате родовой травмы или в результате вздутия, вызванного экстрамедуллярным кроветворением.

 5% –3,5% от общего гемоглобина или 0,015–0,035 массовой доли
5% –3,5% от общего гемоглобина или 0,015–0,035 массовой доли