Дисплазия тазобедренных суставов у детей раннего возраста
На приеме у ортопеда в первый месяц жизни ребенка может выясниться неприятная деталь: у малыша — незрелость тазовых костей. Чаще всего при этом детский врач произносит слова «дисплазия тазобедренного сустава», которые мгновенно пугают всех без исключения молодых родителей. Но пугаться — это совсем не то, что нужно делать в этой ситуации. Нужно запастись терпением и строго выполнять рекомендации лечащего врача. Тем не менее все медики окажутся правы, когда скажут вам, что дисплазия суставов, которая осталась без внимания родителей и врачей на первом году жизни малыша, может уже к двум-трем годам сформировать у ребенка тяжелейшие воспалительные процессы, болезненный вывих бедра и в будущем — хромоту на всю жизнь.
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра и у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %). Замечена связь заболеваемости с экологическим неблагополучием. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша.
Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра и у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %). Замечена связь заболеваемости с экологическим неблагополучием. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша.
Дисплазия тазобедренного сустава может проявляться в самых разных формах. Различают три основные формы дисплазий: дисплазию вертлужной впадины — ацетабулярную дисплазию; дисплазию проксимального отдела бедренной кости; ротационные дисплазии.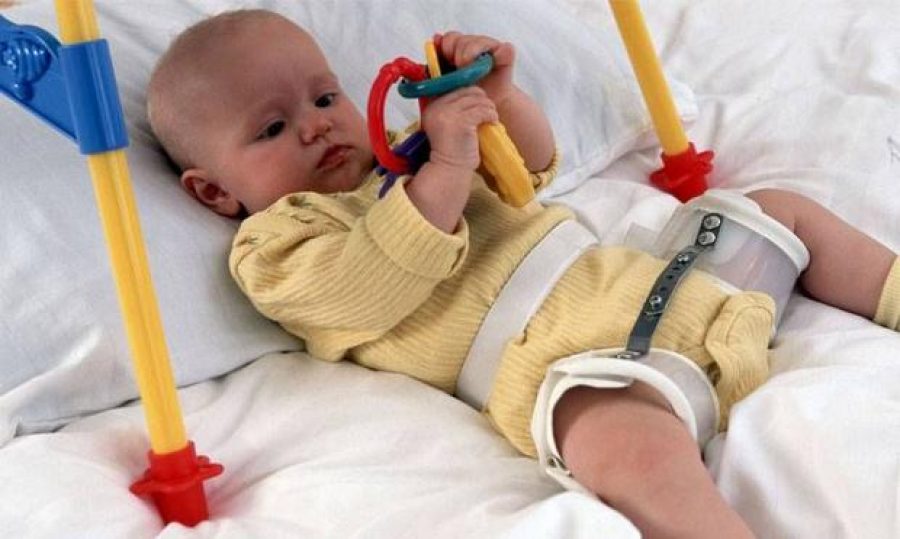
При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Статистика утверждает: до 25 % новорожденных ребятишек имеют ту или иную форму дисплазии тазобедренного сустава, иными словами — рождаются с подвывихами. В большинстве случаев под постоянным наблюдением ортопеда суставы самостоятельно «дорастают» и приходят в анатомическую норму. В остальных — им просто нужно немного помочь.
Предварительный диагноз может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1- 4 месяцев. Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Для уточнения диагноза применяются такие методики, как рентгенография и ультрасонография. У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
При дисплазии существенно изменяется форма, взаимоотношение и размеры структур тазобедренного сустава. Тазобедренный сустав новорождённого даже в норме является незрелой биомеханической структурой. При нарушении развития сустава избыточно эластичные связки и суставная капсула не способны удерживать головку бедренной кости в суставной впадине, она смещается вверх и латерально (кнаружи). При определённых движениях головка бедра может выйти за пределы вертлужной впадины. Такое состояние сустава называется «подвывих». При тяжёлой форме дисплазии тазобедренного сустава головка бедренной кости полностью выходит за пределы вертлужной впадины, такое состояние называется «вывих бедра». Дисплазия тазобедренного сустава может проявляться не только в виде нарушения вертлужной впадины (ацетабулярная дисплазия), но и в виде неправильного развития проксимального отдела бедренной кости.
Дисплазия тазобедренного сустава может проявляться не только в виде нарушения вертлужной впадины (ацетабулярная дисплазия), но и в виде неправильного развития проксимального отдела бедренной кости.
Подозрение на дисплазию возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани. Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок. Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев. Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Медленно отводят бедра равномерно в обе стороны. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину.
Медленно отводят бедра равномерно в обе стороны. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину.
Еще один симптом, свидетельствующий о патологии сустава – ограничение движений. У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола. При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом – на 40-50°.
Основной метод профилактики дисплазии тазобедренного сустава широкое пеленание. Как только в 1971 году национальная оздоровительная программа провела пропаганду широкого пеленания, уже спустя несколько лет только 0,2% ребятишек в возрасте после года страдали этим недугом. Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующее приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки. Массаж и гимнастика. Конкретным упражнениям и приемам для ежедневного массажа и гимнастики вас обучит ваш лечащий ортопед, поскольку набор манипуляций строго зависит от того, как именно недо-сформирован сустав. Использование переносок, слингов, рюкзачков и автокресел. Но только тех моделей, которые позволяют малышу свободно держаться, широко расставив ноги в стороны. В странах Азии и Африки, где женщины издревле носят своих младенцев на себе, привязывая их себе на спину или на живот (то есть ребенок все время проводит в положении сидя, с широко расставленными ножками), такого явления как дисплазия тазобедренного сустава у детей вообще не существует.
Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующее приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки. Массаж и гимнастика. Конкретным упражнениям и приемам для ежедневного массажа и гимнастики вас обучит ваш лечащий ортопед, поскольку набор манипуляций строго зависит от того, как именно недо-сформирован сустав. Использование переносок, слингов, рюкзачков и автокресел. Но только тех моделей, которые позволяют малышу свободно держаться, широко расставив ноги в стороны. В странах Азии и Африки, где женщины издревле носят своих младенцев на себе, привязывая их себе на спину или на живот (то есть ребенок все время проводит в положении сидя, с широко расставленными ножками), такого явления как дисплазия тазобедренного сустава у детей вообще не существует.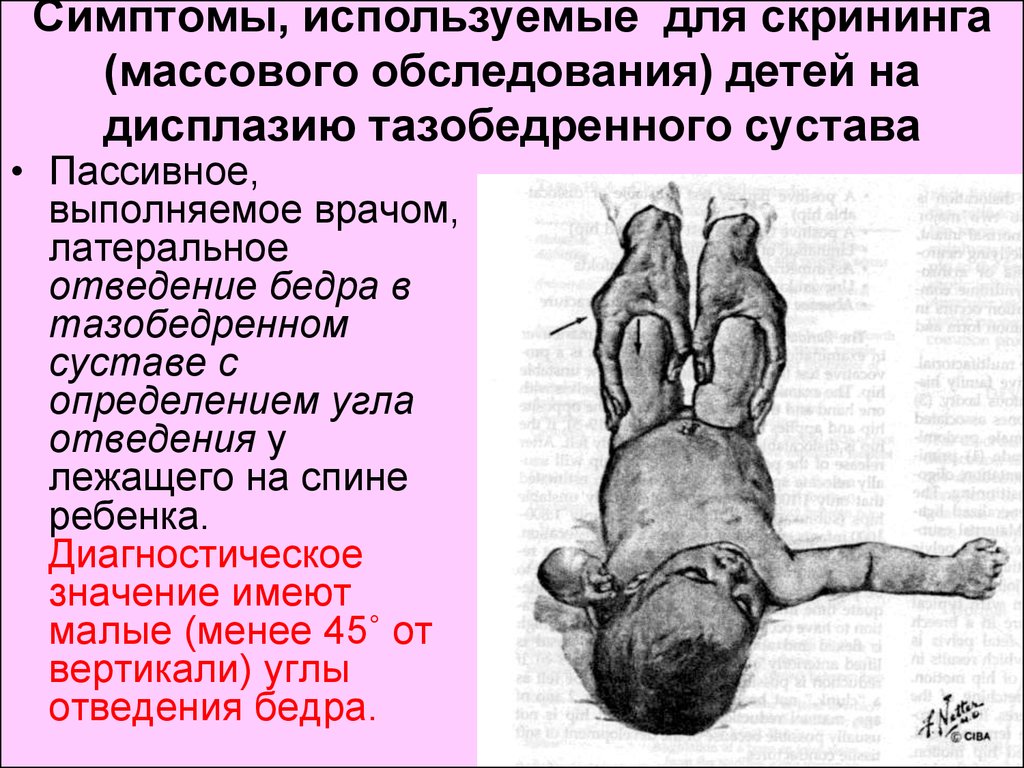
Лечение должно начинаться в самые ранние сроки. Увы, но лечение дисплазии — дело не быстрое. Как правило, оно занимает несколько месяцев, иногда — год-полтора. Это и понятно: тазобедренный сустав не может принять правильное положение и обрасти надежными связками за пару дней. Но поверьте, ваши старания и терпение того стоит! Конечно, не слишком приятно ежедневно «стреножить» свою кроху ортопедическими стременами, а на ночь пеленать его с подушкой между ног или «заковывать» в пластиковый корсет. Но лучше немного погрустить, пока ему еще нет и года, чтобы потом увидеть, как лихо он отплясывает в свои 17-18 лет на выпускном балу. Чем наоборот: умиляться кривенькими ножками сейчас и бездействовать, а потом пожинать ужасные последствия своей беспечности… Не так ли?
Врач-рентгенолог УЗ «3-я городская детская клиническая поликлиника»
Красовский Вячеслав Фёдорович
Дисплазия тазобедренного сустава – клиника «Семейный доктор».
«У Вашего ребенка дисплазия тазобедренного сустава» — очень часто эта фраза из уст доктора ортопеда вызывает у родителей малыша состояние, близкое к эмоциональному потрясению. Но так ли все мрачно и страшно, и что же это за патология?
Но так ли все мрачно и страшно, и что же это за патология?
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав).
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
В первые 7-10 дней жизни ребенка при осмотре можно выявить «симптом щелчка» или «симптом соскальзывания» — вывихивание и вправление бедра в суставе. Выявляются эти симптомы у ребенка следующим образом: в положении на спине сгибают ножки в коленных и тазобедренных суставах под углом 90 градусов. Большие пальцы рук располагаются на внутренней поверхности бедер ребенка, указательный и средний пальцы на наружной. При осторожном отведении и тяге бедер головка бедра вправляется в вертлужную впадину с характерным щелчком.
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов.
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Наиболее широко известный у родителей (так сказать «мамочкин симптом») – ассиметрия подъягодичных складок – не является абсолютным и может быть вызван множеством факторов, но нельзя умалять его значения в диагностике дисплазии тазобедренного сустава, так как это наиболее частый вопрос, с которым обращаются к врачу-ортопеду.
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность. Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
У детей старше года основным симптомом является хромота на пораженную сторону при ходьбе или «утиная» походка при двустороннем процессе.
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т. п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде.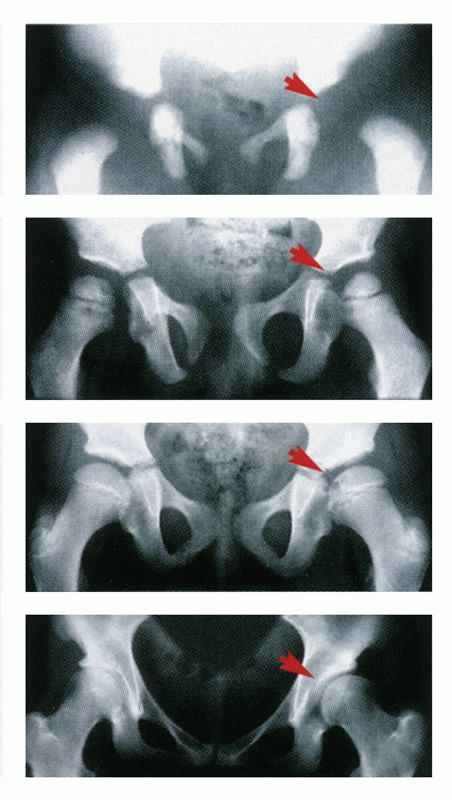 При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
После лечения дисплазии тазобедренного сустава ребенок должен быть оставлен на диспансерном учете у ортопеда на длительное время – от 3-х — 5-ти лет до момента окончания роста. При необходимости выполняются контрольные рентгенограммы 1 раз в 2 года для контроля правильности развития сустава. Так же зачастую накладываются ограничения по нагрузке на сустав. Детям, получавшим лечение по поводу дисплазии тазобедренного сустава, желательно посещение специализированных ортопедических групп в детских дошкольных учреждениях.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
В первую очередь необходимо вовремя показать ребенка ортопеду. Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.
Рекомендуем вам обратиться за консультацией к ортопедам клиники «Семейный доктор» по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму онлайн записи.
Развивающаяся дисплазия тазобедренного сустава
Развивающаяся дисплазия тазобедренного сустава (DDH) — это состояние, при котором шаровидный сустав тазобедренного сустава неправильно формируется у младенцев и детей младшего возраста.
Иногда его называют врожденным вывихом бедра или дисплазией тазобедренного сустава.
Тазобедренный сустав прикрепляет бедренную кость (бедренную кость) к тазу. Верх бедренной кости (головка бедренной кости) округлый, как шар, и находится внутри чашеобразной тазобедренной впадины.
При DDH впадина тазобедренного сустава слишком мелкая, а головка бедренной кости не плотно удерживается на месте, поэтому тазобедренный сустав расшатывается. В тяжелых случаях бедренная кость может выйти из гнезда (вывихнуть).
DDH может поражать одно или оба бедра, но чаще поражает левое бедро. Он также чаще встречается у:
Он также чаще встречается у:
- девочек
- первенцев
- семей, где в детстве были проблемы с тазобедренным суставом (родители, братья или сестры)
- детей, рожденных в тазовом предлежании (стопы или низ вниз) после 28 недель беременности
Без раннего лечения DDH может привести к:
- проблемам с передвижением, например, к хромоте
- боль
- остеоартрит тазобедренного сустава и спины
При ранней диагностике и лечении дети реже нуждаются в хирургическом вмешательстве и чаще развиваются нормально.
Диагностика DDH
Бедра вашего ребенка будут проверены в рамках скринингового медицинского осмотра новорожденного в течение 72 часов после рождения и повторно в возрасте от 6 до 8 недель.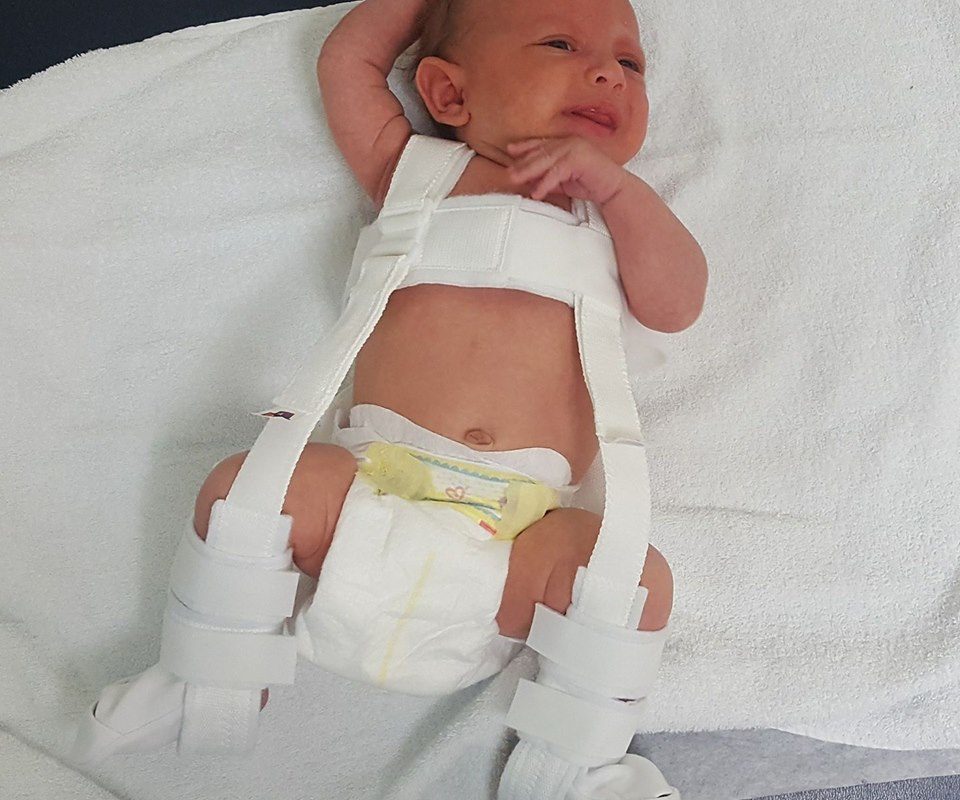
Обследование включает в себя осторожное движение тазобедренных суставов вашего ребенка, чтобы проверить, нет ли каких-либо проблем. Это не должно вызывать у них никакого дискомфорта.
Если врач, акушерка или медсестра считают, что бедро вашего ребенка нестабильно, они должны пройти ультразвуковое сканирование бедра в возрасте от 4 до 6 недель.
Детям в возрасте от 4 до 6 недель также необходимо пройти ультразвуковое сканирование тазобедренного сустава, если:
- в вашей семье были проблемы с тазобедренным суставом в детстве
- ваш ребенок родился в тазовом предлежании (ногами или дном вниз) после 28 лет недели беременности
Если у вас были близнецы или близнецы и один из детей находился в ягодичном предлежании, каждый ребенок должен пройти ультразвуковое сканирование бедер в возрасте от 4 до 6 недель.
Иногда бедро ребенка стабилизируется само по себе до того, как наступит время сканирования, но его все же следует проверить, чтобы убедиться.
Получите помощь и поддержку от благотворительной организации Steps, если вашему ребенку поставили диагноз DDH
Лечение DDH
Привязь Павлика
Младенцам с диагнозом DDH в раннем возрасте обычно назначают тканевую шину, называемую привязью Павлика.
Обеспечивает устойчивое положение обоих бедер ребенка и позволяет им нормально развиваться.
Кредит:
DR P. MARAZZI/SCIENCE PHOTO LIBRARY https://www.sciencephoto.com/media/729142/view
Привязь необходимо носить постоянно в течение 6–12 недель, и ее не должен снимать никто, кроме медицинского работника.
Привязь может быть отрегулирована во время контрольных визитов. Ваш лечащий врач обсудит с вами прогресс вашего ребенка.
Ваша больница предоставит подробные инструкции о том, как ухаживать за ребенком, пока он носит привязь Pavlik.
Сюда будет входить информация:
- как переодевать ребенка, не снимая привязи – подгузники можно носить как обычно старая зубная щетка или щетка для ногтей
- положение ребенка во время сна – его следует класть на спину, а не на бок
- как избежать раздражения кожи вокруг лямок привязи – вам могут порекомендовать обернуть что-то мягкое, гигиенический материал вокруг бандажа
В конечном итоге вам могут дать совет по снятию и замене ремней на короткие периоды времени, пока их нельзя будет снять окончательно.
Вам будет рекомендовано позволять ребенку свободно двигаться, когда привязь снята. Часто рекомендуется плавание.
Часто рекомендуется плавание.
Хирургическое вмешательство
Хирургическое вмешательство может потребоваться, если у вашего ребенка диагностировали DDH после того, как ему исполнилось 6 месяцев, или если привязь Павлика не помогла.
Наиболее распространенная операция называется репозицией. Это включает в себя помещение головки бедренной кости обратно в тазобедренный сустав.
Операция по вправлению проводится под общей анестезией и может быть выполнена одним из следующих способов:
- закрытое вправление — головка бедренной кости помещается в тазобедренную впадину без больших разрезов
- открытое вправление — в паху делается разрез для хирургу поместить головку бедренной кости в тазобедренный сустав
Вашему ребенку может потребоваться ношение гипсовой повязки в течение как минимум 12 недель после операции.
Их бедро будет снова проверено под общим наркозом через 6 недель, чтобы убедиться, что оно стабильно и хорошо заживает.
После этого обследования ваш ребенок, вероятно, будет носить гипсовую повязку еще как минимум 6 недель, чтобы его бедро полностью стабилизировалось.
Некоторым детям также может потребоваться операция на костях (остеотомия) во время открытой репозиции или в более поздние сроки для коррекции деформаций костей.
Признаки поздней стадии DDH
Скрининговое обследование новорожденных и скрининговое обследование новорожденных в возрасте 6–8 недель направлены на раннюю диагностику DDH.
Но иногда после этих проверок могут развиться или проявиться проблемы с тазобедренным суставом.
Если вы заметили, что у вашего ребенка появились какие-либо из следующих симптомов, важно как можно скорее обратиться к врачу:
- 1 нога не может быть отодвинута в сторону так далеко, как другая, когда вы меняете подгузник
- 1 нога кажется быть длиннее другой
- 1 нога волочит при ползании
- вялая или «ковыляющая» походка
Ваш ребенок будет направлен к ортопеду в больнице для проведения ультразвукового сканирования, если ваш врач считает, что у него проблемы с бедро.
Пеленание для здоровья бедер
Бедра ребенка естественным образом становятся более гибкими в течение короткого периода после рождения. Но если ваш ребенок проводит много времени плотно завернутый (спеленанный) с прямыми и прижатыми друг к другу ногами, есть риск, что это может повлиять на развитие его бедер.
Использование безопасных для бедер методов пеленания может снизить этот риск. Убедитесь, что ваш ребенок может свободно двигать бедрами и коленями, чтобы пинаться.
Узнайте больше о безопасном пеленании тазобедренного сустава на веб-сайте Международного института дисплазии тазобедренного сустава
Последняя проверка страницы: 08 августа 2022 г.
Следующая проверка должна быть завершена: 08 августа 2025 г.
Дисплазия тазобедренных суставов у детей | Беременность Роды и младенец
Дисплазия тазобедренного сустава у младенцев | Беременность Рождение и ребенок начало содержания4-минутное чтение
Слушать
Дисплазия тазобедренного сустава (развивающаяся дисплазия тазобедренного сустава — DDH) возникает, когда тазобедренный сустав вашего ребенка не развивается нормально.
Что такое детская дисплазия тазобедренного сустава?
Дисплазию тазобедренного сустава иногда замечают у младенцев, а иногда и у детей примерно в то время, когда они учатся ходить.
Обычно шар в верхней части бедренной кости вашего ребенка (головка бедренной кости) удерживается чашеобразным углублением в тазу. Мяч удерживается в гнезде связками и мышцами.
При дисплазии тазобедренного сустава головка бедренной кости находится не в том месте, и бедро ребенка не будет развиваться правильно.
Никто точно не знает, что вызывает дисплазию тазобедренного сустава. Чаще встречается у детей, которые до рождения находились в ягодичном предлежании. Это чаще встречается у девочек, чем у мальчиков, и может передаваться по наследству.
Это также может быть вызвано тем, что ребенка туго запеленывают или пеленают. Если вы пеленаете ребенка, убедитесь, что он может согнуть ноги.
Как узнать, есть ли у моего ребенка дисплазия тазобедренного сустава?
Иногда дисплазия тазобедренного сустава не очевидна. Врачи и медсестры дошкольного образования проводят регулярные проверки на наличие дисплазии тазобедренного сустава.
Врачи и медсестры дошкольного образования проводят регулярные проверки на наличие дисплазии тазобедренного сустава.
Они ищут ребенка, который:
- имеет неровные кожные складки возле ягодиц или на передней поверхности бедра в паху
- имеет ножки другой длины
- не двигает нормально ногами
- имеет вывернутую лапку
И они ищут ребенка постарше, который:
- поздно сидит или ходит
- наклоняется в сторону при стоянии или ходьбе
- ковыляет при ходьбе
Ваш врач, акушерка или медсестра дошкольного возраста могут проверить бедра вашего ребенка в любое время, но часто проверяют их во время осмотра ребенка:
- при рождении
- через неделю после рождения
- 6 недель после рождения
- 6 месяцев после рождения
- когда они начинают ходить
Ваш врач, акушерка или медсестра дошкольного учреждения могут также назначить УЗИ или направить вас к педиатру (детскому врачу).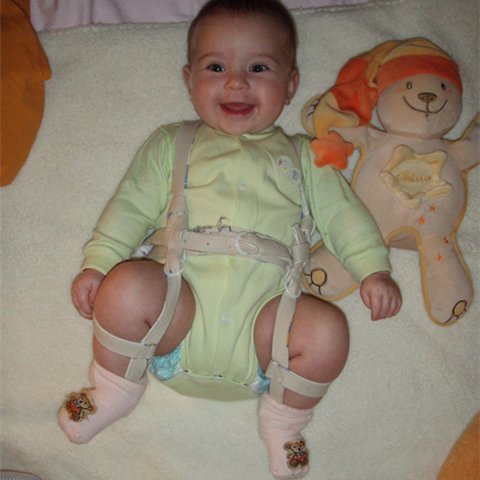
Какое лечение потребуется моему ребенку?
Лечение зависит от возраста вашего ребенка и тяжести состояния.
Если дисплазия тазобедренного сустава обнаружена при рождении, ваш ребенок может носить мягкий корсет (привязь Павлика) или гипсовую повязку до нескольких месяцев. Это помогает бедру нормально развиваться. Младенцы с брекетами обычно проходят регулярные УЗИ, чтобы проверить их прогресс.
Некоторым детям потребуется операция по возвращению головки бедренной кости в гнездо. Это чаще встречается, если детям диагностируют после 6 месяцев. Иногда может потребоваться дополнительная операция.
После лечения бедра вашего ребенка должны развиваться нормально. Ваш врач будет наблюдать за вашим ребенком на предмет редких проблем, таких как артрит.
Куда обратиться за помощью
Если вы считаете, что у вашего ребенка может быть дисплазия тазобедренного сустава, поговорите со своим врачом. Чтобы получить помощь и поддержку в уходе за ребенком, если ему нужна привязь, вы можете поговорить с медсестрой по охране здоровья матери и ребенка в отделении беременности, родов и ребенка по видеосвязи или по телефону 1800 882 436.
. Вы также можете узнать, как:
- кормить ребенка грудью в привязи
- заверните ребенка так, чтобы его ножки могли сгибаться в бедрах
- зафиксируйте ребенка в привязи
- поменяйте ребенку подгузник
- купайте ребенка в привязи
Узнайте больше о дисплазии тазобедренного сустава на веб-сайтах сети детских больниц Сиднея и Международного института дисплазии тазобедренного сустава.
Поговорите с медсестрой по охране здоровья матери и ребенка
Позвоните в отдел беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка 1800 882 436 или видеозвонок. Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
Австралийская ассоциация грудного вскармливания (тазобедренный сустав) , Сеть «Воспитание детей» (бедро: врожденная дисплазия) , Сеть детских больниц Сиднея (Эволюционная дисплазия тазобедренного сустава (DDH)) Узнайте здесь больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: май 2022 г.
Наверх
Нужна дополнительная информация?
Дисплазия тазобедренного сустава — Miracle Babies
Дисплазия тазобедренного сустава, если пациенты-подростки успешно лечились от дисплазии тазобедренного сустава, связанной с развитием Успешное лечение DDH в младенчестве не обеспечивает нормального развития тазобедренного сустава; поэтому может быть рекомендовано последующее наблюдение до наступления зрелости
Узнайте больше на веб-сайте Miracle Babies Foundation
Дисплазия тазобедренного сустава | Австралийская ассоциация грудного вскармливания
Что такое дисплазия тазобедренного сустава?
Подробнее читайте на веб-сайте Австралийской ассоциации грудного вскармливания.
Дисплазия тазобедренного сустава или DDH: младенцы и дети | Сеть «Воспитание детей»
Развивающаяся дисплазия тазобедренного сустава поражает тазобедренный сустав у младенцев и детей младшего возраста. Медицинские работники проверяют наличие DDH при рождении и в течение первого года жизни.
Подробнее на сайте raisingchildren.net.au
Развивающаяся дисплазия тазобедренного сустава (DDH) | Сеть детских больниц Сиднея
Что такое DDH? DDH возникает, когда тазобедренный сустав ребенка не растет нормально
Дополнительная информация на веб-сайте сети детских больниц Сиднея
Ортез для отведения бедра | Сеть детских больниц Сиднея
Ортез отведения бедра Денниса Брауна используется для фиксации бедер ребенка в оптимальном положении
Дополнительная информация на веб-сайте сети детских больниц Сиднея
Болезнь Пертеса — Лучшее здоровье, канал
Большинство детей с болезнью Пертеса в конце концов выздоравливают, но на это может уйти от двух до пяти лет.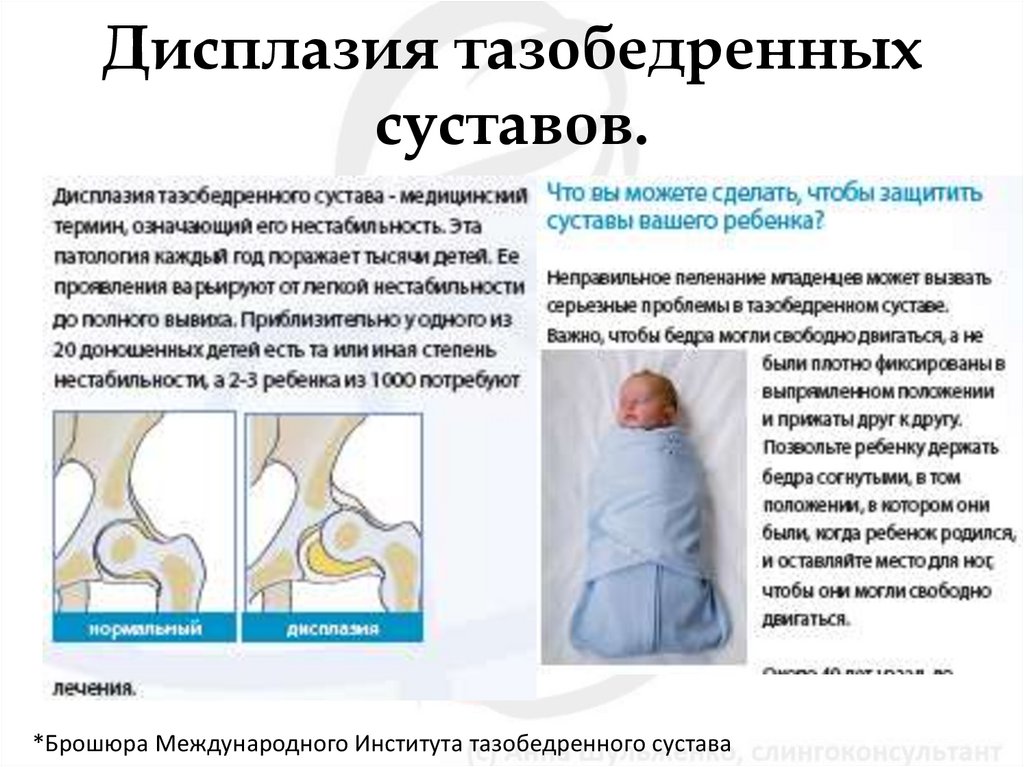
Узнайте больше на веб-сайте Better Health Channel
Безопасность переноски, слинга и рюкзака | Сеть «Воспитание детей»
При выборе переноски, слинга или рюкзака обращайте внимание на правильное положение бедер вашего ребенка. Используйте T.I.C.K.S. Правило безопасного размещения младенцев в слингах.
Подробнее на сайте raisingchildren.net.au
Пеленание ребенка
Пеленание или заворачивание новорожденного поможет уложить его спать и уменьшить количество пробуждений.
Узнайте больше на веб-сайте Беременность, роды и младенец
Обертывание или пеленание младенцев | Красный нос Австралия
Подробнее на сайте Red Nose
Косолапость у младенцев и детей | Сеть «Воспитание детей»
Косолапость — это когда стопа ребенка направлена вниз и внутрь.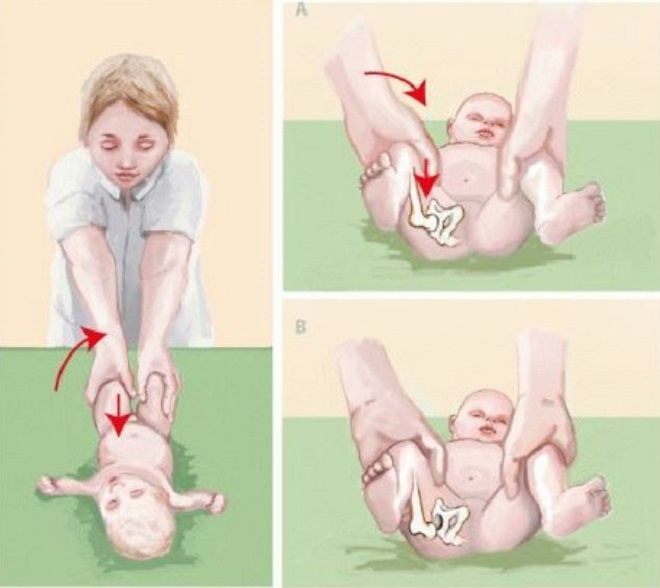 Это структурная проблема и требует раннего лечения. Косолапость также называется эквиноварусной косолапостью.
Это структурная проблема и требует раннего лечения. Косолапость также называется эквиноварусной косолапостью.
Подробнее на сайте raisingchildren.net.au
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
ОКНужен дополнительный совет или руководство от наших медицинских сестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и младенец финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и уходу за ребенком разрабатываются и управляются в рамках строгой системы клинического управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи.
