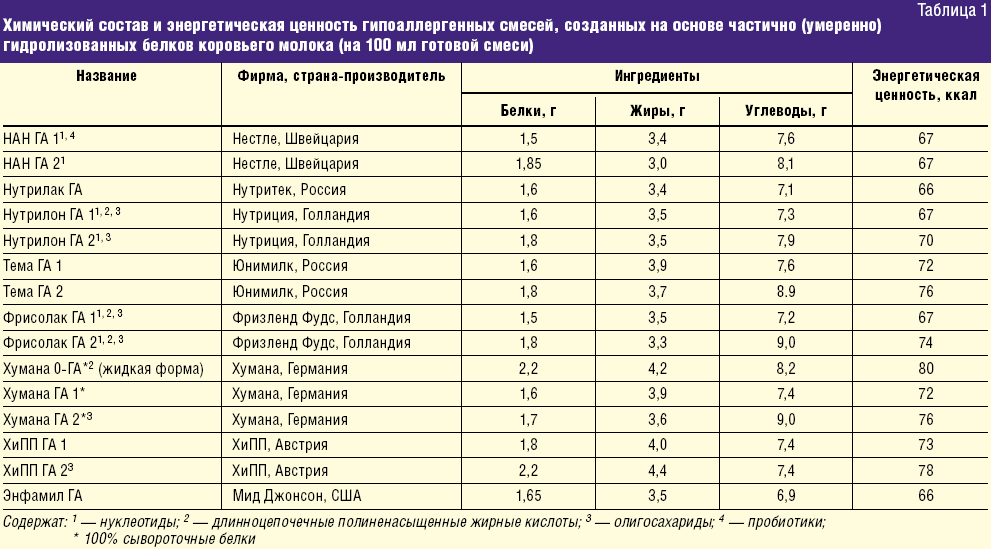
Прием антибиотиков при кормлении грудью
Если беременность длится 9 месяцев, то современные рекомендации по кормлению грудью советуют продолжать грудное вскармливание обязательно 1 год, желательно 2 года. Это очень длительный срок, за который молодую маму могут настигнуть разные неприятности, в том числе инфекционные болезни. После рождения малыша на нее наваливает множество проблем и зачастую она не успевает уделять должного внимания своему здоровью, а это следует делать обязательно. Бессонные ночи, нерегулярный прием пищи и снижение иммунитета способствует тому, что у женщины могут возникнуть заболевания, требующие приема антибиотиков. Что же делать, если необходимо лечения этими препаратами?
Если доктор назначил вам антибиотик, значит на это есть показания. Такие заболевания, как ангина, воспаление легких, инфекции кожи, ЛОР органов, полости рта, инфекционные заболевания почек, мочевыделительной системы опасны не только для мамы, но и для малыша. Ведь инфекция вместе с грудным молоком может проникнуть в организм ребенка.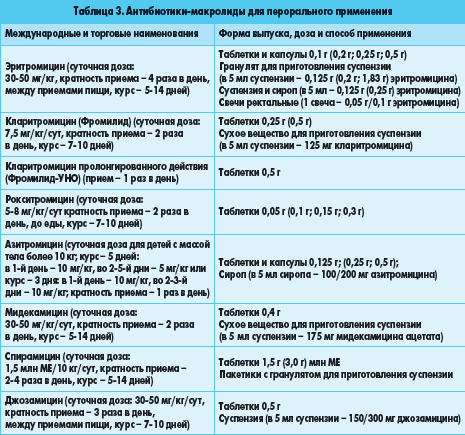
Антибиотики по-разному проникают в грудное молоко при кормлении грудью. Если у вас возникают сомнения, то вы всегда можете обратиться к инструкции по медицинскому применению препарата (бумажный вкладыш в упаковке лекарства), а именно к разделу – применение во время беременности и кормлении грудью.
Наиболее безопасными антибиотиками считаются пенициллиновые антибиотики, цефалоспорины и некоторые макролиды (азитромицин), некоторые фторхинолоны (ципрофлоксацин, левофлоксацин, моксифлоксацин). В том случае ,когда вам назначен антибиотик, противопоказанный во время кормления грудью
В том случае ,когда вам назначен антибиотик, противопоказанный во время кормления грудью
допустимость продолжать ГВ во время приема, когда начать, если недавно употребляли данные препараты?
Ослабленный беременностью и лактацией женский организм подвержен влиянию различных инфекций, которые могут быстро спровоцировать воспалительный процесс.
Есть много способов справиться с болезнью народными средствами, но часто приходится прибегать к помощи таких лекарственных препаратов, как антибиотики.
В период кормления грудью матери нежелательно принимать сильные антибактериальные препараты, но для крайних случаев существуют разрешенные медикаменты, которые не вредят грудничку.
Допустимо ли во время приема антибактериальных препаратов?
Ни одна кормящая мама не застрахована от таких неприятностей, как ангина, гайморит, воспаление легких или мастит. Бывает, что в период грудного вскармливания женщина нуждается в какой-либо операции, срочной или плановой. В таких ситуациях подавить очаги инфекции и исключить дальнейшее воспаление помогут только антибиотики.
Страх перед ними у матерей не вполне оправдан, так как врачи подбирают наиболее безопасные препараты, совместимые с лактационным периодом и не оказывающие негативного влияния на грудное молоко и организм младенца.
К таким лекарствам относятся антибиотики из группы:
- макролидов;
- пенициллинов;
- цефалоспоринов.
В них содержатся компоненты, которые не оказывают серьезного вреда грудному молоку, а значит, не страшны крохе.
ВАЖНО
Показателями безопасности антибиотика при лактации являются:
- небольшой процент проникновения в молоко;
- быстрое выведение из организма;
- отсутствие токсичности.
Существуют сложные случаи, когда разрешенное лекарство оказывается неэффективным и не может уничтожить возбудителя, а женщина находится в тяжелом состоянии. Вредные компоненты лекарственного средства могут проникнуть в молоко и нанести ущерб малышу, поэтому врачи вынуждены назначать препараты, которые не совместимы с лактацией, и настаивают на временном прекращении грудного кормления, которое после окончания терапии можно восстановить.
Высокотоксичными и запрещенными при естественном вскармливании антибиотиками являются средства, относящиеся к группам:
- тетрациклинов;
- фторхинолов;
- сульфаниламидов;
- линкозамидов.
.gif)
Благодаря таким сильнодействующим лекарствам выздоровление наступает довольно быстро.
к оглавлению ↑Через сколько разрешается продолжить ГВ?
Если мама употребляет запрещенные препараты, то грудное вскармливание прекращается на период лечения, а после него врачи рекомендуют подождать еще 3-4 дня, чтобы вредные вещества успели вывестись из организма. Сильные антибиотики способны вызвать риск возникновения негативных последствий не только в женском, но и детском организме.
ВНИМАНИЕ! Не исключено появление дисбактериоза. Спустя указанное время можно начинать прикладывания, при этом контролируя состояние и самочувствие малыша.
При вынужденном прерывании грудного вскармливания маме необходимо регулярно и постоянно сцеживаться не только днем, но и ночью, чтобы сохранить выработку молока, когда закончится лечение.
Всегда нужно предупреждать педиатра о начале приема лекарственных препаратов, доктор назначит ребенку поддерживающую терапию в случае побочных эффектов при возобновлении грудного вскармливания.
Рекомендуется ли сразу возобновлять кормление после окончания курса?
Назначая женщине разрешенный антибиотик, врач должен подсказать, что данное лекарство не повлияет на полезность молока и не навредит малышу. Поэтому мама может без опасений продолжать грудное вскармливание, но при этом важно внимательно наблюдать за реакцией младенца.
Это проявляется в :
- появлении молочницы в полости рта и на половых органах;
- поносе;
- аллергии;
- расстройствах кишечника.
В такой ситуации ребенку помогут лекарственные средства с содержанием бифидо- и лактобактерий, но в первую очередь малышу необходимы консультация и осмотр педиатра.
ВАЖНО! Антибиотик, совместимый с лактационным периодом, лучше пить во время кормления или сразу после него. Так доза, проникающая в молоко, будет наименьшей.
Так доза, проникающая в молоко, будет наименьшей.
При возникновении нежелательных последствий у ребенка матери нельзя прекращать прием антибиотика, так как для достижения положительного результата курс прерывать не рекомендуется. Женщине придется временно перевести дитя на искусственное вскармливание, а через 2 дня после окончания лечения снова возобновить прикладывания к груди.
Сроки возвращения к грудному вскармливанию зависят от периода выведения принимаемого препарата. Если применялись пенициллины или цефалоспорины и естественное вскармливание пришлось приостановить из-за развития у ребенка нежелательных эффектов, то возобновлять кормление грудью можно только через 48 часов после отмены препарата.
При применении азитромицина, необходимо учесть, что он способен поддерживать терапевтические концентрации до семи дней.
Заключение
Самостоятельно выбирать лекарственное средство ни в коем случае нельзя. Антибиотики при естественном вскармливании часто могут таить в себе опасность для здоровья младенца, поэтому следует строго соблюдать назначения врача по поводу вида препарата, дозировки и продолжительности лечения. Только специалист может определить, какая терапия в конкретном случае будет наиболее безопасной и щадящей для мамы и малыша.
Антибиотики при естественном вскармливании часто могут таить в себе опасность для здоровья младенца, поэтому следует строго соблюдать назначения врача по поводу вида препарата, дозировки и продолжительности лечения. Только специалист может определить, какая терапия в конкретном случае будет наиболее безопасной и щадящей для мамы и малыша.
Антибиотик ОАО «Синтез» Цефтриаксон — «Вылечилась и сохранила грудное вскармливание. После антибиотика кормила еще полгода, а ведь врачи кричали, чтоб бросала! »
Понятно, что про антибиотики хорошего особо не напишешь. Желаю всем не сталкиваться с ними лишний раз. Расскажу про свою невеселую историю.
Накануне Нового года я начала подкашливать (несильно), поднялась температура до 37,5, не больше. Думала, что простудилась, и собиралась вылечиться дома. Хорошо, что перед праздниками просто побоялась не сходить в больницу, т.к. если бы сильно припекло, 1 января никто бы меня не лечил, только скорую вызывать.
Хорошо, что перед праздниками просто побоялась не сходить в больницу, т.к. если бы сильно припекло, 1 января никто бы меня не лечил, только скорую вызывать.
Пошла я к терапевту, она меня послушала, сказала, что дыхание нормальное, но сказала сделать флюорографию на всякий случай. Это меня спасло. На следующий день моя карточка уже лежала на учете в регистратуре, у меня была скрытая форма пневмонии. Обалдеть! А я грудью кормлю. . Бросать кормить я категорически не хотела — ребенок ел хорошо, совсем не болел, молока было полно. Пошла к врачу, меня сразу собрались госпитализировать. Я написала отказ, мой маленький ребенок без меня не смог бы.
В общем, стала просить врача назначить что-то, чтобы не прерывать грудное вскармливание. В кабинете сидело 2 терапевта, одна из них начала буквально орать, чтобы я не выдумывала, и бросала кормить (ребенку было 10 месяцев на тот момент). Я это называю «пережитками совдэпии». Сегодня всеми правдами и неправдами стимулируют ГВ, даже если молока нет, а у меня его было полно.
В общем, хорошо, что не она меня вела. Моя врач назначила Цефтриаксон по особой схеме. Конечно, колоть его — это пытка. Мне разбавляли его водой для инъекций и Лидокаином, потому что вытерпеть такой укол чистым невозможно. Он немного масляный, и даже разбавленный довольно болючий. Синяки оставались, хотя колола уколы моя мама очень аккуратно.
Кое-как я выдержала 10 уколов, и сохранила грудное вскармливание таким образом: этот антибиотик максимально концентрируется в крови через 2-3 часа после введения, поэтому я старалась покормить или до укола, или через 5-6 часов после, когда его в крови будет минимально. Ну это с учетом, что мой малыш уже старше 6 месяцев, поэтому днем он спокойно обходился человеческой пищей.
Чтобы не было дисбактериоза, старалась пить много кефира или йогурта, еще пила бактерии типа Линекса. Слава Богу, пронесло.
Через 10 дней сделала повторно флю, все в порядке. А вообще, никому не пожелаю. Антибиотики — это полный кошмар для иммунитета.
Антибиотики — это полный кошмар для иммунитета.
После болезни я успешно докормила ребенка еще полгода, и свернула ГВ. Ребенок доволен, я довольна, моя совесть чиста. Мой сын за 2 года болел всего несколько раз, в пользе ГВ я не сомневаюсь.
P.S. А сегодня прочитала, что от пневмонии умерла известная актриса. Не бойтесь сходить лишний раз к врачу.
Всем здоровья.
SOS! Пропадает молоко после антибиотиков!
- Форум
- Архив
- Кормление
Открыть тему в окнах
Мне назначили сильные антибиотики, которые я пила три дня. До этого было только ГВ. Пятимесячного малыша в это время кормила Нутрилак соя (у него непереносимость коровьего молка), каждые три часа сцеживалась (и ночью тоже), молока было много, грудь наливалась до «комочков», сцеживала все, до конца.
 А вот после трех дней лечения молока нет. Жалкие капли, грудь мягкая, не наливается совсем, пью много, не нервничаю, ребенок истошно кричит, сейчас снова дала ему смесь, уснул. Сегодня лежу с ним, постоянно даю грудь, по дому ничего не делаю. Могу выдавить каплю только после нескольких движений руками. Что делать то? В три месяца у меня было подобное (кризис, видимо) справились вот таким лежанием и постоянным сосанием. Помогите советами, пожалуйста!
А вот после трех дней лечения молока нет. Жалкие капли, грудь мягкая, не наливается совсем, пью много, не нервничаю, ребенок истошно кричит, сейчас снова дала ему смесь, уснул. Сегодня лежу с ним, постоянно даю грудь, по дому ничего не делаю. Могу выдавить каплю только после нескольких движений руками. Что делать то? В три месяца у меня было подобное (кризис, видимо) справились вот таким лежанием и постоянным сосанием. Помогите советами, пожалуйста!Мне кажется, это у вас просто от ослабленности организма. Прикладывайте ребёнка чаще и бутылку ему не давайте, докармливайте с ложечки/чашечки.
Может быть из-за нервов, окситоцин пропал. Можете успокоится?
Антибиотики как прямая причина то тут ни при чем.
 Молока стало мало из-за Ваших экспериментов со смесями, которые я не поняла зачем были сделаны. Сейчас полно антибиотиков совместимых с ГВ.
Молока стало мало из-за Ваших экспериментов со смесями, которые я не поняла зачем были сделаны. Сейчас полно антибиотиков совместимых с ГВ.
Если хотите вернутьв се «взад» перестаньте давать смесь и «повесьте» ребенка на грудь. То, что она мягкая ничего не значит. Я «мягкой» грудью двух детей кормила долго и счастливо.
Вы первого ребенка до коле кормили? Вам известно понятие установившейся лактации, когда грудь вообще не наполняется? Если нет, то почитайте об этом. Пить много не надо. Избыток жидкости может лактацию подавлять. Пейте по жажде, ешьте питательную еду. Еще можно непосредственно в момент кормления пить что-то теплое и вкусное(Ваш любимый напиток). Кино какое-нибудь приятное себе включить и тп. То есть устроить максимально расслабляющую Вас обстановку.Спасибо большое за советы. Первого кормила до 3.5, поэтому теорию всю знаю.
.gif) Антибиотики нужно было пить только те, которые несовместимы с ГВ, другие не чувствительны. Приятное ничего есть-пить не могу, давно на жесткой диете из-за АД. Ем перловку на воде сегодня, стараюсь максимально успокоиться. Млекоин купила. Спасибо еще раз!
Антибиотики нужно было пить только те, которые несовместимы с ГВ, другие не чувствительны. Приятное ничего есть-пить не могу, давно на жесткой диете из-за АД. Ем перловку на воде сегодня, стараюсь максимально успокоиться. Млекоин купила. Спасибо еще раз!вообще-то перловка м.б. вкусной,даже если просто заправить её оливковым маслом и порезать туда зелень(петрушку,зеленый лук).Ну а если заправку дополнить еще лимонным соком,горчицей(полчайной ложки) и кедровыми орешками,то вообще за уши не оттащить.
И в этот раз справитесь. Просто на фоне болезни и без стимуляции сосанием (сцеживание — это вес-таки не то) хуже молоко стало прибывать.
 Плюс ребенок видимо немного отвык насасывать прилдивы (после бутылки, из которой лилось легко). Не волнуйтесь, все восстановится. Только вот бутылку уберите. Единственным предметом для сосания должна быть грудь.
Плюс ребенок видимо немного отвык насасывать прилдивы (после бутылки, из которой лилось легко). Не волнуйтесь, все восстановится. Только вот бутылку уберите. Единственным предметом для сосания должна быть грудь.Всем спасибо за советы!
анестезия во время грудного вскармливания
Если вы – кормящая мать и столкнулись с проблемами, касающимися зубов, то посетить стоматолога просто необходимо для предотвращения пагубных последствий «запущенного» состояния здоровья зубов.
Для начала нужно разобраться в возможных причинах появления болей в зубах в период кормления грудью. Существует ряд проблем, из-за которых молодые мамы могут почувствовать дискомфорт в зубах:
- Гингивит
- Пародонтит
- Гиперчувствительность.
- Кариес и пульпит.
Это воспаление дёсен, причинами которого могут послужить нехватка витамина С, курение, снижение иммунитета, скудное питание, неправильный прикус.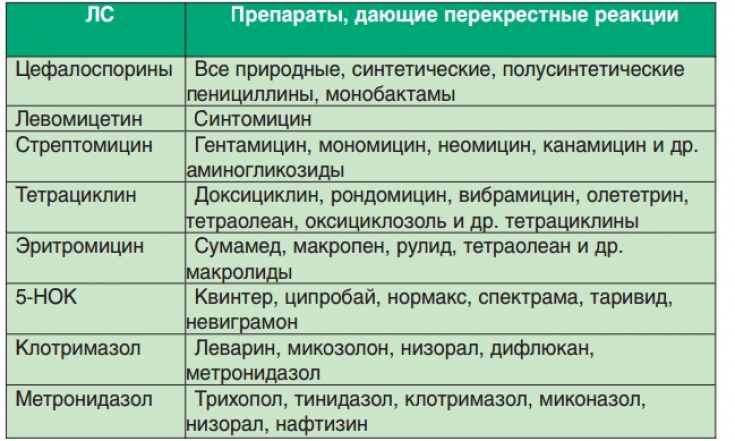 Но основная причина – это размножение бактерий из-за недостаточной гигиены полости рта и скопившегося налета.
Но основная причина – это размножение бактерий из-за недостаточной гигиены полости рта и скопившегося налета.
Первые симптомы гингивита — это краснота и зуд десен, повышенная кровоточивость, воспаление и припухлость.
Это воспаление, являющееся одной из форм наиболее тяжелой стадии заболевания десен, которая может привести к потере зубов навсегда. Такая зубная патология может развиться, если вовремя не вылечить гингивит.
Первые симптомы — кровоточивость во время чистки зубов, покраснение или опухание дёсен, неприятный запах изо рта.
Для нормального развития организма ребенка ему необходим целый ряд полезных веществ, в том числе и кальций. Если молодая мама не получает достаточное количество микроэлементов в своем рационе питания, то со временем он будет подвержен вымыванию из организма. Это приведёт к разрушению эмали и повышенной ломкости костей, как следствие повлечет за собой и проблемы с зубами.
Первые симптомы – повышенная чувствительность зубов, резкая кратковременная боль в зубах.
Кариес – это небольшие пятна на поверхности зуба, появляющиеся из-за воздействия вредоносных внешних и внутренних факторов на зубы и ведущие за собой воспалительные процессы в твердых слоях зуба.
Пульпит – это воспаление, перетекающее из глубокого кариеса, которое достигает корневых каналов и нервных окончаний, поражая их. Заболевания кариеса и пульпита могут вызвать банальное несоблюдение гигиены полости рта, неправильное питание, а также заболевания ЖКТ.
Симптомы данных зубных патологий – острые болевые ощущения от сладкого или холодного, сильная ноющая боль, которая длится 10 минут и более.
Лечение зубов под микроскопом
Получите индивидуальную консультацию специалиста в клинике TopSmile и узнайте, можно ли лечить зубы в период лактации
Ознакомиться с услугойЧто делать при появлении зубной боли в период лактации?
При зубной боли нужно сразу же обратиться к специалисту, который проведет диагностику для выявления патологий и даст вам точные рекомендации по проблеме. Однако из-за загруженности в жизни кормящей мамы не всегда есть время на экстренный поход к врачу. Это значит, что совсем не обязательно терпеть зубную боль до посещения кабинета стоматолога. Уменьшить боль можно при помощи следующих процедур:
Однако из-за загруженности в жизни кормящей мамы не всегда есть время на экстренный поход к врачу. Это значит, что совсем не обязательно терпеть зубную боль до посещения кабинета стоматолога. Уменьшить боль можно при помощи следующих процедур:
- Удалить остатки пищи, попавшие в проемы между зубами, при контакте с которыми раздражается нерв;
- Приложить ватный тампон, смоченный каплями «Дента», к месту с болезненными симптомами – это снизит боль и успокоит зуб;
- Прополоскать рот растворами фурацилина, перекиси водорода, хлоргексидина или марганцовки;
- Делать полоскания рта после приемов пищи раствором пищевой соды;
- Полоскать рот отваром коры дуба;
- Проконсультировавшись с врачом, можно принять препарат на основе ибупрофена или парацетамола.
Но не стоит возлагать надежды на то, что такие процедуры принесут долгосрочный эффект спокойствия и отсутствия дискомфорта. Настоящее лечение, которое поможет искоренить источник боли и окончательно решить проблему, может назначить только стоматолог. При этом не нужно забывать сообщать о своем положении кормящей матери, чтобы специалист смог выбрать наиболее подходящие медикаментозные препараты для лечения и назначить необходимые процедуры, которые не навредят вам и вашему ребенку.
При этом не нужно забывать сообщать о своем положении кормящей матери, чтобы специалист смог выбрать наиболее подходящие медикаментозные препараты для лечения и назначить необходимые процедуры, которые не навредят вам и вашему ребенку.
От каких стоматологических процедур стоит воздержаться в период лактации и почему?
В период грудного вскармливания не стоит забывать, что есть и такие стоматологические процедуры, от которых следует воздержаться:
- Отбеливание зубов – оно противопоказано в период лактации, так как реабилитация в это время происходит медленнее и может вызвать осложнения, связанные с нехваткой кальция, что приведет к появлению дефектов эмали и развитию кариеса;
- Установление имплантов зубов разрешено только в случае, если человек здоров и организм в состоянии перенести сложную операцию вживления и период адаптации импланта без особого вреда для него. У женщин во время грудного вскармливания наблюдается нехватка полезных веществ в организме, сопровождаемая ослабленностью из-за постоянного недосыпания и тревожности.
 Кроме этого, после вживления протезов зубов врач обязательно назначает курс антибиотиков, что нежелательно женщинам в период кормления грудничка;
Кроме этого, после вживления протезов зубов врач обязательно назначает курс антибиотиков, что нежелательно женщинам в период кормления грудничка; - Антибиотикотерапия – эффективный способ борьбы с бактериями, поражающими слизистую полости рта, которые вызывают воспаление десен и боли в зубах;
- Применение некоторых обезболивающих медикаментов (анальгин, цитрамон). Применение этих препаратов запрещено, так как в их составе содержатся аспирин и кофеин, которые очень опасны для ребенка, потому что усиливают кровообращение. Анальгин сокращает количество тромбоцитов и лейкоцитов, что влечет за собой разрушение костного мозга.
Допустима ли анестезия в период грудного вскармливания?
Сегодня практически каждая процедура, связанная с лечением зубов проводится с применением анестезии. Врач, учитывая особенности пациента, подбирает наиболее подходящий препарат, не вызывающий у его организма отрицательных реакций. Анестезия помогает избавиться от болевых ощущений во время лечения и перенести операцию по устранению зубной патологии, не испытывая дискомфорта и страха.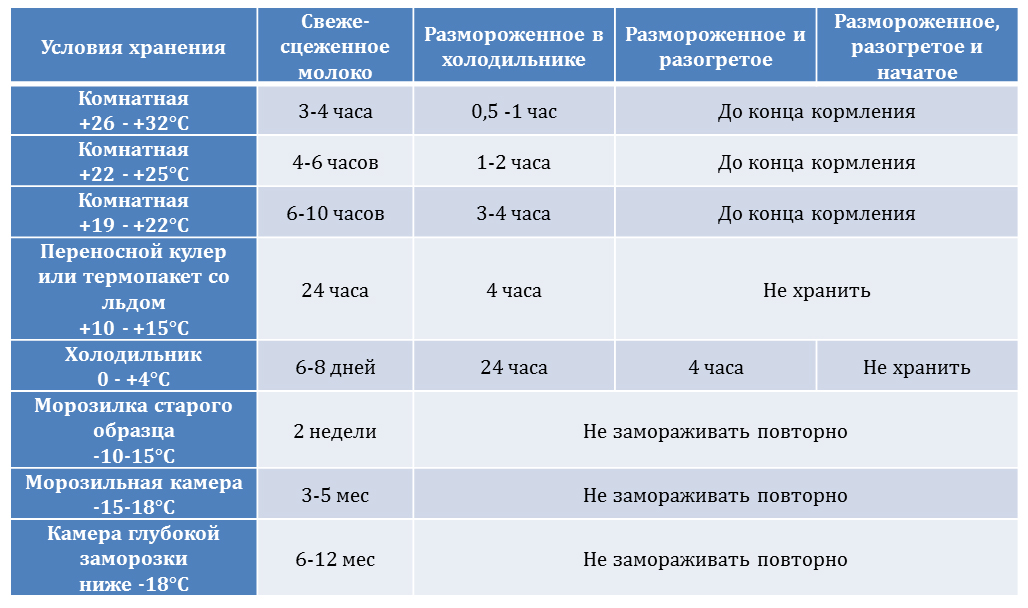
Проблемы, при которых требуется местная анестезия:
- Лечение корневых каналов;
- Удаление зубов;
- Удаление кист зуба;
- Фиксация штифтов.
Делать процедуру анестезии при лечении зубов в период кормления можно. В этом случае необходимо выбрать правильные анестетики. Для кормящих женщин используют местные анестетики краткосрочного действия, которые выводятся из организма спустя 5-6 часов после введения и снижают чувствительность только в тех местах, где это необходимо. К ним относятся:
- Новокаин – используется в лечении с крайней осторожностью в случае, если предполагаемая польза для кормящей матери превышает риски навредить новорожденному ребенку;
- Лидокаин – одно из наиболее часто используемых средств анестезии за счет своих малых концентраций, которые остаются в крови и молоке кормящей, и недолгим действием;
- Артикаин – также одно из относительно безопасных медикаментозных средств, отличающееся минимальными концентрациями, из-за которых отсутствует нужда в прерывании кормления грудью после посещения стоматолога.

Если же вы сомневаетесь в данных препаратах, можете проконсультироваться со специалистом, который подберет для вас индивидуальное средство анестезии, не несущее вред ни вам, ни вашему ребенку. Но не следует воздерживаться от процедуры обезболивания в любом случае, так как во время проведения стоматологических операций организм имеет стрессовую реакцию, в дальнейшем выделяя адреналин, способный вызвать возбуждение нервной системы и напряженность на эмоциональном уровне у грудного ребенка.
Можно ли кормить ребенка после анестезии?
Кормить грудничка, конечно, можно, но нужно помнить о мерах предосторожности и знать, что анестезия окончательно выводится из организма только спустя 5-6 часов.Потому следует придерживаться совета врачей, которые рекомендуют покормить ребенка перед процедурой и сделать запас грудного молока. После анестезии следует слить молоко, в которое могла попасть доля препарата анестезии, покормив ребенка молоком, которое было сцежено ранее.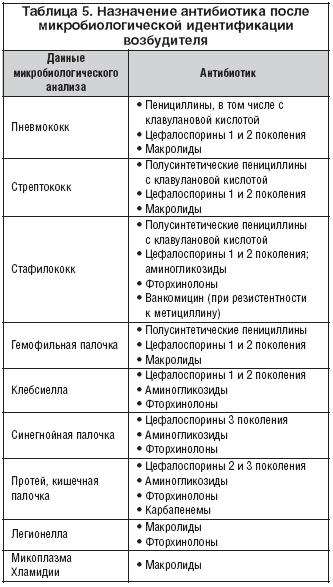
Профилактика возникновения кариеса в период лактации.
В период лактации женщины испытывают огромную нагрузку на организм, но от возникновения каких-либо заболеваний и появления болевых ощущений никто не застрахован. Поэтому стоит придерживаться некоторых рекомендаций для предотвращения ситуаций, которые могут негативно повлиять на ваше здоровье, психологическое состояние и настроение:
- Соблюдать правила по уходу и гигиене ротовой полости;
- Сократить потребление сладких продуктов;
- Регулярно чистить зубы качественной щеткой и зубной пастой без вредных химических веществ;
- Не потреблять слишком холодные либо горячие блюда и напитки;
- После каждого приема пищи совершать полоскания;
- Обязательно включать в свой рацион еду, богатую микроэлементами и витаминами;
- Периодически посещать кабинет врача-стоматолога для проверки состояния зубного ряда и дальнейшей консультации по поддержанию здоровья зубов.

Можно ли принимать антибиотики при грудном вскармливании
Медики на данный момент так и не пришли к единому мнению на счет употребления антибиотиков при грудном кормлении — некоторые специалисты до сих пор утверждают, что любые лекарства вредят здоровью малыша. Несмотря на это, в период беременности возникают случаи когда прием антибиотиков может стать обязательным. Если уж это произошло, важно, во-первых внимательно изучить инструкцию препарата, выслушать врача и во-вторых осознать степень риска ухудшения своего состояния.
В большинстве случаев, споры на тему использования антибиотиков при грудном кормлении возникают по причине недостатка информации, либо противоречивых данных и мнений разных врачей. Конечно, на сегодняшний день нет точных данных о возможных последствиях действия антибиотиков на детский организм, так как многое зависит от индивидуальных особенностей каждого ребенка, да и какая фармацевтическая компания позволит себе проводить опыты на грудничке.
Правила приёма антибиотиков при грудном вскармливании
В предписании врача указан препарат в инструкции которого нет информации о вреде для здоровья ребенка или указано, что приём антибиотика может навредить здоровью ребёнка. Однозначно, необходимо проанализировать возможность применения другого препарата — аналога, либо прекратить кормить малыша на время приёма этого препарата.
Антибиотик назначенный лечащим врачом в своей инструкции содержит информацию об отсутствии вреда для здоровья ребёнка и разрешен к применению в период лактации. Этот случай использования естественно самый безопасный, однако и здесь нужно с осторожностью отнестись к приёму препарата. Следует помнить, что любой антибиотик лучше принимать только либо в процессе кормления грудью, либо сразу после. При таком приёме, ребенок получит с молоком значительно меньшую дозу препарата.
Для получения большего количества информации об особенностях употребления препаратов в период грудного кормления, советуем обратиться к таким справочникам как: справочник доктора Хейла, справочник ВОЗ, онлайн-справочники E-lactancia и Lactmed..jpg)
Антибиотик, в инструкции к которому сказано, что его прием возможен лишь в том случае, когда его применение носит больше положительный эффект нежели отрицательный. В этом случае, рекомендовано прекратить грудное вскармливание на некотрое время и самостоятельно сцеживать молоко каждые 3 — 4 часа (обе груди) для продолжения выработки молока. Важно также не начинать кормление сразу после выздоровления, дайте своему организму несколько дней для очищения от препарата.
Особенности грудного вскармливания ребенка во время болезни матери
Природа позаботилась сделать процесс лактации в женском организме максимально надежным и стойким. Производство молока осуществляется беспрерывно даже при возникновении серьезных заболеваний у женщины. Естественно, существуют и противопоказания, согласно которым, молодой маме необходимо отказаться от естественного кормления ребенка. К примеру: Всемирная организация здравоохранения запрещает кормить грудью женщинам, страдающими такими заболеваниями как: сердечная недостаточность, заболевания почек, легких и печени.
Однако, если говорить о вирусе простуды, то прерывать вскармливание ребенка в этом случае не стоит, по той причине, что в его организм уже начали поступать защитные антитела против болезнетворного агента. У мамы могут еще не проявиться первые симптомы заболевания, но антитела с помощью грудного молока уже поступают к ее ребенку. Именно поэтому, при прерывании кормления, ребенок перестанет получать иммунную защиту и будет вынужден самостоятельно противостоять вирусу.
Болезни при грудном вскармливании
Состояние организма и иммунитет женщины после беременности и родов значительно ухудшается — сказывается не только перенесенная физическая нагрузка, но и постоянное беспокойство за малыша (стрессы и недосыпания). Как следствие, кормящая мама становится беззащитной перед многими простудными заболеваниями и может часто испытывать недомогание. Рассмотрим особенности протекания разных заболеваний у кормящей мамы.
Простуда. В процессе грудного вскармливания ребенка женщина особенно подвержена простуде и ОРВИ, так как ее органы дыхания при этом испытывают повышенную нагрузку. Это вызвано увеличением потребности в кислороде, необходимом для продуцирования грудного молока. Обычно развитие болезни происходит в течение 2-3 суток с момента попадания в организм вируса. За это время ребенок через материнское молоко успевает получить возбудителя болезни и специальные ферменты для борьбы с ним. Следовательно, благодаря грудному кормлению детский организм получает полную иммунную защиту от возможных осложнений. Именно поэтому при появлении симптомов ОРВИ у женщины, можно говорить что также болен и ее ребенок, либо уже активно иммунизирован.
Это вызвано увеличением потребности в кислороде, необходимом для продуцирования грудного молока. Обычно развитие болезни происходит в течение 2-3 суток с момента попадания в организм вируса. За это время ребенок через материнское молоко успевает получить возбудителя болезни и специальные ферменты для борьбы с ним. Следовательно, благодаря грудному кормлению детский организм получает полную иммунную защиту от возможных осложнений. Именно поэтому при появлении симптомов ОРВИ у женщины, можно говорить что также болен и ее ребенок, либо уже активно иммунизирован.
Грипп. Данное заболевание, как и ОРВИ не требует отлучения ребенка от груди на период лечения болезни. При попадании в организм возбудителя гриппа, малыш через грудное молоко матери получает вместе с вирусом необходимые антитела для борьбы: противовирусные, противомикробные и защитные средства. Следовательно, отлучение ребенка от груди при гриппе, спровоцирует развитие осложнений и значительно ослабит его иммунитет. Как доказывает опыт предыдущих поколений, ребенок, находящийся на искусственном вскармливании, значительно тяжелее переносит грипп, чем грудничок. Стоит отметить, что к процессу лечения гриппа, важно подходить со всей серьезностью, так как это заболевание опасно возможными осложнениями. Если лечение было грамотно и своевременно начато, вполне реально избежать необходимости использовать препараты, несовместимые с грудным кормлением.
Стоит отметить, что к процессу лечения гриппа, важно подходить со всей серьезностью, так как это заболевание опасно возможными осложнениями. Если лечение было грамотно и своевременно начато, вполне реально избежать необходимости использовать препараты, несовместимые с грудным кормлением.
Ангина. Инфекционные болезни — ангина и тонзиллит поражают миндалины стрептококковой инфекцией. Заболевание сопровождается ознобом, слабостью, повышенной температурой, головной болью и болью в горле, которая отдает в боковые отделы шеи и уши. Кроме этого поражаются лимфатические узлы — их размер увеличивается, они уплотняются и становятся болезненными. При воспалении сами миндалины приобретают красный оттенок, но иногда могут иметь белый налет и гнойнички. Женщина, заболевшая ангиной, не должна отлучать ребенка от груди, так как его организм уже начал получать необходимые для борьбы с болезнью антитела.
Рекомендации при приеме антибиотиков во время грудного кормления
Медики настоятельно рекомендуют кормящей маме употреблять препарат в вечернее время, например, непосредственно перед сном, либо после последнего кормления малыша.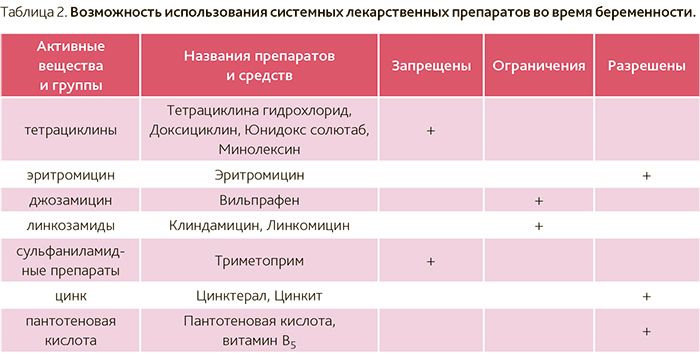 Промежуток времени между последним вечерним кормлением и первым утренним является наиболее продолжительным во всем процессе грудного вскармливания. Но для каждого конкретного случая только врач может назначить безопасную суточную дозу антибиотиков, рассчитать дозу разового приема препарата и обозначить общую схему всего курса лечения. Специалист обязан учитывать индивидуальные особенности организма женщины во время кормления грудью.
Промежуток времени между последним вечерним кормлением и первым утренним является наиболее продолжительным во всем процессе грудного вскармливания. Но для каждого конкретного случая только врач может назначить безопасную суточную дозу антибиотиков, рассчитать дозу разового приема препарата и обозначить общую схему всего курса лечения. Специалист обязан учитывать индивидуальные особенности организма женщины во время кормления грудью.
В том случае, если необходимо прекратить процесс грудного кормления ребенка на время приема антибиотиков, то он возобновляется только после полного прекращения лечения и выхода из организма лекарства. В первую очередь, это касается случаев, при которых лечение возможно при помощи антибиотиков, запрещенных в период беременности и грудного кормления. Процесс восстановления лактации после приема антибактериальных препаратов в большей степени зависит от уровня взаимодействия самого антибиотика с белками плазмы крови. У некоторых женщин процесс выведения продуктов распада лекарства занимает 40 часов, а у других, его вещества еще в течение недели сохраняются в организме.
Какие антибиотики можно использовать при ГВ
Женщина может проходить курс лечения антибиотиками при грудном вскармливании ребенка трех типов: пенициллинами, цефалоспоринами и макролидами. С медицинской точки зрения, лекарственные препараты данных типов не имеют противопоказаний для беременных и кормящих мам. Принято считать, что цефалоспорины и пенициллины попадают в грудное молоко в весьма незначительных дозах, следовательно, они не опасны для здоровья ребенка. В группу этих препаратов входят:
Пеннициллин
Ампициллин
Ампиокс
Амоксициллин
Амоксиклав
Цефазолин
Цефалексин
Цефакситин
Американская академия педиатрии провела исследование на тему воздействия антибиотиков на организм ребенка при грудном вскармливании. Согласно полученным результатам, для грудничка следует считать безопасным амоксициллин, так как при употребляемой дозе в 1 грамм, в грудное молоко попадает незначительный объем антибиотика — менее 0,095% от принятой дозы. В редких случаях может возникнуть побочная реакция в виде сыпи и нарушения функций кишечника у ребенка.
В редких случаях может возникнуть побочная реакция в виде сыпи и нарушения функций кишечника у ребенка.
По официальной версии, не вызывают побочных эффектов у грудных детей антибиотики группы цефалоспоринов. Но важно отметить тот факт, что препараты этой категории часто провоцируют дисбактериоз у ребенка и значительно уменьшают выработку организмом витамина К. В последствии, дефицит витамина К приводит к появлению проблем со свертыванием протромбина в крови малыша, увеличивая риск сильного кровотечения. Кроме этого, детский организм может начать плохо усваивать кальций и витамин D, так как этот процесс возможен только при участии витамина К.
Медицинские препараты антибактериального характера, совместимые с грудным кормлением, также включают в себя макролиды, эритромицин, азитромицин, сумамед и вильпрофен. Несмотря на то, что в инструкции к некоторым антибиотикам может значиться противопоказание к их применению кормящим мамам, британские фармацевты считают безопасным эритромицин. Учитывая разные подходы к методам лечения женщины в период лактации и расхождение во мнении о безопасности антибиотиков, кормящей маме всегда следует осторожно подходить к выбору препаратов.
Учитывая разные подходы к методам лечения женщины в период лактации и расхождение во мнении о безопасности антибиотиков, кормящей маме всегда следует осторожно подходить к выбору препаратов.
Более внимательно необходимо рассмотреть группу антибиотиков — аминогликозидов, например, неомицин, гентамицин, канамицин и амикацин. Дело в том, что аминогликозиды являются более токсичными, чем все другие препараты антибактериального характера. Медики обычно могут назначить их только при очень тяжелом протекании болезни, к примеру, при сепсисе, менингите, перитоните и абсцессах внутренних органов. Аминогликозиды имеют большое количество побочных эффектов, и ребенок из-за них может потерять слух, получить поражение зрительного нерва и необратимые вестибулярные расстройства.
Какие антибиотики запрещены при грудном кормлении
К запрещенным препаратам для женщины при грудном вскармливании относится левомецетин – он может вызывать поражение костного мозга у ребенка и провоцировать цианоз – синюшность кожных покровов.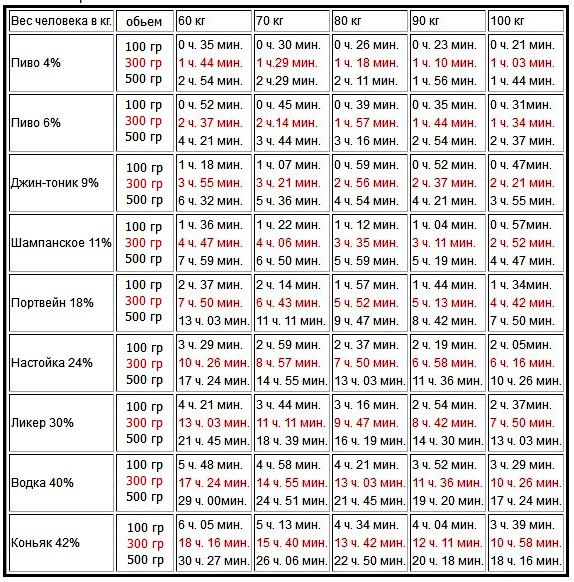 Задержку роста может вызывать тетрациклин, который к тому же негативно сказывается на состоянии зубов у малыша. Клидамицин и эритромицин часто становятся причиной возникновения кровотечения в кишечно-желудочном тракте. Аминогликозиды следует использовать с большой осторожностью в любом случае, так как эти препараты легко попадают в грудное молоко в большой концентрации. Стоит отметить, что вместо вышеперечисленных типов препаратов реально подобрать более безопасные аналоги. Запрещенными препаратами при грудном вскармливании являются линкомицины, ципрофлоксацин и метронидазол.
Задержку роста может вызывать тетрациклин, который к тому же негативно сказывается на состоянии зубов у малыша. Клидамицин и эритромицин часто становятся причиной возникновения кровотечения в кишечно-желудочном тракте. Аминогликозиды следует использовать с большой осторожностью в любом случае, так как эти препараты легко попадают в грудное молоко в большой концентрации. Стоит отметить, что вместо вышеперечисленных типов препаратов реально подобрать более безопасные аналоги. Запрещенными препаратами при грудном вскармливании являются линкомицины, ципрофлоксацин и метронидазол.
Противопоказаны к использованию при лечении кормящей мамы антибиотики группы фторхинолонов, которые часто назначаются для лечения урологических инфекций. Например, данными антибиотиками принято лечить цистит бактериального происхождения. До недавнего времени, также опасным считался офлоксацин, входящий в группу фторхинолонов второго поколения, но сейчас в США он считается безопасным при грудном кормлении. По мнению британских медиков, все антибактериальные препараты группы фторхинолонов – опасны для здоровья ребенка при попадании в его организм через грудное молоко. К этой группе относятся: ципролон, офолоксацин, цифлоксинал, цифран, авелокс, левофлоксацин и нолицин. Данные препараты способны повреждать межсуставные хрящи и крайне негативно сказываются на росте грудного ребенка. Стоит отметить, что концентрация антибиотиков этой группы в грудном молоке практически равна содержанию его в плазме крови женщины.
По мнению британских медиков, все антибактериальные препараты группы фторхинолонов – опасны для здоровья ребенка при попадании в его организм через грудное молоко. К этой группе относятся: ципролон, офолоксацин, цифлоксинал, цифран, авелокс, левофлоксацин и нолицин. Данные препараты способны повреждать межсуставные хрящи и крайне негативно сказываются на росте грудного ребенка. Стоит отметить, что концентрация антибиотиков этой группы в грудном молоке практически равна содержанию его в плазме крови женщины.
Особенности влияния антибиотиков на грудное молоко
Практически все виды антибиотиков попадают в грудное молоко в довольно большом количестве. Именно поэтому, часто антибактериальный курс лечения не совместим с процессом естественного кормления малыша. Стоит отметить, что антибиотики могут по-разному оказывать влияние на организм матери, состояние ребенка и даже в случае беременности – на развитие плода в утробе. В особенно высокой концентрации в грудное молоко попадает антибиотик эритромицин – его содержание в молоке в 20 раз превышает концентрацию препарата в крови матери. Риск от употребления антибиотиков также возникает по причине накапливания в организме грудного ребенка содержащихся в препаратах веществ. Дело в том, что у новорожденных и детей до полугода, еще слабо функционирует выделительная система, благодаря которой организм может очищаться от лекарств. Именно поэтому, кормящей маме по мере возможности, лучше полностью отказаться от употребления каких-либо лекарственных препаратов, а не только антибиотиков.
Риск от употребления антибиотиков также возникает по причине накапливания в организме грудного ребенка содержащихся в препаратах веществ. Дело в том, что у новорожденных и детей до полугода, еще слабо функционирует выделительная система, благодаря которой организм может очищаться от лекарств. Именно поэтому, кормящей маме по мере возможности, лучше полностью отказаться от употребления каких-либо лекарственных препаратов, а не только антибиотиков.
В том случае, когда без лекарств и курса антибактериального лечения не обойтись, женщине и ее врачу необходимо подобрать максимально эффективное, но при этом безопасное для организма ребенка средство. В крайнем случае, следует остановиться на медикаментозной терапии, которая может оказать наименьшее отрицательное влияние на кроху. Максимально обезопасить ребенка от воздействия антибиотиков можно с помощью правильного времени употребления препаратов. К примеру, по мнению многих врачей, антибиотик следует принимать непосредственно во время кормления ребенка, либо после последнего вечернего прикладывания к груди. В таком случае в молоко матери попадает минимальная концентрация препарата.
В таком случае в молоко матери попадает минимальная концентрация препарата.
Женщине, кормящей грудью, важно помнить следующее:
Ни в коем случае не заниматься самолечением, любые препараты должен назначать только врач. Таким образом можно избежать развития осложнений у ребенка.
На приеме у врача кормящая мама должна в первую очередь сообщить специалисту о том, что ее ребенок находится на грудном вскармливании, врач учтет этот факт при назначении курса лечения.
Антибиотики эффективны только в борьбе с болезнями, вызванными бактериями. Против вирусов они не эффективны.
Запрещается самовольно уменьшать дозу препарата и тем более прекращать курс лечения даже после заметного улучшения общего состояния. Любое лечение будет эффективно только при абсолютном соблюдении всех назначенных врачом рекомендаций.
Не стоит игнорировать соблюдение здорового образа жизни и правильного питания, также следует избегать сильных переживаний и стрессов, что может негативно сказаться на состоянии организма. Здоровая и спокойная мама реже подвергается простудам и может избежать необходимости лечения антибиотиками.
Здоровая и спокойная мама реже подвергается простудам и может избежать необходимости лечения антибиотиками.
Метронидазол и грудное вскармливание. Можно ли принимать Метронидазол при грудном вскармливании?
Можно ли принимать Метронидазол при грудном вскармливании? Какие есть альтернативы лекарству Метронидазол?
29 августа 2018 г. (Очень низкий риск)
Антиинфекция семейства имидазолов, указанных при лечении лямблиоза, амебиаза, трихомониаза и анаэробных инфекций (бактериоиды и клостридии).
Устные администрации один-три раза в день. Внутривенное употребление в тяжелых случаях.
Авторизованный и широко используемый в педиатрии. Доза у несовершеннолетних двух месяцев составляет 15 мг / кг / день и более чем через два месяца 30 мг / кг / день (AEMPS 2018).
Существуют древние исследования, которые доказали канцерогенный эффект у крыс, получавших высокие дозы. Это не было продемонстрировано у людей (Falagas 1998, Fahrig 1997, Beard 1988, Roe 1985), все еще существует много споров (Adil 2018, Friedman 2009), а метронидазол является одним из наиболее часто используемых антибиотиков при вагинальных, кишечных и других инфекциях и использование которых у людей распространяется (Adil 2018, Sobel 2015).
Он выводится из грудного молока в умеренном, но клинически незначимом количестве (Zhang 1997, Passmore 1988, Heisterberg 1983, Erickson 1981, Grey 1961).
Никаких проблем не наблюдалось у младенцев, чьи матери принимали его (Passmore 1988, Grey 1961), за исключением возможного случая диареи (Clements, 1980).
Плазменные уровни таких младенцев не обнаруживаются или очень низки (Passmore 1988, Grey 1961).
Метронидазол может краснеть жидкости организма и давать горький или металлический вкус к молоку (Chin 2001, Andersson 1981), без этого вредно.
Несмотря на то, что мнения разделены (Huang 2016), которые противопоказаны для некоторых (van der Woude 2015 и 2010, Nielsen 2014, m Yarur 2013), различные медицинские общества, эксперты и эксперты по консенсусу считают использование этого лекарства безопасным во время грудного вскармливания (Hale 2017 p 647, Schulze 2014, Kong 2013, Rowe 2013, Bar-Oz 2003, Einarson 2000, Rubin 1986), рекомендуя некоторым авторам, когда доза является большой, ожидайте кормления грудью через 12-24 часа после введения, чтобы свести к минимуму воздействие (Ladies 2015 , Huang 2014, Rowe 2013, CDC 2010, WHO 2002).
В случае матери недоношенных или новорожденных, которые метаболизируют худший метронидазол, могут быть разумными, либо использовать минимальную эффективную дозу, либо выбрать альтернативу.
Ниже приведена информация о соответствующем продукте:
антибиотиков могут снизить эффективность грудного вскармливания
Стивен Рейнберг
HealthDay Reporter
ПОНЕДЕЛЬНИК, 13 июня 2016 г. (Новости HealthDay) — Раннее применение антибиотиков может ослабить некоторые преимущества грудного вскармливания, новый исследование предполагает.
Исследователи обнаружили, что младенцы, которым прописывали антибиотики во время кормления грудью или вскоре после этого, были склонны к инфекциям и ожирению.
«В грудном молоке, в отличие от молочных смесей, младенец получает бактерии от матери и определенные сахарные компоненты, которые способствуют росту определенных [кишечных] бактерий», — пояснила ведущий исследователь Катри Корпела из программы исследований иммунобиологии Университета Хельсинки в Финляндии.
Это открытие указывает на то, что польза грудного вскармливания для здоровья во многом обусловлена тем, как оно помогает ребенку развивать кишечные бактерии (микробиоту), и что антибиотики мешают этому развитию, сказала она.
Однако исследование не смогло доказать причинно-следственную связь между ранним применением антибиотиков и инфекциями и ожирением, сказал Корпела.
«Но, кормя грудью, мать направляет развитие микробиоты младенца», — сказала она. «Использование антибиотиков нарушает естественное развитие микробиоты, что, по-видимому, важно для развития метаболизма и иммунной системы младенца.«
Продолжение
Другой эксперт согласился.
« Раннее использование антибиотиков неблагоприятно изменяет микрофлору кишечника [кишечные бактерии], и это может иметь последствия на всю жизнь, даже для тех младенцев, которые длительное время находятся на грудном вскармливании », — сказал доктор. Пьетро Вайро, профессор детской гастроэнтерологии Университета Салерно в Италии.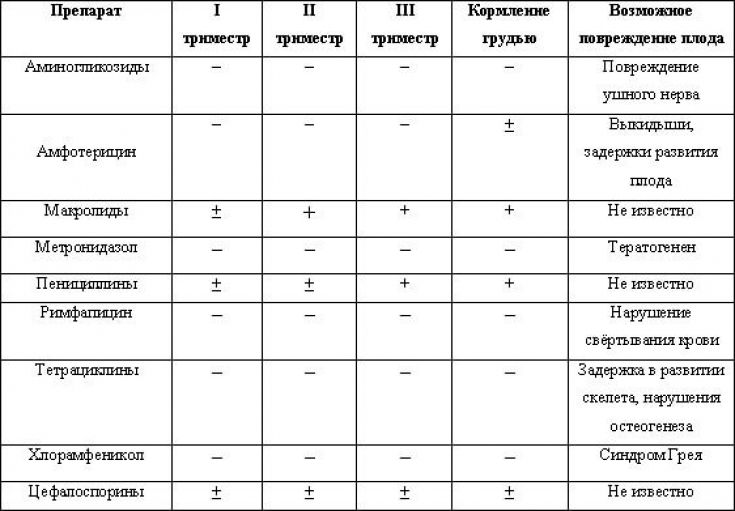 Он был соавтором редакционной статьи, сопровождавшей исследование.
Он был соавтором редакционной статьи, сопровождавшей исследование.
Кишечные бактерии могут влиять на развитие ожирения, поскольку они регулируют выработку жирных кислот, которые влияют на секрецию По словам Ваджро, молекулы, которые определяют то, как кишечник обрабатывает пищу и чувство сытости.
«Такая дисфункция может вызвать хроническое воспаление кровотока, которое характерно не только для ожирения, но и для ряда связанных с ожирением состояний, таких как жировая болезнь печени и метаболический синдром», — сказал Вайро.
В ходе исследования Корпела и ее коллеги собрали данные о 226 финских детях, которые принимали участие в испытании пробиотиков с 2009 по 2010 год. Матери детей ответили на вопросы о грудном вскармливании, а использование антибиотиков было почерпнуто из записей о покупках.
Почти 97 процентов младенцев находились на грудном вскармливании не менее месяца, а общий средний период грудного вскармливания составлял восемь месяцев.
Продолжение
Исследователи обнаружили, что среди 113 младенцев, которым не давали антибиотики перед отъемом, грудное вскармливание было связано с меньшим количеством инфекций после отъема и меньшим весом в детстве. Фактически, за каждый месяц кормления грудью использование антибиотиков сократилось на 5 процентов.
Фактически, за каждый месяц кормления грудью использование антибиотиков сократилось на 5 процентов.
Среди 113 младенцев, получавших антибиотики во время грудного вскармливания и в течение четырех месяцев после отлучения от груди, было больше инфекций, и дети имели больше шансов иметь избыточный вес.
Отчет был опубликован в Интернете 13 июня в журнале JAMA Pediatrics .
«Хорошо известно, что младенцы, находящиеся на грудном вскармливании, всегда лучше справляются с инфекцией из-за иммунитета, который содержится в материнском молоке», — сказал доктор Уильям Муинос, детский гастроэнтеролог из детской больницы Никлауса в Майами.
Антибиотики убивают бактерии в кишечнике, сказал он. «Если вы не кормите грудью, вы не вводите здоровые [пробиотические] бактерии», — сказал Муинос.
Он предупредил, что не следует назначать младенцам антибиотики при каждой лихорадке или инфекции. «Вы не должны использовать антибиотики при вирусных инфекциях, если они бесполезны», — сказал он.
Продолжение
Муинос сказал, что не уверен, что связь между грудным вскармливанием и профилактикой ожирения связана со здоровыми кишечными бактериями. Вместо этого он считает, что грудное вскармливание может отсрочить появление продуктов, связанных с ожирением.
«Грудное вскармливание предотвращает раннее введение продуктов с высоким содержанием углеводов, таких как злаки и фруктовые компоты, которые могут вызвать ожирение у малыша», — сказал он.
Безопасность лекарств при лактации
Опубликован: май 2001 г.
Безопасность лекарств при кормлении грудью
Информация по теме был обновлен. Прочтите самую свежую информацию.
Обновление предписания 21: 10-23
Май 2001 г.
Шэрон Гардинер, фармацевт по информации о лекарствах, Больница Крайстчерча и Эван Бегг, клинический фармаколог, Медицинская школа Крайстчерча.
Многие матери обязаны употреблять наркотики во время кормления грудью. Почти все лекарства попадают в грудное молоко, и это может нести риск
младенец на грудном вскармливании. Такие факторы, как доза, полученная с грудным молоком, и
фармакокинетику и действие препарата у грудного ребенка необходимо принимать
во внимание. Однако не следует переоценивать проблемы, поскольку многие лекарства
считаются «безопасными» при грудном вскармливании.
Почти все лекарства попадают в грудное молоко, и это может нести риск
младенец на грудном вскармливании. Такие факторы, как доза, полученная с грудным молоком, и
фармакокинетику и действие препарата у грудного ребенка необходимо принимать
во внимание. Однако не следует переоценивать проблемы, поскольку многие лекарства
считаются «безопасными» при грудном вскармливании.
На перенос лекарств в грудное молоко влияет белок связывание, растворимость липидов и ионизация
Практически все наркотики в той или иной степени попадают в грудное молоко.Известные исключения
гепарин и инсулин, слишком большие для проникновения через биологические мембраны.
Младенец почти всегда не получает никакой пользы от этой формы воздействия.
и считается «невиновным свидетелем». Передача наркотиков от матери
из плазмы в молоко, за редким исключением, происходит пассивная диффузия через биологические
мембраны. Передача максимальна при низком уровне белка материнской плазмы.
связывание и высокая растворимость в липидах. Кроме того, молоко немного более кислое.
чем в плазме (pH молока составляет примерно 7.2 и плазма — 7,4), что позволяет
слабоосновные препараты, которые легче переносятся в грудное молоко и становятся
в ловушке вторичной ионизации. Состав молока варьируется в пределах и между
кормления, и это также может повлиять на попадание лекарств в грудное молоко. Например,
молоко в конце кормления (заднее молоко) содержит значительно больше жира, чем
переднее молоко и может концентрировать жирорастворимые препараты.
Кроме того, молоко немного более кислое.
чем в плазме (pH молока составляет примерно 7.2 и плазма — 7,4), что позволяет
слабоосновные препараты, которые легче переносятся в грудное молоко и становятся
в ловушке вторичной ионизации. Состав молока варьируется в пределах и между
кормления, и это также может повлиять на попадание лекарств в грудное молоко. Например,
молоко в конце кормления (заднее молоко) содержит значительно больше жира, чем
переднее молоко и может концентрировать жирорастворимые препараты.
Перенос лекарственных препаратов в грудное молоко чаще всего описывается количественно. используя соотношение концентраций молока и плазмы (M / P).Точность этого значение улучшается, если оно основано на площади под временем концентрации кривые (AUC) препарата в материнском молоке и плазме (M / P AUC ).
Можно использовать расчет воздействия наркотиков на младенцев в помощь безопасному использованию
Доза для младенца (D младенец ), полученная с молоком, может быть рассчитана с использованием концентрации материнской плазмы (C материнской ), M / P AUC соотношение и объем молока, потребляемого младенцем (V infant ):
D младенец (мг / кг / день) = C материнский (мг / л) x M / P AUC x V младенец (л / кг / день)
Объем молока, потребляемого младенцами, обычно оценивается как 0. 15 л / кг / день.
Затем доза для младенцев (мг / кг) может быть выражена как процент от материнской
доза (мг / кг). Произвольное пороговое значение в 10% было выбрано в качестве ориентира для
безопасное употребление препаратов в период лактации. Такие препараты, как литий (детская доза
до 80% от скорректированной по весу дозы для матери) и амиодарон (младенческий
дозу до 50%) следует избегать из-за высокого воздействия на младенцев и потенциального
для значительной токсичности. Для препаратов с большей присущей токсичностью, таких как
как цитотоксические агенты, эрготамин, соли золота, иммунодепрессанты и изотретиноин,
пороговое значение в 10% слишком велико, и кормление грудью противопоказано.
15 л / кг / день.
Затем доза для младенцев (мг / кг) может быть выражена как процент от материнской
доза (мг / кг). Произвольное пороговое значение в 10% было выбрано в качестве ориентира для
безопасное употребление препаратов в период лактации. Такие препараты, как литий (детская доза
до 80% от скорректированной по весу дозы для матери) и амиодарон (младенческий
дозу до 50%) следует избегать из-за высокого воздействия на младенцев и потенциального
для значительной токсичности. Для препаратов с большей присущей токсичностью, таких как
как цитотоксические агенты, эрготамин, соли золота, иммунодепрессанты и изотретиноин,
пороговое значение в 10% слишком велико, и кормление грудью противопоказано.
Как правило, использование материнскими препаратами для местного применения, таких как кремы,
спреи для носа или ингаляторы, как ожидается, несут меньший риск для кормящих грудью
младенец, чем системные препараты. Это связано с более низким материнским
концентрации и, следовательно, более низкий уровень передачи в грудное молоко. Тем не менее
риск для младенца следует рассматривать в связи с токсичностью
применяемый препарат, режим дозирования и область применения. Например,
использование назальных спреев или ингаляторов с кортикостероидами в стандартных дозах может
считаться совместимым с грудным вскармливанием.
Тем не менее
риск для младенца следует рассматривать в связи с токсичностью
применяемый препарат, режим дозирования и область применения. Например,
использование назальных спреев или ингаляторов с кортикостероидами в стандартных дозах может
считаться совместимым с грудным вскармливанием.
Другие факторы, которые следует учитывать в связи с дозой для младенца, включают: Фармакокинетика препарата у грудного ребенка. Как правило, препараты, плохо усваиваются или имеют высокий метаболизм первого прохождения, менее вероятно проблематично при грудном вскармливании. Например, гентамицин обладает высокой гидрофильностью. и очень плохо всасывается при пероральном применении. Если какой-либо гентамицин попадает в организм с грудным молоком, всасывание маловероятно.
У младенцев клиренс наркотиков ниже, чем у взрослых
Выведение лекарств у младенцев — особенно важное соображение
а у недоношенных детей сильно ограничена способность избавляться от лекарств.В
Через несколько дней после родов у доношенных детей скорость клубочковой фильтрации примерно
одна треть значений для взрослых после поправки на разницу в поверхности тела
области, а у недоношенных детей клиренс еще больше (см. 1). Как правило, скорость клубочковой фильтрации у взрослых (с поправкой на разницу
на поверхности) достигаются в возрасте от пяти до шести месяцев. Метаболические процессы
такие как окисление фазы 1 и глюкуронирование фазы 2, также нарушаются
у новорожденных.Препараты с высоким метаболизмом при первом прохождении могут иметь более высокую
оральная доступность у недоношенных или доношенных детей из-за нарушения способности
метаболизируются при первом прохождении. Метаболическая способность взрослых достигается по отношению к
вторая часть первого года жизни младенца. Следующая таблица полезна
для оценки детского очищения.
1). Как правило, скорость клубочковой фильтрации у взрослых (с поправкой на разницу
на поверхности) достигаются в возрасте от пяти до шести месяцев. Метаболические процессы
такие как окисление фазы 1 и глюкуронирование фазы 2, также нарушаются
у новорожденных.Препараты с высоким метаболизмом при первом прохождении могут иметь более высокую
оральная доступность у недоношенных или доношенных детей из-за нарушения способности
метаболизируются при первом прохождении. Метаболическая способность взрослых достигается по отношению к
вторая часть первого года жизни младенца. Следующая таблица полезна
для оценки детского очищения.
Таблица 1: Приблизительные значения зазоров при различных возраст
| Постконцептуальный возраст | Очистка от наркотиков (по сравнению со взрослыми) |
|---|---|
| 24-28 недель | 5% |
| 28-34 недели | 10% |
| 34-40 недель | 33% |
| 40-44 недели | 50% |
| 44-68 недель | 66% |
| > 68 недель | 100% |
Свести к минимуму риск для грудного ребенка за счет снижения количества лекарств экспозиция
Общий риск приема препарата для грудного ребенка зависит от концентрации
в крови младенца и влияние препарата на младенца. Если после
оценка рисков и преимуществ, принято решение о кормлении грудью
пока мать принимает лекарство, младенец следует контролировать на предмет неблагоприятных
такие эффекты, как нарушение нормального развития, раздражительность и седативный эффект. Однако это
Выявить побочные реакции у новорожденных сложно. Кормление
непосредственно перед дозой может помочь свести к минимуму воздействие на младенцев, так как концентрации
в молоке, вероятно, будет самым низким к концу интервала дозирования.Тем не мение,
для некоторых препаратов концентрация в молоке отстает от концентрации в плазме.
Если после
оценка рисков и преимуществ, принято решение о кормлении грудью
пока мать принимает лекарство, младенец следует контролировать на предмет неблагоприятных
такие эффекты, как нарушение нормального развития, раздражительность и седативный эффект. Однако это
Выявить побочные реакции у новорожденных сложно. Кормление
непосредственно перед дозой может помочь свести к минимуму воздействие на младенцев, так как концентрации
в молоке, вероятно, будет самым низким к концу интервала дозирования.Тем не мение,
для некоторых препаратов концентрация в молоке отстает от концентрации в плазме.
Для лекарств, у которых детская доза превышает произвольно установленную пороговую
10% от скорректированной по весу дозы для матери, может быть разумным уменьшить
воздействие на младенцев при чередовании грудного вскармливания и кормления из бутылочки. Для лекарств, которые
не считаются безопасными при грудном вскармливании, грудное молоко может сцеживаться и
отбрасывается на время лечения. Грудное вскармливание можно возобновить после
препарат выведен из кровотока матери.Период
примерно четыре периода полураспада снизят материнскую концентрацию примерно до
10% от установившейся концентрации.
Грудное вскармливание можно возобновить после
препарат выведен из кровотока матери.Период
примерно четыре периода полураспада снизят материнскую концентрацию примерно до
10% от установившейся концентрации.
Оценка безопасности некоторых часто используемых лекарственных средств
Обсуждение безопасности наиболее часто используемых лекарств.
ниже. Данные должны оцениваться вместе с информацией о
материнская доза и, следовательно, вероятные материнские концентрации, возраст
младенец и их вероятная способность исключить препарат.В общем, если
детская доза в процентах от материнской дозы (с поправкой на вес)
близка к 1%, препарат можно считать «безопасным» независимо от возраста младенца.
Для лекарств, у которых скорректированная по весу доза ближе к 10%, клиренс у младенцев
также следует принимать во внимание (см. Таблицу 1). Например, если с поправкой на вес
младенческая доза составляет 10%, но младенец недоношенный, более низкий клиренс будет
означают, что младенческие концентрации могут быть намного выше ожидаемых.
Анальгетики:
Рассматриваются анальгетики, такие как парацетамол, ибупрофен, напроксен и кодеин. быть «безопасным» из-за низкой передачи в грудное молоко и небольшого количества проблем с широкое использование. Перенос аспирина в грудное молоко низкий но этого лучше избегать из-за теоретического риска синдрома Рея. Суматриптан имеет короткий период полураспада около двух часов, и воздействие на младенцев может почти полностью избегать сцеживания и отказывания грудного молока от примерно через восемь часов после дозирования.Ограниченные данные о трамадоле позволяют предположить низкий уровень передачи в грудное молоко, хотя, по возможности, было бы предпочтительнее использовать более известные агенты, такие как кодеин и парацетамол. Морфин обычно считается «безопасным» из-за низкой передачи в молоко, и высокий метаболизм первого прохождения.
Антигельминты:
Нет данных о передаче мебендазола или
пирантела эмбоната в грудное молоко человека, хотя эти агенты обычно
считается «безопасным» из-за плохой абсорбции из желудочно-кишечного тракта
тракт.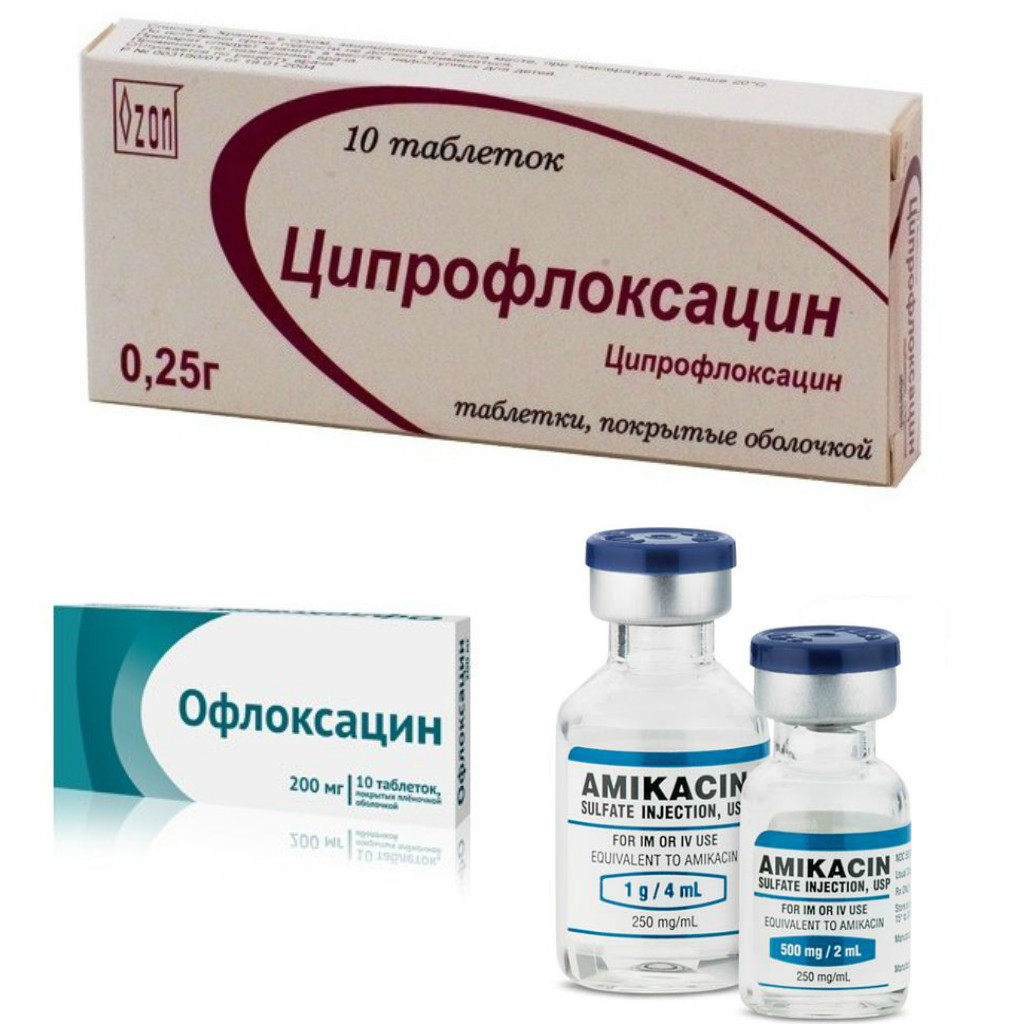
Антибиотики:
Считаются антибиотиками, такими как пенициллины, цефалоспорины и макролиды. быть совместимым с грудным вскармливанием, хотя есть теоретические риски изменений микрофлоры кишечника младенцев и аллергической сенсибилизации.
Безопасность метронидазол является спорным из-за возможности
высокий переход в грудное молоко. Скорректированная по весу доза для грудных детей может составлять
достигает 36% дозы для матери, что указывает на то, что воздействие на младенца может быть
выше произвольного отсечения 10%.Методы, которые можно рассмотреть
для минимизации воздействия на младенцев включают выбор альтернативного антибиотика
такие как амоксициллин / клавулановая кислота (при необходимости), чередование груди
кормление из бутылочки или отказ от грудного вскармливания во время курса лечения.
Если грудное вскармливание будет приостановлено, мать должна продолжать
сцеживать грудное молоко во время курса антибиотиков, но отказаться от
молоко. Это поможет сохранить лактацию и позволит матери возобновить
кормление грудью по окончании курса.
Перенос тетрациклинов в грудное молоко невелик, но обычно избегать из-за возможных рисков ингибирования роста костей или причинения стоматологического окрашивание. Также следует избегать приема фторхинолонов при грудном вскармливании, поскольку они сообщалось, что они вызывают артропатии у неполовозрелых животных. Сульфаниламиды такие как сульфаметоксазол вряд ли будут проблематичными в большинстве ситуаций но лучше избегать у младенцев с гипербилирубинемией или глюкозо-6-фосфатом дефицит дегидрогеназы.
Антикоагулянты:
Гепарины (нефракционированные и низкомолекулярные) считаются «безопасными»
поскольку эти агенты имеют большую молекулярную массу и не проникают в грудь
молоко в значительной степени. Также они плохо усваиваются. Варфарин — это
также считается совместимым с грудным вскармливанием, поскольку передача невысока,
побочных эффектов и изменений протромбинового времени не выявлено.
у младенцев на грудном вскармливании. Однако было бы благоразумно контролировать состояние младенца. протромбиновое время во время лечения.
Противосудорожные препараты:
Обычно рассматриваются карбамазепин, фенитоин и вальпроат натрия быть совместимым с грудным вскармливанием, хотя ребенок должен находиться под наблюдением для доказательства депрессии центральной нервной системы. Доступные данные по безопасность ламотриджина при грудном вскармливании предполагает передачу в грудь молоко может быть значительным, и были обнаружены терапевтические концентрации у младенцев на грудном вскармливании. Опубликованных данных недостаточно для комментариев безопасность применения габапентина при грудном вскармливании.
Антидепрессанты:
Перенос селективных ингибиторов обратного захвата серотонина (СИОЗС) в грудь
молоко в разной степени. Сообщается, что пароксетин имеет самый низкий перенос
в грудное молоко (доза для грудных детей с поправкой на вес 1-3%). Переносы флуоксетина
в большей степени (скорректированная по весу доза для младенцев ≤ 14%) и его активный метаболит,
норфлуоксетин, имеет длительный период полувыведения от одной до двух недель и может накапливаться
у грудного ребенка. Данные о циталопраме (доза для грудных детей с поправкой на вес приблизительно
5%) предполагают, что относительная доза циталопрама для младенцев является промежуточной.
между пароксетином и флуоксетином.Исходя из этих данных, пароксетин является наиболее эффективным.
предпочтение отдается СИОЗС кормящим женщинам.
Данные о циталопраме (доза для грудных детей с поправкой на вес приблизительно
5%) предполагают, что относительная доза циталопрама для младенцев является промежуточной.
между пароксетином и флуоксетином.Исходя из этих данных, пароксетин является наиболее эффективным.
предпочтение отдается СИОЗС кормящим женщинам.
Считается, что большинство трициклических антидепрессантов совместимо с грудным вскармливанием из-за низкой передачи в грудное молоко, и это подтверждается обширными данные об использовании. Моклобемид плохо переносится в грудное молоко и считается совместим с грудным вскармливанием.
Антигистаминные препараты:
Агенты, такие как прометазин, дексхлорфенирамин и дифенгидрамин
считаются безопасными при широком использовании, хотя было бы
благоразумно следить за признаками седативного эффекта или раздражительности у младенца.Меньше данных о неседативных антигистаминных препаратах, хотя лоратадин
и фексофенадин, вероятно, будут безопасными из-за низкой передачи в молоко.
Бензодиазепины:
Спорадическое применение бензодиазепинов с коротким периодом полувыведения из плазмы, таких как мидазолам и темазепам вряд ли будут проблематичными из-за малых количеств переносится в грудное молоко. Агенты с длительным периодом полураспада, такие как диазепам могут накапливаться у младенца при длительном воздействии и могут быть связаны с летаргией, плохим сосанием и сниженным набором веса.
Противоотечные средства:
Короткий курс псевдоэфедрина (скорректированная доза <4%) маловероятен. быть проблематичным. Тем не менее, местные противоотечные спреи или капли для носа обычно предпочтительны из-за меньшего воздействия на младенцев.
Социальные препараты:
У T есть особые проблемы, потому что доза и схема использования
неконтролируемы. Вдобавок у большинства из них относительно высокие детские дозы. Младенец
воздействие этанола матери может достигать 20% и
был связан с нарушением психомоторного развития.Потребление алкоголя
следует свести к минимуму во время лактации (например, путем отказа от грудного вскармливания
в течение примерно двух часов после приема стандартного алкогольного напитка).
Воздействие кофеина может достигать 34% от веса матери с поправкой на вес. доза и побочные эффекты, такие как беспокойство и раздражительность, не поступали у младенцев, контактирующих с грудным молоком.
Никотин был обнаружен в плазме грудных детей и курящих лучше избегать кормящим матерям.Использование замены никотина терапия (например, трансдермальные системы доставки) кормящим матерям должна следует рассматривать с точки зрения рисков и преимуществ. Однако, как правило, Кратковременное использование никотиновой заместительной терапии намного предпочтительнее, чем продолжал курить.
Наркотики, влияющие на молоко:
Лекарства могут влиять на секрецию или состав молока, воздействуя на такие факторы, как
как развитие молочной железы, секреция молока и гормональная регуляция
кормление грудью.Пролактин необходим для секреции грудного молока и может быть поражен
по употреблению наркотиков. Агонисты дофамина, такие как каберголин, снижают уровень пролактина и
иногда используются в терапевтических целях для прекращения лактации. Антагонисты дофамина
такие как метоклопрамид и большинство антипсихотических средств могут повышать уровень пролактина (см.
статья о гиперпролактинемии с нейролептиками)
и производство молока. Другие препараты, которые были связаны с причинением
гиперпролактинемия включает СИОЗС и опиоиды.
Антагонисты дофамина
такие как метоклопрамид и большинство антипсихотических средств могут повышать уровень пролактина (см.
статья о гиперпролактинемии с нейролептиками)
и производство молока. Другие препараты, которые были связаны с причинением
гиперпролактинемия включает СИОЗС и опиоиды.
Сводная таблица распределения лекарственных средств в грудное молоко
Таблица 2 показывает опубликованные отношения M / P из литературы и предоставляет оценка дозы для грудных детей с поправкой на вес. Для их интерпретации требуется понимание ограничений, связанных с опубликованными данными, такими как как наличие только отдельных пар концентраций в плазме и молоке. Всегда следует учитывать младенческий допуск (связанный с постконцептуальным возрастом).
Таблица 2: Сводка распределения лекарств в грудное молоко
ID = недостаточно данных
Для корреспонденции Шэрон Гардинер, Департамент клинической фармакологии,
Больница Крайстчерча, Private Bag 4710, Крайстчерч.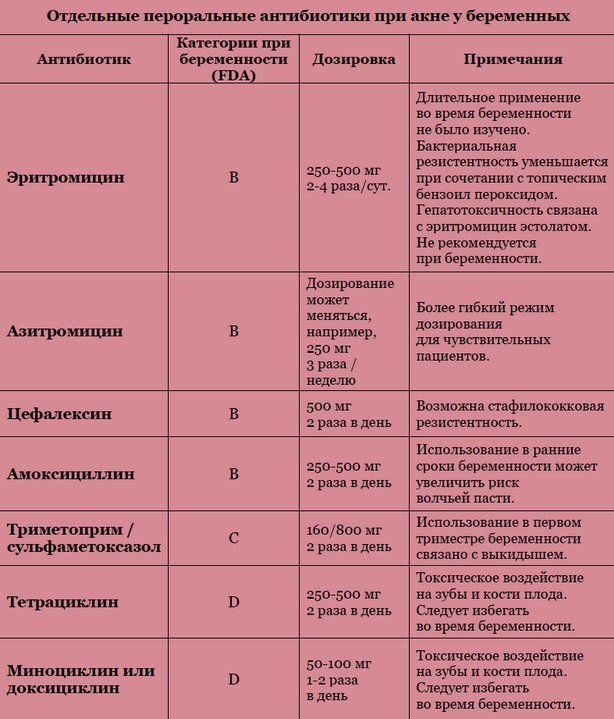 Эл. Почта: [email protected]
Эл. Почта: [email protected]
Первичные источники
Аткинсон ХК, Бегг Э.Дж., Дарлоу Б.А. Препараты в грудном молоке. Клиническая фармакокинетика соображения. Клиническая фармакокинетика 1988; 14: 217-40.
Беннет П.Н. и рабочая группа ВОЗ, редакторы. Наркотики и лактация человека . 2-е издание. Амстердам: Elsevier, 1997.
Илетт К.Ф., Кристенсен Дж. Х., Бегг Э. Дж. Распределение лекарств в грудном молоке. Australian Prescriber 1997; 20 (2): 35-40.
Speight TM, Holford NHG, редакторы. Лечение наркозависимости Эйвери . 4-й версия. Окленд: Adis International Ltd, 1997.
Лекарства и кормление грудью — Лекарства для грудного вскармливания
Общая рекомендация медицинских работников для кормящих матерей — избегать приема лекарств. Однако по разным причинам это не всегда возможно. Иногда риск невылеченного заболевания выше, чем потенциальный вред для ребенка. Взвешивание пользы и риска лучше всего проводить в сотрудничестве с врачом, фармацевтом и самими матерями.
Иногда риск невылеченного заболевания выше, чем потенциальный вред для ребенка. Взвешивание пользы и риска лучше всего проводить в сотрудничестве с врачом, фармацевтом и самими матерями.
Всегда полезно напоминать лечащему врачу о том, что вы кормите грудью, и не предполагать, что он это знает или помнит. Вы лучший защитник себя и своего ребенка. Также рекомендуется дважды проверить у фармацевта, подходит ли лекарство, которое вы собираетесь принимать или которое было прописано.Поиск информации и заверение
может занять время, но всегда стоит перестраховаться.
Прочтите информационные буклеты о продуктах, которые обычно входят в упаковку лекарств, особенно разделы «Противопоказания» и «Использование во время беременности и кормления грудью». Проверьте список контактов в конце статьи
, если вам требуется дополнительное подтверждение.
Важно отметить, что если вы не чувствуете, что обладаете достаточной информацией, чтобы сделать осознанный выбор в отношении лекарства, которое вам нужно принимать, воздержитесь от его приема, пока не будете уверены.
Как наркотики попадают в грудное молоко
Железы, вырабатывающие молоко в груди, снабжены тонкой сетью кровеносных сосудов. Через мембраны этих сосудов мелкие частицы лекарств могут попадать из кровотока матери в ее молоко. Лекарства, которые легче растворяются в жире, как правило, легче переносятся и находятся в более концентрированном состоянии, чем другие лекарства.
Таким же образом, как плацента действует как транспортная среда во время беременности, грудное молоко матери может функционировать таким же образом во время лактации.Какие бы лекарства ни принимала мать, небольшие количества попадают в ее запасы молока. Неясно, через что именно проходит концентрация, но мы знаем, что даже небольшие количества некоторых лекарств могут представлять опасность для маленького ребенка. Однако многие лекарства распадаются на такие незначительные количества, что не представляют опасности для ребенка.
Почему младенцы и дети страдают по-разному
Следует помнить, что маленькие младенцы и дети имеют гораздо меньшую массу тела и массу, чем взрослые. Это означает, что они реагируют на значительно меньшую дозу лекарств, чем взрослые. Существуют также большие различия в способах распределения жира в организме ребенка, а также в составе тела и концентрации воды. Когда любое лекарство вводится с грудным молоком, также необходимо принимать во внимание развитие ребенка или ребенка, его возраст и развивающиеся функции органов.
Это означает, что они реагируют на значительно меньшую дозу лекарств, чем взрослые. Существуют также большие различия в способах распределения жира в организме ребенка, а также в составе тела и концентрации воды. Когда любое лекарство вводится с грудным молоком, также необходимо принимать во внимание развитие ребенка или ребенка, его возраст и развивающиеся функции органов.
Важно отметить, что печень маленького ребенка еще не созрела и не способна полностью расщеплять наркотики, как взрослый.Точно так же почки маленького ребенка не могут выводить наркотики так же эффективно, как взрослый. Это может привести к сохранению опасно высокой концентрации лекарств в течение более длительного периода времени, поскольку лекарства сохраняются.
Общие побочные эффекты лекарств
- Седативные препараты могут вызвать сонливость у ребенка или изменение его неподвижности. Это может привести к проблемам с кормлением и, если его не контролировать, к снижению прибавки в весе.
- Антибиотики могут вызывать сенсибилизацию у ребенка и влиять на их эффективность в более позднем возрасте.Они также могут вызывать диарею и дискомфорт в кишечнике у детей, находящихся на грудном вскармливании. Иногда сыпь может появиться у ребенка, мать которого принимает антибиотики.
- Когда мать принимает лекарства от запора, это может привести к тому, что у ее ребенка будет жидкая дефекация. Если это продолжается, также могут возникать ветренность, опрелость с раздражением и изменение веса.
- Сыпь, зуд и общее изменение поведения также могут возникать при приеме некоторых лекарств.
- Количество молока, вырабатываемого кормящей матерью, может уменьшиться, что без надлежащего управления может повлиять на прибавку в весе ее ребенка.
- Некоторые лекарства могут вызывать изменение запаха и / или вкуса грудного молока. Это может вызвать беспокойство у ребенка и его отказ от еды.
Когда вы начинаете принимать лекарства, обращайте внимание на любые изменения в поведении вашего ребенка. Несмотря на то, что вы можете чувствовать себя хорошо и как будто вам становится лучше, ваш ребенок не обязательно получает те же преимущества.
Несмотря на то, что вы можете чувствовать себя хорошо и как будто вам становится лучше, ваш ребенок не обязательно получает те же преимущества.
Сведение к минимуму потенциального риска для грудного вскармливания
- По возможности избегайте приема каких-либо лекарств. Иногда есть альтернативные способы получить терапевтический эффект от лекарств, например, местную терапию (крем или мазь).
- Не думайте, что лекарство, которое безопасно принимать во время беременности, безопасно и во время кормления грудью.
- Кормите ребенка грудью до приема лекарства, а не после. Чаще всего лекарственные препараты обнаруживаются в грудном молоке через 1-2 часа после приема внутрь.
- Проконсультируйтесь с фармацевтом относительно периода полувыведения лекарства, которое вы планируете принимать. Те, которые сохраняются в кратчайшие сроки и быстро выводятся из организма матери, представляют меньший риск для ее ребенка, находящегося на грудном вскармливании.
- Не думайте, что это так только потому, что лекарство описано как «безопасное» или «естественное». Часто бывает трудно определить, какая именно концентрация и доза включены.
- Алкоголь, запрещенные наркотики, кофеин и табак в разной степени могут передаваться через грудное молоко. Более подробную информацию об этих веществах см. В статье 3.52. Лекарства для грудного вскармливания.
- Кремы и мази, которые наносятся непосредственно на соски, возможно, придется смыть перед кормлением грудью.Проверьте информацию о продукте для получения конкретных рекомендаций.
Общие указания
- Лекарства, принимаемые кормящей матерью, могут попадать в ее молоко. Предположите, что это так, прежде чем вы получите профессиональную консультацию специалиста, указывающую на обратное.
- Квалифицированный медицинский работник, прошедший обучение на основе фактических данных, например врач или фармацевт, лучше всего сможет дать вам рекомендации по правильному лечению.
- Некоторые лекарства, отпускаемые без рецепта, безопасны, но не все.
- Лучшее время для приема лекарства или лекарства — непосредственно перед кормлением ребенка грудью.
- Многие витаминные и минеральные добавки безопасны при приеме в рекомендованной дозировке и не превышаются.
- Учитывайте влияние употребления алкоголя при приеме определенных лекарств. Многие препараты противопоказаны при совместном применении.
- Принимайте только те лекарства, которые вам прописаны, в правильной дозе, в нужное время и правильным способом.Принимать лекарства от другого человека всегда рискованно, независимо от того, кормите вы грудью или нет.
- Не забывайте всегда проверять срок годности и хранить лекарства в правильном порядке.
- Остерегайтесь блистерных упаковок или упаковки, которые, как представляется, были подделаны.
- Если вы не можете прочитать название лекарства или дозу на упаковке лекарства, не принимайте его.
- Убедитесь, что вы храните лекарства на высоком уровне и в безопасном месте, вдали от маленьких детей.
 Если у вас в сумочке есть лекарства, убедитесь, что к ним нельзя добраться маленькими руками.
Если у вас в сумочке есть лекарства, убедитесь, что к ним нельзя добраться маленькими руками. - Всегда заканчивать курс прописанных вам лекарств; это особенно важно при приеме антибиотиков. Это применимо, даже если вы чувствуете, что уже улучшились.
- Если кто-то другой предлагает кормить вашего ребенка грудью или сдавать грудное молоко, убедитесь, что он не принимает никаких лекарств. Кормить ребенка донорским грудным молоком опасно, если не были проведены тщательная пастеризация и проверка здоровья.
Где получить консультацию
- Ваш участковый врач, педиатр или фармацевт.
- Ваша детская медсестра или акушерка.
- Ваш акушер
Сайтов:
Безопасно ли принимать антибиотики во время кормления грудью?
Во-первых, следует ли кормить грудью во время болезни? В общем да. К счастью, грудное молоко не передает микроорганизмы, вызывающие серьезные или длительные заболевания.Фактически, он защищает вашего ребенка от различных болезней, таких как диарея и пневмония. Грудное молоко содержит антитела, которые обеспечивают их безопасность, даже если вы чувствуете себя плохо во время кормления грудью.
Грудное молоко содержит антитела, которые обеспечивают их безопасность, даже если вы чувствуете себя плохо во время кормления грудью.
Болезнь не должна напрямую влиять на выработку молока. Однако, если ваше заболевание также вызывает диарею, рвоту, усталость или снижение аппетита, вы, скорее всего, заметите снижение выработки молока.Вашему организму не хватает жидкости и питательных веществ для выработки нормального количества грудного молока.
Можно ли принимать пероральные препараты во время кормления грудью?Большое количество кормящих матерей задаются вопросом, безопасны ли они для ребенка. Ведь все, что вы потребляете, перейдет к ребенку.
Если вы принимаете какие-либо лекарства во время кормления грудью, обязательно следите за любыми изменениями в еде и сне вашего ребенка, изменениями темперамента или сыпью. И прежде чем принимать какие-либо лекарства во время кормления грудью, обязательно проконсультируйтесь с врачом, безопасно ли это лекарство для грудного вскармливания и ребенка.
И прежде чем принимать какие-либо лекарства во время кормления грудью, обязательно проконсультируйтесь с врачом, безопасно ли это лекарство для грудного вскармливания и ребенка.
Во время кормления грудью может возникнуть несколько ситуаций, требующих от матери приема определенных антибиотиков.
Большинство антибиотиков безопасно употреблять во время кормления грудью. Хотя прием антибиотиков во время кормления грудью обычно не оказывает неблагоприятного воздействия на здоровье ребенка, вот некоторые вещи, на которые следует обратить внимание. По поводу принимаемых вами лекарств рекомендуется проконсультироваться с врачом.
Каждая мать должна знать об антибиотиках и грудном вскармливании:
- Какашки вашего ребенка могут измениться. Если вы заметили, что у вашего ребенка какашки более жидкие, чем раньше, или более зеленые.
- Когда вы принимаете антибиотики во время кормления грудью, вы можете заметить, что у вашего ребенка появляются симптомы, похожие на колики.
- Антибиотики могут влиять на плотность естественной бактериальной флоры в тонком кишечнике. Поскольку у младенцев есть недоразвитые колонии «хороших бактерий», антибиотики могут повредить их существующие бактериальные колонии в кишечнике, что приведет к нарушению всасывания питательных веществ пищи, вызывая диарею.
Попадут ли антибиотики в грудное молоко?
Все, что потребляет мать, передается ребенку через грудное вскармливание. По этой причине для матери очень важно поддерживать здоровую диету, сбалансированную и включающую в себя основные питательные вещества.
Антибиотики и грудное вскармливание тесно связаны. Поскольку грудь получает питательные вещества из крови, антибиотики могут попадать в грудное молоко. Количество антибиотиков, которые попадают в грудное молоко, зависит от частоты приема и концентрации соединений антибиотиков.
Следующие факторы могут определять действие антибиотиков во время кормления грудью:
- Возраст и состояние здоровья малыша.
 Младенцы младше двух месяцев наиболее подвержены побочным эффектам антибиотиков. Это потому, что их печень и почки все еще находятся в стадии развития и недостаточно зрелы, чтобы вымыть лекарство. Когда им исполняется шесть месяцев, невзгоды уменьшаются.
Младенцы младше двух месяцев наиболее подвержены побочным эффектам антибиотиков. Это потому, что их печень и почки все еще находятся в стадии развития и недостаточно зрелы, чтобы вымыть лекарство. Когда им исполняется шесть месяцев, невзгоды уменьшаются. - Антибиотики в сочетании с другими лекарствами. Насколько безопасен антибиотик для вашего ребенка, также может зависеть от того, сочетается ли он с другим типом лекарств.Иногда безопасный антибиотик при употреблении вместе с другими лекарствами может образовывать соединения, которые могут быть вредными для ребенка. Поэтому важно обсудить это со своим врачом, прежде чем принимать какие-либо лекарства.
- Химические свойства антибиотика. Существуют некоторые химические факторы, такие как молекулярная масса, период полувыведения, связывание с белками и растворимость липидов, которые могут определять способность препарата сохраняться в грудном молоке. Лекарства с более длительным периодом полувыведения и большей молекулярной массой разлагаются дольше.
Если антибиотик быстро связывается с жиром / липидом, он быстрее переходит из крови в молоко.
- Состав и кислотность грудного молока. Некоторые антибиотики имеют тенденцию растворяться в молоке, которое содержит больше белка, чем кровь. Матери недоношенных детей должны проявлять особую осторожность при приеме антибиотиков, поскольку они производят молоко с более высоким уровнем белка.
Принятие определенных мер может защитить вашего ребенка от побочных эффектов антибиотиков во время кормления грудью:
- Каждый раз, когда у вас есть возможность, выбирайте мази и кремы с антибиотиками вместо пероральных препаратов.Таким образом вы предотвратите попадание лекарств в грудное молоко.
- Принимайте антибиотики, безопасные для младенцев. Вы можете обсудить это со своим врачом.
- Вы можете принимать антибиотик сразу после кормления грудью, чтобы увеличить промежуток между приемом и следующей сессией кормления
- Сообщите своему врачу, что вы кормите грудью, чтобы он учел эту информацию при назначении антибиотиков.

- Если вы принимаете какой-либо другой препарат, сообщите об этом своему врачу.Некоторые антибиотики в сочетании с другими лекарствами могут образовывать соединения, которые могут быть вредными для ребенка.
- Важно сообщить врачу о здоровье и возрасте вашего ребенка. Это важно при назначении антибиотиков.
- Обсудите любые возможные альтернативы антибиотикам при вашем заболевании, если таковые имеются. Ваш врач может порекомендовать мази и кремы с антибиотиками вместо пероральных препаратов.
Rejoice Pregnancy предоставляет широкий спектр услуг по уходу за беременными благодаря компетентным навыкам нашего терапевта / специалиста по грудному вскармливанию прямо у вашего порога, что позволяет вам никогда не выходить из дома с комфортом!
- Массаж до и после родов
- Лимфодренажная терапия
- Терапия лактации с подготовкой к родам🔸️ ( Лучше всего начинать на 30 неделе беременности )
- Терапия лактации с поддержкой грудного вскармливания🔸️ ( Послеродовой период до 1 года )
Свяжитесь с нами, чтобы узнать больше! 📲 97778010 (whatsapp)
Подписывайтесь на нас в Instagram, чтобы получать больше обновлений!
Правильная подготовка начинается с «Радуйтесь беременности». Будем радоваться вместе с вами!
Будем радоваться вместе с вами!
Мастит — Ла Лече Лига GB
Закупорка молочных протоков возникает, когда молоко не может легко течь. Вы можете заметить, что ваша грудь теплее, чем обычно, на ней есть болезненное пятно или болезненная опухоль, а также может появиться покраснение или потемнение в зависимости от тона вашей кожи. Мастит (воспаление груди) возникает, когда закупоренный проток не очищается и вызывает локальный отек и воспаление. Также возможно инфицирование груди.Если у вас мастит, у вас может появиться жар или симптомы гриппа. Если у вас тоже есть инфекция, такие симптомы, вероятно, будут хуже. Немедленно лечите любое нагрубание и закупорку протоков, чтобы избежать развития мастита или даже инфекции, и обязательно устраните все возможные причины.
Ваша приверженность грудному вскармливанию ребенка может быть действительно проверена в такие моменты, особенно когда прикладывать ребенка к груди может быть последним, что вам хочется делать. Однако частое продолжение кормления грудью — это часть решения, а внезапное прекращение может значительно усугубить проблему.
Однако частое продолжение кормления грудью — это часть решения, а внезапное прекращение может значительно усугубить проблему.
Предупреждающие знаки… и действия, которые необходимо предпринять
Продолжайте кормить грудью
Дополнительные методы лечения
Профилактика лучше лечения
Чтобы избежать проблем в будущем
Инфекции груди
Трещины на сосках
Держите грудь хорошо дренированной
Выражение закупорки
Пузыри и пузыри на молоке
Абсцесс
Шишки в груди
При рецидиве мастита
Устранение мастита
Предупреждающие знаки… и действия, которые необходимо предпринять
Если вы
- Почувствуйте твердое болезненное уплотнение в груди.
- Почувствуйте, как кожа на груди становится теплее на ощупь.
- Чувствую себя больным и разбитым.
- Повышение температуры тела при температуре ниже 38,4 ° C.
- Обратите внимание на области, которые изменились по внешнему виду, которые могут проявляться как покраснение или потемнение в зависимости от тона вашей кожи.
 Изменение цвета груди может быть труднее заметить при более темных тонах кожи.
Изменение цвета груди может быть труднее заметить при более темных тонах кожи.
Принять меры для улучшения потока молока…
- Применяйте влажное тепло перед кормлением, чтобы стимулировать приток молока.Между кормлениями прикладывайте холодные компрессы на срок до 20 минут за раз, чтобы уменьшить отек.
- Кормите ребенка грудью не менее 8–12 раз каждые 24 часа (включая ночное время), особенно из пораженной груди. Поощряйте ребенка кормить грудью достаточно, чтобы ваша грудь оставалась мягкой и удобной. Если он не хочет, аккуратно сцедите молоко вручную или откачайте его. Ваша грудь никогда не должна быть переполненной.
- Убедитесь, что ваш ребенок хорошо прикладывает к груди, когда кормит.Чтобы убедиться, что ваш ребенок эффективно осушает грудь, вам может потребоваться изменить положение для кормления, но убедитесь, что ваш ребенок хорошо захватывает грудь в любом новом положении.
 Будет полезно, если вы сможете направить подбородок или нос ребенка в сторону закупоренного протока, даже если это будет часть кормления. Это может быть связано с гимнастикой для кормления с вашей стороны, например, когда вы наклоняетесь над ребенком и позволяете груди свободно свисать! Посетите нашу страницу «Комфортное грудное вскармливание», чтобы узнать, как правильно расположиться и прикрепить ребенка.
Будет полезно, если вы сможете направить подбородок или нос ребенка в сторону закупоренного протока, даже если это будет часть кормления. Это может быть связано с гимнастикой для кормления с вашей стороны, например, когда вы наклоняетесь над ребенком и позволяете груди свободно свисать! Посетите нашу страницу «Комфортное грудное вскармливание», чтобы узнать, как правильно расположиться и прикрепить ребенка. - Слегка помассируйте , если это не слишком больно.Начните круговыми движениями ладонью и пальцами над болезненным участком или позади него, чтобы устранить закупорку. Или массируйте перед опухолью. Начните с соска и массируйте небольшое расстояние по направлению к соску. Повторяйте, начиная каждый раз ближе к больному месту.
- Рассмотрите возможность приема лекарства , такого как ибупрофен, чтобы уменьшить воспаление, если это возможно. Ибупрофен совместим с грудным вскармливанием, но узнайте в аптеке о безопасности других противовоспалительных обезболивающих.
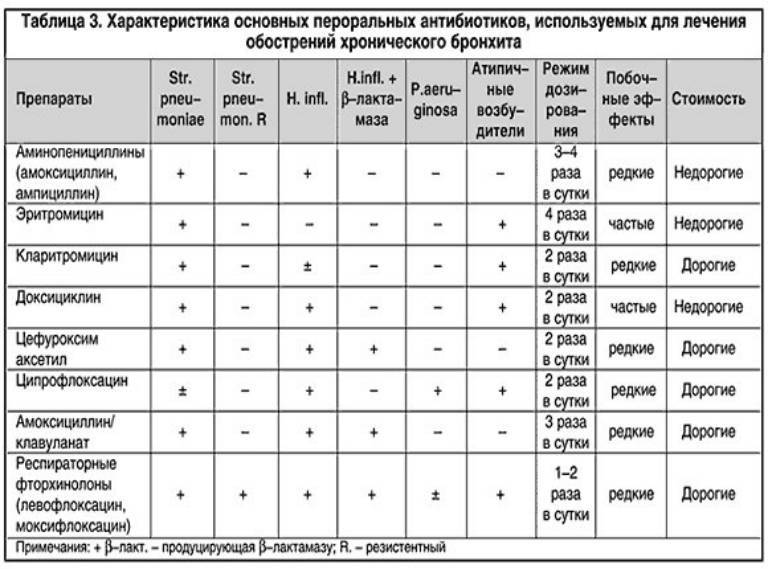
- Остальное. Уложите ребенка спать и оставайтесь вместе как можно дольше, поскольку закупорка протока может быть признаком того, что вы делаете слишком много. Если у вас есть другие дети, попросите о помощи и отнеситесь к этому как можно проще. См. Наши советы о безопасном сне и грудном вскармливании.
Если вы:
- Не чувствую себя лучше и не вижу результатов через 8–24 часа.
- Продолжаете чувствовать лихорадку или ваша температура внезапно повышается до 38,4 ° C или более.
- Видите гной или кровь в молоке.
- Посмотрите на полосы на груди от ареолы до подмышек, или если ваша грудь изменилась в цвете или стала горячей и опухшей.
- У треснувшего соска, который выглядит зараженным.
- Есть озноб, но самочувствие продолжает ухудшаться.
Продолжайте делать предыдущие шаги, а также…
- Обратитесь к врачу , поскольку вам могут потребоваться антибиотики.

- Пройдите полный 10–14-дневный курс любого прописанного лекарства.
- Отдыхайте и пейте много жидкости.
- Попросите руководителя LLL помочь вам выяснить, что вызывает мастит, чтобы вы могли помочь предотвратить его повторение.
Устранение основных причин, чтобы предотвратить дальнейшие приступы закупорки протоков и мастита
Закупорка протоков может быть вызвана любой ситуацией, которая влияет на поток молока в груди, в том числе:
- Если ваш ребенок плохо прикладывается к груди и не кормит грудью эффективно.
- Пропущенные, укороченные или нерегулярные кормления.
- Давать бутылочки или чрезмерно использовать пустышки, потому что это может повлиять на режим кормления вашего ребенка.
- Все, что оказывает давление на грудь, например слишком тесный бюстгальтер, другая тесная одежда, ремень безопасности автомобиля или сумка, детская переноска или даже лежание на груди.

Продолжать грудное вскармливание
Антитела в вашем молоке помогут защитить вашего ребенка от любых инфекций. Отлучение от пораженной груди может усугубить ситуацию. Когда вы чувствуете себя хуже всего из-за мастита, пораженная грудь может вырабатывать меньше молока в течение нескольких дней, и ваше молоко может быть немного солоноватым.Поощрение ребенка к частому кормлению грудью из пораженной груди означает, что как только блокировка исчезнет, выработка молока быстро увеличится, чтобы удовлетворить его потребности.
Дополнительная терапия
Некоторые матери считают их полезным дополнением к стандартному лечению закупорки протоков, мастита и инфекций груди. Избегание насыщенных жиров и прием добавок лецитина может снизить риск закупорки протоков. Принимайте одну или две капсулы по 1200 мг три или четыре раза в день.
Добавки с пробиотиками могут помочь снизить риск молочницы при приеме антибиотиков.Принимайте от одной до трех капсул в день.
Профилактика лучше лечения
Матери, страдающие закупоркой протока или маститом, обычно обнаруживают, что это происходит, когда они слишком много делают или когда они или остальные члены семьи заболели простудой. Изменения в распорядке дня, праздники, особые случаи или семейные события, когда вы заняты или ваш ребенок отвлекается и просит меньше есть, также могут увеличить риск закупорки протоков. Некоторые матери более подвержены закупорке протоков и маститу, чем другие.Если вы перенесли операцию на груди, травму груди или аномалию груди, это также может увеличить риск.
Чтобы избежать проблем в будущем
- Кормите ребенка грудью часто, избегая длительных перерывов между кормлениями днем и ночью. Сон рядом с ребенком может облегчить ночное кормление.
- Немедленно лечите любое нагрубание и проверяйте, чтобы все области вашей груди были мягкими и комфортными после кормления.
- Если какая-либо область вашей груди твердая и неудобная, мягко помассируйте ее во время кормления грудью.
- Позаботьтесь о себе во время праздников, особых случаев и когда члены семьи болеют.
Инфекции груди
У вас больше шансов заболеть инфекцией груди , если вы перестанете кормить грудью, у которой уже есть закупорка протока или мастит. Необходим полный курс антибиотиков. t o избавиться от инфекции груди — большинство антибиотиков совместимы с грудным вскармливанием. Прекращение приема антибиотиков на ранней стадии делает вас уязвимым для дальнейшего заражения.
Большинство, но не все, инфекции груди вызываются бактериями Staphylococcus aureus. Некоторые штаммы бактерий, например MRSA, стали устойчивыми к определенным антибиотикам. Сообщите своему врачу, есть ли у вас или переболели MRSA, так как это может помочь в назначении соответствующего лечения.
Повторное использование неэффективных антибиотиков увеличивает риск абсцесса груди. Если инфекция груди повторяется, особенно если вы прошли полный курс лечения антибиотиками, попросите врача организовать посев вашего молока и горла вашего ребенка, чтобы определить эффективное лечение антибиотиками для вас и / или вашего ребенка..jpg) Если вам необходимо лечение от MRSA, вы можете продолжать кормить грудью.
Если вам необходимо лечение от MRSA, вы можете продолжать кормить грудью.
Разумные меры гигиены включают мытье рук (в том числе рук ребенка), использование одноразовых прокладок для груди и тщательную очистку частей помпы и других предметов, которые контактируют с вашими сосками, например, защитных накладок для сосков.
Трещины на сосках
Больные и потрескавшиеся соски могут увеличить риск инфицирования груди, поэтому примите меры для улучшения положения тела, прикрепления и заживления сосков. Использование очищенного ланолинового крема / продукта, подходящего для кормящих матерей, может ускорить заживление.Осторожно мыть соски мягким мылом и водой может быть полезно, если речь идет о бактериальной инфекции, такой как Staphylococcus aureus. Вы также можете спросить своего врача об использовании лечебной мази для ускорения заживления ран.
Держите грудь хорошо дренированной
Исследования показали, что инфекция груди проходит быстрее при частом дренировании груди. Антитела в молоке помогают защитить ребенка от бактерий, вызывающих инфекцию. Вам будет гораздо удобнее, если вы будете кормить ребенка чаще, чем внезапно прекратить кормление грудью.Даже временное отлучение от груди — ненужные трудности, когда вы плохо себя чувствуете.
Антитела в молоке помогают защитить ребенка от бактерий, вызывающих инфекцию. Вам будет гораздо удобнее, если вы будете кормить ребенка чаще, чем внезапно прекратить кормление грудью.Даже временное отлучение от груди — ненужные трудности, когда вы плохо себя чувствуете.
Выражение засоров
Иногда, массируя закупоренный проток, мать выделяет свернувшееся молоко, ответственное за закупорку. Он может выглядеть как кристалл, песчинка или даже спагетти и может сопровождаться небольшим количеством особенно густого молока или слизи. Если ваш ребенок очистит засор при кормлении, это не навредит ему.
Блистеры и молочные пузыри
Иногда у матери появляются белые пятна, называемые пузырьками или молочными пузырями на соске.Загустевшее молоко может блокировать поток молока рядом с отверстием соска или тонкий слой кожи может блокировать отверстие молочного протока. Блебы могут быть связаны с маститом. Пузырь, который не болит, может рассосаться самостоятельно в течение нескольких недель. Если больно:
- Приложите влажное тепло, используя теплые компрессы, а затем покормите ребенка — сосание может раскрыть волдырь.
- Смочите сосок теплой водой.
- Приложите к бюстгальтеру ватный диск, смоченный в оливковом масле, чтобы смягчить кожу, а затем попытайтесь удалить утолщенный слой кожи.
Затем сожмите сосок за закупоркой, чтобы попытаться выразить закупорку. Иногда можно сцеживать утолщенную полоску молока, которая помогает открыть проток и сохранить его открытым. Отойдите от соска, чтобы убедиться, что дальше назад нет закупорки.
Если это не принесет быстрого облегчения, обратитесь за медицинской помощью, чтобы вскрыть волдырь, возможно, к медсестре в приемной терапевта. Открытие волдыря может позволить молоку потечь и принести облегчение, но попытка открыть его самостоятельно может привести к инфекции.Если пузырек высох, вы можете использовать предложенный выше подход, чтобы выразить закупорку. Как только волдырь открыт, помогите предотвратить инфекцию, промывая рану мягким мылом без запаха и тщательно промывая ее один раз в день.
Абсцесс груди
Абсцесс груди — очень необычное явление, но может возникнуть, если мастит не лечить быстро. Это очень болезненная локализованная инфекция, содержащая гной. Он может быть диагностирован с помощью ультразвука и требует немедленного лечения путем хирургического дренирования или аспирации груди.Чтобы не повредить ткань груди без необходимости, попросите сделать разрез:
- Как можно дальше от соска.
- И от соска к груди, а не вокруг груди.
Необходимо посев жидкости для выявления инфекции, чтобы вы получили соответствующие антибиотики. Вы можете продолжать кормить грудью с обеих грудей. Если пораженная грудь слишком болезненна или разрез находится близко к соску, вам может потребоваться сцеживание вручную в течение дня или двух.Если молоко будет течь, это поможет вашей груди зажить.
Шишки в груди
Большинство женщин опасаются, что у них может быть рак, когда они обнаруживают уплотнение в груди. Исследования показали, что грудное вскармливание снижает риск рака груди у матери. Однако, если опухоль не проходит через неделю или появляется снова в том же месте, несмотря на тщательное лечение закупоренного протока, необходимо проверить. Во многих случаях уплотнения в груди представляют собой доброкачественные опухоли (фибромы) или кисты, заполненные молоком (галактоцеле), которые можно диагностировать и лечить, пока вы продолжаете кормить грудью.Шишка очень редко может быть признаком рака. Но обязательно проконсультируйтесь с врачом, особенно если шишка продолжает расти, не двигается, твердая и твердая, а также если на коже есть ямочки.
Однако, если опухоль не проходит через неделю или появляется снова в том же месте, несмотря на тщательное лечение закупоренного протока, необходимо проверить. Во многих случаях уплотнения в груди представляют собой доброкачественные опухоли (фибромы) или кисты, заполненные молоком (галактоцеле), которые можно диагностировать и лечить, пока вы продолжаете кормить грудью.Шишка очень редко может быть признаком рака. Но обязательно проконсультируйтесь с врачом, особенно если шишка продолжает расти, не двигается, твердая и твердая, а также если на коже есть ямочки.
При рецидиве мастита
Мастит часто повторяется, если исходная инфекция не исчезла полностью, поэтому подумайте, устранили ли вы первоначальную причину и принимали ли вы лекарства в соответствии с предписаниями. Сообщите своему врачу, если лечение не было эффективным или улучшило ситуацию лишь незначительно. Если симптомы не улучшаются или ухудшаются, несмотря на принятие соответствующих мер, руководитель LLL может вместе с вами изучить ситуацию и поделиться информацией о других возможных причинах боли в груди.
Устранение мастита
Чтобы справиться с маститом и снова насладиться комфортным кормлением, может потребоваться немного времени и настойчивости. Иногда нужно время, чтобы найти правильное лекарство от инфекции. Многие матери обнаружили, что творчески подходят к тому, чтобы найти время для отдыха и восстановления сил, а также использование практических мер и дополнительных методов лечения наряду с любыми лекарствами может иметь большое значение и помочь предотвратить повторение закупорки протоков и мастита.
Написано Карен Батлер и матерями LLLGB.Фотографии любезно предоставлены Лоис Роулендс.
Дополнительная литература
Внезапное прекращение грудного вскармливания
Пустышки и грудное вскармливание
Набухшая грудь — как избежать и лечить
Сцеживание молока
Сцеживание грудного молока руками
Мой ребенок не будет кормить грудью
Комфортное кормление грудью
Положение и привязанность ребенка
Ритмы и режимы сна
Что делать
Зажать язык и кормить грудью
Когда мать нездорова
Другие веб-сайты
Клинический протокол № 4 Академии медицины грудного вскармливания: Мастит, март 2014 г. http://www.bfmed.org/Media/Files/Protocols/2014_Updated_Mastitis6.30.14.pdf
http://www.bfmed.org/Media/Files/Protocols/2014_Updated_Mastitis6.30.14.pdf
Мастит http://patient.info/health/mastitis
Книги
Женское искусство грудного вскармливания. LLLI, Лондон: Пинтер и Мартин, 2010 г.
Грудное вскармливание: простые ответы. Mohrbacher, N. Amarillo, TX: Hale Publishing, 2010.
Эта информация доступна для покупки в распечатанном виде в нашем магазине.
Авторские права LLLGB 2016
Мастит при грудном вскармливании | Мичиган Медицина
Обзор темы
Что такое мастит?
Мастит — это воспаление груди, обычно вызываемое инфекцией.Это может случиться с любой женщиной, хотя мастит чаще всего встречается в первые 6 месяцев кормления грудью. Это может привести к тому, что молодая мать почувствует себя очень уставшей и измученной. Добавьте болезнь к требованиям ухода за новорожденным, и многие женщины вообще откажутся от грудного вскармливания. Но вы можете продолжать кормить ребенка грудью. Фактически, грудное вскармливание обычно помогает избавиться от инфекции, и кормление грудью не повредит вашему ребенку.
Но вы можете продолжать кормить ребенка грудью. Фактически, грудное вскармливание обычно помогает избавиться от инфекции, и кормление грудью не повредит вашему ребенку.
Хотя мастит может быть неприятным и болезненным, он обычно легко излечивается лекарствами.
Что вызывает мастит?
Мастит чаще всего возникает, когда бактерии попадают в грудь через соски. Это может произойти, если у кормящей матери треснул или болит сосок.
Длительные перерывы между кормлением грудью или неспособность полностью опорожнить грудь также могут способствовать маститу. Использование различных техник грудного вскармливания и обеспечение правильного захвата ребенка во время кормления помогут опорожнить грудь и избежать трещин на сосках. Просмотрите слайд-шоу о захвате груди, чтобы узнать, как заставить ребенка прикладываться к груди.
Каковы симптомы?
Мастит обычно начинается с болезненного участка груди. Он может быть красным или теплым на ощупь, или и тем, и другим. У вас также может быть жар, озноб и ломота в теле.
У вас также может быть жар, озноб и ломота в теле.
Признаки обострения мастита включают опухшие болезненные лимфатические узлы в подмышечной впадине рядом с инфицированной грудью, учащенное сердцебиение и усиливающиеся симптомы гриппа. Мастит может привести к абсцессу груди, который ощущается как твердое болезненное уплотнение.
Что увеличивает риск заболевания маститом?
У вас больше шансов заболеть маститом во время кормления грудью, если:
- У вас ранее был мастит.
- Вы откладываете или пропускаете сеансы кормления грудью или сцеживания. Если вы не опорожняете грудь регулярно или полностью, ваша грудь набухает или становится слишком полной, что может привести к маститу.
- У вас есть трещины или раздражение сосков, что может быть вызвано неправильным положением или плохой фиксацией.
Кормящие матери могут заболеть маститом в любое время, но особенно в первые 2 месяца жизни ребенка. Через 2 месяца режим кормления ребенка становится более регулярным, что помогает предотвратить мастит..jpg)
Как диагностируется мастит?
Ваш врач может определить, есть ли у вас мастит, поговорив с вами о ваших симптомах и осмотрев вас. Тестирование обычно не требуется.
Как лечится?
Антибиотики обычно могут вылечить мастит. Если ваш врач прописывает антибиотики, принимайте их в соответствии с указаниями. Не прекращайте их принимать только потому, что вам стало лучше. Вам необходимо пройти полный курс приема таблеток. Антибиотики не навредят ребенку. Если сначала лечение не сработает, ваш врач может отправить образец вашего грудного молока в лабораторию, чтобы определить тип бактерий, вызывающих инфекцию.
Вы можете помочь себе чувствовать себя лучше, больше отдыхая, выпивая больше жидкости и прикладывая теплые или холодные компрессы к болезненной груди.
Перед тем, как кормить ребенка грудью, накройте пораженную грудь теплой влажной салфеткой примерно на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
Массаж пораженной груди также может увеличить приток молока.
Вы можете безопасно принимать ацетаминофен (например, тайленол) от боли или жара. Вы можете принимать ибупрофен (например, Адвил) вместе с ацетаминофеном, чтобы уменьшить воспаление.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Грудное вскармливание из пораженной груди безопасно для вашего ребенка. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью. Затем, когда молоко вытечет, кормите больную грудь. Если ваши соски слишком потрескавшиеся и болезненные для кормления из этой груди, сцеживайте молоко вручную или используйте молокоотсос, чтобы опорожнить грудь. Попробуйте это каждый раз, когда вы не можете кормить грудью.
Сейчас хорошее время подумать о том, чтобы обратиться за помощью к консультанту по грудному вскармливанию. Этот человек — обычно медсестра — специализируется на помощи женщинам, кормящим грудью. Вы можете кормить грудью более эффективно, без боли и предотвратить мастит в будущем, если не забываете менять позу и следить за тем, чтобы ребенок правильно прикладывал грудь.
Обязательно лечитесь от мастита. Несвоевременное лечение может привести к образованию абсцесса груди, который будет сложнее лечить.
Симптомы
Симптомы мастита чаще всего проявляются в течение 4–6 недель после родов.
Если у вас мастит, вы можете сначала заметить:
- Болезненный участок на одной груди. Он может быть покрасневшим, теплым на ощупь или и тем, и другим.
- Озноб, боли и симптомы гриппа.
- Лихорадка.
Эти начальные симптомы могут появиться после устранения закупорки молочного протока.
Когда звонить
Позвоните своему врачу сейчас , если у вас:
- Усиливающаяся боль в одной области груди.
- Усиливающееся покраснение в одной области груди или красные полосы, отходящие от области груди.
- Вытекание гноя из соска или другой области груди.
- Температура 101 ° F (38,5 ° C) или выше.

Позвоните своему врачу сегодня , если у вас:
- Увеличенные железы (лимфатические узлы) в области шеи или подмышек.
- Температура ниже 101 ° F (38,5 ° C).
Позвоните своему врачу, если у вас есть другие проблемы с грудью, такие как потрескавшиеся и кровоточащие соски или волдыри на сосках, которые не проходят при лечении в домашних условиях.
Абсцесс груди
В некоторых случаях симптомы мастита ухудшаются, и в инфицированной области груди образуется гнойный карман (абсцесс). Симптомы абсцесса груди включают:
- Твердое и болезненное уплотнение в груди.
- Покраснение на груди.
- Обострение гриппоподобных симптомов.
Молочница
Дрозд
(грибковая инфекция) может возникнуть во рту вашего ребенка и распространиться на соски и молочные протоки.Если у вас есть симптомы мастита, которые не проходят, несмотря на лечение, боль в области сосков во время и после кормления грудью, резкая боль в груди между кормлениями или соски, которые выглядят очень розовыми, возможно, у вас грибковая инфекция. Это состояние также может начаться с внезапной боли или жжения, когда грудное вскармливание проходит нормально.
Это состояние также может начаться с внезапной боли или жжения, когда грудное вскармливание проходит нормально.
Если у вас есть симптомы дрожжевой инфекции, необходимо проверить соски и рот ребенка на наличие молочницы. Лечение молочницы требует лечения и вас, и вашего ребенка, даже если у вашего ребенка нет симптомов.Дополнительную информацию см. В теме Молочница.
Обследования и анализы
Ваш врач обычно может диагностировать мастит на основании ваших симптомов и осмотра пораженной груди. Тесты обычно не нужны. Но они могут быть сделаны для подтверждения диагноза или для помощи в лечении других проблем, которые могут развиться.
Посев грудного молока
Если у вас инфекция, которая не улучшается при лечении, ваш врач может провести посев грудного молока. Чтобы получить образец для посева, выжмите небольшой образец молока из пораженной груди на стерильный тампон.Результаты посева помогут вашему врачу подтвердить диагноз и определить конкретные бактерии, вызывающие инфекцию.
В некоторых случаях для излечения инфекции груди требуется более одного курса приема антибиотиков. Если вы не ответили на лечение антибиотиками, результаты посева могут быть использованы для определения наиболее эффективного антибиотика для вас.
Абсцесс
Иногда на покрасневшем участке груди образуется гнойный карман (абсцесс). Если абсцесс слишком глубокий, чтобы его можно было исследовать, прикоснувшись к нему, врач может использовать ультразвуковое исследование груди для его исследования.Ультразвук также можно использовать для наведения иглы в абсцесс, из которого необходимо удалить жидкость. Посев жидкости абсцесса обычно делается для выявления возбудителя инфекции.
Обзор лечения
Мастит не пройдет без лечения. Если у вас есть симптомы мастита, возможно, вам придется позвонить врачу сегодня же. Своевременное лечение помогает предотвратить быстрое обострение инфекции и обычно улучшает симптомы примерно через 2 дня.
Лечение мастита
Лечение мастита обычно включает:
- Пероральные антибиотики для уничтожения бактерий, вызывающих инфекцию.

- Регулярное опорожнение груди при кормлении грудью или сцеживании грудного молока. Адекватное опорожнение пораженной груди помогает предотвратить накопление большего количества бактерий в груди и может сократить продолжительность инфекции.
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко для кормления ребенка во время болезни и лечения. Ваш ребенок — самый эффективный насос для опорожнения груди. Ваше грудное молоко безопасно для питья, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
- Перед тем, как кормить ребенка грудью, накройте пораженную грудь теплой влажной салфеткой примерно на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
- Если возможно, продолжайте кормить грудью с обеих сторон. В идеале начинать с пораженной стороны — очень важно полностью опорожнить грудь.
 Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью.Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ваш ребенок не закончит.
Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью.Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ваш ребенок не закончит. - Выкачивайте или сцеживайте молоко из пораженной груди, если боль не позволяет вам кормить грудью. Боль в сосках может быть вызвана тем, что ребенок цепляется за больные соски. Для получения дополнительной информации о сцеживании или сцеживании грудного молока см. Раздел «Грудное вскармливание».
- Вашему ребенку может показаться, что он не хочет сосать вашу болезненную грудь.Это не потому, что у вашего молока странный вкус, а, скорее, потому, что ваша грудь ощущается иначе, и вашему ребенку труднее кормить грудью. Попробуйте сначала сцеживать немного молока. Это смягчит грудь, и вашему ребенку будет легче ее захватить.
Лечение абсцесса груди
Если у вас мастит из-за закупорки протока и вы откладываете лечение, инфекция груди может перерасти в абсцесс. Лечение абсцесса включает:
Лечение абсцесса включает:
- Дренирование абсцесса.Заживление абсцесса может занять от 5 до 7 дней.
- Пероральное лечение антибиотиками для уничтожения бактерий, вызывающих инфекцию. (Антибиотики вводятся внутривенно только в редких случаях тяжелой инфекции.)
- Регулярное и хорошее опорожнение груди путем кормления грудью или сцеживания, что необходимо для поддержания хорошего количества молока.
Большинство женщин могут продолжать кормить грудью пораженной груди, пока нарыв не заживает. С одобрения врача вы можете прикрыть область абсцесса легкой марлевой повязкой во время кормления грудью.
Если вам посоветовали прекратить кормление грудью из пораженной груди, пока заживет абсцесс, вы можете продолжить кормление из здоровой груди. Не забывайте регулярно сцеживать или сцеживать молоко из инфицированной груди.
Для получения дополнительной информации о сцеживании или сцеживании грудного молока см. Раздел «Грудное вскармливание».
Домашнее лечение
С момента начала грудного вскармливания до отлучения ребенка от груди примите меры по предотвращению мастита. Например, узнайте о различных техниках кормления грудью, чтобы знать, как полностью опорожнить грудь.Неполное опорожнение груди во время кормления грудью или слишком длительные перерывы между кормлениями могут привести к маститу. Просмотрите слайд-шоу о захвате груди, чтобы узнать, как заставить ребенка прикладываться к груди.
Если у вас есть симптомы мастита, вам, возможно, придется немедленно позвонить своему врачу. Несвоевременное лечение может привести к формированию абсцесса в пораженной груди. При тяжелой инфекции может потребоваться внутривенное введение антибиотиков в больнице.
Грудное вскармливание при мастите
Продолжение кормления ребенка грудью и осторожность, чтобы полностью опорожнить грудь, наряду с лечением пероральными антибиотиками, поможет сократить продолжительность инфекции.
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко для кормления ребенка во время болезни и лечения. Ваш ребенок — самый эффективный насос для опорожнения груди. Ваше грудное молоко безопасно для питья, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
Ваш ребенок — самый эффективный насос для опорожнения груди. Ваше грудное молоко безопасно для питья, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
- Перед тем, как кормить ребенка грудью, накройте пораженную грудь теплой влажной салфеткой примерно на 15 минут. Делайте это как минимум 3 раза в день.Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
- Если возможно, продолжайте кормить грудью с обеих сторон. В идеале начинать с пораженной стороны — очень важно полностью опорожнить грудь. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью. Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ваш ребенок не закончит.
- Выкачивайте или сцеживайте молоко из пораженной груди, если боль не позволяет вам кормить грудью. Боль в сосках может быть вызвана тем, что ребенок цепляется за больные соски.
 Для получения дополнительной информации о сцеживании или сцеживании грудного молока см. Раздел «Грудное вскармливание».
Для получения дополнительной информации о сцеживании или сцеживании грудного молока см. Раздел «Грудное вскармливание». - Можно попробовать нанести на соски крем на основе ланолина.
- Если вы используете прокладки для кормления, часто меняйте их, чтобы они были сухими и чистыми.
Меры самообслуживания при мастите
Помимо приема назначенных вам антибиотиков и продолжения грудного вскармливания или сцеживания грудного молока, вы можете предпринять другие шаги, чтобы почувствовать себя лучше, пока мастит не пройдет.
- Принимайте ацетаминофен (например, тайленол), чтобы облегчить боль, жар или дискомфорт. Вы можете принимать ибупрофен (например, Адвил) вместе с ацетаминофеном, чтобы уменьшить воспаление, если это необходимо. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Отдыхайте как можно больше.
- Приложите к пораженной груди пакет со льдом или теплый компресс, чтобы уменьшить боль.
 Если вы используете пакет со льдом, кладите лед за пределы бюстгальтера или одежды. Не кладите лед прямо на голую кожу.
Если вы используете пакет со льдом, кладите лед за пределы бюстгальтера или одежды. Не кладите лед прямо на голую кожу. - Пейте больше жидкости.
- Если ваша грудь очень наполнена (набухла), сцедите или сцедите небольшое количество грудного молока перед кормлением грудью. Это сделает вашу грудь менее наполненной, и вашему ребенку будет легче взять ее за грудь.
- Если из инфицированной груди вытекает гной, осторожно промойте сосок и дайте ему высохнуть, прежде чем снова надеть бюстгальтер. Одноразовая прокладка для груди, помещенная в чашку бюстгальтера, может поглотить дренаж.
Большинство женщин могут успешно продолжать грудное вскармливание во время инфекции груди.Если мастит затрудняет продолжение грудного вскармливания во время лечения инфекции, помните, что очень важно регулярно опорожнять грудь. Не стесняйтесь поговорить со своим врачом или консультантом по грудному вскармливанию за дополнительной помощью и поддержкой.
Список литературы
Консультации по другим работам
- Бетцольд CM (2007).
Обновленная информация о распознавании и лечении воспаления лактационной груди.Журнал акушерства и женского здоровья, 52 (6): 595–605.
- Диксон Дж. М., Бандред, штат Нью-Джерси (2010). Лечение заболеваний протоковой системы и инфекций. В JR Harris et al., Eds., Diseases of the Breast, 4 ed., Pp. 42–51. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Лоуренс Р.М., Лоуренс Р.А. (2009). Грудь и физиология лактации. В RK Creasy et al., Eds., Creasy and Resnik’s Maternal-Fetal Medicine, 6-е изд., Стр. 125–142. Филадельфия: Сондерс Эльзевьер.
- Poggi SBH (2013). Послеродовое кровотечение и ненормальный послеродовой период. В AH DeCherney et al., Под ред., «Текущая диагностика и лечение, акушерство и гинекология», 11-е изд., Стр. 349–368. Нью-Йорк: Макгроу-Хилл.
Кредиты
Текущий по состоянию на:
8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, MD — Семейная медицина
Адам Хусни, MD — Семейная медицина
Кэтлин Ромито, MD — Семейная медицина
Киртли Джонс, MD — Акушерство и гинекология
По состоянию на: 8 октября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, Киртли Джонс, доктор медицины, акушерство и гинекология
Грудное вскармливание и лекарства — NHS
Большинство лекарств, включая те, которые используются для лечения послеродовой депрессии, можно принимать во время кормления грудью, не нанося вреда ребенку.
Небольшие количества любого лекарства, которое вы принимаете, могут пройти через грудное молоко к вашему ребенку.
Как правило, количество очень мало, и очень немногие лекарства небезопасны во время кормления грудью.
Но всегда лучше сообщить врачу, дантисту или фармацевту, что вы кормите грудью.
Какие лекарства я могу принимать во время кормления грудью?
Лекарства, которые можно принимать во время грудного вскармливания, включают:
- болеутоляющее парацетамол — вам следует проконсультироваться с терапевтом или акушеркой, прежде чем принимать другие виды обезболивающих, например ибупрофен
- большинство антибиотиков
- ингаляторы от астмы
- витамины (но только в рекомендованной дозе)
Можно использовать некоторые методы контрацепции и некоторые средства от простуды, но не все.
Всегда обращайтесь к терапевту, акушерке, патронажной сестре или фармацевту, которые могут вам посоветовать.
Это нормально — стоматологическое лечение, местные анестетики, вакцинация (включая MMR, прививки от столбняка и гриппа) и большинство операций.
Что я не могу принимать во время кормления грудью?
Распространенные лекарства, которые не рекомендуются при грудном вскармливании:
Перед приемом антигистаминных препаратов от аллергии или связанных с ней состояний, таких как сенная лихорадка, проконсультируйтесь с терапевтом или фармацевтом.
Для получения дополнительной информации:
Незаконные наркотики и грудное вскармливание
Принимать запрещенные наркотики во время грудного вскармливания или даже в любое время опасно.
Они могут повлиять на вашу способность безопасно ухаживать за ребенком и могут передаваться вашему ребенку через грудное молоко.
Важно поговорить с акушеркой, патронажной сестрой или терапевтом, если вы их используете.
Контент сообщества от HealthUnlocked Последнее обновление страницы: 4 января 2019 г.