Устойчивость к антибиотикам
\n\nУстойчивость к антибиотикам развивается у бактерий, а не людей или животных. Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
\n\nСледствием устойчивости к антибиотикам являются рост медицинских расходов, более продолжительные госпитализации и рост смертности.
\n\nНеобходимо срочно изменить порядок назначения и использования антибиотиков во всем мире. Даже в случае разработки новых препаратов серьезная угроза устойчивости к антибиотикам будет сохраняться, если поведение не изменится. Изменение поведения должно также включать меры по сокращению распространения инфекций с помощью вакцинации, мытья рук, более безопасного секса и надлежащей гигиены питания.
\nМасштабы проблемы
\n\nУстойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
\nТам, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
\n\nВ отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
\nПрофилактика и борьба
\n\nУстойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними. Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Население
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
\n- \n
- принимать антибиотики только по назначению квалифицированного работника здравоохранения; \n
- никогда не требовать антибиотиков, если, по словам медработника, в них нет необходимости; \n
- всегда соблюдать рекомендации медработника при использовании антибиотиков; \n
- никогда не давать свои антибиотики другим лицам или не использовать оставшиеся антибиотики; \n
- предотвращать заражение в соответствии с «Пятью важнейших принципов безопасного питания», регулярно моя руки, соблюдая гигиену во время приготовления пищи, избегая тесного контакта с больными, практикуя более безопасный секс и своевременно делая прививки. \n
Лица, формирующие политику
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
\n- \n
- обеспечить принятие действенного национальный плана действий против устойчивости к антибиотикам; \n
- улучшать эпиднадзор за устойчивыми к антибиотикам инфекциями; \n
- усиливать меры политики, программы и осуществление мер профилактики инфекций и борьбы с ними; \n
- регулировать и поощрять надлежащее использование качественных препаратов и обращение с ними; \n
- предоставлять информацию о последствиях устойчивости к антибиотикам.
 \n
\n
Медработники
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
\n- \n
- предотвращать инфекции, обеспечивая чистоту своих рук, инструментов и окружающей среды; \n
- назначать и отпускать антибиотики только в случаях, когда в них есть необходимость, в соответствии с действующими лечебными инструкциями. \n
- информировать группы по эпиднадзору об инфекциях с устойчивостью к антибиотикам; \n
- беседуйте с пациентами о том, как правильно принимать антибиотики, об устойчивости к антибиотикам и об опасности их неправильного использования; \n
- говорите пациентам, как предотвращать инфекции (например, делая прививки, моя руки, практикуя более безопаснй секс и закрывая нос и рот при чихании). \n
Индустрия здравоохранения
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:
\n- \n
- инвестировать средства в научные исследования и разработку новых антибиотиков, вакцин, средств диагностики и других инструментов.
 \n
\n
Сельскохозяйственный сектор
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
\n- \n
- вводить антибиотики в организм животных лишь под ветеринарным надзором; \n
- не использовать антибиотики для стимулирования роста или профилактики болезней у здоровых животных. \n
- вакцинировать животных с целью сокращения потребности в антибиотиках и использовать альтернативы антибиотикам, когда они существуют; \n
- продвигать и применять надлежащую практику на всех этапах производства и переработки пищевых продуктов животного и растительного происхождения; \n
- повышать биобезопасность на фермах и предотвращать инфекции, улучшая гигиену и благополучие животных. \n
Недавние изменения
\n\nХотя в настоящее время ведется разработка некоторых антибиотиков, ни один из них, как ожидается, не будет эффективен против наиболее опасных форм бактерий с устойчивостью к антибиотикам.
\nС учетом легкости и частоты поездок, совершаемых сегодня людьми, устойчивость к антибиотикам является глобальной проблемой, которая требует усилий всех стран и многих секторов.
\nПоследствия
\n\nВ тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты. Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
\n\nУстойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.
\nОтветные меры ВОЗ
\n\nРешение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
\nГлобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
\n- \n
- повысить информированность и понимание устойчивости к противомикробным препаратам; \n
- усилить эпиднадзор и научные исследования; \n
- сократить число случаев заражения; \n
- оптимизировать использование противомикробных препаратов; \n
- обеспечить устойчивые инвестиции на цели противодействия устойчивости к противомикробным препаратам. \n
\nСобравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
\nВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
\nВсемирная неделя правильного использования антибиотиков
\n\nЭта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г. под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.
\nГлобальная система по надзору за устойчивостью к противомикробным препаратам (GLASS)
\n\nДанная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
Глобальное партнерство по научным исследованиям и разработке антибиотиков (GARDP)
\n\nЭта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
\nМежучрежденческая координационная группа по устойчивости к противомикробным препаратам (IACG)
\n\nГенеральный секретарь Организации Объединенных Наций учредил Группу для повышения согласованности действий международных организаций и обеспечения эффективности глобальных усилий по устранению этой угрозы безопасности здоровья. Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
Аминогликозиды |
||||||
|
Не используется |
15 мг/кг внутривенно 1 раз/день 7,5 мг/кг каждые 12 ч |
15 мг/кг внутривенно 1 раз/день 7,5 мг/кг внутривенно каждые 12 ч |
Не используется |
5-7,5 мг/кг внутривенно каждые 12 ч |
1,5-2,5 мг/кг внутривенно каждые 24-48 ч |
|
|
Не используется |
5-7 мг/кг внутривенно 1 раз/день 1,7 мг/кг внутривенно каждые 8 ч |
5-7 мг/кг внутривенно 1 раз/день |
Не используется |
1-2,5 мг/кг внутривенно каждые 8 ч |
0,34-0,51 мг/кг внутривенно каждые 24-48 ч |
|
|
Не используется |
1 мг/кг внутривенно каждые 8 ч |
Не используется |
Не используется |
1 мг/кг внутривенно каждые 8 ч |
Консультация относительно конкретного инфекционного заболевания для требуемой дозы Коррекцию дозировки проводят до достижения пиковой концентрации в сыворотке 3-4 мкг/мл и остаточной концентрации < 1 мкг/мл |
|
1 мг/кг внутривенно каждые 8 ч 3 мг/кг внутривенно 1 раз/день |
Не используется |
Не используется |
1 мг/кг внутривенно каждые 8 ч 3 мг/кг внутривенно 1 раз/день |
Не используется |
|
|
1 г в 3 приема (например, в 13, 14 и 23 часа за день до операции) |
Не используется |
Не используется |
15 мг/кг каждые 4 ч в течение 2 суток 25 мг/кг в 13, 14 и 23 часа за день до операции |
Не используется |
Не используется |
|
|
Не используется |
Не используется |
0,6-1,75 г/м2 каждые 6 ч 0,4-1,2 г/м2 каждые 4 ч |
Не используется |
Не используется |
|
Не используется |
15 мг/кг в/м каждые 24 ч (максимальная: 1,0 г/день) изначально, затем 1,0 г 2-3 раза/неделю. |
Не используется |
Не используется |
20-40 мг/кг в/м 1 раз/день |
7,5 мг/кг в/м каждые 72-96 ч (максимум: 1 г) |
|
Не используется |
7,5 мг/кг в/м каждые 12 ч |
Не используется |
Не используется |
Не используется |
Не используется |
|
Не используется |
5-7 мг/кг внутривенно 1 раз/день 1,7 мг/кг внутривенно каждые 8 ч |
5-7 мг/кг внутривенно 1 раз/день 1,7 мг/кг внутривенно каждые 8 ч |
Не используется |
1-2,5 мг/кг внутривенно каждые 8 ч |
0,34-0,51 мг/кг внутривенно каждые 24-48 ч |
|
Бета-лактамы: цефалоспорины (1-е поколение) |
||||||
|
Цефадроксил (в РФ не зарегистрирован) |
0,5-1 г каждые 12 ч |
Не используется |
Не используется |
15 мг/кг каждые 12 ч |
Не используется |
0,5 г перорально каждые 36 ч |
|
Не используется |
1-2 г внутривенно каждые 8 ч |
2 г внутривенно каждые 8 ч |
Не используется |
16,6-33,3 мг/кг внутривенно каждые 8 ч |
1-2 г внутривенно каждые 24-48 ч |
|
|
0,25-0,5 г каждые 6 ч |
Не используется |
Не используется |
6,25-12,5 мг/кг каждые 6 ч 8,0-16 мг/кг каждые 8 ч |
Не используется |
0,25-0,5 г перорально каждые 24-48 ч |
|
Бета-лактамы: цефалоспорины (2-го поколения) |
||||||
|
0,25-0,5 г каждые 8 ч |
Не используется |
Не используется |
10-20 мг/кг каждые 12 ч 6,6-13,3 мг/кг каждые 8 ч |
Не используется |
0,5 г перорально каждые 12 ч |
|
|
Цефотетан (в РФ не зарегистрирован) |
Не используется |
1-3 г внутривенно каждые 12 ч |
2-3 г внутривенно каждые 12 ч |
Не используется |
20-40 мг/кг внутривенно каждые 12 ч |
1-3 г внутривенно каждые 48 ч |
|
Не используется |
От 1 г внутривенно каждые 8 ч до 2 г внутривенно каждые 4 ч |
2 г внутривенно каждые 4 ч 3 г внутривенно каждые 6 ч |
Не используется |
27-33 мг/кг внутривенно каждые 8 ч или, при тяжелых инфекциях 25-40 мг/кг каждые 6 ч |
0,5-1,0 г внутривенно каждые 24-48 ч |
|
|
Цефпрозил (в РФ не зарегистрирован) |
0,25 г каждые 12 ч 0,5 г каждые 12-24 ч |
Не используется |
Не используется |
15 мг/кг каждые 12 ч при среднем отите |
Не используется |
0,25 г перорально каждые 12-24 ч |
|
0,125-0,5 г каждые 12 ч |
0,75-1,5 г внутривенно каждые 6-8 кв ч |
1,5 г внутривенно каждые 6 ч |
10-15 мг/кг суспензии каждые 12 ч Для детей старшего возраста: таблетки 125-250 мг каждые 12 ч |
25-50 мг/кг внутривенно каждые 8 ч |
0,25-0,5 г перорально каждые 24 ч 0,75 г внутривенно каждые 24 ч |
|
|
3 г внутривенно каждые 8 ч |
50-60 мг/кг внутривенно каждые 6 ч |
||||
Бета-лактамы: цефалоспорины (3-го поколения) |
||||||
|
Не используется |
от 1 г каждые 12 ч до 2 г внутривенно каждые 4 ч |
2 г внутривенно каждые 4 ч |
Не используется |
8,3-33,3 мг/кг внутривенно каждые 4 ч 16,6-66,6 мг/кг каждые 6 ч |
1-2 г внутривенно каждые 24 ч |
|
|
0,1-0,4 г каждые 12 ч |
Не используется |
Не используется |
5 мг/кг каждые 12 ч |
Не используется |
0,1-0,4 г перорально каждые 24 ч |
|
|
Не используется |
от 1 г внутривенно каждые 12 ч до 2 г каждые 8 ч |
2 г внутривенно каждые 8 ч |
Не используется |
25-50 мг/кг внутривенно каждые 8 ч |
0,5 г внутривенно каждые 24-48 ч |
|
|
Цефтазидим/Авибактам (2,5 г = цефтазидим 2 г + авибактам 0,5 г) |
Не используется |
2,5 г внутривенно каждые 8 ч |
2,5 г внутривенно каждые 8 ч |
Не используется |
Не используется |
0,94 г внутривенно каждые 24–48 ч |
|
0,4 г каждые 24 ч |
Не используется |
Не используется |
9 мг/кг 1 раз/день |
Не используется |
0,1 г перорально каждые 24 ч |
|
|
Не используется |
1-2 г внутривенно каждые 24 ч |
2 г внутривенно каждые 24 ч |
Не используется |
50-75 мг/кг внутривенно каждые 24 ч 25-37,5 мг/кг каждые 12 ч |
Так же, как и для взрослых |
|
|
Не используется |
2 г внутривенно каждые 12 ч |
2 г внутривенно каждые 12 ч |
Не используется |
50 мг/кг внутривенно каждые 12 ч или 100 мг/кг каждые 24 ч (но не более 4 г/день) Возможная нагрузочная дозя 100 мг/кг внутривенно (не более 4 г) в начале терапии |
2 г внутривенно каждые 12 ч |
Бета-лактамы: цефалоспорин (4-го поколения) |
||||||
|
Не используется |
1-2 г внутривенно каждые 8-12 ч |
2 г внутривенно каждые 8 ч |
Не используется |
50 мг/кг внутривенно каждые 8-12 ч |
0,25–1 г внутривенно каждые 24 ч |
|
Бета-лактамы: цефалоспорин (5-го поколения) |
||||||
|
Не используется |
0,6 г внутривенно каждые 12 ч |
0,6 г внутривенно каждые 12 ч |
Не используется |
Не используется |
0,2 г внутривенно каждые 12 ч |
|
|
Новые цефалоспорины |
||||||
|
Цефтолозан/тазобактам (1,5 г = цефтолозан 1 г + тазобактам 0,5 г) |
Не используется |
1,5 г внутривенно каждые 8 ч |
1,5 г внутривенно каждые 8 ч |
Не используется |
Не используется |
0,75 г внутривенно однократно, затем по 0,15 г внутривенно каждые 8 часов |
Бета-лактамы: пенициллины |
||||||
|
0,25-0,5 г каждые 8 ч 0,875 г каждые 12 ч |
Не используется |
Не используется |
12,5-25 мг/кг каждые 12 ч 7-13 мг/кг каждые 8 ч |
Не используется |
0,25-0,5 г перорально каждые 24 ч |
|
|
Не используется |
Не используется |
50 мг/кг за 1 ч до процедуры |
Не используется |
2 г перорально на 1 дозу |
|
|
Амоксициллин/клавуланат |
0,25-0,5 г каждые 8 ч 0,875 г каждые 12 ч |
Не используется |
Не используется |
Если> 40 кг: доза для взрослых |
Не используется |
0,25-0,5 г перорально каждые 24 ч |
|
Амоксициллин/клавуланат, ES-600 |
Не используется |
Не используется |
Не используется |
45 мг/кг каждые 12 ч |
Не используется |
Не используется |
|
Амоксициллин/клавуланат, пролонгированного высвобождения |
2 г каждые 12 часов |
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
Не используется |
0,5-2,0 г внутривенно каждые 4-6 ч |
2 г внутривенно каждые 4 ч |
Не используется |
25-50 мг/кг внутривенно каждые 6 ч |
0,5-2,0 г внутривенно каждые 12-24 ч |
|
|
Не используется |
2 г внутривенно каждые 4 ч |
2 г внутривенно каждые 4 ч |
Не используется |
50-100 мг/кг внутривенно каждые 6 ч |
2 г внутривенно каждые 12 ч |
|
Ампициллин/сульбактам (3 г = 2 г ампициллина + 1 г сульбактама) |
Не используется |
1,5-3,0 г внутривенно каждые 6 ч |
3 г внутривенно каждые 6 ч |
Не используется |
25-50 мг/кг внутривенно каждые 6 ч |
1,5-3,0 г внутривенно каждые 24 ч |
|
Диклоксациллинc |
0,125-0,5 г каждые 6 ч |
Не используется |
Не используется |
3,125-6,25 мг/кг каждые 6 ч |
Не используется |
0,125-0,5 г перорально каждые 6 ч |
|
Нафциллин (в РФ не зарегистрирован) |
Используется редко |
1-2 г внутривенно каждые 4 ч |
2 г внутривенно каждые 4 ч |
Не используется |
12,5-25 мг/кг внутривенно каждые 6 ч 8,3-33,3 мг/кг каждые 4 ч |
1-2 г внутривенно каждые 4 ч |
|
Используется редко |
1-2 г внутривенно каждые 4 ч |
2 г внутривенно каждые 4 ч |
Не используется |
12,5-25 мг/кг внутривенно каждые 6 ч 8,3-33,3 мг/кг внутривенно каждые 4 ч |
1-2 г внутривенно каждые 4 ч |
|
|
Бензилпенициллинc |
0,25-0,5 г каждые 6-12 ч (феноксиметилпенициллин) |
1–4 млн единиц внутривенно каждые 4–6 ч |
4 млн единиц внутривенно каждые 4 ч |
6,25-12,5 мг/кг каждые 8 ч |
6 250–100 000 единиц/кг внутривенно каждые 6 ч 4 166,6–66 666 единиц/кг внутривенно каждые 4 ч |
0,5-2 млн единиц внутривенно каждые 4-6 ч (максимальная общая суточная доза: 6 млн единиц/день) |
|
Бензатина бензилпенициллин (Бициллин® L-A) |
||||||
|
Не используется |
1,2 млн единиц на 1 дозу в/м |
Не используется |
Не используется |
25 000-50 000 единиц/кг в/м однократно Если< 27 кг: 300 000-600 000 единиц однократно Если≥ 27 кг: 0,9 млн единиц однократно |
1,2 млн единиц на 1 дозу в/м |
|
Не используется |
1,2 млн единиц в/м каждые 3-4 недели |
Не используется |
Не используется |
25 000-50 000 единиц/кг в/м каждые 3–4 недели |
1,2 млн единиц в/м каждые 3–4 недели |
|
Не используется |
2,4 млн единиц на 1 дозу в/м |
Не используется |
Не используется |
50 000 единиц/кг на 1 дозу в/м |
2,4 млн единиц на 1 дозу в/м |
|
Не используется |
2,4 млн единиц/неделю в/м в течение 3 недель |
Не используется |
Не используется |
50 000 единиц/кг в/м в 3 дозах с интервалом в 1 неделю |
2,4 млн единиц на 1 дозу в/м |
|
Бензилпенициллин прокаин (только в/м) |
Не используется |
0,3-0,6 млн единиц в/м каждые 12 ч |
Не используется |
Не используется |
25 000-50 000 единиц/кг в/м каждые 24 ч 12 500–25 000 единиц/кг в/м каждые 12 ч |
От 0,3 до 0,6 млн единиц в/м каждые 12 ч |
|
Пиперациллин (1,9 мЭкв Na/г) |
Не используется |
3 г внутривенно каждые 4–6 ч |
3 г внутривенно каждые 4 ч |
Не используется |
50-75 мг/кг внутривенно каждые 6 ч 33,3-50 мг/кг внутривенно каждые 4 ч |
3-4 г внутривенно каждые 12 ч |
|
Пиперациллин/тазобактам (2,25 г = 2,0 г пиперациллина + 0,25 г тазобактам) |
Не используется |
3,375 г внутривенно каждые 6 ч |
По 3,375 г внутривенно через 4 часа каждые 8 часов или 4,5 г внутривенно каждые 6 часов |
Не используется |
80 мг/кг внутривенно каждые 8 ч |
От 2,25 г внутривенно каждые 8 ч до 4,5 г внутривенно каждые 12 ч |
|
Тикарциллин (5,2 мЭкв Na/г) |
Не используется |
3 г внутривенно каждые 4–6 ч |
3 г внутривенно каждые 4 ч |
Не используется |
Если< 60 кг: 50 мг/кг вв каждые 4–6 ч |
1–2 г внутривенно каждые 12ч |
|
Тикарциллин/клавуланат (3,1 г = 3 г тикарциллин + 0,1 г клавулановой кислоты) |
Не используется |
3,1 г внутривенно каждые 4-6 ч |
3,1 г внутривенно каждые 4 ч |
Не используется |
Если< 60 кг: 50 мг/кг внутривенно (в расчете на компонент тикарциллина) каждые 4–6 ч |
2 г внутривенно каждые 12 ч |
Бета-лактамы: монобактамы |
||||||
|
Не используется |
1–2 г внутривенно каждые 6–12 ч |
2 г внутривенно каждые 6 ч |
Не используется |
30–40 мг/кг внутривенно каждые 6-8 ч |
0,5 г внутривенно каждые 8 ч |
|
Бета-лактамы: карбапенемы |
||||||
|
Не используется |
1 г внутривенно каждые 24 ч |
1 г внутривенно каждые 24 ч |
Не используется |
Не используется |
0,5 г внутривенно каждые 24 ч |
|
|
Не используется |
0,5-1,0 г внутривенно каждые 6 ч |
1 г внутривенно каждые 6 ч |
Не используется |
Для детей от 4 недель до 3 мес. Для детей>3 мес.: 15–25 мг/кг внутривенно каждые 6 ч |
0,125–0,25 г внутривенно каждые 12 ч (может увеличить риск судорог) |
|
|
Не используется |
1 г внутривенно каждые 8 ч |
2 г внутривенно каждые 8 ч |
Не используется |
20–40 мг/кг внутривенно каждые 8 ч |
0,5 г внутривенно каждые 24 ч |
|
|
Не используется |
2 г внутривенно каждые 8 ч |
Не используется |
40 мг/кг внутривенно каждые 8 часов |
||
|
Меропенем/ваборбактам (4 г = меропенем 2 г + ваборбактам 2 г) |
Не используется |
4 г внутривенно каждые 8 ч |
4 г внутривенно каждые 8 ч |
Не используется |
Не используется |
1 г внутривенно каждые 12 ч |
|
Не используется |
0,5 г внутривенно каждые 8 ч |
0,5 г внутривенно каждые 8 ч |
Не используется |
Не используется |
0,25 г внутривенно каждые 24 ч |
|
Фторхинолоныe |
||||||
|
Ципрофлоксацин |
0,5-0,75 г каждые 12 ч |
0,2-0,4 г внутривенно каждые 8-12 ч |
0,4 г внутривенно каждые 8 ч |
10–15 мг/кг внутривенно каждые 12 ч (в некоторых случаях) |
10–15 мг/кг внутривенно каждые 12 ч (в некоторых случаях) |
0,5–0,75 г перорально каждые 24 ч 0,2–0,4 г внутривенно каждые 24 ч |
|
0,5 г каждые 24 ч в течение 3 дней |
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
Делафлоксацин |
450 мг каждые 12 ч |
300 мг внутривенно каждые 12 ч |
300 мг внутривенно каждые 12 ч |
Не используется |
Не используется |
Не используется |
|
Гемифлоксацин |
320 мг каждые 24 ч |
Не используется |
Не используется |
Не используется |
Не используется |
160 мг перорально каждые 24 ч |
|
Левофлоксацин |
0,25–0,75 г каждые 24 ч |
0,25–0,75 г внутривенно каждые 24 ч |
0,75 г внутривенно каждые 24 ч |
Не используется |
Не используется |
0,25–0,5 г перорально или внутривенно каждые 48 ч |
|
Моксифлоксацин |
0,4 г каждые 24 ч |
0,4 г внутривенно каждые 24 ч |
0,4 г внутривенно каждые 24 ч |
Не используется |
Не используется |
0,4 г каждые 24 ч перорально или внутривенно |
|
Норфлоксацинc |
0,4 г каждые 12 ч |
Не используется |
Не используется |
Не используется |
Не используется |
0,4 г перорально каждые 24 ч |
|
0,2–0,4 г каждые 12 ч |
0,4 г внутривенно каждые 12 ч |
0,2–0,4 г внутривенно каждые 12 ч |
Не используется |
Не используется |
0,1-0,2 г перорально или внутривенно каждые 24 ч |
|
|
0,5 г в 1-й день, затем 0,25 г каждые 24 ч в течение 4 дней |
0,5 г внутривенно каждые 24 ч |
0,5 г внутривенно каждые 24 ч |
Не используется |
0,5 г перорально в 1-й день, затем 0,25 г перорально каждые 24 ч в течение 4 дней или 0,5 г внутривенно каждые 24 ч |
||
|
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
|
Не используется |
Не используется |
5-10 мг/кг на 1 дозу |
Не используется |
Не используется |
|
|
Не используется |
Не используется |
Не используется |
12 мг/кг в течение 5 дней |
Не используется |
Не используется |
|
Не используется |
Не используется |
Не используется |
10 мг/кг в 1-й день, затем 5 мг/кг 1 раз/день в дни с 2-го по 5-й |
Не используется |
Не используется |
|
Кларитромицин |
0,25-0,5 г каждые 12 ч Форма пролонгированного высвобождения: 1 г каждые 24 ч |
Не используется |
Не используется |
7,5 мг/кг каждые 12 ч |
Не используется |
0,25-0,5 г перорально каждые 24 ч |
|
Препараты эритромицинаc |
0,25-0,5 г каждые 6 ч |
Не используется |
Не используется |
10–16,6 мг/кг каждые 8 часов 7,5–12,5 мг/кг каждые 6 часов |
Не используется |
0,25 г перорально каждые 6 ч |
|
Не используется |
Не используется |
20 мг/кг на 3 дозы |
Не используется |
Не используется |
|
|
Эритромицина лактобионат |
Не используется |
0,5–1 г внутривенно каждые 6 ч |
1 г внутривенно каждые 6 ч |
Не используется |
3,75–5,0 мг/кг внутривенно каждые 6 ч |
0,5 г внутривенно каждые 6 ч |
|
Эритромицина глюцептат |
Не используется |
0,5-1 г внутривенно каждые 6 ч |
1 г внутривенно каждые 6 ч |
Не используется |
3,75-5,0 мг/кг внутривенно каждые 6 ч |
0,5 г внутривенно каждые 6 ч |
|
800 мг каждые 24 ч |
Не используется |
Не используется |
Не используется |
Не используется |
800 мг перорально каждые 24 ч |
|
Сульфаниламиды и триметоприм |
||||||
|
Сульфафуразол (в РФ не зарегистрирован) |
25 мг/кг внутривенно каждые 6 ч (не доступен в США) |
Не используется |
30-37,5 мг/кг каждые 6 ч 20-25 мг/кг каждые 4 ч |
Не используется |
1 г перорально каждые 12-24 ч |
|
|
Сульфаметизол (в РФ не зарегистрирован) |
0,5-1 г каждые 6-8 ч |
Не используется |
Не используется |
7,5-11,25 мг/кг каждые 6 ч |
Не используется |
Не используется |
|
Сульфаметоксазол |
1 г каждые 8-12 ч |
Не используется |
Не используется |
25-30 мг/кг каждые 12 ч |
Не используется |
1 г перорально каждые 24 ч |
|
0,1 г каждые 12 ч 0,2 г каждые 24 ч |
Не используется |
Не используется |
2 мг/кг каждые 12 ч в течение 10 дней при инфекции мочевыводящих путей |
Не используется |
0,1 г перорально каждые 24 ч |
|
|
Триметоприм/сульфаметоксазолf (Ко-тримоксазол) |
0,16/0,8 г каждые 12 ч |
3–5 мг ТМП/кг внутривенно каждые 6-8 ч |
5 мг ТМП/кг внутривенно каждые 6 ч |
3–6 мг ТМР/кг каждые 12 ч |
3–6 мг ТМР/кг внутривенно каждые 12 ч |
(Не рекомендуется, если имеются другие варианты) |
|
0,32/1,6 г каждые 8 ч в течение 21 дней |
5 мг ТМП/кг внутривенно каждые 8 ч в течение 21 дня |
5 мг ТМП/кг внутривенно каждые 6–8 ч |
5–6,6 мг ТМП/кг каждые 8 ч 3,75–5 мг ТМП/кг каждые 6 ч |
5–6,6 мг ТМП/кг внутривенно каждые 8 ч 3,75–5 мг ТМП/кг внутривенно каждые 6 ч |
Если важно, 5 мг ТМП/кг внутривенно каждые 24 ч 1,25 мг ТМП/кг внутривенно каждые 6 ч |
|
0,1 г каждые 12 ч |
0,1 г внутривенно каждые 12 ч |
0,1 мг внутривенно каждые 12 ч |
Возраст> 8 лет: 2–4 мг/кг каждые 24 ч 1–2 мг/кг каждые 12 ч |
Возраст> 8 лет: 2–4 мг/кг внутривенно каждые 24 ч 1–2 мг/кг внутривенно каждые 12 ч |
0,1 г внутривенно или перорально каждые 12 ч |
|
|
0,1 г каждые 12 ч |
0,1 г внутривенно каждые 12 ч |
0,1 г внутривенно каждые 12 ч |
Не используется |
Не используется |
0,1 г внутривенно или перорально каждые 12 ч |
|
|
0,25–0,5 г каждые 6 ч |
Не используется |
Не используется |
Возраст> 8 лет: 6,25–12,5 мг/кг каждые 6 ч |
Не используется |
При наличии лучше применять доксициклин |
|
|
Не используется |
100 мг, затем 50 мг (25 мг при тяжелой печеночной дисфункции) внутривенно каждые 12 ч |
Доза как для взрослыхg |
Не используется |
Не используется |
Так же, как и для взрослых |
|
|
0,15-0,45 г каждые 6 ч |
От 0,6 г внутривенно каждые 6 ч до 0,9 внутривенно каждые 8 ч |
0,9 г внутривенно каждые 8 ч |
2,6–6,6 мг/кг каждые 8 ч 2–5 мг/кг каждые 6 ч |
6,6–13,2 мг/кг внутривенно каждые 8 ч 5–10 мг/кг внутривенно каждые 6 ч |
0,15–0,45 г перорально каждые 6 ч 0,6–0,9 г внутривенно каждые 6–8 ч |
|
|
Хлорамфеникол |
0,25–1 г каждые 6 ч |
0,25–1,0 г внутривенно каждые 6 ч |
1 г внутривенно каждые 6 ч |
Не используется |
12,5–18,75 мг/кг внутривенно каждые 6 ч |
0,25–1,0 г внутривенно каждые 6 ч |
|
Не используется |
12,5 мг/кг каждые 6 ч (максимум: 4 г/день) |
12,5 мг/кг внутривенно каждые 6 ч (максимум: 4 г/день) |
Не используется |
18,75–25 мг/кг внутривенно каждые 6 ч |
12,5 мг/кг внутривенно каждые 6 ч (максимум: 4 г/день) |
|
Колистин (полимиксин Е) |
Не используется |
2,5–5 мг/кг/день внутривенно в 2–4 дозах |
2,5–5 мг/кг/день внутривенно в 2–4 дозахg |
Не используется |
Не используется |
1,5 мг/кг каждые 36 часов |
|
Не используется |
1500 мг в виде разовой дозы или 1000 мг однократно, затем 500 мг через 1 неделю |
1500 мг в виде разовой дозы или 1000 мг однократно, а затем 500 мг |
Не используется |
Не используется |
1125 мг в виде разовой дозы или 750 мг однократно, затем 375 мг через 1 неделю |
|
|
Не используется |
4–6 мг/кг внутривенно каждые 24 ч |
8–10 мг/кг внутривенно каждые 24 чg |
Не используется |
Не используется |
4–6 мг/кг внутривенно каждые 48 ч |
|
|
Фидаксомицин (в РФ не зарегистрирован) |
0,2 г каждые 12 часов |
Не используется |
Не используется |
Не используется |
Не используется |
0,2 г перорально каждые 12 ч |
|
Разовая доза 3 г в 85–113 г воды |
Не используется в США |
Не используется |
Не используется |
Не используется |
Разовая доза 3 г в 85–113 г воды |
|
|
0,6 г каждые 12 ч |
0,6 г внутривенно каждые 12 ч |
0,6 г внутривенно каждые 12 ч |
10 мг/кг каждые 8 часов |
10 мг/кг внутривенно каждые 8 ч |
0,6 г внутривенно или перорально каждые 12 ч |
|
|
7,5 мг/кг каждые 6 ч (не более 4 г/день) |
7,5 мг/кг внутривенно каждые 6 ч (не более 4 г/день) |
7,5 мг/кг внутривенно каждые 6 ч (не более 4 г/день) |
7,5 мг/кг каждые 6 часов |
7,5 мг/кг внутривенно каждые 6 ч |
3,75 мг/кг внутривенно или перорально каждые 6 ч (не более 2 г/день) |
|
0,5 г каждые 12 ч в течение 7 дней |
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
0,5 г каждые 6–8 ч в течение 10–14 дней |
500 мг внутривенно каждые 6–8 ч |
500 мг внутривенно каждые 6 ч |
7,5 мг/кг каждые 8 ч |
7,5 мг/кг внутривенно каждые 6 ч |
250 мг перорально или внутривенно каждые 8 ч |
|
0,5–0,75 г каждые 8 ч в течение 10 дней с последующим приемом паромомицина перорально 0,5 г каждые 8 ч в течение 7 дней |
0,75 г внутривенно каждые 8 ч в течение 10 дней с последующим приемом паромомицина перорально 0,5 г каждые 8 ч в течение 7 дней |
0,75 г внутривенно каждые 8 ч в течение 10 дней с последующим приемом паромомицина перорально 0,5 г каждые 8 ч в течение 7 дней |
11,6–16,6 мг/кг каждые 8 ч в течение 7–10 дней |
11,6–16,6 мг/кг внутривенно каждые 8 ч в течение 7–10 дней |
Не используется |
|
|
0,25 г каждые 6–8 ч в течение 5–7 дней |
Не используется |
Не используется |
5 мг/кг каждые 6–8 ч в течение 5 дней |
Не используется |
Не используется |
|
Нитрофурантоин макрокристаллы |
50–100 мг каждые 6 часов |
Не используется |
Не используется |
1,25–1,75 мг/кг каждые 6 ч |
Не используется |
Не рекомендуется |
|
Нитрофурантоин моногидрат/макрокристаллы |
100 мг каждые 12 ч |
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
Оритаванцин (в РФ не зарегистрирован) |
Не используется |
1200 мг однократно |
1200 мг однократно |
Не используется |
Не используется |
1200 мг однократно |
|
Хинупристин/далфопристин (в РФ не зарегистрирован) |
Не используется |
7,5 мг/кг внутривенно каждые 8-12 ч. |
7,5 мг/кг внутривенно каждые 8 ч |
Не используется |
7,5 мг/кг внутривенно каждые 12 ч при осложненных инфекциях кожи и кожных структур 7,5 мг/кг каждые 8 ч при серьезных инфекциях |
7,5 мг/кг внутривенно каждые 8–12 ч. |
|
0,6 г каждые 24 ч |
0,6 г перорально каждые 24 ч |
Не используется |
5–10 мг/кг каждые 12 ч 10–20 мг/кг каждые 24 ч |
10–20 мг/кг внутривенно каждые 24 ч |
0,3–0,6 г внутривенно или перорально каждые 24 ч |
|
0,6 г каждые 12 ч в 4 дозах |
Не используется |
Не используется |
Возраст≥ 1 месяц: 10 мг/кг каждые 12 ч в течение 2 дней Возраст< 1 месяц: 5 мг/кг каждые 12 ч в течение 2 дней |
Не используется |
0,6 г перорально каждые 12 ч в 4 дозах |
|
20 мг/кг каждые 24 ч в течение 4 дней (доза не должна превышать 600 мг каждые 24 ч) |
Не используется |
Не используется |
20 мг/кг каждые 24 ч в течение 4 дней Возраст< 1 месяц: 10 мг/кг каждые 24 ч в течение 4 дней |
Не используется |
20 мг/кг каждые 24 ч в течение 4 дней (доза не должна превышать 600 мг каждые 24 ч) |
|
0,6–0,9 г каждые 24 ч |
0,3 г внутривенно каждые 8 ч 0,6–0,9 г внутривенно каждые 24 ч |
0,3 г внутривенно каждые 8 ч 0,6–0,9 г внутривенно каждые 24 ч |
0,3 г внутривенно или перорально каждые 8 ч 0,6–0,9 г внутривенно или перорально каждые 24 ч |
||
|
Начальная фаза (2 мес. Фаза продолжения (4 мес.): 0,6 г 1 раз/неделю |
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
0,9 г 1 раз/неделю (3 мес.) |
Не используется |
Не используется |
Не используется |
Не используется |
Не используется |
|
200 мг каждые 24 ч |
200 мг внутривенно каждые 24 ч |
200 мг внутривенно каждые 24 ч |
Не используется |
Не используется |
200 мг перорально или внутривенно каждые 24 ч |
|
|
Не используется |
10 мг/кг внутривенно каждые 24 ч |
10 мг/кг внутривенно каждые 24 ч |
Не используется |
Не используется |
Не используется |
|
|
125 мг каждые 6 ч (эффективен только при диарее, вызванной C. |
15 мг/кг внутривенно каждые 12 ч (часто 1 г каждые 12 ч) |
25 мг/кг однократно, затем 15–20 мг/кг внутривенно каждые 8–12 чg |
Не используется |
13 мг/кг внутривенно каждые 8 ч 10 мг/кг внутривенно каждые 6 ч |
0,5–1,0 г внутривенно каждую неделюh |
|
|
Не используется |
Не используется |
15–20 мг/кг внутривенно каждые 8–12 чh |
Не используется |
15 мг/кг внутривенно каждые 6 часов |
15 мг/кг внутривенно каждую неделюh |
Правила безопасного приема антибиотиков
Сегодня антибиотиками лечится большинство заболеваний. Однако очень мало людей знают о вреде и побочных эффектах этих лекарственных препаратов, чем опасно самолечение антибиотиками и какие вопросы следует задавать врачу, прежде чем начинать принимать эти лекарства.
Однако очень мало людей знают о вреде и побочных эффектах этих лекарственных препаратов, чем опасно самолечение антибиотиками и какие вопросы следует задавать врачу, прежде чем начинать принимать эти лекарства.
Итак, ниже приведены основные правила, ознакомиться с которыми необходимо до начала проведения антибиотикотерапии.
1. Обязательно сообщите назначающему вам антибиотик врачу следующее:
- Отмечалась ли у вас раньше аллергия на антибиотики и если да, то на какие именно.
- Страдаете ли вы заболеваниями печени и/или почек. Дело в том, что все антибиотики выводятся из организма печенью или почками. В случае нарушений работы этих органов, может возникнуть опасная передозировка лекарственного препарата.
- Какие препараты вы принимали до того, как обратиться к врачу. При назначении антибиотика эти вопросы необходимо знать врачу, поскольку многие препараты не могут приниматься одновременно.
2. Для предотвращения многих нежелательных эффектов самолечения, вы должны знать следующие правила:
- Антибиотики эффективны только в отношении бактерий, поэтому лечить ими вирусные и грибковые заболевания, такие как грипп, гепатиты, молочница, бессмысленно.

- Лечебный эффект антибиотика проявляется в течение трех суток – если по истечении этого срока облегчение не наступило, врач должен заменить данный антибиотик другим препаратом.
- Антибиотики следует принимать курсом, от пяти дней и более. При этом следует помнить, что даже в случае полного исчезновения болезненных симптомов, ни в коем случае нельзя прекращать прием препарата. Это объясняется тем, что полного нарушения жизненного цикла бактерий необходимо именно такое время.
- При неполном пролечивании часто формируется резистентность, т.е. устойчивость возбудителя к препарату, и в дальнейшем данный антибиотик уже будет неэффективен.
- Крайне опасно и нежелательно принимать несколько антибиотиков одновременно.
- Принимать препарат нужно в строго определенное время, поскольку каждый антибиотик обладает своим временем жизни в организме, и в результате нерегулярного приема образуются так называемые «окна», когда свежая доза антибиотика не поступает в кровь и бактерии имеют время для передышки и приспособлению к данному лекарственному препарату.

3. При самолечении антибиотиками наиболее часто встречаются следующие осложнения:
- Нарушение работы сердца, проявляющееся в развитии аритмии, что значительно повышает риск инфарктов и инсультов.
- Оказание разрушающего действия на клетки печени и почек, что может явиться причиной печеночной или почечной комы.
- Нарушения слуха, вплоть до полной глухоты. На сегодняшний день эта проблема часто встречается в педиатрии, когда детям дают «не детские» дозы антибиотиков.
- Нарушения зрения.
- Нарушения внутриутробного развития ребенка при приеме антибиотиков во время беременности.
- Разитие галлюцинаций, психозов, состояний, схожих с эпилептическими припадками.
Источник: http://medvestnik.by/
Как правильно пить антибиотики | Медицинский центр «Президент-Мед»
Антибиотики используют для лечения и/или профилактики некоторых видов бактериальных инфекций. Они воздействуют на болезнетворные микроорганизмы двумя способами: бактерицидно (убивая бактерии) и бактериостатически (предотвращая их размножение).
Антибиотики неэффективны при вирусных инфекциях (грипп, ОРВИ) и редко применяются для терапии легких бактериальных заболеваний, когда иммунной системе под силу самостоятельно справиться с болезнетворными микробами. Препараты назначают для лечения острых и хронических бактериальных инфекций, в послеоперационный период, когда велик риск более серьезных осложнений. Некоторым пациентам курс лекарств показан в качестве меры предупреждения (антибиотикопрофилактика).
Виды антибиотиков
Существуют сотни различных видов антибиотиков, но большинство из них можно грубо разделить на шесть групп:
- Пенициллины широко используют для лечения различных инфекций: кожи, органов дыхания, мочевыводящих путей.
- Цефалоспорины применяют для терапии широкого спектра серьезных инфекций, включая сепсис и менингит.
- Аминогликозиды назначают преимущественно в больницах (амбулаторно – под строгим контролем врача) для лечения тяжелых патологий. Препараты группы могут вызвать серьезные побочные эффекты: потерю слуха и патологию почек.
 Применяют аминогликозиды, как правило, в виде инъекций или глазных/ушных капель.
Применяют аминогликозиды, как правило, в виде инъекций или глазных/ушных капель. - Тетрациклины используют для лечения широкого спектра инфекций: кожи (тяжелые формы акне и розацеа), урогенитальных.
- Макролиды назначают при инфекционных процессах в легких и/или как альтернативные препараты для пациентов с аллергией на пенициллин. Также их применяют для лечения устойчивых к пенициллину штаммов бактерий.
- Линкозамиды эффективны при лечении инфекционных поражений костей.
Как правильно принимать антибиотики
Важно правильно принимать противомикробные препараты, чтобы предотвратить появление устойчивых форм – состояния, когда штамм бактерий больше не реагирует на лечение одним или несколькими типами антибиотиков. Поэтому самолечение в случае с антибиотиками не просто вредит здоровью – оно опасно!
Принимать решение о целесообразности назначения противомикробного средства, подбирать конкретный препарат, дозировку и определять длительность приема должен только врач.
Применять антибиотики следует строго в тех дозах, которые назначил доктор. Пероральные формы (таблетки, капсулы, сиропы) пьют в соответствии с прописанными в инструкции рекомендациями: до/после еды. Самостоятельно уменьшать либо увеличивать дозировку нельзя: низкий уровень действующего вещества в крови не окажет должного эффекта, чрезмерный – повысит риск развития побочных действий.
Очень важно «пропить» весь предписанный курс антибиотиков, даже если спала температура и самочувствие улучшилось. Прекращение приема чревато возникновением устойчивых форм бактерий. Нельзя пропускать принятия очередной дозы: действие лекарства должно быть непрерывным, то есть одна порция вещества «цепляется» за другую. Перерывы в приеме недопустимы. При случайном пропуске одной дозы, выпивают лекарство «как только вспомнят», а затем продолжают курс в обычном режиме. Не следует принимать двойную дозировку, чтобы восполнить пропущенный прием.
Нужны ли пробиотики
Антибиотики убивают бактерии, но они не отличают хорошие микроорганизмы от плохих. Эти мощные препараты уничтожают жизненно важные бактерии, необходимые для нормального функционирования пищеварительной и иммунной систем. Лучший способ восполнить потери – употребление пробиотиков, содержащих живые бактерии, обычно заселяющих кишечник.
Эти мощные препараты уничтожают жизненно важные бактерии, необходимые для нормального функционирования пищеварительной и иммунной систем. Лучший способ восполнить потери – употребление пробиотиков, содержащих живые бактерии, обычно заселяющих кишечник.
Пробиотики назначают во время и после курса антибиотиков для восстановления микрофлоры кишечника и, следовательно, иммунитета. Важно «развести» прием препаратов: пробиотик желательно пить за пару часов до или несколько часов после дозы антибиотика. Длительность применения пробиотиков после курса антибиотикотерапии определяет врач.
Для получения подробных консультаций по вопросу как правильно пить антибиотики обращайтесь в медицинские центры «Президент-Мед»
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Светлана Харламова
Хочу выразить благодарность клинике «Президент» в городе Видное за лечение моей сестры Харламовой Анфисе Павловны. Спасибо врачам Шипилову П.П., Мартино А.А. за своевременную и качественно оказанную помощь и внимательное отношение. Спасибо администраторам, медсестрам, всегда вежливым и дающим полную информацию по заданным вопросам.
Всем Вам здоровья и успехов в вашей нужной…[…]
Спасибо врачам Шипилову П.П., Мартино А.А. за своевременную и качественно оказанную помощь и внимательное отношение. Спасибо администраторам, медсестрам, всегда вежливым и дающим полную информацию по заданным вопросам.
Всем Вам здоровья и успехов в вашей нужной…[…]Татьяна
Роман Евгеньевич хороший,грамотный специалист.Я разбираюсь в медицине и могу полностью доверять доктору.Спасибо.[…]Сошина Светлана Георгиевна
Хочу выразить огромную благодарность за добросовестный труд и отличную работу Шипилову Павлу Павловичу. Я уже неоднократно обращалась к этому специалисту и восхищена его добросовестной работой. Внимательный и доброжелательный. Всегда за считанные минуты может поставить точный и правильный диагноз. В настоящее время редко можно встретить врача с такими качествами. Когда ты…[…]Светлана
Выражаю благодарность Роману Евгеньевичу Бачурину. Доктор провел УЗИ брюшной полости на высшем уровне, проконсультировал по всем беспокоившим меня вопросам, показал на мониторе проблемные области и порекомендовал дальнейшие действия. Осталась очень довольна и отношением врача, и его работой. При необходимости буду вновь к нему обращаться.[…]
Осталась очень довольна и отношением врача, и его работой. При необходимости буду вновь к нему обращаться.[…]Жанна
Прошу выразить благодарность за диагностику и назначение эффективного лечения врачу Карпенко Дмитрию Геннадьевичу. Дмитрий Геннадьевич к каждому пациенту имеет индивидуальный подход , очень приветлив. Диагностику и лечение так же успешно прошел у него и мой муж . Всем рекомендую обращаться к Карпенко Дмитрию Геннадьевичу.[…]Евгения
Хочу выразить благодарность Дмитрию Геннадьевичу за внимательную и профессиональную диагностику, очень действенное лечение, а также комплексный подход к выбору терапии. Ранее у гастроэнтеролога лечилась по ДМС в другой клинике, однако результат лечения был сомнительным. Буквально на второй день лечения (по назначенной доктором Карпенко схеме) симптомы ушли. Надеюсь, что к…[…]Андрей Семенович
Спасибо большое Карпенко Дмитрию Геннадьевичу! Очень хороший доктор, чувствуется, что преподает в медицинской академии! Очень грамотный, все подробно объяснил. И лечение быстро помогло. А для того, чтобы меньше нервничать, направил меня к доктору неврологу Филатову Роману Евгеньевичу, теперь бессонница и тревога меня не беспокоят. Спасибо вашей клинике!.[…]
И лечение быстро помогло. А для того, чтобы меньше нервничать, направил меня к доктору неврологу Филатову Роману Евгеньевичу, теперь бессонница и тревога меня не беспокоят. Спасибо вашей клинике!.[…]Что такое антибиотики. Досье — Биографии и справки
Что такое антибиотики?
- Антибиотики — особые вещества, подавляющие размножение бактерий и вызывающие их гибель. В качестве лекарственных средств они употребляются для борьбы с заболеваниями, которые вызваны болезнетворными микроорганизмами.
От каких болезней лечатся антибиотиками?
- Одно из основных применений антибиотиков — лечение таких распространенных болезней как пневмония (чаще всего вызывается бактериями семейства staphylococcaceae), сифилиса (treponema pallidum) и туберкулеза (mycobacterium tuberculosis, известная как палочка Коха). При этом антибиотики совершенно бесполезны при вирусных инфекциях: например, эти лекарства не помогут при гриппе, ОРВИ или гепатите A, B и C.
 Однако если грипп приводит к осложнениям, в том числе пневмонии, врач может выписать антибиотик.
Однако если грипп приводит к осложнениям, в том числе пневмонии, врач может выписать антибиотик.
Сколько антибиотиков существует в мире?
- Всего известно несколько тысяч разнообразных натуральных и синтетических веществ, применяемых в качестве антибиотиков, однако все они объединены в 16 крупных классов. Например, пенициллин, первый антибиотик, открытый в 1928 г. Александром Флемингом, относится к классу бета-лактамных антибиотиков. Из известных антибиотиков используется лишь малая часть, не более 5%, поскольку большинство из ранее открытых антибиотиков стали бесполезны из-за антибиотикорезистентности, т. е. сопротивления микроорганизмов к антибиотикам.
В чем проблема резистентности?
- Микроорганизмы эволюционируют и рано или поздно в результате мутаций приспосабливаются к действию антибиотика, и для них он становится безвредным. В настоящее время все больше опасений ученых и врачей вызывает тот факт, что болезнетворные бактерии начинают приспосабливаться к антибиотикам быстрее, чем изобретаются новые виды лекарств.

- Если так пойдет и дальше, любое воспаление легких или подхваченный туберкулез и сепсис снова станут заболеванием со смертностью близкой к 100%, как это было до изобретения пенициллина.
- Это может привести к появлению эпидемий, которые будут уносить миллионы человеческих жизней.
Почему возникает резистентность?
- Основная вина в этом лежит на самих врачах и пациентах. Если бы человек принимал антибиотик по правильному назначению врача до полного выздоровления, в его бы организме не оставалось никаких болезнетворных микроорганизмов, и проблемы не было. К сожалению, пациенты часто принимают антибиотики без указания врача, не заканчивают курс, пьют их в недостаточных концентрациях, поэтому часть болезнетворных организмов выживает после такого лечения, и их носитель остается заразным для окружающих, даже если временно не чувствует недомогания. Виноваты и врачи, иногда прописывая антибиотики без нужды, для профилактики. Все это ведет к увеличению числа микроорганизмов, которых простыми антибиотиками не взять.

Почему не изобретают новые антибиотики?
- Изобретают. Например, в 2015 г. было объявлено об обнаружении сразу нового класса антибиотиков — теиксобактина, с которым ученые связывают большие надежды, т. к. в лабораторных опытах еще ни разу не удалось выявить появления резистентности к нему у болезнетворных бактерий. Однако лечить им вряд ли начнут раньше, чем через 10 лет из-за необходимого цикла проверок. Кроме того, это первый открытый класс антибиотиков за последние несколько лет, и этого просто мало. Находить и испытывать новые антибиотики очень дорого, поэтому фармацевтические компании в настоящее время очень неохотно берутся за это дело. Исправить это можно только коренной реформой финансирования медицинской отрасли на мировом уровне.
Как справиться с проблемой?
- Американо-индийский Центр контроля динамики заболеваний, экономики и политики (Center for Disease Dynamics, Economics & Policy, CDDEP) в отчете о применении антибиотиков в 2015 г.
 рекомендует несколько путей решения проблемы.
рекомендует несколько путей решения проблемы. - Прежде всего, следует добиться правильного употребления антибиотиков, как от врачей, так и от пациентов. Поэтому одна из основных задач — снижение мирового потребления этого вида лекарств.
- Пока же оно продолжает расти, с 2000 г. по 2010 г. мировое потребление выросло с 50 до 70 млрд единиц, причем основной рост приходится на такие страны как Индия, Египет, Китай, Бразилия, страны Африки.
- Растет потребление антибиотиков и в России. В развитых странах, за исключением Нидерландов и Дании, потребление сокращается. Эксперты предлагают использовать антибиотики только в ситуациях угрожающих жизни, никогда не прописывая их, даже детям, при обычном кашле, простуде или диарее, если не имеется осложнений.
- Стоит также избегать ситуаций, когда эти лекарства могут понадобиться. Значительную часть болезней можно предотвратить, если регулярно мыть руки с мылом. В развивающихся странах опасные заболевания во многом возникают из-за отсутствия доступа к чистой воде и плохих санитарно-гигиенических условий.
 Наконец вакцинация от определенных болезней позволяет меньше использовать антибиотики.
Наконец вакцинация от определенных болезней позволяет меньше использовать антибиотики. - Также эксперты рекомендуют снизить применение антибиотиков в сельском хозяйстве.
История открытия пенициллина. Досье
ВОЗ: нужны новые антибиотики и как можно скорее
В стадии разработки находятся 60 препаратов, однако они сулят незначительные преимущества по сравнению с существующими лекарствами и не обеспечивают защиты от наиболее опасных бактерий. Самые многообещающие препараты еще даже не допущены к клиническим испытаниям, и пройдут годы, пока они появятся на рынке.
«Никогда еще проблема антимикробной устойчивости не стояла так остро…», — предупредил Генеральный директор ВОЗ д-р Тедрос и добавил, что сегодня как никогда нужны новые решения. Хотя уже существуют новые инициативы по борьбе с устойчивостью к антибиотикам, очень многое зависит от того, насколько правительства и фармацевтические компании готовы финансировать создание новых препаратов. Авторы нового исследования, на которое ссылается ВОЗ, выяснили, что разработками новых антибактериальных препаратов занимаются небольшие предприятия, а крупные фармацевтические компании не проявляют интереса к этой сфере.
Еще в 2017 году Всемирная организация здравоохранения выпустила список патогенов, наиболее опасных с точки зрения устойчивости к лекарствам. Из 50 находящихся в разработке антибиотиков, 32 нацелены на борьбу с бактериями из этого списка. Но большинство из них ненамного сильнее уже существующих лекарств. В их числе – два препарата, действующих против так называемых грамотрицательных бактерий, которые обладают множественной лекарственной устойчивостью (то есть не поддаются действию нескольких препаратов) и распространяются очень быстро.
Эти бактерии могут вызывать тяжелые и порой смертельные инфекции и особенно опасны для людей с неразвитой или слабой иммунной системой, включая новорожденных, пожилых или пациентов, проходящих лечение от рака.
В ООН давно предупреждают, что распространяющаяся устойчивость к антибиотикам – одна из главных угроз общественному здравоохранению в глобальном масштабе и может отбросить человечество в «до-пенициллиновую» эпоху, когда антибиотиков еще не было, и люди умирали от простых инфекций.
«Пока мы не оказались «у разбитого корыта», нужно направить государственные и частные инвестиции на разработку эффективных лекарств, которые бы справлялись с высоко резистентными бактериями», — сказал заместитель главы ВОЗ Ханан Балки. – И когда они появятся, мы должны сделать так, чтобы их могли получать все нуждающиеся».
Сегодня устойчивость к антибактериальным препаратам продолжает стремительно распространяться по всему миру. По данным ВОЗ, около 50 процентов антибиотиков используются не по назначению. К примеру, их зачастую прописывают для лечения вирусных инфекций, в то время как антибиотики помогают только в лечении бактериальных инфекций. Нередко медики также прописывают препараты широкого спектра действия, когда заболевание можно вылечить антибиотиком узкого спектра. Зачастую больные прерывают курс лечения. В результате у пациентов развивается лекарственная устойчивость.
В ВОЗ напоминают, что злоупотребление антибиотиками и их некорректное использование оборачивается распространением опасных резистентных бактерий, вызывающих, в частности, пневмонию, менингит, инфекции кровотока. Поскольку существующими антибиотиками лечить такие инфекции уже невозможно, остро встает необходимость создания новых, более действенных лекарств.
Поскольку существующими антибиотиками лечить такие инфекции уже невозможно, остро встает необходимость создания новых, более действенных лекарств.
Российские химики нашли вещество для антибиотика нового поколения
https://ria.ru/20200630/1573670834.html
Российские химики нашли вещество для антибиотика нового поколения
Российские химики нашли вещество для антибиотика нового поколения
Биохимики из Московского государственного университета имени М. В. Ломоносова совместно с коллегами из Германии и США открыли механизм воздействия молекулы… РИА Новости, 30.06.2020
2020-06-30T11:44
2020-06-30T11:44
2020-06-30T19:32
наука
биология
российский научный фонд
здоровье
сколковский институт науки и технологий
открытия — риа наука
мгу имени м. в. ломоносова
воз
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn25.img.ria.ru/images/147759/44/1477594436_0:462:5184:3378_1920x0_80_0_0_75b0286fd0009fcfe235e1f81461621b. jpg
jpg
МОСКВА, 30 июн — РИА Новости. Биохимики из Московского государственного университета имени М. В. Ломоносова совместно с коллегами из Германии и США открыли механизм воздействия молекулы тетраценомицина на рибосомы, синтезирующие белок у бактерий. Это соединение может стать основой для разработки новых перспективных антибиотиков. Результаты исследования опубликованы в журнале Nature Сhemical Biology.Устойчивость бактерий к антибиотикам — одна из основных проблем современной медицины и здравоохранения, усугубляющаяся из года в год. Резистентность возникает спонтанно вследствие произвольных мутаций или из-за неправильного применения противомикробных препаратов. По данным ВОЗ, все больше инфекций — пневмонию, туберкулез, заражение крови, заболевания пищевого происхождения — становится труднее, а иногда и невозможно вылечить из-за снижения эффективности традиционных антибиотиков, поэтому ученым приходится придумывать что-то новое.Большинство известных антибактериальных препаратов направлено на блокировку самых важных процессов жизнедеятельности бактерий: синтез нуклеиновых кислот, белков и клеточной стенки. Сотрудники химического факультета НИИФХБ имени А. Н. Белозерского и Института функциональной геномики МГУ, Сколтеха, Гамбургского университета и Университета Иллинойса изучили молекулярный механизм воздействия соединения тетраценомицина на рибосомы бактерий, которые отвечают за синтез белка.Тетраценомициновые антибиотики обнаружили более 40 лет назад. Долгое время ученые предполагали, что они работают за счет воздействия на ДНК бактерий. Авторы исследования показали, что тетраценомицин воздействует не на генетический материал клеток, а на большие субъединицы рибосом. По структуре это вещество схоже с группой хорошо изученных антибиотиков тетрациклинов, которые тоже нарушают синтез белка, но связываются совсем с другим участком рибосомы.В то же время оказалось, что молекула тетраценомицина ингибирует трансляцию белков как с бактериальной, так с человеческой рибосомы, то есть этот антибиотик может быть потенциально опасным для человека. Ученые предположили, что модификацией тетраценомицина можно снизить его цитотоксичность.
Сотрудники химического факультета НИИФХБ имени А. Н. Белозерского и Института функциональной геномики МГУ, Сколтеха, Гамбургского университета и Университета Иллинойса изучили молекулярный механизм воздействия соединения тетраценомицина на рибосомы бактерий, которые отвечают за синтез белка.Тетраценомициновые антибиотики обнаружили более 40 лет назад. Долгое время ученые предполагали, что они работают за счет воздействия на ДНК бактерий. Авторы исследования показали, что тетраценомицин воздействует не на генетический материал клеток, а на большие субъединицы рибосом. По структуре это вещество схоже с группой хорошо изученных антибиотиков тетрациклинов, которые тоже нарушают синтез белка, но связываются совсем с другим участком рибосомы.В то же время оказалось, что молекула тетраценомицина ингибирует трансляцию белков как с бактериальной, так с человеческой рибосомы, то есть этот антибиотик может быть потенциально опасным для человека. Ученые предположили, что модификацией тетраценомицина можно снизить его цитотоксичность. «Наиболее интересный момент — мы нашли новый сайт связывания антибиотика в рибосоме. Поэтому мутации на разных участках рибосом, которые дают устойчивость к другим антибиотикам, не влияют на связывание тетраценомицина, то есть нет кроссрезистентности (устойчивости микроорганизма к антибиотикам близких групп. — Прим. ред.). Открытие нового сайта связывания открывает путь к модификации и улучшению антибиотика», — приводятся в пресс-релизе университета слова первого автора статьи Ильи Остермана, старшего научного сотрудника химического факультета МГУ и главного научного сотрудника Центра наук о жизни Сколтеха.Ароматические поликетиды, к которым относится тетраценомицин, — одна из самых известных групп антибиотиков, открытых в середине ХХ века, широко используемая в медицине наравне с пенициллинами.Один из представителей этого семейства — тетраценомицин X — блокирует синтез белков у бактерий, не обладая при этом перекрестной резистентностью с уже известными ингибиторами синтеза белка, то есть бактериальные штаммы не будут к нему заведомо устойчивы.
«Наиболее интересный момент — мы нашли новый сайт связывания антибиотика в рибосоме. Поэтому мутации на разных участках рибосом, которые дают устойчивость к другим антибиотикам, не влияют на связывание тетраценомицина, то есть нет кроссрезистентности (устойчивости микроорганизма к антибиотикам близких групп. — Прим. ред.). Открытие нового сайта связывания открывает путь к модификации и улучшению антибиотика», — приводятся в пресс-релизе университета слова первого автора статьи Ильи Остермана, старшего научного сотрудника химического факультета МГУ и главного научного сотрудника Центра наук о жизни Сколтеха.Ароматические поликетиды, к которым относится тетраценомицин, — одна из самых известных групп антибиотиков, открытых в середине ХХ века, широко используемая в медицине наравне с пенициллинами.Один из представителей этого семейства — тетраценомицин X — блокирует синтез белков у бактерий, не обладая при этом перекрестной резистентностью с уже известными ингибиторами синтеза белка, то есть бактериальные штаммы не будут к нему заведомо устойчивы. Изученная молекула обладает важной особенностью. Связывание тетраценомицина с рибосомами происходит по уникальным позициям — нуклеотидным основаниям в белках субъединицы рибосомы, — недоступным для других антибиотиков, что дает хорошие перспективы по преодолению устойчивости к антибиотикам у бактерий. Работа ученых поддержана совместным грантом Российского научного фонда и Немецкого научно-исследовательского сообщества DFG.
Изученная молекула обладает важной особенностью. Связывание тетраценомицина с рибосомами происходит по уникальным позициям — нуклеотидным основаниям в белках субъединицы рибосомы, — недоступным для других антибиотиков, что дает хорошие перспективы по преодолению устойчивости к антибиотикам у бактерий. Работа ученых поддержана совместным грантом Российского научного фонда и Немецкого научно-исследовательского сообщества DFG.
https://ria.ru/20200408/1569747118.html
https://ria.ru/20190621/1555750534.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn23.img.ria.ru/images/147759/44/1477594436_0:0:4608:3456_1920x0_80_0_0_6530108227d7fb9567d18dd4d00a7b38.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
биология, российский научный фонд, здоровье, сколковский институт науки и технологий, открытия — риа наука, мгу имени м. в. ломоносова, воз
МОСКВА, 30 июн — РИА Новости. Биохимики из Московского государственного университета имени М. В. Ломоносова совместно с коллегами из Германии и США открыли механизм воздействия молекулы тетраценомицина на рибосомы, синтезирующие белок у бактерий. Это соединение может стать основой для разработки новых перспективных антибиотиков. Результаты исследования опубликованы в журнале Nature Сhemical Biology.Устойчивость бактерий к антибиотикам — одна из основных проблем современной медицины и здравоохранения, усугубляющаяся из года в год. Резистентность возникает спонтанно вследствие произвольных мутаций или из-за неправильного применения противомикробных препаратов. По данным ВОЗ, все больше инфекций — пневмонию, туберкулез, заражение крови, заболевания пищевого происхождения — становится труднее, а иногда и невозможно вылечить из-за снижения эффективности традиционных антибиотиков, поэтому ученым приходится придумывать что-то новое.
Результаты исследования опубликованы в журнале Nature Сhemical Biology.Устойчивость бактерий к антибиотикам — одна из основных проблем современной медицины и здравоохранения, усугубляющаяся из года в год. Резистентность возникает спонтанно вследствие произвольных мутаций или из-за неправильного применения противомикробных препаратов. По данным ВОЗ, все больше инфекций — пневмонию, туберкулез, заражение крови, заболевания пищевого происхождения — становится труднее, а иногда и невозможно вылечить из-за снижения эффективности традиционных антибиотиков, поэтому ученым приходится придумывать что-то новое.Большинство известных антибактериальных препаратов направлено на блокировку самых важных процессов жизнедеятельности бактерий: синтез нуклеиновых кислот, белков и клеточной стенки.
Сотрудники химического факультета НИИФХБ имени А. Н. Белозерского и Института функциональной геномики МГУ, Сколтеха, Гамбургского университета и Университета Иллинойса изучили молекулярный механизм воздействия соединения тетраценомицина на рибосомы бактерий, которые отвечают за синтез белка.
Тетраценомициновые антибиотики обнаружили более 40 лет назад. Долгое время ученые предполагали, что они работают за счет воздействия на ДНК бактерий. Авторы исследования показали, что тетраценомицин воздействует не на генетический материал клеток, а на большие субъединицы рибосом. По структуре это вещество схоже с группой хорошо изученных антибиотиков тетрациклинов, которые тоже нарушают синтез белка, но связываются совсем с другим участком рибосомы.
8 апреля 2020, 14:08НаукаУченые раскрыли, почему стафилоккок больше не лечится антибиотикамиВ то же время оказалось, что молекула тетраценомицина ингибирует трансляцию белков как с бактериальной, так с человеческой рибосомы, то есть этот антибиотик может быть потенциально опасным для человека. Ученые предположили, что модификацией тетраценомицина можно снизить его цитотоксичность.
«Наиболее интересный момент — мы нашли новый сайт связывания антибиотика в рибосоме. Поэтому мутации на разных участках рибосом, которые дают устойчивость к другим антибиотикам, не влияют на связывание тетраценомицина, то есть нет кроссрезистентности (устойчивости микроорганизма к антибиотикам близких групп. — Прим. ред.). Открытие нового сайта связывания открывает путь к модификации и улучшению антибиотика», — приводятся в пресс-релизе университета слова первого автора статьи Ильи Остермана, старшего научного сотрудника химического факультета МГУ и главного научного сотрудника Центра наук о жизни Сколтеха.
— Прим. ред.). Открытие нового сайта связывания открывает путь к модификации и улучшению антибиотика», — приводятся в пресс-релизе университета слова первого автора статьи Ильи Остермана, старшего научного сотрудника химического факультета МГУ и главного научного сотрудника Центра наук о жизни Сколтеха.
Ароматические поликетиды, к которым относится тетраценомицин, — одна из самых известных групп антибиотиков, открытых в середине ХХ века, широко используемая в медицине наравне с пенициллинами.
Один из представителей этого семейства — тетраценомицин X — блокирует синтез белков у бактерий, не обладая при этом перекрестной резистентностью с уже известными ингибиторами синтеза белка, то есть бактериальные штаммы не будут к нему заведомо устойчивы.
Изученная молекула обладает важной особенностью. Связывание тетраценомицина с рибосомами происходит по уникальным позициям — нуклеотидным основаниям в белках субъединицы рибосомы, — недоступным для других антибиотиков, что дает хорошие перспективы по преодолению устойчивости к антибиотикам у бактерий.
Антибиотики: MedlinePlus
Что такое антибиотики?
Антибиотики — это лекарства, которые борются с бактериальными инфекциями у людей и животных. Они работают, убивая бактерии или затрудняя их рост и размножение.
Антибиотики можно принимать разными способами:
- Устно (внутрь). Это могут быть таблетки, капсулы или жидкости.
- Местно. Это может быть крем, спрей или мазь, которую вы наносите на кожу. Это также могут быть глазные или ушные капли.
- Внутривенно или внутривенно. Обычно это применяется при более серьезных инфекциях.
Что лечат антибиотики?
Антибиотики лечат только определенные бактериальные инфекции, такие как ангина, инфекции мочевыводящих путей и кишечная палочка.
Возможно, вам не потребуется принимать антибиотики при некоторых бактериальных инфекциях. Например, они могут не понадобиться при многих инфекциях носовых пазух или некоторых ушных инфекциях. Прием антибиотиков, когда они не нужны, вам не поможет, и они могут иметь побочные эффекты.Ваш лечащий врач может выбрать лучшее лечение для вас, когда вы заболели. Не заставляйте своего врача прописать вам антибиотик.
Например, они могут не понадобиться при многих инфекциях носовых пазух или некоторых ушных инфекциях. Прием антибиотиков, когда они не нужны, вам не поможет, и они могут иметь побочные эффекты.Ваш лечащий врач может выбрать лучшее лечение для вас, когда вы заболели. Не заставляйте своего врача прописать вам антибиотик.
Лечат ли антибиотики вирусные инфекции?
Антибиотики не действуют на вирусные инфекции . Например, не стоит принимать антибиотики за
.Каковы побочные эффекты антибиотиков?
Побочные эффекты антибиотиков варьируются от незначительных до очень тяжелых. Некоторые из распространенных побочных эффектов включают
Более серьезные побочные эффекты могут включать
Позвоните своему врачу, если у вас возникнут какие-либо побочные эффекты при приеме антибиотика.
Почему важно принимать антибиотики только тогда, когда они необходимы?
Вы должны принимать антибиотики только тогда, когда они необходимы, потому что они могут вызывать побочные эффекты и способствовать устойчивости к антибиотикам.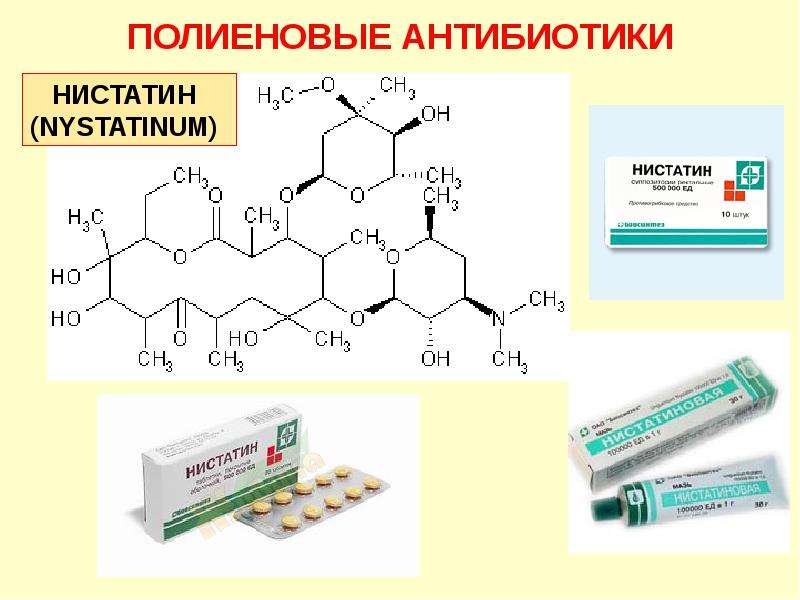 Устойчивость к антибиотикам возникает, когда бактерии изменяются и становятся способными противостоять воздействию антибиотика. Это означает, что бактерии не погибают и продолжают расти.
Устойчивость к антибиотикам возникает, когда бактерии изменяются и становятся способными противостоять воздействию антибиотика. Это означает, что бактерии не погибают и продолжают расти.
Как правильно использовать антибиотики?
Когда вы принимаете антибиотики, важно относиться к ним ответственно:
- Всегда внимательно следуйте инструкциям.Примите лекарство, даже если почувствуете себя лучше. Если вы прекратите принимать их слишком рано, некоторые бактерии могут выжить и повторно заразить вас.
- Не откладывайте антибиотики на потом
- Не сообщайте свой антибиотик другим людям
- Не принимайте назначенные кому-то антибиотики. Это может отсрочить лучшее лечение для вас, сделать вас еще хуже или вызвать побочные эффекты.
Центры по контролю и профилактике заболеваний
Что это такое, как их принимать, побочные эффекты
Антибиотики — это лекарства, которые помогают остановить инфекции, вызванные бактериями. Они делают это, убивая бактерии или не давая им копировать самих себя или воспроизводиться.
Они делают это, убивая бактерии или не давая им копировать самих себя или воспроизводиться.
Слово антибиотик означает «против жизни». Любое лекарство, убивающее микробы в вашем теле, технически является антибиотиком. Но большинство людей используют этот термин, когда говорят о лекарствах, предназначенных для уничтожения бактерий.
До того, как ученые впервые открыли антибиотики в 1920-х годах, многие люди умирали от незначительных бактериальных инфекций, таких как ангина. Хирургия тоже была более рискованной. Но после того, как в 1940-х годах стали доступны антибиотики, продолжительность жизни увеличилась, операции стали безопаснее, и люди смогли пережить то, что раньше было смертельной инфекцией.
Что могут и чего не могут антибиотики
Большинство бактерий, обитающих в вашем теле, безвредны. Некоторые даже полезны. Тем не менее, бактерии могут заразить практически любой орган. К счастью, обычно помогают антибиотики.
Вот типы инфекций, которые можно лечить антибиотиками:
Продолжение
Только бактериальные инфекции можно убить с помощью антибиотиков. Простуда, грипп, кашель, некоторые инфекции бронхита, боль в горле и желудочный грипп вызваны вирусами.Антибиотики не помогут их вылечить. Ваш врач посоветует вам либо подождать с этими заболеваниями, либо назначить противовирусные препараты, которые помогут вам избавиться от них.
Простуда, грипп, кашель, некоторые инфекции бронхита, боль в горле и желудочный грипп вызваны вирусами.Антибиотики не помогут их вылечить. Ваш врач посоветует вам либо подождать с этими заболеваниями, либо назначить противовирусные препараты, которые помогут вам избавиться от них.
Не всегда очевидно, является ли инфекция вирусной или бактериальной. Иногда ваш врач проводит анализы, прежде чем решить, какое лечение вам нужно.
Некоторые антибиотики действуют на многие виды бактерий. Их называют широкополосными. Другие нацелены только на определенные бактерии. Они известны как «узкоспектральные».
Побочные эффекты
Поскольку ваш кишечник полон бактерий — как хороших, так и плохих, — антибиотики часто влияют на вашу пищеварительную систему во время лечения инфекции.Общие побочные эффекты включают:
Иногда у вас могут быть другие симптомы, например:
Продолжение
Эти симптомы могут означать, что у вас аллергия на антибиотик, поэтому немедленно сообщите врачу, если они у вас есть.
Если вы принимаете противозачаточные таблетки, антибиотики могут помешать им действовать так, как должны, поэтому поговорите со своим врачом о том, могут ли альтернативные методы контрацепции быть хорошей идеей. Женщины также могут заразиться вагинальными дрожжевыми инфекциями при приеме антибиотиков.Симптомы включают зуд, жжение, выделения из влагалища (похожие на творог) и боль во время секса. Обработано противогрибковым кремом.
Устойчивость к антибиотикам
Антибиотики являются мощным средством борьбы с микробами при осторожном и безопасном использовании. Но не обязательно принимать до половины всех антибиотиков. Чрезмерное употребление привело к появлению антибактериальной устойчивости. Бактерии со временем адаптируются и становятся «супербактериями» или «супербактериями». Они меняются так, что антибиотики на них больше не действуют.Они представляют большую опасность, потому что от них нет лекарств.
Лучший способ замедлить распространение супербактерий — это грамотно использовать антибиотики. Вот как это сделать:
Вот как это сделать:
- Доверьтесь врачу, если он скажет, что они вам не нужны.
- Не принимайте их за вирусную инфекцию.
- Принимайте только те, которые прописал вам врач.
- Возьмите их, как указано.
- Не пропускайте дозы.
- Принимайте их в течение всего количества дней, прописанных вашим врачом.
- Не оставляйте их на потом.
Использование антибиотиков Вопросы и ответы | Сообщество | Использование антибиотиков
Более серьезные побочные эффекты могут включать:
- Инфекция C. diff , вызывающая диарею, которая может привести к серьезному повреждению толстой кишки и смерти
- Тяжелые и опасные для жизни аллергические реакции
- Инфекции, устойчивые к антибиотикам
Позвоните своему врачу, если у вас возникнут какие-либо побочные эффекты при приеме антибиотика.
Почему важно принимать антибиотики только тогда, когда они нужны?
Антибиотики важны для лечения инфекций и спасли бесчисленное количество жизней. Однако всякий раз, когда используются антибиотики, они могут вызывать побочные эффекты и способствовать развитию устойчивости к антибиотикам, что является одной из самых серьезных угроз для здоровья населения.
Однако всякий раз, когда используются антибиотики, они могут вызывать побочные эффекты и способствовать развитию устойчивости к антибиотикам, что является одной из самых серьезных угроз для здоровья населения.
Когда необходимы антибиотики, преимущества обычно перевешивают риски побочных эффектов или устойчивости к антибиотикам. Однако слишком много антибиотиков назначается без необходимости или используется неправильно, что ставит под угрозу полезность этих важных лекарств.
Вот почему так важно, чтобы мы все использовали антибиотики ТОЛЬКО тогда, когда они нам нужны, чтобы защитить нас от вреда, вызванного ненужным использованием антибиотиков, и для борьбы с устойчивостью к антибиотикам.
Какие антибиотики используются без необходимости?
Ненужное употребление антибиотиков происходит, когда человеку прописывают антибиотики, когда они не нужны, например, при простуде или гриппе.
Ненужное использование также происходит, когда человеку прописывают антибиотики от инфекций, которые иногда вызываются бактериями, которым не всегда нужны антибиотики, например, при многих инфекциях носовых пазух и некоторых инфекциях уха.
Антибиотики — не всегда выход, когда вы заболели. Важно использовать антибиотики только тогда, когда они необходимы, чтобы защитить себя от вреда, вызванного ненужным использованием антибиотиков, и бороться с устойчивостью к антибиотикам.
Что такое неправильное употребление антибиотиков?
Неправильное употребление антибиотиков происходит, когда человеку прописали
- неправильный антибиотик,
- неправильная доза антибиотика, или
- антибиотик в течение неправильного периода времени.
Поговорите со своим врачом о лучшем лечении вашего заболевания.
Устойчивость к антибиотикам
Введение
Антибиотики — это лекарства, используемые для профилактики и лечения бактериальных инфекций. Устойчивость к антибиотикам возникает, когда бактерии изменяются в ответ на использование этих лекарств.
Бактерии, а не люди или животные, становятся устойчивыми к антибиотикам. Эти бактерии могут заражать людей и животных, и вызываемые ими инфекции труднее лечить, чем те, которые вызваны неустойчивыми бактериями.
Устойчивость к антибиотикам ведет к более высоким медицинским расходам, длительному пребыванию в больнице и увеличению смертности.
Миру срочно необходимо изменить способ прописывания и использования антибиотиков. Даже если будут разработаны новые лекарства, без изменения поведения, устойчивость к антибиотикам останется серьезной угрозой. Изменения в поведении также должны включать действия по сокращению распространения инфекций посредством вакцинации, мытья рук, более безопасного секса и соблюдения правил пищевой гигиены.
Масштаб проблемы
Устойчивость к антибиотикам поднимается до опасно высокого уровня во всех частях мира.Новые механизмы устойчивости появляются и распространяются по всему миру, угрожая нашей способности лечить распространенные инфекционные заболевания. Растущий список инфекций, таких как пневмония, туберкулез, заражение крови, гонорея и болезни пищевого происхождения, становится все труднее, а иногда и невозможно лечить, поскольку антибиотики становятся менее эффективными.
Там, где антибиотики для людей или животных можно купить без рецепта, возникновение и распространение устойчивости усугубляются. Точно так же в странах, где нет стандартных руководств по лечению, медицинские работники и ветеринары часто назначают антибиотики чрезмерно, а население слишком часто их использует.
Если не предпринять срочных мер, мы вступаем в пост-антибиотическую эру, когда обычные инфекции и легкие травмы могут снова убить.
Профилактика и контроль
Устойчивость к антибиотикам усиливается из-за неправильного и чрезмерного использования антибиотиков, а также плохой профилактики инфекций и борьбы с ними. На всех уровнях общества могут быть предприняты шаги для уменьшения воздействия и ограничения распространения сопротивления.
Физические лица
Для предотвращения и контроля распространения устойчивости к антибиотикам люди могут:
- Использовать антибиотики только по назначению сертифицированного медицинского работника.

- Никогда не требуйте антибиотики, если ваш медицинский работник говорит, что они вам не нужны.
- Всегда следуйте советам вашего медицинского работника при использовании антибиотиков.
- Никогда не делитесь остатками антибиотиков и не используйте их.
- Профилактика инфекций путем регулярного мытья рук, гигиеничного приготовления пищи, избегания тесного контакта с больными, более безопасного секса и своевременного проведения вакцинации.
- Готовьте пищу гигиенически, следуя пяти принципам безопасности пищевых продуктов ВОЗ (содержать в чистоте, разделять сырое и приготовленное, тщательно готовить, хранить пищу при безопасной температуре, использовать безопасную воду и сырье) и выбирать продукты, которые были произведены без использования антибиотики для стимуляции роста или профилактики заболеваний у здоровых животных.
Политики
Чтобы предотвратить и контролировать распространение устойчивости к антибиотикам, политики могут:
- Обеспечить наличие надежного национального плана действий по борьбе с устойчивостью к антибиотикам.

- Улучшить эпиднадзор за устойчивыми к антибиотикам инфекциями.
- Усилить политику, программы и меры по профилактике и контролю инфекций.
- Регулировать и продвигать надлежащее использование и утилизацию качественных лекарств.
- Сделайте доступной информацию о влиянии устойчивости к антибиотикам.
Медицинские работники
Чтобы предотвратить и контролировать распространение устойчивости к антибиотикам, медицинские работники могут:
- Предотвратить инфекции, обеспечив чистоту рук, инструментов и окружающей среды.
- Назначайте и отпускайте антибиотики только тогда, когда они необходимы, в соответствии с действующими рекомендациями.
- Сообщать бригадам эпиднадзора за устойчивыми к антибиотикам инфекциями.
- Обсудите со своими пациентами, как правильно принимать антибиотики, резистентность к антибиотикам и опасность неправильного использования.
- Поговорите со своими пациентами о профилактике инфекций (например, вакцинации, мытье рук, безопасном сексе и прикрывании носа и рта при чихании).

Отрасль здравоохранения
Для предотвращения и контроля распространения устойчивости к антибиотикам отрасль здравоохранения может:
- Инвестировать в исследования и разработку новых антибиотиков, вакцин, средств диагностики и других средств.
Сельское хозяйство
Для предотвращения и контроля распространения устойчивости к антибиотикам сельскохозяйственный сектор может:
- давать антибиотики животным только под ветеринарным надзором.
- Не использовать антибиотики для стимуляции роста или профилактики заболеваний у здоровых животных.
- Вакцинируйте животных, чтобы снизить потребность в антибиотиках, и используйте альтернативы антибиотикам, если они доступны.
- Продвигать и применять передовой опыт на всех этапах производства и обработки пищевых продуктов животного и растительного происхождения.
- Повышение биобезопасности на фермах и предотвращение инфекций за счет улучшения гигиены и благополучия животных.

Последние разработки
Несмотря на то, что в разработке находятся некоторые новые антибиотики, ожидается, что ни один из них не будет эффективен против наиболее опасных форм устойчивых к антибиотикам бактерий.
Учитывая легкость и частоту передвижения людей, устойчивость к антибиотикам является глобальной проблемой, требующей усилий со стороны всех стран и многих секторов.
Воздействие
Когда инфекции больше нельзя лечить антибиотиками первой линии, необходимо использовать более дорогие лекарства. Более длительная продолжительность болезни и лечения, часто в больницах, увеличивает расходы на здравоохранение, а также увеличивает экономическое бремя для семей и общества.
Устойчивость к антибиотикам ставит под угрозу достижения современной медицины.Трансплантация органов, химиотерапия и операции, такие как кесарево сечение, становятся намного более опасными без эффективных антибиотиков для профилактики и лечения инфекций.
Ответные меры ВОЗ
Борьба с устойчивостью к антибиотикам является высокоприоритетной задачей ВОЗ. Глобальный план действий по борьбе с устойчивостью к противомикробным препаратам, включая устойчивость к антибиотикам, был одобрен на Всемирной ассамблее здравоохранения в мае 2015 года. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных заболеваний с помощью безопасных и эффективных лекарств.
Глобальный план действий по борьбе с устойчивостью к противомикробным препаратам, включая устойчивость к антибиотикам, был одобрен на Всемирной ассамблее здравоохранения в мае 2015 года. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных заболеваний с помощью безопасных и эффективных лекарств.
«Глобальный план действий по устойчивости к противомикробным препаратам» преследует 5 стратегических целей:
- Повышение осведомленности и понимания устойчивости к противомикробным препаратам.
- Для усиления надзора и исследований.
- Для снижения заболеваемости.
- Для оптимизации использования противомикробных препаратов.
- Для обеспечения устойчивых инвестиций в борьбу с устойчивостью к противомикробным препаратам.
Политическая декларация, одобренная главами государств на Генеральной Ассамблее Организации Объединенных Наций в Нью-Йорке в сентябре 2016 года, свидетельствует о приверженности мира применению широкого скоординированного подхода к устранению коренных причин устойчивости к противомикробным препаратам во многих секторах, особенно в области здравоохранения. здоровье животных и сельское хозяйство.ВОЗ поддерживает государства-члены в разработке национальных планов действий по борьбе с устойчивостью к противомикробным препаратам на основе глобального плана действий.
здоровье животных и сельское хозяйство.ВОЗ поддерживает государства-члены в разработке национальных планов действий по борьбе с устойчивостью к противомикробным препаратам на основе глобального плана действий.
ВОЗ возглавляет несколько инициатив по борьбе с устойчивостью к противомикробным препаратам:
Всемирная неделя осведомленности об антимикробных препаратах
WAAW, проводимая ежегодно с 2015 года, представляет собой глобальную кампанию, направленную на повышение осведомленности об устойчивости к противомикробным препаратам во всем мире и поощрение передовой практики среди широкой общественности. медицинских работников и лиц, определяющих политику, чтобы избежать дальнейшего возникновения и распространения лекарственно-устойчивых инфекций.Противомикробные препараты — важнейшие инструменты, помогающие бороться с болезнями людей, животных и растений. К ним относятся антибиотики, противовирусные, противогрибковые и противопротозойные средства. WAAW проходит ежегодно с 18 по 24 ноября. Раньше лозунг назывался «Антибиотики: обращайтесь с осторожностью», но в 2020 году он был изменен на «Противомикробные препараты: обращайтесь с осторожностью», чтобы отразить расширение масштабов лекарственно-устойчивых инфекций.
Раньше лозунг назывался «Антибиотики: обращайтесь с осторожностью», но в 2020 году он был изменен на «Противомикробные препараты: обращайтесь с осторожностью», чтобы отразить расширение масштабов лекарственно-устойчивых инфекций.
Глобальная система надзора за устойчивостью к противомикробным препаратам (GLASS)
Поддерживаемая ВОЗ система поддерживает стандартизированный подход к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, на глобальном уровне для информирования принятия решений, стимулирования местных, национальных и региональные действия.
Глобальное партнерство по исследованиям и разработке антибиотиков (GARDP)
Совместная инициатива ВОЗ и инициативы «Лекарства от забытых болезней» (DNDi), GARDP поощряет исследования и разработки через государственно-частные партнерства. К 2023 году партнерство нацелено на разработку и предоставление до четырех новых препаратов за счет улучшения существующих антибиотиков и ускорения вывода на рынок новых антибиотиков.
Межучрежденческая координационная группа по устойчивости к противомикробным препаратам (IACG)
Генеральный секретарь Организации Объединенных Наций учредил IACG для улучшения координации между международными организациями и обеспечения эффективных глобальных действий против этой угрозы безопасности здоровья.Сопредседателями МУКГ являются заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, и в ее состав входят высокопоставленные представители соответствующих агентств ООН, других международных организаций и отдельные эксперты из различных секторов.
Антибиотики | Лечение инфекций | Типы, применение и побочные эффекты
Что такое антибиотики?
Антибиотики — это группа лекарств, которые используются для лечения инфекций. Антибиотики иногда называют антибактериальными или противомикробными средствами.Антибиотики можно принимать внутрь в виде жидкости, таблеток или капсул, либо их можно вводить путем инъекции. Обычно люди, которым необходимо ввести антибиотик в виде инъекций, попадают в больницу из-за тяжелой инфекции. Антибиотики также доступны в виде кремов, мазей или лосьонов для нанесения на кожу для лечения определенных кожных инфекций.
Антибиотики также доступны в виде кремов, мазей или лосьонов для нанесения на кожу для лечения определенных кожных инфекций.
Важно помнить, что антибиотики действуют только против инфекций, вызванных бактериями и некоторыми паразитами. Паразит — это тип микроба, которому необходимо жить на или в другом живом существе (хозяине).Антибиотики не действуют против инфекций, вызванных вирусами (например, простудой или гриппом), грибками (например, молочница во рту или влагалище) или грибковыми инфекциями кожи.
«Микробы, микробы и антибиотики» обсуждает различные типы микробов, которые могут вызывать инфекции.
Иногда вирусная инфекция или незначительная бактериальная инфекция перерастает в более серьезную вторичную бактериальную инфекцию. В этом случае потребуются антибиотики.
Существуют различные антибиотики под разными торговыми марками.Антибиотики обычно группируются в зависимости от того, как они действуют. Каждый тип антибиотика работает только против определенных типов бактерий или паразитов. Вот почему для лечения разных типов инфекции используются разные антибиотики. К основным типам антибиотиков относятся:
Вот почему для лечения разных типов инфекции используются разные антибиотики. К основным типам антибиотиков относятся:
- Пенициллины — например, феноксиметилпенициллин, флуклоксациллин и амоксициллин.
- Цефалоспорины — например, цефаклор, цефадроксил и цефалексин.
- Тетрациклины — например, тетрациклин, доксициклин и лимециклин.
- Аминогликозиды — например, гентамицин и тобрамицин.
- Макролиды — например, эритромицин, азитромицин и кларитромицин.
- Клиндамицин .
- Сульфаниламиды и триметоприм — например, котримоксазол.
- Метронидазол и тинидазол .
- Хинолоны — например, ципрофлоксацин, левофлоксацин и норфлоксацин.
- Нитрофурантоин — применяется при инфекциях мочевыводящих путей.
Помимо вышеперечисленных основных типов антибиотиков, существует ряд других антибиотиков, которые врачи-специалисты или врачи больниц могут назначать при более редких инфекциях, таких как туберкулез (ТБ).
В оставшейся части брошюры обсуждаются только антибиотики, которые может прописать ваш терапевт.
Как действуют антибиотики?
Некоторые антибиотики убивают микробы (бактерии или паразиты). Часто это делается путем вмешательства в структуру клеточной стенки бактерии или паразита.Некоторые работают, останавливая размножение бактерий или паразитов.
Когда обычно назначают антибиотики?
Dr Sarah Jarvis MBE
Антибиотики обычно назначают только при более серьезных инфекциях, вызванных микробами (бактериальные и некоторые паразитарные инфекции).
Чаще всего инфекции вызываются вирусами, когда антибиотики бесполезны. Даже если у вас легкая бактериальная инфекция, иммунная система может избавиться от большинства бактериальных инфекций. Например, антибиотики обычно мало помогают ускорить выздоровление от большинства инфекций уха, носа и горла, вызванных бактериями.
Итак, не удивляйтесь, если врач не порекомендует антибиотик при состояниях, вызванных вирусами или небактериальными инфекциями, или даже при легкой бактериальной инфекции.
Однако антибиотики необходимы, если у вас есть серьезные инфекции, вызванные бактериями, например менингит или пневмония. В таких ситуациях антибиотики часто спасают жизнь. Когда вы заболели, врачи могут осмотреть вас, чтобы исключить серьезное заболевание и сообщить, нужен ли антибиотик.Инфекции мочи также часто требуют антибиотиков для предотвращения распространения на почки.
Антибиотики также могут быть назначены для лечения прыщей — менее серьезного заболевания. При угревой сыпи антибиотики можно принимать внутрь или наносить непосредственно на кожу.
Какой антибиотик обычно назначают?
Выбор антибиотика в основном зависит от того, какая у вас инфекция и от микроба (бактерии или паразита), который, по мнению врача, вызывает вашу инфекцию. Это потому, что каждый антибиотик эффективен только против определенных бактерий и паразитов. Например, если у вас пневмония, врач знает, какие бактерии обычно вызывают пневмонию. Он или она выберет антибиотик, который лучше всего борется с этими видами бактерий.
Например, если у вас пневмония, врач знает, какие бактерии обычно вызывают пневмонию. Он или она выберет антибиотик, который лучше всего борется с этими видами бактерий.
Есть и другие факторы, влияющие на выбор антибиотика. К ним относятся:
- Насколько серьезна инфекция.
- Насколько хорошо работают ваши почки и печень.
- График дозирования.
- Другие лекарства, которые вы можете принимать.
- Общие побочные эффекты.
- Наличие в анамнезе аллергии на определенный тип антибиотика.
- Если вы беременны или кормите грудью.
- Характер заражения в вашем районе.
- Структура устойчивости микробов к антибиотикам в вашем районе.
Даже если вы беременны или кормите грудью, существует ряд антибиотиков, которые считаются безопасными для приема.
При приеме антибиотика
Важно правильно принимать антибиотики. Если вы этого не сделаете, это может снизить их эффективность.Например, одни антибиотики нужно принимать во время еды, а другие — натощак. Если вы не будете принимать антибиотики правильным образом, это повлияет на то, сколько из них попадает в ваш организм (на их всасывание), и, следовательно, они могут не работать. Итак, следуйте инструкциям врача и инструкциям на листке-вкладыше к назначенному вам антибиотику.
Если вы не будете принимать антибиотики правильным образом, это повлияет на то, сколько из них попадает в ваш организм (на их всасывание), и, следовательно, они могут не работать. Итак, следуйте инструкциям врача и инструкциям на листке-вкладыше к назначенному вам антибиотику.
Всегда принимайте полный курс антибиотиков в соответствии с указаниями врача. Даже если вы почувствуете себя лучше до того, как ваше лекарство полностью исчезнет, продолжайте и пройдите весь курс.Это важно для вашего исцеления. Если прекратить прием антибиотика в середине курса, микробы (бактерии) могут быть частично вылечены, а не полностью уничтожены. Бактерии могут стать устойчивыми к этому антибиотику.
Чрезмерное использование антибиотиков привело к тому, что некоторые бактерии изменили свою форму или структуру (мутировали) и стали устойчивыми к некоторым антибиотикам, которые затем могут не работать, когда это действительно необходимо. Например, устойчивый к метициллину Staphylococcus aureus (MRSA) — это бактерия, которая стала устойчивой ко многим различным антибиотикам и ее трудно лечить. Другие бактерии вырабатывают химические вещества, называемые ферментами, такие как бета-лактамазы расширенного спектра (БЛРС), которые позволяют им быть устойчивыми к определенным антибиотикам.
Другие бактерии вырабатывают химические вещества, называемые ферментами, такие как бета-лактамазы расширенного спектра (БЛРС), которые позволяют им быть устойчивыми к определенным антибиотикам.
Устойчивость к антибиотикам стала серьезной угрозой для здоровья во всем мире, поскольку антибиотики спасают жизнь от серьезных заболеваний. Поэтому, если ваш лечащий врач говорит, что антибиотики не нужны для вашего состояния, не просите их. Ваш лечащий врач объяснит, при каких обстоятельствах вам могут понадобиться антибиотики и какие симптомы должны побудить вас вернуться для повторной проверки.Если ваше заболевание изменилось или у вас развилась вторичная инфекция, в конце концов могут потребоваться антибиотики. Медицинские работники следуют рекомендациям, чтобы уменьшить ненужное использование антибиотиков.
Каковы возможные побочные эффекты?
В этой брошюре невозможно перечислить все возможные побочные эффекты каждого антибиотика. Однако, как и в случае со всеми лекарствами, каждый из различных антибиотиков имеет ряд побочных эффектов. Если вам нужна дополнительная информация о вашем антибиотике, вам следует прочитать информационный буклет, который прилагается к лекарству.
Если вам нужна дополнительная информация о вашем антибиотике, вам следует прочитать информационный буклет, который прилагается к лекарству.
Большинство побочных эффектов антибиотиков несерьезны. Общие побочные эффекты включают мягкий стул (фекалии), диарею или легкое расстройство желудка, например тошноту. Реже у некоторых людей возникает аллергическая реакция на антибиотики, а некоторые умирают от тяжелой аллергической реакции — это очень редко.
Антибиотики могут убить нормальные защитные бактерии, которые живут в кишечнике и влагалище. Это может привести к росту молочницы или других вредных бактерий.
Вы должны сообщить своему врачу, если у вас есть какие-либо из следующих побочных эффектов:
Некоторые антибиотики могут взаимодействовать с другими лекарствами, которые вы можете принимать.Это может вызвать реакции или снизить эффективность того или иного лечения. Итак, когда вам прописали антибиотик, вы должны сообщить врачу, если вы принимаете другие лекарства.
Таблетки для пероральной контрацепции
Раньше, если вы принимали антибиотики, а также таблетки, вам рекомендовалось использовать дополнительные средства контрацепции. Это уже не текущая рекомендация после того, как были рассмотрены более свежие доказательства. .
Антибиотики (кроме рифампицина) не влияют на эффективность таблетки.Вы должны продолжать принимать таблетки как обычно, если вам также необходимо принимать какие-либо антибиотики.
Могу ли я купить антибиотики?
Нет, в Великобритании их можно приобрести только в аптеке по рецепту врача. В некоторых других частях мира они доступны без рецепта. Однако, чтобы уменьшить проблему резистентности из-за неправильного использования антибиотиков, лучше всегда получать медицинскую консультацию перед покупкой антибиотиков.
Какова обычная продолжительность лечения?
Продолжительность лечения сильно различается.Это зависит от того, какая у вас инфекция, насколько она серьезна и как быстро вы поправитесь после начала лечения. Лечение может быть:
Лечение может быть:
- Всего на несколько дней («водная» инфекция — инфекция мочевыводящих путей).
- На одну или две недели (пневмония)
- На несколько месяцев (инфекции костей)
- На многие месяцы (угри).
Кто не может принимать антибиотики?
Очень редко кто-либо не может не принимать какой-либо антибиотик. Основная причина, по которой вы не сможете принимать антибиотики, заключается в том, что у вас в прошлом была аллергическая реакция на антибиотики.Даже если у вас была аллергическая реакция на один антибиотик, ваш врач или медицинский работник сможет выбрать другой тип антибиотика, который вы сможете принимать. Если вы беременны, есть определенные антибиотики, которые вам не следует принимать, но ваш врач сможет посоветовать, какой из них вам подойдет, если антибиотик нужен. Если вы принимаете какие-либо лекарства, возможно, следует избегать приема некоторых антибиотиков или прекратить прием обычных лекарств на время приема антибиотика. Как указано выше, при назначении антибиотика убедитесь, что лечащий врач знает о любых других лекарствах, которые вы принимаете.
Как указано выше, при назначении антибиотика убедитесь, что лечащий врач знает о любых других лекарствах, которые вы принимаете.
Как пользоваться схемой желтых карточек
Если вы считаете, что у вас возник побочный эффект одного из ваших лекарств, вы можете сообщить об этом в схеме желтых карточек. Вы можете сделать это онлайн по адресу www.mhra.gov.uk/yellowcard.
Схема желтой карточки используется для информирования фармацевтов, врачей и медсестер о любых новых побочных эффектах, которые могут вызвать лекарства или любые другие медицинские продукты.Если вы хотите сообщить о побочном эффекте, вам необходимо предоставить основную информацию о:
- Побочном эффекте.
- Название лекарства, которое, по вашему мнению, вызвало его.
- Человек, у которого был побочный эффект.
- Ваши контактные данные как репортера побочного эффекта.
Будет полезно иметь при себе лекарство и / или прилагаемую к нему листовку, пока вы заполняете отчет.
Мальчики растут медленнее, если им в младенчестве давали антибиотики
Карина Шах
У новорожденных мальчиков, получающих антибиотики, более вероятно замедление ростаKamil Macniak / Alamy
Если мальчики получают антибиотики в первые две недели жизни, их вес и прибавка в росте, скорее всего, будут ниже среднего, но эффект не будет заметен. девочки.
Некоторым младенцам назначают антибиотики для лечения подозреваемых бактериальных инфекций и предотвращения сепсиса. Самули Раутава из Хельсинкского университета в Финляндии и его коллеги исследовали долгосрочные эффекты назначения антибиотиков новорожденным в течение двух недель после рождения.
Они зафиксировали рост 12 422 детей от рождения до шести лет. Все они родились в период с 2008 по 2010 год в университетской больнице Турку в Финляндии. Из них 1151 младенцу были назначены антибиотики в течение первых 14 дней жизни, поскольку врачи заподозрили бактериальную инфекцию.
Объявление
Дети, получавшие антибиотики, с большей вероятностью имели значительно более низкий рост и вес в течение первых шести лет жизни, чем дети, которым не давали антибиотики, но это наблюдалось только у мальчиков, а не у девочек. «Мы впервые показали, что воздействие антибиотиков в первые дни жизни имеет долгосрочные последствия», — говорит Раутава.
Исследователи подозревают, что антибиотики вызывают долгосрочные изменения в микробиоме кишечника младенцев, что приводит к замедлению роста.
Бактерии в кишечнике — это «забытый орган», — говорит соавтор исследования Омри Корен из Университета Бар-Илан в Израиле. Они помогают переваривать пищу, тренируют нашу иммунную систему и защищают нас от вредных чужеродных бактерий.
«Когда мы используем антибиотики для уничтожения бактерий, которые могут вызвать заболевание, мы непреднамеренно убиваем и другие полезные бактерии», — говорит Раутава. Это изменение микробиома кишечника, по-видимому, является движущей силой нарушения роста у мальчиков после приема антибиотиков.
Это изменение микробиома кишечника, по-видимому, является движущей силой нарушения роста у мальчиков после приема антибиотиков.
Чтобы проверить эту идею, команда имплантировала мышам микробы из детских фекалий, которым давали и не давали антибиотики. Они наблюдали те же результаты — мышей-самцов, но не самок мышей, которым вводили микробиоту от младенцев, леченных антибиотиками, были намного меньше.
Почему этот эффект наблюдается только у мужчин, все еще исследуется. Мартин Блазер из Университета Рутгерса, штат Нью-Джерси, предполагает, что это может быть связано с половыми различиями в экспрессии кишечных генов — мужчины и женщины испытывают генетические различия в кишечнике уже через два дня после рождения.
Необходимо исследовать отдаленные эффекты курса антибиотиков, но Раутава говорит, что мы не должны забывать, что лекарства необходимы для предотвращения тяжелых бактериальных инфекций у младенцев. «Антибиотики спасают жизни», — говорит он.
Ссылка на журнал: Nature Communications , DOI: 10.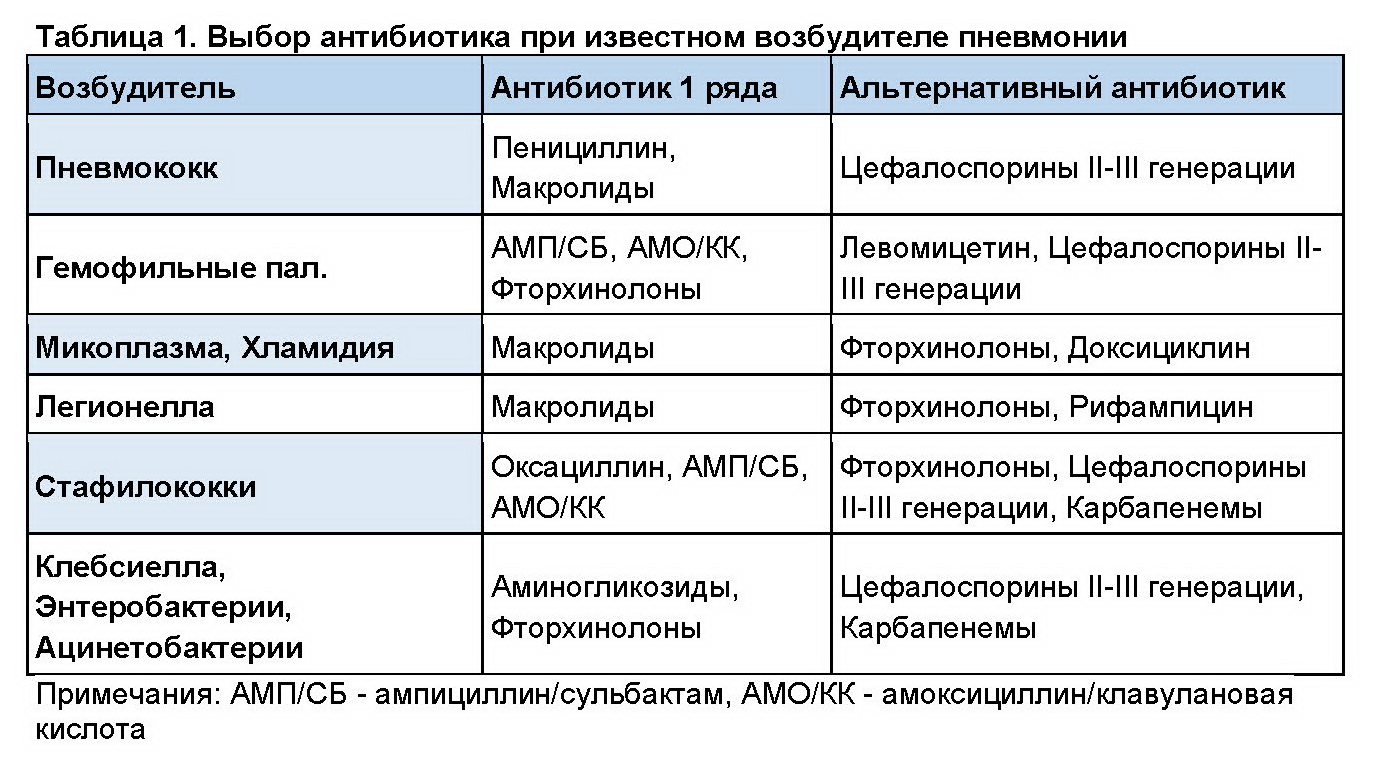 1038 / s41467-020-20495-4
1038 / s41467-020-20495-4
Еще по этим темам:
Антибиотики: Вы злоупотребляете ими?
Антибиотики: злоупотребляете ли вы ими?
Узнайте, как чрезмерное употребление антибиотиков привело к увеличению числа устойчивых к лекарствам микробов, и что вы можете сделать, чтобы предотвратить эту угрозу для здоровья.
Персонал клиники МэйоАнтибиотики — важные лекарства. Трудно переоценить преимущества пенициллина и других антибиотиков при лечении бактериальных инфекций, предотвращении распространения заболевания и уменьшении серьезных осложнений.
Но некоторые лекарства, которые раньше были стандартными средствами лечения бактериальных инфекций, теперь менее эффективны или вообще не работают. Когда антибиотик больше не действует на определенный штамм бактерий, эти бактерии считаются устойчивыми к антибиотикам.Устойчивость к антибиотикам — одна из самых серьезных проблем со здоровьем в мире.
Чрезмерное и неправильное использование антибиотиков — ключевые факторы, способствующие устойчивости к антибиотикам. Общественность, врачи и больницы — все играют роль в обеспечении правильного использования лекарств и минимизации развития устойчивости к антибиотикам.
Общественность, врачи и больницы — все играют роль в обеспечении правильного использования лекарств и минимизации развития устойчивости к антибиотикам.
Что вызывает устойчивость к антибиотикам?
Бактерия сопротивляется лекарству, когда бактерия каким-то образом изменилась. Изменение либо защищает бактерии от действия лекарства, либо нейтрализует лекарство.
Любая бактерия, выжившая после лечения антибиотиками, может размножаться и передавать свои свойства устойчивости. Кроме того, некоторые бактерии могут передавать свои свойства устойчивости к лекарствам другим бактериям — как будто они рассказывают друг другу о шпаргалке, чтобы помочь друг другу выжить.
Тот факт, что бактерии развивают устойчивость к лекарствам, является нормальным и ожидаемым. Но то, как используются лекарства, влияет на то, как быстро и в какой степени возникает сопротивление.
Чрезмерное употребление антибиотиков
Чрезмерное употребление антибиотиков — особенно прием антибиотиков, даже если они не подходят для лечения — способствует устойчивости к антибиотикам. По данным Центров по контролю и профилактике заболеваний, от одной трети до половины использования антибиотиков у людей является ненужным или нецелесообразным.
По данным Центров по контролю и профилактике заболеваний, от одной трети до половины использования антибиотиков у людей является ненужным или нецелесообразным.
Антибиотики лечат бактериальные, но не вирусные инфекции. Например, антибиотик является подходящим средством для лечения ангины, вызываемой бактерией Streptococcus pyogenes. Но это неправильное лечение большинства болей в горле, вызванных вирусами.
К другим распространенным вирусным инфекциям, при которых лечение антибиотиками не помогает, относятся:
- Холодный
- Грипп (грипп)
- Бронхит
- Часто кашляет
- Некоторые ушные инфекции
- Некоторые инфекции носовых пазух
- Желудочный грипп
Прием антибиотика от вирусной инфекции:
- Не вылечит инфекцию
- Не помешает другим людям заболеть
- Не поможет вам или вашему ребенку почувствовать себя лучше
- Может вызывать ненужные и вредные побочные эффекты
- Повышает устойчивость к антибиотикам
Если вы принимаете антибиотик, когда у вас действительно вирусная инфекция, антибиотик атакует бактерии в вашем теле — бактерии, которые либо полезны, либо, по крайней мере, не вызывают заболевания.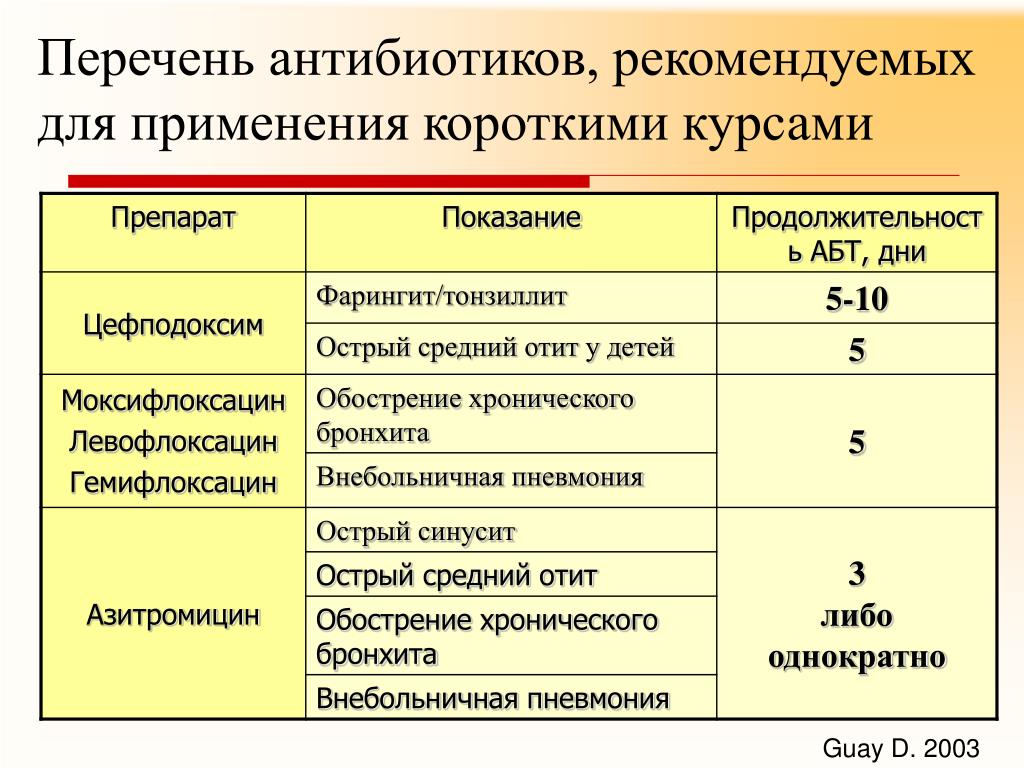 Это неверно направленное лечение может способствовать развитию устойчивости к антибиотикам у безвредных бактерий, которые могут быть переданы другим бактериям, или создать возможность для потенциально вредных бактерий заменить безвредные.
Это неверно направленное лечение может способствовать развитию устойчивости к антибиотикам у безвредных бактерий, которые могут быть переданы другим бактериям, или создать возможность для потенциально вредных бактерий заменить безвредные.
Ответственный прием антибиотиков
Заманчиво прекратить прием антибиотиков, как только вы почувствуете себя лучше. Но полное лечение необходимо, чтобы убить болезнетворные бактерии. Отказ от приема антибиотиков в соответствии с предписаниями может привести к необходимости возобновить лечение позже и может способствовать распространению свойств устойчивости к антибиотикам среди вредных бактерий.
Последствия устойчивости к антибиотикам
На многие годы появление новых антибиотиков опередило развитие устойчивости к антибиотикам. Однако в последние годы рост устойчивости к лекарствам привел к увеличению числа проблем со здоровьем.
Ежегодно в США происходит около 2 миллионов случаев заражения устойчивыми к антибиотикам бактериями, в результате которых умирает 23 000 человек.
Другие последствия инфекций, устойчивых к лекарствам, включают:
- Болезнь более тяжелая
- Более длительное восстановление
- Более частые или более длительные госпитализации
- Больше посещений врача
- Более дорогие процедуры
Управление антибиотиками
Надлежащее использование антибиотиков — часто называемое рациональным использованием антибиотиков — может помочь:
- Сохранить эффективность существующих антибиотиков
- Продлить срок службы существующих антибиотиков
- Защитить людей от инфекций, устойчивых к антибиотикам
- Избегайте побочных эффектов от ненадлежащего использования антибиотиков
Многие больницы и медицинские ассоциации внедрили новые руководства по диагностике и лечению, чтобы обеспечить эффективное лечение бактериальных инфекций и сократить ненадлежащее использование антибиотиков.
Общественность также играет роль в рациональном использовании антибиотиков. Вы можете помочь снизить развитие устойчивости к антибиотикам, если вы:
Вы можете помочь снизить развитие устойчивости к антибиотикам, если вы:
- Избегайте давления на врача, чтобы он выписал вам рецепт на антибиотик. Обратитесь к врачу за советом о том, как лечить симптомы.
- Соблюдайте правила гигиены, чтобы избежать бактериальных инфекций, требующих лечения антибиотиками.
- Убедитесь, что вы и ваши дети получили рекомендованные прививки. Некоторые рекомендуемые вакцины защищают от бактериальных инфекций, таких как дифтерия и коклюш (коклюш).
- Снизьте риск заражения бактериальной инфекцией пищевого происхождения. Не пейте сырое молоко, не мойте руки и не готовьте пищу до безопасной внутренней температуры.
- Используйте антибиотики только по назначению врача. Примите предписанную суточную дозу и завершите весь курс лечения.
- Никогда не принимайте антибиотики, оставшиеся после перенесенного заболевания. Они могут быть неподходящим антибиотиком и не могут быть полным курсом лечения.
- Никогда не принимайте антибиотики, прописанные другим людям.
- Уоткинс Р.Р. и др. Обзор: глобальное и локальное влияние устойчивости к антибиотикам. Клиники инфекционных болезней Северной Америки. 2016; 30: 313.
- Об устойчивости к противомикробным препаратам. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/drugresistance/about.html. Проверено 29 ноября 2017 г.
- Устойчивость к антибиотикам. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/narms/faq.html#aranimals. По состоянию на 11 сентября 2017 г.
- Holubar M, et al. Антимикробное управление в амбулаторных условиях. https://www.uptodate.com/contents/search. Проверено 17 ноября 2017 г.
- Антибиотики — не всегда ответ. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/features/getsmart/index.html. По состоянию на 11 сентября 2017 г.
- Что ты умеешь.


 : 25 мг/кг внутривенно каждые 6 ч
: 25 мг/кг внутривенно каждые 6 ч
 ): 0,6 г 2 раза/неделю
): 0,6 г 2 раза/неделю difficile)
difficile)