Антибиотики при грудном вскармливании
Как и какие антибиотики можно применять при грудном вскармливании?Все мы люди, и все мы болеем. А в период кормления грудью организм женщины особенно подвержен различным заболеваниям, так как все его ресурсы расходуются в первую очередь на малыша. Поэтому сегодня хочу поговорить о том, как применять антибиотики при грудном вскармливании.
К сожалению, достаточно часто, даже при простуде, мамам рекомендуют воздержаться от грудного вскармливания. Что в корне неверно, так как ваше молоко – это дополнительная поддержка иммунитета ребёнка и ваша болезнь через него не передается малышу. И что самое главное, в настоящее время существует множество лекарств, в том числе и антибиотики, которые разрешено совмещать с кормлением. Если вы видите в инструкции к медикаменту одну строчку о том, что не рекомендуется принимать в период беременности и лактации – значит в нашей стране никто не провел соответствующих исследований.
- http://e-lactancia.org – этот сайт создан врачами испанского госпиталя Marina Alta, функционирует на испанском и английском языках (можно поменять в верхнем правом углу), но если вы введете название действующего вещества на латинском языке в поисковое окошко на первой странице, то даже по цвету сможете понять, совместимо ли оно с ГВ. А можете скопировать и вставить в любой онлайн-переводчик.
- http://milkyfairies.ru/lekarstva-pri-grudnom-vskarmlivanii/ – «Молочные феи» – сайт на русском языке, что облегчает поиск. Здесь вы также сможете вызвать консультанта по грудному вскармливанию в случае каких-либо проблем.
Прием антибиотиков при грудном вскармливании
Для начала отмечу, что важно не заниматься самолечением и не назначать антибиотики самостоятельно. Их не пьют при простуде и ОРВИ, только в случае бактериальной инфекции.
Если прием антибиотиков необходим, сообщите врачу, что вы кормите грудью, с тем, чтобы он назначил вам соответствующие лекарства. Если врач говорит свернуть грудное вскармливание (особенно часто это можно услышать, если ребёнку уже больше года), проконсультируйтесь у другого врача. Всегда есть альтернатива, просто многие не хотят разбираться в проблеме (это же не их ребёнок, проще назначить то же, что и всем).
Если врач говорит свернуть грудное вскармливание (особенно часто это можно услышать, если ребёнку уже больше года), проконсультируйтесь у другого врача. Всегда есть альтернатива, просто многие не хотят разбираться в проблеме (это же не их ребёнок, проще назначить то же, что и всем).
Если нет других показаний, таблетки лучше принимать непосредственно перед кормлением, тогда препарат не проникнет в молоко первого кормления и его концентрация будет наименьшей к следующему.
Если лекарство необходимо выпить один раз в сутки, пейте его, когда укладываете малыша спать и планируется самый длительный перерыв между кормлениями.
Не снижайте установленную дозировку и не сокращайте длительность приема, так вы лишь усугубите ситуацию.
Какие антибиотики можно использовать при грудном вскармливании?
- Пенициллин и антибиотики пенициллинового ряда, такие как Амоксициллин, Ампициллин. Они обладают минимальным риском и разрешены кормящим мамам. Аугментин и Амоксиклав, имеющие комбинированный состав, также совместимы с грудным вскармливанием.

- Антибиотики группы цефалоспорины. Представлены несколькими поколениями, и все они совместимы с грудным вскармливанием. Примеры препаратов: Цефтриаксон (также назначается грудничкам по показаниям), Цефотаксим (по международным исследованиям – разрешен при ГВ), Цефалексин и др.
- Антибиотики группы аминогликозидов. Здесь есть как препараты, которые практически безвредны, это, например, Гентамицин, а есть Нетромицин, где риск минимален, но всё же выше, чем в вышеуказанных случаях.
- Макролиды. Также нужно рассматривать отдельно каждый препарат. Среди «популярных» назначений, Сумамед будет иметь минимальный риск, а Эритромицин – чуть больше.
Как видите, хоть болеть неприятно, но и кормящим мамам есть, чем полечиться. Конечно, желательно обходиться без антибиотиков, но ситуации бывают разные, и если есть необходимость, лечение и кормление можно совмещать.
Будьте здоровы!
Какие антибиотики можно принимать кормящей маме
В период грудного вскармливания лекарственные препараты следует принимать с особой осторожностью. Многие средства не совместимы с лактацией, они негативно влияют на сосав и выработку молока. Кроме того, некоторые медикаменты, особенно антибиотики при кормлении грудью, наносят вред здоровью и замедляет развитие малыша.
Антибиотики при лактации проникают в кровь и грудное молоко, а затем и в организм ребенка. В результате чего появляются побочные эффекты, среди которых отравление, расстройство пищеварения и стула, аллергическая реакция, нарушения сна и т.д.
Однако существуют ситуации, при которых прием антибиотиков необходим. Чаще всего, на период лечения грудное вскармливание временно приостанавливают. Но есть и разрешенные препараты ,которые не требуют остановки кормления грудью. Давайте узнаем, какие антибиотики можно кормящим мамам.
Но есть и разрешенные препараты ,которые не требуют остановки кормления грудью. Давайте узнаем, какие антибиотики можно кормящим мамам.
Влияние антибиотиков на организм грудничка
Чтобы определить степень вреда препарата для организма грудного малыша, необходимо проконсультироваться с доктором и внимательно изучить инструкцию. На уровень влияния влияют следующие факторы:
- токсичность состава средства;
- специфика воздействия лекарства на внутренние органы новорожденного;
- побочные эффекты и индивидуальная переносимость или непереносимость ребенком компонентов в составе лекарственного средства;
- риск возникновения аллергических реакций;
- продолжительность приема препаратов;
- время выведения лекарства из организма кормящей мамы;
- совместимость с лактацией.
Все необходимые сведения содержат инструкция лекарственного препарата, которую нужно изучить, даже если врач разрешил прием этого средства.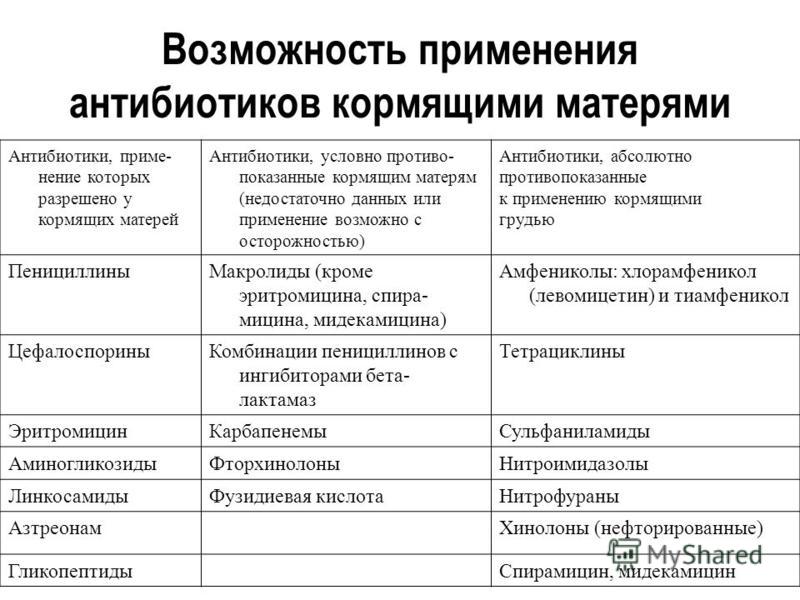 Перед употреблением обязательно проконсультируйтесь со специалистом. Только о назначит правильную дозировку и схему приема, которые не повредят грудничку и маме.
Перед употреблением обязательно проконсультируйтесь со специалистом. Только о назначит правильную дозировку и схему приема, которые не повредят грудничку и маме.
Разрешенные антибиотики
Разрешенные антибиотики в период лактации, можно принимать благодаря тому, что они проникают в молоко мамы в незначительной доле и не наносят серьезного урона малышу. Антибиотики совместимые с грудным вскармливанием, можно разделить на следующие группы:
| Группа препаратов | Характеристика | Препараты |
| Пенициллины | Низкая токсичность, проникают в незначительной дозе, однако иногда вызывают диарею и сыпь | Ампициллин, Амоксиклав, Ампиокс, Амоксициллин и непосредственно сам Пенициллин |
| Аминогликозиды | Проникают в незначительной дозе, однако иногда негативно влияют на микрофлору кишечника | Гентамицин и Нетромицин |
| Цефалоспорины | Проникают в малой концентрации, однако могут вызвать диареи и повышают риск кровотечений | Цефотаксим, Цефтриаксон и Цефазолин |
Средства, которые относят к группе Макролиды, можно принимать лишь в крайних случаях и с особой осторожностью. Это препараты Сумамед, Макропен и Эритромицин. Состав медикаментов негативно влияет на самочувствие новорожденного. Прежде всего, это аллергия и дисбактериоз у грудничка.
Это препараты Сумамед, Макропен и Эритромицин. Состав медикаментов негативно влияет на самочувствие новорожденного. Прежде всего, это аллергия и дисбактериоз у грудничка.
Запрещенные антибиотики
Существует множество препаратов, которые нельзя принимать во время грудного вскармливания. Давайте узнаем, какие это средства и какие побочные эффекты они вызывают.
| Препарат | Негативное воздействие |
| Тетрациклин | Вызывает задержку в росте, ухудшает состояние костей и зубов, нарушает нормальное функционирование печени |
| Тинидазол и Метронидазол | Вызывают рвоту и серьезные расстройства стула у новорожденного, могут стать причиной замедленного роста и появления темно-желтого оттенка зубов |
| Сульфаниламид | Поражает костный мозг, вызывает кровотечения, нарушает работу сердца и сосудов |
| Левомицин | Становится причиной токсичного поражения мозга новорожденного малыша |
| Клиндамицин | Способствует возникновению кровотечений в желудочно-кишечном тракте; кормить можно не ранее, чем через 24 часа после приема |
Иногда прием перечисленных таблеток просто необходим. В этом случае необходимо прекратить на время кормления грудью. Как правило, курс приема подобных средств, составляет 7-10 дней. На это время необходимо перейти на искусственное вскармливание. А чтобы сохранить лактацию и затем вернуться к кормлению грудью, нужно сцеживать молоко минимум 6 раз в день.
В этом случае необходимо прекратить на время кормления грудью. Как правило, курс приема подобных средств, составляет 7-10 дней. На это время необходимо перейти на искусственное вскармливание. А чтобы сохранить лактацию и затем вернуться к кормлению грудью, нужно сцеживать молоко минимум 6 раз в день.
Внимательно отнеситесь к введению докорма, так как иногда грудничка сложно вернуть к полному грудному вскармливанию. Особенно, если вы кормите ребенка с помощью соски.
Правила приема антибиотиков
- Не занимайтесь самолечением, обязательно обратитесь к доктору!;
- Не уменьшайте прописанную дозировку, так как это может свести к нулю полезное воздействие лекарственного срества. При этом препарат все равно проникнет в грудное молоко;
- Пейте таблетки сразу после кормления;
- Распределите прием так, чтобы это был максимальный промежуток между кормлениями. Например, если лекарство необходимо пить только раз в день, то принимайте после вечернего кормления;
- При негативной реакции грудничка на препарат, прекратите прием антибиотиков и обратитесь к врачу.

Грудное вскармливание можно вернуть после приема запрещенных антибиотиков при лактации. Восстановить кормление грудью в данном случае следует только после полного выведения состава препарата из организма мамы. Для каждого средства характерно свое время. Существуют антибиотики, которые выводятся и через 20-40 часов. А есть лекарства, которые выводятся только через неделю.
Кормление грудью и применение лекарственных препаратов
Вот и позади роды, забылась родовая боль, лактация налажена и вот в любой момент перед молодой мамой может возникнуть новая проблема: как повлияет лекарство на новорожденного малыша при кормлении грудью. К сожалению не каждая мама может похвастаться отменным здоровьем и возникает необходимость принимать лекарства.
Степень неблагоприятного влияния лекарства на организм новорожденного определяется следующими факторами:
- токсичностью препарата;
- истинным количеством лекарства, поступившим в организм ребенка;
- особенностью влияния препарата на незрелые органы ребенка;
- длительностью выведения лекарства из организма ребенка;
- длительностью приема лекарства кормящей мамой;
- индивидуальной чувствительностью ребенка к данному препарату;
-
риском развития аллергических реакций.

Из наиболее часто применяемых лекарств большинство не относится к очень токсичным препаратам, вызывающим значимое токсичное действие на органы и ткани. Поэтому считается, что во многих случаях при медикаментозном лечении кормление грудью может быть продолжено.
Если женщина совмещает кормление грудью и лечение, то может быть полезен подбор оптимальной схемы чередования приема препарата и кормлений. Нужно так принимать лекарство, чтобы время кормления не приходилось на период его максимальной концентрации в крови.
Применяя лекарство, женщина в период кормления грудью должна знать, что побочные эффекты, вызываемые данным препаратом, могут возникнуть и у ребенка.
Если риск неблагоприятного воздействия лекарства на организм ребенка высок, то на время лечения нужно прекратить кормление грудью, но продолжить сцеживание молока для поддержания лактации. После окончания курса лечения необходимо возобновить кормление грудью. Считается, что после курса несовместимых с кормлением грудью антибиотиков можно кормить через 24 часа после последнего приема препарата. А при применении ряда радиоактивных средств радиоактивность молока может сохраняться от 3 дней до 2 недель.
Считается, что после курса несовместимых с кормлением грудью антибиотиков можно кормить через 24 часа после последнего приема препарата. А при применении ряда радиоактивных средств радиоактивность молока может сохраняться от 3 дней до 2 недель.
Особенности применения различных групп лекарств при кормлении грудью
Лекарства, противопоказанные при кормлении грудью:
Цитостатики и радиоактивные препараты (лекарства, применяемые для лечения опухолей и аутоиммунных заболеваний, ревматоидного артрита ). Эти лекарства значительно подавляют иммунитет и деление клеток. При необходимости приема этих препаратов кормление грудью прекращают.
Антибиотики применяют для лечения различных инфекционно-воспалительных заболеваний. Пенициллины, цефалоспорины, макролиды, аминогликозиды обычно не противопоказаны при кормлении грудью. Эти антибиотики проникают в молоко в небольших количествах, поэтому токсичность их для ребенка низкая.
Макролиды (эритромицин, сумамед, вильпрофен и др.) хорошо проникают в молоко, но их применение при кормлении грудью возможно. Имеется потенциальный риск развития осложнений, связанных с возникновением аллергических реакций, нарушением нормальной флоры кишечника (диарея), размножением грибков (кандидоз – молочница). Для профилактики дисбактериоза рекомендуется назначение ребенку пробиотиков (Бифидум Бактерин, Линекс). При возникновении аллергической реакции у ребенка следует прекратить прием данного антибиотика или временно прекратить кормление грудью.
Тетрациклины, сульфаниламиды (Бактрим, Бисептол и др.), Метронидазол, Клиндамицин, Линкомицин, Ципрофлоксацин проникают в молоко, и вероятность развития отрицательных реакций высока. Поэтому применение этих лекарств при кормлении грудью противопоказано.
Побочное действие тетрациклинов – задержка роста ребенка, нарушение развития костной ткани и зубной эмали ребенка. Побочное действие Клиндамицина – риск желудочно-кишечных кровотечении; а Левомицетина – токсическое поражение костного мозга, влияние на сердечно-сосудистую систему.
Антигипертензивные средства применяют при гипертонии.
При кормлении грудью с осторожностью можно применять такие лекарства: Дибазол, Допегит, Верапамил.
Противопоказаны при кормлении грудью: Кордафлекс, ингибиторы АПФ (Энап, Капотен), Диазоксид, Резерпин.
Применение при аллергии антигистаминных средств при кормлении грудью возможно. Желательно применять Цетиризин, Лоратадин. Не желательно применение лекарств 1-го поколения (Супрастин, Тавегил), которые могут вызывать сонливость у ребенка. Противопоказано применение при кормлении грудью Эриуса.
Антитиреоидные препараты при кормлении грудью
Антитиреоидные препараты применяются при заболеваниях щитовидной железы, протекающих с повышением ее функции. Эти лекарства применяют при кормлении грудью с осторожностью, контролируя состояние ребенка. Они подавляют функцию щитовидной железы ребенка.
Сальбутамол, тербуталин, фенотерол разрешены к применению при кормлении грудью. Необходимо следить за состоянием ребенка, поскольку их побочное действие – возбуждение, учащение сердечного ритма.
Гормоны (преднизолон, дексаметазон, гидрокортизон) применяют при аутоиммунных заболеваниях (ревматоидный артрит, системные болезни соединительной ткани, аутоиммунный гепатит и др., при недостаточности функции надпочечников) обычно не противопоказаны при кормлении грудью.
Однако при необходимости лечения ими более 10 дней вопрос о продолжении грудного вскармливания решается индивидуально. Если женщина нуждается в длительном гормональном лечении в высокой дозе, кормление грудью следует прекратить.
Парацетамол не противопоказан при кормлении грудью, если применяется в обычной дозе (по 1 таблетке до 3-4 раза в сутки, не более 2-3 дней). Превышения дозы и длительного применения парацетамола следует избегать, поскольку побочным действием препарата является токсичное воздействие на печень и кровь.
Контрацептивы при кормлении грудью
При кормлении грудью разрешены препараты с содержанием прогестерона. Остальные лекарства противопоказаны при кормлении грудью.
Остальные лекарства противопоказаны при кормлении грудью.
Отхаркивающие препараты при кормлении грудью
- Амброксол, Бромгексин, АЦЦ можно применять при кормлении грудью.
- Пре- и пробиотики (Линекс, Хилак форте и др.) совместимы с грудным вскармливанием.
Следует отметить что в нашем Центре Матери и Ребенка все применяемые лекарственные препараты являются безопасными для здоровья малыша и матери. Мы стараемся минимизировать назначение лекарственных препаратов, лишь в самом крайнем случае назначаются препараты противопоказанные при грудном вскармливании. И самая главная рекомендация не назначать лекарства самостоятельно в особенности кормящим мамочкам!Здоровья Вам и Вашим Малышам!
Врач акушер гинеколог Нугманова М. К.
Проверила зав. род. домом №2 Маркашова М. Ю.
Антибиотики и грудное вскармливание | Мамоведия
Безусловно, во время кормления грудью кормящая мама должна избегать приема лекарств, а тем более антибиотиков. Но, бывают ситуации, когда кормящей маме необходимо лечение антибиотиками. В таком случае возникает вопрос, можно ли при этом кормить малыша грудью? Большинство педиатров придерживаются мнения, что можно, но главным условием этого должна быть совместимость антибиотиков с грудным вскармливанием.
Но, бывают ситуации, когда кормящей маме необходимо лечение антибиотиками. В таком случае возникает вопрос, можно ли при этом кормить малыша грудью? Большинство педиатров придерживаются мнения, что можно, но главным условием этого должна быть совместимость антибиотиков с грудным вскармливанием.
Как узнать, совместимы ли назначенные Вам антибиотики с грудным вскармливанием? Доктором Хейлом был разработан специальный справочник, с помощью которого можно узнать совместимость тех или иных медицинских препаратов с грудным вскармливанием. Также совместимость конкретного лекарственного препарата с кормлением грудью можно узнать также по справочнику ВОЗ, онлайн-справочнику Е-lactancia и Lactmed.
В большинстве случаев, при правильном подборе антибиотиков кормящей маме допускается грудное вскармливание. При назначении антибиотиков кормящей матери доктору необходимо остановить выбор на тех препаратах, которые принесут наименьшее отрицательное действие на организм ребенка.Доказано, что все антибиотики пенициллинового и цефалоспоринового ряда являются допустимыми при грудном вскармливании. Именно поэтому, при назначении доктором антибиотиков женщине, которая кормит грудью, должна учитываться безопасность препарата для ребенка.
Учеными и медиками установлено, что в молоко кормящей матери попадает только – 1-2% лекарств, которые принимает мать. Исходя из этого, вероятность того, что антибиотики при грудном вскармливании принесут вред ребенку достаточно мала, но все же она существует. Особенно осторожным нужно быть с малышом в возрасте до полугода, который находиться исключительно на грудном вскармливании.
Для того, чтобы максимально уменьшить побочные действия антибиотика для кормящей мамы и малыша, а также избежать негативных реакций со стороны организма ребенка, доктор может порекомендовать совместно с приемом антибиотиков принимать также пробиотики. Благодаря приему пробиотиков возможно защитить микрофлору кишечника матери и ребенка.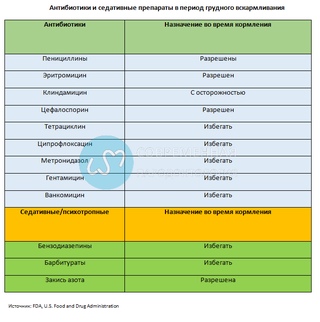
На сегодняшний день практически все современные антибиотики, которые имеют форму таблеток и капсул являются безопасными при грудном вскармливании. А вот антибиотики в инъекциях считаются более опасными для малыша. Опасность некоторых антибиотиков для ребенка состоит в том, что эти препараты могут накапливаться в крови малыша по причине незрелости работы их выделительной системы, а также достаточно слабой очистительной способности крови ребенка.
Безусловно, принимать антибиотики кормящая мама может только после назначения доктора и при наличии строгих показаний к этому. Перед приемом антибиотика необходимо внимательно ознакомиться с инструкцией по применению препарата. В том случае, если в инструкции будет указано, что данный антибиотик возможен для применения ребенком того же возраста что и Ваш малыш, то такой препарат может применять и кормящая мама.
Прием антибиотиков кормящей матерью лучше всего совершать во время кормления или сразу после кормления малыша грудью, поскольку, таким образом, возможно избежать периода максимальной концентрации их в крови и уменьшить отрицательное влияние препарата на малыша.
В том случае, если по состоянию здоровья матери необходим прием антибиотиков, которые являются вредными для малыша, то кормление грудью лучше временно прервать, но при этом нужно поддерживать лактацию и регулярно сцеживаться. После приема опасных для ребенка антибиотиков, грудное вскармливание можно возобновить только через сутки после окончания приема препарата.
К наиболее опасным последствиям приема антибиотиков кормящей матерью являются следующие: риск желудочно-кишечного кровотечения у ребенка, риск токсического поражения костного мозга, задержка роста.
В любом случае, при приеме антибиотиков во время грудного вскармливания должно быть регулярное и тщательно наблюдение за состоянием малыша, поскольку возможно появление у малыша поноса, сыпи на кожных покровах, аллергических реакций, повышенного слюнотечения.
При появлении любых негативных реакция со стороны организма малыша, его следует немедленно показать педиатру.
Самое главное, что должна помнить кормящая мама при приеме антибиотиков, так это то, что необходимо строго соблюдать назначенную дозировку препарата, никогда не уменьшать дозу и не отменять самостоятельно прием препарата, даже если симптомы заболевания заметно уменьшились.
Прием антибиотиков во время ГВ
Как часто наше незнание и порой не компетентность врачей заводят мамочек в тупик,заставляя выбирать ГВ или прием антибиотиков. Надеюсь,кому-то это статья придет впору и даст пищу для размышлений.
При грудном кормлении женщинам не рекомендуется принимать большинство лекарственных препаратов. В первую очередь это связано с тем, что не были проведены необходимые исследования для данной категории пациентов. Кроме того, все лекарства, принимаемые мамой, проникают в организм ребенка, часто вызывая нежелательные побочные эффекты. Антибиотики при грудном вскармливании тоже в большинстве случаев не рекомендуются к приему мамой. Степень негативного влияния лекарственного препарата на организм ребенка определяется многими факторами. Основные из них следующие: токсичность лекарственного средства; количество препарата, которое поступает в организм малыша; особенности влияния средства на развивающиеся органы ребенка; длительность выведения препарата из организма малыша; продолжительность приема средства кормящей мамой; индивидуальная восприимчивость малыша к данному средству; риск возникновения аллергических реакций. Наиболее часто применяемые антибиотики не относятся к очень токсичным препаратам, которые оказывают тяжелое воздействие на организм матери и ребенка. Разрешенные антибиотики при грудном вскармливании Современная фармацевтика предлагает антибиотики при кормлении грудью, которые проникают в материнское молоко в очень незначительных концентрациях. Это антибактериальные препараты, которые относятся к следующим группам: — пенициллины — Пенициллин, Ампиокс, Амоксициллин, Амоксиклав, Ампициллин; — аминогликозиды — Гентамицин, Нетромицин; — цефалоспорины — Цефтриаксон, Цефотаксим, Цефазолин. Эти препараты обладают низкой токсичностью для ребенка. Можно применять при грудном вскармливании антибиотики, которые относятся к группе макролидов. Данные средства обладают способностью проникать в грудное молоко, но они считаются малотоксичными для ребенка, находящегося на грудном вскармливании. К антибиотикам-макролидам относятся Макропен, Сумамед, Эритромицин. Но при их приеме матерью существует вероятность развития у ребенка нежелательных осложнений.
 Наиболее часто это могут быть аллергические реакции, диарея, нарушение нормальной микрофлоры желудка и кишечника (дисбактериоз), размножение грибковой инфекции (молочница). В случае развития у малыша аллергической реакции, мама должна прекратить прием антибактериального препарата или же временно прекратить грудное вскармливание. С целью профилактики дисбактериоза у ребенка ему назначают пробиотики (Линекс, Бифидум Бактерин). Принимая антибиотики при кормлении грудью, мама должна постараться свести к минимуму риск развития побочных действий препарата у ребенка. Для этого нужно принимать лекарство во время кормления малыша или сразу же после окончания кормления. Так как концентрация антибиотика в грудном молоке достигает максимума практически сразу же после его приема, то к следующему приему она значительно снизится. Запрещенные антибиотики при грудном вскармливании Существует достаточно большая группа антибактериальных средств, которые категорически нельзя принимать кормящим мамам.
Наиболее часто это могут быть аллергические реакции, диарея, нарушение нормальной микрофлоры желудка и кишечника (дисбактериоз), размножение грибковой инфекции (молочница). В случае развития у малыша аллергической реакции, мама должна прекратить прием антибактериального препарата или же временно прекратить грудное вскармливание. С целью профилактики дисбактериоза у ребенка ему назначают пробиотики (Линекс, Бифидум Бактерин). Принимая антибиотики при кормлении грудью, мама должна постараться свести к минимуму риск развития побочных действий препарата у ребенка. Для этого нужно принимать лекарство во время кормления малыша или сразу же после окончания кормления. Так как концентрация антибиотика в грудном молоке достигает максимума практически сразу же после его приема, то к следующему приему она значительно снизится. Запрещенные антибиотики при грудном вскармливании Существует достаточно большая группа антибактериальных средств, которые категорически нельзя принимать кормящим мамам.
Ни в коем случае нельзя принимать при грудном вскармливании антибиотики следующих наименований..jpg) 1.Тетрациклины — вызывают задержку роста малыша, нарушение развития зубов и костей, оказывают негативное воздействие на печень. 2.Нитроимидозалы (Тинидазол, Метронидазол) — могут вызвать у малыша диарею, рвоту. 3.Сульфаниламиды — способствуют развитию желудочно-кишечных кровотечений у ребенка, поражению костного мозга, оказывают негативное влияние на сердечнососудистую систему. 4.Левомицитин — способен вызвать токсическое поражение костного мозга новорожденного. 5.Клиндамицин — иногда вызывает у малыша желудочно-кишечные кровотечения. В случае, когда кормящей маме необходимо пройти курс лечения антибактериальными препаратами, противопоказанными при грудном вскармливании, нужно временно прекратить кормление грудью. Обычно продолжительность курса терапии составляет 7-10 суток. В этот период мама должна сцеживать молоко, чтобы не прекратилась лактация. После этого можно продолжить кормить малыша грудью. Антибиотики при кормлении грудью могут быть достаточно опасными для здоровья ребенка. Поэтому мама должна совместно с врачом подобрать себе наиболее безопасный препарат.
1.Тетрациклины — вызывают задержку роста малыша, нарушение развития зубов и костей, оказывают негативное воздействие на печень. 2.Нитроимидозалы (Тинидазол, Метронидазол) — могут вызвать у малыша диарею, рвоту. 3.Сульфаниламиды — способствуют развитию желудочно-кишечных кровотечений у ребенка, поражению костного мозга, оказывают негативное влияние на сердечнососудистую систему. 4.Левомицитин — способен вызвать токсическое поражение костного мозга новорожденного. 5.Клиндамицин — иногда вызывает у малыша желудочно-кишечные кровотечения. В случае, когда кормящей маме необходимо пройти курс лечения антибактериальными препаратами, противопоказанными при грудном вскармливании, нужно временно прекратить кормление грудью. Обычно продолжительность курса терапии составляет 7-10 суток. В этот период мама должна сцеживать молоко, чтобы не прекратилась лактация. После этого можно продолжить кормить малыша грудью. Антибиотики при кормлении грудью могут быть достаточно опасными для здоровья ребенка. Поэтому мама должна совместно с врачом подобрать себе наиболее безопасный препарат. Только опытный специалист может назначить терапию, которая будет безопасной для мамы и ее ребенка.
Только опытный специалист может назначить терапию, которая будет безопасной для мамы и ее ребенка.
Источник: http://ymadam.net/deti/pitanie-rebenka/antibiotiki-pri-grudnom-vskarmlivanii.php
Какие антибиотики можно при грудном вскармливании: обзор препаратов и как совместить терапию с лактацией
Содержание статьи
Недомогание, вызванное простудными заболеваниями, некоторые матери готовы переносить без подключения медикаментов. Для других же подобное ухудшение самочувствия сильно сказывается на качестве жизни. Что уж говорить о таких неприятностях, как ангина и другие воспалительные процессы. Здесь закономерно встает вопрос, какой антибиотик можно при грудном вскармливании.
Когда антибактериальные препараты действительно нужны
Для начала стоит понять, какие недуги сложно или даже невозможно вылечить без антибактериальной терапии. Если говорить обобщенно, сюда относятся заболевания, вызванные бактериями, например:
- стрептококками;
- стафилококками;
- пневмококками.

Это может быть ангина, гайморит, цистит, пиелонефрит, мастит и прочие воспаления разной локации. Кроме того, женщинам в раннем послеродовом периоде могут назначаться антибиотики, если развилось воспаление родовых путей.
А вот вирусные болезни, например, грипп, не нуждаются в лечении антибактериальными препаратами, ведь вирусы нечувствительны к таким лекарствам. Простуда и вовсе не является следствием бактериальной атаки на организм кормящей мамы. Это результат переохлаждения, и с ним можно справиться без серьезных препаратов.
Как проверить лояльность к лактации
Несмотря на то что в аннотации к большинству препаратов указано «противопоказано/с осторожностью при лактации», это не всегда правдиво описывает ситуацию. Зачастую эти фразы подстраховывают производителей от нежелательной ответственности и рисков. Ведь не каждая фармацевтическая компания возьмет на себя затраты по организации и проведению клинических исследований о влиянии выпускаемого лекарства на кормящих женщин. Поэтому удобнее прописать, что данное средство просто недопустимо при лактации. Между тем за рубежом те же самые действующие вещества имеют доказанную эффективность и безопасность для периода грудного вскармливания.
Поэтому удобнее прописать, что данное средство просто недопустимо при лактации. Между тем за рубежом те же самые действующие вещества имеют доказанную эффективность и безопасность для периода грудного вскармливания.
Перед тем как начать волноваться из-за неоднозначности рекомендаций, стоит спросить врача, насколько необходимо принимать именно этот препарат. Можно ли заменить его на более лояльное к лактации средство? Если доктор не может посоветовать подобную альтернативу, матери придется искать информацию самостоятельно.
И это не так сложно, как может поначалу показаться. Не нужно особых медицинских или языковых знаний, чтобы проверить совместимость лекарства с кормлением грудью. Для этого существует несколько доступных и уважаемых источников со свежими данными исследований:
- веб-сайт справочник E-lactancia;
- справочник Всемирной организации здравоохранения;
- печатные труды отечественных и зарубежных авторов.
К последним в списке относят статьи и книги доктора и профессора педиатрии Томаса Хейла, а также книгу О. И. Карпова и А.А. Зайцева.
И. Карпова и А.А. Зайцева.
Все эти ресурсы оценивают риски для здоровья грудного младенца по активным компонентам лекарства. Если вещество имеет небезопасный статус, справочники предлагают ему подходящую замену.
Влияние лекарств на малыша
Случается, что маме назначены антибиотики при лактации, о которых нет данных ни в одном указанном источнике. Что же делать в такой ситуации? Есть два варианта:
- позвонить опытному консультанту по грудному вскармливанию;
- заняться изучением проблемы самостоятельно.
В том и другом случае, скорее всего, будут использованы одинаковые ресурсы.
Многие лекарства не попадают в женское молоко. Но есть препараты, которые после проникновения в организм кормящей мамы всасываются в кровь и, следовательно, выводятся в грудное молоко. Однако концентрация, в которой они поступают к младенцу, обычно не превышает 1-4% от материнской дозы (по данным исследований доктора Т. Хейла). Это ничтожно малая дозировка, которая не способна привести к негативным последствиям для самочувствия ребенка.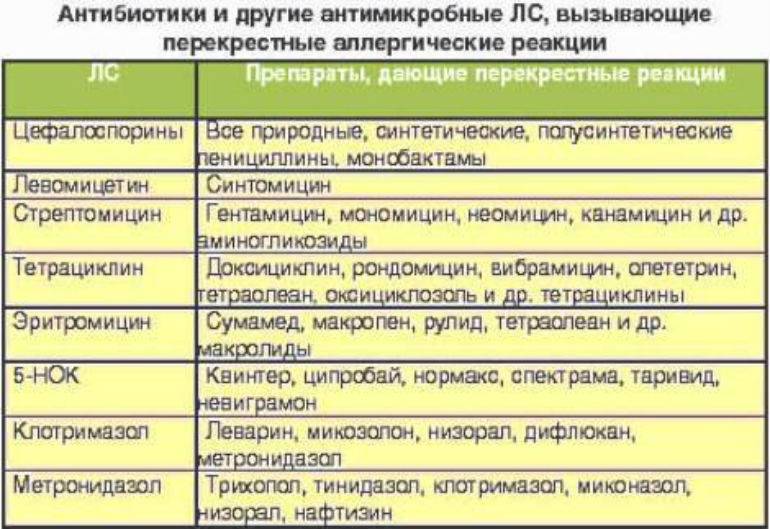 Более того, пока этот показатель не превысит планки в 10% от маминой дозы, и поводов для волнения и отмены средства нет.
Более того, пока этот показатель не превысит планки в 10% от маминой дозы, и поводов для волнения и отмены средства нет.
Кроме того, при приеме антибиотиков для кормящей мамы важны еще несколько аспектов.
- Возраст ребенка. Рацион младенцев до полугода состоит исключительно из грудного молока. Поэтому и доза получаемого через него препарата может быть больше, чем у детей, которые уже кушают продукты прикорма. И чем старше малыш, тем более эффективно происходит его метаболизм, в том числе, касательно лекарств.
- Объем высасываемого молока. По данным доктора Хейла, малыши до шести месяцев за сутки в среднем пьют по 150 мл молока на килограмм своего веса. Фактически эта величина может отличаться от мамы к маме, но в ходе исследований профессор Хейл получил именно такие усредненные цифры.
- Полученная мамой доза. Фиксируется объем активного вещества, который женщина приняла за один раз. Если нет уверенности в абсолютной совместимости средства с лактацией, можно выбрать минимально эффективную дозировку и наименьший срок терапии.

- Состояние здоровья малыша. Все приведенные выше данные относятся к абсолютно здоровым детям. Если малыш появился на свет раньше срока, или у него есть какие-то заболевания, он может иначе отреагировать даже на малые концентрации медикаментов.
- Стадия лактации. В течение трех-пяти дней после родоразрешения барьер между кровью и молоком еще не сформировался. В связи с этим все, что употребляет мама может легко оказаться и в молоке. Поэтому в этот период нужно особенно осторожно употреблять лекарства. Через несколько дней циркуляция компонентов из крови в грудное молоко затрудняется.
- Вес крохи. Чем выше масса тела младенца, тем скорее препарат покинет его организм.
- Период полувыведения вещества. Малыша можно спокойно приложить к груди, когда период полувыведения лекарства остался позади. Это означает, что содержание вещества в крови снизилось вдвое, и молоко тоже заметно очистилось от его следов.
Относительный фактор безопасности антибиотика при грудном вскармливании — это его проверка временем. Средства, которыми десятилетиями лечились кормящие грудью женщины без последствий для самочувствия малышей, вызывают больше доверия, чем новые лекарства. Некоторые детские медикаменты вполне подходят и для взрослых. Но, в этом случае, маме может потребоваться увеличить дозу до минимально эффективной для своего состояния. А также любые изменения в терапии должны быть согласованы с врачом.
Средства, которыми десятилетиями лечились кормящие грудью женщины без последствий для самочувствия малышей, вызывают больше доверия, чем новые лекарства. Некоторые детские медикаменты вполне подходят и для взрослых. Но, в этом случае, маме может потребоваться увеличить дозу до минимально эффективной для своего состояния. А также любые изменения в терапии должны быть согласованы с врачом.
Антибиотики, разрешенные при грудном вскармливании
Какие же антибиотики можно принимать при лактации? Поскольку кормящая мама может столкнуться с огромным списком заболеваний бактериальной природы, перечислить все разрешенные при грудном вскармливании препараты просто невозможно. Поэтому остановимся на некоторых группах антибактериальных средств.
- Группа пенициллинов. Активны против гонококков, менингококков и спирохет. Имеют низкую токсичность, быстро проникают в организм и так же оперативно выводятся из него. Период полувыведения в среднем 30-90 минут. Известные лекарства из этой категории: «Ампициллин», «Амоксициллин», «Феноксиметилпенициллин», «Карбенициллин».
 Все эти средства имеют статус «самый низкий риск» по данным сайта e-lactancia. В редких случаях могут вызывать у детей аллергические проявления и расстройства стула.
Все эти средства имеют статус «самый низкий риск» по данным сайта e-lactancia. В редких случаях могут вызывать у детей аллергические проявления и расстройства стула. - Группа макролидов. Наименее токсичные антибиотики. Самые безопасные представители: «Кларитромицин», «Азитромицин», «Линкомицин», «Спиромицин», «Рокситромицин».
- Группа тетрациклинов. Обладают широким спектром действия, активны по отношению к грамположительным и отрицательным бактериям, спирохетам и прочим. Полностью безопасные представители: «Окситетрациклин», «Тетрациклин».
- Группа противогрибковых антибиотиков. Работают против возбудителей грибковых заболеваний. Лояльные препараты этой категории: «Гризеофульвин», «Нистатин».
Это лишь небольшая часть крупной официальной классификации. При соблюдении дозировок и сроков лечения приведенные в пример антибиотики — совместимые с грудным вскармливанием препараты. При изменении этих условий стоит обсудить ситуацию с врачом и изучить возможные побочные эффекты для младенца.
Что делать маме, если средство несовместимо с кормлением
Каждая ситуация уникальна. Может случиться, что по каким-либо причинам кормящая мама и врач не могут подобрать антибактериальное средство, полностью лояльное к лактации. Но и отлучать малыша от груди, пока мама лечится, не хочется. Как же тогда поступить?
Стоит сказать, что спектр препаратов, действительно опасных для грудного младенца, весьма скромен. Сюда относят:
- радиоактивные продукты;
- противоопухолевые лекарства;
- антидепрессанты;
- вещества с влиянием на головной и спинной мозг.
Но если мама хочет дополнительно подстраховаться, у нее есть несколько линий поведения.
Отказаться от одного или нескольких прикладываний
Удобно покормить малыша сразу перед приемом медикамента. Длительность перерыва зависит от периода полувыведения вещества. В это время можно кормить ребенка заранее сцеженным и замороженным (охлажденным) материнским молоком, донорским молоком или адаптированной молочной смесью.
В это время можно кормить ребенка заранее сцеженным и замороженным (охлажденным) материнским молоком, донорским молоком или адаптированной молочной смесью.
Прервать кормления до завершения лечения
Если обстоятельства позволяют, мама может заранее подготовить запас «здорового» сцеженного грудного молока. Его удобно заморозить и скармливать ребенку во время терапии. Поскольку соски и бутылки часто отрицательно влияют на правильность прикладывания и сосания груди, ребенок может благополучно кормиться из шприца без иглы, специальной ложки или небольшой чашки. Выбор зависит исключительно от предпочтений матери.
Чтобы потом беспроблемно вернуться к кормлению, маме потребуется поддерживать выработку молока самостоятельно. Для этого ей понадобится качественно сцеживать обе груди руками или с помощью электрического (или клинического) молокоотсоса.
Сцеживаться можно в привычном ритме кормлений, но не менее 10-12 раз за сутки. Такая схема подразумевает два-три эпизода сцеживаний в течение ночи, благодаря чему молочная секреция останется примерно на том же уровне, что и до лечения. И после выздоровления проблем с нехваткой молока не будет. Кроха сможет вернуться к общению с грудью, когда истечет срок полного или полувыведения лекарства.
И после выздоровления проблем с нехваткой молока не будет. Кроха сможет вернуться к общению с грудью, когда истечет срок полного или полувыведения лекарства.
Полностью отлучить ребенка от груди
Если женщина не планирует возвращаться к естественному вскармливанию после отмены лекарства, важно помочь малышу преодолеть этот непростой период. Грудное вскармливание — не только способ покормить ребенка. Это значимый инструмент воспитания и заботы. Маме придется научить его успокаиваться, утешаться и засыпать без груди. Учитывая болезненное состояние матери, это может оказаться весьма непросто как физически, так и морально. По этой причине важно заручиться поддержкой и помощью близких. Резкое отлучение неполезно и для молочной железы, поскольку:
- выработка молока продолжается в прежнем объеме;
- при этом опорожнение груди прекращается.

Это может привести к застоям секрета и воспалительному процессу, маститу. Чтобы избежать таких последствий, матери следует подсцеживать грудь, как только она замечает переполненность железы и дискомфорт. Когда эти ощущения пропадают, процедуру можно заканчивать. Постепенно выработка молока станет замедляться и вовсе «сойдет на нет».
Отлучение — самая крайняя мера, которую нужно рассматривать в последнюю очередь. Если врач выписал прием антибиотиков при грудном вскармливании и настойчиво рекомендует прервать кормления, всегда можно обсудить с ним причины таких назначений. Открытый и доброжелательный диалог в сочетании с информационной подкованностью мамы может дать положительные плоды. А иногда целесообразно проконсультироваться у другого специалиста.
Антибиотики при кормлении грудью — не повод прекращать вскармливание, и отзывы кормящих мам, прошедших лечение антибактериальными препаратами, это подтверждают. Если мама вовремя сообщит доктору, что собирается кормить грудью в процессе лечения, он поможет ей выбрать наиболее безопасное средство. И всегда есть возможность получить поддержку и актуальные данные о конкретном препарате у консультанта по грудному вскармливанию.
И всегда есть возможность получить поддержку и актуальные данные о конкретном препарате у консультанта по грудному вскармливанию.
Отзывы: «Колола антибиотики 10 дней, у дочки было все нормально»
«Я слышала, что есть антибиотики, разрешенные при ГВ. Но все равно как-то страшновато: все-таки антибиотик — он и есть антибиотик, и ничего в нем хорошего. Я вот с младшим тоже заболела, неделю пила таблетки, молоко сцеживала, а он ел смесь, теперь снова ГВ наладили. Были проблемы небольшие, потому что привык из бутылки пить, из нее легче, потом ленился. Докармливала еще недели 2 или 3, но потом все нормализовалось».
«ООО Маруете», https://deti.mail.ru/forum/nashi_deti/kormim_grudju/antibiotiki_i_grudnoe_vskarmlivanie_by_lora_pavlova_84_mail_ru/
«Антибиотики 4-го и 5-го поколения, как правило, разрешены при ГВ, ибо практически не выделяются с молоком. Доче было 3,5 месяца, когда у меня был гнойный гайморит. Колола антибиотики 10 дней, у дочки было все нормально».
Елизавета, https://deti.mail.ru/forum/nashi_deti/kormim_grudju/antibiotiki_i_grudnoe_vskarmlivanie_by_lora_pavlova_84_mail_ru/
«У меня, когда малышу было 3 месяца, обострился пиелонефрит. Я советовалась с врачом и он сказал, что большую часть иммунитета я уже малышу передала, и подобрал мне антибиотики, которые можно и при кормлении. Сейчас нам уже 2 года, и никаких проблем нет».
Марина, https://deti.mail.ru/forum/nashi_deti/kormim_grudju/kto_kormil_grudju_i_pil_antibiotiki_pri_jetom/
лечение зубов во время лактации (кормящая мама)
Можно ли кормящей маме лечить зубы? Это еще один актуальный вопрос, волнующий большинство женщин. Период лактации – не повод откладывать лечение зубов кормящей маме, наоборот, нужно посещать стоматолога чаще, чем обычно.
Наличие кариозных зубов у кормящей мамы расценивается как очаг инфекции. Неизбежный близкий контакт с малышом может стать причиной передачи инфекции ему от матери. В результате у ребенка может развиться воспаление слизистой оболочки полости рта — стоматит. Поэтому всегда нужно помнить, что больные зубы негативно влияют не только на здоровье и самочувствие самой кормящей мамы, но и потенциально опасны для ее ребенка! Наконец, хроническая зубная боль вызывает психоэмоциональное перенапряжение у кормящей матери, что очень важно в период грудного вскармливания.
В результате у ребенка может развиться воспаление слизистой оболочки полости рта — стоматит. Поэтому всегда нужно помнить, что больные зубы негативно влияют не только на здоровье и самочувствие самой кормящей мамы, но и потенциально опасны для ее ребенка! Наконец, хроническая зубная боль вызывает психоэмоциональное перенапряжение у кормящей матери, что очень важно в период грудного вскармливания.
Прежде чем начинать лечение зубов при грудном вскармливании, нужно обязательно сообщить врачу о том, что вы кормите грудью, чтобы он смог подобрать для Вас безопасный набор лекарств. Лечение зубов кормящей маме в сети клиник «Городская стоматология» проводится с применением современных обезболивающих препаратов. Они являются короткодействующими, поэтому не представляют опасности для малыша и мамы. Эти препараты применяются в довольно маленьких дозах, поэтому по окончании стоматологического вмешательства, скорее всего, действие лидокаина, ультракаина или других препаратов уже закончится. И все же, лучше приложить ребенка к груди перед визитом к стоматологу.
И все же, лучше приложить ребенка к груди перед визитом к стоматологу.
А если вы получите какое-то назначение, узнайте у доктора, через какое время назначенное лекарство «исчезнет» из молока. Как правило, для полного выведения требуется около шести часов. В это время лучше начать давать малышу смесь, а собственное молоко аккуратно сцеживать примерно шесть раз в день. Это нужно делать для того, чтобы лактация не прекратилась. Хотя, к счастью, большинство антибиотиков совместимы с грудным вскармливанием.
Рентгеновское исследование в лактационный период не противопоказано. Информация о том, что рентгеновские лучи оказывают негативное воздействие на грудное молоко, является мифом, так как во время процедуры пациентка одевает специальный защитный фартук из свинца. После проведения этой процедуры рекомендуется сцедить грудное молоко и вылить его, после чего спокойно можно кормить ребенка. Бывают случаи, когда после проведённого рентгенологического исследования на некоторый период количество молока уменьшается. Если такое произошло — не стоит паниковать, это нормальный процесс и вскоре молоко опять должно появиться в полном объеме.
Если такое произошло — не стоит паниковать, это нормальный процесс и вскоре молоко опять должно появиться в полном объеме.
Стоит помнить, что пломбирование зубов – это единственная процедура, которая разрешена кормящей маме. Об имплантации, протезировании или установке брекетов на этот период стоит забыть.
Во время кормления грудью допустимо проводить удаление зубов. В сети клиник «Городская стоматология» используются препараты, безопасные для организма матери и ребенка. Отлучения ребенка от груди также не требуется. Вы можете продолжать кормить грудью, как до, так и после удаления зуба.
Несомненно, лечение зубов при кормлении грудью вносит свои коррективы и изменения в повседневную жизнь женщины. Ей нужно больше времени для отдыха. Нужно продумать и спланировать все нюансы: начиная от кормления до того, кто будет сидеть с ребенком. А еще, если потребуется удалять зуб, нужно продумать меню на ближайшие пару дней. Ведь после удаления зуба в течение нескольких дней необходимо будет воздерживаться от приёма твёрдой пищи. Однако питание должно быть сбалансированным, так как с материнским молоком в организм ребенка должны поступать все питательные вещества и витамины.
Однако питание должно быть сбалансированным, так как с материнским молоком в организм ребенка должны поступать все питательные вещества и витамины.
В лактационный период необходимо повышенное поступление всех витаминов, макро- и микроэлементов, в том числе и кальция, который укрепляет зубы и кости. Поэтому нужно стараться употреблять в пищу много овощей и фруктов (кунжут, шпинат и другие), молочные продукты (творог, сыр). Как дополнение, можно принимать комплекс витаминов в таблетках или капсулах, но перед этим стоит проконсультироваться с врачом.
Не стоит затягивать с лечением зубов, так как больной зуб является разносчиком инфекции, которая может передаться от матери к ребенку. Даже если у вас нет стоматологических проблем, существует большой риск развития заболеваний в период лактации, так как вместе с молоком женщина теряет вещества, которые так необходимы для защиты полости рта от воздействия болезнетворных микроорганизмов.
Следует придерживаться нескольких правил по уходу за зубами:
- Чистите зубы после каждого приема пищи.
 Можно полоскать полость рта специальными ополаскивателями.
Можно полоскать полость рта специальными ополаскивателями. - Используйте флоссеры.
- Употребляйте продукты, богатые кальцием и другими минералами.
- Чаще меняйте зубную щетку.
- Отдавайте предпочтение пасте с повышенным содержанием фтора.
Если Вам необходима консультация специалиста, запишитесь на прием к специалистам сети клиник «Городская стоматология» по телефонам клиник здесь или с помощью формы онлайн записи.
Порадуйте себя здоровой и красивой улыбкой в сети клиник «Городская стоматология»!
отзывов об антимикробной активности клавуланата | Журнал антимикробной химиотерапии
Аннотация
Клавуланат представляет собой ингибитор β-лактамаз широкого спектра действия, обладающий активностью против многих хромосомных и плазмид-опосредованных β-лактамаз как грамположительных, так и грамотрицательных бактерий. Хотя клавуланат имеет минимальную антибактериальную активность in vitro , накопленные данные свидетельствуют о том, что он может оказывать влияние на патогенные бактерии независимо от продукции β-лактамаз.Было показано, что, как и другие β-лактамы, клавуланат связывается с пенициллин-связывающими белками (PBP) грамположительных и грамотрицательных бактерий. Было обнаружено, что он избирательно связывается с PBP3 в Streptococcus pneumoniae . Было высказано предположение, что комплементарное связывание с различными PBP и последующие эффекты на автолиз способствуют усилению активности других β-лактамов под действием клавуланата. Кроме того, было показано, что коамоксиклав усиливает внутриклеточные функции уничтожения человеческих полиморфно-ядерных клеток (PMN) в исследованиях, проведенных с использованием штаммов бактерий, продуцирующих β-лактамазу и не продуцирующих β-лактамазу.Эти данные из in vitro и систем клеточных культур были отражены в in vivo , где клавуланат усиливал активность амоксициллина против организмов, не продуцирующих β-лактамазу.
Хотя клавуланат имеет минимальную антибактериальную активность in vitro , накопленные данные свидетельствуют о том, что он может оказывать влияние на патогенные бактерии независимо от продукции β-лактамаз.Было показано, что, как и другие β-лактамы, клавуланат связывается с пенициллин-связывающими белками (PBP) грамположительных и грамотрицательных бактерий. Было обнаружено, что он избирательно связывается с PBP3 в Streptococcus pneumoniae . Было высказано предположение, что комплементарное связывание с различными PBP и последующие эффекты на автолиз способствуют усилению активности других β-лактамов под действием клавуланата. Кроме того, было показано, что коамоксиклав усиливает внутриклеточные функции уничтожения человеческих полиморфно-ядерных клеток (PMN) в исследованиях, проведенных с использованием штаммов бактерий, продуцирующих β-лактамазу и не продуцирующих β-лактамазу.Эти данные из in vitro и систем клеточных культур были отражены в in vivo , где клавуланат усиливал активность амоксициллина против организмов, не продуцирующих β-лактамазу. Необходимы дальнейшие исследования, чтобы определить, имеют ли клиническое значение эффекты, наблюдаемые в исследованиях на животных in vitro, и in vivo, .
Необходимы дальнейшие исследования, чтобы определить, имеют ли клиническое значение эффекты, наблюдаемые в исследованиях на животных in vitro, и in vivo, .
Введение
Клавуланат представляет собой бициклический β-лактам, не содержащий пенициллинового или цефалоспоринового ядра.Это метаболит, обнаруженный в культурах Streptomyces clavuligerus и выделенный в начале 1970-х годов в рамках программы скрининга натуральных продуктов, разработанной для выявления потенциальных ингибиторов β-лактамаз.1 , 2 Клавуланат был первой клинически полезной β-лактамазой ингибитор, который должен быть описан в литературе 2, и является необратимым «суицидным» ингибитором внутриклеточных и внеклеточных β-лактамаз, демонстрируя зависимое от концентрации и конкурентное ингибирование.Он имеет высокое сродство к β-лактамазам класса A.1 , 3 , 4 Этот широкий спектр β-лактамаз, который включает плазмид-опосредованные ферменты TEM и SHV, часто обнаруживается у представителей Enterobacteriaceae, Haemophilus influenzae и Neisseria gonorrhoeae . Хромосомно опосредованные β-лактамазы Klebsiella pneumoniae , Proteus mirabilis , Proteus vulgaris , Bacteroides fragilis и Moraxella catarrhalis также ингибируются, как и β-лактамазы расширенного спектра.2 Частота опосредованной β-лактамазой резистентности продолжала расти с годами, но большинство клинически значимых β-лактамаз ингибируются клавуланатом.5
Хромосомно опосредованные β-лактамазы Klebsiella pneumoniae , Proteus mirabilis , Proteus vulgaris , Bacteroides fragilis и Moraxella catarrhalis также ингибируются, как и β-лактамазы расширенного спектра.2 Частота опосредованной β-лактамазой резистентности продолжала расти с годами, но большинство клинически значимых β-лактамаз ингибируются клавуланатом.5
Фармакокинетические характеристики клавуланата способствовали разработке комбинированных режимов терапии с амоксициллином и тикарциллин, 5 и терапевтический успех этих комбинированных препаратов хорошо известен. Препараты клавуланата широко и эффективно используются для лечения широкого спектра клинических инфекций в течение почти 20 лет.3 , 5
Клавуланат также проявляет ограниченную антибактериальную активность. 2 , 3 Однако накопленные данные свидетельствуют о том, что клавуланат может влиять на активность β-лактамных противомикробных препаратов против патогенных бактерий посредством иных механизмов, кроме ингибирования β-лактамазы. В этом обзоре исследуются доказательства взаимодействия клавуланата и других β-лактамных антимикробных препаратов против β-лактамазонегативных штаммов бактерий. Активность пенициллинов и других β-лактамов в присутствии или в отсутствие клавуланата будет описана относительно взаимодействия пенициллин-связывающего белка (PBP) и взаимодействия с иммунной системой хозяина.Также будет обсуждаться связь этих исследований in vitro с наблюдениями за экспериментальными инфекциями.
В этом обзоре исследуются доказательства взаимодействия клавуланата и других β-лактамных антимикробных препаратов против β-лактамазонегативных штаммов бактерий. Активность пенициллинов и других β-лактамов в присутствии или в отсутствие клавуланата будет описана относительно взаимодействия пенициллин-связывающего белка (PBP) и взаимодействия с иммунной системой хозяина.Также будет обсуждаться связь этих исследований in vitro с наблюдениями за экспериментальными инфекциями.
Антибактериальный спектр
Клавуланат обладает широким антибактериальным спектром, включающим как грамотрицательные, так и грамположительные бактерии и анаэробы1 , 2 , 6–16 (Таблица 1). Клавуланат наименее активен против Pseudomonas spp. и энтерококки (МПК 125–512 мг / л), за которыми следуют представители Enterobacteriaceae и H.influenzae (МПК 12–125 мг / л). Более высокая активность наблюдается против Bacteroides spp. и другие анаэробы, M. catarrhalis , стафилококки и стрептококки (МПК 4–50 мг / л). Клавуланат активен против Neisseria spp. (МПК 1,25–4 мг / л) и обладает хорошей активностью в отношении атипичных бактерий, таких как Chlamydia и Legionella (таблица 1).
и другие анаэробы, M. catarrhalis , стафилококки и стрептококки (МПК 4–50 мг / л). Клавуланат активен против Neisseria spp. (МПК 1,25–4 мг / л) и обладает хорошей активностью в отношении атипичных бактерий, таких как Chlamydia и Legionella (таблица 1).
Влияние клавуланата на активность
in vitro других β-лактамовКлавуланат был исследован в сочетании с другими антибактериальными средствами, включая тикарциллин8 , 17 и пенициллин.18 Поскольку коамоксиклав оказался наиболее терапевтически полезной комбинацией, большинство исследований клавуланата в сочетании с антибактериальными средствами проводилось с амоксициллином. В этой статье, в первую очередь, рассматриваются исследования клавуланата в сочетании с амоксициллином.
Streptococcus pneumoniae
Увеличение числа S. pneumoniae , устойчивых к действующим противомикробным препаратам, вызвало обеспокоенность в течение последних нескольких лет. 19 В ряде исследований сообщалось, что, хотя МПК коамоксиклава в основном аналогичны МПК для одного амоксициллина, иногда наблюдается тенденция к снижению MIC для комбинации.14 , 20 , 21 Эти различия незначительны, но тесты in vitro MIC могут быть недостаточно чувствительными, чтобы продемонстрировать какой-либо модифицирующий эффект клавуланата на активность амоксициллина против S. pneumoniae .
19 В ряде исследований сообщалось, что, хотя МПК коамоксиклава в основном аналогичны МПК для одного амоксициллина, иногда наблюдается тенденция к снижению MIC для комбинации.14 , 20 , 21 Эти различия незначительны, но тесты in vitro MIC могут быть недостаточно чувствительными, чтобы продемонстрировать какой-либо модифицирующий эффект клавуланата на активность амоксициллина против S. pneumoniae .
Однако данные двух исследований in vitro действительно предполагают, что клавуланат может влиять на активность β-лактама против S. pneumoniae посредством комплементарного связывания с PBP. 22 , 23 Severin et al. 22 показали, что клавуланат при одной трети МПК снижает МПК пенициллина для двух штаммов S. pneumoniae с 0,01 и 0,25 мг / л до 0,0025 и 0,06 мг / л соответственно. МИК клавуланата для этих двух штаммов S. pneumoniae составляла 8 и 32 мг / л соответственно. Считалось, что антибактериальный синергизм является результатом комплементарного связывания клавуланата и пенициллина с PBP3 и PBP2. 22 Аналогичным образом, Cuffini et al. 23 наблюдали морфологические изменения у устойчивого к пенициллину штамма S.pneumoniae после инкубации в бульоне, содержащем суб-МПК амоксициллина с клавуланатом. Клетки стали неправильными, с аберрантной формой и объемами, превышающими те, которые наблюдались в отсутствие противомикробного средства. Напротив, в присутствии только амоксициллина или клавуланата клетки не изменились и были подобны клеткам в контрольном бульоне. Авторы пришли к выводу, что комплементарное связывание с PBP является фактором, способствующим повышению активности коамоксиклава по сравнению с одним амоксициллином против S.пневмония .
22 Аналогичным образом, Cuffini et al. 23 наблюдали морфологические изменения у устойчивого к пенициллину штамма S.pneumoniae после инкубации в бульоне, содержащем суб-МПК амоксициллина с клавуланатом. Клетки стали неправильными, с аберрантной формой и объемами, превышающими те, которые наблюдались в отсутствие противомикробного средства. Напротив, в присутствии только амоксициллина или клавуланата клетки не изменились и были подобны клеткам в контрольном бульоне. Авторы пришли к выводу, что комплементарное связывание с PBP является фактором, способствующим повышению активности коамоксиклава по сравнению с одним амоксициллином против S.пневмония .
Атипичные бактерии
Legionella pneumophila продуцирует β-лактамазы низкой активности, и как амоксициллин, так и тикарциллин обладают высокой активностью in vitro против этого организма в отсутствие клавуланата.6 Клавуланат сам по себе обладает высокой активностью против L. pneumophila (Таблица 1), и синергизм, который наблюдался in vitro между клавуланатом и амоксициллином или тикарциллином, поэтому считался не полностью обусловленным ингибированием β-лактамазы, но также обусловленным дополнительным связыванием клавуланата и двух пенициллинов с PBP.6 , 11 , 22 , 24 Однако против внутриклеточных L. pneumophila (фибробласты легких плода человека; монослои MRC-5) клавуланат был значительно более эффективным, чем амоксициллин или тикарциллин, что позволяет предположить, что клавуланат лучше проникает в клетки. легче, чем пенициллины.7
pneumophila (Таблица 1), и синергизм, который наблюдался in vitro между клавуланатом и амоксициллином или тикарциллином, поэтому считался не полностью обусловленным ингибированием β-лактамазы, но также обусловленным дополнительным связыванием клавуланата и двух пенициллинов с PBP.6 , 11 , 22 , 24 Однако против внутриклеточных L. pneumophila (фибробласты легких плода человека; монослои MRC-5) клавуланат был значительно более эффективным, чем амоксициллин или тикарциллин, что позволяет предположить, что клавуланат лучше проникает в клетки. легче, чем пенициллины.7
Chlamydia trachomatis чаще всего выделяется при полимикробных инфекциях половых путей. Бил et al. 25 проверяли активность клавуланата и амоксициллина ± клавуланата в различных концентрациях в тканевой культуре (клетки McCoy).Антимикробные препараты добавляли через 24 часа после заражения, и количество включений, наблюдаемых через 72 часа инкубации (необработанные клетки = 100% включений). Коамоксиклав и отдельные компоненты снижали количество включений на 70–80% без существенных различий между противомикробными препаратами.25 В аналогичном исследовании были определены МПК амоксициллина, тикарциллина, клавуланата и соответствующих комбинаций клавуланата в 21 клиническом исследовании. изоляты C. trachomatis .8. Противомикробные препараты добавляли к тканевым культурам через 1 час после заражения.Средние значения МПК (самые низкие концентрации для предотвращения развития телец включения) превышали максимальные использованные концентрации (тикарциллин> 960 мг / л; амоксициллин> 64 мг / л; и клавуланат> 32 мг / л). Однако по сравнению с одновременно проведенными контролями без противомикробного препарата каждый агент вызывал снижение на ≥99% количества включений при легко достижимых концентрациях в сыворотке крови человека. Хотя синергетического эффекта не наблюдалось, клавуланат и амоксициллин были схожи по активности и были немного более эффективны, чем тикарциллин.
Коамоксиклав и отдельные компоненты снижали количество включений на 70–80% без существенных различий между противомикробными препаратами.25 В аналогичном исследовании были определены МПК амоксициллина, тикарциллина, клавуланата и соответствующих комбинаций клавуланата в 21 клиническом исследовании. изоляты C. trachomatis .8. Противомикробные препараты добавляли к тканевым культурам через 1 час после заражения.Средние значения МПК (самые низкие концентрации для предотвращения развития телец включения) превышали максимальные использованные концентрации (тикарциллин> 960 мг / л; амоксициллин> 64 мг / л; и клавуланат> 32 мг / л). Однако по сравнению с одновременно проведенными контролями без противомикробного препарата каждый агент вызывал снижение на ≥99% количества включений при легко достижимых концентрациях в сыворотке крови человека. Хотя синергетического эффекта не наблюдалось, клавуланат и амоксициллин были схожи по активности и были немного более эффективны, чем тикарциллин..gif) 8 Таким образом, эти исследования предполагают, что, по крайней мере, для двух атипичных препаратов, для которых у нас есть данные, хорошая активность клавуланата может значительно влиять на эффективность комбинации.
8 Таким образом, эти исследования предполагают, что, по крайней мере, для двух атипичных препаратов, для которых у нас есть данные, хорошая активность клавуланата может значительно влиять на эффективность комбинации.
Прочие распространенные патогены
В отношении чувствительного к пенициллину Staphylococcus aureus Verbist26 наблюдал тенденцию к большей активности амоксициллина плюс клавуланат по сравнению с одним амоксициллином. Из 44 протестированных клинических изолятов все были ингибированы 0,5 мг / л коамоксиклава (соотношение амоксициллин / клавуланат 2: 1), тогда как только 77% этих изолятов были ингибированы только этой концентрацией амоксициллина.Остальные штаммы подавлялись более высокой концентрацией 1 мг / л.
Другие исследований in vitro 27 показали более высокую активность коамоксиклава по сравнению с одним амоксициллином в отношении изолятов, отрицательных по β-лактамазе. Пародонтальные β-лактамазо-отрицательные патогены, такие как Actinobacillus actinomycetemcomitans и Enterococcus faecalis , были более чувствительны к коамоксиклаву, чем к одному амоксициллину.
При использовании турбидиметрической статической системы было показано, что клавуланат в сочетании с цефалексином более активен, чем один цефалексин, против β-лактамазо-отрицательного штамма Escherichia coli .28 Бактерии, подвергшиеся воздействию комбинации, продемонстрировали уменьшенную филаментацию с появлением сферопластов, луковичных форм и пустых мешочков лизированных бактерий.29 Это наблюдение было сочтено показателем синергизма в результате комплементарного связывания с PBP, при этом клавуланат преимущественно связывается с PBP2, вызывая образование сферической формы. форм, а цефалоспорины связываются преимущественно с PBP3, что приводит к филаментации.28 , 29
Описанные выше эксперименты in vitro предоставляют некоторые доказательства синергического эффекта клавуланата на активность β-лактамов, опосредованного взаимодействиями связывания PBP, но также указывают, что этот эффект варьируется в зависимости от антимикробного и бактериального организма. Еще один фактор, который следует учитывать, — это взаимодействие с иммунной системой хозяина.
Еще один фактор, который следует учитывать, — это взаимодействие с иммунной системой хозяина.
Взаимодействие с иммунной системой
Клиническая эффективность зависит от ряда факторов, включая не только внутренние антибактериальные свойства, но и положительное взаимодействие с защитными механизмами хозяина. После воздействия антибактериальных препаратов возникающее в результате изменение целостности клеточной стенки и изменения бактериальной экспрессии поверхностных белков, поверхностных зарядов и гидрофобности могут влиять на скорость фагоцитоза и степень внутриклеточного уничтожения бактерий.23 , 30 В ряде исследований штаммов, продуцирующих β-лактамазу или не продуцирующих β-лактамазу, изучали влияние амоксициллина и клавуланата, отдельно или вместе, на скорость фагоцитоза и внутриклеточные функции уничтожения полиморфно-ядерных клетки (PMN) .23 , 30 — 33
Влияние на фагоцитоз
Пациентам с трансплантацией органов требуется пожизненная иммуносупрессия, которая увеличивает риск серьезных бактериальных инфекций. Эти инфекции могут быть связаны с нарушением фагоцитарной реакции. У реципиентов почечного трансплантата фагоцитоз и внутриклеточная гибель K. pneumoniae были снижены в PMN по сравнению со здоровыми добровольцами.34 Добавление коамоксиклава в дозе 0,5 × MIC восстановило активность PMN до уровней, аналогичных уровням, наблюдаемым у здоровых субъектов. исследование с участием пациентов, находящихся на хроническом гемодиализе, показало аналогичные результаты.35 Эти результаты подтверждаются дальнейшим исследованием штаммов, продуцирующих β-лактамазу K.pneumoniae и S. aureus (МПК амоксициллина> 128 мг / л для обоих патогенов; МПК коамоксиклава 16 мг / л для K. pneumoniae и 2,0 мг / л для S. aureus ). Было показано, что коамоксиклав в дозе 0,5 × МИК значительно увеличивает поглощение PMN и внутриклеточное уничтожение неопсонизированного и преопсонизированного K. pneumoniae ( P <0,01 по сравнению с контролем и одним амоксициллином) 30.
Эти инфекции могут быть связаны с нарушением фагоцитарной реакции. У реципиентов почечного трансплантата фагоцитоз и внутриклеточная гибель K. pneumoniae были снижены в PMN по сравнению со здоровыми добровольцами.34 Добавление коамоксиклава в дозе 0,5 × MIC восстановило активность PMN до уровней, аналогичных уровням, наблюдаемым у здоровых субъектов. исследование с участием пациентов, находящихся на хроническом гемодиализе, показало аналогичные результаты.35 Эти результаты подтверждаются дальнейшим исследованием штаммов, продуцирующих β-лактамазу K.pneumoniae и S. aureus (МПК амоксициллина> 128 мг / л для обоих патогенов; МПК коамоксиклава 16 мг / л для K. pneumoniae и 2,0 мг / л для S. aureus ). Было показано, что коамоксиклав в дозе 0,5 × МИК значительно увеличивает поглощение PMN и внутриклеточное уничтожение неопсонизированного и преопсонизированного K. pneumoniae ( P <0,01 по сравнению с контролем и одним амоксициллином) 30. ингибирует поглощение неопсонизированного S.aureus , добавление клавуланата значительно увеличивало как поглощение, так и внутриклеточное уничтожение.30 Аналогичным образом, для опсонизированного и неопсонизированного β-лактамазо-отрицательного, чувствительного к амоксициллину штамма S. aureus 33 в течение ночи воздействие субингибиторных уровней амоксициллина а клавуланат (0,25 × МИК) усиливал фагоцитоз.33 Предварительное воздействие клавуланата приводило к дальнейшему усилению фагоцитоза. Также увеличение относительного количества клавуланата увеличивало фагоцитоз.Эти эффекты не наблюдались с штаммом, продуцирующим пенициллиназу.
ингибирует поглощение неопсонизированного S.aureus , добавление клавуланата значительно увеличивало как поглощение, так и внутриклеточное уничтожение.30 Аналогичным образом, для опсонизированного и неопсонизированного β-лактамазо-отрицательного, чувствительного к амоксициллину штамма S. aureus 33 в течение ночи воздействие субингибиторных уровней амоксициллина а клавуланат (0,25 × МИК) усиливал фагоцитоз.33 Предварительное воздействие клавуланата приводило к дальнейшему усилению фагоцитоза. Также увеличение относительного количества клавуланата увеличивало фагоцитоз.Эти эффекты не наблюдались с штаммом, продуцирующим пенициллиназу.
Был проведен ряд исследований со штаммами чувствительных к пенициллину и устойчивых к пенициллину S. pneumoniae . Против пенициллин-устойчивого штамма S. pneumoniae с МПК амоксициллина ± клавуланата 4 мг / л и МПК клавуланата 64 мг / л 23 субингибирующих уровня (0,5 × МПК) одного амоксициллина подавляли фагоцитоз аналогично это наблюдалось для S. aureus , 30 но добавление клавуланата значительно увеличивало бактериальное поглощение PMN по сравнению с необработанным контролем ( P <0.01). Преопсонизация сыворотки не повлияла на результаты. В исследованиях, в которых противомикробные препараты были добавлены после приема внутрь, и амоксициллин, и клавуланат значительно усиливали внутриклеточное уничтожение фагоцитов, хотя ко-амоксиклав был более эффективным, убивая 92%, 92% и 90% клеток через 0,5, 1,0 и 1,5 часа инкубации. соответственно.23
aureus , 30 но добавление клавуланата значительно увеличивало бактериальное поглощение PMN по сравнению с необработанным контролем ( P <0.01). Преопсонизация сыворотки не повлияла на результаты. В исследованиях, в которых противомикробные препараты были добавлены после приема внутрь, и амоксициллин, и клавуланат значительно усиливали внутриклеточное уничтожение фагоцитов, хотя ко-амоксиклав был более эффективным, убивая 92%, 92% и 90% клеток через 0,5, 1,0 и 1,5 часа инкубации. соответственно.23
В исследовании, проведенном Martin et al. , 32 кривые гибели были построены против чувствительного к пенициллину серотипа 3 S.pneumoniae (амоксициллин и коамоксиклав МИК / МБК 0,01 / 0,01 мг / л) и устойчивый к пенициллину штамм серотипа 9 (амоксициллин и ко-амоксиклав МИК / МБК 1/2 мг / л) для диапазона концентраций (амоксициллин 0,5–12,0 мг / л и клавуланат 0,1–2,5 мг / л). Эти концентрации имитируют концентрации, обнаруженные в сыворотке крови человека при терапевтических дозах, и покрывают значения MIC / MBC для устойчивого к пенициллину штамма и превышают значения MIC для чувствительного штамма.
Для чувствительного к пенициллину штамма не наблюдалось явного усиления фагоцитоза и внутриклеточного уничтожения при добавлении клавуланата к амоксициллину, хотя этого следовало ожидать, поскольку диапазоны концентраций противомикробных препаратов значительно превышали МИК, а концентрации амоксициллина быстро оказывали бактерицидное действие.Однако в отношении штамма, устойчивого к пенициллину, добавление клавуланата до субингибирующих концентраций амоксициллина вызывало большее снижение скорости роста, чем для одного амоксициллина. Степень этого снижения была даже больше в присутствии PMN. Такой порядок результатов наблюдался также для супраингибирующих концентраций (≥4,0 мг / л), и через 3 часа наблюдалось значительное снижение количества клеток (> 99,9%) в присутствии как коамоксиклава, так и PMN. Клавуланат сам по себе не тестировался, но в предыдущем исследовании с устойчивым к пенициллину штаммом Gomez-Lus et al. 31 продемонстрировал, что субингибирующие уровни клавуланата в аналогичных условиях испытаний замедляли скорость роста и наблюдалось временное снижение (≥50%) начального количества колоний.
Четкое взаимодействие между амоксициллином, клавуланатом и иммунной системой против пенициллинорезистентного штамма, описанного выше, было рассмотрено исследователями как доказательство использования коамоксиклава для лечения более серьезных инфекций, таких как пневмококковая пневмония, при которых усиливается иммунный ответ может иметь особое значение.32
Взаимодействие с защитными клетками хозяина
Недавно было показано, что субингибирующие концентрации коамоксиклавазначительно увеличивают мРНК провоспалительных цитокинов IL-8 и IL-1β в PMNs, стимулированных липополисахаридом (LPS), когда K. pneumoniae было добавлено к in vitro. .36 В отсутствие K. pneumoniae коамоксиклав все еще индуцировал экспрессию мРНК IL-1, TNF-α и IL-8 в LPS-стимулированных и нестимулированных PMN.
Еще один пример прямого взаимодействия между коамоксиклавом и иммунной системой был замечен в исследованиях Hofbauer et al. , 37, где коамоксиклав значительно ( P <0,05) увеличивал миграцию PMN через монослои эндотелиальных клеток. Эта разница была наибольшей, когда оба типа клеток были предварительно обработаны противомикробным средством; ответ на предварительную обработку был более выраженным в эндотелиальных клетках. Было также показано, что сам по себе амоксициллин увеличивает адгезию и хемотаксис PMN.37
, 37, где коамоксиклав значительно ( P <0,05) увеличивал миграцию PMN через монослои эндотелиальных клеток. Эта разница была наибольшей, когда оба типа клеток были предварительно обработаны противомикробным средством; ответ на предварительную обработку был более выраженным в эндотелиальных клетках. Было также показано, что сам по себе амоксициллин увеличивает адгезию и хемотаксис PMN.37
Необходимы дальнейшие исследования для подтверждения и расширения результатов Reato et al. 36 и Hofbauer et al. 37 для определения вклада клавуланата в наблюдения. Однако в целом взаимодействие, прямое или косвенное, между иммунной системой и амоксициллином и клавуланатом, по отдельности или вместе, рассматривалось как возможное терапевтическое значение для лечения клинических инфекций.
In vivo Исследования на животных Исследования in vivo на животных с использованием экспериментальных моделей инфекций — очень полезные средства для изучения терапевтического потенциала новых агентов или расширения клинических показаний более известных противомикробных препаратов. Терапевтический результат экспериментальных исследований инфекций, как и клинический результат, основан на ряде факторов. К ним относятся способ действия тестируемого противомикробного препарата, восприимчивость вторгающихся патогенов и реакция хозяина. Доклинические исследования клавуланата в сочетании с β-лактамами, в первую очередь с амоксициллином, в которых ингибирование β-лактамазы было фактором терапевтического результата, поэтому были проанализированы, чтобы определить, имеют ли наблюдаемые антибактериальные характеристики клавуланата in vitro значимость in vivo .
Атипичные бактерии
Активность in vitro клавуланата против C. trachomatis (таблица 1) была отражена в исследованиях на мышах с экспериментальным пневмонитом, вызванным этим организмом.25 Исследуемые препараты вводили мышам, чтобы приблизиться к уровням сыворотки, достигнутым у людей. после терапевтического приема (250/125 мг амоксициллина / клавуланата). В течение 20 дней клавуланат защищал 75% мышей по сравнению с отсутствием выживших в контрольной группе.Один только амоксициллин был также эффективным (90% -ная защита), и синергизм был продемонстрирован с этим конкретным вирулентным штаммом мышей, поскольку все мыши были защищены, когда агенты были объединены в четверти дозы каждого из них.
В течение 20 дней клавуланат защищал 75% мышей по сравнению с отсутствием выживших в контрольной группе.Один только амоксициллин был также эффективным (90% -ная защита), и синергизм был продемонстрирован с этим конкретным вирулентным штаммом мышей, поскольку все мыши были защищены, когда агенты были объединены в четверти дозы каждого из них.
В модели инфекции L. pneumophila пневмонии, развившейся у крыс-отъемышей с лейкопенией, 11 , 12 клавуланат оказался высокоэффективным в предотвращении развития инфекции. Активность коамоксиклава не превышала активности одного клавуланата и была аналогична активности стандартного агента эритромицина.Сам по себе амоксициллин оказался неэффективным, несмотря на то, что он был активен в тестах на разведение в агаре с минимальной концентрацией микробов 11, предположительно, отражая его отсутствие активности в отношении внутриклеточного L. pneumophila .7 Аналогичный порядок результатов был получен в исследованиях с тикарциллином и клавуланатом при пневмонии L. pneumophila . Модель на крысах-отъемышах с ослабленным иммунитетом, у которых только тикарциллин был относительно неэффективен.17
pneumophila . Модель на крысах-отъемышах с ослабленным иммунитетом, у которых только тикарциллин был относительно неэффективен.17
Эти исследования предполагают, что активность in vitro клавуланата в отношении атипичных препаратов транслируется в значительный антибактериальный эффект in vivo .Коамоксиклав был эффективен против мышиной пневмонии, вызванной C. trachomatis или L. pneumophila , 11 , 12 , 25, и так же эффективен, как эритромицин и доксициклин, против последнего, несмотря на 10-кратные различия между ними. ВПК. Некоторая синергия наблюдалась в исследованиях со штаммом пневмонита мышей C. trachomatis , 25, но в хламидиях пока еще не обнаружено β-лактамазы. Отсутствие у in vivo активности амоксициллина указывает на то, что эффективность в доклинических исследованиях с л.pneumophila зависела от активности клавуланата, а не от продукции β-лактамазы.11
Streptococcus pneumoniae
В модели летальной инфекции бедра у мышей с двумя чувствительными штаммами S. pneumoniae (ко-амоксиклав МИК 2 мг / л) 38 через 4 дня терапии смертность была незначительно выше в группе амоксициллина (20% и 40%). для двух штаммов), чем в группах, получавших амоксициллин / клавуланат, в которых выжили все мыши. Дозы в этом исследовании были выбраны для получения пиковых концентраций в сыворотке того же порядка, что и в сыворотке человека после введения стандартной дозировки (500/125 мг два раза в день).Против полностью резистентного штамма (МПК> 4 мг / л) амоксициллин ± клавуланат был неэффективен. Напротив, все мыши с инфекциями, вызванными полностью восприимчивыми штаммами (≤1 мг / л), выжили, и не наблюдалось улучшения с помощью клавуланата, аналогично результатам других экспериментальных исследований инфекций с восприимчивыми штаммами.24 , 39
pneumoniae (ко-амоксиклав МИК 2 мг / л) 38 через 4 дня терапии смертность была незначительно выше в группе амоксициллина (20% и 40%). для двух штаммов), чем в группах, получавших амоксициллин / клавуланат, в которых выжили все мыши. Дозы в этом исследовании были выбраны для получения пиковых концентраций в сыворотке того же порядка, что и в сыворотке человека после введения стандартной дозировки (500/125 мг два раза в день).Против полностью резистентного штамма (МПК> 4 мг / л) амоксициллин ± клавуланат был неэффективен. Напротив, все мыши с инфекциями, вызванными полностью восприимчивыми штаммами (≤1 мг / л), выжили, и не наблюдалось улучшения с помощью клавуланата, аналогично результатам других экспериментальных исследований инфекций с восприимчивыми штаммами.24 , 39
Результаты исследования in vitro исследований Cuffini et al. 23 , 30 и Северин и др. , 22 указали, что может иметь место синергетический эффект между амоксициллином и клавуланатом. Чтобы проверить, продемонстрировано ли in vivo , экспериментальная респираторная инфекция развилась у крыс-отъемышей.40 Животных инфицировали одним из трех устойчивых к пенициллину штаммов S. pneumoniae (МИК амоксициллина и ко-амоксиклава 2 мг / л; МПК клавуланата 512 мг / л), или с чувствительным к пенициллину штаммом (МПК амоксициллина и коамоксиклава 0,01 мг / л; МПК клавуланата 16 мг / л). Крысы получали пероральные дозы амоксициллина с клавуланатом или без него. Дозы были выбраны так, чтобы площадь под кривыми концентрация-время в сыворотке была в том же порядке, что и в сыворотке человека после введения стандартной дозы; я.е. Амоксициллин / клавуланат в дозах 250/125, 500/125 и 750/125 мг два раза в сутки. Терапия началась через 24 часа после заражения и продолжалась 2 или 3 дня.
Чтобы проверить, продемонстрировано ли in vivo , экспериментальная респираторная инфекция развилась у крыс-отъемышей.40 Животных инфицировали одним из трех устойчивых к пенициллину штаммов S. pneumoniae (МИК амоксициллина и ко-амоксиклава 2 мг / л; МПК клавуланата 512 мг / л), или с чувствительным к пенициллину штаммом (МПК амоксициллина и коамоксиклава 0,01 мг / л; МПК клавуланата 16 мг / л). Крысы получали пероральные дозы амоксициллина с клавуланатом или без него. Дозы были выбраны так, чтобы площадь под кривыми концентрация-время в сыворотке была в том же порядке, что и в сыворотке человека после введения стандартной дозы; я.е. Амоксициллин / клавуланат в дозах 250/125, 500/125 и 750/125 мг два раза в сутки. Терапия началась через 24 часа после заражения и продолжалась 2 или 3 дня.
Количество бактерий в легких для всех трех пенициллинрезистентных штаммов было значительно снижено при применении коамоксиклава по сравнению с одним амоксициллином ( P <0,05), и ни у одного из пациентов, принимавших амоксициллин и ко-амоксиклав, летальных исходов не наблюдалось. 40. Один клавуланат был включен в качестве контроля в исследование инфекции с одним из трех устойчивых штаммов.Было обнаружено, что в то время как необработанные крысы умерли от инфекции, все крысы, получавшие клавуланат (50 мг / кг), выжили, хотя не было очевидного снижения количества жизнеспособных клеток легких.
40. Один клавуланат был включен в качестве контроля в исследование инфекции с одним из трех устойчивых штаммов.Было обнаружено, что в то время как необработанные крысы умерли от инфекции, все крысы, получавшие клавуланат (50 мг / кг), выжили, хотя не было очевидного снижения количества жизнеспособных клеток легких.
Чтобы определить, возможно ли повысить эффективность амоксициллина против инфекции, вызванной чувствительным к пенициллину штаммом, использовали субтерапевтические уровни доз амоксициллина (10 мг / кг); эффективность амоксициллина была значительно увеличена ( P <0.05) при одновременном применении с клавуланатом (50 мг / кг). В предыдущих исследованиях с этим штаммом один клавуланат при таком уровне дозы не был эффективным в снижении количества бактерий в легких.40
Хотя исследования Smith et al. 40 четко показывает, что активность in vivo амоксициллина усиливается клавуланатом, причем это усиление зависит от дозы относительно восприимчивости инфицированного организма; когда дозы амоксициллина были слишком низкими, чтобы продемонстрировать какую-либо эффективность, или недостаточно высокими для того, чтобы противомикробный препарат был высокоэффективным сам по себе, усиление эффективности с клавуланатом было либо незначительным, либо неявным. В некоторой степени это наблюдение согласуется с результатами, полученными Andes & Craig38, где усиление наблюдалось только тогда, когда МПК амоксициллина составляла 2 мг / л, а не при МПК выше или ниже этого уровня. До сих пор не проводилось исследований in vivo для изучения морфологии организмов, подвергшихся воздействию амоксициллина и клавуланата, чтобы подтвердить, способствует ли комплементарное связывание с PBP усилению, как было предложено Severin et al. и другие группы.22 , 23
В некоторой степени это наблюдение согласуется с результатами, полученными Andes & Craig38, где усиление наблюдалось только тогда, когда МПК амоксициллина составляла 2 мг / л, а не при МПК выше или ниже этого уровня. До сих пор не проводилось исследований in vivo для изучения морфологии организмов, подвергшихся воздействию амоксициллина и клавуланата, чтобы подтвердить, способствует ли комплементарное связывание с PBP усилению, как было предложено Severin et al. и другие группы.22 , 23
Выводы
Хорошо известно, что клавуланат является сильным ингибитором β-лактамаз. Однако этот обзор показал, что внутренние антибактериальные свойства клавуланата могут иметь потенциальное клиническое значение в качестве средства повышения активности β-лактамных антимикробных препаратов против патогенных бактерий независимо от того, продуцируется β-лактамаза или нет.
Комплементарное связывание с PBP вполне может быть объяснением усиления антимикробной активности, наблюдаемого с клавуланатом. Результаты морфологических исследований Cuffini et al. 23 с устойчивыми к пенициллину пневмококками убедительно указывает на взаимодействие на уровне клеточной стенки и дополнительное связывание клавуланата и амоксициллина с PBP. Синергия этого типа не является необычной и наблюдалась для других комбинаций противомикробных препаратов, таких как ампициллин / сульбактам, 41 цефпиром / сульбактам, цефпиром / клавуланат и амоксициллин / цефотаксим.42 Кроме того, рассмотренные здесь исследования показывают, что добавление клавуланата к амоксициллину оба увеличивают бактерицидную активность и усиливают защиту хозяина за счет увеличения скорости захвата PMN и скорости внутриклеточного уничтожения.23 , 30 — 33 Было также показано, что ко-амоксиклав оказывает влияние на хемотаксис и адгезию PMN 36 , 37 Эти взаимодействия могли повлиять на терапевтический результат и вполне могли повлиять на результаты в vivo исследований с S. pneumoniae , особенно потому, что PMN считаются первой линией защиты при экспериментальных (и предположительно клинических) пневмококковых инфекциях.
Результаты морфологических исследований Cuffini et al. 23 с устойчивыми к пенициллину пневмококками убедительно указывает на взаимодействие на уровне клеточной стенки и дополнительное связывание клавуланата и амоксициллина с PBP. Синергия этого типа не является необычной и наблюдалась для других комбинаций противомикробных препаратов, таких как ампициллин / сульбактам, 41 цефпиром / сульбактам, цефпиром / клавуланат и амоксициллин / цефотаксим.42 Кроме того, рассмотренные здесь исследования показывают, что добавление клавуланата к амоксициллину оба увеличивают бактерицидную активность и усиливают защиту хозяина за счет увеличения скорости захвата PMN и скорости внутриклеточного уничтожения.23 , 30 — 33 Было также показано, что ко-амоксиклав оказывает влияние на хемотаксис и адгезию PMN 36 , 37 Эти взаимодействия могли повлиять на терапевтический результат и вполне могли повлиять на результаты в vivo исследований с S. pneumoniae , особенно потому, что PMN считаются первой линией защиты при экспериментальных (и предположительно клинических) пневмококковых инфекциях. 43
43
Повышение активности β-лактамных соединений клавуланатом интригует, но точный способ, которым антибактериальные характеристики клавуланата способствуют успешной терапии, наблюдаемой для составов коамоксиклава, остается неясным.Однако с глобальным увеличением антибактериальной резистентности повышенная активность, наблюдаемая в присутствии клавуланата против бактерий, не продуцирующих β-лактамазы, особенно пневмококков, может иметь клинические последствия, способствуя поддержанию клинической эффективности коамоксиклава. при респираторных инфекциях.
Благодарности
Мы благодарим Линду Мизен за ее вклад в эту рукопись.
Таблица 1.Антибактериальный спектр клавуланата 1,2,6–16
| Организм a | МИК (мг / л) | ||||
| Типичные | |||||
| Staphylococcus aureus и коагулазонегативные штаммы | 6,25–50 | ||||
| Стрептококки | |||||
| Streptococcus pneumoniae и7 | |||||
| Enterococcus faecalis и Enterococcus faecium | 128–512 | ||||
| Haemophilus influenzae | 0370 | Neisseria spp..gif) | |||
| Neisseria gonorrhoeae и Neisseria meningitidis | 1,25–4 | ||||
| Bacteroides spp. | |||||
| Peptostreptococcus anaerobius | 12 | ||||
| клостридий Perfringens | 25 | ||||
| синегнойной | |||||
| Enterobacteriaceae | |||||
| Escherichia coli , Klebsiella pneumoniae и Proteus spp., включая индолположительные штаммы, Serratia и Enterobacter | 12–125 | ||||
| Атипичные | |||||
| Chlamydia spp. | |||||
| Chlamydia trachomatis | ≤0,25–16 c | ||||
| . Chlamydia pneumoniae | — | — | 1–0,4, 2 d |
| Организм a | МИК (мг / л) | |||||||
| Типичные | ||||||||
| 6,25–50 | ||||||||
| Стрептококки | ||||||||
| Streptococcus pneumoniae | 05 StreptococcusStreptococcus | |||||||
| Enterococcus faecalis и Enterococcus faecium | 128–512 | |||||||
| Haemophilus influenzae | 25–125 | 09 | 005 Neisseria spp. | |||||
| Neisseria gonorrhoeae и Neisseria meningitidis | 1,25–4 | |||||||
| Bacteroides spp. | ||||||||
| Peptostreptococcus anaerobius | 12 | |||||||
| клостридий Perfringens | 25 | |||||||
| синегнойной | ||||||||
| Enterobacteriaceae | ||||||||
| Escherichia coli , Klebsiella pneumoniae и Proteus spp., включая индолположительные штаммы, Serratia и Enterobacter | 12–125 | |||||||
| Атипичные | ||||||||
| Chlamydia spp. | ||||||||
| Chlamydia trachomatis | ≤0,25–16 c | |||||||
| . Chlamydia pneumoniae | — | — | 1–0,4, 2 d |
Антибактериальный спектр клавуланата 1,2,6–16
| Организм a | МИК (мг / L) | |||
| Типичные характеристики | ||||
| Стафилококки | ||||
| Staphylococcus aureus и коагулазонегативные штаммы | 9709 | Streptococcus pyogenes | 8–32 b | |
| Энтерококки | ||||
| Enterococcus faecalis и Enterococcus faecium и Enterococcus faecium и Enterococcus faecium | –125||||
| Moraxella catarrhalis | 4–32 | |||
| Neisseria spp. | ||||
| Neisseria gonorrhoeae и Neisseria meningitidis | 1,25–4 | |||
| Bacteroides spp. | ||||
| Peptostreptococcus anaerobius | 12 | |||
| клостридий Perfringens | 25 | |||
| синегнойной | ||||
| Enterobacteriaceae | ||||
Escherichia coli , Klebsiella pneumoniae и Proteus spp. , включая индолположительные штаммы, Serratia и Enterobacter , включая индолположительные штаммы, Serratia и Enterobacter | 12–125 | |||
| Атипичные | ||||
| Chlamydia spp. | ||||
| Chlamydia trachomatis | ≤0,25–16 c | |||
| . Chlamydia pneumoniae | — | — | 1–0,4, 2 d |
| Организм a | МИК (мг / л) | |||||||
| Типичные | ||||||||
| 6,25–50 | ||||||||
| Стрептококки | ||||||||
| Streptococcus pneumoniae | 05 StreptococcusStreptococcus | |||||||
| Enterococcus faecalis и Enterococcus faecium | 128–512 | |||||||
| Haemophilus influenzae | 25–125 | 09 | 005 Neisseria spp. | |||||
| Neisseria gonorrhoeae и Neisseria meningitidis | 1,25–4 | |||||||
| Bacteroides spp. | ||||||||
| Peptostreptococcus anaerobius | 12 | |||||||
| клостридий Perfringens | 25 | |||||||
| синегнойной | ||||||||
| Enterobacteriaceae | ||||||||
| Escherichia coli , Klebsiella pneumoniae и Proteus spp., включая индолположительные штаммы, Serratia и Enterobacter | 12–125 | |||||||
| Атипичные | ||||||||
| Chlamydia spp. | ||||||||
| Chlamydia trachomatis | ≤0,25–16 c | |||||||
| . Chlamydia pneumoniae | — | — | 1–0,4, 2 d |
Ссылки
1.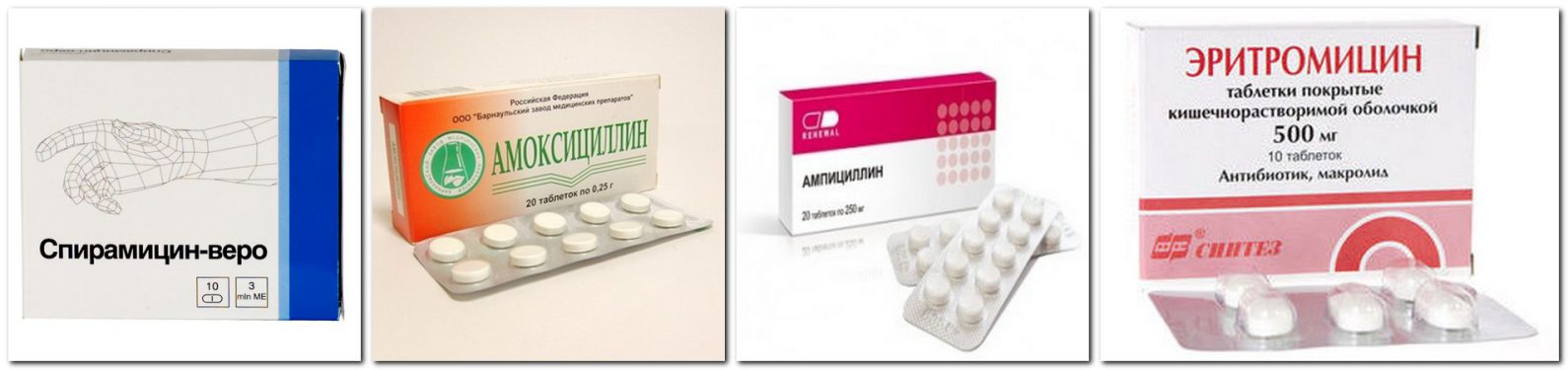
Рединг, К. и Коул, М. (
1977
). Клавуланат: бета-лактам, ингибирующий бета-лактамазу, из Streptomyces clavuligerus .Противомикробные препараты и химиотерапия
11
,852–
7.2.Ролинсон, Г. Н. (
1994
). Обзор микробиологии амоксициллина / клавуланата за 15-летний период 1978–1993 гг.Журнал химиотерапии
6
,283–
318.3.Тодд П. А. и Бенфилд П. (
1990
). Амоксициллин / клавуланат. Обновление его антибактериальной активности, фармакокинетических свойств и терапевтического использования.Лекарственные препараты
39
,264–
307.4.Миллер Л. А., Ратнам К. и Пейн Д. Дж. (
2001
). Комбинации лактамаз-ингибиторов в 21 веке: современные средства и новые разработки.Текущее мнение по фармакологии
1
,451–
8.5.Болл П., Геддес А. и Ролинсон Г. Н. (
1997
). Клавуланат амоксициллина: оценка после 15 лет клинического применения.
Журнал химиотерапии
9
,167–
98.6.Стокс, Д. Х., Слокомб, Б. и Сазерленд, Р. (
1989
). Бактерицидное действие амоксициллина / клавуланата против Legionella pneumophila .Журнал антимикробной химиотерапии
23
,43–
51.7.Stokes, D.H., Wilkinson, M.J., Tyler, J. et al. (
1989
). Бактерицидные эффекты амоксициллина / клавуланата против внутриклеточного Legionella pneumophila в исследованиях культур тканей.Журнал антимикробной химиотерапии
23
,547–
56.8.Боуи, У. Р. (
1986
). In vitro активность клавуланата, амоксициллина и тикарциллина против Chlamydia trachomatis .Противомикробные препараты и химиотерапия
29
,713–
5.9.Comber, K. R., Horton, R., Layte, S. J. et al. (
1980
). Аугментин: антибактериальная активность in vitro и in vivo . В Аугментин: Амоксициллин, усиленный клавуланатом. Труды Первого симпозиума — 1980 (Ролинсон, Г. Н. и Уотсон, А., ред.), Стр.
Труды Первого симпозиума — 1980 (Ролинсон, Г. Н. и Уотсон, А., ред.), Стр.19–
38. Excerpta Medica, Амстердам, Нидерланды.Петерс, Г.И Пульверер, Г. (
1983
). In vitro антибактериальная активность амоксициллина, усиленного клавуланатом. В Аугментин: Амоксициллин, усиленный клавуланатом. Proceedings of the European Symposium — 1982 (Croydon, E. A. P. & Michel, M. F., Eds), pp.47–
51. Excerpta Medica, Амстердам, Нидерланды.11.Смит, Г. М., Эбботт, К. Х. и Сазерленд, Р. (
1992
). Бактерицидные эффекты коамоксиклава (амоксициллина клавуланата) против пневмонии Legionella pneumophila у крыс-отъемышей с ослабленным иммунитетом.Журнал антимикробной химиотерапии
30
,525–
34.12.Смит, Г. М., Эбботт, К. Х., Уилкинсон, М. Дж. и др. (
1991
). Бактерицидные эффекты амоксициллина / клавуланата против пневмонии Legionella pneumophila у крыс-отъемышей.
Журнал антимикробной химиотерапии
27
,127–
36.13.Смит, Г. М. и Сазерленд, Р. (
1992
). Активность амоксициллин-клавуланата против Legionella pneumophila in vitro и в экспериментальной модели респираторной инфекции.Журнал больничных инфекций
22
, Доп. А ,61–
7.14.Торберн, К. Э., Нотт, С. Дж. И Эдвардс, Д. И. (
1998
). In vitro активности пероральных бета-лактамов в концентрациях, достигнутых у людей, против пневмококков, чувствительных к пенициллину и устойчивых к пенициллину, и потенциал для выбора устойчивости.Противомикробные препараты и химиотерапия
42
,1973–
9.15.Торберн, К. Э., Молесворт, С.J., Sutherland, R. et al. (
1996
). Постантибиотические и пост-бета-лактамазные ингибиторные эффекты амоксициллина плюс клавуланат.Противомикробные препараты и химиотерапия
40
,2796–
801. 16.
16.Уайт, А. Р., Бун, Р. Дж., Мастерс, П. Дж. и др. (
1983
). Антибактериальная активность амоксициллина / клавуланата (аугментина) in vitro . В Аугментин: Амоксициллин, усиленный клавуланатом. Труды Европейского симпозиума — 1982 .(Кройдон, Э. А. П. и Мишель, М. Ф., ред.), Стр.21–
39. Excerpta Medica, Амстердам, Нидерланды. 17.Смит, Г. М., Эбботт, К. Х., Уилкинсон, М. Дж. и др. (
1991
). Бактерицидные эффекты тикарциллин-клавуланата против пневмонии Legionella pneumophila у крыс-отъемышей с ослабленным иммунитетом.Противомикробные препараты и химиотерапия
35
,1423–
9.18.Сков, Р., Фримодт-Моллер, Н. и Эсперсен, Ф.(
2002
). In vitro Чувствительность Staphylococcus aureus к амоксициллин-клавулановой кислоте, пенициллин-клавулановой кислоте, диклоксациллину и цефуроксиму.APMIS
110
,559–
64,19. Манделл, Л. А. (
А. (
1999
). Антибактериальная терапия внебольничной пневмонии.Клиники грудной медицины
20
,589–
98, ix.20.Батлер, Д. Л., Ганьон, Р. К., Миллер, Л.A. et al. (
1999
). Различия между активностью пенициллина, амоксициллина и коамоксиклава против 5 252 изолятов Streptococcus pneumoniae , протестированных в проекте Alexander Project1992–
1996.Journal of Antimicrobial Chemotherapy
43
,777–
82.21.Кейс, М. Б., Вуд, К. К. и Майлз, Д. О. (
1999
). In vitro активность и фармакодинамика пероральных бета-лактамных антибиотиков против Streptococcus pneumoniae из юго-востока Миссури.Фармакотерапия
19
,1308–
14.22.Северин А., Северина Э. и Томаш А. (
1997
). Аномальные физиологические свойства и измененный состав клеточной стенки у Streptococcus pneumoniae , выращенных в присутствии клавуланата.Противомикробные препараты и химиотерапия
41
,504–
10..gif) 23.
23.Cuffini, A. M., Tullio, V., Ianni Palarchio, A. et al. (
1998
).Усиленное действие амоксициллина / клавуланата по сравнению с одним амоксициллином и клавуланатом на восприимчивость к иммунной защите пенициллин-устойчивого штамма Streptococcus pneumoniae .Лекарственные средства, находящиеся в стадии экспериментальных и клинических исследований
24
,173–
84.24.Сориано, Ф., Понте, К., Ньето, Э. и др. (
1996
). Корреляция in-vitro активности и фармакокинетических параметров in-vivo амоксициллина, ко-амоксиклава и цефотаксима на мышиной модели пневмококковой пневмонии.Журнал антимикробной химиотерапии
38
,227–
36.25.Бил, А. С., Фолдс, Э., Херн, С. Э. et al. (
1991
). Сравнительная активность амоксициллина, амоксициллина / клавуланата и тетрациклина против Chlamydia trachomatis в культуре клеток и при экспериментальном пневмоните мышей.
Журнал антимикробной химиотерапии
27
,627–
38.26.Вербист, Л. (
1983
).Антимикробная активность Аугментина in vitro . В Аугментин: Амоксициллин, усиленный клавуланатом. Материалы Первого симпозиума — 1980 . (Rolinson, G. N. & Watson, A., Eds), стр.42–
6. Excerpta Medica, Амстердам, Нидерланды. 27.Хаммонд Б. Ф. и Рамс Т. Э. (
1996
). Синергия амоксициллина и клавуланата на бета-лактамазоположительные и отрицательные пародонтальные патогены.Журнал стоматологических исследований
75
, 429.28.Гринвуд, Д. (
1980
). Тип взаимодействия между клавуланатом и другими бета-лактамными противомикробными средствами, отличающийся от эффекта ингибирования бета-лактамаз. В Аугментин: Амоксициллин, усиленный клавуланатом. Материалы Первого симпозиума-1980. (Rolinson, G. N. & Watson, A., Eds), стр.80–
3. Excerpta Medica, Амстердам, Нидерланды.29. Гринвуд Д., О’Грэйди Ф. и Бейкер П. (
и Бейкер П. (
1979
). Оценка in vitro клавуланата, мощного ингибитора бета-лактамаз широкого спектра действия.Журнал антимикробной химиотерапии
5
,539–
47.30.Cuffini, A. M., De Renzi, G., Tullio, V. et al. (
1996
). Усиление фагоцитоза полиморфно-ядерных лейкоцитов человека и внутриклеточной бактерицидной активности амоксициллин / клавуланатом.Лекарственные средства, находящиеся в стадии экспериментальных и клинических исследований
22
,9–
15.31.Гомес-Лус, М. Л., Агилар, Л., Мартин, М. и др. (
1997
).Внутриклеточное и внеклеточное уничтожение пенициллин-устойчивого штамма Streptococcus pneumoniae серотипа 9 полиморфно-ядерными лейкоцитами в присутствии субингибирующих концентраций клавулановой кислоты.Журнал антимикробной химиотерапии
40
,142–
4.32.Мартин М., Гомес-Лус М. Л., Агилар Л. et al. (
1997
). Влияние клавулановой кислоты и / или полиморфноядерных нейтрофилов на бактерицидную активность амоксициллина против Streptococcus pneumoniae .
Влияние клавулановой кислоты и / или полиморфноядерных нейтрофилов на бактерицидную активность амоксициллина против Streptococcus pneumoniae .Европейский журнал клинической микробиологии и инфекционных заболеваний
16
,512–
6.33.Паскуаль А., Мартинес Мартинес Л., Арагон Дж. и др. (
1989
). Влияние амоксициллина и клавулановой кислоты, по отдельности или в комбинации, на функцию полиморфноядерных лейкоцитов человека против Staphylococcus aureus .Европейский журнал клинической микробиологии и инфекционных заболеваний
8
,277–
81.34.Cuffini, A. M., Tullio, V., Giacchino, F. et al. (
2001
). Улучшение фагоцитарной реакции на коамоксиклав у реципиентов почечного трансплантата.Трансплантация
71
,575–
7.35.Cuffini, A. M., Tullio, V., Giacchino, F. et al. (
2001
). Влияние коамоксиклава на полиморфноядерные гранулоциты у пациентов, находящихся на хроническом гемодиализе.Американский журнал болезней почек
37
,1253–
9.36.Reato, G., Cuffini, A. M., Tullio, V. et al. (
1999
). Коамоксиклав влияет на продукцию цитокинов полиморфно-ядерными клетками человека.Журнал антимикробной химиотерапии
43
,715–
8.37.Hofbauer, R., Moser, D., Gmeiner, B. et al. (
1999
). Комбинации амоксициллин / клавулановая кислота увеличивают трансмиграцию лейкоцитов через монослои эндотелиальных клеток: эндотелиальные клетки играют ключевую роль.Журнал антимикробной химиотерапии
44
,465–
9.38.Андес, Д. и Крейг, В. А. (
1998
). In vivo активности амоксициллина и амоксициллина / клавуланата против Streptococcus pneumoniae : применение для определения точки останова.Противомикробные препараты и химиотерапия
42
,2375–
9.39.Гисби, Дж., Уайтман, Б. Дж. И Бил, А. С. (
1991
).Сравнительная эффективность ципрофлоксацина, амоксициллина, амоксициллин-клавулановой кислоты и цефаклора против экспериментальных инфекций дыхательных путей Streptococcus pneumoniae у мышей..jpg)
Противомикробные препараты и химиотерапия
35
,831–
6.40.Smith, G.M., Slocombe, B., Abbott, K.H. et al. (
1998
). Активность амоксициллина / клавуланата против устойчивых к пенициллину Streptococcus pneumoniae в экспериментальной модели респираторной инфекции у крыс.Противомикробные препараты и химиотерапия
42
,813–
7.41.Йокота, Т. (
1989
). Инактивация бета-лактамаз сульбактамом и усиление клинической активности за счет связывания с сайтом-мишенью комбинации сульбактама и ампициллина.APMIS
5
, Доп. ,9–
16.42.Mainardi, J. L., Gutmann, L., Acar, J. F. et al. (
1995
). Синергетический эффект амоксициллина и цефотаксима против Enterococcus faecalis .Противомикробные агенты и химиотерапия
39
,1984–
7 [Опубликованная ошибка появляется вАнтимикробные агенты и химиотерапия
39
, 2835] . 43.
43.Кадиоглу А., Джинглс Н. А., Граттан К. et al. (
2000
). Клеточный иммунный ответ хозяина на пневмококковую инфекцию легких у мышей.Инфекция и иммунитет
68
,492–
501.применений, список поколений, побочные эффекты и др.
Цефалоспорины — это разновидность антибиотиков.Антибиотики — это лекарства, которые лечат бактериальные инфекции. Существует много типов, часто называемых классами антибиотиков. Цефалоспорины — это разновидность бета-лактамных антибиотиков.
Их можно принимать внутрь или вводить в вену (внутривенная инъекция), в зависимости от инфекции.
Прочтите, чтобы узнать больше о цефалоспоринах, в том числе о том, что они лечат, и о побочных эффектах, которые они могут вызвать.
Медицинские работники используют цефалоспорины для лечения различных бактериальных инфекций, особенно у людей с аллергией на пенициллин, еще один распространенный антибиотик.
Некоторые примеры инфекций, которые могут лечить цефалоспорины, включают:
Пероральные цефалоспорины обычно используются при простых инфекциях, которые легко поддаются лечению. Например, обычный случай ангины можно вылечить курсом пероральных цефалоспоринов.
Цефалоспорины, вводимые внутривенно (IV), используются при более тяжелых инфекциях. Это связано с тем, что внутривенные антибиотики быстрее достигают ваших тканей, что может иметь большое значение, если у вас серьезная инфекция, например менингит.
Цефалоспорины сгруппированы по типу бактерий, против которых они наиболее эффективны. Эти группы называются поколениями. Есть пять поколений цефалоспоринов.
Чтобы понять разницу между поколениями, важно понимать разницу между грамположительными и грамотрицательными бактериями.
Одно из основных различий между ними — структура их клеточной стенки:
- грамположительные бактерии имеют более толстые мембраны, в которые легче проникнуть.
 Думайте об их клеточной стенке как о толстом свободном свитере.
Думайте об их клеточной стенке как о толстом свободном свитере. - Грамотрицательные бактерии имеют более тонкие мембраны, в которые труднее проникнуть, что делает их более устойчивыми к некоторым антибиотикам. Думайте об их стене как о тонкой кольчуге.
Цефалоспорины первого поколения
Цефалоспорины первого поколения очень эффективны против грамположительных бактерий. Но против грамотрицательных бактерий они малоэффективны.
Цефалоспорины первого поколения могут быть использованы для лечения:
- инфекции кожи и мягких тканей
- UTIS
- стрептококковое горло
- ушные инфекции
- пневмония
Некоторые цефалоспорины первого поколения с использованием антибиотиков в хирургии используются в качестве профилактических средств грудь, живот или таз.
Примеры цефалоспоринов первого поколения включают:
- цефалексин (Кефлекс)
- цефадроксил (Дурицеф)
- цефрадин (Велосеф)
резюмеГоспороположительные бактерии первого поколения эффективны против цефалопозитивных бактерий первого поколения.
они также работают против некоторых грамотрицательных бактерий.
Цефалоспорины второго поколения
Цефалоспорины второго поколения также нацелены на некоторые типы грамположительных и грамотрицательных бактерий.Но они менее эффективны против некоторых грамположительных бактерий, чем цефалоспорины первого поколения.
Их часто используют для лечения респираторных инфекций, таких как бронхит или пневмония.
Другие инфекции, которые иногда лечат цефалоспоринами второго поколения, включают:
Примеры цефалоспоринов второго поколения включают:
сводкаЦефалоспорины второго поколения нацелены как на грамположительные, так и на грамотрицательные бактерии. Но они немного менее эффективны против грамположительных бактерий по сравнению с цефалоспоринами первого поколения
Цефалоспорины третьего поколения
Цефалоспорины третьего поколения более эффективны против грамотрицательных бактерий по сравнению с первым и вторым поколениями. Они также более активны в отношении бактерий, которые могут быть устойчивы к цефалоспоринам предыдущих поколений.
Они также более активны в отношении бактерий, которые могут быть устойчивы к цефалоспоринам предыдущих поколений.
Третье поколение также, как правило, менее активно, чем предыдущие поколения, в отношении грамположительных бактерий, включая виды Streptococcus и Staphylococcus .
Цефалоспорин третьего поколения, цефтазидим (фортаз), часто используется для лечения инфекций, вызываемых псевдомонадой, включая фолликулит в горячей ванне.
Цефалоспорины третьего поколения также могут быть использованы для лечения:
- инфекций кожи и мягких тканей
- пневмонии
- ИМП
- гонореи
- менигита
- болезни Лайма
- сепсиса111 цефалоспорины включают:
- цефиксим (Suprax)
- цефтибутен (Cedax)
- цефподоксим (Вантин)
Резюме
Цефалоспорины третьего поколения эффективны против многих грамотрицательных бактерий. — или цефалоспорины второго поколения.

Цефалоспорины четвертого поколения
Цефепим (максипим) — единственный цефалоспорин четвертого поколения, доступный в США. Хотя он эффективен против различных грамположительных и грамотрицательных бактерий, он обычно применяется при более серьезных инфекциях.
Цефепим может применяться для лечения следующих типов инфекций:
- инфекции кожи и мягких тканей
- пневмония
- ИМП
- брюшные инфекции
- менингит
- сепсис
Цефепим можно вводить внутривенно или внутривенно инъекция.Его также можно назначать людям с низким уровнем лейкоцитов, что может увеличить риск развития тяжелой инфекции.
Резюме
Цефалоспорины четвертого поколения действуют как против грамположительных, так и грамотрицательных бактерий. Обычно они используются при более тяжелых инфекциях или при ослабленной иммунной системе.
Цефалоспорины пятого поколения
Вы можете услышать, что цефалоспорины пятого поколения называются цефалоспоринами продвинутого поколения.
 В США доступен один цефалоспорин пятого поколения, цефтаролин (тефларо).
В США доступен один цефалоспорин пятого поколения, цефтаролин (тефларо).Этот цефалоспорин можно использовать для лечения бактерий, включая устойчивые виды Staphylococcus aureus (MRSA) и Streptococcus , которые устойчивы к пенициллиновым антибиотикам.
В остальном активность цефтаролина аналогична активности цефалоспоринов третьего поколения, хотя он не эффективен против Pseudomonas aeruginosa .
Резюме
Цефтаролин — единственный цефалоспорин пятого поколения, доступный в США.Его часто используют для лечения инфекций, в том числе инфекций MRSA, устойчивых к другим антибиотикам.
Как и при приеме любого лекарства, у вас может быть аллергия на цефалоспорины. Самый частый признак аллергической реакции на цефалоспроины — кожная сыпь.
В редких случаях цефалосприны могут вызывать серьезную аллергическую реакцию, известную как анафилаксия.
Симптомы анафилаксии включают:
- крапивницу
- покраснение кожи
- опухший язык и горло
- затруднение дыхания
- низкое артериальное давление
- учащенный или слабый пульс
- тошнота или рвота 1763
- головокружение 9661763 9661763 головокружение
получить помощь
Анафилаксия может быть опасной для жизни.
 Немедленно обратитесь за медицинской помощью, если вы принимаете цефалоспорин и испытываете симптомы анафилаксии.
Немедленно обратитесь за медицинской помощью, если вы принимаете цефалоспорин и испытываете симптомы анафилаксии.Что делать, если у меня аллергия на пенициллин?
Аллергия и на пенициллин, и на цефалоспорины — редкость. Но если у вас в прошлом была серьезная анафилактическая реакция на антибиотики пенициллинового ряда, вам не следует принимать цефалоспорины.
Аллергия как на пенициллиновые антибиотики, так и на цефалоспорины встречается редко, поэтому цефалоспорины можно осторожно назначать людям с аллергией на пенициллин.
Однако людям, у которых была серьезная анафилактическая реакция на антибиотики пенициллина, нельзя принимать цефалоспорины.
Кроме того, некоторые цефалоспорины с большей вероятностью вызывают реакцию у людей с аллергией на пенициллин. К ним относятся:
- цефалотин
- цефалексин
- цефадроксил
- цефазолин
Цефалоспорины могут вызывать ряд побочных эффектов, в том числе:
- расстройство желудка
- молочница
- головокружение
Одним из наиболее серьезных побочных эффектов, которые могут возникнуть, является C.
 difficile . Эта инфекция обычно возникает после длительного курса антибиотиков и может быть потенциально опасной для жизни.
difficile . Эта инфекция обычно возникает после длительного курса антибиотиков и может быть потенциально опасной для жизни.Симптомы, на которые следует обратить внимание, включают:
- водянистую диарею
- боль в животе
- лихорадку
- тошноту
- снижение аппетита
Вы можете помочь предотвратить расстройство желудка и диарею с помощью:
6317- помочь пополнить ваш пищеварительный тракт полезными бактериями
- следуя инструкциям, прилагаемым к вашим лекарствам, так как некоторые антибиотики следует принимать во время еды, а другие — натощак
- избегая продуктов, которые могут способствовать расстройству желудка, например в виде острой или жирной пищи
Цефалоспорины в целом безопасны для большинства людей, включая беременных.Фактически, некоторые цефалоспорины первого поколения обычно используются для лечения ИМП у беременных.
Однако вам не следует принимать цефалоспорины, если вы кормите грудью.
Цефалоспорины иногда могут взаимодействовать с другими лекарствами, которые вы принимаете. Обязательно сообщите своему врачу обо всех других лекарствах, которые вы принимаете, включая добавки, витамины и лекарства, отпускаемые без рецепта.
Цефалоспорины — это разновидность антибиотиков, используемых для лечения ряда бактериальных инфекций.Существуют разные поколения цефалоспоринов, и некоторые из них лучше подходят для лечения определенных инфекций, чем другие.
Если вам необходимо принимать антибиотики, обязательно сообщите врачу обо всех других принимаемых вами лекарствах, а также о любых предшествующих аллергических реакциях на антибиотики.
ПомнитеУбедитесь, что вы прошли полный курс антибиотиков в соответствии с предписаниями врача, даже если вы почувствуете себя лучше до их окончания. В противном случае вы не сможете убить все бактерии, что сделает их устойчивыми к антибиотикам.
Метронидазол Пероральный прием: применение, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: HP65метронидазол 500 мг таблетка
Цвет: белый Форма: метронидазол 500 мг Отпечаток: U 227 9000 4 Таблетка Цвет: белый Форма: овальная Отпечаток: 851метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: 850метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: I 124метронидазол 250 мг таблетка
Цвет: белый Форма: WPI 3969метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: WPI 39 70метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: PLIVA 334метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая таблетка Метронидазол 500 мг цвет: MP17 Цвет 500 мг : белый Форма: продолговатая. Отпечаток: 3970 WPI
Отпечаток: 3970 WPIметронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: PLIVA 3 33метронидазол 375 мг, капсула
Цвет: желтый, серый Форма: продолговатая Отпечаток: HP 66 HP 66метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: HP64метронидазол 250 мг таблетка
Цвет: белый Форма: круглый Отпечаток: Уронидазол 250 мг 250 мг таблетка Цвет: белый Форма: круглая Отпечаток: K 10метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: K 11метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: V 28метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатый V 29метронидазол 500 мг таблетка
Цвет: синий Форма: овальная Отпечаток: M500метронидазол 250 мг таблетка
Цвет: синий Форма: круглая Отпечаток: M250метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатый Отпечаток: HP65 Это лекарство белого цвета На планшете отпечатано «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: U 227Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белыйФорма: овальная Отпечаток: 851Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: 850Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: I 124Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: WPI 3969Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: WPI 39 70 Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: PLIVA 334Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: MP 46Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: 3970 WPIЭто лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белыйФорма: круглая Отпечаток: PLIVA 333Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 375 мг капсула
Цвет: желтый, серый Форма: продолговатая Отпечаток: HP 66 HP 66Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белыйФорма: круглая Отпечаток: HP64 Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: U 226Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: K 10Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: K 11Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: белый Форма: круглая Отпечаток: V 28Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: белый Форма: продолговатая Отпечаток: V 29Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 500 мг таблетка
Цвет: синий Форма: овальная Отпечаток: M500 Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
метронидазол 250 мг таблетка
Цвет: синий Форма: круглая Отпечаток: M250Это лекарство представляет собой белую продолговатую таблетку с надписью «HP65».
Что нужно знать
Давайте посмотрим правде в глаза: нравится вам это или нет, но кормящие мамы иногда болеют.Когда такое случается, это совсем не весело … потому что никогда не бывает , когда родители заболевают, верно?
Хотя не все болезни или медицинские состояния требуют использования антибиотиков, некоторые из них требуют, в том числе инфекции уха или носовых пазух, стоматологические процедуры или мастит.
Если вам прописали антибиотик во время грудного вскармливания, вы можете беспокоиться о его безопасности. Перейдет ли лекарство в грудное молоко? Это безопасно для вашего ребенка? Если конкретный антибиотик, который вам прописали, небезопасен, есть ли более безопасные альтернативы?
Все эти вопросы могут создать массу стресса.Это понятно. Продолжайте читать, чтобы получить ответы на свои вопросы.
В большинстве случаев антибиотики безопасны для кормящих родителей и их младенцев.
«Антибиотики — одно из наиболее распространенных лекарств, которые прописывают матерям, и все они в некоторой степени переходят в молоко», — поясняет Академия американской педиатрии (AAP). В то же время AAP добавляет: «В целом, если антибиотик будет вводиться непосредственно недоношенному или новорожденному ребенку, то для матери безопасно принимать его во время грудного вскармливания.”
Итак, что это значит для вас и вашего кормящего ребенка?
Во-первых, важно помнить, как обычно действуют лекарства, когда вы кормите грудью.
Как объясняют в клинике Майо, большинство препаратов, которые попадают в ваш кровоток, также будут присутствовать в вашем грудном молоке. Однако количество в вашем молоке обычно ниже, чем количество в вашей крови, и большинство лекарств «не представляют реального риска для большинства младенцев».
Однако клиника Майо также отмечает, что есть исключения, и поэтому все лекарства, которые вы принимаете, включая антибиотики, должны быть одобрены педиатром вашего ребенка.
Помимо самого лекарства, следует учитывать и другие факторы, в том числе возраст вашего ребенка. Воздействие антибиотиков будет представлять больший риск для недоношенных детей и новорожденных, в отличие от младенцев старшего возраста и детей ясельного возраста, поясняет клиника Майо.
И снова, если ваш ребенок может безопасно принимать антибиотик, то, вероятно, безопасно принимать его во время кормления грудью.
Если вы планируете принять антибиотик, который считается небезопасным для вашего ребенка, вам нужно решить, насколько важно для вас принимать это лекарство.
Есть ли безопасные альтернативы? Как долго вы должны принимать лекарства? Можете ли вы «накачать и вылить», а затем возобновить кормление грудью?
Этот вопрос часто рассматривается в индивидуальном порядке в зависимости от возраста, веса и общего состояния вашего ребенка — и всегда после консультации с педиатром вашего ребенка и вашим лечащим врачом.
Тем не менее, клиника Майо перечисляет несколько антибиотиков, которые обычно считаются безопасными для кормящих женщин, в том числе:
Если вы планируете принять антибиотик, которого нет в списке выше, лучше всего поговорить с педиатром вашего ребенка или ребенка.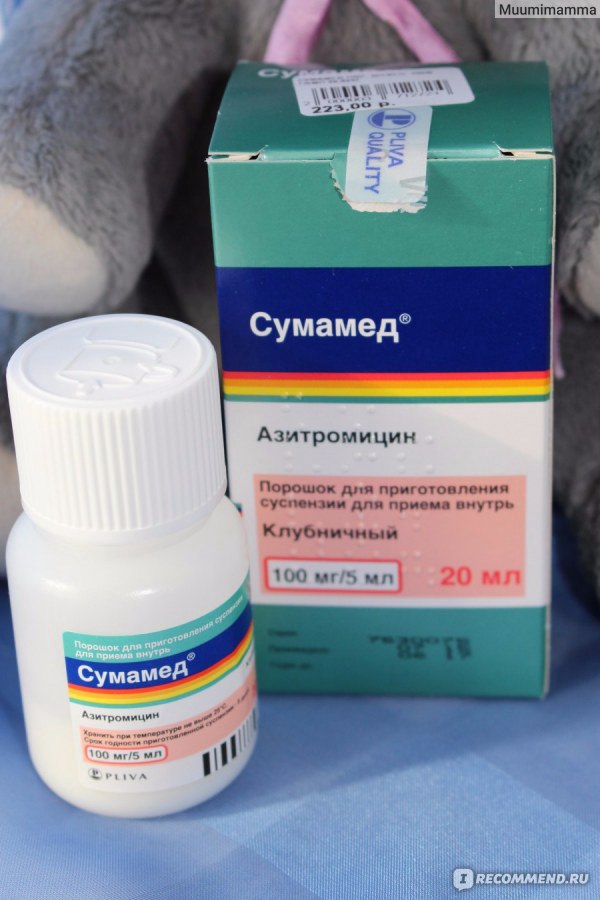 Скорее всего, антибиотик безопасен или есть безопасная альтернатива.
Скорее всего, антибиотик безопасен или есть безопасная альтернатива.
Помимо опасений по поводу того, что антибиотик может нанести вред здоровью вашего ребенка, существуют и другие возможные проблемы, связанные с использованием антибиотиков кормящими мамами.
Антибиотики убивают бактерии в вашем теле — как бактерии, которые причиняют вам вред, так и «хорошие» бактерии, которые поддерживают ваше здоровье. Таким образом, антибиотики могут создавать определенные неудобные ситуации как для мам, так и для младенцев.
Расстройство желудка и суетливость у младенцев
Иногда мамы сообщают, что у их детей возникает расстройство желудка после приема антибиотиков.Это может быть связано с тем, что антибиотики уничтожают «полезные» бактерии в кишечнике ребенка.
Имейте в виду, что этот эффект обычно кратковременен, не вреден и не является само собой разумеющимся. Кроме того, имейте в виду, что грудное молоко очень полезно для здоровья кишечника вашего ребенка, поэтому важно продолжать грудное вскармливание.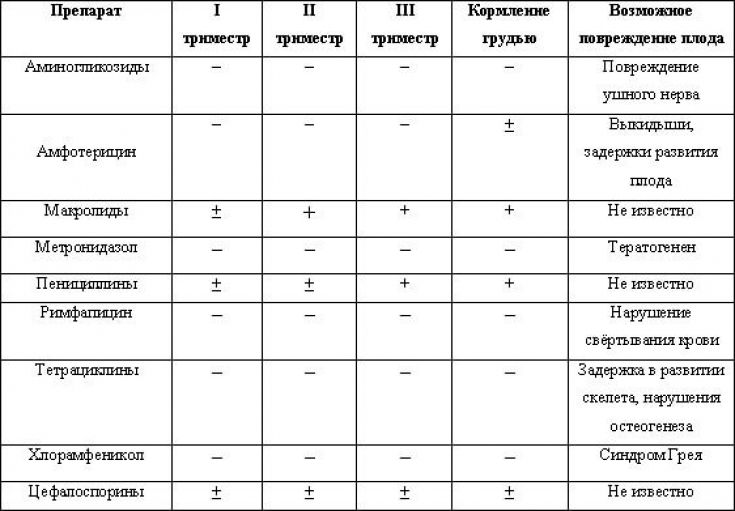
Вы можете подумать о том, чтобы дать ребенку пробиотики для решения этой проблемы, но перед этим важно проконсультироваться с лечащим врачом вашего ребенка.
Молочница
Иногда — опять же, потому что антибиотики могут уменьшить количество «хороших» бактерий в вашей системе, которые контролируют другие микроорганизмы — у вас и / или у вашего ребенка может развиться молочница, грибковая инфекция, обычно вызываемая Candida albicans , грибковые дрожжи.
Чрезмерный рост Candida albicans может вызывать очень неприятные симптомы как у мам, так и у младенцев. У младенцев может наблюдаться расстройство желудка, опрелости и белый налет на языке и во рту. Мать может испытывать боль в сосках (часто описываемую как колющие или как «стекло в сосках») и красные блестящие соски.
Лечение молочницы обычно включает прием противогрибковых препаратов как для мам, так и для младенцев. Но главное — профилактика. Если вы принимаете антибиотик, рекомендуется принимать пробиотик, чтобы поддерживать бактерии в кишечнике здоровыми и сбалансированными.
Если вам прописали антибиотик, сначала проконсультируйтесь с педиатром вашего ребенка. Вы можете спросить:
- Безопасно ли это лекарство для моего ребенка?
- Могут ли у моего ребенка возникнуть побочные эффекты?
- Следует ли давать ребенку пробиотики?
Если вам сказали, что антибиотики небезопасны для вашего ребенка, не волнуйтесь. Обычно есть альтернативы.
- Спросите своего врача, есть ли альтернативные антибиотики, подходящие для кормления грудью.
- Спросите, подействует ли более низкая доза антибиотика.
- Спросите, как долго вам нужно будет принимать лекарство и как долго оно остается в вашем организме.
Если вы обеспокоены тем, что педиатр или врач не воспринимает ваши опасения серьезно, вы также можете связаться с другим поставщиком медицинских услуг для получения второго мнения. Не все медицинские работники осведомлены о грудном вскармливании, поэтому смело ищите того, кто знает.
Если в конечном итоге вам понадобится принимать лекарство, небезопасное для вашего ребенка, постарайтесь не слишком волноваться.
Иногда прием антибиотика, противопоказанного для грудного вскармливания, важен для вашего собственного здоровья, и вы не должны чувствовать себя виноватым в этом случае. Вашему ребенку больше всего нужна здоровая мама, поэтому делайте все, что вам нужно, чтобы оставаться здоровым.
Если вы не можете кормить грудью во время приема антибиотика, обязательно сцеживайте и сливайте молоко по регулярному графику, чтобы поддерживать количество молока. И, конечно же, пока вы ждете, убедитесь, что вашего ребенка кормят другими способами.Вы сможете возобновить грудное вскармливание, как только ваше тело выведет антибиотик.
Еще один ресурс, к которому вы можете обратиться, — это LactMed, база данных, спонсируемая Национальной медицинской библиотекой, в которой перечислены лекарства и их возможное влияние на детей, находящихся на грудном вскармливании.
Кроме того, вы можете обратиться в Центр риска для младенцев, который предоставляет основанную на фактах информацию о грудном вскармливании и лекарствах, включая горячую линию, чтобы ответить на ваши вопросы.
Для получения дополнительной помощи рассмотрите возможность обращения к консультанту по грудному вскармливанию, который может проконсультировать вас о плюсах и минусах приема определенного антибиотика.Они могут подсказать вам дополнительные ресурсы, которые помогут вам принять решение.
Достаточно сложно столкнуться с болезнью или любым другим заболеванием, требующим антибиотиков. И необходимость беспокоиться о том, безопасен ли назначенный вам антибиотик для приема кормящим родителем, безусловно, может усугубить стресс.
Скорее всего, прописанный вам антибиотик полностью подойдет. Детям в детстве часто назначают антибиотики, поэтому известно, что большинство антибиотиков безопасны для молодых людей, включая младенцев.Кроме того, если вам прописали антибиотик, противопоказанный для грудного вскармливания, у вас обычно есть альтернативы.
Иногда просьба об альтернативе и сомнение в совете врача может показаться сложной беседой. Прокачка и сброс — это вариант, и он может работать нормально, когда это необходимо, но это не всегда ответ. Понятно, почему многие кормящие мамы не предпочитают этот вариант.
Понятно, почему многие кормящие мамы не предпочитают этот вариант.
Не бойтесь защищать себя, ищите надежную, основанную на фактах информацию, узнавайте о грудном вскармливании и использовании лекарств и при необходимости обращайтесь к другому мнению.
Консультанты по грудному вскармливанию и сверстники по грудному вскармливанию могут помочь вам разобраться в том, что вы изучаете, и помочь вам справиться с этими трудными разговорами с вашим поставщиком.
В конце концов, что бы ни случилось, вы и ваш ребенок прекрасно справитесь с этим.
Кормление грудью и лекарства: что безопасно?
Кормление грудью и лекарства: что безопасно?
Хотите знать о грудном вскармливании и лекарствах? Знайте, как лекарства могут повлиять на ваше грудное молоко и какие лекарства можно безопасно принимать.
Персонал клиники Мэйо Если вы кормите грудью, вы даете своему ребенку здоровое начало. Однако, если вам нужно принимать лекарства, у вас могут возникнуть вопросы о возможном воздействии на грудное молоко. Вот что вам нужно знать.
Вот что вам нужно знать.
Все ли лекарства проникают в грудное молоко?
Практически любое лекарство, присутствующее в вашей крови, до некоторой степени попадает в грудное молоко. Большинство лекарств действуют в малых дозах и не представляют реального риска для большинства младенцев.Однако есть исключения, когда лекарства могут концентрироваться в грудном молоке. В результате каждое лекарство нужно рассматривать отдельно.
Влияет ли здоровье и возраст моего ребенка на то, как на него может повлиять воздействие лекарств с грудным молоком?
Да. Воздействие лекарств с грудным молоком представляет наибольший риск для недоношенных детей, новорожденных и младенцев с нестабильным соматическим показателем или с плохо функционирующими почками.
Самый низкий риск для здоровых детей в возрасте 6 месяцев и старше, которые могут эффективно перемещать наркотики через свой организм.Женщины, кормящие грудью более одного года после родов, часто производят относительно меньшее количество молока..gif) Это уменьшает количество лекарств, попадающих в грудное молоко. Кроме того, лекарства, используемые в течение двух дней после родов, передаются вашему младенцу в очень низких дозах из-за ограниченного объема грудного молока, которое вы производите в это время.
Это уменьшает количество лекарств, попадающих в грудное молоко. Кроме того, лекарства, используемые в течение двух дней после родов, передаются вашему младенцу в очень низких дозах из-за ограниченного объема грудного молока, которое вы производите в это время.
Следует ли мне прекратить кормление грудью во время приема лекарств?
Большинство лекарств безопасно принимать во время кормления грудью. Кроме того, польза от продолжения приема лекарств от хронических заболеваний во время кормления грудью часто перевешивает любые потенциальные риски.
Тем не менее, некоторые лекарства небезопасно принимать во время кормления грудью. Если вы принимаете лекарство, которое может нанести вред вашему ребенку, ваш врач может порекомендовать альтернативное лекарство. Или он или она могут порекомендовать кормить грудью, когда уровень лекарства в грудном молоке низкий.
Иногда ваш лечащий врач может порекомендовать вам временно или навсегда прекратить грудное вскармливание — в зависимости от того, как долго вам нужно принимать лекарство. Если у вас есть предварительное уведомление, сцеживайте молоко в дополнение к кормлению грудью и храните сцеженное молоко для использования в течение этого времени.Если вам нужно временно прекратить кормление грудью, используйте двойной электрический молокоотсос, чтобы поддерживать выработку молока до тех пор, пока вы снова не сможете кормить грудью. Выбросьте молоко, которое вы сцеживаете, пока принимаете лекарство.
Если у вас есть предварительное уведомление, сцеживайте молоко в дополнение к кормлению грудью и храните сцеженное молоко для использования в течение этого времени.Если вам нужно временно прекратить кормление грудью, используйте двойной электрический молокоотсос, чтобы поддерживать выработку молока до тех пор, пока вы снова не сможете кормить грудью. Выбросьте молоко, которое вы сцеживаете, пока принимаете лекарство.
Если вы не уверены, совместимо ли лекарство с грудным вскармливанием, сцеживайте молоко, маркируйте и храните сцеженное грудное молоко в отдельном месте, пока не обратитесь к врачу. Если вам необходимо навсегда прекратить грудное вскармливание — что необычно — спросите своего врача об отлучении от груди и о помощи в выборе детской смеси.
Какие лекарства безопасно принимать во время кормления грудью?
При участии вашего лечащего врача рассмотрите этот список лекарств, которые считаются безопасными во время кормления грудью. Имейте в виду, что это не полный список безопасных лекарств.
Обезболивающие
- Ацетаминофен (Тайленол, другие)
- Ибупрофен (Адвил, Мотрин ИБ, другие)
- Naproxen (Напросин) — только для краткосрочного использования
Противомикробные препараты
- флуконазол (дифлюкан)
- Миконазол (Монистат 3) — нанесите минимальное количество
- Клотримазол (Mycelex, Lotrimin) — нанесите минимальное количество
- Пенициллины, такие как амоксициллин и ампициллин
- Цефалоспорины, такие как цефалексин (Кефлекс)
Антигистаминные
- Лоратадин (Кларитин, Алаверт и др.)
- Фексофенадин (аллергия на аллергию)
Противоотечные средства
- Лекарства, содержащие псевдоэфедрин (Судафед, Зиртек D и другие) — используйте с осторожностью, поскольку псевдоэфедрин может снизить выработку молока
Противозачаточные таблетки
- Противозачаточные средства, содержащие только прогестин, такие как мини-пили
Недавние исследования показывают, что методы контроля рождаемости, в которых используются как эстроген, так и прогестин, такие как комбинированные противозачаточные таблетки, не влияют на выработку молока. Для здоровых женщин нормально начать использовать комбинированные противозачаточные таблетки и другие виды комбинированных гормональных противозачаточных средств через месяц после родов.
Для здоровых женщин нормально начать использовать комбинированные противозачаточные таблетки и другие виды комбинированных гормональных противозачаточных средств через месяц после родов.
Препараты для желудочно-кишечного тракта
- Фамотидин (Пепцид)
- Циметидин (Tagamet HB)
Антидепрессанты
- Пароксетин (Паксил)
- Сертралин (Золофт)
- Флувоксамин (Luvox)
Лекарства от запора
- докузат натрия (Colace, Diocto)
Нужно ли мне заранее получить согласие врача?
Если вы кормите грудью и планируете принимать лекарства, проконсультируйтесь с врачом.Избегайте приема ненужных лекарств, таких как лекарственные травы, витамины в высоких дозах и необычные добавки.
Также спросите о сроках. Например, прием лекарств сразу после кормления грудью может помочь минимизировать воздействие на ребенка. Однако пик различных препаратов в грудном молоке приходится на разное время.
Что делать, если у моего ребенка есть реакция?
Когда вы принимаете лекарства, следите за малышом на предмет изменений в еде или привычках сна, беспокойства или появления сыпи.Если вы заметили какие-либо изменения в поведении вашего ребенка, обратитесь к его или ее врачу.
31 июля 2020 г. Показать ссылки- Кауниц AM. Послеродовая контрацепция: начало и методы. https://www.uptodate.com/contents/search. Доступ 26 июня 2018 г.
- Sachs HC. Перенос лекарственных и терапевтических средств в грудное молоко: обновленная информация по избранным темам. Педиатрия. 2013; 132: e796.
- Kimmel MC, et al. Безопасность воздействия антидепрессантов и бензодиазепинов на младенцев при грудном вскармливании.https://www.uptodate.com/contents/search. Доступ 26 июня 2018 г.
- Комитет по практическим бюллетеням Американского колледжа акушеров и гинекологов (ACOG) — акушерство. Бюллетень ACOG № 92: Использование психиатрических препаратов во время беременности и кормления грудью.
 Акушерство и гинекология. 2008; 111: 1001. Подтверждено в 2014 г.
Акушерство и гинекология. 2008; 111: 1001. Подтверждено в 2014 г. - Вамбах К. и др., Ред. Медикаментозная терапия и грудное вскармливание. В кн .: Грудное вскармливание и лактация человека. 5-е изд. Садбери, Массачусетс: Обучение Джонс и Бартлетт; 2016 г.
- Briggs GG, et al. Препараты при беременности и кормлении грудью: справочное руководство по риску для плода и новорожденного. 11 изд. Филадельфия, Пенсильвания: Уолтерс Клувер; 2017. http://ovidsp.tx.ovid.com/. Доступ 26 июня 2018 г.
- База данных по лекарствам и лактации (LactMed). Национальная медицинская библиотека США. https://toxnet.nlm.nih.gov/newtoxnet/lactmed.htm. Доступ 26 июня 2018 г.
.
Влияние материнских антибиотиков на грудное вскармливание
Грудное вскармливание, несомненно, является лучшей формой питания для новорожденных и младенцев.Его преимущества выходят далеко за рамки питательных и противоинфекционных свойств. Поэтому почти нет противопоказаний к грудному вскармливанию, особенно в развивающихся странах, где социальные, культурные и экономические факторы часто преобладают над медицинскими проблемами. В настоящее время из-за отсутствия более безопасной и более рентабельной формы обеспечения питания даже ВИЧ-инфекция матери не является абсолютным противопоказанием к грудному вскармливанию в этих странах. Хотя большинство лекарств, назначаемых кормящим матерям, не причиняют вреда младенцам и почти нет противопоказаний к грудному вскармливанию, когда материнские лекарства необходимы, начало и продолжение грудного вскармливания матерью на антибиотиках остается сложной задачей. 1 С одной стороны, риски часто преувеличивались, что приводило к отказу от приема необходимых лекарств или прерыванию грудного вскармливания. С другой стороны, неограниченное употребление лекарств может привести к потенциально опасной ситуации для ребенка, который может поглощать терапевтические или даже токсичные дозы во время кормления грудью.
Поэтому почти нет противопоказаний к грудному вскармливанию, особенно в развивающихся странах, где социальные, культурные и экономические факторы часто преобладают над медицинскими проблемами. В настоящее время из-за отсутствия более безопасной и более рентабельной формы обеспечения питания даже ВИЧ-инфекция матери не является абсолютным противопоказанием к грудному вскармливанию в этих странах. Хотя большинство лекарств, назначаемых кормящим матерям, не причиняют вреда младенцам и почти нет противопоказаний к грудному вскармливанию, когда материнские лекарства необходимы, начало и продолжение грудного вскармливания матерью на антибиотиках остается сложной задачей. 1 С одной стороны, риски часто преувеличивались, что приводило к отказу от приема необходимых лекарств или прерыванию грудного вскармливания. С другой стороны, неограниченное употребление лекарств может привести к потенциально опасной ситуации для ребенка, который может поглощать терапевтические или даже токсичные дозы во время кормления грудью. В этой статье рассматриваются вопросы, которые следует учитывать, когда кормящим матерям требуется лечение антибиотиками.
В этой статье рассматриваются вопросы, которые следует учитывать, когда кормящим матерям требуется лечение антибиотиками.
ПРОБЛЕМА И ВОПРОСЫ
По разным причинам антибиотики являются одной из самых распространенных групп лекарств, назначаемых послеродовым матерям.Эта тенденция заметна как в развивающихся, так и в развитых странах. 2 Например, в Дании более трети матерей после родов прописали хотя бы одно лекарство, в основном антибиотики. 3 В Индии обследование показало, что 90% матерей, рожающих в больницах, прописывали антибиотики независимо от способа родов. Почти такое же количество послеродовых клиник также получали антибиотики. Из тех, кто рожал дома и находился под наблюдением в больницах, примерно каждой восьмой матери были прописаны антибиотики. 4
Помимо очевидных непосредственных побочных эффектов и нежелательных реакций на младенцев, вызванных непреднамеренным приемом лекарств, некоторые лекарства также оказывают долгосрочное воздействие на рост и развитие ребенка. Недоношенные дети с более уязвимой почечной и печеночной системами подвержены большему риску, чем доношенные дети. С ростом практики хранения молока для недоношенных детей назначение антибиотиков даже одной матери влечет за собой риск для большого числа детей. Установлено, что антибиотикотерапия в этой группе матерей настолько распространена 5 , что в некоторых центрах им не разрешают сдавать молоко.Наконец, необходимо решить этический вопрос введения нежелательного / необоснованного лекарства младенцу, особенно в свете того факта, что тестирование на безопасность и эффективность не проводится у беременных и кормящих женщин. Таким образом, в целом введение лекарств кормящим матерям является важным вопросом и заслуживает более пристального внимания.
Недоношенные дети с более уязвимой почечной и печеночной системами подвержены большему риску, чем доношенные дети. С ростом практики хранения молока для недоношенных детей назначение антибиотиков даже одной матери влечет за собой риск для большого числа детей. Установлено, что антибиотикотерапия в этой группе матерей настолько распространена 5 , что в некоторых центрах им не разрешают сдавать молоко.Наконец, необходимо решить этический вопрос введения нежелательного / необоснованного лекарства младенцу, особенно в свете того факта, что тестирование на безопасность и эффективность не проводится у беременных и кормящих женщин. Таким образом, в целом введение лекарств кормящим матерям является важным вопросом и заслуживает более пристального внимания.
Возникают два основных вопроса относительно возможного воздействия материнских антибиотиков на грудных детей. Во-первых, могут ли лекарства, принимаемые матерью, попасть к ребенку через грудное молоко? Во-вторых, если да, могут ли они вызвать нежелательные эффекты, как краткосрочные, так и долгосрочные? На первый вопрос относительно легче ответить, так как перенос молекул лекарства в грудное молоко и всасывание ребенком регулируются физическими принципами. Они часто предсказуемы и в некоторой степени могут быть рассчитаны математически. Вторую проблему решить труднее, так как данных о людях мало (большая часть доступной информации ограничивается отдельными сообщениями о случаях), и экстраполировать данные о животных нецелесообразно. Таким образом, существуют серьезные разногласия относительно неонатальных соображений по назначению антибиотиков кормящим матерям. 6, 7
Они часто предсказуемы и в некоторой степени могут быть рассчитаны математически. Вторую проблему решить труднее, так как данных о людях мало (большая часть доступной информации ограничивается отдельными сообщениями о случаях), и экстраполировать данные о животных нецелесообразно. Таким образом, существуют серьезные разногласия относительно неонатальных соображений по назначению антибиотиков кормящим матерям. 6, 7
ПЕРЕДАЧА АНТИБИОТИКОВ ЧЕРЕЗ ГРУДНОЕ МОЛОКО
Большинство компонентов грудного молока аналогичны компонентам плазмы, и теоретически все лекарственные препараты могут переходить из материнской плазмы в грудное молоко.Молекулярный перенос зависит от обычных механизмов, управляющих переносом молекул через биологические мембраны, а именно пассивной диффузии через градиент концентрации, активного транспорта против градиента концентрации и трансцеллюлярной диффузии, то есть диффузии между соседними клетками (см. Вставку 1). Из них наиболее важными являются пассивная диффузия молекул через эндотелиальную стенку материнских капилляров и активный транспорт. Трансцеллюлярная диффузия практически ничтожна. В порядке относительной важности факторы, определяющие перенос антибиотиков в грудное молоко, включают физико-химические свойства молекул антибиотиков, индивидуальные материнские факторы и различия в способности младенцев обращаться с лекарствами (вставка 2).
Из них наиболее важными являются пассивная диффузия молекул через эндотелиальную стенку материнских капилляров и активный транспорт. Трансцеллюлярная диффузия практически ничтожна. В порядке относительной важности факторы, определяющие перенос антибиотиков в грудное молоко, включают физико-химические свойства молекул антибиотиков, индивидуальные материнские факторы и различия в способности младенцев обращаться с лекарствами (вставка 2).
Вставка 1:
Механизмы переноса антибиотиков из материнской плазмы в грудное молокоВставка 2:
Факторы, определяющие действие антибиотиков для матери на младенцевФизико-химические свойства молекул антибиотиков:
Состояние ионизации:
Сродство к белкам:
— Белки плазмы.

— Белки молока.
Период полураспада.
Молекулярный вес.
Липидорастворимость.
Индивидуальные материнские факторы:
Индивидуальные вариации.
Индивидуальные вариации:
Молочный кровоток.
Метаболизм лекарств в тканях груди.
Факторы младенчества:
В зависимости от возраста беременности способность обращаться с лекарствами.

Время опорожнения желудочно-кишечного тракта.
Гастроэзофагеальный рефлюкс.
Площадь поверхности кишечника.
Продолжительность и частота кормления.
Непредсказуемые идиосинкразические реакции.
(A) Физико-химические свойства молекул антибиотиков
Антибиотики могут перемещаться через биологические мембраны только в объединенном состоянии; это движение зависит от pKa молекулы, pH плазмы и pH грудного молока.Как и для всех подобных систем, это регулируется уравнением Хендерсона-Хассельбаха: pH = pKa + log (основание / кислота). Поскольку pH грудного молока ниже, чем в плазме (7,2 по сравнению с 7,4 плазмы), 8 слабокислые молекулы лекарств, такие как сульфонамиды и пенициллины, накапливаются в более высокой концентрации в плазме, 9 тогда как слабоосновные препараты, такие как эритромицин, линкомицин, и метронидазол, как правило, концентрируются в молоке. Таким образом, степень ионизации лекарства в значительной степени определяет его способность находиться в плазме или грудном молоке.
Таким образом, степень ионизации лекарства в значительной степени определяет его способность находиться в плазме или грудном молоке.
Связывание молекул антибиотиков с белками является вторым по важности фактором, определяющим перенос в молоко. Передача максимальна при низком связывании с белками материнской плазмы. Некоторые препараты могут плохо связываться с белками плазмы, но связываются с белками грудного молока, которые качественно отличаются от белков плазмы. Следовательно, хотя такие антибиотики достигают младенца, они не имеют большого значения. 10– 12 Период полувыведения антибиотиков также определяет концентрацию в плазме; молекулы с более длительным периодом полураспада с большей вероятностью накапливаются и переносятся, чем быстро очищаемые молекулы.Молекулярная масса молекулы лекарства и растворимость липидов являются относительно незначительными факторами, способствующими общему процессу переноса лекарства. 13
Теоретически можно рассчитать количество препарата, которое будет переведено из материнской плазмы в грудное молоко; это обычно выражается как отношение концентрации в молоке к концентрации в плазме (соотношение M / P). Отношение M / P было рассчитано для нескольких широко используемых лекарств 12 ; как правило, более низкое соотношение M / P означает меньшее количество в молоке по сравнению с лекарствами с более высоким соотношением. 14 Однако соотношение M / P часто неточно коррелирует с фактическим количеством лекарства в молоке. 15 Его значение улучшается, если рассчитывать по площади под кривой «концентрация-время» препарата в молоке и плазме. Затем рассчитывают дозу лекарственного средства, полученную грудным младенцем, исходя из концентрации в плазме матери, площади под кривой отношения M / P и объема проглоченного молока. Затем доза для младенцев может быть выражена в процентах от дозы для матери. Обычно пороговое значение в 10% использовалось в качестве приблизительного показателя для определения назначения лекарства во время кормления грудью.
Отношение M / P было рассчитано для нескольких широко используемых лекарств 12 ; как правило, более низкое соотношение M / P означает меньшее количество в молоке по сравнению с лекарствами с более высоким соотношением. 14 Однако соотношение M / P часто неточно коррелирует с фактическим количеством лекарства в молоке. 15 Его значение улучшается, если рассчитывать по площади под кривой «концентрация-время» препарата в молоке и плазме. Затем рассчитывают дозу лекарственного средства, полученную грудным младенцем, исходя из концентрации в плазме матери, площади под кривой отношения M / P и объема проглоченного молока. Затем доза для младенцев может быть выражена в процентах от дозы для матери. Обычно пороговое значение в 10% использовалось в качестве приблизительного показателя для определения назначения лекарства во время кормления грудью.
(B) Материнские факторы
Как упоминалось выше, состав грудного молока и его pH влияют на количество переноса лекарства из плазмы. В грудном молоке наблюдаются поразительные индивидуальные различия, из-за которых разные матери, получающие одну и ту же дозу антибиотика, могут передавать своим детям разные количества антибиотика. Кроме того, существуют значительные внутриличностные вариации со временем, особенно в отношении pH. По мере созревания молоко становится более кислым; молозиво может иметь pH около 7.4 личинки переходного молока около 7,05. Точно так же молоко от матерей недоношенных детей имеет более высокое содержание белка. 15 Молоко, сцеженное из груди позже во время сосания (заднее молоко), имеет более высокий pH и содержание жира 16, 17 и может содержать жирорастворимые препараты. Также предполагалось, что усиление кровотока в молочных железах может привести к доставке большего количества лекарства в молоко, 13 , но его значение не было установлено. Ткань груди способна метаболизировать некоторые лекарства, например сульфаниламиды, 18 , которые могут изменять воздействие на грудного ребенка в зависимости от того, активны ли метаболиты.

(C) Факторы для младенцев
Младенцы различаются по способности переносить наркотики из-за различий в абсорбции, распределении, метаболизме и удалении биохимических молекул. Гестационный возраст, вероятно, является наиболее важным фактором, определяющим это, и недоношенные дети значительно ограничены в этом отношении. В первую очередь это связано с незрелостью систем почечного и печеночного клиренса. Младенцы достигают метаболической способности взрослого лишь к концу младенчества.Точно так же опосредованные ферментами метаболические процессы, такие как окисление, глюкуронизация и т. Д., Также не полностью развиты у новорожденных. Другие факторы, влияющие на абсорбцию, включают время опорожнения желудочно-кишечного тракта, степень гастроэзофагеального рефлюкса и относительно меньшую площадь поверхности кишечника. По этим причинам доношенные дети и дети, рожденные после зачатия, ведут себя совершенно по-разному.
Наконец, необходимо помнить, что побочные эффекты и побочные реакции лекарств не всегда зависят от дозы. Часто возникают непредсказуемые идиосинкразические реакции, когда два ребенка, получающие одинаковое количество препарата, ведут себя по-разному.
Часто возникают непредсказуемые идиосинкразические реакции, когда два ребенка, получающие одинаковое количество препарата, ведут себя по-разному.
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ АНТИБИОТИКОВ, ПЕРЕДАВАЕМЫХ ОТ МАТЕРИ
В целом, все антибиотики могут вызвать три потенциальных проблемы у грудных детей. Во-первых, они могут изменять флору кишечника и изменять защитные механизмы кишечника; это может привести к диарее и нарушению всасывания питательных веществ. Во-вторых, они могут иметь прямые эффекты, которые могут быть или не зависеть от дозы.И наконец, что часто игнорируется, антибиотики могут влиять на микробиологический посев и влиять на него, что приводит к обследованию младенцев на сепсис. Основываясь на этих принципах, антибиотики можно разделить на три категории: (1) те, которые безопасны для введения кормящим матерям, (2) те, действие которых на грудное вскармливание младенцев неизвестно и их следует использовать с осторожностью, и (3) те, которые не рекомендуются кормящим матерям (вставка 3).
Вставка 3:
Антибактериальные антибиотики и кормление грудьюСейф для администрирования:
— Аминогликозиды.
— Амоксициллин.
— Амоксициллин-клавуланат.
— Противотуберкулезные препараты.
— Цефалоспорины.
— Макролиды.
— Триметоприм-сульфаметоксазол.
Эффекты неизвестны / использовать с осторожностью:
Не рекомендуется:
Как правило, ожидается, что препараты одного класса будут вести себя одинаково у младенцев, хотя безопасность одного агента не всегда может означать то же самое для других членов этого класса. Следует подчеркнуть, что о побочных эффектах лекарств для беременных часто не сообщается; следовательно, отсутствие информации не означает безопасности для грудного ребенка.С другой стороны, появление побочных эффектов в отдельных сообщениях не обязательно может служить основанием для прекращения грудного вскармливания или изменения назначения антибиотиков матери. Различные академические органы пытались собрать информацию о вероятных рисках для младенцев; такая информация может помочь в принятии решения об использовании антибиотиков.
Следует подчеркнуть, что о побочных эффектах лекарств для беременных часто не сообщается; следовательно, отсутствие информации не означает безопасности для грудного ребенка.С другой стороны, появление побочных эффектов в отдельных сообщениях не обязательно может служить основанием для прекращения грудного вскармливания или изменения назначения антибиотиков матери. Различные академические органы пытались собрать информацию о вероятных рисках для младенцев; такая информация может помочь в принятии решения об использовании антибиотиков.
Среди антибактериальных антибиотиков цефалоспорины кажутся самым безопасным классом. Это обобщение, по-видимому, справедливо для всех поколений и независимо от способа введения.Хотя цефалоспорины третьего поколения имеют больший потенциал для изменения флоры кишечника, а отдельные агенты различаются по соотношению M / P, как группа они считаются безопасными. Точно так же макролиды также являются «безопасными» антибиотиками, хотя они могут отрицательно влиять на флору кишечника младенцев.
По совершенно другим причинам другим относительно безопасным классом лекарств является группа аминогликозидов. Это связано с тем, что, хотя они попадают в грудное молоко, они имеют низкую биодоступность при пероральном приеме и не всасываются младенцем.Однако существует потенциальный риск некоторых прямых эффектов, о чем свидетельствует отчет о кровавой диарее у младенца, мать которого получала гентамицин и клиндамицин. 19 Оба препарата были обнаружены в значительных количествах в грудном молоке, и диарея уменьшилась после временного прекращения грудного вскармливания.
Сульфаниламиды выделяются с грудным молоком, но это не представляет опасности для здоровых доношенных детей. Однако рекомендуется избегать их применения у больных, страдающих от стресса или недоношенных детей, а также у младенцев с гипербилирубинемией или дефицитом глюкозо-6-фосфата (G6PD).За исключением этих исключений, Американская академия педиатрии считает, что сульфаниламиды можно использовать при кормлении грудью. 20 Комбинация с триметопримом также безопасна.
20 Комбинация с триметопримом также безопасна.
Хотя пенициллины обычно назначают кормящим матерям, 3 нет веских доказательств их безопасности во время кормления грудью. Они могут изменять микрофлору кишечника младенца и вызывать диарею. Однако Американская академия педиатрии считает их совместимыми для использования во время кормления грудью. 20
Напротив, использование хинолонов не рекомендуется кормящим матерям 20 из-за предполагаемого риска артропатии, отмеченного в исследованиях на животных. Кроме того, у некоторых хинолонов наблюдалась фототоксичность при воздействии ультрафиолетового света или чрезмерного солнечного света. Есть только одно сообщение о применении ципрофлоксацина кормящей матерью, и это не привело к побочным эффектам для ребенка. 21 Однако производитель рекомендует, чтобы после приема последней дозы ципрофлоксацина прошло 48 часов, прежде чем возобновить грудное вскармливание. Сообщается о необычном происшествии зеленоватого окрашивания зубов у двух новорожденных, получавших ципрофлоксацин, причину которого не удалось установить. Клиническое значение этого у кормящих матерей, если таковое имеется, неясно. 22 Тетрациклинов следует избегать во время кормления грудью из-за возможных рисков окрашивания зубов и неблагоприятного воздействия на развитие костей. Метронидазол в однократной высокой дозе не рекомендуется кормящим женщинам, хотя обычные дозы можно применять с осторожностью.
Сообщается о необычном происшествии зеленоватого окрашивания зубов у двух новорожденных, получавших ципрофлоксацин, причину которого не удалось установить. Клиническое значение этого у кормящих матерей, если таковое имеется, неясно. 22 Тетрациклинов следует избегать во время кормления грудью из-за возможных рисков окрашивания зубов и неблагоприятного воздействия на развитие костей. Метронидазол в однократной высокой дозе не рекомендуется кормящим женщинам, хотя обычные дозы можно применять с осторожностью.
К группе препаратов, которые могут иметь значение, особенно в развивающихся странах, относятся препараты, используемые для противотуберкулезной терапии.К сожалению, о многих из этих препаратов известно немного, хотя Американская академия педиатрии классифицирует их как совместимые с грудным вскармливанием. Однако изониазид может влиять на метаболизм нуклеиновых кислот и может вызывать гепатотоксичность у младенца. 23, 24 Таким образом, матерям, принимающим изониазид, рекомендуется регулярно обследовать младенцев на периферический неврит и гепатотоксичность..gif) Стрептомицин не несет риска ототоксичности у грудных детей, потому что он плохо всасывается из кишечника.Имеется мало данных об этамбутоле, рифампицине и пиразинамиде, но их применение считается совместимым с грудным вскармливанием. 20
Стрептомицин не несет риска ототоксичности у грудных детей, потому что он плохо всасывается из кишечника.Имеется мало данных об этамбутоле, рифампицине и пиразинамиде, но их применение считается совместимым с грудным вскармливанием. 20
Среди противовирусных антибиотиков ацикловир в значительных количествах попадает в грудное молоко, но его плохая абсорбция при пероральном введении делает его совместимым с грудным вскармливанием. Поскольку ацикловир является активным метаболитом валацикловира, последний также считается безопасным, хотя исследования на людях отсутствуют. Текущая рекомендация Центров по контролю и профилактике заболеваний запрещает ВИЧ-инфицированным женщинам в развитых странах кормить грудью; следовательно, нет информации о влиянии антиретровирусных антибиотиков на младенцев.Точно так же нет информации о ганцикловире. Хотя фамцикловир и фоскарнет обнаруживаются в значительных количествах в грудном молоке, данных о влиянии на сосание грудных детей нет.
Амфотерицин B — противогрибковое средство, которое хорошо изучено у младенцев, однако его влияние на препарат, передаваемый матери, не известен. Аналогичным образом флуконазол переносится с молоком, но его влияние на младенцев не задокументировано. Флуцитозин, итраконазол, кетоконазол и тербинафин — это другие противогрибковые антибиотики, которые в различных количествах попадают в грудное молоко, но их потенциальное воздействие на грудных детей неизвестно.
Среди противомалярийных средств хлорохин, гидроксихлорохин и хинин обнаруживаются в различных количествах в грудном молоке, но все три считаются совместимыми с грудным вскармливанием. Однако не рекомендуется назначать хинин матерям с младенцами с дефицитом G6PD. В настоящее время имеется недостаточно информации, чтобы дать конкретные рекомендации по применению пентамидина, прогуанила, примахина и мефлохина. Пириметамин может вызывать серьезные побочные эффекты, такие как угнетение костного мозга; однако считается, что он совместим с грудным вскармливанием.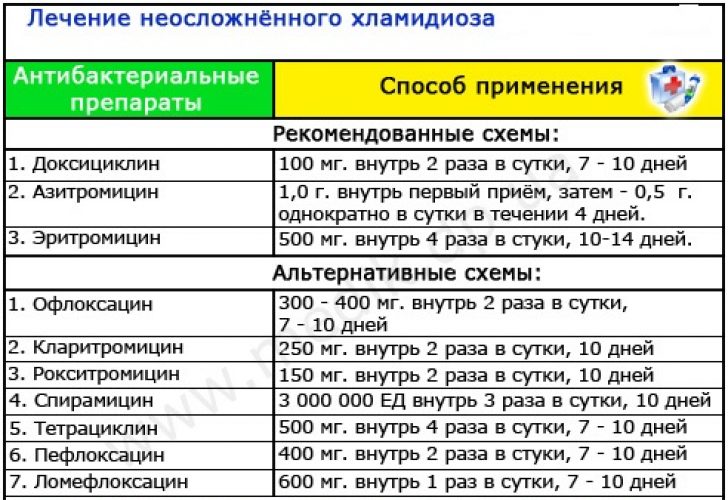 20
20
Обычные противоглистные препараты включают мебендазол, пирантела памоат, празиквантел, тиабендазол и пиперазин. Информация о влиянии этих препаратов на грудных детей на кормящих матерей отсутствует; однако было показано, что мебендазол снижает выработку молока у некоторых женщин. Во вставке 4 показано состояние этих антибиотиков во время кормления грудью.
Вставка 4:
Другие антибиотики и грудное вскармливаниеПротивовирусное
Противогрибковое
Противомалярийное средство
Противоглистное
МИНИМИЗАЦИЯ РИСКОВ МАТЕРИНСКИХ АНТИБИОТИКОВ У МЛАДЕНЦЕВ
Хотя риск передачи антибиотиков через грудное молоко невозможно полностью исключить, его можно в значительной степени минимизировать. Краеугольные камни этого зависят от осведомленности о неблагоприятных эффектах антибиотиков для матери, разумного назначения кормящим матерям, стратегий ограничения всасывания грудными младенцами и наблюдения за грудными младенцами (вставка 5).
Краеугольные камни этого зависят от осведомленности о неблагоприятных эффектах антибиотиков для матери, разумного назначения кормящим матерям, стратегий ограничения всасывания грудными младенцами и наблюдения за грудными младенцами (вставка 5).
Вставка 5:
Сведение к минимуму воздействия нежелательных материнских антибиотиков на младенцевСтратегия 1: Разумное назначение антибиотиков кормящим матерям:
— Нужен ли антибиотик?
— Если да, нужно ли проводить его системно?
— Оцените вероятные преимущества и риски.
— Обсудите преимущества и риски с матерью / родителями.
Стратегия 2: Уменьшение передачи антибиотиков в грудное молоко:
— Назначение антибиотиков с низкой биодоступностью при приеме внутрь.
2012/37/37.jpg)
— Использование местных / местных антибиотиков там, где это возможно.
— Преимущественное назначение антибиотиков с быстрым выведением из плазмы.
— Кормление ребенка непосредственно перед приемом антибиотика.
— Модификация дозы материнского антибиотика.
— Питание из бутылочки во время пиковой концентрации антибиотика в плазме.
— Пропуск грудного вскармливания является крайней мерой.
Стратегия 3: Наблюдение за младенцем:
— Следите за нежелательными / неожиданными / необъяснимыми эффектами.

— Подтвердите, может ли это быть связано с антибактериальной терапией матери.
— Мониторинг сывороточного уровня.
Перед тем, как выписать антибиотики для матери, врач должен убедиться, что они действительно нужны. Вероятные преимущества следует сопоставить с риском отказа от грудного вскармливания или потенциальным риском воздействия на ребенка нежелательных лекарственных препаратов. В каждой ситуации, когда рассматривается возможность применения антибиотиков, целесообразно обсудить риски с матерями / родителями и проинформировать их о потенциальных рисках для грудного вскармливания.Это особенно важно, потому что, хотя риски использования антибиотиков во время беременности хорошо известны, это не всегда так во время кормления грудью. Лекарство, безопасное для использования во время беременности, может быть небезопасным для грудного ребенка. 25
25
Некоторые из стратегий по снижению воздействия антибиотиков матери на младенцев включают назначение антибиотиков, которые плохо всасываются перорально, и отказ от грудного вскармливания во время пиковой концентрации материнской сыворотки. В некоторых ситуациях может оказаться целесообразным назначить матерям местную или местную антибактериальную терапию, что снизит вероятность заражения ребенка.Постепенное изменение расписания таким образом, чтобы ребенка кормили непосредственно перед дозой антибиотика, также является простой, но полезной стратегией. В некоторых случаях может оказаться целесообразным выбрать антибиотики с более быстрым клиренсом по сравнению с антибиотиками с более длительным периодом полураспада; первые реже попадают в грудное молоко, чем вторые. 11 Там, где это возможно, может быть полезно предложить чередование грудного вскармливания с кормлением из бутылочки на короткое время. Если антибиотики абсолютно неизбежны и недоношенные дети подвержены риску заражения, может быть разумным изменить дозировку, чтобы избежать накопления лекарств и их токсичности у младенцев. 25 Когда все эти меры не срабатывают, только тогда временное прекращение кормления грудью следует рассматривать как крайнюю меру.
25 Когда все эти меры не срабатывают, только тогда временное прекращение кормления грудью следует рассматривать как крайнюю меру.
Наконец, всегда разумно внимательно следить за ребенком на предмет любых нежелательных или необъяснимых эффектов, которые могут быть приписаны материнским антибиотикам. Они могут быть неспецифическими, такими как вялость, плохое питание и т. Д., Или специфическими побочными эффектами, такими как диарея. В некоторых случаях может быть даже необходимо измерить уровни лекарства в сыворотке младенцев. Регулярно обновляемая информация доступна из различных академических источников, с помощью которых можно подтвердить, связаны ли эффекты, возникающие у младенцев, с антибиотиками для матери или нет.Такие телефоны доверия полезны, и к ним нужно обращаться при первых признаках сомнения.
ЗАКЛЮЧЕНИЕ
Хотя нет никакого сомнения в том, что грудное вскармливание является лучшей формой питания для младенцев, необходимо решать определенные проблемы, когда мать получает краткосрочную или долгосрочную антибактериальную терапию. Они охватывают клинические вопросы, социокультурные аспекты, а также могут включать этические соображения. На основании фармакокинетических исследований и опубликованных клинических случаев теперь можно определить влияние некоторых материнских антибиотиков на грудных младенцев.Возможно, удастся свести к минимуму воздействие нежелательных эффектов антибиотиков на младенцев за счет осведомленности, разумного назначения и изменения схемы приема антибиотиков. Эти вопросы необходимо рассмотреть, чтобы позволить врачам и матерям принять наилучшее возможное решение с учетом интересов ребенка.
Они охватывают клинические вопросы, социокультурные аспекты, а также могут включать этические соображения. На основании фармакокинетических исследований и опубликованных клинических случаев теперь можно определить влияние некоторых материнских антибиотиков на грудных младенцев.Возможно, удастся свести к минимуму воздействие нежелательных эффектов антибиотиков на младенцев за счет осведомленности, разумного назначения и изменения схемы приема антибиотиков. Эти вопросы необходимо рассмотреть, чтобы позволить врачам и матерям принять наилучшее возможное решение с учетом интересов ребенка.
ССЫЛКИ
- ↵
Подбородок KG , Mactal-Haaf C, McPherson CE. Использование противоинфекционных средств в период лактации: часть 1 — бета-лактамные антибиотики, ванкомицин, хинупристин-далфопристин и линезолид.J Hum Lact2000; 16: 351–8.
- ↵
Thomas M , Jairaj P, Mathew LG.
 Проспективное исследование в больнице на юге Индии по назначению лекарств в период беременности после родов. Соз Правентивмед 1994; 39: 273–9.
Проспективное исследование в больнице на юге Индии по назначению лекарств в период беременности после родов. Соз Правентивмед 1994; 39: 273–9. - ↵
Olesen C , Steffensen FH, Nielsen GL, et al. Употребление наркотиков при первой беременности и кормлении грудью: обследование населения Дании.Группа EUROMAP. Eur J Clin Pharmacol1999; 55: 139–44.
- ↵
Uppal R , Karmakar S, Singh MM, et al. Использование рецептурных препаратов кормящими матерями: опыт в специализированной больнице и в общине в Индии. Int J Clin Pharmacol Ther Toxicol 1993; 31: 93–5.
- ↵
Хоппу К. , Кеттунен К., Ремес Р. Лечение материнской наркозависимости и хранение грудного молока.Int J Clin Pharmacol Ther1994; 32: 488–90.
- ↵
Скотт А , Форсайт С.
 Кормление грудью и антибиотики. Mod Midwife 1996; 6: 14–6.
Кормление грудью и антибиотики. Mod Midwife 1996; 6: 14–6. - ↵
Bowes WA Jr . Влияние лекарств на кормящую мать и ее ребенка. Clin Obstet Gynecol 1980; 23: 1073–80.
- ↵
Расмуссен Ф. . Механизмы секреции лекарств в молоко.В: Galli G, Jacini G, Pecile A, eds. Пищевые липиды и постнатальное развитие. Нью-Йорк: Raven Press, 1973: 231.
- ↵
Bourget P , Quinquis-Desmaris V, Fernandez H. Распределение цефтриаксона и связывание белков между материнской кровью и молоком после родов. Энн Фармакотер, 1993; 27: 294–7.
- ↵
Миллер GE , Банерджи, Северная Каролина, Стоу К.М. Распространение некоторых слабых органических кислот и оснований через мембрану молочной железы крупного рогатого скота после системного введения.
 J. Pharmacol Exp Ther1967; 157: 245.
J. Pharmacol Exp Ther1967; 157: 245. - ↵
Miller GE , Peters RD, Engebretsen RV. Переход пентобарбитала и фенобарбитала в коровье и козье молоко после системного введения. J Dairy Sci, 1967; 50: 7692.
- ↵
Таддио А , Ито С. Употребление наркотиков и период лактации. В: Корен G, ред. Токсикология матери и плода. 2-е изд. Нью-Йорк: Деккер, 1994.
. - ↵
Wilson JT , Brown RD, Cherek DR.Экскреция лекарств с грудным молоком человека: принципы, фармакокинетика и предполагаемые последствия. Clin Pharmacokinet1980; 5: 1.
- ↵
Войнар-Хортон RE , Hackett LP, Dusci LJ. Распределение и выведение суматриптана с грудным молоком. Br J Pharmacol1996; 41: 217.
- ↵
Чанг AM , Рид MD, Блумер JL.
 Антибиотики и грудное вскармливание: критический обзор литературы.Paediatr Drugs, 2002; 4: 817–37.
Антибиотики и грудное вскармливание: критический обзор литературы.Paediatr Drugs, 2002; 4: 817–37. - ↵
Моррис FH , Брюэр ED, Spedale SB. Связь pH грудного молока во время кормления грудью с концентрацией цитрата и жирных кислот. Педиатрия 1986; 78: 458.
- ↵
Prentice A , Prentice AM, Whitehead RG. Концентрация жира в грудном молоке у сельских африканских женщин. I. Краткосрочные вариации внутри людей. Br J Nutr1981; 45: 483.
- ↵
Расмуссен F , Линцелль JL. Ацетилирование сульфаниламида тканью молочной железы лактирующих коз. Biochem Pharmacol1967; 16: 918.
- ↵
Манн CF . Клиндамицин и кормление грудью. Педиатрия 1980; 66: 1030–1.
- ↵
Комитет по лекарствам Американской педиатрической академии .
.gif) Перенос лекарств и других химикатов в грудное молоко.Педиатрия 1994; 93: 137–50.
Перенос лекарств и других химикатов в грудное молоко.Педиатрия 1994; 93: 137–50. - ↵
Gardner DK , Gabbe SG, Harter C. Одновременные концентрации ципрофлоксацина в грудном молоке и в сыворотке крови матери и грудного ребенка. Clin Pharm, 1992; 11: 352–4.
- ↵
Lumbiganon P , Pengsaa K, Sookpranee T. Ципрофлоксацин у новорожденных и его возможное влияние на зубы. Pediatr Infect Dis J1991; 10: 619–20.
- ↵
Snider DE Jr , Пауэлл К.Е.Следует ли женщинам, принимающим противотуберкулезные препараты, кормить грудью? Arch Intern Med, 1984; 144: 589–90.
- ↵
Berlin CM Jr , Lee C. Распределение изониазида и ацетилисониазида в материнском молоке, слюне и плазме. Fed Proc1979; 38: 426.
- ↵
Спенсер JP , Гонсалес Л.
 С. 3-й, Барнхарт DJ. Указания у кормящей матери. Am Fam Physician, 2001; 64: 119–26.
С. 3-й, Барнхарт DJ. Указания у кормящей матери. Am Fam Physician, 2001; 64: 119–26.
Безопасен ли прием антибиотиков во время кормления грудью?
Q: Я кормлю грудью, и у меня инфекция мочевого пузыря.Для лечения мне нужны антибиотики — безопасно ли принимать их во время кормления грудью?
A: Антибиотики, которые используются для лечения инфекции мочевого пузыря, можно безопасно принимать во время кормления грудью. Хотя это правда, что многие лекарства, принимаемые кормящими матерями, передаются их младенцам через грудное молоко, большинство антибиотиков проверено и одобрено Американской академией педиатрии.
Кормящая женщина может подвергаться повышенному риску инфекций мочевого пузыря, потому что во время кормления она часто вырабатывает меньше эстрогена, слизистая оболочка влагалища тоньше, pH влагалища изменяется, и наблюдается чрезмерный рост менее чем нормальных бактерий.Кроме того, благодаря истонченной слизистой оболочке бактерии могут легче проникать в уретру (отверстие в мочевом пузыре) и мигрировать вверх в мочевой пузырь во время полового акта. Если эти бактерии затем прикрепляются к стенке мочевого пузыря и размножаются, происходит полномасштабная инфекция и вуаля! — у вас инфекция в стиле медового месяца, хотя я предполагаю, что вы не в медовом месяце. Было обнаружено, что все типы антибиотиков, используемых для лечения этой инфекции, в том числе сульфамидные антибиотики, ципро и его производные, а также нитрофурация, безопасны для использования во время грудного вскармливания.
Если эти бактерии затем прикрепляются к стенке мочевого пузыря и размножаются, происходит полномасштабная инфекция и вуаля! — у вас инфекция в стиле медового месяца, хотя я предполагаю, что вы не в медовом месяце. Было обнаружено, что все типы антибиотиков, используемых для лечения этой инфекции, в том числе сульфамидные антибиотики, ципро и его производные, а также нитрофурация, безопасны для использования во время грудного вскармливания.
Единственный потенциальный побочный эффект у младенцев, матери которых кормят грудью и принимают антибиотики, такие как пенициллины, цефалоспорины, макролиды и аминогликозиды, — это изменения их кишечной флоры (бактерии, которые обычно присутствуют в кишечнике). Это может привести к жидкому стулу и диарее у младенца, но эти побочные эффекты носят временный характер.
Следует также отметить, что один из антибиотиков, используемых для лечения определенных вагинальных инфекций, под названием метронидазол (торговая марка Flagyl), связан с повышенным риском развития рака у грызунов. Однако никакие исследования не обнаружили эту ассоциацию рака у людей, в том числе исследования младенцев, которые подвергались воздействию этого препарата во время кормления грудью. В худшем случае — жидкий стул или чрезмерный рост дрожжевых грибков у младенцев, матери которых кормят грудью и принимают Flagyl. Американская академия педиатрии, оценивая Flagyl как безопасный, предлагает кормящим женщинам отказываться от молока в течение 24 часов после приема дозы препарата, так как большая часть Flagyl попадает в грудное молоко.
Однако никакие исследования не обнаружили эту ассоциацию рака у людей, в том числе исследования младенцев, которые подвергались воздействию этого препарата во время кормления грудью. В худшем случае — жидкий стул или чрезмерный рост дрожжевых грибков у младенцев, матери которых кормят грудью и принимают Flagyl. Американская академия педиатрии, оценивая Flagyl как безопасный, предлагает кормящим женщинам отказываться от молока в течение 24 часов после приема дозы препарата, так как большая часть Flagyl попадает в грудное молоко.
Есть один антибиотик, который редко назначают кормящим женщинам, — это хлорамфеникол.Этот препарат используется для лечения различных серьезных инфекций, вызываемых бактериями, которые не любят кислород (так называемые анаэробы). Если он передается младенцу с грудным молоком, он может вызвать угнетение костного мозга у ребенка и вызвать «синдром серого ребенка». Это серьезное заболевание, при котором нарушается функция печеночных ферментов, и в результате у ребенка может развиться низкое кровяное давление, он может посинеть и даже умереть. Так что этого антибиотика нет.
Так что этого антибиотика нет.
Наконец, все мы слышали, что детям нельзя давать антибиотик тетрациклин.Действительно, хроническое употребление этого препарата (некоторые женщины используют его или его производные от прыщей) может вызвать окрашивание незрелых зубов младенцев. Однако краткосрочное применение этого антибиотика во время кормления грудью было тщательно одобрено.
Вот список различных лекарств, которые считаются безопасными для использования во время кормления грудью:
- Ацикловир (включая Зовиракс и Валтрекс). Этот препарат используется для лечения вспышки герпеса или для снижения секреции вируса герпеса.
- Цефалоспорины, включая цефазолин, цефотаксим и цефокситин
- Ципрофлоксацин
- Клиндамицин
- -эритромицин
- антимикробный препарат флуконазол
- антифлуконазол
- Гентамицин
- Канамицин
- Нитрофурантоин
- Офлоксацин
- Хинидин
- Хинин
- Стрептомицин
- Сульбактам
- Сульфадиазин
00 9176×2 9662 Сульфадиазин 9174 936 936
9662Итог Райхмана: Если вам нужно принять антибиотик во время кормления грудью, знайте, что в большинстве случаев это безопасно.