Ветряная оспа — Инфекционные болезни
Ветряная оспа — острая инфекционная болезнь, которая вызывается вирусом, передается воздушно-капельным путем, характеризуется умеренной интоксикацией, везикульозним сыпью на коже и слизистых оболочках с полиморфизмом элементов (пятна, папулы, везикулы, корочки) на определенном участке кожи.Исторические данные ветряной оспы
Впервые как самостоятельную, обособленную от натуральной оспы, эту болезнь описали в конце XVI в. итальянские врачи V. Vidius, G. Ingrassia. Срок Varicella внедрил Vogel в 1872 p. В 1911 p. Н. Aragao обнаружил элементарные тельца вируса в содержимом везикульозного сыпи. Вирус ветряной оспы впервые культивировал в культуре клеток в 1953 p. Т. Weller.Этиология ветряной оспы
После установления идентичности вирусов ветряной оспы и опоясывающего герпеса возбудитель получил название вируса Varicella-Zoster (VZV), принадлежит к роду Varicella — virus, семьи Herpesviridae. Диаметр вириона 150-200 нм, он содержит ДНК. Хорошо культивируется в перевиваемых культурах клеток почек обезьян и человека, при этом поражаются ядра клеток с образованием эозинофильных внутриядерных включений (тельца Арагана). Возбудитель неустойчив относительно факторов внешней среды, быстро погибает на открытом воздухе, под действием дезинфицирующих растворов, УФО подобное.Эпидемиология ветряной оспы
Источником инфекции является больной человек, который становится заразным за сутки до возникновения сыпи и до 5-го дня от момента последних высыпаний.Ветряной оспой могут заболеть также лица, которые были в контакте с больными опоясывающим герпесом.
Механизм передачи инфекции — воздушно-капельный. С потоком воздуха вирус переносится на относительно большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой). Вследствие малой устойчивости возбудителя распространение его через вещи и третьих лиц наблюдается очень редко. Доказана возможность передачи вируса от матери к плоду через плаценту.
Восприимчивость к ветряной оспе очень высокая, индекс контагиозности составляет 70-85%. Более 90% заболевших составляют дети до 10 лет. Пик заболеваемости приходится на возрастную группу 5-9 лет, однако заболеть могут лица любого возраста, в том числе новорожденные, которые не получили трансплацентарно материнских антител. В последние годы увеличился удельный вес заболевших ветряной оспой среди взрослых. Самая высокая заболеваемость наблюдается в холодное время года — с января по май.
После перенесенной болезни остается стойкий пожизненный иммунитет; повторные заболевания наблюдаются редко. Однако вирус может длительно персистировать в иммунном организме. Под влиянием эндогенных и экзогенных факторов у взрослых происходит реактивация латентной инфекции — развивается клиника опоясывающего герпеса.
Патогенез и патоморфология ветряной оспы
. Входные ворота инфекции — слизистая оболочка верхних дыхательных путей, где происходит первичное размножение вируса. Лимфатическими путями он попадает в кровь, возникает виремия. Вирус фиксируется преимущественно в эпителиальных клетках кожи и слизистых оболочек, вызывая образования пузырьков, наполненных серозным содержимым с высокой концентрацией вируса. Формирование витряночного пузырька начинается с поражения клеток шиповатого слоя эпидермиса. Клетки гиперплазуються, в них появляются внутриядерные и внутришньоплазматични эозинофильные включения, после чего наступает баллонная дистрофия клеток вплоть до некроза. Вследствие гибели клеток образуются полости, где накапливается межтканевая жидкость, что приводит к образованию типичных однокамерных пузырьков. При обратном развитии пузырьков жидкость рассасывается, образуются корочки, которые потом отпадают. Рубцов после угревой не остается, поскольку некроз эпителия не проникает глубже герминативного слоя. В паренхиматозных органах обнаруживаются мелкие очаги некроза с кровоизлиянием по периферии.Клиника ветряной оспы
Инкубационный период длится 11-21, чаще 13-15 дней. Обычно болезнь начинается остро с повышения температуры тела до 37,5-38,5 ° и появления сыпи. Иногда наблюдаются продромальные симптомы — субфебрильная температура тела, недомогание. В 5-6% больных за сутки до типичных высыпаний появляется продромальный сыпь (реш), чаще скарлатиноподобная или эритематозная, реже кореподобная. Продромальиий сыпь эфемерный, исчезает без следа в течение 1-2 дней. Чаще такой сыпь наблюдается при типичных витрянкових высыпаниях.Витрянковая сыпь появляется в первый, иногда на второй день болезни одновременно с лихорадкой или на несколько часов позже. Характерная особенность сыпи — быстрое развитие элементов. Сначала образуются небольшие красные пятна — папулы, которые в течение нескольких часов превращаются в прозрачные пузырьки (везикулы) размером 0,2-0,5 см в диаметре. Они округлой или овальной формы, расположены поверхностно, на неинфильтрований основе, окруженные венчиком гиперемии, стенка их напряжена. Пузырьки однокамерные, при проколе спадаются. Пупковидне вдавлением в центре не характерно. Везикул уже в первые сутки мутнеют, они быстро тухнут, подсыхают и покрываются корочками. Первые элементы сыпи обычно обнаруживают на туловище, потом сыпь распространяется на лицо, волосистую часть головы и (минимально) на дистальные отделы конечностей. Единичные везикулы иногда оказываются на ладонях и подошвах. Сыпь может сопровождаться зудом.
Процесс высыпания происходит не одновременно, а толчкообразно и длится 3-4 дня. Поэтому на коже рядом с недавно сформированными папулами есть свежие прозрачные пузырьки и корочки. Это так называемый ложный полиморфизм, характерный для этой болезни. Россыпь хаотично расположенных друг к другу элементов различных размеров и стадий развития сравнивают с картой звездного неба, на которой чаще всего первые элементы остаются до конца и является «звездами» первой величины. Каждое последующее высыпания сопровождается новым повышением температуры тела и ухудшением общего состояния. Нарушается сон, снижается аппетит, появляется раздражительность. Нередко одновременно появляются пузырьки на слизистой оболочке полости рта, конъюнктиве, реже — гортани и половых органов. Элементы сыпи на слизових.оболонках быстро мацеруються с образованием поверхностных эрозий. При этом возможна умеренная болезненность. Эрозии заживают через 3-5 дней.
Температура тела нормализуется преимущественно на 3-5-й день болезни, при тяжелых формах лихорадка длится до 7-10 дней. На 1-3-й неделе корочки отшелушиваются с зудом, на их месте длительное время оказывается легкая пигментация и лишь в редких случаях — рубчики.
Картина крови практически не меняется. Иногда в разгаре болезни наблюдается лейкопения и относительный лимфоцитоз.
Различают типичную и атипичные формы болезни. Типовую форму по характеру течения подразделяют на легкий, среднетяжелые и тяжелые. Легкая форма характеризуется субфебрильной температурой тела, необильное сыпью, отсутствием интоксикации. У больных среднетяжелую форму температура тела повышается до 39 ° С, интоксикация умеренная, сыпь обильный, в том числе на слизистых оболочках. При тяжелой форме температура тела повышается до 39,5-40 ° С, сыпь очень обильный, значительный по размеру, «застывший» на одной стадии развития, наблюдается нейротоксикоз.
К атипичным формам относятся рудиментарная, геморрагическая, буллезная, милиарная, гангренозная, генерализованная.
Рудиментарная форма наблюдается преимущественно у детей, получивших в период инкубационного периода иммуноглобулин. Температура тела, как правило, нормальная, сыпь на коже в виде единичных розеол, папул с едва заметными пузырьками. Общее состояние больного не нарушается.
Геморрагическая форма развивается у истощенных, ослабленных детей, страдающих гемобластозы, геморрагический диатез, сепсис или длительное время получали гликокортикостероиды или цитостатики.
На 2-3-й день высыпаний содержимое пузырьков приобретает геморрагический характер. Появляются кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, десен, кишок. Прогноз нередко неблагоприятный.
Буллезная форма характеризуется наличием в стадии высыпаний наряду с типичными везикулами больших (диаметром 1-2 см) вялых пузырьков с мутноватым содержимым. Наблюдается редко, преимущественно у детей до 2 лет. Некоторые из авторов считает ее за усложненную ветряной оспой результате присоединения буллезной стрептодермии.
Милиарная ветряная оспа отличается своеобразным сыпью в виде очень мелких плотных узелков, а в дальнейшем — пузырьков.
Очень редкая гангренозная форма развивается у истощенных, ослабленных лиц, при плохом уходе, что способствует присоединению вторичной инфекции. Характеризуется значительной воспалительной реакцией вокруг отдельных пузырьков, содержание которых становится геморрагическим. Образуются некротические струпья, при отторжении которых обнажаются глубокие язвы. Язвы увеличиваются, гангрена нередко поражает глубокие слои кожи до фасций и мышц. Течение болезни тяжелое, летальность высока.
Генерализованная, или висцеральная, форма встречается редко, наблюдается у новорожденных или детей старшего возраста, которые долго принимали гликокортикостероиды в связи с тяжелыми болезнями. Это самая тяжелая форма, которой присуще специфическое поражение внутренних органов. На секции обнаруживают множественные мелкие очаги некроза во всех внутренних органах, костном мозге.
Возрастные особенности ветряной оспы. У новорожденных и детей первого года жизни течение болезни имеет определенные особенности. С первых дней обнаруживают общеинфекционные симптомы — слабость, субфебрильная температура тела, анорексией, иногда рвота, частый стул, жидкий кал. Обильный сыпь, появляющаяся на 2-5-й день болезни, может приобретать геморрагический характер. Во время высыпаний температура тела высокая, значительный токсикоз, возможны судороги, потеря сознания. Часто наблюдается наслоение вторичной бактериальной инфекции и развитие гнойных очагов воспаления (пиодермия, флегмона, пневмония и др.).
В случае инфицирования женщины в первые месяцы беременности возможен тератогенное влияние вируса. Однако рождение детей с эмбрио-и фетопатиями, связанными с ветряной оспой, наблюдается очень редко. Если женщина заболевает в последние дни беременности, возможна врожденная ветряная оспа. К ней относятся все случаи болезни, возникшие у новорожденного в возрасте до 11 дней.
Инкубационный период при этом длится 6-16 дней, а тяжесть болезни определяется сроком инфицирования. При заболевании женщины непосредственно перед родами ветряная оспа у ребенка проявляется на 5-10-й день жизни, имеет тяжелое течение и часто приводит к гибели ребенка вследствие генерализации инфекции и поражения внутренних органов. Если женщина заболевает за 5-10 дней до родов, первые клинические признаки болезни у новорожденного появляются сразу после появления на свет. Течение ветряной оспы в этих случаях легче, поскольку у матери успевают выработаться специфические антитела, которые передаются плоду трансплацентарно.
Осложнения могут быть специфическими (обусловленными вирусом) и следствием наслоения бактериальной инфекции. Среди специфических осложнений наибольшее значение имеют энцефалит, менингоэнцефалит и поражение органов дыхания в трех формах — острого катарального воспаления верхних дыхательных путей, ларинготрахеобронхита, пневмонии.
Первичная витрянковая пневмония диагностируется у взрослых по характерным рентгенологическим данным — множества мелких, иногда сливных очагов затемнения. У детей такие изменения наблюдаются реже, как правило, в них усиливается рисунок корней и имеет место эмфизема легких. Течение пневмонии тяжелый, со значительной одышкой, цианозом, отхождением кровянистой мокроты, в котором могут проявляться клетки с характерными внутриядерными включениями.
Наиболее характерным осложнением со стороны центральной, нервной системы является витрянковий энцефалит, который развивается на 4-7-й день болезни. Через несколько часов после нормализации температуры тела состояние больного ухудшается, появляются лихорадка и общемозговые симптомы — головная боль, рвота, иногда нарушение сознания. Наиболее характерен для витрянкового энцефалита атактический синдром: шаткая походка, головокружение, нарушение координации движений, гипотония скелетных мышц, тремор, дизартрия. Цереброспинальная жидкость прозрачная, иногда оказывается незначительное увеличение цигозу за счет лимфоцитов, белок и глюкоза в пределах нормы. Энцефалит с преимущественно мозжечковой симптоматикой характеризуется благоприятным прогнозом, чем такой, что сопровождается судорогами и комой. Летальность при витрянковому энцефалите составляет 5-25%. У 10% больных возможны тяжелые остаточные проявления в виде эпилептических судорог, отставание в умственном развитии и нарушение поведенческих реакций. Очень редко энцефалит развивается в первые дни болезни на высоте высыпаний. Гиры этом характерны слишком тяжелое состояние, гипертермия и бурное развитие общемозговых и очаговых симптомов. Из других осложнений со стороны центральной нервной системы наблюдаются синдром Гийена-Барре, поперечный миелит, паралич лицевого нерва.
Возможны бактериальные осложнения — буллезная стрептодермия, флегмона, абсцесс, импетиго, рожа, лимфаденит и т.д., развивающихся при нарушении гигиены кожи и слизистых оболочек. Сыпь на слизистых оболочках изредка может осложняться стоматитом, гнойным конъюнктивитом, кератитом.
Прогноз благоприятный. Заболевание, как правило, заканчивается полным выздоровлением. Летальный исход возможен исключительно редко — при злокачественных (генерализованная, геморрагическая, гангренозная) формах болезни и тяжелом витрянковому энцефалите. Риск осложненного течения ветряной оспы повышен у детей, получавших гликокортикостероиды и антиметаболиты.
Диагноз ветряная оспа
Опорными симптомами клинической диагностики ветряной оспы является типичный везикульозний сыпь в первый день болезни с толчкообразные «подсыпкой» в течение последующих 2-4 дней, повышение температуры тела с каждым подсыпкой, характерно развитие элементов сыпи: розеола — папула — однокамерная везикула — корочка, быстрое созревание элементов наряду с типичным «пульсирующей» возникновением их в течение нескольких дней и связанный с этим полиморфизм сыпи на ограниченном участке кожи — пятна, папулы, везикулы, корочки («звездное небо»), отсутствие этапности сыпи.Специфическая диагностика ветряной оспы
Обнаруживают при микроскопии тельца Арагана (скопления вирусных частиц) в содержимом везикул после за-‘окраски мазков с везикульознои жидкости серебрением по Морозову. В целях серологической диагностики применяется РСК. Заслуживает внимания иммунофлюоресцентный метод, с помощью которого можно выявить вигрянковий антиген в мазках-отпечатках из содержимого везикул. Вирус можно выделить на культурах различных клеток человека.Дифференциальный диагноз ветряной оспы
Ранее самым сложным было дифференцировки ветряной оспы с натуральной. Теперь последняя ликвидирована, но следует помнить о возможных случаях ее возникновения. Например, есть потенциальная опасность заражения в лабораторных условиях. Кроме того, существует ряд вирусов, генетически близких к возбудителю натуральной оспы, к которым восприимчивы люди, с развитием болезни, клинически почти не отличается от натуральной оспы (оспа обезьян).У больных натуральную оспу высыпанию предшествует продромальный период (3-4 дня), который характеризуется гипертермией и сильной болью в крестце, коро-либо скарлатиноподобная продромальным сыпью (реш) в области бедренного треугольника Симона. Возникновение типичного сыпи при натуральной оспе сопровождается снижением температуры тела и происходит этапной: лицо, туловище, конечности. Элементы сыпи имеют значительную плотность, расположенные в глубине кожи на инфильтрированы основе, оспины многокамерные, при проколе не спадаются. На том или ином участке кожи все элементы сыпи на одной стадии развития (мономорфизм). Сыпь всегда гуще на слизистых оболочках.Трудности возможны при дифференциации ветряной оспы с импетиго, строфулюс, в исключительных случаях со скарлатиной. Импетиго отличается преимущественной локализацией сыпи на лице, руках, дряблостью пузырьков с желтоватым гнойным содержимым, быстрым нарушением их целостности и последующим образованием грубых струпьев. При строфулюс, в отличие от ветряной оспы, элементы сыпи плотные, локализуются преимущественно на пояснице, ягодицах, тыльной поверхности конечностей, сопровождающиеся сильным зудом, температура тела не повышается, течение длительное. Для скарлатины характерны ангина, пылающий зев, бледный носогубной треугольник, симптом «малинового языка», мелкий розеолезная сыпь на гиперемированном фоне кожи.
Лечение ветряной оспы
Лечение проводится преимущественно в домашних условиях. Госпитализации подлежат только дети с осложненным течением болезни, а также больные, которых невозможно изолировать. Основой лечения является правильная организация режима, направленного на предотвращение вторичной инфекции. Симптоматическое лечение направлено прежде всего на уменьшение зуда, что достигается применением седативных средств. Чтобы ребенок не розчухувала пораженные места, ей надевают полотняные перчатки, лонгеты, обрезают ногти. Ежедневная смена одежды, постельного белья, гигиенические ванны с антисептическими средствами (раствор калия перманганата), смазывание везикул 1% спиртовым раствором бриллиантового зеленого или 1-2% раствором калия перманганата уменьшают риск присоединения бактериальной инфекции. Если же она присоединяется, показано применение антибиотиков. Как показывают исследования, ацетилсалициловая кислота у больных ветряной оспой повышает риск возникновения токсической энцефалопатии с жировой дегенерацией внутренних органов (синдрома Рейе). Поэтому желательно использовать другие противовоспалительные средства и анальгетики (анальгин, амидопирин). Гликокортикостероиды противопоказаны. Лишь при развитии витрянкового энцефалита они являются одним из средств патогенетического лечения и назначаются по жизненным показаниям. Больным тяжелыми формами проводят дезинтоксикационное терапию, возможно назначение интерферона, донорского иммуноглобулина (0,2 мл / кг), особенно больным с сопутствующими гематологическими болезнями. Надеяться предварительные результаты применения нового противовирусного препарата ацикловира при лечении больных тяжелыми формами ветряной оспы.Профилактика ветряной оспы
Больные ветряной оспой и опоясывающим герпесом подлежат изоляции до 5-го дня с момента последних высыпаний. После этого помещение проветривается, проводится влажная уборка без дезинфекции. Детей ясельного возраста (до трех лет), которые были в контакте с больными, изолируют с 11-го до 21-го дня от момента контакта.Ветряная оспа
Общая часть
Ветряная оспа — антропонозная острая вирусная инфекция с воздушно-капельным путем передачи возбудителя, встречающаяся чаще у детей. Характеризуется умеренно выраженной интоксикацией, пятнисто-везикулезной сыпью, длительной персистенцией вируса в форме латентной инфекции, активизация которой проявляется опоясывающим герпесом.Патогенез болезни связан с дерматотропностью вируса, вызывающего в эпителии развитие неглубокого некроза клеток, и нейротропностью, что обуславливает длительное сохранение вируса в задних корешках спинного мозга и спинномозговых ганглиях.
Протекает ветряная оспа с лихорадкой, симптомами общей интоксикации и характерной полиморфной сыпью в виде макул, папул и везикул, при подсыхании которых образуются корочки. Разные стадии последовательной трансформации элементов можно видеть на одном участке кожи.
Ветряная оспа считается доброкачественным заболеванием. Осложненное течение наблюдается у взрослых, новорожденных, у лиц с тяжелыми сопутствующими заболеваниями и иммуносупрессией.
Диагностируется заболевание клинически.
Лечение симптоматическое.
- Эпидемиология
Резервуаром и источником инфекции является больной человек в последние дни инкубационного периода и в первые 5-7 сут с момента появления последнего элемента сыпи. Отмечены случаи заражения от больного опоясывающим герпесом.
Механизм передачи ветряной оспы аэрозольный, реализуется воздушно-капельным путем. Возбудитель в большом количестве выделяется при кашле, разговоре и чихании. Интенсивность распространения вируса обусловлена его локализацией не только в элементах сыпи, но и на слизистой оболочке ротоглотки.
Возможно внутриутробное заражение ветряной оспой в случае болезни беременной. При заболевании в ранние сроки беременности может произойти внутриутробное заражение плода с развитием у него различных пороков развития.
Если заболевание ветряной оспой возникает в конце беременности, возможны преждевременные роды и мертворождения, а у ребенка заболевание выявляется в первые дни после рождения и носит характер генерализованной инфекции.Естественная восприимчивость к заболеванию высокая, минимум 90 %. Исключение составляют дети первых трех месяцев жизни, которые иммунны за счет материнских антител.
Распространена ветряная оспа повсеместно. В России в 1999 г. она составила в среднем 353,2 на 100000 населения. Около 50 % заболеваний приходится на возраст от 5 до 9 лет, реже заболевают дети 1-4 и 10-14 лет; около 10 % заболеваний приходится на лица 15 лет и старше.
В Москве в первом полугодии 2007 года среди инфекций, распространяющихся преимущественно воздушно-капельным путем (без учета гриппа и ОРВИ), доминировала ветряная оспа – 79,0%, что на 26,2 % больше по сравнению с аналогичным периодом 2006 года.Иммунитет к болезни стойкий, пожизненный, однако при резком снижении его напряженности у взрослых, переболевших в детстве ветряной оспой, при повторном инфицировании развивается опоясывающий герпес.
Отмечается зимне-весенняя сезонность. Заболеваемость в период сезонных подъемов составляет 70-80% от общего числа больных.
- Классификация
- По типу:
- Типичная.
- Атипичная.
- Генерализованная.
- Резидуальная.
- По тяжести:
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма. К тяжелым проявлениям ветряной оспы относят буллезную, геморрагическую и гангренозную формы.
- Буллезная форма. Характеризуется появлением в стадии высыпании одновременно с типичными везикулами больших, дряблых пузырей с мутноватым содержимым.
- Геморрагическая форма. Встречается редко у резко ослабленных больных с проявлениями геморрагического диатеза. Сопровождается развитием геморрагического синдрома.
- Гангренозная форма. Встречается крайне редко. Развивается у истощенных больных, при плохом уходе, создающем возможность присоединения вторичной инфекции.
- По течению:
- Гладкое (неосложненное) течение.
- Осложненное течение.
- По типу:
- Код МКБ-10
- В01 — Ветряная оспа.
- B01.9 — Ветряная оспа без осложнений.
- B01.0 — Ветряная оспа с менингитом (G02.0*).
- B01.1 — Ветряная оспа с энцефалитом (G05.1*)
- B01.2 — Ветряная оспа с пневмонией (J17.1*)
- B01.8 — Ветряная оспа с другими осложнениями.
www.smed.ru
Ветрянка — признаки, симптомы, способы лечения
Этиология ветряной оспы
Первая эпидемия ветряной оспы была описана в 1868 по 1874 года, после этого события болезнь приобрела значение отдельного нозологического вида, то есть её отделили от заболевания, которое имело в прошлом страшные последствия – от натуральной оспы. В 1911 году учёный из Бразилии Э. Арагао обнаружил в пузырьках сыпи тельца вируса. Временем позже выяснилось, что возбудителем ветряной оспы является никто иной, как вирус Варицелла Зостер, так же он имеет название – герпес Зостер, состоящий в семействе герпесвирусов.
Относительно классификации герпеса, вирус ветрянки относится к третьему типу, который входит в число рода Varicellovirus. Вирус размножается только в человеческом организме, попадая в окружающую среду, за 10 минут он полностью разрушается, от воздействия солнечного света, тепла и ультрафиолетового излучения.Из этого следует, что вирус сложно передаётся, через предметы быта, однако, всё же следует ограничить общее пользование посуды или белья на время течения заболевания.
Герпес Зостер имеет крупные размеры, и может быть обнаружен при наблюдении в простой световой микроскоп. Виден вирус уже в первые дни после того, как заболевание проявит себя.
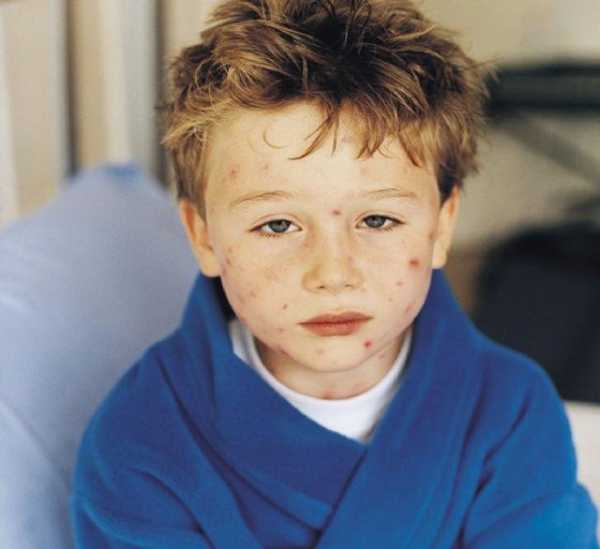
В следствие того, что вирус имеет иммуносупрессивное свойство, может появится в организме вторичная вирусная или бактериальная инфекция.
[ADSBLOCK]
Для здорового ребёнка, ветрянка не является опасным заболеванием, что нельзя сказать в отношении взрослого человека, и в особенности о беременных и новорожденных. К этому стоит добавить, что у детей или же у взрослых, находящихся в состоянии иммунодефицита, который мог быть вызван ВИЧ-инфекцией, иммунодепрессивным средствами (лекарственные вещества подавляющие иммунитет, для того, чтобы понизить процент возможного отторжения органа) в ходе трансплантации, ветрянка может вызывать серьёзные осложнения, а так же может возникать повторно.
Сыпь, которая проявляется на коже в период заболевания, позже исчезает бесследно, однако, если высыпания расчёсывать, могут оставаться рубцы, которые имеют атрофический характер. Они могут осталься в виде шромов на всю жизнь, либо на очень длительное время.
Заболевание антропонозное – это означает, что распространителем инфекции является только больной человек, от инкубационного периода, когда вирус только попадает в организм человека и начинает реплицироваться в клетках, до стадии схождения корочек сыпи. От одного к другому человеку вирус передаётся воздушно-капельным путём (аэрогенный механизм передачи). Среди взрослого населения ветряная оспа встречается очень редко в следствие того, что человек переболел ей ещё в детстве, а значит чаще всего заражаются дети от 6 месяцев до семи лет.
Вирус появляется во внешней среде из пузырьков сыпи, которые выявляют на эпителии кожи и оболочках ротовой полости, гениталий и анального отверстия, но инфицированный может распространять вирус ещё за двадцать четыре часа до появления изменений на коже, а так же остаётся распространителем инфекции в течение семи дней после того, как сыпь проходит. Вирус считается высоко контагиозным, то есть риск заразится после общения с инфицированным очень высокий, хватит мимолётного общения, для того, чтобы получить в свой арсенал этот недуг.
Классификация ветряной оспы
Ветряную оспу можно классифицировать по нескольким признакам:
По механизму появления:
- Врождённая
- Приобретённая
По форме:
- Типичная
- Атипичная:
- Гангренозная
- Геморрагическая
- Рудиментарная
- Висцеральная
По степени тяжести:
- Лёгкая
- Среднетяжёлая
- Тяжёлая
По течению:
- Гладкое (нет осложнений)
- Есть осложнения
- Присоединение инфекции
Патогенез ветряной оспы
Слизистая дыхательных путей – это входные ворота для вируса ветрянки.
Данное заболевание имеет в патогенезе шесть этапов развития:
- Первый этап это проникновение вируса и его репликация (размножение) в организме человека. Размножение вируса происходит очень быстро, когда он накапливается в большом объёме во входных воротах, он проникает в региональные лимфатические узлы.
- Второй этап – это вирусемия. После того, как вирус попал в лимфатические узлы он проникает в кровь, и по средствам этого разносится по всему организму и стремится к тропным органам: кожа, нервная система и слизистые оболочки. Появления вируса в крове вариабельно во времени, что отображается на волнообразном подъёме температуры, а так же влияет на постепенное увеличение пузырьков сыпи на коже.
- Третий этап – развитие воспаления на коже. После того как вирус Зостер попадает в кожу, а именно в её шиповидный слой, который богат капиллярами, начинается их расширение, что на коже фиксируется в виде красного пятнышка. Воспаление вызывает отёк и привлекает на это место макрофаги и лимфоциты, которые инфильтрируют участок, в следствие этого на коже возникает папула (узелок, бесполосное образование). Клетки шиповатого слоя подвергаются баллонирующей дегенерации, а именно, они растут в объёме из-за того, что в них накапливается жидкость, клетки отдаляются друг от друга, между ними образуется полость, которая заполняется лимфой — образуется везикула. Исчезновение везикулы начинается с того, что экссудат (в данном случае лимфа) рассасывается. Верх везикулы западает, а позже заживает. Вирусемия способствует тому, что вирус попадает так же во внутренние органы и нервную систему.
- Пятый этап – начало иммунного ответа. В иммунном ответе принимают непосредственное участие врождённые факторы и Т-лимфоциты CD8 и CD16, а так же интерферон. В ходе иммунного ответа образуются антитела, которые создают стойкую иммунную защиту. А так же способствуют исчезновению вируса из крови.
- Шестой этап – пожизненное нахождение вируса в нервных ганглиях. И только сильное иммунодепрессивное состояние может повлиять на то, что возникнет повторное проявление инфекции, но уже по форме опоясывающего лишая.

Клиника и симптомы ветряной оспы
В клинической картине выделяют пять стадий заболевания:
- Первая стадия или инкубационный период – это момент, когда инфекция проникает в организм и размножается в нём. Этот период длится две недели. На данном этапе симптомы ветрянки не проявляются и инфицированный человек не заразен.
- Вторая стадия – первые клинические проявления заболевания, связаны они с тем, чем из первичного очага вирус попадает в кровь, на это действо начинает организовывать ответ иммунная система человека. Для этого периода заболевания характерно повышение температуры до субфебрильных цифр 37,0 – 37,6 градусов, нарушение внимания, концентрации человека, появляются головные боли, ощущается слабость, снижается работоспособность, всё это проявление астенического синдрома, который длится до двух дней. Когда проявляются первые симптомы заболевания человек становится распространителем инфекции.
- Третья или острая стадия, характеризуется распространением с током крови вируса до нервных клеток и клеток кожи. Вирус персистирует в корешках спинного мозга, но в состоянии стабильного иммунного ответа он не проявляет никакой активности в отношении нервной системы. Однако, на коже, напротив, проявляется основной симптом заболевания – сыпь размером 0,4 – 0,5 см, которая сохраняется на эпителии до недели. Причина возникновения и характер сыпи был описан выше. В этот момент температура перескакивает субфебрильные цифры и может дорасти до 39 градусов,
- Четвёртая стадия или выздоровление наступает на 3-ей неделе болезни. Сыпь исчезает, а состояние у больного заметно улучшается. Через семь дней, после того, как исчезает сыпь с тела, больной перестаёт быть опасным для других людей.
- Несмотря на то, что случилось чудное выздоровление, может произойти так, что возникнет острая вторичная стадия, которая проявляется тогда, когда у человека наблюдается сильно ослабленный иммунитет. В этот период высыпания будут сосредоточены непосредственно в тех местах, в которых были поражены нервные ганглии, чаще всего это живот, область подмышек, это и дало название вторичной стадии, как опоясывающий герпес или лишай.
Хочется обратить внимание на то, что для данного этапа заболевания не обязательно появление сыпи, симптомами могут стать боли, которые проявляются по ходу нерва, который был поражён вирусом. Больной также опасен для здорового населения, как и при первичном проявлении заболевания.
Описание сыпи при ветрянке
Сыпь – очень важный симптом, на нём необходимо сосредоточить внимание, потому как, если не проводить никаких лабораторных исследований, именно он укажет нам на то, что перед нами ветрянка время болезни которой может зависеть от разных факторов. Для того, чтобы провести различие между ветрянкой и сыпью при других инфекционных или аллергических заболеваниях, надо знать некоторые её особенности:
- Сыпь локализуется на волосистой части головы, шее, на груди, руках, животе и ногах, реже сыпь можно увидеть на слизистых оболочках век, рта, анального отверстия и гениталий.
- Сыпь имеет полиморфный характер, это значит, что на коже можно наблюдать, как обычные точки покраснения, так волдыри и корочки, это указывает на различные стадии развития сыпи.
- Размер сыпи 0,4-0,5 см
- Даже если на теле появились четыре или пять красных точек, если это сыпь при ветрянке, а не укус того же комара, то будет отмечаться повышение температуры.
- Сыпь не появляется локализовано в одном месте, отдельные её элементы видны по всему телу.
- Сыпь каждый день изменяется, старые высыпания превращаются в маленькие бугорки, через день они заполняются лимфой, и возникают
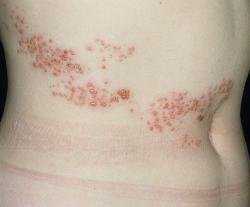 волдыри, в это время могут появляться подсыпания – красные точки, это и есть полиморфность сыпи. Четвёртый день – день когда волдырь лопается и на его месте появляется эрозия, затем – корка, и корка отпадает по итогу, не оставляя никакого следа.
волдыри, в это время могут появляться подсыпания – красные точки, это и есть полиморфность сыпи. Четвёртый день – день когда волдырь лопается и на его месте появляется эрозия, затем – корка, и корка отпадает по итогу, не оставляя никакого следа. - На стадии появления корочки, появляется сильный зуд.
Атипичные формы ветрянки
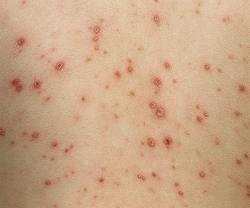
Помимо типичной формы, ветрянка – оспа, которая может иметь атипичный характер течения, различают четыре формы атипичного проявления болезни:
Рудиментарная форма проявляется у детей, которые имеют остаточный специфический иммунитет, или же у тех, кто во время бессимптомного периода получал иммуноглобулины, эритромассу или сыворотку крови. Это наиболее лёгкая форма течения, продромальный период выражен настолько слабо, что его принимают за обычную усталость, пока не начнёт проявляться пятнистая сыпь, которая не всегда будет переходить в форму волдыря. Температура тела сохраняется в пределах нормы.
Самое тяжёлое течение имеет геморрагическая форма. Эта форма возникает у людей с иммунодепрессивным состоянием, а так же у больных, которые получали лечение гормональными препаратами, а именно, глюкокортикоидные средства и цитостатики. Для этой формы характерен выраженный продромальный период, высокая температура и сильная интоксикация, поражаются внутренние органы, а в везикулах можно наблюдать кровяное содержимое. Кровотечения ЖКТ, из носа, гематурия и кровохаркание могут сопровождать заболевание. Данная форма имеет неблагоприятный прогноз и может завершиться летальным исходом.
У недоношенных детей можно наблюдать висцеральную форму заболевания, а так же у детей – подростков с иммунодепрессивным синдромом. Поражается нервная система и внутренние органы (лёгкие, печень, почки), всё это сопровождается сильной интоксикацией, обильной сыпью и высокой температурой. Эта форма так же может иметь летальные последствия.
Гангренозная форма характерна для людей с ИДС, как и формы описанные выше, возникает реже, чем остальные виды. Пузыри при этой форме имеют большой размер, на них быстрее появляется корочка, с ограниченной зоной некротизированных тканей, после отпадения корочки остаётся язва. Эта форма может вызвать появление сепсиса.
Особенности течения ветрянки у взрослых
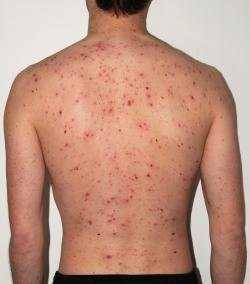
Итак, как появляется ветрянка у детей было описано выше, однако, на данном этапе хочется привлечь внимание к тому, какие есть особенности течения заболевания у взрослого населения. Лучше всего сразу рассмотреть симптомы болезни. После двадцати лет заболевание протекает в средне тяжёлой или же в тяжёлой форме. Первые клинические проявления сходны с симптоматикой при отёке мозга, а так же указывают на то, что болезнь вовлекла и периферическую нервную систему.
Выраженная интоксикация сопровождается скачком температуры до сорока градусов. Высыпания появляются намного больше и не сходит дольше нежели в детском возрасте. Очень часто присоединяется гноеродная флора, которая влияет на то, что везикулы переходят в форму пустул, что вызывает появление рубцов на коже. Возможно развитие абсцесса или флегмоны.
Часто ветрянка оспа у взрослых имеет атипичный характер.
Осложнение ветряной оспы
Ветрянка – болезнь, которая имеет высокий благоприятный прогноз, однако может иметь некоторые осложнения:
- Поражение, которое имеет характер герпетического и распространяется на органы дыхательной системы (трахеит, ларингит, пневмония).
- Поражение органов участвующих в детоксикации организма (абсцесс печени, нефрит, гепатит).
- Поражение нервной системы, как центральной, так и периферической (мозжечковая атаксия, парезы мышц и т.д).
- Поражение сердечно-сосудистой системы (геморрагический синдром, миокардит, тромбофлебит).
- Поражение суставов и мышц (миозит, артирит, фасцит).
Диагностика
Для того, чтобы правильно поставить диагноз и начать рациональное лечение, необходимо выяснить кто же возбудитель заболевания, в данном случае искать возбудитель ветрянки.
Для этого используют следующие лабораторные методы:
- Экспресс-диагностика — реакция иммунофлуоресценции – обнаружение антител к вирусу.
- Серологический метод – определение антител.
- Вирусологический — выделение вируса из пустул.
- Молекулярно-генетический – выделение из везикул жидкости ДНК вируса.
Так же для постановки используют наружный осмотр сыпи, анамнез заболевания и эпидемиологические данные.
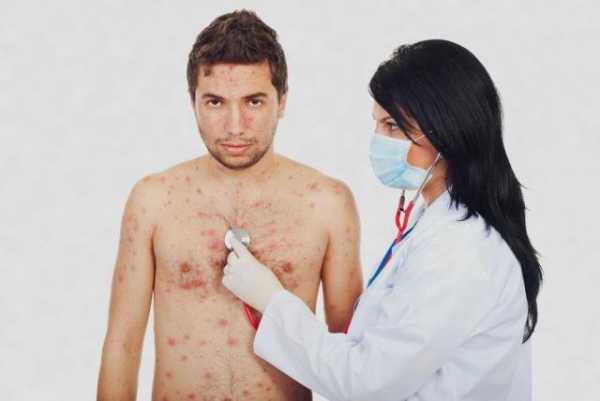
Лечение
Если заболевание имеет типичную форму и лёгкую степень течения, лечение ветрянки допустимо в домашних условиях. При остальных вариантах развития показана госпитализация.
Для того, чтобы избежать осложнений и как можно скорее избавить больного от заболевания, ему необходим тщательный уход за телом и слизистыми оболочками! Рекомендуется два раза в день принимать гигиенический душ и менять нательное бельё.
Этиотропная терапия заключается в приёме вироцидных препаратов:
- Пранобекс
- Ацикловир (эффективен в первые сутки появления сыпи, наносить мазь на поражённые участки тела. При тяжёлых формах, на поздних сроках Ацикловир рекомендуется вводить внутривенно).
- Валацикловир (детям после 12 лет).
- Фамцикловир (детям от 17 лет).
Препараты интерферона, так же хорошее оружие в борьбе с недугом:
- Виферон (если свечи, то необходимо по одной два раза в день от пяти до десяти дней) Детям в возрасте до семи лет лучше принимать виферон – 1, а тем кто достиг школьного возраста – виферон-2.
- Капиферон
- Генферон лайт
Среднетяжёлая и тяжёлая степень никак не обойдутся без иммуноглобулинов.
И наконец, антибиотики назначаются, если заболевание проходит с осложнениями или в атипичной форме.
Если появились высыпания в ротовой полости, всякий раз после еды необходимо полоскать рот. Лучше всего сделать раствор в который будет входить настой ромашки, календулы, фурацилин и кипячёная вода.
Сыпь можно подсушивать и обеззараживать при нанесении на место поражения однопроцентного раствора бриллиантового зелёного.
Все это рекомендации для того случая, когда нет возможности срочно обратиться к врачу. Само собой, самолечение — злейший враг, который может привести к самым срьезным последствиям. В ПЕРВУЮ ОЧЕРЕДЬ НЕОБХОДИМО ПОЗВОНИТЬ В СКОРУЮ ИЛИ ОБРАТИТЬСЯ В БОЛЬНИЦУ!
simptomed.ru
62. Клиника, диагностика и лечение ветряной оспы у детей
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, передающееся воздушно-капельным путём, характеризующееся лихорадкой, умеренно выраженной интоксикацией и распространённой везикулёзной сыпью.
Клиническая картина. Инкубационный период 11—21 день. Характерно появление сыпи на лице, волосистой части головы, туловище и в меньшей степени на слизистых оболочках, что сопровождается повышением температуры тела, нарушением самочувствия, снижением аппетита, головной болью. Ветряночная сыпь представлена в виде мелких пятнисто-папулезных элементов, которые очень быстро (в течение нескольких часов) превращаются в пузырьки с прозрачным, а позднее мутным содержимым. Они располагаются на неинфильтрированном основании, окружены едва выраженной, очень узкой каймой гиперемии. Размер их не превышает, как правило, 4—5 мм. Пузырьки подсыхают через 1—2 дня, при этом образуются тонкие буроватые корочки. Отпадая, они не оставляют следов. Высыпание происходит не одновременно, а отдельными «толчками» через 1—2 дня. Это создает впечатление полиморфизма сыпи. На коже одновременно можно видеть свежие ее элементы (пятна, папулы, пузырьки) и корочки. При каждом новом высыпании отмечается подъем температуры тела. Сыпь сопровождается зудом. Общая продолжительность высыпания колеблется от 2—3 до 7—8 дней. В периферической крови отмечается лейкопения, иногда с относительным лимфоцитозом.
Иногда в начале заболевания, предшествуя высыпанию или вскоре после него, отмечают быстро исчезающую эритематозную скарлатиноподобную сыпь, которая часто сопровождается лихорадкой. Эту сыпь принято называть реш (от англ. rach — сыпь).
Между обилием ветряночной сыпи, лихорадкой и другими общими симптомами заболевания имеется определенный параллелизм. При единичных элементах сыпи самочувствие существенно не меняется, температура тела может быть близкой к норме. При обильной сыпи лихорадка держится несколько дней, возможна гипертермия.
В соответствии с выраженностью сыпи и общих явлений выделяют легкие, среднетяжелые и тяжелые формы болезни. При легких формах болезни сыпи немного, слизистые оболочки могут быть не изменены, температура тела в пределах 38°С. При тяжелой форме с обильным высыпанием резко нарушено самочувствие, температура тела повышается до 39,5-40,0°С, возможно развитие специфической пневмонии. В таких случаях в легких при рентгенологическом обследовании обнаруживают обильные мелкие очаги затемнения, в мокроте содержиться примесь крови, состояние больных бывает очень тяжелым. Реже наблюдают поражения других внутренних органов. В отдельных случаях у ослабленных детей, страдающих заболеваниями крови, леченных цитостатиками и кортикостероидами, появляются пузырьки с геморрагическим содержимым, кровоизлияния в кожу и слизистую оболочку (геморрагическая форма).
Диагноз и дифференциальный диагноз. Диагностика типичных форм ветряной оспы в разгар заболевания не трудна и осуществляется на основании следующих данных:
1) наличие пузырьковой сыпи с прозрачным содержимым без выраженных воспалительных явлений, без инфильтрации оснований пузырьков;
2) обнаружение одновременно с везикулами корочек и папул;
3) разбросанность элементов по всему телу даже при скудном высыпании;
4) повышение температуры тела и нарушение самочувствия в период высыпания.
Указанные черты позволяют отличить ветряную оспу от другой патологии со сходными кожными изменениями.
Чаще всего ветряную оспу приходится дифференцировать от гнойничковых сыпей и строфулюса. Пиодермия и импетиго отличаются от ветряной оспы локализацией элементов, сгруппированных обычно на каком-либо одном участке кожи: у детей с хроническим гнойным отитом — на щеке, шее, вокруг ушной раковины; с гнойным ринитом, синуситом — вокруг носа, на верхней губе и т. д. При этом содержимое элементов не прозрачное, а гнойное, корки массивные, грубые, гнойные.
Строфулюс представляет собой плотные узелковые элементы, расположенные преимущественно на разгибательной поверхности рук и ног. Часть элементов имеет точечный пузырек на верхушке, но при этом его основание очень массивное, плотное, что существенно отличает его от ветряночного пузырька. Точечные корочки, образующиеся при расчесе элементов строфулюса, также не похожи на более крупные, сидящие на неизмененной коже плоские корочки при ветряной оспе.
В летнее время иногда возникает необходимость дифференцировать ветряную оспу от изменений, появляющихся на коже от укуса комаров. Элементы в таких случаях располагаются лишь на открытых частях тела в виде корочек и узелков, пузырьков не бывает.
Лечение. Решающее значение имеют меры, направленные на предупреждение вторичной бактериальной инфекции. Это особенно важно при обильном высыпании у детей раннего возраста. Следует коротко остричь ногти, соблюдать строжайшую гигиену содержания больного. Рекомендуются ежедневная смена нательного и постельного белья и гигиенические ванны с добавлением перманганата калия (до розового цвета воды). Элементы сыпи 2—3 раза в день смазывают спиртом или 1% спиртовым раствором бриллиантового зеленого.
В случаях осложнения ветряной оспы пиодермией, особенно у детей раннего возраста, целесообразно назначение антибиотиков.
При тяжелой ветряной оспе, помимо местного лечения, показано обильное питье, дезинтоксикационная терапия, иммуноглобулин 0,2 мл на 1 кг массы, интерферон, цитозар.
Неврологические осложнения требуют специального лечения с участием невропатолога.
studfile.net
63. Ветряная оспа. Этиология. Эпидемиология. Патогенез. Клиника. Диагностика. Осложнения. Лечение. Профилактика
Ветряная оспа — острое высококонтагиозное инфекционное заболевание, сопровождающееся повышением температуры тела и появлением на поверхности кожи и слизистых оболочек характерной пятнисто-пузырьковой сыпи.
Эпидемиология и Этиология
Возбудитель ветряной оспы относится к семейству герпесвирусов.Вирус неустойчив во внешней среде, быстро инактивируется дезинфекционными средствами, при высыхании, температуре свыше 60° С, но хорошо сохраняется при низкой температуре. У человека вирус вызывает ветряную оспу и опоясывающий лишай (герпес-зостер).
Ветряная оспа — атропоноз. Человек становится источником инфекции за 6-7 ч до начала заболевания и перестает быть им не позднее 5-го дня после прекращения свежих высыпаний. Источником инфекции являются также больные герпесом.Механизм передачи инфекции. Ветряная оспа — типичная воздушно-капельная инфекция. Доказана возможность распространения вируса по воздуху за пределы комнаты, где находится источник инфекции, через открытые двери, систему вентиляции и т. д.; территория, по которой может распространяться инфекция, ограничивается зданием, где находится больной.Иммунитет. Новорожденные дети первые 2 мес жизни имеют пассивный материнский иммунитет, после чего они становятся восприимчивыми. После перенесения инфекции устанавливается стойкий иммунитет. Повторные заболевания очень редки.При ветряной оспе наблюдается четко выраженная зимняя сезонность.Ветряная оспа — типичная детская инфекция. Максимальное число заболевших приходится на возрастную группу 2-4 года. Дошкольники составляют около 80% больных. Патогенез
Входными воротами для возбудителя является слизистая оболочка верхних дыхательных путей. Инкубационный период от 11 до 23 дней, в среднем — 15 дней. Вирус имеет тропизм к эктодермальной ткани, с чем связано возникновение экзантемы на коже и энантемы на слизистых оболочках. В этих элементах находятся возбудители, которые из распадающихся элементов экзантемы и энантемы интенсивно выделяются во внешнюю среду. Ветряная оспа — острое заболевание, возникающее при первичном заражении человека. Предполагают, что вирус проникает в ганглии задних корешков спинного мозга и длительно там сохраняется. Через много лет при различных провоцирующих факторах вирус активируется и дает высыпания пузырьков, как и при ветряной оспе, на участке кожи, иннервируемом пораженным нервом.
Клиника
Начальный (продромальный) период короткий и не имеет выраженной клинической симптоматики, продолжается чаще всего около суток (реже два дня). Проявляется в виде умеренно выраженной слабости, недомогания, ухудшения аппетита, субфебрильной температуры. Обычно эти признаки остаются незамеченными и кажется, что болезнь сразу начинается с появления сыпи. Период высыпания является наиболее характерным проявлением ветряной оспы. Первые элементы сыпи могут появиться на любом участке кожи: животе, бедрах, плечах, груди, а также на лице и голове. В отличие от натуральной оспы, лицо поражается позже туловища и конечностей и сыпь здесь менее выражена. Элементы сыпи появляются у больных ветряной оспой как бы отдельными толчками с интервалом в 24-48 ч. Новые элементы появляются между старыми и общее число их увеличивается. Толчкообразность высыпания объясняет и «ложный» полиморфизм экзантемы. Отдельные элементы проделывают следующую динамику развития. Вначале появляется пятно округлой или овальной формы диаметром от 5 до 10 мм, затем чаще в центре пятна появляется папула, которая превращается в везикулу, заполненную прозрачным содержимым. Образовавшиеся пузырьки имеют различную форму (округлую, куполообразные, продолговатые). Размеры пузырьков от булавочной головки до 8—10 мм в диаметре. Пузырьки довольно мягки на ощупь. В течение последующих 1—2 сут везикула переходит в стадию подсыхания. Иногда содержимое везикулы подсыхает и образуется поверхностная корочка, которая быстро отпадает. В других случаях содержимое пузырька мутнеет; образуется пустула, формируется и понемногу сморщивается светло-коричневая корочка, которая к 6-8-му дню отпадает, не оставляя после себя рубцов. Но иногда остаются небольшие рубцы, которые чаше исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи. Конечно, бывают случаи, когда на всем протяжении болезни появляется лишь один элемент или даже абортивные формы без сыпи, но такие заболевания остаются нераспознанными. Время, которое проходит от появления первых элементов сыпи и до отпадения корочек, обычно равно 2—3 нед. Характерным проявлением ветряной оспы является развитие элементов сыпи не только на коже, но и на слизистых оболочках (энантема). Она появляется в те же сроки, что и экзантема, но наблюдается лишь у части больных (у 20—30%). Энантема располагается на твердом небе, на слизистых оболочках щек, деснах, языке, на задней стенке глотки, а у девочек даже на слизистых оболочках половых органов. Ветряночные пузырьки напоминают герпес или афты, однако пузырьки быстро повреждаются и образуются небольшие поверхностные язвочки (эрозии). Болезнь может протекать и при нормальной температуре, а при более тяжелых, редко встречающихся, формах температура может быть в пределах до 39°С и выше. Температура держится чаще 3—6 дней. Обычно ветряная оспа протекает доброкачественно, но при развитии буллезной, геморрагической или гангренозной формы заболевания возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты.
Диагностика
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины.
Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании с интенсивностью, пропорциональной общей интоксикационной симптоматике.
Вирусологическое исследование подразумевает выявление вирионов при электромикроскопии везикулярной жидкости, окрашенной серебрением. Серологическая диагностика имеет ретроспективное значение и производится с помощью РСК, РТГА в парных сыворотках.
Лечение
При легкой форме Коламин
Тяжелой –Ацикловир
При гнойных антибиотики
Осложнения.
В подавляющем большинстве случаев течение ветряной оспы доброкачественное, осложнения отмечаются не более чем у 5% больных. Среди них преобладают заболевания, вызванные вторичной инфекцией: абсцессы, флегмоны, в тяжелых случаях – сепсис. Опасным, трудно поддающимся терапии осложнением является вирусная (ветряночная) пневмония. В некоторых случаях ветряная оспа может провоцировать кератит, энцефалит, миокардит, нефрит, артриты, гепатит. К осложнениям склонны тяжелые формы заболеваний у взрослых, в особенности при сопутствующих хронических патологиях и ослабленной иммунной системе. У детей осложнения отмечаются в исключительных случаях.
Профилактика
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Больных изолируют на 9 дней с момента появления высыпаний, контактировавшие с больными дети разобщаются на 21 день. В случае если день контакта с больным точно определен, ребенок не допускается в детский коллектив с 11 по 21 день после контакта. Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
studfile.net
Ветряная оспа (ветрянка) | Медицинская практика

Ветряная оспа
Ветряная оспа — острое вирусное заболевание с воздушно-капельным путём передачи.
Ветряная оспа (ветрянка) характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением. Вызывается вирусом семейства Herpesviridae — варицелла-зостер (Varicella Zoster). Вирус варицелла-зостер является причиной двух клинически несходных заболеваний: ветряной оспы, возникающей преимущественно в детском возрасте, и опоясывающего герпеса, или опоясывающего лишая, клинические проявления которого наблюдаются, как правило, у людей зрелого возраста.
Ветряная оспа проявляется в виде генерализованной розеолезно-везикулезной сыпи; опоясывающий герпес — высыпаниями сливного характера на одном или нескольких расположенных рядом дерматомах. Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно, однако, если сыпь расчесывать (повреждать ростковый слой), то на месте везикулы остается атрофический рубец.
Если ветряная оспа является первичной инфекцией вируса варицелла-зостер, то опоясывающий герпес, в подавляющем большинстве случаев, — это результат активизации латентного вируса варицелла-зостер.
Эпидемиология ветрянки
Источник инфекции — больной человек, представляющий эпидемическую опасность с конца инкубационного периода и до отпадения корочек. Возбудитель распространяется воздушно-капельным путём. Заболевают в основном дети в возрасте от 6 месяцев до 7 лет. Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.
У лиц с тяжелым иммунодефицитом различной этиологии (в редком случае при ВИЧ-инфекции и у пациентов после пересадки органов; часто при акклиматизации, снижении иммунитета, вызванном сильным стрессом) возможно повторное заражение.
Этиология ветрянки
Возбудителем ветряной оспы является видимый в обычный световой микроскоп вирус крупных размеров, который с 3—4-го дня обнаруживается в содержимом оспенных пузырьков. Вирус ветряной оспы нестоек во внешней среде — он быстро погибает при воздействии солнечного света, нагревании, ультрафиолетовом облучении. Вне организма, на открытом воздухе выживаемость вируса примерно 10 минут. Возбудитель ветряной оспы относится к вирусам группы герпеса третьего типа (альфагерпес, тип 3).
Восприимчивость к ветряной оспе уникальна — она составляет 100 %. Заразными больные ветряной оспой становятся за 20—24 ч до появления сыпи и остаются ими до 5-ого дня с момента регистрации последнего элемента сыпи. Передаётся ветряная оспа воздушно-капельным путём от больного при разговоре, кашле, чихании. Считается возможным заражение плода от матери во время беременности, что может приводить к врождённым уродствам, однако по некоторым статистическим данным заболеваемость беременных женщин ветрянкой обычно не превышает 0,5—0,7 случаев на 1000.
Патогенез ветрянки
Вирус проникает в организм через слизистые оболочки верхних дыхательных путей и внедряется в эпителиальные клетки слизистой оболочки. Затем вирус проникает в кровь и фиксируется в коже, вызывая в её поверхностном слое патологический процесс: ограниченное расширение капилляров (пятно), серозный отёк (папула), отслоение эпидермиса (везикула).Из-за размножения вируса и аллергического ответа организма возникают лихорадка и другие общие неспецифические проявления инфекции. После болезни возникает стойкий иммунитет, однако, при значительном ослаблении иммунитета возможно повторное заражение (редко).
Возбудитель может персистировать в организме всю жизнь и в результате различных провоцирующих факторов он активируется и вызывает локальные кожные высыпания — опоясывающий лишай.
Клиническая картина ветрянки
В течение ветряной оспы выделяют следующие периоды: инкубационный, продромальный период, периоды высыпания и образования корочек.
- Инкубационный период для больных в возрасте от 30 лет составляет 11—21 день, до 30 лет 13—17 дней (в среднем 14).
- Продромальный период наступает в течение 1—2 суток до начала высыпания (в некоторых случаях продромальный период отсутствует и заболевание манифестирует появлением сыпи).
Надо особо отметить, что продромальные явления у детей могут быть не выражены. У взрослых продромальные явления проявляются чаще и протекают тяжелее (головная боль, пояснично-крестцовые боли, лихорадка).
- Период высыпания у большинства детей протекает без особых нарушений общего состояния, лихорадочное состояние совпадает с периодом массового появления сыпи, высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
У взрослых высыпание часто бывает массивным, сопровождается повышением температуры тела, общетоксическими явлениями, сильным зудом.
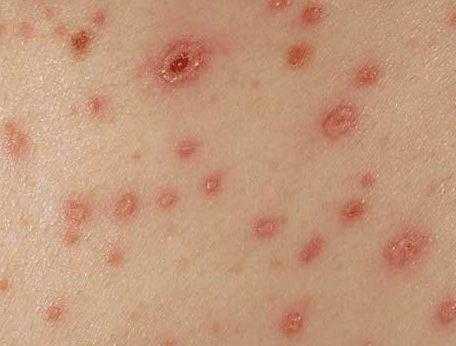
Образовавшаяся сыпь имеет вид розовых пятен величиной 2—4 мм, которые в течение нескольких часов превращаются в папулы, часть которых, в свою очередь, становится везикулами. Везикулы однокамерные, окружены венчиком гиперемии. Через 1—3 дня они подсыхают, образуя поверхностные корочки темно-красного или коричневого цвета, которые отпадают на 2—3-й неделе. Поскольку высыпания появляются повторно, сыпь имеет полиморфный характер, то есть на ограниченном участке можно увидеть одновременно пятна, папулы, везикулы и корочки.
Одновременно с кожными высыпаниями, на слизистых оболочках появляется энантема. Это пузырьки, которые быстро мацерируются, превращаясь в язвочку с желтовато-серым дном, окружённую красным ободком. Чаще энантема ограничивается 1—3 элементами. Заживает энантема в течение 1—2 дней.
Лихорадочный период длится 2—5 дней, иногда — до 8—10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7-9 дней. Обычно ветряная оспа протекает доброкачественно, но при развитии буллёзной, геморрагической или гангренозной формы заболевания возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты.
Ветряная оспа у беременной женщины не рассматривается врачами как показание к искусственному прерыванию беременности. При заражении ветрянкой во время беременности в сроки до 14 недель риск для плода составляет 0,4 %, а при заражении в сроки от 14 до 20 недель — не более 2 %. После 20 недель для ребенка риска фактически нет. Лечение специфическим иммуноглобулином во время беременности резко снижает даже этот очень маленький риск для будущего ребенка.
Лечение ветрянки
| Несмотря на интенсивные исследования в сфере разработки перспективных противогерпетических препаратов, инфекции, вызванные вирусом герпеса, являются малоконтролируемыми. Это связано с трудностями непосредственного влияния на вирусы, находящиеся в клетках организма. Поэтому ассортимент эффективных лекарств против ветряной оспы относительно небольшой. |
Использование интерферона (свечи Виферон, капли в нос Гриппферон) уменьшает (иногда предотвращает) подсыпание, уменьшает число осложнений, облегчает течение болезни. Для лечения используются ациклические нуклеозиды (при отсутствии противопоказаний), например, Ацикловир.
На современном этапе внедрены в медицинскую практику такие лекарственные препараты из растительного сырья, как:
Флакозид (flacosidum), международное наименование: Глюкопиранозидметилбутенилтригидроксифлаванол (Glucopyranosidemethylbuteniltrihydroxyflavanol), получаемый из листьев бархата амурского (Phellodendron Amurensis Rupr.) и листьев бархата Лаваля (Phellodendron Amurensis var. Lavallei Spraque), семейство рутовых (Rutaceae).
Следующим препаратом является Алпизарин (Alpisarinum), международное наименование: Тетрагидроксиглюкопиранозилксантен (Tetrahydroxyglucopyranosilxanten). Получают из травы копеечника альпийского (Hedysarum alpinum L) и копеечника желтушного (H.flavescens), семейства бобовых (Fabaceae).
Хелепин (Helepinum), международное наименование: Леспедезы копеечниковой экстракт (Lespedezae extract) — очищенный экстракт из надземной части леспедеции копеечниковой (Lespedeza hedysazoides (Pall.) Kitag.), семейство бобовых (Fabaceae).
Госсипол (Gossipolum), международное наименование: Хлопка семян экстракт+Хлопчатника экстракт (Gossypii semenis extract+Gossypii radicibus extract) — натуральный пигмент полифенольной природы, получаемый при переработки семян или корней хлопчатника (Gossipium sp.), семейство мальвовых (Malvaceae). Препарат обладает химио-терапевтической активностью по отношению к разным штаммам вирусов, в том числе к дерматотропным штаммам вируса герпеса. Обладает также слабым действием в отношении грамположительных бактерий. Применяют в виде 3 % линимента (Linimentum Gossipoli 3 %) — жёлтой или жёлтой с зеленоватым оттенком густой массы со своеобразным запахом.
Постельный режим следует соблюдать в течение всего лихорадочного периода. Показаны дезинтоксикационная терапия, в случае кожного зуда приём антигистаминных препаратов. Необходимо всячески избегать перегрева: чем больше заболевший будет потеть — тем больше будет зуд, независимо от принятых препаратов.
Местное лечение в местах поражения предусматривает обработку кожи дезинфицирующим раствором для профилактики бактериальных заражений (Раствор Кастеллани). Причем образуются корочки вне зависимости от того, мазали сыпь или нет. Применение ультрафиолетового облучения может быть показано для ускорения отпадения корочек.
Для уменьшения зуда и подсушивания везикул при ветряной оспе эффективно использование синтетических танинов. На сегодняшний день единственным доступным синтетическим танином является фенол-метаналь-мочевины поликонденсат (торговое название Деласкин (Delaskin)). Деласкин используется в виде порошка (0,4 %), крема (0,4 %) и добавок в ванны (0,006-0,04 % после разведения). Также используют раствор бриллиантового зелёного.
Приём антибиотиков имеет смысл только при осложнениях.
Для снижения температуры широко используется парацетамол. По рекомендации врача также можно применять ибупрофен. Аспирин и содержащие его продукты не должны даваться детям с ветрянкой (как и любой другой болезнью, вызывающей лихорадку), так как имеется риск возникновения тяжёлого и потенциально смертельного синдрома Рея.
Прогноз
Прогноз при ветряной оспе обычно благоприятный. Рекомендуется не срывать корочки во избежание остаточных следов.
Ряд авторов, в том числе практикующих врачей, рекомендует не «прятать» детей от заболевания ветряной оспой, мотивируя эту точку зрения тем, что в детском возрасте заболевание переносится обычно легко, болеют ветряной оспой один раз в жизни, а риск осложнений у взрослого намного выше и переносит взрослый болезнь значительно тяжелее. Также при осложнениях на теле могут остаться следы от сыпи. При заболевании во взрослом возрасте смертельный исход встречается чаще. С другой стороны, вирус ветряной оспы склонен к персистенции, как и вирус простого герпеса, и при ослаблении иммунитета (вследствие старения организма, химиотерапии злокачественных опухолей, и т. д.) может возникнуть рецидив в виде опоясывающего лишая (в то время как повторное заболевание собственно ветряной оспой встречается очень редко).
Профилактика ветрянки и мероприятия в очаге
Методом специфической профилактики является вакцинация.
Вакцина была разработана Митиаки Такахаси в 1974 году в Японии в лабораториях Фонда Бикен. Полученный вакцинный штамм был назван Ока (в честь мальчика, из везикул ветряночной сыпи которого был выделен вирус). Первая вакцина получила название «Окавакс». Впоследствии японские разработчики передали штамм Ока фармацевтическим компаниям Merck & Co и GlaxoSmithKline, которые модифицировали штамм и разработали ещё две вакцины: «Варивакс» и «Варилрикс». В США вакцинация против ветряной оспы с использованием вакцины «Варивакс» проводится с 1995 г., вакцина включена в схему национального прививочного календаря. На территории Российской Федерации первой была зарегистрирована вакцина для профилактики ветряной оспы — «Варилрикс» (GlaxoSmithKline Biologicals S.A.) в 2008 г., а с 2009 г. вакцинация стала широко применяться в рамках региональных программ иммунизации. В ряде стран Европы (напр., в Великобритании), вакцинация рекомендуется только лицам, находящимся в группе риска. В 2010 году в России зарегистрирована оригинальная японская вакцина «Окавакс».
Вакцина формирует стойкий иммунитет на долгие годы. В исследовании, проводившимся в Японии, было доказано, что через 20 лет после вакцинации вакциной «Окавакс» провакцинированные имели практически стопроцентный иммунитет и ни у одного заболевание не развилось.
Прививка производится по следующей схеме:
- вакцина «Окавакс»: все лица старше 12 месяцев — 1 доза (0,5 мл) однократно
- вакцина «Варилрикс»: все лица старше 12 месяцев 1 доза (0,5 мл) двукратно с интервалом введения 6-10 недель;
- экстренная профилактика (любой из вакцин): 1 доза (0,5 мл) в течение первых 96 часов после контакта (предпочтительно в течение первых 72 часов).
В случае заболевания человек обычно изолируется на дому. Изоляция прекращается через 5 дней после последнего высыпания. Для детей, посещающих организованные детские коллективы, существует предусмотренный инструкцией порядок допуска в детские учреждения. Дезинфекция ввиду нестойкости вируса не проводится, достаточно частого проветривания и влажной уборки помещения.
Запишитесь в лучшую клинику Вашего города!
Поделись статьей!
Еще статьи на эту тему
Теги: вирус, кровь, лечение, осложнения, плод
Рубрика: Инфекционные болезни
medpractik.ru
Ветряная оспа («ветрянка») — Профилактика заболеваний
Эта инфекция была названа « ветрянкой» в связи со своей заразностью. Ее распространение происходит словно со скоростью ветра. Ребенок может заразиться ветряной оспой, зайдя в лифт после больного человека. После появления больного ребенка в школе или детском саду, через некоторое время заболевает большинство детей.
Ветряная оспа относится к числу наиболее распространенных заболеваний детского возраста. За последние годы заболеваемость ветрянкой в России увеличилась почти в 2 раза. Преимущественно болеют дети в возрасте от 1 до 10 лет, максимальная заболеваемость отмечается среди детей в возрасте 3-4 лет. Дети до 6 месяцев практически не болеют ветряной оспой, т.к. мать передает им собственный иммунитет через плаценту и во время грудного вскармливания. Пик заболеваемости отмечается в осенне-зимний период.
Что такое ветряная оспа?
Ветряная оспа – острая вирусная инфекция с воздушно-капельным путем передачи, характеризующаяся появлением на коже и слизистых оболочках сыпи в виде мелких пузырьков.
Возбудителем ветряной оспы является вирус Varicella zoster, относящийся к семейству герпетических вирусов. Во внешней среде вирус неустойчив и быстро погибает.
Единственным источником инфекции является человек. Восприимчивость к ветряной оспе очень высокая.
 Больные становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и до 5-го дня с момента появления последнего элемента сыпи.
Больные становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и до 5-го дня с момента появления последнего элемента сыпи.
Путь передачи инфекции –воздушно-капельный.
Вирусы в огромном количестве выделяются при чихании, кашле, разговоре. Также возможна передача вируса от матери плоду во время беременности. Через третьих лиц передача инфекции невозможна. На обуви и одежде принести вирус домой тоже нет шансов.
В связи с большой летучестью вируса, его распространение возможно с этажа на этаж, на расстояние до 20 метров.
Ветряная оспа у взрослых протекает намного тяжелее, чем у детей, и способна вызвать серьезные осложнения.
Клиническая картина.
Инкубационный период продолжается от 10 до 21 дня (чаще 14-17 дней).
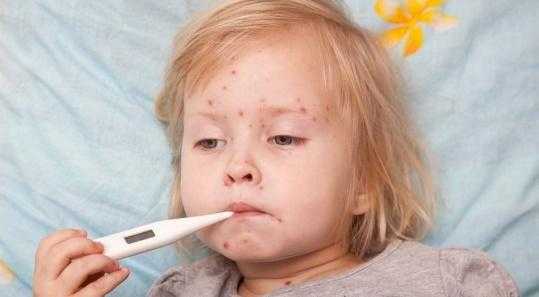
 У детей заболевание начинается с подъема температуры до 38,5 – 39оС, отмечается слабость, снижение аппетита, головная боль. Ребенок становится капризным, отказывается от еды. Одновременно с подъемом температуры появляется сыпь. Выраженность лихорадки соответствует обилию сыпи. Продолжительность лихорадки 3-5 дней. Каждое новое высыпание сопровождается подъемом температуры тела. Сыпь сначала имеет вид красных пятнышек, которые в течение нескольких часов превращаются в папулы, далее в пузырьки, а через 1-2 дня на месте сыпи остается корочка. Размеры пузырьков сопоставимы с размером булавочной головки. После отпадения корочки остается красное пятно, иногда – рубец. Первые элементы сыпи обычно появляются на коже лица, волосистой части головы, спине, животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует. Детей очень беспокоит зуд ветряночных пузырьков, в связи с чем дети часто их расчесывают, сдирают, после чего остается рубец, а также возможно нагноение в связи с присоединением вторичной бактериальной инфекции. Известны случаи, когда на протяжении всей болезни появляются только единичные элементы или даже сыпь отсутствует. Такие случаи встречаются, в основном, у детей.
У детей заболевание начинается с подъема температуры до 38,5 – 39оС, отмечается слабость, снижение аппетита, головная боль. Ребенок становится капризным, отказывается от еды. Одновременно с подъемом температуры появляется сыпь. Выраженность лихорадки соответствует обилию сыпи. Продолжительность лихорадки 3-5 дней. Каждое новое высыпание сопровождается подъемом температуры тела. Сыпь сначала имеет вид красных пятнышек, которые в течение нескольких часов превращаются в папулы, далее в пузырьки, а через 1-2 дня на месте сыпи остается корочка. Размеры пузырьков сопоставимы с размером булавочной головки. После отпадения корочки остается красное пятно, иногда – рубец. Первые элементы сыпи обычно появляются на коже лица, волосистой части головы, спине, животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует. Детей очень беспокоит зуд ветряночных пузырьков, в связи с чем дети часто их расчесывают, сдирают, после чего остается рубец, а также возможно нагноение в связи с присоединением вторичной бактериальной инфекции. Известны случаи, когда на протяжении всей болезни появляются только единичные элементы или даже сыпь отсутствует. Такие случаи встречаются, в основном, у детей.
Выздоровление наступает не ранее 10 дня с момента высыпаний.
Осложнения заболевания.
Ветряная оспа считается доброкачественным заболеванием, однако, в ряде случаев могут развиться тяжелые осложнения. Среди осложнений ветряной оспы наиболее частыми являются гнойные поражения кожи – фурункулы, абсцессы и др. тяжело протекает специфическая пневмония, а самым грозным осложнением этой инфекции является поражение центральной нервной системы в форме энцефалита или менингита.
Среди взрослого населения наиболее частым осложнением является пневмония, а у новорожденных «синдром врожденной ветряной оспы», когда беременная женщина перенесла заболевание на ранних сроках беременности.
Сложности в протекании заболевания наблюдаются у людей с иммунодефицитом, в том числе и ВИЧ-инфекцией.
Для предотвращения присоединения вторичной инфекции необходимо следить за частотой рук, одежды, постельного белья больного. В период высыпаний и лихорадки больной должен соблюдать постельный режим.
Элементы сыпи рекомендуется смазывать раствором бриллиантового зеленого. В период высыпаний разрешается мытье с использованием щадящего мыла, мочалку использовать нельзя, так как существует опасность повреждения корочек.
Родители должны своевременно отреагировать на изменения сыпи и вызвать врача для предупреждения развития осложнений:
· Если сыпь увеличивается в размерах, похожа на начало «простуды на губах», покрывается многочисленными пузырьками, синеет, наливается кровью, новые высыпания появляются спустя 10 дней с момента появления первых признаков заболевания «ветрянки».
· если более недели держится температура выше 37 или температура с каждым днем растет,
· если сыпь распространяется на слизистые оболочки: глаза, ротовою полость, или на половые органы, т.к. аналогичные изменения могут быть на внутренних органах.
· при появлении кашля или насморка, т.к. герпетические высыпания могут находиться в носоглотке
· при появлении поноса и частой рвоты,
т.е. во всех случаях, когда ветрянка протекает атипично.
В любом случае, как только вы заметили первые признаки недомогания ребенка и сыпь, сразу вызовите врача. Только он точно определит, ветряная оспа у ребенка или другое заболевание (не опытному взгляду отличить симптомы ветряной оспы от аллергии или других заболеваний с сыпью довольно сложно), и будет контролировать течение болезни.
Ветряная оспа у взрослых
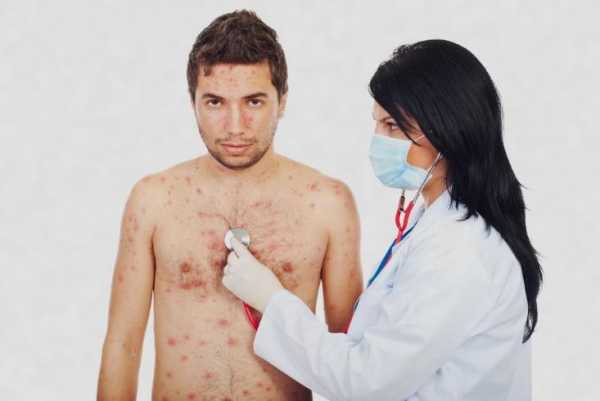
Ветряная оспа во взрослом возрасте протекает намного тяжелее. Отличительной особенностью ветряной оспы у взрослых являются выраженные симптомы интоксикации и частое развития осложнений, вплоть до летального исхода. Ветряная оспа у взрослых часто осложняется гнойничковыми поражениями кожи, конъюнктивитом, стоматитом. Самыми опасными осложнениями ветряной оспы являются поражения внутренних органов и головного мозга. В числе наиболее распространенных –пневмония, менингит, энцефалит, миокардит.
Ветряная оспа у беременных.
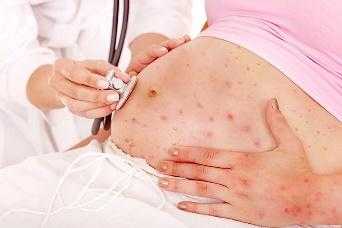
Беременная женщина, заболевшая ветряной оспой, нуждается в тщательном наблюдении врача. Инфекция опасна как для самой женщины, так и для плода. Ветряная оспа может вызвать патологию зрения, а также задержку умственного и физического развития плода.
Профилактика.
Общая профилактика ветряной оспы заключается в своевременной диагностике заболевания, изоляции больного с последующим проветриванием и влажной уборкой помещения с целью предотвращения распространения инфекции. Больного ветряной оспой изолируют до 5-го дня от момента появления последних элементов сыпи. В детских коллективах карантин накладывается с 11 по 21 день от момента контакта.
На сегодняшний день разработана специфическая профилактика ветряной оспы. Вакцинация проводится детям, не болевшим ранее этой инфекцией. Вакцина вводится подкожно: детям, в возрасте от 1 года до 13 лет — однократно; детям старше 13 лет и взрослым необходимо двукратное введение вакцины с интервалами между введениями 6-10 недель.
 Вакцинация показана лицам, относящимся к группе высокого риска: лицам, страдающим тяжелыми хроническими заболеваниями, больным острым лейкозом, лицам, получающим иммунодепрессанты, лучевую терапию, пациентам, которым планируется провести трансплантацию органа.
Вакцинация показана лицам, относящимся к группе высокого риска: лицам, страдающим тяжелыми хроническими заболеваниями, больным острым лейкозом, лицам, получающим иммунодепрессанты, лучевую терапию, пациентам, которым планируется провести трансплантацию органа.
Среди привитых лиц случаи заражения ветряной оспой крайне редки. Если заражение произошло, то заболевание протекает в легкой или скрытой форме. После проведенной вакцинации у ребенка в этот же день начинает формироваться иммунитет, который заканчивает свое формирование через 6 недель. Именно с этого момента при контакте с больным ребенком не стоит опасаться заболевания.
cgon.rospotrebnadzor.ru
