Молочница при беременности — симптомы и лечение — Клиника ISIDA Киев, Украина
17 октября 2013
Клиника ISIDA делает подарок будущим мамам – предлагает воспользоваться следующими специальными предложениями:
«ISIDA test drive» – это возможность получить бесплатно первую консультацию врача-гинеколога в отделениях клиники ISIDA:
А также – пройти УЗ-исследование в этих отделениях.
Воспользовавшись специальным предложением «ISIDA test drive», Вы получаете возможность лично познакомиться с клиникой ISIDA, сформировать собственное мнение об уровне профессионализма специалистов клиники, сервисном обслуживании и т.д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
Подробнее: https://isida.ua/test-drive/
Молочница – это бытовое название дрожжевого кольпита.
Проявляется данное состояние покраснением слизистой влагалища, зудом, жжением и выделениями, по внешнему виду напоминающие свернувшееся молоко – поэтому «молочница».
Данный вид грибка есть абсолютно у всех. Поэтому относить кандидозный кольпит к половым инфекциям неправильно. Молочница не является самостоятельным заболеванием, она лишь симптом иммунодефицита. И лечить надо не молочницу, а иммунодефицит, а точнее понимать факторы, которые будут провоцировать эти состояния, и бороться с ними.
Причины
Состояния, когда микробы, обычно живущие в нашем организме в небольших количествах, вдруг начинают активно размножаться, называются дисбактериозами. Наиболее известное всем понятие: дисбактериоз кишечника. Проявления данной проблемы – понос или, наоборот, запор, вздутие и даже боли. Наиболее частая причина – антибактериальная терапия. А последствия, о которых, начиная прием антибиотиков, мало кто думает, – нарушение нормального переваривания и всасывания пищи. Отсюда: авитаминоз, анемия, нарушение работы печени, снижение иммунитета – при наличие нормального количества витаминов в пище. Причем, синтетические поливитамины будут усугублять нарушение работы печени, как органа ответственного за их утилизацию! Поэтому, еще раз хочется напомнить о том, что написано в любой аннотации к антибиотику: прежде чем принимать проконсультируйтесь с врачом, взвесьте пользу и побочные действия! Нарушать работу кишечника будет неправильное питание. Несбалансированное количество углеводов в диете, шипучие напитки, жвачки – очень серьезно нарушают работу желудочно-кишечного тракта. А одной из его функций является иммунная. Но не только антибиотики являются иммунодепрессантами. Этим действием будут обладать гормоны, включая гормональные контрацептивы. Недаром симптомом многих нарушений гормонального обмена (сахарный диабет, гипотиреоз, болезнь или синдром Иценко-Кушинга) является молочница.
А последствия, о которых, начиная прием антибиотиков, мало кто думает, – нарушение нормального переваривания и всасывания пищи. Отсюда: авитаминоз, анемия, нарушение работы печени, снижение иммунитета – при наличие нормального количества витаминов в пище. Причем, синтетические поливитамины будут усугублять нарушение работы печени, как органа ответственного за их утилизацию! Поэтому, еще раз хочется напомнить о том, что написано в любой аннотации к антибиотику: прежде чем принимать проконсультируйтесь с врачом, взвесьте пользу и побочные действия! Нарушать работу кишечника будет неправильное питание. Несбалансированное количество углеводов в диете, шипучие напитки, жвачки – очень серьезно нарушают работу желудочно-кишечного тракта. А одной из его функций является иммунная. Но не только антибиотики являются иммунодепрессантами. Этим действием будут обладать гормоны, включая гормональные контрацептивы. Недаром симптомом многих нарушений гормонального обмена (сахарный диабет, гипотиреоз, болезнь или синдром Иценко-Кушинга) является молочница.
Молочница во время беременности
Если у женщины до беременности был дисбактериоз, то во время вынашивания ребенка он может проявиться более ярко. Это особенность гормонального статуса и иммунитета беременных. В 1-м триместре идет перестройка иммунного ответа с более агрессивного на более лояльный, в противном случае беременность отторгается (иммунное бесплодие, невынашивание). Процесс перестройки очень тонкий и вмешиваться в него сложно, можно навредить. Поэтому самое логичное и полезное: нормализовать режим дня и питание. Постараться избегать стрессовых ситуаций, там, где это возможно, а где это невозможно, найти конструктивное решение этим ситуациям. Т.к. стрессовый фактор – это серьезный провокатор нарушений иммунитета.
Иногда обострение молочницы провоцируют сексуальные отношения, тогда от них лучше отказаться. Лечить при этом партнера, особенно, если его ничего не беспокоит, нет смысла. Дрожжевой грибок жил у вас до секса, просто в данном состоянии секс был последней каплей в терпении вашего иммунитета.
Лечить при этом партнера, особенно, если его ничего не беспокоит, нет смысла. Дрожжевой грибок жил у вас до секса, просто в данном состоянии секс был последней каплей в терпении вашего иммунитета.
Итак, лечить или не лечить медикаментозно дрожжевой кольпит во время беременности?
Доказано и признано уже не только во всем мире, но и на постсоветском пространстве, что никакого вреда Candida albiсans принести плоду не может. Лечить, если есть симптомы воспаления (зуд, покраснение, выделения, воспалительная реакция в анализе выделений), но понимать, что зачастую вопрос не решается, и с помощью лечения можно на некоторое время подавить симптомы молочницы, которая может снова рецидивировать. Не лечить при отсутствии жалоб и воспалительной реакции в анализе выделений, даже если Candida albiсans высевается в бактериологическом посеве. Выбор препарата обязательно следует обсудить с доктором.
Лечение молочницы при беременности 2 триместр
Вульвовагинальный кандидоз или молочница – это инфекционное заболевание влагалища и вульвы, которое вызывают грибы рода Candida. Из-за снижения иммунитета и выраженных гормональных изменений кандидоз (молочница) часто возникает при беременности, во 2 триместре она требует особого лечения, которое не навредит матери и плоду.
Из-за снижения иммунитета и выраженных гормональных изменений кандидоз (молочница) часто возникает при беременности, во 2 триместре она требует особого лечения, которое не навредит матери и плоду.
Кандиды относятся к условно-патогенным микроорганизмам, в незначительном количестве они могут встречаться на слизистой оболочке влагалища здоровых женщин. Но их размножение сдерживается иммунной системой и другими факторами защиты.
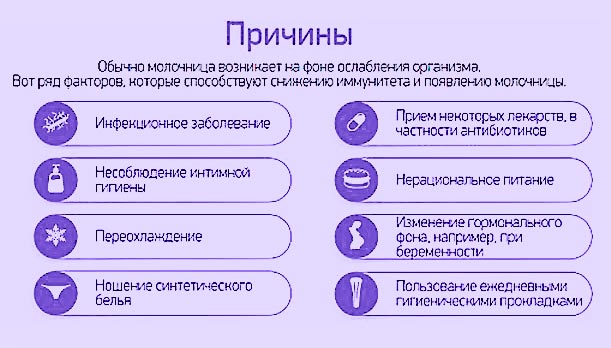
Причины возникновения кандидоза
Во втором триместре продолжается снижение иммунитета, которое связано с изменением гормонального фона. У беременных увеличивается концентрация прогестерона в крови, который приводит к снижению местной защиты от инфекции. Неправильное питание с обилием простых углеводов, лечение антибиотиками, синтетическое белье увеличивают риск развития болезни.
Симптомы для обращения к гинекологу
Симптомы острого кандидоза ярко выражены, а хроническая рецидивирующая молочница протекает стерто.
- жжение и зуд на половых губах и во влагалище;
- умеренные или обильные творожистые выделения белого цвета с кислым запахом;
- нарушение мочеиспускания, чувство жжения;
- покраснение и отек половых губ;
- боль и зуд при половом акте.
При хронической молочнице количество выделений небольшое, но зуд и жжение сохраняются. Иногда выделения приобретают сливкообразный вид и желтоватый оттенок. После гигиенических процедур неприятные ощущения могут усиливаться.
Методы диагностики молочницы
Обследование беременным на II триместре врач подбирает индивидуально. Могут использоваться следующие методы диагностики:
- гинекологический осмотр – выявляет выраженность симптомов;
- мазок из влагалища – необходим для обнаружения клеток и мицелия грибов, а также определения сопутствующей микрофлоры;
- посев на питательные среды – используется при наличии симптомов кандидоза, но отрицательном мазке;
- ПЦР-диагностика – определят ДНК грибка в вагинальных выделениях даже при отрицательных посевах, ПЦР в режиме реального времени помогает обнаружить количество колониеобразующих единиц возбудителя.
Лечение кандидоза во 2 триместре беременности
Лечить молочницу во II триместре беременности нужно обязательно, чтобы предотвратить инфицирование плодных оболочек и последующее поражение плода. Женщинам в период вынашивания ребенка не назначают противогрибковые препараты в таблетках и капсулах для приема внутрь. Они проникают через плаценту к плоду и могут оказать негативное влияние. Для лечения кандидоза применяют местные антимикотические средства в виде свечей, вагинального крема или таблеток. Тип препарата и продолжительность терапии подбирается индивидуально.
Женщинам с хронической молочницей после стихания симптомов может потребоваться антирецидивное лечение, чтобы предотвратить обострение болезни перед родами. Также врач может рекомендовать специальную диету, которая помогает в лечении.
В клинике Елены Малышевой работают акушер-гинекологи высшей квалификационной категории. Он используют современные методы диагностики заболевания, а при назначении лечения ориентируются на мировые рекомендации и достижения. Для беременных на 2 триместре подбираются препараты, которые не наносят вред развивающемуся плоду и эффективно помогают матери.
Для беременных на 2 триместре подбираются препараты, которые не наносят вред развивающемуся плоду и эффективно помогают матери.
Разумное лечение молочницы и бактериального вагиноза во время беременности: что нужно знать
В связи с гормональными изменениями во время беременности естественная микрофлора ослаблена, а иммунная система женщины подвергается трансформации: подавление специфического ответа, снижение фагоцитарной активности лейкоцитов, угнетение синтеза интерферона и снова по кругу. Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
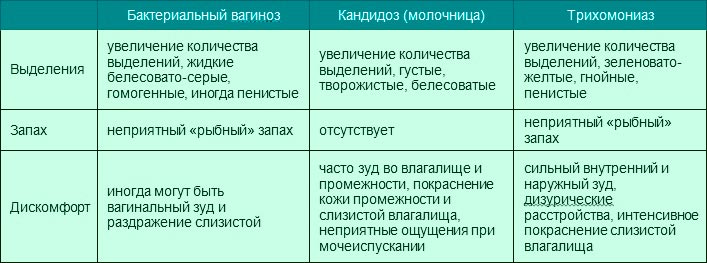
Бактериальный вагиноз — инфекционный невоспалительный синдром полимикробной этиологии, обусловленный изменением биоценоза влагалища за счет значительного снижения количества или полного отсутствия лактобактерий при увеличении количества условно-патогенных микроорганизмов.
Если заподозрен бактериальный вагиноз, то необходимо немедленно обратиться к врачу-гинекологу для уточнения диагноза и назначения своевременного лечения. Самостоятельно проводить лечение в данном случае не рекомендуется, так как точный диагноз и возбудителей бактериального вагиноза устанавливает только врач-гинеколог.
Бактериальный вагиноз грозит внутриутробным инфицированием плода, может спровоцировать преждевременные роды и влечет за собой нарушения в развитии плода. При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
Лечение назначает только врач-гинеколог. Одной из наиболее часто назначаемых комбинаций для местного лечения бактериального вагиноза является метронидазол 500 мг и миконазола нитрат 100 мг — это синергия широкого спектра действия метронидазола против наиболее частых возбудителей бактериального вагиноза и миконазола для профилактики кандидозной суперинфекции 1,2,3. Метронидазол 500 мг + миконазола нитрат 100 мг имеют широкую доказательную базу и положительный опыт применения у практикующих врачей-гинекологов.
Метронидазол 500 мг + миконазола нитрат 100 мг имеют широкую доказательную базу и положительный опыт применения у практикующих врачей-гинекологов.
Для беременных
Для беременных
Молочница (кандидоз или вульвовагинальный кандидоз) – заболевание, с которым сталкивается каждая третья будущая мама1.
В этот период женский организм работает с удвоенной силой. Естественная перестройка организма влечет изменения в организме матери: повышение уровня эстрогенов приводит к изменению слизистой оболочки влагалища и накоплению в нем гликогена – питательной среды для грибов Candida, а прогестерона – ведет к ослаблению иммунитета. В конечном итоге все эти факторы приводят к размножению грибов рода Candida – то есть к возникновению молочницы.
Кандидоз при беременности требует тщательной диагностики и терапии. Лечение молочницы у беременных женщин обязательно, так как заболевание может стать угрозой здоровью плода или осложнить протекание беременности.
Симптомы молочницы у беременных
Симптомы молочницы у женщины в положении ничем не отличаются от симптомов небеременной пациентки:
- творожистые выделения из влагалища белого или желтовато-белого цвета;
- зуд, жжение и отечность наружных половых органов;
- усиление зуда в ночное время и после водных процедур;
- дискомфорт или болезненность во время половой близости.
Грибы Candida могут присутствовать во влагалище, не вызывая симптомов. Это носительство Candida, и оно устанавливается по данным лабораторной диагностики.
Молочница у беременных: важность лечения
Передача Candida от больной матери к ребенку происходит в 75-80% случаев.2 Даже если молочница протекает бессимптомно, в Германии, стране с высоким уровнем развития семейной медицины, рекомендуется профилактическое лечение на последних неделях беременности. Это существенно снижает частоту кандидоза полости рта и пеленочный дерматит с 10% до 2% на четвертой неделе жизни ребенка.3 Кроме того, молочница может стать причиной преждевременных родов, а значит появления на свет недоношенных детей.4
Это существенно снижает частоту кандидоза полости рта и пеленочный дерматит с 10% до 2% на четвертой неделе жизни ребенка.3 Кроме того, молочница может стать причиной преждевременных родов, а значит появления на свет недоношенных детей.4
Принимая во внимание всю опасность молочницы во время беременности, врачи рекомендуют пациенткам немедленно после постановки диагноза начать лечение.
Особенности лечения молочницы у беременных
К безопасности лекарственного средства применяются особые требования, так как большинство антигрибковых препаратов могут нанести вред здоровью будущего малыша при применении на всех сроках беременности, особенно в первые три месяца.
Лечение молочницы у беременных необходимо проводить безопасным препаратом, который способен уничтожить все очаги инфекции, при этом не нарушая баланс нормальной флоры влагалища. Этим требованиям полностью отвечает противогрибковый компонент препарата Пимафуцин®, который выпускается в форме суппозиториев (свечей), таблеток и крема. Применение Пимафуцина не нанесет вреда здоровью мамы и малыша, что уже подтверждено десятками тысяч женщин.5
Применение Пимафуцина не нанесет вреда здоровью мамы и малыша, что уже подтверждено десятками тысяч женщин.5
Пимафуцин® во всех лекарственных формах – свечи, таблетки, крем – может применяться без ограничений во всех триместрах беременности и в период лактации. Этот препарат способен решить проблему кандидоза комплексно на всех сроках беременности, так как он воздействует на все основные очаги инфекции – влагалище, кишечник, кожные покровы. Кроме того, Пимафуцин® – препарат c высоким профилем безопасности благодаря отсутствию системного действия на организм при применении любых форм (суппозитории, таблетки, крем).6
Молочница при беременности. Лечение на ранних и поздних сроках беременности
Диагноз ставится на основании обнаруженного в мазке тела кандидозного грибка или его споры. Патологией считается обнаружение в мазке множественных спор и тел грибов. В норме в мазке здоровой женщины могут быть единичные споры, и это не считается заболеванием.
Начинать лечение молочницы нужно, если беременная женщина жалуется на сильный зуд гениталий, который усиливается в ночное время суток и становится причиной бессонницы и появление обильных творожистых выделений из влагалища.
Молочница – это в большинстве случаев хроническое заболевание с периодами стихания клинических симптомов и обострением инфекции. Обострению кандидоза способствует переохлаждение организма, стрессовые ситуации, хронические инфекции в организме, ослабление иммунитета, нарушения рациона питания в пользу сдобной выпечки, шоколада и пряностей.
Обострение кандидоза во время беременности характеризуется повышением уровня половых гормонов, которые приводят к нарушению микрофлоры влагалища и создают благоприятные условия для активного размножения грибов.
Иногда во влагалищном мазке не выявляются споры и тела грибов рода кандида, но при этом женщина жалуется на творожистые выделения и сильный зуд. Тогда гинеколог назначает женщине обследования при помощи высокочувствительных методов – бактериолоческое исследование и ПЦР.
Метод ПЦР (полимеразной цепной реакции) заключается в выявлении молекул ДНК возбудителя инфекции и является самым точным способом диагностики гинекологических и венерологических заболеваний. Однако гинекологи редко используют метод ПЦР для диагностики кандидоза влагалища, так как данное исследование весьма дорогостоящее.
Главным критерием, требующим назначения лечения молочницы, является анамнез жалоб пациентки и результаты бактериоскопического исследования.
Лечение молочницы на раннем сроке беременности
Чтобы назначить лечение беременной женщине, необходимо, прежде всего, убедиться, что жалобы пациентки действительно относятся к кандидозу. Иногда обильные выделения и зуд гениталий могут свидетельствовать о других гинекологических инфекциях. Эти же симптомы характерны при прогрессирующем сахарном диабете.
Лечение молочницы на ранних сроках беременности необходимо так как, не смотря на то, что особого риска сами дрожжеподобные грибы не представляют для эмбриона, симптомы молочницы существенно снижают качество жизни женщины, делая ее раздражительной и нервной.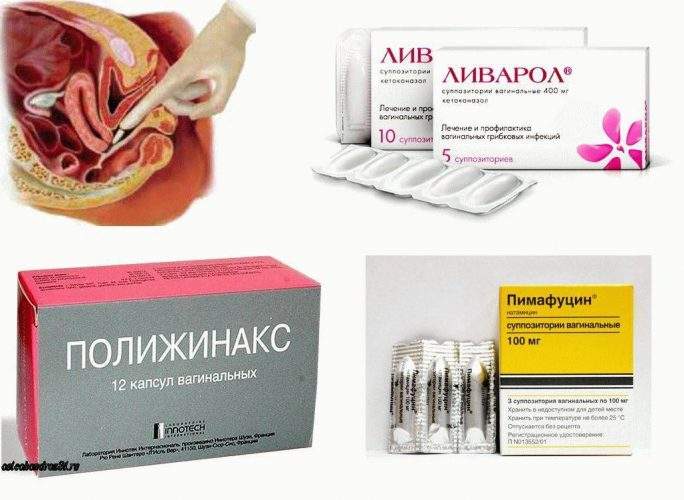 А стрессы, особенно на первых неделях беременности, могут очень негативно сказаться на развитии плода. Именно в первые 3 месяца беременности происходит закладка всех органов будущего ребенка.
А стрессы, особенно на первых неделях беременности, могут очень негативно сказаться на развитии плода. Именно в первые 3 месяца беременности происходит закладка всех органов будущего ребенка.
Лечение молочницы при беременности — причины, симптомы, диагностика
Во время беременности к своему здоровью нужно относиться еще более внимательно: любая инфекция или вирус могут воздействовать на плод. Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще.
Во время беременности молочница чревата осложнениями и может возрасти риск преждевременных родов или невынашивания беременности. Также если во время родов ребенок пройдет через инфицированные родовые пути, то тоже может заразиться кандидозом. Итог — поражение ротовой полости, пищевода и кожи. У недоношенных детей последствия могут быть еще серьезнее: кандидозная пневмония и даже грибковый сепсис. Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Молочница у беременных: причины
- — Снижение иммунитета
Главная причина активного размножения грибка рода Candida у беременных женщин — снижение защитных функций организма. Иммунитет снижается по естественным причинам: чтобы плод не был отторгнут организмом матери. Это помогает благоприятному росту и развитию малыша, но делает его маму более восприимчивой к инфекциям, в том числе и к молочнице. - — Гормональный дисбаланс
Во время беременности значительно меняется гормональный фон: увеличивается количество эстрогенов. Из-за этого слизистая оболочка влагалища производит больше гликогена, что приводит к активизации грибка рода Candida. - — Злоупотребление углеводами
Как бы не хотелось сладкого, стоит тщательно следить за своим питанием — сахар провоцирует рост грибковой флоры. А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду.
А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду. - — Стресс
При беременности эмоциональный фон становится нестабильным, настроение быстро меняется, а небольшие проблемы могут восприниматься как конец света. Из-за постоянного эмоционального напряжения вырабатывается гормон стресса — кортизол. Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета. - — Несоблюдение интимной гигиены
Ежедневные прокладки создают идеальную среду для размножения кандиды. Чтобы этого не случилось, регулярно меняйте средство гигиены и не забывайте подмываться минимум раз в сутки. - — Тесное белье
В плотных колготках и тесном синтетическом белье кожа постоянно потеет — создаются идеальные условия для роста грибов и бактерий. - — Любовь к антибактериальному мылу
В самих по себе антибактериальных средствах нет ничего плохого — антисептиком можно, например, обрабатывать кожу после эпиляции. Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida.
Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida. - — Недолеченные болезни
Хронические заболевания — патология щитовидной железы, сахарный диабет, недолеченные воспалительные процессы половых путей — также могут стать причиной появления кандидоза.
Симптомы заболевания
Молочница всегда проявляется одинаково:
- — Влагалищные выделения
Обычно они густые, похожие на творог, белого или желтоватого оттенка. Но иногда могут быть жидкими и прозрачными. Такие обильные выделения бывают похожи на околоплодные воды и могут напугать будущую маму. Если вы заметили такой признак, обязательно обратитесь к врачу и сдайте тест на определение подтекания околоплодных вод. - — Зуд и жжение
В области вульвы и влалагалища появляются неприятные ощущения, которые усиливаются во время мочеиспускания или водных процедур.
- — Покраснение и отек половых органов
Постоянные выделения из влагалища раздражают половые губы и промежность. - — Боль во время полового акта
Из-за молочницы во время занятия сексом может появляться дискомфорт и болезненные ощущения, из-за которых некоторые женщины решают отказаться от интима. - — Резкий запах
Из-за большого количества выделений из половых органов может появиться прелый или кисловатый запах.
Диагностика
У женщины в положении присутствуют характерные влагалищные выделения — бели. Они обильные, белые, по консистенции напоминают разведенную сметану. Поэтому, основываясь только на одном симптоме, определить молочницу у беременных нельзя — обязательно нужно взять мазок.
С помощью гинекологического зеркала врач осмотрит слизистую влагалища и шейки матки, оценит характер выделений и проверит, есть ли воспаление. Возьмет мазок. Анализ определяет уровень лейкоцитов и наличие грибка.
При рецидивирующем вульвовагинальном кандидозе может потребоваться сдать бактериологический посев. Он выявит возбудителя и его чувствительность к различным препаратам.
Методы лечения
Грибок Candida albicans — это условно-патогенный микроорганизм. Он всегда присутствует на слизистых: во рту, кишечнике и влагалище, поэтому полностью от него избавиться невозможно, да и не нужно. Обычно грибок никак не проявляет себя. Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Разбираемся, какие методы борьбы с молочницей можно применять в каждом триместре.
Первый триместр
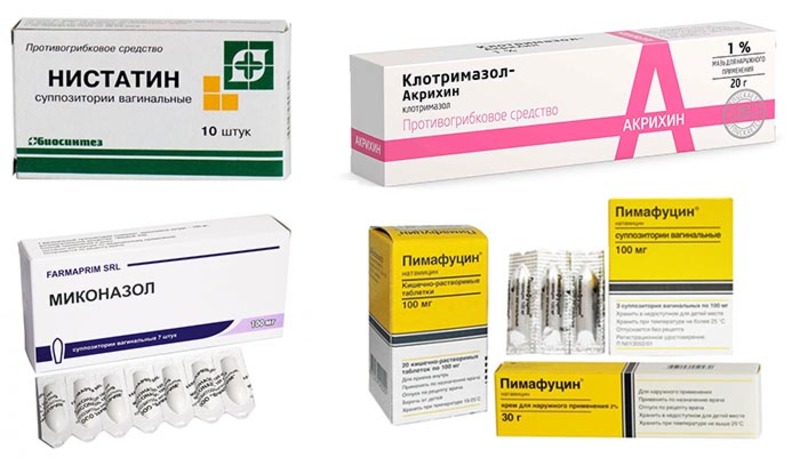
На ранних сроках беременности лечить молочницу не так просто: в этот момент начинаются формироваться жизненно важные органы ребенка, поэтому выбор лекарств ограничен. Можно использовать только местные средства — вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Лечение молочницы в первом триместре должно не только облегчать симптомы молочницы, но и стимулировать местный иммунитет и восстанавливать микрофлору влагалища.
Второй триместр
Для лечения молочницы во втором триместре спектр разрешенных препаратов шире: можно использовать препараты на основе клотримазола. Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Третий триместр
В третьем триместре плод уже полностью сформирован, поэтому список разрешенных препаратов расширяется. На этом сроке можно с осторожностью применять большинство местных форм антимикотиков или противогрибковых препаратов. В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
На протяжении всего срока беременности упор в лечении молочницы делается на местные препараты: вагинальные таблетки, свечи, суппозитории, крема и спреи. В составе комплексной терапии у беременных женщин хорошо зарекомендовал себя спрей Эпиген Интим. Его действующее вещество — активированная глицирризиновая кислота — снижает зуд, уменьшает воспаление и повышает местный иммунитет. Распылитель четко дозирует средство, а специальная насадки позволяет глубоко вводить препарат. Препарат разрешен на любом сроке беременности, а также в период лактации. Противогрибковый препарат помогает побороть молочницу, а спрей Эпиген Интим — быстро справиться с неприятными симптомами болезни и предупредить рецидивы.
Чего не стоит делать
- — Лечиться самостоятельно
Во время беременности многие лекарственные препараты запрещены, поскольку могут повлиять на развитие плода. По незнанию или по ошибке вы можете начать использовать неправильное средство, которое может привести к нарушениям в организме ребенка.
По незнанию или по ошибке вы можете начать использовать неправильное средство, которое может привести к нарушениям в организме ребенка. - — Делать спринцевание
Оно нарушает микрофлору влагалища, провоцирует воспалительные процессы и даже может перенести инфекцию в расположенные выше органы или плодный пузырь. Слизистая влагалища вообще не нуждается в очищении, поэтому запоминаем. Мыть половые органы на любом сроке можно только снаружи. - — Прерывать лечение
Если симптомы болезни прошли, важно не прекращать лечение, а все равно пройти курс до конца и обязательно сдать анализы, чтобы подтвердить выздоровление. - — Не лечиться вообще
Молочница хоть и кажется несерьезной болезнью, но затягивать с лечением не стоит. В воспаленном влагалище могут обосноваться представители другой патогенной флоры, например, стрептококки, опасные для плода. Правильно подобранная терапия вреда ни маме, ни ребенку не принесет. Особенно важно провести санацию родовых путей накануне родов при наличии показаний и в соответствии с рекомендациями врача.
- — Пользоваться антибактериальным мылом
Для очищения наружных половых органов предпочтительнее использовать специальные средства для интимной гигиены, например, Гель Эпиген Интим. Глицирризиновая и молочная кислоты в его составе мягко очищают вульву и поддерживают необходимый уровень рН.
Главное — не пользоваться антибактериальным мылом. Оно смывает защитный жировой слой, нарушает микрофлору влагалища и провоцирует образование трещин.
Прогноз
Молочница при беременности — не приговор. По статистике, практически каждая беременная женщина хотя бы раз на протяжении беременности сталкивается с кандидозом. Причем у 60% он появляется именно в первом триместре, во время активной гормональной перестройки. В этом нет ничего страшного. При правильном и своевременном лечении риск осложнений при беременности минимален.
врач акушер-гинеколог, к.м.н Коган Яна Эдуардовна.
03 декабря 2019
Журнал «Здоровье семьи»Заболевание, с которым встречалась
практически каждая женщина – это молочница. Современная реклама и широкий выбор лекарств в аптеках делает эту проблему,
на первый взгляд, легко решаемой и поэтому женщины очень часто от молочницы
лечатся сами и это приводит к различным
результатам. Одним из положительных моментов является временное облегчение и
молочница как будто отступает, но только
на короткий промежуток времени.
Более выражен отрицательный результат, а точнее:
1. Симптомы молочницы вновь тревожат
женщину от 1 до нескольких раз в месяц.
2. Средства, которыми пользовалась женщина становятся неэффективными от молочницы при их повторном использовании.
3. На фоне неправильного лечения кандидоза влагалища часто присоединяется вторичная инфекция.
Симптомы этого заболевания известны
если не всем, то, во всяком случае, очень
многим женщинам. Его безобидное и даже
уютное «народное» название – «молочница» – отчасти отражает весьма распространенное фаталистически-легкомысленное к
нему отношение. Фаталистическое – потому
что этот недуг порой считают хотя и досадной, но практически неизбежной «дамской»
неприятностью, а не настоящей болезнью.
Современная реклама и широкий выбор лекарств в аптеках делает эту проблему,
на первый взгляд, легко решаемой и поэтому женщины очень часто от молочницы
лечатся сами и это приводит к различным
результатам. Одним из положительных моментов является временное облегчение и
молочница как будто отступает, но только
на короткий промежуток времени.
Более выражен отрицательный результат, а точнее:
1. Симптомы молочницы вновь тревожат
женщину от 1 до нескольких раз в месяц.
2. Средства, которыми пользовалась женщина становятся неэффективными от молочницы при их повторном использовании.
3. На фоне неправильного лечения кандидоза влагалища часто присоединяется вторичная инфекция.
Симптомы этого заболевания известны
если не всем, то, во всяком случае, очень
многим женщинам. Его безобидное и даже
уютное «народное» название – «молочница» – отчасти отражает весьма распространенное фаталистически-легкомысленное к
нему отношение. Фаталистическое – потому
что этот недуг порой считают хотя и досадной, но практически неизбежной «дамской»
неприятностью, а не настоящей болезнью. Легкомысленное – поскольку «раз у всех
это есть, значит, можно не особенно беспокоиться – само пройдет». Такой взгляд на
проблему – глубокое заблуждение, особенно опасно во время беременности. Постараемся Вас в этом убедить, рассказав подробнее о болезни, которую в быту принято
называть «молочницей».
Немного истории.
Грибковые заболевания известны человечеству еще со времен глубокой древности.
Изучать данную группу заболеваний начали еще ученые античного мира — Гиппократ первым описал молочницу. В настоящее время в список потенциальных
возбудителей микозов включено около 400
видов грибков, из которых особого внимания заслуживают микроорганизмы рода
Candida, насчитывающего более 180 видов.
Эти условно-патогенные микроорганизмы
широко распространены во внешней среде.
В качестве сапрофитов (нормальной микрофлоры) они обитают на кожных покровах и
слизистых оболочках здоровых людей. Патогенными для организма человека являются следующие виды: C.
Легкомысленное – поскольку «раз у всех
это есть, значит, можно не особенно беспокоиться – само пройдет». Такой взгляд на
проблему – глубокое заблуждение, особенно опасно во время беременности. Постараемся Вас в этом убедить, рассказав подробнее о болезни, которую в быту принято
называть «молочницей».
Немного истории.
Грибковые заболевания известны человечеству еще со времен глубокой древности.
Изучать данную группу заболеваний начали еще ученые античного мира — Гиппократ первым описал молочницу. В настоящее время в список потенциальных
возбудителей микозов включено около 400
видов грибков, из которых особого внимания заслуживают микроорганизмы рода
Candida, насчитывающего более 180 видов.
Эти условно-патогенные микроорганизмы
широко распространены во внешней среде.
В качестве сапрофитов (нормальной микрофлоры) они обитают на кожных покровах и
слизистых оболочках здоровых людей. Патогенными для организма человека являются следующие виды: C. albicans (в 85–90%
случаев), C. tropicalis, C. pseudotropicalis, C.
crusei, C. parapsilosis и др.
Вагинальный кандидоз (ВК) – заболевание слизистой влагалища, обусловленное
грибковой инфекцией и нередко распространяющееся на слизистую наружных
половых органов. За последние годы его
частота возросла в 2 раза и составляет, по данным разных авторов, от 26 до 40–45%
среди инфекционной патологии нижнего
отдела половой системы. По данным I.D.
Sobel, 75% женщин в течение жизни имеют
хотя бы один, а 40–45% – два и более эпизодов кандидоза мочеполовых органов.
Пик заболеваемости отмечается в 20-45
лет. Беременность способствует развитию
кандидоза, это заболевание в 2-3 раза чаще
встречается при беременности, чем у небеременных женщин. Многие женщины
впервые сталкиваются с кандидозом во время беременности, кроме того, существует
прямая связь между сроком беременности
и частотой возникновения кандидоза. Это
обусловлено изменениями гормонального
баланса во время беременности, который, в
свою очередь, изменяет кислотную среду во
влагалище и подавляет иммунитет.
albicans (в 85–90%
случаев), C. tropicalis, C. pseudotropicalis, C.
crusei, C. parapsilosis и др.
Вагинальный кандидоз (ВК) – заболевание слизистой влагалища, обусловленное
грибковой инфекцией и нередко распространяющееся на слизистую наружных
половых органов. За последние годы его
частота возросла в 2 раза и составляет, по данным разных авторов, от 26 до 40–45%
среди инфекционной патологии нижнего
отдела половой системы. По данным I.D.
Sobel, 75% женщин в течение жизни имеют
хотя бы один, а 40–45% – два и более эпизодов кандидоза мочеполовых органов.
Пик заболеваемости отмечается в 20-45
лет. Беременность способствует развитию
кандидоза, это заболевание в 2-3 раза чаще
встречается при беременности, чем у небеременных женщин. Многие женщины
впервые сталкиваются с кандидозом во время беременности, кроме того, существует
прямая связь между сроком беременности
и частотой возникновения кандидоза. Это
обусловлено изменениями гормонального
баланса во время беременности, который, в
свою очередь, изменяет кислотную среду во
влагалище и подавляет иммунитет. Вагинальный кандидоз имеет важное значение в акушерской практике, так как часто
сочетается с другими нарушениями микроценоза влагалища и ассоциируется с угрозой
прерывания беременности, самопроизвольными выкидышами, преждевременными
родами, хориоамнионитом, несвоевременным излитием околоплодных вод, рождением детей с малой массой тела, хронической
гипоксией и/или признаками внутриутробной инфекции, возникновением раневой
инфекции родовых путей, эндометритом в
послеродовом периоде. Беременные и родильницы с вагинальным кандидозом могут
быть источником как внутриутробного, так
и постнатального инфицирования новорожденных.
Передача грибка от матери к новорожденному во время родов происходит более чем
в 70% случаев, при этом одинаково часто у
женщин, рожавших через естественные родовые пути, и перенесших кесарево сечение.
Факторы риска.
Bагинальный кандидоз чаще возникает у
женщин детородного возраста, на фоне состояний снижения сопротивляемости макроорганизма, неправильного питания, частых стрессов, бесконтрольного применения
лекарственных средств, в первую очередь
антибиотиков, кортикостероидов, заболевания половых органов (вирусы, микробы,
простейшие), сахарного диабета, туберкулеза, гиповитаминозов, на фоне ВИЧ–инфекции.
Вагинальный кандидоз имеет важное значение в акушерской практике, так как часто
сочетается с другими нарушениями микроценоза влагалища и ассоциируется с угрозой
прерывания беременности, самопроизвольными выкидышами, преждевременными
родами, хориоамнионитом, несвоевременным излитием околоплодных вод, рождением детей с малой массой тела, хронической
гипоксией и/или признаками внутриутробной инфекции, возникновением раневой
инфекции родовых путей, эндометритом в
послеродовом периоде. Беременные и родильницы с вагинальным кандидозом могут
быть источником как внутриутробного, так
и постнатального инфицирования новорожденных.
Передача грибка от матери к новорожденному во время родов происходит более чем
в 70% случаев, при этом одинаково часто у
женщин, рожавших через естественные родовые пути, и перенесших кесарево сечение.
Факторы риска.
Bагинальный кандидоз чаще возникает у
женщин детородного возраста, на фоне состояний снижения сопротивляемости макроорганизма, неправильного питания, частых стрессов, бесконтрольного применения
лекарственных средств, в первую очередь
антибиотиков, кортикостероидов, заболевания половых органов (вирусы, микробы,
простейшие), сахарного диабета, туберкулеза, гиповитаминозов, на фоне ВИЧ–инфекции. В настоящее время принято различать
3 клинические формы генитального кандидоза:
1. Кандидоносительство.
2. Острый урогенитальный кандидоз.
3. Хронический (рецидивирующий) урогенитальный кандидоз.
Основные жалобы и симптомы:
Симптомы кандидоза проявляются в любом случае, однако некоторые женщины
совсем не обращают на них внимание. Выраженность симптомов зависит от формы
протекания молочницы:
1. Носительство. Возникает у женщин с
достаточным иммунитетом. Симптомы заболевания при этом отсутствуют, однако при
исследовании мазка обнаруживаются грибы рода кандида. Несмотря на то, что сама
женщина не ощущает каких-либо неудобств,
если не провести лечение, возможна передача инфекции ребенку во время родов.
2. Острая форма. Проявляется следующими симптомами:
• зуд и чувство жжения во влагалище и в
области наружных половых органов, который усиливается при ношении облегающего
синтетического белья, после теплой ванны,
полового акта, мочеиспускания;
• белые, густые, творожистые выделения.
В настоящее время принято различать
3 клинические формы генитального кандидоза:
1. Кандидоносительство.
2. Острый урогенитальный кандидоз.
3. Хронический (рецидивирующий) урогенитальный кандидоз.
Основные жалобы и симптомы:
Симптомы кандидоза проявляются в любом случае, однако некоторые женщины
совсем не обращают на них внимание. Выраженность симптомов зависит от формы
протекания молочницы:
1. Носительство. Возникает у женщин с
достаточным иммунитетом. Симптомы заболевания при этом отсутствуют, однако при
исследовании мазка обнаруживаются грибы рода кандида. Несмотря на то, что сама
женщина не ощущает каких-либо неудобств,
если не провести лечение, возможна передача инфекции ребенку во время родов.
2. Острая форма. Проявляется следующими симптомами:
• зуд и чувство жжения во влагалище и в
области наружных половых органов, который усиливается при ношении облегающего
синтетического белья, после теплой ванны,
полового акта, мочеиспускания;
• белые, густые, творожистые выделения. Чаще всего они скудные, без резкого запаха.
Характер выделений может незначительно
различаться;
• отек и покраснение слизистой оболочки
влагалища и наружных половых органов.
При кольпоскопии (осмотре слизистой под
микроскопом) выявляются изменения, характерные для воспалительного процесса, с
вкраплениями в виде «манной крупы» и выраженным сосудистым рисунком;
• боли при половом акте и мочеиспускании.
3. Стойкий кандидоз, или хроническая
молочница. Наблюдается примерно у 2-3 %
женщин. Характеризуется тем, что симптомы заболевания длятся несколько месяцев
и больше. При этом симптомы молочницы
могут затухать, появляется иллюзия выздоровления, однако через некоторое время все
повторяется. Все симптомы могут выступать
как в совокупности, так и по отдельности обычно они появляются за 1 неделю до менструации, после полового акта.
Диагностика.
• Микробиологические методы исследования:
1. Микроскопическое исследование – сдать
обыкновенный мазок на степень чистоты.
Чаще всего они скудные, без резкого запаха.
Характер выделений может незначительно
различаться;
• отек и покраснение слизистой оболочки
влагалища и наружных половых органов.
При кольпоскопии (осмотре слизистой под
микроскопом) выявляются изменения, характерные для воспалительного процесса, с
вкраплениями в виде «манной крупы» и выраженным сосудистым рисунком;
• боли при половом акте и мочеиспускании.
3. Стойкий кандидоз, или хроническая
молочница. Наблюдается примерно у 2-3 %
женщин. Характеризуется тем, что симптомы заболевания длятся несколько месяцев
и больше. При этом симптомы молочницы
могут затухать, появляется иллюзия выздоровления, однако через некоторое время все
повторяется. Все симптомы могут выступать
как в совокупности, так и по отдельности обычно они появляются за 1 неделю до менструации, после полового акта.
Диагностика.
• Микробиологические методы исследования:
1. Микроскопическое исследование – сдать
обыкновенный мазок на степень чистоты. 2. Культуральный метод – сдать мазок на
бактериологический посев. Материал выращивается на специальных питательных
средах, что позволяет определить количество, родовую и видовую принадлежность
грибов, их чувствительность к антифунгальным препаратам, а также определить характер и степень микробной обсеменённости
другими условнопатогенными бактериями
и определить чувствительность данной микрофлоры к антибиотикам.
• Определение титра антител к грибам
рода Candida в сыворотке крови. Метод
может быть использован при тяжелых, рецидивирующих формах кандидозного вульвовагинита, сопровождающихся нарушениями в иммунной системе, но он практически
не применяется из-за высокой частоты ложноотрицательных и ложноположительных
результатов.
Вопросы лечения генитального кандидоза представляют собой большие трудности
вследствие того, что чаще всего кандидоз
– это не заболевание, передающееся половым путём, а маркер неблагополучия в организме (иммунодефицитные состояния,
дисгормональные нарушения и др.
2. Культуральный метод – сдать мазок на
бактериологический посев. Материал выращивается на специальных питательных
средах, что позволяет определить количество, родовую и видовую принадлежность
грибов, их чувствительность к антифунгальным препаратам, а также определить характер и степень микробной обсеменённости
другими условнопатогенными бактериями
и определить чувствительность данной микрофлоры к антибиотикам.
• Определение титра антител к грибам
рода Candida в сыворотке крови. Метод
может быть использован при тяжелых, рецидивирующих формах кандидозного вульвовагинита, сопровождающихся нарушениями в иммунной системе, но он практически
не применяется из-за высокой частоты ложноотрицательных и ложноположительных
результатов.
Вопросы лечения генитального кандидоза представляют собой большие трудности
вследствие того, что чаще всего кандидоз
– это не заболевание, передающееся половым путём, а маркер неблагополучия в организме (иммунодефицитные состояния,
дисгормональные нарушения и др. ). В связи
с этим, параллельно с антимикотической терапией, необходимо проводить коррекцию
состояний, приводящих к развитию кандидозного вульвовагинита.
Кроме того, классический постулат «один
микроб – одно заболевание» в современных условиях не находит подтверждения
в клинической практике. Все большее
значение в патологии приобретают
полимикробные ассоциации с различной степенью этиологической
значимости ассоциантов.
Как правило, лечение назначают на основании истории
развития заболевания и результатов клинического и лабораторного исследования.
В связи с вышеизложенным, терапию кандидозного вульвовагинита рекомендуется
проводить в зависимости от клинической
формы заболевания, концентрации дрожжеподобных грибов рода Candida и характера
сопутствующей микрофлоры в вагинальном
биотопе.
При обнаружении кандидоза помимо назначения противогрибковых препаратов
нужно обследовать организм, найти первопричину иммунодефицита, принять меры к
повышению иммунитета (витамины, иммуно- модуляторы).
). В связи
с этим, параллельно с антимикотической терапией, необходимо проводить коррекцию
состояний, приводящих к развитию кандидозного вульвовагинита.
Кроме того, классический постулат «один
микроб – одно заболевание» в современных условиях не находит подтверждения
в клинической практике. Все большее
значение в патологии приобретают
полимикробные ассоциации с различной степенью этиологической
значимости ассоциантов.
Как правило, лечение назначают на основании истории
развития заболевания и результатов клинического и лабораторного исследования.
В связи с вышеизложенным, терапию кандидозного вульвовагинита рекомендуется
проводить в зависимости от клинической
формы заболевания, концентрации дрожжеподобных грибов рода Candida и характера
сопутствующей микрофлоры в вагинальном
биотопе.
При обнаружении кандидоза помимо назначения противогрибковых препаратов
нужно обследовать организм, найти первопричину иммунодефицита, принять меры к
повышению иммунитета (витамины, иммуно- модуляторы). Лечение должны пройти одновременно
оба партнера. Во время лечения необходимо предохраняться презервативом.
Эффективность лечения определяют через
7-10 дней с помощью повторного мазка или
бакпосева на специальные среды с определением чувствительности к препаратам. И
конечно, ни в коем случае нельзя заниматься самолечением, хотя все иногда кажется
банально просто!
Лечение должны пройти одновременно
оба партнера. Во время лечения необходимо предохраняться презервативом.
Эффективность лечения определяют через
7-10 дней с помощью повторного мазка или
бакпосева на специальные среды с определением чувствительности к препаратам. И
конечно, ни в коем случае нельзя заниматься самолечением, хотя все иногда кажется
банально просто!
Поделиться в соц.сетях
Лечение молочницы во время беременности, связанной с пороками развития
Бостон— Вульвовагинальный кандидоз, широко известный как молочница, часто возникает во время беременности, и будущим мамам обычно назначают короткий курс местных противогрибковых препаратов или одну дозу флуконазола перорально. Now, , отчет в The BMJ предполагает, что беременные женщины, которые используют лечение молочницы полости рта, могут иметь более высокий риск рождения ребенка с мышечными и костными пороками. Однако исследователи под руководством Бригама и женской больницы подчеркивают, что абсолютный риск невелик и что они не продемонстрировали какой-либо связи между терапией и пороками сердца или расщелинами ротовой полости у младенцев, которых так опасались.
Однако исследователи под руководством Бригама и женской больницы подчеркивают, что абсолютный риск невелик и что они не продемонстрировали какой-либо связи между терапией и пороками сердца или расщелинами ротовой полости у младенцев, которых так опасались.
Исследователи отмечают, что местное противогрибковое лечение доступно без рецепта во многих странах, но пациенты часто выбирают пероральный флуконазол из-за удобства приема одной пероральной дозы.
Исследователи стремились изучить риск врожденных пороков развития, связанных с воздействием перорального флуконазола в обычно используемых дозах в первом триместре беременности для лечения кандидозного вульвовагинита.
Для этого они сосредоточили свое внимание на когорте из 1,9 миллиона беременностей, застрахованных государством в Соединенных Штатах, с использованием данных общенационального агентства Medicaid Analytic eXtract 2000-14. Среди участников были беременные женщины, зарегистрированные в программе Medicaid от 3 или более месяцев до последней менструации до 1 месяца после родов, а также их младенцы, зарегистрированные в течение 3 или более месяцев после рождения. В течение первого триместра 37 650 беременностей (1,9%) подвергались пероральному воздействию флуконазола и 82 090 беременностей (4,2%) подвергались воздействию азолов местного действия.
В течение первого триместра 37 650 беременностей (1,9%) подвергались пероральному воздействию флуконазола и 82 090 беременностей (4,2%) подвергались воздействию азолов местного действия.
Исследователи установили, что флуконазол и местные азолы назначают по одному или нескольким рецептам в течение первого триместра беременности. Исследовательская группа ищет повышенный риск пороков развития опорно-двигательного аппарат, конотрункальные пороки развития, а также устные расселины, связанный с воздействием на пероральный флуконазол, диагностированный в течение первых 90 дней после родов.
Результаты показывают следующее:
• Риск скелетно-мышечных пороков развития составил 52,1 (95% ДИ, 44,8–59.3) на 10 000 беременностей, подвергшихся воздействию флуконазола, по сравнению с 37,3 (от 33,1 до 41,4) на 10 000 беременностей, подвергшихся воздействию местных азолов.
• Риск пороков развития конотрункала составил 9,6 (6,4–12,7) против 8,3 (6,3–10,3) на 10 000 беременностей, подвергшихся воздействию флуконазола и местных азолов, соответственно.
• Риск расщелины ротовой полости составил 9,3 (6,2–12,4) против 10,6 (8,4–12,8) на 10 000 беременностей, соответственно.
Авторы рассчитали скорректированный относительный риск после точной стратификации оценки предрасположенности на уровне 1.30 (1,09 до 1,56) для опорно-двигательного аппарата мальформаций, 1,04 (0,70 до 1,55) для конотрункальных пороков развития, и 0,91 (0,61 до 1,35) для пероральных расщелин в целом. Основываясь на кумулятивных дозах флуконазола, они отмечают, скорректированные относительные риски скелетно-мышечных пороков, конотрункальных пороков и расщелины полости рта в целом составили 1,29 (1,05-1,58), 1,12 (0,71-1,77) и 0,88 (0,55-1,40) для 150 мг препарата. флуконазол; 1,24 (от 0,93 до 1,66), 0,61 (от 0,26 до 1,39) и 1,08 (от 0,58 до 2,04) для более чем 150 мг до 450 мг флуконазола; и 1.98 (от 1,23 до 3,17), 2,30 (от 0,93 до 5,65) и 0,94 (от 0,23 до 3,82) для более 450 мг флуконазола соответственно.
Риск пороков развития опорно-двигательного аппарата в два раза у женщин, принимающих высокие дозы на ранних сроках беременности (выше 450 мг), но абсолютные риски были еще малы (12 случаев на 10000 открытых беременностей в целом). Также было выявлено повышение риска на 30% среди женщин, которые приняли меньшую кумулятивную дозу 150 мг перорального флуконазола.
Также было выявлено повышение риска на 30% среди женщин, которые приняли меньшую кумулятивную дозу 150 мг перорального флуконазола.
«Пероральный флуконазол использование в первом триместре беременности не было связанно с оральными расщелинами или конотрункальными пороками развития, но ассоциация с опорно-двигательными аппаратом уродствами была обнаружена, что соответствует малой разности скорректированного риска около 12 случаев на 10000 подвергаются беременностей в целом,» исследователи заключают .
«Пероральный флуконазол в первом триместре, особенно длительное лечение в дозах, превышающих обычно используемые, следует назначать с осторожностью, а местные азолы следует рассматривать как альтернативное лечение», — добавляют они.
Информация, содержащаяся в этой статье, предназначена только для информационных целей. Содержание не предназначено для замены профессиональных советов. Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
« Щелкните здесь, чтобы вернуться к еженедельным новостям.
Влагалищные дрожжевые инфекции во время беременности
Обзор темы
Вагинальные дрожжевые инфекции — распространенная проблема во время беременности. Они могут быть вызваны высоким уровнем эстрогена. Эти инфекции не представляют опасности для беременности. Но они могут вызывать неприятные симптомы.
Если вы беременны и у вас есть симптомы вагинальной инфекции, обратитесь к врачу. Не думайте, что ваши симптомы вызваны безобидной дрожжевой инфекцией. Если у вас бактериальный вагиноз или инфекция, передающаяся половым путем (ИППП), например гонорея или хламидиоз, вам потребуется лечение, чтобы предотвратить проблемы во время беременности.
Если вы беременны, не принимайте лекарства от дрожжевой инфекции, отпускаемые без рецепта, если сначала не обсудите это с врачом. Специалисты рекомендуют во время беременности: сноска 1
- Для лечения дрожжевой инфекции следует использовать вагинальные препараты.
 Это могут быть вагинальные кремы или суппозитории.
Это могут быть вагинальные кремы или суппозитории. - Следует использовать только определенные лекарства. Лекарства, отпускаемые без рецепта, включают бутоконазол (например, Фемстат), клотримазол (например, Гин-Лотримин), миконазол (например, Монистат) и терконазол (например, Теразол).
- Лечение следует применять в течение 7 дней. (Для лечения дрожжевой инфекции во время беременности может потребоваться больше времени, чем обычно.)
В прошлом нистатин (например, микостатин) был препаратом выбора в первом триместре беременности. Но сейчас все вагинальные лекарства считаются безопасными при беременности.
Список литературы
Цитаты
- Центры по контролю и профилактике заболеваний (2015). Рекомендации по лечению болезней, передающихся половым путем, 2015. MMWR , 64 (RR-03): 1–137. http://www.cdc.gov/std/tg2015. По состоянию на 2 июля 2015 г. [Исправление в MMWR , 64 (33): 924. http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6433a9.
htm?s_cid=mm6433a9_w. По состоянию на 25 января 2016 г.]
Кредиты
По состоянию на 7 ноября 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Кэтлин Ромито, MD — Семейная медицина
Мартин Дж. Габика, MD — Семейная медицина
Дебора А. Пенава Б.А., MD, FRCSC, MPH — акушерство и гинекология
Действует на 7 ноября 2019 г.
Автор: Здоровый персонал
Медицинский обзор: Кэтлин Ромито, доктор медицины, семейная медицина и Мартин Дж.Габица, доктор медицины, семейная медицина, и Дебора А. Пенава, доктор медицины, FRCSC, магистр здравоохранения, акушерство и гинекология
Центры по контролю и профилактике заболеваний (2015). Руководство по лечению болезней, передающихся половым путем, 2015. MMWR , 64 (RR-03): 1-137. http://www.cdc.gov/std/tg2015. По состоянию на 2 июля 2015 г. [Исправление в MMWR , 64 (33): 924. http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6433a9.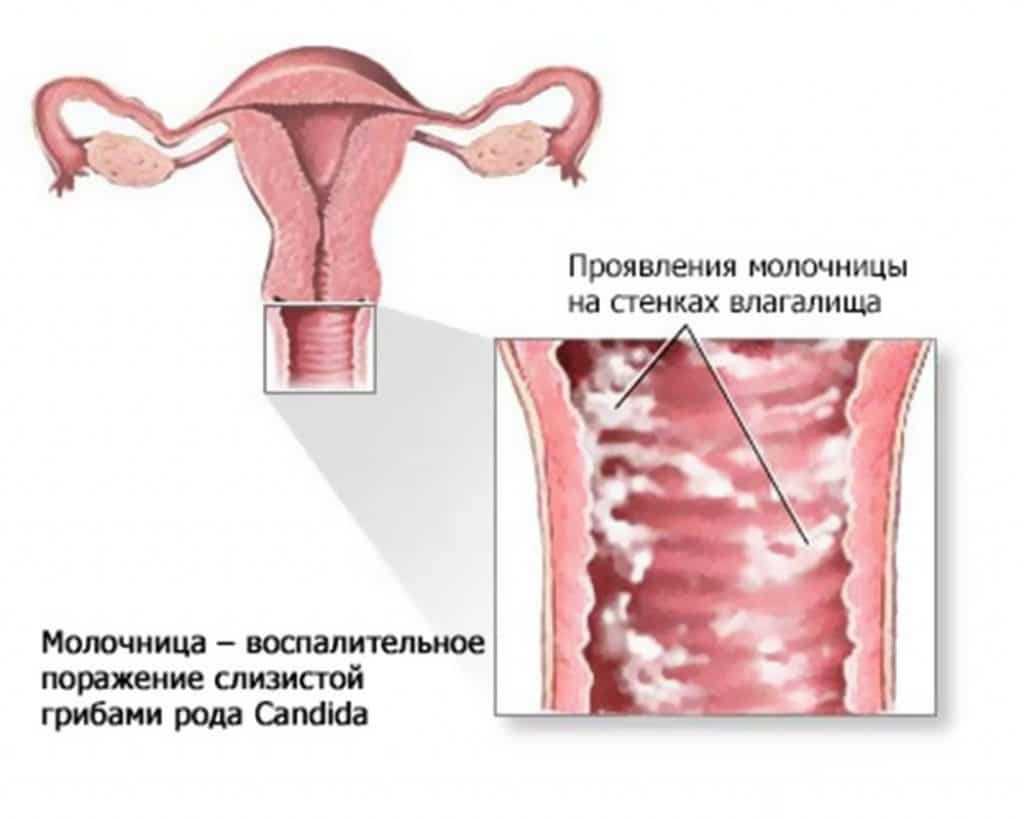 htm?s_cid=mm6433a9_w. По состоянию на 25 января 2016 г.]
htm?s_cid=mm6433a9_w. По состоянию на 25 января 2016 г.]
Дрожжевые инфекции во время беременности
Во время беременности женщина подвергается повышенному риску заражения несколькими различными типами инфекций, включая инфекции мочевыводящих путей (ИМП) и бактериальный вагиноз (БВ).Грибковая инфекция — еще одно заболевание, которое очень часто встречается у беременных женщин, особенно во втором и третьем триместрах. Возможно, вы уже хорошо знаете о дрожжевых инфекциях, учитывая, что примерно 75% всех женщин будут иметь хотя бы одну инфекцию в течение жизни.
Хотя эта инфекция может быть довольно неприятной и неприятной, в целом она безвредна и легко лечится противогрибковыми препаратами. Тем не менее, важно вылечить это состояние как можно раньше, чтобы не передать инфекцию ребенку во время родов.
Прочтите ниже, чтобы узнать больше об этом состоянии, причинах, доступных методах лечения и способах его предотвращения в будущем.
Что такое дрожжевая инфекция? Влагалищная дрожжевая инфекция (вагинальный кандидоз) — это грибковая инфекция, вызывающая раздражение и выделения из влагалища.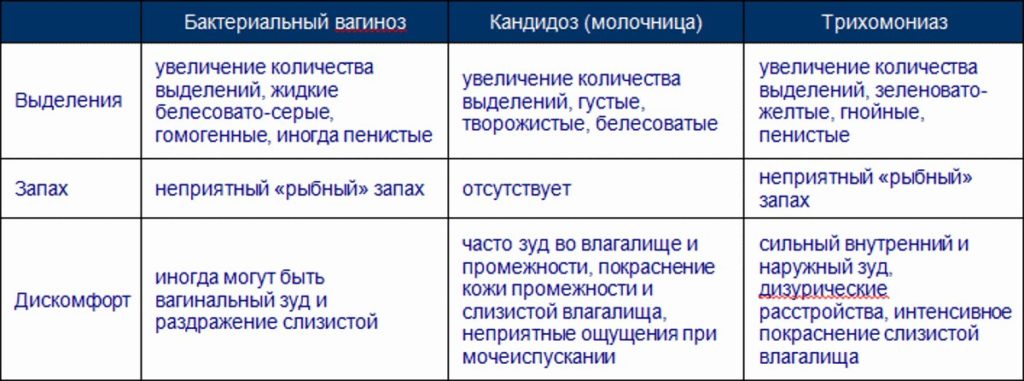 В нормальных условиях влагалище поддерживает здоровый баланс своего pH (кислотного уровня) и количества дрожжей внутри него. Этот баланс действует как тип защиты и помогает убить вредные бактерии.Когда возникает дрожжевая инфекция, уровни кислоты и дрожжей во влагалище становятся несбалансированными, что приводит к чрезмерному разрастанию дрожжевых грибков, что вызывает неприятные симптомы.
В нормальных условиях влагалище поддерживает здоровый баланс своего pH (кислотного уровня) и количества дрожжей внутри него. Этот баланс действует как тип защиты и помогает убить вредные бактерии.Когда возникает дрожжевая инфекция, уровни кислоты и дрожжей во влагалище становятся несбалансированными, что приводит к чрезмерному разрастанию дрожжевых грибков, что вызывает неприятные симптомы.
Грибковая инфекция не является инфекцией, передающейся половым путем (ИППП), но у женщин это заболевание часто развивается после того, как они впервые стали регулярно вести половую жизнь. Это также может быть связано с контактом рот к гениталиям (орально-генитальный секс). Эта инфекция поражает до 3 из 4 женщин, что делает ее чрезвычайно распространенной. К счастью, дрожжевые инфекции не считаются серьезными и могут быть вылечены в течение 2 недель с помощью соответствующего лечения.
Почему дрожжевые инфекции часто встречаются во время беременности? Грибковые инфекции гораздо чаще встречаются у беременных женщин из-за гормональных изменений, происходящих в их организме. Как известно, их трудно лечить во время беременности.
Как известно, их трудно лечить во время беременности.
Беременность увеличивает выброс гормона эстрогена, который, как известно, нарушает химический баланс влагалища. У беременных женщин также содержится больше сахара в вагинальных выделениях, что облегчает рост дрожжей. Эти факторы также увеличивают риск заражения дрожжевой инфекцией:
- Гормональные изменения, возникающие во время беременности или до начала менструации
- Прием гормональных препаратов
- Прием антибиотиков
- Прием стероидов
- Высокий уровень сахара в крови или диабет
- Вагинальный половой акт
- Спринцевание
- Влагалище, контактирующее с кровью или спермой
- Нарушение иммунной системы
Симптомы дрожжевой инфекции могут варьироваться в зависимости от того, насколько далеко зашла инфекция, но обычно включают одно или несколько из следующих
- Повышенное количество выделений
- Водянистые выделения из влагалища
- Выделения белого / коричневого цвета или, возможно, зеленый / желтый
- Выделения, похожие на творог (без запаха)
- Выделения с запахом дрожжей / хлеба
- Зуд или раздражение во влагалище и вульве
- Покраснение или отек вульвы
- Ощущение жжения во время мочеиспускание или половой акт
Беременные женщины более подвержены так называемой «сложной дрожжевой инфекции». «Это просто означает, что вы можете столкнуться с множественными дрожжевыми инфекциями на протяжении всей беременности, что может вызвать хронические симптомы, для устранения которых требуется больше времени. Это считается нормальным и не вызывает беспокойства, особенно если вы находитесь во втором или третьем триместре.
«Это просто означает, что вы можете столкнуться с множественными дрожжевыми инфекциями на протяжении всей беременности, что может вызвать хронические симптомы, для устранения которых требуется больше времени. Это считается нормальным и не вызывает беспокойства, особенно если вы находитесь во втором или третьем триместре.
Если вы подозреваете, что у вас может быть дрожжевая инфекция, важно сразу же записаться на прием к врачу.Лечение дрожжевых инфекций на раннем этапе может избавить вас от более неприятных симптомов.
В кабинете врача ваш врач проведет осмотр органов малого таза и воспользуется небольшим инструментом для безболезненного взятия мазков из ваших выделений или вагинального секрета. Образец помещается под микроскоп, где врач может идентифицировать и диагностировать инфекцию.
Как лечить дрожжевую инфекцию? В нормальных условиях врачи обычно назначают однократный пероральный препарат под названием Дифлюкан, который может избавить от инфекции в течение нескольких дней. Однако не было доказано, что это лекарство безопасно для приема во время беременности, и его следует по возможности избегать.
Однако не было доказано, что это лекарство безопасно для приема во время беременности, и его следует по возможности избегать.
Вместо пероральных таблеток врачи порекомендуют вам вагинальные кремы и свечи для лечения инфекции. Это противогрибковые препараты, которые борются с разросшимися дрожжами и восстанавливают баланс влагалища. Только определенные кремы и суппозитории безопасны для использования во время беременности. Такие методы лечения, как теразол или монистат, обычно считаются безопасными для беременных, но обязательно проконсультируйтесь с врачом, чтобы узнать его профессиональное мнение.
Для полного избавления от дрожжевой инфекции может потребоваться до двух недель, но неприятные симптомы могут исчезнуть в течение первых нескольких дней.После того, как инфекция исчезнет, может быть полезно использовать сушильный порошок, не содержащий крахмала, чтобы предотвратить новую инфекцию.
Может ли дрожжевая инфекция нанести вред моему ребенку? Дрожжевые инфекции редко вызывают какие-либо осложнения для вас или вашего ребенка. Эти инфекции легко поддаются лечению и, как правило, локализуются в одной области. Если не лечить, дрожжевые инфекции могут перейти в рот вашего ребенка во время родов. Это состояние называется «молочница», и его можно лечить с помощью другого противогрибкового препарата — нистатина.Поэтому беременным женщинам важно посетить врача, как только у них начнутся симптомы.
Эти инфекции легко поддаются лечению и, как правило, локализуются в одной области. Если не лечить, дрожжевые инфекции могут перейти в рот вашего ребенка во время родов. Это состояние называется «молочница», и его можно лечить с помощью другого противогрибкового препарата — нистатина.Поэтому беременным женщинам важно посетить врача, как только у них начнутся симптомы.
При этом, если инфекция набирает силу и распространяется через влагалище или кровь, существует риск, хотя и низкий, осложнений. В редких случаях он может вызвать хориоамнионит, недоношенность, эндометриоз и неонатальный сепсис.
Есть несколько различных шагов, которые вы можете предпринять, чтобы предотвратить повторение грибковой инфекции, в том числе:
- Носите свободное дышащее хлопковое белье.
- После душа используйте фен на слабой прохладной температуре, чтобы высушить внешнюю часть области гениталий.
- Всегда протирайте спереди назад при использовании туалета.
- Избегайте ношения влажной мокрой одежды. Меняйте одежду сразу после плавания или тренировки.
- Включите в свой рацион йогурт с бактериями «lactobacillus acidophilus».
- Ограничьте потребление сахара, так как сахар способствует росту дрожжей.
Избегайте использования:
- Облегающие брюки или колготки
- Спринцевание
- Спреи для женской гигиены
- Гигиенические прокладки и тампоны, содержащие дезодорант или ароматизаторы
- Принятие ванны с пеной или сидение в горячей ванне
- Использование душистое мыло
- Использование цветной или ароматизированной туалетной бумаги
В целом, дрожжевые инфекции во время беременности доставляют больше неприятностей, чем беспокойства.Но бывает достаточно редких случаев с трагическими исходами, чтобы не только следить за вашей дрожжевой инфекцией, но и проконсультироваться с врачом, чтобы убедиться, что она под контролем.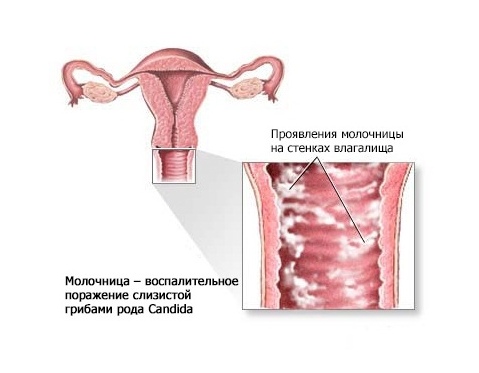
Но хорошей новостью является то, что дрожжевые инфекции могут быть ужасными, они обычно легко поддаются лечению и лишь в редких случаях вызывают долгосрочные осложнения.
Если с вашими симптомами трудно справиться, поговорите со своим врачом о других безрецептурных лекарствах, специально предназначенных для лечения жжения, зуда и отека.Не забудьте полностью закончить весь курс лечения, чтобы полностью избавиться от инфекции и предотвратить ее повторное появление.
Источники и дополнительная литератураЭлькади, А., Синха, П., & Хассан, С.А.З. (ред.). (2019). Инфекции во время беременности: подход, основанный на доказательствах . Издательство Кембриджского университета.
Виейра-Баптиста, П., и Борнштейн, Дж. (2019). Кандидоз, бактериальный вагиноз, трихомониаз и другие вагинальные состояния, влияющие на вульву. Болезнь вульвы (стр. 167-205). Спрингер, Чам.
Jeanmonod, R., et al. (2019). Вагинальный кандидоз (вульвовагинальный кандидоз).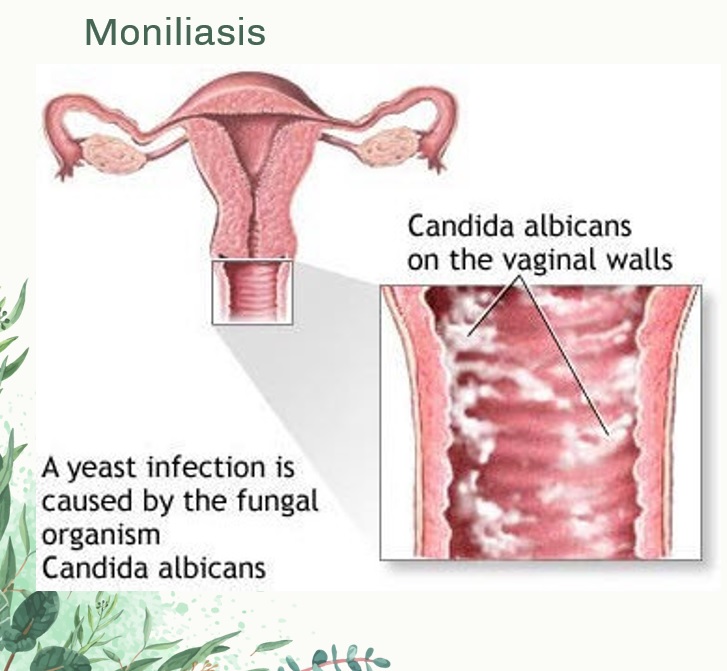 StatPearls .
StatPearls .
Presterl, E., et al. (2019). Медицинская микология: грибковые инфекции. Основы микробиологии и инфекционного контроля для акушерок (стр. 155-159). Спрингер, Чам.
Chatzivasileiou, P., & Vyzantiadis, T.A. (2019). Колонизация влагалищных дрожжевых грибков: от потенциально безвредного состояния к клиническим последствиям и подходам к лечению — обзор литературы. Микозы: диагностика, терапия и профилактика грибковых заболеваний .
Грибковая инфекция во время беременности: лечение без рецепта ОК?
Как лучше всего лечить дрожжевую инфекцию во время беременности?
Ответ Ивонн Батлер Тобах, доктор медициныВы можете безопасно лечить дрожжевую инфекцию во время беременности с помощью различных безрецептурных противогрибковых вагинальных кремов или суппозиториев. Тем не менее, лучше всего до начала лечения уточнить у врача, что ваши симптомы на самом деле вызваны дрожжевой инфекцией.
Грибковые инфекции особенно распространены во время беременности, поскольку гормональные изменения могут нарушить баланс pH во влагалище. Общие симптомы дрожжевой инфекции включают вагинальный зуд и белые густые выделения, похожие на творог.
Общие симптомы дрожжевой инфекции включают вагинальный зуд и белые густые выделения, похожие на творог.
Лекарства, отпускаемые без рецепта для лечения дрожжевых инфекций, в виде кремов, мазей или суппозиториев, включают:
- Клотримазол (Mycelex, Lotrimin AF)
- Миконазол (Монистат 3)
- Терконазол
Эти продукты можно использовать на любом этапе беременности, и они не представляют риска врожденных дефектов или других осложнений беременности.Для достижения наилучших результатов выберите семидневную формулу. Если вы беременны, пероральные препараты не рекомендуются.
Следует избегать некоторых часто назначаемых противогрибковых средств, таких как флуконазол (дифлюкан), особенно в течение первого триместра. Если вы обратитесь к врачу по поводу дрожжевой инфекции и находитесь на очень раннем сроке беременности, обязательно сообщите ему, что вы думаете, что беременны.
с
Ивонн Батлер Тобах, доктор медицины
- Секс при вагинальной инфекции: это вредно?
 06, 2021 Показать ссылки
06, 2021 Показать ссылки- Walls RM, et al., Eds. Острые осложнения беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. Доступ 30 августа 2018 г.
- Ferri FF. Вагинит, грибковый. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. Доступ 26 августа 2018 г.
- Лобо Р.А. и др. Инфекции половых путей: вульва, влагалище, шейка матки, синдром токсического шока, эндометрит и сальпингит.В кн .: Комплексная гинекология. 7-е изд. Филадельфия, Пенсильвания: Эльзевир; 2017. https://www.clinicalkey.com. Доступ 26 августа 2018 г.
- Cohen J, et al. Вагинит, вульвит, цервицит и кожные поражения вульвы. В кн .: Инфекционные болезни. 4-е изд. Филадельфия, Пенсильвания: Эльзевир; 2017.
- Bope ET, et al. Вульвовагинит. В: Текущая терапия Конна 2018. Филадельфия, Пенсильвания: Эльзевир; 2018.
 https://www.clinicalkey.com. Доступ 26 августа 2018 г.
https://www.clinicalkey.com. Доступ 26 августа 2018 г. - Walls RM, et al., Eds.Медикаментозная терапия при беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. Доступ 30 августа 2018 г.
- Батлер Тобах Ю.С. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 5 сентября 2018 г.
Продукты и услуги
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
.
Дрожжевые инфекции во время беременности — Женское здоровье эмбрионов
Во время беременности организм претерпевает длинный список изменений. Некоторые из этих изменений могут не вызывать чувства беспокойства или дискомфорта, но некоторые негативные изменения могут вызвать у вас чувство сильного дискомфорта. Поскольку в организме происходит так много изменений уровня гормонов во время беременности, это иногда может привести к дисбалансу нормальной PH влагалища. В результате вы можете столкнуться с дрожжевой инфекцией, которая чаще всего встречается во время беременности.
Поскольку в организме происходит так много изменений уровня гормонов во время беременности, это иногда может привести к дисбалансу нормальной PH влагалища. В результате вы можете столкнуться с дрожжевой инфекцией, которая чаще всего встречается во время беременности.
Грибковая инфекция вызывает сильный зуд влагалища и аномальные выделения из влагалища, которые выглядят очень густыми, как творог.
С вагинальным зудом, вероятно, хуже всего справиться во время беременности, так как вам нужно постоянно бороться с желанием почесаться, что затрудняет нормальную повседневную жизнь.
Что такое дрожжевая инфекция? Дрожжи — это обычно разновидность грибка. Дрожжевые инфекции вызываются многими видами грибов, такими как Candida albicans, Candida tropicalis, Candida glabrata и т. Д.По данным американского семейного врача, дрожжевые инфекции довольно распространены, и каждая четвертая женщина страдает от нее в какой-то момент своей жизни. Риск заражения Candida обычно составляет 20 процентов, а во время беременности он увеличивается до 30 процентов.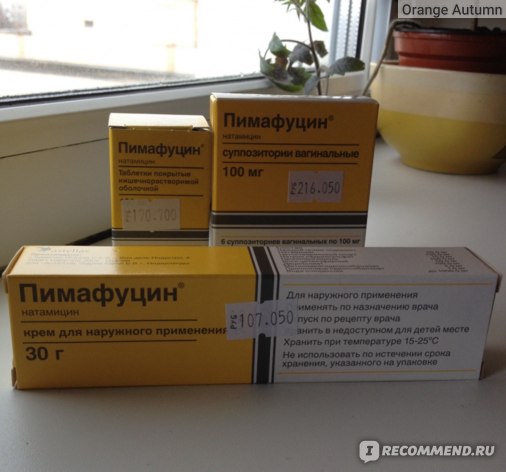 Таким образом, можно сказать, что грибковая инфекция очень часто встречается у беременных.
Таким образом, можно сказать, что грибковая инфекция очень часто встречается у беременных.
Обычно во влагалище кислая среда, которая не позволяет дрожжам или другим патогенам расти в нем, однако, когда уровень кислотности падает, именно тогда начинается настоящая проблема.В норме уровень PH во влагалище от 3,8 до 4,5. Многие факторы, такие как: могут вызывать нарушения нормального уровня PH влагалища
- Бактериальный вагиноз
- Спринцевание
- Менопауза
- При менструальной крови
- При наличии антибиотиков в семенной жидкости
- Инфекции мочевыводящих путей или ИМП
Каковы его симптомы?
Наиболее частым симптомом дрожжевой инфекции в большинстве случаев является зуд вульвы и влагалища.Наряду с этим у женщин также могут наблюдаться выделения белого цвета, которые не имеют запаха и по текстуре напоминают творог. Некоторые другие симптомы дрожжевой инфекции:
- Боль или болезненность в области вульвы или влагалища
- жжение во время писания
- Сыпь, которая появляется внутри и вокруг вульвы, которая может распространяться на другие области, например на бедра и пах.
Эти признаки могут исчезнуть через несколько часов или даже недель.
У новорожденных и у женщин со слабой иммунной системой дрожжевая инфекция может возникнуть в области рта.Это называется молочницей.
Однако, если вы испытываете эти симптомы, это не всегда означает, что вы страдаете дрожжевой инфекцией, поскольку некоторые другие состояния также имеют такие же типы признаков и симптомов, как:
- аллергическая реакция на мыло, которым вы чистили гениталии, или на метод контрацепции, например презерватив.
- Болезнь, передающаяся половым путем, например гонорея и хламидиоз
- Или это может быть из-за бактериального вагиноза, который является разновидностью инфекции влагалища.
Как диагностировать дрожжевую инфекцию?
Грибковая инфекция диагностируется при медосмотре, проводимом врачом. Кроме того, врач может взять образец мазка из влагалища, чтобы определить признаки роста дрожжей. В некоторых случаях врач может также вырастить образец из влагалища в лаборатории, который затем исследуется под микроскопом, чтобы помочь им увидеть, какой тип грибка вызывает состояние пациента.
Почему дрожжевые инфекции чаще всего поражают женщин во время беременности?
В большинстве случаев дрожжевые инфекции поражают в основном беременных женщин, а не тех, кто еще не беременен.Он поражает беременных женщин во втором триместре беременности. Причина этого в том, что во время беременности организм женщины претерпевает множество изменений, и есть дисбаланс гормонального фона, который нарушает баланс PH во влагалище, делая его менее кислым, что затем может способствовать росту дрожжей. в этом.
Согласно Национальному центру биотехнологической информации, вагинальные жидкости, содержащие более высокий уровень женского гормона эстрогена и гликогена, позволяют дрожжам легче расти во влагалище.Влагалищная жидкость, состоящая из высокого уровня гликогена, указывает на повышенный уровень сахара в ней, который служит пищей для дрожжей, и это снова помогает им быстрее размножаться.
Какой самый безопасный способ справиться с дрожжевой инфекцией во время беременности?
Для лечения дрожжевой инфекции беременным женщинам следует воздерживаться от пероральных методов лечения и вместо этого использовать кремы, мази и другие лекарства местного действия. Согласно Центрам по контролю и профилактике заболеваний, во время беременности женщины должны использовать азол местно в течение семи дней подряд для лечения дрожжевой инфекции.CDC признал этот метод безопасным.
Согласно Центрам по контролю и профилактике заболеваний, во время беременности женщины должны использовать азол местно в течение семи дней подряд для лечения дрожжевой инфекции.CDC признал этот метод безопасным.
Азол, применяемый местно, продается без рецепта без рецепта врача, и исследования их эффективности также подтверждают их. Согласно одному исследованию Колледжа семейных врачей Канады, более мягкая версия кортикостероидов может применяться местно для облегчения симптомов дрожжевой инфекции. Они считаются безопасными для использования во время беременности; однако их нужно использовать только в течение короткого периода времени.
Согласно одному исследованию, опубликованному в сети медицинского журнала JAMA Американской медицинской ассоциации, с другой стороны, беременным женщинам следует избегать приема прописанного перорального препарата флуконазола, поскольку он вызывает самопроизвольный аборт у тех, кто подвергся воздействию. к нему. В исследовании говорилось о том, что беременные женщины, принимавшие флуконазол, на 48 процентов чаще сталкивались с такими осложнениями, как выкидыш, по сравнению с теми, кто его не принимал.
Перед тем, как начать какое-либо лечение, всегда полезно проконсультироваться с врачом; лечение дрожжевой инфекции важно.Если его не лечить, он может даже передаваться ребенку через мать во время родов. Это известно как молочница.
Есть ли домашние средства от дрожжевой инфекции?
Есть несколько методов, которые можно использовать для облегчения симптомов дрожжевой инфекции с помощью домашних средств, например:
Мед чистый и необработанный
Местное использование меда, поскольку он содержит очень высокий уровень сахара, может остановить рост грибка.При местном применении мед может снизить PH влагалища, что резко снижает рост грибка. Вы также можете добавить в мед некоторые травы с противогрибковыми свойствами, такие как эвкалипт, лемонграсс, герань и т. Д., Что сделает еще более действенный раствор, который может эффективно бороться с грибком.
Мед следует использовать только местно, так как употребление меда может усугубить ситуацию, так как сахар, содержащийся в меде, растворяется в желудке, что может стать источником питания для грибка, чтобы питаться и жить.
Еще одно очень эффективное домашнее средство от дрожжевой инфекции — местное применение кокосового масла. Он обладает противогрибковыми свойствами, которые помогают убить Candida. Один из штаммов Candida albicans чувствителен к кокосовому маслу, которое имеет высокую концентрацию. Достаточно небольшого количества кокосового масла, чтобы избавиться от него по сравнению с флуконазолом.
Яблочный уксус — это чудодейственный продукт, который использовался для лечения множества заболеваний, таких как кислотный рефлюкс, плохой холестерин, язвенный колит и т. Д., а также его можно использовать для лечения дрожжевой инфекции. Расслабляющая ванна с яблочным уксусом может принести большое облегчение тем, кто страдает дрожжевой инфекцией. Яблочный уксус обладает антимикробными свойствами, которые даже могут быть очень эффективными против дрожжей. Вы должны либо использовать яблочный уксус в ванне, либо выпивать его немного в стакане воды ежедневно, чтобы увидеть положительные результаты.
Профилактика всегда лучше лечения.Лучше всего предотвратить заражение, а не лечить причиненный ею ущерб. Чтобы предотвратить дрожжевую инфекцию, вы должны стараться употреблять пищу, богатую пробиотиками, или прием добавок с клюквой в ней также может оказаться большим подспорьем. Помимо этих, некоторые другие превентивные меры:
- Избегайте очень тесной одежды
- говорит да нижнему белью из чистого хлопка
- после душа или ванны следует тщательно вытереться
- Не следует носить слишком долго мокрые купальники
- Избегайте использования ароматизированных продуктов для чистки влагалища
- избежать спринцевания
- необходимо употреблять продукты, содержащие пробиотики, такие как йогурт, квашеная капуста и т. Д.
- избегайте высокого уровня сахара в вашем рационе
Инфекции дрожжей во время беременности :: Американская ассоциация беременных
Причины, симптомы и лечение
Грибковые инфекции во время беременности чаще встречаются у женщин, чем в любое другое время, особенно во втором триместре беременности. Вы можете заметить увеличение количества жидких белых выделений со странным запахом. Это частый и нормальный симптом во втором триместре.
Вы можете заметить увеличение количества жидких белых выделений со странным запахом. Это частый и нормальный симптом во втором триместре.
Если вы подозреваете, что у вас грибковая инфекция, следующая информация подготовит вас к обсуждению этой возможности с врачом. Хотя дрожжевые инфекции не оказывают серьезного негативного влияния на беременность, их часто труднее контролировать во время беременности, что вызывает у вас значительный дискомфорт. Не ждите лечения!
Что такое дрожжевая инфекция?
Грибковая инфекция возникает, когда нормальный уровень кислоты и дрожжей во влагалище выходит из равновесия, что позволяет дрожжам разрастаться, вызывая неприятное, но не серьезное состояние, называемое дрожжевой инфекцией.
Если врач никогда не диагностировал дрожжевую инфекцию и не лечил вас от нее, и у вас есть некоторые симптомы, вам следует сначала обратиться к врачу для точного диагноза и лечения. Другие инфекции имеют схожие симптомы, поэтому вы должны убедиться, что лечите инфекцию правильно. Есть также методы лечения, которые не подходят во время беременности.
Есть также методы лечения, которые не подходят во время беременности.
Что вызывает дрожжевую инфекцию во время беременности?
Инфекция дрожжей может быть вызвана одним или несколькими из следующих факторов:
- Гормональные изменения, связанные с беременностью или до начала менструации
- Прием гормонов или противозачаточных таблеток
- Прием антибиотиков или стероидов
- Повышенный уровень сахара в крови, как при диабете
- Вагинальный половой акт
- Спринцевание
- Кровь или сперма
Почему дрожжевые инфекции чаще встречаются во время беременности?
Ваше тело сейчас претерпевает столько изменений, и вашему телу трудно поспевать за химическими изменениями во влагалище.В вагинальных выделениях, которыми могут питаться дрожжи, содержится больше сахара, что приводит к дисбалансу, который приводит к слишком большому количеству дрожжей.
Каковы симптомы дрожжевой инфекции?
Симптомы дрожжевой инфекции могут включать один или несколько из следующих :
- Выделения обычно белого / коричневого цвета, похожие на творог и могут пахнуть дрожжами / хлебом
- Другие выделения могут быть зеленоватыми или желтоватыми, также похожими на творог и могут пахнуть дрожжами / хлебом
- Увеличение разряда
- Покраснение, зуд или раздражение губ влагалища
- Чувство жжения при мочеиспускании или половом акте
Что еще я мог испытывать?
Если вы испытываете симптомы, похожие на дрожжевую инфекцию, но врач исключил этот диагноз, у вас может быть одно из следующего:
Как я могу точно узнать, есть ли у меня грибковая инфекция?
В кабинете вашего врача или в медицинской клинике врач с помощью простого безболезненного тампона удалит выделения или вагинальные выделения и изучит их под микроскопом. Обычно при простом осмотре влагалища врач может диагностировать дрожжевую инфекцию. В редких случаях посев можно отправить в лабораторию.
Обычно при простом осмотре влагалища врач может диагностировать дрожжевую инфекцию. В редких случаях посев можно отправить в лабораторию.
Как лечат дрожжевые инфекции во время беременности?
Во время беременности врачи рекомендуют только вагинальные кремы и свечи. Пероральный препарат Дифлюкан (одноразовый препарат) не доказал свою безопасность во время беременности и кормления грудью. Не все вагинальные кремы и суппозитории можно использовать во время беременности, поэтому лучше проконсультироваться с врачом или фармацевтом, чтобы выбрать подходящий.Если не лечить, дрожжевые инфекции могут перейти в рот вашего ребенка во время родов. Это называется «молочница» и эффективно лечится нистатином.
10-14 дней может потребоваться, чтобы найти облегчение или полностью вылечить инфекцию во время беременности. После того, как инфекция исчезнет и заживут любые язвочки, может быть полезно использовать сушильный порошок без крахмала или порошок нистатина, чтобы предотвратить повторение инфекции.
Как я могу предотвратить дрожжевую инфекцию или повторяющиеся грибковые инфекции?
Большинство грибковых инфекций обычно можно избежать, выполнив следующие действия:
- Носите свободную воздухопроницаемую хлопковую одежду и хлопковое нижнее белье.
- После регулярной тщательной стирки (с использованием гипоаллергенного мыла без запаха или мягкого мыла) используйте фен на слабой прохладной температуре, чтобы высушить внешнюю поверхность области гениталий.
- Всегда протирайте спереди назад после посещения туалета.
- Примите душ сразу после купания. Как можно скорее смените купальник, спортивную одежду или другую влажную одежду.
- НЕ:
- душ
- используйте спреи для женской гигиены
- использовать гигиенические прокладки и тампоны, содержащие дезодорант
- принять пену для ванны / использовать душистое мыло
- использовать цветную или ароматизированную туалетную бумагу
- Включите в свой рацион йогурт с «лактобациллой ацидофилус».

- Ограничьте потребление сахара, так как сахар способствует росту дрожжей.
- Больше отдыхайте, чтобы вашему телу было легче бороться с инфекциями.
Когда мне следует связаться с врачом?
Если вы испытываете симптомы, описанные в этой статье, позвоните своему врачу. У дрожжевых инфекций есть симптомы, похожие на симптомы других инфекций, например, ЗППП. Правильный диагноз каждый раз, когда вы испытываете эти симптомы, жизненно важен для наиболее эффективного и немедленного лечения, иначе ваше состояние может ухудшиться / не исчезнуть.
Если вы не видите улучшения в течение трех дней, или если симптомы ухудшаются или возвращаются после лечения, вам следует снова обратиться к своему врачу.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. Американская академия семейных врачей
Health Education | May Health Update
1. Полная книга клиники Мэйо о беременности и младенцах в первый год. Джонсон, Роберт В., доктор медицины и др., Гл. 11.
Джонсон, Роберт В., доктор медицины и др., Гл. 11.
Малый риск проблем с мышцами и костями у младенцев, матери которых принимали обычное лечение молочницы
Флуконазол перорально в течение первого триместра следует назначать с осторожностью, говорят исследователи.
Беременные женщины, принимающие флуконазол для лечения молочницы, по-видимому, имеют более высокий риск рождения ребенка с мышечными и костными пороками, согласно исследованию, опубликованному сегодня BMJ .
Однако абсолютный риск невелик, и, как выяснили американские исследователи, нет никакой связи между приемом препарата и младенцами с пороками сердца или расщелинами ротовой полости, как ранее опасались.
Вульвовагинальный кандидоз, широко известный как молочница, часто встречается у беременных женщин, и рекомендуемым лечением обычно является короткий курс местных противогрибковых средств или одна доза перорального флуконазола (150 мг).
Хотя местное противогрибковое лечение доступно без рецепта во многих странах, пациенты часто предпочитают пероральный флуконазол из-за удобства приема одной пероральной дозы.
Предыдущие исследования показали, что высокие дозы флуконазола могут быть вредными и вызывать расщелину неба и аномалии скелета, в то время как использование этого лечения несет дополнительный потенциальный риск врожденных пороков развития у детей женщин, принимающих их в течение первого триместра беременности.
Однако результаты этих исследований противоречивы.
Таким образом,американских исследователей поставили перед собой задачу изучить риск врожденных пороков развития, связанных с воздействием перорального флуконазола из обычно используемых доз у женщин, принимающих его в течение первого триместра беременности для лечения молочницы.
Они провели исследование с использованием данных из общенациональной базы данных Medicaid Analytic eXtract (MAX) за период с 2000 по 2014 год.
MAX включает в себя набор файлов на уровне пациентов с информацией о регистрации пациентов в программе Medicaid, демографическими данными, диагнозами и процедурами во всех амбулаторных и стационарных условиях, а также записями о выдаче рецептурных лекарств в амбулаторных условиях для возмещения расходов.
Для своего исследования исследователи определили беременных женщин в возрасте от 12 до 55 лет, которые постоянно участвовали в программе Medicaid от трех или более месяцев до последней менструации до одного месяца после родов, а также младенцев, зарегистрированных в течение трех или более месяцев после рождения.
В исследуемую группу из 1 969 954 беременностей вошли 37 650 (1,9%) беременностей, получавших пероральный флуконазол, и 82 090 (4,2%) беременностей, получавших местное противогрибковое лечение в течение первого триместра.
Результаты показали, что риск развития опорно-двигательного аппарата уродств был 52,1 на 10000 беременностей подвержены флуконазол по сравнению с 37,3 на 10 000 беременностей, подверженных местного лечения.
Не было обнаружено, что применение флуконазола внутрь в первом триместре связано с расщелинами ротовой полости или пороками сердца (конотрункальными пороками).
Однако риск костно-мышечной системы уродств в два раза у женщин, принимающих высокие дозы на ранних сроках беременности (выше 450 мг), но абсолютные риски были еще малы (12 случаев на 10000 открытых беременностей в целом).
Также на 30% увеличился риск среди женщин, которые приняли меньшую кумулятивную дозу 150 мг перорального флуконазола.
Исследование имело некоторые ограничения, такие как тот факт, что количество исходов для наименее распространенных пороков развития было относительно низким, исследователи не смогли определить, употребляли ли женщины отпускаемое лекарство, и были неизмеримые или плохо измеряемые переменные, такие как ожирение или избыточный вес, который может объяснить повышенный риск.
Тем не менее, исследование имело большой размер выборки, в нем использовались рецепты аптек для расчета воздействия и были получены доказательства, более применимые к принятию клинических решений, с тщательным контролем широкого диапазона потенциальных искажающих переменных и анализами чувствительности для устранения опасений по поводу неизмеримых искажающих факторов.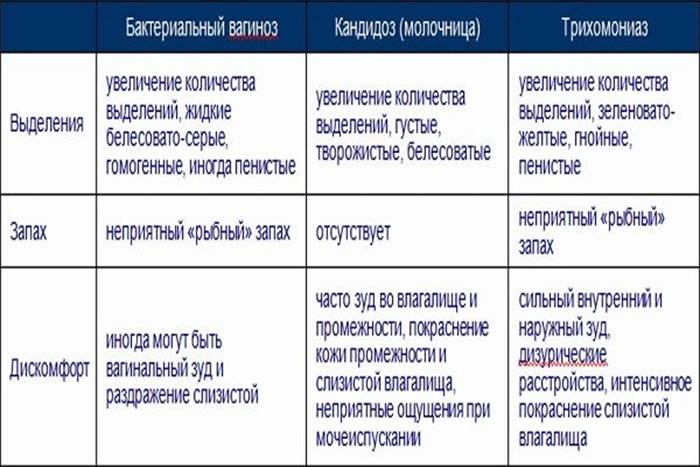 .
.
Исследователи приходят к выводу: «Наше исследование подтвердило увеличение риска скелетно-мышечных пороков развития при использовании флуконазола в течение первого триместра, и опровергло значительное повышение риска пороков развития конотрункала, расщелины ротовой полости и других специфических пороков развития.
«Пероральный флуконазол в течение первого триместра, особенно длительное лечение в дозах, превышающих обычно используемые, следует назначать с осторожностью, а местные азолы следует рассматривать в качестве альтернативного лечения».
[Конец]
21.05.2020
Для редакции
Исследования: Пероральное применение флуконазола в первом триместре и риск врожденных пороков развития: популяционное когортное исследование
Журнал: BMJ
Финансирование: Отдел фармакоэпидемиологии и фармакоэкономики, Отделение медицины, Бригам и женская больница
Ссылка на систему маркировки пресс-релизов Академии медицинских наук:
https: // press.
