Предлежание плаценты: признаки и лечение
Предлежание плаценты — осложнение, которое встречается у беременных женщин довольно редко. При предлежании плаценты место прикрепления плаценты расположено очень низко.
Плацента — это орган, по которому к плоду поступают кислород и питательные вещества, а от него «возвращаются» углекислый газ и продукты обмена. В этой статье мы подробно рассказали о вынашивании беременности с низким расположением плаценты.
Что такое предлежание плаценты?
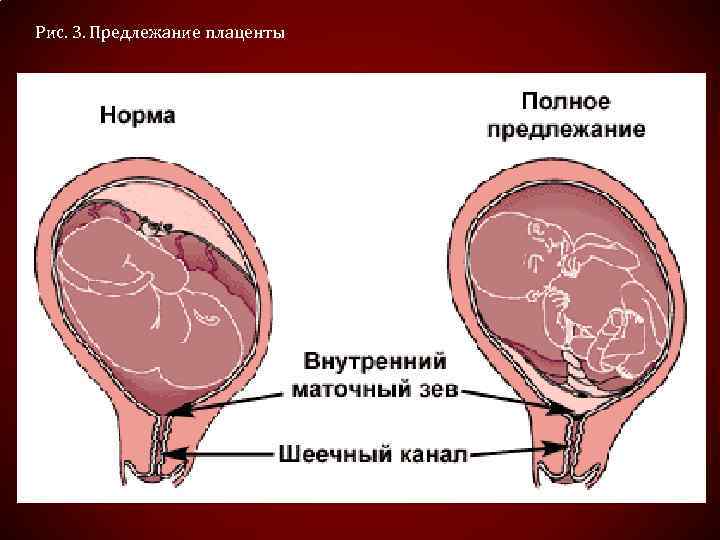
При нормальном развитии беременности плацента обычно располагается в верхней части матки или на ее стенках. Предлежание плаценты — редкий случай, когда плацента, наоборот, находится в нижних отделах матки, частично или полностью перекрывая внутренний зев шейки матки. Предлежание плаценты может спровоцировать сильное кровотечение не только при родах, но и во время самой беременности.
У многих женщин, которым ставят данный диагноз на ранних сроках, плацента с течением беременности принимает «нормальное положение», особенно в случае частичного предлежания, когда она не целиком перекрывает вход в шейку матки. В случае же полного предлежания плаценты, когда вход перекрыт полностью, шансы, что положение плаценты изменится до родов, малы.
В случае же полного предлежания плаценты, когда вход перекрыт полностью, шансы, что положение плаценты изменится до родов, малы.
Каковы симптомы предлежания плаценты?
Наиболее частые проявления предлежания плаценты — это безболезненные вагинальные кровотечения во второй половине беременности. Если же вы заметили их во втором или третьем триместре беременности или чувствуете схватки, обратитесь к своему врачу. Если кровотечение сильное, срочно обращайтесь за неотложной медицинской помощью.
Какие могут быть причины предлежания плаценты?
Причины предлежания плаценты неизвестны, но среди возможных факторов риска врачи выделяют следующие:
Повторные беременности.
Эндометриоз.
Рубец на матке после операции (рубцовая ткань) (кесарево сечение, удаление миомы матки).
Предлежание плаценты в прошлых беременностях.

Многоплодная беременность.
Изменения в слизистой оболочке матки, например, на фоне перенесенных воспалительных заболеваний, частых родов или абортов, вследствие чего нарушается процесс прикрепления плаценты.
Какие могут быть осложнения?
При предлежании плаценты женщине потребуется постоянное наблюдение врача, чтобы минимизировать риск осложнений. К возможным осложнениям при предлежании плаценты относятся:
Сильное кровотечение. Оно может произойти либо во время схваток и родов, либо уже после родов.
Преждевременные роды. Кровотечение может быть показанием к экстренному кесареву сечению даже при недоношенной беременности.
Как узнать, что у меня предлежание плаценты?
Низкое расположение плаценты врач выявит с помощью ультразвукового исследования, которое назначается перед проведением пренатального скрининга во втором триместре беременности.
Что может сделать мой врач, если у меня предлежание плаценты?
Предлежание плаценты встречается не так часто. А степень осложнений зависит от того, насколько здоровы вы и ваш малыш, на каком сроке вы находитесь, как расположена плацента и сильно ли она закрывает внутренний зев шейки матки . Ваш врач по мере развития беременности будет следить за тем, как изменяется положение плаценты.
Самое важное для будущей мамы — это заботиться о себе: побольше отдыхать и избегать любых действий, которые могут вызвать кровотечения, например, физических нагрузок.
Не стоит излишне тревожиться о предлежании плаценты. Даже если врач поставит вам такой диагноз или у вас проявятся признаки предлежания плаценты, велик шанс, что плацента самостоятельно изменит положение. Если же нет, то врачи найдут способ обеспечить вашу с ребенком безопасность и здоровье.
мультидисциплинарный подход к лечению акушерских кровотечений
Беременная К., 31 год, была доставлена в родильный дом машиной скорой помощи с диагнозом: Беременность 28 недель.
До настоящей беременности у женщины были двое родов, одни из которых закончились операцией кесарева сечения, а вторые — естественными родами, осложнившимися разрывом матки по рубцу (проведена гемотрансфузия по поводу анемии тяжелой степени, метропластика — восстановление анатомической целостности матки). Все дети родились живыми.
Особенностью течения данной беременности были угроза преждевременных родов, предлежание плаценты, маточная аневризма, анемия легкой степени, по поводу чего беременная проходила лечение в одном из московских стационаров, откуда была выписана по собственному желанию за сутки до поступления в ГКБ №52 с кровотечением и преждевременными родами. При УЗИ перед выпиской: Беременность 27-28 недель. Поперечное положение плода. Предлежание плаценты. Умеренное многоводие. Рубец на матке после операции кесарево сечение (неполноценный по УЗИ) с формированием маточной грыжи.
При поступлении в родильный дом ГКБ №52 состояние пациентки тяжелое. На догоспитальном этапе массивная кровопотеря — более 1 литра, кровотечение продолжалось.
В приемном отделении выставлен диагноз: Беременность 28-29 недель. Предлежание плаценты. Кровотечение. Отягощенный акушерско-гинекологический анамнез. Рубец на матке после операции кесарево сечение и разрыва матки. Маточная аневризма. На каталке беременная экстренно госпитализирована в операционную для оперативного родоразрешения.
Во время операции кесарево сечение родилась живая недоношенная девочка весом 1170 гр., рост 38 см, оценка по шкале Апгар 3/6 баллов. Во время операции произведена метропластика, перевязка восходящих ветвей маточных артерий, круглых и собственных связок яичников с обеих сторон. В операционную был экстренно вызван хирург: произведена перевязка внутренних подвздошных артерий с обеих сторон, дренирование брюшной полости. Вызван врач выездной реанимационной гематологической бригады, который в ходе операции и в послеоперационном периоде осуществлял лабораторный контроль и дополнительную коррекцию системы гемостаза.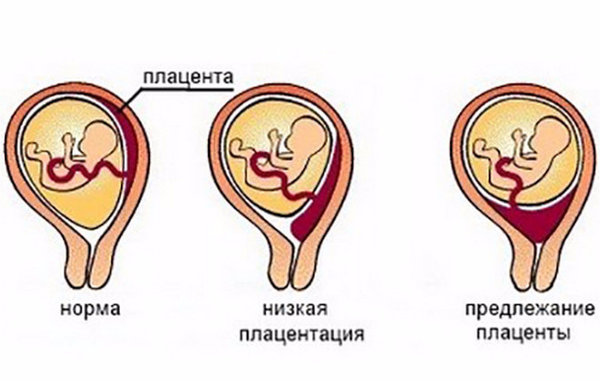
Интраоперационно проводился забор крови аппаратом «Cell-Saver». Перелито 375 мл аутоэритроцитов.
Система «Cell-Saver» предназначена для переливания пациенту крови, которую тот теряет в случае массивной кровопотери, непосредственно в операционной. Система производит сбор крови от пациента, тщательное промывание эритроцитов, удаление нежелательных компонентов. Благодаря этой технологии пациент получает самую подходящую для него кровь — его собственную: нет нежелательных реакций при переливании донорской крови, нет риска инфекции.
Общая кровопотеря составила 3000 мл. В послеоперационном периоде родильнице перелито 1300 мл свежезамороженной плазмы, 614 мл эритроцитной взвеси, что позволило компенсировать тяжелую кровопотерю. Также проводилась инфузионная, антибактериальная, антикоагулянтная, антианемическая терапия.
— В очередной раз мы оцениваем преимущество работы в составе многопрофильного стационара, в котором доступны все, в том числе и «эксклюзивные» виды медицинской помощи, — комментирует клиническую ситуацию Инга Юрьевна Кокая, зам.
Родильница выписана из роддома домой на 6 сутки в удовлетворительном состоянии.
Малыш переведен из роддома в ДГКБ №13 им. Н.Ф.Филатова на второй этап выхаживания.
Действующие лица: акушеры-гинекологи Томакян Р.Г., Романова А.В., реаниматолог Зубрицкая Н.К., неонатолог-реаниматолог Буданцев А.В., врач реанимационной гематологической бригады Феклистов А.Ю., хирург Хохлатов Д.Э.
Сохранить будущее — статьи от специалистов клиники «Мать и дитя»
СОХРАНИТЬ БУДУЩЕЕ
ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ НЕ ТАКОЕ УЖ РЕДКОЕ ЯВЛЕНИЕ. ЕСЛИ ЖЕНЩИНА НЕ ПОНИМАЕТ, ЧТО С НЕЙ ПРОИСХОДИТ, ТО НАЧИНАЕТ ПАНИКОВАТЬ И ТЕМ САМЫМ ТОЛЬКО УСУГУБЛЯЕТ ТЯЖЕСТЬ ПОЛОЖЕНИЯ. КОГДА ЖЕ У БУДУЩЕЙ МАМЫ ЕСТЬ ЧЕТКОЕ ПРЕДСТАВЛЕНИЕ О СЛОЖИВШЕЙСЯ СИТУАЦИИ, И ОНА ОСОЗНАЕТ, ЧТО И ЗАЧЕМ ДЕЛАЮТ ДОКТОРА, И СТРОГО СЛЕДУЕТ ИХ РЕКОМЕНДАЦИЯМ, ВРАЧАМ ЛЕГЧЕ ДОБИТЬСЯ УСПЕХА И СОХРАНИТЬ БЕРЕМЕННОСТЬ.
ЕСЛИ ЖЕНЩИНА НЕ ПОНИМАЕТ, ЧТО С НЕЙ ПРОИСХОДИТ, ТО НАЧИНАЕТ ПАНИКОВАТЬ И ТЕМ САМЫМ ТОЛЬКО УСУГУБЛЯЕТ ТЯЖЕСТЬ ПОЛОЖЕНИЯ. КОГДА ЖЕ У БУДУЩЕЙ МАМЫ ЕСТЬ ЧЕТКОЕ ПРЕДСТАВЛЕНИЕ О СЛОЖИВШЕЙСЯ СИТУАЦИИ, И ОНА ОСОЗНАЕТ, ЧТО И ЗАЧЕМ ДЕЛАЮТ ДОКТОРА, И СТРОГО СЛЕДУЕТ ИХ РЕКОМЕНДАЦИЯМ, ВРАЧАМ ЛЕГЧЕ ДОБИТЬСЯ УСПЕХА И СОХРАНИТЬ БЕРЕМЕННОСТЬ.
Беременность — знаменательный и очень ответственный период в жизни каждой женщины. Его можно разделить на три триместра, в каждом из которых может возникнуть «нештатная» ситуация, то есть осложнение беременности. В таких обстоятельствах главное не паниковать, а немедленно обратиться за медицинской помощью. Чтобы не упустить момент и вовремя заметить первые признаки неблагополучия, будущая мама должна знать, какие осложнения могут возникнуть в каждом из триместров и их симптомы.
I ТРИМЕСТР
ОШИБКА ВЫШЛА
Впервые подозрение на беременность у женщины возникает при задержке менструации. Удостовериться, что это действительно так, помогает анализ крови на хорионический гонадотропин человека – гормон, уровень которого при беременности резко повышается. И вот тут надо, не откладывая в долгий ящик, обязательно посетить акушера-гинеколога и сделать УЗИ. Оно должно подтвердить, что плодное яйцо находится в полости матки. Иногда (в последнее время, по данным литературы, процент растет) плодное яйцо может прикрепиться и вне полости матки.
И вот тут надо, не откладывая в долгий ящик, обязательно посетить акушера-гинеколога и сделать УЗИ. Оно должно подтвердить, что плодное яйцо находится в полости матки. Иногда (в последнее время, по данным литературы, процент растет) плодное яйцо может прикрепиться и вне полости матки.
В таком случае говорят о внематочной беременности. Самой распространенной ее формой является трубная, когда плодное яйцо начинает развиваться в маточной трубе. Бывает, что оно прикрепляется в яичнике, брюшной полости или в шейке матки. Такое состояние опасно для жизни женщины и требует срочного хирургического вмешательства. Риск состоит в том, что ни один орган, кроме самой матки, не приспособлен для вынашивания младенца. У трубы, например, очень небольшой объем и под «натиском» увеличивающегося в размерах зародыша она рано или поздно разорвется. Возникшее в результате этого кровотечение представляет серьезную опасность для жизни женщины.
На фоне задержки менструации беспокойство должны вызвать приступообразные боли, нередко сопровождающиеся слабостью, головокружением, тошнотой, и кровянистые выделения из половых путей.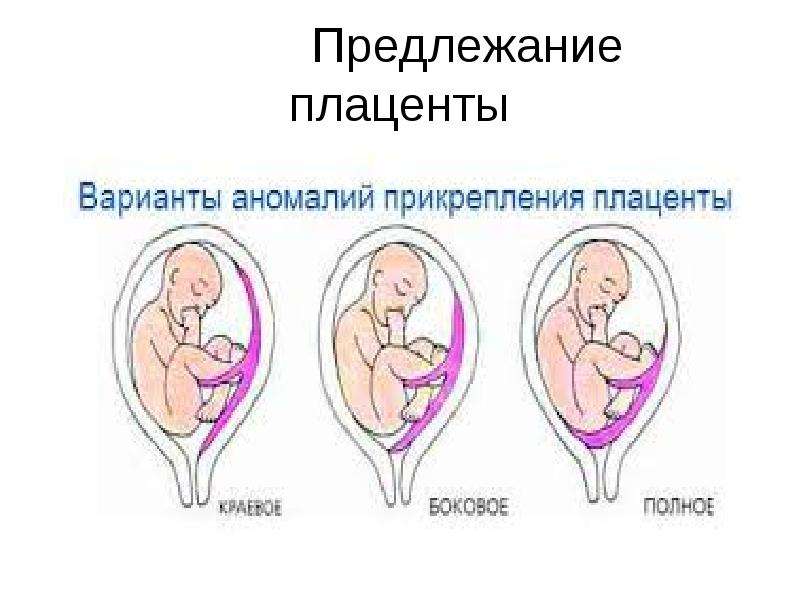 Надо срочно идти к врачу, так как точно определить внематочную беременность можно только с помощью УЗИ. При выявлении внематочной беременности чаще всего проводят лапароскопические операции. После восстановительного лечения часто наступает нормальная беременность.
Надо срочно идти к врачу, так как точно определить внематочную беременность можно только с помощью УЗИ. При выявлении внематочной беременности чаще всего проводят лапароскопические операции. После восстановительного лечения часто наступает нормальная беременность.
ОЖИДАЕМОЕ ОСЛОЖНЕНИЕ – ТОКСИКОЗ
Все о нем слышали, все с ужасом ждут, когда он наступит. Что это? Правильно – токсикоз. Самое ожидаемое и самое частое осложнение беременности на ранних сроках. Легкая тошнота, непереносимость некоторых запахов, порой головокружения – таковы симптомы раннего токсикоза, которые не без основания считаются и косвенными признаками наступления беременности.
Если рвота повторяется не более 3-5 раз за день и будущая мама в целом чувствует себя нормально, менять привычный образ жизни не придется. А вот когда тошнота и рвота возникают по 10 и даже 20 раз в сутки и любая пища и даже глоток воды не идут впрок, женщине нужна госпитализация. Нехватка пищи и обезвоживание – вот что больше всего будет тревожить врачей.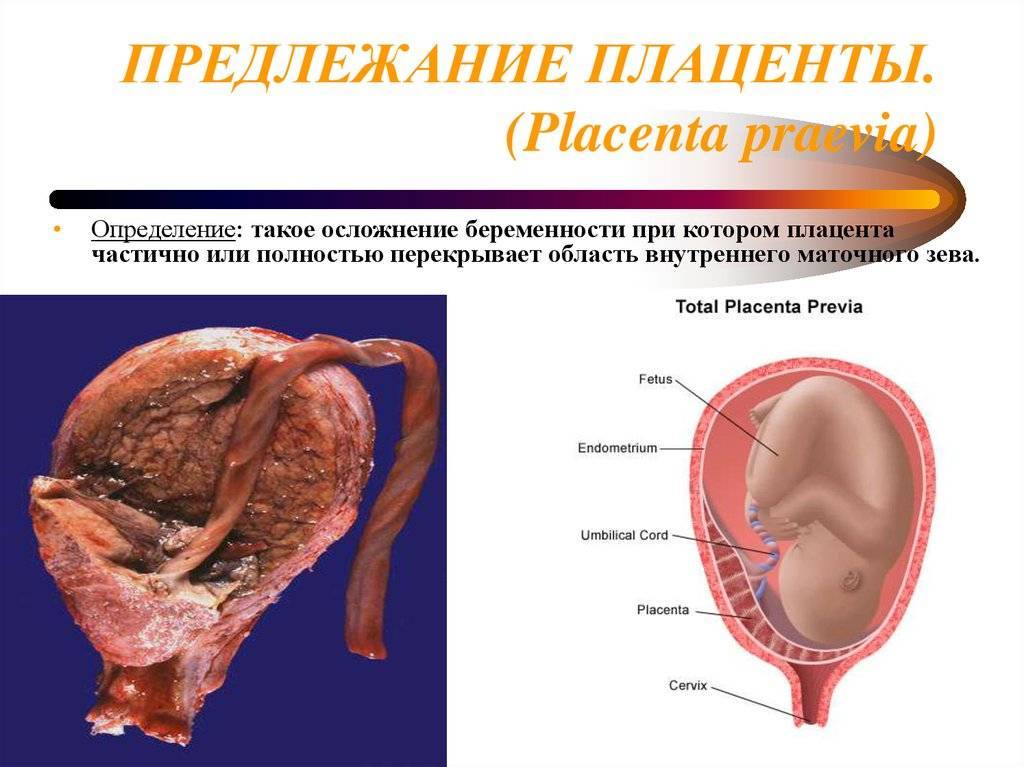 Ведь будущая мама худеет, начинается учащенное сердцебиение, артериальное давление понижается, но ей нужны силы для вынашивания малыша. В больнице дефицит жидкости восполнят с помощью капельниц, рвоту устранят с помощью специальных, разрешенных для беременных препаратов и проведут полное обследование будущей мамы. Благодаря этому будущий ребенок и его будущая мама почувствуют себя намного лучше и снова вернутся к обычному образу жизни.
Ведь будущая мама худеет, начинается учащенное сердцебиение, артериальное давление понижается, но ей нужны силы для вынашивания малыша. В больнице дефицит жидкости восполнят с помощью капельниц, рвоту устранят с помощью специальных, разрешенных для беременных препаратов и проведут полное обследование будущей мамы. Благодаря этому будущий ребенок и его будущая мама почувствуют себя намного лучше и снова вернутся к обычному образу жизни.
I-II ТРИМЕСТР
УГРОЗА ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ
В начале беременности это состояние бывает связано с нарушением гормонального фона. По каким-то причинам гормоны, поддерживающие беременность, начинают вырабатываться в меньшем количестве. Спровоцировать такое осложнение могут и генетические пороки развития эмбриона. Многим это покажется странным, но в Западной Европе врачи не стремятся на ранних сроках сохранить беременность во что бы то ни стало. Считается, что таким образом природа проводит естественный отбор.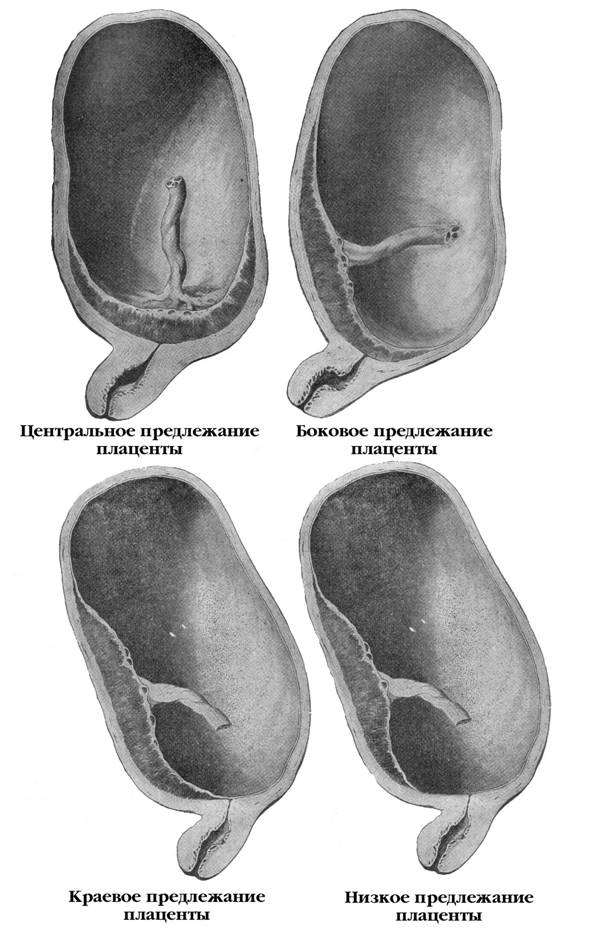
Как бы вы ни относились в этой проблеме и какими бы ни были причины осложнения, будущую маму должны насторожить тянущие боли внизу живота и пояснице, кровянистые выделения из половых путей. Любой из этих симптомов может указывать на угрозу прерывания беременности. Причем, если есть выделения, врачи ставят диагноз «начавшийся выкидыш», но это не означает, что ситуацию нельзя повернуть вспять и нормализовать положение. Так что, увидев в медицинских документах такую запись, не пугайтесь. Доктора приложат все усилия, чтобы все-таки беременность сохранить.
А чтобы усилия докторов увенчались успехом, следует как можно быстрее посетить врача и сделать УЗИ. С его помощью можно узнать, как развивается беременность, если же женщину беспокоят выделения, то и узнать их причину: например, пороки строения матки или слишком низкое расположение плаценты, а также преждевременное раскрытие шейки матки, вызванное ее укорочением (истмико-цервикальной недостаточностью – ИЦН). Еще одно обязательное исследование – уровень гормонов в моче и крови.
В любом случае кровотечения, слишком сильные боли внизу живота, повышенное напряжение матки – веский повод для госпитализации. Если обнаруживается гормональная недостаточность, назначается гормональная терапия для поддержания беременности. При низком расположении плаценты женщине посоветуют вести спокойный образ жизни и принимать средства, снимающие напряжение матки.
Когда обнаруживаются признаки ИЦН, шейку матки зашивают. Все эти меры помогают продлить беременность до доношенного срока – 37 недель. Если же малыш все-таки родится раньше, современное оборудование и достижения медицины позволяют выхаживать младенцев даже с низкой массой тела (от 500 г).
III ТРИМЕСТР
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
Плацента образуется во время беременности, а после родов выводится из организма. В норме она должна располагаться в верхней и средней трети матки, чтобы ребенок мог спокойно родиться в назначенные природой сроки. Если же плацента занимает место рядом с выходом из матки, прикрепляется хотя бы частично к шейке матки, говорят о предлежании плаценты. Причинами такого положения могут быть пороки строения внутренних половых органов, хронические воспаления матки и другие.
Причинами такого положения могут быть пороки строения внутренних половых органов, хронические воспаления матки и другие.
Характерный симптом – кровянистые выделения из половых путей, чаще всего после 7 месяцев беременности. Чтобы определить это осложнение, достаточно сделать УЗИ. Женщине рекомендуют госпитализацию и постельный режим, а также лекарственную терапию. Если предлежание плаценты сохранится к моменту родов, малыш сможет появиться на свет только с помощью кесарева сечения. Будущую маму госпитализируют на 37-38-й неделе беременности (на этом сроке беременность считается доношенной), чтобы подготовить к операции. Но если у женщины возникнет сильное кровотечение, кесарево сечение придется делать в экстренном порядке.
ОТСЛОЙКА ПЛАЦЕНТЫ
Это осложнение возникает, когда плацента отделяется от стенки матки до появления ребенка на свет. Чаще всего это происходит в конце III триместра или во время родов. Больше всего рискуют женщины с высоким артериальным давлением, вот почему врачи настоятельно рекомендуют будущим мамам внимательно следить за уровнем своего артериального давления и строго следовать рекомендациям врача при его повышении.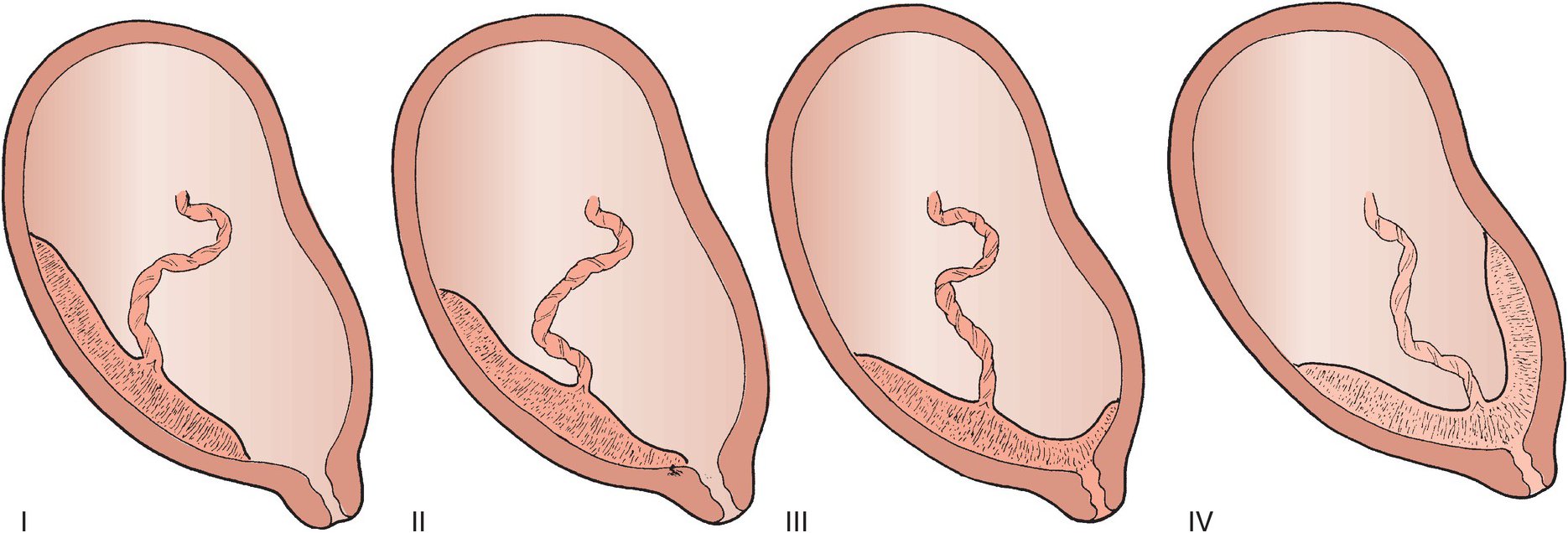
Будущую маму должны насторожить продолжительная боль в животе, повышенная активность матки, кровотечение из половых путей. Такая ситуация рискованна как для самой женщины, так и для ее будущего ребенка. Женщине угрожает потеря крови, а малышу – гипоксия: обширная отслойка плаценты в прямом смысле этого слова перекрывает ему кислород. Действия врачей зависят от того, насколько сильна родовая деятельность и как велики потери крови у женщины. Если кровотечение слабое, схватки продолжаются, сердцебиение ребенка нормальное, малыш хорошо себя чувствует, врачи позволяют родам идти естественным путем, но пристально наблюдают за самочувствием мамы и малыша. При обильном кровотечении и появлении признаков гипоксии у крохи производится экстренное кесарево сечение.
ПРЕЖДЕВРЕМЕННОЕ ИЗЛИТИЕ ОКОЛОПЛОДНЫХ ВОД
О таком осложнении говорят, когда околоплодные воды отходят до начала схваток. Причин такого развития событий может быть множество, но главная – инфекция. Именно поэтому врачи так тщательно наблюдают за будущими мамами и в течение беременности несколько раз делают бактериологический посев флоры из цервикального канала./Fotosearch_COG12028-56a76a273df78cf77295bef4.jpg) Согласно современным международным рекомендациям перед родами примерно на сроке 36-37 недель желательно также взять мазок на стрептококки группы В. При обнаружении инфекции во время родов женщине проводят антибактериальную терапию.
Согласно современным международным рекомендациям перед родами примерно на сроке 36-37 недель желательно также взять мазок на стрептококки группы В. При обнаружении инфекции во время родов женщине проводят антибактериальную терапию.
Если околоплодные воды излились, независимо от срока беременности вызывайте «Скорую помощь» или направляйтесь в роддом. Убедиться, что это действительно амниотическая жидкость, довольно просто. Если поток мочи можно остановить, напрягая мышцы, то околоплодные воды даже при напряжении мышц продолжат изливаться. Кроме того, можно воспользоваться амниотестом (тестом на околоплодные воды). Если изливается амниотическая жидкость, тест-полоска изменит цвет. Также существуют специальные прокладки, использовать которые намного проще. Приницип их действия такой же: если на них попадают околоплодные воды, прокладки меняют цвет.
Обратиться к врачу надо и в том случае, если амниотическая жидкость начала лишь немного подтекать. Прояснить ситуацию может только доктор. Не отказывайтесь от госпитализации. Если подтекание усилится, без медицинской помощи не обойтись. В большинстве случаев после излития околоплодных вод женщину и ее будущего ребенка начинают готовить к родам. Если это случилось раньше 34 недели беременности, малышу вводят лекарства, которые помогут его легким раскрыться. Но когда воды излились не полностью, есть возможность продлить беременность. И усилия докторов будут направлены именно на это.
Не отказывайтесь от госпитализации. Если подтекание усилится, без медицинской помощи не обойтись. В большинстве случаев после излития околоплодных вод женщину и ее будущего ребенка начинают готовить к родам. Если это случилось раньше 34 недели беременности, малышу вводят лекарства, которые помогут его легким раскрыться. Но когда воды излились не полностью, есть возможность продлить беременность. И усилия докторов будут направлены именно на это.
ПРЕЭКЛАМПСИЯ
Еще одно коварное осложнение на поздних сроках беременности – преэклапсия, или, как раньше ее называли, гестоз. Другое название этого осложнения – поздний токсикоз беременных. Главный его симптом – наличие белка в моче. Именно по этой причине во время беременности приходится так часто сдавать этот анализ. Кроме того, преэклампсия проявляется повышением артериального давления до 130/90 мм рт.ст. и выше, внутренними и внешними отеками, из-за чего будущая мама набирает лишний вес. НЕ отказывайтесь от госпитализации: неблагоприятные симптомы могут нарастать, из-за чего самочувствие будущего малыша может резко ухудшиться. Комплексная терапия, назначенная лечащим врачом, как правило, приводит к положительному результату. Если же симптомы нарастают, приходится прибегать к экстренному родоразрешению – в зависимости от ситуации стимулировать роды или делать кесарево сечение.
Комплексная терапия, назначенная лечащим врачом, как правило, приводит к положительному результату. Если же симптомы нарастают, приходится прибегать к экстренному родоразрешению – в зависимости от ситуации стимулировать роды или делать кесарево сечение.
Чтобы избежать неприятностей, врачи советуют будущим мамам не злоупотреблять солью, а лучше – отказаться от ее потребления, вести здоровый образ жизни, пить 2 л жидкости в день и соблюдать режим сна и отдыха.
Неправильное положение или предлежание плаценты — усилить осторожность при наблюдении за беременностью
Похитун Марина Васильевна
Акушер-гинеколог
04 января 2017
Неправильное расположение плаценты – предлежание – встречается не так часто, всего в 0,2-0,9% случаев во время беременности.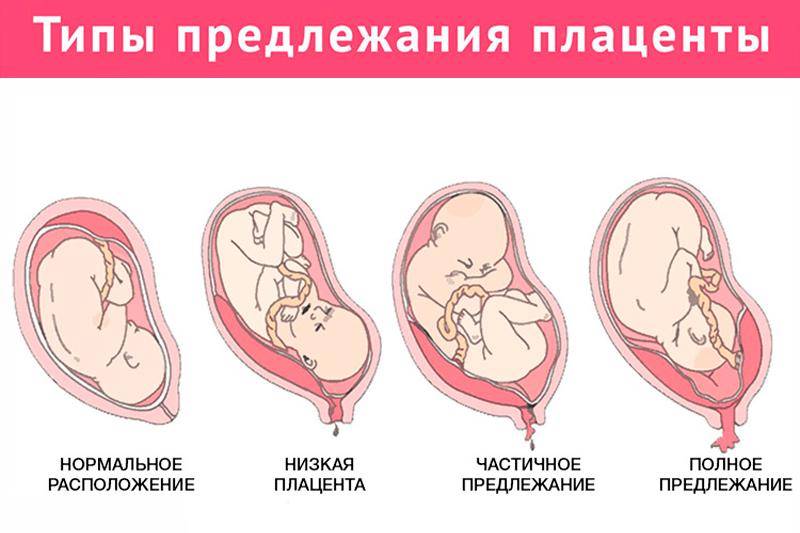 Но без своевременной помощи специалистов может стать серьезной угрозой для будущей мамы и малыша.
Но без своевременной помощи специалистов может стать серьезной угрозой для будущей мамы и малыша.
Плацента – важный орган, который формируется и функционирует в организме женщины во время беременности. Он отвечает за жизнедеятельность тандема «мама и ребенок», обеспечивая поступление крови к плоду, а вместе с ней – кислорода и питательных веществ. Частичное или полное перекрытие плацентой внутреннего зева шейки матки – отверстия, соединяющего матку с шейкой – считается аномальным, а беременность – осложненной.
Важность диагностики
Определить предлежание плаценты можно по итогам скринингового УЗИ, обычно на 20-22-й неделе беременности. Исследование позволяет установить факт предлежания, его тип (находится плацента у внутреннего зева шейки матки или перекрывает его), а также размеры и структуру плаценты. На таком этапе беременности неправильное расположение плаценты – еще не вердикт. С увеличением срока и ростом матки она может оказаться на безопасном расстоянии от внутреннего зева. Но если предлежание сохраняется при контроле УЗИ на 26-28-й неделе гестации, госпитализация обязательна. С этого момента и до родов будущая мама должна находиться в стационаре под постоянным наблюдением врачей.
Но если предлежание сохраняется при контроле УЗИ на 26-28-й неделе гестации, госпитализация обязательна. С этого момента и до родов будущая мама должна находиться в стационаре под постоянным наблюдением врачей.
Симптомы и осложнения
Предлежание плаценты не вызывает никаких ощущений, которые бы свидетельствовали о проблеме. Патология не проявляется ни болями, ни другими явными признаками осложненной беременности. Чаще всего до УЗИ будущая мама даже не подозревает об угрозе. Единственный признак, который одновременно выступает и осложнением, – кровянистые выделения.
Факторы риска
Наиболее частыми причинами формирования предлежания плаценты является наличие рубца на матке в результате оперативных вмешательств, аномалии ее развития, лейомиомы матки. Также спровоцировать неправильное размещение плаценты могут воспалительные заболевания органов репродуктивной системы, гормональные нарушения, а в некоторых случаях и многоплодная беременность. Уменьшить вероятность оказаться в группе риска помогут профилактические меры: своевременное планирование беременности, раннее выявление и лечение воспалительных заболеваний органов репродуктивной системы и гормональных нарушений. Но бывает и так, что предлежание нельзя объяснить ни одним из факторов риска.
Но бывает и так, что предлежание нельзя объяснить ни одним из факторов риска.
Подход к лечению
Предотвратить угрозу возникновения предлежания плаценты невозможно, медикаментозного лечения этой патологии тоже не существует. Однако не стоит паниковать, если диагноз был поставлен. Сегодня медицина имеет достаточный арсенал средств для мониторинга развития беременности даже при таком осложнении. Определяющую роль здесь играет квалифицированный подход к проблеме. Если патологию выявить заблаговременно, можно предупредить негативные последствия. Ранняя госпитализация беременной даст возможность специалистам контролировать ситуацию, а при необходимости вовремя оказать помощь. Если предлежание осложняется кровотечением, требуется экстренное родоразрешение путем кесарева сечения.
Заблаговременная подготовка
При диагнозе «предлежание плаценты» самостоятельные роды противопоказаны. Родоразрешение проводится в плановом порядке на 38-39-й неделе при отсутствии кровотечения исключительно путем кесарева сечения.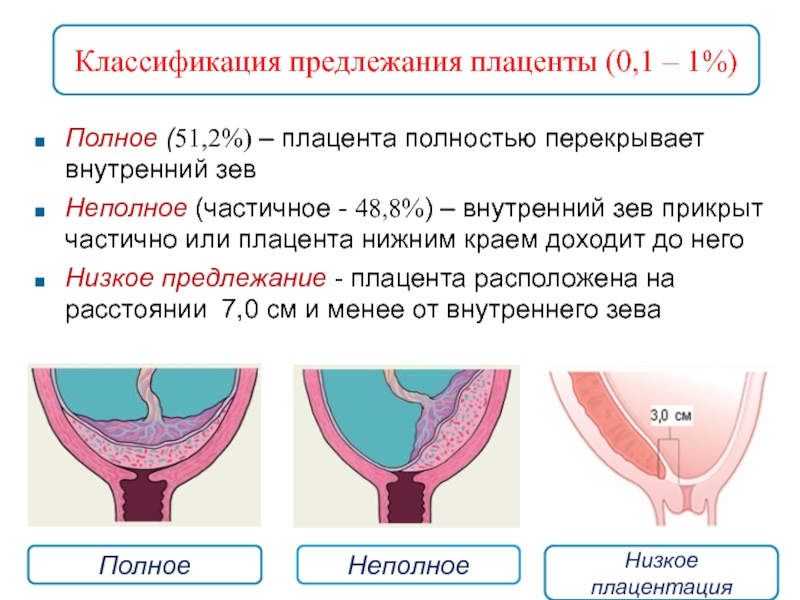 К таким родам специалисты готовятся заранее: женщина находится под постоянным наблюдением в стационаре, а перед операцией заготавливается кровь, на случай, если потребуется ее переливание. Плановая операция проводится командой медиков до момента начала схваток. При возникновении кровотечения или схваток необходима срочная (ургентная) операция. Во время родов с предлежанием плаценты главное — провести кесарево сечение с минимальной кровопотерей и сохранить матку.
К таким родам специалисты готовятся заранее: женщина находится под постоянным наблюдением в стационаре, а перед операцией заготавливается кровь, на случай, если потребуется ее переливание. Плановая операция проводится командой медиков до момента начала схваток. При возникновении кровотечения или схваток необходима срочная (ургентная) операция. Во время родов с предлежанием плаценты главное — провести кесарево сечение с минимальной кровопотерей и сохранить матку.
Эксперт Марина ПОХИТУН, акушер-гинеколог клиники ISIDA Левобережная
Предлежание плаценты – проблема, вызывающая у будущей мамы тревогу. Но ранняя диагностика, а также выполнение рекомендаций врача позволяют минимизировать возможные риски и осложнения. Благодаря высокой квалификации персонала большинство беременностей с предлежанием плаценты в ISIDA пролонгируются до оптимального срока для родов и заканчиваются успешными родами.
ISIDA советует
Будущей маме с диагнозом «предлежание плаценты» важно оберегать себя от физических нагрузок, на время отказаться от половой жизни, исключить резкие движения, стрессы, переутомление – чтобы не спровоцировать кровотечение.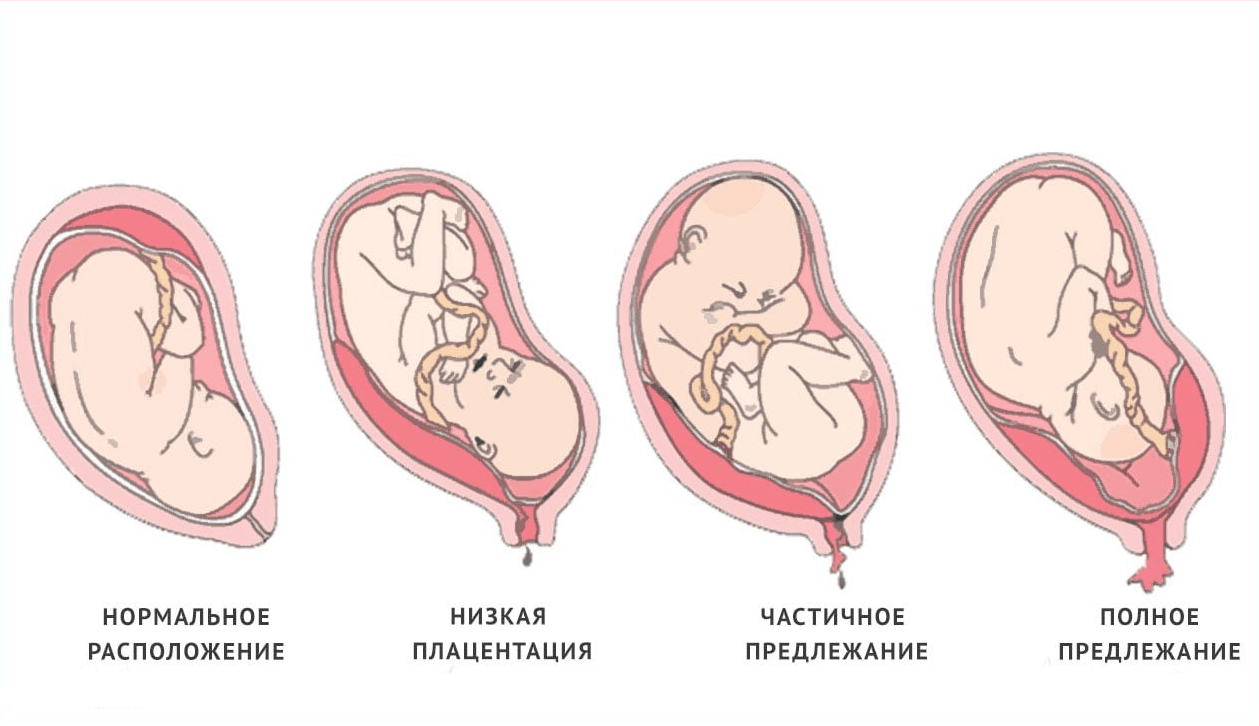 Также нельзя игнорировать предписания врача относительно сроков госпитализации или постельного режима. Пренебрежение рекомендациями специалиста угрожает жизни как ребенка, так и мамы.
Также нельзя игнорировать предписания врача относительно сроков госпитализации или постельного режима. Пренебрежение рекомендациями специалиста угрожает жизни как ребенка, так и мамы.
Врачам больницы Кончаловского удалось спасти маму и малышку при опасной патологии беременности
В зеленоградском перинатальном центре пациентке помогли успешно выносить беременность и родить здорового ребенка.
Ольга Власова узнала о своей третьей беременности уже будучи счастливой мамой двоих замечательных девочек. Вторую дочь она родила путем кесарева сечения, и в этот раз все было сложно с самого начала. Плацента располагалась в области рубца, оставшегося после предыдущей операции. Врачи провели все необходимые исследования, УЗИ с допплерометрией, МРТ рубца, и обнаружили центральное предлежание плаценты и врастание ее в рубец с образованием большой маточной грыжи.
По результатам обследования был собран консилиум в составе всех необходимых специалистов перинатального центра и ГКБ им. М.П. Кончаловского. Определили тактику ведения пациентки, сроки родоразрешения и мультидисциплинарную команду врачей, которая круглосуточно должна была быть готовой к экстренным родам.
М.П. Кончаловского. Определили тактику ведения пациентки, сроки родоразрешения и мультидисциплинарную команду врачей, которая круглосуточно должна была быть готовой к экстренным родам.
– С 29 недель Ольга находилась в отделении патологии беременности под наблюдением наших врачей. Врастание плаценты – это очень коварное осложнение, которое несет угрозу не только здоровью ребенка, но и жизни матери. Оно чревато массивными кровотечениями, при которых объем кровопотери может достигать 5-7 литров, – рассказывает главный врач ГКБ им. М.П. Кончаловского Олег Гриднев. – Кстати, за рубежом проблему вросшей плаценты решают радикально, в 90% случаев после кесарева сечения матку удаляют. В России же всеми силами стремятся сохранить репродуктивную функцию женщины. И мы в перинатальном центре нашей клиники создали все условия для успешного проведения сложных, высокотехнологичных, симультантных операций при опасных патологиях беременности.
В операционном блоке родового отделения установлена рентгенхирургическая передвижная система, которая используется для проведения интраоперационного рентгеноконтроля при эндоваскулярных вмешательствах.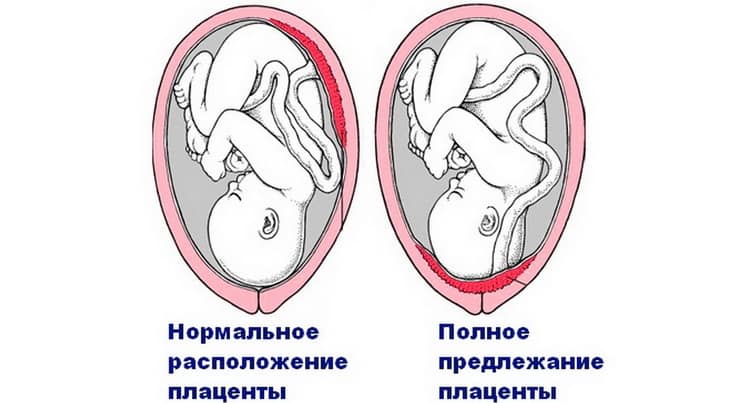 Она позволяет получать качественное изображение при минимальной дозовой нагрузке. Также оперблок оснащен аппаратом для реинфузии крови. Эндоваскулярные хирурги Регионального сосудистого центра ГКБ им. М.П. Кончаловского входят в состав операционной бригады и в кратчайшие сроки выполняют пациенткам эмболизацию маточных артерий, используя авторский метод трансрадиального доступа.
Она позволяет получать качественное изображение при минимальной дозовой нагрузке. Также оперблок оснащен аппаратом для реинфузии крови. Эндоваскулярные хирурги Регионального сосудистого центра ГКБ им. М.П. Кончаловского входят в состав операционной бригады и в кратчайшие сроки выполняют пациенткам эмболизацию маточных артерий, используя авторский метод трансрадиального доступа.
Беременность Ольги сохранили до 36 недель. И это замечательный результат. Такого успеха удалось достичь только благодаря постоянному контролю врачей, дисциплинированности пациентки и поддержке ее семьи.
– Врачи сразу мне все рассказали. Удивительно, но я не испугалась за себя ни капельки. За дочку, конечно, переживала сильно. Я понимала, что она родится маленькой, поскольку изначально приняли решение делать кесарево в 34 недели, но потом мы решили протянуть еще две недельки, и вот у нас все получилось, – вспоминает Ольга, качая на руках маленькую Дашу.
В плановом порядке была проведена многоэтапная органосохраняющая операция: донное кесарево сечение, эмболизация сосудов матки, пластика матки после удаления вросшей плаценты, реинфузия аутокрови аппаратом Сell-Saver.
Четко сработала команда специалистов: оперирующие акушеры-гинекологи (хирург – заведующая отделением патологии беременности И.В. Мартынова, ассистенты И.Ю. Мельников, Н.Н. Беликова), анестезиологи-реаниматологи (заместитель главного врача по реанимационной помощи Б.Г. Муслимов, и.о. заведующей отделением анестезиологии и реанимации перинатального центра Т.Б. Личковаха), эндоваскулярный хирург – заведующий отделением рентгенэндоваскулярных диагностики и лечения И.Г. Ситько, врач-уролог А.С. Соболев, заведующая отделением трансфузиологии В.В. Данилец, врачи акушеры-гинекологи В.В. Новикова, А.Ю. Липатов.
Применение высоких технологий во время операции позволило сохранить репродуктивную функцию, сократить объём кровопотери до 2000 мл. Пациентке во время операции возвращали ее собственную кровь из операционной раны, донорская кровь не потребовалась.
Ольга отказалась от общего наркоза, согласилась только на эпидуральную анестезию, чтобы максимально сократить излишнее воздействие препаратов на здоровье малышки. Во время операции она находилась в сознании, правда, толком ничего не помнит, все было как в тумане. Новорожденная Дашенька весила 2790 грамм при росте 48 см. Ее сразу взяли под наблюдение педиатры-неонатологи. Несколько дней малышка провела в детской реанимации, а затем была переведена в отделение патологии новорожденных и недоношенных детей.
Во время операции она находилась в сознании, правда, толком ничего не помнит, все было как в тумане. Новорожденная Дашенька весила 2790 грамм при росте 48 см. Ее сразу взяли под наблюдение педиатры-неонатологи. Несколько дней малышка провела в детской реанимации, а затем была переведена в отделение патологии новорожденных и недоношенных детей.
Ольга тем временем проходила восстановительное лечение в реанимации, затем в послеродовом акушерском отделении. Спустя трое суток смогла навещать доченьку, а еще через несколько дней они уже не расставались. Мама и малышка чувствуют себя хорошо.
Городская клиническая больница имени М. П. Кончаловского в Зеленограде – это крупный лечебно-оздоровительный комплекс, оснащенный современным диагностическим и лечебным оборудованием. Клиника объединяет несколько подразделений: стационар, дневной стационар, поликлинику, женскую консультацию и родильный дом.
Предлежание плаценты — Evaclinic IVF
Плацента – это главное и единственное связующее звено между еще не родившимся малышом и матерью.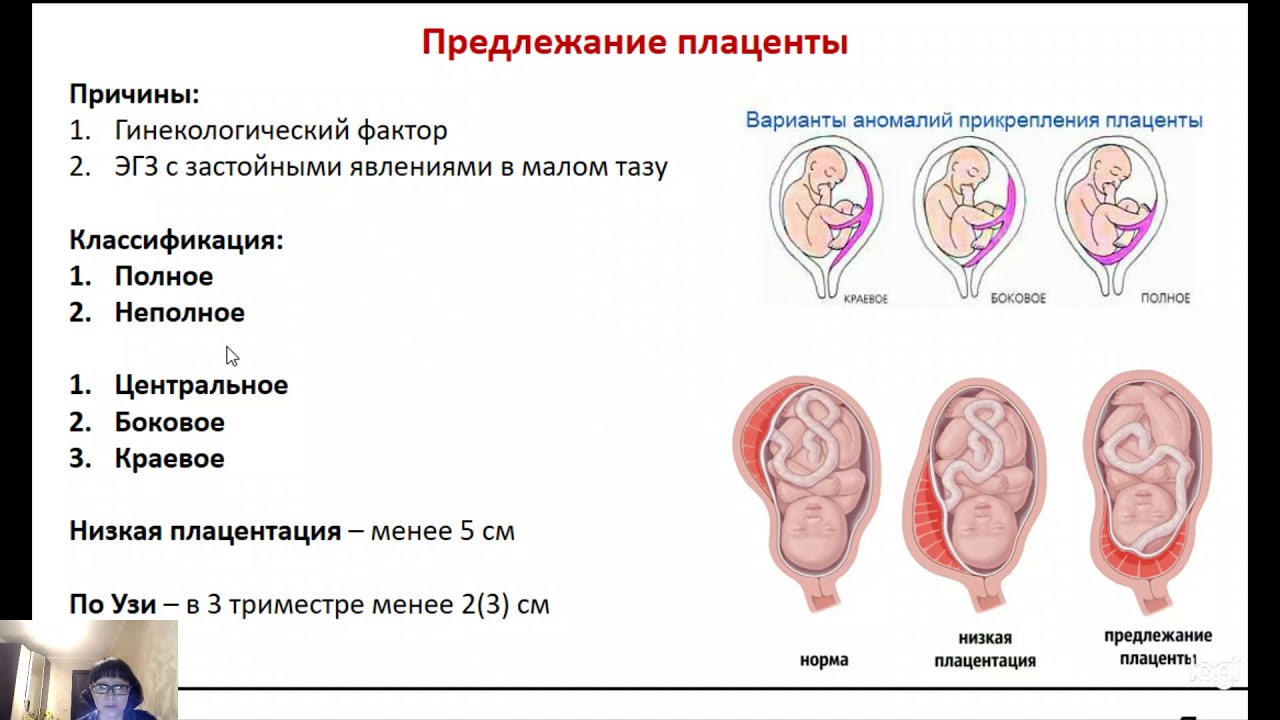 И от ее местоположения, того, как она прикрепилась при формировании плода зависит, его развитие, его жизнь и жизнь самой женщины.
И от ее местоположения, того, как она прикрепилась при формировании плода зависит, его развитие, его жизнь и жизнь самой женщины.
Как правило, плацента крепится по задней стенке матки с возможным переходом на одну из боковых сторон. Это лучший вариант ее расположения.
Но бывает, что плацента располагается в нижних отделах матки. И таким образом она перекрывает полностью либо частично маточный зев.
В этом случае врач ставит диагноз – предлежание плаценты, диагностировать которое можно уже в 12-14 недель при ультразвуковом обследовании.
В чем заключается опасность неправильного расположения плаценты?
Возникновения кровотечений, которые могут начаться уже с 12 недель беременности. Происходит это за счет растяжения стенок матки. На более поздних срока беременности при возникновении кровотечения при диагнозе предлежание плаценты можно смело говорить, что происходит ее отслойка. Это критическая ситуация как жизни плода, так и для жизни матери. Требуется экстренное хирургическое вмешательство. В противном случае плод может умереть от гипоксии, за счет повреждения плаценты и уменьшения газообмена. У беременной может начаться кровотечение уже непосредственно из самой стенки матки из-за ее большого размера и постоянного натяжения. Это может привести к летальному исходу.
Требуется экстренное хирургическое вмешательство. В противном случае плод может умереть от гипоксии, за счет повреждения плаценты и уменьшения газообмена. У беременной может начаться кровотечение уже непосредственно из самой стенки матки из-за ее большого размера и постоянного натяжения. Это может привести к летальному исходу.
Причины появление предлежания до сих пор врачами точно не установлена. Основные три причины, которые могут выделить акушеры это:
- эндоментриоз
- множественные аборты, выскабливания
- не вылеченные воспалительные процессы.
Лечения, которое врач может предложить при постановке данного диагноза тоже нет. Основное – это постоянное наблюдение и при минимальных изменениях в состоянии здоровья беременной – это госпитализация.
Операционные исходы при предлежании плаценты Текст научной статьи по специальности «Клиническая медицина»
• Nq1 -201 6 • КазНМУ • kaznmu.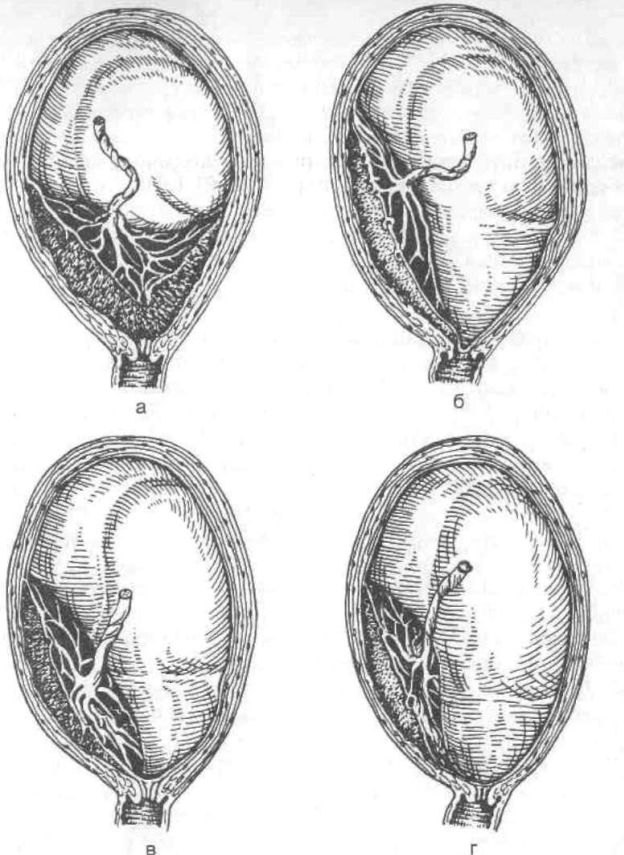 kz
kz
ОПЕРАЦИОННЫЕ ИСХОДЫ ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ
Г.Н. БАЛМАГАМБЕТОВА, А.Б. АЙДЫМБЕКОВА,
М.И. МАМИТНИЯЗОВА, САДВАКАСОВА, А. ДЖАКИПОВА, А. ДУЙСЕНОВА, А. МУСИРОВА
Казахский Национальный медицинский университет имени С.Д. Асфендиярова Кафедра интернатуры и резидентуры по акушерству и гинекологии
УДК 618.36-007.4
Предлежание плаценты -это патология, прикоторой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева. Частота возникновения предлежания плаценты составляет в среднем от 0,1% до 1% от общего числа родов.
Кровотечение в 3 триместре беременности наблюдается у 2-3% женщин. Примерно у половины из них причинами кровотечения является предлежание плаценты и преждевременная отслойка нормально расположенной плаценты.
Примерно у половины из них причинами кровотечения является предлежание плаценты и преждевременная отслойка нормально расположенной плаценты.
При нормальном течении беременности, плацента обычно располагается в области дна или тела матки, по задней стенке, с переходом на боковые стенки, т.е. в тех областях, где лучше всего кровоснабжаются стенки матки. На передней стенке плацента располагается несколько реже, так как передняя стенка матки подвергается значительно большим изменениям, чем задняя. Кроме того, расположение плаценты по задней стенке предохраняет ее от случайных травм.
Различают также и низкое расположение плаценты, когда её край находится на более низком уровне, но не доходит до внутреннего зева на 7-8 см и более. При предлежании, плацента находится ниже предлежащей части плода, т.е на пути его рождения. Термин «praevia» состоит из двух слов «prae» и «via» что означает на пути.
Ключевые слова: беременность, предлежание плаценты, кровотечение, кесарево сечение.
Актуальность темы: Материнская летальность при предлежании плаценты колеблется от 0 до 0,9 % , по данным многих авторов. Основная причина смерти -кровотечение.
Перинатальная летальность при предлежании плаценты остается высокой и варьирует от 17 до 26 % . Она обусловлена недоношенностью и функциональной незрелостью плода, его внутриутробным страданием. Связи гибели плода с числом эпизодов кровотечений на протяжении гестации не выявлено, но имеется четкая зависимость от величины кровопотери. Целью нашего исследования являлось: определение этиопатогенеза, частоты, клиники, диагностики, методов родоразрешения и исходов в данной группе пациенток. Материалы и методы: ретроспективный анализ историй беременности и родов с предлежанием плаценты. Результаты исследования:Нами проведен
ретроспективный анализ 71 истории родов с предлежанием плаценты за период с 01. 01.2015г. по 31.11.2015г по ЦПиДКХ г.Алматы.
01.2015г. по 31.11.2015г по ЦПиДКХ г.Алматы.
Кровотечение в 3 триместре беременности наблюдается у 23% женщин. Примерно у половины из них причинами кровотечения является предлежание плаценты и преждевременная отслойка нормально расположенной плаценты.
При нормальном течении беременности, плацента обычно располагается в области дна или тела матки, по задней стенке, с переходом на боковые стенки, т.е. в тех областях, где лучше всего кровоснабжаются стенки матки. На передней стенке плацента располагается несколько реже, так как передняя стенка матки подвергается значительно большим изменениям, чем задняя. Кроме того, расположение плаценты по задней стенке предохраняет ее от случайных травм.
Различают также и низкое расположение плаценты, когда её край находится на более низком уровне, но не доходит до внутреннего зева на 7-8 см и более. При предлежании, плацента находится ниже предлежащей части плода, т.е на пути его рождения. Термин «praevia» состоит из двух слов «prae» и «via» что означает на пути.
При предлежании, плацента находится ниже предлежащей части плода, т.е на пути его рождения. Термин «praevia» состоит из двух слов «prae» и «via» что означает на пути.
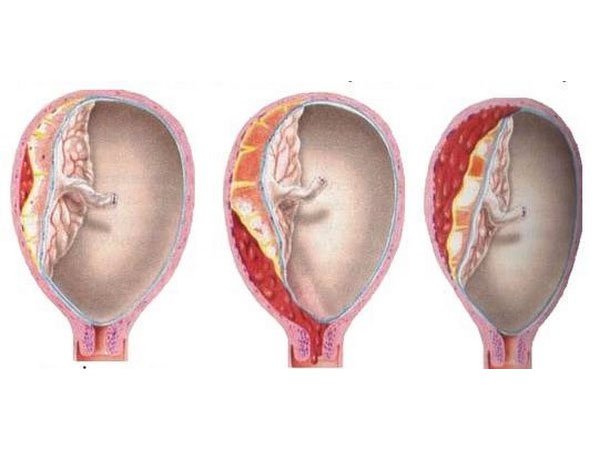
В нашей стране наиболее часто используется следующая классификация степеней предлежания плаценты : — центральное, при котором плацента располагается в нижнем сегменте и полностью перекрывает внутренний маточный зев.
— боковое, при котором плацента частично располагается в нижнем сегменте и неполностью перекрывает внутренний маточный зев.
— краевое, когда плацента также располагается в нижнем сегменте и край плаценты достигает края внутреннего зева. Однако такое подразделение, правильное с научной точки зрения, не может удовлетворить практического врача, так как отражает взаимоотношения при сохранной шейки матки во время беременности или в самом начале родов. Вклинической практике лишь при большом раскрытии маточного зева(около 5-6 см) удается диагностировать вариант предлежания. Поэтому для лечащего врача целесообразнее пользоваться упрощенной классификацией-делением предлежания плаценты на полное и неполное(частичное).
Поэтому для лечащего врача целесообразнее пользоваться упрощенной классификацией-делением предлежания плаценты на полное и неполное(частичное).
К факторампредрасполагающим к предлежанию плаценты, относятся разнообразные патологические изменения матки. К ним принадлежат травмы и заболевания, сопровождающиеся атрофическими, дистрофическими изменениями эндометрия. Подобные изменения нередко являются следствием многократных родов, осложнений в послеродовом периоде. Поэтому предлежание плаценты обычно возникает у повторнородящих (около 75 % ) и значительно реже — у первородящих около 25% , имея явную тенденцию к учащению с увеличением возраста женщины. Дистрофические и атрофические процессы в эндометрии могут возникать в результате воспалительных процессов и выскабливаний матки в связи с самопроизвольными и искусственными абортами. Несомненной причиной возникновения предлежания плаценты, атакже шеечно-перешеечного предлежания и шеечной беременности является иствико-цервикальная недостаточность. Среди факторов, способствующих предлежанию плаценты, следует указать на генитальный инфантилизм, эндокринопатии, рубцы на матке, миому.
Среди факторов, способствующих предлежанию плаценты, следует указать на генитальный инфантилизм, эндокринопатии, рубцы на матке, миому.
Некоторые экстрагенитальные заболевания, нарушающие кровообращение в органах малого таза, могут предрасполагать к формированию низкой плацентации и предлежания плаценты. К ним относятся болезни сердечнососудистой системы, почек и печени. Издавна клиницисты обратили внимание на возможность миграции плаценты. Основной причиной ее является «поиск» ворсинками более благоприятных, чем нижние отделы матки (перешеек — нижний сегмент), мест для обеспечения необходимого питания плодного яйца. Поэтому
кагпти.кг • КазНМУ • N01-2016 •
плацента при предлежании обычно отличается от нормально прикрепленной: она тонкая, увеличена в размерах, дифференцировка базального и лысого хориона задерживается, наступает во 2 и 3 триместрах беременности, а иногда не происходит вовсе.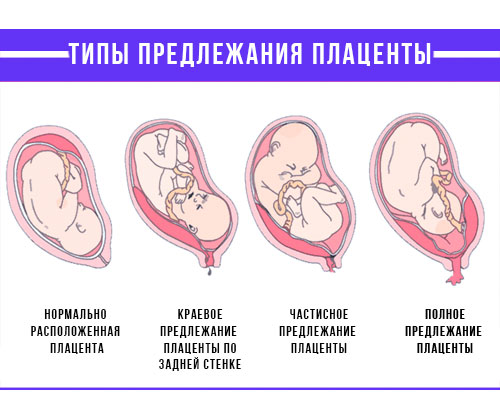 По этим же причинам предлежащая плацента захватывает глубокие слои нижнего сегмента. Ультразвуковое сканирование дает возможность в течение беременности проследить миграцию плаценты (так называемая динамическая плацента) и место ее расположения (на передней, задней и боковой стенках матки). Нередко определяемое в 1 триместре центральное предлежание ворсинчатого (ветвистого) хориона или плаценты к концу беременности переходит в низкое расположение плаценты. Миграция плаценты чаще наблюдается при локализации ее на передней стенке матки. Клиника предлежания плаценты в конце беременности крайне скудная:
По этим же причинам предлежащая плацента захватывает глубокие слои нижнего сегмента. Ультразвуковое сканирование дает возможность в течение беременности проследить миграцию плаценты (так называемая динамическая плацента) и место ее расположения (на передней, задней и боковой стенках матки). Нередко определяемое в 1 триместре центральное предлежание ворсинчатого (ветвистого) хориона или плаценты к концу беременности переходит в низкое расположение плаценты. Миграция плаценты чаще наблюдается при локализации ее на передней стенке матки. Клиника предлежания плаценты в конце беременности крайне скудная:
— отсутствие гипертонуса матки;
— отсутствие болезненности матки при пальпации;
— высокое стояние предлежащей части плода;
— неустойчивое, косое, поперечное положение или тазовое предлежание плода.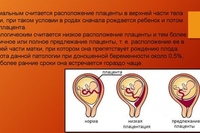
Ведущим симптомом предлежания плаценты является кровотечение. Кровотечение при предлежании плаценты обусловлено ее отслойкой от стенок матки. В момент формирования нижнего сегмента происходит сокращение мышечных волокон в нижних отделах матки. Поскольку плацента не обладает способностью к сокращению, в результате смещения относительно друг друга, двух поверхностей — участка нижнего сегмента матки и участки плаценты — ворсинки плаценты отрываются от стенок матки и появляется кровотечение из сосудов плацентарной площадки. Вытекающая кровь при этом материнская. Кровотечение может прекратиться лишь по окончании сокращения мышц, тромбоза сосудов и прекращения отслойки плаценты. Если сокращения матки возобновляются, кровотечение возникает снова. Кровотечение при предлежании плаценты имеет свои особенности:
— оно не всегда наружное
— начинается как правило внезапно
— не сопровождается болевым синдромом
— часто повторяется
— кровь алая
Выбор метода лечения при предлежании плаценты зависит от ряда обстоятельств:
— времени возникновения кровотечения ( вовремя беременности, в родах)
— массивности и величины кровопотери,
— общего состояния беременной
— состояния родовых путей(степень раскрытия шейки матки)
— вида предлежания плаценты,
— срока беременности
— положения и состояния плода,
— состояние гемостаза.
При анализе акушерского анамнеза у 71 пациентки с предлежанием плаценты выявлено:
16 (22%) первобеременные, 55(77%) — повторнобеременные. У первобеременных в анамнезе воспалительные процессы женских половых органов 9 (56% ).
Нарушение менустрально-овариального цикла отмечалось у 4 (25%). 3 (19% ) пациентки страдали первичным бесплодием, причиной которого являлись: эндокринные
нарушения — 1 (33,3%), трубный фактор — 1 (33,3%), мужской фактор 1 (33,3 % ).
У повторнородящих — 55 (77%) в анамнезе : медицинские аборты- 17 (31%), замершая беременность — 13 (24%), оперативные родоразрешения — 14 (25%),
самопроизвольные выкидыши — 6 (11%), воспалительные заболевания женских половых органов — 5 (9 %). Частота предлежания плаценты по нашим данным по отношению ко всем родам за 11 месяцев 2015 года в ЦП и ДКХ составило 1%. По отношению к оперативному родоразрешению (путем кесарева сечения — 2070, из них по поводу предлежание плаценты — 71, что составило — 3%). Всем беременным до этапа родоразрешения в отделении патологии беременных, проводилось динамическое наблюдение за состоянием матери (изучение жалоб, контроль артериального давления, пульс, частота сердцебиения плода, общий анализ крови, за характером выделения из половых путей,) и плода (КТГ, допплерография, УЗИ в динамике) .
Частота предлежания плаценты по нашим данным по отношению ко всем родам за 11 месяцев 2015 года в ЦП и ДКХ составило 1%. По отношению к оперативному родоразрешению (путем кесарева сечения — 2070, из них по поводу предлежание плаценты — 71, что составило — 3%). Всем беременным до этапа родоразрешения в отделении патологии беременных, проводилось динамическое наблюдение за состоянием матери (изучение жалоб, контроль артериального давления, пульс, частота сердцебиения плода, общий анализ крови, за характером выделения из половых путей,) и плода (КТГ, допплерография, УЗИ в динамике) .
Все пациентки с предлежанием плаценты были родоразрешены путемоперации кесарево сечение. Из них в экстренном порядке 18 (25%), при доношенном сроке 3 (17%), при недоношенном сроке 15 (83 %) , в плановом порядке 53 ( 75% ), при доношенном сроке 53 (100%). 3 беременных с доношенным сроком родоразрешены в экстренном порядке путем операции кесарева сечения в связи с критическими показателями (допплерографии 1 случай 33,3 % и 2 (67%) в связи с одномоментной кровопотерей 250,0 мл и более.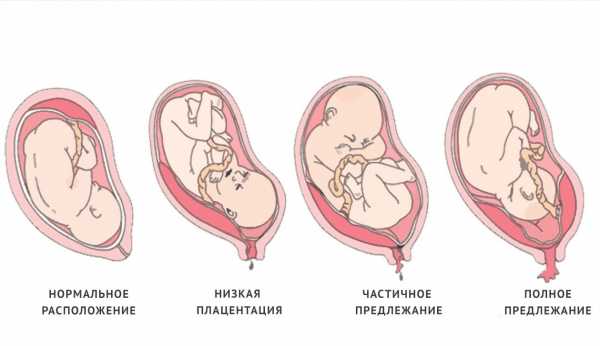 Все они готовились к плановому оперативному родоразрешению. Из 15 беременных родоразрешенных путем операции кесарево сечения в экстренном порядке при недоношенном сроке беременности 11 (73%) родоразрешены по поводу часто повторяющихся кровянистых выделений из половых путей, которые привели прогрессирующему снижению гемоглобина и признакам прогрессирующего
Все они готовились к плановому оперативному родоразрешению. Из 15 беременных родоразрешенных путем операции кесарево сечения в экстренном порядке при недоношенном сроке беременности 11 (73%) родоразрешены по поводу часто повторяющихся кровянистых выделений из половых путей, которые привели прогрессирующему снижению гемоглобина и признакам прогрессирующего
внутриутробного страдания плода и 4 (27%) по поводу критических показателей (допплерографии в сроках от 30 до 36 недель).
При анализе интраоперационных осложнений за период с 01.01.2015г. по 31.11.2015г по ЦПиДКХ г.Алматы проведено всего 71 операций по поводу предлежания плаценты,из них в 57 (80,2%) случаях были наложены многочисленные гемостатические узловые швы на кровоточащие участки плаценты с эффектом, в 5 (7%) случаях были наложены гемостатические швы по Б-линчу, 1 (1,4%) случай наложены гемостатические швы по О-Лири, 8 (11,2%) случаев органоуносящих операций причиной которых являлось истинное частичное приращение плаценты. Заключение результатов гистологических исследований плаценты имелись у 65 (91%) из них хроническая плацентарная недостаточность
Заключение результатов гистологических исследований плаценты имелись у 65 (91%) из них хроническая плацентарная недостаточность
субкомпенсированнойформы, очаговый серозно-гнойный базальныйдецидуит. У 6 (8,4%) случаев имелись хроническая плацентарная недостаточность
декомпенсированная форма, мелкоочаговый серозный вииузит, поля аффункциональный паренхимы. Заключение: Частота осложнения беременности с предлежанием плаценты по нашим данным составило — 71 (1 %) случаев по отношению ко всем родам, что соответствуют данным литературы.
В этиопатогенезе предлежание плаценты основной причиной являлось морфофункциональная
несостоятельность эндометрия, причина которой явились выскабливание полости матки, воспалительные процессы женских половых органов.
СПИСОК ЛИТЕРАТУРЫ
1 Савельева Г. М. Акушерство. — М.: ГЭОТАР-Медиа, 2009. — 429 с.
М. Акушерство. — М.: ГЭОТАР-Медиа, 2009. — 429 с.
2 Айламазян Э.К. Акушерство: Учебник для мед. ВУЗов. — М.: 2010. — 331 с.
3 Бодяжина В.И. Акушерство. — Курск: АП «Курск», 1995. — 336 с.
4 Савельева Г.М Акушерство и гинекология. Перевод с английского дополненный. — М.: ГЭОТАР МЕДИЦИНА, 1997. — 719 с.
• Nq1 -201 6 • КазНМУ • kaznmu.kz
Г.Н. БАЛМАГАМБЕТОВА, А.Б. АИДЫМБЕКОВА, М.И. МАМИТНИЯЗОВА, А.САДВАКСОВА, А. ДЖАКИПОВА, А. ДУЙСЕНОВА, А.МУСИРОВА
С.Д. Асфендияров атындагы Казац улттыцмедицинаyHueepcumemi Акушерия жэне гинекология бойынша интернатура жэне резидентура кафедрасы
БАЛА ЖОЛДАСЫНЫН, ЖАТУЫ КЕЗ1НДЕГ1 ОПЕРАЦИЯЛЬЩ НЭТИЖЕЛЕР
tywh: Бала жолдасыныц жатуы бул бала жолдасыныц жатырдыц теменп аймацтарында кез келген цабыргаснында орналасып, шга ернеудi жартылай немесе толы; жабуы. Бала жолдасыныц жатуыныц кездесу жшлш барлыц босануга шаццандаОД % -дан 1% дейш.
Бала жолдасыныц жатуыныц кездесу жшлш барлыц босануга шаццандаОД % -дан 1% дейш.
ЖYKтiлiктiц 3 триместршде цан кету эйелдердiц 2-3% кездеседъ Шамамен жартысында цан кету себебi бала жолдасыныц жатуы жэне бала жлдасыныц мерзiмiнен бурын ажырауы болып табылады.
Калыпты ЖYKтiлiкте бала жолдасы жатыр TYбiнде немесе жатыр денесшде бYiр цабыргаларына царай, цанмен жацсы цамтамасыз етiлелiн жерде орналасады. Бала жолдасыныц жатыржыц алдыцгы цабыргасында орналасуы сирек кездеседi, 0йткенi алдыцгы цабыргасы артцы цабыргасына цараганда к0бiрек езгеркке ушырайды. Сонымен цатар, бала жолдасыныц артцы цабыргада орналасуы кездейсоц жарацаттардан цоргайды.
Бала жолдасыныц темен орналасцан TYрi де бар, оныц жиеп iшкi ернеуден 7-8 см жэне одан да кеп алшац децгейде орналасады. Бала жолдасныц жатуы, бул баланыц келе жатцан белiнiен темен, ягни, босану жолында орналасуы№ «Praevia» термит ею сезден «prae» жэне «via» жолында деген магынада.
свздер: ЖYKтiлiк, бала жолдасыныц жатуы, цан кету, кесар тiлiгi.
G.N. BALMAGAMBETOVA , A.B. AIDYMBEKOVA , M.I. MAMITNIYAZOVA, A. SADVAKASOVA, A. DZHAKIPOVA, A. DUYSENOVA A. MUSIROVA
Kazakh National Medical University named after SD Asfendiyarov The Department of internship and residency in obstetrics and gynecology
OPERATIONAL OUTCOMES WITH PLACENTA PREVIA
Resume: Placenta previa is a pathology, in which the placenta is located in the lower parts of the uterus for any wall, partially or completely blocking the internal os region. The incidence of placenta previa averages from 0.1% to 1% of all births.
Bleeding in 3 trimester of pregnancy occurs in 2-3% of women. Approximately half of these causes of bleeding is placenta previa and abruptio placentae.
In normal pregnancy, the placenta is usually located in the bottom of the uterus, or the body, the back wall, with the transition to the side walls, i.e. in those areas where it is best to supply blood to the uterus wall. On the front wall of the placenta is somewhat less, as the front wall of the uterus undergoes a much larger change than the back. In addition, placental location on the rear wall protects it from accidental injury. A distinction is also low and the location of the placenta, when its edge is located at a lower level, but does not reach the internal os to 7-8 cm and more. When previa, the placenta is below the fetal presenting part, ie in the way of his birth. The term «praevia» consists of two words «prae» and «via» that is on the way.
Keywords: pregnancy, placenta previa, bleeding, cesarean section.
КЛИНИЧЕСКИЕ СЛУЧАИ РЕДКО ВСТРЕЧАЮЩИХСЯ ФОРМ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ
Б. А. САТЫБАЛДИНА, РН. ЕСПАЕВА, А.М. ИСКАКОВА, У.Е. САГАЛБАЕВА, М.А. ЖАКСЫЛЫКОВА
А. САТЫБАЛДИНА, РН. ЕСПАЕВА, А.М. ИСКАКОВА, У.Е. САГАЛБАЕВА, М.А. ЖАКСЫЛЫКОВА
Кафедра акушерства и гинекологии №2 Казахского Национального медицинского университета им. С.Д.Асфендиярова. Отделение экстренной гинекологии Центральной городской клинической больницы
УДК 618.311-091-06-071.3
Внематочная беременность (ВБ) занимает 2-е место в структуре острых гинекологических заболеваний и первое — среди нозологических форм, сопровождающихся внутрибрюшным кровотечением.
Среди срочных гинекологических операций оперативные вмешательства по поводу ВБ занимают одно из первых мест и составляют около 50%.
В статье описываются случаи редко встречающихся форм эктопической беременности: гетеротопическая беременность в рудиментарном роге матки и в полости матки, а также яичниковая беременность, наблюдавшиеся в ЦГКБ. Ключевые слова: редко встречающиеся формы эктопической беременности, гетеротопическая беременность, беременность в рудиментарном роге матки, аномалия развития матки, яичниковая беременность.
Ключевые слова: редко встречающиеся формы эктопической беременности, гетеротопическая беременность, беременность в рудиментарном роге матки, аномалия развития матки, яичниковая беременность.
Введение. По данным литературы к редким который не сообщается с полостью развитого рога матки
разновидностям эктопической беременности относится (0,1-0,9%) [1]. Прогрессирующая беременность в зачаточном
беременность в рудиментарном (зачаточном) роге матки, роге редко диагностируется, и правильные диагнозы до
Предлежание плаценты или низкорасположенная плацента
Плацента питает и защищает вашего ребенка на протяжении всей беременности, отфильтровывая то, что ему не нужно, и доставляя кислород и питательные вещества, которые он делает. В большинстве случаев он прикрепляется к верхней части матки. Но если она опустится ниже, вам может быть поставлен диагноз «предлежание плаценты».
Но если она опустится ниже, вам может быть поставлен диагноз «предлежание плаценты».
Что такое предлежание плаценты?
Предлежание плаценты — относительно редкое осложнение беременности, при котором плацента имплантируется внизу в матке и покрывает часть или всю шейку матки.
Существует три типа предлежания плаценты:
- Маргинальное предлежание: Плацента находится в пределах 2 см от шейки матки, но физически ее не покрывает.
- Частичное предлежание: Плацента закрывает часть шейного отверстия.
- Полное изображение: Плацента покрывает все шейное отверстие.
Во всех случаях плацента каким-то образом физически блокирует выход в родовой канал (влагалище). Это может вызвать кровотечение во время беременности и родов и может повлиять на то, как ваш ребенок появится на свет, когда пришло время родить.
Что такое нижняя плацента и означает ли это, что у меня будет предлежание плаценты?
Во втором триместре беременности, часто во время 20-недельного анатомического сканирования, ваш врач может сказать вам, что у вас низко расположенная плацента. Низкорасположенная плацента — это когда граница плаценты находится в пределах 2–3,5 см от шейки матки.
Низкорасположенная плацента — это когда граница плаценты находится в пределах 2–3,5 см от шейки матки.
В 9 из 10 случаев низкорасположенная плацента рассасывается сама по себе и не приводит к предлежанию плаценты к моменту родов. По мере роста матки в третьем триместре плацента будет «мигрировать» сама по себе, двигаясь вверх и от шейки матки.
Если ваш врач видит, что у вас низкорасположенная плацента в первом или втором триместре, он порекомендует повторное ультразвуковое исследование между 28 и 32 неделями беременности, чтобы проверить расположение плаценты.
Насколько распространено предлежание плаценты?
Предлежание плаценты происходит примерно в одном из 200 родов.
Если вам сказали, что у вас низкорасположенная плацента или предлежание плаценты до 28 недель, постарайтесь не беспокоиться. Многим женщинам во втором триместре ставится диагноз предлежания плаценты в той или иной степени, обычно во время обычного УЗИ.
По оценкам, 90 процентов случаев предлежания плаценты, диагностированных в первых двух триместрах, разрешаются к третьему триместру, то есть плацента перемещается вверх и от шейки матки перед родами. Фактически, ваш врач может даже не упоминать вам о возможном предлежании до вашего третьего триместра, поскольку, скорее всего, оно не сохранится до тех пор.
Кто наиболее подвержен риску предлежания плаценты?
Факторы риска предлежания плаценты включают:
- Пожилой возраст матери. Предлежание плаценты чаще встречается у женщин старше 30 лет, чем у женщин моложе 20 лет.
- Вторая или более поздняя беременность. Заболевание чаще встречается у женщин, у которых была хотя бы одна беременность.
- Множители. Беременность двумя или более детьми увеличивает вероятность предлежания плаценты.
- Предыдущее кесарево сечение или хирургия матки.
 Рубцы на матке из-за предыдущих операций, включая кесарево сечение, удаление миомы матки и процедуры D&C, увеличивают риск предлежания плаценты.
Рубцы на матке из-за предыдущих операций, включая кесарево сечение, удаление миомы матки и процедуры D&C, увеличивают риск предлежания плаценты. - Курение или употребление наркотиков. Употребление сигарет или кокаина во время беременности увеличивает ваши шансы на развитие множества осложнений, включая предлежание плаценты.
- Гонка. Некоторые исследования показывают, что люди другой расы, кроме европеоидной расы, могут подвергаться большему риску предлежания плаценты.
- Экстракорпоральное оплодотворение (ЭКО). Вспомогательные репродуктивные технологии, включая ЭКО, были связаны с повышенным риском проблем с плацентой, включая предлежание плаценты.
Каковы симптомы предлежания плаценты?
Предлежание плаценты или низкорасположенная плацента обычно обнаруживается и диагностируется не на основании симптомов, а во время обычного ультразвукового исследования во втором триместре.
Иногда состояние проявляется в третьем триместре, а иногда и раньше, и появляются следующие симптомы:
- Кровотечение. Проблемы с плацентой, включая предлежание плаценты, являются наиболее частой причиной обильных вагинальных кровотечений во второй половине беременности.Примерно две из трех женщин с предлежанием плаценты испытывают безболезненное ярко-красное кровотечение (а не только вагинальные кровянистые выделения, которые часто являются нормальным явлением). Однако примерно каждая третья женщина с этим заболеванием вообще не кровоточит.
- Спазмы. Хотя боль ощущается нечасто, некоторые женщины с предлежанием плаценты испытывают спазмы или схватки.
- Казенник. Ваш ребенок с большей вероятностью окажется в тазовом предлежании, когда у вас предлежание плаценты. Это потому, что при типичной беременности наиболее удобное положение для ребенка в третьем триместре — это голова вниз в нижней части матки, где больше всего места.
 Но при предлежании плацента занимает то место, куда обычно притягивается голова вашего ребенка. Это может заставить ее остаться (или переместиться) в тазовое предлежание.
Но при предлежании плацента занимает то место, куда обычно притягивается голова вашего ребенка. Это может заставить ее остаться (или переместиться) в тазовое предлежание.
Как остановить кровотечение из предлежания плаценты?
По мере того, как ваша шейка матки начинает расширяться и стираться при подготовке к родам, в кровеносных сосудах, соединяющих плаценту с маткой в области над шейкой матки, могут появиться разрывы. Это может вызвать кровотечение. Риск кровотечения увеличивается, чем больше плацента покрывает шейку матки.
Невозможно предотвратить предлежание плаценты, и никакие хирургические или медицинские процедуры не могут исправить это состояние. Однако многие случаи кровотечения можно эффективно лечить до того, как потеря крови подвергнет риску вас или вашего ребенка. Управление легким кровотечением обычно включает в себя отказ от действий, которые могут вызвать кровотечение, таких как физические упражнения и секс.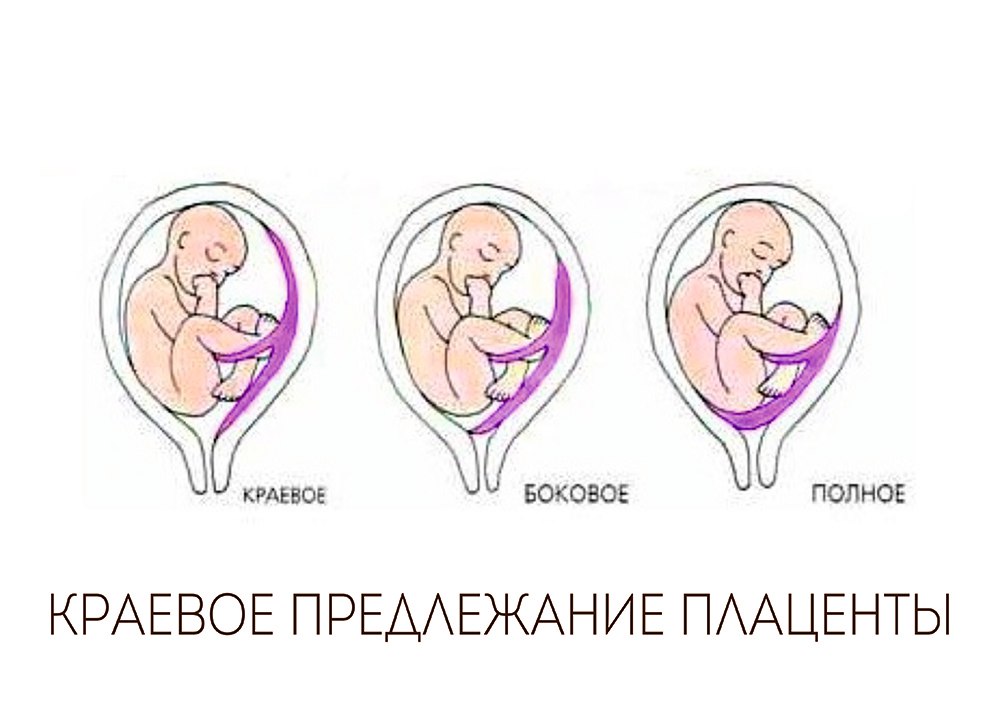
Сильное и неконтролируемое кровотечение, особенно если ваш ребенок находится в тяжелом состоянии, может стать причиной немедленных родов. Если у вас сильное кровотечение, немедленно обратитесь в отделение неотложной помощи.
Как лечится предлежание плаценты?
Если у вас диагностировано предлежание плаценты, вы должны следить за сильным кровотечением, а также признаками преждевременных родов, которые чаще встречаются при предлежании плаценты.
Цель вашего врача — максимально приблизить вас к сроку родов. По достижении третьего триместра ваш лечащий врач может порекомендовать меры для обеспечения безопасной беременности и родов, особенно если у вас возникнет кровотечение. Они могут включать:
- Тазовый упор. Это означает воздержание от половых сношений, прекращение любого использования тампонов или вагинальных спринцеваний и отказ от гинекологических осмотров.
- Усиленный мониторинг плода.
 Ваш врач может захотеть присмотреть за вашим ребенком, чтобы убедиться, что его сердцебиение остается сильным, а его движения последовательными.
Ваш врач может захотеть присмотреть за вашим ребенком, чтобы убедиться, что его сердцебиение остается сильным, а его движения последовательными. - Лекарства. Ваш врач может предоставить вам лекарства для предотвращения преждевременных родов и увеличения шансов того, что ваша беременность продлится как минимум до 36 недель. Если пренатальное тестирование на ранних сроках беременности покажет, что у вас отрицательный резус-фактор, вам также могут сделать прививки от специального лечения несовместимости с резус-фактором, известного как Rhogam.
- Постель. Поскольку длительное бездействие может привести к осложнениям, включая атрофию мышц и повышенный риск образования тромбов, врачи обычно избегают предписывать строгий постельный режим во время беременности. Однако ваш врач может порекомендовать ограничить активность, такую как упражнения, ходьба или стояние в течение длительного времени.
- Больничная помощь.
 Ваш практикующий врач может пожелать, чтобы вы оставались в больнице до родов, особенно если у вас было кровотечение, чтобы постоянно наблюдать за вами и вашим ребенком.
Ваш практикующий врач может пожелать, чтобы вы оставались в больнице до родов, особенно если у вас было кровотечение, чтобы постоянно наблюдать за вами и вашим ребенком.
Можете ли вы родить естественным путем с предлежанием плаценты?
Иногда возможны роды через естественные родовые пути с предлежанием плаценты, но большинство женщин рожают через кесарево сечение, чтобы избежать потенциально опасного для жизни кровотечения.
Чтобы предотвратить опасное кровотечение, около 75 процентов женщин с предлежанием плаценты в третьем триместре рожают через кесарево сечение до начала родов. Если ваша плацента не покрывает шейку матки, возможно, вам удастся родить через естественные родовые пути.
Если вы еще не достигли 37-й недели беременности и необходимы преждевременные роды, перед выполнением кесарева сечения вам сделают уколы стероидов для быстрого созревания легких вашего ребенка.Если сильное кровотечение происходит через 36 недель, ваш врач может порекомендовать немедленное кесарево сечение.
Другие осложнения предлежания плаценты
Диагноз предлежания плаценты во время третьего триместра означает, что вы не можете реализовать свой идеальный план родов. И кровотечение, вызванное предлежанием, если оно у вас возникнет, может быть пугающим.
Хотя предлежание плаценты само по себе не опасно для вас или вашего ребенка, оно может привести к серьезному кровотечению и преждевременным родам. Ваш врач будет внимательно следить за вами и принимать меры для предотвращения осложнений.
Возможные осложнения предлежания плаценты включают:
- Преждевременные роды. Предлежание плаценты увеличивает риск того, что ваш ребенок родится раньше срока. В свою очередь, преждевременные роды связаны с более низкой массой тела при рождении и более низкими оценками по шкале APGAR.
- Приросшая плацента. Предлежание плаценты является фактором риска приросшей плаценты, когда плацента слишком плотно прикрепляется к стенке матки.
 Это может вызвать опасное для жизни кровотечение в третьем триместре и родах, поэтому ваш врач почти всегда порекомендует плановое кесарево сечение до срока родов.
Это может вызвать опасное для жизни кровотечение в третьем триместре и родах, поэтому ваш врач почти всегда порекомендует плановое кесарево сечение до срока родов. - Vasa previa. Это очень редкое осложнение беременности, которое случается примерно у одной из 2500 беременностей, возникает, когда кровеносные сосуды плода от плаценты проходят через отверстие во влагалище. Чаще (хотя и редко) встречается предлежание плаценты. Поскольку предлежание сосудов может привести к фатальному кровотечению у плода, когда шейка матки начинает расширяться или разрыв плодных оболочек, ваш врач спланирует раннее кесарево сечение.
- Кровоизлияние и гистерэктомия. Если у вас предлежание плаценты, кровотечение иногда может стать неконтролируемым во время родов или в часы после родов. В редких случаях при сильном кровотечении может потребоваться переливание крови и / или гистерэктомия (т.е. удаление матки).
- Повышенный риск будущих беременностей.
 Предлежание плаценты во время беременности увеличивает риск предлежания плаценты и преждевременных родов при будущих беременностях.
Предлежание плаценты во время беременности увеличивает риск предлежания плаценты и преждевременных родов при будущих беременностях.
Превия Плаценты | Michigan Medicine
Обзор темы
Что такое предлежание плаценты?
Предлежание плаценты — это проблема беременности, при которой плацента блокирует шейку матки. Плацента — это круглый плоский орган, который формируется на внутренней стенке матки вскоре после зачатия. Во время беременности он дает детское питание и кислород от матери.
При нормальной беременности плацента прикрепляется высоко в матке, далеко от шейки матки. При предлежании плаценты плацента формируется внизу матки и покрывает всю шейку матки или ее часть.
Если предлежание плаценты присутствует во время схваток и родов, это может вызвать проблемы как для матери, так и для ребенка.
- Мать может потерять много крови, что может быть опасно как для нее, так и для ее ребенка.
- Плацента может слишком рано отделиться от стенки матки.Это называется отслойкой плаценты, и она также может вызвать серьезное кровотечение.
- Ребенок может родиться слишком рано (недоношенным), с низкой массой тела при рождении или с врожденным дефектом.
Что вызывает предлежание плаценты?
Врачи не уверены, что вызывает эту проблему. Но некоторые вещи повышают вероятность этого. Это так называемые факторы риска.
Вы не можете контролировать большинство факторов риска предлежания плаценты. Например, у вас больше шансов заболеть, если вы:
- Перенесли операцию, повлиявшую на вашу матку, например, D&C или операцию по удалению миомы матки (миомэктомия).
- Переносили кесарево сечение (кесарево сечение).

- Перенесли пять или более беременностей.
- Возраст 35 лет и старше.
- Ранее имели предлежание плаценты.
Факторы риска, которые вы можете контролировать , включают:
- Курение во время беременности.
- Употребление кокаина во время беременности.
Каковы симптомы?
У некоторых женщин с предлежанием плаценты симптомы отсутствуют.Но у других могут быть такие предупреждающие знаки, как:
- Внезапное безболезненное вагинальное кровотечение. Кровь часто бывает ярко-красной, а кровотечение может варьироваться от легкого до сильного.
- Симптомы преждевременных родов. К ним относятся регулярные схватки и боли в пояснице или животе.
Позвоните своему врачу, если у вас есть:
Как диагностируется предлежание плаценты?
Большинство случаев предлежания плаценты обнаруживается во втором триместре, когда женщина проходит обычное ультразвуковое исследование. Или это может быть обнаружено, когда у беременной женщины происходит вагинальное кровотечение и она получает ультразвуковое исследование, чтобы выяснить, что его вызывает. Некоторые женщины не узнают о предлежании плаценты до тех пор, пока в начале родов у них не начнется кровотечение.
Или это может быть обнаружено, когда у беременной женщины происходит вагинальное кровотечение и она получает ультразвуковое исследование, чтобы выяснить, что его вызывает. Некоторые женщины не узнают о предлежании плаценты до тех пор, пока в начале родов у них не начнется кровотечение.
Гинекологический осмотр не будет проводиться, если вам сразу не понадобится кесарево сечение. Осмотр органов малого таза может повредить плаценту и вызвать более сильное кровотечение.
Как лечится?
Тип лечения, который вам предстоит пройти, зависит от:
- От того, идет ли у вас кровотечение и насколько сильно.
- Как проблема влияет на ваше здоровье и здоровье вашего ребенка.
- Насколько вы близки к сроку родов.
Если ваш врач до 20-й недели беременности узнает, что плацента находится в нижней части матки, очень высока вероятность, что она поправится сама по себе. Положение плаценты может меняться по мере роста матки. Таким образом, к концу беременности плацента может больше не блокировать шейку матки.
Таким образом, к концу беременности плацента может больше не блокировать шейку матки.
Если у вас нет кровотечения, , возможно, вам не нужно лечь в больницу.Но нужно быть очень осторожным.
- Избегайте любой физической активности, например бега или подъема тяжестей.
- Не занимайтесь сексом и ничего не вставляйте во влагалище.
- Позвоните своему врачу и сразу же обратитесь в отделение неотложной помощи, если у вас любое вагинальное кровотечение.
Если у вас кровотечение, , возможно, вам придется остаться в больнице. Если вы приближаетесь к сроку родов, ваш ребенок родится. Врачи всегда делают кесарево сечение при предлежании плаценты во время родов.Вагинальные роды могут нарушить работу плаценты и вызвать сильное кровотечение.
Если у вас есть возможность замедлить или остановить кровотечение, ваш врач может отложить роды и внимательно следить за вами и вашим ребенком. Врач может провести мониторинг сердца плода, чтобы проверить состояние вашего ребенка.
Врач может провести мониторинг сердца плода, чтобы проверить состояние вашего ребенка.
Вам могут дать:
- Переливание крови, если вы потеряли много крови.
- Стероидные лекарства, если вы не приблизились к сроку родов. Эти лекарства помогают подготовить ребенка к рождению, ускоряя развитие легких.
- Токолитическое лекарство для замедления или прекращения схваток при преждевременных родах.
Если ваш новорожденный недоношенный, его могут лечить в отделении интенсивной терапии новорожденных или отделении интенсивной терапии. Недоношенные дети должны оставаться в больнице до тех пор, пока они не смогут самостоятельно есть, дышать и согреваться.
Предлежание плаценты — канал улучшения здоровья
Во время беременности плацента обеспечивает растущего ребенка кислородом и питательными веществами из кровотока матери.Предлежание плаценты означает, что плацента имплантирована в нижнюю часть матки, покрывая шейку матки.
Когда ребенок готов к рождению, шейка матки (шейка матки) расширяется (открывается), позволяя ребенку выйти из матки во влагалище. Когда у женщины есть предлежание плаценты (плацента имплантирована в нижнюю часть матки, над шейкой матки или рядом с ней), ребенок не может родиться вагинально. «Частичное предлежание плаценты» означает, что шейка матки частично заблокирована, а «полное предлежание плаценты» означает, что закупорена вся шейка матки.
Некоторые из причин включают рубцевание слизистой оболочки матки (эндометрия) и аномалии плаценты. От него страдает примерно одна из 200 беременностей.
Симптомы
Наиболее важным симптомом предлежания плаценты является безболезненное вагинальное кровотечение через 20 недель. Однако есть причины вагинального кровотечения, помимо предлежания плаценты. Обо всех кровотечениях во время беременности следует сообщать своему врачу для немедленного обследования и лечения.Почему происходит кровотечение
На более поздних сроках беременности нижняя часть матки истончается и расширяется, чтобы приспособиться к растущему ребенку. Если плацента прикреплена к дну матки (как это происходит при предлежании плаценты), это истончение и распространение разделяет плаценту и вызывает кровотечение.
Если плацента прикреплена к дну матки (как это происходит при предлежании плаценты), это истончение и распространение разделяет плаценту и вызывает кровотечение. Половой акт также может вызвать кровотечение из предлежания плаценты на более поздних сроках беременности. Во время родов шейка матки истончается и расширяется, что обычно позволяет ребенку выйти во влагалище. При предлежании плаценты расширение шейки матки дополнительно разрывает плаценту и вызывает кровотечение.
Возможные осложнения
Некоторые из осложнений предлежания плаценты включают:- Обильное кровотечение (кровотечение) у матери
- Шок от потери крови
- Дистресс плода из-за недостатка кислорода
- Преждевременные роды
- Риск для здоровья ребенка в случае преждевременного рождения
- Экстренное кесарево сечение
- Гистерэктомия, если плацента не выходит из слизистой оболочки матки
- Кровопотеря для младенца
- Смерть.
Причины и факторы риска
Некоторые из возможных причин и факторов риска предлежания плаценты включают:- Низкая имплантация оплодотворенного яйца
- Патологии слизистой оболочки матки, например миома
- Рубцевание слизистой оболочки матки (эндометрия)
- Аномалии плаценты
- Многоплодные дети, например близнецы
- Многоплодная беременность — женщина, у которой уже было шесть или более родов, имеет риск одной из 20.
Методы диагностики
Беременная женщина, у которой наблюдается вагинальное кровотечение, должна быть госпитализирована и обследована. Некоторые из тестов, используемых для диагностики предлежания плаценты, включают:- УЗИ
- Ощупывание живота матери, чтобы определить положение ребенка (ребенок находится боком или располагается снизу вперед примерно в одном из трех случаев предлежания плаценты).
Строго избегать цифровых влагалищных исследований
Иногда бывает трудно отличить предлежание плаценты от отслойки плаценты. Отслойка плаценты — это состояние, при котором плацента отделяется от стенки матки. Оба состояния отмечены обильным кровотечением ярко-красной крови.
Отслойка плаценты — это состояние, при котором плацента отделяется от стенки матки. Оба состояния отмечены обильным кровотечением ярко-красной крови.Вагинальное обследование часто используется для диагностики отслойки плаценты, но может вызвать более сильное кровотечение в случае предлежания плаценты. В первую очередь всегда следует проводить ультразвуковое сканирование, а в случае предлежания плаценты строго избегать пальцевого влагалищного исследования.
Врач может очень осторожно провести осмотр с помощью зеркала влагалища, чтобы убедиться, что кровотечение не идет из шейки матки или влагалища.После постановки диагноза необходимо очень внимательно следить за беременностью. Предлежание плаценты — потенциально опасное для жизни состояние как для матери, так и для ее ребенка.
Варианты лечения различаются
Лечение зависит от ряда факторов, в том числе:- Предлежание плаценты полное или частичное
- Точное расположение плаценты
- Количество потерянной крови
- Срок беременности ребенка
- Положение младенца
- Здоровье ребенка
- Здоровье матери.

Лечение во время беременности
Медицинское лечение направлено на облегчение симптомов и продление беременности. Возможные варианты:- Постель.
- Госпитализация.
- Тщательный мониторинг, например использование монитора плода и регулярная проверка показателей жизнедеятельности матери (например, артериального давления).
- Переливание крови матери.
- Избегать действий, вызывающих сокращения матки или раздражающих шейку матки, например полового акта или оргазмов.
Доставка
Когда ребенок становится достаточно взрослым, чтобы родиться, обычно выполняется кесарево сечение. Возможно, ребенку потребуется наблюдение в отделении интенсивной терапии, чтобы убедиться, что все в порядке. Мать пройдет ряд тестов, в том числе тесты для проверки количества клеток крови и способности ее крови к свертыванию.Куда обратиться за помощью
- Ваш врач
- Врач акушер
- Отделение неотложной помощи ближайшей больницы
- В экстренных случаях всегда вызывайте скорую помощь.
 Тел.000
Тел.000 - Планирование семьи Виктория Тел. (03) 9257 0100
Что следует помнить
- Во время беременности плацента обеспечивает растущего ребенка кислородом и питательными веществами из кровотока матери.
- Предлежание плаценты означает, что плацента имплантирована в нижнюю часть матки, над шейкой матки или рядом с ней, что означает, что ребенок не может родиться естественным путем.
- Лечение направлено на облегчение симптомов и продление беременности как минимум до 36 недель.
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Лучший канал здоровья — (нужен новый cp)
Последнее обновление:
Август 2014 г.
Контент на этом веб-сайте предоставляется только в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства, касающегося всех аспектов терапии, продукта или лечения, описанных на веб-сайте.Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
Кровотечение во время беременности / Превия плаценты / отслойка плаценты
Кровотечение может происходить на разных сроках беременности.Хотя кровотечение вызывает тревогу, оно может быть или не быть серьезным осложнением. Время кровотечения во время беременности, количество и наличие боли могут варьироваться в зависимости от причины.
Кровотечение в первом триместре беременности является довольно распространенным явлением и может быть вызвано следующими причинами:
Предлежание плаценты — это состояние, при котором плацента прикрепляется близко к шейке матки или покрывает ее (отверстие матки). Предлежание плаценты встречается примерно у одного из 200 живорожденных. Существует три типа предлежания плаценты:
Причина предлежания плаценты неизвестна, но связана с определенными состояниями, включая следующие:
Женщины с рубцами на стенке матки от предыдущих беременностей
Женщины с миомой или другими аномалиями матки
Женщины, перенесшие ранее операции на матке или кесарево сечение
Пожилые матери (старше 35 лет)
Афроамериканцы или представители других меньшинств матери
Курение сигарет
Предлежание плаценты при предыдущей беременности
Беременность плодом мужского пола
Наибольший риск предлежания плаценты — кровотечение (или кровоизлияние). Кровотечение часто возникает из-за истончения нижней части матки в третьем триместре беременности при подготовке к родам. Это вызывает кровотечение в области плаценты над шейкой матки. Чем больше плацента покрывает зев шейки матки (отверстие шейки), тем выше риск кровотечения. К другим рискам относятся следующие:
Кровотечение часто возникает из-за истончения нижней части матки в третьем триместре беременности при подготовке к родам. Это вызывает кровотечение в области плаценты над шейкой матки. Чем больше плацента покрывает зев шейки матки (отверстие шейки), тем выше риск кровотечения. К другим рискам относятся следующие:
Наиболее частым симптомом предлежания плаценты является ярко-красное вагинальное кровотечение, не связанное с болезненностью или болью в животе, особенно в третьем триместре беременности.Однако у каждой женщины могут проявляться разные симптомы состояния или симптомы могут напоминать другие состояния или проблемы со здоровьем. Всегда консультируйтесь с врачом для постановки диагноза.
В дополнение к полному анамнезу и физическому обследованию, для диагностики предлежания плаценты можно использовать ультразвуковое исследование (тест с использованием звуковых волн для создания картины внутренних структур). Ультразвук может показать расположение плаценты и степень ее покрытия шейкой матки.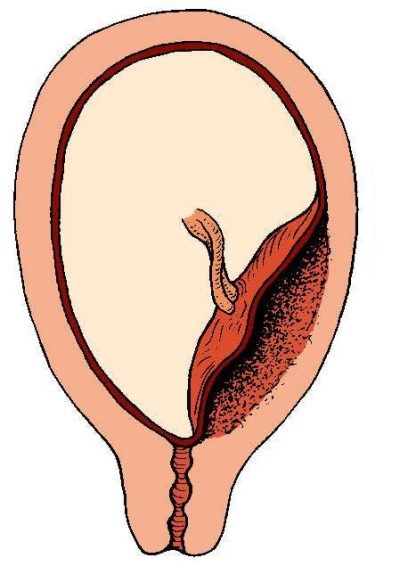 Ультразвук влагалища может быть более точным в диагностике.
Ультразвук влагалища может быть более точным в диагностике.
Хотя УЗИ может показать низкорасположенную плаценту на ранних сроках беременности, только у нескольких женщин разовьется истинное предлежание плаценты. Плацента обычно перемещается вверх и от шейки матки по мере роста матки, что называется миграцией плаценты.
Конкретное лечение предлежания плаценты будет назначено вашим врачом на основании:
вашей беременности, общего состояния здоровья и истории болезни
Степени состояния
вашей переносимости определенных лекарств, процедур или терапии
Ожидания по поводу течения состояния
Ваше мнение или предпочтения
Не существует лечения для изменения положения плаценты.После диагностики предлежания плаценты часто проводятся дополнительные ультразвуковые исследования, чтобы определить ее местонахождение. Может потребоваться постельный режим или госпитализация. В зависимости от количества кровотечений, срока беременности и состояния плода может возникнуть необходимость в родах. Кесарево сечение необходимо в большинстве случаев предлежания плаценты. Сильная кровопотеря может потребовать переливания крови.
В зависимости от количества кровотечений, срока беременности и состояния плода может возникнуть необходимость в родах. Кесарево сечение необходимо в большинстве случаев предлежания плаценты. Сильная кровопотеря может потребовать переливания крови.
Отслойка плаценты — это преждевременное отделение плаценты от ее имплантации в матку.Внутри плаценты находится множество кровеносных сосудов, которые обеспечивают передачу питательных веществ плоду от матери. Если во время беременности отслаивается плацента, из этих сосудов идет кровотечение. Чем больше площадь отслоения, тем сильнее кровотечение. Отслойка плаценты происходит примерно один раз на 100 родов. Ее еще называют отслойкой плаценты.
Кроме прямой травмы матки, например, в автомобильной аварии, причина отслойки плаценты неизвестна. Однако это связано с определенными состояниями, включая следующие:
Отслойка плаценты опасна из-за риска неконтролируемого кровотечения (кровоизлияния).Хотя тяжелая отслойка плаценты встречается редко, другие осложнения могут включать следующее:
Наиболее частый симптом отслойки плаценты — темно-красное вагинальное кровотечение с болью в третьем триместре беременности.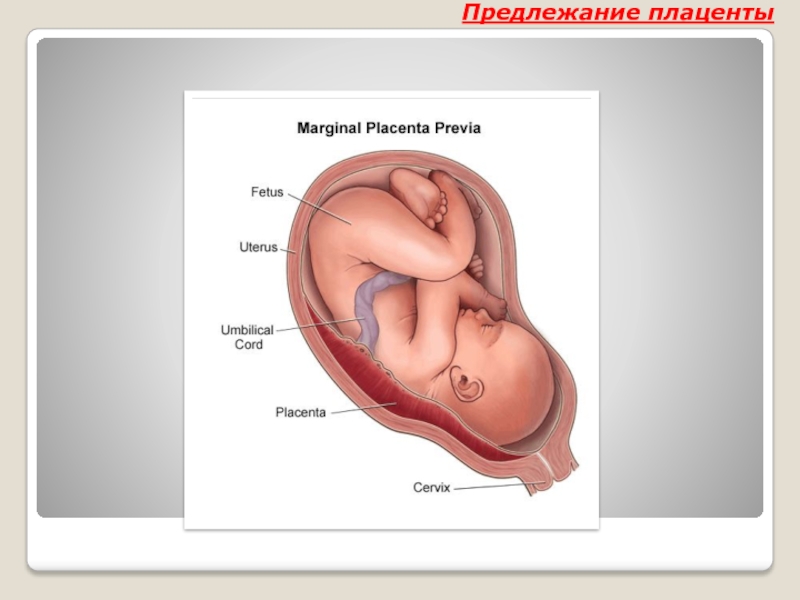 Это также может произойти во время родов. Однако каждая женщина может испытывать симптомы по-разному. У некоторых женщин может не быть обнаруживаемого вагинального кровотечения, но может быть кровотечение внутри матки. Симптомы могут включать:
Это также может произойти во время родов. Однако каждая женщина может испытывать симптомы по-разному. У некоторых женщин может не быть обнаруживаемого вагинального кровотечения, но может быть кровотечение внутри матки. Симптомы могут включать:
Симптомы отслойки плаценты могут напоминать другие медицинские состояния.Всегда консультируйтесь с врачом для постановки диагноза.
Диагноз отслойки плаценты обычно ставится на основании симптомов, а также количества кровотечений и боли. Ультразвук также может использоваться, чтобы показать место кровотечения и проверить состояние плода. Существует три степени отслойки плаценты, в том числе следующие:
1 степень. Небольшое вагинальное кровотечение и некоторые сокращения матки, никаких признаков дистресс-синдрома плода или низкого кровяного давления у матери.
Степень 2. Кровотечение от легкой до умеренной степени, сокращение матки, частота сердечных сокращений плода может проявлять признаки дистресса.

Класс 3. Кровотечение от умеренного до сильного или скрытое (скрытое) кровотечение, непрекращающиеся сокращения матки (так называемая тетания), боль в животе, низкое кровяное давление, смерть плода.
Иногда отслойка плаценты диагностируется только после родов, когда за плацентой обнаруживается область свернувшейся крови.
Специфическое лечение отслойки плаценты будет назначено вашим врачом на основании:
вашей беременности, общего состояния здоровья и истории болезни
Степень заболевания
Переносимость определенных лекарств, процедур или методов лечения
Ожидания в отношении течения болезни
Ваше мнение или предпочтения
Не существует лечения, чтобы остановить отслойку плаценты или повторно прикрепить ее.После диагностики отслойки плаценты уход за женщиной зависит от количества кровотечений, срока беременности и состояния плода. Вагинальные роды возможны, если плод переносит роды. Если отслойка плаценты влияет на плод, может потребоваться кесарево сечение. Сильная кровопотеря может потребовать переливания крови.
Вагинальные роды возможны, если плод переносит роды. Если отслойка плаценты влияет на плод, может потребоваться кесарево сечение. Сильная кровопотеря может потребовать переливания крови.
Предлежание плаценты: симптомы, УЗИ и лечение
Если плацента частично или полностью блокирует обычный вагинальный путь родоразрешения, врач может называть это предлежанием плаценты.
Плацента — это орган, который развивается внутри матки во время беременности. Он обеспечивает развивающийся плод кислородом и питательными веществами.
Предлежание плаценты включает в себя плаценту, частично или полностью закрывающую отверстие матки в шейку матки, которое называется внутренним зевом.
Точное положение плаценты определяет, в какой степени предлежание плаценты влияет на беременность и ограничивает возможности для родов.
Предлежание плаценты поражает примерно 3–5 рождений из 1000.Ниже вы узнаете о типах, симптомах и рисках этой проблемы, а также о том, как врачи ее определяют.
Врачи классифицируют предлежание плаценты в зависимости от ее положения. Четыре основных типа:
- низколежащий
- крайний
- частичный
- полный
Для врачей важно определить положение плаценты, так как это может помочь им снизить связанные с этим риски.
Низкорасположенные
Почти 90% низкорасположенных плаценты перестраиваются, смещаясь в нужное место к третьему триместру.
Низко расположенная плацента находится на расстоянии 2,5–3,5 см от внутреннего зева — отверстия матки в шейку матки.
Маргинальный
Краевая плацента граничит с отверстием, но не закрывает его. Край плаценты находится в пределах 2 см от внутреннего зева.
Частичное
Это менее тяжелый тип предлежания плаценты. В нем участвует плацента, слегка прикрывающая внутренний зев.
Частичное предлежание плаценты часто проходит само во время беременности.Если этого не произойдет, рожать можно будет естественным путем.
Полное
Полное предлежание плаценты вовлекает плаценту, покрывающую весь внутренний зев.
Этот тип имеет самые серьезные последствия, и это означает, что женщине необходимо будет сделать кесарево сечение.
Основным признаком предлежания плаценты является вагинальное кровотечение, которое начинается во втором или третьем триместре. Часто сопутствующей боли нет.
Это может быть легко пропустить или связать с другой проблемой.Каждый раз, когда во время беременности происходит вагинальное кровотечение, важно обратиться за медицинской помощью.
Когда врач выявляет предлежание плаценты на ранних сроках беременности, это может помочь ему лучше понять связанные с этим риски и необходимость кесарева сечения.
Медицинский работник может определить предлежание плаценты во время обычного трансабдоминального УЗИ в первом или втором триместре.
Если женщина считает, что у нее предлежание плаценты из-за вагинального кровотечения.ей следует пройти ультразвуковое исследование, а затем, возможно, цифровое обследование.
Ультразвук брюшной полости может показать врачу, безопасно ли проводить ультразвуковое исследование влагалища, которое называется трансвагинальным ультразвуком.
Во время трансвагинального УЗИ медицинский работник или техник помещает ультразвуковой инструмент во влагалище. Это может дать лучшее представление о том, где расположена плацента.
Специалисты определили трансвагинальное ультразвуковое исследование как лучший метод определения типа предлежания плаценты.
Женщины с повышенным риском предлежания плаценты включают тех, кто:
- старше 35 лет
- вынашивают нескольких детей
- родили до
- ранее перенесли операцию на матке, такую как кесарево сечение или удаление миома матки
- имеют то, что врачи называют аномальным развитием плаценты
- курят табак
- употребляют кокаин
Предлежание плаценты может быть опасным для женщины и развивающегося ребенка.Эксперты обнаружили, например, что ранние роды сразу после предлежания плаценты могут увеличить риск повреждения или смерти для обоих.
Однако положение плаценты часто меняется, поэтому проблема решается еще до родов.
Если предлежание плаценты не проходит, это может увеличить риск:
- осложнений для роста плода
- кровотечения — во время беременности, родов или в период, следующий сразу за
- преждевременные роды
- приросшая плацента, которая вовлекает врастание плаценты в стенку матки
- повреждение близлежащих органов
- необходимость удаления матки, в 0.2% случаев предлежания плаценты
- смертность
Люди иногда путают предлежание плаценты с отслойкой плаценты, которые могут вызвать кровотечение после первого триместра.
При отслойке плаценты происходит отделение плаценты от слизистой оболочки матки на раннем этапе, до родов.
Другие различия между проблемами:
Плацента может перестроиться, устраняя предлежание, в течение 32–35 недель беременности, когда нижняя часть матки истончается и растягивается.
Если предлежание плаценты не проходит само, необходимо кесарево сечение.
Операция обычно назначается при сроке беременности 36–37 недель. Если возникнут осложнения, кесарево сечение может потребоваться раньше.
Женщина может уменьшить любое вагинальное кровотечение, если будет отдыхать в постели и избегать триггеров, в том числе физических упражнений и полового акта.
Некоторые виды влагалищного обследования могут вызвать или усугубить кровотечение у женщины с предлежанием плаценты, поэтому вся медицинская бригада должна знать об этой проблеме.
Не существует способов предотвратить предлежание плаценты.
Если предлежание плаценты вызывает сильное кровотечение, плод может получать недостаточно крови, что может привести к дальнейшим осложнениям.
При беременности с предлежанием плаценты выше вероятность преждевременных родов и низкой массы тела при рождении.
Кроме того, предлежание плаценты является наиболее частой причиной послеродового кровотечения, которое представляет собой обильное вагинальное кровотечение из разорванного кровеносного сосуда после родов. У некоторых женщин это опасно для жизни.
Предлежание плаценты включает в себя плаценту, закрывающую отверстие матки в шейке матки. Это препятствие может быть частичным или полным.
Положение плаценты может определить, нужно ли женщине сделать кесарево сечение.
Основной риск предлежания плаценты связан с кровопотерей. Это может привести к различным осложнениям, некоторые из которых могут быть опасными для жизни.
Если во время беременности происходит вагинальное кровотечение, важно проконсультироваться с врачом.
Предлежательная плацента | Беременность Рождение и ребенок
Плацента развивается одновременно с ребенком и прикрепляется к слизистой оболочке матки (матки) во время беременности. Он позволяет передавать кислород и питательные вещества от вас к ребенку, а также вырабатывать гормоны, поддерживающие вашу беременность.
Оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки, и оттуда прорастает плацента. По мере того, как ваша беременность прогрессирует, и ваш ребенок и плацента увеличиваются в размерах, ваша матка расширяется, и это влияет на положение плаценты.Область, где обычно прикрепляется плацента, тянется вверх, отодвигая плаценту от шейки матки.
Если плацента остается низко в матке, рядом с шейкой матки или закрывает ее, она может блокировать выход ребенка. Это называется «нижняя плацента» или «предлежание плаценты».
Положение плаценты будет записано при ультразвуковом сканировании в течение 18–22 недель. Если ваша плацента значительно опущена, вам будет предложено дополнительное ультразвуковое сканирование на более поздних сроках беременности (обычно примерно на 32 неделе), чтобы снова проверить ее положение.У большинства женщин к этому моменту плацента переместится в верхнюю часть матки.
Что вызывает предлежание плаценты?
Нет очевидной причины предлежания плаценты. Возможно, имеется большая область плаценты (например, если у вас близнецы) или рубцовая ткань от предыдущего кесарева сечения или кюретки. Существует несколько факторов, которые могут увеличить риск предлежания плаценты, в том числе перенесенное в прошлом кесарево сечение (особенно если ваш последний ребенок родился путем кесарева сечения) и более пожилой возраст матери.
Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты.
Симптомы предлежания плаценты
Признаки того, что плацента может располагаться низко, включают безболезненное ярко-красное кровотечение из влагалища (спонтанное или после секса) в любое время после 20 недель беременности. Предлежание плаценты — наиболее частая причина безболезненного кровотечения в последнем триместре беременности.
Вы также можете испытывать:
- спазмы в матке с кровотечением
- кровотечение во время родов
Если у вас возникло кровотечение во время беременности, немедленно обратитесь к акушерке или врачу.
Лечение предлежания плаценты
Placenta praevia делится на 4 категории от незначительной до большой. Если у вас 1 или 2 степень беременности, возможно, роды через естественные родовые пути, но для 3 или 4 степени потребуется кесарево сечение.
При любом уровне предлежания плаценты вам потребуется жить рядом с больницей или иметь легкий доступ к ней на случай, если у вас начнется кровотечение. Сильное кровотечение может означать, что вас нужно госпитализировать на оставшуюся часть беременности.
Когда вы окажетесь в больнице, у вас возьмут кровь, чтобы убедиться в наличии точного соответствия донорской крови на случай, если вам понадобится переливание крови.Вам также может потребоваться прием таблеток железа, если у вас анемия (низкий уровень гемоглобина в крови).
Если у вас кровотечение во время беременности и у вас отрицательный резус-фактор, вам понадобится инъекция Anti D, чтобы кровотечение не повлияло на вашего ребенка.
За вашим ребенком также можно наблюдать с помощью кардиотокографа (КТГ), чтобы убедиться, что он не обеспокоен. КТГ регистрирует частоту сердечных сокращений вашего ребенка и реакцию на движения и сокращения.
Пребывание в больнице не останавливает кровотечение, но при необходимости ребенок может родиться быстрее.Ваш врач или акушерка обсудят с вами любые результаты анализов и обсудят, какие шаги могут потребоваться для обеспечения благополучия вас и вашего ребенка.
Помимо консультации со своим врачом или акушеркой, вы можете получить помощь и информацию по телефону:
Симптомы предлежания плаценты, возможные осложнения и факторы риска
Что такое предлежание плаценты?
Если у вас предлежание плаценты, это означает, что плацента расположена необычно низко в матке, касаясь или закрывая отверстие шейки матки).Когда край плаценты находится в пределах двух сантиметров от шейки матки, но не касается ее, это называется низкорасположенной плацентой.
(Плацента — это орган в форме блина, обычно расположенный в верхней части матки, который снабжает вашего ребенка питательными веществами через пуповину.)
Опасно ли предлежание плаценты?
Может быть, если не исчезнет.
Предлежание плаценты на УЗИ в середине беременности обычно не вызывает беспокойства. По мере того, как ваша беременность прогрессирует, ваша плацента, вероятно, будет «перемещаться» дальше от шейки матки, так что это больше не будет проблемой.
(Поскольку плацента имплантируется в матку, она фактически не перемещается, но может оказаться дальше от шейки матки по мере расширения матки. верхняя часть матки.)
Если на более поздних сроках беременности плацента все еще находится близко к шейке матки, это может вызвать серьезное кровотечение и может означать, что вам придется рожать раньше срока. Если у вас предлежание плаценты, когда пришло время родить ребенка, вам необходимо сделать кесарево сечение.
Примерно у 1 из 250 рожающих женщин во время родов наблюдается предлежание плаценты.
Как узнать, есть ли у меня предлежание плаценты?
Местоположение плаценты будет проверяться во время ультразвукового исследования в середине беременности (обычно проводится между 18 и 22 неделями). Если у вас обнаружено предлежание плаценты, в третьем триместре вам сделают повторное ультразвуковое исследование, чтобы еще раз проверить расположение плаценты. Ваш лечащий врач может поставить вас в режим «тазового покоя», что означает отказ от полового акта или влагалищных обследований на протяжении оставшейся части беременности.
Каковы симптомы предлежания плаценты?
Обычно симптомы отсутствуют. Однако наиболее частым симптомом является вагинальное кровотечение во второй половине беременности. Кровотечение происходит, когда шейка матки начинает истончаться или открываться (даже немного), что приводит к разрыву кровеносных сосудов в этой области. От 10 до 20 процентов женщин с предлежанием плаценты также испытывают схватки и боли в матке. Если у вас кровотечение или схватки, немедленно обратитесь в отделение неотложной помощи.
Между прочим, если у вас кровотечение и вы резус-отрицательный, вам понадобится прививка резус-иммуноглобулина, если только отец ребенка тоже резус-отрицательный.
Что произойдет, если у меня на поздних сроках беременности предлежание плаценты?
Когда придет время родить, вам понадобится кесарево сечение. При полном предлежании плацента преграждает выход малышу. И даже если плацента только граничит с шейкой матки, в большинстве случаев вам все равно придется рожать путем кесарева сечения, потому что плацента может обильно кровоточить, когда шейка матки расширяется.
Время родов будет зависеть от того, на каком этапе беременности вы находитесь, насколько сильное кровотечение и как поживаете вы и ваш ребенок.
Ваш ребенок должен быть немедленно доставлен, если он не чувствует себя хорошо или если у вас сильное кровотечение, которое не прекращается. В противном случае за вами будут наблюдать в больнице до остановки кровотечения. Вам могут дать лекарство, чтобы ускорить развитие легких вашего ребенка и предотвратить другие осложнения в случае преждевременных родов.
Если кровотечение остановится хотя бы на пару дней — и вы и ваш ребенок в хорошем состоянии и у вас есть быстрый доступ в больницу — вас могут отправить домой.Но обычно кровотечение в какой-то момент начинается снова, и, когда это происходит, вам нужно немедленно вернуться в больницу.
Если вы и ваш ребенок по-прежнему будете здоровы, вам будет назначено кесарево сечение примерно на 37 неделе. Принимая решение, ваша медицинская бригада взвесит выгоду от предоставления вашему ребенку дополнительного времени для созревания и риска ожидания, с возможностью столкнуться с эпизодом сильного кровотечения и необходимостью экстренного кесарева сечения.
Какие осложнения может вызвать предлежание плаценты?
Сильное кровотечение .Предлежание плаценты повышает вероятность сильного кровотечения и необходимости переливания крови. Это может произойти даже после выхода плаценты, потому что она была имплантирована в нижнюю часть матки, которая не сокращается так же хорошо, как верхняя часть, поэтому послеродовые сокращения не так эффективны для остановки кровотечения.
Приросшая плацента . Женщины с предлежанием плаценты также с большей вероятностью имеют слишком глубокую имплантацию плаценты, которая не легко отделяется при родах.Это называется приросшей плацентой, и это может вызвать массивное кровотечение и необходимость многократных переливаний крови при родах. Это может быть опасно для жизни и может потребовать гистерэктомии, чтобы остановить кровотечение.
Преждевременные роды . Если вам необходимо родить раньше срока, ваш ребенок будет подвержен риску осложнений в результате преждевременных родов, таких как проблемы с дыханием и низкий вес при рождении.
Будущие преждевременные роды . Есть также некоторые свидетельства того, что женщины с предлежанием плаценты, родившие преждевременно (особенно до 34 недель), подвергаются повышенному риску преждевременных родов при будущих родах.
Кто наиболее подвержен риску предлежания плаценты?
Большинство женщин, у которых развивается предлежание плаценты, не имеют явных факторов риска. Но если к вам относится что-либо из следующего, у вас больше шансов получить это:
- У вас было предлежание плаценты во время предыдущей беременности.
- У вас раньше делали кесарево сечение. (Чем больше у вас было кесарева сечения, тем выше риск.)
- У вас была другая операция на матке (например, D&C или удаление миомы).
- Вы беременны двойней или более.
- Вы курильщик сигарет.
- Вы употребляете кокаин.
- Вы прошли экстракорпоральное оплодотворение.
- У вас матка неправильной формы.
Кроме того, чем больше у вас детей и чем вы старше, тем выше ваш риск.
