Прививка акдс — что это такое и какие побочные эффекты
Корзина
0 ₽
Корзина
0 ₽
Дата публикации: 26.08.2020
ДетскиеДетские ватные палочкиДля детейДля новорожденныхЖаропонижающие для детейЖаропонижающие сиропыИнгаляторы детскиеКлеенки детскиеКолики у новорожденныхМочеприемники детскиеСредства при прорезывании зубовТермометры детскиеАвтор статьи
Гришина Александра Николаевна,
Врач-терапевт
Все авторыСодержание статьи
- Прививку АКДС от чего делают?
- Прививка АКДС — что это такое?
- Прививку АКДС когда делают?
- Прививка АКДС, побочные эффекты
- Какие вакцины АКДС бывают
- АКДС или пентаксим, сравнительный анализ вакцин
- Какую вакцину лучше выбрать
- Что делать после прививки
- Чего нельзя делать после прививки АКДС
- Задайте вопрос эксперту по теме статьи
Прививку АКДС от чего делают?
АКДС – прививка, которая защищает сразу от трех опасных инфекционных заболеваний. Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть – российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть – российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Из расшифровки становится понятно, от чего она защищает.
Вакцина способствует формированию иммунитета от трех инфекционных болезней, которые встречаются как у взрослых, так и у детей – от столбняка, коклюша и дифтерии.
Почему так важно колоть АКДС? Болезни, от которых защищает прививка, приводят к тяжелым последствиям, высока вероятность летального исхода. Например, до введения обязательной вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%. Хоть от коклюша дети умирают редко, однако болезнь имеет тяжелое течение, нередко приводит к осложнениям в виде бронхита, пневмонии, плеврита.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Прививка АКДС — что это такое?
Прививку АКДС когда делают?
Коклюш и дифтерия по праву считаются детскими заболеваниями, хотя иногда ими болеют и взрослые. Но именно дети младшего возраста тяжелее всего переносят болезнь, поэтому прививка АКДС делается грудничкам. Чем раньше будет завершен курс иммунизации, тем меньший риск заражения.
Ребенку делают 3 прививки АКДС, каждую последующую дозу вводят не ранее, чем через 1,5 месяца. Детям до 4-х лет укол делают в переднюю часть бедра, старше 4-х лет – в дельтовидную мышцу плеча.
Вам может быть интересно: Почему рождение ребенка не всегда в радость?
Необходимо строго придерживаться графика вакцинации, иначе не сформируется стойкий иммунитет.
Через год после введения третьей дозы проводится первая ревакцинация, в 6-7 лет – вторая, в 14 лет – третья. Взрослым необходимо проходить ревакцинацию АКДС каждые 10 лет, поскольку введенная вакцина защищает от болезней на 5-7 лет.
Вакцинация проводится АКДС вакциной, ревакцинация для детей в возрасте 4-6 лет – АДС-анатоксином, для детей старше 6 лет – АДС-М-анатоксином.
Препараты для ревакцинации не содержат коклюшного компонента, поэтому легче переносятся.
Прививка АКДС, побочные эффекты
Вакцинация – это стресс для организма, удар по иммунной системе, поэтому не исключены негативные реакции на АКДС. Чтобы избежать излишних волнений, необходимо знать, какие возможны побочные действия.
Бесклеточные вакцины оказывают более мягкое воздействие, поэтому не вызывают бурных реакций.
Наиболее частым осложнением вакцинации является повышение температуры тела. Чаще речь идет о субфебрилитете, реже температурные показатели достигают 38-39 ˚С. Температура на фоне введения АКДС держится не более трех суток, с легкостью сбивается жаропонижающими.
Легче всего переносится первая прививка, сделанная в 3 месяца. Каждая последующая АКДС переносится тяжелее. Самые выраженные реакции могут быть на третью прививку.
Самые выраженные реакции могут быть на третью прививку.
Помимо высокой температуры, возникают такие побочные эффекты:
- ухудшение аппетита
- слабость, сонливость
- болезненность в месте укола, тянущая боль, распространяющаяся на всю ногу
- фебрильные судороги
- образование шишки в месте инъекции (уплотнение исчезает самостоятельно в течение 1-2 месяцев)
- аллергические реакции в виде крапивницы, отека Квинке
Если высокая температура после прививки держится больше двух дней, необходимо обращаться в больницу. При судорогах или развитии тяжелой аллергической реакции необходимо срочно вызывать скорую помощь.
В 1% случаев использования цельноклеточной АКДС возникают осложнения:
- тяжелые аллергические реакции (анафилактический шок, отек Квинке)
- энцефалит, менингит
- синдром острой дыхательной недостаточности
- нарушение сердечного ритма
- снижение или повышение артериального давления
- судороги, парез
Появление поствакцинальных осложнений может быть связано не только с реакцией иммунной системы, но и с наличием противопоказаний к введению вакцины.
Какие вакцины АКДС бывают
Прививаться нужно обязательно, а вот какую вакцину выбрать? Основных три:
- АКДС. Это вакцина российского производства.
- Пентаксим. Комбинированная вакцина французского производства защищает сразу от пяти инфекционных заболеваний – столбняк, коклюш, дифтерия, полиомиелит и гемофильная инфекция (ХИБ).
- Инфанрикс. Это комбинированная вакцина от коклюша, столбняка и дифтерии бельгийского производства.
Отличаются эти вакцины не только страной-производителем и, конечно же, ценой, но и вирусной нагрузкой. Это и есть основной фактор, влияющий на выбор.
АКДС или пентаксим, сравнительный анализ вакцин
Пентаксим и АКДС в чем разница? В отличие от российской, зарубежные вакцины бесклеточные, они содержат только белок коклюшного микроорганизма. Благодаря этому они легче переносятся детьми, реже вызывают негативные реакции.
Российская вакцина цельноклеточная, содержит мертвые клетки коклюшного компонента, который становится причиной поствакцинальных осложнений.
Какую вакцину лучше выбрать
При вакцинации зарубежными препаратами снижается вирусная нагрузка. У Инфанрикса она минимальная, всего 7 антигенов, у Пентаксима 26, а у АКДС – 3002.
Подсчет проводился исходя из следующего:
- цельноклеточный коклюшный компонент – 3 тыс. антигенов
- антигены коклюша в бесклеточной вакцине – 1-5 шт.
- полиомиелите – 15 шт.
- ХИБ – 2 шт.
- столбняка – 1 шт.
- дифтерии – 1 шт.
Вместе с антигенной нагрузкой снижается риск поствакцинальных осложнений. Но не уменьшается ли эффективность вакцинации?
С точки зрения формирования иммунитета к инфекционным болезням предпочтение отдают цельноклеточным вакцинам. Их эффективность достигает 100%, они обеспечивают более продолжительную защиту – до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Их эффективность достигает 100%, они обеспечивают более продолжительную защиту – до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Часто болеющим детям, малышам, в анамнезе которых есть аллергические заболевания, иммунодефицитные состояния, хронические болезни, рекомендуется введение бесклеточных вакцин. Они более безопасные, редко вызывают негативные реакции, формируют защиту на 4-6 лет, а иммуногенность (эффективность) составляет 83-100%.
Единственный недостаток зарубежных вакцин – их нужно покупать самостоятельно. Согласно Национальному календарю прививок бесплатно можно проходить вакцинацию только отечественной АКДС.
Что делать после прививки
 Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.
Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.При температуре выше 38˚С у грудничка нужно давать жаропонижающее, поскольку есть риск фебрильных судорог.
Что еще необходимо делать после АКДС? Важно придерживаться гипоаллергенного питания, употреблять больше жидкости.
Гулять на улице после АКДС можно, но только в тех местах, где нет людей. На фоне вакцинации снижается иммунитет, поэтому повышается вероятность респираторных заболеваний.
Если в месте инъекции появилась большая шишка, которая самостоятельно не уменьшается в течение 2-3 недель, можно делать компрессы с магнезией. Это ускорит рассасывание.
Чего нельзя делать после прививки АКДС
После вакцинации нельзя делать следующее:
- мочить место укола в первый день
- париться, принимать горячую ванну в первые 2-3 суток (лучше мыться под душем)
- перегреваться или переохлаждаться
- перекармливать ребенка
- вводить в рацион новую пищу
- употреблять продукты-аллергены
- гулять в местах большого скопления людей
Из-за поствакцинальных осложнений АКДС вызывает страх. Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Копировать ссылку
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Поделиться
Последствия прививок
Работаем без выходных и праздников
COVID 19: тесты на антитела
Вакцинация – безусловно, защищает человека от опасных болезней и спасла немало жизней, но у многих отношение к ней, мягко скажем, неоднозначное. Людей пугают возможные осложнения, вплоть до серьезных. И хотя статистика утверждает, что процент не то что осложнений, а даже простых побочных реакций от современных прививок крайне незначительный, впечатлительных людей, особенно мам, можно понять: что им до статистики, если речь идет о здоровье их родного ребенка.
Людей пугают возможные осложнения, вплоть до серьезных. И хотя статистика утверждает, что процент не то что осложнений, а даже простых побочных реакций от современных прививок крайне незначительный, впечатлительных людей, особенно мам, можно понять: что им до статистики, если речь идет о здоровье их родного ребенка.
В этой статье мы расскажем о возможных последствиях прививок, как отличить типичные поствакцинальные реакции от осложнений, опишем наиболее часто встречающиеся и посоветуем, что делать в подобных случаях.
Реакции и осложнения после прививки
С точки зрения организма любая вакцина – это попытка внедрить в него чужеродные вещества, на что наш организм, естественно, реагирует. Как правило, вакцинация проходит либо бессимптомно, либо с незначительными побочными реакциями: они не продолжительные, не стойкие и не приводят к каким-либо тяжелым последствиям для здоровья.
Но в очень редких случаях случаются серьезные осложнения с риском стойких нарушений здоровья.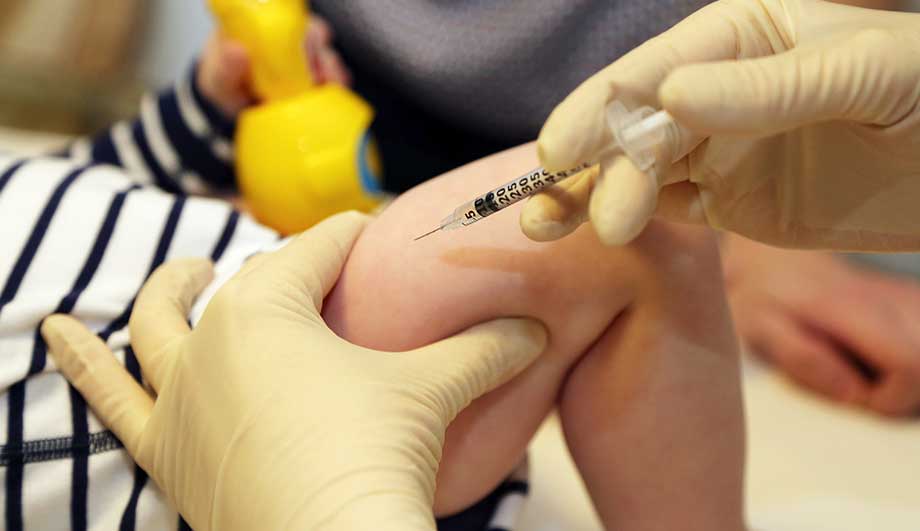 Правда, стоит сказать, что различить постпрививочные реакции и поствакцинальные осложнения иногда бывает затруднительно – симптоматика зачастую совпадает: принято даже называть реакции и осложнения единым термином «побочные реакции».
Правда, стоит сказать, что различить постпрививочные реакции и поствакцинальные осложнения иногда бывает затруднительно – симптоматика зачастую совпадает: принято даже называть реакции и осложнения единым термином «побочные реакции».
Поствакцинальные реакции
Поствакцинальные реакции – это нормальная реакция организма на введение вакцины. Все они характеризуются небольшой продолжительностью (как правило, 1-2 дня, максимум до 5), проходят сами без внешнего вмешательства и, что самое важное, не вызывают никаких отрицательных последствий для организма привитого человека.
Конкретные реакции во многом зависят от вида вакцины (для живых вакцин они могут быть похожи на симптомы болезни), и их принято делить на местные и общие.
Местные реакции
Это реакции, локализованные в месте введения вакцины. Самые типичные:
- Покраснения и уплотнения, отек, уплотнения лимфоузлов
- Болезненные ощущения
- Аллергическая сыпь
Это типичные реакции на нарушение кожного покрова при уколе и появление в организме «чужаков». Но надо быть внимательным: если, например, покраснение больше 8 см, а отек – 5 см, стоит посоветоваться с врачом. Болезненные ощущения должны проходить в течение 1-3 дней, если боль сильная или мешает спать, можно дать обезболивающее.
Но надо быть внимательным: если, например, покраснение больше 8 см, а отек – 5 см, стоит посоветоваться с врачом. Болезненные ощущения должны проходить в течение 1-3 дней, если боль сильная или мешает спать, можно дать обезболивающее.
При повторной вакцинации местные реакции возникают чаще: например, для АКДС – до 50%, пневмококковой – до 20%, для остальных прививок – от 5 до 15%. Из живых вакцин чаще всего замечены местные реакции для БЦЖ (от туберкулеза).
Иногда вакцины специально изготавливаются так, чтобы вызвать местные реакции – это повышает иммунный ответ организма. Для таких вакцин (АКДС, АДС, от гепатита А, В) местные реакции закономерны и не должны вызывать беспокойства.
На местные реакции и их интенсивность влияет и метод введения вакцины: лучше это делать внутримышечно, так как мышцы хорошо снабжаются кровью – в результате вакцина быстрее всасывается и повышается эффективность вакцины.
Подробнее c местными реакциями вы можете ознакомиться в отдельной статье.
Общие реакции
Реакции, затрагивающие организм в целом, но быстро проходящие, не вызывающие последующих осложнений. Наиболее типичные из них:
- Наиболее известное – повышение температуры: если она не превышает 38-38,5 градусов и проходит через 2-3 дня, беспокоиться не о чем.
- Общая вялость, дискомфорт, ощущение недомогания, головная боль, головокружение, беспокойство могут длиться 2-3 дня и слабо выражены, не нарушают привычную активность.
- Иногда наблюдаются кратковременные проблемы со сном и даже потеря аппетита.
- Некоторые компоненты вакцин изредка могут вызывать аллергические реакции, которые проявляются в появлении сыпи.
- При использовании живых вакцин могут наблюдаться слабо выраженные симптомы болезни, от которой проводится вакцинация: это нормальная реакция для такого типа вакцин.
Нормальные реакции
Приведем нормальные реакции на некоторые вакцины, в том числе входящим в национальный календарь прививок:
- АКДС – место инъекции может болеть и наблюдаться небольшой отек, непродолжительное, до 3-х дней повышение температуры до субфебрильного и даже фебрильного уровня.

- БЦЖ – папула в месте укола, которая эрозируется и на её месте остается рубчик.
- Гепатит В – возможна боль в месте укола не более 3 дней.
- ОПВ – без общих реакций.
- Корь – невысокая температура может появиться на 7-12 день, держится она не более 3-х дней и не требует жаропонижающих препаратов. Крайне редко встречается коревая сыпь.
- Краснуха – через 6-14 дней могут проявиться простудные симптомы: невысокая температура, першение в горле, насморк, но всё это быстро проходит без постороннего вмешательства.
- Эпидемический паротит – боль в месте инъекции, небольшое повышение температуры и легкое недомогание на 5-15 день.
- Ветряная оспа – в течение 3 недель могу появляться небольшое число элементов ветряночной сыпи, небольшое повышение температуры.
- Ротавирусная инфекция – повышение температуры, рвота и диарея, которые быстро проходят.

- COVID-19 в большинстве случаев носят легкий или умеренный характер и являются непродолжительными: повышение температуры, слабость, головная боль. боль в мышцах, озноб, диарея, боль в месте инъекции. Вероятность возникновения какого-либо из указанных побочных эффектов различается в зависимости от вакцины.
Более серьезные и продолжительные реакции возможны, однако встречаются крайне редко. Кроме того, вакцины постоянно проходят новые проверки. Это делается, что выявить редкие побочные эффекты.
Приведенный перечень возможных побочных явлений ни в коем случае не претендует на полноту и абсолютную истину: мы просто хотим успокоить родителей, чьим детям сделали прививки.
Частота побочных реакций
Последствия применения известных вакцин хорошо изучены, в том числе и частота побочных реакций: они встречаются не более чем у 10% привитых, а в 95% случаев симптомы настолько незначительны, что не требуют обращения к врачам. Вакцина против краснухи в среднем в 5% случаев вызывает общие реакции, против гепатита В – 7% местных реакций.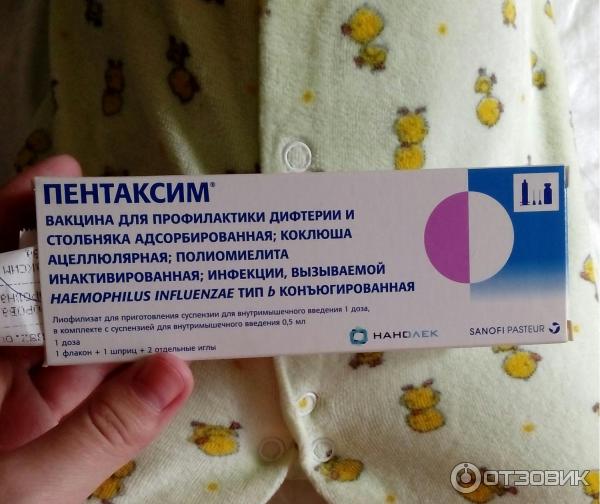
Что касается возможных осложнений, то они встречаются несравненно реже побочных реакций: для большинства вакцин – 1 случай на миллион и более прививок, а тяжелые – еще на порядок реже.
Сроки возникновения реакций
Обычно рано (в течение нескольких часов) проявляются побочные реакции на инактивные вакцины, но они слабо выражены и быстро проходят.
Как правило, побочные действия вакцин проявляются в пределах 4 недель, и лишь после БЦЖ побочные реакции могут наблюдаться даже через 14 недель.
Реакции на живую вакцину от кори не могут проявиться ранее 4 дней и позднее 12-14 дней, для полиомиелитной и паротитной вакцин – 30 дней.
Поствакцинальные осложнения
Поствакцинальные осложнения, в отличие от побочных реакций, протекает гораздо сложнее и могут иметь тяжелые последствия. Но и встречаются они намного реже – примерно по одному случаю на миллион прививок. При этом не лишним будет напомнить, что аналогичные осложнения в случае заболевания, от которого защищает прививка, случаются в сотни раз чаще.
Причины осложнений
Можно выделить три основные группы причин возникновения осложнений после вакцинации:
- Реактогенные свойства вакцины зависят от её компонентов, иммунной активности препарата, изменения свойств вакцинного штамма, загрязнения вакцины. Наиболее реактогенные – АКДС и БЦЖ, самые «тяжелые» препараты используются в вакцинах против краснухи, паротита, гепатита В, полиомиелита.
- Особенности организма: скрытые патологии, которые могут обостриться из-за реакции организма на вакцину, склонность организма к аллергии, аутоиммунные патологии, ослабленный иммунитет и другое.
- Нарушения техники прививки медицинскими работниками, к сожалению, являются одними из самых частных причин осложнений после прививки: неверная дозировка, плохая стерилизация, неверная техника иммунизации или нарушены инструкции, использован неправильный растворитель, вакцина неправильно разведена или не перемешана, неправильное хранение, не учтены противопоказания.

Виды поствакцинальных осложнений
Все возможные осложнения после прививки можно условно разделить на несколько групп:
- Реакция организма на компоненты вакцины:
- острая аллергия: анафилактический шок, крапивница, синдромы Лайелла и Стивенса-Джонсона, отек Квинке; при своевременной помощи, как правило, не оставляет последствий;
- через несколько часов после прививки, обычно АКДС, ребенок начинает громко плакать, визжать: слушать это тяжело, но часа через 3 проходит, и опасности для малыша не представляет;
- через 1-3 часа может возникнуть резкая мышечная слабость, которая сама быстро проходит.
- Реакции из-за низкого качества вакцины, обычно вызванные нарушением правил её хранения и перевозки:
- заявленный иммунитет так и не формируется;
- более заметные местные реакции;
- при нарушении стерильности вакцины могут возникать абсцессы, флегмоны или другие острые воспалительные изменения.

- Поствакцинальные осложнения (ПВО) часто связаны с нарушением технологии ввода вакцины, нарушением правил асептики: они могут привести к гнойно-воспалительным заболеваниям. Если вакцина БЦЖ вводится не внутрикожно, а подкожно, то развивается холодный абсцесс. При введении вакцины в ягодичную мышцу вместо большеберцовой или дельтовидной есть риск травмировать седалищный нерв или получить воспаление подкожной жировой клетчатки. Несоблюдение правил асептики грозит острым общим или местным воспалением. А если уколоть вакцину, предназначенную для приема через рот, не исключены ярко выраженные местные или общие реакции.
- Ввод вакцины может спровоцировать заболевание, от которого она предназначена.
- Тяжелые осложнения может спровоцировать иммунодефицит у детей: менингит, вакциноассоциированный полиомиелит или энцефалит, БЦЖ-остеомиелит, БЦЖ-инфекция. К счастью, даже при ослабленном иммунитете такие осложнения крайне редки. И самое главное: без прививки осложнения после перенесенной инфекции могут быть более выраженными и прогностически неблагоприятными.

Далее описаны возможные осложнения после конкретных прививок – все они подробно изложены в инструкциях к препаратам перечисленных ниже заболеваний:
- От гепатита В – редко бывает температура выше 39 градусов, общие реакции (тошнота и рвота, головная боль, слабость, артрит), кожная сыпь, неврит зрительного нерва и некоторые другие.
- У вакцины АКДС высокий риск осложнений и аллергических реакций. Самый опасный компонент вакцины – коклюшный, он может поражать головной мозг. А вот разновидность АКДС – вакцина АДСМ, не содержит коклюшного компонента, поэтому от неё побочные реакции, не говоря уже об осложнениях, наблюдаются крайне редко.
Общие реакции на АКДС – температура 38-39 градусов, местные – боль, покраснения или уплотнения, возможные тяжелые осложнения: сильный плач ребенка, переходящий в визг, температура до 40 градусов, рвота, судороги, поствакцинальный энцефалит, неврит, полирадикулоневрит, кожные аллергические проявления.
- Единственное тяжелое последствие прививки ОПВ от полиомиелита – вакциноассоциированный полиомиелит, но он бывает крайне редко, да и то обычно на фоне дефицита иммунитета.
- После прививок от кори, краснухи и паротита серьезные осложнения встречаются очень, очень редко: тромбоцитопения, пневмония, односторонняя глухота, панэнцефалит.
- Возможные реакции на прививку БЦЖ от туберкулеза:
- местные: рубец, язва, холодный абсцесс, региональный лимфаденит;
- остеиты, лимфадениты, крайне редко – аллергические васкулиты или красная волчанка;
- очень редко у детей с Т-клеточным иммунодефицитом может развиться генерализованная БЦЖ-инфекция;
- аллергические реакции: сыпь, узловатая эритема, кольцевидная гранулема, сыпь, анафилактический шок, вторичная инфекция.
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
- Высокая температура в течение 3-х и более дней, одышка, судороги, частая рвота, сильная головная боль и другие заметные и постоянные отклонения от нормального самочувствия – повод вызвать врача.
- Введение вакцины – это всегда дополнительная нагрузка на организм, иногда весьма значительная, поэтому в первые дни после вакцинации стоит больше отдыхать и избегать заметных физических и эмоциональных нагрузок.
- При повышении температуры выше 38° используют жаропонижающие препараты в сочетании с физическими методами – холодные компрессы, обтирание влажной губкой. Особенно важно снижать температуру у детей, склонных к судорогам, с гипертензионно-гидроцефальным синдромом.
- Внимательно следите за состоянием организма, если у привитого, особенно, ребенка высок риск аллергических реакций.

- В течение первых 2-х недель перед прививкой и после неё лучше избегать продуктов – облигатных аллергенов: морепродукты, мёд и шоколад, яйца, клубника, малина, цитрусовые.
- В первые 7-10 дней старайтесь избегать контакта с другими людьми для снижения риска простудных заболеваний. Особенно это касается людей с пониженным иммунитетом и хроническими заболеваниями.
- Рекомендуется через 3 – 4 недели после прививки сделать общий анализ мочи для выявления возможных осложнений со стороны почек: это особенно важно для детей, имеющих заболевания органов мочевыделения. Анализ также позволит своевременно обнаружить отклонения и принять необходимые меры.
ВИЧ/СПИД – симптомы и причины
Обзор
Синдром приобретенного иммунодефицита (СПИД) – это хроническое, потенциально опасное для жизни состояние, вызываемое вирусом иммунодефицита человека (ВИЧ). Повреждая вашу иммунную систему, ВИЧ препятствует способности вашего организма бороться с инфекциями и болезнями.
ВИЧ – инфекция, передающаяся половым путем (ИППП). Он также может распространяться при контакте с инфицированной кровью, при употреблении запрещенных инъекционных наркотиков или при совместном использовании игл. Он также может передаваться от матери к ребенку во время беременности, родов или грудного вскармливания. Без лекарств может пройти лет до ВИЧ ослабляет вашу иммунную систему до такой степени, что у вас СПИД .
Нет лекарства от ВИЧ / СПИДа , но лекарства могут контролировать инфекцию и предотвращать прогрессирование болезни. Противовирусное лечение ВИЧ сократило смертей от СПИДа во всем мире, и международные организации работают над повышением доступности мер профилактики и лечения в странах с ограниченными ресурсами.
Товары и услуги
- Ассортимент противозачаточных средств в магазине клиники Мэйо
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Карта коронавируса: отслеживание тенденций
Симптомы
на фазу заражения.
Первичная инфекция (острая форма ВИЧ)
У некоторых людей, инфицированных ВИЧ , в течение 2–4 недель после попадания вируса в организм развивается гриппоподобное заболевание. Это заболевание, известное как первичное (острое) ВИЧ-инфекция , может длиться несколько недель.
Возможные признаки и симптомы включают:
- Лихорадка
- Головная боль
- Мышечные боли и боли в суставах
- Сыпь
- Боль в горле и болезненные язвы во рту
- Увеличение лимфатических узлов, преимущественно на шее
- Диарея
- Потеря веса
- Кашель
- Ночные поты
Эти симптомы могут быть настолько слабыми, что вы можете даже не заметить их. Однако количество вируса в кровотоке (вирусная нагрузка) в это время достаточно велико. В результате инфекция распространяется легче при первичном заражении, чем на следующей стадии.
Однако количество вируса в кровотоке (вирусная нагрузка) в это время достаточно велико. В результате инфекция распространяется легче при первичном заражении, чем на следующей стадии.
Клиническая латентная инфекция (хронический ВИЧ)
На этой стадии инфекции ВИЧ все еще присутствует в организме и в лейкоцитах. Однако у многих людей в это время могут отсутствовать какие-либо симптомы или инфекции.
Эта стадия может длиться много лет, если вы получаете антиретровирусную терапию (АРТ). У некоторых людей болезнь развивается гораздо раньше.
Симптоматическая ВИЧ-инфекция
Поскольку вирус продолжает размножаться и разрушать ваши иммунные клетки — клетки вашего тела, которые помогают бороться с микробами, — у вас могут развиться легкие инфекции или хронические признаки и симптомы, такие как:
- Лихорадка
- Усталость
- Увеличение лимфатических узлов — часто один из первых признаков ВИЧ-инфекции
- Диарея
- Потеря веса
- Молочница полости рта (молочница)
- Опоясывающий лишай (опоясывающий герпес)
- Пневмония
Прогрессирование до СПИДа
Доступ к лучшим противовирусным препаратам значительно снизил смертность от СПИДа во всем мире, даже в странах с ограниченными ресурсами. Благодаря этим жизненно важным методам лечения большинство людей с ВИЧ в США сегодня не развивается СПИД . Без лечения ВИЧ обычно превращается в СПИД примерно через 8-10 лет.
Благодаря этим жизненно важным методам лечения большинство людей с ВИЧ в США сегодня не развивается СПИД . Без лечения ВИЧ обычно превращается в СПИД примерно через 8-10 лет.
Когда возникает СПИД , ваша иммунная система серьезно повреждена. У вас будет больше шансов заболеть болезнями, которые обычно не вызывают болезни у человека со здоровой иммунной системой. Их называют оппортунистическими инфекциями или оппортунистическими раками.
Признаки и симптомы некоторых из этих инфекций могут включать:
- Толстовки
- Озноб
- Рекуррентная лихорадка
- Хроническая диарея
- Увеличение лимфатических узлов
- Стойкие белые пятна или необычные поражения на языке или во рту
- Постоянная необъяснимая усталость
- Слабость
- Потеря веса
- Кожная сыпь или бугорки
Когда обратиться к врачу
Если вы подозреваете, что инфицированы ВИЧ или подвержены риску заражения вирусом, как можно скорее обратитесь к поставщику медицинских услуг.
Дополнительная информация
- Ранние симптомы ВИЧ: какие они?
Запись на прием в клинике Майо
Из клиники Мэйо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Причины
ВИЧ вызывается вирусом. Он может передаваться при половом контакте, незаконном употреблении инъекционных наркотиков или совместном использовании игл, контакте с зараженной кровью или от матери к ребенку во время беременности, родов или грудного вскармливания.
ВИЧ разрушает Т-клетки CD4 — лейкоциты, которые играют большую роль в борьбе организма с болезнями. Чем меньше у вас Т-клеток CD4, тем слабее становится ваша иммунная система.
Как ВИЧ становится СПИДом?
Вы можете иметь инфекцию ВИЧ с небольшими симптомами или без них в течение многих лет, прежде чем она перерастет в СПИД . СПИД диагностируется, когда количество CD4 Т-клеток падает ниже 200 или у вас есть СПИД-определяющее осложнение, такое как серьезная инфекция или рак.
СПИД диагностируется, когда количество CD4 Т-клеток падает ниже 200 или у вас есть СПИД-определяющее осложнение, такое как серьезная инфекция или рак.
Как распространяется ВИЧ
Чтобы заразиться ВИЧ , инфицированная кровь, сперма или вагинальные выделения должны попасть в ваш организм. Это может произойти несколькими способами:
- Занимаясь сексом. Вы можете заразиться, если занимаетесь вагинальным, анальным или оральным сексом с инфицированным партнером, чья кровь, сперма или вагинальные выделения попадают в ваш организм. Вирус может проникнуть в ваш организм через язвы во рту или небольшие разрывы, которые иногда образуются в прямой кишке или влагалище во время полового акта.
- Совместными иглами. Совместное использование зараженных принадлежностей для инъекционных наркотиков (игл и шприцев) подвергает вас высокому риску ВИЧ и других инфекционных заболеваний, таких как гепатит.

- При переливании крови. В некоторых случаях вирус может передаваться при переливании крови. Больницы и банки крови проверяют запасы крови на ВИЧ , поэтому этот риск очень мал в США и других странах с уровнем дохода выше среднего. Риск может быть выше в странах с низким уровнем доходов, которые не в состоянии проводить скрининг всей донорской крови.
- Во время беременности или родов или в период грудного вскармливания. Зараженные матери могут передать вирус своим детям. Мамы, которым ВИЧ -положительный и лечение инфекции во время беременности может значительно снизить риск для их детей.
Как ВИЧ не распространяется
Вы не можете заразиться ВИЧ при обычном контакте. Это означает, что вы не можете заразиться ВИЧ или СПИДом , обнимаясь, целуясь, танцуя или обмениваясь рукопожатием с инфицированным человеком.
ВИЧ не передается по воздуху, воде или через укусы насекомых.
Факторы риска
Любой человек любого возраста, расы, пола или сексуальной ориентации может быть инфицирован ВИЧ / СПИДом . Однако вы подвергаетесь наибольшему риску заражения ВИЧ / СПИДом , если вы:
- Занимаетесь незащищенным сексом. Используйте новый презерватив из латекса или полиуретана каждый раз, когда занимаетесь сексом. Анальный секс более опасен, чем вагинальный. Ваш риск заражения ВИЧ увеличивается, если у вас несколько половых партнеров.
- Есть СТИ . Многие ИППП вызывают появление язв на половых органах.
 Эти язвы действуют как дверные проемы для проникновения ВИЧ в ваше тело.
Эти язвы действуют как дверные проемы для проникновения ВИЧ в ваше тело. - Употребление запрещенных инъекционных наркотиков. Люди, употребляющие запрещенные инъекционные наркотики, часто пользуются общими иглами и шприцами. Это подвергает их воздействию капель чужой крови.
Осложнения
Инфекция ВИЧ ослабляет вашу иммунную систему, повышая вероятность развития многих инфекций и некоторых видов рака.
Инфекции, общие для ВИЧ/СПИДа
- Пневмоцистная пневмония (ПП). Эта грибковая инфекция может вызвать серьезное заболевание. Несмотря на то, что современные методы лечения ВИЧ / СПИДа значительно снизили его, в США PCP по-прежнему является наиболее распространенной причиной пневмонии у людей, инфицированных ВИЧ .

- Кандидоз (молочница). Кандидоз является распространенной инфекцией, связанной с ВИЧ . Он вызывает воспаление и толстый белый налет на рту, языке, пищеводе или влагалище.
- Туберкулез (ТБ). Туберкулез является распространенной оппортунистической инфекцией, связанной с ВИЧ . Во всем мире ТБ является основной причиной смерти среди людей с СПИДом . Это менее распространено в США благодаря широкому использованию лекарств от ВИЧ .
- Цитомегаловирус. Этот распространенный вирус герпеса передается через жидкости организма, такие как слюна, кровь, моча, сперма и грудное молоко. Здоровая иммунная система инактивирует вирус, и он остается в организме бездействующим.
 Если ваша иммунная система ослабевает, вирус появляется снова, вызывая повреждение ваших глаз, пищеварительного тракта, легких или других органов.
Если ваша иммунная система ослабевает, вирус появляется снова, вызывая повреждение ваших глаз, пищеварительного тракта, легких или других органов. - Криптококковый менингит. Менингит — это воспаление оболочек и жидкости, окружающих головной и спинной мозг (мозговые оболочки). Криптококковый менингит является распространенной инфекцией центральной нервной системы, связанной с ВИЧ , вызываемой грибком, обнаруженным в почве.
- Токсоплазмоз. Эта потенциально смертельная инфекция вызывается Toxoplasma gondii, паразитом, распространяемым преимущественно кошками. Зараженные кошки передают паразитов со своим стулом, которые затем могут распространяться на других животных и людей. Токсоплазмоз может вызывать болезни сердца, а при его распространении на головной мозг возникают судороги.
Рак, характерный для ВИЧ/СПИДа
- Лимфома. Этот рак начинается в лейкоцитах.
 Наиболее распространенным ранним признаком является безболезненное увеличение лимфатических узлов на шее, в подмышках или в паху.
Наиболее распространенным ранним признаком является безболезненное увеличение лимфатических узлов на шее, в подмышках или в паху. - Саркома Капоши. Опухоль стенок кровеносных сосудов, саркома Капоши, обычно проявляется розовыми, красными или лиловыми поражениями на коже и во рту. У людей с более темной кожей поражения могут выглядеть темно-коричневыми или черными. Саркома Капоши также может поражать внутренние органы, включая пищеварительный тракт и легкие.
- Рак, связанный с ВПЧ. Это виды рака, вызванные инфекцией вирусом папилломы человека (ВПЧ). Они включают анальный, оральный и цервикальный рак.
Другие осложнения
- Синдром истощения. Нелеченный ВИЧ / СПИД может вызывать значительную потерю веса, часто сопровождающуюся диареей, хронической слабостью и лихорадкой.

- Неврологические осложнения. ВИЧ может вызывать неврологические симптомы, такие как спутанность сознания, забывчивость, депрессия, тревога и трудности при ходьбе. Нейрокогнитивные расстройства, связанные с ВИЧ (HAND), могут варьироваться от легких симптомов изменения поведения и снижения умственной деятельности до тяжелой деменции, вызывающей слабость и неспособность функционировать.
- Заболевания почек. ВИЧ--ассоциированная нефропатия (HIVAN) — это воспаление крошечных фильтров в почках, которые удаляют лишнюю жидкость и отходы из крови и передают их в мочу. Это чаще всего поражает чернокожих или латиноамериканцев.
- Заболевания печени. Болезнь печени также является серьезным осложнением, особенно у людей, у которых также есть гепатит B или гепатит C.

Профилактика
Не существует вакцины для предотвращения заражения ВИЧ и лекарства от ВИЧ / СПИДа . Но вы можете защитить себя и других от заражения.
Для предотвращения распространения ВИЧ :
Рассмотреть возможность доконтактной профилактики (ДКП). Комбинация пероральных препаратов эмтрицитабин плюс тенофовира дизопроксилфумарат (Трувада) и эмтрицитабин плюс тенофовира алафенамида фумарат (Дескови) может снизить риск заражения половым путем ВИЧ-инфекция у людей с очень высоким риском. По данным Центров по контролю и профилактике заболеваний, препарат PrEP может снизить риск заражения ВИЧ половым путем примерно на 99% и при употреблении инъекционных наркотиков не менее чем на 74%.
 Дескови не изучался у людей, ведущих вагинальный секс.
Дескови не изучался у людей, ведущих вагинальный секс.FDA недавно одобрило каботегравир (Apretude), первый инъекционный PrEP для снижения риска передачи ВИЧ половым путем у людей с очень высоким риском. Инъекцию делает поставщик медицинских услуг. После первых двух ежемесячных инъекций каботегравир вводят каждые два месяца. Инъекция является вариантом вместо ежедневного приема PrEP табл.
Ваш лечащий врач назначит эти препараты для профилактики ВИЧ только в том случае, если у вас еще нет инфекции ВИЧ . Вам потребуется пройти тест на ВИЧ , прежде чем вы начнете принимать любой препарат PrEP . Затем тест следует проводить каждые три месяца для таблеток или перед каждой инъекцией, пока вы принимаете PrEP .
 Ваш лечащий врач также проверит функцию почек перед назначением Трувады и продолжит проверять ее каждые 6–12 месяцев. Также могут потребоваться другие регулярные тесты.
Ваш лечащий врач также проверит функцию почек перед назначением Трувады и продолжит проверять ее каждые 6–12 месяцев. Также могут потребоваться другие регулярные тесты.Вам необходимо принимать таблетированную форму каждый день или строго следовать графику инъекций каботегравира. Они не предотвращают другие ИППП , так что вам все равно придется практиковать безопасный секс. Если у вас гепатит В, перед началом терапии вас должен осмотреть инфекционист или специалист по заболеваниям печени.
- Использовать лечение как профилактику (TasP). Если вы живете с ВИЧ , прием лекарств ВИЧ может уберечь вашего партнера от заражения вирусом. Если вы убедитесь, что ваша вирусная нагрузка остается неопределяемой — анализ крови не показывает никакого вируса — вы не передадите вирус никому другому через секс.
 Использование TasP означает прием лекарств строго в соответствии с предписаниями и регулярные осмотры.
Использование TasP означает прием лекарств строго в соответствии с предписаниями и регулярные осмотры. - Применяйте постконтактную профилактику (ПКП), если вы подверглись воздействию ВИЧ . Если вы считаете, что заразились половым путем, через иглы или на рабочем месте, обратитесь к своему поставщику медицинских услуг или обратитесь в отделение неотложной помощи. Прием PEP как можно скорее в течение первых 72 часов может значительно снизить риск заражения ВИЧ . Вам нужно будет принимать лекарства в течение 28 дней.
- Используйте новый презерватив при каждом половом акте. Используйте новый презерватив каждый раз, когда занимаетесь анальным или вагинальным сексом. Женщины могут использовать женский презерватив. Если вы используете смазку, убедитесь, что она на водной основе.
 Смазки на масляной основе могут ослабить презервативы и привести к их разрыву. Во время орального секса используйте несмазанный, разрезанный презерватив или коффердам — кусок медицинского латекса.
Смазки на масляной основе могут ослабить презервативы и привести к их разрыву. Во время орального секса используйте несмазанный, разрезанный презерватив или коффердам — кусок медицинского латекса. - Сообщите своим половым партнерам, если у вас ВИЧ . Важно сообщить всем своим нынешним и бывшим сексуальным партнерам, что вам 9 лет.0005 ВИЧ -положительный. Их нужно будет протестировать.
- Используйте чистую иглу. Если вы используете иглу для инъекции запрещенных наркотиков, убедитесь, что она стерильна, и не делитесь ею. Воспользуйтесь преимуществами программ обмена игл в вашем районе. Подумайте о том, чтобы обратиться за помощью в связи с употреблением наркотиков.
- Если вы беременны, немедленно обратитесь за медицинской помощью. Если вы ВИЧ -положительны, вы можете передать инфекцию своему ребенку.
 Но если вы получаете лечение во время беременности, вы можете значительно снизить риск для вашего ребенка.
Но если вы получаете лечение во время беременности, вы можете значительно снизить риск для вашего ребенка. - Рассмотрим мужское обрезание. Имеются доказательства того, что мужское обрезание может помочь снизить риск заражения ВИЧ .
More Information
- PrEP to prevent HIV
By Mayo Clinic Staff
Related
Associated Procedures
News from Mayo Clinic
Products & Services
HIV/AIDS — Diagnosis and treatment
Diagnosis
ВИЧ можно диагностировать с помощью анализа крови или слюны. Доступные тесты включают:
Тесты на антиген/антитело. Эти тесты обычно включают забор крови из вены. Антигены представляют собой вещества на самом вирусе ВИЧ и обычно обнаруживаются — положительный тест — в крови в течение нескольких недель после контакта с ВИЧ .

Антитела вырабатываются вашей иммунной системой при контакте с ВИЧ . Прежде чем антитела станут обнаруживаемыми, могут пройти недели или месяцы. Комбинированные тесты на антиген/антитело могут стать положительными через 2–6 недель после заражения.
- Тесты на антитела. Эти тесты ищут антитела к ВИЧ в крови или слюне. Наиболее экспресс-тестами на ВИЧ , включая самотестирование, проводимое дома, являются тесты на антитела. Тесты на антитела могут занять от 3 до 12 недель после заражения.
- Тесты на нуклеиновые кислоты (NAT). Эти тесты ищут настоящий вирус в вашей крови (вирусная нагрузка). Они также связаны с кровью, взятой из вены. Если вы, возможно, подверглись воздействию HIV в течение последних нескольких недель, ваш лечащий врач может порекомендовать NAT .
 NAT будет первым тестом, который станет положительным после контакта с HIV .
NAT будет первым тестом, который станет положительным после контакта с HIV .
Поговорите со своим лечащим врачом о том, какой тест на ВИЧ подходит именно вам. Если какой-либо из этих тестов отрицательный, вам может потребоваться повторный тест через несколько недель или месяцев, чтобы подтвердить результаты.
Анализы для определения стадии заболевания и лечения
Если у вас ВИЧ , важно найти специалиста, обученного диагностике и лечению ВИЧ , который поможет вам:
- Определите, нужно ли вам дополнительное тестирование
- Определите, какая ВИЧ антиретровирусная терапия (АРТ) подойдет вам лучше всего
- Следите за своим прогрессом и работайте с вами, чтобы управлять своим здоровьем
Если вам поставили диагноз ВИЧ / СПИД , несколько тестов могут помочь вашему лечащему врачу определить стадию вашего заболевания и наилучшее лечение, в том числе:
- Подсчет Т-лимфоцитов CD4.
 Т-клетки CD4 представляют собой лейкоциты, на которые нацелены и которые разрушаются ВИЧ . Даже если у вас нет симптомов, ВИЧ инфекция прогрессирует до СПИДа , когда количество ваших CD4 Т-клеток падает ниже 200.
Т-клетки CD4 представляют собой лейкоциты, на которые нацелены и которые разрушаются ВИЧ . Даже если у вас нет симптомов, ВИЧ инфекция прогрессирует до СПИДа , когда количество ваших CD4 Т-клеток падает ниже 200. - Вирусная нагрузка ( ВИЧ РНК). Этот тест измеряет количество вируса в крови. После начала лечения ВИЧ цель состоит в том, чтобы иметь неопределяемую вирусную нагрузку. Это значительно снижает ваши шансы на оппортунистическую инфекцию и другие Осложнения, связанные с ВИЧ .
- Лекарственная устойчивость. Некоторые штаммы ВИЧ устойчивы к лекарствам. Этот тест помогает вашему поставщику медицинских услуг определить, имеет ли ваша конкретная форма вируса резистентность, и направляет решения о лечении.

Анализы на наличие осложнений
Ваш лечащий врач может также назначить лабораторные анализы для выявления других инфекций или осложнений, в том числе:
- Туберкулез
- Заражение вирусом гепатита В или гепатита С
- ИППП
- Поражение печени или почек
- Инфекции мочевыводящих путей
- Рак шейки матки и анального канала
- Цитомегаловирус
- Токсоплазмоз
Дополнительная информация
- Функциональные тесты печени
- Анализ мочи
Лечение
В настоящее время нет лекарства от ВИЧ / СПИДа . Если у вас есть инфекция, ваше тело не может избавиться от нее. Тем не менее, есть много лекарств, которые могут контролировать ВИЧ и предотвратить осложнения. Эти препараты называются антиретровирусной терапией (АРТ). Всем, у кого диагностирован ВИЧ , следует начинать АРТ , независимо от стадии инфекции или осложнений.
Эти препараты называются антиретровирусной терапией (АРТ). Всем, у кого диагностирован ВИЧ , следует начинать АРТ , независимо от стадии инфекции или осложнений.
АРТ обычно представляет собой комбинацию двух или более препаратов из нескольких разных классов препаратов. Этот подход имеет наилучшие шансы снизить количество ВИЧ в крови. Существует множество вариантов ART , которые сочетают в себе несколько ВИЧ лекарств в одну таблетку, принимаемую один раз в день.
Каждый класс препаратов по-разному блокирует вирус. Лечение включает комбинации препаратов из разных классов:
- Учет индивидуальной лекарственной устойчивости (генотип вируса)
- Избегать создания новых лекарственно-устойчивых штаммов ВИЧ
- Максимальное подавление вируса в крови
Обычно используются два препарата из одного класса плюс третий препарат из второго класса.
Классы препаратов против ВИЧ включают:
Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) отключают белок, необходимый ВИЧ для создания своих копий.
Примеры включают эфавиренз (Сустива), рилпивирин (Эдурант) и доравирин (Пифельтро).
Нуклеозидные или нуклеотидные ингибиторы обратной транскриптазы (НИОТ) являются дефектными версиями строительных блоков, которые ВИЧ должен создавать копии самого себя.
Примеры включают абакавир (Зиаген), тенофовира дизопроксилфумарат (Виреад), эмтрицитабин (Эмтрива), ламивудин (Эпивир) и зидовудин (Ретровир).
Также доступны комбинированные препараты, такие как эмтрицитабин/тенофовир дизопроксил фумарат (Truvada) и эмтрицитабин/тенофовир алафенамид фумарат (Descovy).

Ингибиторы протеазы (ИП) инактивируют протеазу ВИЧ , другой белок, который ВИЧ должен создавать копии самого себя.
Примеры включают атазанавир (Реатаз), дарунавир (Презиста) и лопинавир/ритонавир (Калетра).
Ингибиторы интегразы работают, отключая белок, называемый интегразой, который ВИЧ использует для встраивания своего генетического материала в Т-клетки CD4.
Примеры включают биктегравир натрия/эмтрицитабин/тенофовира алафенамида фумарат (Biktarvy), ралтегравир (Isentress), долутегравир (Tivicay) и каботегравир (Vocabria).
Ингибиторы проникновения или слияния блокируют проникновение ВИЧ в Т-клетки CD4.

Примеры включают энфувиртид (Фузеон) и маравирок (Селзентри).
Начало и продолжение лечения
Каждому человеку с ВИЧ-инфекцией , независимо от числа Т-лимфоцитов CD4 или симптомов, следует предлагать противовирусные препараты.
Остается действующим ART с необнаружимым Вирусная нагрузка ВИЧ в крови — лучший способ сохранить здоровье.
Чтобы препарат ART был эффективным, важно, чтобы вы принимали лекарства в соответствии с предписаниями, не пропуская приемов. Продолжение приема АРТ при неопределяемой вирусной нагрузке помогает:
- Укрепить вашу иммунную систему
- Уменьшите вероятность заражения
- Уменьшите вероятность развития резистентности к лечению ВИЧ
- Уменьшите вероятность передачи ВИЧ другим людям
Продолжать лечение по программе HIV может быть сложно. Важно поговорить со своим лечащим врачом о возможных побочных эффектах, трудностях с приемом лекарств и любых проблемах с психическим здоровьем или употреблением психоактивных веществ, которые могут затруднить вам получение ART .
Важно поговорить со своим лечащим врачом о возможных побочных эффектах, трудностях с приемом лекарств и любых проблемах с психическим здоровьем или употреблением психоактивных веществ, которые могут затруднить вам получение ART .
Также важно регулярно посещать лечащего врача для наблюдения за своим здоровьем и реакцией на лечение. Немедленно сообщите своему провайдеру, если у вас возникли проблемы с ВИЧ , чтобы вы могли вместе найти способы решения этих проблем.
Побочные эффекты лечения
Побочные эффекты лечения могут включать:
- Тошнота, рвота или диарея
- Болезнь сердца
- Поражение почек и печени
- Ослабление костей или потеря костной массы
- Аномальные уровни холестерина
- Повышенный уровень сахара в крови
- Когнитивные и эмоциональные проблемы, а также проблемы со сном
Лечение возрастных заболеваний
Некоторые проблемы со здоровьем, которые являются естественной частью старения, могут быть более трудными для решения, если у вас ВИЧ . Например, некоторые лекарства, которые обычно используются при возрастных заболеваниях сердца, костей или обмена веществ, могут плохо взаимодействовать с препаратами против ВИЧ . Важно поговорить со своим лечащим врачом о других состояниях вашего здоровья и лекарствах, которые вы принимаете.
Например, некоторые лекарства, которые обычно используются при возрастных заболеваниях сердца, костей или обмена веществ, могут плохо взаимодействовать с препаратами против ВИЧ . Важно поговорить со своим лечащим врачом о других состояниях вашего здоровья и лекарствах, которые вы принимаете.
Если вы начали принимать лекарства от другого поставщика медицинских услуг, важно сообщить ему о ваших ВИЧ терапия. Это позволит поставщику убедиться, что между лекарствами нет взаимодействий.
Ответ на лечение
Ваш поставщик медицинских услуг будет контролировать вашу вирусную нагрузку и число Т-лимфоцитов CD4, чтобы определить вашу реакцию на лечение ВИЧ . Сначала они будут проверяться в возрасте от 4 до 6 недель, а затем каждые 3–6 месяцев.
Лечение должно снизить вирусную нагрузку, чтобы она не обнаруживалась в крови. Это не значит, что ваш ВИЧ пропал. Даже если его нельзя обнаружить в крови, ВИЧ все равно присутствует в других местах вашего тела, например, в лимфатических узлах и внутренних органах.
Это не значит, что ваш ВИЧ пропал. Даже если его нельзя обнаружить в крови, ВИЧ все равно присутствует в других местах вашего тела, например, в лимфатических узлах и внутренних органах.
Запись на прием в клинику Майо
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Образ жизни и домашние средства
Наряду с лечением важно принимать активное участие в уходе за собой. Следующие рекомендации могут помочь вам дольше оставаться здоровым:
- Ешьте здоровую пищу. Убедитесь, что вы получаете достаточно питания. Свежие фрукты и овощи, цельнозерновые продукты и нежирный белок помогают вам оставаться сильными, дают вам больше энергии и поддерживают вашу иммунную систему.

- Избегайте сырого мяса, яиц и других продуктов. Болезни пищевого происхождения могут протекать особенно тяжело у людей, инфицированных ВИЧ . Готовьте мясо до полной готовности. Избегайте непастеризованных молочных продуктов, сырых яиц и сырых морепродуктов, таких как устрицы, суши или сашими.
- Сделайте правильные прививки. Они могут предотвратить типичные инфекции, такие как пневмония и грипп. Ваш поставщик медицинских услуг может также порекомендовать другие прививки, в том числе против ВПЧ , гепатита А и гепатита В. Инактивированные вакцины, как правило, безопасны, но большинство вакцин с живыми вирусами небезопасны из-за ослабленной иммунной системы.
- Будьте осторожны с домашними животными. Некоторые животные могут быть переносчиками паразитов, которые могут вызывать инфекции у людей в возрасте 9 лет.
 0005 ВИЧ -положительный. Фекалии кошек могут вызывать токсоплазмоз, рептилии могут быть переносчиками сальмонеллы, а птицы могут быть переносчиками криптококка или гистоплазмоза. Тщательно мойте руки после контакта с домашними животными или опорожнения лотка.
0005 ВИЧ -положительный. Фекалии кошек могут вызывать токсоплазмоз, рептилии могут быть переносчиками сальмонеллы, а птицы могут быть переносчиками криптококка или гистоплазмоза. Тщательно мойте руки после контакта с домашними животными или опорожнения лотка.
Альтернативная медицина
Люди, инфицированные ВИЧ , иногда пробуют пищевые добавки, которые, как утверждается, укрепляют иммунную систему или противодействуют побочным эффектам препаратов против ВИЧ . Тем не менее, нет никаких научных доказательств того, что какие-либо пищевые добавки улучшают иммунитет, и многие из них могут мешать другим лекарствам, которые вы принимаете. Всегда консультируйтесь со своим лечащим врачом, прежде чем принимать какие-либо добавки или альтернативные методы лечения, чтобы убедиться в отсутствии лекарственного взаимодействия.
Добавки, которые могут быть полезны
Существует мало данных об эффективности и пользе добавок для ВИЧ . Некоторые примеры с ограниченным исследованием включают:
Некоторые примеры с ограниченным исследованием включают:
- Ацетил-L-карнитин. Исследователи использовали ацетил-L-карнитин для лечения нервных болей, онемения или слабости (нейропатии) у людей с диабетом. Это также может облегчить невропатию, связанную с ВИЧ , если вам не хватает этого вещества.
- Сывороточный протеин и некоторые аминокислоты. Первые данные свидетельствуют о том, что сывороточный протеин, побочный продукт производства сыра, может помочь некоторым людям с ВИЧ набрать вес. Аминокислоты L-глютамин, L-аргинин и гидроксиметилбутират (HMB) также могут способствовать увеличению веса.
- Пробиотики. Имеются некоторые доказательства того, что пробиотик Saccharomyces boulardii может помочь при диарее, связанной с ВИЧ , но используйте его только по назначению врача.
 Молозиво крупного рогатого скота также изучается для лечения диареи. Но необходимы дополнительные исследования.
Молозиво крупного рогатого скота также изучается для лечения диареи. Но необходимы дополнительные исследования. - Витамины и минералы. Витамины A, D, E, C и B, а также минералы цинк, железо и селен могут быть полезны, если у вас их низкий уровень. Сначала поговорите со своим лечащим врачом, так как слишком много некоторых витаминов и минералов может быть вредным.
Добавки, которые могут быть опасными
- Зверобой. Распространенное средство от депрессии, зверобой может снижать эффективность нескольких типов препаратов против ВИЧ более чем наполовину.
- Чесночные добавки. Хотя чеснок сам по себе может помочь укрепить иммунную систему, чесночные добавки могут взаимодействовать с некоторыми препаратами против ВИЧ и снижать их эффективность. Иногда употребление чеснока в пищу кажется безопасным.

- Экстракт красного дрожжевого риса. Некоторые люди используют это для снижения уровня холестерина, но избегайте этого, если вы принимаете ингибиторы протеазы или статины.
Психические практики
Доказано, что такие практики, как йога, медитация и массаж, снижают стресс, а также обеспечивают расслабление и улучшают качество жизни. Хотя им нужно больше учиться, эти практики могут быть полезны, если вы живете с ВИЧ / СПИД .
Помощь и поддержка
Получение диагноза любой опасной для жизни болезни разрушительно. Эмоциональные, социальные и финансовые последствия ВИЧ / СПИД могут сделать борьбу с этой болезнью особенно трудной — не только для вас, но и для ваших близких.
Но сегодня есть много услуг и ресурсов, доступных для людей с ВИЧ . В большинстве клиник HIV / AIDS есть социальные работники, консультанты или медсестры, которые могут помочь вам напрямую или связать вас с людьми, которые могут это сделать.
В большинстве клиник HIV / AIDS есть социальные работники, консультанты или медсестры, которые могут помочь вам напрямую или связать вас с людьми, которые могут это сделать.
Услуги, которые они могут предоставлять:
- Организация транспорта на прием к врачу и обратно
- Помощь с жильем и уходом за детьми
- Помощь в трудоустройстве и юридических вопросах
- Оказывать поддержку в чрезвычайных финансовых ситуациях
Важно иметь систему поддержки. Многие люди с ВИЧ / СПИД считают, что общение с кем-то, кто понимает их болезнь, приносит утешение.
Подготовка к назначенному приему
Если вы подозреваете, что у вас может быть ВИЧ инфекция, вы, скорее всего, начнете с посещения семейного врача.
