Какие бывают переломы ноги
Перелом ноги представляет собой травму одной или нескольких костей нижних конечностей, с последующим нарушением их целостности. Такие повреждения довольно таки распространены и могут очень сильно влиять на привычный образ жизни человека. Если у пострадавшего повреждена одна нижняя конечность, то он не сможет свободно ходить и заниматься своей обычной работой, делами.
Причины повреждения
В первую очередь, травма возникает в результате неосторожного хождения по улице или по дому.
На втором месте по распространенности фактора повреждения ног – это ДТП и падения с высоты.
Третье место отводится производственным несчастным случаям и криминальным разборкам.
Причиной, приведшей к таким травмам, могут быть заболевания, имеющиеся у пострадавшего, и кость в этом случае ломается даже в результате небольшой нагрузки на конечность. Чаще всего травмирование возрастает у людей, страдающих остеопорозом.
В группу риска получения травмы входят — спортсмены, переломы могут происходить у малышей или детей постарше, связано это с их повышенной подвижностью и неосторожностью, у пожилых людей, из-за возрастных патологий, происходящих в структуре костей.
Классификация травмы
Единой классификации для данной травмы не существует, так как имеются определенные показатели, от которых зависит тот или иной тип перелома.
В зависимости от степени тяжести, выделяют следующие повреждения конечностей:
- Полные – такие травмы бывают как без смещения, так и со смещением, но чаще встречается перелом ноги со смещением.
- Открытый перелом ноги. При этой травме присутствуют телесные повреждения, с выходом кости наружу.
- Закрытый перелом ноги. Он располагается внутри мягких тканей.
- Травма с осложнениями в виде жировой эмболии, инфицирования, травматического шока или повреждений других органов.
- Неосложненные сломы. Они протекают значительно легче.
От места локализации травмы, выделяют следующие виды:
- Повреждения бедренной кости. К этим травмам можно отнести перелом проксимального конца, диафизарный и перелом мыщелков бедра или, как его еще называют — дистального конца кости.
- Повреждения голени — травмы дистального характера, с разломом голеностопа и мыщелков кости большеберцовой.
- Повреждения стопы, при этом травмируются предплюсна, плюсневые кости и фаланги пальцев.
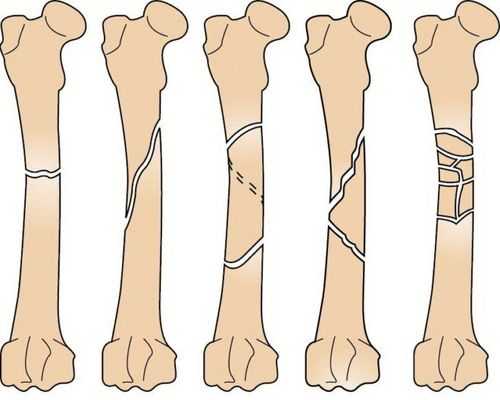
От того, какие особенности имеет линия слома, выделяют следующие виды:
- Поперечный – линия разлома располагается поперек оси.
- Косой – линия перелома располагается под углом к кости.
- Продольные повреждения – проходят вдоль кости.
- Винтообразный перелом излом по спирали повреждает кость.
Если повреждение осложнено наличием костного отломка, то переломы можно классифицировать следующим образом:
- Отрывная травма — от кости отходит небольшой фрагмент.
- Полифокальная травма – от костей оторвалось два и более крупных фрагмента.
- Вколоченная травма – один осколок входит в другой.
- Оскольчатая травма — имеются осколки.
- Раздробленная травма – множество мелких осколков.
- Компрессионная травма провоцируется сжатием конечности.
Переломы проксимального и дистального концов кости бывают эпифизарными или метафизарными. Если сломана нога в месте сустава, то наблюдается сопутствующее повреждение суставных структур, а также хряща, капсулы и связок. Данный перелом может сочетаться с подвывихом или вывихом.
Околосуставные переломы ног появляются в переходной зоне между суставным концом и диафизом и часто бывают вколоченными.
Диафизарные переломы располагаются в средней части кости и в этом случае отломки смещаются.
Симптомы
Появление переломов при получении травм характеризуют следующие относительные признаки перелома ноги:
- В зоне повреждения при осевой нагрузке на ногу усиливается болевой синдром.
- В месте травмирования появляется отечность. Данный критерий является относительным и, не входит в основные симптомы перелома.
- Гематома на месте травмы возникает через определенное время и у каждого пострадавшего проявляется индивидуально.
- При аномалии функциональных особенностей ноги, симптомы проявляются в виде ограничений подвижности конечности.
- У людей с переломом ноги может произойти повышение температуры тела. Это обычно связано с разрушением мягких тканей, костного мозга и процессом всасывания крови. Температура при переломе ноги возникает не у всех больных и продолжается не более недели не причиняет сильный вред здоровью.
Как определить перелом ноги самостоятельно, до приезда скорой помощи, если ребенок сломал ногу?
Любые симптомы повреждения зависят от степени тяжести и к относительным признакам переломов добавляются абсолютные. Распознать слом можно по следующим показателям:
- сломанная нога располагается неправильно, присутствует явное отклонение от анатомического вида;
- аномальная подвижность конечности в непредусмотренных для этого участках ног без взаимодействия с суставом;
- при пальпации места повреждения слышен характерный звук — крепитация;
- если произошел открытый перелом ноги у ребенка или взрослого, то в ране могут быть видны обломки кости;
- если произошел излом надколенника, то отек появляется моментально, ногу невозможно согнуть и разогнуть и если отломки кости не разошлись больше, чем полсантиметра, то пострадавший сможет наступать на ногу.
- при повреждении стопы появится незначительная отечность, и больной не сможет встать на ногу.
Первая помощь при переломе
Что делать при переломе нижних конечностей? Первая помощь при переломе ноги начинается с осмотра пострадавшего. Если помощник способен распознать повреждение, он может отличить степень травмирования и знаком с видами переломов, то он сможет, не причиняя вред здоровью, осуществить при переломе ноги первую помощь.
И так, что делать, если сломал ногу человек на улице или дома, или на предприятии? Алгоритм действий стандартен, главное понимать и соблюдать ход действий:
- Вызов бригады скорой помощи.
- Если у пострадавшего имеется кровотечение из крупных сосудов ноги, то необходимо наложить жгут на ногу, сроком не более чем на 2 часа.
- Если после перелома ноги человек испытывает сердечную или дыхательную недостаточность, то ее следует купировать.
- При наличии болевого синдрома допускается прием обезболивающих медикаментов.
- Иммобилизация поврежденной нижней конечности производится при помощи подручных средств, в виде косынки, куска ткани и веток, досок.
- Госпитализация пострадавшего в медицинское учреждение.
Понять, какой именно произошел перелом можно только в травмпункте.
Диагностика
Лечение перелома ноги проводится после проведения диагностики патологии.
Диагноз выносится на основании:
- Сбора анамнеза.
- Жалоб пострадавшего.
- Визуального осмотра.
- Инструментальной диагностики.
Назначая рентгенологическое исследование, врач указывает, что снимок необходимо сделать в двух проекциях. Благодаря прямой и боковой проекции вероятность постановки неправильного диагноза сводится к минимуму, так как на полученных снимках можно увидеть локализацию и характер перелома, расположение осколков и инородных тел.
Опираясь на полученные данные, лечащий врач объяснит своему пациенту и его близким, какой произошел перелом – без смещения или с ним, какой вред здоровью может причинить полученная травма. Так же специалист расскажет, сколько заживает перелом ноги, необходим ли гипс и если да, то, сколько ходить в гипсе при переломе ноги.
Лечение
Лечение заключается в приведении поврежденных костей ног в анатомическое положение с обязательной фиксацией. Необходимо это для того, что бы срослись правильно косточки.
При поступлении в больницу в качестве первой помощи медики купируют боль пациенту при помощи обезболивающих препаратов через капельницу или ингаляционную маску, а также обеспечивают неподвижности конечности посредством шины. После постановки диагноза, специалист назначает лечение.
Если перелом без смещения и отеков, и серьезный вред здоровью не выявлен, то лечение ограничивается наложением гипса. При сильном отеке, накладывается шина.
Перед фиксацией, если кости сместились, то необходимо произвести репозицию закрытого вида. При ее проведении пострадавшему могут назначить местный или общий наркоз, при котором полностью отсутствуют болевые ощущения. После того как кости были приведены в анатомическое положение, больному накладывается гипс, сколько ходить после перелома в нем, будет зависеть от того, как срастаются кости.
Переломы ног с осложнением необходимо лечить при помощи хирургического вмешательства с последующей внутренней фиксацией кости с помощью спиц, пластин, винтов. Металлические конструкции в будущем удаляют полностью или частично. Оставляют их в том случае, если они являются основными фиксаторами и заменителями утраченных или раздробленных участков костной ткани.
Очень редко специалисты прибегают к использованию внешних каркасов. Это дает возможность закрепить кость в нужном положении при помощи болтов, которые снимают после того, как срастется травма. Данная методика довольно сложная, по времени лечение длится дольше, но результат дает положительный.
Важно! Гипсовую повязку после перелома ноги накладывают практически в 100% случаев. Как долго его необходимо носить зависит от перелома.
Сроки ношения гипса варьируются и зависят от степени тяжести и месторасположения излома, а так же от того сколько срастается перелом.
- При переломе левой или правой лодыжки, но без смещения, гипс придется носить от 3,5 до 7 недель. Срок может увеличиться, если пострадала внутренняя часть лодыжки. При наличии смещения, гипс на ноге остается на 3 месяца. При переломе большеберцовой кости нога будет обездвижена 4 месяца.
- Нога после перелома голени без смещения остается в гипсе 3 месяца. Если смещение имеется, то конечность обездвиживают на четыре месяца.
- При переломе стопы без смещения, гипс накладывается на 1,5 месяца, при наличии смещения на три месяца.
- Фаланги пальцев заживают намного быстрее остальных костей ноги, поэтому загипсованы они будут приблизительно в течение 2 недель.
Данные сроки условны и могут варьироваться с отклонением в большую или меньшую сторону.
Терапия медикаментами не проводится. Больной получает обезболивающие препараты во время проведения основных лечебных мероприятий. Иногда врач назначает прием препаратов кальция. Необходимо это для ускорения срастания костной ткани.
Продолжить процесс заживления костей при неосложненной травме, пострадавший сможет в домашних условиях, если будут в точности соблюдать все предписания лечащего врача.
Довольно часто больной жалуется, что болит нога после перелома. Интенсивность болевых ощущений индивидуальна, главное, после снятия гипса соблюдать все рекомендации по реабилитационному периоду.
Реабилитация
Большое значение в периоде реабилитации до заживления перелома уделяется обучению хождения на костылях. При неправильном распределении физической нагрузки на ногу и несоблюдении правил ходьбы, больной может упасть и вторично повредить ногу. Что бы это избежать пациент руководством реабилитолога должен научиться ходить по больничному коридору с двумя костылями и только когда он приобретет данный навык и почувствует уверенность, можно аккуратно спускаться и подниматься по лестнице. Далее человек может переходить к использованию одного костыля и трости при ходьбе.
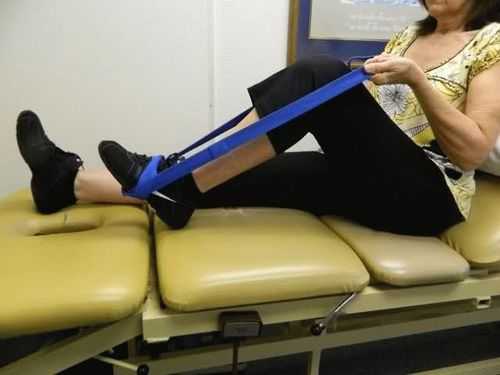
В программу реабилитации также входит:
- ЛФК.
- Массаж.
- Физиопроцедуры.
- Дыхательные упражнения.
Важно! Перелом нижней конечности – это травма, которая сопровождается нарушением костной целостности. Своевременное обращение за помощью, правильный выбор методики лечения и реабилитации значительно увеличивают прогноз заболевания и предупреждают развитие осложнений. Важно помнить, что чем взрослее пострадавший, тем сложнее будут срастаться кости и в дальнейшем, во время ходьбы, будет дискомфорт.
Отзывы
Алевтина, 37 лет
Если вы не болели переломом ног, то вы не поймете, что это такое. Сначала я лежала на растяжке, а потом училась ходить заново. Это очень тяжело.
Не стоит тянуть с диагностикой и лечением заболевания!
Запишитесь на обследование у врача!
potravmam.ru
Перелом ноги — причины, симптомы, диагностика и лечение
Переломы бедра
Перелом бедра – тяжелая травма, сопровождающаяся выраженным болевым синдромом и значительной кровопотерей вследствие кровотечения из отломков. Тяжесть повреждения и необходимость фиксации фрагментов с использованием скелетного вытяжения или массивной гипсовой повязки обуславливает резкое снижение подвижности больных, что, особенно при наличии других травм или сопутствующих заболеваний, может становиться причиной развития опасных осложнений, в том числе – пролежней и застойной пневмонии. В первые трое суток после травмы возможна жировая эмболия.
Переломы шейки бедра являются внутрисуставными и чаще возникают у пожилых пациентов, страдающих остеопорозом. Перелом ноги образуется вследствие падения дома или на улице, при значительном снижении прочности кости ее целостность может нарушиться даже при неловком повороте в постели. Пациент жалуется на умеренную боль в области сустава, боль усиливается при движениях. Нога развернута кнаружи, в положении на спине больной не может самостоятельно приподнять пятку над постелью. При смещении отломков выявляется укорочение конечности. Отек области повреждения, как правило, незначительный.
Диагноз подтверждают при помощи рентгенографии тазобедренного сустава. Из-за недостаточного кровоснабжения шейка бедра плохо срастается, полноценной костной мозоли, как правило, не образуется, отломки «схватываются» между собой соединительной тканью, что обуславливает высокий процент выходов на инвалидность. С учетом данного обстоятельства предпочтительным способом лечения при таких переломах ноги является операция – остеосинтез трехлопастным гвоздем, эндопротезирование или костная аутопластика.
Если общее состояние не позволяет провести хирургическое вмешательство, используют скелетное вытяжение. Больным старческого возраста накладывают гипсовый сапожок с поперечной планкой, исключающей вращение конечности. Это позволяет обеспечить образование фиброзной мозоли при сохранении достаточной физической активности пациента.
Вертельные переломы являются внесуставными и чаще образуются у больных трудоспособного возраста. Признаки перелома ноги те же, что и при повреждении шейки бедра, однако симптоматика выражена ярче, наблюдается более выраженный болевой синдром и значительный отек травмированной области. Для диагностики также используется рентгенография тазобедренного сустава. Подобные повреждения обычно хорошо срастаются без операции. Пациенту на 8 недель накладывают скелетное вытяжение, а затем заменяют его гипсовой повязкой. Для ранней активизации больных могут использоваться различные оперативные методики, в том числе – остеосинтез пластиной, трехлопастным гвоздем или винтами.
Диафизарные переломы бедра возникают при прямой либо непрямой травме. Непосредственной причиной перелома ноги может быть удар, падение с высоты, ДТП или производственная травма. Чаще страдают люди трудоспособного возраста. Мощные мышцы, крепящиеся к бедренной кости, воздействуют на отломки, «оттягивая» или разворачивая фрагменты, поэтому при таких переломах ноги в большинстве случаев наблюдается выраженное смещение.
Возникает резкая боль и значительный отек, на коже могут появляться кровоподтеки. Конечность укорочена, бедро деформировано, выявляется крепитация, патологическая подвижность. В отдельных случаях возможен травматический шок. Для подтверждения диагноза назначается рентгенография бедра. Лечение консервативное или оперативное. На этапе поступления для предотвращения развития шока осуществляется качественное обезболивание. Потом накладывается скелетное вытяжение либо осуществляется остеосинтез бедра пластиной, штифтом или стержнем.
Мыщелковые переломы бедра являются внутрисуставными. Чаще встречаются у пожилых, возникают при падении или ударе по колену. Сопровождаются резкой болью в области колена и нижней части бедра. Опора и движения ограничены. Коленный сустав отечен, определяется гемартроз. При переломах мыщелков со смещением наблюдается отклонение голени внутрь либо кнаружи. Для уточнения диагноза назначают рентгенографию коленного сустава. При поступлении сустав пунктируют, затем накладывают гипс или скелетное вытяжение. Если отломки невозможно сопоставить, проводят операцию – остеосинтез винтами, пластиной или болтами-стяжками.
Переломы голени
Переломы голени – самые распространенные переломы ног. Возникают в результате высокоэнергетического воздействия, например, автотранспортного происшествия либо падения с высоты. Исключение – переломы лодыжек, которые, как правило, образуются при подворачивании ноги. Могут выявляться у людей любого возраста, однако, в целом наблюдается преобладание пациентов трудоспособного возраста.
Переломы мыщелков большеберцовой кости являются внутрисуставными и чаще возникают вследствие падения с высоты. Возможны как изолированные переломы внутреннего или наружного мыщелка, так и одновременный перелом двух мыщелков. Коленный сустав отечен, в нем определяется гемартроз. Движения и опора болезненны, резко затруднены. Диагноз уточняют на основании рентгенографии, реже используют МРТ коленного сустава. Лечение – пункция, обезболивание, при переломах ноги без смещения осуществляют иммобилизацию гипсовой повязкой, при повреждениях со смещением накладывают скелетное вытяжение либо выполняют операцию (остеосинтез пластинами, винтами или аппаратом Илизарова).
Диафизарные переломы костей голени. Образуются в результате прямой либо непрямой высокоэнергетической травмы. Возможен перелом только большеберцовой или только малоберцовой кости либо перелом обеих костей голени (самый распространенный). При переломах одной кости смещения отломков не наблюдается, либо оно менее выраженное и проще поддается коррекции, поскольку вторая кость остается целой и удерживает сломанную в относительно правильном положении. Переломы обеих костей – более тяжелые, при них чаще возникает выраженное смещение и чаще требуется хирургическое вмешательство.
Повреждение проявляется болью и выраженным отеком. Наблюдается патологическая подвижность, крепитация. Опора невозможна, движения сильно затруднены. Диагноз подтверждают при помощи рентгенографии. Лечение переломов одной из костей голени чаще консервативное – при необходимости проводят репозицию, затем накладывают гипс. Лечение повреждений обеих костей голени может быть консервативным или оперативным. В первом случае на 4 недели накладывают скелетное вытяжение, а затем осуществляют иммобилизацию гипсовой повязкой. Во втором выполняют очаговый остеосинтез с использованием блокируемых стержней, винтов, реже – пластин, либо внеочаговый остеосинтез с наложением аппарата Илизарова.
Переломы лодыжек – очень распространенное повреждение. Такие переломы ног чаще возникают при подворачивании стопы, реже являются следствием прямого удара в область сустава. Возможен перелом одной лодыжки (внутренней или наружной), перелом обеих лодыжек (двухлодыжечный перелом) и перелом обеих лодыжек в сочетании с повреждением заднего либо переднего края большеберцовой кости (трехлодыжечный перелом). Травма может сопровождаться или не сопровождаться подвывихом, смещением отломков и разрывом связок. В большинстве случаев, чем больше лодыжек сломано – тем выше вероятность наличия отягчающих моментов (подвывих, смещение и т. д.).
Возникает резкая боль. Область сустава отечна, движения и опора резко затруднены или невозможны. При подвывихе и смещении фрагментов выявляется деформация области повреждения. Диагноз подтверждают при помощи рентгенографии голеностопного сустава. Лечение – обезболивание, репозиция, гипс. Срок иммобилизации определяется, исходя из количества сломанных лодыжек (по 4 недели на каждую лодыжку), то есть 4 недели при однолодыжечных переломах, 8 – при двухлодыжечных и 12 – при трехлодыжечных. При невозможности адекватного сопоставления фрагментов и устранения подвывиха показано хирургическое вмешательство – остеосинтез лодыжки винтами, пластинами или спицами.
Переломы костей стопы
Перелом пяточной кости обычно образуется при падении с высоты. Может быть внутри- или внесуставным, сопровождаться либо не сопровождаться смещением фрагментов. Пяточная область отечна, расширена, резко болезненна, опора невозможна. Для уточнения диагноза выполняют рентгенографию пятки. При переломах ноги без смещения накладывают гипс, при смещении осуществляют закрытую репозицию, в особо сложных случаях иногда монтируют аппарат Илизарова.
Переломы костей предплюсны – такие переломы ног встречаются достаточно редко, возникают в результате подворачивания ноги, падения или прямого удара. Сопровождаются болью, отеком стопы, затруднением опоры и движений. Диагноз подтверждают при помощи рентгенографии стопы. Лечение консервативное – гипс в течение 1-1,5 мес.
Переломы костей плюсны и пальцев – достаточно распространенные переломы ног. Чаще образуются вследствие удара или падения тяжелого предмета на стопу. Иногда наблюдается смещение. Дистальная часть стопы отечна, болезненна, опора затруднена. Для уточнения диагноза используют рентгенографию. Лечение обычно консервативное – гипсовая повязка (при наличии смещения – с предварительной репозицией). При невозможности удержать отломки в правильном положении производят фиксацию спицей.
www.krasotaimedicina.ru
Переломы костей конечностей | Справочник врача
Переломом называется повреждение кости с нарушением ее целости. Если целость кости нарушена полностью, перелом называется полным, если же нарушение частичное — неполным (трещина, надлом).
При переломах, кроме кости, повреждаются и окружающие мягкие ткани: надкостница, мышцы, мелкие сосуды. На месте перелома образуется гематома. Нередко происходит повреждение крупных сосудов, нервов, кожи, суставов с их связочным аппаратом. Механизм переломов различный. Перелом может произойти от прямой травмы на месте приложения насилия и от непрямой травмы, когда он происходит вдали от действия травмирующей силы (например, перелом ключицы при падении на руку).
В зависимости от механизма травмы переломы бывают поперечные, косые, оскольчатые, компрессионные (от сдавления), вколоченные, сколоченные, торзионные или винтовые. Кроме того, различают Т-образные и V-образные переломы.
Переломы делятся на две основные группы: травматические и патологические.
Патологические переломы происходят от ничтожной травмы вследствие какого-либо патологического процесса в кости — воспалительного, новообразовательного или остеодистрофического характера.
Травматические переломы в клиническом отношении подразделяются на закрытые и открытые.
Закрытыми называются переломы, при которых целость наружных покровов не нарушена. Такие переломы протекают в большинстве случаев благоприятно. При нормальном течении и правильном положении отломков срастание их происходит путем образования нормальной костной мозоли в определенный срок. Последний зависит от возраста и общего состояния больного, характера перелома, массивности поврежденной кости и ряда других причин.
Некоторые общие факторы и местные условия оказывают неблагоприятное влияние на сращение перелома и являются причиной замедленного сращения отломков, а иногда и образования ложного сустава. К числу общих факторов относится старческий возраст, общее истощение организма, малокровие, авитаминоз, заболевания нервной системы, нарушение обмена веществ и ряд других заболеваний. К местным условиям, неблагоприятно влияющим на срастание отломков, относится плохое стояние отломков при недостаточности или отсутствии соприкосновения, недостаточная иммобилизация отломков в процессе лечения, интерпозиция мышц между отломками и т. д. Сращение отломков в неправильном положении ведет к деформации конечности и к укорочению ее, что в свою очередь вызывает ограничение функции той или другой степени. Такие исходы чаще наступают в результате несвоевременного и неправильного лечения перелома.
К открытым переломам относятся переломы с нарушением целости наружных покровов. Повреждение покровов (кожи) может явиться результатом непосредственного приложения травмирующей силы извне, а также может быть нанесено изнутри отломком сломанной кости. При развитии инфекции открытый перелом превращается в инфицированный. К открытым переломам относятся и огнестрельные переломы военного времени. Эти переломы представляют самостоятельный раздел травматологии, требуют специального изучения, а поэтому излагаются в специальных руководствах по военно-полевой хирургии. В мирное время самой частой причиной открытых переломов верхних конечностей является производственная травма (попадание в станок, в движущиеся части машины), нижних конечностей — уличная и железнодорожная травма.
Наличие раны мягких тканей и инфекции неблагоприятно влияет на процесс регенерации кости. Открытые переломы, как правило, срастаются медленнее, чем закрытые. Чем обширнее повреждение мягких тканей, окружающих кость, мышц и кожи, тем худшие условия создаются для питания кости и образования нормальной костной мозоли.
Симптомы и диагноз. Обследование больного должно начаться с выяснения анамнестических данных в отношении обстоятельств и механизма травмы. Анамнез и механизм ряда переломов весьма типичны: например, перелом пяточной кости происходит при падении с высоты; перелом шейки бедра — при падении и ушибе в области большого вертела; перелом луча в типичном месте — при падении на вытянутую руку; абдукционный перелом лодыжек — при подвертывании стопы кнаружи и т. д.
При переломах костей конечностей имеется ряд постоянных и непостоянных признаков, дающих возможность поставить правильный диагноз (симптоматология переломов подробно излагается в руководствах по общей хирургии).
Обследуя больного с переломом конечности, необходимо обратить внимание на состояние периферической нервной системы и кровообращения. Нужно выяснить, нет ли пульсации и шума на месте гематомы, особенно когда гематома велика и перелом произошел вблизи крупного сосуда.
Обследование больного не должно ограничиваться только областью поврежденной конечности. Больной должен быть обследован всесторонне. Это относится главным образом к больным, находящимся в бессознательном состоянии или в состоянии алкогольного опьянения, так как в этих случаях можно не заметить сопутствующих распознанному перелому повреждений внутренних органов.
Исключительное значение в распознавании перелома имеет рентгенологическое исследование. Рентгенография дает нам указания о характере перелома и степени смещения отломков. Этот метод исследования незаменим при переломах вколоченных, поднадкостничных, без смещения, при трещинах и т. п. Имеется ряд переломов (мелких костей запястья, пяточной кости), которые распознаются только благодаря рентгенографии. Снимок необходимо делать всегда в двух направлениях — передне-заднем и боковом. При снимке в одной проекции можно не заметить перелома. Еще большее значение имеет рентгенологическое исследование при лечении переломов.
Оно позволяет производить контроль за положением отломков, вносить коррективы при применении постоянного вытяжения, определять состояние костной мозоли. Ряд оперативных вмешательств, как остеосинтез при переломе шейки бедра внесуставным способом, остеосинтез диафиза без обнажения места перелома при помощи гвоздя по Спижарному-Кюнчеру, немыслим без рентгеновского контроля.
Лечение. При лечении больных с переломами ставится цель не только восстановления анатомической целости кости, но и полного восстановления функции конечности в возможно короткий срок.
Первая помощь при переломах сводится к простейшей иммобилизации конечности и бережной транспортировке больного в лечебное учреждение. При этом показано введение морфина и сердечных средств. В лечебном учреждении оказывается квалифицированная и полная лечебная помощь, основными задачами которой являются следующие:
- 1) установка отломков в правильном положении, т. е. вправление отломков;
- 2) сохранение правильного положения на все время, необходимое для полного сращения перелома;
- 3) ранние активные движения в свободных суставах (функциональное лечение).
Вправлению отломков должно предшествовать обезболивание. Последнее способствует выведению больного из шока и устраняет рефлекторные (болевые) сокращения мышц, препятствующие вправлению отломков. Обезболивание свежих переломов достигается введением в область перелома 2% раствора новокаина (10—30 мл). В более поздние сроки для обезболивания может быть рекомендована футлярная анестезия по Вишневскому, общий наркоз или спинномозговая анестезия (при переломах нижней конечности).
После обезболивания приступают к вправлению отломков и установлению их в анатомически правильном положении, учитывая восстановление длины, формы кости и в особенности нормальной оси ее. Вправление может быть произведено одномоментно ручными приемами, включающими вытяжение, противовытяжение и прилаживание отломков друг к другу. Вправление отломков осуществляется также с помощью специальных аппаратов с винтовым вытяжением. При переломах костей голени, пяточной и надпяточной костей вправление отломков с успехом может быть произведено на винтовом вытягивающем аппарате. Такого же рода винтовой вытягивающий аппарат применяют и для вправления отломков при переломах бедра. Одномоментное вправление возможно не во всех случаях. При некоторых видах переломов (бедра, голени) требуется сильное и длительное вытяжение, которое может быть достигнуто накожным или скелетным вытяжением. Вправлению отломков препятствуют не только рефлекторные (болевые) сокращения мышц, устранимые обезболиванием, но и эластическая (тоническая) тяга мышц. Устранение этого напряжения мышц достигается приданием конечности среднефизиологического положения, при котором два ближайших к перелому сустава находятся в положении сгибания под определенным углом (рис. 302 и 303). При таком полусогнутом положении конечности суставные сумки расслабляются, а тонус антагонистов (сгибателей и разгибателей) уравновешивается.
Среднефизиологическое положение при лечении переломов постоянным вытяжением создается помещением конечности на специальных стандартных шинах (рис. 304 и 305). При вправлении отломков необходимо соблюдать основное правило: периферический отломок должен быть поставлен против центрального так, чтобы оси обоих отломков совпадали и поверхности перелома соприкасались. Это достигается приданием периферическому сегменту такого положения, которого требует положение центрального отломка. Поэтому, в зависимости от положения центрального отломка, приходится отклоняться от физиологического положения в ту или другую сторону (отведение, приведение, резкое сгибание и т. д.). Поставив отломки в правильное положение, необходимо их удержать неподвижно в этом положении в течение необходимого для лечения срока. Неподвижность на месте перелома может быть достигнута тремя способами:
- 1) гипсовой повязкой,
- 2) постоянным вытяжением и
- 3) оперативным путем — остеосинтезом.
Гипсовая повязка — величайшее наследие Н. И. Пирогова. Она играет большую роль в лечении переломов. Создавая покой для конечности, устраняя рефлекторное напряжение мышц, мы обеспечиваем условия для «охранительного торможения» по И. П. Павлову. Гипсовая повязка удобна для лечения переломов ввиду доступности и возможности применения в любых условиях, но для наложения ее требуется умение и опыт. Гипсовая повязка показана для иммобилизации в тех случаях, когда вправление отломков произведено и они установлены в правильном положении.
Широко применявшаяся прежде тяжелая круговая гипсовая повязка с обильной ватной подстилкой в настоящее время уступила место легкой гипсовой повязке без ваты и без каких-либо подстилок. Основой бесподстилочной гипсовой повязки является лонгета, которая на верхней конечности накладывается на разгибательной, а на нижней конечности на сгибательной стороне. Лонгета тщательно моделируется, а затем укрепляется круговыми гипсовыми бинтами. Неправильно наложенная гипсовая повязка может вызвать ряд тяжелых осложнений, связанных с нарушением кровообращения вследствие сдавления (ишемия, гангрена, пролежни).
Жалобы больного после наложения повязки на ощущение сжатия, ползания мурашек, боли, а также наличие таких признаков, как цианоз, отечность и похолодание пальцев, потеря чувствительности их, свидетельствуют о нарушении кровообращения в загипсованной конечности.
В этих случаях показано немедленно повязку разрезать по всей длине и несколько раздвинуть ее края. Чтобы уменьшить наблюдающийся всегда при переломах отек и облегчить отток из периферического отдела конечности, последней придают возвышенное положение.
Постоянное вытяжение является способом, наиболее часто применяемым при лечении переломов конечностей.
Применяют два вида постоянного вытяжения: накожное и скелетное. При накожном (липкопластырном) вытяжении тяга производится за кожу, при скелетном — непосредственно за кость.
Пластырь наклеивают на сухую кожу без бритья и протирания бензином.
Оба верхних боковых конца пластыря соответственно конусу бедра или голени рекомендуется разрезать на три полоски (длиной до 10 см) и приклеить к коже слегка расходящимся кверху веером, чтобы захватить кожу на большем протяжении (рис. 306). Продольные полосы укрепляются круговыми или черепицеобразными оборотами более узких полос липкого пластыря. Одним из основных требований является наложение продольной тяги не от места перелома, а на весь сегмент — от центрального до периферического конца кости. Тяга действует не на определенный участок кости (как при скелетном вытяжении), а на всю поверхность кожи поврежденного сегмента и через кожу и подкожную клетчатку передается на мышцы.
Накожное вытяжение в отдельных случаях может вызвать сдавление мягких тканей и нарушить лимфо- и кровообращение. Этот метод противопоказан при сосудистой недостаточности, склерозе сосудов, у страдающих эндартериитом, у стариков. Накожное вытяжение выдерживает в течение длительного времени лишь небольшие грузы (4—5 кг). При большей тяге пластырь сползает. Поэтому накожное вытяжение применяется при переломах без смещения (в целях иммобилизации), при переломах плеча, когда для вправления отломков не требуется большой тяги, после снятия скелетного вытяжения, когда необходимо еще продолжить вытяжение небольшими грузами. При переломе бедра для распределения груза пластырное вытяжение накладывают на бедро и на голень, что позволяет увеличить допустимый для пластырного вытяжения груз.
Скелетное вытяжение имеет ряд преимуществ перед накожным. Вправление и более надежное удержание отломков конец в конец, особенно на бедре, при значительно смещенных отломках и при сильных мышцах может быть достигнуто только при помощи скелетного вытяжения, допускающего применение больших грузов. Скелетное вытяжение производится за мыщелки бедра, бугристость большеберцовой кости (при переломах бедра), надлодыжечную область и пяточную кость (при переломах голени) и за основание локтевого отростка (при нижних переломах плеча) (рис. 307). Тяга производится непосредственно за кость при помощи спицы, клеммы и т. д. (рис. 308). Острые концы клеммы при введении проникают только в кортикальный слой на 1—1,5 см вглубь от поверхности кости. Отрицательной стороной применения клеммы является то, что острые бранши сильно травмируют кость, клемма нередко соскальзывает. Кроме того, наложение клеммы в область локтевого отростка или бугристость большеберцовой кости технически трудно. Клемма имеет преимущества перед другими способами при вытяжении за пяточную кость.
Более широкое применение для скелетного вытяжения получила спица как наименее травматичный способ. Вместо гвоздя вводят тонкую стальную проволоку (спицу) с помощью специального направляющего аппарата (дрели). Спица, проведенная через кость, натягивается и удерживается в натянутом положении винтовыми зажимами на концах подковообразного стремени (дуги). К дуге (рис. 308) присоединяют шнур для груза, перекидывающийся через блок стандартной шины, на которой производится вытяжение.
Введение спицы производится при условиях строгой асептики. В дальнейшем необходимо внимательно следить за положением спицы в продолжение всего периода лечения. Хорошо натянутая спица позволяет применять большие грузы (до 18 кг). При появлении болей и воспалительных явлений в области спицы следует спицу извлечь и перейти на накожное вытяжение. Для исправления боковых смещений при вытяжении применяют валики, боковые петли и т. п. Добавочные тяги укрепляют на отдельных штативах или блоках, привинчивающихся к стандартной шине.
Оперативное лечение закрытых переломов костей конечностей применяется по особым показаниям, когда консервативными способами нельзя добиться лечебного эффекта. В этих случаях производится открытое вправление отломков и остеосинтез при помощи костного трансплантата или металлического гвоздя, винта, пластинки и т. д.
В последнее время получает (пока еще не широкое) распространение оперативный способ иммобилизации при переломах диафиза трубчатых костей с помощью длинного стального стержня, проводимого через весь костномозговой канал от верхнего до нижнего эпифиза. Идея этого способа лечения была выдвинута и проведена в жизнь И. К. Спижарным в 1912 г. Техника внутрикостной фиксации переломов трубчатых костей металлическим штифтом подробно разработана Я. Т. Дубровым, Г. Ф. Богдановым, К. М. Климовым, М. О. Фридланд и др.
Оправдал себя оперативный способ иммобилизации при срединных переломах бедра с помощью трехлопастного или двухлопастного гвоздя (Б. А. Петров, А. В. Каплан, С. Г. Рукосуев).
Оперативное лечение переломов показано:
- 1) при переломе коленной чашки с расхождением отломков;
- 2) при переломе локтевого отростка со смещением;
- 3) когда не удается вправить отломки ни ручными приемами, ни постоянным вытяжением;
- 4) при интерпозиции мягких тканей, не устраненной вытяжением;
- 5) при ложных суставах и неправильно сросшихся переломах.
В остальных случаях показания к оперативному лечению относительны и должны ставиться индивидуально.
С. С. Гирголав считает, что операцию при свежих переломах целесообразнее всего производить спустя неделю после травмы, когда гематома и отек уменьшатся и невозможность вправления отломков консервативным методом окончательно выяснится. После операции лечение перелома продолжают по общим правилам.
При лечении переломов нельзя ограничиться только вправлением отломков и удержанием их в правильном положении. С первых же дней необходимо позаботиться о функции конечности. Лечение переломов должно проводиться функциональным методом. При абсолютной неподвижности сломанной конечности ухудшается крово- и лимфообращение, замедляется процесс образования мозоли, образуется атрофия мышц и тугоподвижность суставов. Все это ведет в дальнейшем к временному или постоянному ограничению функции конечности. Для проведения функционального метода необходимо применение ранних активных движений без нарушения взаимного расположения отломков. Необходимо сочетать иммобилизацию с движением в свободных от фиксации суставах. Этот принцип должен быть применен при лечении переломов любым методом: вытяжением, гипсовой повязкой, остеосинтезом.
Основные положения функционального метода (восстановление анатомической формы кости, сохранение подвижности суставов, сохранение нормальной функции конечности) легли в основу при проведении лечения некоторых видов перелома методом движения (В. В. Гориневская, Е. Ф. Древинг) без всякого вытяжения (вколоченные и сколоченные переломы, перелом шейки плеча).
В течение всего периода лечения перелома проводится лечебная физкультура, гигиеническая и лечебная гимнастика, включающая главным образом активные движения. Массаж применяется в заключительном периоде лечения; в раннем периоде до наступления сращения он применяется редко. При воспалительных процессах на конечности массаж противопоказан. На последнем этапе лечения применяется механотерапия для восстановления движения в суставах. Широкое применение должна иметь физиотерапия (ионофорез кальция, диатермия, УВЧ, световые и другие тепловые процедуры и т. д.), которая ускоряет регенеративные процессы в тканях и кальцинацию костной мозоли, улучшает крово- и лимфообращение, предупреждает атрофию мышц и т. д. Большое значение имеет рациональное, богатое витаминами питание, уход за больным и трудотерапия.
Лечение больных с открытыми переломами. Первая помощь сводится к наложению на рану асептической повязки, иммобилизирующей шины, применению морфина и сердечных и бережной транспортировке. В лечебном учреждении, как правило, вводится противостолбнячная сыворотка, а при загрязненных землей ранах — и противогангренозная.
После рентгенографии перелома и обезболивания, в большинстве случаев местного, в операционной производят первичную обработку. В первичную хирургическую обработку входит удаление загрязненных и размятых мягких тканей, иссечение краев и дна раны, обработка загрязненных концов отломков, вправление отломков, обработка раны антисептиками, введение в рану антибиотиков и бактериостатических веществ (пенициллин, стрептоцид). Осколки кости удаляются только те, которые лежат свободно в окружающих тканях и не связаны ни с надкостницей, ни с мягкими тканями. Первичная обработка должна быть произведена не позднее 6—8 часов после травмы, так как за этот срок инфекция еще не успеет распространиться вглубь. Рану после своевременно ц тщательно произведенной хирургической обработки наглухо зашивают. В более поздние сроки после травмы первичная хирургическая обработка раны также показана и должна быть произведена, но рану оставляют открытой.
После обработки перелом иммобилизируют тем или другим методом и лечение проводят по тем же правилам, как и при закрытых переломах. Если отломки стоят правильно, накладывают гипсовую повязку (глухую, с окном, мостовидную). В Великую Отечественную войну оправдала себя глухая гипсовая повязка. Если имеется смещение, не устраненное при обработке, применяют вытяжение, при открытых переломах бедра — преимущественно скелетное. В некоторых случаях целесообразна комбинация вытяжения с гипсовой повязкой (открытые переломы голени). Конечности должно быть придано возвышенное положение — на стандартной шине для нижней конечности и на абдукционной шине для верхней конечности. В послеоперационном периоде с профилактической целью показано введение внутримышечно пенициллина (по 300 000 единиц и более в сутки). При развитии инфекции швы снимают и рану ведут согласно обычным правилам гнойной хирургии.
Осложнения при переломах могут быть связаны с самой травмой, а также возникнуть в процессе лечения. К тяжелым осложнениям, связанным с самой травмой, относится шок, кровотечение при повреждении соседних с переломом крупных сосудов, повреждение нервных стволов (сдавление, разрыв), тромбоз вен в связи с повреждением или сдавленней их (соблюдать осторожность при применении массажа). Очень редко наблюдается легочная эмболия за счет кровяных свертков из вен области перелома.
Не таким уж редким осложнением при переломах является жировая эмболия. Различают легочную и мозговую форму жировой эмболии. При легочной форме наблюдается одышка, цианоз, кровохаркание. Сознание сохранено. Симптомы мозговой жировой эмболии: рвота, беспокойное состояние, бред, судороги мышц, бессознательное состояние. Зрачки расширены, зрачковый рефлекс отсутствует. В отличие от шока при мозговой жировой эмболии имеется светлый промежуток от нескольких часов до нескольких дней с момента травмы. В моче и мокроте при исследовании обнаруживается жир. В целях профилактики этого осложнения имеет значение строгая иммобилизация перелома, бережный транспорт. При возникшей эмболии необходим покой не только физический, но и психический (Г. И. Турнер). Под кожу вводят морфин.
Осложнения, возникающие в процессе лечения, связаны главным образом с неправильным или несвоевременным лечением. К ним относится ложный сустав, укорочение конечности, деформация, тугоподвижность суставов и пр.
Ложный сустав образуется вследствие несращения кости на месте перелома и образования на концах отломков фиброзной ткани, которая разобщает отломки и закрывает костномозговой канал. Вследствие этого отломки остаются подвижными. Чаще всего причиной образования ложного сустава является смещение отломков, вследствие чего поверхности их не соприкасаются, расхождение отломков при чрезмерном вытяжении, недостаточная иммобилизация, интерпозиция мягких тканей, инфекция и пр.
При лечении псевдартроза вначале необходимо испробовать существующие консервативные методы, применяющиеся в случаях замедленной консолидации: поколачивание по длиннику кости или молоточком по области перелома (Г. И. Турнер) для раздражения мозоли; введение в область перелома 10—20 мл крови, взятой из вены; просверливание дрелем обоих отломков на месте перелома в нескольких направлениях (Бек) для образования костных опилок и сообщающихся с костным мозгом каналов; физиотерапию и т. д. В случае неуспеха приходится прибегать к резекции склерозированных концов кости с последующим скреплением (остеосинтез) освеженных отломков. Остеосинтез осуществляется разными методами: с помощью внутрикостномозгового костного трансплантата, одновременной внутри- и вне-костномозговой пересадкой кости, с помощью металлических пластин, винтов, гвоздей, сшиванием проволокой, шелком и пр.
spravr.ru
Первая помощь при переломах — виды переломов, симптомы
Перелом – повреждение кости с нарушением ее целостности.
Переломы возникают по причине некоторых заболеваний, связанных со снижением прочности костей, но чаще всего они носят травматический характер и происходят из-за падения, дорожно-транспортных происшествий или других внезапных воздействий значительной механической силы на кость.
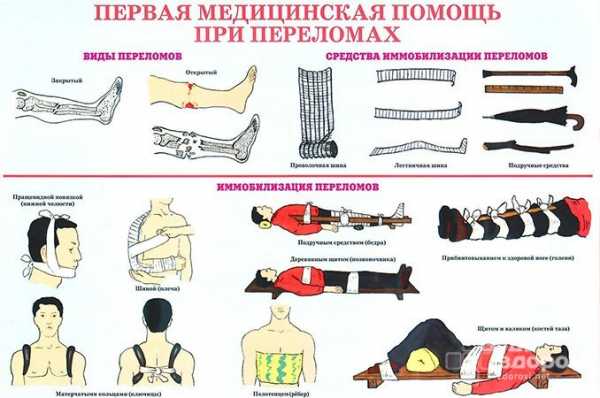
Выделяют два типа переломов:
- Закрытые, при которых при повреждении кости кожа не повреждена;
- Открытые, характеризующиеся кожным разрывом, сильным кровотечением и высокой опасностью инфицирования.
Симптомы переломов
Основными симптомами закрытых переломов являются:
- Сильная или стреляющая боль в области кости;
- Различимая деформация кости или ненормальная подвижность какого-либо сегмента конечности;
- Сильная боль при движении или ограничение движения.
Открытые переломы характеризуются дополнительными симптомами – ранами с артериальным, венозным, смешанным или капиллярным кровотечением, которое бывает выражено в разной степени. При этом сломанная кость, как правило, обнажается в большей или меньшей степени.
Чаще всего состояние пострадавших при закрытом переломе удовлетворительное, в то время как множественные открытые переломы могут сопровождаться травматическим шоком.
Первая помощь при закрытых переломах
Первая помощь при закрытых переломах заключается в фиксации конечности. При этом от ее качества будет зависеть болезненность ощущений у пострадавшего.
Шину на поврежденную кость накладывают по общим правилам. При этом не следует сильно плотно обматывать поврежденное место, чтобы не нарушить активное кровообращение. В случаях, когда средства для наложения шины отсутствуют, поврежденную руку можно «подвесить» на косынку, а травмированную ногу прибинтовать к здоровой ноге.
Также при оказании первой помощи при переломах следует приложить к месту повреждения лед. Это будет способствовать уменьшению отека и снизит боль и вероятность развития гематомы.
Первая помощь при открытых переломах
Прежде всего, при оказании первой помощи при открытых переломах необходимо обработать антисептическим раствором кожу вокруг раны и наложить стерильную повязку.
Поскольку открытый перелом конечности обычно сопровождается обильным кровотечением, может возникнуть необходимость наложения кровоостанавливающего жгута.
При оказании первой помощи не следует стараться полностью исправлять имеющиеся деформации конечности, а тем более вправлять в глубину раны выступающие на поверхности отломки кости, чтобы не инфицировать рану, а также не повредить нервы и сосуды и не вызвать новый приступ боли у пострадавшего.
Первая помощь при переломе ребер
Признаками перелома ребер является боль при движениях, кашле, дыхании или чихании.
При оказании первой помощи при переломе ребер для уменьшения одышки пострадавшего следует уложить в полусидячее положение. Обычно сломанное ребро без внутренних повреждений не приводит к серьезным проблемам со здоровьем и пострадавшего можно доставить в больницу или травмпункт на машине.
При наличии следующих симптомов, свидетельствующих о повреждении внутренних органов, следует немедленно вызывать скорую помощь:
- Затрудненное дыхание, которое напоминает удушье;
- Выделение красной пенистой крови;
- Повышенная жажда и дезориентированность.
Первая помощь при переломе позвоночника
Перелом позвоночника относится к одной из самых опасных травм, поскольку в результате него может пострадать спинной мозг, что приводит к развитию паралича ног или всех конечностей. Симптомами перелома позвоночника является острая боль в позвоночнике и невозможность повернуться или согнуть спину.
При оказании первой помощи при переломе позвоночника пострадавшего следует уложить на спину на твердую поверхность. Если в процессе получения травмы позвоночника пострадавший лежит на спине, его нельзя поднимать за ноги и плечи, чтобы не повредить спинной мозг. В этом случае доску или другую твердую поверхность следует с осторожностью подсунуть под пострадавшего, не поднимая его с пола. Также можно перевернуть его на живот, контролируя, чтобы туловище не перегибалось при поднимании.
Транспортировка в больницу разрешена только на твердых носилках, также для этой цели можно использовать любые доступные материалы – дверь, деревянный щит или доски.
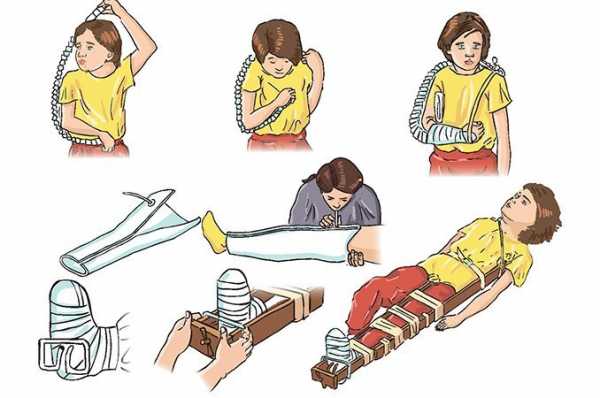
Первая помощь при переломах нижних конечностей
Переломы костей голени и лодыжек являются наиболее частыми переломами нижних конечностей. Как правило, в области перелома сразу после травмы нарастает отек, а сам перелом сопровождается резкой болью.
Поврежденной ноге при оказании первой помощи необходимо придать правильное положение, предварительно сняв обувь.
Для иммобилизации можно использовать любые подручные средства – лыжные палки, доски или прутья, которые накладывают по внутренней и наружной поверхности ноги. При этом зафиксировать следует одновременно два сустава – голеностопный и коленный.
Перелом коленного сустава является крайне болезненным и часто сопровождается его деформацией. При оказании первой помощи при переломах не следует пытаться выпрямить колено силой. Пострадавшего необходимо положить в наиболее удобное для него положение и укрепить фиксацию, расположив вокруг поврежденной ноги валики из пледа или ткани.
Первая помощь при переломах верхних конечностей
Признаками перелома рук является боль по ходу кости, неестественная форма конечности, припухлость и нетипичная подвижность в местах, где нет сустава.
Для оказания первой помощи следует наложить шины или «подвесить» руку на косынке к шее, после чего прибинтовать ее к туловищу. Также к месту травмы можно приложить холод.
При переломе костей кисти для оказания первой доврачебной помощи следует прибинтовать ее к широкой шине, которая охватывает руку от середины предплечья до конца пальцев. Пальцы должны оставаться расслабленными и несколько согнутыми, а в ладонь поврежденной руки следует предварительно вложить комок ваты или бинт.
Первая помощь при челюсти переломах
Перелом челюсти обычно сопровождается изменением контуров мягких тканей лица и затруднением речи. Обычно при оказании первой помощи при переломе челюсти повязку вокруг головы не накладывают. При подобном переломе пострадавшего необходимо доставить в больницу, при этом поврежденную челюсть следует придерживать ладонями, сложенными лодочкой.
Первая помощь при переломе ключицы
Признаками перелома ключицы является острая боль в ее области и явно выраженная припухлость.
Для оказания первой помощи следует в подмышечную впадину положить небольшой комок марли, ваты или какого-либо мягкого материала и прибинтовать согнутую в локте под прямым углом руку к туловищу. Также на область повреждения можно положить лед или смоченное в холодной воде полотенце.
zdorovi.net
38. Виды переломов костей конечностей. Транспортная иммобилизация.
Что представляют собой переломы конечностей?
Перелом руки или ноги обычно является следствием травмы. В результате перелома могут пострадать мышцы, нервы и другие мягкие ткани.
В большинстве случаев — особенно у детей — переломы полностью заживают, не оставляя деформаций. Но у взрослых с плохим здоровьем, нарушениями системы кровоснабжения сломанные кости срастаются плохо. Тяжелый открытый перелом, когда нарушается целостность кожного покрова над местом перелома, может привести к большой кровопотере и угрожающему жизни шоку.
Каковы причины переломов конечностей?
Большинство переломов рук и ног обычно возникают из-за падения на вытянутую руку или во время занятий спортом. Если у ребенка многочисленные переломы или они регулярно повторяются, возможно, это результат жестокого обращения.
Если в результате патологического процесса (например, при остеопорозе, раке кости или болезни обмена веществ) кости становятся хрупкими, то простой кашель или чиханье могут вызвать перелом. Длительное стояние, ходьба или бег также могут привести к перелому стопы или лодыжки, что часто случается с нянечками, почтальонами, солдатами и бегунами.
Виды переломов конечностей:
Переломы бывают открытые и закрытые, со смещением отломков и без смещения. Закрытые переломы потому так и называются, что происходят без нарушения кожного покрова. При открытом переломе отломки кости разрывают мягкие ткани, кровеносные сосуды, кожу и торчат наружу. Такая рана становится входными воротами для инфекции. Именно из-за этого открытый перелом опаснее закрытого.
Транспортная иммобилизация
Транспортную иммобилизацию применяют с целью обездвиживания поврежденной части тела на период выноса (вывоза) пострадавшего с места получения травмы и транспортировки в лечебное учреждение
Предложено большое количество транспортных шин: лестничные, фанерные (лубки), специальные для бедра (шина Дитерихса), пластмассовые для иммобилизации нижней челюсти, а также созданные за последнее время пневматические шины и носилки иммобилизирующие вакуумные. При благоприятных условиях для транспортной иммобилизации могут быть использованы лонгетные гипсовые повязки, а также гипсовые кольца для лучшей фиксации транспортных шин.
Основные правила наложения транспортных шин: обеспечение неподвижности не менее 2 суставов, расположенных выше и ниже поврежденного сегмента. Конечности придают функционально выгодное положение (если оно удобно для транспортировки). Шину моделируют по той части тела, на которую ее накладывают.
На обнаженное тело шины накладывать не следует, их кладут на одежду или какую-нибудь другую мягкую прокладку; кроме того, надежно фиксируют бинтами или другим материалом.
Кровоостанавливающий жгут не должен закрываться фиксирующим шину материалом. Конечность с наложенной шиной в холодное время года утепляют.
Транспортная иммобилизация верхней конечности может осуществляться мягким материалом (косынкой или бинтом).
Повязка Дезо
При отсутствии шин данная повязка может служить средством транспортной иммобилизации, для нее достаточно 2 широких бинта. Поврежденную руку фиксируют к туловищу 3—4 циркулярными турами бинта, идущими спереди от здоровой стороны к больной. Далее от подмышечной области здоровой стороны бинт идет на надплечье поврежденной руки, затем спускается по задней поверхности плеча, под локоть и предплечье и оттуда опять на здоровую сторону…
Иммобилизация нижней конечности транспортнымишинами
Иммобилизацию нижней конечности транспортными шинами осуществляют в прямом положении ноги или легкого сгибания в коленном суставе. Стопу фиксируют в положении тыльной флексии под прямым углом по отношению к голени. Исключением для такого положения может служить ранение икроножной мышцы, где в целях уменьшения болей можно сохранить небольшую флексию стопы. Желательно для иммобилизации использовать не менее 2 шин, наложенных в 2 плоскостях….
Краткая информация, о том что нужно делать при переломах конечностей,это для доп.вопросов БЖДэшника.
При открытом переломе ни в коем случае нельзя вправлять отломки. Надо прямо на месте наложить на рану стерильную давящую повязку. Эта повязка не только защитит рану от инфицирования, но и остановит кровотечение. Необходимость в наложении кровоостанавливающего жгута возникает редко. При наличии у больного перелома надо приступить к иммобилизации, т.е. к обездвижить конечность. Ваша задача — создать покой в зоне перелома. При иммобилизации соблюдают следующие правила
Шина должна фиксировать не менее двух суставов
При переломе бедра – шина фиксирует все суставы нижней конечности
. Это правило часто нарушают даже практикующие врачи, но следствием подобной ошибки является обычно смещение отломков во время транспортировки пациента. Если у пострадавшего перелом голени, то шина должна фиксировать голеностопный и коленный суставы. Если сломано бедро,то фиксируется голеностопный, коленный и тазобедренный суставы. При переломах предплечья фиксируют лучезапястный и локтевой суставы, плеча — локтевой и плечевой суставы; перед наложением шины ее необходимо подогнать под размер поврежденной конечности. Подгонку шины проводят на себе, чтобы не нарушать положение травмированной части тела; шину накладывают поверх одежды и обуви, которые при необходимости разрезают; для предупреждения сдавливания тканей в местах костных выступов накладывают мягкий материал; шину нельзя накладывать с той стороны, где выступает сломанная кость. Иммобилизацию обычно проводят вдвоем — один из оказывающих помощь осторожно приподнимает конечность, не допуская смещения отломков, а другой — плотно и равномерно прибинтовывает шину к конечности, начиная от периферии. Концы пальцев, если они не повреждены, оставляют открытыми для контроля за кровообращением. При ограниченном количестве перевязочных средств шины фиксируют кусками бинта, веревки, ремнями. Но если под рукой нет ничего такого, из чего бы можно было сделать хоть какое-то подобие шины, а иммобилизацию сделать надо, то можно использовать такие приемы: При переломе лопатки подвесить руку на шарфе или платке. При переломе ключицы – привязать руку к туловищу. При переломах верхнего конца плечевой кости руку подвешивают на шарфе, а при сильной боли привязывают к туловищу. При переломах нижнего конца плечевой кости руку аккуратно сгибают в локте под прямым углом и накладывают шину из подручных материалов. Это могут быть любые деревяшки и даже лыжи. То же самое делают при переломах кости предплечья. Пострадавшему надо дать обезболивающее. И совет напоследок. Выезжая за город, не забывайте брать с собой хотя бы минимальную аптечку. Ведь в жизни всякое может случиться.
studfiles.net
Первая помощь при переломах конечностей: общие правила
Первая помощь при переломе конечности подразумевает обязательное нахождение пострадавшего в пололжении лежа и иммобилизацию. Если пострадала нога, ее освобождают от одежды и обуви, накладывают шину, фиксируют область в неподвижном состоянии. При наличии открытой раны обязательно проводят обработку антисептиком, поверх повреждения накладывают чистую повязку. Сильные боли устраняются обезболивающими средствами.
Верхние конечности фиксируют бинтом. Если поврежден плечевой сустав, накладывают две шины с обеих сторон плеча. Чтобы не допустить развития гематомы, в пострадавшей области прикладывают холод. При открытом переломе необходимо остановить кровотечение с помощью жгута. Рану перевязывают. Больному придают лежачее состояние со слегка приподнятой головой.
Общие приемы оказания помощи
Травма нижней конечности встречается часто. Первая доврачебная помощь при переломе ноги заключается в том, чтобы пострадавший находился в положении лежа, при этом на травмированную ногу следует наложить шину или за неимением ее привязать к неповрежденной конечности и обеспечить полный покой. После этого проводится следующая последовательность действий:
- Освободить поврежденную часть тела от одежды или обуви, пострадавшего уложить на ровную поверхность, обеспечить удобное положение травмированной ноги или руки.
- Необходимо провести обязательную иммобилизацию при переломах. Обездвижить пострадавшую конечность методом наложения шин или другого предмета, находящегося под рукой.
- Если перелом открытый, очень важно не допустить заражение, поэтому рану необходимо промыть антисептиком, на нее наложить стерильную повязку.
- При потере сознания и отсутствии пульса необходимо провести мероприятия, направленные на возвращение человека к жизни. Если пульс прощупывается, но при этом человек без сознания, то его нужно привести в чувство.
- При сильных болезненных симптомах можно обезболить с помощью обезболивающих лекарственных препаратов, таких как «Анальгин», «Кетанов», «Нурофен».
Это общие приемы оказания неотложной помощи при переломе конечностей, которые должен знать каждый человек, чтобы облегчить состояние пострадавшего до прибытия медицинского персонала. Полезно также же знать и как оказать первую помощь при переломе голени.
Виды
Перед оказанием первой медицинской помощи при переломах конечностей необходимо учитывать основные симптомы, которые подтверждают, что образовалось нарушение целостности кости. К ним относят деформацию конечности, потерю двигательной функции, отечность и припухлость в травмированной области, характерный хруст при движении пострадавшей части тела, сильный болевой синдром. Если невозможно определить, имеет ли место перелом или другая травма, необходимо действовать по правилам, применяемым к перелому конечности.
В любом случае нужно обездвижить конечность. Иммобилизацию проводят с накладыванием транспортной шины Крамера. Если отсутствуют специальные транспортные шины, то можно применять доски, картон, зонт или другой плотный материал.
Проведение первой медицинской помощи при переломах конечности, в зависимости от вида и характера повреждения, степени тяжести, включает комплекс следующих действий:
- Неотложная помощь при травме верхних конечностей заключается в обеспечении полной неподвижности пострадавшей руки и фиксации бинтом травмированной конечности к туловищу. При повреждении плечевого сустава фиксацию проводят с помощью двух шин. Одну из них прибинтовывают снаружи плеча, другую — от подмышки до локтевого сустава. Если не оказалась под рукой специальная шина, то согнутую руку подвешивают на косынку, хорошо прибинтовывают к туловищу. Транспортировку пострадавшего проводят в сидячем положении. Чтобы предотвратить возникновение гематомы, отечности, снизить болевое ощущение, к травмированному участку прикладывают лед или холодный компресс. Важно обеспечить полное спокойствие больного, можно дать препарат с успокаивающим эффектом. При сильном болевом ощущении следует провести обезболивающие мероприятия.
- Первая помощь при травме нижней конечности должна оказываться с обеспечением полного покоя поврежденной ноги. Иммобилизовывать нужно один сустав, находящийся выше места перелома к другому, который располагается ниже места травматизации. Поврежденную ногу зафиксировать, привязав ее к здоровой конечности. Если образовался отек, то на него следует наложить бинтовую повязку.
Полезно также же знать и как оказать первую помощь при переломе руки.
Первая помощь при закрытых переломах
При закрытом переломе ноги первая доврачебная помощь заключается в остановке кровотечения, которое может сопровождать даже такую травму. Обездвижить обломки кости методом наложения фиксирующей шины. Накладывать шину нужно выше и ниже поврежденного сегмента. Если травмированный участок образовался в области бедра и плеча, то обеспечивают неподвижность трех суставов. При закрытом переломе также важно приложить лед и дать препарат, способствующий снятию боли. Провести транспортировку пострадавшего в отделение травматологии. Опасной травмой считается нарушение целостности стопы. При оказании первой медицинской помощи в данном случае необходимо провести фиксацию стопы с помощью специальных бандажей. Для этого накладывают небольшой предмет, прикрепляют пластырем и фиксируют рядом с соседним пальцем.
Первая помощь при открытых переломах
Открытый перелом – это одна из самых распространенных и тяжелых травм, требующая незамедлительного начала лечения. Оказание первой медицинской помощи при переломе конечностей требует немедленную остановку кровотечения, чтобы избежать сильную потерю крови. Сперва рану нужно обработать антисептиком, если под рукой его не оказалось, то ее можно закрыть любым натуральным материалом. При артериальном кровотечении используют кровоостанавливающий жгут, постоянно регулируют силу стягивания. Если кровотечение происходит в легкой форме, достаточно будет остановить кровь с помощью наложения тугой бинтовой повязки или просто перевязать рану.
Следующей манипуляцией при наличии открытого перелома конечности является наложение шины для создания неподвижности. Удобно укладывают пациента в положении лежа с чуть приподнятой головой. Затем под локти и нижнюю конечность подкладывают мягкий предмет для облегчения состояния пострадавшего, с осторожностью непосредственно на место перелома накладывают шину. При сильной боли пострадавшему дают обезболивающее средство, а при возникновении посттравматического шока проводят противошоковую терапию. Прикладывание льда и холодного компресса способствует снижению отечности и болевого синдрома.
Больше полезной информации об первой помощи при переломе руки.
При открытом переломе ноги в обязательном порядке нужно провести фиксацию поврежденной конечности, только после этого транспортировать пострадавшего в медпункт. При усиленной потере крови человек может терять сознание, поэтому важно знать, как привести его в чувства.
При сломанной конечности запрещается самостоятельно ее вправлять и пытаться поставить на место кость.
otravmah.com
Закрытые переломы конечностей
В отличие от открытых переломов, закрытые переломы не представляют непосредственной угрозы жизни пациента. Это положение правомочно для изолированной травмы, но при политравме даже закрытые переломы, особенно множественные, являются существенным отягощающим фактором и требуют активного лечения, начиная с реанимационного этапа.К отягощяющим факторам закрытых переломов относится увеличение кровопотери за счет излияния крови в зону перелома и окружающие мягкие ткани. Кровопотеря зависит от локализации и характера перелома — чем он сложнее и протяженнее, тем она больше. Самая большая кровопотеря наблюдается при многооскольчатых переломах бедра. Она может достигать до 700 мл и более.
Рис. 3-18. Устранение стойкой контрактуры левого коленного сустава у больного С. оперативным путем, а — вид конечности после удаления пластины артролиза и миолиза; б — фоторентгенограмма дистального конца бедра; в — разработка движений в коленном суставе на тренажере; г — функциональный результат.
Закрытые переломы крупных костей — источник жировой эмболии, ДВС-синд рома, а в более позднем периоде причина флеботромбозов и ТЭЛА. Они затрудняют уход за больными, способствуют гиподинамии, результатом которой являются пролежни и пневмония.
Во многих случаях закрытые переломы комбинируются с открытыми, хотя их большинство (80%). В то же время понятие «закрытый перелом» в приложении к высокоэнергетической травме в известной степени условно, так как у многих пациентов имеются мелкие поверхностные раны, ссадины, ушибы мягких тканей, гематомы того сегмента конечности, где имеется закрытый перелом.
Закрытые переломы при МСТ по своему характеру в большинстве случаев не могут быть сопоставлены и фиксированы консервативным путем, так как они носят сложный характер, отломки располагаются с большим смещением по длине, в сторону и под углом, нередко внедрены в окружающие мышцы. Невправленные и нефиксированные на этапе реанимации закрытые переломы существенно затрудняют общее лечение тяжелопострадавшего, так как резко ограничивают его мобильность, увеличивают внутреннюю кровопотерю и способствуют развитию жизнеопасных осложнений — РДСВ, ЖЭ, флеботромбозов, ТЭЛА и других. Нефиксированные закрытые переломы конечностей затрудняют оперативное лечение других повреждений у политравматизированного пострадавшего, особенно, если это требует сложных оперативных укладок, например при оперативном лечении повреждений позвоночника и спинного мозга. В то же время это не означает, что все переломы конечностей, если имеются ортопедические показания к их оперативному лечению, подлежат экстренному остеосинтезу в любое время суток у доставленного «скорой помощью» пострадавшего с политравмой.
Возможности экстренного остеосинтеза ограничиваются как объективными, так и субъективными причинами. К числу первых прежде всего относятся общая суммарная тяжесть травмы, определяемая индексом ISS, характер и локализация полостных повреждений и другие факторы.
Тактика лечения относительно компенсированных пострадавших, у которых имеются только тяжелые повреждения (с баллом 3 по AIS) значительно отличается от тактики лечения пострадавших с опасными для жизни и критическими повреждениями. В последнем случае должна вступать в действие система «контроля повреждений» (damage control).
К субъективным факторам относится техническое оснащение лечебного учреждения, квалификация врачей-травматологов и анесте зиологов и владение ими современными методами лечения повреждений костей и суставов, прежде всего малоинвазивными. Значимость локализации переломов в выборе сроков остеосинтеза различная. Основное внимание на реанимационном этапе должно быть уделено «большим» диафизарным переломам (бедро, голень, плечо, предплечье), «большим» внутрисуставным переломам (коленный, локтевой, голеностопный сустав), переломовывихам, особенно с угрозой сдавления магистральных сосудов, полисегментарным переломам, переломам, сопровождающимся «компартмент-синдромом».
Из всех «больших» закрытых переломов наибольшее значение имеют переломы бедра, которые наблюдаются в 20 раз чаще, чем при изолированных травмах. Бедро — самая крупная трубчатая кость человека — окружена хорошо кровоснабжаемым мощным мышечным массивом. Отломки бедра беспрепятственно смещаются вследствие тяги мышц по длине, в сторону и под углом. Иммобилизация перелома бедра гипсовой повязкой практически невозможна у пациента с политравмой, так как она должна захватывать тазовый пояс для обездвижевания тазобедренного сустава. Скелетное вытяжение не обеспечивает стабильность перелома, являясь способом тракции и не более того. На нем практически не удается добиться репозиции отломков, так как процесс репозиции предполагает, по крайней мере, спокойное поведение пациента в постели, а у 30-40% пострадавших с политравмой сознание нарушено и они находятся или в коме или в психомоторном возбуждении и не критичны к своему состоянию.
Полисегментарные переломы создают особые симптомокомплексы, исключающие возможность консервативной репозиции и иммобилизации отломков.
Вот некоторые их них:
— синдром «флотирующего» колена при ипсилатеральных переломах бедра и голени, описанный мною еще в 1967 г.;
— синдром «флотирующего» локтя при ипсилатеральных переломах плеча и обеих костей предплечья;
— нарушенная ротация проксимальной части бедра при переломах бедра и значительных разрывах лобкового симфиза;
— синдром «невправимого» вывиха при одновременном переломе диафиза кости и вывихе в проксимальном суставе. Проксимальный отломок находится в фиксированном положении (например, при вывихе бедра), и вывих не может быть вправлен консервативно, так как манипуляции с конечностью из-за перелома невозможны.
При полисегментарных переломах кровопотеря существенно выше, чем при одиночных. Соответственно травматический шок, как ответ на кровопотерю, наблюдается значительно чаще.
Из внутри- и околосуставных переломов экстренные показания к остеосинтезу возникают при около- и внутрисуставных переломах дистального конца бедра в тех случаях, когда отломки сдавливают или повреждают подколенную артерию. Аналогичная ситуация возникает при вывихах голени кпереди и реже кзади. Следует помнить, что почти половина закрытых повреждений магистральных сосудов приходится на подколенную артерию с высокой вероятностью развития необратимой ишемии голени и стопы и последующей ампутации.
Закрытые переломы голени также осложняются сосудистыми расстройствами в виде компартмент-синдрома и обширных некрозов кожи и клетчатки по ее передней поверхности. Это происходит при сдавлении голени или придавливании ее к какому-либо препятствию и характерно для мотоциклетной травмы.
Показания к остеосинтезу переломов на реанимационном этапе следующие:
— психомоторное возбуждение пострадавшего вследствие черепно-мозговой травмы, делирия, обострения психического заболевания из-за угрозы перфорации кожи костными отломками и превращение закрытого перелома в открытый;
— пострадавшие с повреждениями спинного мозга, поскольку отсутствие иммобилизации переломов бедра и голени практически исключает возможность поворачивания пациента на бок и, тем более, на живот. Это необходимо для проведения операции ламиноэктомии и в дальнейшем для профилактики пролежней;
— глубокая кома вследствие ЧМТ. Остеосинтез дает возможность поворачивать пациентов, что необходимо для профилактики пролежней, а также пневмонии, так как все эти пациенты находятся на ИВЛ и относятся к группе риска;
— ожирение II—III ст.;
— старческий возраст;
— закрытые переломы с повреждением магистральных сосудов. Остеосинтез является необходимым условием для сосудистого шва;
— множественные билатеральные переломы для придания мобильности пациенту и создания такого положения в постели, которое наиболее оптимально для лечения полостных травм и общих осложнений, прежде всего легочных.
Такого рода показания возникают у 15—20% пострадавших, поступивших в реанимационное отделение. Остеосинтез остальных переломов может быть отложен до перевода в травматологическое отделение или ОМСТ и выполнен в планово-отсроченном порядке в первые 2 нед с момента травмы. Этим больным при поступлении накладывают гипсовые лонгеты или скелетное вытяжение.
Сроки остеосинтеза. Остеосинтез не является операцией по остановке кровотечения, поэтому у травматолога всегда имеется некоторый резерв времени. Эти операции мы выполняли в пределах от 8 до 72 ч с момента травмы, в некоторых случаях раньше как этап после экстренной полостной операции, если позволяло состояние пациента.
Способ остеосинтеза. Выбор способа остеосинтеза на этапе реанимации представляет собой ответственную задачу. Эта операция, прежде всего, не должна сопровождаться большой кровопотерей и обеспечивать прочную иммобилизацию отломков костей, не требующую гипсовых повязок, облегчать уход за тяжелопострадавшим. По возможности, остеосинтез должен быть окончательным и не предусматривать в дальнейшем повторных операций.
Тяжесть политравмы, определяемая баллом ISS, позволяет ориентироваться в определении объема оперативного вмешательства и выборе способа остеосинтеза (табл. 3-7).
Как видно из табл. 3-7, приоритет принадлежит малоинвазивным методам, особенно в группе пострадавших с опасными и критическими повреждениями. У критических больных с баллом ISS больше 40 допустима только хирургическая иммобилизация аппаратом наружной фиксации, причем она конкурирует с консервативными методами иммобилизации, особенно у пациентов с пессимистическим прогнозом.
Аппараты Илизарова, по нашему мнению, показаны только для остеосинтеза голени и предплечья.
Нисколько не умаляя выдающийся вклад Г.А. Илизарова, нужно сказать, что при лечении закрытых переломов, особенно бедра и полисегментарных переломов, этот метод далеко не всегда дает хорошие результаты. Да, он малотравматичен, он доступен начинающим травматологам, почти безопасен в плане гнойных осложнений, но имеет и существенные недостатки — длительность наложения, сложность закрытой репозиции, косметические и бытовые неудобства и, самое главное, — высокий процент развития контрактур смежных суставов, прежде всего, коленного сустава.
Таблица 3-7. Метод остеосинтеза закрытых переломов длинных костей конечностей, выполняемого в срочном порядке (первые 72 ч после получения травмы) у больных с сочетанной травмой
| Сегмент
конечности | Локализация
перелома | Тяжесть травмы по шкале ISS, баллы | ||
| < 25 | 26-40 | 41-75 | ||
| Плечо | Любая | Пластина
UHN Штифт | АНФ
UHN Гипс | АНФ
Гипс |
| Предплечье | Любая | Пластина | АНФ
Аппарат Илизарова Гипс | Гипс |
| Бедро | Проксималь-
ный отдел Диафиз Дистальный
| PFN
Ангулярная пластина DHS DCS АНФ U FN
Мыщелковая
| АНФ
PFN АНФ
АНФ
| Скелетное
вытяжение АНФ Скелетное
Гипс
|
| Голень | Проксималь-
ный отдел Диафиз Дистальный
| Пластина
АНФ UTN Штифт Пластина АНФ Аппарат Илизарова Пластина АНФ | АНФ
UTN
АНФ | Гипс
АНФ Гипс АНФ Гипс
|
Уход за пациентами при наложении аппарата Илизарова ненамного облегчается, активность пациента прибавляется в малой степени, так как движения в смежных поврежденному бедру суставах вызывают боль. С этим можно смириться в случае открытых переломов, но при закрытых в настоящее время есть малоинвазивные способы, такие же малотравматичные, как аппарат Илизарова, но дающие неизменно больший комфорт пострадавшему и позволяющие ему через 2-3 сут после операции пользоваться конечностью.
Наиболее демонстративно это проявляется при переломах бедра и голени, особенно полисегментарных.
Стержневые аппараты наружной фиксации в этом отношении обладают рядом преимуществ по сравнению с аппаратом Илизарова. Время операции при них значительно меньше, фиксация прочнее, что имеет существенное значение у возбужденных больных. На бедре и плече стержни вводят по боковой поверхности конечности в безопасной зоне между сгибателями и разгибателями, поэтому АНФ в малой степени ограничивает функцию поврежденного сегмента конечности.
У пострадавших с баллом тяжести менее 25 наиболее надежен и комфортен погружной остеосинтез штифтами и пластинами, но при выборе фиксатора необходимо, чтобы он был максимально прочным и не мигрировал, особенно при остеосинтезе бедра.
Мы располагаем значительным опытом ранних операций штифтом Кюнчера открытым способом и малоинвазивного остеосинтеза блокируемым штифтом. В зависимости от технического оснащения квалифицированные травматологи могут применять и тот и другой. Исторически мы начали с открытого остеосинтеза по Кюнчеру, однако мы получили большое количество осложнений, связанных с техникой остеосинтеза (37,5%). Эти осложнения были связаны с психомоторным возбуждением пострадавшего и следствием интенсивного ухода (поворачивания) за коматозными больными, положение которых в постели необходимо менять много раз в сутки. Несостоятельность фиксации выражалась в появлении ротационных смещений, миграции штифтов, укорочении сегмента конечности («телескопирование отломков на штифте» при оскольчатых и сложных переломах бедра или голени), переломах стержней или винтов аппаратов наружной фиксации, что требовало проведения повторных операций остеосинтеза.
Клинический пример.
Больной Д.,21 года, поступил в реанимационное отделение НИИ СП им. Н.В.Склифосовского через 1 ч с момента получения травмы в автоаварии. При поступлении проводили противошоковые мероприятия и обследо вание пострадавшего. В результате обследования установлен диагноз — сочетанная травма: тяжелый ушиб головного мозга, перелом диафиза правого бедра. Через 7 ч с момента поступления больному под наркозом произведена операция — остеосинтез правого бедра штифтом. Через 2 сут после операции, в результате психомоторного возбуждения (больной встал с постели) произошло раскалывание бедра и миграция штифта, что потребовало проведения повторной операции.
Через 5 сут с момента травмы больному произведено удаление мигрировавшего штифта и выполнен закрытый блокируемый остеосинтез бедра UFN. Ранний послеоперационный период протекал гладко. Швы сняты на 14-е сутки после операции. Заживление послеоперационных ран первичным натяжением. Больной активизирован с дополнительной опорой на костыли и на 28-е сутки с момента травмы в удовлетворительном состоянии выписан на амбулаторное лечение.
Этот клинический пример доказывает, что требования к прочности остеосинтеза у пострадавших с сочетанной ЧМТ должны быть значительно выше, чем при лечении изолированных переломов. В основной группе больных для исключения несостоятельности внешней фиксации переломов мы применили двухплоскостные или двусторонние АНФ, которые обеспечивают наиболее прочную стабилизацию костных отломков.
Рис. 3.19. Миграция штифта Кюнчера при психомоторном возбуждении больного, а — рентгенограмма перелома правого бедра при поступлении; б — то же после остеосинтеза бедра штифтом; в — миграция штифта на 2-е сутки после операции; г — удаление мигрировавшего штифта Кюнчера и закрытый блокируемый остеосинтез бедра UFN.
В случае использования односторонней одноплоскостной внешней фиксации считали необходимым дополнительно фиксировать перелом голени гипсовой лонгетной повязкой. При выполнении стандартного остеосинтеза штифтом с рассверливанием костно-мозгового канала дополнительно перекрывали место перелома пластиной, которую фиксировали за один кортикальный слой (рис. 3-20). Это исключало развитие «телескопирования отломков» при оскольчатых и сложных переломах и ротационных смещений на штифте при простых переломах. При закрытом блокируемом остеосинтезе ни одного случая несостоятельности фиксации костных отломков не наблюдали. Благодаря этому общее количество осложнений, связанных с несостоятельностью снизилось до 8,2%.
Клинический пример.
Больной Б., 28 лет, 26.10.2002 г. был сбит автомобилем на улице, находясь в состоянии опьянения. Получил сочетанную черепно-мозговую травму — ушиб головного мозга средней степени тяжести, субарахноидальное кровоизлияние и закрытый оскольчатый перелом левого бедра. Поступил в состоянии поверхностной комы (оглушение) и шока 1 степени. Проводилась противошоковая терапия, диагностические обследования, перелом бедра иммобилизован скелетным вытяжением. Через 3 ч после поступления сознание восстановилось, однако после светлого промежутка через 20 ч после травмы появились признаки смешанного делирия: неориентированность в месте и обстановке, речедвигательное возбуждение, несмотря на большие дозы седативных препаратов. В связи с угрозой перфорации кожных покровов отломками бедра оперирован по экстренным показаниям штифтом Кюнчера с дополнительной фиксацией пластиной на 4 винтах, что обеспечило хорошую стабильность перелома. Через 2 года поступил повторно со сросшимся переломом бедра для удаления фиксаторов (рис. 3-21). Ходит свободно, не хромая, функция тазобедренного и коленного суставов восстановлена полностью.
Рис. 3-20. Дополнительная фиксация перелома бедра пластиной при открытом остеосинтезе штифтом Кюнчера.
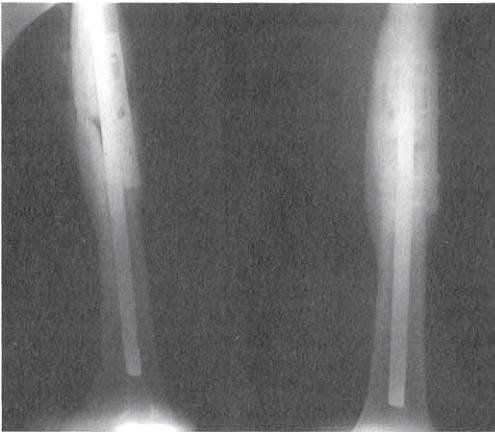
Рис. 3-21. Рентгенограммы сросшегося перелома бедра больного Б.
С 1998 года методом выбора стал закрытый блокируемый остеосинтез бедренной и болынеберцовой костей штифтами UFN и UTN.
Клинический пример.
Больной Е., человек большого роста (195 см) и веса (120 кг) 20.03.05 случайно выпал с высоты 11-го этажа. Жизнь ему спасло то, что он падал на высокие кусты и в большую кучу снега, которые амортизировали падение.
Однако травмы были достаточно тяжелые — множественные переломы ребер с 1-го по 7-е слева, перелом левой ключицы, ушиб головного мозга, открытый оскольчатый перелом левого бедра типа С2 с переломом шейки того же бедра, закрытый перелом правого бедра типа В2, перелом правой боковой массы крестца и разрыв лобкового симфиза 8 см с ротационным смещением правой половины таза, шок 2-3 степени (рис. 3-22). Доставлен в одну из больниц Москвы, где проведены противошоковая терапия, обработан открытый перелом левого бедра, наложено скелетное вытяжение и после некоторой стабилизации через 10 ч переведен в НИИ им. Н.В. Склифосовского, где продолжена интенсивная терапия и восстановлено двустороннее скелетное вытяжение бедер за оба метафиза болыиеберцовых костей. Пациент крайне плохо переносил вытяжение, из-за большого веса практически был неподвижен, отмечались сильные боли в верхней трети правого бедра из-за плексопатии правого седалищного нерва вследствие сдавления его корешков отломками крестца.
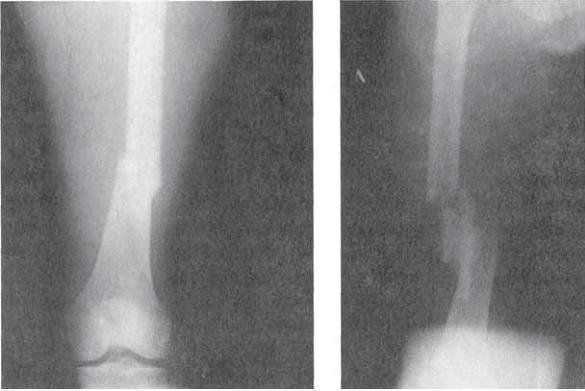
Рис. 3-22. Рентгенограммы больного Е. при поступлении.
Из-за опасности развития гипостатических осложнений было решено срочно выполнить остеосинтез обоих бедер. В связи с выраженной анемией (НЬ 68 г/л) возможны были только закрытые блокируемые остеосинтезы обоих бедер, что и было сделано через 40 ч после травмы, а также остеосинтез шейки левого бедра тремя каннюлированными винтами (рис. 3-23). Это значительно улучшило состояние пострадавшего. Он стал активнее, облегчился уход за ним, появилась возможность обрабатывать появившейся пролежень левой ягодицы. Через 3 сут пациент был переведен в ОМСТ, где через 7 дней после остеосинтеза бедер выполнен остеосинтез лобкового симфиза двумя реконструктивными пластинами (рис. 3-24).
Клинический пример № 2.
Больная В., 74 года, 13.04 случайно упала с высоты 3 м. Получила закрытые переломы диафизов обеих бедренных костей. Доставлена в реанимационное отделение НИИ СП им. Н.В. Склифосовского в состоянии средней тяжести, где было наложено скелетное вытяжение. В связи с адинамией больной, невозможностью лежать на скелетном вытяжении через 24 ч после травмы под СМА выполнен закрытый блокируемый остеосинтез обеих бедер (рис. 3-25). На 2-й день посажена в постели, начато пассивное сгибание коленных суставов. Через 7 дней после операции свободно сидит, свесив ноги с постели активное сгибание до 80°. Больная обучена пользованию креслом-коляской и на 14-й день выписана на амбулаторное лечение.Остеосинтез сложных закрытых внутрисуставных и оскольчатых переломов мы откладывали до полной стабилизации состояния пострадавшего и перевода его в ОМСТ.
Отдельно следует остановиться на тактике лечения таких сложных повреждений, каковыми являются переломы метафизов и диафизов с одновременными вывихами в проксимальном или дистальном суставе.
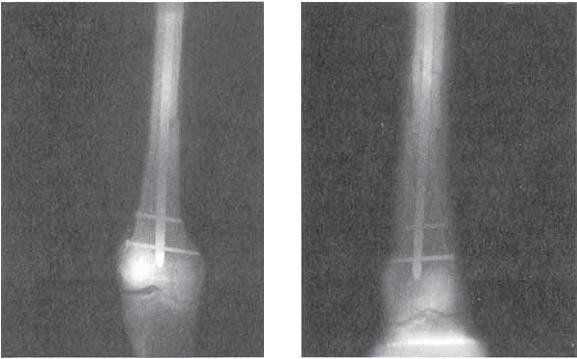
Рис. 3-23. То же, после блокируемого остеосинтеза обоих бедер.
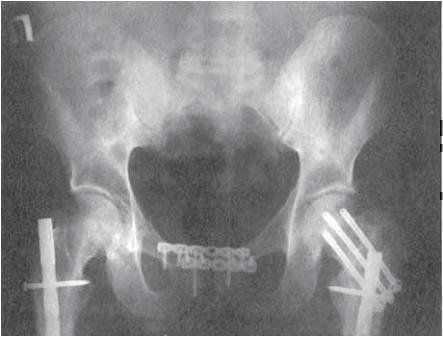
Рис. 3-24. То же, после остеосинтеза лобкового симфиза.
Конкретные действия травматолога зависят от локализации вывиха. Вывихи проксимального отдела бедра в тазобедренном суставе могут быть в форме перелома шейки бедра с вывихом головки, вертельного перелома или перелома верхней трети диафиза с вывихом головки и всего проксимального конца бедра. Все они могут сочетаться с переломом вертлужной впадины. Поскольку доступ к вертлужной впадине достаточно сложен и травматичен, остеосинтез бедра и открытое вправление вывиха мы производим в ОМСТ. На реанимационном этапе ограничивались наложением скелетного вытяжения с целью создания относительного покоя в зоне перелома.
Иначе мы поступали при переломах диафиза и дистального конца бедра и вывихах в коленном суставе. Эта область чрезвычайно опасна в отношении развития тромбоза подколенной артерии с последующей необратимой ишемией голени и стопы, исходом которой является ампутация конечности.
Методом выбора в такой ситуации являлся открытый остеосинтез с фиксацией мыщелковой пластиной или штифтом DFN. Операцию выполняли совместно с ангиохирургом, который проводил ревизию подколенной и бедренной артерий.
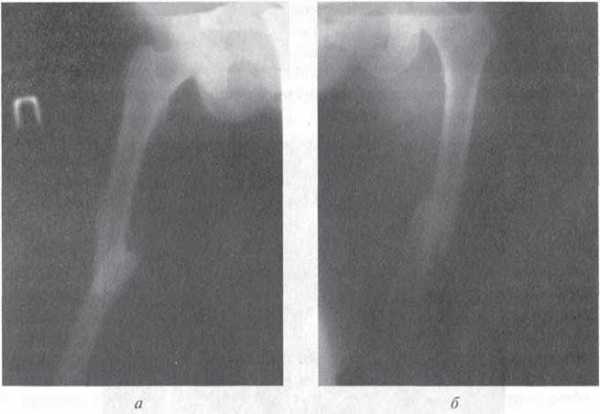
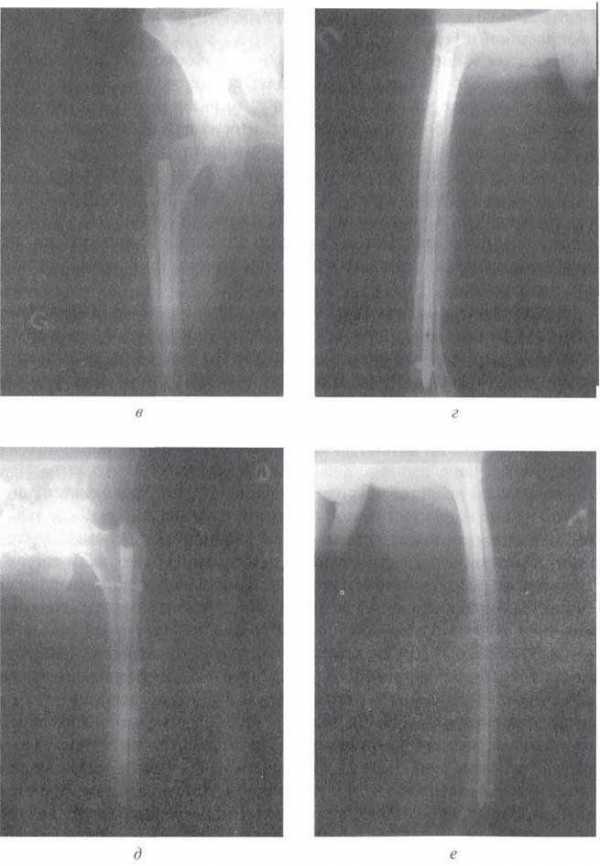
Рис. 3-25. Рентгенограммы переломов обоих бедер больной В. 74 лет при поступлении (а, б) и после срочного закрытого остеосинтеза блокируемыми штифтами (в, г, д, е.).
Закрытые вывихи стопы, как правило, сочетаются с переломами лодыжек, переднего и заднего края большеберцовой кости. Если вывих оставить невправленным более 6 ч, то развивается ишемия стопы, исходом которой может быть ее гангрена или обширный некроз кожи по передней поверхности голеностопного сустава.
Вывихи вправляют под местной внутрисуставной анестезией прямо в реанимационном зале и фиксируют трансартикулярно спицами. Аналогичным образом поступают при нестабильных вывихах в локтевом и лучезапястном суставах. Стабильные вывихи, т.е. не рецидивирующие после закрытого вправления, фиксируют гипсовой лонгетой.
Ипсилатеральные переломы бедра и голени наиболее малотравматично и надежно фиксировать из одного небольшого разреза с внутренней стороны собственной связки надколенника блокируемыми штифтами. Вначале делают закрытый остеосинтез большеберцовой кости штифтом UTN, а затем из того же разреза — закрытый блокируемый остеосинтез штифтом DFN перелома бедра.
Отдельно следует остановиться на оперативном лечении закрытых переломов и переломовывихов у реанимационных «долгожителей». У них ведущей является опасная для жизни ЧМТ, они находятся длительно в коме на искусственной вентиляции легких. Сразу после травмы закрытые переломы длинных костей фиксируют гипсовыми лонгетами, перелом бедра — скелетным вытяжением. Однако, если состояние этих пациентов стабилизируется и намечается положительная динамика, встает вопрос об оперативном лечении закрытых переломов, прежде всего бедра. Обычно это происходило на 7—10-й день после травмы. Методом выбора у этих пациентов был закрытый блокируемый остеосинтез как наиболее безопасный в плане развития нагноения операционной раны, вероятность которого достаточно высока среди этих пострадавших, так как они, как правило, переносят целый «букет» реанимационных гнойных осложнений (гнойный трахеобронхит, пневмония, флебит и т.д.). Основным условием для успеха операции является отсутствие у пострадавшего сепсиса. Наличие пневмонии допустимо, но в стадии разрешения. После остеосинтеза значительно облегчается уход за пострадавшим и во многих случаях наблюдается положительная динамика в течении черепно-мозговой травмы.
В.А. Соколов
Множественные и сочетанные травмы
medbe.ru

