симптомы и лечение, острый, хронический
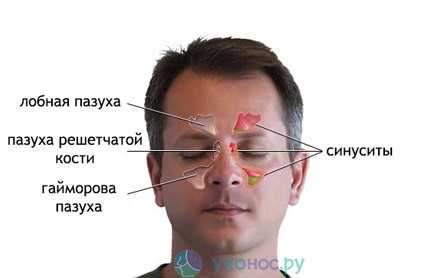
Пансинусит — осложненная форма синусита, представляющая собой воспалительный процесс, в который вовлекаются все околоносовые пазухи. (Также различают полисинусит – поражение нескольких пазух).
Болезнь развивается стремительно: инфекционный процесс охватывает придаточные полости носа, в них скапливается большое количество гноя. При пансинусите поражается не только слизистая оболочка пазух, но и подслизистый слой, надкостница и кость.
Выделяют следующие морфологические формы заболевания:
 Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.
Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.- Экссудативный пансинусит отличается наличием слизистого секрета в пазухах носа, который продуцируют эпителиальные клетки при инфицировании.
- Полипозный пансинусит — результат хронического воспаления и отека слизистой. Сначала на ее поверхности образуются точечные утолщения, а затем полипы и грануляции.
- Гнойная форма патологии возникает вследствие нарушения сообщения между полостью носа и пазух. Отечная слизистая блокирует каналы, происходит накопление слизи, интенсивное размножение патогенных микробов и образование гноя.
- Гиперпластический пансинусит отличается тяжелым и длительным течением и характеризуется утолщением слизистой оболочки, разрастанием соединительнотканных элементов в пазухах, дисфункцией слизистых желез.
Этиология
Причинами пансинусита являются:
- Инфекция — бактерии, вирусы, грибы,
- Аллергия,
- Полипоз носа,
- Травматическое повреждение носа и головы,
- Искривление носовой перегородки,
- Тампонада носа при кровотечениях.
У детей основными причинами пансинусита являются аденоиды и вирусные инфекции.
 Инфекция – основная причина пансинусита. При острой форме высевается монофлора, а при хронической — ассоциация микроорганизмов. Чаще всего возбудителями инфекционного пансинусита являются кокки — стафилококки и стрептококки; грамотрицательные палочки — синегнойная, кишечная; коринебактерии; анаэробы. Инфекционный пансинусит встречается чаще всего. Микробы попадают в пазухи через нос с вдыхаемым воздухом, гематогенным путем из имеющихся очагов инфекции, а также через естественные каналы и отверстия в черепной коробке. Острый пансинусит осложняет течение некоторых заболеваний верхних дыхательных путей — гриппа, кори, ринита.
Инфекция – основная причина пансинусита. При острой форме высевается монофлора, а при хронической — ассоциация микроорганизмов. Чаще всего возбудителями инфекционного пансинусита являются кокки — стафилококки и стрептококки; грамотрицательные палочки — синегнойная, кишечная; коринебактерии; анаэробы. Инфекционный пансинусит встречается чаще всего. Микробы попадают в пазухи через нос с вдыхаемым воздухом, гематогенным путем из имеющихся очагов инфекции, а также через естественные каналы и отверстия в черепной коробке. Острый пансинусит осложняет течение некоторых заболеваний верхних дыхательных путей — гриппа, кори, ринита.
К факторам, способствующим развитию патологии относятся: снижение иммунитета; кариес, пародонтоз, пульпит; сахарный диабет; вдыхание пыли и загрязненного воздуха; перикоронарит; купание в грязной воде; курение, алкоголизм, наркомания; длительная гормонотерапия и химиотерапия.
Симптоматика
Клиника заболевания включает признаки болевого, катарального и интоксикационного синдромов.
Симптомы пансинусита:
- Лихорадка;
- Озноб;
- Боль в проекции пазух носа;
- Слизистые или гнойные выделения из носа;
- Гнусавость или осиплость голоса;
- Отечность лица;
- Гнойный насморк;
- Быстрая утомляемость, слабость и бледность.

У детей пансинусит подозревают при наличии ночного кашля и гнойных выделений из носа в течение 10 дней.
Острый пансинусит возникает внезапно и проявляется жаром, ознобом, слабостью. Головная боль присутствует постоянно или появляется периодически. У больных бледнеют кожные покровы, пропадает аппетит, нарушается сон. После развития выраженной интоксикации появляется заложенность носа, боль в проекции пораженных пазух, гнойный насморк, некоторая гнусавость. Обоняние притупляется или полностью пропадает.
Если воспаление захватывает правую лобную, гайморову и этмоидальную пазухи, развивается правосторонний пансинусит, который проявляется перечисленными выше клиническими признаками с пораженной стороны. При воспалении придаточных пазух слева, говорят о левостороннем пансинусите.
При адекватной терапии пансинусита прогноз благоприятный. При отсутствии своевременной и правильной диагностики заболевания, а также эффективного лечения острая форма патологии переходит в хроническую и осложняется воспалением мозговых оболочек.
 Хронический пансинусит проявляется так же, как и острый, но в менее выраженной степени. Симптомы могут исчезать на некоторое время, а затем появляться вновь. Температура тела часто остается нормальной или повышается до субфебрильных значений. Гипертрофический пансинусит проявляется нарушением носового дыхания, отсутствием эффекта от сосудосуживающих капель, храпом по ночам, слизисто-гнойными выделениями из носа. У больных постоянно открыт рот, обоняние пропадает, нарушается кровообращение в лицевой зоне, ухудшается память.
Хронический пансинусит проявляется так же, как и острый, но в менее выраженной степени. Симптомы могут исчезать на некоторое время, а затем появляться вновь. Температура тела часто остается нормальной или повышается до субфебрильных значений. Гипертрофический пансинусит проявляется нарушением носового дыхания, отсутствием эффекта от сосудосуживающих капель, храпом по ночам, слизисто-гнойными выделениями из носа. У больных постоянно открыт рот, обоняние пропадает, нарушается кровообращение в лицевой зоне, ухудшается память.Пансинусит у детей имеет некоторые особенности. Придаточные пазухи носа в детском возрасте еще не полностью сформированы.
Диагностика
Диагностикой и лечением пансинусита занимается врач-отоларинголог. Он выслушивает жалобы больного, собирает анамнез жизни и болезни, проводит общий наружный осмотр и риноскопию, ощупывает область пазух, зондирует через отверстия, направляет пациента на рентгенографию.
- Эндоскопическое исследование околоносовых пазух позволяет проникнуть в синусы и осмотреть их. Эндоскопические признаки пансинусита: отек, гиперемия слизистой, гнойные выделения в глубине носового хода.
- Рентгеновская визуализация носовых пазух с помощью компьютерной или магнитно-резонансной томографии позволяет оценить их состояние, определить уровень жидкости или наличие патологического образования.
- В микробиологической лаборатории исследуют отделяемое носа и зева на микрофлору с целью определения вида возбудителя и его чувствительности к антибиотикам.
- Пункция пораженной пазухи позволяет подтвердить диагноз и ускорить процесс лечения. Отделяемое берут на анализ, а пазуху промывают антисептиками.
Лечение
При появлении первых симптомов острого пансинусита следует незамедлительно начинать лечение.

Специалисты проводят комплексную терапию, направленную на ликвидацию причин и устранение симптомов заболевания.
ЛОР-врачи рекомендуют хроническим больным не находиться долгое время на холоде, увлажнять воздух в помещении, избегать сквозняков, плавания и путешествий на самолете.
Медикаментозная терапия
- Этиотропное лечение пансинусита заключается в использовании антибактериальных и сульфаниламидных препаратов – «Азитромицина», «Амоксициллина», «Ципрофлоксацина». Длительность антибиотикотерапии — 7-10 дней. Системное антибактериальное лечение обычно дополняют местными антибиотиками в виде спреев для эндоназального введения – «Полидекса», «Изофра». Противогрибковые средства назначают больным, если пансинусит был вызван грибами рода Кандида – «Нистатин», «Флуконазол», «Кетоконазол». Если пансинусит возник на фоне гриппа или иной острой вирусной инфекции, назначают препараты интерферона, «Кагоцел», «Ингавирин».
 Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».
Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».- Симптоматическая терапия облегчает состояние больного, уменьшает головную боль и способствует оттоку гноя. Лихорадящим больным показан постельный режим, прием жаропонижающих средств – «Нурофена», «Парацетамола». Больным назначают противовоспалительные препараты – «Диклофенак» эффективный при остром воспалении и «Индометацин» эффективный при хроническом воспалении, а также антигистаминные средства – «Лоратодин», «Цетрин», «Супрастин».
- Гормональные местные препараты – «Фликсоназе», «Тафен».
- «Ринофлуимуцил» – комбинированный препарат, оказывающий сосудосуживающее, местное противовоспалительное и муколитическое действие. Спрей «Ринофлуимуцил» обеспечивает физиологическое очищение околоносовых пазух.
- Общеукрепляющее лечение — иммуностимуляторы, иммуномодуляторы, витаминно-минеральные комплексы.
Специальные методики, направленные на лечение пансинусита
Пункционные методики применяют в тех случаях, когда беспункционное лечение не дает положительных результатов и есть риск развития грозных осложнений — менингита, тромбоза, сепсиса, приводящих к инвалидизации и даже смерти больного. При гнойном пансинусите выполняют прокол одной из стенок пазухи для создания «коридора откачки» накопившихся масс застоявшейся слизи.
Пункция пазух носа заметно облегчает состояние больных и позволяет вылечить пансинусит без операции. Пункционное лечение позволяет вводить антибактериальные, антисептические, противовоспалительные и ферментативные средства непосредственно в полость пазухи.
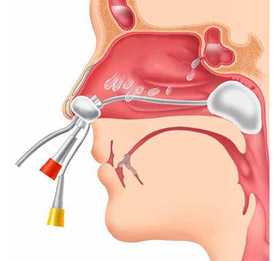
Беспункционное лечение синус-катетером ЯМИК
Беспункционные методики – перемещение лекарств или физраствора с созданием избыточного давления жидкости и синус-катетер ЯМИК. Больным назначают промывание пазух носа. Для этого используют антибактериальные растворы, которые улучшают вытекание гнойных масс и уничтожают микробы.
После стихания острых симптомов проводится физиотерапия — магнитотерапия, УВЧ, микроволновая терапия, электрофорез,ультразвук, ингаляции, грязелечение.
Полипозный пансинусит лечат хирургическим путем. Оперативное вмешательство направлено на восстановление нормального оттока слизи из околоносовых пазух. В настоящее время проводят эндоскопические операции при полипозном пансинусите. С помощью эндоскопов врачи удаляют разросшиеся соединительнотканные элементы с минимальной степенью инвазии. Преимущества такого хирургического вмешательства — безболезненность, малая инвазивность, точность разрезов, быстрая адаптация, видеомониторинг операции.
Народная медицина
В домашних условиях лечить пансинусит можно с помощью паровых ингаляций, промываний носа и использования средств, повышающих иммунитет.
- Паровые ингаляции уменьшают заложенность носа и способствуют разжижению и оттоку слизистого отделяемого.
- Промывать нос дома рекомендуют физраствором, который можно купить в аптеке или сделать самостоятельно. Для этого половину чайной ложки соли следует развести в стакане теплой воды.
 Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.
Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.- Липовый чай или настой хорошо снимает головную боль, возникающую при пансинусите.
- Яблочный уксус и мед помогают справиться с патологией на начальной стадии ее развития.
- Из меда и сока алоэ готовят капли, которые закапывают в каждую ноздрю трижды в день.
- Прогревания пазух носа можно проводить в домашних условиях только после консультации со специалистом.
Видео: синусит в программе о “Самом главном”
Мнения, советы и обсуждение:
uhonos.ru
что это такое, острый и хронический, лечение у взрослых и детей, народные средства и осложнения
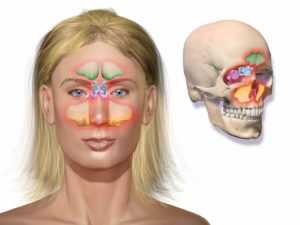 Пансинусит характеризуется воспалением, которое распространяется на все 4 придаточные пазухи носа. Патология является осложнением запущенного синусита, в том числе и этмоидального, фронтита, гайморита, сфеноидита. Развитие заболевание происходит стремительно с одной пазухи на другую (из-за слишком близкого их расположения). При этом наблюдаются характерные симптомы. Если вовремя не приступить к терапии, то это чревато осложнениями в виде перехода воспалительного на оболочки головного мозга. Что такое пансинусит и как его лечить?
Пансинусит характеризуется воспалением, которое распространяется на все 4 придаточные пазухи носа. Патология является осложнением запущенного синусита, в том числе и этмоидального, фронтита, гайморита, сфеноидита. Развитие заболевание происходит стремительно с одной пазухи на другую (из-за слишком близкого их расположения). При этом наблюдаются характерные симптомы. Если вовремя не приступить к терапии, то это чревато осложнениями в виде перехода воспалительного на оболочки головного мозга. Что такое пансинусит и как его лечить?
Виды и формы заболевания
Формы протекания пансинусита:
- Гиперпластический, катаральный пансинусит. Эти формы имеют, как правило, вирусное происхождение. Отмечается отёк слизистой оболочки, её гиперемия, обильное выделение из полости носа слизи. Развитие гнойного процесса не наблюдается.
- Экссудативный пансинусит. Эта разновидность болезни представлена в виде наличия гнойного экссудата в носовой полости. Формируется эпителиальными клетками после инфицирования.
- Полипозный пансинусит. Является следствием длительного воспаления. При этой форме отмечается формирование на слизистой незначительных утолщений, а затем полипов. Они перекрывают вход в соустье синусов, противостоят должному дренированию и естественному воздухообмену в пазухах носа.
- Острый гнойный пансинусит. При этом теряется сообщение между синусами носа и его полостью. Слизистая отекает, что способствует блокировке каналов. Там начинает накапливаться слизь и формироваться бактериальная флора. Это приводит к нагноению. Является самой опасной формой болезни. Опасность заключается в том, что слизь накапливается достаточно быстро и может переходить на соседние структуры, одной из которых является головной мозг. Лечить пансинусит в такой форме нужно только хирургическим путём, чтобы избежать осложнений.
- Гипертрофический. Запущенная форма заболевания, которая характеризуется дисфункцией слизистой оболочки носа и его желез. Насморк при этом настолько сильный, что не устраняется даже после использования сосудосуживающих капель. Кроме того, наблюдается сильный храп в процессе сна, рот у больных с такой формой болезни постоянно приоткрыт, кровоснабжение в лицевой области нарушено, обоняние практически отсутствует, происходит ухудшение памяти.
В зависимости от расположенности воспалительного процесса, различают правостороннее и левостороннее воспаление околоносовых синусов. Если говорить о формах течения — острый и хронический пансинусит.
Симптомы
Острый синусит имеет такую симптоматику:
- Жар, озноб, лихорадка, повышение температуры до максимальных показателей.
- Головная боль, которая то внезапно появляется, то исчезает.
- Густое выделяемое из носа с примесями гноя.
- Тупая боль в месте нахождения пазух.
- Сильная забитость носа, насморк.
- Голос становится грубым, появляется гнусавость, осиплость.
- Быстрая утомляемость, слабость, ухудшение общего самочувствия.
Пансинусит у детей отличается наличием кашля во время ночного отдыха. Кроме того, у ребёнка отмечаются обильное течение слизи из носа гнойного характера.
Проявляются признаки пансинусита внезапно. Всё начинается с жара, чрезмерной потливости, озноба, ломоты в теле и повышения температуры тела. Далее клиническая картина дополняется головной болью. Также у больного бледнеет кожа, нарушается сон, пропадает аппетит. Может отмечаться заложенность в ушах, нарушение обоняния.
Если вовремя не приступить к лечению, то последствия бывают непредсказуемыми. Заболевание может перейти в длительную форму или поразить мозговые оболочки.
Хронический пансинусит схож по симптоматике с острым, только проявляется она слабо либо вообще отсутствует. Боль в голове и проекциях пазух появляется редко, повышение температуры незначительное – до 37,5ͦС.
Причины заболевания
Основными причинами развития пансинусита являются инфекционные агенты – грибки, микробы, вирусы (стрептококки, синегнойная палочка, стафилококк и т. д.). Чужеродные организмы попадают в носовую полость при вдыхании через нос, то есть, риногенным путём, или из уже имеющихся очагов инфекции.
Провоцирующими факторами являются:
- отсутствие иммунитета;
- инфекции, развивающиеся в ротовой полости, зубах;
- пагубные привычки – употребление спиртного, наркотических веществ, курение;
- длительный приём антибактериальных препаратов;
- вдыхание загрязнённого воздуха.
Кроме того, провоцировать развитие пансинусита могут:
- аллергический ринит;
- полипоз носа;
- искривлённая перегородка носа;
- травмирование головы, носа.
Провоцировать развитие воспалительного процесса может нелечение синуситов, гайморита, сфеноидита, фронтита, у детей – аденоиды.
Диагностика
Основными методами диагностики при пансинусите являются:
- риноскопия;
- рентгенография носовых пазух;
- эндоскопия – позволяет доктору рассмотреть внутреннюю поверхность носа со всех углов, при этом имеется возможность увеличения исследуемой области, что способствует постановлению более точного диагноза;
- МРТ, КТ;
- мазок на микрофлору;
- пункция.
На основании полученных данных назначается лечение.
Лечение
При наличии хотя бы одного признака болезни необходимо проконсультироваться с доктором. Если диагноз «острый пансинусит» подтверждён, то больному рекомендуется лечь в больницу. Терапия в домашних условиях запрещена, ввиду большой вероятности осложнений.
Начинать лечение следует с приёма антибиотиков с расширенным действенным механизмом – Азитромицина, Амоксиклава, Ципрофлоксацина. Продолжительность терапии составляет в среднем 7-10 дней. Кроме того, назначаются антибактериальные препараты в виде спреев и капель (Изофра, Полидекса).
Если причиной болезни стала грибковая инфекция, выписывается Флуканозол, Кетоканозол, вирусная – Кагоцел, Ингавирин.
При заложенности носа рекомендованы к использованию сосудосуживающие препараты. Средства быстро облегчат дыхание, устранят насморк, сократят выделение слизи. Для этих целей подойдёт Називин, Нокспрей, Тизин, Ринонорм. Сосудосуживающее, противоотёчное, противовоспалительное и муколитическое действия оказывает аэрозоль Ринофлуимуцил.
Кроме того, назначается промывание носа растворами на основе очищенной морской воды – Долфином, Аквамарисом. В больнице процедура осуществляется при помощи электроотсоса, или методом Проетца.
Среди противовоспалительных средств предпочтение отдают Диклофенаку, Нурофену, Парацетамолу. В качестве антигистаминных препаратов (если болезнь вызвана аллергическим ринитом) показаны Супрастин, Зиртек.
Обязательно больному назначаются физиопроцедуры:
- УВЧ;
- магнитная терапия;
- сверхвысокочастотная терапия;
- лазеротерапия.
Если консервативная терапия не оказала положительного эффекта, прибегают к операции. В ходе оперативного вмешательства хирург осуществляет прокол пазухи, для того чтобы образовалось отверстие, через которое будет откачиваться скопившаяся слизь. Пункция также осуществляется для введения в полость пазухи антибактериальных, противовоспалительных препаратов. Полипозный пансинусит также лечится исключительно хирургическим путём.
После снятия острого процесса можно дополнить основное лечение народными средствами.
Дышать над паром только что сваренной картошки или горячим отваром ромашки, шалфея в течение 20 минут. Сверху голову накрывают полотенцем.
 Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.
Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.
Нос можно закапывать соком алоэ и каланхоэ.
В качестве домашнего средства для промывания полости носа используется солевой раствор – на стакан тёплой воды 1 ч. л. соли.
При пансинусите рекомендуется употреблять много овощей и фруктов, особенно, с большим содержанием витамина С (чёрная смородина, петрушка, болгарский перец).
Пансинусит – это заболевание, которое требует от себя срочного принятия мер. Если не приступить к лечению своевременно, то существует риск серьёзных осложнений – перехода патологии в хроническую форму, распространения воспалительного процесса на оболочки головного мозга. Избавиться от заболевания можно только после приёма антибактериальных препаратов.
Записаться к врачу в Москве:uhogorlor.ru
что это такое? Лечение острой и хронической форм
 Самой распространенной патологией в лор-практике являются воспалительные болезни придаточных пазух.
Самой распространенной патологией в лор-практике являются воспалительные болезни придаточных пазух.
Чаще остальных у взрослых поражается гайморова пазуха или лобная, реже страдает решетчатый лабиринт и основная пазуха.
Воспаление этой области обозначают термином «синусит», а на точную локализацию воспаления указывают с помощью прилагательного, например, верхнечелюстной синусит.
Нередко встречаются ситуации, когда поражается сразу несколько отделов и у пациента диагностируют пансинусит. Что это такое за состояние и как его лечить, будем разбираться в это статье.
Пансинусит что это за болезнь?
Пансинусит — это патология, при котором воспалительный процесс затрагивает сразу все пазухи с обеих сторон. Протекает он значительно тяжелее, чем изолированное поражение одного отдела и может привести к развитию тяжелых осложнений.
Важно! Пансинусит, код по МКБ-10 – J01.4. Кроме этого, существует такое понятие как полисинусит – когда поражаются несколько пазух, но не все сразу или гемисинусит – воспалительный процесс локализуется на одной половине (правосторонний или левосторонний).
Прежде чем переходить к симптоматике и причинам этого состояния разберем еще несколько терминов, которыми специалист может охарактеризовать заболевании придаточных синусов:
- Пиосинус – гной в пазухе, который попадает туда путем натекания из другой поражённой области, например из лобной в гайморову и т.д.
- Пиоцеле – киста, которая заполняется гнойным содержимым.
- Пневмосинус – заполнение ее воздухом.
- Мукоцеле – киста со слизистым содержимым.
- Гематосинус – в синусе кровь, часто это бывает после травмы верхней челюсти.
По характеру процесса он бывает острым и хроническим, последний подразделяется на пролиферативный, полипозный и атрофический. Также выделяют катаральную и гнойную формы.
Основные симптомы: как проявляется заболевание?
Клиническая картина и симптомы очень разнообразны. В первую очередь это общеинтоксикационный синдром, связанный с тем, что в кровь поступает большое количество токсинов и идет воспалительный процесс.
У человека болит голова, поднимается температура, ломит суставы, теряется аппетит и появляется выраженная слабость.
Какие местные симптомы помогут заподозрить болезнь:
- Отделяемое из носа. Оно может быть слизистым, гнойным и даже с примесью крови.
- Заложенность, отсутствие обоняния, отек слизистой носа.
- Боль. При поражении нескольких пазух нет четкой локализации боли. Пациента беспокоит и дискомфорт в области верхней челюсти, и боли в области лба и переносицы, некоторые больные говорят о том, что болит и сжимает всю голову.
Важно
У конкретного человека симптомы могут отличаться. Так, у некоторых больных отекает область век, лба и щек. У других появляются опоясывающие головные боли, у некоторых снижается зрение и нарушается координация движений.
Причины возникновения заболевания
Среди причин большое значение имеет состояние иммунной системы и наличие хронических очагов инфекции в организме. Обычно патогенные вирусы и бактерии попадают в синусы воздушно-капельным путем через естественные соустья.
То есть сначала микробы проникают на слизистую носа, а оттуда через каналы соединяющие нос и пазухи попадают и в сам синус.
Источник: nasmorkam.net
У детей нередко встречается гематогенный путь передачи инфекции (через кровь). Это бывает при тяжелом течении инфекционных болезней, таких как корь, скарлатина, коклюш и др.
Воспаление верхнечелюстной пазухи может быть связано с проблемными зубами, которые прилежат к ее нижней стенке.
В этих случаях патология отличается упорным рецидивирующим течением, а излечение заболевания невозможно без хирургической санации зуба.
Способствуют развитию проблемы:
- аденоиды в детском и взрослом возрасте;
- искривление перегородки, хронические риниты;
- наличие полипов;
- профессиональный вредности и суровый климат;
- снижение местной иммунной реактивности.
На самом деле пансинусит развивается не так часто, как считают многие пациенты. Для того чтобы у человека воспалились сразу все пазухи нужен целый ряд серьезных способствующих факторов, например, тяжелые болезни (сахарный диабет, гипотиреоз, сепсис) или резкое снижение иммунитета (ВИЧ, прием цитостатиков, химиотерапия).
Развитие патологии у относительно здорового человека может наблюдаться при длительном отсутствии лечения острой формы.
Диагностика
Для диагностики заболевания используют целый ряд лабораторных и инструментальных исследований. На первом приеме доктор тщательно собирает анамнез, уточняет жалобы и осматривает больного.
1
При осмотре обращают внимание на выделения в носовых ходах, наличие аденоидов, гребней, шипов и искривлений на перегородке, а также на состояние зубов верхней челюсти.
После проведения рентгенограммы в классической прямой проекции можно установить диагноз двусторонний гайморит или фронтит.
2
Если доктор подозревает пансинусит, то необходимо проведение КТ или МРТ, потому что оценить состояние других пазух с помощью рентгена практически невозможно. По результатам КТ и выставляют этот диагноз.
3
Дополнительно назначают проведение общего анализа крови, который подтверждает наличие воспалительного процесса в организме. Кроме этого, специалист может взять посев из носа для установления микрофлоры и ее чувствительности к антибиотикам.
Острый пансинусит
Острый пансинусит – это процесс, при котором, все признаки нарастают быстро и так же быстро проходят при условии правильной терапии. Симптомы появляются сразу, поднимается температура, а вылечивается он уже через 14-20 дней.
Острый гнойный пансинусит характеризуется выделением гноя. При этом больного мучает зловонный насморк, заложенность и отек. Вызывают такой процесс болезнетворные бактерии в условиях сниженного иммунитета.
Хронический пансинусит
Хроническое поражение пазух протекает с чередой обострений и ремиссий. В момент обострения заболевание напоминает острую форму. В период ремиссии пациента беспокоит заложенность, скудные выделения и головные боли.
Нередко постоянное воспаление приводит к перерождению слизистой, и она начинает утолщаться и видоизменяться (гиперпластическая форма). На ней начинают расти полипы и кисты (полипозный пансинусит).
Гнойный пансинусит
Экссудативная форма характеризуется выделением обильного количества гноя. При осмотре доктор видит, как гнойное содержимое вытекает из пазухи.
У больного растет температура, и появляются другие признаки тяжелого воспаления (тошнота, головная боль). Такой пансинусит у детей может вызвать судороги, рвоту и даже нарушения сознания.
Катаральный
При этой форме отделяемое серозно-слизистое. Болезнь протекает легче, чем гнойная форма, но при отсутствии лечения может перейти в нее или вызвать осложнения. Обычно причиной его становятся вирусы.
Клиника напоминает острую форму: закладывает и отекает нос, слезятся глаза, поднимается температура, выделения из носа слизистые или серозно-слизистые.
Лечение пансинусита в медицинском учреждении
Как лечить болезнь у взрослых? С этой проблемой пациентов стараются госпитализировать в стационар, чтобы они были под постоянным наблюдением медперсонала. Лечат ее консервативно и хирургически.
Консервативное лечение:
- Антибиотики. Выбирают пенициллины (Амоксиклав), макролиды (Супрамед ), в тяжелых случаях препараты резерва –карбапенемы.
- Противовоспалительные и обезболивающие.
- Антикоагулянты для предупреждения тромбоза.
- Противоотечные.
- Местно: капли в нос и промывания.
Какие процедуры используют:
- Кукушка (метод перемещения жидкостей по Проетцу). Позволяет убрать из носа патологическое отделяемое.
- ЯМИК-катетер.
Хирургические вмешательства проводят при развитии осложнений и тяжелом состоянии пациента:
- Проколы гайморовых пазух, трепанопункция лобной и другие методы.
- Радикальная операция. Вскрывают синусы открытым способом или эндоназально при помощи эндоскопов.
Лечение народными средствами
Альтернативная медицина предлагает различные варианты лечения заболевания:
- Паровые ингаляции с травами и эфирными маслами.
- Промывание носа отварами ромашки, календулы или раствором с морской солью.
- Капли в нос из натуральных ингредиентов (алоэ, свекла, морковь, чеснок с медом).
- Горчичники, ножные ванные.
- Ароматерапия.
Внимание
Нужно понимать, что пансинусит – грозное заболевание и избавиться от него только домашними методами невозможно.
Комплексное лечение и консультация доктора помогут справиться с болезнью и избежать осложнений.
Каковы осложнения и последствия?
Лечение в домашних условиях может привести к развитию тяжелых последствий:
1
Переход процесса в хроническую форму, которая не поддается излечению.
2
Внутричерепные осложнения (тромбоз вен, абсцесс мозга и др.). Общее состояние больного тяжелое, наблюдаются менингеальные симптомы, выступают набухшие вены в области лба и переносицы. При отсутствии лечения наступает летальный исход.
3
Глазничные осложнения (флегмона век, абсцессы век, реактивный отек клетчатки). При этом отекает веко, краснеет конъюнктива, глазное яблоко может смещаться наружу. При надавливании на глаза появляется резкая боль.

Профилактика
Профилактические мероприятия сводятся к укреплению иммунитета и устранению хронических очагов инфекции. Дополнительно рекомендуют избавиться от вредных привычек (курение, алкоголь), пересмотреть образ жизни и питание.
Пациентам с хроническими синуситами следует заботиться о гигиене полости носа, регулярно промывать ее солевыми растворами. Также стоит наладить полноценное носовое дыхание, избавиться от увеличенных аденоидов и искривленной перегородки.[ads-pc-1][ads-mob-1]
Отзывы
У меня все начиналось с простуды, которая переросла в гайморит. Заниматься лечением было некогда, иногда капала нос каплями и пила обезболивающие, когда сильно болела голова.После того, как отекло правое веко, я поняла, что это серьезно и обратилась к врачу. Мне сделали КТ и диагностировали пансинусит. Сразу начала пить антибиотики и другие препараты, которые подобрал врач.
Стало легче только через 10 дней, а контрольное КТ спустя месяц показало, что воспаление прошло. Поняла, что болезнь лучше лечить сразу, иначе потом будет хуже.Александра, 26 лет
Страдаю хроническими гайморитами уже 10 лет. Последнее обострение привело к тому, что воспалились все остальные отделы и развились осложнения. У меня ухудшилось зрение, и постоянно болела голова.Пришлось согласиться на хирургическое вмешательство, мне вскрывали сразу несколько пазух и чистили их от гноя. Сейчас ситуация нормализовалась, но головные боли периодически еще беспокоят.Сергей, 43 года
У меня сахарный диабет, я стараюсь его контролировать, но любая патология протекает тяжелее, чем у здорового человека. Так случилось и с фронтитом, воспалилась лобная пазуха, а за ней и все остальные.Начал лечится сразу, промывал нос, делал процедуру ЯМИК, принимал таблетки, прописанные врачом. Удалось победить заболевание за 2 недели и без проколов.Михаил, 47 лет
Вопросы к доктору

- Вопрос: Назонекс при пансинусите лечит или нет?
- Ответ: Назонекс – это местные гормональные капли, которые снимают отек и уменьшают воспаление, на бактерии и вирусы они не действуют. Их используют в составе комплексного лечения, но как самостоятельное средство при этой проблеме они малоэффективны.
- Вопрос: Можно ли вылечить болезнь без проколов?
- Ответ: Да, можно. Если устранить причину, которая вызвала проблему и подобрать адекватное антибактериальное и противовоспалительное лечение, то можно обойтись только консервативной терапией.
- Вопрос: Как вылечить без операции?
- Ответ: Если в организме есть гнойный воспалительный очаг, который не поддается лечению препаратами, а естественный отток содержимого из пазух нарушен и не восстанавливается, то выбирают хирургическое лечение. Когда пациент хорошо реагирует на антибиотики и другие лекарства, то есть шанс обойтись без хирургических вмешательств.
- Вопрос: Сколько по времени лечится эта патология?
- Ответ: Однозначно рассчитать продолжительность лечения невозможно, слишком много факторов влияют на срок выздоровления. В среднем при благоприятных условиях с острым процессом можно справиться за 2 недели (при нормальном состоянии иммунитета).
- Вопрос: Влияет ли пансинусит на зрение?
- Ответ: Болезнь может привести к осложнениям на глаза и тем самым вызвать падение или полную потерю зрения. Грамотный подход и своевременная терапия сводят риск развития таких осложнений к минимуму.
- Вопрос: В чем отличие от гайморита этой патологии?
- Ответ: При гайморите поражается только верхнечелюстная пазуха (правая, левая или сразу обе), а при пансинусите процесс распространяется на все отделы (гайморова, лобная, решетчатая и основная).
- Вопрос: Бывает ли двухсторонний пансинусит?
- Ответ: Нет, не бывает. Это поражение всех синусов, поэтому он не может быть односторонним или двухсторонним. Такое выражение некорректно.
Пансинусит: видео по теме
Поделитесь с друзьями
Оцените статью: Загрузка…nasmorkam.net
причины, симптомы, диагностика и лечение
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
Общие сведения
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.
Пансинусит
Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа и синусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования. Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.
Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.
Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.
Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
www.krasotaimedicina.ru
Пансинусит острый и хронический — симптомы и лечение
 Несвоевременное лечение насморка, игнорирование воспаления слизистой носовых ходов приводит к развитию осложнений. Может возникнуть пансинусит.
Несвоевременное лечение насморка, игнорирование воспаления слизистой носовых ходов приводит к развитию осложнений. Может возникнуть пансинусит.
Что это такое выясняют люди, которые страдали запущенным ринитом или синуситом, однако не избавились от данных заболеваний.
При пансинусите воспалительный процесс затрагивает все придаточные пазухи, распространяясь по слизистым оболочкам.
Причины заболевания
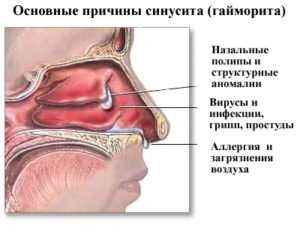 Пансинусит часто развивается под влиянием инфекции. Если заболевание протекает в острой форме, обычно возникновение воспалительного процесса провоцирует один вид микроорганизмов.
Пансинусит часто развивается под влиянием инфекции. Если заболевание протекает в острой форме, обычно возникновение воспалительного процесса провоцирует один вид микроорганизмов.
Когда болезнь переходит в хроническую форму, присоединяются и другие бактерии. Развитие пансинусита происходит под влиянием стрептококков, стафилококков, синегнойной палочки, анаэробов.
Микроорганизмы могут попасть в нос вместе с воздухом, из очагов хронического инфекционного процесса в организме. Обычно острый пансинусит возникает на фоне гриппа, кори и других тяжелых инфекционных заболеваний, однако в некоторых случаях проявляется в качестве осложнения ринита.
Предрасполагающие факторы к развитию заболевания:
- Инфекционные процессы в организме.
- Аллергические реакции.
- Полипоз.
- Травмирование носовой перегородки.
- Ухудшение работы иммунной системы.
- Кариес, пульпит, пародонтоз, другие заболевания полости рта.
 Сахарный диабет.
Сахарный диабет.- Проживание или частое нахождение в месте с загрязненным воздухом, вдыхание большого количества пыли, инфекции.
- Купание в загрязненных водоемах.
- Вредные привычки, ослабляющие организм, а также влияющие на органы дыхательной системы.
- Прием сильнодействующих лекарственных средств, химиотерапия.
Симптомы болезни
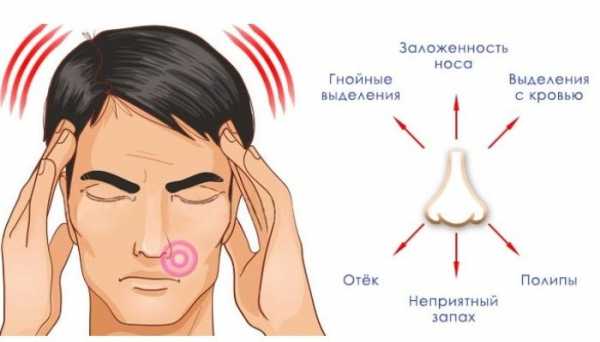
Основные признаки пансинусита:
- Наличие густых выделений из носа. Обычно они имеют желтый или зеленый цвет, нередко содержат примесь гноя.
- Чрезмерная заложенность носа. Многие больные жалуются, что часто не могут полноценно дышать.
- Боль в голове, которую практически невозможно снять стандартными анальгетиками.
- Повышение температуры тела, есть риск развития лихорадки.
- Отечность в области носовых пазух.
- Осиплость голоса.
- Постоянная слабость, хроническая усталость, снижение или полная потеря трудоспособности.
Пансинусит в острой форме начинается внезапно. Отмечается высокая температура, озноб, общая слабость. Больные жалуются на головную боль, которая может как продолжаться постоянно, так и появляться периодически. Ярко выражена бледность кожи.
У больных пансинуситом снижается аппетит, диагностируются нарушения сна. Выявляются признаки общей интоксикации организма. Пациенты отмечают заложенность носа, болевой синдром в области пораженных пазух. Голос при данном заболевании становится гнусавым, количество гноя в выделениях из носа постоянно увеличивается, снижается обоняние.
Внимание! Если своевременно принять меры для лечения пансинусита, в большинстве случаев прогноз благоприятный. Если диагностика заболевания не будет произведена своевременно, острая форма перейдет в хроническую стадию. Есть риск развития воспалительного процесса в оболочках мозга.
Хронический пансинусит является следствием острого воспалительного процесса. Имеет схожие с острой формой заболевания симптомы, однако проявляются они с меньшей интенсивностью.
Признаки заболевания могут исчезать или уменьшаться на некоторое время, однако в дальнейшем происходит рецидив патологии. У больных отмечается нормальная температура тела, которая иногда повышается до субфебрильной.

Если развивается гипертрофический пансинусит, нарушается носовое дыхание, сосудосуживающие капли не приносят ожидаемого результата. Пациент может начать храпеть по ночам. Периодически появляются слизистые или гнойные выделения из носовых ходов.
При отсутствии необходимого лечения снижается обоняние, выявляются патологии кровообращения, значительно ухудшается память.
Внимание! У детей при пансинусите может выражаться стертая симптоматическая картина. Чтобы не допустить усугубления симптомов заболевания, необходимо обратиться к врачу при обнаружении первых признаков воспалительного процесса.
Виды пансинусита
Существует несколько разновидностей данного заболевания:
- Катаральный пансинусит. Проявляется отеком и покраснением слизистой, больные жалуются на выделения из носа, однако примесь гноя не обнаруживают.
- Экссудативный пансинусит. Отличается большим количеством слизистого секрета в пазухах, который продуцирует эпителий при развитии инфекционного процесса.
- Полипозный пансинусит. Возникает из-за постоянного воспаления, отека тканей. Изначально при пансинусите на поверхности слизистой появляются утолщения, затем они разрастаются, превращаясь в полипы.
- Гнойный пансинусит. Происходит из-за сильного отека, накопления большого количества слизи, препятствующей нормальному сообщению между пазухами носа. Из-за быстрого размножения вредных микроорганизмов при пансинусите в большом количестве выделяется гной.
- Гиперпластический пансинусит. Обычно переходит в хроническую форму, отличается утолщением слизистой. Из-за постоянного воспаления некоторые клетки заменяются соединительной тканью, железы функционируют неправильно.
Диагностика
При наличии симптомов пансинусита необходимо обратиться к отоларингологу для постановки точного диагноза и назначения лечения. Врач обязан выслушать пациента, собрать анамнез заболевания, провести осмотр, а также направить на оптимальные инструментальные исследования.
В некоторых случаях при пансинусите проводится пункция пазухи, также может потребоваться общий анализ крови.
Распространенные методы обследования:
- Осмотр. Диагностируется наличие, характер выделений в носовых ходах, присутствие аденоидов, различных наростов. Врач должен выяснить, есть ли искривления костной ткани. При необходимости диагностируется состояние верхних зубов, затем проводится лечение стоматологических проблем.
- КТ или МРТ. Рентгеновская визуализация состояния носовых ходов при пансинусите необходима для определения степени патологического процесса, количества жидкости, исключения наличия новообразований, назначения оптимального курса лечения пансинусита.
pnevmonii.net
симптомы и лечение у детей, что такое острый и хронический синусит
Насморк у маленького ребенка – распространенное явление, с которым сталкивается каждый родитель. Часто причины недуга понятны без дополнительной диагностики и тщательного обследования: это может быть как сквозняк, так и долгая прогулка в одежде не по погоде. Зимой, во время ослабления иммунитета, от насморка страдают часто люди любой возрастной категории. Проявление хронического насморка может отрицательным образом сказаться на развитии ребенка.
Содержание статьи
Что это за болезнь?
Синусит у детей – распространенное заболевание, характеризующееся воспалительным процессом в придаточных пазухах. Болезнь поражает не только малышей, но и взрослых. Статистика подобных заболеваний удручает: пациенты страдают от синусита в большом количестве.
Воспаление может поразить одну сторону лица или иметь двусторонний характер, перейдя на другую. Очень часто процесс затрагивает слизистую, что служит причиной отечности и сбоя в кровоснабжении отдельных пораженных областей. Причинами возникновения воспаления могут послужить осложнения перенесенных инфекций или аллергическая реакция организма.
Развитие синусита по стадиям:
- Попадание болезнетворных микроорганизмов в пазухи (поражена может быть как одна, так и несколько).
- Чужеродные тела доставляют дискомфорт организму вследствие ослабления иммунитета.
- Происходит отечность слизистой. Придаточные пазухи недостаточно вентилируются.
- Изолированность околоносовых синусов не позволяет накопившейся слизи выделяться.
- Происходит заполнение пазух слизистыми выделениями.
- Гнойные образования, накапливаясь, сообщаются крови. С ними в организм попадают бактерии и продукты их жизнедеятельности.
- Начинает происходить процесс интоксикации.
Классификация
Воспаление может иметь как острый, так и хронический характер. Если заболевание появилось у ребенка первый раз, врачи диагностируют его как острое. Острый характер синусита часто ведет за собой неблагоприятные симптомы в большом количестве.
Грудничок переносит эту форму заболевания гораздо тяжелее, чем ребенок более старшего возраста.
Частые и регулярные обострения синусита перетекают в хронический вариант патологии.
Категории заболевания, основанные на местах локализации:
- Этмоидит. Страдает решетчатый лабиринт.
- Фронтит. Воспалительный процесс затрагивает лобные пазухи.
- Гайморит.
- Сфеноидит (чаще встречается у взрослых). Происходит воспаление клиновидной пазухи, которая располагается внутри носовой полости.
Одна из стадий патологии называется пансинуситом. В этом случае все пазухи в одно время страдают от воспаления.
На развитие придаточных пазух уходит определенное время, из-за чего маленький ребенок не испытывает симптомов при протекании синусита. Дети старше трех лет начинают испытывать характерные симптомы при поражении заболеванием, связанным с воспалительным процессом в придаточных пазухах. Это связано с полным формированием гайморовых синусов.
Причины возникновения
По статистике, самой распространенной причиной возникновения синусита является вирусная инфекция. Проникая в пазухи, вирусные бактерии провоцируют воспаление. Иногда инфекция сопровождается бактериальной.
На развитие патологии могут повлиять:
- Зубная инфекция (проникновение в пазухи осуществляется через кариозные зубы).
- Инородные предметы в носовой полости ребенка (мелкие детали от пластмассовой игрушки, остатки еды).
- Иммунодефицитное состояние (одно из проявлений последствий химиотерапии).
- Астма.
- Новообразования в носовой полости, полипы.
- Проявление аллергической реакции, следствием которой становится отечность.
- Воспалительная патология.
Взрослые могут страдать от синусита по причине курения или из-за беременности.
Синусит у детей: симптомы
Синусит проявляется по-разному, на что влияет:
- Форма болезни. Острый характер заболевания влечет за собой ярко выраженную симптоматику, когда хронический предполагает симптомы более стертого характера.
- Возраст малыша.
Развитие придаточных пазух может занять от двух до трех лет жизни ребенка. Самая распространенная причина возникновения патологии у малыша этого возраста – вирусная инфекция. Симптоматика в таком случае является слабо выраженной, болезнь протекает без осложнений и пониженного самочувствия. Часто вдогонку синуситу проявляется средний отит.
Дети старше могут пострадать от поражения любой придаточной пазухи вследствие их полного формирования. Частым образом воспалительный процесс проявляется в нескольких полостях сразу, нередко страдают все синусы. Поражение пазухи в единственном числе можно встретить куда реже.
Симптоматика заболевания:
- Гнойные выделения, из-за которых слизь становится желто-зеленой.
- Снижение обонятельных ощущений.
- Частая засушливость в горле, из-за которой ребенок начинает кашлять (особенно в ночное время суток).
- Продолжительность насморка ‒ более двух недель.
- Повышение температуры в случае острого характера процесса. Хронический синусит нечасто проявляется этим симптомом.
- Болезненные ощущения в носовой области, острая головная боль.
- Плохое самочувствие: вялое состояние, нарушенный режим питания и сна.
- Затруднения в дыхании.
Лечение синусита у ребенка
Родители не должны заниматься лечением малыша и назначать самостоятельно все медикаментозные препараты. Консультация с врачом поможет выявить характер синусита. Именно специалист поможет подобрать грамотное лечение заболевания, поэтому о любом подозрительном симптоме необходимо сообщить педиатру.
Лечить патологию можно двумя способами: медикаментами и хирургическим методом. Есть несколько лекарственных препаратов, помогающих снять симптомы и устранить причину появления заболевания:
- Сосудосуживающие средства. Помогают уменьшить отечность и избавиться от большого количества слизистых выделений из носовой полости. Необходима консультация со специалистом и тщательное изучение инструкции по применению, прежде чем лечить синусит этими препаратами. Многие средства, сужающие сосуды, противопоказаны детям до определенного возраста.
- Лечебные капли. Используются следом за применением сосудосуживающих препаратов.
- Антигистаминные средства.
- Антибиотики.
Не рекомендуется самостоятельно выбирать дозировку препарата и схему терапии.
Антибиотики
Бактериальное происхождение болезни может послужить причиной отказа от антибиотиков, если получены результаты анализов о типе микроорганизмов и уровне чувствительности к препаратам. Но при высокой температуре, резком ухудшении самочувствия и обильных гнойных выделениях педиатр отдает предпочтение антибиотикам как эффективному методу в борьбе с заболеванием. Это связано с возникновением опасного состояния, которое требует незамедлительного лечения. Такая ситуация может возникнуть до получения результатов о бактериальном посеве. Терапия и курс корректируются, как только врач получает на руки все необходимые данные об анализах.
Педиатр назначает зачастую пенициллиновые антибиотики. В случае возникновения аллергической реакции прибегают к Сумамеду и другим макролидам.
Физиотерапевтические процедуры
Назначают лишь в случае отсутствия гноя. Справляться с воспалительным процессом может помочь ультравысокочастотная и лазерная терапия, ультразвук. Применяются средства, помогающие улучшить проникновение медикаментозных препаратов. Можно дополнить терапию дарсонвализацией.
Лечение синусита у детей в домашних условиях
Родители могут принять непосредственное участие в процессе лечения чада. Есть множество эффективных способов, помогающих справляться с недугом и снимать воспаление. Родитель может массажировать лицо и носовую область ребенка для получения хороших результатов. Это средство эффективно в случае возникновения фронтита или гайморита. К массажу необходимо прибегать от одного до трех раз в сутки, массируя область около пяти минут. Две недели массажа помогут снять неприятные симптомы.
Следует уделить внимание данным областям:
- Точкам, которые располагаются над лобными пазухами (в двух сантиметрах от внутреннего края брови).
- Симметричным точкам, располагающимся над гайморовыми пазухами (под нижним веком на расстоянии полутора сантиметров).
- Центру лобной области.
Аналогично применяют дыхательную гимнастику, способствующую снабжению кровью всех отдельных органов и исключению процессов застоя. Воспалительный процесс благодаря этим методикам заметно уменьшается.
Ингаляции
Если у ребенка отсутствует аллергическая реакция, можно прибегнуть к ингаляциям. Для отваров используется ромашка, календула или шалфей. Процедура обладает антисептическим и противовоспалительным действием, благоприятно воздействуя на организм и возобновляя чистое дыхание. Слизь быстро отходит, исчезает заложенность носовой области.

Необходимо залить лекарственные травы жидкостью, доводя до состояния кипения, и немного охладить состав. Малышу нужно вдыхать лечебные пары.
Старайтесь следить за температурой пара, потому что малыш может обжечься!
Средства народной медицины
- Процедура промывания. Используется состав из меда и лука. Технология приготовления достаточно проста. Необходимо измельчить маленькую луковицу, положив немного меда, и полить кипятком. Настой должен простоять около пяти часов, после чего можно промывать им носовую полость. При ежедневном пользовании за пару недель можно избавиться от синусита вовсе.
- Прогревание с помощью компрессов. Нужно отжать сок из черной редьки, добавить оливковое масло (две порции масла к одной сока) и облить составом хлопчатобумажную ткань. Материю необходимо положить на нос, удерживая час. Если ребенок жалуется на сильное жжение, нужно убрать материал. К прогреванию лучше прибегать два раза в сутки.
- Использование сока алоэ в качестве капель. При желании получить более эффективный результат можно смешиванием сока и меда (один к одному). Закапывать необходимо не более трех капель за один заход утром и вечером.
- Воспользуйтесь медовым компрессом. Для этого мед необходимо смешать с мукой, пока состав не будет напоминать кашу. Из смеси необходимо слепить пару лепешек, приложив к больной области. Массу нужно накладывать на ночь.
Оптимальный климат в доме – условие выздоровления
Температура всегда влияет на самочувствие малыша, как влажность и свежесть в комнате. Если окружающие условия будут оптимальными, ребенок вылечится гораздо быстрее. Детский организм нуждается в особенном уходе во время болезни.
Необходимо поддерживать порядка девятнадцати градусов тепла в помещении. Если температура будет выше, малыш будет страдать от излишнего потоотделения и чувствовать дискомфорт. Слишком низкая температура может вызвать дополнительные осложнения при новой простуде.
В летнее время можно пользоваться кондиционером, но только если сам ребенок будет располагаться в другом месте на время включения прибора. Исключите мощные нагревательные приборы из списка необходимых в зимнее время: от сильной пересушки воздуха страдает слизистая.
Аналогичным образом нужно обращать внимание на влажность в помещении, которая должна быть в пределах 60%. Сухость воздуха может негативно сказаться на организме ребенка и пересушить слизистую. Чтобы поддерживать нужный показатель в квартире, необходимо проводить регулярную влажную уборку. Возможно, потребуются специальные увлажнители.
Осложнения синусита
Если к лечению приступили несвоевременно или терапия была подобрана неверно, могут возникнуть осложнения. В таком случае необходимо при возникновении симптомов направиться к педиатру для консультации.
Быстрое распространение инфекции влечет за собой повреждение соседних органов. Возможно возникновение следующих заболевания:
- Отит.
- Менингит.
- Остеомиелит.
Профилактика и уход
Чтобы избежать возникновения заболевания, необходимо соблюдать следующие меры:
- Обеспечить ребенка правильным режимом питания.
- Обращать внимание на показатели температуры и влажности воздуха в помещении, в котором находится малыш.
- Не заниматься самолечением и консультироваться у специалиста при возникновении любых осложнений.
- Закаливать детский организм.
- Стараться обеспечить ребенка всем необходимым для активного образа жизни.
- Следить за сном малыша.
При подозрении воспаления необходимо незамедлительно обратиться к педиатру. Лечение синусита у детей – несложная процедура, если своевременно подойти к решению вопроса и правильно подобрать медикаментозные препараты.
lor-orvi.ru
что это такое и как его лечить?

Воспаление всех без исключения околоносовых пазух называется пансинуситом
В человеческом организме выделяют следующие придаточные пазухи носа: гайморовы, лобные, решетчатые и основную. Под термином «пансинусит» в медицинской терминологии понимают воспалительный процесс во всех придаточных пазухах носа. Рассмотрим, что такое пансинусит, как протекает хроническая форма этого патологического процесса, и какое лечение показано в различных ситуациях.
Понятие о хроническом пансинусите и причинах его возникновения
Хронический пансинусит представляет собой воспалительный процесс во всех околоносовых пазухах, который длится дольше месяца и протекает с периодами обострений и ремиссий.
Важно! Код пансинусита по МКБ-10 – j32.4. Такая система кодов по МКБ помогает докторам классифицировать заболевания на международном уровне.
Все придаточные пазухи сообщаются с полостью носа через выводные отверстия. Эти выводные соустья расположены рядом друг с другом и при возникновении воспалительного процесса в одной из пазух всегда существует риск перехода инфекции на другую пазуху, поэтому при воспалении одной пазухи всегда есть риск воспаления остальных.

Пансинусит поражает все околоносовые пазухи.
При неграмотном лечении воспалительного процесса, а также при наличии сопутствующих проблем, болезнь из острой формы переходит в хроническую.
Какие факторы способствуют хронизации процесса:
- Сахарный диабет
- Вирусные гепатиты
- Врожденные или приобретенные иммунодефициты.
- Гормональная терапия
- Прием цитостатиков.
- Химиолучевое лечение и др.

Наличие у пациента хронических заболеваний, например, сахарного диабета, способствует хронизации воспалительного процесса при пансинусите.
Кроме этого, способствуют прогрессированию заболевания аномалии строения носа и наличие хронических воспалительных очагов инфекции.
Особенности пансинусита в детском возрасте
В детском возрасте развитие гайморовых пазух начинается лет с двух, а лобные и основная пазуха активно растут, начиная с 4-5 лет. По этой причине детский пансинусит – это условное явление.

Пазухи у детей растут неравномерно и некоторые из них, например, лобная достигают своего полного развития только к 20 годам.
В детском возрасте чаще воспаляются решетчатые пазухи, а после 2-3 лет одинаково часто беспокоят решетчатые и верхнечелюстные. И только после 7-8 летнего возраста на фоне ослабленного иммунитета может начаться пансинусит у детей. Лечение проводит детский лор или педиатр.
Классификация и разновидности заболевания
Существуют различные виды болезни, которые учитывают характер патологического процесса, его длительность, наличие сопутствующих осложнений и другие факторы.
В таблице приведены некоторые данные по классификации синуситов.
| Название | Что означает |
|---|---|
| Двухсторонний синусит | Это такое патологическое состояние, при котором патологический процесс затрагивает две симметричные пазухи, например, двухсторонний верхнечелюстной синусит или фронтит. |
| Гемисинусит | Поражение пазух с одной стороны справа или слева |
| Пансинусит | Воспаление всех пазух носа |
С учетом характера патологического процесса в пазухах выделяют:
- Гиперпластический. При этом происходит утолщение и разрастание слизистой оболочки во всех пазухах.
- Полипозный. При этом во всех пазухах начинают расти полипы. Эти образования перекрывают выводные соустья и нарушают нормальную работу пазух. На этом фоне нередко присоединяются и гнойные процессы.
- Кистозный. Точная причина образования кист остается неизученной. Киста — это пузырек, в котором находится асептическая жидкость. При увеличении в разхмерах кисты могут давить на стенки пазухи и вызывать неприятные симптомы.
- Гнойный. В пазухах скапливается гной, который выходит через выводные соустья и пациент жалуется на гнойный насморк.
- Смешанные формы: гнойно-полипозный, гнойно-кистозный и др.
Клиническая картина и диагностика
Симптомы пансинусита зависят от формы заболевания.
В большинстве случаев пациентов беспокоят следующие жалобы:
- Субфебрильная температура по вечерам.
- Ощущение вялости, апатии, сонливость.
- Выделения из носа разного характера: скудные, зеленоватые, с прожилками крови и др.
- Головные боли.
- Дискомфорт в области пазух.
- Отечность, периодическая заложенность носа.
В период обострения клиническая картина резко меняется. У пациента появляются выраженные боли в области пазух, поднимается температура, из носа выделяется гной.
Для диагностики этого состояния назначают проведение КТ или МРТ придаточных пазух. Обычный рентген снимок не может дать полной и достоверной картины по всем околоносовым пазухам.
На фото изображен полипозный пансинусит на КТ.

На этом срезе видно, что у пациента полностью заполнена полипами правая верхнечелюстная пазуха и частично левая.
Принципы лечения
Лечение пансинусита проводят хирургически и консервативно. Консервативная терапия направлена на уничтожение патогенной микрофлоры и улучшение работы соустий.
Чем лечить пансинусит консервативно:
- Антибиотики. При хронических процессах выбирают препарат с учетом четко установленного возбудителя заболевания. Для этих целей врач по инструкции берет посев из пазухи и направляет на микробиологическое исследование.
- Противовоспалительные препараты. При обострении, появлении резких болей или повышенной температуре назначают средства, подавляющие воспалительный процесс и снижающие температуру (Ибупрофен, Парацетамол и др.).
- Муколитики. Назначают для разжижения вязкой слизи (Синупрет, Циннабсин, Геломиртол).
- Капли в нос. Антибактериальные, гормональные или сосудосуживающие. Конкретный вид капель выбирают с учетом формы заболевания.
- Физиолечение (магнитолазеротерапия, электрофорез и др.). Используют вне обострения гнойного процесса для стимуляции местного иммунитета и ускорения процессов регенерации.
В большинстве случаев лечат хронический пансинусит хирургически. Операция при хроническом пансинусите выполняется не на всех пазухах сразу. В первую очередь, вскрывают и санируют те пазухи, в которых изменения по данным КТ выражены сильнее, например, лобные и верхнечелюстную или сразу несколько пазух.
Медицинская терминология! Радикальная операция на гайморовой пазухе – вскрывают верхнечелюстную пазуху через ее переднюю стенку, разрез выполняется под верхней губой. Фронтотомия – операция на лобной пазухе, которая может выполняться различными доступами.
На видео в этой статье показаны этапы проведения фронтотомии:
Дополнительно пациенту может быть предложена операция напрямую не связанная с воспалением в пазухах , но которая помогает улучшить носовое дыхание и дренирование через выводные соустья.
- Септопластика – исправление искривленной перегородки носа;
- Конхотомия – удаление гипертрофированных концов носовых раковин и др.
larinot.ru
