Гипоксия плода при беременности – признаки, причины, симптомы, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Гинеколог
Записаться онлайн Заказать звонок
- О заболевании и признаки гипоксии у плода
- Виды
- Симптомы внутриутробной гипоксии плода
- Причины
- Диагностика гипоксии плода
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Мнение эксперта
- Врачи
О заболевании и признаки гипоксии у плода
Признаки гипоксии плода при беременности могут определяться с помощью аускультации, допплерометрии (ультразвуковой оценки кровотока) и оценки биофизического профиля.
Аускультативными признаками гипоксии считается изменение частоты сердечных сокращений плода. В норме они должны быть в диапазоне 110-170 ударов в минуту. Учащение (более 170 ударов в минуту) и урежение (менее 110 ударов в минуту) могут свидетельствовать о нарушении кислородного обеспечения плодового организма. Аускультативные критерии диагностики гипоксии могут быть применены в клинической практике, начиная с 20-й недели гестации.
Учащение (более 170 ударов в минуту) и урежение (менее 110 ударов в минуту) могут свидетельствовать о нарушении кислородного обеспечения плодового организма. Аускультативные критерии диагностики гипоксии могут быть применены в клинической практике, начиная с 20-й недели гестации.
Биофизический профиль плода предполагает комплексную (балльную) оценку основных жизненных показателей (дыхания, тонуса, сердечной деятельности, двигательной активности и объема околоплодных вод). Определение этих параметров проводится с помощью УЗИ и фонокардиотокографии (ФКТГ). Для диагностики гипоксии плода биофизический профиль может применяться не ранее 30-й недели гестации.
Допплерометрическая оценка кровотока в пуповинной артерии позволяет косвенно оценить плодовую гемодинамику. На начальную гипоксию может указывать замедленный кровоток (в фазу расслабления сердца кровь медленно движется по сосудам), а также нулевой и отрицательный. При нулевом – перекачка крови в момент сердечного расслабления (в диастолу) останавливается, а при отрицательном – кровь движется не к органам плода, а в обратном направлении.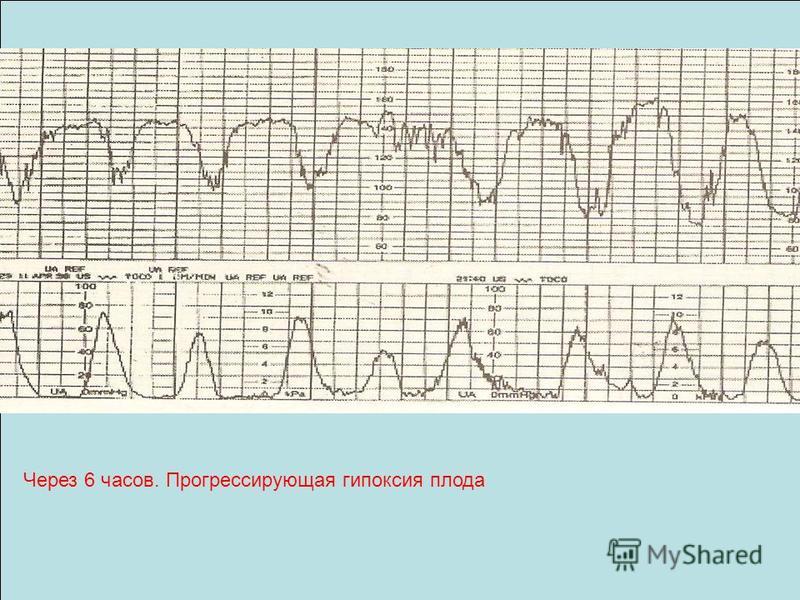
Виды
Гипоксия плода делится на 2 вида:
- возникшая во время беременности;
- развившаяся в родах.
По активности патологического процесса выделяют острую и хроническую кислородную недостаточность.
В зависимости от активности адаптационных механизмов гипоксия бывает компенсированной, субкомпенсированной и декомпенсированной.
Симптомы внутриутробной гипоксии плода
Симптомы гипоксии плода во время беременности в первую очередь проявляются изменением двигательной активности ребенка. В ответ на дефицит кислорода сначала происходит усиление движений, а затем их замедление. В этой ситуации рекомендуется выпить стакан сока или съесть что-то сладкое. При удовлетворительном состоянии плода двигательная активность восстанавливается до прежнего уровня. Если же ситуация в течение нескольких минут не изменяется, рекомендуется незамедлительно посетить акушера-гинеколога.
Гипоксия плода в родах в первую очередь выявляется по изменению частоты сердечных сокращений, которая выходит за пределы установленных нормативов. В современных клиниках роды проводят под постоянным кардиотокографическим мониторингом, что позволяет выявлять возможный дистресс плода на самых ранних стадиях. С помощью КТГ осуществляется комплексная оценка состояния плода – учитывается реакция сердечной деятельности в момент схватки, после ее окончания и в промежутке между очередными маточными сокращениями.
После разрыва плодного пузыря на гипоксию может указывать зеленое окрашивание околоплодных вод. Оно обусловлено примесью мекония, который выделяется из кишечника плода в результате расслабления анального сфинктера в ответ на кислородное голодание.
Причины
Причины гипоксии плода делятся на 3 категории.
-
К материнским факторам относятся любые соматические заболевания, анемия, значительная потеря крови и падение артериального давления вследствие шока разной природы.

- Плодовыми факторами считаются гемолитическая болезнь плода, внутриутробные пороки сердца, сдавление пуповины.
- Плацентарная природа гипоксии чаще всего встречается в клинической практике. Различные варианты плацентарной недостаточности, в т.ч. при преждевременной отслойке плаценты, на определенном этапе могут приводить к острому или хроническому дефициту кислорода в организме плода.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика гипоксии плода
Для выявления возможной гипоксии плода акушер-гинеколог при каждой консультации выслушивает сердечную деятельность внутриутробного ребенка с помощью стетоскопа, начиная с 20 недель.
Обнаружение по данным допплерометрии патологического пуповинного кровотока является показанием для срочной госпитализации в стационар третьего уровня. Дальнейшая тактика ведения беременности будет определена в зависимости от результатов динамической оценки состоянии плода и срока беременности. В некоторых случаях может потребоваться экстренное родоразрешение путем кесарева сечения.
Мнение эксперта
 Чтобы разобраться в акушерской ситуации, регистрацию сердечной деятельности плода проводят не только в положении лежа, но и на левом боку.
Чтобы разобраться в акушерской ситуации, регистрацию сердечной деятельности плода проводят не только в положении лежа, но и на левом боку.
Аскольская Светлана Ивановна
Врач акушер-гинеколог высшей категории, д.м.н.
Лечение
Лечение внутриутробной гипоксии плода определяется степенью тяжести патологического состояния. При относительной компенсации возможно пролонгирование беременности. Если же статус плода ухудшается, то показано родоразрешение. При этом врачи также учитывают срок беременности. Так, до 30 недель наиболее приемлема беременность-сохраняющая тактика, т.к. органы и системы плода из-за своей незрелости плохо адаптируются к внеутробным условиям жизни. После 30 недель при сохраняющемся дистрессе плода оптимальным вариантом лечения является родоразрешение.
Консервативное лечение
Консервативное лечение предполагает достаточный уровень компенсации заболеваний, которые привели к развитию плодовой гипоксии.
Хирургическое лечение
Сохраняющийся нулевой и отрицательный кровоток в пуповинной артерии является показанием для срочного родоразрешения путем кесарева сечения. Операция также показана при остро возникшем дистрессе, когда значительно замедлено сердцебиение и временами опускается до очень низких показателей.
При внутриутробной гипоксии, развившейся в родах, рекомендуется восполнить объем циркулирующей плазмы и по возможности устранить действие причинного фактора. Если эти мероприятия не приносят желаемого результата, то требуется ускорить родоразрешение. С этой целью в первом периоде родов проводится кесарево сечение, а во втором, если головка опустилась достаточно низко, может выполняться вакуум-экстракция (проведенная по правилам эта манипуляция считается достаточно бережливой по отношению к плоду).
Профилактика
- рациональное чередование труда и отдыха;
- полноценный ночной сон длительностью не менее 7-8 часов;
- отказ от курения, употребления алкоголя;
- устранение (по возможности) факторов риска, которые могут привести к гипоксии.
Реабилитация
После кесарева сечения рекомендуется как можно более ранняя активация женщины. Вставать и ходить по палате разрешено в первые сутки (под контролем медицинского персонала). Новорожденного следует прикладывать к груди, как закончиться действие обезболивающих препаратов. Раннее прикладывание является мощным стимулом для становления полноценной лактации.
Дети, перенесшие гипоксию во время беременности или в родах, нуждаются в пристальном наблюдении неонататолога и детского невролога. Дефицит кислорода может негативно сказаться на состоянии головного мозга, особенно если имела место асфиксия (удушье). Динамический контроль за развитием нервной системы позволит выявить ранние признаки и провести соответствующую коррекцию.
Дефицит кислорода может негативно сказаться на состоянии головного мозга, особенно если имела место асфиксия (удушье). Динамический контроль за развитием нервной системы позволит выявить ранние признаки и провести соответствующую коррекцию.
Вопросы и ответы
Выявлением и лечением дистресса плода занимается акушер-гинеколог.
Для этого на живот беременной женщины надеваются датчики, которые фиксируются ремнями. Прибор регистрирует в виде графика характер сердечной деятельности плода.
Эти приборы помогают оценить частоту сердечного ритма плода и могут использоваться для рутинного наблюдения за его состоянием. При урежениии или учащении сердцебиения требуется срочная консультация акушера-гинеколога. Только врач может установить окончательный диагноз, исключив или подтвердив гипоксию, и составить программу дальнейшего ведения беременности.
Допплерометрия, в акушерстве: критический взгляд / М. В. Хитров [и др.] // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. — 2000. — №1. — С. 49-53.
В. Хитров [и др.] // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. — 2000. — №1. — С. 49-53.
Салдусова, О.А. Интранатальная гипоксия плода при фетоплацентарной недостаточности: автореф. дис… канд. мед. наук: 14.00.01 / Салдусова Ольга Анатольевна – М., 2006, –С. 17.
Цидвинцева, Л. Н. Определение информативности автоматизированной КТГ в оценке состояния плода во время родов / Л. Н. Цидвинцева // VI Росс. форум «Мать и дитя»: матер.конгр. – Москва, – 2004. – С. 249.
>
Заболевания по направлению Гинеколог
Вульводиния Предлежание плаценты Аденокарцинома матки Аденомиоз матки Аднексит (сальпингоофорит) Аменорея Анэмбриония Апоплексия яичника Бактериальный вагиноз (дисбактериоз влагалища) Бартолинит Вагинизм Вагинит Вагиноз бактериальный Вирус папилломы человека (ВПЧ) Внематочная беременность Внутриматочные спайки (синехии) Воспаление придатков матки Воспаление шейки матки Вульвит Выкидыш на ранних сроках Выпадение матки и влагалища Гарднереллез Гематометра Гестоз Гидросальпинкс Гиперплазия эндометрия Гиперпролактинемия Гипертонус матки Гиперэстрогения Гипоплазия матки Гипоплазия эндометрия Головное предлежание плода Двурогая матка Дермоидная киста яичника Диарея при беременности Дисплазия шейки матки Дисфункция яичников Железистая гиперплазия эндометрия Заболевания передающиеся половым путем (ЗППП) Замершая беременность Кандидоз вагинальный («молочница») Киста бартолиновой железы Киста шейки матки Киста яичника Кольпит Кондиломы Крауроз вульвы Кровотечение при беременности Лейкоплакия вульвы Лейкоплакия шейки матки Лейомиома матки Ложная беременность Маловодие при беременности Маточное кровотечение Маточное кровотечение при климаксе Меноррагия Метрит Микоплазмоз Миома матки Многоводие при беременности Многоплодная беременность Молочница Молочница при беременности Наружный эндометриоз Непроходимость маточных труб Низкое расположение плаценты при беременности Овуляторный синдром Оофорит Опухоли яичников Опущение влагалища Опущение матки Острый вагинит Параметрит Параовариальная киста яичника Перекрут кисты яичника Пиометра Подтекание околоплодных вод Поликистоз яичников Полип цервикального канала (полип шейки матки) Полип эндометрия Полипы матки Постменопауза Преждевременная отслойка плаценты Преэклампсия Пузырный занос Рак шейки матки Рак яичников Ретрохориальная гематома Рубец на матке Сальпингит Серозометра Симфизит Синдром токсического шока (СТШ) Спаечный процесс в малом тазу Сухость влагалища Тазовое предлежание плода Токсикоз беременных Трихомониаз Фиброма матки Фригидность Хронический цервицит Цервицит Цистит (у женщин) Цистоцеле Эклампсия у беременных Эктопия шейки матки Эндокринное бесплодие Эндометриоз Эндометриоидная киста яичника Эндометрит Эндоцервицит Эрозия шейки матки
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
симптомы, причины появления и что делать?
Опубликовано: 30.11.2018Обновлено: 30.11.2018
Ни одна мама в мире не захочет услышать от врача эти два слова – «гипоксия плода». Хотя сама гипоксия и не расценивается как самостоятельное заболевание, она сопутствует многим серьезным патологиям в развитии плода. Давайте разбираться, какие отклонения в развитии малыша связаны с хроническим кислородным голоданием и как их лечить.
Давайте разбираться, какие отклонения в развитии малыша связаны с хроническим кислородным голоданием и как их лечить.
Введение: про гипоксию в целом
Гипоксия в общем смысле — это кислородное голодание органов. В воздухе стало меньше кислорода, в крови, а значит, и в органах его тоже стало меньше – гипоксия. В крови много кислорода, но клетки органов перестали его усваивать или сама кровь перестала поступать к органу – снова гипоксия.
Гипоксия может быть хронической и острой. Хроническая развивается медленно, на протяжении месяцев. Например, пожили какое-то время в горах с разреженным воздухом и с непривычки «схватили» хроническую гипоксию. А пережали палец жгутом, полностью прекратили подачу крови к нему – и острая гипоксия разовьется за несколько минут.
Опаснее всего гипоксия головного мозга. У взрослых гипоксия мозга, как правило, хроническая. Из-за нее появляется синдром хронической усталости, снижается иммунитет, ухудшается сон и общее самочувствие.
У плода последствия гипоксии намного серьезнее. Но прежде, чем переходить к последствиям, поговорим о причинах внутриутробной гипоксии.
Но прежде, чем переходить к последствиям, поговорим о причинах внутриутробной гипоксии.
Почему возникает гипоксия плода
Причины внутриутробной гипоксии можно разделить на три блока:
- Болезни матери
- Вредные привычки матери
- Патологии при беременности
Быстро пробежимся по каждому из них.
Болезни матери
Если будущая мама не получает достаточно кислорода, значит, его не хватает и плоду. Некоторые системные заболевания матери увеличивают вероятность кислородного голодания.
Например, железодефицитная анемия – одна из главных причин гипоксии плода. При ней нарушается работа гемоглобина – специального белка-переносчика в клетках крови. Из-за этого нарушается доставка кислорода по всему организму.
Другие факторы риска– заболевания сердечно-сосудистой системы. Они могут вызывать спазмы сосудов, которые, в свою очередь, сильно влияют на кровоснабжение органов. Если из-за спазмов станет хуже кровоснабжение плода, то плод будет недополучать кислород.
Также причиной гипоксии плода могут стать пиелонефрит и другие заболевания мочевыделительной системы, хронические болезни дыхательной системы (бронхиальная астма, бронхит), сахарный диабет.
Вредные привычки матери
Все дыхательные трубочки в легких заканчиваются маленьким пузырьком – альвеолой. Таких пузырьков в легких тысячи. И каждый из них опутан тонкими капиллярами. Через альвеолярно-капиллярную мембрану кислород переходит из воздуха в кровь.
Чтобы перенос кислорода был быстрым и эффективным, внутренняя поверхность альвеол покрыта специальной смазкой. При употреблении алкоголя спиртовые пары на выдохе проходят через эту смазку и разжижают ее. Перенос кислорода нарушается – появляется гипоксия у матери, а значит, и у плода. Не говоря уже о других последствиях, которыми алкоголь грозит еще не родившемуся малышу.
Сигареты тоже усиливают кислородное голодание. Смолы в табачном дыме забивают альвеолы и нарушают синтез легочной смазки. Мать-курильщица всегда находится в состоянии гипоксии, и ее плод тоже.
Патологии при беременности Речь про неправильное развитие плаценты и пуповины, преждевременную отслойку плаценты, повышенный тонус матки, перенашивание и другие отклонения от нормального течения беременности. Все это самые частые и самые опасные причины гипоксии плода.
До этого все причины были связаны с материнским организмом. Но внутриутробную гипоксию могут вызвать и патологии самого плода. Например, его инфицирование в материнской утробе или пороки в развитии.
Отдельно стоит отметить риск при резус-конфликте между кровью матери и плода. Он может вызвать гемолитическую болезнь. И последствия этого – не только гипоксия плода, но и серьезные проблемы со здоровьем самой матери.
Чем опасна внутриутробная гипоксия
При гипоксии кислород в организме малыша расходуется по аварийному плану. Сначала – жизненно важные органы (сердце, надпочечники, ткани мозга), потом – все остальные. Поэтому при гипоксии плода его желудочно-кишечный тракт, почки, легкие и кожные покровы остаются на голодном кислородном пайке. И именно в развитии этих органов следует ждать первые отклонения.
И именно в развитии этих органов следует ждать первые отклонения.
Если внутриутробная гипоксия носила хронический характер, то после родов у ребенка могут быть проблемы с адаптацией к внешним раздражителям. Обычно они проявляются через такие признаки, как неровное дыхание, задержки жидкостей в организме, судороги, плохой аппетит, частые срыгивания, беспокойный сон, капризность.
На поздних сроках она может вызвать серьезные нарушения в центральной нервной системе малыша: эпилепсию, поражение черепно-мозговых нервов, нарушения психического развития и даже гидроцефалию. Гидроцефалия, в свою очередь, часто приводит к кривошее (деформация шеи у новорожденных). Происходит это потому, что из-за гидроцефалии у малыша болит голова, и он старается повернуть ее так, чтобы боль стихла. При отслоении плаценты кислородное голодание развивается так быстро, что из-за острой гипоксии ребенок может погибнуть.
Как понять, что у плода гипоксия
Толчки малыша в животе – радостное событие для мамы. Но если толчки слишком резкие и сильные, они могут вызвать дискомфорт или даже боль. И это первый тревожный звонок: чересчур активные движения плода – первый симптом гипоксии. Так малыш рефлекторно старается усилить приток крови к себе. Следующий симптом гипоксии плода – наоборот, ослабление толчков вплоть до полного исчезновения. Норма подвижности плода – не менее 10 движений за 12 часов.
Но если толчки слишком резкие и сильные, они могут вызвать дискомфорт или даже боль. И это первый тревожный звонок: чересчур активные движения плода – первый симптом гипоксии. Так малыш рефлекторно старается усилить приток крови к себе. Следующий симптом гипоксии плода – наоборот, ослабление толчков вплоть до полного исчезновения. Норма подвижности плода – не менее 10 движений за 12 часов.
Врачи советуют вести учет его активности, начиная со срока 28 недель. Если будущая мама заметила, что сначала ребенок активно двигался, а потом надолго замер, лучше сходить к врачу.
У акушеров есть целый комплекс методов для определения гипоксии плода:
- Прослушивание тонов сердца плода с помощью стетоскопа. Так врачи оценивают частоту сердечных сокращений будущего малыша, их ритм, наличие посторонних шумов.
- Если появились хотя бы малейшие подозрения на гипоксию, проводится кардиотокография с помощью ультразвукового датчика. Этим методом врач может оценить сердечный ритм в разных параметрах.

- Анализ кровообращения плода с помощью допплерометрии. Этот метод находит отклонения в кровотоке между матерью и плодом. Он позволяет оценить кровообращение на всех участках кровеносной системы плода.
- ЭКГ тоже может многое сказать о состоянии плода.
- Также врачи используют стандартные биохимические и гормональные анализы крови матери.
- Вдобавок, при подозрении на гипоксию плода, врачи берут на анализ околоплодные воды. Если в них находят меконий (первородный кал), это признак внутриутробной гипоксии. Связано это с тем, что из-за недостаточной подпитки кислородом мышцы прямой кишки плода расслабляются, и меконий попадает в околоплодные воды.
Заключение: что делать при гипоксии плода
Если все тесты в больнице все-таки дали неутешительный итог, и врач предполагает наличие внутриутробной гипоксии, женщину обязательно направляют в стационар для дополнительных тестов и, возможно, терапии. В принципе, если состояние плода позволяет проводить те же меры дома, то врач может и отпустить домой.
Повторимся: гипоксия плода – дело серьезное, и ее лечение проводится исключительно под наблюдением лечащего врача. Поэтому ни в этой статье, ни в какой-либо другой вы не найдете готовых рецептов лечения внутриутробной гипоксии. Максимум – краткую памятку о лечебных и профилактических мерах:
- Полный покой будущей матери, постельный режим – строго обязательно. Лежать рекомендуется преимущественно на левом боку.
- Цель лечения – обеспечить малыша нормальным кровоснабжением. Конкретные методы лечения выбираются после того, как выяснят причины гипоксии и степень нарушений в развитии плода.
- Препараты, которые обычно назначаются при гипоксии плода, снижают вязкость крови, улучшают кровоснабжение плаценты и нормализуют обмен веществ между материнским организмом и плодом.
- Если лечение не дает положительных изменений и гипоксия продолжает прогрессировать, то врачи могут пойти на операцию. Важный момент: кесарево сечение возможно только при сроке 28 недель и больше.

- Профилактика гипоксии плода обязательно должна включать полный отказ от вредных привычек. Вместо них – здоровый образ жизни, частые прогулки на свежем воздухе, сбалансированная диета, разумные физические нагрузки без переутомления.
- Постоянно гулять на улице не получится, большую часть времени будущая мать все равно проводит в помещении. Поэтому имеет смысл позаботиться о свежем воздухе в квартире. Самый быстрый и оптимальный по цене вариант – установить в спальне компактную бытовую приточную вентиляцию, например, бризер.
- Очевидный совет, но нельзя не озвучить его: при беременности обязательно нужно встать на учет в женской консультации. Чем раньше, тем лучше. И о любых отклонениях, которые описывались в этой статье, следует тут же говорить своему врачу. Чем раньше гипоксия будет обнаружена, тем проще избежать ее осложнений.
- Очень важно провести профилактику железодефицитной анемии. Напомним: это одна из основных причин гипоксии плода.
- При диагнозе «хроническая внутриутробная гипоксия» паниковать не надо.
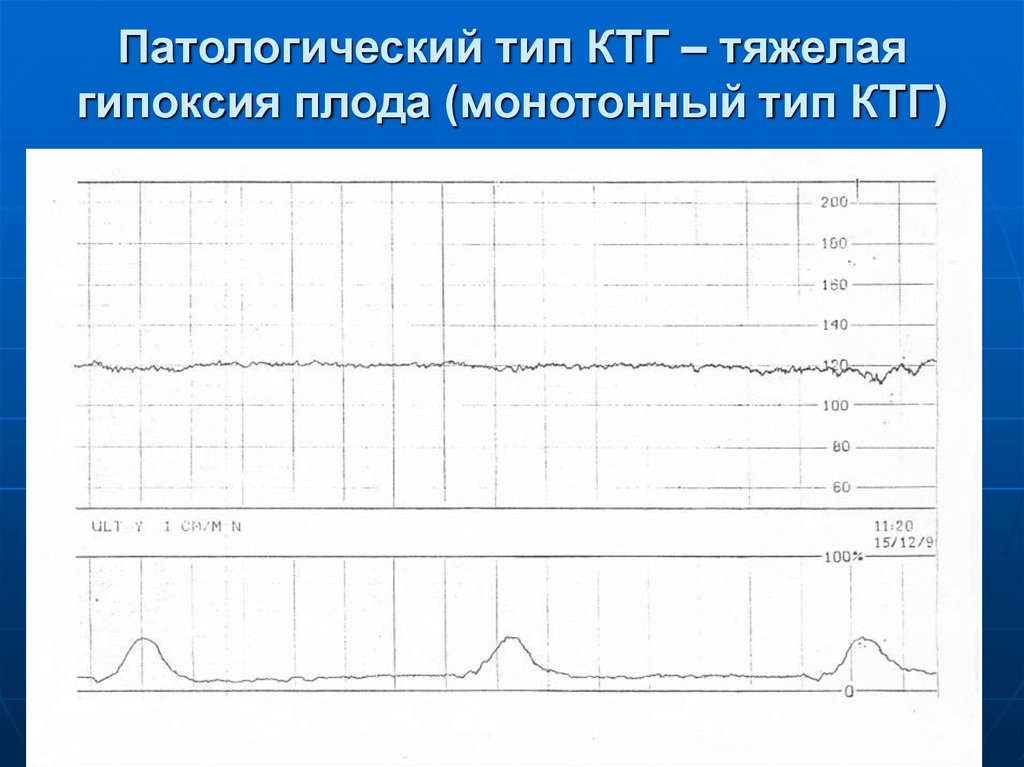 Надо регулярно проводить кардиомоторное наблюдение за состоянием плода. Так риск возможных осложнений сведется к минимуму.
Надо регулярно проводить кардиомоторное наблюдение за состоянием плода. Так риск возможных осложнений сведется к минимуму.
Счастливой беременности и здоровых деток!
Дефицит кислорода у плода | Des Moines Birth Injury Lawyer
Когда плод не получает достаточного количества кислорода в матке во время роста, это состояние называется внутриутробной гипоксией. Непосредственно перед или во время родов и родоразрешения кислородное голодание плода называется гипоксией плода или интранатальной гипоксией. Все три термина относятся к состоянию, при котором ткани ребенка получают недостаточное количество кислорода, что может привести к тяжелым осложнениям, включая гипоксические повреждения головного мозга. Неонатальная асфиксия используется для описания ребенка сразу после рождения, который не начинает дышать или чье дыхание не обеспечивает достаточное количество кислорода в организме. Если мозг лишен значительного количества кислорода в любое время во время беременности или после рождения, может возникнуть необратимое повреждение головного мозга (внутрижелудочковое кровоизлияние, перивентрикулярная лейкомаляция и т. д.) и/или другие осложнения.
д.) и/или другие осложнения.
Симптомы
До рождения можно заподозрить гипоксию плода, если есть признаки дистресса плода. Во время родов у будущей матери будут прикреплены внешние и, возможно, внутренние мониторы к ней и/или ее ребенку, чтобы контролировать ее схватки (силу и частоту), а также частоту сердечных сокращений ее ребенка. Информация с этих мониторов передается на полоску монитора плода, которую может использовать акушер, медсестра-акушерка или акушерская медсестра, чтобы увидеть, как ребенок реагирует на каждую схватку и на роды в целом. Низкая частота сердечных сокращений плода (брадикардия) или необычные замедления частоты сердечных сокращений ребенка (поздние замедления) могут быть признаком дистресса плода. Кроме того, необычная картина вариабельности частоты сердечных сокращений плода может указывать на травму головного мозга или надвигающуюся травму головного мозга или центральной нервной системы ребенка. Если есть признаки дистресса плода и роды достаточно продвинулись, врач или медсестра-акушерка могут взять образец pH с головы ребенка, чтобы увидеть, происходит ли кислородное голодание.
У ребенка, лишенного кислорода до рождения, может быть затрудненное дыхание после рождения, повышенное содержание кислоты в биологических жидкостях, повреждение или расстройство головного мозга или повреждение органов. Если кислородное голодание имело место на протяжении всего процесса родоразрешения, ребенок может быть синюшным при рождении, у него может отсутствовать дыхание, плач, плохой мышечный тонус или низкая частота сердечных сокращений. Оценка по шкале Апгар у ребенка может быть низкой, а анализ газов артериальной крови может показать низкий рН (т.е.: <7,1) или повышенный избыток оснований. Образец крови из пуповины может быть взят для документирования рН и щелочного избытка ребенка во время рождения. Низкий рН может означать, что ребенок страдает от метаболического ацидоза (низкого содержания кислорода) в результате негативных последствий родов.
После рождения у ребенка (чаще у недоношенных) может развиться респираторный дистресс-синдром (РДС). Сразу после рождения ребенок может быть розовым, с хорошим криком, хорошим мышечным тонусом и нормальным сердечным ритмом.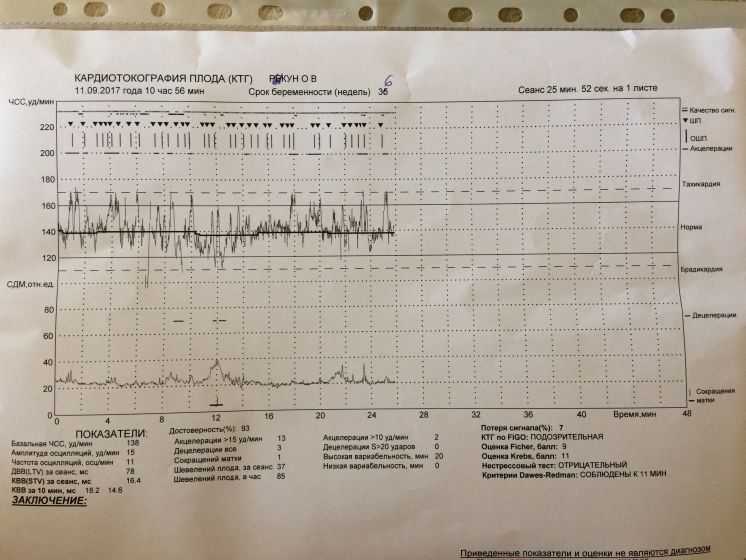 Однако в течение нескольких минут после рождения у ребенка может развиться РДС с признаками кряхтения, одышки или затрудненного дыхания. У недоношенных детей это может происходить из-за того, что легкие плода еще не созрели. В этом случае ребенку может потребоваться дополнительная подача кислорода через маску или может потребоваться интубация эндотрахеальной трубкой для механической вентиляции, чтобы помочь ребенку дышать. Восстановление доставки кислорода называется «реанимацией» ребенка. Если реанимация не проводится, у ребенка может развиться респираторный ацидоз, о чем свидетельствует высокий уровень СО2 в крови ребенка. Этот респираторный ацидоз увеличивает риск развития у ребенка кровоизлияния в мозг, также известного как внутрижелудочковое кровоизлияние (ВЖК). IVH может привести к сопутствующим проблемам, таким как церебральный паралич. Если реанимация не обеспечивает ребенка достаточным количеством кислорода, у ребенка также может развиться метаболический ацидоз, о чем свидетельствует низкий уровень pH в крови ребенка.
Однако в течение нескольких минут после рождения у ребенка может развиться РДС с признаками кряхтения, одышки или затрудненного дыхания. У недоношенных детей это может происходить из-за того, что легкие плода еще не созрели. В этом случае ребенку может потребоваться дополнительная подача кислорода через маску или может потребоваться интубация эндотрахеальной трубкой для механической вентиляции, чтобы помочь ребенку дышать. Восстановление доставки кислорода называется «реанимацией» ребенка. Если реанимация не проводится, у ребенка может развиться респираторный ацидоз, о чем свидетельствует высокий уровень СО2 в крови ребенка. Этот респираторный ацидоз увеличивает риск развития у ребенка кровоизлияния в мозг, также известного как внутрижелудочковое кровоизлияние (ВЖК). IVH может привести к сопутствующим проблемам, таким как церебральный паралич. Если реанимация не обеспечивает ребенка достаточным количеством кислорода, у ребенка также может развиться метаболический ацидоз, о чем свидетельствует низкий уровень pH в крови ребенка.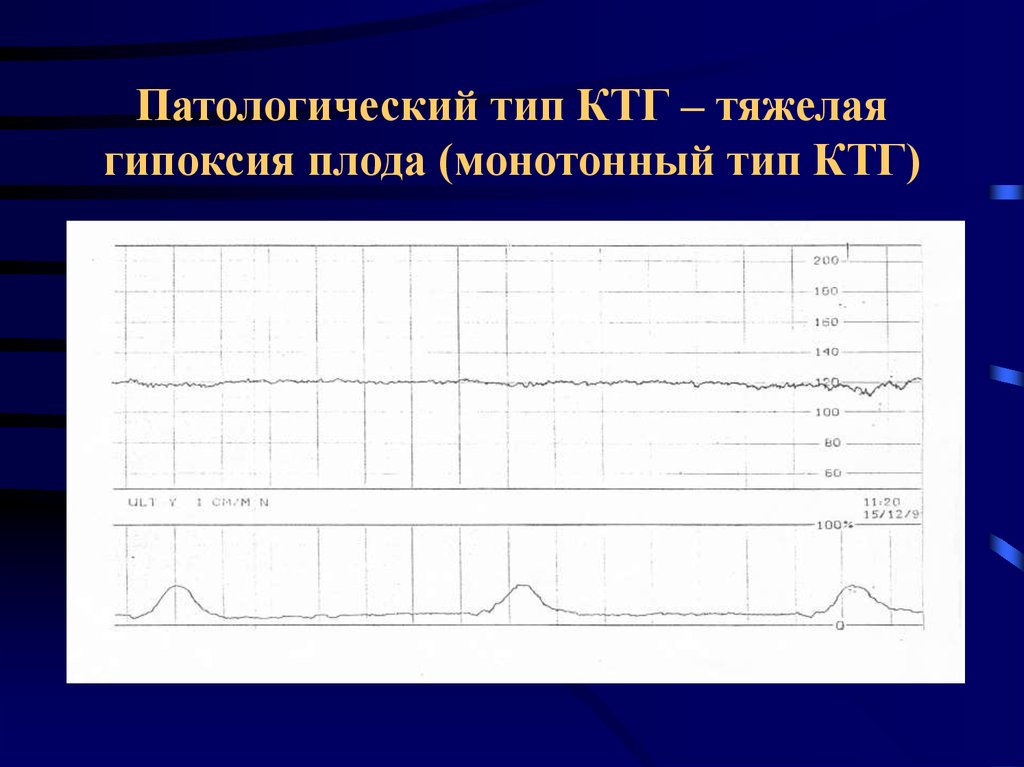 Низкий уровень кислорода может вызвать аноксические или гипоксические повреждения головного мозга ребенка, приводящие к перивентрикулярной лейкомаляции (ПВЛ) и церебральному параличу (ДЦП).
Низкий уровень кислорода может вызвать аноксические или гипоксические повреждения головного мозга ребенка, приводящие к перивентрикулярной лейкомаляции (ПВЛ) и церебральному параличу (ДЦП).
Независимо от того, возникают ли признаки кислородной недостаточности внутриутробно или после рождения, необходимо своевременное вмешательство и реанимационные процедуры, чтобы обеспечить адекватное снабжение ребенка кислородом и предотвратить гипоксию, повреждение головного мозга или смерть.
Некоторые факторы риска гипоксии плода в течение гестационного периода включают
- Крупный плод для гестационного периода/дети с высокой массой тела при рождении (макросомные)
- Матка содержит слишком много амниотической жидкости
- Таз матери слишком мал для родов (головно-тазовая диспропорция)
- Выделение мекония
- Многоплодие (двойня, тройня и т. д.)
- Проблемы при беременности – отслойка плаценты, предлежание плаценты, разрыв матки, обильное кровотечение
- Осложнения резус-фактора матери и плода
Младенцы подвергаются большему риску асфиксии во время родов и родоразрешения, когда мать находится под воздействием любых лекарств, особенно анестетиков или седативных средств, поскольку до момента рождения мать делится с плодом любыми веществами, которые находятся в ее крови ручей. Например, наркотические обезболивающие, вводимые женщине во время родов, могут оказывать респираторное воздействие на ребенка при рождении. Таким образом, поставщики медицинских услуг должны знать, что такие лекарства могут вызвать угнетение дыхания у ребенка и недостаточное потребление кислорода, если их не откорректировать.
Например, наркотические обезболивающие, вводимые женщине во время родов, могут оказывать респираторное воздействие на ребенка при рождении. Таким образом, поставщики медицинских услуг должны знать, что такие лекарства могут вызвать угнетение дыхания у ребенка и недостаточное потребление кислорода, если их не откорректировать.
У недоношенных детей может быть не полностью развита дыхательная система, которая могла бы обеспечить их организм достаточным количеством кислорода. Таким образом, если преждевременные роды неизбежны, медицинские работники должны знать о необходимости введения стероидов (например, бетаметазона) для созревания легких плода. Кроме того, медицинскому персоналу необходимо знать о возможной потребности в сурфактанте у недоношенных детей.
Продолжительные или проблематичные роды и роды могут подвергнуть плод риску таких состояний, как выпадение или повреждение пуповины, которые лишают плод адекватного снабжения кислородом. Затяжные роды также могут израсходовать запасы кислорода у ребенка, в результате чего ребенок становится более восприимчивым к гипоксии на заключительном этапе родов.
Роды с использованием акушерских инструментов, таких как вакуум-экстрактор или щипцы, сопряжены с повышенным риском травмирования ребенка и могут привести к состояниям, которые ограничивают поступление кислорода к мозгу и другим органам. Переношенные плоды более склонны к выделению мекония до рождения и подвержены риску аспирации липкого вещества, которое может блокировать дыхательные пути. У младенцев также может развиться пневмония после контакта с организмом Strep-B, который некоторые женщины несут в родовых путях. Любое другое состояние, при котором ребенок рождается с «тяжелой дыхательной недостаточностью», может привести к гипоксии, если дыхание не восстановится достаточно быстро.
Поскольку естественные роды и родоразрешение помогают плоду изгнать жидкость, которая находилась в легких во время беременности, у детей, родившихся с помощью кесарева сечения, могут возникнуть трудности с адаптацией к дыханию вне матки.
Осложнения
Дефицит кислорода может привести к гипоксии, когда ткани тела повреждаются из-за недостатка кислорода. Все органы тела подвержены повреждению из-за недостаточного снабжения кислородом, но когда мозг получает повреждение (гипоксическая ишемическая энцефалопатия, также известная как ГИЭ), могут возникнуть серьезные последствия. Ущерб от дефицита кислорода может привести к параличу, умственной отсталости, повреждению нервов, порокам сердца, нарушениям свертываемости крови, коме и даже смерти. Документально подтверждено, что 23% смертей новорожденных вызваны асфиксией или кислородным голоданием.
Все органы тела подвержены повреждению из-за недостаточного снабжения кислородом, но когда мозг получает повреждение (гипоксическая ишемическая энцефалопатия, также известная как ГИЭ), могут возникнуть серьезные последствия. Ущерб от дефицита кислорода может привести к параличу, умственной отсталости, повреждению нервов, порокам сердца, нарушениям свертываемости крови, коме и даже смерти. Документально подтверждено, что 23% смертей новорожденных вызваны асфиксией или кислородным голоданием.
Профилактика
Многие причины внутриутробной недостаточности кислорода почти невозможно обнаружить, а доступные методы лечения определенных обнаруживаемых причин не доказали свою эффективность. Во время беременности, если есть какие-либо аномалии органов, которые обнаруживаются на УЗИ или сонограмме, могут быть проведены дополнительные тесты для изучения частоты сердечных сокращений плода и общего состояния здоровья ребенка. Женщинам с семейным анамнезом врожденных дефектов, страдающим диабетом или подвергшимся воздействию токсинов (включая лекарства и лекарства), может быть рекомендовано пройти обследование на вероятность наличия у плода определенных хромосомных или генетических дефектов. Болезни матери и болезни во время беременности, которые лечатся соответствующим образом, могут снизить опасность неблагоприятного воздействия на растущий плод. Адекватный дородовой уход играет важную роль в снижении риска осложнений для здоровья как матери, так и ребенка.
Болезни матери и болезни во время беременности, которые лечатся соответствующим образом, могут снизить опасность неблагоприятного воздействия на растущий плод. Адекватный дородовой уход играет важную роль в снижении риска осложнений для здоровья как матери, так и ребенка.
Лечение
До 20% детей, рожденных с тяжелой церебральной гипоксией, не выживают, а от 20 до 25% становятся инвалидами. Для младенцев, рожденных с тяжелой гипоксически-ишемической энцефалопатией (ГИЭ), новые методы лечения, включающие охлаждающую терапию или гипотермию головы или тела, оказались успешными в уменьшении стойкого неврологического повреждения и предотвращении смерти от недостатка кислорода в мозге у ряда пациентов. Диагностика и лечение основных причин кислородного голодания играют важную роль в предотвращении дальнейшего повреждения. После рождения тщательное медицинское обследование и тщательное наблюдение в первые несколько дней жизни могут выявить любые проблемы, требующие немедленного лечения, чтобы предотвратить серьезные осложнения. Правильное информирование родителей о предупредительных признаках гипоксии, таких как цианоз, и точное описание симптомов, а также подробный семейный анамнез и записи дородового ухода могут привести к правильной диагностике причины гипоксии у младенца.
Правильное информирование родителей о предупредительных признаках гипоксии, таких как цианоз, и точное описание симптомов, а также подробный семейный анамнез и записи дородового ухода могут привести к правильной диагностике причины гипоксии у младенца.
Если у вашего ребенка диагностирован церебральный паралич, гипоксически-ишемическая энцефалопатия, перивентрикулярная лейкомаляция или внутрижелудочковое кровоизлияние, вы должны собрать свои медицинские записи, а также медицинские записи вашего ребенка и предоставить их для просмотра адвокату, имеющему опыт ведения дел о врачебной халатности. включая гипоксические травмы или кислородное голодание.
Гипоксия плода | Юристы по делам о врачебных ошибках в Сиракузах DeFrancisco & Falgiatano, LLP
Знающие адвокаты по родовым травмам, помогающие семьям в северной части штата Нью-Йорк
Часто дистресс плода обнаруживается по аномальному сердечному ритму плода. Он используется для описания того, что плод не получает достаточного количества кислорода во время беременности или родов. Плод может быть лишен достаточного количества кислорода по ряду причин, включая курение матери, низкий уровень кислорода в крови матери, выпадение пуповины или инфаркт плаценты. Иногда задержка внутриутробного развития плода вызывается или является следствием гипоксии плода. Если ваш ребенок получил родовые травмы из-за гипоксии плода, которая не лечилась должным образом или не лечилась врачом в Сиракузах, Рочестере или за его пределами, вы можете получить возмещение убытков от поставщика медицинских услуг. В DeFrancisco & Falgiatano наши юристы по гипоксии плода в Сиракузах гордятся тем, что обеспечивают надежное юридическое представительство по искам наших клиентов против небрежных поставщиков медицинских услуг.
Плод может быть лишен достаточного количества кислорода по ряду причин, включая курение матери, низкий уровень кислорода в крови матери, выпадение пуповины или инфаркт плаценты. Иногда задержка внутриутробного развития плода вызывается или является следствием гипоксии плода. Если ваш ребенок получил родовые травмы из-за гипоксии плода, которая не лечилась должным образом или не лечилась врачом в Сиракузах, Рочестере или за его пределами, вы можете получить возмещение убытков от поставщика медицинских услуг. В DeFrancisco & Falgiatano наши юристы по гипоксии плода в Сиракузах гордятся тем, что обеспечивают надежное юридическое представительство по искам наших клиентов против небрежных поставщиков медицинских услуг.
Заявления, связанные с гипоксией плода
И «асфиксия», и «гипоксия» используются для описания недостаточного поступления кислорода к ребенку до, во время или сразу после рождения. Признаки того, что ребенку не хватает кислорода, включают неравномерную или сниженную частоту сердечных сокращений плода и отсутствие движений. Существуют различные причины гипоксии плода. Во-первых, у матери есть заболевание, которое снижает уровень кислорода в ее крови. Другая проблема заключается в том, как плацента обеспечивает кислород.
Существуют различные причины гипоксии плода. Во-первых, у матери есть заболевание, которое снижает уровень кислорода в ее крови. Другая проблема заключается в том, как плацента обеспечивает кислород.
Однако в некоторых случаях имеет место врачебная ошибка, которая приводит к родовой травме или осложнению родов, например дистоции плеча, что снижает количество кислорода, которое получает ребенок. Например, врач может чрезмерно стимулировать матку слишком большим количеством питоцина. Медсестра может не контролировать артериальное давление матери. Или врач может не вызвать роды у матери с гестационным диабетом, что позволит ей переносить беременность, и плацента может перестать функционировать. Исходом может быть гипоксия плода. Признаки при рождении включают посинение кожи или бледность кожи, более низкую частоту сердечных сокращений, ослабленный мышечный тонус, более слабый крик, плохие рефлексы и затрудненное дыхание. Если вы заметили какой-либо из этих признаков, вам следует обратиться к адвокату по гипоксии плода в Сиракузах, который может расследовать ситуацию.
Если гипоксия плода не лечится должным образом, это может привести к повреждению головного мозга, церебральному параличу, когнитивным проблемам, гипоксически-ишемической энцефалопатии или даже смерти. Умеренная или тяжелая гипоксия плода существенно увеличивает риск развития у ребенка пожизненной инвалидности. Не существует лекарства от повреждения головного мозга, вызванного умеренной или тяжелой гипоксией, а затраты на лечение этих состояний непомерно высоки — часто намного больше, чем рассчитывают заплатить новые родители за новорожденного или ребенка. Семьи часто нуждаются в терапии, чтобы справиться с проблемами ухода за ребенком с когнитивными проблемами или повреждением головного мозга. Врача можно привлечь к ответственности, если врачебная ошибка привела к гипоксии плода и родовым травмам.
Если вам необходимо установить факт врачебной ошибки для возмещения ущерба после того, как у вашего ребенка развилась гипоксия плода, ваш адвокат по гипоксии плода в Сиракузах должен будет показать, что более вероятно, чем маловероятно, что имели место отношения между врачом и пациентом, врач или другой медицинский работник. поставщик медицинских услуг отклонился от принятых профессиональных стандартов, касающихся таких пациентов, как мать и ребенок, в определенном географическом районе, и это отклонение привело к травмам вашего ребенка. Когда врач не справляется с гипоксией плода должным образом и в соответствии с тем, как с этим справились бы другие медицинские работники, находящиеся в аналогичном положении, он может нести ответственность за ущерб.
поставщик медицинских услуг отклонился от принятых профессиональных стандартов, касающихся таких пациентов, как мать и ребенок, в определенном географическом районе, и это отклонение привело к травмам вашего ребенка. Когда врач не справляется с гипоксией плода должным образом и в соответствии с тем, как с этим справились бы другие медицинские работники, находящиеся в аналогичном положении, он может нести ответственность за ущерб.
Ущерб, который вы можете возместить от имени вашего ребенка, включает лечение, медицинское оборудование, лекарства, стоимость пожизненного и реабилитационного ухода, терапии, боли и страданий, а также потерю удовольствия от жизни. Вы также можете получить компенсацию за свой эмоциональный стресс, когда гипоксия плода приводит к серьезному эмоциональному стрессу у другого родителя ребенка и у вас.
Наймите юриста по гипоксии плода в Сиракузах или прилегающих районах
Рождение должно быть радостным временем.
