Гипотрофия 1 степени у новорожденных
Профилактика и терапия гипотрофии у детей
Гипотрофия у детей является разновидностью дистрофии – систематического нарушения режима питания.
Данная проблема особенно остро встречается в регионах с низким уровнем социально–экономического развития, однако, отдельные случаи имеют место быть и в развитых странах. Здесь речь идет о неблагополучных семьях с низким материальным достатком.
Каковы симптомы анорексии у детей? Узнайте об этом из нашей статьи.
Понятие и характеристика
Гипотрофия возникает в тех случаях, когда имеет место систематическое нарушение питания.
Патология может быть вызвана количественным голоданием, когда ребенку не хватает пищи, либо качественным, когда малыш, потребляя достаточное количество продуктов питания, недополучает витаминов и полезных веществ, необходимых для его развития.
Качественная гипотрофия развивается, например, при неправильном выборе искусственной смеси для кормления грудничка, неправильном и позднем введении прикорма. Количественная гипотрофия возникает при низкокалорийном рационе, недостаточном потреблении еды.
При гипотрофии отмечается отставание ребенка от нормальных показателей роста и веса, признанных для той или иной возрастной группы. Незначительное отставание не считается патологией, может являться индивидуальной особенностью телосложения ребенка.
О наличии заболевания можно говорить в том случае, когда недобор роста и массы тела превышает 10% от установленной нормы.
В этом случае страдают все органы и системы детского организма, так как, не получая достаточного количества питательных веществ, они не могут в полной мере выполнять свои функции. Нарушается не только физическое развитие ребенка, но и психическое, интеллектуальное.
к содержанию ↑Классификация заболевания
Выделяют 3 степени развития гипотрофии у ребенка:
- Гипотрофия первой степени обычно проявляется в виде ухудшения аппетита, когда ребенок время от времени отказывается от еды. Показатели роста и веса отклоняются от нормы в меньшую сторону незначительно. У некоторых детей на фоне данного недуга развивается анемия или рахит. Кожные покровы – слегка бледные.
- Вторая степень характеризуется значительным отставанием в весе (20-30% от нормы) и роста (на 3-4 см. ниже), плохим аппетитом, отсутствием подвижности, депрессивным настроением, плохим аппетитом. Кожные покровы ребенка бледные, холодные (особенно в области конечностей). Отмечается снижение мелкой моторики рук, отставание в психическом развитии.
- При третьей степени развития гипотрофии отмечается отставание в весе свыше 30% от нормы, в росте – на 10 и более см. Ребенок часто плачет, у него отмечается сонливость, апатия. Худоба имеет ярко выраженный характер. Кожные покровы приобретают сероватый оттенок. Кожа и слизистые оболочки организма сухие, бледные. Около губ возникают микротрещины. У таких детей значительно снижен иммунитет, вследствие этого инфекционные и вирусные заболевания – обычное явление.
Гипотрофия может быть врожденной, либо приобретенной.
Врожденная форма патологии развивается еще во внутриутробном периоде жизни ребенка, вследствие тяжелого течения беременности, угрозы ее прерывания, неправильного образа жизни будущей мамы.
Приобретенная гипотрофия развивается уже после появления малыша на свет в результате недостаточного (или неправильного) кормления, наличия тех или иных инфекционных заболеваний, аномалии развития внутренних органов, нарушения их функциональности.
Причины развития и группы риска
Врожденная гипотрофия у детей возникает вследствие таких неблагоприятных моментов ка
www.babysovet.ru
1. Гипотрофия. Детские болезни: конспект лекций
Гипотрофия – это хроническое расстройство питания, проявляющееся различной степенью потери массы тела.
Этиология, патогенез. Заболевание полиэтиологичное. Различают врожденную (пренатальную) и приобретенную (постнатальную) гипотрофию. Врожденная гипотрофия прежде всего обусловлена заболеваниями матери или связана с внутриутробной гипоксией, инфекцией плода, геномными и хромосомными мутациями. Среди причин приобретенных гипотрофий выделяют экзогенные и эндогенные.
К экзогенным причинам относятся алиментарные факторы (количественный недокорм при гипогалактии, пилоростеноз и пилороспазм или качественный недокорм при использовании несоответствующих возрасту смесей, позднее введение прикорма и т. д.), инфекционные факторы, внутриутробные генерализованные инфекции, инфекции желудочно-кишечного тракта, токсические факторы, лекарственные отравления (гипервитаминоз D и др.), анорексия вследствие психогенной и другой депривации, когда ребенок не получает достаточного внимания, ласки, прогулок, массажа, недостатки ухода, режима, воспитания и т. д. К эндогенным причинам гипотрофии могут быть отнесены пренатальные энцефалопатии разного генеза, бронхолегочная дисплазия, наследственные аномалии обмена веществ и иммунодефицитные состояния, пороки развития желудочно-кишечного тракта и других органов, поражения ЦНС, эндокринные заболевания, психопатии, неврозы и т. д.
В основе патогенеза гипотрофии лежит снижение утилизации пищевых веществ с нарушением процессов переваривания, всасывания и усвоения их под воздействием различных факторов. Различают I, II и III степени тяжести гипотрофии.
Клиника. Гипотрофия I степени проявляется потерей массы тела не более чем на 20% от долженствующей по возрасту. Бледность кожных покровов и слизистых оболочек. Истончается подкожный жировой слой на животе, понижаются тургор и эластичность тканей.
Кривая нарастания массы тела уплощена. Рост ребенка не отстает от нормы. Другие показатели, как правило, в пределах нормы или слегка снижены.
При гипотрофии II степени потеря массы тела составляет 25 – 30% по сравнению с возрастной нормой. Подкожный слой сохраняется только на лице, особенно истончен на животе и конечностях. Кожные покровы сухие, бледные, дряблые, кожа легко собирается в складки, кое-где свисает, тургор тканей снижен. Наблюдается отставание в росте, снижается аппетит, ребенок становится слабым, раздражительным, крикливым, пласкивым, утрачивает приобретенные ранее навыки, нарушается терморегуляция, ребенок быстро охлаждается или перегревается. Кривая нарастания массы тела плоская.
Индекс упитанности Чулицкий равен 1 – 10. Стул неустойчивый: «голодный» стул (скудный, сухой, обесцвеченный, с резким и неприятным запахом) сменяется диспепсическим (зеленого цвета с непереваренными частицами пищи, со слизью).
При гипотрофии III степени потеря массы тела составляет более 30% от долженствующей до возрасту. Нарастание массы тела отсутствует, ребенок значительно отстает в росте. Внешне – крайняя степень истощения, ребенок напоминает скелет, обтянутый кожей. Кожные покровы бледно-серого цвета, сухие, конечности холодные, полностью отсутствует подкожный жировой слой. Кожная складка не расправляется, эластичность отсутствует. Слизистые оболочки бледные, сухие, во рту – элементы кандидозного стоматита (молочницы).
Индекс упитанности Чулицкий отрицательный. Дыхание поверхностное, тоны сердца приглушены, артериальное давление снижено.
Температура тела понижена, отмечаются периодические подъемы до субфебрильных цифр, отсутствует разница между подмышечной и ректальной температурой. Инфекционные процессы протекают малосимптомно. Нередко имеются признаки подостротекущего рахита.
Живот растянут, вздут, или контурируются петли кишечника. Стул неустойчивый, чаще запор, чередующийся с мыльно-известковым стулом. Ребенок резко отстает в росте.
Диагноз гипотрофии обычно не представляет трудностей. Значительно труднее выяснить причины гипотрофии.
Лечение больных должно быть комплексным и включать мероприятия, направленные на устранение или коррекцию причинно значимых факторов, диетотерапию, назначение общеукрепляющих процедур, ферментов и симптоматических средств, ликвидацию очагов инфекции, витаминотерапию. Во всех случаях при назначении диеты необходимо выяснить толерантность к пище. В период усиленной пищевой нагрузки нужен копрологический контроль.
При гипотрофии I степени количество белков и углеводов обычно рассчитывают на 1 кг массы тела, долженствующей по возрасту, а жиров – на 1 кг существующей массы тела.
При гипотрофии II степени установление толерантности к пище проводят в течение 3 – 5 дней. Назначают, как правило, грудное молоко или кислые смеси (кефир, ацидофильную смесь «Малютка», биолакт и др.).
Расчет вначале ведут на существующую массу тела ребенка, затем на приблизительно долженствующую (существующая + 20) и лишь потом на долженствующую. Через 3 – 4 дня постепенно увеличивают белковую нагрузку, затем – углеводную и в последнюю очередь – жировую.
При гипотрофии III степени предпочтительно диетотерапию начинать с введения грудного молока каждые 2 ч по 20 – 30 мл. Доведя количество пищи до 50 мл, уменьшают число кормлений. Порядок увеличения нагрузки белками, углеводами и жирами такой же, как и при гипотрофии II степени, но более постепенный. Толерантность к пище выясняется в течение 2 недель.
При гипотрофии II и III степени недостающее количество жидкости, питательных веществ и электролитов вводят в/в капельно: 5 – 10%-ный раствор глюкозы, изотонический раствор хлорида натрия, раствор Рингера, белковые гидролизаты, альбумин, протеин (альбумин 3 – 5 мл/кг; гемодез до 15 мл/кг, но не более 200 мл; реополиглюкин 3 – 8 мл/кг и др). Показано проведение инсулинглюкозотерапии (п/к 1 ЕД инсулина на 5 г вводимой глюкозы).
Лечение гипотрофии II – III степени необходимо проводить в стационаре. При наличии очагов инфекции назначают антибиотикотерапию (избегать нефро-, гепато– и ототоксичных препаратов), при необходимости проводят хирургическое вмешательство. Широко используют ферментотерапию, витаминотерапию.
Из стимулирующих средств назначают апилак, ?-глобулин, альбумин, плазму, трансфузии крови. В ряде случаев целесообразно применять анаболические гормоны (ретаболил – 1 мг/кг 1 раз в 2 недели и др.). Показаны массаж и ЛФК, пребывание на свежем воздухе. Прогноз зависит от причины, приведшей к гипотрофии, и возможностей ее устранения. При первичной гипотрофии III степени прогноз всегда серьезен; летальность составляет до 30%.
Профилактика. По возможности обеспечение естественного вскармливания, лечение гипогалактии, рациональное вскармливание, ранняя диагностика заболеваний новорожденных и детей грудного возраста.
Поделитесь на страничкеСледующая глава >
med.wikireading.ru
Дистрофия у детей (гипотрофия 1 2 3 степени) лечение
Дистрофия у детей (гипотрофия) — это хроническое расстройство питания, одним из основных проявлений которого служит постепенно развивающееся истощение ребенка. Различают легкую и тяжелую формы дистрофии. Отчетливую границу между этими формами часто определить трудно. Далеко зашедшая форма дистрофии называется атрофией.
Этиология и патогенез. Причины, вызывающие развитие дистрофию у детей, очень многообразны. Она может быть обусловлена внешними и внутренними факторами. Наиболее частая причина (внешний фактор) — недостаточное питание как в количественном, так и в качественном отношении. Количественный недостаток пищи часто связан с недоеданием и может быть с первых дней жизни ребенка (недостаток молока у матери, наличие тугой молочной железы или плоских и втянутых сосков, вялое сосание). Недостаточно активное сосание чаще наблюдается у недоношенных детей, а также родившихся в асфиксии и с внутричерепной родовой травмой. Получению достаточного количества пищи могут мешать всевозможные врожденные пороки развития (незаращение верхней губы и твердого нёба, пилоростеноз и др.). Гипотрофия развивается и в результате недостатка или отсутствия одной из важных составных частей пищи (например, белка, витаминов, солей), при нарушении их правильного соотношения. Качественные погрешности в питании чаще бывают при смешанном и искусственном вскармливании. Большое значение имеют неблагоприятные условия внешней среды (несоблюдение санитарно-гигиенического режима, недостаток воздуха, света и пр.), неправильности ухода. Встречаются дети, у которых дистрофия развилась в основном в результате отсутствия аппетита под влиянием неправильного введения прикорма, лекарств, при насильном кормлении. Инфекции и хронические заболевания способствуют развитию дистрофии вследствие нарушения обмена веществ и деятельности регуляторных механизмов. При всех перечисленных обстоятельствах пища, поступающая в организм, не покрывает его потребностей; в результате расходуются собственные запасы ребенка, что и приводит к истощению. При голодании извращается деятельность всех систем организма, развивается нарушение всех видов обмена. У таких детей снижена сопротивляемость организма и они имеют склонность к всевозможным заболеваниям, которые протекают у них тяжело и часто бывают причиной смерти.
Клиника. Основное проявление дистрофии (гипотрофии) —уменьшение подкожного жирового слоя в первую очередь на животе, затем на груди, спине, конечностях и позднее на лице. Происходит. замедление и даже остановка прибавления в весе, он становится меньше нормального.
Различают три степени гипотрофии. Гипотрофия 1 степени характеризуется отставанием в весе на 10 — 15%, но ребенок имеет нормальный рост. Отмечается уменьшение подкожного жирового слоя на животе и частично на конечностях. Цвет кожи остается нормальным или несколько бледным, общее состояние не нарушается.
При гипотрофии 2 степени вес ребенка отстает от нормы на 20—30%, имеется и небольшое отставание в росте (на 1—3 см). Подкожный жировой слой уменьшается всюду. Ребенок бледен, тургор тканей снижен, кожа собирается в складки, мышцы дряблые. Нарушаются общее состояние, сон, снижается аппетит, настроение становится неустойчивым, ухудшается или задерживается развитие статических и двигательных функций.
Гипотрофия 3 степени характеризуется снижением веса более чем на 30%, выраженным истощением и отставанием в росте. Подкожный жировой слой отсутствует, глаза западают, на лбу появляются морщины, подбородок заострен, лицо старческое. Мышцы дряблые, живот втянут, большой родничок западает, конъюнктива и роговица глаз склонны к высыханию и изъязвлению, Дыхание поверхностное, замедленное, пульс слабый, тоны сердца приглушены. Аппетит снижен, но отмечается жажда, склонность к поносам. Мочеиспускание урежено. Развивается гипохромная анемия, при резком сгущении крови повышается гемоглобин и количество эритроцитов. Дети угнетены, голос афоничный, задерживается развитие статических и двигательных умений, речи.
Диагноз дистрофия у детей (гипотрофии) устанавливается на основании анамнеза, внешнего вида ребенка, данных клинического обследования, веса, роста.
Лечение гипотрофии — комплексное с учетом индивидуальных особенностей ребенка, условий, при которых развилось заболевание. При тяжелых формах — симптоматическая, патогенетическая и стимулирующая терапия. Особенно важно правильно назначить питание. Так, при гипотрофии 1 степени необходимо прежде всего назначить ребенку питание из расчета на тот вес, который должен быть у него соответственно возрасту. При недостатке грудного молока у матери назначают докорм донорским молоком или смесями. При искусственном вскармливании временно назначают женское молоко и смеси.
При гипотрофии 2 степени женское молоко или кислые смеси назначают из расчета 2/3 или % от количества, необходимого для данного возраста ребенка (см. Вскармливание детей). Если вес ребенка снижен на 20%, то общее количество пищи рассчитывают на фактический вес. Если больше чем на 20%, то расчет ведут на средний вес, т. е. на фактический плюс 20% от него. Недостаток объема пищи пополняют фруктовыми и овощными отварами, 5% раствором глюкозы, соками. Число кормлений увеличивается до 7—8 раз в сутки.
Через 5—7 дней при улучшении состояния ребенка количество пищи повышается, но калораж не должен превышать 130—150 кал на 1 кг веса тела. При необходимости проводят коррекцию белками, углеводами и (осторожно) жирами.
Особенно осторожно назначают питание при гипотрофии 3 степени. Суточный расчет питания производят на средний вес между долженствующим и фактическим. В первые дни лечения независимо от возраста назначают только половину необходимого количества и только женское молоко. При невозможности обеспечить ребенка достаточным количеством женского молока дают кислые смеси. Недостаток объема пищи пополняют за счет жидкости. Увеличение суточного количества пищи проводят очень осторожно, даже при явной тенденции к улучшению. Калораж на фактический вес не должен превышать 180 кал на 1 кг веса тела. Все дети с гипотрофией нуждаются в витаминах и ферментах. Для улучшения аппетита назначают желудочный сок по 1/2—1 чайной ложке 5 раз в день или 1% раствор разведенной соляной кислоты с пепсином перед кормлением, панкреатин по 0,2 г 2 раза в день через час после еды в течение 7—10 дней. Показано назначение анаболических гормонов (см. Анаболические стероиды). Мероприятия по борьбе с обезвоживанием проводятся, как при токсической диспепсии (см. Диспепсия у детей). В тяжелых случаях рекомендуется переливание плазмы и крови.
Профилактика. Правильная организация общего режима и вскармливания.
Прогноз зависит от степени заболевания, реактивности и своевременности лечения.
www.medical-enc.ru
Три степени гипотрофии и способы их определения
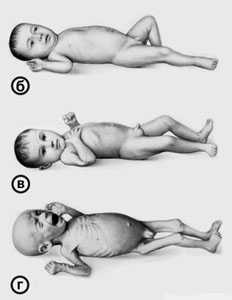 Гипотрофия — это нарушение питания, которое относится к дистрофии и характеризуется снижением трофики тканей, роста и массы тела ребенка. При гипотрофии нарушаются обменные процессы, которые приводят к отставанию в физическом развитии детей.
Гипотрофия — это нарушение питания, которое относится к дистрофии и характеризуется снижением трофики тканей, роста и массы тела ребенка. При гипотрофии нарушаются обменные процессы, которые приводят к отставанию в физическом развитии детей.
В зависимости от времени возникновения различают врожденную и приобретенную формы гипотрофии, а общая частота появления колеблется в пределах 3− 5% от всех детских заболеваний.
Как определить степень гипотрофии?
Степени гипотрофии означают, насколько выражены симптомы, и какой дефицит веса имеется по отношению к росту ребенка. Так, например, рожденному ребенку ставят диагноз «гипотрофия 1 степени» у новорожденных, если он родился в сроке беременности свыше 38 недель, имеет вес тела 2800 г. и менее, а длину тела — меньше 50 см. Если у ребенка имеется приобретенная форма гипотрофии, то высчитывают так называемой «индекс похудения» или индекс упитанности по Чулицкой (профессор кафедры университета физической культуры, г. Санкт-Петербург).
ИУЧ (индекс упитанности Чулицкой) — это сумма окружности плеча, бедра и голени, из которой отнимают длину тела ребенка. Расчеты проводят в сантиметрах, а у нормальных детей в возрасте до года этот показатель равен 25−30 см. Если у детей развивается гипотрофия, то этот индекс снижается до 10−15 см, что говорит о наличии гипотрофии 1 степени.
Дефицит массы тела также рассчитывается по формуле, которая есть у всех педиатров. Таблица содержит показатели веса, который должен прибавляться помесячно:
- 1 месяц после рождения — 600 г.
- 2 и 3 месяцы — по 800 г.
- 4 месяц — 750 г.
Расчет пятого и всех последующих месяцев равен показателю предыдущего веса минус 50 г.
При измерении степени гипотрофии сравнивается фактический вес ребенка и тот, который высчитывается по таблице согласно возрасту. Например, ребенок родился с весом 3500 г, а в возрасте 2 месяца весит 4000 г. Фактический вес должен быть 3500+600+800=4900 г. Дефицит составляет 900 г, который в процентах составляет 18%:
4900 г — 100%
900 г — X%
Х = (900 х 100) / 4900 = 18%
- Гипотрофия 1 степени — ставится при дефиците веса от 10% до 20%.
- Гипотрофия 2 степени — ставится при дефиците веса от 20% до 30%.
- Гипотрофия 3 степени — ставится при дефиците веса от 30% и выше.
Признаки 1 степени гипотрофии
Каждая степень гипотрофии имеет свою клиническую картину, признаки и характерные симптомы, по которым тоже можно определить стадию развития заболевания.
Признаки, характерные для гипотрофии 1 степени, следующие:
- ИУЧ составляет 10−15 см.
- Подкожная жировая прослойка исчезает на животе.
- Складки кожи дряблые и расправляются медленно.
- Упругость мягких тканей снижается.
- Мышцы становятся вялыми.
- Масса тела ниже нормального веса на 10−20%.
- Нет отставания в росте.
- Самочувствие ребенка не страдает и психика не нарушена.
- Ребенок часто болеет инфекционными и другими заболеваниями.
- Наблюдается небольшое нарушение пищеварения (срыгивание).
- Появляются раздражительность и нарушение сна.
- Ребенок становится беспокойным и быстро устает.
Лечение такой степени гипотрофии не представляет сложностей, а нормализовать вес можно при восстановлении режима (весь объем пищи делить на 7−8 приемов) и рациона питания. В рационе преобладают углеводы, каши, фрукты, овощи.
Признаки 2 степени заболевания
Гипотрофия 2 степени характеризуется следующими симптомами и признаками:
- ИУЧ становится менее 10 и до нуля.
- Жировой слой отсутствует практически на всей площади тела.
- На коже появляются провисания и дряблость.
- Отчетливо видны суставы и кости.
- Имеется снижение или отсутствие аппетита.
- Рвота, тошнота и частое срыгивание пищи.
- Нерегулярный и неустойчивый стул, а в кале имеются остатки непереваренной еды.
- Признаки авитаминоза — сухость волос, ломкость и истончение ногтей, трещины в уголках рта.
- Дефицит веса достигает 20−30%.
- Наблюдается отставание роста.
- Симптомы со стороны нервной системы — вялость, беспокойство, быстрая утомляемость, крикливость, раздражительность, нарушение сна.
- Нарушение процесса терморегуляции (ребенок быстро перегревается и охладевает).
- Инфекционными болезнями малыш болеет часто и подолгу.
Лечение такой степени гипотрофии можно проводить как в домашних условиях, так и в условиях стационара. Для лечения увеличивают количество кормлений и уменьшают порции еды. Из медикаментозных средств назначают биостимуляторы, витамины, минералы, ферменты.
Признаки 3 степени гипотрофии у детей
Эта степень считается тяжелой, так как все симптомы только ухудшаются, а без своевременного лечения приводят к летальному исходу у детей. Ко всем вышеописанным признакам прибавляются признаки нарушения деятельности всех органов и систем:
- Дефицит веса составляет 30% и больше.
- Отставание в росте.
- Отсутствие подкожной жировой клетчатки.
- Наблюдаются нарушение сердечного ритма и работы сердца.
- Нарушение дыхания.
- Задержка умственного развития.
- Атрофия мышц и складчатость кожи.
- Симптомы анорексии.
- Нарушение терморегуляции и снижение давления.
Лечение такой степени гипотрофии нужно проводить только в стационаре, так как нарушена работа обменных процессов и деятельность всех органов и систем. Медикаментозное лечение включает внутривенное переливание крови, плазмы, раствора глюкозы, гормонов, а также лечение ферментами, витаминами, микроэлементными составами.
tvoelechenie.ru
Лечение гипотрофии 1, 2, 3 степени.
О хронической недостаточности питания у детей раннего возраста или гипотрофии говорят, когда масса тела грудного ребенка «отстает» от его роста и ее значение меньше, чем необходимо для соответствующего возраста. Болезнь характеризуется истощением детского организма, уменьшением подкожно-жирового слоя. Ребенок «тает» на глазах: проявляется худоба, отмечаются вялость мускулатуры, бледность кожи, нарушение теплового обмена.
Существуют три степени заболевания: при 1-й степени гипотрофии потеря веса равна 20% от нормы, 2-я степень — до 40%, 3-я степень — более 40%. При этом врачи выделяют врожденное и приобретенное заболевание.
Гипотрофия новорожденных
Врожденная гипотрофия новорожденных является следствием нарушения развития плода в результате различных осложнений беременности (токсикозы, угроза выкидыша, нефропатия, многоводие, острые заболевания и обострения хронических болезней во время беременности и пр.), патологических изменений плаценты и пуповины, внутриутробного инфицирования.
Немаловажную роль в причине появления заболевания играют неправильное питание беременной женщины, физические и нервно-психические перегрузки, несоблюдение режима дня, вредные факторы на производстве, употребление алкоголя и курение. В результате нарушается доставка плоду кислорода и питательных веществ от материнского организма, что и ведет к развитию болезни.
Приобретенная гипотрофия новорожденного возникает, как правило, при неправильном вскармливании ребенка, вследствие острых и хронических заболеваний желудочно-кишечного тракта, в первую очередь, инфекционных, в результате дефектов ухода, режима и воспитания. Все это приводит не только к недостаточному поступлению в организм малыша белков, жиров, углеводов, энергетических веществ, но и к плохому их усвоению.
Лечение гипотрофии
Комплексное лечение гипотрофии включает в себя общий массаж, лечебную гимнастику, воздушные ванны, диету, хвойные ванны, УФ-облучение.
Первостепенную роль в лечении гипотрофии играет правильно подобранная диетотерапия. Она обязательно должна быть индивидуальной и зависеть от тяжести заболевания. Сложность вскармливания ребенка с гипотрофией состоит в том, что для успешного излечения малышу необходимо повышенное количество основных пищевых веществ.
В то же время устойчивость желудочно-кишечного тракта больного ребенка к пищевым нагрузкам снижена, и при усиленном питании легко может наступить полное расстройство пищеварения, что еще более усугубит тяжесть заболевания. Поэтому диетотерапия должна назначаться только врачом-педиатром. Задача же родителей — строго выполнять все его рекомендации.
При 1-й степени гипотрофии ребенок может находиться дома. Ему следует давать суточный объем такой пищи, которую он должен был бы получать при нормальной для своего возраста массе тела, но не за шесть, а за семь приемов. Сцеженное грудное молоко или молочную смесь рекомендуется подслащивать: чайная ложечка сахара на 200 мл готовой смеси. Если ребенок уже получает каши, немного сахара кладут и туда. Во фруктовый прикорм хорошо ввести бананы. Врач назначает витамины и ферменты.
Детей со 2 — 3 -й степенью заболевания помещают в стационар на время, пока организм не приспособиться нормально переносить пищу. Это достигается уменьшением объема еды и увеличением количества кормлений. Одновременно проводятся: медикаментозное лечение (стимуляторы обмена,ферменты, витамины) и внутривенные вливания компонентов крови. После этого дети начинают получать обезжиренное молоко. Со временем, если позволяют возраст и состояние, в их рацион вводят творог, мясо, желток, рыбу. Если этот этап проходит хорошо, диету немного дополняют сахаром и кашей, а затем сливками и сливочным маслом. Следить за количеством и характером пищи при тяжелых гипотрофиях должен врач.
В больнице малыши находятся в светлых просторных помещениях, по возможности в отдельных палатах-боксах с регулярно кварцуемым подогретым, но не перегретым воздухом. При отсутствии лихорадки и при наличии теплой погоды несколько раз в день проводятся прогулки на улице или на веранде. Ребенка нужно как можно чаще держать на руках; обязательны гимнастика и массаж; в случае отсутствия противопоказаний, детей купают в теплой воде.
Признаками эффективного лечения гипотрофии являются появление у ребенка положительных эмоций, нормализация аппетита, а также состояния кожи и мягких тканей, ежедневное увеличение массы тела на 20-25 г, восстановление утраченных двигательных и психических навыков и приобретение новых, и кроме того, улучшение процесса переваривания пищи.
Профилактика гипотрофии — это:
- своевременное выявление и лечение болезней беременной;
- естественное вскармливание;
- раннее лечение недостаточности грудного молока;
- правильное питание в соответствии с возрастом;
- достаточная витаминизация пищи;
- профилактика рахита, лечение анемий, инфекционных заболеваний органов дыхания, пищеварения, почек, гормональных болезней.
diet-clinica.ru
7) Гипотрофия I степени. Клиника, диагностика, лечение
Гипотрофия – хр рас-во питания с дефицитом массы тела.
М на 10-20% от должной (или 10-25 цинтиль). Истончение ПЖК на всех участках тела, прежде всего на животе. Индекс упитанности Чулицкой 10-15. Жировая складка дряблая, тургор тканей и тонус мышц снижены. Бледность кожи и слизистых, снижение упругости и эластичности кожи. Кривая нарастания массы тела уплощена. Общее состояние удовл. Психомоторное развитие соответствует возрасту, но есть раздражительность, беспокойство, легко утомляется, сон нарушен, склонность к срыгиваниям. Длина тела не отстает. Аппетит не нарушен или снижен. Стул не изменен. Секреторная и ферментативная ф-ии желудка и кишечника нормальны или умеренно снижены. Дисбактериоз отсутствует или умеренный 1 степ.
ОВ: гипераминоацидурия, белок плазмы в норме, ухудшение всасывания жира. Снижение в сыворотке общих липидов, повышение свободных ЖК. Гиперкетонемия, ФЛ – норма. Умеренное усиление ПОЛ. Умеренная гипо-Na-емия, гипо-К-емия. Умеренное нарушение фосфорилирования вит гр В.
Диагностика: толщина кожной скалдки. Голодный стул – скудный, сухой, обесцвеченный, комковатый, с гнилостным запахом. Моча пахнет аммиаком. Диспептический стул – зеленый, слизь, лейкоциты, внеклеточный крахмал, перевариваемая клетчатка, ЖК, нейтр жир, мышечные волокна.
Лечение: 1.выявление причин и попытка их устранения.
2.Диетотерапия: на начальных этапах использовать легкоусвояемую пищу (женское молоко, адаптир смеси, лучше ацидофильные), более частые кормления (7 раз), контроль питания (учет кол-ва съеденного, жидкости, стул, диурез, копрограмма). Период выяснения толерантности к пище: 1-2 дня. Выясняют переносимость продуктов. Суточный объем еды – 2/3 от должного по массе тела. Калораж 100-105 ккал/кг/сут. Белка 2 г/кг/сут. Ребенок с 1 дня должен начать прибавлять массу. Питье – глюкозо-солевые р-ры. Постепенно увеличивают на 10-20 мл на кормление объем смеси (доводя до должного по массе). Промежуточный период: добавить лечебные смеси (до 1/3 объема еды), которые содержат много пищевых ингредиентов, чтоб снизить число кормлений. Признаки эффективности: улучшение настроения, аппетита, состояния кожи, увеличение массы на 25-30 г ежедневно, восстановление психо-моторного статуса. Уже можно вводить прикормы, если они положены по возрасту. Период усиленного питания: 140-160 ккал/кг/сут. Белок 3.5-4 г/кг. Возможно возникновение транзиторного тубулярного дистального ацидоза, потливость – назначить натрия гидрокарбоната 2-3 ммоль/кг/сут внутрь и снизить белок.
3.организация ухода. Возможно лечение на дому. Теплое, светлое помещение, прогулки, чаще брать на руки, ежедневные теплые ванны. Массаж, гимнастика.
4.выявление очагов инф и их санация.
5.коррекция дисбактериоза. Бифидумбактерин или бификол на 3нед
6.Ферментотерапия. Абомин, фестал, мезим, если в копрограмме есть нейтральный жир и ЖК, то назначить креон, панзинорм.
7.Витаминотерапия. Сначала паренетеально, а затем внутрь.
8.Стимулирующая терапия. Курсы апилака, дибазола, пентоксила, женьшения и др. Карнитин.
9.Симптоматическая терапия. При анемии – фолиевая к-та, преп железа. Седативные средства при возбудимости. УФО, т.к. часто имеется рахит.
studfiles.net
Гипотрофии | Справочник заболеваний
Гипотрофии — расстройство питания ребенка раннего возраста, который характеризуется остановкой или замедлением нарастания массы тела, прогрессирующим истончением подкожной основы, нарушениями пропорций тела, расстройствами функции пищеварения и обмена веществ, снижением специфических и неспецифических защитных сил организма, склонностью к развитию других заболеваний, задержкой физического и нервно-психического развития.Причина возникновения и патогенез гипотрофий
Причиной гипотрофии следует считать недостаток одного, нескольких или и многочисленных питательных веществ, необходимых для нормального функционирования детского организма, его роста и развития.Клинические проявления гипотрофий
Гипотрофия I степени диагностируют редко
Гипотрофия I степени диагностируют редко, поскольку общее состояние ребенка остается удовлетворительным. Клинические симптомы: голодание (беспокойство, прерывистый сон, проявление «жадности» до еды, жидкий стул во время кормления в первом полугодии жизни), легкая бледность кожных покровов, истончение подкожной клетчатки на животе и туловище. Толщина кожной складки на уровне пупка достигает 0,8-1 см. Умеренно снижаются эластичность кожи и тургор тканей. Масса тела уменьшается на 10-20%, кривая нарастания массы уплощена; рост не отстает от нормы. Массо-ростовой коэффициент равен 56-60 (в норме — превышает 60), искажается индекс пропорциональности, снижается до 10-15 индекс упитанности (в норме — 20-25). Интерес ребенка к окружающему сохраняется, психомоторное развитие соответствует возрасту. Иммунологическая реактивность и толерантность к пище, как правило, не меняются. Из биохимических параметров выразительным являются изменения в белковом спектре сыворотки крови (гипоальбуминемия, диспротеинемия, снижение альбумин глобулинового коэффициента до 0,8). Остальные показатели в норме или незначительно изменены. У 40% детей с гипотрофией отмечают признаки рахита I и II степени, у 39% — дефицитной анемии, конечно легкой формы.Гипотрофия II степени
Гипотрофия II степени характеризуется отчетливыми изменениями всех органов и систем. Аппетит у таких детей плохой, а при насильственном кормлении появляется рвота, они вялые или беспокойные, безразличны к окружающему, игрушек, сон нарушен. Заметное отставание в моторном развитии: ребенок не держит голову, не сидит, не встает на ножки, не ходит или перестает ходить. Вследствие глубоких нарушений обменных и регуляторных процессов нарушается монометричнисть (колебания температуры тела в течение дня превышает 1 ° С). Выраженное похудание, подкожная основа отсутствует или незначительна втуловище, конечностях. Толщина кожной складки на Репное пупка составляет 0,4-0,5 см, индекс Чулицькои уменьшается до 10-0, индекс пропорциональности изменен, массо-росиовий коэффициент ниже 56; ребенок отстает в массе на 20-30 в ихкти — на 2 — 4 см. Кривая массы неправильного типа, кожа бледная или бледно-серой окраски, отмечаются ИИ сухость, шелушение (проявления полигиповитаминоза), значительное снижение эластичности (легко собирается в складки и медленно расправляется). Тургор тканей вялый, тонус мышц снижен, а сами мышцы при отсутствии дегидратации гипотонические. Волосы тусклые, редкое. Толерантность к пище снижена, активность ферментов, и прежде всего тех, которые участвуют в гидролизе и всасывании, резко снижена. В связи с полиферментопатиею меняются стул. Сначала они могут быть так называемыми холодными — мизерными, обесцвеченными, комочками, с гнилостным зловонным запахом дальнейшем переходить в частые, редкие из зеленой окраской и большим количеством слизи, наличием внеклеточного крахмала, непереваренной клетчатки, жирных кислот, нейтрального жира, а в конце первого года — с включением мышечных волокон. Проявляют дисбактериоз разной степени. Моча пахнет аммиаком. При преимущественно углеводном питании (каши) стул жидкие, пенистые, желтые с зеленым оттенком, имеют выраженную кислую реакцию (брожения), содержащие слизь, внеклеточного крахмала, жирных кислот, нейтрального жира. Гнилостные испражнения присущи так называемой молокомании, когда меню ограничено в основном молоком и его продуктами (творог). Они плотные, крихтоподибни, сирогнильного цвета, щелочной реакции, зловонного запаха.При гипотрофии II степени возникают изменения в сердечно-сосудистой системе, органах дыхания, печени. Развивается полигландулярная недостаточность. Большинство детей с этой формой расстройства питания болеют рахитом, каждый второй ребенок — анемией. Наблюдаются различные нарушения белкового, жирового, углеводного, водно-электролитного и витаминного обменов. Резко снижается иммунологическая реактивность. Такие дети часто болеют пневмонией, отитом, пиелонефритом, сепсис. Причем эти заболевания на фоне гипотрофии протекают малосимптомно, атипично; конец их часто неблагоприятный.
Гипотрофия III степени (атрофия, маразм)
Гипотрофия III степени (атрофия, маразм) характеризуется крайней степенью истощения у детей раннего возраста. Каждый третий ребенок с такой недостаточностью питания родился недоношенным, с пренатальной гипотрофией. Аппетит отсутствует, большинство малышей отказывается от еды, а некоторые из них — от жидкости. Они вялы, апатичны, не интересуются окружающим; активные движения резко ограничены или отсутствуют. Лицо выражает страдание, а в претсрминальний период — безразличие. Резко нарушена монометричнисть температуры тела, и ребенок легко охлаждается с падением температуры до 34-32 ° С, конечности всегда холодные. Подкожная основа отсутствует по всему телу; больной напоминает скелет, обтянутый кожей.Лицо треугольной формы, сморщенное; носогубная складка глубокая, челюсти и скулы выдаются, подбородок заостренный, щеки впалые. Оно вроде лицо старца («вольтеровской лицо»). Толщина кожной складки на уровне пупка уменьшается до 0,2 см (истончена кожа), индекс упитанности Чулицькои отрицательный, пропорциональности — резко искажен. Кожа бледно-серого цвета, иногда багрово-синяя, на шее и конечностях свисает складками, сухая, шелушится, местами являются участки пигментации, эластичность ее потеряна, кожная складка не расправляется, тургор тканей вялый, тонус мышц снижен, хотя возможна и гипертония , конъюнктива и слизистая оболочка рта сухие. Рот большой, губы алые (сгущение крови), в уголках рта образуются трещины («рот воробья»). Ребенок теряет более 30% массы тела, резко отстает в росте (более 4 см), психомоторном развитии.
Дыхание поверхностное, периодически появляется апноэ. Тоны сердца ослаблены или глухие, наблюдается склонность к брадикардии, артериальное давление снижено. Живот увеличен в размерах за счет метеоризма, передняя брюшная стенка истончена, видно петли кишок. Происходит чередование запора с мыльно-известковыми испражнениями. Процессы гидролиза и всасывания резко ослаблены в связи с гипоферментопатиею, развивающейся вследствие атрофии слизистой оболочки тонкой кишки, печени, поджелудочной железы и других органов. У большинства больных имеются рахит, анемия, бактериальная инфекция (пневмония, сепсис, отит, пиелонефрит и др.).. Все виды обмена резко нарушены; наблюдаются иммунологическая недостаточность, угасание функции и атрофия органов регуляторных систем (нервной, эндокринной), дисбактериоз II-III степени. Терминальный период характеризуется гипотермией (33-32 ° С), брадикардией (60-40 в 1 мин), гипогликемией; полностью равнодушна к окружающему, ребенок медленно умирает.
Пренатальная гипотрофия
Пренатальная гипотрофия (задержка внутриутробного развития) является одним из разновидностей гипотрофии, что проявляется сразу после рождения. В случае отставания плода в развитии со второго триместра беременности дети рождаются с гораздо уменьшенными массой тела, ростом и окружностью головы. Симптомы пониженного питания выражены умеренно, и по внешнему виду эти дети напоминают недоношенных. Если неблагоприятные факторы, задерживающие развитие плода, начали действовать в последнем триместре, то дети рождаются с выраженным дефицитом массы тела и нормальными ростом и окружностью головы. У них отмечаются сухость, шелушение кожи, звисас складками. Тургор ее снижен, подкожная основа истончена.У детей с задержкой внутриутробного развития наблюдаются гипотония, снижение физиологических рефлексов, снижение аппетита, нарушение терморегуляции, склонность к гипогликемии, позднее отпадение пупочного остатка вялым заживления пуповинной ранки, длительное транзиторная желтуха, срыгивания, неустойчивый стул.Основным диагностическим критерием пренатальной гипотрофии у доношенных новорожденных следует считать уменьшение массо-ростового коэффициента ниже 60. Для оценки этого состояния у недоношенных детей указанный индекс непригоден. В этом случае пользуются следующей формулой: индекс трофики (IT) равен разности длины и окружности бедра (см). У недоношенных с гестационным сроком 36-37 нед при отсутствии клинических признаков гипотрофии IT = 0, при гипотрофии I степени IT равна 1 см, II степени — 2 см, III степени- С см и более. Удобным является метод вычисления дефицита массы тела недоношенных согласно гестационного возраста: дефицит массы при рождении 10-20% — I степень, 20-30%- II степень, 30% и более — III степень гипотрофии.
Гипостатура
Гипостатуру следует рассматривать как вариант гипотрофии, которая случается при врожденных пороках сердца, мозга, энцефалопатии, эндокринной патологии. Для нее характерно равномерное отставание от нормы роста и массы тела при удовлетворительных состоянии упитанности и тургор кожи. Гипостатуру следует дифференцировать от разновидности нанизма, характеризующееся непропорциональным телосложением (хондродистрофия, витамин D-резистентный рахит и др.)..Лечение детей с гипотрофией — сложная проблема. Ежедневно необходимо учитывать динамику массы тела, количество потребленных жидкости и пищи, срыгивания, блеванет, испражнений.
При гипотрофии I степени период выяснения толерантности к пище составляет 1-3 дня. Его проводят по следующей схеме. Прежде устраняют недостатки вскармливания, назначают пищу, соответствующую возрасту (в 1-й день — 1/2-2/3 суточного объема, на 2-й — 2/3-4/5 и на 3-й день — полный суточный объем). Количество пищи, которой не хватает, компенсируют жидкостью (овощные, фруктовые, рисовый и другие отвары, настои лекарственных растений, переваренная вода). Объем питания рассчитывают в соответствии с определенной массы тела, недостаток в пище того или иного составляющей корректируют добавлением белка (творог, желток, ацидофильной паста, белковый энпит), жира (жировой энпит, масло, сливки), углеводов (овощи, фрукты, каши , рафинированные углеводы).
В отдельных случаях с целью улучшения процессов пищеварения назначают заместительную терапию (ферменты). Через рот дайте аскорбиновую кислоту, эргокальциферол, витамины группы В. При отсутствии других заболеваний детей с гипотрофией I степени лечат в домашних условиях.
Лечение больных гипотрофию II и III степени проводят в стационаре. При гипотрофии II степени в течение 1-й недели назначают 1/2 необходимого суточного объема пищи, на 2-м- 2/3, 3-м — полный объем. При гипотрофии III степени- На 1-й неделе — 1/3, 2-м — 1/2, 3-м — 2/3 и 4-м-полный объем. Частоту ее приема увеличивают соответственно на 1-2 и 2-3 раза. Остальные суточного объема обеспечивают жидкостью (овощные и фруктовые отвары, электролитные растворы, парентеральное кормление).
Для парентерального питания используют аминокислотные смеси (полиамин, Вамин, альвезин «Новый», амикин, левамин и др.)., 10% раствор глюкозы с инсулином (5-8 дней, ежедневно или через день, 5-6 раз). В течение 2-З нед в дозах, превышающих физиологические в 3-5 раз, детям дают витамины (группы В, аскорбиновую кислоту, препараты витамина Р, эргокальциферол).С целью улучшения процессов гидролиза и всасывания в пищеварительном тракте на срок 2-3 нед назначают ферментные препараты (желудочный сок, панкреатин, Пепсидил, фестал, панзинорм, абомин т.д.).
В первые дни проводят курсы лечения препаратами, которые стимулируют обмен веществ (апилак, пентоксил, настойка женьшеня, пантокрин), а в восстановительный период используют сильнодействующие анаболические гормоны (метандростендиол, неробол, ретаболил и др.)..
Профилактика антенатальной гипотрофии заключается в лечении токсикоза беременных, соблюдении гигиенических условий труда, быта, питания, исключении вредных привычек и тому подобное. Естественное вскармливание в сочетании с правильным режимом и воспитанием, периодическим определением химического состава пищи и динамики массы тела является предпосылкой исключения развития постнатальной гипотрофии.
Предотвращение любом остром и хроническом, приобретенном, наследственном и врожденному заболеванию и ранняя диагностика- это важнейший этап профилактики развития гипотрофии.
spravochnik.vse-zabolevaniya.ru
