энурез у детей
Детский медицинский центр неврологии и педиатрии предлагает вашему вниманию услугу по лечению энуреза у детей. Наши специалисты имеют многолетний опыт и отличные отзывы!
Причины появления и особенности лечения энуреза у детей
Энурез у детей – это ночное недержание мочи. Болезнь диагностируют после 5 лет при условии отсутствия органических патологий. Заболевание бывает первичным и вторичным. Первичным называют недержание с рождения, без «светлых» промежутков. Такой диагноз ставят в 85% случаев. Вторичный энурез диагностируют тогда, когда длительность сухого промежутка составила более 6 месяцев.
Причины энуреза у детей
Основными источниками проблемы детские врачи называют:
- патологии сна;
- незрелость ЦНС;
- нарушение выработки антидиуретического гормона.
При патологии сна малыш спит слишком крепко, не чувствуя позывов к мочеиспусканию. Незрелость ЦНС провоцирует непроизвольное мочеиспускание вследствие задержек в развитии. Недостаточная выработка гормона вазопрессина приводит к нарушению процессов задержки жидкости в организме.
Недостаточная выработка гормона вазопрессина приводит к нарушению процессов задержки жидкости в организме.
Причины возникновения заболевания часто сочетаются с сопутствующими проблемами: инфекциями мочеполовых путей, психотравмами, различными болезнями. Поэтому детские врачи сначала назначают комплексное обследование. В него входит:
- общий анализ мочи;
- УЗИ органов мочеполовой системы;
- другие исследования (урофлоуметрия, цистография, цистоскопия).
Потом врач назначает терапию.
Лечение энуреза у детей в ДМЦ неврологии и педиатрии
Лечение энуреза у детей в Москве является комбинированным. Используются перечисленные ниже методики.
Психологическая коррекция энуреза у детей
По статистике, 45% детей, страдающих этим заболеванием, испытывают психологический дискомфорт. Сеансы психотерапии помогают избавиться от травмирующих переживаний.
Выработка мотивации избавиться от энуреза у детей
Пациентам важна поддержка родителей. Не стоит ругаться из-за мокрой постели. Наоборот, нужно хвалить за каждый «сухой эпизод». Ведение дневника мочеиспусканий помогает мотивировать ребенка на положительный результат.
Не стоит ругаться из-за мокрой постели. Наоборот, нужно хвалить за каждый «сухой эпизод». Ведение дневника мочеиспусканий помогает мотивировать ребенка на положительный результат.
Тренировка мочевого пузыря детям
Упражнения Кегеля, ЛФК, ведение дневника мочеиспусканий, помогают укрепить мышцы мочевого пузыря.
Мочевой будильник для детей
На выбор родителям предлагают заказать и установить сигнализатор мочеиспускания либо воспользоваться обычным будильником. Сигнализатор реагирует на появление влаги и будит малыша. С помощью будильника можно просто приучить вставать ночью в одно и то же время.
Медикаментозная коррекция энуреза у детей
Лекарства выписываются для улучшения обмена веществ и метаболизма в ткани мозга, коррекции нарушений сна, коррекции выработки вазопрессина и решения других проблем.
Профилактика энуреза у детей
Необходимо ограничение питьевого режима, избегать переохлаждения, отказаться от памперсов не позднее 2 лет.
Энурез у ребенка: причины и лечение
Наличие этой проблемы способно изменить психику ребенка, приводит к обострению чувства собственной неполноценности. Дети стесняются сверстников, замыкаются в себе, стремятся к уединению. Хроническая психотравмирующая ситуация может стать причиной низкой самооценки, робости, замкнутости, нерешительности, а иногда приводит к вспышкам агрессии. Изменения характера могут пройти незамеченными для родителей и выявиться только в подростковом возрасте.
Речь идет об энурезе – синдроме неконтролируемого мочеиспускания, недержания мочи, преимущественно во время сна.
Энурез наблюдается у 15-20% детей в возрасте 5 лет и у 7-12% детей в возрасте 6 лет. Энурезом страдает 3% детей в возрасте 12 лет и 1% детей в возрасте до 18 лет. У мальчиков ночной энурез развивается в полтора-два раза чаще, чем у девочек. У 2-3% больных, которые в детстве наблюдались по поводу энуреза, в течение всей жизни отмечается периодическое непроизвольное ночное мочеиспускание.
Обратиться к врачу стоит, если ребёнок оставляет свою кровать мокрой чаще, чем один раз за 21 день в возрасте старше четырёх лет — в этом возрасте проблема должна расцениваться как патологическое состояние.
Различают первичный и вторичный энурез. Первичный энурез проявляется недержанием мочи в ночное время, в период сна, когда ребенок не просыпается при переполнении мочевого пузыря. Вторичный энурез возникает вследствие различных врожденных и приобретенных заболеваний и может проявляться независимо от сна, как днем, так и ночью.
Из-за разнообразия причин, приводящих к развитию энуреза, лечение может назначить только врач, и только после тщательного осмотра больного. Например, причинами энуреза у ребенка могут быть:
- Задержка развития церебральных центров мочеиспускания. У маленьких детей мочеиспускание регулируется спинальным центром и осуществляется непроизвольно. Когда ребенок достигает возраста 2-5 лет, в головном мозге формируются центры мочеиспускания.
 В норме в этом возрасте постепенно налаживается взаимодействие между церебральными и спинальными центрами, после чего мочеиспускание становится полностью управляемым. Если нормальные взаимоотношения между центрами отсутствуют, нарушается тонус мочевого пузыря и развивается первичный энурез.
В норме в этом возрасте постепенно налаживается взаимодействие между церебральными и спинальными центрами, после чего мочеиспускание становится полностью управляемым. Если нормальные взаимоотношения между центрами отсутствуют, нарушается тонус мочевого пузыря и развивается первичный энурез. - Нарушение секреции антидиуретического гормона – вазопрессина (гормона, регулирующего плотность и количество выделяемой мочи). В норме, из-за того, что ночью увеличивается секреция вазопрессина, продукция мочи снижается, моча становится более концентрированной. У пациентов с ночным энурезом нередко выявляется изменение ритма секреции вазопрессина. Недостаток вазопрессина в ночное время обуславливает секрецию большого количества мочи, переполнение мочевого пузыря, и, как следствие, ночной энурез.
- Инфекции мочевыводящих путей и урологические заболевания. Некоторые врожденные (стриктуры и облитерации уретры) и инфекционные (глистные инвазии, вульвовагиниты у девочек и баланопоститы у мальчиков) заболевания могут стать причиной хронической задержки мочи, на фоне которой развивается смешанный энурез.

- Наследственная предрасположенность. Подтверждена наследственная предрасположенность к энурезу. Если энурезом страдал один родитель, недержание мочи у детей развивается в 45% случаев, если оба – в 75% случаев. Мальчики в большей степени подвержены влиянию наследственных факторов.
- Стресс и неблагоприятные психологические факторы. Отмечено влияние психологических травм на развитие вторичного энуреза. В этом случае ночное недержание развивается после воздействия определенного стрессового фактора (развод родителей, переезд, перевод в другую школу и т.д.). Иногда ребенок начинает мочиться в постель после рождения брата или сестры, что связано с потребностью вернуть утраченное внимание родителей.
- Нарушения сна. Причиной энуреза может стать очень крепкий сон ребенка. Некоторые дети практически неспособны проснуться самостоятельно при позыве на мочеиспускание, что приводит к развитию энуреза.
Ночной энурез может возникать в результате влияния одного фактора или нескольких факторов в различных сочетаниях.
Так как в лечении энуреза могут принимать участие врачи многих специальностей — неврологи, психотерапевты, психиатры, урологи и т.д. — начинать следует с обращения к врачу-педиатру. Именно педиатр, на основании проведенных обследований, сможет направить ребенка к «профильному» специалисту, который и назначит эффективное лечение энуреза.
Диагноз «ночной энурез» устанавливается, если у ребенка отмечается непроизвольное ночное мочеиспускание в течение трех и более месяцев. Вначале пациента осторожно опрашивают, выясняя историю заболевания, детали недержания и количество потребляемой на ночь воды. Проводится пальпация живота, ректальное исследование, УЗИ мочевого пузыря и УЗИ органов брюшной полости. Необходимо исключить врожденные аномалии развития органов мочеполовой системы, опухоли таза, несахарный и сахарный диабет.
Специалисты исследуют объем и ритм мочеиспусканий. При подозрении на патологию органов мочевыводящей системы может быть соответствующие лабораторные и инструментальные исследования. Для исключения патологии спинного мозга ребенка обследует невролог. Для оценки эмоционального состояния пациента и выявления возможной психической патологии требуется консультация психиатра или психотерапевта.
Корковые центры мочеиспускания располагаются недалеко от глоточных миндалин. В ряде случаев увеличение миндалин может приводить к затруднению дыхания во сне, распространению сигналов на корковые центры и непроизвольному мочеиспусканию. Для исключения воспалительных заболеваний и увеличения миндалин пациенты с ночным энурезом должны быть обследованы отоларингологом.
После установления диагноза врач назначает лечение, которое может быть и медикаментозным, без использования лекарственных препаратов (психотерапия, физиотерапия, специальные диеты, аутотренинги, пет-терапия) или же комбинированным – с использованием обоих методов.
Одним из развитых методов лечения энуреза является гипнотерапия (эриксоновский гипноз). Он проводится, как дополнительный метод к основному (медикаментозному и т.д.) клиническому лечению. Ночное недержание мочи у детей поддается лечению гипнозом, так как особенностью этого заболевания является проявление симптомов при частично прекращенной работе сознания – во сне.
При гипнозе у ребенка, больного энурезом, активизируют эту внутреннюю предрасположенность, настраивают его нервную систему, учат контролировать мышцы мочевого пузыря. Во время сеанса гипноза специалист с помощью внушения приводит в действие внутренние биологические часы ребенка и как бы «настраивает» их на ночное пробуждение.
Воздействие на подсознание возможно также с помощью самовнушения. Родители могут в домашних условиях помочь ребенку проводить аутотренинги, в ходе которых он повторяет, что проснется ночью на горшок и не намочит постель. Помимо это существуют общепринятые рекомендации родителям, например:
- Поддержите ребенка, объясните, что мокрая постель не его вина, а проблема, которую нужно решать вместе, Расскажите, что у многих детей такие же проблемы.

- Ни в коем случае нельзя ругать и наказывать ребенка, если он проснулся мокрым.
- Не следует на ночь надевать подгузники. Подавляющее большинство четырех-пятилетних детей с энурезом — малыши, долгое время не расстающиеся с подгузниками. Подгузники необходимы только в определенных случаях: на прогулках, во время сна, в гостях, в дороге. Примерно с полутора лет ребенок должен постепенно забывать об их существовании, а родителям необходимо приучать его пользоваться туалетом.
- Рекомендуется ограничить прием жидкостей вечером и на ночь (за четыре часа до сна), восполняя нужное количество питьем в первой половине дня и после обеда.
- Следует сходить в туалет перед сном.
- Следите за тем, чтобы шести-семилетний ребенок соблюдал строгий режим дня.
- Постарайтесь избежать излишнего возбуждения перед сном: активных спортивных игр, просмотра «страшных» фильмов и т.д.
- Если ребенок боится темноты или одиночества, включите в его комнате ночник, оставляйте открытой дверь в вашу спальню или повремените с выселением его в отдельную комнату.

- Не скупитесь на похвалы, если у ребенка была «сухая» ночь.
Уточнить информацию, записаться на прием к специалистам Профессорской клиникиможно по единому телефону в Перми – 206-07-67. Вы также можете воспользоваться сервисом «Запись на прием» на нашем сайте.
Ночное недержание мочи — диагностика и лечение
Диагностика
В зависимости от обстоятельств ваш врач может порекомендовать следующее для выявления основной причины ночного недержания мочи и определения лечения:
- Физикальный осмотр
- Обсуждение симптомов, потребления жидкости, семейного анамнеза, особенностей работы кишечника и мочевого пузыря и проблем, связанных с ночным недержанием мочи
- Анализы мочи для выявления признаков инфекции или диабета
- Рентген или другие визуализирующие исследования почек или мочевого пузыря для изучения структуры мочевыводящих путей
- Другие виды тестов или оценок мочевыводящих путей, при необходимости
Дополнительная информация
- Анализ мочи
- Рентген
Лечение
Большинство детей перерастают ночное недержание мочи самостоятельно. Если лечение необходимо, оно может быть основано на обсуждении вариантов с вашим врачом и определении того, что лучше всего подойдет для вашей ситуации.
Если лечение необходимо, оно может быть основано на обсуждении вариантов с вашим врачом и определении того, что лучше всего подойдет для вашей ситуации.
Если вашего ребенка не особенно беспокоят и не смущают случайные дождливые ночи, изменения образа жизни, такие как полный отказ от кофеина и ограничение потребления жидкости вечером, могут помочь. Однако, если изменения образа жизни не приносят успеха или если ваш школьник боится мочиться в постель, ему или ей могут помочь дополнительные процедуры.
При обнаружении основных причин ночного недержания мочи, таких как запор или апноэ во сне, следует устранить их до применения других методов лечения.
Варианты лечения ночного недержания мочи могут включать датчики влажности и лекарства.
Датчики влажности
Эти небольшие устройства с батарейным питанием, которые продаются без рецепта в большинстве аптек, подключаются к чувствительной к влаге прокладке на пижаме или постельном белье вашего ребенка. Когда подушка ощущает влажность, срабатывает сигнал тревоги.
В идеале, сигнализация влажности срабатывает, как только ваш ребенок начинает мочиться — вовремя, чтобы помочь вашему ребенку проснуться, остановить струю мочи и добраться до туалета. Если ваш ребенок крепко спит, другому человеку может потребоваться прослушать сигнал будильника и разбудить ребенка.
Если вы пытаетесь включить датчик влажности, дайте ему достаточно времени. Часто требуется от одного до трех месяцев, чтобы увидеть какой-либо ответ, и до 16 недель, чтобы добиться сухих ночей. Сигнализаторы влажности эффективны для многих детей, имеют низкий риск рецидива или побочных эффектов и могут обеспечить лучшее долгосрочное решение, чем лекарства. Эти устройства обычно не покрываются страховкой.
Лекарства
В крайнем случае врач вашего ребенка может прописать лекарство на короткий период времени, чтобы остановить ночное недержание мочи. Некоторые виды лекарств могут:
Медленное выделение мочи в ночное время. Препарат десмопрессин (ДДАВП) снижает выработку мочи в ночное время.
 Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота. Обязательно внимательно следуйте инструкциям по применению этого препарата.
Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота. Обязательно внимательно следуйте инструкциям по применению этого препарата.Десмопрессин назначается перорально в виде таблеток и предназначен только для детей старше 5 лет. По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, назальные спреи десмопрессина (Noctiva и другие) больше не рекомендуются для лечения ночного недержания мочи из-за риска серьезных побочных эффектов.
- Успокойте мочевой пузырь. Если у вашего ребенка маленький мочевой пузырь, антихолинергический препарат, такой как оксибутинин (Ditropan XL), может помочь уменьшить сокращения мочевого пузыря и увеличить его емкость, особенно если также происходит недержание мочи в дневное время. Этот препарат обычно используется вместе с другими лекарствами и обычно рекомендуется, когда другие методы лечения не дали результата.

Иногда комбинация лекарств наиболее эффективна. Однако никаких гарантий нет, и лекарства не решают проблему. Ночное недержание мочи обычно возобновляется после прекращения приема лекарств, пока оно не пройдет само по себе в возрасте, который варьируется от ребенка к ребенку.
Записаться на прием в клинику Майо
Образ жизни и домашние средства
Вот изменения, которые вы можете внести дома, которые могут помочь:
- Ограничьте прием жидкости вечером. Важно получать достаточное количество жидкости, поэтому нет необходимости ограничивать количество выпитого ребенком в день. Тем не менее, поощряйте употребление жидкости утром и в начале дня, это может уменьшить жажду вечером. Но не ограничивайте вечерние жидкости, если ваш ребенок занимается спортом или играми по вечерам.
- Избегайте напитков и продуктов, содержащих кофеин. Напитки с кофеином не рекомендуются детям в любое время суток. Поскольку кофеин может стимулировать мочевой пузырь, его особенно не рекомендуется употреблять вечером.

- Поощряйте двойное мочеиспускание перед сном. Двойное мочеиспускание – это мочеиспускание перед сном, а затем повторное мочеиспускание перед сном. Напомните ребенку, что можно пользоваться туалетом ночью, если это необходимо. Используйте небольшие ночные светильники, чтобы ваш ребенок мог легко найти дорогу между спальней и ванной комнатой.
- Поощряйте регулярное пользование туалетом в течение дня. В течение дня и вечером предлагайте ребенку мочиться примерно каждые два часа или, по крайней мере, достаточно часто, чтобы избежать позывов.
- Профилактика сыпи. Чтобы предотвратить сыпь, вызванную мокрым нижним бельем, помогайте ребенку каждое утро ополаскивать область ягодиц и гениталий. Это также может помочь покрыть пораженный участок защитной мазью или кремом, препятствующим проникновению влаги, перед сном. Спросите у своего педиатра рекомендации по продукту.
Нетрадиционная медицина
Некоторые люди могут попробовать методы дополнительной или альтернативной медицины для лечения ночного недержания мочи. Для таких подходов, как гипноз, иглоукалывание, хиропрактика и лечение травами, доказательства эффективности лечения ночного недержания мочи слабы и неубедительны, либо такие попытки оказались неэффективными. В некоторых случаях исследования были слишком маленькими или недостаточно строгими, или и то, и другое.
Для таких подходов, как гипноз, иглоукалывание, хиропрактика и лечение травами, доказательства эффективности лечения ночного недержания мочи слабы и неубедительны, либо такие попытки оказались неэффективными. В некоторых случаях исследования были слишком маленькими или недостаточно строгими, или и то, и другое.
Обязательно поговорите с лечащим врачом вашего ребенка, прежде чем начинать какую-либо дополнительную или альтернативную терапию. Если вы выберете нетрадиционный подход, спросите врача, безопасен ли он для вашего ребенка, и убедитесь, что он не будет взаимодействовать с какими-либо лекарствами, которые может принимать ваш ребенок.
Помощь и поддержка
Дети не мочится в постель, чтобы раздражать родителей. Постарайтесь набраться терпения, пока вы и ваш ребенок вместе решаете проблему. Эффективное лечение может включать несколько стратегий, и для достижения успеха может потребоваться время.
- Будьте внимательны к чувствам вашего ребенка.
 Если ваш ребенок испытывает стресс или тревогу, поощряйте его или ее выражать эти чувства. Предложите поддержку и поощрение. Когда ваш ребенок чувствует себя спокойно и безопасно, ночное недержание мочи может стать менее проблематичным. При необходимости поговорите со своим педиатром о дополнительных стратегиях борьбы со стрессом.
Если ваш ребенок испытывает стресс или тревогу, поощряйте его или ее выражать эти чувства. Предложите поддержку и поощрение. Когда ваш ребенок чувствует себя спокойно и безопасно, ночное недержание мочи может стать менее проблематичным. При необходимости поговорите со своим педиатром о дополнительных стратегиях борьбы со стрессом. - План легкой уборки. Накройте матрас вашего ребенка пластиковым чехлом. Ночью используйте толстое впитывающее белье, чтобы удерживать мочу. Держите под рукой дополнительное постельное белье и пижаму. Однако избегайте длительного использования подгузников или одноразового нижнего белья.
- Заручитесь помощью вашего ребенка. Если это соответствует возрасту, попросите ребенка прополоскать мокрое нижнее белье и пижаму или поместить эти предметы в специальный контейнер для стирки. Взятие на себя ответственности за ночное недержание мочи может помочь вашему ребенку почувствовать больший контроль над ситуацией.

- Празднуйте усилия. Ночное недержание мочи происходит непроизвольно, поэтому нет смысла наказывать или дразнить ребенка за то, что он мочится в постель. Кроме того, не поощряйте братьев и сестер дразнить ребенка, который мочится в постель. Вместо этого хвалите ребенка за то, что он соблюдает распорядок дня перед сном и помогает убраться после несчастных случаев. Используйте систему поощрений с помощью наклеек, если считаете, что это может помочь мотивировать вашего ребенка.
С уверенностью, поддержкой и пониманием ваш ребенок может с нетерпением ждать предстоящих сухих ночей.
Подготовка к приему
Скорее всего, вы начнете с посещения педиатра вашего ребенка. Однако он или она может направить вас к врачу, специализирующемуся на нарушениях мочеиспускания (детскому урологу или детскому нефрологу).
Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
Перед визитом составьте список:
- Любые признаки или симптомы, , включая любые основные, которые могут показаться не связанными с ночным недержанием мочи.
 Подумайте о том, чтобы вести дневник посещения туалета вашим ребенком, а также о мокрых и сухих ночах. Обратите внимание, когда ваш ребенок ходит в туалет и испытывает ли он или она позывы к мочеиспусканию. Также обратите внимание на то, сколько жидкости выпивает ваш ребенок, особенно после обеда.
Подумайте о том, чтобы вести дневник посещения туалета вашим ребенком, а также о мокрых и сухих ночах. Обратите внимание, когда ваш ребенок ходит в туалет и испытывает ли он или она позывы к мочеиспусканию. Также обратите внимание на то, сколько жидкости выпивает ваш ребенок, особенно после обеда. - Ключевая личная информация, включая любые серьезные стрессы или недавние изменения в жизни.
- Любой семейный анамнез ночное недержание мочи, включая братьев и сестер или родителей.
- Все лекарства, витамины, травы и другие добавки , которые принимает ваш ребенок, и дозировка.
- Вопросы, которые можно задать врачу вашего ребенка, чтобы вы могли максимально эффективно проводить время вместе.
Некоторые основные вопросы, которые следует задать врачу, могут включать:
- Из-за чего мой ребенок мочится в постель?
- Когда он или она перерастут мочиться в постель?
- Какие методы лечения доступны и какие вы рекомендуете? Есть ли побочные эффекты?
- Существуют ли какие-либо альтернативы предлагаемому вами основному подходу?
- Должен ли мой ребенок соблюдать ограничения на употребление алкоголя?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Будьте готовы ответить на них, чтобы зарезервировать время, чтобы обсудить любые моменты, на которых вы хотите сосредоточиться. Ваш врач может спросить:
- Есть ли случаи ночного недержания мочи в семье?
- Ваш ребенок всегда мочился в постель или это началось недавно?
- Как часто ваш ребенок мочится в постель?
- Бывают ли периоды времени, когда ваш ребенок не мочится в постель?
- Ваш ребенок сухой в течение дня?
- У вашего ребенка проблемы со стулом?
- Ваш ребенок жалуется на боль или другие симптомы при мочеиспускании?
- Ваш ребенок сталкивается с серьезными изменениями в жизни или другими стрессами?
- Если вы живёте раздельно или разведены, ваш ребёнок попеременно проживает в доме каждого из родителей, и происходит ли ночное недержание мочи в обоих домах?
- Как вы реагируете на ночное недержание мочи вашего ребенка?
Персонал клиники Мэйо
Связанные
Связанные процедуры
Товары и услуги
Лекарства для лечения ночного недержания мочи: | National Kidney Foundation
- Десмопрессина ацетат (DDAVP)
- Имипрамин
- Антихолинергические средства
- Резюме
Десмопрессина ацетат (DDAVP) является лекарственным средством для лечения детей.
 Хотя DDAVP не излечивает заболевание, он помогает лечить симптомы, пока ребенок принимает препарат. Многочисленные исследования сообщают о снижении количества дождливых ночей.
Хотя DDAVP не излечивает заболевание, он помогает лечить симптомы, пока ребенок принимает препарат. Многочисленные исследования сообщают о снижении количества дождливых ночей.DDAVP — это искусственная копия обычного химического вещества организма, которое контролирует выработку мочи. Терапевтическая польза от DDAVP может быть связана со снижением ночного образования мочи или, возможно, с влиянием на возбуждение.
Во многих исследованиях были предприняты попытки определить детей, которые наиболее вероятно реагируют на DDAVP. Старшие дети более отзывчивы. Дети с нормальной емкостью мочевого пузыря чаще реагируют, чем дети с малым объемом мочевого пузыря.
Препарат можно принимать в виде назального спрея или таблеток. Однако у планшета есть ряд преимуществ. Если у вашего ребенка нет проблем с глотанием таблеток, таблетку лучше использовать для ночевок и других особых случаев. Кроме того, планшет сообщил о лучшей скорости отклика. Назальный спрей может помочь при заложенности носа при простуде или аллергии. DDAVP следует давать перед сном. Поскольку он работает сразу, его не нужно давать каждый день, чтобы быть эффективным.
DDAVP следует давать перед сном. Поскольку он работает сразу, его не нужно давать каждый день, чтобы быть эффективным.
DDAVP имеет мало побочных эффектов. Наиболее распространенными побочными эффектами назального спрея являются дискомфорт в носу, кровотечение из носа, боль в животе и головная боль. Единственным серьезным побочным эффектом, отмеченным у детей, получавших DDAVP, являются судороги из-за водной интоксикации. Эту серьезную проблему можно предотвратить, если не переусердствовать с приемом жидкости вечером, когда принимается DDAVP. Дети должны принимать только одну восьмую чашку жидкости за ужином, не более 8 унций между ужином и сном и ничего не пить за два часа до сна. Ранние симптомы водной интоксикации включают головную боль, тошноту и рвоту. При появлении этих симптомов следует прекратить прием препарата и немедленно обратиться к врачу. С осторожностью следует применять детям с синдромом дефицита внимания и гиперактивности, поскольку они часто импульсивны. Этим детям может потребоваться особенно тщательный контроль за потреблением жидкости.
Вернуться к началу
ИМИПРАМИН
Имипрамин в течение многих лет успешно применялся для лечения ночного недержания мочи у детей. Полная сухость отмечается у 10-50% пациентов. У некоторых детей, которые не полностью высохли, наблюдается значительное улучшение.
Механизм действия этого препарата не совсем ясен. Несмотря на то, что имипрамин является типом антидепрессанта, нет никаких оснований предполагать, что депрессия играет роль в причине ночного недержания мочи.
Считается, что этот тип наркотиков действует одним из нескольких способов:
- за счет изменения режима сна и пробуждения ребенка;
- за счет изменения времени, в течение которого ребенок может удерживать мочу в мочевом пузыре;
- за счет уменьшения количества выделяемой мочи.
Имипрамин обычно не используется для лечения ночного недержания мочи у детей младше 6–7 лет. Было обнаружено, что показатели успеха выше у детей старшего возраста. Как и в случае со всеми препаратами, используемыми для лечения ночного недержания мочи, если прием препарата будет прекращен, ночное недержание мочи может повториться.
Как и в случае со всеми препаратами, используемыми для лечения ночного недержания мочи, если прием препарата будет прекращен, ночное недержание мочи может повториться.
Детям в возрасте от 6 до 8 лет обычная доза имипрамина принимается за 1–2 часа до сна. Для детей старшего возраста и подростков требуется более высокая доза. Ребенок должен быть осмотрен врачом после трех-шести месяцев приема препарата. Если ребенок снова начинает мочиться, то можно возобновить повторный курс лечения.
Очень важно принимать препарат в количестве, назначенном врачом. Незначительные побочные эффекты имипрамина включают раздражительность, бессонницу, сонливость, снижение аппетита и, в редких случаях, неприятные изменения личности. Однако у большинства детей, принимающих имипрамин от ночного недержания мочи, эти побочные эффекты не наблюдаются. Если они все же возникают, побочные эффекты можно легко устранить, уменьшив или остановив прием лекарства. Более серьезной проблемой является то, что имипрамин может привести к смерти в случае передозировки, поэтому его следует хранить в недоступном для всех детей месте и закрывать колпачком, защищающим от детей. Сообщалось о случайных передозировках у детей.
Сообщалось о случайных передозировках у детей.
Back to top
АНТИХОЛИНЕРГИЧЕСКИЕ СРЕДСТВА
Антихолинергические препараты, такие как оксибутинин (дитропан) или гиозиамин (левсинекс), уменьшают или останавливают сокращения мочевого пузыря и увеличивают его емкость. Антихолинергические препараты могут быть полезны для детей, у которых наблюдается дневное недержание мочи из-за сокращений мочевого пузыря и/или малого объема мочевого пузыря. Полезная формула для оценки нормального объема мочевого пузыря у детей: возраст в годах + 2 = унции.
Антихолинергические препараты сами по себе обычно бесполезны для детей с изолированным ночным недержанием мочи без проблем с мочеиспусканием в дневное время. Тем не менее, некоторые дети с ночным недержанием мочи, которые не реагируют только на DDAVP, будут реагировать на комбинацию DDAVP и антихолинергического средства. Это часто верно для ребенка, у которого снижена функциональная емкость мочевого пузыря.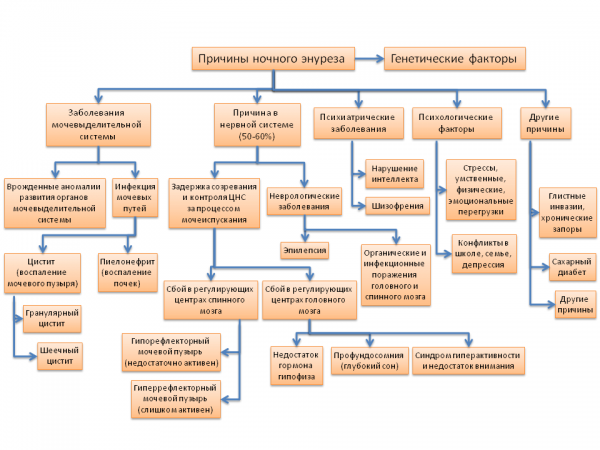 Причина такого подхода заключается в том, что ДДАВП снижает диурез в ночное время, в то время как антихолинергический препарат увеличивает ночной объем мочевого пузыря. Вместе эти препараты могут предотвращать ночное недержание мочи, не позволяя мочевому пузырю наполняться ночью.
Причина такого подхода заключается в том, что ДДАВП снижает диурез в ночное время, в то время как антихолинергический препарат увеличивает ночной объем мочевого пузыря. Вместе эти препараты могут предотвращать ночное недержание мочи, не позволяя мочевому пузырю наполняться ночью.
Детям старше 6 лет доза оксибутинина (Дитропан XL) назначается один раз в день детям с дневными симптомами недержания мочи. Другой антихолинергический препарат, гиоскамин, также доступен в капсулах длительного действия. Обычная доза составляет один гиосиамин два раза в день. Для детей с изолированным ночным недержанием мочи требуется только доза оксибутинина или гиозиамина перед сном. Распространенными побочными эффектами являются сухость во рту и покраснение лица. Иногда приливы могут возникать, когда ребенок подвергается воздействию жаркой погоды. Передозировка может привести к затуманиванию зрения и галлюцинациям. О меньшем количестве побочных эффектов сообщалось при приеме более нового антихолинергического препарата толтеродина (Детрол), который более специфичен из-за своего действия на мочевой пузырь.
