лечение, симптомы, диагностика и причины появления
Ветряная оспа или, как иначе говорят, варицелла, – острое вирусное заболевание, возникающее преимущественно в юном возрасте и поражающее кожные покровы. Возбудитель относится к разновидности герпесвирусов и после проникновения внутрь организма сохраняется в нем на всю жизнь. Так, по прохождению болезни он сохраняется в нервных клетках.
Причины возникновения
В качестве причины ветряной оспы можно назвать лишь попадание в организм человека специфического вируса, который в подавляющем большинстве случаев передается воздушно-капельным путем и также может быть следствием опоясывающего лишая.
Кто наиболее подвержен недугу?
Согласно исследованиям, более подвержены недугу жители больших городов в отличие от проживающих в сельской местности.
Имеет значение и возраст: ветрянка у детей 2,5-6 лет, а также младших школьников встречается чаще всего.
Симптоматика заболевания
Возникновение первых симптомов ветряной оспы происходит по прошествии инкубационного периода. В среднем, он длится от 7 до 21 дня после проникновения возбудителя в организм человека.
В большинстве случаев в качестве начального проявления недуга выступает сильная лихорадка, которая сохраняется на протяжении 3-7 дней и может сопровождаться ломотой в теле, головной болью, бессонницей, тревожным сном, потерей аппетита.
Далее следует главный симптом ветрянки – сыпь, которая появляется на туловище и голове (вплоть до ее волосистой части) и распространяется на конечности. Высыпания могут быть обнаружены на самых неожиданных участках, например, в зоне влагалища, на слизистой оболочке рта и роговице глаз.
Диаметр одного такого образования составляет 1-4 мм. Сначала они имеют вид окруженных покрасневшей тканью пузырьков, внутри которых скапливается прозрачная жидкость. Затем пузырьки становятся суше и образуют вместо себя корочки.
Сначала они имеют вид окруженных покрасневшей тканью пузырьков, внутри которых скапливается прозрачная жидкость. Затем пузырьки становятся суше и образуют вместо себя корочки.
На данном этапе большинство заболевших ветряной оспой страдают от нестерпимого зуда. Однако расчесывать папулы категорически запрещено: в противном случае после них останутся следы в виде рубцов.
В некоторых случаях у пациентов среди симптомов ветряной оспы может быть отмечено увеличение лимфатических узлов – выборочно или всех сразу.
Возможные осложнения
Как правило, болезнь проходит без тяжелых последствий, в особенности, если не расчесывать папулы. Однако в редких случаях осложнения после ветрянки все же могут иметь место.
Среди них:
- бактериальная инфекция, спровоцированная стрептококком;
- вирусная пневмония, чаще встречаемая у малышей первого года жизни и проявляемая в виде высокой температуры тела, излишнего побледнения кожи, сухого кашля и сильной одышки даже в состоянии покоя;
- временное нарушение работы центральной нервной системы;
- энцефалит;
- ветряночный менингит.

Чтобы избежать подобных последствий, наблюдение за развитием болезни и лечение необходимо проводить под контролем врача – терапевта, педиатра или инфекциониста.
Особенности диагностики
Диагностикой ветряной оспы, как и ее лечением, занимается педиатр, терапевт (если заболел взрослый) или инфекционист.
За основу принимается общая клиническая картина заболевшего. Для уточнения диагноза возможен забор крови (проводится общий анализ, а также ПЦР или ИФА, которые берутся дважды – в начальной и завершающей стадиях болезни) и микроскопическое исследование содержимого образовавшихся пузырьков на коже.
Лечение
Лечение ветрянки при ее стандартном протекании происходит в домашних условиях после консультации врача. Оно направлено на улучшение общего самочувствия пациента: для снижения повышенной температуры тела используются препараты, действующим веществом которых является парацетамол.
В подавляющем большинстве случаев заболевшие страдают от нестерпимого зуда кожи. Для облегчения состояния назначаются специальные мази и растворы на основе цинка и перманганата калия, с добавлением масла чайного дерева. Могут быть рекомендованы антигистаминные средства. Нередко специалист назначает мази, действие которых направлено на уничтожение вирусного возбудителя.
В более серьезных случаях (в особенности при наличии сопутствующего опоясывающего лишая) доктор прописывает прием анальгетиков. При предельно сниженном иммунитете пациенту вводятся иммуноглобулины, а при интенсивной интоксикации организма – дезинтоксикационные растворы.
Когда записываться на прием?
Обнаружив первые симптомы ветрянки у детей или взрослых, следует как можно скорее изолировать заболевшего и вызвать врача на дом. С подозрением на данный недуг категорически не рекомендуется самостоятельно прибывать в медучреждение. Такие меры продиктованы защитой других людей, которые легко могут заразиться.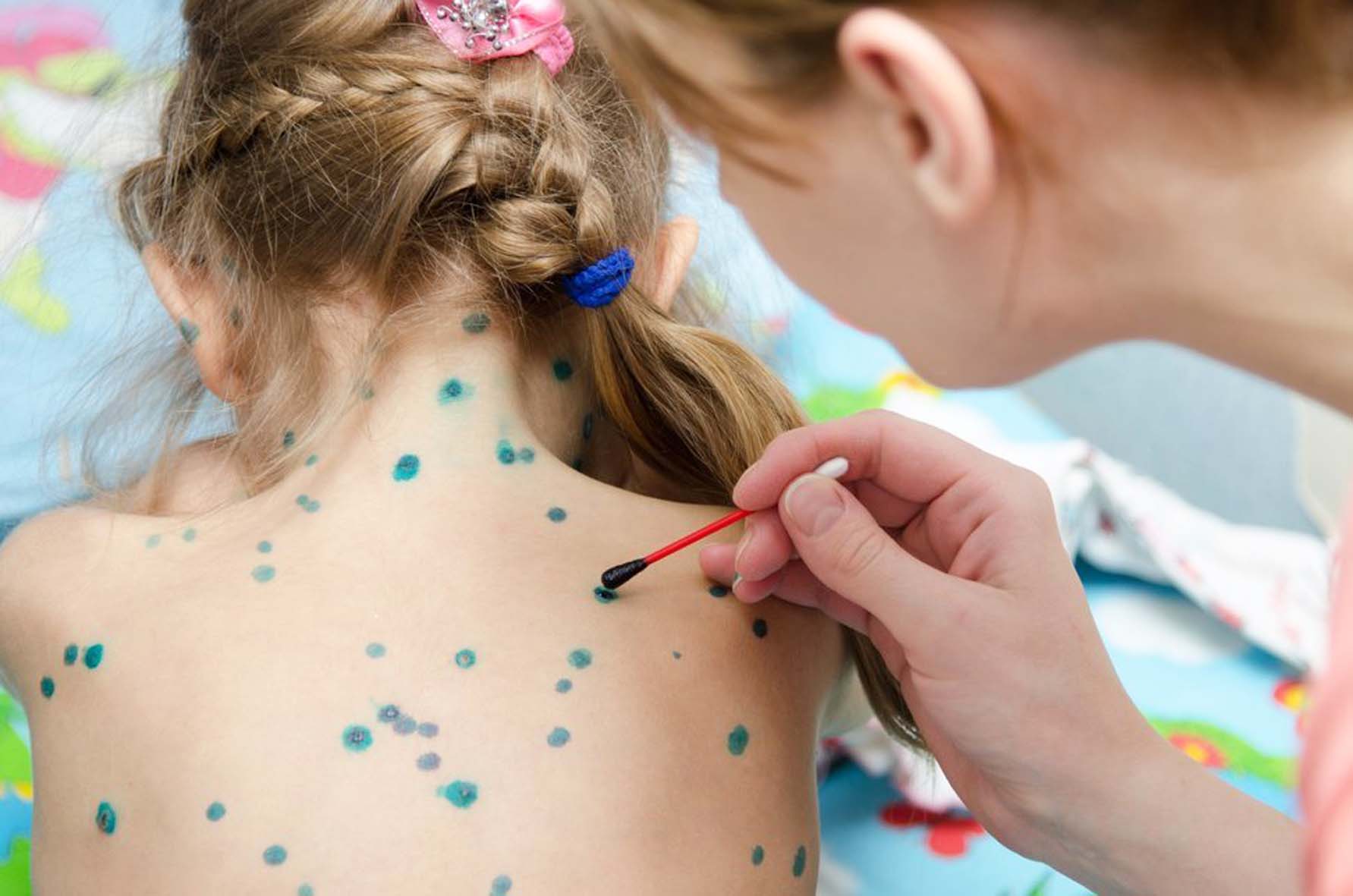
Чем раньше специалист осмотрит пациента, тем лучше.
Самолечение ветряной оспы
За процессом лечения должен обязательно наблюдать врач. Это связано с возможными осложнениями, продиктованными индивидуальными особенностями организма и неграмотным подбором препаратов.
Так, лекарства на основе ибупрофена при ветряной оспе противопоказаны, тогда как парацетамол разрешен. Эти и другие нюансы знают только специалисты.
Ответы на распространенные вопросы
Существует ли профилактика ветрянки?
Профилактическая мера – не контактировать с заболевшими – не всегда действенна. Дело в том, что заражение может произойти еще до обнаружения у больного первых проявлений недуга. То есть он может общаться с друзьями, не зная, что заразен.
Предупредить появление недуга возможно при помощи вакцинации специальными живыми вакцинами, в основе которых лежит ослабленный вирус ветрянки.
К какому специалисту следует обратиться для лечения?
Лечением ветряной оспы у детей занимается педиатр или детский инфекционист. Если заболел взрослый, то следует вызвать терапевта или взрослого инфекциониста сразу после обнаружения первых симптомов ветрянки.
Можно ли купаться при ветрянке?
В связи с тем, что качество водопроводной воды в большинстве городов оставляет желать лучшего, при данном заболевании следует принимать душ (не ванну), используя кипяченую или фильтрованную воду. В противном случае, возможен риск присоединения к вирусной форме бактериальной инфекции, которая, в свою очередь, способна вызвать серьезные осложнения. Мыться лучше теплой водой. Категорически запрещается при этом использовать мочалку, тереть кожу и распаривать ее.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Лабораторная диагностика ветряной оспы
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома.
Ветряную оспу вызывает вирус Varicella Zoster семейства герпесвирусов, он же – вирус герпеса человека 3 типа. Это ДНК-содержащий вирус, мало устойчивый во внешней среде, способный к репликации только в организме человека. Инактивация вируса происходит довольно быстро при воздействии солнечного света, ультрафиолетового облучения, при нагревании, высушивании. Резервуаром и источником ветряной оспы являются больные люди в течение 10 последних дней инкубационного периода и пятых-седьмых суток периода высыпания.
Ветряная оспа передается воздушно-капельным путем. Распространение вируса с мелкодисперсным аэрозолем, выделяемым больными при кашле, чихании, разговоре, возможно на достаточно большое расстояние в пределах комнаты, вероятен занос с током воздуха в смежные помещения.
Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний. При беременности вероятность передачи ветрянки от матери плоду составляет в первые 14 недель 0,4% и увеличивается до 1% вплоть до 20 недели, после чего риск заражения плода практически отсутствует. В качестве эффективной профилактической меры беременным женщинам, болеющим ветряной оспой, назначают специфические иммуноглобулины, помогающие снизить вероятность передачи инфекции ребенку до минимума. Более опасна ветряная оспа, развившаяся за неделю до родов и в последующий после родов месяц.
При беременности вероятность передачи ветрянки от матери плоду составляет в первые 14 недель 0,4% и увеличивается до 1% вплоть до 20 недели, после чего риск заражения плода практически отсутствует. В качестве эффективной профилактической меры беременным женщинам, болеющим ветряной оспой, назначают специфические иммуноглобулины, помогающие снизить вероятность передачи инфекции ребенку до минимума. Более опасна ветряная оспа, развившаяся за неделю до родов и в последующий после родов месяц.
Люди обладают высокой восприимчивостью к инфекции, после перенесения ветряной оспы сохраняется напряженный пожизненный иммунитет. Дети первых месяцев жизни защищены от инфекции полученными от матери антителами. Ветрянкой чаще всего болеют дети дошкольного и младшего школьного возраста, посещающие организованные детские коллективы. Порядка 70-90% населения переболевают ветряной оспой в возрасте до 15 лет. Заболеваемость в городах более чем в 2 раза выше, чем в сельских населенных пунктах. Пик заболеваемости ветрянкой приходится на осенне-зимний период.
Пик заболеваемости ветрянкой приходится на осенне-зимний период.
Сыпь при ветряной оспе вызывает интенсивный зуд, при расчесывании возможно инфицирование везикул с формированием пустул. Пустулы при заживании могут оставить после себя рубец (оспину). Неинфицированные везикулы рубцов не оставляют, после отделения корочек обнаруживается здоровый новый эпителий. При нагноении сыпных элементов общее состояние обычно ухудшается, интоксикация усугубляется. Сыпь у взрослых обычно более обильна, и в подавляющем большинстве случаев из везикул формируются пустулы.
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины. Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании. Если диагностика затруднена или высыпания являются нетипичными, например, у пациентов с ослабленным иммунитетом, тогда рекомендуется лабораторное подтверждение.
Вирусологическое исследование подразумевает обнаружение вируса при световой микроскопии содержимого везикул после окраски серебрением (мазок Тцанка). Серологическая диагностика производится с помощью РСК, РТГА в парных сыворотках крови, или определение ДНК VZV (Varicella Zoster Virus) с помощью метода прямой иммунофлюоресценции — ПИФ (моноклональные антитела к антигену вируса, меченые флюоресцеином (флуюоресцентный микроскоп), или полимеразной цепной реакции (ПЦР). Материал для исследования — соскобы кожи из основания везикул и везикулярная жидкость. Также надежным подтверждением диагноза является выделение вируса в культуре клеток, однако, вирусная культура, хотя и очень специфическая, но чтобы получить результат потребуется 1-2 недели. Существуют методы иммунноферментного анализа на определение иммуноглобулинов IgM и IgG, по результатам которых можно увидеть, что при первичном заражении на 5-7 день болезни вырабатываются IgM, а через 10-14 дней – IgG. IgM исчезают через 1 месяц, а IgG циркулируют в крови носителя пожизненно.
Поскольку методы ИФА и ПЦР широко доступны и дают очень специфические и чувствительные результаты из массива клинических образцов, это наиболее надежные методы подтверждения инфекции.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Больных изолируют на 9 дней с момента появления высыпаний, контактировавшие с больными дети разобщаются на 21 день. В случае если день контакта с больным точно определен, ребенок не допускается в детский коллектив с 11 по 21 день после контакта. Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
Последнее время стала применяться вакцинация против ветряной оспы. В противоэпидемической практике с этой целью используются вакцины Варилрикс (Бельгия) и Окавакс (Япония).
Эпидемиологический надзор включает учёт и регистрацию заболевших, анализ эпидемиологических проявлений инфекции и проведение выборочного серологического скрининга населения.
причины, симптомы, диагностика и лечение
Додаток 4
Ветряная оспа: причины, симптомы, диагностика и лечение
Ветряная оспа или ветрянка — это острое инфекционное заболевание вирусной природы, при котором происходит поражение эпителия кожи и слизистых оболочек. Относительно недавно, лет 15-20 назад, еще до того как была создана первая вакцина против этого заболевания, очень сложно было встретить человека, который бы не переболел «ветрянкой» в детстве, в крайнем случае в подростковом возрасте – настолько распространенной была эта болезнь.
Высокая заразность ветряной оспы (практически 100% после контакта ранее не болевшего и не привитого человека с источником инфекции) обусловлена особыми свойствами ее возбудителя – вируса варицелла зостер (Varicella Zoster) из семейства вирусов Herpesviridae. Этот вирус обладает по меньшей мере двумя редкими свойствами, одно из которых можно назвать без преувеличения уникальным:
Этот вирус обладает по меньшей мере двумя редкими свойствами, одно из которых можно назвать без преувеличения уникальным:
- во-первых, в отличие от подавляющего большинства других болезнетворных вирусов, варицелла зостер имеет столь крупные размеры, что виден в обычный микроскоп,
- во-вторых, вирус ветрянки способен вызывать два заболевания, весьма отличающихся по клиническим проявлениям: 1) собственно ветряную оспу, которая развивается после первого проникновения вируса варицелла зостер в человеческий организм и 2) опоясывающий лишай или опоясывающий герпес. Второе заболевание является результатом реактивации вируса, который на протяжении многих лет может находиться в организме в латентном состоянии. Опоясывающий лишай практически всегда развивается у взрослых, переболевших ветрянкой в детском возрасте.
Возможность развития опоясывающего лишая связана с тем, что иммунитет, который развивается после перенесенной ветрянки, имеет свои особенности – он является нестерильным, то есть повторное заражение вирусом невозможно, однако после болезни не происходит полной элиминации вируса из организма
Подобно другим герпесвирусам вирус варицелла зостер проникает в ткань нервных волокон, где и пребывает в спящем состоянии на протяжении всей жизни человека.
Однако при переохлаждении или снижении активности иммунитета вирус активируется и вызывает клинические проявления опоясывающего лишая, которые значительно отличаются от проявлений ветрянки. Вместе с тем, у большинства людей, переболевших ветрянкой в детстве, на протяжении жизни реактивации вируса ветрянки не происходит.
Термин «ветряная оспа» очень точно отражает одну из причин высокой заразности возбудителя болезни: вирус легко переносится потоками воздуха на достаточно большие расстояния – на несколько десятков метров от своего источника. Таким образом заразиться ветрянкой можно не только находясь в одном помещении с больным, но и пройдя после него по коридору или воспользовавшись лифтом, в кабине которого чуть ранее находился человек, больной ветряной оспой.
Вместе с тем, вирус, вызывающий ветряную оспу, очень нестоек – вне человеческого организма он погибает очень быстро, в течение 10 минут. (Для сравнения: вирус полиомиелита может выживать в таких условиях на протяжении нескольких дней, а в воде – до 90-100 суток). Вирус варицелла зостер очень чувствителен к нагреванию и воздействию ультрафиолетовых лучей.
Вирус варицелла зостер очень чувствителен к нагреванию и воздействию ультрафиолетовых лучей.
Как происходит заражение ветрянкой
Основной путь передачи вируса ветряной оспы – воздушно-капельный. Больной в период наивысшей заразности выделяет множество вирусов с капельками слюны и слизи из носоглотки при разговоре, чихании или кашле. Вместе с тем, в отличие, скажем, от вируса гриппа, передача возбудителя ветрянки через предметы практически исключается из-за его очень низкой способности выживать во внешней среде.
Человек, инфицированный вирусом варицелла зостер, представляет наибольшую опасность для окружающих в течение нескольких последних дней инкубационного периода перед появлением сыпи и на протяжении 5-6 дней после ее появления.
Примечательно, что еще в середине ХХ века в некоторых европейских странах и в США существовал обычай приводить в дом ребенка, заболевшего ветрянкой, других детей для того, чтобы они поскорее заразились и переболели этим заболеванием, которое на протяжении многих лет считалось «неизбежной» детской болезнью.
Такое стремление родителей и родственников заразить ребенка в детстве связано с тем, что дети в подавляющем большинстве случаев переносят ветряную оспу легко и у них в отличие от взрослых она очень редко вызывает осложнения.
Обычно вирус попадает в организм человека через слизистую оболочку носоглотки. Затем с током крови варицелла зостер проникает в клетки поверхностного слоя кожи, где и происходит его репликация до ее подавления иммунной системой.
В отличие от вируса натуральной оспы, вызывающего процессы нагноения и разрушения в глубоких слоях кожи, после которых остаются обезображивающие рубцы, вирус ветряной оспы ограничивается поражением клеток только поверхностного слоя. По этой причине следы на месте «оспин» ветрянки остаются только тогда, когда больной расчесывает зудящую сыпь, в результате чего через поврежденные места может проникнуть инфекция.
Для людей, не болевших ветрянкой, существует опасность заражения варицелла зостер от больных опоясывающим лишаем, в организме которых произошла реактивация вируса.
Симптомы ветряной оспы
Почти 50% пациентов с ветрянкой – это дети в возрасте от 5 до 9 лет. 40% больных – дети в возрасте 1-4 лет и 10-14 лет. На долю подростков старше 15 лет и взрослых приходится не более 10% всех случаев ветряной оспы.
Для ветрянки характерна сезонность: подавляющее большинство новых случаев заболевания (до 90%) приходится на холодное время года – осень и зиму. Из-за высокой плотности городского населения и большого количества детей дошкольного и школьного возраста заболеваемость ветрянкой значительно выше в городах по сравнению с сельской местностью.
После проникновения инфекции в организм симптомы болезни появляются не сразу, а по истечению инкубационного периода, продолжительность которого может составлять от 1 до 3 недель.
Для ветряной оспы характерны 4 этапа заболевания:
- инкубационный период,
- продромальный период – 1-2 дня до появления сыпи,
- появление характерных высыпаний,
- период выздоровления (реконвалесценции).

Выраженный продромальный период при ветрянке чаще наблюдается у взрослых больных – на этом этапе пациенты жалуются на головную боль, боли в мышцах, повышение температуры тела. У детей продромальный период обычно протекает стерто – в детском возрасте ветрянка как правило, сразу проявляется сыпью.
Высыпания могут появиться на груди, животе, конечностях, лице и голове. Через день-два после первой «волны» высыпаний может появиться новая сыпь. У 25-30% больных высыпания появляются не только на коже, но и на слизистой оболочке ротовой полости и задней стенке глотки.
В процессе репликации вируса в клетках эпителия происходит гибель эпителиоцитов с последующим образованием полостей, в которых появляется экссудат – в таких местах на коже и слизистых оболочках (например, при поражении вирусом слизистой рта) образуются везикулы, пузырьки диаметром до 5 мм.
Через 2-3 дня после появления везикулы начинают подсыхать с образованием корочки, которая отпадает примерно на 8-й день после начала подсыхания, причем рубцов на месте высыпаний ветряночных элементов практически никогда не бывает.
В редких случаях (например, при расчесывании везикул) возможно инфицирование везикул последующим нагноением и образованием мелких рубцов.
Лихорадочное состояние, обусловленное реакцией организма на вторжение вирусов, может сохраняться на протяжении 5-6 дней, после чего самочувствие больного постепенно улучшается.
Осложнения ветрянки
В подавляющем большинстве случаев ветрянка проходит бесследно – через 5-7 дней после начала болезни самочувствие начинает улучшаться и еще 2-3 недели спустя больной полностью выздоравливает. Однако, как и при любом другом инфекционном заболевании, у части больных (при ветрянке это около 5%) могут развиться осложнения.
Чаще всего осложнением становится инфицирование и нагноение элементов сыпи. Гораздо реже инфекция проникает через поврежденную кожу в кровеносную и лимфатическую систему, что приводит к развитию сепсиса.
Еще реже встречается ветряночная пневмония, вызванная поражением ткани легких вирусом варицелла зостер. В медицинской литературе встречаются описания и других осложнений ветрянки, риск развития которых, к счастью, очень незначителен; к ним относятся:
В медицинской литературе встречаются описания и других осложнений ветрянки, риск развития которых, к счастью, очень незначителен; к ним относятся:
- миокардит,
- энцефалит,
- кератит (воспаление роговицы глаза),
- нефрит (поражение почек),
- гепатит,
- артрит.
Большой редкостью считается врожденная форма ветряной оспы. Обычно дети появляются на свет с пассивным иммунитетом против этой болезни – если мать в детстве перенесла ветрянку или получила прививку от этой болезни, то специфические антитела из ее организма поступают через плаценту в кровь плода и сохраняются на протяжении первого полугода жизни.
Однако если будущая мать заболевает ветрянкой за несколько дней до родов, то велика вероятность того, что ребенок появится на свет с врожденной формой болезни.
К сожалению, в подобных случаях болезнь может иметь тяжелое течение, что связано с незрелостью иммунной системы новорожденного.
Диагностика и лечение ветряной оспы
Из-за выраженной специфичности симптомов диагностика ветрянки не представляет затруднений и, как правило, даже не требует каких-либо лабораторных исследований. В некоторых случаях для полной уверенности в диагнозе врач может назначить лабораторный анализ содержимого везикул для выявления вируса.
В некоторых случаях для полной уверенности в диагнозе врач может назначить лабораторный анализ содержимого везикул для выявления вируса.
До сих пор, несмотря на все успехи медицины, лечение ветряной оспы сводится в основном к симптоматической терапии, т.е. лечение направлено на уменьшение проявлений болезни, а не на ее первопричину. Связано это с трудностями создания препаратов, которые могли бы воздействовать на вирус герпеса 3-го типа после его проникновения в клетки организма.
Если врач сочтет нужным, он может назначить больному препараты противовирусные препараты или препараты интерферона, однако в подавляющем большинстве случаев лечение сводится к соблюдению постельного режима, приему антигистаминных средств (для облегчения зуда) и регулярному смазыванию везикул дезинфицирующими средствами – перекисью водорода, раствором перманганата калия («марганцовкой»), жидкостью Кастеллани для того, чтобы избежать развития инфекции.
Чуть более 40 лет назад была изобретена первая вакцина против ветряной оспы, однако в нашей стране такая прививка не включена в перечень обязательных. Вместе с тем, иммунизацию ребенка против ветрянки все же можно сделать в детской поликлинике. Для этого нужно самостоятельно приобрести соответствующий препарат в аптеке.
Вместе с тем, иммунизацию ребенка против ветрянки все же можно сделать в детской поликлинике. Для этого нужно самостоятельно приобрести соответствующий препарат в аптеке.
Профилактика ветряной оспы | Городская поликлиника №72
Ветряная оспа на сегодняшний день является одной из самых распространенных инфекций у детей после ОРВИ и кишечных инфекций и может вызывать тяжелые осложнения вплоть до летального исхода. Распространенное в России мнение о безопасности и даже необходимости «переболеть ветрянкой» — опасное заблуждение, вызванное недостатком информации о заболевании.
Ветряная оспа – острое инфекционное заболевание, возбудителем которого является вирус Варицелла-зостер (Varicella-zoster, VZV). Это вирус из группы герпес вирусов, вызывает заболевание только у человека. Вирус вызывает две формы заболевания – ветряную оспу и опоясывающий герпес, или, как иногда говорят «опоясывающий лишай». Заражаясь впервые человек переносит ветряную оспу, но от вируса организм не очищается, после выздоровления вирус продолжает «тихо жить» в нашем организме в клетках спинного мозга (в ганглиях), а когда происходит снижение иммунитета (или возрастное, или в результате тяжелой болезни, или в результате приема лекарств, подавляющих иммунитет), вирус «оживляется» вызывает уже опоясывающий герпес. Клинически это проявляется высыпаниями по ходу нервных окончаний сегментарно, в основном с одной стороны, реже — с двух. Один из ведущих симптомов — болевой синдром, который обычно носит интенсивно жгучий характер, усиливается в ночной период времени.
Клинически это проявляется высыпаниями по ходу нервных окончаний сегментарно, в основном с одной стороны, реже — с двух. Один из ведущих симптомов — болевой синдром, который обычно носит интенсивно жгучий характер, усиливается в ночной период времени.
Источником вируса является человек, больной одним из вариантов инфекции, путь передачи — воздушно-капельный. Восприимчивость достигает 100%, т.е. из тех, кто контактировал с больным, заболевают практически все. Больные становятся заразными в последние 2 дня инкубационного периода и остаются таковыми в течение 4-5 дней после появления последних высыпаний.
Ежегодно в России ветряной оспой заболевает около 750 тысяч человек. Более 50% случаев ветрянки приходятся на возраст от 5 до 9 лет, к 7 годам инфекцию переносят около 80% детей. В последнее время наблюдается «взросление» ветряной оспы – уже около 10% заболеваний приходится на детей старше 15 лет и взрослых. При этом болезнь протекает значительно тяжелее (головная боль, пояснично-крестцовые боли, лихорадка, массивные высыпания и сильный зуд). Помимо этого возрастает риск осложнений!
Помимо этого возрастает риск осложнений!
Наиболее распространенным осложнением являются различные кожные инфекции. Зудящая сыпь почти всегда провоцирует расчесы, возникшие раны являются входными воротами для условно-патогенной микрофлоры, что может привести к гнойному воспалению кожи. В большинстве случаев для жизни это не опасно, однако после заживления таких гнойничков на коже остаются рубцы. Более серьезные проблемы возникают в тех случаях, когда инфицируются элементы сыпи на слизистых оболочках глаз, рта, ушей, половых органов.
В результате может развиться кератит (помутнение роговицы), которое может влиять на остроту зрения, стоматит (поражение слизистых рта с язвочками), отит, вульвит. В очень тяжелых случаях, обычно у лиц с иммунодефицитом, могут быть поражены и слизистые желудочно-кишечного тракта (высыпания, язвочки).
Одно из грозных осложнений ветряной оспы – поражение ткани мозга (энцефалит). Признаки поражения нервной системы возникают как в периоде высыпания, на 2—8-й дни от появления сыпи, так и в более поздние периоды. Появляется головная боль, рвота, сонливость. Возможно возникновение судорог, расстройства сознания. Характерны нарушения походки, дети не могут ни стоять, ни сидеть, отмечается дрожание головы, скандированная речь. Длительность ветряночных энцефалитов — от нескольких дней до 3—4 недель. Отдаленные последствия перенесенного энцефалита встречаются примерно у 15% — 25% больных. Возможно формирование эпилепсии, парезов и других симптомов.
Появляется головная боль, рвота, сонливость. Возможно возникновение судорог, расстройства сознания. Характерны нарушения походки, дети не могут ни стоять, ни сидеть, отмечается дрожание головы, скандированная речь. Длительность ветряночных энцефалитов — от нескольких дней до 3—4 недель. Отдаленные последствия перенесенного энцефалита встречаются примерно у 15% — 25% больных. Возможно формирование эпилепсии, парезов и других симптомов.
Поражение органов дыхания вирусом ветрянки маловероятно при нормальном состоянии иммунитета. Однако при иммунодефиците любого происхождения возможна так называемая ветряночная пневмония. Кроме того, подобное осложнение нередко встречается при ветрянке у подростков и взрослых. Ветряночная пневмония — тяжелое осложнение,
с которым связана большая часть летальных исходов у взрослых и больных из групп риска, но возможно осложнение течения инфекции и у маленьких детей. Симптомы поражения органов дыхания (кашель, одышка, цианоз, кровохарканье, боль, усиливающаяся при дыхании) обычно возникают спустя 1-6 дней после появления сыпи. Особенно опасна ветряная оспа для беременных женщин и новорожденных. Внутриутробное поражение плода может привести к врожденной ветряной оспе или неонатальной ветряной оспе, что в 30% случаев приводит к смерти ребенка».
Особенно опасна ветряная оспа для беременных женщин и новорожденных. Внутриутробное поражение плода может привести к врожденной ветряной оспе или неонатальной ветряной оспе, что в 30% случаев приводит к смерти ребенка».
На сегодняшний день наиболее эффективным методом профилактики распространения ветряной оспы и предотвращения тяжелого течения данной инфекции с возможными осложнениями является вакцинопрофилактика.
В Российской Федерации зарегистрирована и используется живая аттенуированная вакцина, применение которой возможно с 1 года. Для формирования длительного иммунитета рекомендовано двукратное введение в любом возрасте. В некоторых случаях у 5-10% привитых возникают кратковременные реакции с 4-го по 15-й дни после прививки в виде повышения температуры, недомогания, редко сыпи, которые не идут ни в какое сравнение с самой болезнью. Если же ребенок или взрослый не привит, но попал в контакт с больным ветряной оспой или опоясывающим герпесом, в течение 3-х дней после контакта можно экстренно сделать прививку с высоким профилактическим эффектом.
Руководитель отдела профилактики инфекционных заболеваний ФГБУ «Детский научно-клинический центр инфекционных болезней ФМБА России», профессор, доктор медицинских наук Харит С.М.
Старший научный сотрудник отдела профилактики инфекционных заболеваний ФГБУ «Детский научно-клинический центр инфекционных болезней ФМБА России», кандидат медицинских наук Фридман И.В.
Ветряная оспа (ветрянка) — симптомы, причины появления, диагностика, лечение
Это очень заразное детское инфекционное заболевание, которое в основном поражает детей в возрасте от 5 до 10 лет.
Среди всех экзантематических заболеваний детского возраста ветряная оспа является наиболее легко узнаваемой: после очень длительной инкубации (14-21 день) и короткого периода лихорадки и недомогания на коже и слизистых оболочках появляются (слегка приподнятые) красные пятна, которые вскоре превращаются в пузырьки, содержащие жидкость.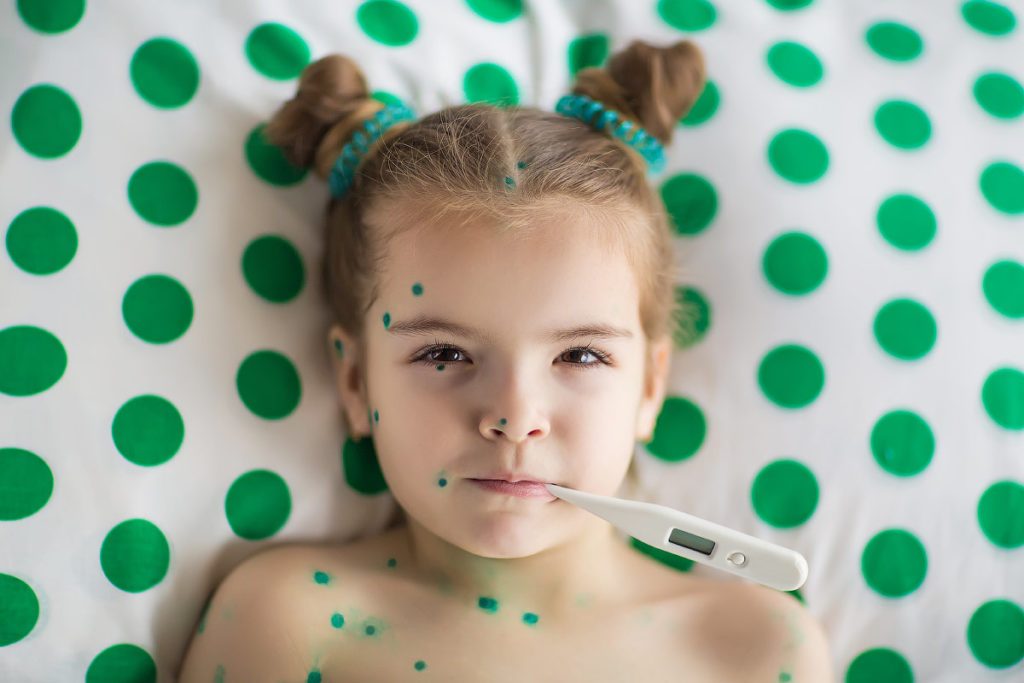 На последнем этапе высыхающие пузырьки превращаются в корочки, которые самопроизвольно разрываются через несколько дней. Сыпь появляется сначала на коже головы, на лице и на груди, а затем распространяется на все тело. Ветряная оспа распространена во всем мире.
На последнем этапе высыхающие пузырьки превращаются в корочки, которые самопроизвольно разрываются через несколько дней. Сыпь появляется сначала на коже головы, на лице и на груди, а затем распространяется на все тело. Ветряная оспа распространена во всем мире.
Осложнения
Заболевание обычно протекает без осложнений, кроме как у новорожденного, поскольку у него нет антител к этому заболеванию. В этих случаях, хотя и редко, заболевание может осложняться пневмонией, а еще реже – заболеваниями, которые могут поражать мозг, такими как энцефалит. Незначительным осложнением ветряной оспы является бактериальная инфекция кожи, вызванная непрерывным расчесыванием малыша. Обычно достаточно дезинфицировать везикулы перекисью водорода, используя стерильную марлю. Для беременных женщин рекомендуется не вступать в контакт с детьми, у которых есть эта инфекция, так как она может передаваться плоду через плаценту и вызывать осложнения (даже если редко), особенно в первом триместре.
Уход
Педиатр не назначает специфическое лечение против ветряной оспы, а только лекарства, которые могут облегчить симптомы (антигистаминные препараты против зуда и жаропонижающие средства при лихорадке). Чтобы облегчить зуд, родители после высыхания пузырьков могут ежедневно принимать ванну, используя физиологическое рН – мыло, и сушить кожу мягким махровым полотенцем. Также желательно наносить увлажняющее молоко. Чтобы предотвратить появление у ребенка царапин, которые затем могут заразиться, хорошо держать его ногти всегда короткими.
Чтобы облегчить зуд, родители после высыхания пузырьков могут ежедневно принимать ванну, используя физиологическое рН – мыло, и сушить кожу мягким махровым полотенцем. Также желательно наносить увлажняющее молоко. Чтобы предотвратить появление у ребенка царапин, которые затем могут заразиться, хорошо держать его ногти всегда короткими.
Профилактика
Вакцина против ветряной оспы является высокоэффективной и в настоящее время доступна только в моно валентной форме. В ближайшее время вполне вероятно, что вакцина будет сочетаться с корью, эпидемическим паротитом и краснухой. У нас нет стратегии вакцинации для всего населения, однако вакцинация рекомендуется, в частности, пациентам с заболеваниями крови, такими как лейкемия или другие виды опухолей. На самом деле, у этих пациентов последствия заболевания могут быть разрушительными.
Получить консультацию
врача-терапевта
Ветряна оспа (Varicella-zoster) (антитела класса IgМ)
Ветряная оспа, ветрянка (лат. Varicella, греч. Ανεμοβλογι?) — острое вирусное заболевание с воздушно-капельным путём передачи. Обычно характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением. Ветряная оспа проявляется в виде генерализованной розеолезно-везикулезной сыпи; опоясывающий герпес — высыпаниями сливного характера на одном или нескольких расположенных рядом дерматомах. Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно,однако если сыпь расчесывать (повреждать ростковый слой),то на месте везикулы остается атрофический рубец. Если ветряная оспа является первичной инфекцией вируса варицелла-зостер, то опоясывающий герпес, в подавляющем большинстве случаев, — это результат активизации латентного вируса варицелла-зостер.
Varicella, греч. Ανεμοβλογι?) — острое вирусное заболевание с воздушно-капельным путём передачи. Обычно характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением. Ветряная оспа проявляется в виде генерализованной розеолезно-везикулезной сыпи; опоясывающий герпес — высыпаниями сливного характера на одном или нескольких расположенных рядом дерматомах. Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно,однако если сыпь расчесывать (повреждать ростковый слой),то на месте везикулы остается атрофический рубец. Если ветряная оспа является первичной инфекцией вируса варицелла-зостер, то опоясывающий герпес, в подавляющем большинстве случаев, — это результат активизации латентного вируса варицелла-зостер.
Источник инфекции — больной человек, представляющий эпидемическую опасность с конца инкубационного периода и до отпадения корочек. Возбудитель распространяется воздушно-капельным путём. Заболевают в основном дети в возрасте от 6 месяцев до 7 лет. Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.
Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.
Ветряная оспа вызывается вирусом семейства Herpesviridae — варицелла-зостер (Varicella Zoster). Вирус варицелла-зостер является причиной двух клинически несходных заболеваний: ветряной оспы, возникающей преимущественно в детском возрасте, и опоясывающего герпеса, или опоясывающего лишая, клинические проявления которого наблюдаются, как правило, у людей зрелого возраста.
Вирус ветряной оспы нестоек во внешней среде — он быстро погибает при воздействии солнечного света, нагревании, ультрафиолетовом облучении. Вне организма, на открытом воздухе выживаемость вируса примерно 10 минут. Возбудитель ветряной оспы относится к вирусам группы герпеса третьего типа.
Восприимчивость к ветряной оспе уникальна — она составляет 100 %. Заразными больные ветряной оспой становятся за 20-24 ч до появления сыпи и остаются ими до 5-го дня с момента регистрации последнего элемента сыпи. Передаётся ветряная оспа воздушно-капельным путём от больного при разговоре, кашле, чихании. Считается возможным заражение плода от матери во время беременности, что может приводить к врождённым уродствам.
Передаётся ветряная оспа воздушно-капельным путём от больного при разговоре, кашле, чихании. Считается возможным заражение плода от матери во время беременности, что может приводить к врождённым уродствам.
Вирус проникает в организм через слизистые оболочки верхних дыхательных путей и внедряется в эпителиальные клетки слизистой оболочки. Затем вирус проникает в кровь и фиксируется в коже, вызывая в её поверхностном слое патологический процесс: ограниченное расширение капилляров (пятно), серозный отёк (папула), отслоение эпидермиса (везикула). Из-за размножения вируса и аллергического ответа организма возникают лихорадка и другие общие неспецифические проявления инфекции.
После болезни возникает стойкий иммунитет. Возбудитель может персистировать в организме; в результате различных провоцирующих факторов он активируется и вызывает локальные кожные высыпания — опоясывающий лишай.
В течение ветряной оспы выделяют следующие периоды: инкубационный, продромальный, периоды высыпания и образования корочек.
- Инкубационный период составляет при ветряной оспе 11-21 день, по другим данным 13-17 дней (в среднем 14).
- Продромальный период наступает в течение 1-2 суток до начала высыпания (в некоторых случаях продромальный период отсутствует и заболевание манифестирует появлением сыпи).
Надо особо отметить, что продромальные явления у детей могут быть не выражены. У взрослых продромальные явления проявляются чаще и протекают тяжелее (головная боль, пояснично-крестцовые боли, лихорадка).
- Период высыпания у большинства детей протекает без особых нарушений общего состояния, лихорадочное состояние совпадает с периодом массового появления сыпи, высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке кожи: животе, бедрах, плечах, груди, а также на лице и голове. В отличие от натуральной оспы, лицо поражается позже туловища и конечностей и сыпь здесь менее выражена.
Элементы сыпи появляются у больных ветряной оспой как бы отдельными толчками с интервалом в 24-48 ч. Новые элементы появляются между старыми и общее число их увеличивается. Толчкообразность высыпания объясняет и полиморфизм экзантемы. Отдельные элементы проделывают следующую динамику развития. Вначале появляется пятно округлой или овальной формы диаметром от 5 до 10 мм, затем чаще в центре пятна появляется папула, которая превращается в везикулу, заполненную прозрачным содержимым. Образовавшиеся пузырьки имеют различную форму (округлую, куполообразные, продолговатые). Размеры пузырьков от булавочной головки до 8-10 мм в диаметре. Пузырьки довольно мягки на ощупь. В течение последующих 1-2 сут везикула переходит в стадию подсыхания. Иногда содержимое везикулы подсыхает и образуется поверхностная корочка, которая быстро отпадает. В других случаях содержимое пузырька мутнеет; образуется пустула, формируется и понемногу сморщивается светло-коричневая корочка, которая к 6-8-му дню отпадает, не оставляя после себя рубцов. Но иногда остаются небольшие рубцы, которые чаше исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи.
Но иногда остаются небольшие рубцы, которые чаше исчезают, лишь в некоторых случаях остаются стойкие рубцы, заметные в течение нескольких лет. Элементы сыпи не всегда проделывают весь цикл развития. Иногда на стадии пятна начинается обратное развитие, иногда успевает образоваться папула, но без образования везикулы элементы сыпи исчезают. Такое развитие отмечается обычно при последнем толчке высыпания (чаще бывает 3-4 таких толчка), интервал между первым и последним высыпанием обычно равняется 8 дням. Общее количество элементов сыпи у отдельных больных существенно различается, чаще колеблется от 20 до 70 элементов. Некоторые авторы отмечают как минимум 10 элементов и как максимум 800 элементов сыпи.
Конечно, бывают случаи, когда на всем протяжении болезни появляется лишь один элемент или даже абортивные формы без сыпи, но такие заболевания остаются нераспознанными. Время, которое проходит от появления первых элементов сыпи и до отпадения корочек, обычно равно 2-3 нед.
Одновременно с кожными высыпаниями, на слизистых оболочках появляется энантема. Это пузырьки, которые быстро мацерируются, превращаясь в язвочку с желтовато-серым дном, окружённую красным ободком. Чаще энантема ограничивается 1-3 элементами. Заживает энантема в течение 1-2 дней.
Это пузырьки, которые быстро мацерируются, превращаясь в язвочку с желтовато-серым дном, окружённую красным ободком. Чаще энантема ограничивается 1-3 элементами. Заживает энантема в течение 1-2 дней.
Лихорадочный период длится 2-5 дней, иногда — до 8-10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7-9 дней. Обычно ветряная оспа протекает доброкачественно, но при развитии буллёзной, геморрагической или гангренозной формы заболевания возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты.
Осложнения. Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые. Чаще отмечаются различные осложнения со стороны кожи (нагноения, абсцессы, геморрагические и даже гангренозные формы болезни). В результате наслоения вторичной инфекции может развиться сепсис. Тяжело протекает и не поддается антибиотикотерапии так называемая ветряночная (вирусная) пневмония. К другим осложнениям относится энцефалит, миокардит, кератит, нефрит, артрит, гепатит, но наблюдаются они редко.
К другим осложнениям относится энцефалит, миокардит, кератит, нефрит, артрит, гепатит, но наблюдаются они редко.
Врожденная ветряная оспа развивается при заболевании беременной женщины за 4-5 дней до родов. При этом вероятность заболевания детей равняется 17% и вероятность гибели детей — 31% от числа заболевших. Нередко врожденная ветряная оспа протекает тяжело, сопровождается развитием обширной бронхопневмонии, поносом, перфорацией тонкой кишки, а также поражением внутренних органов. Заболевание развивается чаще в период с 6-го по 11-й день после рождения. Может иногда протекать и в форме средней тяжести.
Тяжёлые формы болезни — буллёзная, геморрагическая и гангренозная.
- Буллёзная форма развивается у взрослых с тяжёлыми сопутствующими заболеваниями. На коже образуются крупные дряблые пузыри, а затем вяло заживающие язвы.
-
Геморрагическая форма развивается у больных с проявлениями геморрагического диатеза.
 Отличается появлением везикул с кровянистым содержимым, кровоизлияний на коже, носовых кровотечений, гематурии.
Отличается появлением везикул с кровянистым содержимым, кровоизлияний на коже, носовых кровотечений, гематурии. - Гангренозная форма развивается у ослабленных больных, может протекать с быстрым увеличением везикул в размерах и геморрагической трансформацией их содержимого, а после подсыхания везикул — с образованием корок чёрного цвета с воспалительным ободком.
Распознавание ветряной оспы в настоящее время существенно облегчается тем, что отпала необходимость дифференцировать заболевание с натуральной оспой, уже давно ликвидированной. Дифференцировать необходимо от везикулезного риккетсиоза, который встречается редко и лишь в определенных районах. Характерно появление первичного аффекта в месте ворот инфекции, генерализованной лимфаденопатии, что не характерно для ветряной оспы. С герпетической сыпью и высыпаниями при опоясывающем лишае дифференцирование также не представляет трудностей по характеру сыпи (группа тесно расположенных мелких пузырьков на общем воспалительном основании). Иногда сходные элементы появляются в результате укусов блох и других насекомых, но в этих случаях нет общих проявлений, сыпь однотипная, кроме сыпи на коже при ветряной оспе появляется и энантема. К специфическим лабораторным методам прибегать обычно нет необходимости. Из специфических методов наиболее надежным подтверждением диагноза является выделение вируса в культуре тканей, а также по 4-кратному нарастанию титра специфических антител.
Иногда сходные элементы появляются в результате укусов блох и других насекомых, но в этих случаях нет общих проявлений, сыпь однотипная, кроме сыпи на коже при ветряной оспе появляется и энантема. К специфическим лабораторным методам прибегать обычно нет необходимости. Из специфических методов наиболее надежным подтверждением диагноза является выделение вируса в культуре тканей, а также по 4-кратному нарастанию титра специфических антител.
Лабораторная диагностика. Диагноз ветряной оспы и опоясывающего лишая обычно ставят по клинической картине. При нетипичных случаях используют лабораторные методы подтверждения диагноза – серологические тесты– определение специфических антител классов IgG и IgM. Специфические антитела к вирусу Varicella-Zoster появляются в течение 4 — 5 сут. от начала сыпи при ветряной оспе. Выявление специфических IgM антител свидетельствует о первичной инфекции. Но в некоторых случаях IgM антитела могут персистировать в крови вплоть до 12 месяцев после перенесенной инфекции. Первичная инфекция подтверждается также сероконверсией (появлением специфических антител в динамике наблюдения при их первоначальном отсутствии).
Первичная инфекция подтверждается также сероконверсией (появлением специфических антител в динамике наблюдения при их первоначальном отсутствии).
Показания к назначению анализа:
- В нетипичных случаях в комплексе для диагностики ветряной оспы.
- Положительно:
- Текущая или недавняя инфекция вирусом Varicella-Zoster.
- Персистенция IgM антител (редко).
- Отрицательно:
- Инкубационный период и ранние сроки заболевания (первые 4 дня от появления сыпи).
- Отсутствие инфекции.
Необходимо воздержаться от приема пищи в течение 2-3 часов.
Прививки от ветрянки детям — сделать в Москве, вакцинация против ветряной оспы в клинике РебенОК
Ветряная оспа
| Вакцинация против ветряной оспы (Варилрикс) | 5000 |
| Вакцинация против ветряной оспы (ОКАВАКС, БИКЕН, Япония) | 4000 |
Вакцинация от ветряной оспы
Ветряная оспа – достаточно распространенное заболевание, встречающееся, в основном, у детей, и вызванное вирусом герпеса. Своё название она получила из-за способа передачи. Инфицирование происходит воздушно-капельным путём. Порой достаточно простой стоять рядом с заболевшим несколько минут и заразиться.
Своё название она получила из-за способа передачи. Инфицирование происходит воздушно-капельным путём. Порой достаточно простой стоять рядом с заболевшим несколько минут и заразиться.Ветрянка может протекать по-разному. У деток в возрасте 5-7 лет проходит быстро, но может вызывать сильный зуд и дискомфорт. У тех, кто переболел в детстве, остатки вируса сохраняются до взрослого возраста и могут проявляться в виде опоясывающего лишая.
Своевременно обратившись в клинику «РебёнОК», вы и ваш малыш получите профессиональную медицинскую помощь и прививку от ветряной оспы с гарантией высокого качества.
Кому следует сделать прививку?
Прививка от ветряной оспы будет полезной абсолютно в любом возрасте. Детям она делается с 1 года. Если же малыш уже успел переболеть ветрянкой, его организм вырабатывает естественный иммунитет. Взрослые могут пройти вакцинацию в любое время. Введение двух доз вакцины будет достаточно для защиты от заболевания на всю жизнь.
Если взрослый человек вовремя не получит вакцину, последствия будут значительно серьёзнее, чем у детей.
Ещё одним показанием к постановке вакцины против ветрянки является эпидемия или нахождение в очаге. В этом случае обязательные меры принимаются для всех людей, входящих в зону риска.
Кому необходимо остерегаться ветрянки?
Есть несколько групп потенциальных пациентов, для которых ветрянка может стать смертельно опасной. Это:
-
люди с онкологическими заболеваниями;
-
с тяжелыми хроническими болезнями;
-
с иммунодефицитом;
-
с острым лейкозом и т.д.
Для этих категорий прививка является обязательным мероприятием. В противном случае, воздействие вируса может привести к серьезному ущербу и даже смерти.
Противопоказаниями для вакцинации являются воспалительные процессы в организме, течение других вирусных заболеваний, повышенная температура, беременность и период кормления. В ряде ситуаций процедуру необходимо перенести на момент, когда пациент выздоровеет.
Наш центр предлагает самый качественный и эффективный препарат от данного заболевания, прошедший обязательную процедуру сертификации. Это ВАРИЛРИКС. Он проявил себя надёжно, имеет минимальные побочные эффекты и узкий список противопоказаний. Кроме того, у нас вы сможете рассчитывать на самые лояльные цены при высоком качестве услуг.
Информация
от 4 000 ₽
Записаться
Перезвоните мне
Записаться по WhatsApp
Телефон: +7 (495) 104-35-35
Время работы:
Пн-Пт: 8:30-20:00
Сб-Вс: 8:30-19:00
Последние отзывы пациентов
Хотелось бы выразить огромную благодарность Светлане!Замечательный , опытный специалист!Очень внимательная и добрая, наш малыш принял ее сразу. Результаты были видны уже после 4-5 сеанса массажа.Очень довольны!
Результаты были видны уже после 4-5 сеанса массажа.Очень довольны!
Хотелось бы оставить положительный отзыв врачу, приезжавшей брать анализы. Все сделано хорошо и быстро, врач вежливая и добрая.
Ветряная оспа | Устный перевод лабораторных тестов | Ветряная оспа
Лабораторные испытания
Лабораторное тестирование рекомендуется:
- Подтвердить подозрение на ветряную оспу
- Подтвердить ветряную оспу как причину вспышек
- Подтвердить ветряную оспу в тяжелых случаях (госпитализация или смерть) или необычных случаях
- Определить восприимчивость к ветряной оспе
- Определить, были ли предполагаемые нежелательные явления, связанные с вакциной, вызваны вакцинным штаммом VZV
Лабораторное подтверждение подозрения на ветряную оспу
Наиболее чувствительным методом подтверждения диагноза ветряной оспы является использование полимеразной цепной реакции (ПЦР) для обнаружения VZV в поражениях кожи (везикулы, струпья, пятнисто-папулезные поражения). Лучше всего для взятия проб подходят везикулярные поражения или струпья, если они есть. Адекватный сбор образцов пятнисто-папулезных поражений у вакцинированных людей может быть сложной задачей. Однако одно исследование (Оценка лабораторных методов диагностики Varicellapdf iconexternal icon), сравнивающее множество образцов от одних и тех же пациентов, вакцинированных одной дозой, предполагает, что макулопапулезные поражения, собранные с помощью надлежащей техники, могут быть высоконадежными типами образцов для обнаружения VZV. Другие источники, такие как выделения из носоглотки, слюна, кровь, моча, смывы из бронхов и спинномозговая жидкость, с меньшей вероятностью предоставят адекватный образец и часто могут привести к ложноотрицательным результатам.
Лучше всего для взятия проб подходят везикулярные поражения или струпья, если они есть. Адекватный сбор образцов пятнисто-папулезных поражений у вакцинированных людей может быть сложной задачей. Однако одно исследование (Оценка лабораторных методов диагностики Varicellapdf iconexternal icon), сравнивающее множество образцов от одних и тех же пациентов, вакцинированных одной дозой, предполагает, что макулопапулезные поражения, собранные с помощью надлежащей техники, могут быть высоконадежными типами образцов для обнаружения VZV. Другие источники, такие как выделения из носоглотки, слюна, кровь, моча, смывы из бронхов и спинномозговая жидкость, с меньшей вероятностью предоставят адекватный образец и часто могут привести к ложноотрицательным результатам.
Другими методами выделения вируса для подтверждения ветряной оспы являются прямой флуоресцентный анализ антител (DFA) и культивирование вирусов. Однако эти методы, как правило, не рекомендуются, поскольку они менее чувствительны, чем ПЦР, и в случае культивирования вирусов для получения результатов потребуется больше времени.
IgM значительно менее чувствителен, чем ПЦР-анализ кожных повреждений. Серология IgM может предоставить доказательства недавней активной инфекции VZV, но не может отличить первичную инфекцию от повторной инфекции или реактивации в латентном периоде, поскольку специфические антитела IgM временно вырабатываются при каждом воздействии VZV.IgM-тесты также по своей природе имеют низкую специфичность.
Парные сыворотки острой и выздоравливающей крови, показывающие четырехкратное увеличение антител IgG, обладают превосходной специфичностью в отношении ветряной оспы, но не столь чувствительны, как ПЦР кожных поражений для диагностики ветряной оспы. Люди, ранее имевшие вакцинацию или заболевшие, могут иметь очень высокие исходные титры и не могут достичь четырехкратного увеличения сыворотки выздоравливающих. Полезность этого метода для диагностики ветряной оспы еще более ограничена, поскольку он требует двух визитов в офис.Единственный положительный результат ELISA на IgG нельзя использовать для подтверждения случая ветряной оспы.
Для получения дополнительной информации см. Сбор образцов для тестирования на вирус ветряной оспы (ветряная оспа и опоясывающий лишай).
Лабораторные критерии диагностики
- Демонстрация ДНК VZV с помощью ПЦР-тестов на клиническом образце, в идеале, на струпьях, везикулярной жидкости или клетках из основания поражения является предпочтительным методом диагностики ветряной оспы. ПЦР также полезна для подтверждения прорывной ветряной оспы.Для диагностики доступны другие методы, такие как DFA и посев, но они менее чувствительны и специфичны, чем ПЦР.
- Положительный серологический тест на антитела к иммуноглобулину M (IgM) к ветряной оспе при наличии сыпи, напоминающей ветряную оспу.
- Четырехкратное или более повышение титра антител к иммуноглобулину G (IgG) в сыворотке крови при любом стандартном серологическом анализе между сывороткой острой и выздоравливающей сыворотки.
Как для невакцинированных, так и для вакцинированных людей ПЦР является наиболее надежным методом подтверждения инфекции.
См. Раздел «Лабораторные исследования» Руководства по эпиднадзору за ветряной оспой
.Идентификация штамма вируса
ПЦР-генотипирование VZV, идентифицированного в образцах, собранных с кожных повреждений, может использоваться для отличия высыпаний, вызванных VZV дикого типа, от высыпаний, вызванных штаммом VZV вакцинного типа (Oka / Merck). Образцы крови, спинномозговой жидкости или биопсии также могут быть протестированы на дискриминацию вакцинного штамма / вируса вируса гепатита Дикого типа для подтверждения этиологии и выявления побочного действия вакцины, хотя эти образцы могут с меньшей вероятностью предоставить адекватный образец и могут часто приводят к ложноотрицательным результатам.Национальная лаборатория VZV при CDC и Справочные центры по профилактическим заболеваниям Американской ассоциации лабораторий общественного здравоохранения (значок VPD-RCspdf [2 страницы] внешний значок ) имеют возможность отличить VZV дикого типа от штамма Oka, используя как реальные дифференциальные штаммы, так и штаммы. время ПЦР или ПЦР в сочетании с анализом полиморфизма длин рестрикционных фрагментов (ПДРФ). VPD-RC расположены в лабораториях штатов Висконсин, Калифорния, Нью-Йорк и Миннесота, и каждый VPD-RC получает образцы из определенной группы штатов.
время ПЦР или ПЦР в сочетании с анализом полиморфизма длин рестрикционных фрагментов (ПДРФ). VPD-RC расположены в лабораториях штатов Висконсин, Калифорния, Нью-Йорк и Миннесота, и каждый VPD-RC получает образцы из определенной группы штатов.
Примеры возможных побочных эффектов вакцины против ветряной оспы, для которых может быть полезно генотипирование ПЦР для VZV, включают ветряную оспу или связанные с ветряной оспой осложнения у вакцинированного человека через 7-42 дня после вакцинации, опоясывающий лишай у вакцинированного человека и предполагаемый вторичный штамм вакцины Трансмиссия VZV.
Оценка восприимчивости к VZV
IgG ELISA
Можно использовать один серологический тест на IgG, чтобы определить, есть ли у человека антитела к VZV от перенесенной ветряной оспы или кто может быть кандидатом на получение иммуноглобулина против ветряной оспы (VZIG).(В США доступен продукт VariZIG). Для скрининга рекомендуются коммерческие иммуноферментные анализы (ELISA). ИФА целых инфицированных клеток (ц) — это наиболее часто используемый тест для определения наличия у человека антител к VZV от перенесенной ветряной оспы. Wc ELISA проводится на образцах крови. Он может легко обнаружить сероконверсию к естественной инфекции VZV. Регулярное тестирование на иммунитет к ветряной оспе после вакцинации не рекомендуется, поскольку имеющиеся в продаже анализы VZV IgG недостаточно чувствительны для выявления всех сероконверсий после вакцинации.Более чувствительный ИФА очищенного гликопротеина (gpELISA) использовался в исследовательских учреждениях для выявления сероконверсии после вакцинации. Однако тестирование с помощью gpELISA коммерчески недоступно.
ИФА целых инфицированных клеток (ц) — это наиболее часто используемый тест для определения наличия у человека антител к VZV от перенесенной ветряной оспы. Wc ELISA проводится на образцах крови. Он может легко обнаружить сероконверсию к естественной инфекции VZV. Регулярное тестирование на иммунитет к ветряной оспе после вакцинации не рекомендуется, поскольку имеющиеся в продаже анализы VZV IgG недостаточно чувствительны для выявления всех сероконверсий после вакцинации.Более чувствительный ИФА очищенного гликопротеина (gpELISA) использовался в исследовательских учреждениях для выявления сероконверсии после вакцинации. Однако тестирование с помощью gpELISA коммерчески недоступно.
Авидность IgG
Авидность IgG использовалась в исследовательских учреждениях, чтобы определить, был ли человек, положительный по IgG на VZV, был инфицирован этим вирусом в прошлом или совсем недавно. Лаборатория CDC разработала тест на авидность IgG, который можно использовать для определения, была ли последняя сыпь VZV причиной первичной инфекции (ветряная оспа) или реактивации (опоясывающий лишай). Люди, инфицированные в прошлом, как правило, имеют антитела с высоким сродством к связыванию с антигеном по сравнению с людьми с более поздней инфекцией, которые имеют низкое сродство. В результате низкая авидность является индикатором первичной инфекции VZV. Ожидается, что вакцинированные люди будут подвергаться созреванию аффинности антител после вакцинации, что приведет к появлению антител VZV с авидностью IgG от умеренной до высокой. Таким образом, измерения авидности VZV у вакцинированных людей вряд ли позволят отличить отдаленную инфекцию (или вакцинацию) от недавней (прорывной) инфекции VZV.Этот тест коммерчески недоступен.
Люди, инфицированные в прошлом, как правило, имеют антитела с высоким сродством к связыванию с антигеном по сравнению с людьми с более поздней инфекцией, которые имеют низкое сродство. В результате низкая авидность является индикатором первичной инфекции VZV. Ожидается, что вакцинированные люди будут подвергаться созреванию аффинности антител после вакцинации, что приведет к появлению антител VZV с авидностью IgG от умеренной до высокой. Таким образом, измерения авидности VZV у вакцинированных людей вряд ли позволят отличить отдаленную инфекцию (или вакцинацию) от недавней (прорывной) инфекции VZV.Этот тест коммерчески недоступен.
Установление лабораторных доказательств иммунитета к ветряной оспе
Положительный результат ELISA на IgG указывает на то, что у человека есть антитела к VZV либо от перенесенной ветряной оспы, либо от вакцинации. Этот тест не может определить, были ли антитела от перенесенного эпизода ветряной оспы или вакцинации. Хотя многие коммерческие ELISA на VZV IgG работают достаточно хорошо, чтобы надежно выявлять сероконверсию для заражения вирусом дикого типа, характеристики эффективности (специфичность и чувствительность) этих методов сильно различаются. Некоторые коммерчески доступные анализы VZV IgG ненадежны даже для выявления людей с историей естественного заболевания. В настоящее время не существует коммерчески доступных методов определения VZV IgG, чувствительных и достаточно специфичных для надежного выявления сероконверсии к вакцине.
Некоторые коммерчески доступные анализы VZV IgG ненадежны даже для выявления людей с историей естественного заболевания. В настоящее время не существует коммерчески доступных методов определения VZV IgG, чувствительных и достаточно специфичных для надежного выявления сероконверсии к вакцине.
Список литературы
Ветряная оспа: обзор, причины и симптомы
Что такое ветряная оспа?
Ветряная оспа, также называемая ветряной оспой, характеризуется зудящими красными волдырями, которые появляются по всему телу.Это состояние вызывает вирус. Это часто поражает детей и было настолько распространено, что считалось детским обрядом посвящения.
Заболевание более одного раза ветряной оспой очень редко. А с тех пор, как в середине 1990-х была введена вакцина против ветряной оспы, количество случаев заболевания снизилось.
Зудящая сыпь — наиболее частый симптом ветряной оспы. Инфекция должна оставаться в вашем теле примерно от семи до 21 дня, прежде чем разовьются сыпь и другие симптомы. Вы начинаете заразить окружающих за 48 часов до появления кожной сыпи.
Вы начинаете заразить окружающих за 48 часов до появления кожной сыпи.
Симптомы, не связанные с сыпью, могут длиться несколько дней и включают:
Через один или два дня после того, как вы испытаете эти симптомы, начнется развитие классической сыпи. Прежде чем вы выздоровеете, сыпь проходит три фазы. К ним относятся:
- У вас появляются красные или розовые бугорки по всему телу.
- Неровности превращаются в пузыри, наполненные утечкой жидкости.
- Шишки покрываются коркой, покрываются коркой и начинают заживать.
Не все неровности на вашем теле будут находиться в одной фазе одновременно.На протяжении всего заражения будут постоянно появляться новые шишки. Сыпь может сильно зудеть, особенно до того, как она покроется коркой.
Вы по-прежнему заразны, пока все волдыри на вашем теле не покрылись корками. Со временем покрытые коркой струпья отпадают. Для полного исчезновения требуется от семи до 14 дней.
Вирус ветряной оспы (VZV) вызывает инфекцию ветряной оспы. Большинство случаев происходит при контакте с инфицированным человеком. Вирус заразен для окружающих за один-два дня до появления волдырей.VZV остается заразным до тех пор, пока все волдыри не покроются коркой. Вирус может распространяться через:
Большинство случаев происходит при контакте с инфицированным человеком. Вирус заразен для окружающих за один-два дня до появления волдырей.VZV остается заразным до тех пор, пока все волдыри не покроются коркой. Вирус может распространяться через:
Контакт с вирусом в результате предыдущего активного заражения или вакцинации снижает риск. Иммунитет к вирусу может передаваться от матери новорожденному. Иммунитет длится около трех месяцев с момента рождения.
Любой, кто не подвергся воздействию, может заразиться вирусом. Риск увеличивается при любом из следующих условий:
- Вы недавно контактировали с инфицированным человеком.
- Вам меньше 12 лет.
- Вы взрослый человек, проживающий с детьми.
- Вы провели время в школе или детском учреждении.
- Ваша иммунная система ослаблена из-за болезни или приема лекарств.
Вы всегда должны звонить своему врачу всякий раз, когда у вас появляется необъяснимая сыпь, особенно если она сопровождается симптомами простуды или лихорадки. На вас может воздействовать один из нескольких вирусов или инфекций. Немедленно сообщите своему врачу, если вы беременны и заразились ветряной оспой.
На вас может воздействовать один из нескольких вирусов или инфекций. Немедленно сообщите своему врачу, если вы беременны и заразились ветряной оспой.
Ваш врач может диагностировать ветряную оспу на основе физического осмотра волдырей на вас или теле вашего ребенка.Или лабораторные тесты могут подтвердить причину появления волдырей.
Немедленно позвоните своему врачу, если:
- Сыпь распространяется на глаза.
- Сыпь очень красная, болезненная и теплая (признаки вторичной бактериальной инфекции).
- Сыпь сопровождается головокружением или одышкой.
Когда возникают осложнения, они чаще всего поражают:
Эти группы могут также заболеть пневмонией VZV или бактериальными инфекциями кожи, суставов или костей.
Женщины, подвергшиеся воздействию во время беременности, могут иметь детей с врожденными дефектами, в том числе:
- плохой рост
- маленький размер головы
- проблемы со зрением
- умственные нарушения
Большинству людей с диагнозом ветряная оспа рекомендуется контролировать свои симптомы, пока они дождитесь, пока вирус пройдет через их систему.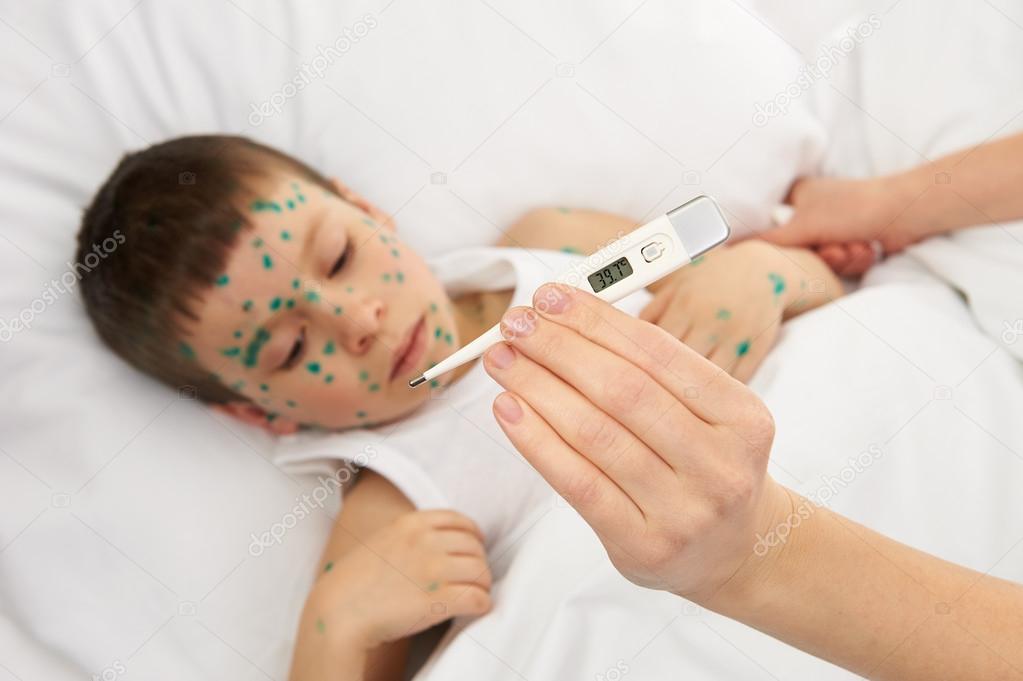 Родителям будет сказано не пускать детей в школу и детские сады, чтобы предотвратить распространение вируса. Зараженным взрослым также придется оставаться дома.
Родителям будет сказано не пускать детей в школу и детские сады, чтобы предотвратить распространение вируса. Зараженным взрослым также придется оставаться дома.
Ваш врач может прописать антигистаминные препараты или мази для местного применения, или вы можете купить их без рецепта, чтобы уменьшить зуд. Вы также можете успокоить зуд кожи:
- принимая теплые ванны
- применяя лосьон без запаха
- носить легкую мягкую одежду
Ваш врач может назначить противовирусные препараты, если у вас возникнут осложнения из-за вируса или есть риск побочных эффектов. К группе высокого риска обычно относятся молодые люди, пожилые люди или люди, у которых есть проблемы со здоровьем.Эти противовирусные препараты не лечат ветрянку. Они делают симптомы менее серьезными, замедляя вирусную активность. Это позволит иммунной системе вашего организма быстрее выздороветь.
Большинство случаев ветряной оспы организм может вылечить самостоятельно. Обычно люди возвращаются к нормальной деятельности в течение одной-двух недель после постановки диагноза.
После того, как ветряная оспа заживает, большинство людей приобретают иммунитет к вирусу. Он не будет повторно активирован, потому что VZV обычно остается бездействующим в организме здорового человека. В редких случаях он может появиться повторно, чтобы вызвать новый приступ ветряной оспы.
Опоясывающий лишай, отдельное заболевание, также вызываемое VZV, чаще встречается позже, в зрелом возрасте. Если иммунная система человека временно ослаблена, VZV может реактивироваться в виде опоясывающего лишая. Обычно это происходит из-за преклонного возраста или тяжелого заболевания.
Вакцина против ветряной оспы предотвращает ветряную оспу у 98 процентов людей, получивших две рекомендуемые дозы. Вашему ребенку следует сделать прививку в возрасте от 12 до 15 месяцев. Дети получают ревакцинацию в возрасте от 4 до 6 лет.
Дети старшего возраста и взрослые, которые не были вакцинированы или не подвергались заражению, могут получить дополнительные дозы вакцины. Поскольку ветряная оспа, как правило, протекает тяжелее у пожилых людей, люди, не прошедшие вакцинацию, могут сделать прививки позже.
Люди, которые не могут получить вакцину, могут попытаться избежать заражения, ограничив контакты с инфицированными людьми. Но это может быть сложно. Ветрянка не может быть идентифицирована по волдырям, пока она уже не передается другим людям в течение нескольких дней.
Ветряная оспа: основы практики, общие сведения, патофизиология
Окамото А., Абэ А., Окамото М. и др.Вспышка ветряной оспы у пациентов с В-клеточной лимфомой, получающих химиотерапию, содержащую ритуксимаб. J Заразить Chemother . 2014 30 августа. [Medline].
Czumbel I, Quinten C, Lopalco P, Semenza JC, рабочая группа экспертов ECDC. Управление и контроль инфекционных заболеваний в школах и других детских учреждениях: систематический обзор инкубационного периода и периода заразности. BMC Infect Dis . 2018 2 мая. 18 (1): 199. [Медлайн].
webmd.com»> Xu R, Zhou Y, Cai L, Wang L, Han J, Yang X и др.Совместная реактивация подсемейства человеческого герпеса альфа (HSV HS и VZV) у тяжелобольных пациентов с COVID-19. Br J Дерматол . 2020 13 августа [Medline].
Ши К., Барнс А., Джонсон Д.М., Данелич И.М., Пирламарла П., Альварес Р. и др. Атипичная реактивация вируса ветряной оспы, связанного с панкреатитом, у пациента с трансплантатом сердца. Am J Case Rep . 2020 12 августа, 21: e923969. [Медлайн].
Almutairi A, Alfaleh M, Alasheikh M.Дерматологические проявления у пациентов с SARS-CoV-2: систематический обзор. Cureus . 2020 28 июля, 12 (7): e9446. [Медлайн].
Choo PW, Donahue JG, Manson JE, Platt R. Эпидемиология ветряной оспы и ее осложнений. J Заразить Dis . 1995 Сентябрь 172 (3): 706-12. [Медлайн].
webmd.com»> HQ Nguyen, Jumaan AO, Seward JF. Снижение смертности от ветряной оспы после внедрения вакцинации против ветряной оспы в США. N Engl J Med . 2005 г. 3 февраля. 352 (5): 450-8. [Медлайн].
Bozzola E, Guolo S, Macchiarulo G, Festa L, Spina G, Krzysztofiak A, et al. Госпитализация по поводу острого церебеллита у детей, перенесших ветряную оспу: сколько это стоит ?. Итал Дж. Педиатр . 2020 6 августа. 46 (1): 114. [Медлайн].
Aebi C, Ahmed A, Ramilo O. Бактериальные осложнения первичной ветряной оспы у детей. Clin Infect Dis . 1996 окт.23 (4): 698-705. [Медлайн].
Higuchi S, Toichi E, Kore-eda S и др. Взрослый случай гангрены Фурнье, которому предшествовала ветряная оспа. Acta Dermatol Kyoto . 1997. 92 (4): 375-80.
webmd.com»> Остин Т.А., Стил Р.В. Экзема Varicella / Zoster (Varicellicum). Клиника Педиатр (Phila) . 2017 г. 1. 9922816687332. [Medline].
Миллер Х.С., Стефан М. Геморрагическая ветряная оспа: клинический случай и обзор осложнений ветряной оспы у детей. Am J Emerg Med . 1993 11 ноября (6): 633-8. [Медлайн].
Форрест Дж., Мего С., Берджесс М. Врожденная и неонатальная ветряная оспа в Австралии. J Детский педиатр . 2000 апр. 36 (2): 108-13. [Медлайн].
Auriti C, Piersigilli F, De Gasperis MR, Seganti G. Синдром врожденной ветряной оспы: все еще проблема ?. Фетальная диагностика . 2009 27 мая. 25 (2): 224-229. [Медлайн].
Цунода Т., Огава С.Рассмотрение распространения высыпаний опоясывающего лишая. Acta Dermatol Kyoto . 1986. 81: 95-8.
1986. 81: 95-8.
Schwartz RA, Jordan MC, Rubenstein DJ. Буллезная ветряная оспа. J Am Acad Dermatol . 1983 августа 9 (2): 209-12. [Медлайн].
Lunghi F, Finzi M. Bullosa Varicella у взрослых с ВИЧ. Chronica Dermatologica (Рома) . 1997. 7: 557-60.
Hirota T, Hirota Y, Ichimiya M и др.Атипичная ветряная оспа у женщины с атопическим дерматитом. Acta Dermatol Kyoto . 1998. 93 (1): 65-8.
Nahass GT, Goldstein BA, Zhu WY, Serfling U, Penneys NS, Leonardi CL. Сравнение мазка Цанка, вирусной культуры и методов диагностики ДНК при обнаружении простого герпеса и инфекции ветряной оспы. ЯМА . 1992 11 ноября. 268 (18): 2541-4. [Медлайн].
Харбек Р., Оксман М. Н., Арнольд Б.А. и др. Анализ ПЦР в реальном времени для идентификации и различения дикого типа и вакцинных штаммов вируса ветряной оспы и вируса простого герпеса в клинических образцах и сравнения с клиническими диагнозами. J Med Virol . 2009 Июль 81 (7): 1310-22. [Медлайн].
Н., Арнольд Б.А. и др. Анализ ПЦР в реальном времени для идентификации и различения дикого типа и вакцинных штаммов вируса ветряной оспы и вируса простого герпеса в клинических образцах и сравнения с клиническими диагнозами. J Med Virol . 2009 Июль 81 (7): 1310-22. [Медлайн].
Молина-Руис AM, Сантоха С., Руттен А., Серрони Л., Кутцнер Х., Рекена Л. Иммуногистохимия в диагностике кожных вирусных инфекций — Часть I. Кожные вирусные инфекции, вызываемые герпесвирусами и папилломавирусами. Ам Дж. Дерматопатол . 2014 28 августа. [Medline].
Chartrand SA. Вакцина против ветряной оспы. Педиатрическая клиника North Am . 2000 Апрель, 47 (2): 373-94. [Медлайн].
Durrheim DN. Вакцина против ветряной оспы: удобство на местном уровне или глобальная справедливость ?. Ланцет . 2006, 23 декабря. 368 (9554): 2208-9. [Медлайн].
368 (9554): 2208-9. [Медлайн].
Камия Х., Ито М. Последние сведения о вакцине против ветряной оспы. Curr Opin Pediatr . 1999 г., 11 (1): 3-8. [Медлайн].
Васкес М., Шапиро ЭД. Вакцина против ветряной оспы и заражение вирусом ветряной оспы. N Engl J Med . 2005 г. 3 февраля. 352 (5): 439-40. [Медлайн].
Wutzler P, Knuf M, Liese J. Varicella: эффективность двухдозовой вакцинации в детстве. Dtsch Arztebl Int . 2008 августа 105 (33): 567-72. [Медлайн]. [Полный текст].
Bae S, Song YJ. Подавление репликации вируса ветряной оспы этанольным экстрактом Lysimachia mauritiana. Мол Мед Реп . 2017 г. 7 апреля [Medline].
Дункл Л.М., Арвин А.М., Уитли Р.Дж. и др. Контролируемое испытание ацикловира при ветрянке у здоровых детей. N Engl J Med . 1991 28 ноября. 325 (22): 1539-44. [Медлайн].
и др. Контролируемое испытание ацикловира при ветрянке у здоровых детей. N Engl J Med . 1991 28 ноября. 325 (22): 1539-44. [Медлайн].
Vinzio S, Lioure B, Goichot B. Ветряная оспа у пациентов с ослабленным иммунитетом. Ланцет . 2006 г. 23 декабря. 368 (9554): 2208. [Медлайн].
Сафрин С., Бергер Т.Г., Гилсон И. и др. Терапия фоскарнетом у пяти пациентов со СПИДом и инфекцией вируса ветряной оспы, резистентной к ацикловиру. Энн Интерн Мед. . 1 июля 1991 г. 115 (1): 19-21. [Медлайн].
Центры по контролю и профилактике заболеваний (CDC).Обновленные рекомендации по использованию VariZIG — США, 2013 г. Доступно по адресу http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6228a4.htm?s_cid=mm6228a4_w. Доступ: 23 июля 2013 г.
Асано Ю. , Нагаи Т., Мията Т. и др. Долговременный защитный иммунитет реципиентов штамма ОКА живой вакцины против ветряной оспы. Педиатрия . 1985 апр. 75 (4): 667-71. [Медлайн].
, Нагаи Т., Мията Т. и др. Долговременный защитный иммунитет реципиентов штамма ОКА живой вакцины против ветряной оспы. Педиатрия . 1985 апр. 75 (4): 667-71. [Медлайн].
Леунг Дж., Бродер К.Р., Марин М. Тяжелая форма ветряной оспы у лиц, вакцинированных вакциной против ветряной оспы (прорывная ветряная оспа): систематический обзор литературы. Вакцины Эксперт Рев . 2017 16 апреля (4): 391-400. [Медлайн].
[Рекомендации] Центры по контролю и профилактике заболеваний. Новый продукт (VariZIG) для постконтактной профилактики ветряной оспы, доступный в рамках протокола расширенного доступа к исследуемому новому лекарству. MMWR Morb Mortal Wkly Rep . 2006 г. 3 марта. 55 (8): 209-10. [Медлайн].
[Рекомендации] Центры по контролю и профилактике заболеваний, Консультативный комитет по практике иммунизации. Обновление: рекомендации Консультативного комитета по практике иммунизации (ACIP) относительно введения комбинированной вакцины MMRV. MMWR Morb Mortal Wkly Rep . 2008 14 марта. 57 (10): 258-60. [Медлайн].
[Рекомендации] Марин М., Бродер К.Р., Темте Дж. Л., Снайдер Д. Е., Сьюард Дж. Ф. Использование комбинированной вакцины против кори, эпидемического паротита, краснухи и ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2010 7 мая.59: 1-12. [Медлайн]. [Полный текст].
[Рекомендации] Центры по контролю и профилактике заболеваний, Консультативный комитет по практике иммунизации. Рекомендуемый график иммунизации взрослых: США, 2009 г. *. Энн Интерн Мед. . 2009 6 января. 150 (1): 40-4. [Медлайн].
[Рекомендации] Центры по контролю и профилактике заболеваний. Рекомендуемый график иммунизации взрослых — США, 2011 г. MMWR Morb Mortal Wkly Rep . 2011 г. 4 февраля.60 (4): 1-4. [Медлайн]. [Полный текст].
Рекомендуемый график иммунизации взрослых — США, 2011 г. MMWR Morb Mortal Wkly Rep . 2011 г. 4 февраля.60 (4): 1-4. [Медлайн]. [Полный текст].
[Руководство] Комитет по инфекционным заболеваниям Американской академии педиатрии. Профилактика ветряной оспы: рекомендации по применению вакцины против ветряной оспы у детей, включая рекомендацию по плановой двухдозовой иммунизации против ветряной оспы. Педиатрия . 2007 июл.120 (1): 221-31. Подтверждено в июле 2010 г. [Medline].
[Руководство] Комитет по инфекционным заболеваниям Американской академии педиатрии.Рекомендуемые графики иммунизации детей и подростков — США, 2009 г. Pediatrics . 2009 Январь 123 (1): 189-90. [Медлайн].
[Руководство] Комитет по инфекционным болезням; Американская академия педиатрии. Заявление о политике — рекомендуемые графики иммунизации детей и подростков — США, 2011 г. Pediatrics . 2011 Февраль 127 (2): 387-8. [Медлайн]. [Полный текст].
Pediatrics . 2011 Февраль 127 (2): 387-8. [Медлайн]. [Полный текст].
[Руководство] Комитет по инфекционным заболеваниям Американской академии педиатрии.Рекомендуемый график иммунизации детей и подростков — США, 2014 г. Педиатрия . 2014 Февраль 133 (2): 357-63. [Медлайн].
[Рекомендации] Barclay L. Пересмотренные рекомендации по ветряной оспе у беременных. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/838532. Доступ: 9 февраля 2015 г.
Snoeck R, Andrei G, De Clercq E. Современные фармакологические подходы к терапии инфекций, вызванных вирусом ветряной оспы: руководство по лечению. Наркотики . 1999 Февраль 57 (2): 187-206. [Медлайн].
Пападопулос А.Дж., Шварц Р.А., Яннигер СК. Ветряная оспа. Кутис . 2000 июн. 65 (6): 355-8. [Медлайн].
Кутис . 2000 июн. 65 (6): 355-8. [Медлайн].
Ветряная оспа (ветряная оспа) | NHS inform
Ветряная оспа — легкое и распространенное детское заболевание, которым в какой-то момент подхватывает большинство детей.
Вызывает сыпь из красных зудящих пятен, которые превращаются в пузыри, заполненные жидкостью. Затем они покрываются коркой, образуя струпья, которые со временем отпадают.
У некоторых детей есть только несколько пятен, но у других могут быть пятна, которые покрывают все их тело. Чаще всего они появляются на лице, ушах и коже черепа, под мышками, на груди и животе, а также на руках и ногах.
Подробнее о симптомах ветрянки.
Ветряная оспа (в медицине известная как ветряная оспа) вызывается вирусом, называемым вирусом ветряной оспы. Он быстро и легко распространяется от инфицированного человека.
Подробнее о причинах ветрянки.
Ветряная оспа чаще всего встречается у детей в возрасте до 10 лет. На самом деле ветряная оспа настолько распространена в детстве, что более 90% взрослых имеют иммунитет к этому заболеванию, потому что они болели ею раньше.
На самом деле ветряная оспа настолько распространена в детстве, что более 90% взрослых имеют иммунитет к этому заболеванию, потому что они болели ею раньше.
Дети обычно болеют ветряной оспой зимой и весной, особенно в период с марта по май.
Что делать
Чтобы предотвратить распространение инфекции, не подпускайте детей в детский сад или школу, пока все их пятна не покроются коркой.
Ветряная оспа заразна за 1-2 дня до появления сыпи, пока все волдыри не покроются коркой (обычно через 5-6 дней после появления сыпи).
Если ваш ребенок болен ветряной оспой, старайтесь держать его подальше от общественных мест, чтобы избежать контакта с людьми, которые, возможно, не болели этой оспой, особенно с людьми, которые подвержены риску серьезных проблем, например, новорожденные, беременные женщины и люди с ослабленным иммунитетом. система (например, люди, проходящие лечение рака или принимающие стероидные таблетки).
Узнайте больше о том, что вам нужно сделать, чтобы остановить распространение ветрянки.
Лечение ветряной оспы
Ветряная оспа у детей считается легкой болезнью, но ваш ребенок, вероятно, будет чувствовать себя довольно несчастным и раздражительным, пока она болеет.
В первые дни болезни у вашего ребенка может подниматься температура. Пятна могут сильно зудеть.
Специального лечения ветряной оспы не существует, но есть аптечные средства, облегчающие симптомы. К ним относятся парацетамол для снятия температуры, а также лосьон с каламином и охлаждающие гели для облегчения зуда.
У большинства детей волдыри покрываются коркой и отпадают естественным путем в течение одной-двух недель.
Подробнее о лечении ветрянки.
Когда обращаться к врачу
Для большинства детей ветряная оспа — легкая болезнь, которая проходит сама по себе.
Однако некоторые дети могут серьезно заболеть ветряной оспой, и им необходимо обратиться к врачу.
Немедленно обратитесь к терапевту, если у вашего ребенка появятся какие-либо аномальные симптомы, например:
- , если волдыри на коже инфицированы
- , если у вашего ребенка боль в груди или затрудненное дыхание
Ветряная оспа у взрослых
Ветряная оспа может быть детской болезнью, но взрослые тоже могут ею заболеть. Ветряная оспа у взрослых протекает тяжелее, чем у детей, и у взрослых повышен риск развития осложнений.
Ветряная оспа у взрослых протекает тяжелее, чем у детей, и у взрослых повышен риск развития осложнений.
Взрослым, больным ветряной оспой, не следует работать, пока все пятна не покроются коркой. Им следует обратиться за медицинской помощью, если у них появятся какие-либо аномальные симптомы, такие как инфицированные волдыри.
Взрослым, больным ветряной оспой, может быть полезно принимать противовирусные препараты, если лечение начато на ранней стадии заболевания. Узнайте больше о противовирусных препаратах при лечении ветрянки.
Кто подвергается особому риску?
Некоторые дети и взрослые подвергаются особому риску серьезных проблем в случае заражения ветряной оспой.В их числе:
- беременных
- новорожденных
- человек с ослабленной иммунной системой
Этим людям следует обратиться за медицинской помощью, как только они заразятся вирусом ветряной оспы или у них появятся симптомы ветряной оспы.
Им может потребоваться анализ крови, чтобы проверить, защищены ли они от ветряной оспы (невосприимчивы к ней).
Узнайте больше о тестировании на иммунитет и диагностике ветряной оспы у людей из группы особого риска.
Ветряная оспа при беременности
Ветряная оспа возникает примерно у 3 из 1000 беременностей.Это может вызвать серьезные осложнения как у беременной женщины, так и у ее ребенка. Дополнительную информацию о том, что делать, если вы заразились ветряной оспой во время беременности, см. В разделе «Осложнения ветрянки».
Ветряная оспа и опоясывающий лишай
После ветряной оспы у вас обычно вырабатываются антитела к этой инфекции, и вы снова становитесь невосприимчивыми к ней. Однако вирус ветряной оспы, вирус ветряной оспы, остается неактивным (бездействующим) в нервных тканях вашего организма и может вернуться в более поздние сроки в виде болезни, называемой опоясывающим лишаем.
Ветрянкой можно заразиться от опоясывающего лишая, но не наоборот.
Подробнее о черепице.
Есть ли вакцина от ветрянки?
Есть вакцина против ветряной оспы, но она не входит в обычный график вакцинации детей. Вакцина предлагается только детям и взрослым, которые особенно уязвимы к осложнениям ветрянки.
Рекомендуемые 2 дозы вакцины, по оценкам, обеспечивают 98% защиту от ветряной оспы у детей и 75% защиту у подростков и взрослых.
Значит, инфекция может развиться после вакцинации. Точно так же есть вероятность, что у кого-то, кто получил вакцину, может развиться ветряная оспа после тесного контакта с человеком, у которого есть опоясывающий лишай.
Ветряная оспа — причины, симптомы, лечение, диагностика
Факты
Ветряная оспа — это предотвратимое заболевание, вызываемое вирусом ветряной оспы . Это было очень распространено до введения вакцины против ветряной оспы. Он чрезвычайно заразен, но сыпь, которую он производит, обычно безвредна и исчезает сама по себе.
Хотя ветрянку можно заразиться в любом возрасте, большинство случаев заболевания возникает в возрасте до 14 лет. Любой, кто однажды переболел этой болезнью, обычно имеет иммунитет на всю жизнь, хотя у них все еще может быть опоясывающий лишай , болезненная кожная сыпь, вызванная, когда ветряная оспа — zoster снова становится активным даже через много лет после того, как они переболели ветряной оспой.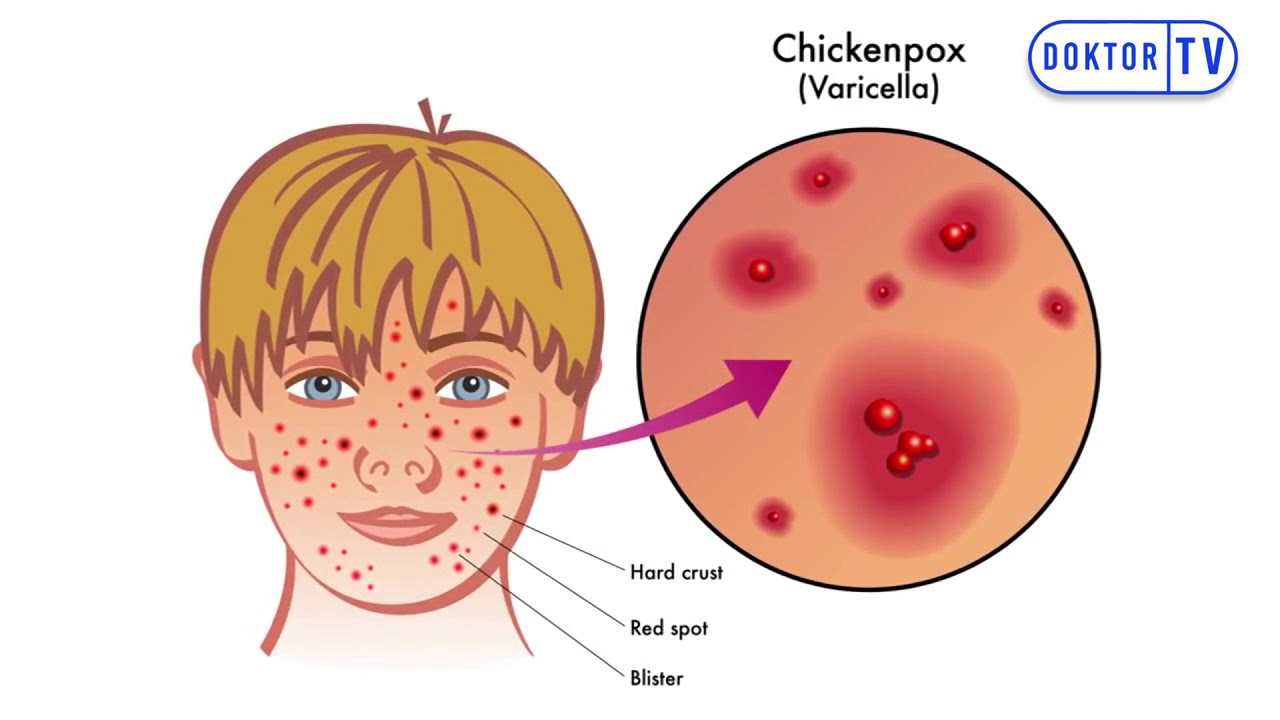
Ветряная оспа обычно возникает в течение учебного года; это реже в летние месяцы.С момента введения вакцины против ветряной оспы многие дети никогда не болеют ветрянкой.
Причины
Вирус ветряной оспы может распространяться по воздуху при кашле или чихании инфицированного человека или при прямом контакте с волдырями (очагами) человека, инфицированного ветряной оспой или опоясывающим лишаем.
Риск заболеть ветряной оспой выше у людей, которые контактировали с инфицированным человеком, младше 12 лет, имеют ослабленную иммунную систему или которые работают или проводят время в школе или детском саду.
После заражения вирус обычно инкубируется в течение 14–16 дней, прежде чем появляется сыпь, хотя инкубация может длиться от 10 до 21 дня. Во время инкубации симптомы отсутствуют, и человек становится заразным только за 1-2 дня до появления сыпи. Человек остается заразным до тех пор, пока все волдыри не высохнут и не сформируются корки.
Чтобы предотвратить распространение вируса среди других людей, люди, которые болеют ветряной оспой или подозреваются на нее, должны избегать общественных мест, таких как школа, пока все волдыри не покрылись корками.
Симптомы и осложнения
Симптомы гриппа начинают развиваться за день или два до появления зудящей красной сыпи. Утомляемость, легкая головная боль, лихорадка, озноб, насморк, боли в мышцах и суставах являются типичными. Сыпь проявляется в виде приподнятых красных шишек, которые превращаются в пузыри в форме слезы, которые сильно зудят.
Эти волдыри могут появляться на любом участке тела, обычно начиная с лица, черепа и туловища, а затем распространяясь на руки и ноги.В некоторых случаях сыпь может даже распространиться по всему телу, включая такие области, как горло, рот, анус и влагалище.
Волдыри появляются волнообразно, появляются новые посевы и лопаются старые. Новые пузыри перестают формироваться примерно через 5 дней. К шестому дню большинство волдырей лопнут, высохнут и покроются коркой. В течение 21 дня большая часть корок исчезнет.
К шестому дню большинство волдырей лопнут, высохнут и покроются коркой. В течение 21 дня большая часть корок исчезнет.
У детей обычно более легкая инфекция, и они выздоравливают быстрее, чем взрослые, младенцы и подростки. Люди с ослабленной иммунной системой также имеют более серьезные и продолжительные симптомы.
Более тяжелая и длительная инфекция также связана с более высоким риском развития осложнений, включая воспаление головного мозга ( энцефалит ) и пневмонию.
Новорожденные, матери которых заболели ветряной оспой на ранних сроках беременности, подвержены риску низкой массы тела при рождении и врожденных дефектов. Если мать заболевает ветряной оспой за неделю до рождения или через два дня после рождения, новорожденный подвергается риску заражения опасной для жизни инфекцией.
Дети, перенесшие вакцину против ветряной оспы, но не получившие полную защиту от вакцины, все равно могут заболеть ветряной оспой. Однако у них обычно более мягкий корпус с меньшим количеством пузырей.
Целлюлит (кожная инфекция, вызванная бактериями) на сегодняшний день является наиболее частым осложнением у детей. Это может оставить рубцы, особенно если ребенок почесал их. Некротический фасциит («плотоядное заболевание») у детей, хотя и крайне редко, может возникать как осложнение инфекции, проникающей через очаги ветряной оспы.Волдыри при ветряной оспе, которые появляются во рту, горле или анусе, очень неприятны. Если сыпь появилась возле глаз, обратитесь к врачу.
Вирус ветряной оспы никогда не исчезает полностью, попав в ваш организм. Каждый, кто переболел ветряной оспой, несет спящие вирусы в корнях нервных клеток. Иногда они могут появиться снова через годы в виде опоясывающего лишая, болезненной кожной сыпи, поражающей определенный участок кожи.
Опоясывающий лишай может появиться при эмоциональном стрессе или при ослабленном иммунитете.Не всегда известно, что спровоцировало выход вируса из укрытия.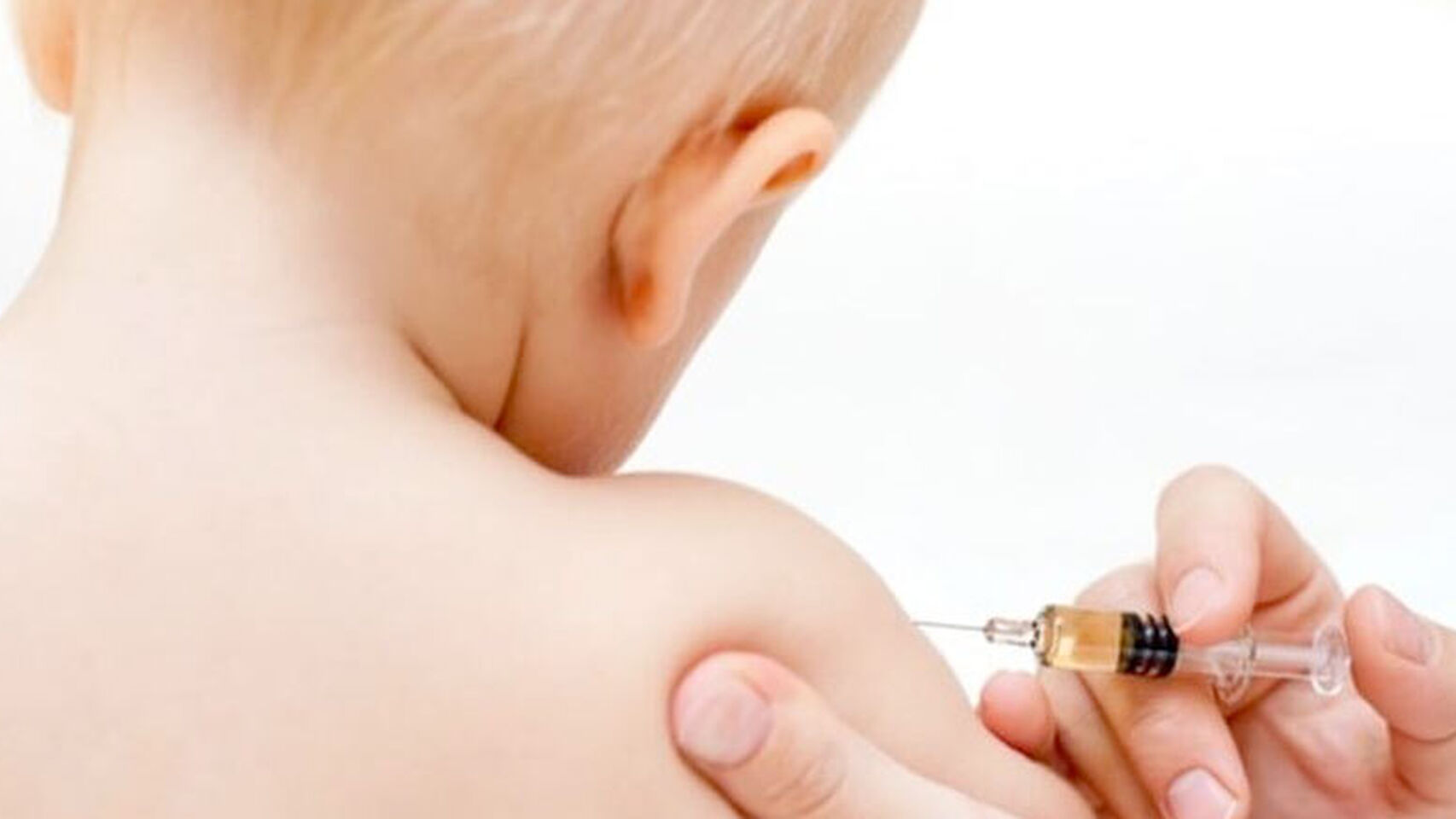 Важно знать, что опоясывающий лишай может передавать ветряную оспу. Люди, которые уже переболели ветряной оспой или были вакцинированы, имеют иммунитет, но люди, которые еще не болели оспой, могут заразиться вирусом от опоясывающего лишая.
Важно знать, что опоясывающий лишай может передавать ветряную оспу. Люди, которые уже переболели ветряной оспой или были вакцинированы, имеют иммунитет, но люди, которые еще не болели оспой, могут заразиться вирусом от опоясывающего лишая.
Выполнение диагностики
Врач узнает о ветряной оспе по ее симптомам, особенно по сыпи. При необходимости жидкость из волдырей может быть проверена на вирус ветряной оспы для подтверждения.Всем взрослым, новорожденным, людям с ослабленной иммунной системой или беременным женщинам с возможной ветряной оспой следует обратиться к врачу.
Перед тем, как приехать в медицинскую клинику, убедитесь, что медицинский персонал знает, что вы или член вашей семьи можете болеть ветряной оспой. Вас могут направить в отдельную комнату ожидания или прямо в комнату для осмотра, чтобы снизить риск распространения инфекции среди других. Если вам или вашим детям требуется медицинская помощь, позвоните заранее, прежде чем посещать кабинет врача.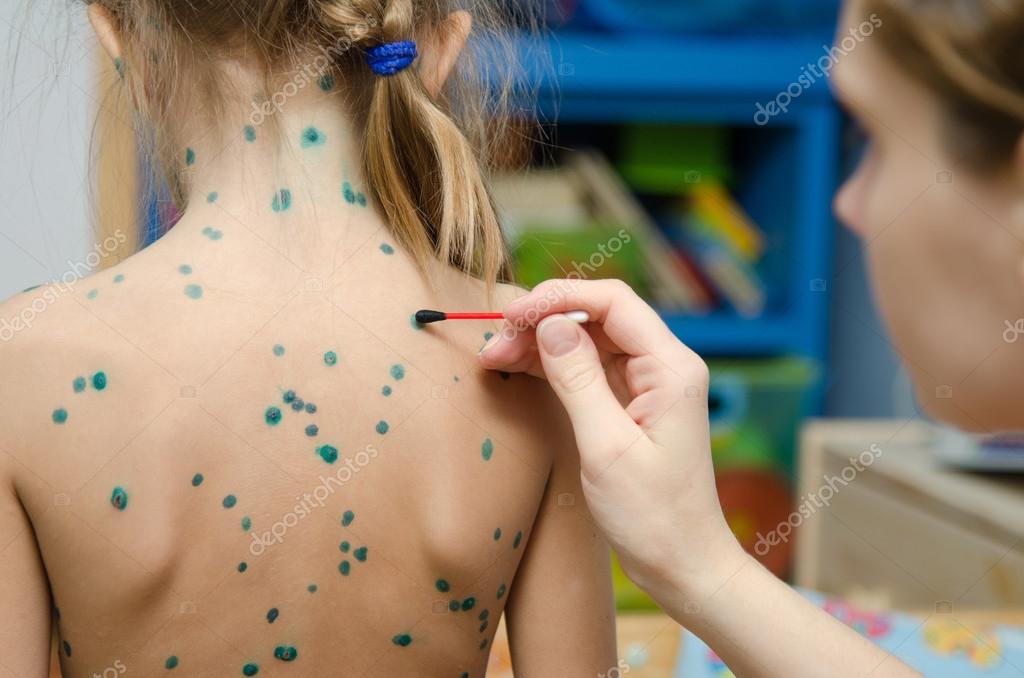
Лечение и профилактика
В большинстве случаев лечение направлено на облегчение симптомов до тех пор, пока болезнь не пройдет сама по себе. Немедикаментозная терапия включает:
- охлаждает тело, так как жар и пот усиливают зуд
- прикладывание компрессов с прохладной водой к пораженным участкам кожи для уменьшения зуда
- коротко стригите ногти и чистите руки, поскольку бактерии, обнаруженные под ногтями, могут инфицировать открытые поражения кожи
- ежедневные ванны с мылом и водой, которые могут предотвратить бактериальные инфекции
- добавление овсяных продуктов для ванн или полстакана пищевой соды в воду для ванны для временного облегчения зуда
- носить свободную одежду из хлопка и избегать царапин, таких как шерсть
Ваш врач может посоветовать различные виды лечения:
- Для уменьшения зуда на пораженную кожу можно наносить отпускаемые без рецепта лечебные кремы и мази.
 Они могут содержать местные анестетики. Если лекарство используется для детей, обязательно внимательно прочтите упаковку, чтобы убедиться, что оно безопасно для детей, и подобрать подходящую дозу. Посоветуйтесь со своим фармацевтом, как выбрать лучшее лекарство.
Они могут содержать местные анестетики. Если лекарство используется для детей, обязательно внимательно прочтите упаковку, чтобы убедиться, что оно безопасно для детей, и подобрать подходящую дозу. Посоветуйтесь со своим фармацевтом, как выбрать лучшее лекарство. - Антигистаминные жидкости и таблетки также могут облегчить сильный зуд.
- Противовирусные препараты, такие как ацикловир *, могут помочь, если их принимать на ранней стадии заболевания. Они подходят для людей из группы высокого риска, в том числе для людей с ослабленной иммунной системой, взрослых и беременных женщин, но редко необходимы для здоровых детей.
- Ацетаминофен можно использовать при лихорадке. Лицам младше 18 лет не следует принимать АСК (аспирин®) или продукты, содержащие АСК, поскольку они содержат ингредиенты (салицилаты), которые могут вызвать синдром Рея. Это редкое и часто смертельное воспаление головного мозга и печени, наблюдаемое у детей, принимающих АСК, особенно во время эпизода ветряной оспы или гриппа.
 Ибупрофен также не рекомендуется из-за повышенного риска развития кожной инфекции.
Ибупрофен также не рекомендуется из-за повышенного риска развития кожной инфекции.
Если вы никогда не болели ветряной оспой, старайтесь держаться подальше от инфицированных, пока у них не высохнут все волдыри и не сформируются корки. Людям с высоким риском заражения вирусом ветряной оспы следует немедленно обратиться к врачу, поскольку им может потребоваться иммунный глобулин (антитела против ветряной оспы ). Это обеспечит временную защиту примерно на 3 недели от развития ветрянки или ее осложнений. Наиболее подвержены заболеванию люди с низкой устойчивостью к заболеваниям, такие как новорожденные, люди, больные СПИДом, или люди, принимающие кортикостероиды, лекарства для трансплантации или лекарства от рака.
Имеется вакцина против ветряной оспы. В Канаде вакцина против ветряной оспы является частью рекомендуемого календаря иммунизации. Ее можно вводить отдельно или в составе комбинированной вакцины против кори, эпидемического паротита и краснухи, в зависимости от вашего возраста. Вакцина против ветряной оспы содержит живую, но ослабленную форму вируса ветряной оспы . Вакцина заставляет иммунную систему вырабатывать антитела, которые защищают вас от заражения вирусом в будущем. Его эффективность составляет от 94% до 98%.
Вакцина против ветряной оспы содержит живую, но ослабленную форму вируса ветряной оспы . Вакцина заставляет иммунную систему вырабатывать антитела, которые защищают вас от заражения вирусом в будущем. Его эффективность составляет от 94% до 98%.
Вакцина иногда вызывает небольшую лихорадку, боль и припухлость в месте инъекции. Примерно в 5% случаев вокруг места инъекции может появиться легкая сыпь, похожая на ветрянку. Чаще всего это происходит у людей с ослабленной иммунной системой. Поскольку эта сыпь может быть заразной, вам следует избегать контактов с людьми из группы высокого риска, такими как беременные женщины.
Вакцина не рекомендуется беременным женщинам, людям с активным нелеченным туберкулезом, людям с заболеваниями крови или подавленной иммунной системой, а также лицам с тяжелыми аллергическими реакциями на неомицин (антибиотик) или желатин.
Авторские права на все материалы принадлежат MediResource Inc. 1996–2021 гг. Положения и условия использования. Содержимое этого документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Chickenpox
Содержимое этого документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Chickenpox
Ветряная оспа | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2002 г. Обновлено доктором Джаннет Гомес, октябрь 2016 г.
Что такое ветряная оспа?
Ветряная оспа — очень заразная вирусная инфекция, вызывающая острую лихорадку и волдыри, в основном у детей.
Название может быть производным от французского термина для нута, chiche pois. Другая теория состоит в том, что слово «курица» произошло от сленгового слова «ребенок». Ветряная оспа также известна как ветряная оспа.
Кто подвержен риску ветрянки?
Ветряная оспа распространена во всем мире, поражая людей всех рас, пола и возраста. Однако в большинстве случаев это происходит у детей в возрасте до десяти лет.
Однако в большинстве случаев это происходит у детей в возрасте до десяти лет.
После того, как человек переболел ветряной оспой, маловероятно, что он или она заразится ею снова, поскольку это дает пожизненный иммунитет.
Люди с ослабленным иммунитетом всегда восприимчивы к этому вирусу и должны принимать меры для предотвращения или изменения течения болезни, если имело место воздействие вируса.
Что вызывает ветрянку?
Ветряная оспа вызывается первичным инфицированием вирусом ветряной оспы из семейства Herpesviridae .Этот вирус иногда называют вирусом герпеса 3.
Как можно заразиться ветряной оспой?
Ветряная оспа очень заразна и легко передается от человека к человеку при вдыхании воздушно-капельных респираторных капель при кашле или чихании инфицированного человека или при прямом контакте с жидкостью из открытых язв.
Человек, не обладающий иммунитетом к вирусу, имеет 70–80% шанс заразиться этим вирусом при контакте с ним на ранних стадиях болезни.
Каковы признаки и симптомы ветряной оспы?
У детей ветряная оспа обычно начинается с зудящих красных папул, которые переходят в пузырьки на животе, спине и лице, а затем распространяются на другие части тела.Волдыри также могут возникать во рту.
Характер распространения может варьироваться от ребенка к ребенку. Может быть только россыпь пузырьков, или все тело может быть покрыто до 500 пузырьков. Пузырьки вызывают сильный зуд и дискомфорт.
Некоторые дети могут также испытывать дополнительные симптомы, такие как высокая температура, головная боль, симптомы простуды, рвота и диарея.
Ветряная оспа обычно протекает тяжелее у взрослых и может быть опасной для жизни в сложных случаях.Большинство взрослых, заболевших ветряной оспой, испытывают продромальные симптомы в течение 48 часов, прежде чем у них появится сыпь. К ним относятся лихорадка, недомогание, головная боль, потеря аппетита и боли в животе. Ветряная оспа обычно протекает тяжелее у взрослых и может быть опасной для жизни в сложных случаях.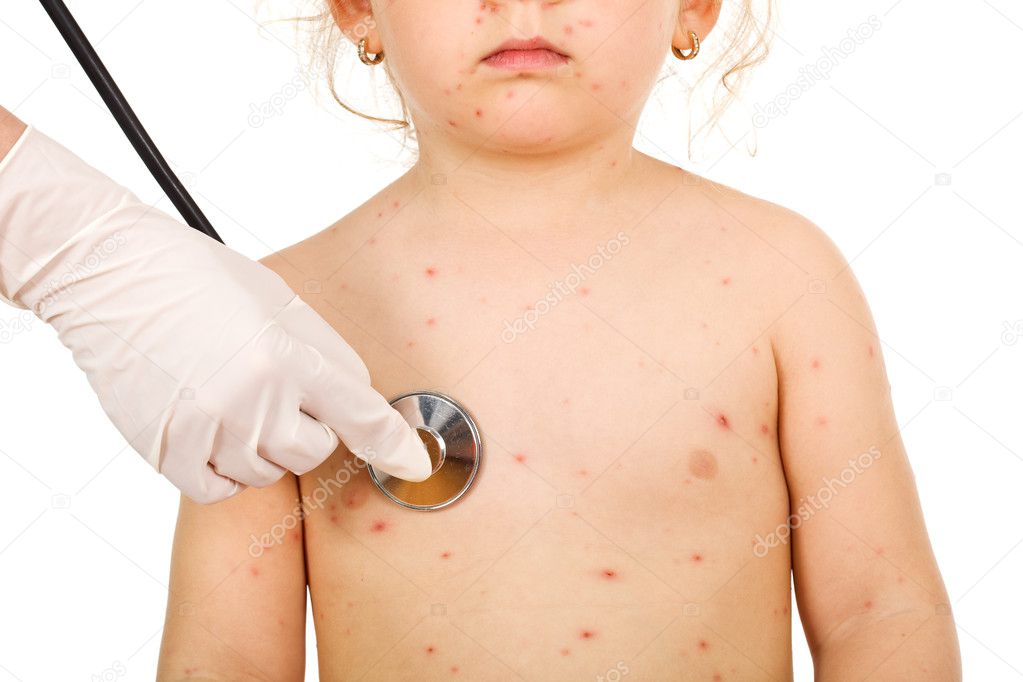
Волдыри исчезают в течение одной-трех недель, но могут оставлять несколько шрамов. Чаще всего они депрессивные (анетодермия), но могут быть утолщенными (гипертрофические рубцы). Рубцы становятся заметными, когда поражения заражаются бактериями.
Ветряная оспа
Другие изображения ветряной оспы …
Как диагностируется ветряная оспа?
Диагноз ветрянки обычно ставится по наличию характерной для нее сыпи и одновременному наличию различных стадий поражения. Ключом к диагнозу является знание того, что пациент контактировал с инфицированным в течение 10–21-дневного инкубационного периода. У пациентов также могут быть продромальные признаки и симптомы. См. Также патологию ветряной оспы.
Для подтверждения диагноза часто проводятся лабораторные исследования.
- ПЦР обнаруживает вирус ветряной оспы в поражениях кожи и является наиболее точным методом диагностики.
- Посев блистерной жидкости занимает много времени и выполняется реже.

- Серология (IgM и IgG) наиболее полезна у беременных женщин или перед назначением препаратов для подавления иммунитета, чтобы определить необходимость иммунизации перед лечением.
Какие осложнения при ветрянке?
У здоровых детей ветряная оспа обычно протекает без осложнений и проходит самостоятельно.Осложнения могут включать:
- Вторичная бактериальная инфекция кожных поражений, вызванных расчесыванием.
- Инфекция может вызвать абсцесс, целлюлит, некротизирующий фасциит и гангрену
- Обезвоживание от рвоты и диареи
- Обострение астмы
- Вирусная пневмония
Некоторые осложнения чаще встречаются у взрослых пациентов с ослабленным иммунитетом и ветряной оспы.
- Диссеминированная первичная инфекция ветряной оспы; это несет высокую заболеваемость
- Осложнения центральной нервной системы, такие как синдром Рея, синдром Гийена-Барре и энцефалит
- Тромбоцитопения и пурпура
Ветряная оспа во время беременности
- Беременным женщинам, не имеющим иммунитета, следует избегать контактов с людьми, больными ветряной оспой, и часто мыть руки при работе с продуктами питания, животными и детьми.
 Воздействие вируса ветряной оспы во время беременности может вызвать вирусную пневмонию, преждевременные роды и роды, а в редких случаях — смерть матери.
Воздействие вируса ветряной оспы во время беременности может вызвать вирусную пневмонию, преждевременные роды и роды, а в редких случаях — смерть матери. - Примерно 25% плодов матерей, заболевших ветряной оспой, инфицированы. Для большинства из них это безвредно. У потомства может остаться бессимптомное течение или развиться опоясывающий герпес в молодом возрасте без первичной инфекции ветряной оспы в анамнезе. У них также может развиться синдром врожденной ветряной оспы, одна из инфекций TORCH.
- Синдром врожденной ветряной оспы встречается у 2% плодов, инфицированных ветряной оспой в течение первых 20 недель беременности.Это может привести к самопроизвольному аборту, хориоретиниту плода, катаракте, атрофии конечностей, атрофии коры головного мозга и микроцефалии, кожным рубцам и неврологической инвалидности.
- Смертность новорожденных, инфицированных ветряной оспой, составляет до 30%.
Перинатальная ветряная оспа
- Если мать заболевает ветряной оспой непосредственно перед родами или в течение 28 дней после родов, ее ребенок подвергается риску серьезной инфекции.

Опоясывающий лишай (опоясывающий герпес)
- Вирус ветряной оспы остается в состоянии покоя в сенсорных ганглиях после заражения.
- Через много лет он может снова активизироваться как опоясывающий лишай. Опоясывающий лишай представляет собой сгруппированные везикулярные поражения, которые обычно поражают один дерматом.
- Другие инфекции, возникающие в результате реактивации вируса, включают постгерпетическую невралгию, васкулопатию, миелопатию, некроз сетчатки, церебеллит и опоясывающий лишай синуса.
Как лечить ветрянку?
Для большинства здоровых больных ветряной оспой обычно достаточно симптоматической терапии.
- Обрежьте детские ногти, чтобы не поцарапать.
- Примите теплую ванну и нанесите увлажняющий крем.
- Парацетамол может уменьшить жар и боль (не используйте аспирин у детей, так как это связано с синдромом Рейе).
- Лосьон с каламином и пероральные антигистаминные препараты могут уменьшить зуд.

- Рассмотрите возможность перорального приема ацикловира (противовирусного средства) у людей старше 12 лет, который сокращает количество дней с лихорадкой.
Пациентам с ослабленным иммунитетом, больным ветряной оспой, необходимо внутривенное лечение противовирусным ацикловиром.
В случае непреднамеренного контакта с вирусом иммуноглобулин против ветряной оспы и опоясывающего лишая при введении в течение 96 часов после первого контакта может снизить тяжесть заболевания, но не предотвратить его. Это используется, когда в анамнезе не было ветряной оспы (или у пациентки нет антител к вирусу ветряной оспы при анализе крови) во время беременности, в первые 28 дней после родов, а также у пациентов с иммунодефицитом или иммуносупрессией.
Как предотвратить распространение ветряной оспы
Человек, заболевший ветряной оспой, заразен за 1-2 дня до появления сыпи и до тех пор, пока все волдыри не сформируют корки.Это может занять 5–10 дней. Дети должны держаться подальше от школы или детских учреждений в течение этого заразного периода.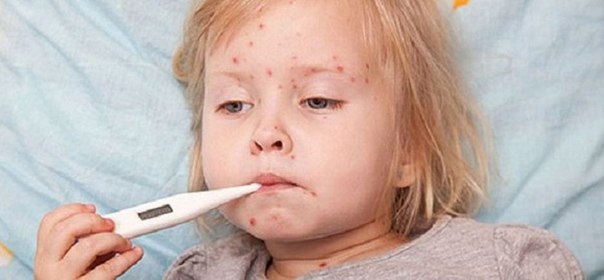 Взрослые, больные ветряной оспой, которые работают среди детей, также должны оставаться дома.
Взрослые, больные ветряной оспой, которые работают среди детей, также должны оставаться дома.
Ветряная оспа может развиться через 10–21 день после контакта с инфицированным человеком. Именно столько времени требуется вирусу, чтобы воспроизвести и проявить характерную сыпь на новом хозяине.
Так как ветряная оспа может вызывать осложнения у людей с ослабленным иммунитетом и беременных женщин, этим людям следует избегать посещения друзей или родственников, когда имеется известный случай ветряной оспы.В случае непреднамеренного контакта обратитесь к врачу, который может назначить специальное профилактическое лечение.
Вакцинация против ветряной оспы
Вакцинация доступна от ветряной оспы и настоятельно рекомендуется.
Ветряную оспу можно легко предотвратить путем вакцинации живой аттенуированной вакциной против ветряной оспы. Вакцина субсидируется («по расписанию») для младенцев в возрасте 15 месяцев в Новой Зеландии, а также для неиммунных лиц с подавленным иммунитетом или других особых групп. Если вы находитесь в Новой Зеландии, обратитесь в Консультативный центр по иммунизации для получения последней информации.
Если вы находитесь в Новой Зеландии, обратитесь в Консультативный центр по иммунизации для получения последней информации.
Ветряная оспа — симптомы и лечение
Ветряная оспа — очень заразное заболевание, которым в последние годы инфицировано около 90% новозеландских детей. Симптомы включают утомляемость, умеренную температуру и потерю аппетита, за которыми следует красная сыпь и зудящие волдыри. Лечение будет направлено на снижение температуры и зуда.
Вакцинация против ветряной оспы полностью финансируется для новозеландских детей и сокращает долю новозеландцев, которые заражаются этой болезнью.
Общая информация Ветряная оспа (ветряная оспа) обычно протекает в легкой форме, проходит самостоятельно у здоровых детей. Однако он может быть серьезным, если заразиться младенцами, детьми и взрослыми с нарушенной иммунной системой. Ветряная оспа вызывается вирусом ветряной оспы, который входит в семейство вирусов герпеса.
Вирус распространяется каплями слюны по воздуху или при прямом контакте с жидкостью из волдырей инфицированного человека.Обычно болезнь передается при кашле и чихании.
Болезнь чаще всего поражает возрастную группу от пяти до девяти лет, но с увеличением использования центров для детей младшего возраста большая часть инфекций может теперь встречаться у детей дошкольного возраста. Ветряная оспа чаще всего встречается зимой / весной.Один приступ ветрянки дает пожизненный иммунитет от повторного заражения. Однако вирус остается в организме на всю жизнь и может быть реактивирован спустя годы в виде опоясывающего лишая (опоясывающий герпес).Опоясывающий лишай может возникнуть в любом возрасте, но чаще всего встречается у взрослых старше 60 лет.
Признаки и симптомы Первоначальные симптомы ветряной оспы включают усталость, умеренный жар, отсутствие аппетита и общее недомогание. За этим быстро следует (обычно в течение 24 часов) красная сыпь, которая обычно сначала появляется на груди и / или спине, а затем распространяется на лицо, кожу головы, руки и ноги.Через 12–48 часов сыпь превращается в маленькие красные пятна.Затем они превращаются в желтые пузыри, заполненные жидкостью, которые лопаются и высыхают через 3-4 дня после появления. За 4-5 дней может появиться несколько посевов пятен. Пятна вызывают зуд, который может быть очень сильным. Они могут возникать по всему телу, в том числе в области рта и гениталий. У некоторых людей может быть только несколько пятен, а у других их сотни.
Симптомы начинают проявляться через 10–21 день после контакта с вирусом. Полное выздоровление от ветряной оспы обычно занимает 7-10 дней после появления первых симптомов.
Диагностика Диагностика ветряной оспы обычно основывается на симптомах, в частности на наличии характерной для нее зудящей красной сыпи и одновременном наличии различных типов поражений. Чтобы поставить диагноз ветряной оспы, обратитесь к врачу или медсестре. Лабораторные анализы образцов крови и кожных поражений могут подтвердить ветряную оспу.
Немедленно обратитесь к врачу, если человек кажется очень больным, сбитым с толку или его трудно разбудить, или если у него проблемы с ходьбой или скованность шеи.Также обратитесь к врачу при инфицировании волдырей или появлении пятен в глазах, ушах или во рту.
ЛечениеВетряная оспа у здоровых детей, как правило, не требует лечения — инфекции обычно позволяют развиваться.
Лицам из группы высокого риска, включая людей с ослабленной иммунной системой и беременных женщин, которые еще не имеют иммунитета к вирусу ветряной оспы, могут быть назначены противовирусные препараты, такие как ацикловир или иммуноглобулин против ветряной оспы (ZIG), который является продуктом крови человека. для снижения тяжести ветрянки и риска осложнений.Однако, чтобы быть полезными, противовирусные препараты и ZIG необходимо назначать очень скоро после контакта с вирусом ветряной оспы.
Больные ветряной оспой должны оставаться дома до тех пор, пока они не перестанут быть заразными. Поддерживающая терапия включает:
Поддерживающая терапия включает:
- Остальное
- Обезболивающее, например парацетамол для снятия температуры. Не следует назначать аспирин, так как это связано с болезнью Рея (редкое заболевание, поражающее печень и мозг) у детей с ветряной оспой.
- Зуд можно лечить с помощью лосьонов, таких как каламин, которые можно купить в аптеке.
- Теплые ванны с бикарбонатом натрия, сырой овсянкой или коллоидной овсянкой или растворами, такими как добавление пинетарсола, также могут быть полезны для снятия зуда.
- Поскольку могут быть поражены ротовая полость и горло, предлагайте безалкогольную пищу и прохладительные напитки. Избегайте соленой пищи и цитрусовых.
- Чтобы предотвратить инфицирование язв, коротко подстригайте ногти детям или надевайте перчатки на руки и часто мойте руки с антибактериальным мылом. Избегайте царапин как можно больше
- Одевайте детей в легкую, свободную одежду или пижамы.
 Перегрев и трение об одежду могут усилить зуд
Перегрев и трение об одежду могут усилить зуд - Антигистаминные препараты, например дифенгидрамин, для снятия зуда.
Бактериальная инфекция кожи, при которой может потребоваться лечение антибиотиком, является наиболее частым осложнением ветряной оспы. Серьезные осложнения включают пневмонию, сепсис (заражение крови) и, в редких случаях, энцефалит (отек мозга) и смерть.
Ветряная оспа может вызвать аномалии плода и низкую массу тела ребенка при рождении, если неиммунная женщина заразится заболеванием между 8 и 20 неделями беременности. Кроме того, существует риск серьезного заболевания новорожденного, если мать заболевает ветряной оспой между пятым днем до родов и вторым днем после рождения ребенка.
Поэтому детей, больных ветряной оспой, следует держать вдали от беременных женщин и новорожденных до тех пор, пока они не перестанут быть заразными. Беременным женщинам, не болевшим ветряной оспой, следует обратиться к врачу для принятия мер борьбы, если они подвержены заболеванию.
Беременным женщинам, не болевшим ветряной оспой, следует обратиться к врачу для принятия мер борьбы, если они подвержены заболеванию.
Люди с ослабленной или ослабленной иммунной системой — например, ВИЧ-положительные, получатели трансплантатов органов и дети с лейкемией — также подвержены серьезным заболеваниям в результате инфекции вируса ветряной оспы.
Вакцинация и профилактика
Человек, заболевший ветряной оспой, заразен за 1-2 дня до первого появления сыпи и примерно через 5-10 дней после того, как последний урожай волдырей сформирует корки. Характер инфекционного периода очень затрудняет предотвращение распространения болезни.Тем не менее, дети должны держаться подальше от детских садов, школ и общественных мест, пока они заразны. Взрослые с ветряной оспой, работающие с детьми, также должны оставаться дома.
Вакцина против ветряной оспы (ветряной оспы) — лучший способ предотвратить ветряную оспу. Одна доза вакцины обеспечивает примерно 99% защиты от ветряной оспы тяжелой степени и 80% защиты от ветряной оспы любой степени тяжести. Вакцинация может предотвратить или уменьшить тяжесть ветряной оспы, если вакцинация проводится в течение 3–5 дней после контакта с больным.
Вакцинация может предотвратить или уменьшить тяжесть ветряной оспы, если вакцинация проводится в течение 3–5 дней после контакта с больным.
Вакцину против ветряной оспы можно приобрести у терапевтов. Он полностью финансируется для младенцев в возрасте 15 месяцев или детей в возрасте 11 лет, ранее не инфицированных ветряной оспой или не вакцинированных против нее, в рамках национального календаря иммунизации Министерства здравоохранения Новой Зеландии. Вакцина против ветряной оспы также рекомендуется и финансируется для определенных групп высокого риска и доступна по цене для других пациентов.
Дополнительная информация и поддержка Для получения дополнительной информации о вакцинации против ветряной оспы обратитесь к своему терапевту или медсестре, либо свяжитесь с: Консультативный центр иммунизации (IMAC)
Бесплатный телефон: 0800 IMMUNE (0800 466 863)
Веб-сайт: www.Immun.org.nz
Планкетлайн
Бесплатный телефон: 0800 933 922
Веб-сайт: www. plunket.org.nz
plunket.org.nz
Линия здоровья
Бесплатный телефон: 0800 611 116
Веб-сайт: www.healthline.govt.nz
Клиника Мэйо (2019). Ветряная оспа (веб-страница). Рочестер, штат Нью-Йорк: Фонд Мейо медицинского образования и исследований. https://www.mayoclinic.org/diseases-conditions/chickenpox/symptoms-causes/syc-20351282 [дата обращения: 25.03.19]
Министерство здравоохранения (2017 г.). Ветряная оспа (ветряная оспа). Справочник по иммунизации 2017 г. (2-е издание, март 2018 г.). Веллингтон: Министерство здравоохранения Новой Зеландии. https://www.health.govt.nz/publication/immunisation-handbook-2017 [дата обращения: 25.03.19]
DermNet NZ (2016).Ветряная оспа (ветряная оспа) [Веб-страница]. Гамильтон: DermNet New Zealand Trust.
