симптомы и последствия для ребенка
 Во время внутриутробного развития ребенок остро нуждается в питательных веществах и кислороде.
Во время внутриутробного развития ребенок остро нуждается в питательных веществах и кислороде.
Находясь в утробе, плод полностью зависит от матери. Связь с внешним миром у него отсутствует.
Поэтому кислород ребенок получает не из воздуха, а через пуповину из плаценты.
Если количество поступающего кислорода недостаточно, то это вызывает ряд нарушений в органах, и диагностируется гипоксия плода.
Но что это за диагноз «хроническая внутриутробная гипоксия плода», что он значит? Чем лечат и чем опасен матери и ребенку?
В сегодняшней статье мы подробно рассмотрим, от чего бывает такое состояния, а также его симптомы и последствия.
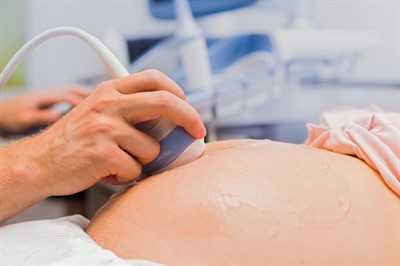 Гипоксией называют патологическое состояние организма или его отдельных органов, связанное с понижением кислорода в крови.
Гипоксией называют патологическое состояние организма или его отдельных органов, связанное с понижением кислорода в крови.
Происходит это из-за недостаточного количества кислорода в воздухе или при возникновении нарушений в биохимических процессах организма.
Гипоксия плода обусловлена поступлением недостаточного количества кислорода из материнского организма к плоду.
Состояние гипоксии при беременности встречается довольно часто. По статистике у 1 из 10 женщин во время беременности диагностируют такое состояние.
Гипоксия может быть в легкой форме, средней и тяжелой.
Если кислородное голодание незначительное, то оно не способно оказать на малыша никакого влияния. Средняя и тяжелая форма болезни требуют медицинского вмешательства, так как могут нанести серьезный урон здоровью ребенка и даже привести к его смерти.
Во втором и третьем триместрах у плода могут развиться патологии из-за дефицита кислорода в тканях определенного органа, произойти поражение ЦНС, задержка развития, снижаются реакции по приспособлению к окружающей среде.
 На поздних сроках (36, 37, 38 или 39 недель) спровоцировать возникновение гипоксии могут:
На поздних сроках (36, 37, 38 или 39 недель) спровоцировать возникновение гипоксии могут:
По характеру течения гипоксии делят на острую форму и хроническую.
Она опасна своим стремительным течением, необходимостью срочно принимать меры к ее устранению. Остро возникающая тяжелая гипоксия часто приводит к летальному исходу ребенка.
Хроническая форма
Поэтому некоторое время он может переносить кислородное голодание без каких-либо последствий.
При длительном поступлении недостаточного количества кислорода, эти механизмы истощаются, и возникает хроническая гипоксия.
Эта форма патологического состояния может возникнуть при продолжительном воздействии какого-то фактора на поступление кислорода из плаценты в кровь плода.
Такими факторами могут стать: материнские заболевания, осложнения, возникающие при вынашивании (угроза самопроизвольного аборта или преждевременного родоразрешения, перенашивание плода), нарушение плацентарного кровотока, употребление беременной никотина, алкоголя, наркотических препаратов и другие нарушения.
В настоящее время эта проблема встречается очень часто, буквально у каждого третьего малыша. Чтобы узнать, действительно ли это так, мы запустили голосование среди мам, пожалуйста, примите в нем участие.
Признаки
У вашего малыша была гипоксия?
ДаНет
Как распознать это состояние? Хроническая гипоксия способна развиться на любой стадии беременности.
В первом триместре выявить гипоксию довольно сложно.
Врач может подозревать наличие этой патологии при некоторых нарушениях здоровья женщины, например, при анемии.
Все в таблице.
Если наблюдается анемия, то уровень гемоглобина снижается, и, соответственно, уменьшается количество кислорода, поступающего плоду.
Размышляете, как определить самостоятельно и можно ли это сделать? В домашних условиях поможет только подсчет количества движений плода и внимание к своему состоянию. Точно поставить диагноз может только врач.
В первом триместре беременности обнаружение гипоксии возможно с применением специальных средств диагностики. Наличие недостатка кислорода в организме крохи определяют по частоте сердечных сокращений (ЧСС) и их характеру.
На более поздних сроках, когда ребенок уже шевелится, кислородное голодание можно выявить по его активности.Слишком активное шевеление плода также возможный признак начальной степени этой патологии.
На начальном этапе кислородной недостаточности ребенок внутри утробы беспокойно двигается, увеличивается количество и сила толчков, а в дальнейшем, при продолжающемся голодании и прогрессировании гипоксии, активность его движений наоборот снижается.
Как проявляется гипоксия?
Косвенными признаками кислородного голодания плода могут быть такие симптомы со стороны организма матери
- Тошнота, головокружения, слабость
- Депрессия
- Нарушение сна
- Отдышка, нарушения дыхания
- Учащенное сердцебиение, изменение сердечного ритма
При появлении таких симптомов, необходимо пройти обследование, чтобы выявить причину недомоганий и устранить ее.
Симптомом хронической гипоксии плода является изменение околоплодных вод. Если изменился цвет (стал зеленоватым), наблюдается многоводие или маловодие, то может иметь место гипоксия плода.Ухудшение плацентарного кровообращения также является симптомом гипоксии.
Еще один признак развития гипоксии плода – отставание в развитии и росте от принятых норм. Рост и формирование ребенка диагностируется при помощи УЗИ.
Диагностика
 Диагностика кислородного голодания у ребенка во внутриутробном периоде связана с контролем его сердцебиения и развития в целом.
Диагностика кислородного голодания у ребенка во внутриутробном периоде связана с контролем его сердцебиения и развития в целом.
Иногда врач может поставить этот диагноз на основе собственных наблюдений и назначить лечение. Это не верно.
Сначала необходимо пройти полное обследование, чтобы точно установить наличие гипоксии и только потом начинать лечение, чтобы предотвратить негативные последствия.
Так, для оценки сердцебиения используют:
- Прослушивание сердцебиения физическим методом – аускультация
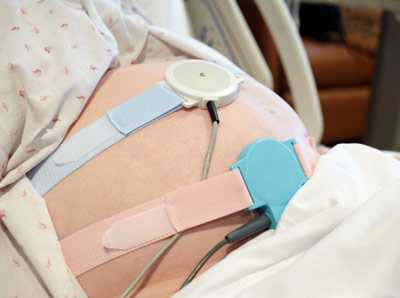
- Кардиотокография – это высокоэффективный современный метод диагностики на основе кардиомониторинга.
- Ультразвуковое исследование плода.
- Допплерометрия — метод ультразвукового исследования, позволяющий оценить характер движения крови по сосудам пуповины, матки, плода, обнаружить возникновение нарушений в кровообращении и функции плаценты, которые способны привести к гипоксии у ребенка внутри утробы.
Врач с использованием специальной трубки слушает через живот беременной сердцебиение ребенка, оценивает его ритм, уровень, частоту сокращений сердечной мышцы, наличие посторонних шумов.
Мнение эксперта
Полякова Людмила Игоревна — медицинский работник
Помощник врача акушера-гинеколога, мама двоих детей
При использовании этого метода регистрируется и анализируется частоты сердцебиения плода, в состоянии покоя, в движении, при маточных сокращениях и воздействии разных окружающих факторов.Для этого используют специальные датчики для регистрации ЧСС ребенка и маточного тонуса, которые крепят на живот матери. Происходит запись на бумаге. Качественную кардиотокограмму можно получить лишь начиная с 32 недели беременности.
Это связано с тем, что именно на этом этапе развития плода двигательная активность происходит по установившемуся режиму (движение-покой).
С помощью результатов УЗИ врач дает оценку состоянию плода, его органов, соответствию срока беременности и размеру плода. Определяет расположение плода. Также на УЗИ оценивается степень зрелости плаценты, ее толщину, количество околоплодных вод.
Если плод недостаточно развит для своего срока, то это может быть свидетельством наличия гипоксии. Состояние плаценты также указывает возможные на патологии. На УЗИ можно измерить сердечный ритм плода.
На первых неделях беременности наличие сердцебиение плода определяют при помощи трансвагинального датчика. Начиная с восьмой недели беременности, сердцебиение прослушивается через живот.
Лечение
 При лечении внутриутробной кислородной недостаточности используется комплексная терапия.
При лечении внутриутробной кислородной недостаточности используется комплексная терапия.
Проводится лечение заболевания будущей мамы, вызвавшего гипоксию (например, лечение анемии или снижение давления при преэклампсии) и мероприятия по восстановлению функции кровообращения плаценты, улучшению обмена веществ в организме.
В зависимости от тяжести заболевания, лечение проводят амбулаторно или стационарно. Легкие формы гипоксии можно пролечить дома, наблюдаясь у врача. Лечение гипоксии средней и тяжелой формы чаще всего проводят в стационаре.
Женщине назначается постельный режим, что способствует улучшению маточного кровоснабжения. Важно обеспечить беременной покой, чтобы она не испытывала дискомфорт и стресс. Назначают лекарственные средства и витамины, улучшающие обменные процессы и кровоток в организме.
Для нормализации сокращений матки используют спазмолитики (папаверин, но-шпа, гинипрал). Показано назначение лекарственных препаратов для снижения вязкости крови, и восстановления кровообращения в мелких сосудах.
Могут ли быть ?Чем опасен ?
Это помогает улучшить доставку кислорода из плаценты к плоду. Применяют курантил, низкие дозы аспирина, реополиглюкин.
Мнение эксперта
Полякова Людмила Игоревна — медицинский работник
Помощник врача акушера-гинеколога, мама двоих детей
В качестве препаратов для улучшения обмена веществ, используют капельницы с раствором глюкозы, аскорбиновую кислоту, витамин Е.Назначают препараты, улучшающие реологические свойства крови (Липостабил, Эссенциале).
Если лечение не приносит результата и срок беременности 36-38 недель, то врачи принимают решение о досрочном разрешении родов.
Очень часто после перенесенной гипоксии у детей бывают серьезные нарушения в развитии речи, к примеру дизартрия. Что это такое и как ее лечить вы узнаете из материала .
Профилактика
 Профилактикой возникновения кислородного голодания плода и других патологий протекания беременности служит ее правильное планирование.
Профилактикой возникновения кислородного голодания плода и других патологий протекания беременности служит ее правильное планирование.
Как избежать? Если перед зачатием пройти обследование и пролечить все имеющиеся заболевания, то риск возникновения гипоксии значительно снизится.
Еще один важный момент в профилактики гипоксии – ведение здорового образа жизни родителей до зачатия и в период вынашивания.
Беременной женщине обязательно необходимо отказаться от курения, алкоголя, правильно питаться, полноценно отдыхать, поддерживать физическую активность, но не переутомляться. Нужно избегать стрессов и волнений. Здоровье будущего ребенка напрямую зависит от здоровья матери.
Если у женщины имеются неизлечимые хронические заболевания, то ей необходимо сообщить об этом врачу, чтобы он знал о возможных проблемах во время беременности и мог вовремя предпринять необходимые действия по их устранению.
Хорошо помогают для профилактики гипоксии длительные прогулки на свежем воздухе, дыхательная гимнастика, проветривание помещения, где находится женщина. Ведь чтобы ребенок внутри утробы получал достаточное количество кислорода, женщине необходимо по-больше вдыхать этого газа.
В городских условиях это не всегда возможно, ведь воздух в городах насыщен углекислым газом антагонистом кислорода. Поэтому гулять лучше в городских парках, возле водоемов, выезжать за город.
Положительно зарекомендовала себя аквагимнастика. Это самый безопасный вид спорта для беременных. Вода поможет расслабиться и снять напряжение, тонизирует и поднимает настроение. Упражнения в воде помогут улучшить циркуляцию крови, работу всех органов и систем организма, улучшить обмен веществ.
Занятия в бассейне тренируют дыхательную и сердечно-сосудистую системы, насыщают кровь кислородом, что служит хорошей профилактикой гипоксии. Также упражнения помогут снять нагрузку с позвоночника, что очень актуально при беременности, натренировать многие мышцы, в том числе спины, пресса, бедер.
Для своевременного обнаружения гипоксии важно вовремя сдавать все назначаемые анализы, контролировать состояние здоровья беременной женщины и консультироваться с врачом.
Последствия
К чему это приводит в будущем?
При отсутствии своевременной диагностики и адекватного лечения, длительное кислородное голодание способно привести к таким последствиям:
- В первом триместре замедление и замирание беременности;
- Неправильное формирование систем и органов ребенка;
- Отставание плода в развитии и росте;
- Поражения ЦНС;
- Снижение функции адаптации новорожденного к окружающей среде.
Чтобы избежать развития гипоксии, нужно вовремя проходить все обследования. Читайте далее ?
В нашем следующем материале вы найдете
Острая форма
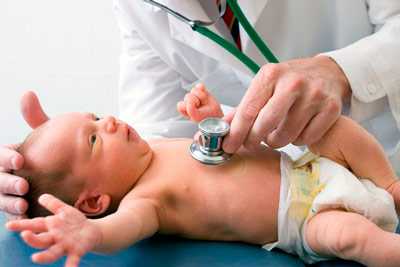 Возникновение острой формы кислородного голодания происходит внезапно и стремительно развивается. Развитие происходит в течение нескольких часов.
Возникновение острой формы кислородного голодания происходит внезапно и стремительно развивается. Развитие происходит в течение нескольких часов.
Заподозрить возникшую гипоксию в процессе родоразрешения можно:
- Если околоплодные воды имеют зеленоватый цвет, они мутные с примесью каловых масс ребенка — мекония.
- Если частота сердцебиения ребенка сначала резко возрастает (до 170 ударов в минуту и выше), а затем снижается (до 120 ударов в минуту и ниже).
При сильном дефиците кислорода в крови плода, кровеносная система ребенка перераспределяет кислород так, что он поступает в наиболее важные органы. При этом функция кишечника снижается, и каловые массы выходят в околоплодные воды. В нормальном течении, ребенок впервые испражняется после рождения.
Ритм становится слабым, сердцебиение приглушенное, аритмичное.
Причины
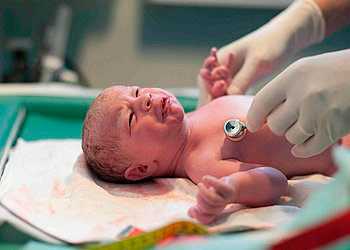 Наиболее частые причины появления острого дефицита кислорода у плода во время родовой деятельности могут стать:
Наиболее частые причины появления острого дефицита кислорода у плода во время родовой деятельности могут стать:
- Преждевременная отслойка плаценты
- Происходит разрыв матки во время родов
- Сложные роды с затрудненным выходом ребенка
- Пережатие пуповины
- Затяжные роды, низкая родовая деятельность.
Часто всего возникает при преэклампсии – длительном повышенном давлении у женщины
При патологических изменениях стенок матки или путем механического повреждения). При этом плод вместе с плацентой попадет в брюшную полость матери и гибнет в течение нескольких минут.
Головка младенца долго сдавлена, особенно если ребенок имеет большой вес
Чаще всего вызывается многократным обвитием пуповины, особенно вокруг шеи младенца. В этом случае может развиться асфиксия.
Лечение
 Лечение острой гипоксии зависит от причин ее возникновения. В любом случае требуется срочное медицинское вмешательство, обычно оперативное.
Лечение острой гипоксии зависит от причин ее возникновения. В любом случае требуется срочное медицинское вмешательство, обычно оперативное.
При возникновении острой формы нарушения в период беременности, необходимо срочно доставить беременную в больницу.
Для улучшения ее состояния можно использовать внутривенное введение глюкозы, витаминов, средства для стимуляции дыхательной функции.
Также рекомендовано применение кислородных увлажненных ингаляций, препараты для снижения тонуса матки и восстановления кровоснабжения. Если позволяют сроки, то решают вопрос о досрочном родоразрешении.
При острой гипоксии плода, возникшей при родах, необходимо:
- По возможности устранить причину, вызвавшую это состояние
- Оказать необходимые реанимационные мероприятия для новорожденного сразу после родов.
Например, стимулировать роды при их затяжном характере, или провести экстренную операцию.
У младенца при острой гипоксии обычно возникает асфиксия – отсутствие дыхания. Кислородное голодание вызывает накопление углекислого газа в органах и тканях новорожденного, происходит замедление дыхания и сердцебиения вплоть до их остановки.
В дальнейшем ребенок ставится на контроль у специалистов, назначаются обследования для обнаружения пострадавших органов, систем, тканей вследствие кислородной недостаточности.
Последствия
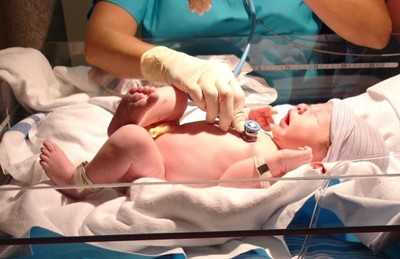 Острое развитие гипоксии при неоказании срочной помощи способно привести к смерти ребенка.
Острое развитие гипоксии при неоказании срочной помощи способно привести к смерти ребенка.
Последствия острого кислородного голодания, возникающего в родах, оценивают по шкале Апгар. Чем ниже баллы по этой шкале, тем больше вероятность возникновения патологий и нарушений здоровья новорожденного.
Последствия кислородного голодания могут выражаться следующими патологиями:
- Поражения ЦНС организма ребенка
- Ишемические заболевания органов и тканей
- Кровоизлияния в различные органы
- Повышение риска внезапной смерти младенца
Недостаток кислорода приводит к отмиранию нервных клеток, которые, как известно, не восстанавливаются.
Которые пострадали вследствие кислородной недостаточности;
Профилактика
Предсказать возникновение острой формы гипоксии невозможно. Однако можно предпринять действия, снижающие риск развития этой патологии.
Профилактика острой кислородной недостаточности заключается в правильной подготовке к беременности и родах, недопущении хронической гипоксии. Умеренная физическая активность и здоровый образ жизни уменьшают риск осложнений в родах, а, следовательно, и возникновения гипоксии.
Важно выбрать опытного врача – акушера, который будет принимать роды. Сообщить ему о ходе беременности, проблемах в ее период, имеющихся заболеваниях, которые могут вызывать осложнения в родах.
Врач поможет принять правильное решение о способе разрешения родов или оказать своевременную помощь при возникновении проблемных ситуаций.
Планируете беременность? А вы знаете ?Внимание всех будущих мам! Это важно знать — .
Спокойствие, только спокойствие! Защитные механизмы плода
Несмотря на то, что гипоксия плода довольно распространенный диагноз, не стоит беспокоиться раньше времени. Кислородное голодание конечно весьма вредит ребенку, но и паниковать раньше времени не нужно. Ведь природой предусмотрены компенсаторно-приспособительные реакции плода. Они выражены такими физиологическими особенностями:
- Повышена частота сердцебиений до 130-160 ударов в минуту,
- Кровь содержит много фетального гемоглобина, до 70% от общего объема,
- Имеется значительная кислородная емкость крови,
- сердечно-сосудистая система плода устроена так, что почти все органы получают смешанную кровь
Что обеспечивает более медленное снижение содержания уровня кислорода в крови при гипоксии.
Когда возникает кислородное голодание, ударный объем сердца возрастает, увеличивается ЧСС и объем циркулирующей крови, кровоснабжение изменяется так, что основной объем крови поступает в жизненно важные органы – мозг, сердце, легкие – и уменьшается кровообращение в коже, мышцах, кишечнике.
Стресс, возникающий у плода при гипоксии, активирует системы организма, вызывает выброс глюкокортикостероидов, которые повышают стабильность клеточных мембран.
Таким образом, при первой стадии гипоксии плод вполне способен поддерживать необходимый уровень кислорода в тканях. И только при длительной кислородной недостаточности, у плода истощаются приспособительные механизмы, и развивается декомпенсация, а значит, происходит кислородное голодание клеток.
Главное для беременной женщины соблюдать спокойствие, не поддаваться эмоциям. Ведь от эмоционального состояния зависит здоровье и матери и ребенка.
Важно изучить всю доступную информацию по гипоксии в период беременности, знать ее симптомы и быть готовой к возникновению этой проблемы. Тогда можно будет вовремя определить нарушение и устранить его еще до появления серьезных последствий.
Видео о способах профилактики
Из следующего видео вы узнаете, как можно увеличить приток кислорода малышу:
Рейтинг автора
Автор статьи
Врач акушер-гинеколог, работает в муниципальной женской консультации
Написано статей
Помогла статья? Оцените её
Загрузка…Отличная статья 0
umnyash.com
Гипоксия плода: симптомы и последствия
Перинатальная гипоксия по-прежнему вызывает озабоченность у перинатологов и родителей. Несмотря на значительное увеличение числа кесаревых сечений вследствие дистресса плода, частота церебрального паралича вследствие развития гипоксии новорожденного во время родов остается высокой. Мы попытаемся разобраться, что вызывает гипоксию и каковы факторы риска, а также, как предупредить такие явления и уберечь жизнь и здоровье крохи.
Что такое и как развивается ФПН и гипоксия плода?
Беременность – самое радостное событие в жизни женщины, когда мать и ребенок являются еще пока одним целым. В период внутриутробного развития малыша окружают околоплодные воды, и его легкие еще пока не раскрыты, а заполнены жидкостью. Снабжение маленького организма кислородом производится посредством специального органа – плаценты, образующегося на этот период. При нормальном течении беременности система мать – плацента – ребенок работает очень слажено, но бывают случаи, когда происходят нарушения, и детский организм не получает весь кислород – наступает кислородное голодание, или гипоксия плода.
Плацента заканчивает свое формирование к 16 неделе беременности, только после этого она начинает выполнять полноценно свою основную функцию – доставлять насыщенную кислородом кровь через пупочную вену в печень и сердце, откуда по кровеносным сосудам доставляется ко всем органам и тканям малыша. Наиболее подверженными развитию гипоксии считаются периоды беременности с 7 по 9 и с 14 по 17 неделю, на этих сроках могут возникать аномалии кровеносных сосудов, следствием чего и является недостаточное снабжение ребенка кислородом.
Факторы риска гипоксии плода при беременности
Практически каждая будущая мама может попасть в зону риска, но развивается гипоксия не у всех детей. Врач, наблюдающий беременную, производит опрос и высчитывает вероятность развития патологий у ребенка, учитывая предрасположенность матери к различным заболеваниям. Если нужно, назначает режим, где прописывает рекомендуемые к употреблению продукты, время для прогулок, отдыха и т.д.
Наиболее частыми причинами гипоксии плода являются:
- Аномалии сердца и сердечно – сосудистой системы матери.
- Повышенное (гипертония) и пониженное (гипотония) давление крови.
- Неправильное формирование плаценты, ее отслойка.
- Многоплодная беременность.
- Инфекции половых путей.
- Употребление алкоголя, никотина, наркотиков во время беременности.
- Сахарный диабет.
- Нарушения работы почек.
Что вызывает острую гипоксию
В зависимости от времени и скорости развития выделяю острую и хроническую гипоксию.
Острая развивается быстро, на любом сроке, в том числе во время родов. Требует немедленного хирургического вмешательства, чем быстрее, тем лучше для ребенка. Бескислородное пребывание ребенка внутри матери может привести к серьезным последствиям, т.к. в первую очередь от недостатка кислорода страдает головной мозг. Последствия оцениваются сразу после рождения по шкале Апгар.
Острая гипоксия может быть вызвана следующими факторами:
- Преждевременная отслойка плаценты. Сопровождается следующими внешними признаками: острая, тянущая боль внизу живота, кровянистые выделения различной интенсивности. Существует опасность как для матери, так и для ребенка. Около 15% таких случаев заканчивается гибелью плода во внутриутробном периоде от недостатка кислорода. Отслойку плаценты, в свою очередь, может вызвать травма брюшной полости, многоводие, повышенный уровень артериального давления.
- Низкий уровень артериального давления. Чаще всего сопровождается обмороками у роженицы. Для предупреждения этого состояния необходимо правильное, сбалансированное питание, и адекватное поведение женщины в состоянии схваток: необходимо глубоко вдыхать воздух, медленно выдыхая. При частом, сбивчивом дыхании роженица теряет очень много сил, возникает предобморочное состояние: появляется головокружение, потемнение в глазах, одышка, кислород не успевает доходить до младенца, возникает острая недостаточность.
- Слишком долгое или быстрое прохождение родового процесса. Во время затяжных родов головка плода слишком долго находится в одном положении в родовых путях женщины, производящих на нее давление. Результатом этого является сдавливание кровеносных сосудов, пропускающих меньший объем крови и, соответственно, кислорода. При стремительных родах, наоборот, ребенок очень быстро преодолевает родовые пути и не успевает занять правильное положение.
- Разрыв стенок матки. Сопровождается тяжелым состояние женщины, острой гипоксией и гибелью плода. Если не провести немедленного хирургического вмешательства, мать тоже может погибнуть. Причинами могут послужить незаживший рубец на матке после кесарева сечения (меньше 2 лет), многочисленные аборты, послеоперационные осложнения (кровотечения, гнойные швы).
- Нарушение кровотока пупочной вены. Такое явление может возникать в случае если ребенок туго обвит пуповиной, на вене имеются узлы, ее аномальное прикрепление, выпадение петли пупочной вены и прижатие ее к стенке таза, сопровождающееся перекрытием потока крови. Данные изменения можно обнаружить на поздних сроках путем проведения ультразвуковой диагностики.
- Использование некоторых обезболивающих препаратов. Анальгетики с наркотическим действием могут угнетать дыхательный центр плода, в результате чего возникает острая гипоксия. Применение данных препаратов в родовой деятельности должно быть обдуманным и обоснованным.
- Артериальная гипертония, преэклампсия и эклампсия. Преэклампсия является медицинским осложнением беременности и связана с индуцированной гипертензией во время беременности и связана с высоким уровнем белка в моче (протеинурия ). Поскольку преэклампсия относится к клинической картине или набору симптомов, а не к конкретному причинному фактору, было установлено, что может быть несколько этиологий для расстройства . В плаценте может быть компонент, который вызывает эндотелиальную дисфункцию в материнских кровеносных сосудах восприимчивых женщин.
- Сахарный диабет и беременность. В наиболее тяжелых случаях может быть потребление различных факторов свертывания, вторичное по отношению к сосудистому эндотелиальному повреждению в результате гипоксии и ацидоза. Печень также может быть ответственна за изменения коагуляции, так как изменение зависимых факторов витамина K изменяется.
Изменения в формуле лейкоцитов часты, с появлением незрелых форм в периферической крови вместе с гранулоцитозом, который считается вторичным по отношению к спинальному стрессу. Эти изменения исчезают в первые дни жизни.
Заболевания щитовидной железы также становятся причиной гипоксии. При беременности с тяжелой перинатальной асфиксией могут возникать множественные метаболические изменения. Таким образом, метаболический ацидоз и повреждение клеток связаны с начальной гиперкалиемией, сопровождаемой гипокалиемией, если почечная функция нормальная, и этот катион не предоставляется в жидкостной терапии. Натремия первоначально зависит от бикарбоната, используемого при реанимации. Впоследствии необходим строгий контроль, чтобы избежать гипонатриемии, особенно в случае почечной недостаточности в полиурической фазе.
Плод подвергается более высокому риску гипокальциемии и гиперфосфатемии в первые 24 часа жизни, возможно, связанные с почечной недостаточностью, ацидозом и более низким ответом на паратгормон. Его профилактика важна, так как низкий уровень кальция может вызвать изменения сократимости миокарда и появление приступов. На начальных стадиях и в ответ на стрессовую ситуацию гликемия повышается. Однако после преодоления фазы асфиксии существует риск гипогликемии, особенно у детей с низким весом при рождении в течение гестационного возраста и у детей с диабетом, у которых уровень глюкозы в крови должен строго контролироваться.
Степени гипоксии и фетоплацентарной недостаточности
Недостаток кислорода может наступать и плавно, в результате чего развивается ФПН, и уже как результат – гипоксия плода. Тогда говорят о хронической гипоксии, развитием ее может послужить воздействие неблагоприятных факторов на протяжении длительного времени: гипертония, анемия, сахарный диабет, инфекционные заболевания. Т.к. развитие ее наступает по возрастающей, выделяют следующие степени гипоксии при ФПН:
- Компенсированная, когда нарушаются обменные процессы в плаценте, но на кровоток ребенка это не оказывает воздействия.
- Декомпенсированная, нарушены процессы обмена и в плаценте, и в сосудистой системе ребенка. Для определения тяжести данного процесса выделяют несколько степеней:
- 1а – нарушение кровоснабжения только в цепи матка-плацента;
- 1б – изменения в кровоснабжении в системе плацента-плод;
- 2 – присутствуют изменения во всех приведенных выше системах, но состояние не критично;
- 3 – критичное нарушение в системе кровоснабжения плода, существует угроза для жизни ребенка.
Как проявляется внутриутробная гипоксия?
Проявления внутриутробной гипоксии зависит от степени ФПН. Первое, что может ощутить мать – это изменение двигательной активности плода. На первом этапе наблюдается повышенная активность малыша (беспокойство), которая затухает через некоторое время (2-3 шевеления в час) – наступает второй этап кислородного голодания.
Если роженица обратилась к доктору, он выявит следующие симптомы внутриутробной гипоксии: увеличение ЧСС до 170-180 уд. в минуту, приглушенные тона сердца, уменьшение ЧСС до 110-120 уд. в мин.
Гипоксия в родах
Течение родов без патологии включает в себя маточные сокращения (схватки), во время которых снижается кровообращение в плаценте, затем снова восстанавливается. Этот легкий недостаток кислорода переносится малышом нормально. В ряде случаев, описанных выше, во время родов у малыша может наступить острая гипоксия, единственный верный выход – немедленное родоразрешение путем кесарева сечения. Главным признаком гипоксии при родах становятся мутные воды зеленоватого цвета с примесью мекония (продуктов жизнедеятельности плода).
Последствия внутриутробной гипоксии для ребенка
В зависимости от вида гипоксии и последствия, соответственно, могут быть различными. При хронической форме велика вероятность что младенец будет иметь малый вес и рост, иммунитет его будет ослаблен, восприимчив к инфекциям, ребенок долго и плохо будет адаптироваться к новым условиям. Если кислородное голодание развивалось с самого начала беременности, когда формируются все основные органы и ткани, возможно развитие врожденных пороков. Хроническая гипоксия на поздних сроках может вызвать эпилепсию, ишемическую болезнь и некроз (омертвление) некоторых тканей в будущем. Задержка в развитии со временем может перерасти в ДЦП.
Острая форма гипоксии возникает внезапно, единственный способ спасти ребенка и маму – немедленное извлечение ребенка хирургическим путем. Часто это дети, рожденные раньше положенного срока, жизненно важные органы могут еще не закончить свое формирование для полноценного функционирования, тогда становится высокой вероятность внезапной смерти в младенческом возрасте. Чем дольше ребенок находился без кислорода, тем тяжелее будут последствия. Первым информацию о недостатке кислорода получает головной мозг – он же первым и страдает. В самых тяжелых случаях ребенок впадает в состоянии комы. Может развиваться ДЦП.
Высокий риск развития пневмонии связан с неполным очищением дыхательных путей от мекония.
В большинстве случае если ребенок хорошо себя чувствует в первый месяц жизни, значит гипоксия не имела за собой никаких последствий.
Лечение внутриутробной гипоксии
Реализация адекватной реанимации в асфиксии является первой и самой важной мерой для нормализации переноса кислорода и питательных веществ в мозг. Соответствующий перенос кислорода в мозг и остальные органы подразумевает поддержание нормального диапазона, уровней гемоглобина, насыщения гемоглобина и сердечного выброса. Важно поддерживать постоянный мозговой кровоток, избегая колебаний артериального давления, центрального венозного давления.
Во время гипоксии-ишемии единственным энергетическим субстратом для мозга является глюкоза. Поэтому важно поддерживать высокую концентрацию глюкозы в плазме, сердце и мозге, в то время как корректировка ацидоза (механическая вентиляция и бикарбонат натрия) и перенос кислорода нормализуются.
Чтобы избежать отека мозга, необходимо избегать положительного баланса воды, с целью не допустить увеличения содержания воды в мозге. В тех случаях, когда продемонстрировано увеличение внутричерепного давления, это может быть уменьшено с помощью мер предосторожности (использование маннита и диуретиков) и гипервентиляции, хотя нет доказательств того, что эти меры улучшают долгосрочный прогноз.
Течение беременности с тяжелой гипоксически-ишемической энцефалопатией часто дает судороги в первые дни жизни младенца, которые часто трудно контролировать. Его лечение всегда направлено на снижение рисков связанных с осложнениями (апноэ, гипоксемии, гиперкапнии, гипертонии) и истощения глюкозы в мозге, вторичных по отношению к увеличению потребления субстрата, обстоятельств, которые могут влиять на саморегуляцию мозгового кровообращения и ухудшать существующие травмы.
Препаратом для лечения является фенобарбитал в дозе 15-20 мг / кг, вводимой внутривенно через 10-15 минут; если результата нет, то 5-10 мг / кг внутривенно следует вводить каждые 20-30 минут, пока не будет достигнута общая доза 40 мг / кг или уровни 40 мг / л. Если нет реакции на фенобарбитал, следует добавить дифенилгидантоин (две дозы 10 мг / кг, внутривенно, в пределах 20 минут. Если контроль над судорогами не достигается, следует использовать IV бензодиазепин (диацепан: 0,3 мг / кг, который может повторяться или сопровождаться перфузией при 0,3-1 мг / кг / час), мидазолан: 0,3-0,5 мг / кг, а затем перфузия 0,1-0,3 мг / кг / час, лоразепам: 0,05-0,1 мг / кг, что можно при необходимости повторить.
В настоящее время нет рационального поведения для лечения гипоксически-ишемической энцефалопатии. Опрос 72 неонатальных подразделений в Соединенных Штатах показывает отсутствие стандартизированных протоколов лечения этих новорожденных. Таким образом, 80% респондентов ограничивают количество жидкостей и лечат неонатальные судороги; 20-30% назначают седативный и гипервентиляционный или профилактический фенобарбитал; очень редко используются гипотермия, осмотические диуретики или барбитуриновая кома. Эти результаты опроса свидетельствуют о текущей дилемме, с которой сталкиваются неонатологи в лечении этих новорожденных.
Вместо заключения
Предотвращение гипоксии у новорожденных включает все меры, направленные на выявление провоцирующих факторов. Женщина должна придерживаться правил питания, режима сна и отдыха. Планирование беременности во многом улучшает течение беременности и снижает риски развития различных патологий матери и ребенка.
childage.ru
последствия для ребенка, причины и лечение
Гипоксия плода – это острая или хроническая нехватка кислорода, возникающая в результате нарушения функционирования плаценты (детского места). Плацента – главный орган, который связывает организм развивающегося плода с организмом матери. Через кровеносные сосуды плаценты течет кровь, насыщенная кислородом и питательными элементами. Легкие ребенка в период внутриутробного развития заполнены жидкостью, поэтому дышать самостоятельно плод не может и получает необходимый для роста и жизни кислород через общий кровоток.
Если имеются патологии в работе или строении плаценты, движение крови по ее сосудам нарушается, и возникает кислородное голодание, которое в медицине называется «гипоксией». Гипоксия опасна своими последствиями, среди которых могут быть болезни сердца и сосудов, неврологические патологии, заболевания кроветворной системы. Самым опасным последствием острой гипоксии является внутриутробная гибель плода, поэтому важно вовремя проходить назначенные врачом обследования и анализы, которые помогут выявить признаки и симптомы имеющейся патологии.
Гипоксия плода: последствия для ребенка
Содержание материала
Почему возникает гипоксия?
Причин, которые могут вызывать внутриутробную гипоксию плода, очень много. Их можно разделить на две группы:
- необратимые причины, связанные с нарушениями в работе внутренних органов, неправильным течением беременности и возникающими в период гестации осложнениями;
- обратимые причины (неправильный образ жизни и несоблюдение рекомендаций врача, ведущего беременность), которые можно устранить самостоятельно.
1 группа причин гипоксии плода
Почти 30 % случаев хронической гипоксии плода возникают в результате недостаточно внимательного отношения к режиму, образу жизни и рекомендациям врача. Редкие, непродолжительные прогулки, несбалансированное питание, злоупотребление вредными продуктами, стрессы – все это может спровоцировать кислородное голодание. Устранить эти факторы достаточно просто, но будущая мама должна понимать, что организм ребенка продолжает формироваться вплоть до 36 недели беременности, поэтому несоблюдение режима на любом сроке может стать причиной начала необратимых процессов.
Например, сердечно-сосудистая система плода закладывается на сроке 5-6 недель, и если в этот период женщина мало гуляла, курила или плохо питалась, последствием могут стать врожденные пороки сердца и заболевания сосудов.
2 группа причин гипоксии плода
2 группа причин гипоксии плода
2 группа причин гипоксии плода
Среди других негативных факторов, которые женщинам может контролировать самостоятельно, врачи выделяют:
- употребление сильнодействующих лекарств без назначения специалиста;
- употребление спиртных напитков и курение табака;
- несоблюдение режима труда и отдыха;
- половые контакты (в случае, когда они были запрещены врачом).
Инфекционные заболевания, перенесенные во время беременности (особенно на ранних сроках) также могут повлиять на функционирование сосудистой системы плаценты и транспорт кислорода к тканям плода. К инфекционным болезням относятся не только заболевания дыхательной системы, болезни мочеполовой системы, но и инфекционный гастрит, а также половые инфекции.
med-explorer.ru
Гипоксия плода — симптомы, последствия и лечение
В последние годы все чаще и чаще будущие мамы слышат такой страшный диагноз, как гипоксия плода при беременности. К сожалению, многие врачи, да и сами молодые родительницы не придают нужного значения данному заболеванию. А между тем, гипоксия плода несет в себе страшные последствия для здоровья будущего ребенка, поэтому своевременное лечение – лучшая реакция на информацию о болезни.
Но для того, чтобы вычислить подобное отклонение в развитии на начальном этапе – не обязательно ежедневно посещать врачей и сдавать анализы. Если вы ждете малыша или задумываетесь о его появлении, то вам важно знать заранее признаки гипоксии плода и их симптомы.
Что значит гипоксия плода?
 Гипоксия плода – это практически самый распространенный диагноз при беременности. Его часто ставят молодым мамам даже в ситуации, когда явных признаков болезни нет, и кладут в стационар для проведения лечения.
Гипоксия плода – это практически самый распространенный диагноз при беременности. Его часто ставят молодым мамам даже в ситуации, когда явных признаков болезни нет, и кладут в стационар для проведения лечения.
Данный диагноз предполагает собой ситуацию, когда ткани сосудов матери, а также плацента не получают кислород в нужном количестве, а значит, ребенок не может развиваться в утробе по всем правилам генетики и биологии. Плод может испытывать всего лишь небольшой дискомфорт в одном случае, и задыхаться без живительного газа в другом.
Виды гипоксии
Если говорить о таком заболевании, как гипоксия, то медики давно научились разделять ее на несколько категорий, в зависимости от формы протекания и симптомов.
Как мы знаем, гипоксия является признаком острого кислородного голодания, а это значит, что в зависимости от стадии развития она может иметь разную форму.
 Функциональная гипоксия признана легкой стадией развития данного заболевания. Как правило, при своевременном обнаружении легко лечится и практически не имеет рецидива.
Функциональная гипоксия признана легкой стадией развития данного заболевания. Как правило, при своевременном обнаружении легко лечится и практически не имеет рецидива.- Метаболическая же, имеет более явные признаки, обнаружить ее легко, но вот лечить – достаточно сложно. Характеризуется как сильная кислородная недостаточность.
- Деструктивная гипоксия признана в большинстве своем неизлечимой и помимо острого кислородного голодания способствует необратимым изменениям в клетках плода.
Также гипоксия может быть и хронической и периодически в разных формах то появляться, то пропадать на протяжении всей беременности. Каждая стадия нуждается в немедленном лечении и эту болезнь ни в коем случае нельзя запускать или пускать лечение на самотек.
Признаки
 Как определить гипоксию плода заранее? Этот вопрос задают не только будущие мамы, но и некоторые врачи. Кто-то уверен, что определить начальную стадию самостоятельно не возможно, а кто-то рекомендует прислушиваться к ощущениям. Так или иначе, но есть несколько способов догадаться об этом заболевании.
Как определить гипоксию плода заранее? Этот вопрос задают не только будущие мамы, но и некоторые врачи. Кто-то уверен, что определить начальную стадию самостоятельно не возможно, а кто-то рекомендует прислушиваться к ощущениям. Так или иначе, но есть несколько способов догадаться об этом заболевании.
Признаки гипоксии очень сложно заметить, если вы не прислушиваетесь к себе и к своему плоду. Но, тем не менее, врачи указали на возможные причины гипоксии плода при беременности, которые можно искоренить еще на ранних сроках.
- В группе риска находятся те будущие мамы, чей уровень гемоглобина в крови меньше чем 120 г/л.
- Злоупотребляющие курением, также рискуют навредить своему малышу.
- Болезни почек могут послужить основанием для заболевания.
- Болезни легких.
- Сахарный диабет.
Но также нужно знать о том, что мать не во всех случаях является причиной развития этого серьезного заболевания. Иногда плод сам становится источником развития гипоксии ввиду некоторых факторов.
Так, признаками гипоксии плода при беременности являются:
- Плацентарная недостаточность плода;
- Пороки развития;
- Полученные инфекции внутри утробы.
Поэтому не стоит пренебрегать частыми посещениями УЗИ и сдачей анализов на флору.
Признаки гипоксии у ребенка на поздних сроках может определить и сама будущая мама. Достаточно всего лишь прислушиваться к себе и своему телу.
Считайте, сколько раз в день напоминает о себе малыш. Если от трех до десяти раз, с промежутками в час – два, в зависимости от вашего образа жизни, то можно говорить о том, что ваш ребенок здоров.
Но если ребенок дает о себе знать чаще, с маленькими промежутками между движениями, то это очень напоминает икоту при кислородном голодании, поэтому, если у вас появились сомнения – в срочном порядке проследуйте к врачу.
Чем опасна гипоксия плода?
Нередко последствия гипоксии плода ужасают не только будущих родителей, но и самих врачей. Острая форма заболевания способствует тому, что плацента в брюшной полости матери начинает преждевременно отслаиваться от плода и ребенок, будучи в утробе задыхается за несколько минут. Конечно, подобное необходимо предотвращать, как только мать почувствовала неприятные ощущения и кровянистые выделения. Этим и опасны последствия гипоксии плода при родах.
Последствия гипоксии плода ребенка после рождения также могут быть самыми разными. Например, если мать всю беременность злоупотребляла курением, то ребенок может родиться недоношенным, слабым и не здоровым.
Также гипоксия после рождения может дать о себе знать в виде различных болезней легких у ребенка.
Как распознать гипоксию плода во время беременности?
 Многих молодых мам, трепетно относящихся к своей новой роли и здоровью будущего ребенка, волнует вопрос, можно ли по УЗИ определить гипоксию плода?
Многих молодых мам, трепетно относящихся к своей новой роли и здоровью будущего ребенка, волнует вопрос, можно ли по УЗИ определить гипоксию плода?
На самом деле, врачи не рекомендуют УЗИ как основной источник информации о том, что гипоксия действительно имеет место быть у вашего малыша. Эта процедура лишь может косвенно указать на то, что с ребенком что-то не в порядке, например, он плохо растет, неправильно лежит, икает. Все это является возможными признаками гипоксии, а значит, на вопрос: «Видно ли гипоксию плода на УЗИ?» можно ответить отрицательно.
Но существует процедура, которая по некоторым отзывам способна выявить самые первые признаки гипоксии плода на ранних сроках. Ее называют кардиотокография, или сокращенно КТГ.
Как по КТГ определить гипоксию плода? На сегодняшний день эта процедура считается единственной и самой точной в определении последствий внутриутробной гипоксии плода.
Процедура безболезненна и не требует от матери какой-либо нагрузки на организм. Женщину кладут на кушетку и подключают датчики на места передачи сердечных импульсов, а основную массу датчиков сосредотачивают у брюшной полости. В течение сорока минут женщина находится в состоянии покоя, в то время, как датчики считывают частоту биения сердца плода.
Только по результатам данной процедуры определяется, есть ли риск возникновения заболевания, или же и мама и ребенок здоровы.
Теперь вы абсолютно точно не растеряетесь в вопросе, как узнать, если гипоксия у плода и при первой необходимости посетите необходимые кабинеты врачей.
Что делать при гипоксии плода?
 Безусловно, такое заболевание как гипоксия нельзя пускать на самотек и отказываться от лечения. Это заболевание достаточно коварно и может проявить себя в острой форме совершенно неожиданно, поэтому, если вы считаете, что ваш организм или плод входит в группу риска, необходимо принять меры.
Безусловно, такое заболевание как гипоксия нельзя пускать на самотек и отказываться от лечения. Это заболевание достаточно коварно и может проявить себя в острой форме совершенно неожиданно, поэтому, если вы считаете, что ваш организм или плод входит в группу риска, необходимо принять меры.
Начальная стадия гипоксии плода поддается лечению, поэтому самой важной вашей задачей является ее своевременное обнаружение.
Однако должное внимание стоит уделять не только лечению, но и профилактике гипоксии плода при беременности.
Как избежать гипоксии плода при беременности? Ответ на этот вопрос очевиден. Если вы хотите избежать этого заболевания, однако диагностика гипоксии плода не выявила никаких отклонений, то просто постарайтесь вести правильный образ жизни. Он складывается и нескольких составляющих:
Здоровое питание
Даже если до беременности вы пренебрегали правилами правильного питания, то на ближайшие девять месяцев сделайте исключение. Помните о том, что все потребляемое ваши в пищу идет в качестве питания и вашему малышу, поэтому еда должна быть максимально полезной.
Правильно подобранные продукты гарантируют хорошую усвояемость организмом, а значит, в кровь вместе с полезными веществами будет поступать и необходимое количество кислорода. Кроме того, питание, обогащенное витаминами и микроэлементами, будет способствовать тому, что ваш малыш к моменту появления на свет будет крепким и сильным, а значит, не произойдет отслойки плаценты и он мужественно выдержит проход по родовым путям.
Ежедневные прогулки
В рабочей суете мы забываем о том, как важно уделять время ежедневным неспешным прогулкам. Казалось бы, мы ходим на работу, в магазин, в рестораны, но можно ли считать, что тем самым мы приносим пользу организму? Конечно же, нет.
Нахождение на загазованных улицах наносит матери и ее ребенку большой вред, поэтому необходимо хотя бы час своего времени в день посвящать пешей прогулке по тенистым аллеям, паркам или посадкам.
Так вы восполните дефицит кислорода в организме, которого вам так недостает в центре большого города.
Многие ввиду того, что живут в центе мегаполиса, стараются вовсе не выходить на улицу. Объясняют это тем, что дома воздух в разы чище, а значит, можно не нагружать себя лишним хождением.
К сожалению, сидячий образ жизни также способствует развитию гипоксии, поэтому хотя бы раз в неделю позволяйте себе вырываться за пределы вашего города.
Дыхательные упражнения
Ни для кого не секрет, что во время родов от матери требуется сила на потуги и правильное дыхание. Только в случае выполнения этих двух условий роды пройдут хорошо. Но тренироваться правильно дышать необходимо также и для того, чтобы обогатить свой организм большим количеством кислорода. Найдите несколько вариантов специальной дыхательной гимнастики для беременных и ежедневно начинайте свое утро с ее исполнения.
Упражнения для беременных
Спорт женщинам в положении рекомендуется, правда в определенной форме и нагрузке. Если вы всю жизнь вели не спортивный образ жизни, не стоит при первой же возможности кидаться в спортзал и тягать штангу. Существует целый комплекс упражнений для беременных, который не только не навредит маме и ее малышу, но и будет благотворно влиять на организм. Спорт, безусловно, подтягивает все мышцы, которые вам очень пригодятся во время родов, а также помогает улучшить циркуляцию крови, которая будет переносить кислород еще быстрее и активнее, а значит, ваш ребенок не будет нуждаться в живительном газе.
Лечение гипоксии плода при беременности
Столкнувшись со страшным диагнозом, многие женщины опускают руки, ведь они совсем не знают, как бороться cподобным заболеванием.
Во-первых, необходимо явиться на консультацию к лечащему врачу и пройти все необходимые процедуры и анализы, чтобы вычислить вид и степень заболевания. Также, неплохо было бы определить, от чего возникла гипоксия плода, то есть выявить причину.
Помимо покоя, задача врачей – снижение тонуса матки. С этой целью будущей маме вкалывают Но-шпу, Папаверин, Магне в6 и т.д.
Беременной женщине необходим строгий покой, поэтому ее временно кладут в стационар, где она проходит оксигенотерапию.
Последствием хронической гипоксии плода является выкидыш, смерть плода или же его отсталость в развитии, поэтому причину подобного заболевания стремятся вычислить при лечении. При хронической гипоксии беременной женщине показано к применению витаминные коктейли с целью улучшения метаболизма, а также препараты, которые уменьшают свертываемость крови. Именно густота и вязкость циркулирующей по венам жидкости способствует тому, что ребенок через плаценту недополучает необходимого количества кислорода.
Часто в лечении беременным назначают Актовигин при гипоксии плода. Этот препарат способствует лучшей циркуляции крови и улучшению обменных процессов в организме. Его применение курсом во время лечения запускает процесс обновления клеток, а значит увеличение содержания в них кислорода.
 Посредством капельниц при гипоксии плода женщинам вводят полезные растворы. Многие будущие роженицы, к сожалению, не приемлют нахождение в стационаре и просят о лечении дома, медикаментозно.
Посредством капельниц при гипоксии плода женщинам вводят полезные растворы. Многие будущие роженицы, к сожалению, не приемлют нахождение в стационаре и просят о лечении дома, медикаментозно.
Врачи не в праве отказать вам в этом, но однако помните о том, что нежелание лечиться под постоянным присмотром врачей может нанести непоправимый вред и никто не заметит, как гипоксия перейдет из легкой с сильную стадию. Также не стоит пренебрегать витаминами.
Если врачи при назначении лечения упустили этот момент, обязательно напомните о том, что вы нуждаетесь в дополнительной защите полезных веществ. Именно витамины способствуют лучшей усвояемости лекарственных средств, а значит, поспособствуют быстрой борьбе с болезнью.
Чем грозит гипоксия плода на позднем сроке?
О том, как бороться с гипоксией плода на позднем сроке стоит поговорить отдельно. Как правило, в ситуации, когда роды уже скоро, а гипоксия только что констатирована, не поможет правильный образ жизни, прогулки и воздух. Проблему нужно решать кардинальным путем и только медикаментозно.
Так, будущей маме необходимо пройти курс лечения в стационаре, которое поможет сохранить жизнь малышу. Но не стоит думать, что если малыш смог нормально развиваться с гипоксией в начале беременности, то сможет и родиться без последствий. Как правило, гипоксия плода во время родов имеет необратимые последствия.
Ребенку не хватает сил самостоятельно двигаться по родовым путям, именно поэтому, зачастую, роды проходят в виде кесарева сечения.
Также гипоксия способствует серьезной задержке развития и отсутствия у ребенка навыка воспринимать кислород дыхательными путями. Поэтому новорожденному может понадобиться операция и реанимация. Также, дети, рожденные в подобной ситуации, могут страдать болезнями дыхательных путей.
Гипоксия плода и новорожденного проявляется в маленьком весе, темном и болезненном цвете кожи, низком иммунитетом и подверженности заболеваниям. Поэтому, если вы желаете себе и своему малышу только здоровья, то непременно задумайтесь о том, как спасти и защитить своего ребенка от этого заболевания.
Несмотря на то, что из года в год количество детей, перенесших это заболевание внутриутробно, растет, не стоит думать, что гипоксия неминуема. Ее вполне можно предотвратить, если молодая мама начнет готовиться к беременности заранее. Стоит больше времени проводить на свежем воздухе, заниматься активным образом жизни, получать больше положительных эмоций и, конечно же, отказаться от вредных привычек. Только вместе все эти компоненты помогут вам устранить причины, а самое главное – последствия гипоксии плода.
Будьте здоровы и счастливы, и тогда ваш малыш вберет от вас все самое лучшее.
Похожие статьи
moeditya.com
Чем грозит хроническая гипоксия плода
Болезни матери, препятствующие нормальному дыханию и кровообращению. Это заболевания дыхательных путей, астматические состояния, пороки сердца, анемия. При тяжело протекающих токсикозах ребенок почти всегда испытывает гипоксию. Курение, стрессы, жизнь в мегаполисе, работа до последнего дня беременности, редкие прогулки на свежем воздухе ─ все это причины хронической гипоксии плода.
Если у ребенка имеются пороки сердца, внутриутробные инфекции, у него резус-конфликт с матерью или пуповина оказалась зажата между костями таза и частями тела ребенка, то даже при достаточном содержании кислорода в крови матери ребенок не в состоянии усвоить его. Ребенок должен совершать за день минимум 10 циклов движений, если их меньше или двигательная активность плода отличается от обычной, то часто это симптом гипоксии.
Плод имеет мощную защиту от гипоксии. Его гемоглобин отличается от гемоглобина взрослых, он может захватывать большее количество кислорода, образуя с ним с ним очень тесную связь. Чаще всего при умеренной хронической гипоксии ребенок приспосабливается к этому состоянию ─ перераспределяя ресурсы между органами. Головной мозг страдает крайне редко, но мышцы, внутренние органы недополучая кислород, становятся слабыми и атоничными. Дети, испытывающие постоянный недостаток кислорода, рождаются слабыми, у них снижены рефлексы, такие младенцы плохо берут грудь и не кричат. Обычно у таких детей имеется недостаток массы тела и низкая приспособляемость к жизни вне утробы матери. Состояние ребенка оценивают по шкале Апгар.
Если во время беременности был поставлен диагноз хронической гипоксии, а ребенок получил 8 баллов из 10 возможных, маму можно поздравить — ребенок справился с гипоксией. Если недостаток кислорода очень велик, то начинает страдать периферическая и центральная нервная система, у таких новорожденных велики риски асфиксии, часто наблюдаются проблемы с желудочно-кишечным трактом, они отстают во внутриутробном развитии и могут быть более возбудимы во взрослом возрасте. Предсказать степень поражения нервной системы невозможно: это может быть гипервозбудимый ребенок или тяжелые нарушения психического развития.
Сегодня крайне редко встречаются тяжелые последствия хронической гипоксии ─ внутриутробные отеки и гибель новорожденных. современные реанимационные действия позволяют оказать таким детям квалифицированную помощь. В период беременности врачам удается улучшить кровообращение за счет постельного режима, так как в расслабленном состоянии кровообращение в органах малого таза улучшается, препаратов, направленных на улучшение циркуляции крови и коррекцией питание ─ введение в рацион кислородных коктейлей.
В большинстве случаев признаки внутриутробной гипоксии компенсируются, и к 5-7 годам их уже не наблюдается. Важно, чтобы родители внимательнее относились к такому ребенку и совместно с педиатрами помогли ему стать полностью здоровым.
www.kakprosto.ru
симптомы, причины появления и что делать?
Причины внутриутробной гипоксии можно разделить на три блока:
- Болезни матери
- Вредные привычки матери
- Патологии при беременности
Быстро пробежимся по каждому из них.
Болезни матери
Если будущая мама не получает достаточно кислорода, значит, его не хватает и плоду. Некоторые системные заболевания матери увеличивают вероятность кислородного голодания.
Например, железодефицитная анемия – одна из главных причин гипоксии плода. При ней нарушается работа гемоглобина – специального белка-переносчика в клетках крови. Из-за этого нарушается доставка кислорода по всему организму.
Другие факторы риска– заболевания сердечно-сосудистой системы. Они могут вызывать спазмы сосудов, которые, в свою очередь, сильно влияют на кровоснабжение органов. Если из-за спазмов станет хуже кровоснабжение плода, то плод будет недополучать кислород.
Также причиной гипоксии плода могут стать пиелонефрит и другие заболевания мочевыделительной системы, хронические болезни дыхательной системы (бронхиальная астма, бронхит), сахарный диабет.
Вредные привычки матери
Все дыхательные трубочки в легких заканчиваются маленьким пузырьком – альвеолой. Таких пузырьков в легких тысячи. И каждый из них опутан тонкими капиллярами. Через альвеолярно-капиллярную мембрану кислород переходит из воздуха в кровь.
Чтобы перенос кислорода был быстрым и эффективным, внутренняя поверхность альвеол покрыта специальной смазкой. При употреблении алкоголя спиртовые пары на выдохе проходят через эту смазку и разжижают ее. Перенос кислорода нарушается – появляется гипоксия у матери, а значит, и у плода. Не говоря уже о других последствиях, которыми алкоголь грозит еще не родившемуся малышу.
Сигареты тоже усиливают кислородное голодание. Смолы в табачном дыме забивают альвеолы и нарушают синтез легочной смазки. Мать-курильщица всегда находится в состоянии гипоксии, и ее плод тоже.
tion.ru
Последствия гипоксии плода у детей после рождения
Гипоксия в буквальном переводе означает недостаток кислорода, эта патология новорожденных детей встречается довольно часто, и последствия ее уже после рождения у ребенка бывают более, чем серьезными. Кислородное голодание может возникать внутриутробно (гипоксия плода) или во время родов, и причин этому — масса.
Внутриутробная гипоксия (хроническая)
Причины внутриутробных гипоксий:
- Многоплодие.
- Угроза выкидыша.
- Диабет.
- Кровотечения у женщины.
- Инфекционные заболевания.
- Серьезное заболевание в 1-м триместре.
- Курение.
- Любой вид наркомании.
- Перенашивание плода.
К сожалению, по внешним признакам и поведению ребенка во время беременности диагностировать гипоксию слишком сложно. На наличие проблемы могут указывать лишь некоторые косвенные признаки:
- Усиление и учащение движений плода с последующим ослаблением вплоть до затухания.
- Задержка роста ребенка.
- Дно матки ниже нормы.
- Маловодие.
При наличии каких-то сомнений лучше провести дополнительные исследования (КТГ — кардиотокография, НСТ — не стрессовый тест, БФП — определение биофизического профиля плода, электрокардиограмма (ЭКГ) плода, доплерометрия, расширенные исследования крови…). Возможно, понадобиться назначить терапию матери, улучшающую кровоснабжение плода.
Родовая гипоксия (острая)
 Гипоксия может возникнуть и при родах, тогда она называется интранатальной. Этот вид (острая гипоксия) чаще всего от матери уже не зависит, а является следствием запоздалой либо неквалифицированной акушерской помощи. Поэтому каждая роженица, отправляясь в роддом, должна представлять себе, как должна выглядеть квалифицированная акушерская помощь во время родов и нормальный родовой процесс, не позволять проводить на себе эксперименты либо мириться с откровенно неправильной медицинской помощью.
Гипоксия может возникнуть и при родах, тогда она называется интранатальной. Этот вид (острая гипоксия) чаще всего от матери уже не зависит, а является следствием запоздалой либо неквалифицированной акушерской помощи. Поэтому каждая роженица, отправляясь в роддом, должна представлять себе, как должна выглядеть квалифицированная акушерская помощь во время родов и нормальный родовой процесс, не позволять проводить на себе эксперименты либо мириться с откровенно неправильной медицинской помощью.В начале 60-х годов в Советском Союзе начали массово практиковать агрессивное родовспоможение даже при родах нормальных, с применением родостимулирующих средств. К этим методам относятся: медикаментозная стимуляция схваток и прокалывание околоплодного пузыря. Такая помощь таит в себе серьезную угрозу здоровью и новорожденного, и матери. Быстрые роды не природны, потому что организмы ребенка и роженицы должны адаптироваться, жесткое же вмешательство при родах чревато родовыми травмами и острая гипоксия плода часто — результат неоправданных действий медперсонала.
Основные причины гипоксии при родах
- Отслоение плаценты раньше времени.
- Слабость родов.
- Обвитие пуповиной.
- Многоводие.
- Многоплодие.
Прогнозировать последствия гипоксии можно сразу во время родов
 В зависимости от степени кислородного голодания до и во время родов, последствия для малыша могут быть разными. Условно прогноз может быть определен согласно оценки состояния новорожденного ребёнка по шкале Апгар. Если сразу после рождения состояние ребенка оценили в 4-6 баллов, а на 5-й минуте — 8-10, то последствия могут быть средней тяжести. Если же оценки по шкале Апгар ниже, то можно ожидать тяжелых последствий. А это значит — будут неврологические расстройства, ребёнок может быть гиперактивным, с отставанием в умственном либо физическом развитии, с различными психическими и речевыми патологиями.
В зависимости от степени кислородного голодания до и во время родов, последствия для малыша могут быть разными. Условно прогноз может быть определен согласно оценки состояния новорожденного ребёнка по шкале Апгар. Если сразу после рождения состояние ребенка оценили в 4-6 баллов, а на 5-й минуте — 8-10, то последствия могут быть средней тяжести. Если же оценки по шкале Апгар ниже, то можно ожидать тяжелых последствий. А это значит — будут неврологические расстройства, ребёнок может быть гиперактивным, с отставанием в умственном либо физическом развитии, с различными психическими и речевыми патологиями.Больше всего от нехватки кислорода страдает мозг, а он координирует работу всех систем организма, поэтому последствия тяжелой гипоксии (хроническая она или острая) могут быть самыми разными и давать о себе знать самыми неожиданными проявлениями. Насколько все серьезно, можно судить по тому факту, что мозг полностью отключается через 15 секунд после прекращения поступления кислорода с кровью, а нейроны начинают массово погибать уже через пять минут после остановки кровообращения или дыхания.
Ущемление пуповины и отсутствие самостоятельного дыхания во время родов — это прекращение поступления крови в тело ребенка, АД понижается, а венозное — повышается. Как следствие, возникают такие серьезные повреждения головного мозга новорожденного, как ишемия, отеки, кровоизлияния, а последствия таких повреждений могут быть необратимыми. К самым тяжким последствиям кислородного голодания относят ДЦП. Массовое появление детей с таким диагнозом связывают с повсеместным применением родостимулирующих средств.
Самым верным признаком гипоксии еще у не родившегося ребенка является уменьшение или увеличение частоты сердцебиения во время родов и изменения активности плода. Верным признаком гипоксии является брадикардия (замедление сердцебиения) до 90 уд/мин в случае головного предлежания и реже 80 уд/мин в случае тазового, либо тахикардия (учащенное сердцебиение) чаще 190 уд/минуту.
В случае диагностики гипоксии у ребенка после рождения, его с первых часов жизни должен заниматься невропатолог.
Уже в роддоме, в зависимости от тяжести гипоксии, должна начинаться борьба с ее последствиями — могут быть назначены лекарства, которые улучшают работу мозга, успокоительные средства, специальные массажи и физкультура, физиотерапия.
Родителям нужно готовиться к тому, что скорее всего, в будущем им понадобится помощь детского психолога и логопеда.
Из сказанного выше ясно, что с самого начала беременности нужно не только тщательно следить за своим здоровьем, но и с полной ответственностью относиться к выбору наблюдающего и лечащего врача и особенно тщательно выбирать место, где будут проходить роды.
Только без паники!
 В такой важный и ответственный период, как беременность, забота о собственном здоровье и будущем малыша заключается также в поддержании гармоничного психологического состояния беременной. Риск возникновения стрессов нужно свести к минимуму. Одна из важнейших задач — это предупреждение появления различных фобий, в первую очередь — связанных с состоянием и развитием ребенка.
В такой важный и ответственный период, как беременность, забота о собственном здоровье и будущем малыша заключается также в поддержании гармоничного психологического состояния беременной. Риск возникновения стрессов нужно свести к минимуму. Одна из важнейших задач — это предупреждение появления различных фобий, в первую очередь — связанных с состоянием и развитием ребенка.Что касается гипоксии, то нужно помнить, что даже серьезные соматические заболевания мамы совсем не обязательно вызывают внутриутробную гипоксию плода. Природа позаботилась о том, чтобы малыш был максимально защищен. Есть множество особенных физиологических механизмов, препятствующих возникновению гипоксии и компенсирующих недостатки в кровоснабжении от матери.
В частности, кровь плода “вмещает” гораздо больше кислородных молекул, чем кровь у взрослых людей. Сердце плода перекачивает за единицу времени гораздо больше крови, чем сердце взрослых людей. При этом гемоглобин по своему строению серьезно отличается, молекулы гемоглобина у плода гораздо быстрее присоединяют и отщепляют кислород. Вся сердечно-сосудистая система плода имеет особое строение, призванное не допустить кислородного голодания.
Также предусмотрены некоторые компенсаторные механизмы и функции глобального масштаба. В частности, как только поступает сигнал о начале гипоксии, рефлекторно активизируются надпочечники, усиливается выброс гормонов, способствующих учащению сердцебиения и повышению АД. Кровоток перераспределяется, заметно активизируясь в мозге, сердце, плаценте и надпочечниках и снижаясь в коже, легких, кишечнике, селезенке. То есть, более важные органы получают большие объемы крови, и незначительная гипоксия практически не отражается на внутриутробном развитии малыша.
В случае серьезных проблем кишечник малыша настолько плохо кровоснабжается, что анус (заднепроходное отверстие) полностью расслабляется и в околоплодные воды поступает меконий (первородный кал плода). Если во время родов обнаружено изменение цвета околоплодных вод (нормальные — прозрачны), то это является свидетельством хронической внутриутробной гипоксии.
Если околоплодные воды зеленоватые, то это свидетельство хронической гипоксии средней тяжести, если воды коричневые и мутные — гипоксия была тяжелой, соответственно и последствия можно ожидать серьезные, а лечение малыша нужно начинать немедленно.
Таким образом, тема “гипоксия плода последствия” должна быть досконально изучена и проштудирована каждой беременной, как “Отче наш”! Слишком много досадных ошибок с тяжелыми последствиями случаются из-за элементарного незнания. Беременность и роды должны заканчиваться счастливым материнством, а не тяжким крестом ухода за больным ребенком… Следите за своим состоянием, и будьте здоровы!
Рекомендуется к ознакомлению:
Загрузка…
yaposlerodov.ru
