Антибиотики и грудное вскармливание комаровский. Антибиотики при кормлении грудью
Многие медикаменты во время кормления грудью оказываются под запретом. Неверно подобранные препараты могут негативно сказаться на составе и выработке молока. А ряд антибиотиков способен повлиять не только на состояние мамы, но значительно ухудшить здоровье малыша и снизить темпы его развития.
Когда антибиотики необходимы
Справиться с воспалительными процессами, вызванными стафилококками, стрептококками и другими микроорганизмами без приема антибиотиков нельзя. Поэтому для кормящей мамы важно знать, что отказываться от лечения назначенного врачом не стоит, особенно если это касается болезней:
- связанных с инфицированием родовых путей при трудных родах;
- вызванных воспалением органов дыхательной системы;
- образующихся из-за инфекций в кишечнике;
- развивающихся в почках или мочеполовой системе.
В этих случаях антибактериальные средства служат гарантом быстрого выздоровления и нормализации женского самочувствия.
Доктор Комаровский советует кормящим мамочкам не пренебрегать лечением, а выяснить какие антибиотики можно принимать, а какие нет. Ведь если лечиться разрешенным препаратом исключается вероятность его негативного влияния на грудничка.
Распространенные болезни и методы их лечения
Кормящей маме следует быть внимательней к своему здоровью, но если его не удалось сберечь, подбор лечения должен быть тщательным и осторожным. Возможно, справиться с болезнью можно и более безопасными методами. Так, например, от простуды достаточно принять парацетамол или ибупрофен, которые вполне допустимы при гв. Но в лечении тонзиллита эти средства уже не помогут.
При ангине единственным правильным препаратом будет антибиотик из группы пенициллинов. На сегодняшний день врачи рекомендуют прием Амоксиклава, а при непереносимости этого средства, его заменяют Вильпрофеном или Азитромицином. Лечение ангины при кормлении грудью длиться не менее 10 дней и дополняется полосканиями горла и орошением слизистой специальными аэрозолями.
Лечение ангины при кормлении грудью длиться не менее 10 дней и дополняется полосканиями горла и орошением слизистой специальными аэрозолями.
В чем опасность антибиотиков для ребенка
При грудном вскармливании прием антибиотиков опасен тем, что они попадают не только в кровь женщины, но и в молоко и если малыш его пил, это приводит к таким неприятным последствиям, как нарушения в пищеварительной системе, жидкому стулу, аллергиям, бессоннице и др.
В некоторых случаях обойтись без антибиотиков никак нельзя. Как правило, на время лечения перестают прикладывать ребенка к груди, но можно справиться и без этого, если применять препараты, которые не отражаются на лактации.
Насколько вреден тот или иной антибиотик для грудничка может определить только врач. Делать он это будет по следующим параметрам:
- по степени токсичности веществ, входящих в состав лекарства;
- по уровню воздействия препарата на детский организм;
- по силе побочных эффектов;
- с учетом индивидуальной непереносимости новорожденным компонентов медикаментозного средства;
- по уровню аллергичности ребенка;
- по длительности приема лекарства;
- по скорости выведения препарата из организма кормящей женщины.
Все перечисленные факторы указываются в обязательном порядке в инструкции по применению назначенного антибиотика, с которой лучше дополнительно ознакомиться самостоятельно. Рассчитать дозировку и длительность приема препарата сможет только врач, поэтому не пейте антибиотики при грудном вскармливании без консультации специалиста, чтобы не навредить своему малышу.
Какие антибиотики разрешены при лактации
Итак, какие антибиотики можно женщинам при грудном вскармливании? Входящие в данный перечень медикаменты разрешены, т.к. их содержание в грудном молоке после приема крайне незначительно. Следовательно, они не способны навредить грудному ребенку. Антибиотики, которые можно совмещать с лактацией делятся на три основные группы.
- Группа пенницилинов представлена Амоксиклавом, Амоксициллином, Амптоксом и Ампициллином. Эти лекарственные средства малокотоксичны и после приема их содержание в грудном молоке незначительно. Но они могут приводить к кожным высыпаниям и расстройствам желудка.

- Гентамицин и Нетромицин относятся к аминогликозидам. Они так же попадают в молоко в малом количестве. При их приеме может пострадать микрофлора кишечника, но постепенно она способна восстанавливаться самостоятельно.
- Цефотаксим, объединенный с Цефтриаксоном и Цефазолином представляют группу цефалоспоринов. Их прием не грозит здоровью малыша, но способствует появлению диареи и развитию кровотечений.
Существует еще одна группа антибиотиков, которые разрешается применять только при крайней необходимости. Так называемые макролиды, представленные Эритромицином, Сумамедом и Макропеном, они оказывают негативное влияние на организм ребенка и способствуют развитию аллергических реакций и дисбактериоза. Женщинам, принимающих данные средства врач скорее всего посоветует приостановить гв для предотвращения возможного проявления побочных эффектов у малыша.
Какие антибиотики употреблять при лактации нельзя
Прием препаратов не входящих в список разрешенных, влечет за собой ряд серьезных последствий для здоровья ребенка. Так, медикаменты на основе Тетрациклина, замедляют рост грудничка, нарушают работоспособность печени и ухудшают состояние зубов и костей.
Так, медикаменты на основе Тетрациклина, замедляют рост грудничка, нарушают работоспособность печени и ухудшают состояние зубов и костей.
Лекарства, в основе которых содержится Тинидазол и Метронидазол вызывают кишечные расстройства, тошноту. В некоторых случаях становятся причиной задержек в росте и окрашивания зубов в темно-желтый цвет. Поражения костного мозга, нарушения в работе сердечно-сосудистой системы кровотечения возникают после приема препаратов с Сульфаниламидом.
Использование в лечении Левомицина чревато токсичными поражениями головного мозга ребенка, Клиндамицина – развитием желудочных кровотечений. Для возобновления лактации необходимо, чтобы после приема данных медикаментов прошли как минимум сутки.
Если же без данных медикаментов обойтись никак нельзя, необходимо сделать перерыв в грудном вскармливании. Длительность приема препаратов обычно составляет от одной недели до 10 дней. В это время младенец будет кушать молочную смесь, а маме придется сцеживать свое молоко не реже шести раз в день, чтобы оно не перестало выделяться, и была возможность возобновить кормление грудью.
При отсутствии возможности использовать в лечении антибиотики разрешенные женщинам при грудном вскармливании, вводить смесь и давать ее ребенку нужно правильно, чтобы такой вынужденный переход на искусственное питание и дальнейшее возобновление лактации прошло для ребенка безболезненно.
Мамино лечение не является причиной для полного отказа от кормления грудью. При соблюдении всех мер безопасности его можно будет возобновить после полного выведения лекарств из организма. Этот период длится от 40 часов до 7 суток в зависимости от назначенного средства.
Как принимать антибиотики правильно
Есть некоторые правила, которые необходимо соблюдать принимая антибиотики:
- не нужно надеяться на самолечение, лучше обратиться за помощью к врачу;
- не снижать дозу выписанного средства, подобные меры приводят к снижению эффективности лечения, а содержаться в грудном молоке антибиотик будет все равно;
- пить лекарства необходимо после того, как малыш поест;
- рассчитать время приема лекарств так, чтобы от кормления, после которого принимается препарат до следующего прошло как можно больше часов;
- следить за реакцией ребенка на лекарство, прекратить прием и безотлагательно обратиться к врачу при появлении тревожных симптомов.

Подходить к назначению медикаментов, их дозировке и длительности приема нужно индивидуально с учетом особенностей, как пациентки, так и ее ребенка, поэтому для того, чтобы врач смог сделать правильный выбор в подборе лекарств ему необходимо уточнить некоторые моменты.
Состояние здоровья ребенка, которое зависит от того родился ли он в срок или появился на свет раньше положенного времени. Этот фактор влияет на то, как будут усваиваться препараты маленьким организмом. У недоношенных детей может возникнуть реакция и на разрешенные медикаменты, и грудное вскармливание придется приостановить.
Предрасположенность малыша к аллергиям или наличие врожденных патологий. Быть уверенным в том, что антибиотик не спровоцирует ухудшение присутствующих заболеваний в данном случае нельзя.
Режим кормления ребенка и промежутки между прикладываниями к груди. Это даст возможность подобрать время приема лекарств так, чтобы свести содержание препарата в молоке к минимуму.
Сколько месяцев малышу. Ведь один и тот же антибиотик будет отражаться на детском организме в разном возрасте не одинаково. То, что противопоказано новорожденному не причинит вреда годовалому ребенку.
Ведь один и тот же антибиотик будет отражаться на детском организме в разном возрасте не одинаково. То, что противопоказано новорожденному не причинит вреда годовалому ребенку.
Помимо соблюдения врачебных рекомендаций, не лишним будет самоконтроль в приеме медикаментов. Для того чтобы узнать период максимального содержания препарата в грудном молоке необходимо найти в аннотации время, за которое вещество всасывается в кровь. В этот период желательно не прикладывать малыша к груди. У детей старше шести месяцев уменьшить потребление грудного молока очень просто за счет прикорма в виде каш и детских пюре.
Нет необходимости использовать антибиотики дольше назначенного времени. Они имеют свойство накапливаться в тканях и вызывать аллергии. Поэтому если курс лечения пройден, а результатов нет, требуется консультация врача для корректировки терапии.
Девять месяцев волнений и тревог в ожидании ребёнка позади. Малыш родился, но ничего не изменилось — вы по-прежнему беспокоитесь за него. Почему плачет? Не мало ли прибавил в весе? Хватает ли ему молока? Переживая и заботясь о ребёнке, вы забываете о себе, не обращаете внимания на первые признаки простуды или расстройства пищеварения — и вот у вас подскочила температура, появились другие симптомы болезни. Чем лечиться и можно ли кормящей маме принимать антибиотики? Давайте разберёмся.
Почему плачет? Не мало ли прибавил в весе? Хватает ли ему молока? Переживая и заботясь о ребёнке, вы забываете о себе, не обращаете внимания на первые признаки простуды или расстройства пищеварения — и вот у вас подскочила температура, появились другие симптомы болезни. Чем лечиться и можно ли кормящей маме принимать антибиотики? Давайте разберёмся.
В каком случае в период лактации оправдан приём антибиотика
Не всякое заболевание, сопровождающееся высокой температурой и тяжёлым состоянием, надо лечить антибиотиками. Антибактериальные препараты бессильны, если причиной заболевания является вирус. Поэтому, прежде чем бежать в аптеку, обратитесь к врачу. Доктор осмотрит вас, выслушает жалобы и при необходимости даст направление на анализы. По результатам обследования он поставит диагноз и назначит лечение антибиотиком, если будет подтверждена бактериальная инфекция. От вас в этом случае требуется лишь предупредить врача о том, что вы кормите ребёнка грудью, а затем чётко следовать рекомендациям доктора и инструкциям по применению того или иного антибактериального препарата.
Токсичное действие антибиотиков по отношению к организму человека значительно меньше, чем к организму микробов, либо оно совсем отсутствует. Такое свойство антибактериальных веществ называется принципом избирательности.
Антибиотики и грудное вскармливание: механизм действия, группы антибактериальных препаратов
Существует ряд антимикробных препаратов, которые можно использовать для подавления инфекции, не прерывая грудного вскармливания. Таких лекарственных средств немного, и не все они продаются свободно. Механизм действия этих лекарств состоит в том, что попадая в организм кормящей женщины, активное вещество препарата либо всасывается в грудное молоко в минимальном количестве (менее 0,1% от дозы, употребляемой мамой), либо разлагается и выводится из организма за минимальное время.
И в том, и в другом случае воздействие на ребёнка очень щадящее. В итоге мама получает эффективное лечение, а малыш не лишается полноценного питания.
В итоге мама получает эффективное лечение, а малыш не лишается полноценного питания.
Видео: доктор Комаровский об антибиотиках
Есть несколько групп антибактериальных средств, которые показаны женщинам в период грудного вскармливания:
- Пенициллины — обладают мощным противомикробным действием (Ампициллин, Оксациллин, Пиперациллин и др.).
- Цефалоспорины — официально признаны безопасными, нетоксичными лекарствами (Цефазолин, Цефуроксим, Цефепим, Цефтибутен и др.).
- Макролиды — используются при аллергии на другие антимикробные средства (Эритромицин, Азитромицин, Мидекамицин и др.).
Таблица: антибиотики, разрешённые при грудном вскармливании
Получив назначение, покупайте именно тот препарат, который был прописан врачом.
Если в аптеке предлагают аналоги выписанного лекарства, требуйте инструкцию: некоторые препараты на основе амоксициллина во время лактации необходимо применять с большой осторожностью, например, Рапиклав и Панклав, а Экобол в время грудного вскармливания вообще противопоказан.
Лечиться и продолжать кормить
В период лактации женщине могут быть назначены антибактериальные препараты, относящиеся к группе макролидов, цефалоспоринов и пенициллинов. Активные вещества в составе этих лекарственных средств проникают в грудное молоко в минимальном количестве и не оказывают сильного влияния на ребёнка.
Аугментин
Популярный комбинированный антибиотик на основе амоксициллина — Аугментин, в состав которого входит также клавулановая кислота. Показан при заболеваниях нижних и верхних дыхательных путей, инфекций мочеполового тракта, применяется для предупреждения осложнений, возникающих после стоматологических операций, эффективен при заболеваниях кожи, мягких тканей, костей и суставов. Среди побочных явлений часто отмечается генитальный кандидоз, тошнота, боли в животе и диарея. Хотя препарат разрешён для назначения кормящим женщинам, учтите, что у ребёнка может возникнуть аллергическая реакция в виде сыпи, молочница в полости рта и расстройство пищеварения. В случае возникновения неблагоприятных эффектов у младенцев, необходимо прекратить грудное вскармливание.
В случае возникновения неблагоприятных эффектов у младенцев, необходимо прекратить грудное вскармливание.
ВОЗ — Всемирная организация здравоохранения — включила Аугментин в список жизненно важных лекарственных препаратов.
Активным веществом Аугментина является амоксициллин
Флемоксин Солютаб
Антибиотик группы пенициллинов широкого спектра действия, оказывающий бактерицидное влияние. Активным веществом в составе препарата является все тот же амоксициллин. Показан при бактериальных инфекциях органов внешнего дыхания, мочеполовой системы и пищеварительного тракта, а также при заболеваниях кожи и мягких тканей. К побочным эффектам относятся такие нежелательные признаки нарушения работы пищеварительной системы, как тошнота, диарея, рвота. Со стороны мочевыделительных путей возможно развитие нефрита, а возбуждение, тревожность и бессонница могут указывать на сбои в работе нервной системы. К однозначным противопоказаниям относится повышенная чувствительность к компонентам препарата. При грудном вскармливании назначается в том случае, если польза терапии превышает риск развития побочных эффектов у грудного ребёнка.
Особенностью лекарственной формы Флемоксина Солютаб является то, что таблетки легко растворяются в воде, быстро и максимально полно абсорбируются из пищеварительного канала
Вильпрафен
Столь же широк спектр лечебного воздействия джозамицина, активного вещества Вильпрафена — антибиотика группы макролидов. Он помогает справиться с инфекциями ротовой полости, верхних и нижних дыхательных путей, мочеполовой системы, кожных покровов и мягких тканей, применяется при лечении дифтерии и скарлатины. Как и любой другой антибиотик Вильпрафен может вызвать побочные эффекты в виде тошноты, изжоги, диареи. Достаточно редко развиваются аллергические реакции кожных покровов и временное нарушение слуха. Противопоказанием является гиперчувствительность к антибиотикам макролидам и тяжёлое поражение печени. Но даже если таких состояний не выявлено, кормящей маме препарат нужно назначать с большой осторожностью.
Вильпрафен назначают для борьбы с внутриклеточными микроорганизмами, а также с некоторыми анаэробными бактериями
Цефазолин
В условиях стационара для лечения бактериальных инфекций часто применяют Цефазолин — антибиотик, относящийся к первому поколению группы цефалоспоринов. Широкое использование Цефазолина в стационарах обусловлено тем, что этот препарат вводится только инъекционно, так как при оральном приёме он разрушается в желудочно-кишечном тракте и не успевает оказать лечебного действия на организм. Но сделать укол Цефазолина, конечно, можно и в домашних условиях, если производить его будет квалифицированный специалист. Активным веществом препарата является цефазолин в виде натриевой соли, растворимой в воде. Показан при заболеваниях дыхательных и мочевыводящих путей, заражении крови, сифилисе и гонорее. В низкой концентрации цефазолин определяется в грудном молоке. Учитывая тот факт, что препарат эффективен при лечении мастита и послеоперационных инфекций, возникающих после кесарева сечения и естественных родов, риск применения Цефазолина кормящими женщинами оправдан.
Антибиотик Цефазолин выпускается только в форме сухого порошка, предназначенного для приготовления раствора при внутримышечном и внутривенном введении
Лечиться, не кормить
К сожалению, не всегда удаётся излечиться при помощи антибиотика, не отлучая малыша от груди. Например, если вы, гуляя в парке, принесли на себе клеща и заразились болезнью Лайма. Или, выпив молока от больной коровы, подхватили бруцеллёз. В этих случаях лечиться вам придётся антибиотиками, несовместимыми с грудным вскармливанием. И пока вы лечитесь ребёнка нужно кормить адаптированной смесью или сцеженным молоком, которое необходимо хранить в морозильной камере.
Во время лечения антибиотиком, не показанным при лактации, женщине придётся приостановить грудное вскармливание
Сумамед и Азитромицин
К препаратам, во время приёма которых кормить грудью нельзя, относятся Сумамед и Азитромицин. Активным компонентом в них является азитромицин — синтетический антибиотик широкого спектра действия. Он выделяется с грудным молоком, поэтому грудничку придётся стать искусственником хотя бы на время лечения мамы. Кормящей женщине нет смысла лечить азитромицином банальные инфекции ЛОР-органов или бронхит — для этого можно подобрать разрешённое при лактации средство.
А вот при гнойных поражениях кожи, хламидийных уретритах и цервицитах, на ранней стадии клещевого боррелиоза Суламед и Азитромицин очень эффективны. Эти болезни протекают тяжело и могут спровоцировать серьёзные последствия, так что побочные явления в виде головной боли, кишечного расстройства и тошноты не так уж и страшны.
Он выделяется с грудным молоком, поэтому грудничку придётся стать искусственником хотя бы на время лечения мамы. Кормящей женщине нет смысла лечить азитромицином банальные инфекции ЛОР-органов или бронхит — для этого можно подобрать разрешённое при лактации средство.
А вот при гнойных поражениях кожи, хламидийных уретритах и цервицитах, на ранней стадии клещевого боррелиоза Суламед и Азитромицин очень эффективны. Эти болезни протекают тяжело и могут спровоцировать серьёзные последствия, так что побочные явления в виде головной боли, кишечного расстройства и тошноты не так уж и страшны.
Полусинтетический антибиотик Азитромицин относится к группе макролидов, которые в редких случаях могут спровоцировать ухудшение слуха
Супракс
Не назначают кормящим женщинам и Супракс. Действующее вещество — цефалоспориновый антибиотик третьего поколения цефиксим. Кроме воспалений уха, горла, носа, бронхов и лёгких, вызванных бактериями, он используется для лечения не осложнённых инфекций мочевыводящих путей и гонореи. При применении Супракса могут возникнуть аллергические реакции, нарушения в работе пищеварительной и нервной систем, органов кровообращения и мочевыделения. Применение Супракса противопоказано не только кормящим мамам. В список абсолютных ограничений входят:
- дети, не достигшие возраста 12 лет;
- дети и взрослые, имеющие массу тела менее 25 кг;
- дети и взрослые, страдающие хронической почечной недостаточностью и наследственной непереносимостью фруктозы.
В настоящее время препарат Супракс выпускается в двух разновидностях — Супракс и Супракс Солютаб, которые отличаются друг от друга только названиями и формами выпуска
Ампициллин
Ампициллин — антибиотик группы полусинтетических пенициллинов широкого спектра бактерицидного действия, который также противопоказан женщинам в период грудного вскармливания. Активное вещество — ампициллин в форме тригидрата. Назначается строго по показаниям. Эффективно справляется с заболеваниями дыхательных путей и ЛОР-органов, гинекологическими инфекциями, перитонитом и сепсисом. Кожные аллергические реакции, тошнота, рвота и диарея могут стать побочными эффектами при применении препарата. При выраженных нарушениях функции печени использовать Ампициллин строго запрещено.
Кожные аллергические реакции, тошнота, рвота и диарея могут стать побочными эффектами при применении препарата. При выраженных нарушениях функции печени использовать Ампициллин строго запрещено.
Ампициллин эффективен в качестве препарата для лечения гнойных хирургических инфекций, инфекций мочевыделительной системы, холецистита
Левомицетин
Активным веществом Левомицетина является хлорамфеникол. Препарат купирует воспаления и излечивает инфекции любых тканей и органов при условии, что они вызваны чувствительной к хлорамфениколу микрофлорой. Левомицетин борется с возбудителями брюшного тифа, туляремии, дизентерии, применяется при лечении бактериальных инфекций кожи, а также помогает при трещинах на сосках, образовывающихся во время кормления грудью. Побочные действия могут возникнуть со стороны системы пищеварения, органов чувств и нервной системы, возможно присоединение грибковой инфекции. Противопоказаниями к применению препарата является гиперчувствительность к компонентам, почечная и печёночная недостаточность.
Левомицетин широко применяется в офтальмологии и педиатрии
Кстати, хлорамфеникол в сочетании с метилурацилом содержится в мази под названием Левомеколь. Она не противопоказана при лактации и назначается кормящим женщинам для лечения поврежденных сосков. Перед кормлением мазь смывают. Чтобы не травмировать ранки вновь и вновь, используют силиконовые накладки.
Антибиотик группы макролидов, обладающий бактериостатическим эффектом. Активным веществом этого препарата выступает эритромицин. Эритромицин используется для лечения тяжёлых инфекционных заболеваний. Лекарственное средство спасает от дифтерии, коклюша, бруцеллёза, гонореи, сифилиса, даже если другие пенициллиновые и тетрациклиновые антибиотики оказались бессильны. Снижение слуха, аллергические кожные реакции, кандидоз являются проявлениями побочных действий эритромицина. Лекарство не показано при значительном снижении слуха, беременности, а при грудном вскармливании, желтухе и аритмии назначается с большой осторожностью.
Эритромицин переносится больными лучше, чем препараты группы пенициллинов, поэтому может применяться при аллергии к пенициллинам и тетрациклинам
Таблица: антибиотики и торговые наименования препаратов на их основе
Фотогалерея: антибактериальные препараты, созданные на основе действующих веществ: азитромицин, цефиксим, хлорамфеникол и эритромицин
Активным веществом препарата Азитрокс является азитромицин, который подавляет деятельность как внутренних, так и внеклеточных возбудителей Лопракс содержит цефиксим — противомикробное вещество третьего поколения цефалоспоринов Основным веществом препарата Левомицетин Актитаб является синтетический антибиотик широкого спектра действия хлорамфеникол Препарат Эритромицин (действующее вещество эритромицин) — антибиотик группы макролидов, по спектру антимикробного действия близкий к пенициллинам
Молоко, кисломолочные продукты, чай и кофе, соки нейтрализуют действие антибиотиков, поэтому запивать эти препараты нужно только водой!
Все перечисленные антибактериальные препараты, противопоказанные при грудном вскармливании, должны продаваться по рецептам.
Правила сохранения лактации во время лечения антибиотиками
Итак, вы мечтали кормить малыша своим молоком до года, но заболели, и врач назначил несовместимый с грудным вскармливанием антибиотик. Лечиться необходимо, но нужно придерживаться некоторых правил и тогда антибактериальное средство принесёт максимальную пользу для мамы и минимальный вред для ребёнка:
- Лечиться нужно до тех пор, пока вы не поправитесь, а сцеживаться — пока организм не очистится от лекарства. Уточните у доктора, когда можно возобновить кормление. Например, азитромицин ещё неделю после последнего приёма будет выделяться с молоком.
- Чтобы не разбаловать ребёнка бутылочкой, кормите его с ложки или через соску с меньшими, чем нужно по возрасту, отверстиями. Выбирайте изделие из латекса, близкое по форме и размеру к вашему соску.
- Не отчаивайтесь, если молоко пойдёт на убыль. Восстановление лактации — трудоёмкий процесс, но вдвоём с малышом вы справитесь. Специалисты по грудному вскармливанию считают, что стимулировать выработку молока прикладыванием ребёнка к груди или сцеживанием нужно не реже, чем через каждые три часа.

Бактериальные инфекции не всегда требуют немедленного лечения антибиотиками и могут протекать в лёгкой форме. Но когда состояние ухудшается, а народные средства не помогают, не тяните с визитом к врачу. Чтобы ваше выздоровление наступило как можно раньше, а любимый малыш не лишился полноценного питания, следуйте правилам:
- обязательно сообщите врачу о том, что кормите ребёнка грудью и хотите сохранить лактацию;
- попросите выписать антибиотик с максимально коротким периодом вывода действующего вещества из организма;
- строго соблюдайте инструкцию по применению препарата;
- во время лечения стимулируйте выработку молока.
Отказ от сцеживания может вызвать воспаление в молочных железах и спровоцировать развитие мастита.
Как мы видим, совершенно не обязательно прекращать лактацию. Наоборот, грудное вскармливание нужно постараться сохранить во время лечения и продолжить его после полного выздоровления.
Со здоровьем не шутят — это аксиома. Не прописывайте себе лекарств сами — это опасно. К тому же, принимаемые по собственному желанию или чьей-то рекомендации антибиотики, могут оказаться бессильными перед лицом тяжёлого заболевания. Главное, помните: ребёнку нужна здоровая мама! А получить полноценное питание он может и при искусственном вскармливании. Берегите себя!
Действие антибактериальных препаратов направлено на угнетение бактерий.
Я видела врачей, которые при словах «я кормлю грудью», нервно перечеркивали назначения и твердили, что лекарства в этот период запрещены. Бедной маме советовали пить чай с медом, парить ноги, ставить банки — все что угодно, лишь бы не брать на себя ответственность за лечение, отправляя согласовать это с педиатром.
Кормящая мама — обычный пациент, восприимчивый к инфекциям в большей мере,: она отдает малышу с молоком все полезные вещества, оставляя свой организм без защиты.
Ангина при грудном вскармливании, бронхит, цистит и другие воспалительные процессы — частое явление в этот период жизни.
Когда нужно принимать антибактериальные препараты?
- острая кишечная инфекция;
- заболевания мочевыделительной системы;
- постоперационные осложнения;
- заболевания органов дыхания, синуситы, отиты, ларингиты, фарингиты бактериальной этиологии;
- гнойный мастит.
Вред антибиотика при грудном вскармливании
Лекарства при кормлении грудью опасны для младенца. В чем именно их вред?
- Аллергические реакции замедленного и немедленного типа. Это важно учитывать, особенно если малышу меньше года (ведь этот период кишечник, через который всасываются все вещества не развит до конца и пропускает в кровь ребенка большую часть аллергенов).
- Накопление в организме и оказание токсического воздействие на органы мочевыделительной системы.
- Вредное воздействие на костную ткань и образование зубных пятен.
- Изменение кишечной флоры (наиболее вероятное влияние антибиотика при грудном вскармливании).
- Воздействие на системы и органы, изменение формулы крови.
Препараты, которые принимает кормящая мама, оказывают влияние на грудничка, однако это — редкие исключения, а не правило.
Какие лекарства нельзя при кормлении грудью?
Есть список препаратов антибактериального действия, которые строго запрещены лактирующим женщинам, и при назначении их врачом лучше прервать ГВ.
Не стоит думать, что болезнь мамы — повод отказывать ребенку в полезном питании.
Если предстоит лечение, можно временно перевести кроху на искусственное питание: сцеживаться, чтобы молоко не пропало. По истечении времени, когда препарат полностью выведется из крови, вновь продолжать кормить грудью.
Чтобы ребенок не отказался от груди:
- надо выбирать бутылочку с соской, напоминающей естественную форму соска;
- кормить по требованию;
- если наследник не возьмет грудь — кормить через бутылочку сцеженным молочком.
Запрещенные антибиотики при грудном вскармливании:
Препаратами, несовместимыми с этим процессом являются:
- Тетрациклины (Миноциклин, Тетрациклин, Доксициклин).
 Они отрицательно влияют на развитие костной ткани, оказывают токсическое воздействие на системы и органы младенца.
Они отрицательно влияют на развитие костной ткани, оказывают токсическое воздействие на системы и органы младенца. - Линкозамиды (Линкомицин). Могут негативно сказываться на микрофлоре кишечника, ведут к диарее и молочнице; могут повредить слизистую и вызвать кровотечение.
- Фторхинолоны (Ципрофлоксацин, Ципролет, Норфлоксацин и другие). Следует избегать их из-за теоретического риска артропатии.
- Сульфаниламиды (Бисептол, Сульфацил-натрий). Оказывают токсическое воздействие на органы и ткани крохи, в частности, могут нарушить работу печени. Их лучше избегать у грудных детей с гипербилирубинемией или дефицитом глюкозо-6-фосфатдегидрогеназы.
- Аминогликозиды (Гентамицин, Нетромицин). В инструкции по применению сказано, что при приеме этого средства ГВ следует прервать — и не зря. Несмотря на то, что в грудное молоко они проникают в малом количестве, даже так они могут оказывать токсическое воздействие на ребенка, поражая почки, органы зрения и слуха.
Разрешенные антибиотики при грудном вскармливании.

Всегда обращайтесь к грамотному специалисту и не занимайтесь самолечением. Советы соседки и подруги, которые принимали какие-то лекарства, слушать нельзя — эти люди не будут отвечать за последствия их использования!
Среди препаратов выбора:
Макролиды (Азитромицин, Кларитромицин).
Считаются безопасными, но возможно изменение кишечной флоры, диарея у ребенка. Не рекомендуется прием этих средств в первый месяц после рождения малыша.
Пеницилины (Амоксициллин, Флемоксин солютаб).
Считаются безопасными. Примечание: хотя амоксициллин/клавулановая кислота сочетание широко используется в период лактации, нет опубликованных данных о безопасности клавулановой кислоты.
Цефалоспорины (Цефтриаксин, Цефипим).
Считаются относительно безопасными, на что влияет низкая передача в молоко. Однако цефалоспорины третьего поколения несут больший потенциал для изменения кишечной флоры.
Польза от приема лекарства для матери должна быть выше, чем вред, который он нанесет ребенку. То есть не стоит принимать антибиотик при грудном вскармливании «на всякий случай» или для профилактики.
Правила приема антибиотиков.
- Следите за реакцией ребенка на ваш прием антибиотиков. Если появился жидкий стул, рвота, высыпания на коже и слизистых, обратитесь к врачу для коррекции лечения.
- Строго соблюдайте граммовку препарата — уменьшение дозы только навредит вам, а в молоко лекарство все равно попадет.
- Старайтесь пить антибиотик сразу после кормления — так будет запас времени до следующего, чтобы концентрация вещества в крови уменьшилась.
- Запивайте таблетку большим количеством воды — так она лучше растворится и начнет действовать быстрее.
- Если вы принимаете группу препаратов и прерываете ГВ, обратите внимание на время выведения антибиотика из организма — для некоторых нужно 1-2 суток, другим же потребуется 6-7 дней! Не прекращайте сцеживаться и пейте больше чистой воды.
Внимание: статья носит ознакомительный характер. По всем вопросам всегда консультируйтесь только со специалистом, не доверяйте мнению читателей форумов в интернете.
По всем вопросам всегда консультируйтесь только со специалистом, не доверяйте мнению читателей форумов в интернете.
Все молодые мамы знают, что антибиотики при грудном вскармливании, как и большинство других медикаментозных препаратов, принимать крайне не рекомендуется. Даже в незначительных количествах эти синтетически или органически созданные препараты способны негативным образом сказаться на здоровье и развитии ребенка.
Даже самые легкие антибиотики, условно разрешенные при ГВ, можно применять только после предварительной консультации с опытным врачом. При этом именно специалист должен определить, какие препараты допустимы и в каких дозах. Нельзя забывать и о правилах употребления вредных для растущего организма медикаментов, способных до минимума снизить их негативное влияние.
Несмотря на весь вред, который вызывают антибиотики при кормлении грудью, случаются моменты, при которых от них нельзя отказываться. Пренебрежение лечением и попытки заменить эффективные медикаменты натуральными аналогами может сильно ухудшить состояние кормящей мамы и ее ребенка. Чаще всего после родов необходимость приема антибиотиков возникает при развитии следующих состояний:
Чаще всего после родов необходимость приема антибиотиков возникает при развитии следующих состояний:
- Патологические процессы в результате травм родовых путей вследствие сложных родов.
- Инфекционно-воспалительные заболевания ЛОР-органов и дыхательных путей.
- Кишечные инфекции.
- Острые и обостренные хронические заболевания мочеполовой системы.
Ослабленный организм сам с такими состояниями не справится, а курсовой прием правильно подобранных препаратов позволит в короткие сроки нормализовать все показатели.
Совет: О ГВ необходимо сообщать не только специалисту, назначившему конкретный препарат, об этом нужно уведомить еще и врача, который ведет ребенка. Это позволит исключить взаимодействие несовместимых веществ и снизить нагрузку на развивающиеся системы малыша.
Особенности антибиотиков, которые необходимо учитывать при планировании лечения
Многие современные специалисты рекомендуют спокойнее относится к приему медикаментов в период кормления ребенка грудью. Существуют нюансы, распространяющиеся как на разрешенные, так и вредные для детского организма антибиотики, о которых кормящим мамам нельзя забывать для собственного успокоения:
Существуют нюансы, распространяющиеся как на разрешенные, так и вредные для детского организма антибиотики, о которых кормящим мамам нельзя забывать для собственного успокоения:
- В грудное молоко всасывается не более 10% медикаментов, принятых матерью, поэтому их влияние в любом случае будет незначительно.
- Схему лечения можно подобрать индивидуально, учитывая при этом время распада компонентов препарата. В этом случае удается добиться абсолютной безопасности терапии для ребенка. Например, принимая некоторые препараты перед сном, после сцеживания, утром об этом уже не нужно беспокоиться, все составляющие уже будут выведены из организма или находиться в стадии распада.
- В крайнем случае всегда можно узнать у врача, какие препараты входят в группу разрешенных кормящим матерям. При этом не стоит самостоятельно принимать медикаменты, даже если на них значится разрешение к приему при ГВ.
Благодаря развитию современной медицины появились подходы, способные быстро восстановить здоровье мамы без вреда для ребенка. Нельзя отказываться от лекарств, выписанных врачом. Не вылеченная вовремя инфекция намного опаснее для здоровья малыша, чем попадание в его организм биологически активных препаратов в незначительном количестве.
Перечень разрешенных средств и запрещенных препаратов
Даже самые безопасные антибиотики при лактации нужно применять только по назначению врача и строго по инструкции. Но даже в этом случае нужно быть готовым к тому, что могут наблюдаться побочные эффекты и изменения в состоянии ребенка:
- Пенициллины. Активно воздействуют на патогенную микрофлору, но могут провоцировать у детей возникновение аллергических реакций различной степени выраженности. Многочисленные исследования показали, что если соблюдать дозировки, то процент веществ, попадающих в организм малыша очень мал.
- Цефалоспорины.
Отличаются низкой степень проникновения в кровь ребенка, нетоксичны. К сожалению, разрешенные продукты из данной группы способны вызывать у новорожденного , приводящий к выработке витамина К.
 Это негативно сказывается на процессах кроветворения и усвоения кальция.
Это негативно сказывается на процессах кроветворения и усвоения кальция. - Макролиды. Чаще всего назначаются при плохой переносимости ребенком или кормящей матерью препаратов из других допустимых групп.
Следующие препараты несовместимы с ГВ, на период их приема необходимо прервать лактацию до указаний врача:
- Аминогликозиды. В незначительном объеме проникают в грудное молоко, но и этого бывает достаточно для поражения почек новорожденного. Помимо этого, существует еще целый перечень негативных эффектов, из-за чего применение препарата одновременно с лактацией категорически запрещено.
- Тетрациклины. Токсичны для женского организма, разрушают зубную эмаль и костную ткань детей.
- Фторхинолоны. Данные препараты вообще не рекомендовано применять для лечения инфекций у молодых матерей.
- Линкозамиды. Негативно воздействуют на работу кишечника младенца.
- Сульфаниламиды.
В первую очередь поражают печень, вызывая развитие желтухи.

Даже при паузе в грудном вскармливании женщина должна продолжать сцеживать молоко, хоть в пищу оно и непригодно. Можно заранее приготовить запас продукта, при хранении в морозильнике он не потеряет своей питательной ценности в течение месяца.
После окончания курса лечения необходимо выждать, пока все продукты распада антибиотиков не будут выведены из организма, только тогда допускается возобновление лактации.
Правила выбора и приема антибиотиков при лактации
Несмотря на то, что врач определяет, какие антибиотики и по какому графику можно применять в период грудного вскармливания, молодые мамы должны и сами не забывать о следующих моментах:
- Процессы в организме недоношенного ребенка отличны от нормы, в этом случае придется отказаться от кормления даже при приеме разрешенных препаратов.
- Важным фактором является наличие врожденных аллергических реакций или пороков. В этих случаях точно оценить степень воздействия невозможно.

- График приема лекарств составляется с учетом периодичности проведения кормлений.
- Важно правильно оценить возраст ребенка. То, что критично для месячного малыша часто является абсолютно безопасным для годовалого.
- Курсы приема антибиотиков должны быть краткосрочными, это предотвратит накапливание вредных веществ в женском организме и их всасывание в кровь.
- Нужно вовремя вводить прикорм, это позволит ребенку легче перенести цикл лечения матери за счет сокращения объема грудного молока.
Сегодня медицина очень многое знает об особенностях приема антибиотиков в столь критичный для ребенка период, но нельзя забывать и об индивидуальных особенностях организма. Даже на универсальные рекомендации не всегда можно рассчитывать, в каждом конкретном случае приходится оценивать дополнительные факторы.
При появлении нежелательной реакции со стороны детского организма необходимо немедленно обратиться к своему лечащему врачу для проведения коррекции терапии. Самостоятельно принимать какие-либо решения запрещено, это может привести к более серьезным последствиям.
Самостоятельно принимать какие-либо решения запрещено, это может привести к более серьезным последствиям.
Какие антибиотики можно при грудном вскармливании? Такой вопрос часто задают молодые мамы, зайдя на женский форум. Существуют ситуации, когда без терапии антибиотиками обойтись невозможно. Но принимать лекарства разрешено только по назначению врача. Ведь есть группы антибиотиков, которые категорически запрещены женщинам, кормящим грудью, а также детям раннего возраста. Другие нужно принимать с осторожностью. Абсолютно безопасных антибиотиков нет, даже если употребляешь их в минимальных дозах.
Степени безопасности антибиотиков
Проблема определения безопасности антибиотиков для беременных и кормящих женщин состоит в том, что из моральных и этических соображений исследования на этой категории больных не проводят. Выводы о влиянии лекарств на ребенка делают путем экспериментов на животных, опыта врачей предыдущих поколений. Если открыть любую инструкцию к антибиотику, там можно прочитать три предписания относительно периода лактации:
- Грудным детям и кормящим мама применять лекарство нельзя
- Польза от лекарства больше, чем потенциальный риск от побочных эффектов
- Нет достоверных данных о вреде антибиотика при грудном вскармливании.

Исходя из этих данных, врач в каждом конкретном случае решает, назначать или не назначать антибиотики в период лактации. Если заболевание серьезное, бактериальная флора чувствительна только к тем препаратам, которые запрещены при грудном вскармливании, его временно прекращают. В других ситуациях стараются подобрать антибиотик, который максимально безвредный для мамы и грудничка, чтобы сохранить кормление грудью. Грудное вскармливание после приема других антибиотиков можно возобновить, если к нему нет других противопоказаний.
Разрешенные при грудном вскармливании антибиотики
Некоторые антибиотики и кормление новорожденного грудью вполне совместимы. Они выделяются с грудным молоком, но не способны причинить ребенку значительного вреда. Побочные действия у этих лекарств есть, но незначительные. Вот группы антибиотиков, разрешенные кормящим мамам:
- Пенициллины
- Цефалоспорины
- Макролиды.
Сейчас используются, в основном, полусинтетические пенициллины. Наиболее распространенные среди них – ампициллин, амоксициллин, амоксиклав (амоксициллин с клавулановой кислотой, которая повышает его устойчивость к бета-лактамазам). Пенициллины нередко вызывают аллергию, что ограничивает их применение. Цефалоспорины имеют широкий спектр действия, в зависимости от их поколения. Они довольно безопасные, но при аллергии на пенициллины, цефалоспорины тоже нельзя назначать. Кроме того, эта группа антибиотиков нередко вызывает дисбактериоз у мамы и ребенка, нарушает синтез витамина К, усвоение кальция и витамина Д.
Наиболее распространенные среди них – ампициллин, амоксициллин, амоксиклав (амоксициллин с клавулановой кислотой, которая повышает его устойчивость к бета-лактамазам). Пенициллины нередко вызывают аллергию, что ограничивает их применение. Цефалоспорины имеют широкий спектр действия, в зависимости от их поколения. Они довольно безопасные, но при аллергии на пенициллины, цефалоспорины тоже нельзя назначать. Кроме того, эта группа антибиотиков нередко вызывает дисбактериоз у мамы и ребенка, нарушает синтез витамина К, усвоение кальция и витамина Д.
Наиболее совместимы с лактацией макролиды. Они не вызывают аллергии, выделяются с молоком в минимальных количествах, редко приводят к дисбактериозу. В наше время именно эта группа нашла наиболее широкое применение у женщин при кормлении детей грудным молоком. Прием любых антибиотиков при лактации является рискованным, потому даже относительно безопасные лекарства должен назначать врач.
Запрещенные антибиотики при лактации
Некоторые антибиотики при лактации принимать нельзя категорически. Они выделяются с грудным молоком и могут нанести значительный вред ребенку. Количество вещества в молоке незначительное, но сколько бы его не было, рисковать не стоит. Если их назначению нет альтернативы, лечение другими средствами не приносит результата, кормление на время прекращают, чтобы минимизировать негативные последствия. Вот список основных групп, которые не разрешенные при ГВ:
Они выделяются с грудным молоком и могут нанести значительный вред ребенку. Количество вещества в молоке незначительное, но сколько бы его не было, рисковать не стоит. Если их назначению нет альтернативы, лечение другими средствами не приносит результата, кормление на время прекращают, чтобы минимизировать негативные последствия. Вот список основных групп, которые не разрешенные при ГВ:
- Аминогликозиды
- Тетрациклины
- Фторхинолоны
- Линкомицин
- Клиндомицин
- Сульфаниламиды.
Аминогликозиды способны вызвать нарушения слуха, повредить детям почки. Тетрациклины и фторхинолоны тоже вызывают нежелательные последствия, они негативно влияют на развитие скелета и суставов грудничков, противопоказаны детям до 16-17 лет. Клиндомицин способен вызвать тяжелое заболевание – псевдомембранозный колит, а при приеме линкомицина может начаться дисбактериоз, который с трудом поддается коррекции. Грудное вскармливание и прием этих антибиотиков несовместимы, потому его на время прекращают.
Как пить антибиотики при кормлении грудью
Принимать антибиотик при лактации женщине можно, но следует делать это правильно. Те, кто пил лекарства строго по назначению врача, могли кормить грудью и не навредить своему малышу. В наше время есть немало антибиотиков, которые принимают раз в сутки. Лучше всего пить таблетки или делать уколы вечером, перед сном, сразу после завершения кормления. Если препарат назначается дважды в сутки, первый прием делают вечером – второй – через 12 часов, всегда после завершения кормления. Ни в коем случае нельзя повышать или понижать допустимые дозы, это негативно скажется на эффективности терапии.
Многие женщины, которые принимают разрешенные антибиотики при грудном вскармливании, спрашивают, нужно ли пить дополнительные препараты. Мнения на этот счет разные. Например, доктор Комаровский считает, что от приема пробиотиков особой пользы нет, они сомнительно влияют на кишечную флору матери, и вряд ли окажут действия на ребенка.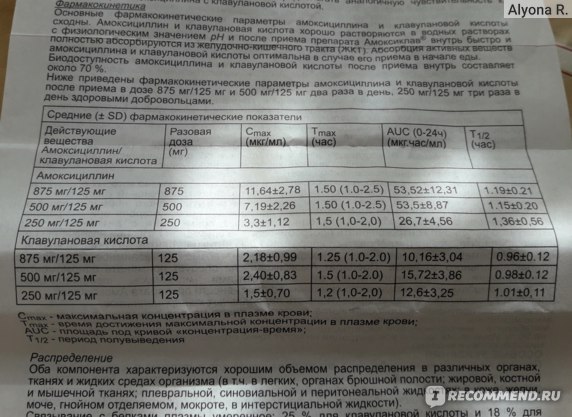 Другие врачи в обязательном порядке назначают маме бактерии, иногда дополнительные витамины.
Другие врачи в обязательном порядке назначают маме бактерии, иногда дополнительные витамины.
В случае ангины рекомендуют полоскать горло. При пневмонии назначают отхаркивающие средства, а при пиелонефрите – уросептики. Мастит нередко приходиться лечить хирургическим путем. Решение о дополнительных препаратах, их совместимости с грудным вскармливанием, тоже должен принимать врач, который назначает лечение.
Как сохранить грудное вскармливание после приема антибиотиков
Если женщине назначили антибиотики и нельзя грудное молоко давать ребенку, принимая их, рекомендуют вскармливание на время прекратить. Можно кормить малыша грудью после антибиотиков? Лактацию сохранить несложно, когда лечение не очень продолжительное, состояние матери не критическое. Чтобы сохранить лактацию, нужно 3-4 раза в день сцеживаться, молочко выливать, оно вредно малышу. Изменять питьевой режим, перевязывать грудь, нельзя ни в коем случае. Это не уменьшит выработку молока, но может негативно сказаться на организме больной матери. В период лечения мамы детям дают смесь.
Часто женщины спрашивают: «Когда можно кормить грудью после антибиотиков, которые я пью?» Это зависит от каждого конкретного препарата. В инструкции всегда прописано, через какой период лекарство выводится из организма полностью. Только по истечении этого времени грудь опять можно дать малышу. Желательно перед началом возобновления вскармливания интенсивно сцедить молоко. Тогда вредный препарат точно не попадет ребенку. И никогда не забывайте, антибиотики при кормлении грудью должен назначать только врач. Он также даст рекомендации по возобновлению лактации.
Какие антибиотики можно принимать при грудном вскармливании
Девять месяцев волнений и тревог в ожидании ребёнка позади. Малыш родился, но ничего не изменилось — вы по-прежнему беспокоитесь за него. Почему плачет? Не мало ли прибавил в весе? Хватает ли ему молока? Переживая и заботясь о ребёнке, вы забываете о себе, не обращаете внимания на первые признаки простуды или расстройства пищеварения — и вот у вас подскочила температура, появились другие симптомы болезни. Чем лечиться и можно ли кормящей маме принимать антибиотики? Давайте разберёмся.
Чем лечиться и можно ли кормящей маме принимать антибиотики? Давайте разберёмся.
В каком случае в период лактации оправдан приём антибиотика
Не всякое заболевание, сопровождающееся высокой температурой и тяжёлым состоянием, надо лечить антибиотиками. Антибактериальные препараты бессильны, если причиной заболевания является вирус. Поэтому, прежде чем бежать в аптеку, обратитесь к врачу. Доктор осмотрит вас, выслушает жалобы и при необходимости даст направление на анализы. По результатам обследования он поставит диагноз и назначит лечение антибиотиком, если будет подтверждена бактериальная инфекция. От вас в этом случае требуется лишь предупредить врача о том, что вы кормите ребёнка грудью, а затем чётко следовать рекомендациям доктора и инструкциям по применению того или иного антибактериального препарата.
Женщина перед началом лечения антибиотиком в период грудного вскармливания обязательно должна обратиться за консультацией к специалисту
Токсичное действие антибиотиков по отношению к организму человека значительно меньше, чем к организму микробов, либо оно совсем отсутствует.
Такое свойство антибактериальных веществ называется принципом избирательности.
Антибиотики и грудное вскармливание: механизм действия, группы антибактериальных препаратов
Существует ряд антимикробных препаратов, которые можно использовать для подавления инфекции, не прерывая грудного вскармливания. Таких лекарственных средств немного, и не все они продаются свободно. Механизм действия этих лекарств состоит в том, что попадая в организм кормящей женщины, активное вещество препарата либо всасывается в грудное молоко в минимальном количестве (менее 0,1% от дозы, употребляемой мамой), либо разлагается и выводится из организма за минимальное время. И в том, и в другом случае воздействие на ребёнка очень щадящее. В итоге мама получает эффективное лечение, а малыш не лишается полноценного питания.
Видео: доктор Комаровский об антибиотиках
Есть несколько групп антибактериальных средств, которые показаны женщинам в период грудного вскармливания:
- Пенициллины — обладают мощным противомикробным действием (Ампициллин, Оксациллин, Пиперациллин и др.
).
- Цефалоспорины — официально признаны безопасными, нетоксичными лекарствами (Цефазолин, Цефуроксим, Цефепим, Цефтибутен и др.).
- Макролиды — используются при аллергии на другие антимикробные средства (Эритромицин, Азитромицин, Мидекамицин и др.).
Таблица: антибиотики, разрешённые при грудном вскармливании
| Действующее вещество | В каких препаратах содержится | Условия продажи |
| Амоксициллин | Амоксициллин | Без рецепта |
| Амоксициллин | Арлет | Без рецепта |
| Амоксициллин | Оспамокс | По рецепту |
| Амоксициллин | Хиконцил | По рецепту |
| Амоксициллин | Экоклав | По рецепту |
| Амоксициллин | Амоксиклав | По рецепту |
| Амоксициллин | Амоклав | По рецепту |
| Амоксициллин | Амоксил-К | По рецепту |
| Амоксициллин | Аугментин ЕС | По рецепту |
| Амоксициллин | Амоксил К-625 | По рецепту |
| Мономицин | Мономицин | По рецепту |
| Цинк-бацитрацин | Бацитрацин | Без рецепта |
| Цефоперазон | Цефосин | Без рецепта |
| Сульфален | Сульфален | Без рецепта |
| Рифамицин | Отофа | По рецепту |
| Диоксометилтетрагидропиримидин | Левомеколь | Без рецепта |
| Пиразинамид | Пиразинамид | По рецепту |
| Фрамицетин | Изофра | По рецепту |
| Тобрамицин | Тобрекс | Без рецепта |
Получив назначение, покупайте именно тот препарат, который был прописан врачом.
Если в аптеке предлагают аналоги выписанного лекарства, требуйте инструкцию: некоторые препараты на основе амоксициллина во время лактации необходимо применять с большой осторожностью, например, Рапиклав и Панклав, а Экобол в время грудного вскармливания вообще противопоказан.
Лечиться и продолжать кормить
В период лактации женщине могут быть назначены антибактериальные препараты, относящиеся к группе макролидов, цефалоспоринов и пенициллинов. Активные вещества в составе этих лекарственных средств проникают в грудное молоко в минимальном количестве и не оказывают сильного влияния на ребёнка.
Рассмотрим состав, рекомендации к применению, побочные эффекты и противопоказания препаратов, которые назначаются женщине при грудном вскармливании без отлучения ребёнка от маминого молока.
Аугментин
Популярный комбинированный антибиотик на основе амоксициллина — Аугментин, в состав которого входит также клавулановая кислота. Показан при заболеваниях нижних и верхних дыхательных путей, инфекций мочеполового тракта, применяется для предупреждения осложнений, возникающих после стоматологических операций, эффективен при заболеваниях кожи, мягких тканей, костей и суставов. Среди побочных явлений часто отмечается генитальный кандидоз, тошнота, боли в животе и диарея. Хотя препарат разрешён для назначения кормящим женщинам, учтите, что у ребёнка может возникнуть аллергическая реакция в виде сыпи, молочница в полости рта и расстройство пищеварения. В случае возникновения неблагоприятных эффектов у младенцев, необходимо прекратить грудное вскармливание.
Показан при заболеваниях нижних и верхних дыхательных путей, инфекций мочеполового тракта, применяется для предупреждения осложнений, возникающих после стоматологических операций, эффективен при заболеваниях кожи, мягких тканей, костей и суставов. Среди побочных явлений часто отмечается генитальный кандидоз, тошнота, боли в животе и диарея. Хотя препарат разрешён для назначения кормящим женщинам, учтите, что у ребёнка может возникнуть аллергическая реакция в виде сыпи, молочница в полости рта и расстройство пищеварения. В случае возникновения неблагоприятных эффектов у младенцев, необходимо прекратить грудное вскармливание.
ВОЗ — Всемирная организация здравоохранения — включила Аугментин в список жизненно важных лекарственных препаратов.
Активным веществом Аугментина является амоксициллин
Флемоксин Солютаб
Антибиотик группы пенициллинов широкого спектра действия, оказывающий бактерицидное влияние. Активным веществом в составе препарата является все тот же амоксициллин. Показан при бактериальных инфекциях органов внешнего дыхания, мочеполовой системы и пищеварительного тракта, а также при заболеваниях кожи и мягких тканей. К побочным эффектам относятся такие нежелательные признаки нарушения работы пищеварительной системы, как тошнота, диарея, рвота. Со стороны мочевыделительных путей возможно развитие нефрита, а возбуждение, тревожность и бессонница могут указывать на сбои в работе нервной системы. К однозначным противопоказаниям относится повышенная чувствительность к компонентам препарата. При грудном вскармливании назначается в том случае, если польза терапии превышает риск развития побочных эффектов у грудного ребёнка.
Показан при бактериальных инфекциях органов внешнего дыхания, мочеполовой системы и пищеварительного тракта, а также при заболеваниях кожи и мягких тканей. К побочным эффектам относятся такие нежелательные признаки нарушения работы пищеварительной системы, как тошнота, диарея, рвота. Со стороны мочевыделительных путей возможно развитие нефрита, а возбуждение, тревожность и бессонница могут указывать на сбои в работе нервной системы. К однозначным противопоказаниям относится повышенная чувствительность к компонентам препарата. При грудном вскармливании назначается в том случае, если польза терапии превышает риск развития побочных эффектов у грудного ребёнка.
Особенностью лекарственной формы Флемоксина Солютаб является то, что таблетки легко растворяются в воде, быстро и максимально полно абсорбируются из пищеварительного канала
Вильпрафен
Столь же широк спектр лечебного воздействия джозамицина, активного вещества Вильпрафена — антибиотика группы макролидов. Он помогает справиться с инфекциями ротовой полости, верхних и нижних дыхательных путей, мочеполовой системы, кожных покровов и мягких тканей, применяется при лечении дифтерии и скарлатины. Как и любой другой антибиотик Вильпрафен может вызвать побочные эффекты в виде тошноты, изжоги, диареи. Достаточно редко развиваются аллергические реакции кожных покровов и временное нарушение слуха. Противопоказанием является гиперчувствительность к антибиотикам макролидам и тяжёлое поражение печени. Но даже если таких состояний не выявлено, кормящей маме препарат нужно назначать с большой осторожностью.
Он помогает справиться с инфекциями ротовой полости, верхних и нижних дыхательных путей, мочеполовой системы, кожных покровов и мягких тканей, применяется при лечении дифтерии и скарлатины. Как и любой другой антибиотик Вильпрафен может вызвать побочные эффекты в виде тошноты, изжоги, диареи. Достаточно редко развиваются аллергические реакции кожных покровов и временное нарушение слуха. Противопоказанием является гиперчувствительность к антибиотикам макролидам и тяжёлое поражение печени. Но даже если таких состояний не выявлено, кормящей маме препарат нужно назначать с большой осторожностью.
Вильпрафен назначают для борьбы с внутриклеточными микроорганизмами, а также с некоторыми анаэробными бактериями
Цефазолин
В условиях стационара для лечения бактериальных инфекций часто применяют Цефазолин — антибиотик, относящийся к первому поколению группы цефалоспоринов. Широкое использование Цефазолина в стационарах обусловлено тем, что этот препарат вводится только инъекционно, так как при оральном приёме он разрушается в желудочно-кишечном тракте и не успевает оказать лечебного действия на организм. Но сделать укол Цефазолина, конечно, можно и в домашних условиях, если производить его будет квалифицированный специалист. Активным веществом препарата является цефазолин в виде натриевой соли, растворимой в воде. Показан при заболеваниях дыхательных и мочевыводящих путей, заражении крови, сифилисе и гонорее. В низкой концентрации цефазолин определяется в грудном молоке. Учитывая тот факт, что препарат эффективен при лечении мастита и послеоперационных инфекций, возникающих после кесарева сечения и естественных родов, риск применения Цефазолина кормящими женщинами оправдан.
Но сделать укол Цефазолина, конечно, можно и в домашних условиях, если производить его будет квалифицированный специалист. Активным веществом препарата является цефазолин в виде натриевой соли, растворимой в воде. Показан при заболеваниях дыхательных и мочевыводящих путей, заражении крови, сифилисе и гонорее. В низкой концентрации цефазолин определяется в грудном молоке. Учитывая тот факт, что препарат эффективен при лечении мастита и послеоперационных инфекций, возникающих после кесарева сечения и естественных родов, риск применения Цефазолина кормящими женщинами оправдан.
Антибиотик Цефазолин выпускается только в форме сухого порошка, предназначенного для приготовления раствора при внутримышечном и внутривенном введении
Лечиться, не кормить
К сожалению, не всегда удаётся излечиться при помощи антибиотика, не отлучая малыша от груди. Например, если вы, гуляя в парке, принесли на себе клеща и заразились болезнью Лайма. Или, выпив молока от больной коровы, подхватили бруцеллёз. В этих случаях лечиться вам придётся антибиотиками, несовместимыми с грудным вскармливанием. И пока вы лечитесь ребёнка нужно кормить адаптированной смесью или сцеженным молоком, которое необходимо хранить в морозильной камере.
В этих случаях лечиться вам придётся антибиотиками, несовместимыми с грудным вскармливанием. И пока вы лечитесь ребёнка нужно кормить адаптированной смесью или сцеженным молоком, которое необходимо хранить в морозильной камере.
Во время лечения антибиотиком, не показанным при лактации, женщине придётся приостановить грудное вскармливание
Сумамед и Азитромицин
К препаратам, во время приёма которых кормить грудью нельзя, относятся Сумамед и Азитромицин. Активным компонентом в них является азитромицин — синтетический антибиотик широкого спектра действия. Он выделяется с грудным молоком, поэтому грудничку придётся стать искусственником хотя бы на время лечения мамы. Кормящей женщине нет смысла лечить азитромицином банальные инфекции ЛОР-органов или бронхит — для этого можно подобрать разрешённое при лактации средство. А вот при гнойных поражениях кожи, хламидийных уретритах и цервицитах, на ранней стадии клещевого боррелиоза Суламед и Азитромицин очень эффективны. Эти болезни протекают тяжело и могут спровоцировать серьёзные последствия, так что побочные явления в виде головной боли, кишечного расстройства и тошноты не так уж и страшны.
Полусинтетический антибиотик Азитромицин относится к группе макролидов, которые в редких случаях могут спровоцировать ухудшение слуха
Супракс
Не назначают кормящим женщинам и Супракс. Действующее вещество — цефалоспориновый антибиотик третьего поколения цефиксим. Кроме воспалений уха, горла, носа, бронхов и лёгких, вызванных бактериями, он используется для лечения не осложнённых инфекций мочевыводящих путей и гонореи. При применении Супракса могут возникнуть аллергические реакции, нарушения в работе пищеварительной и нервной систем, органов кровообращения и мочевыделения. Применение Супракса противопоказано не только кормящим мамам. В список абсолютных ограничений входят:
- дети, не достигшие возраста 12 лет;
- дети и взрослые, имеющие массу тела менее 25 кг;
- дети и взрослые, страдающие хронической почечной недостаточностью и наследственной непереносимостью фруктозы.

В настоящее время препарат Супракс выпускается в двух разновидностях — Супракс и Супракс Солютаб, которые отличаются друг от друга только названиями и формами выпуска
Ампициллин
Ампициллин — антибиотик группы полусинтетических пенициллинов широкого спектра бактерицидного действия, который также противопоказан женщинам в период грудного вскармливания. Активное вещество — ампициллин в форме тригидрата. Назначается строго по показаниям. Эффективно справляется с заболеваниями дыхательных путей и ЛОР-органов, гинекологическими инфекциями, перитонитом и сепсисом. Кожные аллергические реакции, тошнота, рвота и диарея могут стать побочными эффектами при применении препарата. При выраженных нарушениях функции печени использовать Ампициллин строго запрещено.
Ампициллин эффективен в качестве препарата для лечения гнойных хирургических инфекций, инфекций мочевыделительной системы, холецистита
Левомицетин
Активным веществом Левомицетина является хлорамфеникол. Препарат купирует воспаления и излечивает инфекции любых тканей и органов при условии, что они вызваны чувствительной к хлорамфениколу микрофлорой. Левомицетин борется с возбудителями брюшного тифа, туляремии, дизентерии, применяется при лечении бактериальных инфекций кожи, а также помогает при трещинах на сосках, образовывающихся во время кормления грудью. Побочные действия могут возникнуть со стороны системы пищеварения, органов чувств и нервной системы, возможно присоединение грибковой инфекции. Противопоказаниями к применению препарата является гиперчувствительность к компонентам, почечная и печёночная недостаточность.
Препарат купирует воспаления и излечивает инфекции любых тканей и органов при условии, что они вызваны чувствительной к хлорамфениколу микрофлорой. Левомицетин борется с возбудителями брюшного тифа, туляремии, дизентерии, применяется при лечении бактериальных инфекций кожи, а также помогает при трещинах на сосках, образовывающихся во время кормления грудью. Побочные действия могут возникнуть со стороны системы пищеварения, органов чувств и нервной системы, возможно присоединение грибковой инфекции. Противопоказаниями к применению препарата является гиперчувствительность к компонентам, почечная и печёночная недостаточность.
Левомицетин широко применяется в офтальмологии и педиатрии
Кстати, хлорамфеникол в сочетании с метилурацилом содержится в мази под названием Левомеколь. Она не противопоказана при лактации и назначается кормящим женщинам для лечения поврежденных сосков. Перед кормлением мазь смывают. Чтобы не травмировать ранки вновь и вновь, используют силиконовые накладки.
Эритромицин
Антибиотик группы макролидов, обладающий бактериостатическим эффектом. Активным веществом этого препарата выступает эритромицин. Эритромицин используется для лечения тяжёлых инфекционных заболеваний. Лекарственное средство спасает от дифтерии, коклюша, бруцеллёза, гонореи, сифилиса, даже если другие пенициллиновые и тетрациклиновые антибиотики оказались бессильны. Снижение слуха, аллергические кожные реакции, кандидоз являются проявлениями побочных действий эритромицина. Лекарство не показано при значительном снижении слуха, беременности, а при грудном вскармливании, желтухе и аритмии назначается с большой осторожностью.
Эритромицин переносится больными лучше, чем препараты группы пенициллинов, поэтому может применяться при аллергии к пенициллинам и тетрациклинам
Таблица: антибиотики и торговые наименования препаратов на их основе
| Азитромицин | Цефиксим | Хлорамфеникол | Эритромицин | ||
| Азицин | Азитрал | Супракс Комфортаб | Цефикс | Левомицетин | Мономицин |
| АзитРус | Сумамед Форте | Супракс Солютаб | Максибат | Левовинизоль | Эригексал |
| Сафоцид | Сумамед | Цефорал Солютаб | Цефиксим | Левомицетин-АКОС | Эрацин |
| Азитро Сандоз | Зи-Фактор | Фиксим | Цефиго | Левомицетин-ЛекТ | Эритран |
| Азицид | Зитролид | Фламификс | Фикс | Левомицетин Актитаб | Эрмицед |
| Азитрокс | Хемомицин | Лопракс | Сорцеф | Синтомицин | Эрифлюид |
Фотогалерея: антибактериальные препараты, созданные на основе действующих веществ: азитромицин, цефиксим, хлорамфеникол и эритромицин
- Активным веществом препарата Азитрокс является азитромицин, который подавляет деятельность как внутренних, так и внеклеточных возбудителей
- Лопракс содержит цефиксим — противомикробное вещество третьего поколения цефалоспоринов
- Основным веществом препарата Левомицетин Актитаб является синтетический антибиотик широкого спектра действия хлорамфеникол
- Препарат Эритромицин (действующее вещество эритромицин) — антибиотик группы макролидов, по спектру антимикробного действия близкий к пенициллинам
Молоко, кисломолочные продукты, чай и кофе, соки нейтрализуют действие антибиотиков, поэтому запивать эти препараты нужно только водой!
Все перечисленные антибактериальные препараты, противопоказанные при грудном вскармливании, должны продаваться по рецептам.
Правила сохранения лактации во время лечения антибиотиками
Итак, вы мечтали кормить малыша своим молоком до года, но заболели, и врач назначил несовместимый с грудным вскармливанием антибиотик. Лечиться необходимо, но нужно придерживаться некоторых правил и тогда антибактериальное средство принесёт максимальную пользу для мамы и минимальный вред для ребёнка:
- Лечиться нужно до тех пор, пока вы не поправитесь, а сцеживаться — пока организм не очистится от лекарства. Уточните у доктора, когда можно возобновить кормление. Например, азитромицин ещё неделю после последнего приёма будет выделяться с молоком.
- Чтобы не разбаловать ребёнка бутылочкой, кормите его с ложки или через соску с меньшими, чем нужно по возрасту, отверстиями. Выбирайте изделие из латекса, близкое по форме и размеру к вашему соску.
- Не отчаивайтесь, если молоко пойдёт на убыль. Восстановление лактации — трудоёмкий процесс, но вдвоём с малышом вы справитесь. Специалисты по грудному вскармливанию считают, что стимулировать выработку молока прикладыванием ребёнка к груди или сцеживанием нужно не реже, чем через каждые три часа.

Бактериальные инфекции не всегда требуют немедленного лечения антибиотиками и могут протекать в лёгкой форме. Но когда состояние ухудшается, а народные средства не помогают, не тяните с визитом к врачу. Чтобы ваше выздоровление наступило как можно раньше, а любимый малыш не лишился полноценного питания, следуйте правилам:
- обязательно сообщите врачу о том, что кормите ребёнка грудью и хотите сохранить лактацию;
- попросите выписать антибиотик с максимально коротким периодом вывода действующего вещества из организма;
- строго соблюдайте инструкцию по применению препарата;
- во время лечения стимулируйте выработку молока.
Отказ от сцеживания может вызвать воспаление в молочных железах и спровоцировать развитие мастита.
Как мы видим, совершенно не обязательно прекращать лактацию. Наоборот, грудное вскармливание нужно постараться сохранить во время лечения и продолжить его после полного выздоровления.
Со здоровьем не шутят — это аксиома. Не прописывайте себе лекарств сами — это опасно. К тому же, принимаемые по собственному желанию или чьей-то рекомендации антибиотики, могут оказаться бессильными перед лицом тяжёлого заболевания. Главное, помните: ребёнку нужна здоровая мама! А получить полноценное питание он может и при искусственном вскармливании. Берегите себя!
Оцените статью: Поделитесь с друзьями!Часто задаваемые вопросы: грудное вскармливание и COVID-19
1. Может ли COVID-19 передаваться при грудном вскармливании?
На текущий момент активный COVID-19 (вирус, который вызывает инфекцию) не был обнаружен в грудном молоке матерей с подтвержденным диагнозом/подозрением на заражение COVID-19. Таким образом, маловероятно, что COVID-19 передается при грудном вскармливании или через грудное молоко, сцеженное матерью с подтвержденным диагнозом/подозрением на заражение COVID-19. Ученые продолжают проводить анализы грудного молока матерей с подтвержденным диагнозом/подозрением на заражение COVID-19.
2. Должны ли матери вести грудное вскармливание в сообществах, в которых распространен COVID-19?
Да. В любых социально-экономических условиях грудное вскармливание повышает выживаемость и обеспечивает хорошее здоровье на протяжении всей жизни, а также преимущества для развития новорожденных и детей грудного возраста. Грудное вскармливание также способствует улучшению здоровья матерей. При этом, не было выявлено случаев заражения COVID-19 через грудное молоко и грудное вскармливание. Причин избегать кормления грудью или прекращать его нет.
3. Нужно ли обеспечить контакт с ребенком «кожа-к-коже» сразу после родов и начать грудное вскармливание, если у матери подтвержден диагноз /подозревается заражение COVID-19?
Да. Немедленный и постоянный контакт «кожа-к-коже», включая материнский уход по методу «кенгуру», улучшает термическую регуляцию новорожденных и ряд других физиологических показателей, а также способствует снижению неонатальной смертности. Размещение новорожденного рядом с матерью также позволяет начать грудное вскармливание на ранних этапах, что также ведет к снижению неонатальной смертности.
Многочисленные преимущества контакта «кожа-к-коже» и грудного вскармливания существенно перевешивают риски возможной передачи вируса и заболевания, обусловленного COVID-19.
4. Если у матери подтвержден диагноз/подозревается заражение COVID-19, следует ли ей продолжать грудное вскармливание?
Да. Высококачественные данные показывают, что грудное вскармливание снижает неонатальную, младенческую и детскую смертность, в том числе в условиях полноценного доступа к ресурсам, и улучшает состояние здоровья и развитие ребенка на протяжении всей жизни во всех географических и экономических условиях.
Случаи передачи COVID-19 через грудное молоко и грудное вскармливание не выявлены. Среди малого числа случаев подтвержденного заражения детей COVID-19 из других источников, у большинства из них были только легкие симптомы или бессимптомное течение заболевания.
Во время грудного вскармливания мать должна по-прежнему соблюдать надлежащую гигиену, в том числе носить медицинскую маску, если таковая имеется, чтобы снизить вероятность попадания капель с COVID-19 на ребенка.
5. Каковы гигиенические рекомендации для кормящей матери с подтвержденным диагнозом/подозрением на заражение COVID-19?
Если у матери подтверждено/подозревается заражение COVID-19, она должна:
- Часто мыть руки с мылом или использовать спиртосодержащее дезинфицирующее средство для рук, особенно перед тем, как прикасаться к ребенку.
- Носить медицинскую маску во время кормления.
Важно:
- Менять маски, как только они становятся влажными.
- Сразу же утилизировать маски.
- Не допускать повторного использования масок.
- Не прикасаться к передней части маски, а снимать ее сзади.
- Чихать или кашлять в платок, немедленно утилизировать его и пользоваться спиртосодержащими средствами для рук или снова мыть руки с мылом.
- Регулярно очищать и дезинфицировать поверхности.
6. Если у матери с подтвержденным диагнозом/подозрением на заражение COVID-19, нет медицинской маски, следует ли ей продолжать грудное вскармливание?
Да. Грудное вскармливание, несомненно, снижает неонатальную и младенческую смертность и предоставляет многочисленные преимущества в обеспечении хорошего состояния здоровья на протяжении всей жизни и развития мозга у младенца ребенка. Матери с симптомами COVID-19 рекомендуется носить медицинскую маску, но даже если она не может этого сделать, грудное вскармливание не следует прекращать. Прочие меры профилактики инфекции, такие как мытье рук, мытье поверхностей, чихание или кашель в платок, также важны.
Эффективность немедицинских масок (например, домашних или тканевых) не оценивались. В настоящее время невозможно дать рекомендации за или против их использования.
7. Нужно ли матери с подтвержденным диагнозом/подозрением на заражение COVID-19 мыть грудь перед началом грудного вскармливания или перед сцеживанием молока?
Если женщина с подтвержденным диагнозом/подозрением на заражение COVID-19 только что закашлялась, при этом ее грудь была неприкрытой, то ей следует осторожно промыть грудь мылом и теплой водой в течение не менее 20 секунд перед кормлением. Мыть грудь перед каждым грудным вскармливанием или сцеживанием молока нет необходимости.
Мыть грудь перед каждым грудным вскармливанием или сцеживанием молока нет необходимости.
8. Если мать с подтвержденным диагнозом/подозрением на заражение COVID-19, не может кормить грудью, как ей лучше всего кормить ее новорожденного/младенца?
Лучшие альтернативы грудному вскармливанию новорожденного или младенца:
- Сцеженное грудное молоко
- Выполнение сцеживания грудного молока или обучение ему обычно подразумевает ручное сцеживание, лишь при необходимости используется механический молокоотсос. Ручное сцеживание и использование молокоотсоса одинаково эффективны.
- Выбор способа сцеживания зависит от предпочтений матери, наличия оборудования, гигиенических условий и стоимостных факторов.
- Сцеживание грудного молока также важно для поддержания выработки молока, чтобы матери могли продолжить грудное вскармливание после выздоровления.
- Мать и все, кто ей помогает, должны мыть руки перед сцеживанием грудного молока или прикосновением к молокоотсосу или частям бутылочки, и должны надлежащим образом мыть молокоотсос после каждого использования.
 (См. Вопрос 10 ниже)
(См. Вопрос 10 ниже) - Сцеженное грудное молоко предпочтительно давать ребенку при помощи чистой чашки и/или ложки (легче мыть) человеком, у которого нет признаков или симптомов заболевания и с которым ребенок чувствует себя комфортно. Мать/человек, осуществляющий за ребенком уход, должны мыть руки перед кормлением новорожденного/младенца.
- Донорское молоко
- Если мать не может сцеживать молоко, и молоко доступно в банке донорского грудного молока, ребенка можно кормить донорским грудным молоком, пока мать не выздоровеет.
Если сцеживание грудного молока не выполнимо или донорское грудное молоко не доступно, тогда рассмотрите следующие варианты:
- Привлечение кормилицы (см. Вопрос 11 ниже)
- Молочная детская смесь, при реализации мер, обеспечивающих возможность ее приобретения, правильно приготовление, безопасность и устойчивость.
9. Безопасно ли давать сцеженное грудное молоко от матери с подтвержденным диагнозом / подозрением на заражение COVID-19?
Да. Активный вирус COVID-19 к настоящему времени не был обнаружен в грудном молоке ни у одной из матерей с подтвержденным диагнозом/подозрением на заражение COVID-19. Маловероятно, что вирус передается через грудное молоко, сцеженное матерью с подтвержденным диагнозом/подозрением на заражение COVID-19.
Активный вирус COVID-19 к настоящему времени не был обнаружен в грудном молоке ни у одной из матерей с подтвержденным диагнозом/подозрением на заражение COVID-19. Маловероятно, что вирус передается через грудное молоко, сцеженное матерью с подтвержденным диагнозом/подозрением на заражение COVID-19.
10. Если мать с подтвержденным диагнозом/подозрением на заражение COVID-19 сцеживает молоко для своего ребенка, необходимы ли дополнительные меры при обращении с молокоотсосом, емкостями для хранения молока или посудой для кормления?
Даже если не учитывать фактор заражения COVID-19, молокоотсосы, емкости для хранения молока и посуда для кормления нужно надлежащим образом мыть после каждого применения.
- Мойте молокоотсос/ емкости после каждого использования с жидким мылом, например. жидкостью для мытья посуды и в теплой воде. После этого, промывайте их горячей водой в течение 10-15 секунд.
- Некоторые детали молокоотсоса можно положить в верхнюю полку посудомоечной машины (если имеется).
 Прежде чем делать это, ознакомьтесь с руководством по эксплуатации.
Прежде чем делать это, ознакомьтесь с руководством по эксплуатации.
11. Если мать с подтвержденным диагнозом/ подозрением на заражение COVID-19 не может кормить грудью или сцеживать грудное молоко, можно ли рекомендовать привлечь кормилицу?
Привлечение кормилицы может быть приемлемым вариантом в зависимости от восприятия этой возможности матерями/семьями, национальных руководств, культурной приемлемости, наличия кормилиц и услуг по поддержке матерей /кормилиц.
- В местах распространения ВИЧ, будущие кормилицы должны проходить консультирование и экспресс-тестирование на ВИЧ в соответствии с национальными рекомендациями, если таковые имеются. При отсутствии тестирования, если это возможно, необходимо провести оценку риска заражения ВИЧ. Если оценка/консультирование по риску ВИЧ-инфекции невозможна, обеспечьте кормилице помощь и поддержку. Предоставьте консультации по предотвращению передачи ВИЧ-инфекции во время грудного вскармливания.
- Приоритетный доступ к услугам кормилиц должен быть у самых маленьких младенцев.

12. Если мать с подтвержденным диагнозом/подозрением на заражение COVID-19, не может кормить грудью из-за тяжести болезни или из-за другой болезни, когда она сможет снова начать грудное вскармливание?
Мать может начать кормить грудью, когда она почувствует себя для этого достаточно хорошо. Не существует установленного временного интервала ожидания после подтверждения диагноза/возникновения подозрений на заражение COVID-19. Нет доказательств того, что грудное вскармливание меняет клиническое течение COVID-19 у матери.
Матери необходимо оказывать поддержку в поддержании ее общего состояния здоровья и питании, чтобы обеспечить полное выздоровление. Она также должна получить помощь, чтобы начать грудное вскармливание или возобновить выработку молока.
13. Зависят ли рекомендации по кормлению детей грудного и раннего возраста от результатов анализов на COVID-19?
Результаты анализов на COVID-19 не имеют прямого влияния на принятие решений о кормлении детей грудного и раннего возраста.
Однако, подтвержденный диагноз COVID-19 означает, что мать должна соблюдать надлежащие рекомендуемые правила гигиены в течение периода, когда она может быть заразной, то есть в течение симптоматического периода или в течение 14 дней после появления симптомов, в зависимости от того, какой период длится дольше.
14. Рекомендуется ли, чтобы кормящие матери с подтвержденным диагнозом/ подозрением на заражение COVID-19, дополнительно давали ребенку детскую молочную смесь?
Нет. Если у матери подтвержденный диагноз/подозрение на заражение COVID-19 и она кормит грудью, нет необходимости дополнительно давать ребенку детскую молочную смесь. Дополнительно предоставляемая молочная смесь снизит выработку молока. Матери, которые кормят грудью, должны получать консультации и поддержку по соблюдению правильного положения ребенка и захвата груди для обеспечения достаточной выработки молока. Матери должны получать консультации о кормлении по требованию и определении нехватки молока, а также о том, как реагировать на сигналы наступления голода и времени кормления своих детей, чтобы увеличить частоту грудного вскармливания.
15. Каков основной посыл для матери, которая хочет кормить грудью, но боится заразить ребенка COVID-19?
В рамках консультирования следует отметить тревогу матери или семьи по поводу COVID-19 и в ответ сообщить следующие факты:
- Грудное вскармливание и контакт «кожа-к-коже» значительно снижают риск смерти новорожденных и детей младшего возраста и обеспечивают немедленные и пожизненные преимущества для их здоровья и развития. Грудное вскармливание также снижает риск рака груди и рака яичников для матери.
- Новорожденные и младенцы подвержены низкому риску заражения COVID-19. Среди немногих случаев подтвержденного заражения COVID-19 у детей младшего возраста, большинство испытывали только легкие симптомы или у них было бессимптомное течение заболевания.
- Многочисленные преимущества грудного вскармливания существенно перевешивают потенциальные риски передачи вируса и заболевания, обусловленного COVID-19.
- Активный вирус COVID-19 не был обнаружен в грудном молоке матерей с подтвержденным диагнозом/подозрением на заражение COVID-19, и пока нет никаких доказательств того, что вирус передается при грудном вскармливании.

16. Если у матери подтвержден диагноз/подозревается заражение COVID-19, не является ли детская молочная смесь безопаснее для младенцев?
Нет. Всегда существуют риски, связанные с кормлением молочной смесью новорожденных и детей грудного возраста во всех условиях.
Риски, связанные с кормлением детской молочной смесью, возрастают всякий раз при ухудшении условий дома и в сообществе, например, при ограничении доступа к медицинским услугам, если ребенок плохо себя чувствует / ограничении доступа к чистой воде / затруднении или возможном прекращении доступа к поставкам детской молочной смеси, при финансовой недоступности и отсутствия устойчивости доступа к смеси.
Многочисленные преимущества грудного вскармливания существенно превосходят потенциальные риски передачи вируса и болезни, обусловленной COVID-19.
17. В течение какого периода времени актуальны рекомендации ВОЗ по грудному вскармливанию и COVID-19?
Рекомендации по уходу за детьми грудного возраста и их и кормлению матерями с подтвержденным диагнозом/подозрением на заражение COVID-19 относятся к периоду, когда она может быть заразной, то есть, когда у нее есть симптомы или через 14 дней после появления симптомов, в зависимости от того, какой период длится дольше.
18. Почему рекомендации для матерей с подтвержденным диагнозом/подозрением на заражение COVID-19 и их детей отличаются от рекомендаций по социальному дистанцированию для населения в целом?
Рекомендации для взрослых и детей старшего возраста по соблюдению социального дистанцирования направлены на сокращение контакта с людьми, зараженными COVID-19 и не имеющими симптомов, и предупреждение возможного распространения вируса. Эта стратегия сократит общее распространение COVID-19 и число взрослых с более тяжелым течением болезни.
Целью рекомендаций по уходу за детьми грудного и раннего возраста и их кормлению, если у их матери подтвержден диагноз/есть подозрения на заражение COVID-19, является обеспечение их выживаемости, улучшение состояния здоровья и развитие новорожденных и младенцев в течение всей жизни.
В этих рекомендациях рассматриваются вероятность и потенциальные риски заражения детей раннего возраста COVID-19, а также риски серьезных заболеваний и смерти, если дети не находятся на грудном вскармливании или если детская молочная смесь используется ненадлежащим образом, а также защитный эффект грудного вскармливания и контакта «кожа-к-коже».
В целом, дети подвержены низкому риску инфицирования COVID-19. Среди малого числа случаев подтвержденного заражения COVID-19 среди детей, у большинства были только легкие симптомы или бессимптомное течение заболевания. Многочисленные преимущества грудного вскармливания существенно превышают потенциальные риски передачи вируса и заболевания, связанного с COVID-19.
19. Можно ли медицинским учреждениям принимать бесплатные поставки детской молочной смеси для младенцев матерей с подтвержденным диагнозом/ подозрением на заражение COVID-19?
Нет. Нельзя запрашивать или принимать пожертвования детской молочной смеси. При необходимости, смесь необходимо приобретать на основании оценки потребностей. В пожертвованиях молочной смеси, как правило, присутствует смесь различного качества, неправильного типа, она поставляется непропорционально нужному количеству, с неправильной информацией на этикете, не сопровождается необходимым пакетом для осуществления ухода, распределяется без разбора, не нацелена на тех, кто в ней нуждается, не является устойчивой, и требует чрезмерного времени и ресурсов для снижения рисков.
20. Почему рекомендации ВОЗ по контакту матери/младенца и грудному вскармливанию для матерей с подтвержденным диагнозом/подозрением на заражение COVID-19 отличаются от рекомендаций некоторых национальных и профессиональных организаций?
Рекомендации ВОЗ относительно контакта между матерью и младенцем и грудного вскармливания основаны на полноценном учете не только рисков заражения младенца COVID-19, но также и рисков серьезных заболеваний и смертности, связанных с отсутствием грудного вскармливания или неправильным использованием детской молочной смеси, а также защитного эффекта контакта «кожа-к-коже» и грудного вскармливания.
Рекомендации других организаций могут быть направлены только на предотвращении распространения COVID-19 без полноценного учета важности контакта «кожа-к-коже» и грудного вскармливания.
Оговорка
Источником ответов на вопросы в этом документе являются публикации ВОЗ и Оперативное руководство Межведомственной рабочей группы по кормлению детей грудного и раннего возраста при чрезвычайных ситуациях. Временное руководство ВОЗ было разработано глобальной сетью клинических врачей и клиническими врачами, которые лечили пациентов с ТОРС, MERS или тяжелым гриппом, или с COVID-19.
Временное руководство ВОЗ было разработано глобальной сетью клинических врачей и клиническими врачами, которые лечили пациентов с ТОРС, MERS или тяжелым гриппом, или с COVID-19.
Если у вас есть вопросы, пожалуйста, присылайте их на адрес: [email protected], указав в теме сообщения «клинический вопрос по COVID-19».
Успокоительные при кормлении комаровский. Осторожность в период грудного вскармливания. Успокоительный препарат Персен
Успокоительное для кормящих мам применяется при физическом, эмоциональном или поведенческом изменениях. Они происходят после рождения ребенка и часто являются нарушением психического состояния. Синдром наблюдается приблизительно у 15% женщин, в большинстве случаях – у рожавших впервые. Как маме помочь самой себе в этой ситуации?
- Хандра – нормальное состояние психики после перемен в укладе жизни, связанных с рождением малыша. Женщина испытывает перепады настроения, становится плаксивой.
У нее возникают чувства одиночества, возбуждения, нетерпимости и раздражения. Такое состояние психики обычно длится до нескольких недель и не требует лечения.
- Депрессия появляется не сразу. Ее первые симптомы могут наблюдаться через 2–3 недели или даже спустя месяцы после родов. Причем, необязательно первых. Женщина испытывает такие же чувства, как и при хандре, только более обостренные. Она не в состоянии выполнять текущие дела, что уже является поводом для посещения врача. Если вовремя не обратиться к специалисту и не начать лечение, болезнь может прогрессировать и продолжаться несколько лет.
- Психоз – самое тяжелое психическое расстройство, которому подвержены молодые мамы. Болезнь носит неожиданный характер и поражает женщин в первые три месяца после родов. Находясь в этом состоянии, она путает реальную жизнь и вымышленный мир, дезориентируется. Ее сон нарушается, она становится злой, раздражительной. Появляются странности в поведении, что может нанести вред ей самой и окружающим.
 Редко наблюдаются галлюцинации. При психозе врачебная помощь необходима. Иногда больная нуждается в стационарном лечении, ведь 5% психозов заканчивается самоубийством или убийством ребенка.
Редко наблюдаются галлюцинации. При психозе врачебная помощь необходима. Иногда больная нуждается в стационарном лечении, ведь 5% психозов заканчивается самоубийством или убийством ребенка.
Специалисты считают, что при кормлении грудью ребенка седативные средства можно применять лишь в крайних случаях. Но нельзя забывать о себе и своих интересах. Существуют психологические техники, оказывающие эффект наравне с популярными средствами. Это:
- полноценное питание и сон – очень важные условия для нормального психологического состояния;
- выделение большего времени исключительно для себя. Можно сходить в кино, прогуляться, посмотреть любимый фильм;
- разделение обязанностей по уходу за ребенком со своими родными;
- выражение своих эмоций. Нужно не сдерживать в себе обиды, высказывать своим близким тревоги. Можно плакать, если в этом есть необходимость;
- участие в событиях семьи. Нельзя заниматься исключительно ребенком.
Важно! Если психическое состояние не приходит в норму, необходимо обратиться за помощью к психологу, психотерапевту или психиатру.
Эти специалисты помогут справиться с недугом и посоветуют, какие успокаивающие средства можно применять при грудном вскармливании в конкретном случае.
Побочные эффекты
Прием любого успокоительного лекарственного средства при грудном вскармливании требует одобрения врача. Кроме того, необходимо самостоятельно внимательно прочитать аннотацию к препарату.
Может смутить, что в некоторых инструкциях отсутствует информация об их безопасности при кормлении грудью. Это объясняется отсутствием данных, ведь именно на этой категории женщин исследования действия средства не проводились. Исходя из логики, эти лекарства они не могут нанести вреда ребенку, но иногда могут вызвать нежелательные эффекты:
- лекарственные средства длительное время не приносят ожидаемого результата;
- происходит усугубление болезни;
- снижается лактация;
- появляется аллергия у малыша или матери;
- нарушается пищеварение у ребенка;
- у крохи нарушается сон, он постоянно плачет и капризничает.

Важно! Если при применении успокаивающего средства возник один из симптомов, принимать его далее нельзя.
Употребление каждого препарата при грудном вскармливании надо начинать с небольших дозировок. Так можно избежать побочных эффектов и выяснить, какие из них наиболее эффективны в конкретной ситуации.
Успокаивает природа
Помощь фармакологов
- Таблетки глицина убирают угнетенность и подавленность, способствуют нормализации сна, успокаивают. Применяется три раза в течение дня. Назначается даже грудничкам, так как противопоказаний у него нет.
- Сироп новопассит (Ново-пассит) способен снять нервные напряжения и нормализовать сон. Препарат изготовлен с использованием валерианы, боярышника, мелиссы, хмеля, зверобоя, пассифлоры и бузины. В инструкции к Новопасситу запрещается его применение во время кормления ребенка грудью, однако отрицательное воздействие на ребенка не выявлено. Новопассит можно принимать не более одной чайной ложке три раза в день.

- В Персен входят: экстракт валерианы, пустырник, мята перченая. Инструкцией Персен не рекомендован во время вскармливания малыша, однако многие специалисты назначают данный препарат в период послеродового отклонения психики.
- Алора выпускается в виде таблеток или сиропа. Является гомеопатическим препаратом, снимает стрессовое состояние, бессонницу, неврозы. Рекомендуется одна таблетка или чайная ложка в день. Данных о препарате нет. Специалисты считают его теоретически безопасным.
- Нервохель – гомеопатический препарат, снижающий нервное напряжение и возбудимость, способствует хорошему сну. Можно принимать по одной таблетке три раза в день. Отрицательного воздействия на ребенка не имеет.
Данные лекарственные средства не оказывают мгновенного эффекта. Лечение может занять длительное время.
Если вы счастливая мама, особенно первенца, то после его рождения вам может потребоваться психологическая помощь. Да-да, не все так радужно, как представлялось. Ведь ангельское терпение, стрессоустойчивость, железные нервы, круглосуточная работоспособность, выносливость и самоотверженность — это пока не про вас. Когда нет под рукой опытного психолога, то посильную помощь может оказать успокоительное средство. И снова заковырка, вносящая беспокойство — а можно ли, и какое, если малыш кормится грудью?
Признаки «ненормальности» и какие из них еще можно вылечить успокоительными
У многих женщин после родов проявляются нервные расстройства — различные неврозы, психозы и депрессии. С чем это связано? Зачастую новоиспеченная мама в первые недели, и даже месяцы после родов находится в состоянии повышенной тревоги за ребенка, наслушавшись и начитавшись о синдроме внезапной младенческой смерти и других новорожденных «страшилок». Тревожность лишает нормального сна, женщина то и дело проверяет ребенка, прислушиваясь к его дыханию.
На этой почве появляются навязчивые и бредовые идеи, способствующие неадекватному поведению, психоэмоциональной и физической усталости. Нередко психотическим расстройствам предшествуют тяжелые роды со значительной кровопотерей, оперативные вмешательства, ведущие к повышенной слабости, нарушениям сна, борьба за жизнь слабого и недоношенного ребенка.
Нередко психотическим расстройствам предшествуют тяжелые роды со значительной кровопотерей, оперативные вмешательства, ведущие к повышенной слабости, нарушениям сна, борьба за жизнь слабого и недоношенного ребенка.
Усугубляется такое состояние отсутствием взаимопонимания и поддержки в семье, что не такая уж и редкость после рождения малыша.
У женщины складывается впечатление, что всю ответственность за ребенка несет она одна на своих хрупких плечах, что приводит в состояние глубокого отчаяния и к нервным срывам.
Если не получается самостоятельно справиться с неврозом, то запросто можно оказаться в рядах пациентов психиатрического диспансера — не исключено появление таких состояний, как маниакально-депрессивный психоз и даже шизофрения. Если вы вместо радости пребываете в постоянно мрачном расположении духа и отмечаете у себя какие-либо признаки невротических расстройств, то необходимо как можно скорее выбираться из этой затягивающей бездны, чтобы не навредить ни себе, ни ребенку.
Можно ли принимать мезим молодым мамам при грудном вскармливании
Первые «звоночки», говорящие о том, что с нервной системой не все в порядке — это постоянное чувство опасности и беспричинной тревоги, бессоница или наоборот, чрезмерная сонливость. Мало кто обращает внимание на эти симптомы и своевременно обращается за помощью, списывая их на банальную усталость.
Далее появляются перепады настроения, раздражительность, обидчивость, слезы по любому незначительному поводу и приступы страха. Крайние проявления невроза — нарушение памяти, неуверенность в себе и своих действиях, замкнутость и агрессивность, зацикленность на чем-то одном. Невроз в некоторых случаях можно почувствовать и физически — он сказывается головной болью, болью в сердце, желудке и т.д.
Невротические расстройства при правильном подходе легче вылечить, чем психозы и депрессии. В случае с неврозами назначаются успокоительные препараты, витамины и общеукрепляющие средства. Обязательно выясняется причина, повлекшая такое расстройство и проводится работа по ее устранению — беседами, аутогенными тренировками (самовнушением), гипнозом. Психозы и депрессии лечатся более серьезными лекарствами — нейролептиками, транквилизаторами и антидепрессантами, несовместимыми с грудным вскармливанием.
Психозы и депрессии лечатся более серьезными лекарствами — нейролептиками, транквилизаторами и антидепрессантами, несовместимыми с грудным вскармливанием.
Какие успокоительные можно пить кормящим женщинам
Когда вы в самом начале пути в никуда, то привести в равновесие расшатавшуюся нервную систему и заодно выспаться, что немаловажно для обретения равновесия, можно успокоительными средствами. Обязательно найдите причину своего затянувшегося «плохого настроения». Если устранить ее невозможно, то попытайтесь изменить к ней отношение. Иначе успокоительные дадут непродолжительный эффект, и все повторится сначала.
Итак, условно разрешенные успокоительные средства при грудном вскармливании, это мягкие седативные (успокаивающие) средства, которые уменьшают эмоциональное напряжение без снотворного эффекта, но за счет своего успокоительного действия облегчают погружение в естественный, более глубокий сон. У них мало побочных эффектов, поэтому их можно с осторожностью пить при кормлении грудью.
Препарат ибупрофен является при грудном вскармливании наилучшим и безопасным
Под осторожностью подразумевается первая проба в количестве, ниже рекомендованного в инструкции к препарату. Если в течение 2 суток после приема у ребенка не возникло поноса, аллергических реакций и других поводов для беспокойства, то повторить прием следует в дозировке, не превышающей предписанную, и снова понаблюдать за малышом. Если все нормально, то выбранное успокоительное средство можно пить с минимальным риском для малыша.
К таким седативным средствам относятся растительные и комплексные препараты, в основе которых также натуральные компоненты. Действие их не моментальное, и ощутить эффект от их применения можно только при регулярном и длительном приеме.
Какие седативные, или успокоительные средства можно? Корень валерианы — всем известная валерьянка, пустырник, мята, травяные успокоительные чаи. Из комплексных популярно такое успокоительное для кормящих мам, как персен. В составе персена валериана, мелисса и перечная мята. И хотя в инструкции к препарату период грудного вскармливания относится к противопоказаниям, употребление его кормящей мамой возможно при отсутствии явных реакций у малыша с соблюдением описанных выше предосторожностей в приеме.
Также при грудном вскармливании возможен прием новопассита, но только при назначении и под контролем врача. В его состав также входят растительные компоненты — валериана, мелисса и еще 5 трав, и необходимо проверять индивидуальную переносимость как кормящей мамы, так и ребенка на грудном вскармливании.
Еще одно успокоительное средство, разрешенное кормящим мамам — глицин. Но нужно иметь в виду, что в некоторых случаях, как показывает практика, препарат имеет обратный эффект. Если ребенок на грудном вскармливании проявляет повышенную возбудимость, то от его приема лучше отказаться.
Если ничего из вышеперечисленного не помогает, то не расхлебывайте свою проблему единолично и постарайтесь посетить невролога или психолога. Какой именно препарат подойдет, должен решать специалист. Возможно, вам назначат более сильный, или предложат альтернативные немедикаментозные средства. Чтобы проверить совместимость с грудным вскармливанием назначенного препарата и степень риска для ребенка, советуем сайт http://www.e-lactancia.org.
Возможно, вам назначат более сильный, или предложат альтернативные немедикаментозные средства. Чтобы проверить совместимость с грудным вскармливанием назначенного препарата и степень риска для ребенка, советуем сайт http://www.e-lactancia.org.
Можно ли принимать супрастин маме при грудном вскармливании и как это может отразиться на ребенке
Подавляют ли выработку грудного молока успокоительные средства?
Существует мнение, что мята, входящая в состав персена, успокоительных чаев и других натуральных препаратов, подавляет лактацию. Вопрос спорный, так как сравнением количества вырабатываемого грудного молока до и после употребления мяты никто не занимался, что вообще технически сложно выполнить. И кормящие мамы полагаются исключительно на свои субъективные ощущения, ведь у ребенка не спросишь, а беспокоиться он может и по другим причинам. С другой стороны, присутствующая в персене мелисса, являющаяся разновидностью мяты, напротив способствует лучшей выработке грудного молока.
Успокаивающие средства не действуют на нервную систему избирательно, а оказывают общеугнетающее влияние на ЦНС.
Они либо усиливают процессы торможения в головном мозге, либо снижают процессы возбуждения.
Рождение малыша кардинально меняет жизнь. На протяжении девяти месяцев женщина готовится морально к появлению на свет долгожданного ребенка. Однако очень часто этого времени не хватает, чтобы полностью осознать, сколько внимания потребует новорожденный.
Одновременно продолжаются гормональные перестройки в женском организме, что, безусловно, влияет на эмоциональное состояние. Усталость после девяти месяцев вынашивания, ожидание, процесс родов и дальнейший уход за малышом изматывают даже самых стойких представительниц прекрасного пола. Неудивительно, что порой раздражительность, нервозность и плохое настроение становятся их главными друзьями.
Прежде чем выбирать успокоительное для кормящих мам, давайте попробуем разобраться в причинах такого состояния и рассмотрим альтернативные варианты решения проблемы.
Послеродовая депрессия
Многие молодые мамы вспоминают с улыбкой первые месяцы жизни ребенка, другие скучают по своему животику и счастливому периоду беременности — все люди разные, и реакции, соответственно, могут отличаться.
После родов примерно 10-15% женщин пытаются справиться с депрессивным состоянием, но лишь у 3% диагноз “послеродовая депрессия” подтверждается врачом, после чего назначается соответствующее лечение. В этом случае только успокоительные средства для кормящих мам уже не помогут, а иногда и вовсе неизбежна и госпитализация.
Симптомы и влияние внешних факторов
Очень важно не стесняться обращаться за квалифицированной помощью, если вы заметили у себя наличие следующих симптомов:
Отсутствие сил,
Чувство грусти и печали,
Тревога с приступами паники, головной боли и учащением сердцебиения,
Бессонница,
Нарушение аппетита,
Плаксивость,
Чувство одиночества,
Подавленное настроение.
В таком состоянии девушки и женщины очень часто испытывают стыд и считают себя плохими матерями, потому как в полной мере не могут ощутить радость от рождения малыша.
Усиление негатива
Немаловажную роль играют факторы (психологические, социальные, межличностные), которые способны усугубить состояние:
Слабая поддержка со стороны мужа и семьи,
Тяжелое течение беременности,
Осложнения во время родов,
Низкий социально-экономический статус,
Возраст старше 40 лет,
Алкоголизм,
Отсутствие постоянного места работы или полное ее прекращение в начале беременности,
Склонность к депрессивному состоянию.
Не сомневайтесь, что послеродовая депрессия вредит не только вам, но и малышу. Необходимо срочно обратиться к врачу и узнать, какие успокоительные можно пить кормящим матерям.
В нашей стране, к сожалению, нечасто выявляют это заболевание. У женщины, страдающей депрессией, отсутствует интерес к взаимодействию с малышом, в котором он так нуждается. Такие детки буквально “впитывают с молоком” склонность к состояниям повышенной тревожности, страдают от низкой самооценки и испытывают затруднения в выражении чувств.
Как помочь?
Первые месяцы с новорожденным — это период отсутствия полноценного сна. Некоторые дети отличаются беспокойным состоянием. Боли в животике, запоры, изменение погоды — все это сильно влияет на их настроение.
Уход за ребенком, стирка, приготовление еды и другие женские обязанности отнимают немало времени, и мы совсем забываем про себя. Проходя мимо зеркала, отмечаем далеко не стройную фигуру, мешки под глазами и “что-то непонятное на голове”. Где же взять позитивный настрой?
Первое, что надо сделать, это взять себя в руки. Не спешите бежать в аптеку и сметать с полок все успокоительные препараты для кормящих мам. Попробуйте сначала обойтись без лекарств.
Своими силами
Вот несколько простых способов, которые помогут без медикаментов улучшить настроение и вспомнить про себя любимую:
- Обращаемся за помощью. Да, вы стали мамой, но это не значит, что уход за ребенком целиком лежит на ваших хрупких плечах. Папа, бабушки и дедушки, тети, дяди и другие родственники — привлекайте всех, кто готов вам помочь.
В конце концов, прогулка на свежем воздухе не требует особого умения в обращении с младенцем.
- Больше отдыхаем. Стирка, уборка и приготовление еды — вещи, конечно, важные. Но, выбирая между двумя часами сна и пылесосом, лучше остановиться на первом. Если у вас серьезный недостаток сна, то ложитесь вместе с малышом.
- Вспоминаем себя до беременности. Чем вы любили заниматься, пока не узнали, что скоро станете мамой? Хобби, занятия спортом, встречи с друзьями или шопинг — не мучайтесь угрызениями совести и хотя бы пару раз в месяц уделите время себе.
- Поход к доктору. В различных источниках имеется немало информации про успокоительное для кормящих мам, но мы призываем обращаться к профессионалам, особенно если дело касается более серьезных препаратов-антидепрессантов. Не стесняйтесь беспокоить врача, ведь мама у малыша одна, и она должна быть здорова.
Чай
Практически все успокоительные средства для кормящих мам есть в свободной продаже. Наибольшей популярностью пользуются травяные сборы, которые не только приводят в порядок нервную систему, но положительно влияют на лактацию. Ароматный напиток с семенами укропа, тмином, фенхелем, ромашкой или анисом благотворно скажется и на пищеварении карапуза.
Наибольшей популярностью пользуются травяные сборы, которые не только приводят в порядок нервную систему, но положительно влияют на лактацию. Ароматный напиток с семенами укропа, тмином, фенхелем, ромашкой или анисом благотворно скажется и на пищеварении карапуза.
Вы можете приобрести сбор в аптеке или обратить внимание на успокоительный чай для кормящих мам от одного из производителей детского питания. Два вида напитков представлено у российского бренда “Бабушкино лукошко”. Например, “Чай с анисом”, в составе которого есть анис, тмин, клевер, крапива, мелисса и фенхель.
Похожий набор компонентов в напитках от немецкой марки HIPP. Единственный недостаток — гранулированный чай содержит сахар. Это улучшает вкус травяного сбора, но не всегда идет на пользу.
Итак, теперь мы точно знаем, какое успокоительное можно кормящим матерям.
Проверенный метод
К сожалению, не всегда регулярного чаепития бывает достаточно, чтобы обрести гармонию и спокойствие. Многие девушки и женщины по совету врачей отдают предпочтение проверенному средству — валерьянке. Она успешно справляется с легкими расстройствами психики, имеет минимальное количество побочных эффектов и не влияет на качество грудного молока.
Она успешно справляется с легкими расстройствами психики, имеет минимальное количество побочных эффектов и не влияет на качество грудного молока.
Традиционно препарат выпускается в двух формах:
Успокоительные таблетки.
Для кормящих мам категорически запрещен прием капель. Конечно, они работают гораздо быстрее, однако содержание спирта все же внушает опасения. Еще один вариант — самостоятельно заваривать корень валерианы.
Как влияет?
Прием препарата должны контролировать сразу два специалиста: педиатр и лечащий врач молодой мамы. На фоне употребления валерьянки может измениться состояние малыша — увеличивается время сна или наблюдается расслабленность и вялость при сосании.
Валериану не следует принимать гипотоникам: давление снижается еще больше, что может привести к вялости, слабости и потере сознания. При индивидуальной непереносимости у женщины появляется аллергическая реакция, в редких случаях наблюдается обратный эффект — нарушение сна или нервное перевозбуждение.
Считается, что валерьянка — не самое действенное успокоительное для кормящих мам. Очень часто врачи назначают ее вместе с другими препаратами, о которых мы поговорим далее.
Пустырник
Многие успокоительные для кормящих матерей выпускаются на основе натуральных компонентов. Например, пустырник, который представлен в трех формах:
Таблетки
Фильтр-пакеты для заваривания
Спиртовая настойка (противопоказана при лактации)
Когда вам поможет пустырник:
- При бессоннице. Переутомление, внутренние переживания и гормональные перестройки иногда мешают нормально отдохнуть. У новоиспеченной мамы не так много драгоценного времени. При регулярном применении пустырник непременно наладит ваш сон.
- При повышенном артериальном давлении. В период лактации нервное возбуждение и головные боли “сдаются без боя” благодаря пустырнику.
- При затрудненном дыхании и тахикардии. Частое ношение ребенка на руках или поднятие коляски иногда сбивает сердечный ритм.

«Глицин»
Всем известный препарат “Глицин” — еще один ответ на вопрос, какие успокоительные можно кормящим. Это белковая аминокислота, которая легко усваивается нашим организмом.
Спектр применения достаточно большой:
Регулирование обмена веществ,
Снятие переутомления и психоэмоциональной нагрузки,
Снижение возбудимости и нервозности,
Повышение умственной работоспособности,
Нормализация ритмов сна.
Препарат имеет накопительный эффект (курс лечения — 2-4 недели), поэтому его прием обязательно должен проходит под контролем лечащего врача. Иногда “Глицин” назначают новорожденным при беспокойном сне, поэтому незначительное количество вещества, попадающее через молоко, вреда не принесет.
«Персен»
Многие считают, что “Персен” — хорошее успокоительное для кормящих мам. Одним из главных преимуществ является натуральный состав, в котором присутствуют экстракты валерианы, мелиссы лекарственной и мяты перечной.
Несмотря на мяту, которая может оказать влияние на процесс грудного вскармливания, специалисты рекомендуют препарат как успокоительное для кормящих мам.
“Персен” показан при следующих состояниях:
Бессонница,
Повышенная нервная возбудимость,
Раздражительность.
Препарат не накопительного действия, успокаивает уже через полчаса после приема. Не влияет на способность управлять автомобилем.
Принимать или нет?
Иногда отдушиной становится одиночество. Полчаса тишины, расслабляющая ванна с добавлением эфирных масел или прогулка на свежем воздухе — все это поможет немного снять напряжение, отвлечься и привести мысли в порядок. Попросите мужа сделать легкий массаж или просто проведите время вдвоем.
Молодые мамы изо всех сил стараются сохранить грудное вскармливание. В этот период прием каких-либо препаратов, пусть даже на растительной основе, нежелателен. Но если вы чувствуете, что живете на пределе, то целесообразно обратиться к специалисту. Грамотный врач оценит ваше эмоциональное состояние и подберет подходящее успокоительное средство.
Помните, что многие девушки и женщины сталкиваются с проблемами в первые месяцы материнства. Обычно мы стыдимся своей слабости и стесняемся просить помощь даже у родных людей, но в одиночку справиться с проблемами очень сложно. Только спокойная и счастливая мама может в полной мере дарить ласку и любовь своему малышу.
Обычно мы стыдимся своей слабости и стесняемся просить помощь даже у родных людей, но в одиночку справиться с проблемами очень сложно. Только спокойная и счастливая мама может в полной мере дарить ласку и любовь своему малышу.
Период грудного вскармливания связан с большим количеством запретов – как среди продуктов, так и в приеме лекарственных препаратов. После родов организм долго приходит в нормальное состояние, внутренние системы работают в усиленном режиме. Дает о себе знать и усталость. Часто женщина находится в сомнениях, какие успокоительные можно принимать. Могут быть и головные боли. Самым популярным средством от боли является Цитрамон. Перед использованием нужно разобраться, а можно ли принимать Цитрамон при грудном вскармливании.
Бессонные ночи, волнение за новорожденного ребенка, проблемы в семье, послеродовая депрессия – все это становится причиной появления болей в голове у мамы. Какие же препараты можно использовать для снятия боли? Все обезболивающие при грудном вскармливании лекарства следует принимать с осторожностью, к их числу относится и Цитрамон.
В состав препарата Цитрамон входят такие компоненты, как аспирин, фенацетин, кофеин. Поэтому при кормлении грудью анестезия данным лекарством должна быть исключена, чтобы избежать негативного воздействия на организм малыша.
Цитрамон при грудном вскармливании может провоцировать патологические изменения в слизистой желудка и кишечника самой женщины, расстройство стула и аллергические реакции у ребенка. Негативно влияет на нервную систему, ребенок становится капризным, раздражительным, плохо спит.
Аспирин (ацетилсалициловая кислота) противопоказан кормящим женщинам, а также детям до 15 лет. Препарат плохо влияет на свертываемость крови и слизистую оболочку органов пищеварения. Кофеин негативно влияет на нервную систему мамы и ребенка: нарушается сон, появляется повышенная возбудимость.
Анестезия с помощью Цитрамона может вызвать и ряд других нежелательных влияний на организм ребенка: тошноту, частые, обильные срыгивания, отказ от грудного молока, изменение состава крови, нарушение работы органов пищеварения.
Анальгин снимает боль и воспаление, понижает температуру. Анальгин при грудном вскармливании нужно принимать с осторожностью, особенно в первые месяцы. В прилагаемой инструкции прописано предупреждение о том, что препарат запрещен к применению у детей до 3 месяцев. Анальгин быстро растворяется в воде, поэтому сразу проникает в грудное молоко.
Часто, если женщина выпила Анальгин и покормила ребенка грудью, через некоторое время у него наблюдается аллергическая реакция в виде сыпи и расстройства стула. Подобная реакция наблюдается на все лекарства, в состав которых входит анальгин.
Аспирин при грудном вскармливании достаточно быстро проникает в кровь и в грудное молоко. Та доза лекарства, которая проникает в организм малыша, становится причиной различных нарушений в работе органов.
Аспирин снижает свертываемость крови, становится причиной внутренних кровотечений, провоцирует гастрит и язву. Кроме того, он подавляет выработку ферментов в организме малыша, что сказывается на всем пищеварительном тракте. Прием лекарства может стать причиной развития астмы, аллергии и патологий почек и печени.
Прием лекарства может стать причиной развития астмы, аллергии и патологий почек и печени.
Аспирин можно пить одноразово. В этом случае вреда для организма мамы и ребенка не будет. Если терапия требует постоянного приема лекарства, то лучше отказаться на время от грудного кормления.
Нередко женщину беспокоит зубная боль при грудном вскармливании. Связано это с недостатком кальция, так как почти целый год организм отдавал все питательные вещества плоду. Поэтому так важно все 9 месяцев правильно питаться.
Лечение зубов может сопровождаться сильной болью, поэтому нужна местная анестезия.
Нельзя применять такие средства, как Лидокаин и Новокаин. Анестезия зубной боли может проводиться с помощью таких лекарств, как Дикаин и Ультракаин.
Любые лекарства можно принимать как средство первой помощи при сильной боли. Но при первой же возможности нужно обратиться к врачу. К самым безопасным таблеткам во время лактации относят Ибупрофен и Парацетамол. Их разрешено принимать при кормлении грудью. Они проникают в молоко в минимальном количестве.
Их разрешено принимать при кормлении грудью. Они проникают в молоко в минимальном количестве.
Многие препараты для снятия боли обладают противовоспалительным, жаропонижающим действием. Поэтому одно и то же средство используют, например, в лечении ОРЗ.
Что делать, если есть инфекция
Организм кормящей женщины, особенно в первое время после родов, становится подвержен различным инфекциям. Причем микроорганизмы могут попасть не только извне, дают о себе знать и хронические заболевания. В этом случае не обойтись без антибиотиков. Их должен выписывать только врач.
Врач может подобрать антибиотики, разрешенные в период грудного вскармливания , поможет разработать схему приема препаратов.
Некоторые антибиотики выводятся из организма уже через несколько часов, поэтому их прием можно осуществлять, например, вечером, после кормления.
Разрешенные при различных инфекционных заболеваниях антибиотики при грудном вскармливании.
- Пенициллины: Ампициллин, Амоксициллин.
 У детей на данные препараты редко развивается аллергическая реакция в виде сыпи, может быть несильное расстройство стула в виде поноса.
У детей на данные препараты редко развивается аллергическая реакция в виде сыпи, может быть несильное расстройство стула в виде поноса. - Цефалоспорины: Цефазолин, Цефтриаксон, Цефепим. Они в незначительных дозах проникают в кровь, не вызывая отравления организма. У ребенка в ответ может возникнуть дисбактериоз и снизиться выработка витамина К.
- Макролиды: Эритромицин, Азитромицин. Назначение антибиотиков данного ряда происходит в том случае, если предыдущие лекарства не помогают или есть аллергия на них. Данные препараты назначают в крайних случаях и только, когда присутствует опасность для здоровья мамы и ребенка.
Чтобы определить, какие лекарства кормящей маме можно, врач должен выяснить, какое состояние здоровья у ребенка, с каким весом он родился и на каком сроке. Если ребенок родился раньше срока, то любой антибиотик будет опасен для его здоровья, и от кормления грудью следует отказаться на время лечения.
Если у ребенка аллергия или патологические изменения, например, в работе сердца или почек, то и в этом случае о кормлении грудью во время лечения стоит забыть.
Возраст малыша тоже играет роль в выборе антибактериальной терапии. До 6 месяцев риск развития побочных эффектов велик, после полугодовалого возраста он снижается, и список препаратов, которые можно пить, расширяется.
Как привести нервы в порядок
После родов в большинстве случаев женщину преследует послеродовая депрессия. Развиваться она может в результате изменений гормонального фона, ритма жизни. Советы и вмешательства других, более опытных родственников, зарождают в женщине неуверенность в своих силах.
Какое успокоительное при грудном вскармливании можно принять? Перед тем как пить лекарства, даже те, что на травах, нужно проконсультироваться у специалиста.
Какие препараты может прописать врач для улучшения работы нервной системы?
- Валерьянка изготавливается из корней и стеблей валерианы. В составе препарата аминокислоты, эфирные масла и дубильные вещества. Если превысить дозировку, то эффект будет обратный: возникает бессонница, нервозность.
 В небольших дозах разрешено пить валерьянку во время кормления грудью.
В небольших дозах разрешено пить валерьянку во время кормления грудью. - Пустырник нормализует работу сердца и сосудов, успокаивает нервную систему. В редких случаях может спровоцировать аллергию. Обладает медленным действием. Только к концу второй недели приема будет ощутим результат. При грудном вскармливании рекомендуется выбирать лекарство в форме таблеток (так как в настое содержится спирт, подавляющий выработку грудного молока), принимать в ограниченном количестве и не регулярно.
- Персен в своем составе имеет валериану, мелиссу и мяту. Лекарство способно снять напряжение, нормализовать сон, справиться с тревогой и беспокойством. Персен в редких случаях вызывает нежелательные реакции со стороны организма и в рекомендуемых дозах абсолютно безопасно для малыша. Однако следует учитывать, что мята перечная, которая входит в состав лекарства Персен, способна угнетать процесс лактации.
Период грудного вскармливания является важным этапом развития ребенка. Женщине следует бережно относиться к своему здоровью. Любая боль и инфекция неблагоприятно сказывается на лактации, а лекарства негативно воздействуют на работу органов малыша.
Любая боль и инфекция неблагоприятно сказывается на лактации, а лекарства негативно воздействуют на работу органов малыша.
Стресс, усталость и невозможность выспаться часто делают молодую маму нервной и раздражительной. Мы расскажем, какие успокоительные средства можно употреблять при , чтобы помочь кормящей маме и не навредить малышу.
Прежде чем говорить об успокоительных средствах для кормящих мам, давайте попробуем разобраться, почему женщины после родов часто становятся нервозными. Дело в том, что во время родов в организме женщины в огромном количестве выделяются эндорфины — гормоны счастья. Именно они запускают естественный механизм обезболивания и помогают женщине адаптироваться к своей новой роли — мамы, и способствуют тому, что она испытывает всепоглощающую любовь к своему ребенку.
Однако затем уровень эндорфинов возвращается в норму, и женщина ощущает так называемый «синдром отмены», что вызывает состояние угнетенности нервозности.
Лучшим лекарством в этом случае будет полноценный сон (если ребенок плохо спит ночью, спите с ним во время дневного сна, чтобы восполнить свою потребность в сне) и отдых (привлекайте к заботе о ребенке мужа, бабушку и других родственников, которые могут вам помочь). Также кормящая мама обязательно должна следить за своим рационом (не пропускайте завтраки, даже если вам кажется, что у вас на них нет времени) и много времени проводить на свежем воздухе (ребенку прогулки пойдут только на пользу).
Также кормящая мама обязательно должна следить за своим рационом (не пропускайте завтраки, даже если вам кажется, что у вас на них нет времени) и много времени проводить на свежем воздухе (ребенку прогулки пойдут только на пользу).
Если этого оказалось недостаточно, и вы все равно нуждаетесь в успокоительных средствах, выбирайте только те, которые можно употреблять при грудном вскармливании.
Их список очень невелик, ведь все, что принимает кормящая мама, попадает с грудным молоком маленькому ребенку. Рассмотрим, какие успокоительные средства можно при грудном вскармливании.
Успокоительные средства при грудном вскармливании: Травяные чаи
Успокоительные средства для кормящих мам: Травяные чаиМногие мамы считают, что травяные чаи — безопасное успокоительное средство, поэтому их можно употреблять так же, как обычный чай. Однако это не так. Лекарственные растения могут вызвать аллергическую раекцию и другие побочные эффекты у малыша, поэтому перед приемом любого травяного чая обязательно проконсультируйтесь у вашего врача. — именению лекарственных
— именению лекарственных
Также некоторые лекарственные травы могут отрицательно сказаться на выработке грудного молока. К примеру, такими свойствами обладает всеми любимая мята.
А вот вербена и фенхель не только помогут кормящей маме успокоиться, но и повысить лактацию.
Хорошее успокоительное средство при грудном вскармливании — чай из ромашки аптечной, крапивы и мелиссы. Соедените равные части этих трав и залейте кипятком (из расчета три чайных ложки трав на литр воды). Пейте чай на протяжении дня.
Успокоительные средства при грудном вскармливании: Валериана
Успокоительное средство при грудном вскармливании: ВалерианаДовольно часто кормящим мамам как успокоительное средство рекомендуют употреблять валериану. Это природное седативное средство, которое готовится из корней и стеблей валерианы. Лекарственное растение валериана содержит эфирные масла, аминокислоты и дубильные вещества. Его можно употреблять в виде таблеток или самостоятельно готовя настои из корней валерианы.
Прежде чем принимать валериану, обязательно проконсультируйтесь со своим врачом. Он назначит вам нужную дозировку, которую вам обязательно следует соблюдать, поскольку прием валерьянки в дозировке, которая превышает норму, усиливает нервозность и может вызвать бессонницу.
Максимальная суточная доза составляет не более 9 г лекарственного средства или 2 г сухого экстракта корня валерианы.
Длительность применения этого успокоительного средства также должна быть минимальной.
Успокоительные средства при грудном вскармливании: Пустырник
Успокоительное средство при грудном вскармливании: ПустырникОтличным успокоительным эффектом обладает настойка пустырника, однако при грудном вскармливании лучше выбирать это средство в таблетках или заваривать чай из пустырника, поскольку спирт, входящий в состав настойки, угнетает лактацию и негативно сказывается на нервной системе ребенка.
Также обратите внимание на то, что во время лактации нельзя употреблять Пустырник Форте.
Успокоительный эффект от приема пустырника происходит медленно, как правило, вы начнете замечать его не ранее третьей неделе приема.
Успокоительное средство при грудном вскармливании: ГлицинПри появлении повышенной нервозности врач может назначить кормящей маме лекарственный препарат Глицин. Он поможет нормализовать сон (при бессоннице), справиться со стрессом и улучшит настроение. В противпопоказаниях к этому препарату не указан период лактации. Однако самостоятельно принимать этот препврвт кормящим мамам все равно не стоит, поскольку исследования его влияния на организм ребенка не проводились.
Какие еще успокоительные средства кормящая мама может использовать при грудном вскармливании? Помимо перечисленных успокоительных средств успокоиться во время грудного вскармливания помогут различные гомеопатические составы, средства ароматерапии, травяные ванны и массажи.
С какого возраста детям можно смотреть телевизор?
Телевизоры есть в каждой квартире, до появления доступного интернета эта техника была единственным средством для развлечения и получения информации.
 Они довольно прочно вошли в нашу динамичную жизнь, и мы ежедневно смотрим новостные выпуски, фильмы, сериалы и познавательные передачи. Часто телевизор мы включаем просто ради фона, чтобы в комнате не было непривычно тихо, и вроде бы совершенно не обращаем на работающую технику внимания.
Они довольно прочно вошли в нашу динамичную жизнь, и мы ежедневно смотрим новостные выпуски, фильмы, сериалы и познавательные передачи. Часто телевизор мы включаем просто ради фона, чтобы в комнате не было непривычно тихо, и вроде бы совершенно не обращаем на работающую технику внимания.Когда в семье появляется новорожденный, вопрос о телевизоре должен встать довольно остро. Все мы понимаем, что работа этой техники может навредить малышу. Но многие родители, не желая перестраивать свои привычки, включают телевизор при младенце. Они мотивируют такое поведение нежеланием приучать ребенка к тишине и считают, что шум работающей техники и мелькающий на экране видеоряд никак не оказывают на него влияние. Но психологи, педиатры и окулисты иного мнения на этот счет.
Излучение
Несмотря на то, что производители техники утверждают, что от их изделий не исходит никакого излучения, оно все же есть. Ученые выяснили, что в среднем современные телевизоры выделяют 0, 2 рентгена в месяц. Исследования показали, что даже такое небольшое излучение пагубно отражается на состоянии живых организмов. Влияет на нас также и ультразвук низких тонов, который не слышен взрослым, но к которому восприимчиво ухо новорожденных. Малыши улавливают свистящий высокий звук, исходящий от работающего телевизора. Он пагубно воздействует на становление детской нервной системы, а, следовательно, влияет на весь растущий организм ребенка.
Исследования показали, что даже такое небольшое излучение пагубно отражается на состоянии живых организмов. Влияет на нас также и ультразвук низких тонов, который не слышен взрослым, но к которому восприимчиво ухо новорожденных. Малыши улавливают свистящий высокий звук, исходящий от работающего телевизора. Он пагубно воздействует на становление детской нервной системы, а, следовательно, влияет на весь растущий организм ребенка.
Телевизионное излучение, даже в небольших «дозах», способно замедлить течение обменных процессов в организме. Ученые разных стран, параллельно друг другу проводившие независимые тесты, пришли к мнению, что работающая техника снижает защитные барьеры организма и угнетает работу иммунной системы.
Возможный вред от телевизора
Воздействие просмотра телевидения иногда происходит не заметно для самих родителей. Но если не ограничивать ребенка в мультиках, не стоит удивляться, если со временем малыш начнет отставать в развитии речи или станет слишком импульсивным в поведении. Мнение психологов и врачей на этот счет однозначно не в пользу свободного время препровождения малышей за экранами телевизоров. И у них есть несколько веских причин для этого.
Мнение психологов и врачей на этот счет однозначно не в пользу свободного время препровождения малышей за экранами телевизоров. И у них есть несколько веских причин для этого.
- Физиологическая. В раннем возрасте до 3-4 лет идет интенсивный рост ребенка. Именно в это время формируется зрение. Поэтому в первые годы жизни ребенка, его глаза еще очень уязвимы. А во время долгого рассматривания картинок на экране, которые постоянно меняются, детское зрение достаточно серьезно напрягается. Отсюда возможны различные нарушения зрения при длительном просмотре телевизора.
- Психологическая. Как известно, в младшем возрасте происходит не только активный физический рост, но и развитие центральной нервной системы ребенка. По причине перегрузки ее во время просмотра мультиков, врачи так же не рекомендуют просмотр мультиков до 2, а по возможности и до 3 лет. Последствия расстройства ЦНС иногда проявляются в повышенной капризности ребенка и частых истериках или даже агрессии малыша. В таких случаях лучше полностью исключить телевизор.

- Речевая. В последние годы логопеды и дефектологи по всей стране утверждают, что среди современных детей участились случаи задержки речи, и значительно расширился спектр речевых нарушений. При чем дефекты в произношении обнаруживаются только ближе к 3-4 годам. Дети начинают позже говорить, потому что они уже практически с пеленок приучаются к просмотру мультиков и игре на различных гаджетах. Эти развлечения полностью замещают им развивающие игры и живое общение со сверстниками.
Влияние на зрение
У грудничков органы зрения функционируют еще не достаточно стабильно. Новорожденные дети обладают выраженной физиологической дальнозоркостью и легким косоглазием. По мере роста ребенка его зрение стабилизируется, он учится фокусироваться на предметах, расположенных на дальних и близких расстояниях от его глаз, учится следить за передвигающимися объектами. Процесс стабилизации работы жизненно важных зрительных органов очень легко нарушить и привести к развитию патологии глаз.
Пагубное влияние этой техники органы зрения человека — давно доказанный факт, поэтому берегите глазки ребенка и избегайте смотреть при нем телевизор.
При телетрансляции световые картинки меняются с большой скоростью, и губительно воздействуют на глаза человека. Даже если грудничок просто находится с работающим телевизором в одной комнате, но не смотрит непосредственно на экран, его глаза будут улавливать сменяющиеся кадры. Мышцы глаз и зрительные центры в головном мозге будут испытывать колоссальную нагрузку, которая усилится, если малыш начнет фокусироваться на экране.
Современный взгляд на влияние телевизора
В прошлом веке также высказывались мнения о негативном влиянии зависимости от телевизора, но акцент делался на вреде физическому здоровью. Современные исследования доказали, что гораздо опаснее влияние на психику детей.
Например, когда ребёнок начинает смотреть мультики, он ещё не может отличить правду от фантазии, часто начинает себя полностью отождествлять с любимыми героями. Родителям кажется безвредным увлечение, когда малыш требует называть себя человеком-пауком или феей-повелительницей огня, но последствия такого поведения могут быть самыми неожиданными, вплоть до трагических.
Родителям кажется безвредным увлечение, когда малыш требует называть себя человеком-пауком или феей-повелительницей огня, но последствия такого поведения могут быть самыми неожиданными, вплоть до трагических.
Конечно, полностью изолировать современных детей от телевизора невозможно, такой ребёнок будет чувствовать себя в прогрессивном мире, заполненном цифровой информацией, неуверенно.
Что же делать? Специалисты советуют найти золотую середину.
Например, на вопрос: можно ли смотреть телевизор грудным детям Комаровский аргументирует отрицательный ответ данными медицинских исследований. В частности, мерцающие изображения способны не только приводить к патологиям органов зрения, но и провоцировать судороги. Из телевизора можно сделать второстепенного помощника в развитии детей, но нужно строго соблюдать ряд рекомендаций и правил.
Влияние на психику
Развитие двигательных и сенсорных участков мозга на первом году жизни ребенка происходит довольно активными темпами. Для правильного формирования всех нейронных связей важно, чтобы младенец активно двигался и нарабатывал тактильный опыт. То есть, чтобы ваш малыш развивался, важно предоставлять ему возможность трогать и ощупывать различные предметы, тянуться, переворачиваться и ползать.
Для правильного формирования всех нейронных связей важно, чтобы младенец активно двигался и нарабатывал тактильный опыт. То есть, чтобы ваш малыш развивался, важно предоставлять ему возможность трогать и ощупывать различные предметы, тянуться, переворачиваться и ползать.
Детей, которые уже могут фокусироваться на видеоряде, могут увлечь сменяющиеся на экране яркие картинки. Ребенок перестанет стремиться двигаться, потому что телевизор покажется ему интересней, чем игрушки и неизведанный еще мир квартиры. Особенно сильно малышей увлекают рекламные ролики, грудничок словно замирает и подолгу смотрит на экран, не шелохнувшись. Таким образом, работающий телевизор снижает двигательную активность ребенка, что влечет за собой задержки в психофизическом развитии.
Уже давно доказано пагубное воздействие просмотра телевизора на психику. Малыш может даже не смотреть на экран, но звуковой ряд и видимые на периферии сменяющиеся световые картинки уже могут привести к проблемам со сном и эмоциями, а также вызвать головные боли.
Все происходящее на экране телевизора оседает в подсознании у ребенка. Дети, как губка, впитывают в себя ваше настроение, влияет на них также и домашняя атмосфера. Если у вас с мужем идеальные отношения вкупе с полным взаимопониманием, но при этом вы увлекаетесь просмотром реалити- или развлекательных шоу, герои которых часто ругаются и скандалят, — это может негативно отразиться на психике младенца. Малыш будет капризным, у него часто будут случаться истерические припадки по любому поводу.
Негативное влияние телевизора на ребёнка
Выводы сделаны неутешительные: безусловно, вред существует, и он намного более серьёзен, чем просто ущерб зрению. Телевизор оказывают негативное влияние на психику, личность, характер и поведение детей. Педиатры бьют тревогу, уверенно заявляя, что одной из главных причин повышенной болезненности детей нашего века является частое сидение перед экраном. Обсуждение проблемы: можно ли смотреть телевизор грудным детям или нет, однозначно приводит к отрицательному ответу.
В чём конкретно проявляется негативное влияние?
- Закрепляется привычка к неактивному образу жизни. Ребёнок сидит и смотрит в одну точку, не совершая исследовательскую деятельность и не проявляя интерес к остальным окружающим предметам.
- Происходит подмена идеалов и ценностей стандартными сюжетами с экрана. Дети получают первый жизненный опыт не в соответствии с моральными ценностями семьи и общества, а из примеров поведения героев мультфильмов и передач.
- Портится зрение. Процесс идёт незаметно и постепенно, поэтому, на первый взгляд, не представляет опасности, но в действительности ущерб органам зрения наносит. Это утверждение справедливо при превышении норм допустимого времени в компании телевизора.
- Замедляется физическое и умственное развитие, страдает наглядно-образное мышление.
- Нарушается память, появляется плохой сон и неадекватная смена возбуждения и торможения.
- Истощается нервная система.
Если вы ещё не получили разумные доводы, и у вас остался вопрос почему детям нельзя смотреть телевизор, прочитайте следующий раздел.
Привычки
Дети во всем берут пример с нас, и если они видят, что мы все время проводим у телевизора, обязательно будут вести себя так же. Чтобы не сформировать у маленького ребенка неправильное представление о досуге, чаще играйте с ним, читайте книги, занимайтесь лепкой и рисованием.
Не включайте технику для фона, когда кушаете, поскольку доказано, что при одновременном принятии пищи и просмотре телепередач, процесс переваривания ухудшается. Многие родители пользуются увлеченностью ребенка телевизором, и пока малыш смотрит на экран, кормят его. Подобное поведение недопустимо, младенец должен осознанно пережевывать и глотать. Если ваш грудничок сильно капризничает за столом и отказывается кушать пюре или кашу, попробуйте поиграть с ним в «самолетики» или увлечь стихами, но не сдавайтесь и не включайте телевизор.
Итак, психологи и окулисты рекомендуют избегать использования телевизора при ребенке, пока ему не исполнится 2 года. Но и тогда время, проводимое малышом перед экраном, должно быть сведено к минимуму и продлеваться не более 10 минут.
Ограничения по возрасту и времени
Взрослых волнует: можно ли грудничку смотреть телевизор и с какого возраста? Прежде всего, стоит оградить от экрана грудничков и детей до 3-летнего возраста. Лучший вариант — отсутствие в квартире телевизора. Но такого варианта добиться практически нереально, так как родителям иногда хочется отдохнуть и посадить чадо смотреть мультики. В этом случае необходимы временные ограничения.
Сколько времени смотреть телевизор грудничку, стоит решать, прежде всего, взрослым. Однако максимальное рекомендуемое педиатрами время – 20 минут в день. Важно, чтобы малыш смотрел передачи, более-менее подходящие для ребенка. Лучше всего подойдут спокойные песенки или мультфильмы для малышей. Нельзя включать телепередачи для взрослых и резкую музыку.
Сколько можно смотреть телевизор ребенку до 1.5 лет
В этом возрасте ребенку трудно долго удерживать внимание на чем-то одном. Тем не менее эти моменты он использует с максимальной пользой. С шести месяцев ребенок может научиться правильно пользоваться игрушкой, увиденной сутки назад по телевизору в руках у незнакомого человека. Эта удивительная способность к имитации появляется у людей гораздо раньше, чем предполагали ученые. В этом смысле просмотр телевизора — это определенный опыт. Однако до того как малыш начнет говорить, смотреть телевизор для него означает слышать и видеть что-то, недоступное пониманию. Неадаптированный сюжет совершенно лишен для него смысла. Цвет, движение, картинка притягивают детей к экрану, но они могут извлечь из просмотра совсем не то, что планировал режиссер. Не стоит обманываться: наблюдая за непонятным сюжетом, ребенок все-таки переживает его эмоционально. Было бы ошибкой считать, что он не оказывает на малыша никакого влияния.
Наш совет: Наиболее соответствуют восприятию ребенка, который еще не овладел навыками речи, короткие программы, специально предназначенные для самых маленьких. Что касается диснеевских мультфильмов, их сюжет и словарь еще слишком сложен для детей такого возраста.
Что касается диснеевских мультфильмов, их сюжет и словарь еще слишком сложен для детей такого возраста.
Как сделать просмотр телевизора безопасным?
Не стоит размещать телевизор в детской комнате. Пусть он не конкурирует с играми, творчеством, чтением. Взрослые часто включают телевизор фоном. А дети быстро перенимают эту привычку. Поэтому в первую очередь воспитывать себя и подавать пример нужно взрослым.
Нужно обязательно контролировать время нахождения ребенка перед экраном. Ведь самоконтроль у детей пока развит слабо, им сложно оторваться от телевизора.
Отличный способ контролировать качество контента, который смотрят дети – это смотреть с ними вместе и затем обсуждать увиденное. Во время разговора важно не только высказывать собственное мнение, но и выслушивать мнение ребенка, проявлять уважение к его вкусам и интересам.
При просмотре ТВ нужно находиться на расстоянии минимум 2-3 метров от экрана. Приемлемое расстояние измеряется 3-5 диагоналями. Чем больше диагональ телевизора, тем дальше он должен быть расположен от глаз. Нельзя смотреть телевизор сбоку, в темноте или при слишком ярком свете. Лучше всего подойдет освещение средней интенсивности, при котором глаза не слишком напрягаются.
Нельзя смотреть телевизор сбоку, в темноте или при слишком ярком свете. Лучше всего подойдет освещение средней интенсивности, при котором глаза не слишком напрягаются.
Просмотр телевизора ребенком до 3 лет: требуются объяснения
Старайтесь не оставлять малыша один на один с включенным телевизором или видеомагнитофоном. Существует опасность, что у него разовьется необоснованное чувство страха или сложатся ошибочные представления о мире, поскольку в этом возрасте дети еще не обладают интеллектуальными и эмоциональными средствами, чтобы объяснить то, что происходит на экране. Малыша, который смотрит мультфильм, переполняют эмоции и чувства, но ему катастрофически не хватает слов, чтобы их выразить. Единственный выход для родителей — озвучить то, что он интуитивно чувствует. «Узнаешь? Это птичка летит за львенком. Она хорошая, она ему поможет». Ребенок подражает, показывает пальчиком, потом повторяет слова и запоминает их. Только при условии повторений и комментариев родителей приобретенный опыт и его контекст запоминаются и обретают смысл.
Наш совет: В идеале необходимые объяснения следует давать непосредственно во время просмотра, это принесет больше пользы. Тем не менее возвратиться к сюжету мультфильма после того, как он закончился, все-таки лучше, чем оставить его вовсе без комментариев. Ошибочно думать, что 2-3-летний кроха все понимает, только потому, что узнает того или иного персонажа. Называя его имя, он не всегда знает, что тот делает и почему.
чем лечить, можно ли пить антибиотики
Организм состоявшейся мамы в большей степени подвержен воздействию болезнетворных бактерий. Это связано с ослаблением иммунитета после родов, возросшими физическими нагрузками, стрессом, неполноценным питанием из-за соблюдения гипоаллергенных и противоколиковых диет, других факторов. Поэтому простуда, вирусные инфекции, ангина могут чаще поражать организм кормящей мамы. Важно помнить, что на этапе диагностики и назначения препаратов только врач решает, какие антибиотики можно использовать при грудном вскармливании.
Симптомы и диагностика болезни
Ангина представляет собой воспалительно-инфекционную патологию. Передача бактерий и вирусов происходит воздушно-капельным путем, чаще всего при телесном контакте с больным человеком, через вдыхаемый воздух или общие предметы пользования (посуду, постельные принадлежности, вещи и прочее).
Резкое снижение иммунитета, характерное в лактационный период, может спровоцировать активацию собственной патогенной микрофлоры, в том числе в полости рта и миндалинах. В результате происходит развитие воспалительного процесса, возникает ангина.
Первые признаки ангины у мамочек могут быть следующими:
- Боль в горле, которую кормящая мама описывает как острую, резкую, затрудняющую процесс глотания и жевания.
- Появление налета на миндалинах, языке, слизистой оболочки полости рта, сопровождающегося отеком, гиперемией, воспалением.
- Общие симптомы интоксикации в организме – высокая температура, тошнота, мигрень, боль в суставах и мышцах.

Для уточнения диагноза понадобится консультация врача-терапевта или отоларинголога. Дополнительно берут мазки из горла для уточнения возбудителя и исключения дифтерии. Проводят общий анализ крови и мочи (картина воспаления), биохимический анализ крови.
Причины
Ангина – заболевание, спровоцированное вирусными и (чаще) бактериальными микроорганизмами, которые размножаются на слизистой гортани, вызывая воспаление.
Заражение ангиной может произойти под воздействием внешних факторов (контакт с носителем инфекции) воздушно-капельным, бытовым, алиментарным (с пищей) путем, или от источника внутреннего заражения, если инфекция уже присутствовала в организме и активизировалась во время снижения защитных сил организма (переохлаждение, стресс).
Как лечить ангину кормящей маме
После уточнения диагноза встает вопрос о том, как правильно лечить ангину в этот период и что делать с лактацией.
Лечение ангины у кормящей мамы начинается с организации режима. При болезни рекомендуется полупостельный или постельный режим, обильное питье и диета, которая не раздражает горло (теплая, мягкая пища).
Параллельно с режимом доктор подбирает местные и общие средства консервативной терапии, которые помогут устранить инфекцию, быстро купировать симптомы болезни, восстановить и укрепить иммунную систему женщины.
Как не заразить ребенка и окружающих, профилактика
Вероятность заражения малыша минимальна, если дома поддерживать температуру не больше 20 градусов, влажность на отметке 60 процентов. Рекомендуется регулярно проветривать комнату. Маме нужно как можно чаще мыть руки с мылом, чтобы качественно удалять следы слизи. Она содержит большое количество вирусов и бактерий.
В качестве носовых платков используйте бумажные салфетки, которые нужно использовать сразу после применения. Не оставляйте их возле спального места малыша. Нос ребенка промывайте соленой водичкой. Хорошим средством профилактики станет Оксолиновая мазь.
Хорошим средством профилактики станет Оксолиновая мазь.
Чем лечить ангину в период лактации
При ангине можно и нужно получать правильное лечение, которое включает в себя прием антибиотиков, противовоспалительных и жаропонижающих средств.
Какой антибиотик при ангине кормящей маме можно принимать:
- Из пенициллинового ряда — Аугментин, Амоксициллин, Амоксиклав. Препараты этой группы разрешены для применения в период лактации после консультации с лечащим доктором.
- Цефалоспорины 2-3 поколений — Цефуроксим, Цефтриаксон. Эти средства хорошо переносятся, имеют минимум побочных эффектов, эффективно подавляют возбудителя.
- Из группы макролидов рекомендуется Азитромицин или Сумамед. При непереносимости вышеуказанных классов антибиотиков, используют средства из этой группы.
Для снижения температуры и устранения болевого синдрома используют Парацетамол или Ибупрофен.
Помимо антибиотикотерапии, вылечить ангину помогают местные средства:
- Полоскание, орошение горла. Для этой процедуры используют антисептики — Мирамистин, Септомирин, Фурацилин, спиртовые настойки – Хлорофиллипт, Ротокан. Полезно и безопасно использовать отвары лекарственных трав (череда, календула, ромашка). Для увлажнения и очищения горла можно проводить полоскания раствором морской соли или соды.
- Спреи и пастилки. Для местной обработки допускается применение спреев — Тантум Верде, Гексорал, Анти-Ангин. Они действуют на поверхности и не всасываются в общий кровоток, поэтому считаются безопасными в период лактации. Это же касается пастилок и леденцов для рассасывания, среди допустимых — Эфизол, Декатилен, Септолете, Доктор Мом.
- Ингаляции. Врачами назначаются ингаляции с иммуномодуляторами — Деринат, физраствором для увлажнения или гормонами при выраженном отеке. Ингаляции противопоказаны при тяжелом состоянии, температуре свыше 38 градусов.
Народные средства для лечения ангины не приносят выраженного эффекта. Они могут оказаться вредными, ухудшить лактацию. Некоторые из трав, например, шалфей, может сильно снизить лактацию, вплоть до ее полного прекращения. Использование целебных растений, продуктов пчеловодства (мед, прополис, перга и др.) в лечении ангины у кормящей женщины может стать причиной развития аллергической реакции, как у самой матери, так и у младенца.
Они могут оказаться вредными, ухудшить лактацию. Некоторые из трав, например, шалфей, может сильно снизить лактацию, вплоть до ее полного прекращения. Использование целебных растений, продуктов пчеловодства (мед, прополис, перга и др.) в лечении ангины у кормящей женщины может стать причиной развития аллергической реакции, как у самой матери, так и у младенца.
Народные способы лечения
В состав народных рецептов входят натуральные природные компоненты, но не все они безопасны при лактации. На некоторые из них у женщины может появиться аллергическая реакция, что скажется и на ее здоровье, и на здоровье ребенка. Перед применением каких-либо народных рецептов надо обязательно проконсультироваться с лечащим врачом, чтобы не допустить побочных явлений.
При ангине полезно полоскать больное горло, для этого часто используют растворы соли, йода или отвары трав, например ромашки или календулы. Полоскания рекомендуется проводить каждые 1,5 часа. Такая регулярная процедура поможет удалять из ротовой полости слизь, гнойные выделения и облегчать дыхание.
Для лечения можно использовать и паровые ингаляции. Для этого отваривают картофель, наклоняются над кастрюлей, накрываются полотенцем и дышат паром, каждая процедура должна продолжаться не менее 15 минут. Для облегчения состояния в качестве местной терапии можно использовать компрессы на горло. Можно взять листик свежей капусты, слегка отварить его в воде и наложить на область шеи. Чтобы зафиксировать капусту, шею обматывают теплым шарфом или платком. Такой компресс лучше ставить на всю ночь, он разогреет больное горло, избавит от неприятного першения и боли.
Чем кормить ребенка при ангине
При ангине у кормящей женщины встает ключевой вопрос: продолжать лактацию в период лечения или прекращать ее. Большинство специалистов придерживаются мнения, что, если женщина хочет кормить малыша во время ангины, то она может это делать.
Большинство специалистов придерживаются мнения, что, если женщина хочет кормить малыша во время ангины, то она может это делать.
Обязательного внимания со стороны специалиста и самой женщины требуют следующие моменты:
- Во время болезни нужно свести к минимуму тесный контакт мамы с ребенком, поскольку ангина является заразным заболеванием.
- Даже принимая разрешенные лечащим доктором антибиотики и другие лекарственные средства, следует наблюдать за реакцией грудничка. Появление сыпи, желтухи и других побочных эффектов является показанием к прекращению лактации, временно, на период лечения. При сильной антибиотической терапии следует перевести ребенка на искусственное вскармливание.
- В период лечения мамы антибиотиками, доктор может прописать ребенку пробиотики (Энтерожермина, Линекс). Это поможет работе пищеварительной системы младенца.
В чем заключается опасность ангины при кормлении. Для мамы — это может стать стрессом, на фоне которого произойдет прекращение лактации. К тому же, для некоторых женщин, особенно первородящих, временное ограничение лактации может оказаться решающим, в результате чего дальнейшее кормление грудью становится затруднительным или невозможным. Возобновить лактацию при всех усилиях так и не удается. Некоторые женщины в борьбе за естественное кормление отказываются принимать предписанные препараты, чтобы сохранить грудное молоко. Это ведет к ухудшению состояния матери и развитию осложнений.
К тому же, для некоторых женщин, особенно первородящих, временное ограничение лактации может оказаться решающим, в результате чего дальнейшее кормление грудью становится затруднительным или невозможным. Возобновить лактацию при всех усилиях так и не удается. Некоторые женщины в борьбе за естественное кормление отказываются принимать предписанные препараты, чтобы сохранить грудное молоко. Это ведет к ухудшению состояния матери и развитию осложнений.
Полоскание горла отварами трав
Чем лечить ангину при грудном вскармливании? Комаровский рекомендует каждые два часа производить полоскание горла настоями из полезных трав. Народные средства обладают противомикробным, противовоспалительным, обезболивающим действием, они полностью безопасны для мам и малышей, не вредят лактации.
Хорошо помогает полоскание шалфеем, аптечной ромашкой или смесью этих трав:
- Заварите столовую ложку сбора в стакане кипятка, после охлаждения процедите, полощите настойкой горло.
- Сразу же подготовьте стакан для следующего полоскания, накройте его крышкой, чтобы не оседала пыль.

Сок трав:
- Приготовьте отдельно соки следующих растений: подорожник, мать-и-мачеха, капуста.
- Для одного полоскания нужно взять по одной столовой ложке каждого сока, развести в половине стакана теплой воды.
- Полоскать горло 5 раз в день.
Настой полыни:
Это средство для полоскания горла отменно борется с болезнетворными бактериями и микробами, помогает снять воспаление. На вкус настой не из приятных, горький, но действует быстро, боль снимается хорошо. Если вы решаете, как лечить гнойную ангину при грудном вскармливании, то это средство для полоскания горла нужно обязательно попробовать.
- Столовую ложку полыни (желательно брать только листву) нужно залить стаканом кипятка.
- Дайте траве настояться 40-60 минут, затем процедите.
- Полощите горло настойкой не менее 4 раз в день.
Можно ли кормить грудью при ангине
При ангине можно кормить грудью, если женщина принимает относительно безопасные антибиотики и стремиться продолжать кормление, что крайне важно для грудного ребенка. При этом у ребенка не должно возникать побочных эффектов на принимаемые лекарственные средства.
При этом у ребенка не должно возникать побочных эффектов на принимаемые лекарственные средства.
Существует ряд медикаментов, которые нельзя применять при лактации. Компоненты этих препаратов проникают в грудное молоко и могут вызывать тяжелые побочные реакции у грудничков.
Лекарственные средства, которые запрещено использовать при лактации:
- Антибиотики тетрациклинового ряда. Вызывают нарушение обмена кальция и ведут к проблемам с формированием костей.
- Аминогликозиды. Приводят к потере слуха, негативно влияют на зрение.
- Сульфаниламиды. Пагубно влияют на работу печени, вызывая рост билирубина в крови и развитие желтухи.
Кормящая мама сама выбирает для себя удобный способ лечения после консультации специалиста. Она может кормить при болезни, используя безопасные лекарства и наблюдая за состоянием ребенка. Еще один вариант – временное прекращение лактации, с последующим возобновлением грудного вскармливания после выздоровления матери.
Безопасно ли принимать амоксициллин при грудном вскармливании?
Амоксициллин является основным лекарством по классификации Всемирной организации здравоохранения (1). Антибиотик используется при множественных жалобах на здоровье, от кожи до инфекций мочевыводящих путей и мастита.
Мастит или воспаление груди — частая проблема у кормящих женщин. Но можно ли таким женщинам применять амоксициллин? Некоторые лекарства проходят через кровоток женщины и смешиваются с грудным молоком, которым ребенок питается.Но попадает ли амоксициллин в эту вредную категорию?
Этот пост MomJunction отвечает на все вопросы о безопасности амоксициллина и его влиянии на здоровье ребенка.
Что такое амоксициллин?
Амоксициллин, также известный как амоксициллин, представляет собой антибиотик, изготовленный из пенициллина. Он используется отдельно или в сочетании с клавулановой кислотой и принимается в различных формах, включая таблетки, порошок и сироп.
В основном он назначается для лечения инфекций, таких как ангина, фарингит и тонзиллит, вызванных бактериями стрептококка, а также других бактериальных инфекций, таких как пневмония и ИМП. Кормящим матерям амоксициллин назначают также при мастите (2).
Кормящим матерям амоксициллин назначают также при мастите (2).
Проникает ли амоксициллин через грудное молоко?
Амоксициллин проникает в грудное молоко, как и любое другое химическое соединение, присутствующее в кровотоке матери. Пиковый уровень амоксициллина в грудном молоке обнаруживается между четырьмя и шестью часами после однократной дозы в 1 г, принятой матерью. Количество препарата в грудном молоке может варьироваться в зависимости от тела женщины. Средний уровень амоксициллина, обычно обнаруживаемый в грудном молоке, составляет 0.5 мг / мл через четыре часа, 0,81 мг / мл через пять часов и 1,64 мг / мл через шесть часов (3).
[Читать: Безопасно ли принимать антибиотики во время кормления грудью ]
Безопасен ли амоксициллин при грудном вскармливании?
Американская академия педиатрии считает амоксициллин безопасным для кормящих матерей, и исследования не показывают изменений в состоянии здоровья грудного ребенка, когда мать принимает дозу (4). Лекарство считается одним из самых безопасных антибиотиков для кормящей матери (5).Однако он не совсем свободен от потенциальных побочных эффектов, как и другие лекарства.
Лекарство считается одним из самых безопасных антибиотиков для кормящей матери (5).Однако он не совсем свободен от потенциальных побочных эффектов, как и другие лекарства.
Побочные эффекты амоксициллина у детей, находящихся на грудном вскармливании
Хотя побочные эффекты амоксициллина не являются широко распространенными и имеют низкую вероятность возникновения, полезно знать, как препарат может повлиять на ребенка:
- Диарея
- Кровавый стул
- Кожные крапивницы
- Постоянная сонливость или сонливость
- Чрезмерные колики из-за боли в животе с общей раздражительностью
Интересно, что диарея, рвота, тошнота и другие побочные эффекты похожи на те, которые могут возникнуть у матери или любого другого человека употребление амоксициллина (6).У младенцев могут наблюдаться и другие незначительные побочные эффекты, такие как изменение режима кормления и сна.
Если вы наблюдаете эти побочные эффекты у ребенка или чувствуете, что что-то не так, обратитесь к врачу. Также узнайте у своего врача, следует ли вам прекратить прием амоксициллина. Однако важно убедиться, что эти симптомы появились только после приема матерью амоксициллина.
Также узнайте у своего врача, следует ли вам прекратить прием амоксициллина. Однако важно убедиться, что эти симптомы появились только после приема матерью амоксициллина.
[Читать: Кларитин (лоратадин) при грудном вскармливании ]
Почему амоксициллин вызывает побочные эффекты у грудных детей?
Побочные эффекты вызваны активным веществом пенициллина , которое является производным гриба Penicillium, живого органического вещества.Иммунная система ребенка может ошибочно принять пенициллин за патоген и вызвать приступ, который проявляется в виде таких симптомов, как диарея и сыпь. Иммунная система вырабатывает антитела к пенициллину, чтобы эффективно атаковать его в следующий раз, что приводит к аллергии (7).
Амоксициллин часто объединяют с соединением, называемым клавулановой кислотой , при приготовлении пероральной жидкости или твердой таблетки. Одно исследование выявило более частые побочные эффекты у младенцев, матери которых потребляли смесь амоксициллина и клавулановой кислоты, чем у тех, чьи матери получали только амоксициллин (8). Тем не менее, нет убедительных исследований эффектов клавулановой кислоты, и нельзя с уверенностью сказать, что это настоящая причина побочных эффектов (9).
Тем не менее, нет убедительных исследований эффектов клавулановой кислоты, и нельзя с уверенностью сказать, что это настоящая причина побочных эффектов (9).
Безопасен ли амоксициллин для грудного ребенка?
Да, амоксициллин безопасен даже в сочетании с клавулановой кислотой, поскольку его побочные эффекты на грудного ребенка нечасты и непродолжительны. Исследования показали, что заметными побочными эффектами у грудных детей являются сонливость и диарея, которые проходят без медицинского вмешательства и не причиняют вреда младенцу (10).Исследование, в ходе которого были обнаружены отдельные случаи побочных эффектов, пришло к выводу, что амоксициллин безопасен для кормящих матерей (11).
Таким образом, мы, , заключаем, что амоксициллин безопасен для грудного вскармливания . Амоксициллин считается безопасным вариантом для младенцев с инфекциями верхних дыхательных путей, с клавулановой кислотой или без нее. Каким бы безопасным ни было лекарство, его нельзя принимать без рецепта врача.
И когда вы принимаете препарат, вы можете предпринять некоторые меры, чтобы снизить риск побочных эффектов для грудного ребенка.
[Читать: Веллбутрин (бупроприон) при грудном вскармливании ]
Как снизить риск побочных эффектов амоксициллина у младенцев?
Убедитесь, что вероятность побочных эффектов равна нулю. Примите следующие меры:
- Сообщите своему врачу, что вы кормите грудью: Это должно быть первое, о чем вы говорите врачу, когда он выписывает какие-либо лекарства. Врач может спросить о возрасте ребенка, частоте кормления грудью, а также о наличии у ребенка аллергии на антибиотики или пищевых продуктов.Затем он может прописать вам рецептуру и дозировку амоксициллина, которые с меньшей вероятностью вызовут побочные эффекты у ребенка.
- Не передозировать: Придерживайтесь дозы, рекомендованной врачом, и не допускайте передозировки, особенно жидкой формы амоксициллина (обычно назначаемой для младенцев), так как вы можете случайно вылить лишнюю дозу.
 Всегда используйте мерный колпачок, прилагаемый к бутылке с лекарством, для измерения дозировки и никогда не используйте чайную / столовую ложку для измерения.
Всегда используйте мерный колпачок, прилагаемый к бутылке с лекарством, для измерения дозировки и никогда не используйте чайную / столовую ложку для измерения.
- Накормите ребенка перед приемом дозы: Амоксициллин безопасен, но вы можете проявлять особую осторожность, кормя ребенка грудью, прежде чем принимать дозу. Этот способ подходит, когда вы принимаете амоксициллин разовую дозу в день. Обсудите с врачом интервалы между дозами и график кормления, чтобы свести к минимуму риск побочных эффектов для ребенка.
- Перейти на молочную смесь: Если аллергия у вашего ребенка заставляет вас нервничать, то во время лечения переходите на молочную смесь.Но учтите, что молочная смесь также может вызвать серьезную аллергию у некоторых младенцев. Если ребенку больше 12 месяцев, то коровье молоко может быть хорошей заменой в сочетании с другой питательной твердой пищей.
Мать должна продолжать дозировку амоксициллина, так как здоровая мама — это здоровый ребенок! Если вы принимаете амоксициллин во время грудного вскармливания, вам нужно соблюдать курс лечения и следить за любыми симптомами побочных эффектов у ребенка.
Есть чем поделиться об амоксициллине и грудном вскармливании? Вы можете оставить нам комментарий в разделе ниже.
Рекомендуемые статьи:
Использование амоксициллина и клавулановой кислоты при грудном вскармливании
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 11 августа 2020 г.
Уровни и эффекты амоксициллина и клавулановой кислоты при грудном вскармливании
Краткое описание применения в период лактации
Ограниченная информация указывает на то, что побочные реакции у младенцев при применении амоксициллин-клавулановой кислоты во время кормления грудью возникают нечасто, иногда возникают беспокойство, диарея и сыпь.Амоксициллин-клавулановая кислота приемлема для кормящих матерей.
Уровни лекарств
Материнские уровни. После однократного перорального приема 1 г амоксициллина (без клавулановой кислоты) у 6 женщин пик уровня амоксициллина в молоке наблюдался через 4-5 часов после приема дозы. Средний уровень молока составлял 0,69 мг / л (от 0,46 до 0,88 мг / л) через 4 часа и 0,81 мг / л (от 0,39 до 1,3 мг / л) через 5 часов после введения дозы. [1] Используя эти данные, можно ожидать, что младенец, находящийся на исключительно грудном вскармливании, получит максимум около 0.1 мг / кг ежедневно амоксициллина с материнской дозой амоксициллина-клавуланата 500 мг 3 раза в день. Это составляет от 0,25 до 0,5% от типичной детской дозы амоксициллина.
Средний уровень молока составлял 0,69 мг / л (от 0,46 до 0,88 мг / л) через 4 часа и 0,81 мг / л (от 0,39 до 1,3 мг / л) через 5 часов после введения дозы. [1] Используя эти данные, можно ожидать, что младенец, находящийся на исключительно грудном вскармливании, получит максимум около 0.1 мг / кг ежедневно амоксициллина с материнской дозой амоксициллина-клавуланата 500 мг 3 раза в день. Это составляет от 0,25 до 0,5% от типичной детской дозы амоксициллина.
Детские уровни. Соответствующая опубликованная информация не найдена на дату редакции.
Воздействие на младенцев на грудном вскармливании
В небольшом контролируемом проспективном исследовании матери наблюдали за своими младенцами на предмет наличия признаков побочных эффектов (шероховатость языка, трудности с кормлением, изменения частоты и консистенции стула, опрелостей и кожных высыпаний).Также регистрировалось изменение веса и развитие желтухи. Не было обнаружено статистических различий в этих параметрах между младенцами контрольных матерей и 14 матерями, принимавших амоксициллин-клавуланат. [2]
В проспективном контролируемом исследовании матерям, звонившим в информационную службу, задавали вопросы о побочных реакциях их грудных детей. Матери принимали амоксициллин или амоксициллин-клавулановую кислоту. В целом побочные реакции у младенцев статистически чаще встречались в группе амоксициллина и клавулановой кислоты (22.3%), чем в группе амоксициллина (7,5%), и частота побочных эффектов зависела от дозы. Реакции амоксициллин-клавуланат включали беспокойство (8,9%), диарею (5,9%), сыпь (5,9%) и запор (1,5%), хотя ни один побочный эффект не был статистически более частым, чем в группе амоксициллина. У одного младенца, мать которого ежедневно принимала 1,5 г амоксициллин-клавулановой кислоты, во время материнской терапии развился незначительно повышенный уровень печеночных ферментов (АСТ и АЛТ), который нормализовался через 10 дней после отмены препарата.[3]
Двухмесячный младенец, находящийся на грудном вскармливании с рождения. Его мать принимала много лекарств во время беременности, но не помнила их личности. У нее развился мастит, и ее лечили амоксициллин-клавулановой кислотой по 1 грамму перорально каждые 12 часов и гентамицином 160 мг внутримышечно один раз в день. Младенца кормили грудью в течение 10 минут, начиная с 15 минут после первой дозы обоих препаратов. Примерно через 20 минут у младенца развилась генерализованная крапивница, которая исчезла через 30 минут.Через несколько часов ребенок снова покормил грудью, и крапивница появилась снова через 15 минут и исчезла через час. После перехода на искусственное вскармливание и прекращения дальнейшего воздействия пенициллинов на младенцев реакция больше не появлялась в течение периода наблюдения до 16 месяцев. Побочная реакция, вероятно, была вызвана антибиотиками в грудном молоке. Препарат, вызвавший реакцию, не может быть определен, но, скорее всего, это была амоксициллин-клавулановая кислота. [4]
Влияние на лактацию и грудное молоко
Соответствующая опубликованная информация на дату пересмотра не найдена.
Список литературы
- 1.

Кафцис Д.А., Сиафас Калифорния, Георгакопулос П.А. и др. Переход цефалоспоринов и амоксициллина в грудное молоко. Acta Paediatr Scand. 1981; 70: 285-8. [PubMed: 7246123]
- 2.
Campbell AC, McElnay JC, Passmore CM. Экскреция ампициллина с грудным молоком и его влияние на грудного ребенка. Br J Clin Pharmacol. 1991; 31: 230 с. Абстрактные. PMC: PMC1368401.
- 3.
Беньямини Л., Мерлоб П., Шталь Б. и др.Безопасность применения амоксициллина / клавулановой кислоты и цефуроксима в период лактации. Ther Drug Monit. 2005; 27: 499-502. [PubMed: 16044108]
- 4.
Cherif F, El Aidli S, Kastalli S et al. Лекарственная крапивница при грудном вскармливании. Fundam Clin Pharmacol. 2009; 23 (Дополнение 1): 37. Аннотация 203. DOI: 10.1111 / j.1472-8206.2009.00689.x. [CrossRef]
Идентификация вещества
Название вещества
Амоксициллин и клавулановая кислота
Регистрационный номер CAS
79198-29-1
Класс наркотиков
Грудное вскармливание
Лактация
Противоинфекционные средства
Антибактериальные средства
Пенициллины
Заявление об ограничении ответственности: Информация, представленная в этой базе данных, не предназначена для замены профессионального суждения.
Вам следует проконсультироваться с вашим лечащим врачом за советом по грудному вскармливанию, связанным с вашей конкретной ситуацией. Правительство США не гарантирует и не принимает на себя никаких обязательств или ответственности за точность или полноту информации на этом Сайте.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
При какой температуре тела нельзя кормить грудью. Мнение доктора Комаровского о температуре кормящей матери
Повышенная температура тела свидетельствует о том, что иммунная система начала активную борьбу с болезнями, инфекциями и бактериями.
Многие девочки хотят знать, можно ли кормить грудью при высокой температуре, и повлияет ли это на ребенка.
Если такой симптом возникает в первый месяц после рождения ребенка, то велика вероятность осложнений.
Повышение температуры тела до 38 градусов часто свидетельствует о воспалительном процессе в рубцах или мочеполовой системе.
При грудном вскармливании нужно срочно обратиться за помощью к врачу. Он назначит комплексную диагностику и поставит диагноз.
По результатам врач сможет объективно оценить состояние кормящей мамы и целесообразность поддержания лактации.
Можно ли кормить ребенка грудью при высокой температуре у матери?
Для женщин нет однозначного ответа на этот вопрос. Если резко поднялась температура тела, то обычными таблетками ее нельзя снизить. Они могут быть противопоказаны во время кормления.
При обращении к врачу он должен правильно определить фактор, вызвавший повышение температуры тела.
После получения результатов обследования и диагностики он сможет назначить лекарство. Они совместимы с грудным вскармливанием или полностью противопоказаны.
Иногда грудное молоко кормящей матери может содержать большое количество болезнетворных бактерий и вирусов.
В такой ситуации ребенка переводят на молочную смесь. Но сначала нужно проконсультироваться с педиатром и известить его.
Важно! Если температура тела выше 38 градусов, ребенка необходимо срочно перевести на искусственное вскармливание, пока врач не установит причину и не назначит лечение.
Благодаря таким мерам можно предотвратить возникновение диареи у малыша, а также проникновение микробов в организм малыша через грудное молоко.
Его количество может значительно уменьшаться, потому что организм матери постепенно ослабевает.
Лихорадка влияет не только на количество, но и на качество. Если вы обратитесь к врачу, он даст рекомендации по сохранению лактации.
Если противопоказаний нет, то в организм ребенка попадут антитела.Мамам необходимо носить повязку, чтобы бактерии и инфекции не попали на ребенка.
Примечание! Когда у женщины мастит, его можно вылечить без вреда крохе и медикаментам.
При прогрессировании этого заболевания следует обратиться к врачу. Он оценит форму заболевания, а также препараты, разрешенные к применению в период лактации.
Как можно сбить температуру кормящей маме?
Перед тем, как сбить температуру, нужно правильно ее замерить.Лучше всего зажимать термометр за локоть.
Это связано с тем, что при застое молока в груди может повыситься температура кожи, а показатели будут неточными.
Принимать лекарства и жаропонижающие препараты нужно при головной боли, болях в теле и суставах, а также при других неприятных ощущениях.
Сбивают температуру начинают, когда она поднимается выше 38,5. В остальных случаях не рекомендуется проводить лечение, чтобы организм мог самостоятельно бороться с вирусами и бактериями.Чтобы помочь ему, можно выпить чай с лимоном или малиной.
Есть и другие способы, которые помогут быстро сбить температуру тела кормящей мамы:
| Путь | Описание |
| Лекарства на основе парацетамола, ибупрофена | Можно принимать детский Нурофен, но правильно рассчитать дозировку и не превышать норму. Многочисленные исследования подтвердили, что эти препараты полностью безопасны для детей и их можно принимать в период лактации. Эти лекарства продаются в форме ректальных суппозиториев, поэтому химические компоненты не попадают в грудное молоко |
| Ацетоновые салфетки | Уксус содержит летучие вещества, которые помогают быстро охладить кожу. Протрите открытые участки тела, шеи, подмышек, лба, сгибов коленей и локтей. Для приготовления слабого раствора возьмите 500 г. воды и добавьте к ней 1 ст. яблочный раствор |
| Горячий, обильный напиток | Если кормящая мама заболела, то первое, что нужно сделать, — дать ей горячее и обильное питье. Лучше заварить обычный чай, укутаться в теплое одеяло и надеть вещи из натуральных тканей. Они не вызывают аллергической реакции. Чай с лимоном или медом может вызвать у ребенка аллергическую реакцию |
Ингаляции с эвкалиптом и ромашкой.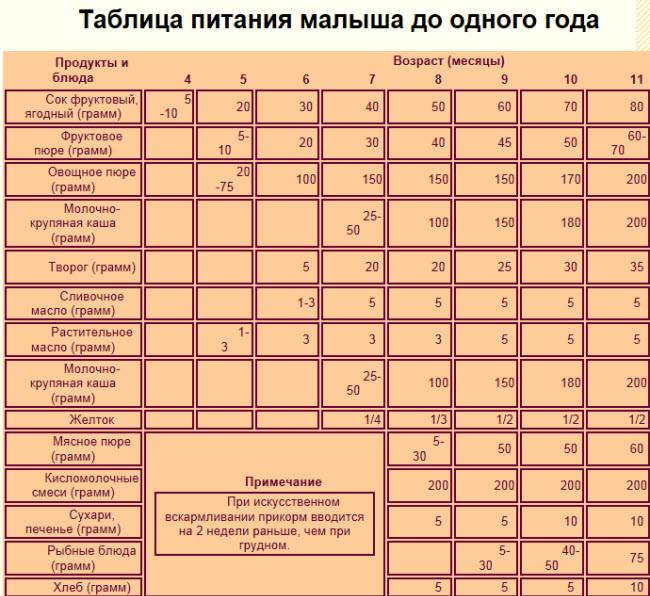 | Это теплые ингаляции над горячим отварным картофелем. Чтобы ускорить выздоровление, можно слегка вымочить ноги. Рекомендуется горчичный порошок. |
Др.Мнение Комаровского о температуре кормящей матери
Комаровский Евгений Олегович — врач-педиатр, кандидат медицинских наук. Он утверждает, что каждая мать должна быть заинтересована в продолжении грудного вскармливания.
По этой причине важно правильно определить заболевание и причину, которая способствует повышению температуры тела.
Примечание! Во время кормления грудью следует использовать только безопасные жаропонижающие препараты.
Их можно использовать только при необходимости.Обязательная корректировка препарата. Лучше принимать Парацетамол и Ибупрофен после кормления грудью.
В следующий раз, когда молодая мама будет кормить ребенка, количество химикатов в молоке будет минимальным.
В связи с заболеванием не следует корректировать или изменять график кормления малыша. Если температура тела не падает, то можно снова принять лекарство.
Если температура тела не падает, то можно снова принять лекарство.
Доктор Комаровский утверждает, что кормящим мамам можно применять жаропонижающий препарат. Важно соблюдать дозировку, а не превышать норму.
Полезное видео
Недомогание и жар у кормящей матери в первую очередь заставляют думать о благополучии ребенка, а не о его собственном. И это понятно: мы можем справиться с болезнью, как это уже не раз случалось, но как это сделать, чтобы не навредить малышу? Как правильно организовать режим и совместное пребывание? Можно ли кормить грудью при температуре мамы? Вопрос неоднозначный, ведь температура при лактации может повышаться по разным причинам — от насморка и заканчивая послеродовым эндометритом и сепсисом.Нельзя игнорировать любые изменения в самочувствии кормящей женщины. Если, чувствуя озноб и недомогание, кормящая мать измерила температуру и обнаружила цифры выше 37,3 градуса, что можно и нужно делать?
Можно ли кормить грудью при температуре мамы?
В большинстве случаев ответ положительный.
 При повышении температуры мама не только может, но и должна кормить грудью.
При повышении температуры мама не только может, но и должна кормить грудью.Это касается большинства вирусных и бактериальных инфекций, лактостаза. Если температура не очень высокая (39 градусов и выше), мать может продолжать кормить грудью при температуре, не опасаясь навредить ребенку.
Считается, что фрагменты бактериальных клеток и токсинов попадают в грудное молоко, если число на градуснике превышает 39 градусов. Может ли мать продолжать кормить грудью при высокой температуре? Молоко в этом случае вряд ли окажется для малыша заразным, однако может вызвать неприятную реакцию в виде поноса или запора, колик. Безопаснее будет сцеживать молоко и временно перевести ребенка на смесь.
При простуде, гриппе и ОРВИ в легкой форме грудное вскармливание помогает защитить ребенка от передачи инфекции от матери.С грудным молоком ребенок получает набор антител, специфичных для этой инфекции.
Заражение происходит через воздух, поэтому кормить нужно в маске.
Можно ли кормить грудью при температуре мамы во время лактостаза? Да, кормление не должно прекращаться, наоборот, прикладывать малыша к груди нужно чаще. Лактостаз — застой молока в молочных железах. Если вовремя не декантировать молочные железы, может начаться инфекционный процесс — мастит. При развитии мастита кормление из инфицированной железы противопоказано! Часто грань между лактостазом и маститом может определить только врач, поэтому при температуре матери, сопровождающейся болями, тяжестью, припухлостью в груди, консультация врача обязательна.
Когда нельзя кормить грудью при температуре?
Нельзя кормить грудью при общем тяжелом состоянии женщины, при делирии, судорогах. При температуре матери выше 38 градусов следует принимать жаропонижающие средства, не противопоказанные в период лактации (парацетамол, ибупрофен). Следует пить больше жидкости, протирать тело водой или слабым водочным раствором. На лоб можно положить влажный компресс. Уход за ребенком должен осуществляться здоровым членом семьи или няней.
При таких серьезных инфекционных заболеваниях, как ВИЧ-инфекция, туберкулез, инфекционный эндокардит, менингит, остеомиелит, гломерулонефрит, послеродовой эндометрит, перитонит, сепсис, венерические заболевания в фазе обострения, следует решить вопрос о возможности кормления грудью при температуре матери. не воспитываться. Лактация в этих случаях противопоказана. Ребенок переводится на смесь (или получает ее изначально), молоко сцеживается или его выработка подавляется с медицинской точки зрения.
Мамочки, помните, что в каждом конкретном случае точный ответ на вопрос, можно ли кормить грудью при температуре матери, может дать только врач. Если вы уверены, что у вас простуда, лихорадка, сопровождающаяся насморком, кашлем или болью в горле, вы не можете прекратить лактацию. Однако часто у кормящих мам на фоне полного самочувствия повышается температура, и единственное ее проявление — озноб. Часто такие ситуации вызваны развитием послеродовой инфекции или лактостаза.Следить за состоянием женщины нужно очень внимательно, и без помощи медперсонала в этих ситуациях не обойтись.
Каждая мать, родившая ребенка, знает, насколько важно для его развития грудное молоко. Никакая современная детская смесь не заменит его. Мамы внимательно относятся к себе и к состоянию здоровья ребенка. Температура, сопли и легкое недомогание уже вызывают опасения. Если градусник показывает серьезное повышение температуры тела, кормящая мама впадает в истерику, опасаясь заразить ребенка.У нее возникла мысль: может, на время прекратить кормить грудью. А если у малыша повышается температура, многие мамы задаются вопросом, можно ли принудительно кормить малыша и что делать, если малыш отказывается брать грудь. Давайте посмотрим на эти вопросы.
Причины температуры у мамы
Температура никогда не появляется у человека просто так и без причины. Кормящая мама — не исключение. Она может внезапно почувствовать повышение температуры тела. Не нужно долго искать причину.Все станет ясно после анализа очевидных симптомов. 1. Набухание груди и появление узелков на груди — явный признак начала мастита. Если ребенок не полностью опорожняет грудь, женщине необходимо сцеживать молоко после кормления. В противном случае он застаивается, что провоцирует появление температуры. 2. У мам, не придерживающихся четких рекомендаций по питанию и не следящих за качеством потребляемой пищи, температура будет возникать после интоксикации и отравления.3. У женщины после родов часто возникают различные воспалительные процессы, связанные с органами половой системы. Температура, сопровождающаяся болями в тазу и животе, свидетельствует о том, что внутри происходит что-то не так, как заложено природой. Поход к гинекологу — единственно верное решение.
Если ребенок не полностью опорожняет грудь, женщине необходимо сцеживать молоко после кормления. В противном случае он застаивается, что провоцирует появление температуры. 2. У мам, не придерживающихся четких рекомендаций по питанию и не следящих за качеством потребляемой пищи, температура будет возникать после интоксикации и отравления.3. У женщины после родов часто возникают различные воспалительные процессы, связанные с органами половой системы. Температура, сопровождающаяся болями в тазу и животе, свидетельствует о том, что внутри происходит что-то не так, как заложено природой. Поход к гинекологу — единственно верное решение.
4. После рождения ребенка организм матери сильно истощается. Заболеть вирусом легко. Температура — это симптом, указывающий на наличие инфекции в организме.
Важно!
Кормление при температуре — мифы и реальность
Многие считают совет взрослых опытных родственников прекратить кормление грудью при появлении температуры, единственно верным. Современные медики и ученые опровергают правильность такого решения.
Современные медики и ученые опровергают правильность такого решения.
Прекращать лактацию, если таковая имеется, крайне необоснованно. Кормление грудью полезно для мамы и ее малыша.
Особенно в случае заражения медсестры вирусной инфекцией. А также для поддержания лактации при повышении температуры тела рекомендуется сцеживать молоко и после закипания давать ребенку в бутылочке.Такая рекомендация абсурдна и бесполезна, даже вредна. После термической обработки грудное молоко теряет свои полезные свойства. Малыш, однажды попробовав еду из бутылки, может впоследствии полностью отказаться от груди. Из соска само молоко течет в рот, а из материнской груди его необходимо высасывать, что для младенцев чрезвычайно сложно. Консультанты соглашаются с этим фактом, и после этого дают еще один надежный проверенный способ кормления — с помощью чайной ложки. Учитывая, что ребенку нужно давать каждые 4 часа, сколько времени потребуется, чтобы поесть с ложки ?! Напряжение вредно для мамы.Когда она плохо себя чувствует, она просто хочет лечь. Нет времени сцеживать молоко. В случаях, когда кормление грудью прерывается, например, в период болезни или лечения антибиотиками, женщине необходимо опорожнять молочные железы каждые 4 часа для поддержания лактации. Если не проявить себя полностью, появится застой, который только усугубит состояние мамы и повысит температуру.
Решение о кормлении ребенка может и должна принимать только мать.В случаях появления температуры разумнее сразу не прерывать кормление грудью, а обратиться к врачу. Если есть возможность сохранить лактацию, не пренебрегайте этим.
Грудное вскармливание во время простуды
Ошибаются те, кто думает, что мать, заболевшая атипичной пневмонией, во время кормления ребенка грудью может заразить его. На самом деле вирус давно развился в ее теле и начал прогрессировать. Мама, находясь постоянно в тесном контакте с малышом, могла долго его заразить.Но у матушки-природы в этом плане все продумано. Появление температуры свидетельствует о том, что внутри идет борьба за искоренение болезни с помощью антител, вырабатываемых иммунной системой. Ребенок с грудным молоком получает эти антитела, что многократно укрепляет его иммунитет. Если во время простуды мама перестает кормить, это может только усугубить ситуацию.
В каких случаях при высокой температуре кормление грудью прекращается.
Каждая мама должна знать, когда следует прекратить кормить ребенка грудью.1. Если температура поднялась примерно до 39 и никакие жаропонижающие препараты не помогают или ненадолго понижают ее, можно на время прекратить кормление грудью. 2. При болях в животе, тазу, мочеполовой системе кормление не рекомендуется, а также нельзя откладывать визит к врачу. 3. Кормление грудью противопоказано при подозрении на заболевание легких, почек, сердца или печени. 4. Категорически запрещается кормить ребенка грудью, если женщина принимает сильнодействующие препараты (особенно антибиотики).
Сколько времени во время тяжелого заболевания не кормит грудью, ответит только квалифицированный врач маме. Не будет лишней консультация педиатра. При серьезных заболеваниях часто рекомендуют прекратить лактацию и перевести малыша на смесь. В остальных случаях, если это возможно и нет медицинских противопоказаний, кормление грудью следует продолжить.
Теперь рассмотрим другой вопрос: что, если ребенок заболел? Стоит ли кормить? Можно ли сохранить лактацию, если ребенок отказывается от груди?
Все мы прекрасно знаем, что при повышении температуры резко снижается аппетит.Я совсем не хочу есть. Если у вас есть взрослый ребенок, то кормить его не стоит. Нужно только соблюдать питьевой режим. Еда не поспособствует скорейшему выздоровлению. Скорее наоборот, принудительное кормление при высокой температуре может вызвать рвоту. Но пить нужно как можно чаще, чтобы ускорить процесс заживления и избежать обезвоживания.
Но если у малыша температура, то вопрос кормить его грудью или нет — неоднозначный. Ведь молоко — это не только еда, но и питье, которое так необходимо малышу.А если ваш ребенок отказывается брать грудь, рекомендуем каждые 10-15 минут насильно вливать ему в щеку молоко по чайной ложке.
Если ребенок не берет грудь, вам придется сцеживать молоко для поддержания лактации. Процеженное молоко можно предложить малышу из ложки или шприца. Придется кормить малыша, как котенка, чтобы он быстрее поправился. Опыт показывает, что стоит пару дней помучиться, а потом ребенка снова начнут прикладывать к груди.
- Детские болезни
- Лечение
- Температурные индикаторы
- Симптомы
- Советы мамам
температурайра.ru
Грудное вскармливание при температуре: что нужно знать маме
Кормящие матери тоже болеют. И вопрос, можно ли кормить грудью при температуре, интересует многих. В этой статье мы разберемся, можно ли это сделать и почему.
В прошлом веке отношение к грудному вскармливанию было несколько иное. Несмотря на то, что его полезность никто не отрицал, к переходу на искусственные смеси отнеслись очень спокойно. И это при том, что на тот момент смесь была гораздо хуже адаптирована к потребностям малышей.Отлучили ребенка от груди с минимальными проблемами. Это не считалось чем-то опасным для здоровья и психики ребенка и его разлука с матерью по ряду причин. И, конечно же, с таким взглядом на проблему больная мама с высокой температурой не кормила ребенка грудью. И по возможности мама была изолирована от ребенка. Очень хорошо развит институт бабушек и прабабушек.
В наши дни понятие грудного вскармливания существенно изменилось. Мама и малыш в первые месяцы жизни считаются неразлучными.А замена грудного молока искусственными смесями стала крайним вариантом, допустимым только в самых сложных случаях. А основная рекомендация педиатров такая: кормить грудью при температуре матери можно и нужно. Но все же эту проблему следует рассмотреть глубже.
Младенец и мама во время болезни
Чаще всего температура у матери повышается при вирусной инфекции. Симптомы начинают проявляться только тогда, когда вирусы уже размножились.Этому предшествует инкубационный период, в течение которого человек чувствует себя абсолютно здоровым. Но он уже является переносчиком вирусов и способен заражать других.
Значит, мать, у которой поднялась температура из-за вирусной инфекции, какое-то время болела и, конечно же, сумела передать вирусы своему ребенку. Ведь контакт мама-малыш очень тесная. Поэтому нет необходимости изолировать мать и прекращать кормление грудью, ведь малыш уже контактировал с вирусами.
Более того, материнское молоко — первое и самое важное лекарство для ребенка. Организм мамы борется с вирусами. А к моменту появления температуры уже вырабатываются защитные антитела. В грудном молоке их содержание особенно велико. После получения антител ребенок может вообще не заболеть. И может заболеть, но быстрее выздоравливает и легче переносит болезнь. В прошлом мамам обычно рекомендовали сцеживать, кипятить и давать ребенку в таком виде во время болезни матери.Но текущие рекомендации совершенно другие. В случае острых респираторных вирусных инфекций матери нельзя кипятить грудное молоко. При нагревании разрушаются биологически активные вещества, содержащиеся в молоке, и оно теряет свою целебную силу.
Если на момент заболевания ребенок лишится материнской груди, то он не только не получит антител, но и испытает сильный стресс. Давайте посмотрим на ситуацию с точки зрения ребенка. Малышу плохо: голова болит, нос не дышит, а маме вместо теплой материнской груди ставят бездушную бутылочку с чем-то непонятным и совершенно не пахнущим маме.Более того, моя мама тоже куда-то пропала, бросив в такой тяжелый момент. К плохому состоянию добавляется страх, что мама не вернется. Не подвергайте ребенка такому стрессу.
Для матерей резкое прекращение грудного вскармливания также может быть опасным. К заболеванию, вызвавшему температуру, может добавиться мастит. Ни ручное, ни аппаратное сцеживание не может опустошить грудь так, как это делает ребенок. Если мать до момента болезни кормит грудью без проблем, то, возможно, у нее под рукой нет молокоотсоса, и на освоение ручного сцеживания нужно время.А во время болезни сложно сцеживаться 6-7 раз в день, особенно ночью. И малыш вполне может сосать грудь, пока мама спит.
Как снизить температуру во время горячей воды
При температуре ниже 38 градусов сбивать медикаментами не нужно. Но можно использовать обильное теплое питье. Этот метод позволяет немного снизить температуру при ОРВИ. Но при лактостазе его использовать нельзя. Если температура поднялась выше 38 градусов или мать плохо переносит повышенную температуру, то можно принимать относительно безопасные для ребенка препараты: парацетамол или ибупрофен.Но необходимо строго придерживаться дозировок и режима приема медикаментов, так как они все же проникают в грудное молоко и, соответственно, действуют на малыша.
- Лучше всего принимать самые простые однокомпонентные препараты, так как они реже вызывают аллергические реакции.
- Лекарства принимают сразу после кормления, так что концентрация препарата в крови может снизиться к следующему кормлению.
- Парацетамол и ибупрофен принимают не более 3-х раз в сутки.
- Срок приема жаропонижающих средств не должен превышать 2-3 дня.
- Кормящим мамам Аспирин категорически запрещен.
О самом главном
Но остается самое главное: лечить болезнь должен врач. Обратиться за профессиональной медицинской помощью необходимо, если температура:
- по какой-то причине поднялась;
- выше 37,6 градусов;
- длится более 2-3 дней;
- не сбивается с пути.
Помощь врача необходима также, если лихорадка сопровождается симптомами, не похожими на простуду.
Пренебрежение своим здоровьем чревато появлением серьезных проблем. Если их вовремя не предотвратить, то матери, возможно, придется длительное время лечить лекарствами, несовместимыми с грудным вскармливанием. И малыш останется без грудного молока надолго или даже навсегда. В еще более серьезных случаях мать может оказаться в больнице.И тогда ребенок какое-то время будет не только без молока, но и без мамы.
Но вам нужно обратиться к врачу, который понимает важность грудного вскармливания. Такой специалист подберет препараты, совместимые с грудным вскармливанием. А если все же нужно использовать более серьезные препараты, врач постарается сократить время их применения до необходимого минимума.
Чтобы вы могли кормить в большинстве случаев при температуре. А вот кормящей маме заниматься самолечением нельзя.
AmyMama.ru
Можно ли кормить грудью при температуре
Естественное вскармливание — основа полноценного и гармоничного развития новорожденного. К сожалению, организм молодой мамы не застрахован от проникновения инфекционных возбудителей, провоцирующих серьезные заболевания. Одно из проявлений инфекционного поражения тела — температурная реакция.
При ухудшении общего состояния кормящей женщины возникает вопрос о безопасности прикладывания малыша к груди.Чтобы ответить на этот вопрос, нужно разобраться в причинах этого состояния.
Причины
Повышение температуры тела чаще всего вызывается инфекционными заболеваниями вирусной или бактериальной природы. Для таких патологий характерна сезонность. В организме кормящей женщины может возникать повышенная температура, вызванная неинфекционными факторами. К наиболее частым причинам недомогания и лихорадки относятся:
- Незначительное повышение показателей спровоцировано созреванием яйцеклетки (овуляцией) или эмоциональным шоком.
- В 80% случаев это состояние формируется на фоне инфекционного поражения организма. Причина тому — грипп и ОРВИ. Сопутствующие симптомы простуды — насморк, кашель, боль в горле, мышечные боли и общее недомогание.
- Для кормящей матери актуальны лактостаз и мастит, возникающие на фоне застоя в молочной железе. Для этого заболевания характерны стойкие воспаления и повышение температуры тела. Гнойные осложнения при мастите возникают на фоне присоединения бактериальной или грибковой инфекции, проникающей через ссадины и трещины на сосках.
- В первые 2-3 недели после рождения организм молодой мамы уязвим для любых воспалительных заболеваний. Слабый послеродовой иммунитет часто приводит к обострению хронических патологий.
- Частой причиной этого состояния является токсикоз пищевого происхождения. Банальное пищевое отравление сопровождается сильной интоксикацией организма и повышением температуры тела.
Если температура не превышает 38 градусов, то кормящая женщина может и дальше прикладывать ребенка к груди.Если эти показатели достигают 39-40 градусов, то изменения происходят не только в количественном и качественном составе молока, но и в его консистенции. Не каждый младенец будет принимать такую пищу, поэтому женщине рекомендуется довести температуру до нормы.
Показания для кормления грудью
В некоторых случаях медицинские специалисты рекомендуют не прерывать цепочку естественного кормления, даже если температура высока. Эта рекомендация имеет свое обоснование:
- Грудное вскармливание при повышенной температуре гарантирует, что интерфероны попадают в организм ребенка с материнским молоком.Это обеспечивает формирование надежной иммунной защиты организма малыша.
- Температурная реакция — следствие усиленной борьбы материнского организма с инфекционными возбудителями. Кормление грудью положительно сказывается на здоровье матери и ребенка.
- Прикладывание ребенка к груди обычным способом — профилактика заложенности носа и мастита.
- Делая перерыв в кормлении грудью, женщина не может быть уверена, что ее ребенок не откажется от очередной порции молока.
Противопоказания
Несмотря на преимущества естественного вскармливания, существуют запреты на эту процедуру. Повышенная температура тела является противопоказанием к кормлению ребенка в таких случаях:
- Если температурные показатели перешагнули цифру в 39 градусов. При значительной температуре меняется вкус и консистенция материнского молока. Чтобы не допустить отказа малыша от кормления грудью, рекомендуется добиться снижения температуры.
- В случаях, когда высокая температура является следствием острых и хронических заболеваний органов и систем. В эту группу патологий входят заболевания дыхательной системы, почек, печени и сердца.
- Если кормящая женщина вынуждена проходить курс лечения антибиотиками, она должна воздерживаться от грудного вскармливания. Попадая с молоком в организм ребенка, антибиотики вызывают дисбактериоз и другие осложнения.
Как сбить температуру
Быстрая стабилизация температуры тела в интересах матери и новорожденного.Нормализовать состояние помогут такие рекомендации:
- При повышении температуры тела более 38 градусов следует принимать жаропонижающее. Для этого необходимо использовать препараты на основе ибупрофена или парацетамола. Такие средства не оказывают негативного воздействия на детский организм.
- Жаропонижающие препараты можно применять в виде свечей. Это снизит вероятность попадания активных ингредиентов в грудное молоко.
- Если температура тела не достигает 38 градусов, то снижать ее не стоит.Температурная реакция сопровождается активной выработкой антител.
- Измерьте температуру тела до и после кормления. Это позволит вам контролировать состояние. Когда показатели подскакивают, принимают жаропонижающее. Более подробную информацию о подборе препаратов и правилах приема смотрите по ссылке http://vskormi.ru/mama/temperatura-u-kormyashhej-mamy/.
- При заражении вирусными патогенами рекомендуется постельный режим и обильное питье. При достаточном употреблении теплой жидкости организм избавляется от токсинов, выделяемых вирусами.В качестве теплого напитка нужно запивать травяные чаи с малиновым вареньем, ягодные морсы, компот из сухофруктов и теплое молоко. Ограничение приема жидкости касается тех женщин, которые перенесли мастит.
Если температурная реакция в пределах допустимой нормы, то кормление малыша — важное и полезное занятие. Перед тем как решиться на поддержание лактации, молодой маме желательно посетить врача-специалиста, чтобы определить причину высокой температуры.
Если недомогание вызвано вирусной инфекцией, то при контакте с малышом необходимо использовать одноразовую марлевую или целлюлозную маску, которая защитит малыша от заражения. Пищевое отравление — повод обратиться к врачу-специалисту. При сильном недомогании кормление приостанавливают до улучшения состояния матери.
Соблюдение простых правил поможет кормящей женщине избежать тяжелых осложнений высокой температуры тела и сохранить грудное вскармливание на должном уровне.
вскорми.ru
Можно ли кормить ребенка грудным молоком при температуре ??? | Теги: грудное вскармливание, новорожденный, мама, что
Можно ли кормить грудью при повышенной температуре? Часто кормящая мама прислушивается к советам не кормить грудью при высокой температуре, а также нельзя принимать лекарства. Выход из этой ситуации — сцеживать и кипятить молоко, а затем этим молоком кормить ребенка. Чаще всего такие вещи говорят люди, абсолютно ничего не знающие о грудном вскармливании.
Если у кормящей матери простуда или обычная вирусная инфекция, сопровождающаяся высокой температурой, прерывать грудное вскармливание не стоит, так как потребность ребенка в грудном молоке только возрастает.
Почему не рекомендуется прекращать грудное вскармливание?
Прекращение естественного опорожнения груди может привести к еще большему повышению температуры. Также приостановка грудного вскармливания может привести к образованию лактостаза, который только ухудшит состояние матери.
Продолжая грудное вскармливание при повышенной температуре, мать через молоко обеспечивает защиту своего ребенка от вирусного патогена.Организм матери вырабатывает антитела против патогенного вируса, которые попадают в организм ребенка с молоком матери, и если ребенок лишен иммунной поддержки матери, ему придется бороться с вирусом в одиночку, что увеличивает риск заболевания ребенка, потому что мать может заразить его.
Если малыша отлучили от груди, то во избежание застоя молока матери придется сцеживать молоко до 6 раз в сутки, что при температуре очень сложно. Если молоко не сцеживается, может возникнуть застой, в результате чего может развиться мастит.
Никакое сцеживание нельзя сравнить с кормлением грудью, потому что ребенок — лучший способ освободить грудь от молока. В период лактации при температуре не меняется, молоко не становится горьким, не скисает и не скручивается, как это часто слышно от доброжелателей.
Но при кипячении молоко теряет свои свойства, и основная часть его защитных факторов при кипячении просто разрушается.
Бороться с температурой при грудном вскармливании можно с помощью парацетамола или препаратов, в которых он содержится.Не принимайте аспирин.
Повышение температуры — защитная функция организма от вирусных раздражителей, так как при повышенной температуре вирусы теряют способность к активному размножению, и сбивать температуру рекомендуется только в том случае, если кормящая мама этого не переносит.
Для лечения вирусных инфекций достаточно симптоматического лечения, не влияющего на грудное вскармливание. Лечение простуды, использование лекарств для ингаляций, а также полоскание горла — все это совместимо с кормлением грудью при низкой температуре.
Для лечения заболеваний, вызываемых патогенными микроорганизмами, таких как тонзиллит, мастит, пневмония и др., Необходимо использовать антибактериальные препараты и антибиотики, совместимые с грудным вскармливанием. Таких средств очень много, это различные антибиотики пенициллинового ряда. Категорически противопоказаны антибиотики, которые могут повлиять на рост костей или кроветворение. Эти антибиотики можно заменить более безопасными аналогами, не противопоказанными при грудном вскармливании.
В любом случае для лечения инфекционных заболеваний необходимо подбирать препараты, совместимые с грудным вскармливанием, например, лечение различными травами, гомеопатические препараты.
Для того, чтобы определить совместимость того или иного препарата при грудном вскармливании, необходимо прежде всего проконсультироваться с опытным специалистом.
Будь здоров!
www.baby.ru
Кормление грудью при температуре
Период лактации отличается тем, что новоиспеченная мама продолжает принимать множество решений, учитывая не только свою точку зрения, но и ориентируясь на малыша.В вопросах «что такое» и «как лечить» она должна учитывать, какие вещества попадают в грудное молоко, в каком количестве и могут ли они навредить ребенку.
Один из самых частых вопросов заболевшей кормящей мамы — можно ли кормить грудью при температуре. Отвечая на него, мы выделяем два момента:
- Что происходит непосредственно с молоком при повышении температуры тела?
- Симптомом каких заболеваний может быть температура?
Учитывая эти два фактора, вы можете понять, что делать в каждом случае.Остановимся сначала на заболеваниях, сопровождающихся повышенными отметками на градуснике.
Причины высокой температуры
Послеродовые проблемы
В случае увеличения градусника в первые дни после родов можно заподозрить развитие воспалительного процесса, связанного с осложнениями во время родов: эндометритом, воспалением швов при эпизиотомии (разрез промежности) или кесарево сечение, а также расхождение швов. Часто развивается послеродовой мастит, о нем поговорим чуть позже.
Обострение старых хронических заболеваний
Роды — тест для материнского организма, на фоне которого обостряются хронические заболевания: пиелонефрит, тонзиллит, герпес. При правильном лечении и своевременном лечении прекращать лактацию не нужно.
Прямым показанием к отказу от грудного вскармливания могут быть только 4 хронических заболевания: ВИЧ, активный туберкулез, сифилис, гепатиты В и С, и не всегда.
Поскольку мать находится в тесном контакте со своим малышом, нужно думать о здоровье даже тогда, когда возникает вопрос о планировании беременности.Лечатся хронические заболевания, пересматривается образ жизни.
ОРВИ
Мамы, как правило, реже болеют острыми респираторными инфекциями, поскольку поначалу практически не ходят в общественные места. Однако посещение поликлиники, вынужденный проезд на общественном транспорте, переохлаждение или неправильная домашняя работа могут вызвать у кормящей женщины развитие ОРВИ.
Врач сможет легко поставить диагноз и назначить лечение, разрешенное при кормлении грудью.При температуре выше 38,5 ° С следует принимать безопасные жаропонижающие препараты на основе парацетамола и ибупрофена: Панадол, Эффералган, Цефекон, Нурофен, Ибуфен и др. О других эффективных методах снижения температуры можно прочитать здесь.
При вирусных инфекциях также рекомендуется обильное питье и постельный режим. Для стимуляции иммунной системы матери используются гомеопатические средства и лечебные травы. В период лактации лучше отдавать предпочтение однокомпонентным препаратам, чем комбинированным, так как даже при появлении аллергии на один из компонентов лекарство уже нельзя использовать.
В доме, где есть маленький ребенок и заболел один из членов семьи, страдающих ОРВИ, вводится режим маски. Только соблюдайте его по всем правилам, иначе такие мучения (ношение маски) будут бесполезны
Польза кормления при повышении температуры очевидна. Вместе с молоком мать дает малышу лучшее лекарство в виде уже выработанных антител к вирусу, а также защитных веществ, например, интерферона. У ребенка есть шанс вообще не заболеть или передать инфекцию в легкой форме.
Следует ли использовать маску при приближении к ребенку? Спорный вопрос. Контакт матери и малыша в течение дня достаточно тесный, а одноразовая маска экономит только на 2, максимум на 4 часа, и носить ее должен здоровый человек, а не больной. Надеть такое средство ребенку невозможно, да и больной маме будет сложно находиться в нем круглосуточно. Оптимальный вариант — режим маски во время кормления, каждый раз надевая новую маску.
Воспалительный процесс бактериальной природы
Типичной ситуацией развития воспаления является послеродовой мастит.Как правило, это происходит на фоне лактостаза или попадания инфекции в грудную клетку через трещины сосков. Реже мастит развивается из-за эндокринных заболеваний.
Послеродовой мастит — это заболевание молочной железы, вызываемое бактериями (стафилококком, стрептококком и др.) И характеризующееся развитием воспалительного процесса на одной или обеих молочных железах. Мастит сопровождается болезненными уплотнениями в железе, повышением температуры тела, может быть гнойным.
Из-за того, что мастит поражает «инструмент кормления», болезнь становится вдвойне болезненной.Поэтому не стоит начинать лечение лактостаза и начальных форм мастита.
В большинстве случаев мастит является показанием к приостановке лактации (но не всегда) и временному переходу на кормление ребенка смесью. Так, если мастит гнойный, высока вероятность появления гноя, а вместе с ним и стафилококковой инфекции, попадающей в молоко (при лактостазе, наоборот, в качестве лечебного лечения используется кормление). Кроме того, лечение мастита сопровождается применением антибактериальных препаратов, а многие из них противопоказаны при грудном вскармливании.
В случае продолжения кормления ребенка и одновременного применения антибиотика (есть те, которые разрешены при ГБ), учитывайте тот факт, что эта группа препаратов убивает не только болезнетворные микроорганизмы, но и полезную микрофлору кишечника, которая придется восстанавливать. А поскольку антибиотики попадают в грудное молоко, пробиотические препараты нужно будет пить не только маме, но и малышам.
Мы измеряем температуру правильно
Чаще всего измеряют температуру в подмышечной впадине.Однако у кормящей женщины молочная железа в настоящее время представляет собой целую фабрику, молочные продукты которой имеют температуру выше 37 ° C, и даже во время кормления мышцы сокращаются, работают, выделяя тепло.
Следовательно, лучше всего измерять температуру после опорожнения груди (кормления или сцеживания) через полчаса. Не забывайте протирать под мышками сухим полотенцем, иначе пот исказит результат.
Меняется ли качество молока во время течки?
Механизм выработки грудного молока заложен на генетическом уровне, и повышение средней температуры не влияет на его качественный состав: оно не скисает, не выгорает, не свертывается.
Происходит только то, что лактация во время течки снижается, что объясняется физиологическими процессами:
- При высоких температурах организм быстро теряет большое количество жидкости. Вода — основа молока, но жидкость, потребляемая в данный момент, очень нужна для борьбы с инфекцией, восстановления сил.
- В период болезни и интоксикации ребенка меньше прикладывают к груди. Это связано с тем, что маме в момент недомогания не до кормления.Постельный режим и сон, насколько это возможно в ее обстоятельствах, просто необходимы для реабилитации. И чем меньше грудного молока кормить ребенка, тем меньше его вырабатывается. Особенно часто это происходит, когда речь идет не о младенцах, а о младенце, получающем прикорм. При выздоровлении можно восстановить лактацию.
Согласно медицинскому руководству Рут Лоуренс, грудное вскармливание во многих случаях совместимо с такими заболеваниями, как:
- корь;
- краснуха;
- ОРВИ, ОРЗ;
- герпес, если он не в околосасательной области;
- лактостаз, гнойный мастит;
- стафилококковая инфекция;
- гепатит А, В, С;
- аутоиммунные заболевания.
Практически во всех случаях лихорадки нет противопоказаний к продолжению лактации
Так при какой температуре, если говорить о цифрах, кормление ребенка считается безопасным? До 39 ° С. Но ВОЗ рекомендует принимать жаропонижающие препараты начиная с 38,5 ° С. Просто период грудного вскармливания особенный в жизни женщины, и часто ей все же приходится ухаживать за малышом, несмотря на ее бедность. здоровье.
Некоторые при ОРВИ сцеживают кипяченое грудное молоко, а потом дают его ребенку.Этого делать не следует, поскольку содержащиеся в молочном коктейле защитные факторы исчезают при нагревании. Таким образом, ребенок теряет лучшую защиту от болезни.
Так можно ли продолжать кормить ребенка, если у матери высокая температура? Ответ будет зависеть от нескольких факторов:
- В чем причина повышения температуры? Насколько заразно само заболевание, вызвавшее гипертермию?
- Были ли прописаны лекарства? Если да, совместимы ли они с грудным вскармливанием?
- Есть ли у ребенка аллергия на лекарства матери?
- Что говорит врач, который конкретно оценивает вашу ситуацию?
Но в большинстве случаев высокая температура не является причиной отлучения от церкви.Так что держите своего ребенка здоровым.
Очень часто появление признаков болезни, а особенно резкое повышение температуры тела становится поводом для беспокойства кормящих мам. Они беспокоятся не столько за свое здоровье, сколько за состояние малыша, переживают, что малыш не заразится вирусом от матери. Конечно, в таких случаях возникает закономерный вопрос: можно ли продолжать грудное вскармливание, если у матери поднялась температура? Мы постараемся найти ответ на этот вопрос.
Кормление ребенка грудью — очень важный процесс как для новорожденного, так и для его матери. В процессе кормления грудью происходит более плавное выравнивание гормонального фона и послеродовое восстановление организма. И только с грудным молоком ребенок получает весь комплекс белков, жиров, углеводов, а также витаминов, микроэлементов, ферментов и иммуномодуляторов, необходимых ему для роста и полноценного развития. Поэтому каждая женщина должна стараться как можно дольше поддерживать лактацию.
Хорошо, когда женщина здорова и уверена, что ее молоко идет исключительно на пользу малышу. А что делать, если кормящая мама встает и болезнь развивается?
Грудное вскармливание или нет?
Раньше женщинам с заболеванием, одним из симптомов которого является повышение температуры тела, рекомендовалось на время болезни не прикладывать ребенка к груди, а только сцеживать молоко и кормить ребенка грудью. вареный продукт. Однако специалисты по грудному вскармливанию смогли доказать, что такой подход не имеет достаточного обоснования, более того, он вредит здоровью как ребенка, так и матери.
В первую очередь следует понимать, что повышение температуры тела может быть вызвано разными причинами:
- вирусная инфекция
- мастит груди,
- интоксикация вследствие отравления,
- наличие воспалительного процесса.
Если причиной заболевания стал застой молока в груди, то лучшим врачом в данной ситуации будет ребенок. Врачи рекомендуют как можно чаще прикладывать малыша к больной груди, чтобы он сосал из нее молоко.Активное сосание в сочетании с наружным массажем позволит быстро развить грудную клетку, очистить закупоренные протоки, избавиться от боли и температуры.
Кормящие матери тоже больны. И вопрос, можно ли кормить грудью при температуре, интересует многих. В этой статье мы разберемся, можно ли это сделать и почему. В прошлом веке отношение к грудному вскармливанию было несколько иное. Несмотря на то, что его полезность никто не отрицал, к переходу на искусственные смеси отнеслись очень спокойно.И это при том, что на тот момент смесь была гораздо хуже адаптирована к потребностям малышей. Отлучили ребенка от груди с минимальными проблемами. Это не считалось чем-то опасным для здоровья и психики ребенка и его разлука с матерью по ряду причин. И, конечно же, с таким взглядом на проблему больная мама с высокой температурой не кормила ребенка грудью. И по возможности мама была изолирована от ребенка. Очень хорошо развит институт бабушек и прабабушек.
В наши дни концепция грудного вскармливания существенно изменилась. Мама и малыш в первые месяцы жизни считаются неразлучными. А замена грудного молока искусственными смесями стала крайним вариантом, допустимым только в самых сложных случаях. А основная рекомендация педиатров такая: кормить грудью при температуре матери можно и нужно. Но все же эту проблему следует рассмотреть глубже.
Младенец и мама во время болезни
Чаще всего температура у матери повышается при вирусной инфекции.Симптомы начинают проявляться только тогда, когда вирусы уже размножились. Этому предшествует инкубационный период, в течение которого человек чувствует себя абсолютно здоровым. Но он уже является переносчиком вирусов и способен заражать других.
Значит, мать, у которой поднялась температура из-за вирусной инфекции, какое-то время болела и, конечно же, сумела передать вирусы своему ребенку. Ведь контакт мама-малыш очень тесная. Поэтому нет необходимости изолировать мать и прекращать кормление грудью, ведь малыш уже контактировал с вирусами.
Более того, материнское молоко — первое и самое важное лекарство для ребенка. Организм мамы борется с вирусами. А к моменту появления температуры уже вырабатываются защитные антитела. В грудном молоке их содержание особенно велико. После получения антител ребенок может вообще не заболеть. И может заболеть, но быстрее выздоравливает и легче переносит болезнь.
Раньше мамам обычно рекомендовали сцеживать, кипятить и давать ребенку в таком виде во время болезни матери.Но текущие рекомендации совершенно другие. В случае острых респираторных вирусных инфекций матери нельзя кипятить грудное молоко. При нагревании разрушаются биологически активные вещества, содержащиеся в молоке, и оно теряет свою целебную силу.
Если на момент заболевания ребенок лишится материнской груди, то он не только не получит антител, но и испытает сильный стресс. Давайте посмотрим на ситуацию с точки зрения ребенка. Малышу плохо: голова болит, нос не дышит, а маме вместо теплой груди ставят бездушную бутылочку с чем-то непонятным и вообще не пахнущим.Более того, моя мама тоже куда-то пропала, бросив в такой тяжелый момент. К плохому состоянию добавляется страх, что мама не вернется. Не подвергайте ребенка такому стрессу.
Для матерей резкое прекращение грудного вскармливания также может быть опасным. К заболеванию, вызвавшему температуру, может добавиться мастит. Ни ручное, ни аппаратное сцеживание не может опустошить грудь так, как это делает ребенок. Если мать до момента болезни кормит грудью без проблем, то, возможно, у нее под рукой нет молокоотсоса, и на освоение ручного сцеживания нужно время.А во время болезни сложно сцеживаться 6-7 раз в день, особенно ночью. И малыш вполне может сосать грудь, пока мама спит.
Как снизить температуру во время горячей воды
При температуре ниже 38 градусов медикаментами сбивать не нужно. Но можно использовать обильное теплое питье. Этот метод позволяет немного снизить температуру при ОРВИ. Но при лактостазе его использовать нельзя. Если температура поднялась выше 38 градусов или мать плохо переносит повышенную температуру, то можно принимать относительно безопасные для ребенка препараты: парацетамол или ибупрофен.Но необходимо строго придерживаться дозировок и режима приема медикаментов, так как они все же проникают в грудное молоко и, соответственно, действуют на малыша.
- Лучше всего принимать самые простые однокомпонентные препараты, так как они реже вызывают аллергические реакции.
- Лекарства принимают сразу после кормления, чтобы концентрация препарата в крови могла снизиться к следующему кормлению.
- Парацетамол и ибупрофен принимают не более 3-х раз в сутки.
- Срок приема жаропонижающих средств не должен превышать 2-3 дня.
- Кормящим мамам Аспирин категорически запрещен.
О самом главном
Но остается самое главное: лечить болезнь должен врач. Обратиться за профессиональной медицинской помощью необходимо, если температура:
- по какой-то причине поднялась;
- выше 37,6 градусов;
- длится более 2-3 дней;
- не сбивается с пути.
Помощь врача необходима также, если лихорадка сопровождается симптомами, не похожими на простуду.
Пренебрежение своим здоровьем чревато появлением серьезных проблем. Если их вовремя не предотвратить, то матери, возможно, придется длительное время лечить лекарствами, несовместимыми с грудным вскармливанием. И малыш останется без грудного молока надолго или даже навсегда. В еще более серьезных случаях мать может оказаться в больнице.И тогда ребенок какое-то время будет не только без молока, но и без мамы.
Но вам нужно обратиться к врачу, который понимает важность грудного вскармливания. Такой специалист подберет препараты, совместимые с грудным вскармливанием. А если все же нужно использовать более серьезные препараты, врач постарается сократить время их применения до необходимого минимума.
Чтобы вы могли кормить при температуре в большинстве случаев. А вот кормящей маме заниматься самолечением нельзя.
Диарея у новорожденных и младенцев. Понос у новорожденного при грудном вскармливании Комаровский, кормление грудью
Можно с уверенностью сказать, что нет ни одной матери, которая хотя бы раз не сталкивалась с проблемой жидкого стула, называемой диареей, у своего ребенка. Эта проблема, имеющая медицинское название диарея, в первую очередь характерна для детей младше одного года. В некоторых случаях жидкий стул может быть признаком серьезного заболевания. Поэтому родителям необходимо знать возможные причины, а также что делать в таких случаях и как лечить диарею у своего ребенка.
Причины
Следует хорошо понимать, что частота диареи во многом определяется возрастом ребенка. Для ребенка, находящегося на грудном вскармливании, как указывает доктор Комаровский, цвет стула и его консистенция не имеют большого значения. Важно общее состояние малыша, его самочувствие. Для грудничков до одного месяца жидкий стул является характерным признаком, и его частота может быть более десяти раз в сутки. Родителям не стоит переживать по этому поводу, если у малыша в целом все хорошо и в его поведении нет изменений.
Со временем частота стула у детей снижается, что становится заметным уже у годовалого ребенка. Этому есть простое объяснение. Пищеварительная система новорожденного ребенка еще полностью не сформирована. Пищеварительные ферменты, участвующие в усвоении пищи, еще не могут справиться с различными продуктами. Поэтому любое изменение диеты может привести к диарее. Эту особенность необходимо учитывать мамам детей до года при переходе с естественного питания на искусственное или комбинированное.Возможное возникновение поноса в этом случае не должно пугать родителей.
Как отметил доктор Комаровский, кишечные инфекции — еще одна частая причина диареи. Они являются вторым по распространенности инфекционным заболеванием у детей раннего возраста после ОРВИ. Эти инфекции могут иметь различную природу: вирусную или бактериальную. Опять же, если говорить о причине кишечных заболеваний, то лидирует ротавирус, от которого во всем мире страдает огромное количество детей и наблюдается немалое количество смертей.В то же время при своевременной и квалифицированной помощи ротавирусную инфекцию можно успешно вылечить.
Конечно, это не единственная инфекция, которая приводит к нарушению стула у ребенка. Заражение возможно от больного человека, носителя инфекции, или от плохо приготовленной пищи, что характерно при заражении сальмонеллезом.
У детей до одного года диарея может быть вызвана психологическим стрессом, например, прорезыванием зубов. Но в этом нет необходимости, так как рост первых молочных зубов у каждого малыша может происходить индивидуально и иметь разные симптомы.Например, с повышением температуры или без подъема.
Нельзя забывать и о дисбактериозе, который, помимо плохого пищеварения и усвоения пищи, приводит к нарушению стула, вызывая либо диарею, либо запор. Самыми неприятными и тяжелыми причинами диареи являются кишечные отравления, возникающие после употребления некачественной пищи. Как правило, они также вызывают тошноту и рвоту, высокую температуру, слабость и головокружение.
Рвота и жидкий стул при пищевом отравлении — это проявление действия защитных сил организма, которые таким образом стараются как можно быстрее избавиться от попавших в него токсинов.
С температурой
Лихорадка обычно указывает на кишечную инфекцию или острое пищевое отравление. Рост молочных зубов у малышей до года не всегда сопровождается, как показывает практика, большим повышением температуры, поэтому причина может быть более серьезной. Не стоит рисковать здоровьем малышей. Поэтому вам необходимо обратиться за медицинской помощью.
Нет температуры
Диарея у ребенка без температуры может появиться из-за нервного напряжения. Причиной также могут быть изменения в диете, например, переход с грудного вскармливания на кормление смесями.Желудок и кишечник малыша не могут сразу перестроиться на новую для него пищу. Поэтому такие переходы желательно производить постепенно, чтобы пищеварительная система успела адаптироваться к новым видам пищи.
Видео «Дисбактериоз — Школа Комаровского»
Как лечить
К лечению вышеперечисленных проблем нужно относиться осторожно и осторожно. Доктор Комаровский отмечает, что ни в коем случае нельзя заниматься самолечением с помощью антибиотиков. Их назначают при диарее только в единичных случаях, после установления точного диагноза.В противном случае состояние больного ребенка может только ухудшиться. Что делать в таких случаях, как лечить?
Доктор Комаровский рекомендует обязательно пить много жидкости. Во-первых, он поможет быстро избавиться от токсинов при отравлении, вызвав рвоту, что немаловажно при отравлении. Во-вторых, снимет обезвоживание.
Дело в том, что при жидком стуле у ребенка наиболее опасно обезвоживание. С ними происходит не только потеря организмом жидкости, но и потеря микроэлементов и солей, без которых невозможно нормальное функционирование человеческого организма.
Признаками обезвоживания являются сухость слизистых оболочек, сухой язык, плач малыша без слез, длительное отсутствие мочеиспускания. Чтобы восстановить водно-электролитный баланс, малышу необходимо пить, давая ему больше жидкости, чем он потерял. В качестве напитка можно давать любые напитки: чай, компот, отвар шиповника. Для восстановления баланса солей желательно давать такие препараты, как Регидрон.
К сожалению, стоимость таких препаратов довольно высока, несмотря на их невысокую стоимость. Доктор Комаровский подсказывает, как можно решить эту проблему.Напиток для восстановления солей в организме можно приготовить самостоятельно в домашних условиях. Для этого достаточно растворить две столовые ложки сахара и одну чайную ложку пищевой соды и поваренной соли в одном литре воды. Для лучшего усвоения этот напиток следует пить теплым.
Если жидкий стул вызван вирусными инфекциями, то через четыре-пять дней в организме вырабатываются антитела к ним, и болезнь отступает. Главное — не допустить обезвоживания в это время.
Диета ребенка в это время должна содержать больше жидких блюд и быть вегетарианской.Желательно избегать молочных и мясных продуктов. Предпочтительны каши на воде, например, рисовые, обладающие вяжущими свойствами. В крайнем случае, когда наблюдается высокая температура, рвота, жидкий стул и ребенок отказывается пить, необходимо срочно вызвать врача.
Профилактика
Никто не станет отрицать тот факт, что лечить всегда труднее, чем просто предотвратить болезнь. Для этого необходимо тщательно следить за чистотой. Это чистота рук, чистота посуды для питья и еды, чистота в детской комнате.
С детства малыша необходимо приучать соблюдать элементарные правила личной гигиены. И, конечно, исключить прямой контакт с больными людьми и животными, которые могут служить переносчиками инфекций.
Видео «Нужны ли ферменты при дисбактериозе?»
Чтобы разобраться с этой инфекционной проблемой в желудочно-кишечном тракте вашего ребенка, советуем посмотреть видео от доктора Комаровского. Он четко и подробно описывает проблему в целом.
Расстройство желудка с учащением стула, потерей веса, водянистостью и резким запахом стула не редкость в младенчестве.В основном это не серьезное заболевание и оно быстро проходит. Но когда у ребенка одновременно повышается температура и диарея — это тревожная симптоматика, требующая срочной диагностики и лечения.
[Скрыть]
Основные причины
Высокая температура и диарея у ребенка проявляются при заражении инфекциями или по другим неинфекционным причинам. Факторы из последней группы не так опасны для жизни и здоровья ребенка, но при отсутствии своевременного лечения могут привести к обезвоживанию.Инфекции, если их не лечить, вызывают серьезные осложнения и даже смерть. У ребенка понос и высокая температура (около 39 градусов).
Инфекционные факторы
- Ротавирусная инфекция является наиболее частой причиной диареи у детей в возрасте до 3-5 лет. Заболевание длится от четырех до семи дней, характеризуется острым началом с сильной диареей, рвотой, лихорадкой и симптомами простуды в виде покраснения горла, насморка.
- Краснуха, корь, скарлатина — детские инфекционные заболевания, к которым в дальнейшем в организме вырабатывается иммунитет.Диарея может быть одним из сопутствующих симптомов, но не основным.
- Энтеровирус — передается воздушно-капельным путем от больного человека или через слизистые оболочки рта при контакте с источником вируса (немытые руки, грязная пища).
- Сальмонеллез — развивается в среднем в течение 3 дней после попадания сальмонеллы в организм. Они оседают в тонком кишечнике и вызывают серьезную интоксикацию организма с рвотой, многократным жидким стулом, слабостью и болью.
- Дизентерия — это болезнь «грязных рук», инфекция также может попасть в организм через загрязненную воду или мытые ею овощи и фрукты.Возникает воспаление стенки толстой кишки, основной симптом — жидкий стул темно-зеленого цвета с примесями крови и гноя.
- Черви являются основным источником заражения в детском возрасте из-за контакта грязных рук с пищей и слизистых оболочек полости рта. Песок на детских площадках может содержать яйца гельминтов из фекалий животных, которые попадают в организм малыша из-за немытых рук.
- Отит, грипп, ринофарингит, тонзиллит — при этих заболеваниях диарея может быть дополнительным симптомом на фоне ослабления организма инфекцией.
Неинфекционные факторы
- Расстройство пищеварения — возникает при поедании тяжелой или несовместимой пищи маленьким ребенком.
- Побочные реакции при приеме лекарств.
- Повышение содержания ацетона, которое является следствием дефицита углеводов в организме после инфекций, стрессов, переутомления.
- Прорезывание зубов.
- Проблемы с желудком и кишечником — гастрит, колит, дисбактериоз.
Сопутствующие симптомы
Когда у ребенка жар и диарея, важно замечать сопутствующие симптомы.Итак, можно составить общую картину заболевания, определить причину возникновения и выбрать метод лечения.
Припухлость десен
При расстройстве желудка у ребенка до трех лет необходимо обследовать полость рта и десны. Их покраснение, отек и воспаление указывают на прорезывание зубов. В этот период некоторые дети страдают диареей и лихорадкой.
Симптомы простуды
Температура и диарея у ребенка до 5 лет в сочетании с болью в горле, насморком и кашлем являются признаком простуды.Из дополнительных симптомов — увеличение миндалин, покраснение в горле, сопли. Все это свидетельствует о заболевании ангиной, гриппом, отитом, фарингитом.
Сыпь
При наличии высыпаний на туловище или слизистых оболочках, диарее и лихорадке у младенцев могут быть признаки скарлатины, краснухи или кори. Сыпь на фоне расстройства желудка может быть признаком аллергической реакции на лекарства (непереносимость железа).
Боль в животе
При появлении у новорожденного ребенка боли в животе необходимо обратить внимание на диету матери, смеси для искусственного вскармливания.У детей старшего возраста также может болеть живот из-за качества продуктов и возраста малыша. Диарея с кровью — симптом кишечной инфекции, сопровождающейся высокой температурой, интоксикацией всего организма. Диарея со слизью — признак заражения сальмонеллой, лямблиями, энтеровирусом, ротавирусом. Когда к поносу добавляется рвота и запах ацетона изо рта, речь идет об ацетонемическом кризе.
Диагностика
Диагностика заболевания — важный этап своевременного и адекватного лечения.Визуальный осмотр у врача неинформативен, особенно у грудничков, так как годовалый ребенок не объяснит, что ему больно. Необходимо провести лабораторные исследования:
Если у ребенка понос и жар, необходимо предпринять ряд мер, чтобы помочь ребенку и предотвратить обезвоживание.
Процедура:
- Вызовите врача.
- Не давайте ребенку антибиотики, если он не назначен врачом.
- Изолируйте ребенка до выяснения причины.Необходимая мера для предотвращения распространения инфекции, если это является причиной симптомов.
- Осмотрите кожу, слизистые оболочки ребенка, чтобы определить сопутствующие признаки.
- Не сбивайте температуру ниже 38 ° до приезда врача.
- Допускается использование энтеросорбентов: Смекта, активированный уголь.
- Дать малышу теплой кипяченой воды до приезда врача. Это поможет уменьшить обезвоживание и улучшить общее состояние здоровья ребенка.
Методы лечения
Что делать, если у ребенка болит животик, сопровождается диареей и лихорадкой, зависит от причины этой симптоматики.Выявив патогенез, врач назначает лечение основного заболевания, параллельно проводится симптоматическая терапия для предотвращения обезвоживания.
Медикаментозное лечение
- Для купирования диареи применяют адсорбенты — Смекта, активированный уголь, Энтеросгель.
- Промыть желудок кипяченой водой. Используется при отравлении.
- Регидратация — восполнение жидкости в организме за счет Регидрона, большого количества воды, глюкозы, кислого чая.
- При температуре выше 38.5 степени используются препараты с парацетамолом. До года — в виде свечей, после чего употребляют сиропы.
- Антибиотики — назначает врач в зависимости от причины диареи.
- Лактобациллы и бифидобактерии (Йогурт) — для восстановления микрофлоры кишечного тракта после прекращения основных симптомов.
Возможные осложнения
Осложнения после поноса и лихорадки у детей возможны, но только при отсутствии своевременного лечения и оказания первой помощи.К ним относятся:
- судорог;
- обморок;
- обезвоживание;
- выпадение прямой кишки в результате нелеченой дизентерии;
- функциональные патологии кишечника, проявляющиеся хроническими запорами, диареей, вздутием живота;
- дефицит лактозы с диареей у младенцев;
- дисбактериоз кишечника после приема антибиотиков;
- смерть.
Профилактика заболеваний
В профилактических целях родителям необходимо соблюдать ряд простых правил в уходе и питании ребенка, чтобы не допустить развития диареи с повышением температуры тела.
- Качественная еда — свежие продукты, без красителей, газированные напитки, фастфуд.
- Употребление продуктов, соответствующих возрасту ребенка — исключение копченостей, шоколада не старше 1,5 лет, морепродуктов.
- Сбалансированная диета с достаточным количеством углеводов.
- Поддержка иммунитета для предотвращения заражения инфекционными заболеваниями.
- Благоприятная атмосфера в семье, отсутствие психологического напряжения у ребенка.
- Руки следует тщательно мыть перед едой, овощи и фрукты перед едой.
- Важно пить кипяченую воду.
- Не купайтесь в неизвестных водоемах.
- При грудном вскармливании мать должна соблюдать диету.
- Переработка мяса, молока, яиц, рыбы. Избегайте употребления этих продуктов в сыром виде.
Видео «Доктор Комаровский о кишечных инфекциях»
Опубликовано: 4 декабря 2015 г. в 16:14Многие россияне знают эти знаменитые имена: Комаровский и Малышева. Эти врачи с телеэкранов неоднократно просветляли людей, рассказывая о самых разных заболеваниях, как они выглядят.Они знают, о чем говорят, и делают это профессионально. Практика показала, что им доверяет огромное количество людей, поэтому сегодня мы хотим поговорить о том, что такие известные врачи думают о диарее.
Доктор Комаровский в основном специализируется на педиатрии, и если с вашим малышом что-то случилось, он обязательно поставит точный и правильный диагноз. На сегодняшний день обсуждается диагноз — диарея (понос).
Диарея у новорожденных — очень деликатная проблема, имеющая свои нюансы и ряд особенностей.Во-первых, стоит отметить, что диарея у новорожденных — довольно частое явление, что в принципе можно назвать нормой. Во-вторых, диарея может возникать совершенно неожиданно и иметь длительный характер, что является признаком заболевания. В том и в другом случае заниматься самолечением малыша мамам небезопасно и лучше еще раз проконсультироваться с педиатром, объяснить, как выглядит диарея, и перечислить симптомы. В этом случае врач точно определит причину и степень возможного развития заболевания, а также назначит лечение, если это действительно необходимо.
Школа доктора Комаровского о диарее (видео)
Как выглядит понос, рассказывает школа Комаровского. Стоит еще раз отметить, что у детей раннего возраста часто встречается диарея, которая в большинстве случаев не требует лечения. Такого мнения придерживается не только Комаровский, но и другие врачи любого профиля. Почему же тогда родители так сильно бьют тревогу, когда видят понос у младенца? Вероятно, это связано с тем, что они забывают, что ребенок в принципе на начальном этапе ест только жидкую пищу.И здесь возникает вопрос к родителям? Как следует качать ребенку и как это должно выглядеть, если он пьет молоко или жидкие смеси? При этом следует отметить, что твердый, а не жидкий стул должен вызывать большее удивление и негодование у родителей.
Комаровский утверждает, что первые 24 часа у новорожденного стул должен быть темного цвета (черно-зеленый). Тогда у ребенка жидкий стул выглядит иначе и может быть желто-зеленым, золотистым или коричневым. Следует отметить, что наличие слизи тоже вполне нормально.Запах зависит от кормления. При грудном вскармливании — кисломолочный запах, при искусственном вскармливании — неприятный запах. До 4 месяцев ребенок много гуляет 6-10 раз, обычно после еды. Также следует учитывать, что отклонений нет: вес и внешний вид соответствуют стандартам.
Диарея может быть вызвана чем угодно. К ним относятся: неочищенная питьевая вода, грязные фрукты или овощи с большим количеством микробов, стресс, акклиматизация и т. Д. Чтобы понять, как лечить диарею, Dr.Комаровский предлагает учитывать весь процесс работы кишечника. Как устроен кишечник и откуда возникает понос, по мнению Комаровского? Прежде всего, кишечник имеет множество ворсинок, которые необходимы для поглощения влаги и питательных веществ. Кроме того, существуют клетки, выделяющие слизь, отвечающую за защиту кишечника. После попадания вирусов и бактерий в кишечник начинается разрушение этого слоя защитной слизи. В свою очередь, токсины этих бактерий попадают в незащищенные стенки кишечника, тем самым раздражая его.Доктор Комаровский рекомендует лечить и взрослых, и детей таким препаратом, как Смекта.
Елена Малышева в «Жить здорово» про диарею (видео)
Елена Малышева сегодня известна телезрителям по программе «Жить здорово». Итак, суть программы — научить людей правильно определять болезни и лечить их. А еще их основная идея — это стимул научить людей предотвращать болезни. В одном из выпусков программы «Жить здорово» на Первом канале Елена Малышева рассказала о диарее у взрослых.Обычно человек должен ходить в туалет не реже 3 раз в неделю. При этом образовавшийся стул не должен быть грубой консистенции. В этом случае у взрослого диарея означает частый жидкий стул более 3 раз в сутки. Диарея по Малышевой часто является следствием кишечной инфекции, а также серьезных заболеваний.
Елена Малышева, врач со стажем телешоу, рекомендует 3 теста на диарею:
- Микроскопическое исследование.
- Колоноскопия.
- Иммунный тест на чувствительность к глютену.
И мой вопрос следующий. Пару недель назад муж принес на футбол пиво и рыбу. Я выпил с ним немного пива и поел рыбы. Так что уже ночью у меня была высокая температура, тошнота и рвота, а муж ничего подобного не наблюдал. Я думаю, что меня отравила рыба. Воя по ночам выпила активированный уголь, утром прошла курс очищения организма с помощью диеты http: //www.leovit.ru / продукты / худеющие / первая ступень / а также исключили из рациона все жареное, соленое и копченое. Так как же может случиться так, что при использовании одного и того же человека один человек отравится, а другой — нет?
03.12.2017 04:33
Не знаю, как доктор Комаровский поддерживает пробиотики или нет, но они нам очень помогают. Я глубоко уважаю этого человека, он говорит очень умные вещи, но я во многом не согласен и имею собственное мнение, мне кажется, что мне нужно сосредоточиться на моем ребенке, посмотреть, что ему помогает, а что нет, а это не помогает независимо от того, что гугу транслирует при этом педиатрия.Если при каких-либо кишечных расстройствах, будь то кишечная инфекция, диарея или запор у ребенка, я начну давать пробиотики и ему станет лучше, то я буду продолжать это делать. Мы даже лечим ротавирус сорбентами и пробиотиками. Ну и еще электролит (регидрон) для предотвращения обезвоживания. Чаще всего я даю бифидумбактерин, эффективен Наринэ или готовлю нежирное молоко с использованием пробиотических ферментов. Пробиотиков много, я всегда заказываю на сайте Пробиотиков, у большинства препаратов очень короткий срок годности и не все аптеки принимают такие товары на продажу.
25.12.2015 21:35
Украина, Черкассы
Нужна помощь! Ребенку почти 4 года, утром в садике вытащил вечернюю грушу, после этого дома до вечера рвал еще три раза, воду пьет хорошо, единственное, что бабушка дала кашу молочную из акт «доброй воли». У нас нет диареи, а температура колеблется в пределах 37,2-37,6. Она пила смекту и регидрон и дала 1/5 таблетки метоклопрамида (противорвотное).Сомневаюсь, вызывать ли врача, в инфекционную поликлинику явно возьмут. Что делать? пожалуйста, скажите мне!
05.06.2013 22:17
Украина Львов
Нужен совет! Мы только что выписались из больницы, и у нас проблемы с питанием. Сказали есть только рис, картошку и суп с рисом и картошкой. Так мы ели два дня, а на третий отказались от еды. Подскажите пожалуйста, как разнообразить наш рацион?
31.07.2010 08:29
С грудным молоком — есть оно или нет, ребенку 1 год 4 месяца, да — развиваются кишечные инфекции, не да — нет способов успокоить ребенка (или пустить арету — уже не маленькая) ?
А по поводу антибиотиков, я так понимаю, в инфекционных больницах их вводят для профилактики, и только на 5 день узнают, с кем им бороться (результаты посева из анальной лунки на 5 день).Так пейте их или КАК? Если не пьешь, то врачи уживаются и даже клизму делать не хотят. Я уже не говорю о замене антибиотиков бактериями.
У нас была температура 39,5 через 16 часов после первых признаков болезни (рвота), хотя температура могла появиться раньше. Бьют температуру уколами (вроде бы аспирин и демидрол). Возможность измерения появилась только через 16 часов. Также, спустя 15,5 часов произошла первая диарея.Через 10 лет, после первой рвоты, дали антрасгель, снова через 5 лет. Инфекция была введена однократно антибиотиком Ферукал. Мы лежим в районе. детский николаев.
Колоть ли нам Ферукал, подскажите?
30.11.2009 15:22
Нужен совет взрослому пациенту. Ситуация следующая. В анамнезе хронический гастрит с пониженной кислотностью. Есть вероятность отравления не очень свежим приготовленным мясом. Началась небольшая диарея. Начала принимать капсулы Лактив Ратиофарм.Несколько дней. Состояние улучшилось, стул стал практически нормальным. Через неделю резкое ухудшение состояния. Но диарея мягкая и нечастая. Я принимаю Нифуроксазид. Резко поднимается — на пару часов — Т. до 38. Рвоты и поноса нет. Признаков простуды нет. Затрудненное дыхание, бешеный пульс (у меня сердце после ревматизма). Боль, метиоризм, тошнота, обильный пот чередуются с ознобом. Принимаю Энтеросгель, чувствую себя лучше. Через день Т. пришел в норму. Состояние сильной слабости и не совсем нормального стула с болезненными ощущениями и метиоризмом сохранялось и сейчас — 3 дня.Во время приема Нифуроксозида. Пить 5 дней? Может нужно пить антибиотики? На Левомицетин есть противопоказания. Дома все здоровы. Я не могу работать, но мне нужно приступить к работе. Можете дать совет?
11.12.2009 01:27
Нам также «посчастливилось» побывать в инфекционной клинике. Анализ не выявил ни одного заражения, на 6 день предложили сдать анализ в платную лабораторию на вирус, анализ положительный. Замечу, что мы во второй раз попали в инфекцию (оба теста отрицательные), в первый раз убежали, а дома снова поднялась температура — снова пришлось лечь спать… При инфекции запретили кормить ребенка грудью (потихоньку), дали ребенку антибиотики (хотя ротавирус антибиотиками не вылечить). Когда попадаешь в инфекцию, всем назначают одинаковое лечение, никто не смотрит, чем болен ребенок … Самое интересное, что когда на 3-й день в этой больнице ночью мне стало плохо (рвота и понос ), мне никто не оказал медпомощи … потом сказали, что я сам виноват и все из-за моих нервов…
21.07.2009 01:23
Хочу рассказать, как мы «гремели» в инфекционные болезни и как оттуда сбежали.
Моей дочери 7 месяцев. Я (признаюсь) дал ей по вкусу клубнику (естественно, в очень небольших количествах). На следующий день началась диарея, поднялась температура.
Участковый педиатр прописал Энтерофурил в сиропе, смекту, запивая большим количеством жидкости. Мы продолжали это лечение в течение недели упорно не хочет идти в больницу.У меня был понос около 10 раз в день, ела плохо, температура была 37,2 в один день, 38,5 в следующий, затем снова 37,2, напивала воду насильно, но настроение у ребенка было хорошее (думаю, все будет хорошо). Через неделю понос стал реже — не чаще 4 раз в день.
Тогда я решила показать ребенка инфекционисту. Чтобы попасть на прием, мне пришлось 1,5 часа гулять по жаре, а потом еще полчаса ждать в клинике под дверью. Словом, к моменту долгожданного приема у ребенка поднялась температура до 39, дочь проголодалась, устала и заплакала.
Увидев такую картину болезни (еженедельный понос) плачущего ребенка с температурой 39, врач сказал мне срочно лечь в больницу «и даже не думать» и «с такой температурой сразу вызову скорую» сейчас же!»
Короче, мы попали в больницу в отделение, где на каждой палате есть табличка «гастроэнтерит» (это не диагноз! А значит, ребенок может лежать рядом с нами, больной чем угодно!) Об оснащении 5 — 6-местные палаты советских времен я вообще молчу!
Нам прописали Невиграмон, Регидрон и заменили детскую смесь.После первого приема лекарства у нас началась настоящая кровавая диарея. Температура 39,5 — сбить сразу. Звоню врачу — не идет, звоню — не идет, ЗВОНИТЕ !!! — пришел. «Это (обильная кровь в стуле) НЕ МОЖЕТ быть реакцией на невирамон! Это симптомы вашей болезни!» Это при том, что вы еще не определили само заболевание? (анализ будет готов на 4-й день) И при том, что в инструкции к невиграмону четко написано «ПРОТИВОПОКАЗАНИЯ: ДЕТЯМ ДО 12 ЛЕТ, детям от 12 до 18 лет — с особой осторожностью»
Уговорить врачей невозможно. Инфекционной больницы ничего ВООБЩЕ.Пробовал на деньги — не работает, пробовал через знакомых из вышестоящих инстанций — не помогает. Ну они не знают, как еще можно вылечить неизвестное заболевание !!!
На следующий день собрали монаты и поехали домой.
Обратились к гастроэнтерологу в частную клинику. Отругала нас за эксперименты с инфекционной больницей и прописала Виферон и Бифиформ. Через неделю диарея полностью прекратилась, а еще через неделю ребенок начал стабильно набирать вес.
Это наша история.
PS: кстати, анализы в больнице кроме Pr ничего не выявили, но это неудивительно — прием антибактериальных средств, которых мы принимали в изобилии, значительно снижает вероятность выявления возбудителя. Короче мы так и не поняли что это было
25.05.2009 08:31
Staphylococcus aureus — возбудитель условный, не бойтесь его! Встречается более чем у половины населения. Сам жила с посохом в носу и не горюла, ОРЗ три раза в год по три дня.При беременности ЛОР прописал (на основании анализа, а не жалоб на причину их отсутствия) масло хлорофиллипт в нос, а также иммуномодулятор (который я не пила, так как использую другие). Я окунул ватный тампон в хлорофиллипт, промазал нос, не доходя до слизистой оболочки — и через неделю персонала не было. Правда не факт, что его сейчас там нет 🙂
А роддом (один из лучших в Киеве) для партнерских родов уже не требует этого анализа.Если у ребенка проблема со стулом, то ее решают пробиотиками, сорбентами, ромашкой, Вибурколом и т. Д. — вне зависимости от того, как это называть: дисбактериоз или энтероколит, который сопровождается дисбактериозом.
Да, диеты в принципе не соблюдаю — плавал, знаю, ругался.
30.03.2009 00:21
в нашем роддоме постоянно наблюдаются случаи заражения золотистым стафилококком как у рожениц, так и у новорожденных. эта зараза случилась с нами (до сих пор не могу понять как… а способов все-таки много) наш роддом даже периодически закрывает санитарно-эпидемиологическую станцию на дезинфекцию, но это то же самое, потому что почти у всего младшего медперсонала этот стафилококк в гортани и он не лечится. .. ну да ладно, через 2 недели после выписки из роддома стул у дочери участился до 4-5 раз в день, стал водянистым с примесью зелени, а на лице появилась сыпь — начали обученные советские педиатры винить меня в том, что я ем аллергенную пищу, но я прекрасно знал, что это не так, я ел все вареное, свежее, без меда, сгущенки и другие вещи, в которых меня винили врачи, мне нужно было найти частного хорошего врача , сдала капрограмму, анализ на дисбактериоз и кишечная группа, стафилококк золотистый, не вылечили с первого раза, но вылечились к 6 мес.В начале заболевания, помимо частого жидкого стула, иногда беспокоили боли в животе при прикреплении к груди (первые 4 дня), затем болей не было, только сыпь на лице, стул постепенно снижается до 5 раз в сутки. Я прикладывала к груди ребенка по ее просьбе, когда могла подолгу находиться у груди до 45 минут, но это все норма, я тоже набирала вес. Так что материнское молоко — забота, терпение и конечно правильное и адекватное лечение приведет к успеху.Прикорм ввела позже, чем через 6 месяцев, уже ближе к году, потому что лето здесь было очень жарким (в комнате было не ниже 27 градусов по Цельсию) и есть очень не хотелось. многие осужденные уже отлучены от груди в 1,5 года и во многом опережают их по питанию, но при правильном подходе к делу (есть аппетит, перекусов нет, здоровая) она хорошо ест картошку, кашу, суп, фрукты. Будьте здоровы и внимательны. !!!
До шести месяцев у младенцев почти всегда жидкий несформированный стул.Это нормальный физиологический процесс, здоровый стул должен быть мягким и светло-желтым, иногда с белыми пятнами. Но что делать, если мать начинает подозревать, что у малыша понос?
Когда маме следует насторожиться?
У ребенка на грудном вскармливании может быть стул после каждого кормления или четыре-пять раз в день, небольшое появление слизи или зелени также не указывает на болезнь. Малыш чувствует себя хорошо, вес остается нормальным, аппетит сохранен, а значит, новорожденный на грудном вскармливании здоров.Ни диареи, ни лечения не требуется!
Причины изменения консистенции стула могут быть разными, если ребенок находится на грудном вскармливании, то он полностью зависит от рациона матери, поэтому любые изменения в питании матери отразятся на дефекации малыша.
Стоит начать волноваться, если:
- стул изменит свой цвет и консистенцию;
- запах стула становится гнилостным;
- дефекация более интенсивная и обильная;
- появляется большое количество слизи;
- новорожденный начинает капризничать.
Любые отклонения от нормы требуют внимательного отношения, не все симптомы могут указывать на начало заболевания, но не исключено, что малыш заболел.
Все признаки начинающейся диареи могут быть известны только педиатру. Только он со 100% вероятностью сможет отличить понос от нормального физиологического стула малыша.
Причины диареи у младенца
Стул у новорожденного зависит от многих факторов, в возрасте нескольких месяцев дефекация может происходить до 6 раз в сутки, особенно если ребенок находится на грудном вскармливании.В процессе взросления, введения прикорма дефекация становится реже, а при полном переходе на искусственное питание нормой считается дефекация, которая происходит один раз в сутки.
Эти явления не представляют опасности, поэтому организм малыша адаптируется к внешним воздействиям, ничего с этим делать не нужно.
Если нет сопутствующих факторов, и ребенок начинает испражняться водянистыми массами, этот симптом указывает на начало диареи.
При появлении диареи необходимо срочное действие, опасность такого состояния — обезвоживание новорожденного.Постоянная потеря жидкости приводит к дефициту питательных микроэлементов, потере электролитов и может привести к судорогам.
Причин появления диареи у грудничков много:
Когда диарея сопровождается рвотой, температура тела повышается выше 38 градусов, появляются колики, это симптомы наличия инфекции в организме.
Появление пены на стуле — опасный признак, малышу не хватает полезных микроэлементов, это может происходить на фоне неправильного приема антибиотиков.
E. coli способствует повышению температуры, постоянным испражнениям, водянистому стулу, рвоте, живот новорожденного вздувается, становится жестким на ощупь.
Кровь в стуле свидетельствует о появлении в кишечнике инфекционных бактерий, такие симптомы могут указывать на очень опасные заболевания, дизентерию и сальмонеллез.
Опасные проявления расстройства кишечника
У грудных детей даже незначительные изменения состояния проявляются в изменении кала, начиная от снижения иммунитета, заканчивая реакцией на введение нового во время кормления.Также диарея может начаться из-за нервных расстройств и прорезывания зубов.
Опасность заключается в том, что нарушение микрофлоры желудка при диарее приводит к отторжению организмом новорожденного полезных веществ.
Какой бы ни была причина жидкого стула, следует интенсивно восполнять потерю жидкости в организме детей, начинать лечение малыша как можно скорее.
Прорезывание зубов
При прорезывании зубов у детей может возникнуть диарея, а также сопутствующее явление лихорадка.
Это довольно болезненный процесс, но опасности для малышей не представляет. У многих детей до года при прорезывании зубов начинается диарея и повышается температура, может появиться лихорадочное состояние, появившиеся симптомы нужно лечить.
Это связано с тем, что при прорезывании зубов иммунитет малыша сильно снижается. Ребенок волнуется, ему неуютно, все, что попадает под руку, тянется в рот. Неудивительно, что в организм легко попадают любые болезнетворные бактерии.
Также при прорезывании зубов у малышей до года наблюдается обильное выделение слюны, соответственно это тоже приводит к тому, что стул становится более частым и жидким.
Специального лечения в этом случае не требуется:
- постарайтесь облегчить состояние малыша с помощью специальных охлаждающих гелей;
- восполняют потерю жидкости организмом, чтобы не было обезвоживания;
- стараются ограничить посещение многолюдных мест, чтобы не присоединилась другая зараза.
Вы можете проверить, связаны ли частые испражнения и высокая температура с появлением зубов, по состоянию десен ребенка. Еще до появления первых зубов десна набухает, появляется шишка — это вполне нормальный фактор, поводов для беспокойства нет.
Диарея обычно недолговечна, когда появляются прорезывания зубов. Организм приспосабливается за несколько дней.
Если эта неприятность наблюдается более длительное время, вы видите, что малышу становится хуже, положительной динамики нет, немедленно обратитесь к врачу.Возможно, стоит лечить малыша в условиях стационара.
Существует тенденция к тому, что любое недомогание ребенка в возрасте до одного года во время прорезывания зубов связано с этими физиологическими изменениями в организме. Ни в коем случае нельзя этого делать, лучше перестраховаться, показать малыша педиатру.
Пищевая непереносимость
При дефиците ферментов ребенок до года не может быстро адаптироваться к любому введению нового прикорма, в организме нарушается пищеварительная функция, всасывание полезных элементов стенками желудка нарушена.
Мальабсорбция (недостаточность ферментов) — это врожденная патология, которая бывает трех типов:
- непереносимость лактозы, плохое всасывание молочных продуктов желудком;
- глютеновая болезнь, поражение стенок кишечника глютеном, непереносимость злаков;
- муковисцидоз, опасное неизлечимое заболевание, выражающееся в нарушении работы ионов хлора, при заболевании загустевают выделения всех систем организма.
У грудных детей чаще всего встречается непереносимость лактозы, чтобы облегчить состояние грудного ребенка, матери следует исключить из своего рациона молочные продукты.
Непереносимость глютена требует отказа от злаковых продуктов в составе прикорма для ребенка даже года — манной крупы, сои, любых продуктов из пшеничной муки.
Муковисцидоз требует постоянного медицинского наблюдения, поэтому обычные диеты здесь не играют роли.
Перед тем, как что-либо делать, необходимо провести медицинское обследование, сдать анализы, только тогда станет выяснена настоящая причина возникновения диареи.
Заражение кишечными инфекциями
Малыш особенно подвержен вредоносным микробам, это E.coli, возбудитель дизентерии, сальмонелла, палочки брюшного тифа.
Кишечные инфекции часто возникают у детей до одного года, это очень опасно, болезнь может мешать нормальному формированию важных функций и иметь последствия для развития всего организма.
Признаками кишечных инфекций являются:
- стойкая рвота;
- диарея;
- повышение температуры;
- кожа меняет свой естественный цвет, ребенок становится бледным;
- газообразование увеличивается;
- ребенок отказывается от еды.
При таких симптомах требуется срочная госпитализация, маленькие дети тяжело переносят инфекционные заболевания без профессионального вмешательства, лечение в домашних условиях невозможно.
Чтобы срочно облегчить состояние малыша и предотвратить негативные последствия, до приезда врача следует принять препараты того типа, которые снизят действие болезнетворных бактерий, помогут организму малыша бороться с инфекцией и восполнят водно-солевой баланс в организме. тело.
Расстройство кишечника на фоне приема антибиотиков
Если до появления жидкого стула проводилось лечение антибиотиками, то понос у ребенка — естественная реакция на лекарство.
При приеме антибиотиков даже взрослому человеку необходимо улучшить работу пищеварительной системы; у маленьких детей все происходит гораздо серьезнее.
При приеме антибиотиков уничтожаются не только вредные бактерии, но и полезные элементы, поэтому при приеме антибиотиков специалисты всегда назначают сопутствующие препараты, нормализующие микрофлору кишечника — ,.
Нет ничего плохого в реакции на антибиотики, нужно просто нормализовать микрофлору кишечника и давать малышу большое количество воды, чтобы предотвратить обезвоживание.
Заболевания различного анамнеза
У детей в возрасте до одного года нет стабильного иммунитета, поэтому все заболевания влекут за собой кишечные расстройства, это могут быть простуды, бронхиты и даже отиты. Любая дисфункция у младенца выражается в первую очередь в изменении кала.
Нарушение стула может вызвать перегрев, переохлаждение, усталость или нервный шок. Поэтому требуется осмотр и консультация специалиста, чтобы выяснить настоящие причины заболевания.
Все, что могут сделать родители, — это вылечить ребенка от обезвоживания, а питье большого количества жидкости с добавлением электролитов поможет предотвратить истощение.
Дисбактериоз
Дисбактериоз кишечника — это дефицит полезных бактерий, способствующих перевариванию пищи, нарушение микробного баланса. Сам по себе дисбактериоз — это не болезнь, это всего лишь сопутствующий фактор, по сути, дисбактериоз — это нарушение нормальной функции желудка — диарея.
Детей легко лечить специальными препаратами, заменяющими необходимые ферменты пищеварительной реакции, а также препаратами, способствующими развитию полезной микрофлоры.
Для предотвращения возможных отравлений новорожденному назначают энтеросорбенты, активированный уголь, Энтерол, Смекта. Эти средства нормализуют микрофлору кишечника и подавляют рост болезнетворных бактерий.
Педиатр Комаровский говорит, что для ребенка, находящегося на грудном вскармливании, лучшее лекарство — грудное молоко, оно само по себе является питанием, лекарством для моделирования иммунной системы и стабилизатором микрофлоры.
Кормящей маме особенно важно соблюдать диету, чтобы раздражители не проникали с молоком в организм малыша.
Отсутствие температуры является положительным фактором, а это означает, что болезнетворные бактерии отсутствуют, а диарея вызвана реакцией на нормальные физиологические процессы во время прорезывания зубов или изменением диеты.
Доктор Комаровский советует в таких случаях не паниковать, а срочно принять меры по восстановлению водно-солевого баланса в организме.
В кишечнике у детей, как и у взрослого человека, вырабатывается особая слизь, эта слизь выполняет защитную функцию, препятствует негативному воздействию патогенных микроорганизмов и токсинов, которые в достаточном количестве находятся в окружающей атмосфере.
Любые вирусы, попадающие в организм, нарушают процесс образования полезной слизи клетками, разрушение слизи приводит к образованию незащищенных участков в стенке кишечника, и в эти незащищенные места попадают токсичные вещества, выделяемые вредными бактериями.
Когда стенки желудка раздражаются токсинами, начинается выработка большого количества жидкости, поэтому начинается воспалительный процесс, который вызывает длительную диарею.